Мы вот тоже заболели через неделю после прививки от пневмоккоковой инфекции. Я связываю это с ослаблением иммунитета после прививки
Ничего себе. Поскорее выздоравливайте! Себя то вам в чем винить? Мы все через педиатра проходим перед прививкой. Правильно тут написали, что прививка лишь снизила иммунитет, а воспалительный процесс уже был в организме.
Вот по этому я отказалась от АКДС
на УЗИ сходите и успокойтесь
Спасибо за труд. Все читать не собираюсь — это больно. Могу добавить, что у моих ближайших знакомых были следующие реакции: смерть(полгодика, прививка от гепатита), диабет(инсулин в течение недели после прив. стали колоть- до этого считали ребенка здоровым) реанимация (такой вот дерматит от акдс), заражение синегнойной палочкой(акдс, травили антибиотиками 2 месяца после прививки), остановка речи, зпр. — это у моих непосредственных знакомых, мгновенная реакция на вакцины, 1-3дня. Кто несет ответственность. — Лечат и возятся-то с больным ребенком родители.
С какого потолка берутся результаты «исследований» о пользе и последствиях вакцинации, если сегодня у участковых педиатров, видимо, прямое указание не признавать какие-либо последствия. Не то, что отдаленные, как отравление мозга, которое может и через год проявиться, а даже немедленные, наступающие в течение первых дней. Типичные ответы: «Это не может быть от прививки. После не значит по причине. Ребенок, значит, был уже болен..» И это при том, что сами врачи понятия не имеют, какой конкретно состав в ампуле и как она хранилась.
Мне всегда так интересна логика такой статистики. Ептить, а где анамнез данных детей ?! Ответственность за привики лежит не только на врачах, но и на родителях. Есть мероприятия перед прививками, которые надо соблюдать:
1. Внимательно отслеживать состояние ребёнка за две недельки до привики
3. Посетить узких специалистов
4. Три дня до привики монтирить температуры ребёнка
5. За пару дней до привики не посещать места скопления людей и общественные мероприятия дабы не подцепить орви
6. Давать антигистаминные препараты три дня до привики
7. Внимательно отслеживать состояние ребёнка после прививки.
8. Смотреть условия хранения привики, сертификаты, срок годности
Да и почему не приводится в этой статье статистика смертности детей в раннем возрасте от болезней, которые содержатся в прививках ?!
Пропаганда «стоп прививка», уже до абсурда до ходит. Очень впечатлительных мам запугивают и все! Хрень тут собрана, а не статистика
Я не для дискуссии, просто мои мысли.
вот то же меня от прививки гепатит в роддоме кто то уберег. бцж пришла медик сделала, а от гепатит отказалась я. удивлена, что приходили неонатологи спрашивали, а что мама ребенок у вас желтый, желтушка?! а я откуда первородящая мать знаю, что это и как проявляется и что нельзя при ней прививки делать. анализы наверное какие то берут у ребенка при рождении, а потом прививки назначают или как кур в инкубаторе всем шпигуют?! я говорила нет(сказали бы наверно если бы что-то думала я). говорю: это я тыквы много ела! в общем не сделала и нас такими тыковками домой выписали. а потом пришла педиатр участковый и говорит мне да у вас желтушка! говорю какая нафиг желтушка и опять ей про морковь с тыквой, что ела их во всех видах будучи беременной. потом недобор веса пошел, ребенок месяц тыковка, мало у вас молока у ребенка страдает печень вес не набираете надо поить препаратами хеппель и голяком на солнышке держать… на анализ не направила. я краем мозга вспомнила, что у девочки одной в роддоме ребенок под лампой лежал, может желтее моей была( я не видела, мы в реанимаии от наркоза вместе отходили) или у нас все таки анализы в норме были? если кто то знает- пролейте свет, берут ли у детей при рождении какие то анализы, на основании чего они желтуху ставят? не только же на основании кожных покровов ребенка? я правильно поняла, что при физиологической желтушке прививку от гепатита тоже не ставят?
В роддоме написала отказную от прививок, на меня косо врачи посмотрели. Попросили ещё флюру папы, а её у меня не было (муж здоровый, выглядит моложе своих лет, по больницам не ходит, знает что туберкулёза нет, на зоне не сидел и нет в окужении людей болеющих этим заболеванием). Дала свою, которую делала до беременности и её срок не истёк. На что мне педиатр в род. доме сказал, мол ВЫ ЧТО-ТО ЗНАЕТЕ, РАЗ НЕ ДЕЛАЕТЕ ПРИВИВОК, А ВОТ ФЛЮОРОГРАФИИ МУЖА НЕТ! на что я соврала, будто он на вахте и не успел пройти её.
Поменяли смесь — ужасный запор начался, газы, сыпь. Больше так не экспериментируем, вернулись к первоначальной смеси. Так это смесь молочная, а что тогда в организме крошки новорождённой будет, если на 5-ый день БЦЖ ставят? это ведь реальный вирус вводят в тело, который будет сидеть там всю жизнь и неизвестно как себя проявит. В Европе от гепатита ставят только тем детям, у которых мамы ВИЧ-инфицированы! А у нас по схеме несколько раз колят! а ещё слышала, что когда ставят прививку от гепатита, то вместе с ней необходимо вводить иммуноглобулин. Так это препарат не из дешёвых, не в каждой больнице есть. А если есть, то не факт что бесплатно сделают.
это тот вопрос, к которому надо подходить со всей ответственностью. Я лично на своём опыте убедилась в том, что врачам наплевать на нас, может не всем, но многим. Спасибо платному врачу, которая поддержала меня, сказав, что нам их категорически нельзя делать, так как нас запустила наша участковая врач, не видела 6 мес. повышенный билирубин. И даже после анализа крови, в котором всё было хорошо, но после УЗИ, стало ясно, что наша желтушка оставила нам букет заболеваний. Вы будете себе ставить уколы, если не будете болеть? Вы не боитесь такого официального последствия как летальный исход в течение 30 дней? Я лично боюсь. Потом мне ребенка никто не вернет. И в Англии была вспышка кори, и там не было умерших, но болели и привитые, и проходила она у них в более тяжелой форме. Когда не видно разницы, зачем платить больше?
источник
Вопрос прививок всегда был острым – этой теме посвящено много материалов как в пропрививочной, так и противопрививочной зоне. Мы не будем вступать в дебаты о пользе или вреде прививок, а просто поговорим об одной из самых серьезных – АКДС. К этой прививке родители предъявляют больше всего претензий, с нею связано больше всего вопросов и «страшилок». Как врач и молодая мама, считаю своим долгом донести до родителей объективную информацию об этой прививке и ответить на основные вопросы, которые с нею связаны. А выбор уже за родителями…
Вакциной АКДС называют адсорбированную вакцину от коклюша, дифтерии и столбняка. В России прививать этой вакциной детей начинают в возрасте трех месяцев, далее делают второй укол в четыре с половиной месяца и третий в полгода, ревакцинация делается в полтора года, через полгода от момента третьей прививки. Параллельно с нею делают полиомиелит и гемофильную инфекцию (с 1 января она вошла в список обязательных по календарю).
На самом деле, если бы это было не важно и не обосновано научно, сроки бы были конечно, другими. Однако, если не имеется противопоказаний, прививать малыша необходимо именно в это время. До введения вакцинации большинство из этих заболеваний заканчивались смертью, особенно у таких крошек. Особенно опасно для ребенка раннего возраста заболеть коклюшем, это приводит к удушью, из-за чего может поражаться мозг и формируется инвалидность. Хотя и дифтерия со столбняком не менее страшны, при дифтерии малыш просто задыхается из-за закупорки дыхательных путей пленками, а при столбняке испытывает мучительные боли и погибает от паралича дыхательных мышц. Спасти малыша можно, только если ввести сыворотки, но могут остаться очень серьезные последствия.
В годик у малыша постепенно расширяются границы его пространства, ведь он начинает двигаться, изучая мир. Нередко случаются травмы, ранки или царапины, расширяются контакты с детьми. Иммунитет у детей формируется не сразу, поэтому чтобы к годику надежно защитить его от этих инфекций, необходимо провести три прививки с таким интервалом. Через годик для поддержания и формирования полноценного иммунитета делают завершающий укол – теперь малыш надежно защищен от болезней на ближайшие годы – примерно до школы.
Затем коклюшный компонент вакцины уже не прививают, а столбняк и дифтерию проводят в полном объеме в 7 и 14 лет. А затем взрослые каждый десять лет должны прививаться во взрослой поликлинике. Как давно вы сами прививались? Думаете, вы защищены? А на дачу или природу вы ездите? Тогда любая рана с загрязнением может грозить вам столбняком. Да и носительство дифтерийной палочки широко распространено. Дифтерия обычно начинается как рядовая простуда или ангина, а летальность от этих инфекций до сих пор очень высокая.
Вакцинация АКДС проводится в большинстве стран Европы и Азии, препараты для вакцинации могут быть разными, но принципы одинаковы – все страны прививают детей с раннего возраста не позднее 2-4 месяцев с интервалами в 1-3 месяца. В России сейчас существует несколько вакцин – отечественные и импортные, которыми проводят прививки. В поликлинике бесплатно делают теми, что закупило государство (обычно отечественными, хотя может быть и импортными), в платных центрах вы вольны выбрать из нескольких вакцин, которые устроят вас по цене и по составу, будут рекомендованы вам иммунологом или педиатром.
Иногда из-за медотвода или по другим причинам сроки вакцинации нарушаются. Чтобы провести вакцинацию правильно и максимально эффективно, с минимальным риском для здоровья, необходимо знать определенные правила.
Все вакцины АКДС вводятся трижды с минимально допустимым интервалом между введением в 45 дней, а ревакцинацию необходимо провести спустя 12 месяцев от момента последней прививки. Если к моменту последнего укола ребенку нет еще 4-х лет – ему делают полную АКДС, после четырех лет вакцинацию делают уже только АДС или АДС-м вакциной без коклюшного компонента. Но, есть небольшое отклонение – если прививали ребенка вакциной Инфанрикс, на нее ограничение по коклюшу не распространяется – малыша ревакцинируют даже после трех лет Инфанриксом.
Если нарушены сроки между введением вакцины, прививки не пропадают, ребенку засчитываются все выполненные уколы, а затем все оставшиеся доделываются по долженствующему графику – между первыми тремя уколами по полтора месяца, ревакцинацию не ранее, чем через год. Вакцина АКДС совместима со всеми другими препаратами, кроме БЦЖ, поэтому АКДС часто комбинируют с гемофильной инфекцией и полиомиелитом.
Обычно вакцины представлены ампулой с мутноватой жидкостью, перед тем как ее вводить, ее тщательно встряхивают до получения однородной среды. Мама может контролировать действия медицинской сестры – попросите показать вам на упаковке срок годности, саму ампулу на предмет целостности и отсутствия инородных включений. Если в ампуле имеются хлопья, осадок или включения – скорее всего, ее неверно хранили и это свидетельство ее негодности, от использования такой вакцины откажитесь.
В вакцину входят убитые клетки возбудителя коклюша (в импортных вакцинах компонент коклюша бесклеточный) и 40-60 МЕ столбнячного анатоксина и 30 МЕ дифтерийного анатоксина. Такие дозировки этих токсинов обуславливаются необходимостью создания нужного уровня антител в иммунной системе ребенка, а она еще не полностью сформировалась и работает напряженно.
Клеточный коклюшный компонент содержится в нашей вакцине АКДИ и Тетракок – они обычно дают больше реакций именно за счет коклюшного компонента. Но сегодня для иммунизации все чаще используют импортные вакцины Инфанрикс и Пентаксим – в них коклюшный компонент лишен клеточной стенки. А значит, он менее реактогенный (не дает сильных реакций), но создает такой же хороший иммунитет.
Наибольшие нарекания создает присутствие в вакцине адсорбента – это гидроксид алюминия. Он необходим в вакцине, так как создает иммуногенное депо вакцины – это та шишечка на месте укола, из которой постепенно порциями выделяется вакцина и формирует иммунитет. Эту шишечку так любят лечить компрессами наши мамочки, но вот делать этого не надо – вы оказываете иммунитету «медвежью» услугу.
При правильном раскладе на месте введения вакцины за счет укола и гидроксида алюминия с вакциной образуется зона воспаления – в нее привлекается гораздо больший объем иммунных клеток и происходит более активное формирование иммунитета. Но, если шишечки на месте введения нет – это не значит, что иммунитета не будет. Степень развития воспаления у всех разнится, да и детские организмы разные.
Еще одно серьезное опасение у родителей вызывает консервант-стабилизатор вакцины соль ртути (тиомерсал). Слово ртуть вызывает просто-таки ужас родителей. Однако, эти соединения не токсичны и не опасны, особенно в тех концентрациях, что в вакцине, гораздо большую дозу ртути вы получаете, проходя мимо автомобильной магистрали – причем ежедневно.
Любые из видов АКДС-вакцины колются только внутримышечно. Если ранее практиковалось введение ее в ягодичку (укол в попку) то на сегодня от этой методики необходимо отказаться, и вы вправе потребовать проведения укола по правилам – в бедро. Особенности строения ягодиц у детей таковы, что мышцы бедра залегают глубоко и покрыты толстым слоем жира для амортизации падений на пятую точку. При уколах в попку (а иглы на современных шприцах тонкие и не длинные) вакцина может попасть в жир, и толку от нее не будет, только сформируется абсцесс и будет высок риск нагноения. В бедре жира нет, и вакцина попадает точно в цель, постепенно рассасывается и формирует иммунитет.
У малышей укол делают только в переднюю поверхность бедра, ближе к наружной части. У детей постарше можно делать ее в верхнюю треть плеча, это область дельтовидной мышцы. А вакцины АДС или АДС-м вводят в подлопаточную область специальной иглой.
При введении любого вещества в организме может формироваться ответная реакция, даже если это будет укол стерильной водой. Особенно активно формируется ответная реакция организма на иммуногенные вещества – например, вакцины и анатоксины. Да, вакцина АКДС одна из самых серьезных вакцин в нашем современном календаре, к ней больше всего претензий и нареканий. Однако, необходимо уметь отличить нормальные постпрививочные реакции и патологию, а не мешать все в кучу и нагнетать панику, как это делается ярыми «антипрививочниками».
Начнем с того, что суть вакцинации в моделировании микроинфекции, которая не сможет сильно навредить организму, но вызовет ответную реакцию со стороны иммунитета. Коклюш и сам по себе очень тяжелая инфекция, микроб даже антибиотиками лечится с трудом. Поэтому и вакцинация против него сложная, но это совсем не повод от нее отказаться. Просто нужно провести вакцинацию на фоне полного здоровья. О подготовке к прививке мы уже говорили подробно ранее (Читайте: Вопросы вакцинации. Подготовка к прививке, что надо учесть).
Ребенок может дать или не дать реакцию как на отечественные (клеточные), так и на импортные (бесклеточные) препараты, но по статистике больше реакций дают Тетракок и АКДС отечественного производства. Все реакции на вакцинацию можно разделить на местные и общие. Однако, обратите внимание – реакция на ведение АКДС может развиться только в границе первых двух-трех суток после ее введения. Реакции ни через неделю, ни через месяц на них быть не может – это мифы.
Начнем с обсуждения местных реакций, они бывают чаще общих и проявляются в месте введения препарата. Обычно родители малышей или сами дети постарше отмечают болезненность на месте введения вакцины. Это происходит из-за прокола и нарушения целостности тканей, а также сдавления тканей и нервов введенным объемом вакцины. В месте введения может развиваться отечность и краснота – у детей очень выражены реакции тканей, они более гидрофильны, то есть, насыщены водой, и более рыхло устроены. Отек и краснота говорят об активном воспалении, что дает формирование активной иммунной реакции, туда привлекаются лимфоциты и формируется знакомство с компонентами вакцины и образование антител. Таким образом, клетки запоминают компоненты инфекции и, размножаясь, передают информацию от поколения к поколению.
Вполне допустимой является развитие припухлости и красноты до восьми сантиметров в диаметре, причем наиболее часто возникают припухлость и краснота при уколах в попку, а рассасывание таких инфильтратов происходит медленно.
Чего нельзя делать родителям и не стоит рекомендовать врачам – это делать на месте укола примочки и накладывать мази, особенным вредительством является мазь Вишневского, димексид и различные антибиотики. При таких, с позволения сказать, «компрессиках» нормальную реакцию можно перевести в абсцедирование. И на месте нормального введения образуется гнойник. Что необходимо делать – это обеспечить ножке покой – не трогать, не давить, не мазать и не массировать это место, если малыш капризничает – дать в половинной дозе детский нурофен и самим выпить валерианки.
Во второй части мы разберем общие реакции организма на введение вакцины АКДС, разберем осложнения и вакцинацию болеющий детей, обсудим, когда и при каких условиях АКДС делать нельзя. Читайте: Прививка АКДС. Часть вторая – общие реакции организма, осложнения, противопоказания
© ООО “НКС-Медиа”, 2012
источник
Иногда после прививки ребенок заболевает. Почему это происходит?
В течение первого года жизни малыш получает большое количество прививок. Его вакцинируют от следующих инфекций:
- дифтерии;
- столбняка;
- коклюша;
- полиомиелита;
- гемофильной инфекции;
- туберкулеза;
- гепатита B.
Кроме того, дополнительно грудничка могут прививать от ветряной оспы и ротавирусной инфекции.
Если после прививки ребенок заболел, с чем это может быть связано? Нередко родители и даже иногда врачи утверждают, что виной всему нагрузка на иммунитет.
Особенностью вакцин является их способность стимулировать в организме различные виды иммунного ответа. В составе препарата могут содержатся как живые (ослабленные), так и убитые микробы. При их введении организм начинает реагировать как на настоящую инфекцию и вырабатывает специфические антитела.
Однако прививка способна работать лишь против одного заболевания. В последнее время используют комбинированные вакцины, так сроки введения некоторых препаратов – согласно Национальному календарю прививок – совпадают. Наибольшее число компонентов содержит Гексаксим или Инфанрикс Гекса, после их введения вырабатывается иммунитет сразу к шести инфекциям.
По мнению некоторых врачей, в условиях напряженной работы иммунитет не может справиться с дополнительными нагрузками, и ребенок заболевает сразу после прививки.
Однако в обычной жизни, за день дети контактируют с огромным количеством бактерий и вирусов, что не мешает их иммунной системе продуцировать антитела в нормальном объеме.
Возможно, вакцины в некоторой степени действительно влияют на иммунитет, так как содержат возбудителей серьезных заболеваний. Однако гораздо чаще недомогание малыша связано со следующими состояниями:
- Поствакцинальной реакцией.
- ОРВИ после посещения поликлиники.
Лихорадка, головная боль, плаксивость и плохое самочувствие не всегда обозначают, что ребенок заболел после прививки.
Иногда это вызвано обычной поствакцинальной реакцией. Нередко такое случается после прививки АКДС. Коклюшный компонент относится к очень реактогенным, он может имитировать клиническую картину ОРВИ за счет гипертермии и ухудшения общего самочувствия, симптомов интоксикации.
Однако при осмотре врач не выявит красного горла, увеличения миндалин или хрипов в легких.
Столбнячный и дифтерийный компоненты не настолько реактогенны, и если вакцина содержит только их, неприятные реакции возникают значительно реже.
Повышение температуры, увеличение лимфоузлов и даже появление сыпи случается после прививки ККП (от кори, краснухи, полиомиелита). Поствакцинальная реакция при этом может быть отсроченной и проявиться спустя 7–10 дней после введения препарата.
Вакцинация против гепатита, гемофильной палочки, туберкулеза обычно не сопровождается выраженной лихорадкой и недомоганием.
Если ребенок после прививки болеет, чаще всего это связано с банальной ОРВИ, подхваченной в детской поликлинике. Даже если обратиться к врачу в день грудничка, вероятность встретить в коридоре чихающего и кашляющего малыша достаточно высока.
Иногда тесного контакта может не быть, но капли слюны и носовой слизи с микробами остаются на стульях и дверных ручках. А если поликлиника оснащена игрушками для детей, то риск заражения возрастает многократно.
Инкубационный период при обычной ОРВИ 1–2 дня. Это значит, что, скорее всего, уже на следующий день после прививки ребенок заболеет. Вероятность заразиться вирусом в поликлинике высока в любое время года, и избежать этого довольно сложно.
Родителям можно порекомендовать вакцинировать малыша в медицинских центрах, которые оказывают консультативные услуги и не принимают детей с симптомами ОРВИ. Но обычно это коммерческие учреждения с немалой платой за услуги.
ОРВИ после прививки требует обращения к врачу. Он осмотрит малыша и установит правильный диагноз, при необходимости назначит обследование. Обычно никакого лечения в такой ситуации, кроме симптоматического, не требуется.
Если же имеет место поствакцинальная реакция, то можно обойтись лишь жаропонижающими средствами. Они окажут следующие эффекты:
- Нормализуют температуру тела.
- Устранят отек и воспаление в месте введения препарата (характерно для АКДС).
- Купируют болевой синдром.
Как правило, поствакцинальная реакция не длится более трех дней.
Болезнь после прививки в большинстве случаев с ней не связана. Чаще всего это вирусная инфекция после похода к врачу.
источник
Ангина у ребенка – заболевание, в отношении которого у родителей возникает множество вопросов. Ведь эта болезнь отличается не только тяжелым течением, но и риском развития опаснейших осложнений, таких как ревматизм, гломерулонефрит, пороки сердца. Кроме того, в каждом возрасте бактериальное воспаление миндалин имеет свои особенности, о которых родителям важно знать.
Здесь приведены ответы врача на самые частые вопросы родителей, касающиеся этой опасной болезни.
Автор статьи: врач-педиатр Климова В.В.
Когда мы говорим о таком вопросе, как ангина у детей до года и её лечение, важно понимать, что воспаление миндалин, вызванное бактериями, в этом возрасте встречается крайне редко. А у младенцев до 6 месяцев развитие заболевания попросту невозможно, так как ткань миндалин еще не сформирована.
Воспаление в горле у детей первого года жизни (в подавляющем большинстве случаев) связано с вирусными инфекциями. Если все же симптомы и результаты обследования указывают на то, что это именно ангина у грудничка, лечение должно проводиться при помощи антибиотиков, препаратов, которые позволяют облегчать местные и общие симптомы. Также очень важно создание благоприятного микроклимата в комнате, где находится малыш и поддержание уровня микровибрации клеток, в том числе при помощи виброакустической терапии.
Бактериальное воспаление в горле у ребенка раннего возраста, — это, чаще всего, тяжелое течение болезни. Организму малыша трудно справиться с большим количеством токсических веществ, поступающих в кровь. Его иммунная система еще недостаточно зрелая, чтобы бороться с агрессивными бактериями. Именно поэтому во многих случаях, когда ставится диагноз «ангина» у годовалого ребенка, лечение проводится в стационаре.
Что делать, если наблюдается ангина у ребенка 3-х лет, как лечить болезнь? По сути дела, лечение стрептококковой инфекции в горле в этом возрасте не отличается от мер, которые необходимо принимать при лечении детей любых возрастных групп.
В то же время, когда встает вопрос, чем лечить ангину у ребенка 2-летнего возраста, важно понимать, что у детей младшего возраста (до 4-5 лет) чаще встречаются воспалительные процессы в горле, связанные с ОРВИ. Поэтому очень важно, чтобы лечащий врач точно поставил диагноз – это и определяет дальнейшую тактику лечения.
Лечение бактериальной ангины у детей 3 летнего возраста (как и в любом другом возрасте) базируется на применении антибиотиков. Также необходимо создание благоприятных условий для восстановления защитных сил организма: правильное питание, обильное питье, дыхание прохладным увлажненным воздухом. Активизировать внутренние ресурсы организма поможет виброакустическая терапия.
Старший дошкольный и младший школьный возраст – это время, когда воспаления в горле, связанные со стрептококком, встречаются чаще всего. На этот же возрастной период приходится и пик заболеваемости ревматизмом у детей. Поэтому вопрос, касающийся того, как лечить гнойную ангину у детей в возрасте от пяти до восьми лет, очень актуален.
Вовремя назначенный антибиотик при ангине для детей данной возрастной группы – важнейшее условие не только лечения воспалительного процесса в горле, но и профилактики опасных осложнений. Упущенное время именно в этом возрасте как никогда может иметь неблагоприятные последствия для последующей жизни ребенка.
«Проще предупредить ангину у детей, чем лечить» — эта фраза должна стать девизом для родителей, особенно когда речь идет о детях 5-8 лет. Как бы ни хотелось добиться быстрых успехов от юного школьника, засадив его за уроки и нагрузив дополнительными занятиями, стоит поставить здоровье ребенка на первое место.
А значит, каждый день в расписании должно быть время для прогулки, активных игр на свежем воздухе, необходимо уделять внимание условиям жизни ребенка и правильному питанию. И тогда не придется задаваться вопросом «как избавиться от ангины» и бояться проявления опасных осложнений болезни.
Гомеопатия – это область нетрадиционной медицины, вокруг которой существует множество мифов. Некоторые родители, считающие, что обычные лекарства могут быть вредны для ребенка, полагают, что лечение ангины гомеопатией у детей поможет эффективно справиться с болезнью.
На самом деле почти за два века существования этого альтернативного направления медицины не было предоставлено никаких доказательств (клинических, лабораторных исследований) его эффективности в лечении болезней. Поэтому воспринимать гомеопатические средства как лекарства при ангине у детей крайне опасно! Всемирная Организация Здравоохранения предостерегает врачей и пациентов от использования гомеопатических средств, особенно когда речь идет о серьёзных заболеваниях. «Использование гомеопатии не имеет доказательной базы, а в тех случаях, когда применяется в качестве альтернативы основному лечению, оно несёт реальную угрозу здоровью и жизни людей», — считают эксперты ВОЗ.
Гомеопатия при ангине у детей, особенно когда она используется как замена антибиотиков, — это путь к развитию серьезных осложнении. Потому что использование гомеопатических средств никак не препятствует прогрессированию инфекционного процесса в организме и развитию тяжелых последствий болезни.
Средняя продолжительность ангины у ребенка — около недели. Причем лечение антибиотиками существенно не влияет на продолжительность болезни, прием препаратов позволяет облегчить симптомы и избежать ранних и поздних осложнений. Поэтому ответом на вопрос «сколько длится гнойная ангина у детей» будет 5-7 дней. Пять дней может быть достаточно для исчезновения симптомов при катаральной форме, неделю (в среднем) займет избавление при фолликулярной или лакунарной форме.
С чем связаны частые ангины у ребенка? Доктор Комаровский утверждает, что частые воспаления в горле, которые возникают несколько раз в год, как правило, связаны с вирусными инфекциями. Стрептококковое поражение миндалин – явление опасное, но в то же время достаточно редкое.
Частая ангина ребенка может быть признаком хронического тонзиллита. Эта болезнь связана с постоянным присутствием в горле инфекции (как правило, речь идет не о стрептококке), и обостряется при переохлаждении и действии других факторов. При этом симптомы болезни будут выражены не так ярко, как при ангине и проявляются не столь остро.
Для того чтобы ответить на вопрос, почему ребенок часто болеет ангиной, необходимо пройти обследование, которое установит причину частых воспалений в горле и поможет определиться с тактикой лечения. Если причина в вирусных инфекциях, необходимо принять меры по укреплению местного и общего иммунитета. В случае наличия хронического тонзиллита в ряде случаев решить проблему поможет удаление миндалин. Это хирургическое вмешательство осуществляется по строгим показаниям.
Лечение ангины без антибиотиков у детей – очень опасная тактика. Воспалительный процесс в миндалинах, вызванный стрептококком, — серьёзнейшее заболевание, требующее обязательного назначения антибиотиков.
Если не принимать антибиотики при гнойной ангине у детей, очень высок риск развития осложнений. В случае если болезнь развивается на фоне ослабленного иммунитета, гнойный процесс может распространиться на соседние органы вплоть до возникновения сепсиса (заражения крови). При этом поражаются такие жизненно важные органы, как сердце, головной мозг, почки, что несет реальную угрозу для жизни.
Кроме того, при лечении такой болезни, как гнойная ангина у детей, лечение антибиотиками – это профилактика поздних осложнений. Отказ от их приема или самопроизвольная отмена при исчезновении симптомов может привести к развитию таких опасных болезней, как ревматизм и гломерулонефрит.
Лечить воспаление в горле, вызванное стрептококком, без антибиотиков можно – вот только насколько эффективным будет такое лечение? Если же мы задаемся вопросом «как вылечить гнойную ангину у ребенка и избежать осложнений?» — то единственным способом достижения такого результата будет прием антибиотиков!
Кроме того, серьезную поддержку при болезни может оказать использование виброакустической терапии. Она поможет активизировать собственные ресурсы организма, окажет благотворное влияние на лимфатическую систему, частью которой являются миндалины.
Применение аппаратов Витафон в домашних условиях помогает ускорить выведение поврежденных клеток, погибших возбудителей и токсических веществ, которые они выделяют. В результате этих мер снижается риск развития ранних и поздних осложнений, а также вероятность повторного заболевания.
Такого понятия как «детский антибиотик при ангине» не существует. И у детей и у взрослых болезнь вызывается одними и теми же микробами, чаще всего, стрептококками. Поэтому в любом возрасте используются одни и те же препараты для их уничтожения, прежде всего, — антибиотики пенициллиновой группы.
Таким образом, когда врач выбирает антибиотики при ангине для детей, список будет состоять из тех же препаратов, что и для лечения взрослого человека. В то же время для лечения детей, как правило, используются лекарства, выпускаемые в меньшей дозировке. Врач рассчитывает дозу препарата, ориентируясь на возраст ребенка и его вес – чем младше ребенок, тем меньшая доза требуется для лечения. Кроме того, для детей младшего возраста выпускают антибиотики в виде сиропов и суспензий с разными вкусовыми добавками.
Ангину нередко путают с воспалением в горле при ОРВИ. Вирусные поражения миндалин встречаются очень часто. Помимо боли в горле при этом, как правило, наблюдаются и другие симптомы, такие как насморк, воспаление слизистой оболочки глаз (конъюнктивит), кашель.
Говоря об ангине, известный педиатр Е.О. Комаровский, подчеркивает, что это острая инфекционная болезнь, вызванная бактериями (чаще всего, стрептококком). Поэтому никакие противовирусные препараты в этом случае не окажут влияния на течение болезни.
Единственные препараты, которые могут уничтожить стрептококк, — это антибиотики. Поэтому при такой болезни, как ангина, антибиотики обязательно включаются в лечение детей. Они не только помогают справиться с инфекцией, но и позволяют избежать опасных осложнений, таких как ревматизм и поражение почек (гломерулонефрит).
Часто возникает вопрос – заразна ли ангина у детей. Да, стрептококковая инфекция может передаваться от больного или носителя (т.е. человек, инфицированного стрептококком, но не имеющего симптомов болезни) к здоровому ребенку. Основной путь передачи – воздушно-капельный – при общении, кашле и пр. В то же время возбудитель может попадать в организм с пищей: употребление зараженных стрептококком продуктов может становиться причиной эпидемий в детских коллективах.
Однако это совсем не значит, что встретившись с возбудителем, ребенок обязательно должен заболеть ангиной. Если у него хороший иммунитет, защитные ресурсы миндалин и всего организма смогут справиться с инфекцией. Поэтому первоочередная задача родителей заботится о повышении иммунитета ребенка — как общего, так и местного (в миндалинах).
В то же время нередки случаи, когда у ребенка гнойная ангина с высокой температурой возникает без контакта с больным или носителем. Это происходит, когда создаются условия для активизации стрептококка, уже имеющегося в организме, — при снижении общего и (или) местного иммунитета.
Основные симптомы стрептококкового воспаления миндалин схожи как у детей, так и у взрослых: это сильная боль в горле, покраснение и увеличение миндалин, высокая температура, головная боль. В то же время, течение ангины в детском возрасте имеет и свои особенности.
Так, ангина у ребенка до 3 лет будет протекать с более выраженными общими признаками: помимо температуры и головной боли может наблюдаться рвота, боль в животе, понос. Кроме того, само воспаление в горле в этом возрасте будет более выраженным, так как ткань миндалин более рыхлая, в ней больше лакун, в которых развивает инфекционный процесс.
Чаще всего воспаление миндалин, вызванное стрептококком, встречается у детей 6-8 лет. В этом же возрасте наблюдается самый высокий риск поздних осложнений болезни, таких как ревматизм и гломерулонефрит (болезнь почек, грозящая развитием почечной недостаточности). Поэтому очень важно правильно определиться, чем лечить ангину у ребенка 6-8 лет. Помимо обязательного назначения антибиотиков рекомендуется также применение виброакустической терапии, снижающей риск развития осложнений и повторных случаев болезни.
Когда обнаруживается такое заболевания, как ангина у ребенка, то определиться с тем, чем лечить болезнь, должен врач. Как правило, первый шаг при обнаружении бактериального воспаления миндалин – это назначение антибиотиков.
В то же время эффективным способом поддержать ресурсы организма во время болезни, является виброакустическая терапия. Она позволяет активизировать работу как общего, так и местного иммунитета. Исследования показали, что, благодаря использованию аппаратов «Витафон», клетки иммунитета становятся более активными, быстрее оказываются в миндалинах и начинают борьбу с возбудителем.
Кроме того, фонирование позволяет ускорить процесс утилизации (переработки и выведения) из организма поврежденных и погибших клеток, микробов и токсических веществ. Это очень значимая помощь, особенно когда встает вопрос, как лечить ангину у ребенка 2-3 лет. Потому что в этом возрасте малыш очень тяжело реагирует на избыток токсических веществ в организме.
Использование аппаратов Витафон при ангине у детей помогает не только справиться с воспалительным процессом в миндалинах, но и препятствует развитию ранних и поздних осложнений, а также повторных воспалений в горле, которые могут развиться вскоре после болезни на фоне ослабленного местного иммунитета.
Кашель не является характерным симптомов стрептококкового воспаления миндалин. Присоединение кашля к проявлениям в горле (особенно в сочетании с насморком) чаще всего свидетельствует о вирусном характере заболевания.
Кроме того кашель после ангины у ребенка (или же на фоне активных проявлений воспаления в горле) может возникать при инфекциях, вызванных условно-патогенными микроорганизмами, такими как хламидии и микоплазмы. При инфекционных процессах, обусловленных этими микробами, воспаление миндалин сочетается с увеличением лимфоузлов и может сопровождаться упорным кашлем. Это связано с особенностями данных возбудителей: они поражают не только органы носоглотки, но и нижние дыхательные пути, вызывая бронхиты и пневмонии.
Кроме того, на воспаление в горле, вызванное хламидиями и микоплазмами, как правило, не оказывает влияния лечение антибиотиками пенициллинового ряда, к которым у них очень низкая чувствительность. Поэтому распознать характер болезни и решить, какой антибиотик дать ребенку при ангине, должен лечащий врач.
Высокая температура при ангине у ребенка – диагностический признак, позволяющий заподозрить стрептококковый процесс в миндалинах. Потому что воспаление в горле, связанное со стрептококком, практически всегда сопровождается повышением температуры.
В редких случаях может наблюдаться катаральная ангина без температуры у ребенка, но и в этих случаях чаще всего просто наблюдается незначительное повышение температуры. При стрептококковом поражении миндалин столбик термометра редко опускается ниже отметки 37,5 градусов.
Гнойная ангина без температуры у ребенка не встречается практически никогда: лакунарная и фолликулярная формы болезни всегда сопровождаются повышенной температурой!
В то же время некоторые воспалительные процессы в миндалинах вполне могут протекать при нормальной температуры тела. Так, отсутствие или незначительное повышение температуры может наблюдаться, например, при грибковом поражении миндалин или при язвенно-пленчатой (некротической) ангине.
Родителей часто беспокоит вопрос – сколько держится температура у ребенка при ангине? Может ли она пройти, если сразу начать лечение антибиотиками? И является ли сохранение высокой температуры критерием неэффективности антибиотика?
На самом деле высокая температура тела будет сохраняться до тех пор, пока не ликвидировано воспаление в горле. Лечение ангины антибиотиками у детей не оказывает немедленного жаропонижающего эффекта, его цель – уничтожение возбудителей. В то же время, если лекарство было подобрано правильно, то через 10-12 часов после начала его приема (реже — через сутки), температура начнет снижаться. Это связано с уничтожением большого количества стрептококков и снижением активности воспалительного процесса в миндалинах.
Если же на третьи сутки после начала лечения температура сохранилась (равно как другие симптомы болезни), то это повод для врача подобрать другой, более эффективный, антибиотик для ребенка при ангине.
Но даже при грамотно подобранном лечении температура при ангине у ребенка будет снижаться постепенно. Полная нормализация температуры тела чаще всего совпадает со сроком исчезновения и других симптомов, то есть наступает через 5-7 дней после начала болезни.
Отек миндалин при их поражении стрептококком – естественная реакция на воспалительный процесс. Поэтому при такой болезни, как гнойная ангина у ребенка, лечение, направленное на уничтожение возбудителя, приведет и к уменьшению отека.
В каких ситуациях отек при бактериальном воспалении в горле может потребовать дополнительных мер? Например, когда наблюдается ангина у ребенка в возрасте 3 года и младше: в силу строения глотки увеличение размеров миндалин может приводить к затруднению дыхания.
Как понять, что у ребенка развивается отек? Он начинает тяжело дышать, иногда при ангине у ребенка может появляться храп, кожа бледнеет, малыш становится беспокойным. В этом случае может возникнуть необходимость госпитализации ребенка – в стационаре будут проведены мероприятия по снижению отека и восстановлению затрудненного дыхания.
Также отек, сопровождаемый затруднением дыхания, развивается при абсцессах, осложняющих ангину у ребенка. Как лечить такие осложнения? Чаще всего, требуется неотложное хирургическое вмешательство.
Гнойный процесс в миндалинах – это серьезная нагрузка на организм ребенка, в том числе на сердечно-сосудистую систему, страдающую от действия токсических веществ. В связи с этим в первые дни заболевания маленькому пациенту показан полный покой и постельный режим. Так можно ли гулять при ангине? Врачи настоятельно рекомендуют оставаться дома до тех пор, пока состояние ребенка не нормализуется.
Боль в горле, беспокоящая ребенка и затрудняющая глотание, практически всегда сопровождает воспаление миндалин, связанное со стрептококковой инфекцией. Как обезболить горло при ангине?
Проявление боли – реакция на повреждение миндалин возбудителем и развитие отека. Но в то же время есть факторы, которые усиливают болевые ощущения. Например, если ребенок дышит сухим воздухом, на миндалинах образуется пленка, усиливающая дискомфорт. Рассматривая лечение такой болезни, как ангина у детей, доктор Комаровский советует, прежде всего, обеспечить охлаждение (до 18-20 °С) и увлажнение воздуха в комнате (50-70%), где лежит больной.
Известный педиатр не советует использовать разнообразные спреи при ангине для детей, а также таблетки для рассасывания и леденцы. Доктор считает, что с таким же успехом облегчить боль в горле помогут полоскания солевым, содовым раствором, или даже обычной водой, а также обильное питье.
На сегодняшний день нет вакцин, которые позволяли бы сформировать устойчивость организма к стрептококковой инфекции. Кроме того, ребенок, перенесший стрептококковую ангину, рискует вновь заболеть, так как иммунитет к данному возбудителю не формируется.
Однако в качестве эффективного способа профилактики целесообразно рассматривать метод фонирования организма, который можно осуществлять в домашних условиях.
Стрептококковое поражение миндалин – неприятная болезнь, с которой хочется справиться побыстрее. Поэтому у родителей часто возникает вопрос: как быстро вылечить гнойную ангину у ребенка? К сожалению, чудесных способов, позволяющих справиться с заболеванием быстрее, чем за 5-7 дней не существует. Около недели требуется организму (при помощи антибиотиков), чтобы расправиться с возбудителем и начать восстановление.
Однако существуют методы, позволяющие активизировать защитные силы, облегчить симптомы болезни. Это создание комфортных условий для ребенка: дыхание влажным прохладным воздухом, постельный режим, диета с низким содержанием белка.
При любых формах заболевания, и в том числе таких, как лакунарная и фолликулярная ангина у детей, лечение будет более эффективным, если в качестве дополнительного метода использовать виброакустическую терапию. Данная методика позволит ускорить процессы выведения из организма поврежденных клеток и токсических веществ, разгрузить лимфатическую систему, улучшить местный иммунитет.
Автор статьи: врач-педиатр Климова В.В. (Санкт-Петербург)
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
источник
Вакцинация, с момента ее «изобретения» и по сей день, является самым эффективным способом профилактики инфекционных заболеваний, нередко — смертельно опасных.
Согласно Национальному календарю профилактических прививок, в наше время во всех регионах России детям (в отсутствие очевидных противопоказаний к прививкам) ставят следующие вакцины:
- 1 В первые сутки после рождения — первая прививка от вирусного гепатита В;
- 2 На 3-7 день жизни — прививка от туберкулеза (БЦЖ);
- 3 В 1 месяц — вторая прививка от вирусного гепатита В;
- 4 В 2 месяца — первая вакцинация против пневмококковой инфекции
- 5 В 3 месяца — первая вакцинация против столбняка, коклюша и дифтерии (комбинированная вакцина АКДС) и первая прививка от полиомиелита;
- 6 В 4,5 месяца — вторая прививка АКДС, вторая прививка против пневмококковой инфекции и вторая прививка от полиомиелита;
- 7 В 6 месяцев — проводится третья прививка от вирусного гепатита В, третья вакцинация АКДС и третья прививка от полиомиелита;
- 8 В возрасте 1 года проводят вакцинацию против кори, краснухи и эпидемического паротита.
- 9 В 15 месяцев — ревакцинация против пневмококковой инфекции;
- 10 В 18 месяцев — первая ревакцинация против полиомиелита и первая ревакцинация против дифтерии, коклюша и столбняка;
- 11 В 20 месяцев — вторая ревакцинация против полиомиелита;
- 12 В 6 лет — ревакцинация против кори, краснухи, эпидемического паротита;
- 13 В 6-7 лет проводится вторая ревакцинация против дифтерии и столбняка, а также ревакцинация против туберкулеза;
- 14 На пороге 14-летия детям проводят третью ревакцинацию против дифтерии и столбняка, а также третью ревакцинацию против полиомиелита.
Поскольку любая вакцина в детском возрасте – это определенный стресс для неокрепшего детского организма, нужно быть готовым к возможным осложнениям. Однако даже потенциально вероятные негативные последствия у ребенка после прививки все равно в десятки раз менее серьезные, чем последствия заражения любой из перечисленных болезней.
Родители должны понимать, что между реакциями на вакцину и осложнениями после прививки существует огромнейшая разница.
С вакцинами и ее компонентами обычно связывают два очень важных понятия — иммуногенность вакцины и реактогенность. Первое характеризует способность вакцины к выработке антител. Проще говоря — одни вакцины могут «заставить» организм уже после первой прививки выработать надлежащую защиту (и значит, эти вакцины обладают высокой иммуногенностью), а другие приходится повторять для того, чтобы достигнуть необходимого количества антител (и значит, такие вакцины обладают низкой иммуногенностью).
Но вакцина никогда не состоит из одного лишь компонента — антигена, необходимого для выработки антител (иммунитета). Кроме него в вакцину обычно входит и некоторое количество «побочных» компонентов — например, фрагменты клеток, всевозможные вещества, помогающие стабилизировать вакцину и т.п.
Вот именно эти компоненты и могу вызывать у детского организма всевозможные нежелательные реакции после прививки (например: повышение температуры, уплотнение в месте укола, покраснение кожи, тошноту и потерю аппетита и другие). Совокупность этих потенциально возможных реакций и называется словом «реактогенность вакцины».
Реакции у ребенка после прививки могут быть:
- общие (повышение температуры, снижение аппетита, слабость, легкая сыпь на теле ребенка и т.п.);
- местные (когда именно на месте введения вакцины в организм у ребенка после прививки проявилась та или иная реакция — покраснение, уплотнение, раздражение и прочие).
И тому есть научное объяснение: зачастую для достижения максимальной иммуногенности той или иной вакцины необходим определенный временный воспалительный процесс в организме. И ради него во многие современные вакцины специально добавляются особые вещества — адъюванты. Эти вещества вызывают в месте введения вакцины местный воспалительный процесс, тем самым привлекая к самой вакцине максимально возможное количество иммунных клеток.
А любой воспалительный процесс, даже самый незначительный, может вызвать и повышение температуры, и вялость и потерю аппетита и прочие временные симптомы. Которые в контексте проведенной вакцинации принято считать допустимыми.
Местные реакции после прививки у ребенка могут не проходить достаточно долго — например, уплотнение и покраснение в месте укола может рассасываться вплоть до 2 месяцев. Однако, никакого лечения эта ситуация не требует, кроме времени и терпения со стороны родителей.
Напомним: разница между реакцией на вакцину (даже если в обывательском представлении она и кажется негативной) и осложнением после прививки колоссальна.
Реакция у ребенка после прививки — это всегда прогнозируемое и временное явление. Например, на вакцину АКДС реагируют почти все ребятишки (около 78 из 100) — у них либо температура повышается в первые дни после прививки, либо появляется вялость и потеря аппетита и т.д. И врачи, как правило, предупреждают родителей об этом изменении самочувствия ребенка после прививки, указывая на то, что подобная реакция обязательно пройдет сама по себе спустя 4-5 дней.
И еще один принципиально важный момент: какой бы негативной в вашем, родительском, понимании, ни была реакция на первую вакцинацию (ту же АКДС или прививку против полиомиелита, которые всегда делаются не сразу, а интервалов во времени), это не повод отменять последующие прививки. Ведь в подавляющем большинстве случаев эти реакции — допустимы и носят временный характер.
Совсем другое дело — осложнения после прививки. Они всегда носят более тяжелый характер, чем просто реакции организма на вакцину, и они всегда непредсказуемы точно также, как непредсказуем первый приступ аллергии.
Действительно, происходят время от времени крайне редкие случаи, когда организм ребенка демонстрирует явную непереносимость к тому или иному компоненту вакцины. Провоцируя тем самым возникновение осложнения.
К сожалению, медицинская наука пока не придумала способа осуществлять некие предварительные пробы, с помощью которых можно было бы выявить в ребенке ту или иную редкую непереносимость к данной вакцине.
Возникновение у ребенка осложнений на введение той или иной вакцины зависит исключительно от индивидуальных особенностей организма этого ребенка, и никоим образом не зависит от вакцины. Тогда как вероятность возникновения реакций и степень их тяжести, наоборот, во многом зависит именно от качества прививки. Иными словами, родители, покупая более дорогие, современные, очищенные вакцины для своего ребенка, безусловно уменьшают риск проявления у него общих и местных реакций после прививки. Но, увы, это не гарантирует отсутствие осложнения — оно может быть в любом случае.
Однако, нет никакого повода впадать в панику и отказываться от вакцинации вообще, боясь осложнений. Потому что по статистике, риск получить осложнение после прививки все равно в сотни раз меньше, чем заболеть опаснейшей инфекцией, будучи не привитым.
Итак, коротко и лаконично — о том, что надо и чего не надо делать с ребенком в первые дни после вакцинации, чтобы максимально исключить.
Что надо и можно делать после прививки:
- Гулять на свежем воздухе не просто можно, но и нужно!
- Но следует избегать места общего пользования (то есть в течение 3-5 дней гулять не на детской площадке, а в парке, не посещать вместе с малышом супермаркеты, банки, библиотеки, поликлиники и т.п.);
- Если поднимается температура — дать жаропонижающее: парацетамол и ибупрофен (но не давать лекарства профилактически!);
- Купаться однозначно можно.
Чего не надо делать после прививки:
- Принципиально менять образ жизни (а именно — пренебрегать прогулками и купанием);
- Давать малышу жаропонижающие препараты в профилактических целях (то есть еще до того, как у него начнет повышаться температура);
- Заставлять ребенка есть, если он отказывается от еды.
И самое главное, что обязаны делать родители ребенка в первое время после прививки — тщательно наблюдать за его состоянием. А также — терпеливо ждать несколько дней в случае появления реакций организма на вакцинацию, и не мешкая обратиться к врачу в случае возникновения осложнений.
источник
Прививка АКДС – одна из самых «скандальных». И педиатры всегда обращают особое внимание мам на то, что после этой прививки нужно быть особенно внимательной к состоянию ребенка, чтобы не пропустить тот момент, когда малышу нужна помощь доктора.
Прививка АКДС, согласно календарю прививок, делается малышу четыре раза: в первый раз – в три месяца, затем, если нет противопоказаний – еще две с интервалом в 45 дней. И последняя прививка АКДС, которая называется уже ревакцинацией, делается в полтора года.
Аббревиатура АКДС расшифровывается так: Адсорбированная Коклюшно-Дифтерийно-Столбнячная вакцина. То есть в организм малыша вводятся сразу три вакцины, задача которых – создать иммунитет против этих трех болезней. Самая агрессивная среди этих трех вакцин – коклюшная. Дело в том, что в этой вакцине иногда обнаруживаются следы коклюшного токсина и липополисахарида. И именно им прививка АКДС обязана своей печальной славой.
Сразу после прививки АКДС нужно буквально не сводить с ребенка глаз, ведь иногда, в силу неочевидных даже для глаза профессионала причин, реакция организма ребенка на прививку АКДС может быть очень тяжелой. Согласно статистике, около 95% токсических реакций на введение АКДС-вакцины возникают в первые сутки после прививки.
Справедливости ради нужно сказать, что это крайне болезненная реакция на прививку АКДС случается не часто. Но, когда речь идет о собственном ребенке, даже один случай на миллион, это уже много, не так ли?
После прививки АКДС может подняться температура. И педиатр, скорее всего, предупредит вас о том, что у малыша через несколько часов после введения вакцины АКДС может подняться температура. Повышение температуры считается нормальной реакцией на введение вакцины АКДС, если она не превышает уровень 37,5 39 °С. В этом случае не нужно давать малышу жаропонижающие препараты. Если температура поднимается до 38,5 °С, малышу необходимо дать жаропонижающее (спросите заранее у педиатра, что именно – он даст совет с учетом возраста вашего малыша). Имейте в виду, что иногда прививка АКДС провоцирует поднятие температуры до 39 °С и выше! Немедленно вызывайте скорую – речь идет об осложнениях на фоне прививки и это может быть очень серьезным!
Повышение температуры может сопровождаться нарушением сна, вялостью ребенка. Если эти симптомы держатся в течение трех суток после прививки АКДС, что считается нормой. Если состояние ребенка не нормализуется в течение трех дней, нужно обратиться к доктору.
Прививка АКДС нередко дает уплотнения на месте укола. Не растирайте это место и ни в коем случае не грейте. Уплотнение может сохраняться в течение месяца и в норме обычно проходит само, не представляя особой опасности. Если же прикосновения к уплотнению доставляют малышу боль, обратитесь к доктору. Не откладывайте также визит к врачу, если размеры уплотнения увеличиваются и превышают размеры небольшой горошинки.
Кашель после прививки АКДС:
Несмотря на то, что одним из компонентов вакцины АКДС является коклюшная вакцина, кашель после введения вакцины возникать не должен. Заметив этот симптом, немедленно обратись к доктору – в это время иммунитет малыша напряжен введенной вакциной, что делает проникновение других инфекций в организм малыша более легким, а их тяжелое течение и даже возникновение осложнений – более вероятным.
Иногда после прививки АКДС у ребенка возникает синдром пронзительного крика. Это осложнение обычно возникает у деток в возрасте до 6 месяцев. Основный симптом такого осложнения прививки АКДС очевиден: малыш кричит на высоких тонах и длится это от часа до 10 часов. Это неврологическое осложнение от прививки АКДС связано с достаточно сложными болезненными процессами, протекающими в головном мозге ребенка. Обращение к доктору – обязательно!
Судороги после прививки АКДС возникают примерно в 10 случаях на 10 000 прививок. Чаще всего судороги возникают на фоне высокой температуры в течение первых двух суток после введения вакцины. Иногда наблюдается потеря сознания.
Обострение сопутствующих заболеваний на фоне прививки АКДС – достаточно частое осложнение. И тяжесть его бывает очень разной: иногда у малыша после прививки вспыхивает с новой силой диатез (ни в коем случае не провоцируйте на это организм ребенка введением нового прикорма в течение как минимум десяти дней после прививки АКДС). Иногда впервым дебютирует астматический синдром. Нельзя сказать, что в возникновении астмы у ребенка однозначно виновата прививка АКДС: предрасположенность к этому наверняка дремала в организме ребенка. На вина за пробуждение этой склонности, несомненно, на совести прививки АКДС.
Больше о прививках и болезнях, которые они вызывают, читайте в статьях врача Марины Сикорской — Что такое АДС-М?
источник
Прививка АКДС относится к числу самых аллергенных и тяжело переносимых. Редкая мама не пожалуется врачу на изменение в настроении или самочувствии ребёнка после введения этого вещества. Какие осложнения после прививки АКДС можно ожидать? Как помочь ребёнку справиться с побочными реакциями?
Эта прививка содержит дифтерийные и столбнячные анатоксины, защищающие организм от этих инфекций. Но реакцию в большинстве случаев вызывает другая составляющая — убитые коклюшные микробы.
Первая вакцина АКДС делается ребёнку в три месяца — это время, когда начинает ослабевать естественная защита, которая досталась малышу с маминым молоком. Поэтому вакцинация в большинстве случаев совпадает со снижением собственных защитных возможностей организма ребёнка. В совокупности с этим немаловажным событием является введение чужих клеток, пусть даже и неживых, из-за чего вакцинация приводит к нежелательным последствиям у детей от прививки АКДС. Их организм часто отвечает различными реакциями на введение таких чужеродных клеток.
В каких случаях прививку АКДС не делают? Существуют абсолютные противопоказания, когда иммунизацию не проводят из-за развивающихся заболеваний или выраженных реакций на компоненты препарата. Есть временные противопоказания, когда врачи рекомендуют отсрочить вакцинацию на несколько дней.
-
Абсолютные противопоказания — это прогрессирующие заболевания нервной системы: неконтролируемая эпилепсия, продолжительные афебрильные судороги, прогрессирующая энцефалопатия.
- К первой группе также относится и сильная реакция на введение предыдущей вакцины.
- Относительные противопоказания к АКДС — острые заболевания и обострение хронических процессов.
Чем опасна прививка АКДС? — она временно снижает иммунитет. Это нормально и переносится относительно благоприятно в случае, когда ребёнок полностью здоров. Но если накануне перед проведением прививки у ребёнка даже незначительно повысилась температура (выше 37 ºC) — сообщите об этом врачу, ведь такой симптом может свидетельствовать о начале инфекции. Попросите дать направление на развёрнутый анализ крови, чтобы определить, можно ли вводить малышу препарат. Это один из эффективных способов избежать нежеланных осложнений на вакцину АКДС.
Реакции и осложнения на введение АКДС делятся на две основные группы:
- местные или локальные, которые наблюдаются в месте введения препарата;
- общие, когда реагирует весь организм недомоганием, повышением температуры и другими изменениями самочувствия.
- слабую вакцинальную реакцию, когда температура не превышает 37,5 ºC;
- среднюю реакцию с увеличением температуры тела до 38,5 ºC;
- сильную, если температура выходит за рамки 38,5 ºC.
Сколько держится температура после прививки АКДС? В норме такая реакция организма быстро проходит в течение одних или двух суток, но бывают затяжные реакции. Они могут зависеть от множества сопутствующих факторов — присоединение острой вирусной или бактериальной инфекции, развитие аллергической реакции.
Какие осложнения даёт вакцина АКДС? Каждый ребёнок реагирует по-своему. Главное правило, которому должны следовать родители — не слушать другие семьи о предыдущих осложнениях и реакциях на препарат.
Какие бывают местные осложнения на введение АКДС?
- К местным осложнениям относится уплотнение после прививки АКДС. Что делать в случае его появления? Незначительное по размеру (до 1 см) уплотнение ткани может быть в течение 2–3 суток. Чтобы справиться с ним быстрее рекомендуется приложить компресс на поражённый участок. Если уплотнение не проходит и увеличивается в размере — сообщите лечащему врачу.
-
Что делать, когда появилась шишка после АКДС в месте введения вакцины? Этот симптом может свидетельствовать о развитии серьёзного осложнения — инфильтрации или местного гнойного воспаления тканей. Кроме этого, у ребёнка повысится температура и появится болезненность в области бедра. Такое состояние часто наблюдается при занесении инфекции во время проведения иммунопрофилактики. Как сбить температуру после АКДС в таком случае? Нужно немедленно показаться врачу. Он назначит антибиотики и необходимые симптоматические препараты.
- В области введения препарата нередко возникают аллергические реакции с незначительным отёком кожи и гиперемией или покраснением места прививки АКДС. Так организм человека реагирует на введение чужеродного вещества. Первые «защитники» — это клетки крови, которые пытаются справиться с незнакомыми для них анатоксинами и убитыми коклюшными микробами.
Они носят разнообразный характер. Реакции организма делят на четыре большие группы:
- токсические реакции;
- поражение нервной системы;
- осложнения из-за неправильной техники введения;
- выраженные аллергические проявления.
Остановимся немного подробнее на каждой из них.
- Гипертермия, ухудшение самочувствия, слабость, вялость, потеря аппетита и редкая рвота — это первая группа осложнений. Какую температуру нужно сбивать после АКДС? Считается, что критическое повышение температуры тела — это 38,5 ºC и выше. Но в случае, когда ребёнок нервный, капризный и плаксивый при температуре ниже этого уровня можно помочь ему, назначив жаропонижающие препараты.
- Нервная система тоже реагирует на новое вещество в организме. Родители замечали у ребёнка после вакцинации монотонный крик, беспокойство, кратковременное незначительное повышение температуры, судороги после прививки АКДС. Судороги появляются чаще в течение первых суток после прививки или спустя 2–3 дня. Они однократные либо повторяющиеся, иногда сопровождаются потерей сознания. Это редкие осложнения, они связаны с кратковременным отёком головного мозга.
-
Поствакцинальный энцефалит (воспаление головного мозга). Встречается такое осложнение после АКДС в одном случае на миллион. Симптомы могут быть разными. Начальная стадия характеризуется повторными судорогами и гипертермией, тошнотой, рвотой, головными болями.
- Ребёнок хромает после прививки АКДС. Это результат неправильного введения препарата. В норме вакцина вводится внутримышечно в передненаружную область бедра. Случайное попадание в нервные волокна приводят к вышеназванному симптому.
- Выраженные аллергические реакции. Сопли после прививки АКДС, чиханье, высыпания по всему телу — последствия аллергической реакции. В более тяжёлых случаях образуется развитие отёка Квинке или анафилактического шока, чаще всего через 20–30 минут после инъекции. У детей раннего возраста развивается коллаптоидное состояние на АКДС — ребёнок становится вялый, бледный, адинамичен, на лбу выступают капельки холодного пота, артериальное давление падает.
Можно выделить ещё одну группу осложнений — это присоединение сопутствующей инфекции после введения препарата. Кашель после прививки АКДС, боль в горле, слабость и покраснение миндалин в течение нескольких дней развиваются в случае, когда у ребёнка был контакт с инфицированным человеком до или после вакцинации.
Понос после прививки АКДС, тошнота, рвота и слабость случаются при добавлении кишечной инфекции. Причиной тому бывает употребление некачественной пищи.
Чтобы справиться с осложнениями на введение АКДС нужно заранее проконсультироваться с врачом о возможных последствиях прививки и первой помощи ребёнку при их возникновении. В большинстве случаев лечение симптоматическое и заключается оно в назначении всем знакомых препаратов.
-
Что делать, если поднялась температура после прививки АКДС? При обычном повышении температуры назначают жаропонижающие лекарственные средства в течение одного или двух дней. Но если гипертермия беспокоит ребёнка дольше или температура тела превышает 38,5 ºC — это повод для обращения к врачу.
- Появление местной реакции на АКДС в виде уплотнения, развития инфильтрата тоже требует осмотра медработника. В таких ситуациях иногда необходимо назначать противовоспалительные вещества, антибиотики, но только после консультации со специалистом.
- Некоторые аллергические реакции можно исправить назначением антигистаминных (противоаллергических) средств в течение нескольких дней до исчезновения симптомов. В тяжёлых случаях ребёнка доставляют в больницу.
- Если у ребёнка после прививки АКДС болит нога нужно направить его для осмотра к неврологу, чтобы исключить воспалительный процесс нерва.
Введение АКДС — это нагрузка не только на детский организм, но и на близких людей. Нервы, суета, бег за препаратами — не самое приятное времяпрепровождение родителей. Чтобы этого избежать, нужно заранее подготовиться к предстоящей вакцинации.
-
Перед введением АКДС посетите врача и пройдите исследование анализа крови.
- Проконсультируйтесь со специалистом о возможных последствиях и что делать в случае их возникновения, а также какими препаратами стоит запастись.
- Если на предыдущее введение вакцины была реакция — уточните, чем можно заменить АКДС.
- Не купайте ребёнка в течение суток после прививки, не мочите место инъекции.
- Прогулки на свежем воздухе не запрещены, но старайтесь избегать скоплений людей (аптеки, магазины, рынки). Прогуливайтесь до и после прививки АКДС по тем местам, где ограниченное количество детей и взрослых людей.
- Нельзя в период иммунизации давать новые продукты ребёнку. Это может вызвать аллергическую реакцию.
Как было сказано выше самый реактогенный компонент АКДС — это коклюшный. Поэтому, чтобы снизить вероятность появления осложнений на прививку, можно использовать импортные аналогичные вакцины, сделанные с применением бесклеточного коклюшного компонента:
- «Инфанрикс»;
- «Инфанрикс ИПВ» с дополнительной защитой от полиомиелита;
- «Пентаксим» — это пятикомпонентный препарат, который включает в дополнение к вышеназванным компонентам защиту от гемофильной палочки.
Многокомпонентные вакцины могут быть приобретены на платной основе в поликлинике по месту жительства по желанию родителей.
Прививка АКДС защищает ребёнка от трёх опасных заболеваний, которые до начала активной борьбы с ними приводили к развитию тяжелейших состояний. Многие осложнения такой защиты можно избежать, если позаботиться об их профилактике заранее и быть более внимательным к своему малышу.
источник


 Абсолютные противопоказания — это прогрессирующие заболевания нервной системы: неконтролируемая эпилепсия, продолжительные афебрильные судороги, прогрессирующая энцефалопатия.
Абсолютные противопоказания — это прогрессирующие заболевания нервной системы: неконтролируемая эпилепсия, продолжительные афебрильные судороги, прогрессирующая энцефалопатия.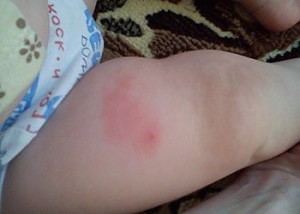 Что делать, когда появилась шишка после АКДС в месте введения вакцины? Этот симптом может свидетельствовать о развитии серьёзного осложнения — инфильтрации или местного гнойного воспаления тканей. Кроме этого, у ребёнка повысится температура и появится болезненность в области бедра. Такое состояние часто наблюдается при занесении инфекции во время проведения иммунопрофилактики. Как сбить температуру после АКДС в таком случае? Нужно немедленно показаться врачу. Он назначит антибиотики и необходимые симптоматические препараты.
Что делать, когда появилась шишка после АКДС в месте введения вакцины? Этот симптом может свидетельствовать о развитии серьёзного осложнения — инфильтрации или местного гнойного воспаления тканей. Кроме этого, у ребёнка повысится температура и появится болезненность в области бедра. Такое состояние часто наблюдается при занесении инфекции во время проведения иммунопрофилактики. Как сбить температуру после АКДС в таком случае? Нужно немедленно показаться врачу. Он назначит антибиотики и необходимые симптоматические препараты. Поствакцинальный энцефалит (воспаление головного мозга). Встречается такое осложнение после АКДС в одном случае на миллион. Симптомы могут быть разными. Начальная стадия характеризуется повторными судорогами и гипертермией, тошнотой, рвотой, головными болями.
Поствакцинальный энцефалит (воспаление головного мозга). Встречается такое осложнение после АКДС в одном случае на миллион. Симптомы могут быть разными. Начальная стадия характеризуется повторными судорогами и гипертермией, тошнотой, рвотой, головными болями. Что делать, если поднялась температура после прививки АКДС? При обычном повышении температуры назначают жаропонижающие лекарственные средства в течение одного или двух дней. Но если гипертермия беспокоит ребёнка дольше или температура тела превышает 38,5 ºC — это повод для обращения к врачу.
Что делать, если поднялась температура после прививки АКДС? При обычном повышении температуры назначают жаропонижающие лекарственные средства в течение одного или двух дней. Но если гипертермия беспокоит ребёнка дольше или температура тела превышает 38,5 ºC — это повод для обращения к врачу. Перед введением АКДС посетите врача и пройдите исследование анализа крови.
Перед введением АКДС посетите врача и пройдите исследование анализа крови.