К сожалению, наш сайт не совместим с вашим браузером. Пожалуйста, обновите его до любой другой версии.
К примеру Google Chrome, или можете проверить свой браузер на сервисе Яндекса.
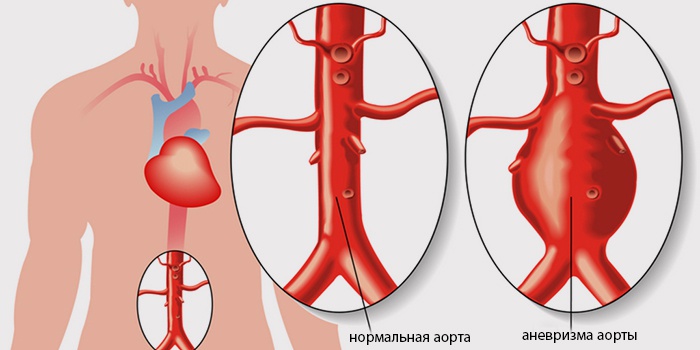
Аневризма брюшного отдела аорты является одним из самых распространенных сосудистых заболеваний. Одной из его особенностей является отсутствие симптомов и их появление на поздних стадиях или при осложненном течении, что существенно ухудшает результаты хирургического лечения. Именно поэтому очень важно выявлять аневризму брюшной аорты как можно раньше. Самым простым и распространенным методов ранней диагностики аневризмы брюшной аорты является ультразвуковое исследование. Его еще называют лучшим методом скринига (раннего выявления). УЗИ позволяет не только обнаружить аневризму, но и определить показания и необходимость операции, а также вид оперативного пособия. Для более точной диагностики при аневризме брюшного отдела аорты используется компьютерная томография с контрастированием, которая позволяет выяснить точное анатомическое взаимоотношение аневризмы с другими крупными сосудами и окружающими тканями. С помощью КТ сосудистый хирург точно определяет какой вариант операции он будет использовать: открытую операцию или эндоваскулярное эндопротезирование. В редких случаях или при сочетанной сердечно-сосудистой патологии может быть использована ангиография. Кроме этих методов диагностики аневризмы брюшной аорты используются также вспомогательные методы исследования, необходимость которых будет подробно описана далее в статье.
Почему диагностика аневризмы брюшной аорты так важна?
Аневризмы инфраренального отдела аорты (то есть аневризма аорты, расположенной ниже почечных артерий) является одним из самых известных и распространенных сосудистых заболеваний. С возрастом риск ее возникновения становится все больше и больше. Точкой отсчета считается возраст пациента старше 65 лет, когда аневризма может быть выявлена уже более чем у 5% пациентов. Именно поэтому всем пациентам этого возраста для раннего выявления аневризм необходимо пройти профилактическое обследование. Как показали статистические исследования, такой подход благодаря раннему лечению позволил существенно сократить частоту неблагоприятных, в том числе летальных, исходов, связанных с ее осложненным течением.
Опасность такого заболевания состоит в том, что даже при внушительных размерах, аневризма никак не проявляет себя клинически. Появление симптомов аневризмы аорты любой локализации обычно говорит об ее возможном осложненном течении. Увеличение размеров аневризмы может сопровождаться такими симптомами как боли в животе, боли в пояснице, различными дизурическими расстройствами (нарушениями мочеиспускания) и т.д., и при наличии различных «маскирующих» сопутствующих заболеваний диагноз аневризмы брюшной аорты может быть установлен несвоевременно. Обычно это достаточно распространенные хронические заболевания, такие например, как мочекаменная болезнь, остеохондроз поясничного отдела позвоночника, аденома предстательной железы, гастрит и гастроэзофагеальная рефлюксная болезнь, спастический колит, панкреатит и т.п. И пациенты, к сожалению, нередко пытаются самостоятельно справиться с этими проблемами.
Раннее выявление аневризмы размерами более 3,5-4см в диаметре является показанием к хирургическому лечению и выполнению открытой операции или стентирования аорты, поэтому диагностика аневризмы брюшной аорты необходима не только для раннего обнаружения самого аневризматического образования, но и для сбора диагностической информации при планировании операции.
Первым пунктом диагностики аневризмы брюшной аорты является обращение за консультацией к сосудистому хирургу и проведение первичного медицинского осмотра. При этом сосудистый хирург внимательно оценит возможные жалобы пациента, выяснит косвенные симптомы, которые могут указывать на наличие аневризмы, проведет пальпацию области живота и послушает живот с помощью фонендоскопа. Пальпация редко позволяет выявить наличие увеличения диаметра аорты, но в большинстве случаев подтвердить сам факт наличия аневризмы при ее увеличении более 4,5 — 5см в диаметре. При этом аневризма имеет вид объемного пульсирующего плотной консистенции образования и часто определяется в левой половине живота. Из-за того, что в просвете аневризмы возникает турбулетный (с завихрениями) кровоток, в проекции аневризмы с помощью фонендоскопа можно выявить сосудистые шумы. Определение пульсации и аускультация на сосудах нижних конечностей, по ослаблению пульсации или систолическим шумам позволяет диагностировать ранние признаки атеросклероза артерий нижних конечностей, являющегося частым спутником аневризм брюшной аорты.
Рис.1 Контуры большой аневризмы видимые через переднюю брюшную стенку
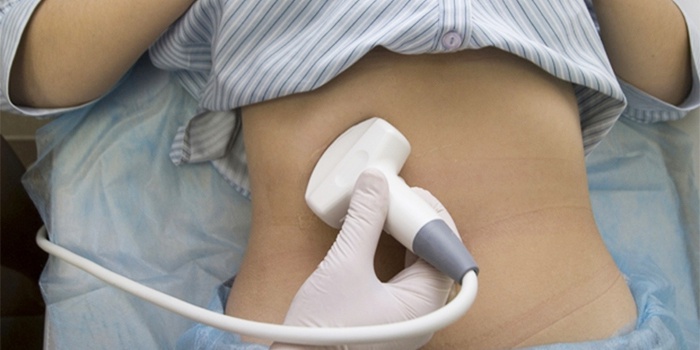
Самым простым, быстрым и эффективным инструментальным методом диагностики аневризмы брюшной аорты является ультразвуковое исследование (УЗИ) брюшной полости, самой аорты и отходящих от нее крупных артерий. Кроме того, это самый доступный в практической медицине метод исследования сосудистой системы. Даже в руках не специализирующегося на УЗИ сосудов и аорты врача-диагноста всегда можно увидеть увеличение аорты в размерах и предположить наличие ее аневризматического расширения, после чего направить пациента на консультацию к сосудистому хирургу или более опытному врачу лучевой диагностики.
Еще одним распространенным методом диагностики аневризмы брюшной аорты является компьютерная томография. Это сейчас самый современный и эффективный метод выявления не только аневризм, но практически любой патологии органов брюшной полости. Для того, чтобы отличить сосудистые образования (аорту и другие крупные сосуды) от окружающих тканей исследование проводится в условиях контрастного усиления. Это исследование носит название компьютерной томографии с контрастированием (кт с контрастом).
Сходным по диагностическому принципу методом исследования аневризм является магнитно-резонансная томография (МРТ). В отличии от КТ при МРТ компьютерная система томографа позволяет отличить сосудистое образование с циркулирующей в ней кровью от других тканей без контрастного усиления. Тем не менее, в плане диагностики аневризм брюшной аорты, особенно в экстренных ситуациях, МРТ менее предпочительна из-за того, что требует намного больше времени для проведения исследования и анализа результатов. Единственным и неоспоримым преимуществом МРТ, используемым при диагностике патологии сосудистой системы является отсутствие необходимости в использовании йод-содержащих контрастных препаратов для эффекта усиления, что предпочтительно при обследовании пациентов с почечной недостаточностью или аллергией на йод.
По-прежнему альтернативным и рутинным методом диагностики аневризмы аорты брюшной полости является ангиография. Тем не менее, она, как метод исследования, постепенно уступает место томографическим способам диагностики. В настоящее время ангиография при аневризмах аорты используется при необходимости обследования при патологии других сосудистых бассейнов.
Подробнее узнать о других методах диагностики аневризмы брюшной аорты и принципах их использования можно в следующих разделах статьи.
Как уже было сказано ранее, УЗИ является наиболее простым и распространенным методом выявления аневризмы брюшной аорты. Неоспоримыми преимуществами метода являются низкая стоимость, быстрота выполнения, высокая информативность, безопасность и возможность многократных исследований. Именно из-за этих характеристик УЗИ брюшной полости зарекомендовало себя как метод так называемого скрининга или первичного выявления аневризмы брюшной аорты.
Рис.2 УЗИ при аневризме брюшного отдела аорты (поперечный и продольный срез)
С помощью УЗИ можно определить основные анатомические ориентиры аневризмы, например, определить:
- характер (мешковидный или веретенообразный),
- локализацию (расположение по отношению к почечным артериям и сосудам кишечника),
- степень вовлечения в патологический процесс стенки и крупных сосудов
- диаметр аневризмы,
- признаки разрушения или расслоения стенки,
- наличие тромботических изменений в просвете аорты
Этих ориентиров обычно бывает достаточно для принятия решения о необходимости выполнения операции. Кроме того, УЗИ брюшной полости позволяет провести первичную дифференциальную диагностику с другой патологией органов, расположенных в абдоминальной области. Очень часто аневризма сама становится случайной находкой при проведении УЗИ органов брюшной полости и почек.
В настоящее время компьютерная томография по праву может считаться «золотым стандартом» диагностики аневризмы брюшной аорты. Также как и при использовании УЗИ брюшной полости с помощью КТ можно определить основные характеристики брюшной аорты: размеры на разных уровнях, локализацию, степень вовлечения стенки, особенности, характеризующие стабильность стенок (расслоение, тромбы, надрывы) и т.д. Ключевым предназначением КТ с контрастированием брюшной аорты является необходимость определения показаний к операции и выбора метода лечения. Серьезным преимуществом КТ в отличие от УЗИ является отсутствие зависимости исследования от состояния пациента (например, вздутие кишечника или болевой синдром при надавливании датчиком на живот серьезно осложняет задачу врачу ультразвуковой диагностики) и от опыта врача, который проводит исследование, поскольку само исследование компьютеризоровано и автоматизировано. Интерпретировать результаты может любой врач, обладающий достаточным опытом (например, сосудистый хирург или радиолог).
КТ с контратированием при аневризме инфраренальной аорты (видео)
Высокий технический уровень и компьютеризация позволяет также построить трехмерное изображение аорты, аневризмы и сосудов, на котором наглядно видны все их анатомические взаимоотношения. Также в настоящее время при использовании КТ практически решена проблема использования йод-содержащих контрастных препаратов, поскольку современные томографы настолько быстро проводят исследование, что для контрастного усиления аорты требуется минимальное количество рентгенконтрастного препарата и пациент подвергается незначительной лучевой нагрузке. Это делает КТ с контрастированием практически безопасным.
Рис.3 Трехмерная картина аневризмы при компьютерной томографии
Ангиография в качестве метода диагностики аневризмы брюшной аорты используется все реже, тем не менее, в практике сосудистых хирургов часто возникает ряд состояний, когда она оказывается незаменимой. Поскольку аневризма брюшной аорты имеет тесную связь с системным атеросклерозом, при аневризме очень часто выявляются признаки атеросклероза в других сосудистых бассейнах. Например, достаточно частым «спутником» аневризм аорты инфраренальной локализации является ишемическая болезнь сердца, вызываемая атеросклерозом коронарных артерий, а также атеросклероз сонных артерий и артерий нижних конечностей. Выполнение компьютерной томографии пациентам с таким сочетанным поражением сосудистой системы представляется весьма трудоемким и не всегда информативным. Для этого и используется ангиография, которая проводится с использованием специального внутрисосудистого (эндоваскулярного) инструментария (катетеров, проводиников и т.д.). Перемещение этих устройств позволяет достичь практически любого места сосудистой системы и выполнить диагностику органа, расположенного на достаточно большом расстоянии от места сосудистого ангиографического доступа. Такое ангиографическое исследование, как коронарография, до сих пор остается «золотым» стандартом диагностики атеросклероза коронарных артерий и ему отдает предпочтение большинство кардиохирургов при планировании, например, шунтирования сердца или стентирования коронарных артерий.
Рис.4 Аневризма при ангиографии брюшного отдела аорты
Ангиография также бывает крайне востребована при диагностике атеросклероза сосудов нижних конечностей. С учетом данных о состоянии сосудистого бассейна нижних конечностей определяется объем вмешательства при аневризме и необходимость сочетанных операций по восстановлению кровообращения в ногах, например при синдроме Лериша.
В большинстве случаев другие методы диагностики аневризмы брюшной аорты используются для проведения дифференциальной диагностики с другими органами брюшной полости либо при планировании хирургического вмешательства, своевременного выявления и устранения или коррекции факторов риска, утяжеляющих операцию или восстановление после ее выполнения. Рентгенография грудной клетки и спирометрия необходимы для выявления сопутствующей патологии органов дыхания. Заболевания сердца могут быть заподозрены по результатам электрокардиографии (ЭКГ), эхокардиографии (ЭхоКГ), нагрузочных стресс-тестов (ЭхоКГ с велоэргометрией, сцинтиграфия миокарда с нагрузкой и т.д.).
Гастроскопия является универсальным методом обследования верхних отделов желудочно-кишечного тракта и позволяет выявить такие опасные для планирования операции состояния, как язва 12-перстной кишки или эрозивный гастрит. Нередко одним из частых симптомов аневризмы брюшной аорты является склонность к запорам и изменение регулярности стула, которые также встречаются при таких состояниях как полипоз или рак толстой кишки, и это может серьезно спутать клиническую картину заболевания, изменить тактику и этапность лечения. Для точной диагностики проводят колоноскопию или разновидность компьютерной томографии, которая носит название виртуальной колоноскопии.
Неотъемлемой частью диагностики аневризмы брюшной аорты является проведение общеклинической лабораторной диагностики крови и мочи, которая позволяет выявить скрытые нарушения обмена веществ, иммунитета, свертываемости крови и т.д.
Подробный перечень методов обследования, требуемый для планирования хирургического лечения аневризм Вы можете найти в статье «Аневризма брюшной аорты операция: показания, дообследование, подготовка и техника вмешательств».
источник
Сегодня одной из доступных методик диагностирования состояния брюшной аорты и ее ветвей является УЗДГ. Эта процедура расшифровывается как ультразвуковая допплерография. Узнайте, в каких случаях необходимо ее проведение, а также о показаниях, подготовке и расшифровке результатов УЗИ сосудов брюшной полости.
Целью УЗИ скрининга брюшной аорты является диагностика аневризмы. Изменение заключается в расширении этой крупной артерии, которое может быть местным или общим. Такая патология становится последствием ослабевания сосудистых стенок и скапливания в некоторых отделах крови. Сама аорта – это главный артериальный сосуд в теле человека, который проходит через многие участки, в том числе и брюшную полость. Последняя выполняет важную функцию кровоснабжения нижней части туловища и ног. Показания к проведению УЗИ брюшной полости описаны ниже.
Первый фактор, при котором УЗИ подвергается брюшная аорта – это наличие у пациента боли в животе, которая отдает в область поясницы. Ощущения при этом схожи с почечными коликами, т.е. сильные и ноющие. Что касается локализации боли, то она чувствуется с левой стороны и около пупка, но может отдавать в нижние конечности и паховую область. Если человек худой, то у него даже может прощупываться пульсация аневризмы. Все эти симптомы сопровождаются жалобами на тяжесть в животе и вздутие.
Кроме очевидных признаков, при которых требуется УЗИ брюшной полости, есть и другие показания для этой процедуры:
- головная боль и головокружение регулярного характера, пульсация в районе затылка и висков;
- при поворотах головы перед глазами мелькают «мушки»;
- стойкая артериальная гипертензия или гипотензия;
- перенесенный инсульт, ишемия, гипертонический криз или травма живота;
- курение в течение долгого времени;
- возраст от 60 лет;
- эпилепсия;
- нарушения памяти.
Чтобы специалист мог беспрепятственно исследовать аорту и ее ветви, пациенту необходимо правильно подготовиться к процедуре. Для этого должны соблюдаться следующие простые правила:
- За 2 дня до предполагаемого обследования исключить из рациона всю пищу, употребление которой может вызвать усиленное газообразование и метеоризм. Сюда относят бобовые, картофель, капусту, дыню, молочные продукты питания, газировку и все блюда с высоким содержанием углеводов.
- Пару дней принимайте лекарства, способствующие улучшению работы кишечника Эффективным средством является Эспумизан. Альтернативой ему может быть обычный активированный уголь.
- Полностью отказаться от еды и жидкости стоит за 8 часов до процедуры.
- При хронических запорах вечером перед исследованием надо сделать 2 очистительные клизмы с соляным раствором.
Те пациенты, которые не знают, как делают УЗИ брюшной полости, часто испытывают страх перед процедурой, но это напрасно. Обследование не является опасным и не приносит никаких болезненных или неприятных ощущений. Сам процесс УЗИ включает всего несколько этапов:
- Пациент приходит на прием, удобно располагается на кушетке, причем справа от врача. Голова при этом расположена на уровне экрана, поэтому человек может наблюдать за тем, что происходит.
- Далее врач смазывает специальный датчик и живот пациента прозрачным гелем, который снижает сопротивляемость тканей и помогает ультразвуковой волне проникать внутрь.
- Затем специалист медленно передвигает датчик по брюшной стенке и записывает результаты наблюдений.
Процедура УЗИ длится около 15-20 минут. После обследования можно сразу возвращаться к привычному графику дня. Далее стоит разграничить термины УЗДГ и УЗИ внутренних органов. Ультразвуковое исследование является более широким понятием. Оно может проводиться следующими методами:
- цветное допплеровское сканирование (ЦДК);
- ультразвуковое дуплексное сканирование (УЗДС);
- ультразвуковая допплерография (УЗДГ).
Последний метод УЗИ брюшной аорты основан на эффекте Доплера, который заключается в фиксировании изменений, происходящих при отражении звуковых волн от кровяных телец. Метод УЗДГ используется для первичного обследования, так как он позволяет определить только основные характеристики текущего состояния аорты в брюшном отделе и дополнительно параметры кровотока в ней. Врач-узист получает протокол графических изображений с высоким разрешением. Данные поступают на приборную панель УЗИ аппарата. По этим картинкам можно осуществить расшифровку исследования.
Во время УЗИ брюшная аорта изучается в поперечном срезе. Это дает врачу возможность проверить числовые характеристики сосуда на соответствие нормальным показателям. Значение берется по максимальному внутреннему диаметру в поперечном срезе. В норме у взрослого человека оно не должно превышать 3 см. Для подвздошных ветвей этот показатель чуть ниже и максимально составляет 1,5 см. Если во время исследования врач получил значения меньше вышеуказанных, то аневризму аорты исключают.
При проведении УЗИ брюшной аорты врач изучает этот сосуд по всей длине. Аномалией является любое увеличение диаметра. Результатом исследования является расшифровка УЗИ брюшной полости. Качество ее зависит от квалификации специалиста. На основе расшифровки могут быть определены следующие патологии или заболевания:
- Атеросклероз. Его развитие выступает следствием поражения стенок сосудов холестерином и накопления его в форме бляшек.
- Аневризма. Ее признаком является увеличение диаметра аорты.
- Стеноз чревного ствола. Характеризуется слишком узким диаметром главных ветвей аорты.
- Окклюзия. Резкое сужение аорты до состояния полной непроходимости.
- Извилистость дуги аорты. Обусловлена наследственным фактором и проявляется удлинениями, извитостью, перегибами и петлеобразованием сосудов.
Под аневризмой подразумевают существенное увеличение диаметра аорты, причем в отделах, расположенных более низко по направлению к тазу. Завышенные показатели могут быть следующими:
- 3-3,5 см – в таком случае пациент должен регулярно приходить на обследования для наблюдения за изменениями;
- 4-5 см – при таком диаметре аорты возможно ее расслоение в течение года;
- 5 см и выше – при аневризме таких масштабов показано только хирургическое вмешательство.
Такой патологический процесс может быть на любом участке аорты – корень, определенный отдел или же вся ее длина. Помимо УЗИ уплотнение обнаруживают при помощи рентгенологического исследования. Из всех патологий эта является особенно опасной. На фоне высокого давления или занятий спортом есть риск расслоения стенок, вследствие чего туда затекает кровь и происходит разрыв сосуда.
УЗИ брюшной аорты выявляет характер кровотока в этом сосуде и возможные его патологии. При высоком уровне холестерина на стенках артерий образуются бляшки. Они мешают нормальному кровоснабжению тканей. Такая патология называется атеросклерозом дуги аорты. Опасность ее в том, что на ранних стадиях симптомы практически отсутствуют. Только УЗИ может выявить даже небольшие атеросклеротические бляшки. Наряду с ним при подозрении на такое заболевание назначают и другие исследования:
- рентген;
- допплерографию вен нижних конечностей;
- анализы на холестерин.
источник
УЗИ брюшной аорты – это высокоинформативный метод диагностики, основанный на способности органов отражать ультразвуковую волну, при дополнении доплером можно получить данные не только о строении сосудов, но и измерить кровоток и определить очаги нарушения его движения.
Исследование брюшной аорты и ее ветвей позволяет определить множество патологий даже на самых ранних этапах развития: стеноз сосудов, поражение атеросклерозом, нарушение в структуре сосудов, в том числе и сдавление при поражениях шейного отдела позвоночника.
УЗДГ аорты и ее ветвей назначают в следующих ситуациях:
- при сильных головных болях неясного происхождения;
- часто возникающие головокружения и случаи потери сознания;
- если пациент жалуется на чувство пульсации или распирания в затылке или висках, возникающих постоянно;
- мелькание мушек перед глазами при резкой смене положения тела или повороте головы;
- если пациент жалуется на снижение памяти и внимания;
- больным с измененным артериальным давлением: высоким или низким;
- имеющим в анамнезе случаи острого нарушения кровообращения, это может быть перенесенный инсульт, транзиторные атаки и другие проявления патологии;
- проявление эпилептических припадков впервые или в качестве оценки состояния при поставленном диагнозе.
Показанием к УЗИ сосудов брюшной полости также является пожилой возраст, особенно у людей, злоупотребляющих табачными изделиями или имеющих профессиональные вредности по группе сердечно-сосудистых заболеваний.
Проведение УЗИ аорты доступно каждому независимо от возраста, состояния здоровья и религиозных убеждений.
Дуплексное сканирование брюшной аорты и её ветвей позволяет оценить кровоток организма, а также определить очаги патологии, препятствующие нормальному питанию органов.
- Облитерирующий атеросклероз – это заболевание системного характера, при котором свойственно образование холестериновых бляшек на стенках сосудов.
- Аневризма представляет собой расширение стенок в крупных сосудах, сопровождающееся её истончением, что является угрозой для жизни больного.
- УЗИ чревного ствола определяет его стеноз, приводящий к нарушению кровоснабжения печени и желудка.
- Окклюзия – это закупорка сосуда атеросклеротической бляшкой, определяется при дуплексном сканировании аорты.
- Тромбоз на УЗИ брюшного отдела аорты определяется как частичная закупорка сосуда тромбом, которая при дальнейшем развитии приводит к окклюзии.
- Врожденные аномалии строения брюшной аорты могут выражаться в удлинении и сужении, а также патологическом разветвление сосудистой сети. Данная патология снижает уровень питания органа из-за затруднения кровотока.
- Расслоение аневризмы диагностируется при процессе, локализованном в среднем слое сосуда, без поражения наружного и внутреннего, требует оперативного лечения.
При патологии сосудистой системы повышенная нагрузка может дать толчок к разрыву аорты, что ставит жизнь больного под угрозу, малейшее подозрение на подобные нарушения служит основанием к назначению УЗДГ ветвей дуги аорты.
Дуплексное сканирование аорты и ее ветвей позволяет определить степень опасности здоровью исследуемого при недостаточности аортального клапана. Визуализация процессов, происходящих в сосудистой сети в режиме реального времени, позволяет оценить состояние не только в покое, но и при нагрузке.
Качественная подготовка к диагностике аорты брюшной полости позволит получить достоверные результаты и с большей точностью оценить малейшие изменение в строении или функционировании сосудистой сети.
- За 3-4 дня до обследования пациенту необходимо исключить из рациона продукты, способствующие усиленномуметеоризму: хлеб, бобовое, кисломолочное, жирную пищу.
- За сутки до диагностики принять активированный уголь в расчете 1 таблетка на 10 кг веса.
- Последний прием пище не ранее 8 часов до УЗИ сосудов брюшной полости, питье воды также исключается минимум за 2 часа.
Здесь описаны общие принципы подготовки, при необходимости более серьезного подхода к делу врач подробно расскажет, что необходимо предпринять каждому человеку для улучшения качества исследования.
УЗДГ сосудов брюшной полости представляет собой высокоинформативную, безболезненную и безвредную манипуляцию. Длится не более 20-30 минут.
- Пациент приходит в кабинет диагностики после пройденной подготовки ко времени, назначенному врачом.
- Раздевшись по пояс, занимает удобное положение на кушетке (положение во время исследования позволяет наблюдать за происходящим на экране).
- Специалист наносит контактный гель на живот для улучшения проникновения ультраволн вглубь тканей и устранения затруднений скольжения.
- С помощью специального датчика узист изучает строение сосудов и замеряет скорость кровотока, одновременно занося полученные данные в протокол исследования.
По окончанию процедуры пациент получает готовый результат диагностики на руки, с которым должен пойти на прием к лечащему врачу для уточнения диагноза и назначения необходимого лечения.
Некоторые показатели каждый может расшифровать самостоятельно, не дожидаясь приема у специалиста.
Допплерография сосудов брюшной полости позволяет узнать истинные размеры сосудов пациента и сравнить их с показателями нормы, определить очаги патологии и изучить риск их дальнейшего развития, измерить скорость движения крови и визуализировать участки затрудненного тока.
Нормы по УЗИ брюшной аорты и её ветвей:
- диаметр брюшной аорты в районе мечевидного отростка составляет не больше 3 см;
- подвздошные ветви вполовину меньше – не более 1,5 см в диаметре.
При увеличении диаметра сосуда ставится диагноз «аневризма», и врач подробно изучает данный участок сосудистой сети для точного определения степени риска данной патологии и возможного места разрыва аорты при повышенной нагрузке.
При расширении участка до размеров, превышающих 5 см, необходимо оперативное вмешательство для устранения очага патологии, представляющей угрозу для жизни больного.
Ультразвуковое исследование аорты брюшной полости позволяет изучить сосудистую сеть человека, не причиняя вреда здоровью и без каких-либо негативных ощущений. Процедуру рекомендовано проводить с целью выявления развития патологического процесса на раннем этапе каждому человеку, подверженному заболеваниям сердечной системы или достигшего пожилого возраста.
Определение любого вида заболевания на ранней стадии развития позволяет контролировать его дальнейшее развитие и повлиять на общее состояние больного в сторону выздоровления. Обнаруженные серьезные нарушения кровотока на поздних стадиях плохо поддаются лечению и часто требуют оперативного вмешательства. Учитывая простоту процедуры и небольшую цену, диагностика кровообращения брюшной полости представляет собой процедуру, доступную каждому.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Истинная аневризма брюшной аорты характеризуется локальным выпячиванием или диффузным расширением аорты вследствие нарушения нормального строения стенки. Диагностика аневризмы основывается на исследовании аорты в сагиттальной, поперечной и коронарной плоскостях сканирования с измерением максимального ее диаметра: дистальнее диафрагмы, на уровне висцеральных артерий, на уровне бифуркации аорты. В норме диаметр аорты на этих уровнях составляет 29-26 мм, 24-22 мм и 20-18 мм соответственно. Необходимо провести анализ анатомического хода и расположения аорты с указанием смещения и изгибов. Первым ультразвуковым признаком наличия аневризмы является сегментарное увеличение поперечного сечения аорты в 2 раза и более. Увеличение поперечного сечения аорты менее чем в 2 раза свидетельствует о наличии аневризматического расширения. На экране аневризма представлена полостным образованием округлой или чаще овальной формы. В сагиттальной плоскости сканирования веретенообразная аневризма имеет форму овала, мешотчатая — характеризуется выбуханием одной из стенок аорты.
Максимальный диаметр аневризмы определяют по наружному краю адвентиции стенок аневризматического мешка в сагиттальной и поперечной плоскостях сканирования. Более точно максимальные размеры аневризмы диагностируют при исследовании в поперечной плоскости сканирования. Следует отметить, что деформация аорты с изменением ее анатомического хода, плохая разрешающая способность на границе стенки аорты — окружающая ткань являются ограничениями в правильности точного определения размеров аневризмы по данным ультразвукового исследования.
Оценку состояния просвета аневризмы осуществляют в В-режиме и режимах ЦДК и ЭДК. Чаще внутри аневризмы визуализируются тромботические массы, представленные гипоэхогенными, преимущественно однородными по структуре образованиями, эхогенность которых выше эхогенности остаточного просвета сосуда. В режиме ЦДК полость аневризматического мешка окрашивается разнонаправленными потоками красного и синего цвета. Спектр допплеровского сдвига частот характеризуется низкой систолической скоростью и изменением соотношения величины систолических и диастолических пиков.
Стенка аневризмы может содержать включения кальция. Можно выделить следующие УЗ варианты состояния стенки аневризмы: не изменена по структуре; утолщена; истончена; надрыв интимы с расслоением стенки; разрыв стенки. УЗ картина разрыва стенки аневризмы характеризуется наличием дефекта, как правило, в истонченной стенке и развитием гематомы, чаще в забрюшинном пространстве.
Важно подчеркнуть, что возможности цветового допплеровского сканирования не во всех случаях позволяют решить стоящие перед специалистом диагностические проблемы в оценке состояния стенки аневризмы, в частности, в определении надрыва интимы. Надрыв интимы может приводить либо к расслоению стенки, либо к ее разрыву. Новая методика трехмерной реконструкции аневризмы позволяет контрастнее получить изображение стенки аорты, поэтому в сложных диагностических случаях целесообразно ее применение.
У данной категории больных большое практическое значение имеет исследование почечных артерий. В зависимости от расположения аневризмы относительно почечных артерий выделяют следующую локализацию аневризмы; супраренального, интерренального или инфраренального отдела аорты. Существуют два подхода к определению взаимоотношения аневризмы с почечными артериями. 1-й — в режиме ЦДК или ЭДК в сочетании со спектром допплеровского сдвига частот визуализируют почечные артерии и измеряют расстояние от устья исследуемых артерий до аневризмы. 2-й — в случаях, когда невозможно получить информацию о локализации устья почечных артерий, измеряют расстояние от верхней брыжеечной артерии (ВБА) до проксимального края аневризмы. Почечные артерии располагаются на 1-1,5 см дистальнее ВБА. Далее проводят анализ состояния стенки и просвета почечных артерий с количественной оценкой кровотока. При наличии стеноза в исследуемых артериях необходимо диагностировать его степень и локализацию, при наличии аневризмы — зафиксировать ее максимальный диаметр. Кроме этого, целесообразно обращать внимание на наличие или отсутствие добавочных почечных артерий.
Аневризмы дистального отдела аорты могут сочетаться с аневризмати-ческим расширением или аневризмой подвздошных артерий. Чаще отмечается поражение общих подвздошных артерий, однако в ряде случаев диагностируются и изолированные аневризмы наружной подвздошной артерии. Исследование подвздошных артерий начинают с измерения максимального диаметра с последующим определением состояния стенки и просвета артерий. При наличии аневризмы или аневризматического расширения необходимо указать максимальный диаметр, протяженность, состояние просвета и стенки аневризмы.
Наличие дефекта в интиме и заполнение его кровью способствует постепенному расслоению стенки аорты и формированию двух просветов — истинного и ложного. Такая УЗ картина свидетельствует о наличии расслаивающейся аневризмы, которая обычно начинается в грудном отделе. В просвете аорты в В-режиме определяется мембрана, которая состоит из интимы и/или интимы и медии, двигающаяся синхронно пульсации аорты. При использовании режима ЦДК регистрируют двунаправленные потоки в истинном и ложном просветах аорты. В истинном просвете регистрируют антеградное направление кровотока. Артерии аорты могут отходить как от истинного, так и ложного просветов. При выявлении расслаивающейся аневризмы аорты необходимо проведение тщательного исследования грудной аорты, а затем подвздошных артерий для определения границ распространения данного осложнения.
В послеоперационном периоде УЗ-исследование дает возможность оценить состояние протеза и наличие осложнений. Исследование перипротезной области позволяет диагностировать такие осложнения, как инфильтрат, абсцесс или гематому с определением их локализации, протяженности и взаимосвязи с протезом. Цветовое допплеровское сканирование дает информацию о состоянии анастомозов, развитии стеноза дистального анастомоза, тромбоза протеза или ложной аневризмы.
источник
Для начала давайте посмотрим, что показывает данное ультразвуковое исследование.
За передней стенкой живота находится большое пространство – брюшная полость. В ней расположено довольно много органов, которые и покажет ультразвук полости живота. Это:
- желудок
- кишечник
- поджелудочная железа
- печень
- желчевыводящие протоки: внутри- и внепеченочные
- селезенка
- желчный пузырь
- почки
- надпочечники
- брюшная часть аорты и ее ветви
- лимфоузлы
- лимфатические стволы и сосуды
- отдел вегетативной нервной системы
- нервные сплетения.
Брюшная полость выстлана двумя слоями тонкой оболочки – брюшины. Именно ее воспаление называется перитонитом и является опасным для жизни состоянием. Органы по-разному покрыты брюшиной: некоторые в нее обернуты, некоторые даже не касаются, но находятся внутри очерченных ею границ. Условно полость разделяется на собственно брюшную полость и забрюшинное пространство. К последнему относится нижняя часть списка органов, начиная с почек.
Все эти органы – и брюшной полости, и пространства за брюшиной — смотрят на УЗ-исследовании брюшной полости. Это исследование способно выявить наличие повреждения структуры, воспаление, патологические образования, увеличение или уменьшение органа, нарушение его кровоснабжения. То, как справляется больной или здоровый орган со своими функциональными обязанностями, ультразвук не видит.
Что дает УЗИ. Исследование помогает найти причину болезни в таких случаях:
- боль или дискомфорт в животе
- горечь во рту
- чувство переполненного желудка
- непереносимость жирной пищи
- повышенное образование газов
- частые приступы икоты
- чувство тяжести в правом или левом подреберье
- желтуха
- повышенное артериальное давление
- боль в пояснице
- повышение температуры не из-за простудного заболевания
- похудание, не связанное с диетами
- увеличение живота
- как контроль над эффективностью проводимого лечения патологий органов пищеварительной системы
- а также в качестве планового обследования, в том числе и при имеющихся аномалиях развития органов, желчнокаменной болезни.
Патология, определяемая на УЗИ
Что диагностирует УЗИ полости живота. С помощью данного исследования могут быть выявлены такие болезни:
1. Со стороны желчного пузыря:
- острый и хронический холецистит
- эмпиема пузыря
- желчно-каменная патология
- при проведении желчегонного завтрака можно оценить моторную функцию пузыря
- аномалии развития (перегибы, перегородки).
- цирроз
- гепатит
- абсцессы
- опухоли, в том числе и метастазы
- гепатоз
- «застой» в печени вследствие сердечно-легочных заболеваний
- жировое изменение печени.
3. Со стороны почек и мочевыделительной системы:
- опухоли почек
- «сморщенная почка»
- пиелонефрит
- сужения мочеточников
- камни и «песок» в почках.
4. Со стороны селезенки ультразвук брюшной полости выявляет:
- кисты
- опухоли
- абсцессы
- инфаркты
- увеличение органа при инфекционных и паразитарных болезнях
5. Со стороны поджелудочной железы:
- кисты
- опухоли
- абсцессы
- камни в протоках
- признаки острого и хронического панкреатита.
6. УЗИ выявляет свободную жидкость в брюшной полости
7. Со стороны брюшной части аорты или ее ветвей может быть видна аневризма и ее расслоение, сужение сосудов
8. Со стороны забрюшинных лимфоузлов видно их увеличение, однородность структуры
Как понять результаты исследования
Для этого рассмотрим бланк (протокол) УЗИ. В нем указаны моменты, которые касаются каждого органа по-отдельности.
Расшифровка УЗИ брюшной полости в отношении этого органа включает:
| Параметр | Что написано в бланке | Нормальные показатели УЗИ у взрослых |
|---|---|---|
| Размеры всего органа | Норма, уменьшена, увеличена (подчеркнуть нужное) | Норма |
| правая | Указаны цифры в см по каждому пункту | До 12,5 |
| левая | До 7 | |
| хвостатая | 30-35 | |
| Косо-вертикальный размер (КВР) правой доли | Цифры в мм | До 150 мм |
| Контуры | Подчеркнуто, ровные они или нет | Ровные |
| Капсула | Подчеркнуто, дифференцируется она или нет, утолщена или нет | Дифференцируется, не утолщена |
| Толщина левой доли | Цифра в мм | 50-60 |
| Толщина правой доли | 120-125 | |
| Эхоструктура паренхимы | Подчеркнуто, норма, повышена или снижена | Норма |
| Очаговые образования | Есть или нет | Не должно быть |
| Воротная вена | Указан размер в мм | До 14 мм |
| Сосудистый рисунок | Обеднен, обычный или усилен | Обычный |
| Нижняя полая вена | Размер в мм | Анэхогенная, диаметром 20 мм |
| Вены печеночные первого порядка | Размер в мм | До 1 мм |
- О жировом гепатозе свидетельствует увеличение эхо-плотности органа в виде мелких очажков. Край печени закруглен. На последних стадиях из-за уплотнения органа невозможно разглядеть портальные сосуды.
- При циррозе печени видно ее увеличение, расширение вен воротной и селезеночной. Нижний край органа тоже будет закруглен, контуры – неровны. Увеличение эхо-плотности в этом случае будет крупноочаговым. Также определяется свободная жидкость в полости живота (асцит).
- Если описано увеличение размеров, закругление краев, а также расширение полой вены и отсутствие сужения ее на вдохе, это говорит о застойных явлениях в печени из-за сердечного или легочного заболевания.
- Если описаны очаги, в которых имеется нарушение нормальной эхоструктуры, это может говорить о злокачественных или доброкачественных опухолях, кистах или абсцессах.
На видео специалист рассказывает об ошибках, возникающих при ультразвуковом исследовании органов брюшной полости.
Норма УЗИ по результатам осмотра этого органа:
- Форма: различная – грушевидная, цилиндрическая.
- Размеры: ширина 3-5 см, длина 6-10 см.
- Объем: 30-70 куб. см.
- Стенки: толщиной до 4 мм.
- Образования в просвете: в норме их нет.
- Акустическую тень от образований: это касается камней и опухолей пузыря. По наличию этой тени проводится расшифровка видов камней (они бывают разного состава).
- Смещаются они или нет: камни обычно подвижны, но могут быть припаяны к стенке или иметь крупные размеры. По этому и некоторым другим признакам можно судить о том, не является ли образование опухолью.
Признаки патологии желчного пузыря
- При остром холецистите отмечается утолщение стенки органа, при этом размеры могут быть нормальными, уменьшенными или увеличенными. Стенка может быть также описана как «двойной контур», а наличие жидкости вокруг пузыря говорит о том, что уже развился местный перитонит, и нужна срочная операция.
- Утолщение стенки будет и при хроническом холецистите. Контур в этом случае четкий и плотный.
- В заключении могут быть описаны различные деформации органа. Это – не заболевание, а особенности строения.
- Если описаны эхонегативные объекты, которые оставляют акустическую тень, при этом стенка пузыря утолщена, а контур неровен, речь идет о калькулезном холецистите. При этом расширение желчных протоков говорит о том, что камень перекрывает выход желчи.
Расшифровка УЗИ желчных протоков
В норме на УЗИ желчные протоки имеют такие характеристики:
- общий желчный проток: диаметром 6-8 мм
- внутрипеченочные протоки: не должны быть расширены
Нормы поджелудочной железы на УЗИ
- дополнительных образований быть не должно.
- головка: до 35 мм
- тело: до 25 мм
- хвост: около 30 мм
- контур: ровный
- эхоструктура: однородная
- эхогенность: не снижена и не повышена
- вирсунгов проток: 1,5-2 мм
- образования: в норме их нет.
Снижение эхоплотности железы говорит об остром панкреатите, увеличение ее – о хроническом панкреатите или раке. Также о хроническом воспалении говорит и расширение вирсунгова протока. В «пользу» рака же свидетельствует сегментарное увеличение размеров и неровность контура железы, вдавление на поверхности печени, а также смещение или сдавливание нижней полой вены или аорты.
Расшифровка УЗИ селезенки
- размеры: длинник – до 11 см, толщина – до 5 см, продольное сечение – площадью до 40 кв. см
- селезеночный индекс: не более 20 см2
- структура: в норме – однородная
- селезеночная вена в воротах.
- Можно увидеть увеличение размеров органа. Это связано как с некоторыми заболеваниями крови, так и с болезнями печени (например, циррозом) или инфекционными заболеваниями.
- Уплотненная (реже – менее плотная) ткань говорит об инфаркте селезенки, то есть о том, что в результате тромбоза или травмы возникла гибель какого-то участка органа.
- УЗИ также позволяет увидеть разрыв селезенки, который обычно происходит или при сильной травме, или при незначительном ушибе, но в случае увеличенного органа.
УЗИ полых органов (желудка, тонкой, толстой и прямой кишок)
Здесь указывается только то, есть ли симптом «пораженного органа» (его не должно быть) и имеется ли депонирование жидкости в просвете кишки (этого также не должно быть).
Если проводилось УЗИ еще и почек, то описание этого органа также входит в заключение исследования. Результаты обследования почек по УЗИ в норме:
- ширина: 5-6 см
- длина – около 11 см
- толщина органа: 4-5 см
- паренхима почки — толщиной не более 23 мм
- лоханки не должны быть расширены
- в просвете лоханок и мочеточников никаких структур быть не должно.
Лимфатические структуры при ультразвуковой визуализации
УЗИ забрюшинных лимфоузлов в норме предполагает такое заключение «Лимфоузлы не визуализируются». То есть, если они имеют нормальные размеры, их ультразвук «не видит». Увеличение этих органов иммунитета говорит или об инфекционном заболевании, имеющемся в брюшной полости, или о злокачественном образовании. В последнем случае они могут увеличиваться из-за того, что в них «обитают» клетки рака кроветворной системы, а также при метастазах любой расположенной рядом опухоли органа.
В заключении УЗИ сонолог (врач ультразвуковой диагностики) указывает наличие патологии: он описывает, на что похожи эхо-признаки. Если в направлении врач указывает, что нужно провести осмотр на предмет какого-то заболевания, но его УЗИ не визуализировало (например, калькулезный холецистит), тогда может быть фраза «Эхо-признаков заболевания не выявлено». Окончательный диагноз ставит только врач, направляющий на обследование.
Кому нужно пройти допплерометрию брюшнополостных сосудов
Это обследование, которое еще называется УЗДГ (то есть ультразвуковая допплерография) брюшнополостных сосудов, выполняется зачастую вместе с УЗИ. Пациентом по ощущениям не дифференцируется и не является более вредным, чем УЗИ. Оно позволяет оценить анатомию и характеристики кровообращения в таких сосудах, как:
- брюшная часть аорты
- общая печеночная артерия
- подвздошные артерии
- чревный ствол
- селезеночная артерия
- верхняя брыжеечная артерия
- воротная вена печени и ее ветви
- нижняя полая вена.
УЗИ сосудов брюшной полости позволяет вовремя выявить ранние нарушения в сосудах, выявить и оценить степень повышения давления в воротной вене (при циррозе, «застойной» печени), оценить результат имплантации кава-фильтра.
УЗИ брюшного отдела аорты и ее ветвей помогает в диагностике:
- обморочных состояний
- частых головных болей
- эпилептических приступов
- повышенного артериального давления
- повторных инсультов (иногда тромбы могут «отлетать» именно из этого крупного сосуда)
- болей в ногах
- нарушениях потенции
- аневризмы аорты
- атеросклеротического ее поражения
- сужения сосудов
- аномалии развития крупных сосудов.
В исследование сосудов во время УЗИ на современной аппаратуре почти всегда входит и дуплексное ангиосканирование. Это – «золотой стандарт» в оценке кровообращения в венозных сосудах. Он позволяет выявить патологические забросы крови, препятствия кровотоку, оценить их локализацию, протяженность и степень выраженности.
При данном виде исследования сонолог получает цветное двухмерное изображение брюшнополостных сосудов, где красный цвет означает движение крови к датчику, а синий – наоборот, от датчика. По интенсивности красного и синего цветов врач делает выводы о скорости кровотока на любом участке сосудистой системы.
Дополнительные данные об исследовании
Отзывы об УЗИ, в основном, положительные: исследование безболезненно, безвредно, очень информативно. Отрицательный момент заключается в том, что перед процедурой нужно тщательно подготовиться, чтобы газы в кишечнике («явления метеоризма») не помешали правильной диагностике.
Сколько стоит провести данное исследование. Полное обследование всех органов (включая почки и мочевыводящую систему) с дуплексным ангиосканированием оценивается клиниками в среднем в 2000- 2500 рублей. Осмотр отдельных органов с оценкой в них кровотока обходится около 800-1000 рублей.
Таким образом, расшифровка УЗИ брюшной полости должна проводиться специалистом с учетом не только цифр «нормы», но и на основании клинических проявлений. Указанные выше значения помогут вам немного разобраться с выявленной у вас патологией, но окончательную оценку должен давать специалист терапевт или гастроэнтеролог.
А еще здесь искали: узи брюшной полости расшифровка норма, не видят жидкость на узи, бланк для УЗИ органов ЖКТ, селезеночная вена норма у взрослых
источник
Аневризма аорты является достаточно встречаемой патологией. Диагностируется примерно у пяти процентов людей, старше 65 лет. Аневризма представляет опасность для жизни человека: ее разрыв часто угрожает смертельным исходом. Предотвратить такой исход можно оперативным путем.
Рассмотрим основные причины, симптомы, признаки аневризмы брюшной аорты, ее осложнения, наиболее эффективные методы лечения.
Аорта является крупнейшей артерией нашего тела. Она выходит от направления сердца вверх и образует при этом своеобразную дугу. Опускаясь вниз, она проходит сквозь грудную полость и живот. Если участок сосуда расширяется, образуя выпячивание, говорят об аневризме. Такое поражение сосуда часто происходит в брюшной области.
Различают такие типологические виды аневризм:
- мешковидную, являющейся полостью, соединяющейся с просветом аорты шейкой;
- с веретенообразным видом, которая соединяется с просветом аорты широким отверстием;
- расслаивающуюся, которая возникает из-за отслоения аортальных стенок.
По патологическим характеристикам аневризмы делят на такие виды:
- истинные, когда расширение сосудистых стенок образуется за счет всех его слоев;
- псевдоаневризмы, то есть образующиеся из-за формирования гематомы. Такое образование характеризуется пульсацией. Его стенка образуется из сгустков крови от подслойных отложений и из тканей, находящихся вокруг аорты.
Современные кардиологи под аневризмой брюшного отдела аорты понимают такие образования:
- расширение просвета инфраренального отдела брюшной аорты больше, чем наполовину;
- местное расширение брюшной аорты веретенообразного типа, больше, чем на 5 мм;
- выпячивание аорты мешковидного вида.
Приблизительно в четверти случаев этого заболевания симптомы отсутствуют, а обнаруживается оно, когда проводится профилактический осмотр. Все чаще асимптомная (бессимптомная) аневризма аорты брюшной полости обнаруживается при ангиографии, магнито-резонансной или компьютерной томографии. Многие больные предъявляют жалобы на боль в животе, особенно, когда они лежат.
Типичные симптомы болезни
- Наличие образования в брюшной полости, характеризующегося пульсацией. При прощупывании оно иногда сигнализирует болью.
- Наличие тупых, иногда ноющих болей в мезогастральной области, слева пупка. Они могут иррадиировать в поясницу, крестцовую область.
- Пациенты нередко предъявляют жалобы на интенсивные, острые боли, которые требуют купирования анальгетиками и даже наркотическими средствами.
- Боли в груди, боку, пояснице. Возможно распространение болевых ощущений в пах, ягодицы и даже ноги. Длительность боли варьируется от нескольких часов до нескольких суток. При движениях выраженность неприятных ощущений не изменяется.
- Потемнение, иногда посинение пальцев. Часто пациент жалуется на боль.
- Низкая температура ступней.
- Необъяснимое падение веса.
- Лихорадка часто появляется причиной воспалительного процесса как причины аневризмы.
К косвенным клиническим признакам аневризмы брюшной аорты относятся такие совокупности признаков.
- Абдоминальный синдром. Больного беспокоят запоры, отрыжка, иногда – рвота.
- Почечный синдром, проявляющийся тупой болью и ощущениями тяжести в пояснице, расстройствами мочеиспускания, иногда – гематурией.
- Ишио-радикулярный синдром, характеризующийся поясничными болями.
- Синдром хронической ишемии ног, проявляющийся главным образом перемежающейся хромотой.
Опаснейшее осложнение аневризмы аорты – это ее разрыв. Излияние крови может происходить в полость живота, забрюшинную полость, нижнюю полую вену, 12перстную кишку и даже мочевой пузырь. Имеет место клиническая картина острого живота с отличительными явлениями: пульсацией и болью в животе, коллаптоидным состоянием. Без экстренной помощи возможен смертельный исход за сравнительно короткое время.
Большинство врачей считают, что риск разрыва аневризмы существенно повышается при увеличении ее размеров, артериальной гипертензии.
В случае развития забрюшинного разрыва острая боль носит постоянный характер. Часто боль возникает острая и резкая поясничная боль. Напряженная и обширная гематома вызывает особенно мучительные боли. Объем крови забрюшинного пространства – не более 200 мл. В большинстве случаев удается обнаружить наличие пульсирующего формирования.
Примерно у одного из пяти больных развивается коллапс из-за массивной кровопотери.
Для внутрибрюшинного разрыва брюшной аорты характерны тяжелейшие проявления:
- появление картины кровотечения во внутренние полости;
- шоковое состояние от потери крови;
- вздутие и сильнейшая боль брюшины;
- бледность кожи с появлением липкого пота;
- учащение пульса;
- разлитость признака Щеткина Блюмберга (усиление боли при резком снятии руки с брюшной стенки);
- присутствие в абдоминальном пространстве жидкости (обнаруживается во время простукивания).
Опасность внутрибрюшинного разрыва аневризмы – это высокий риск стремительного смертельного исхода. При спонтанном гемостазе увеличивается временной промежуток между первыми признаками разрыва и возможной смертью.
Разрыв сосуда в нижнюю полую вену характеризуется слабостью, одышкой, учащением частоты пульса, болями в животе и пояснице. Характерно наличие в абдоминальной полости, отличающегося пульсацией, а также отеком ног. Эти признаки нарастают медленнее, вызывая хроническую ю недостаточность сердца.
При разрыве в двенадцатиперстную кишку наблюдается рвота кровью, стул с кровавым содержимым, коллапс.
Механизм прогрессирования аневризмы этой области аорты до сегодня не вполне понятен. По мнению многих медиков, в процессе развития болезни происходит поражение стенки сосуда в результате атеросклероза или воспаления.
Аневризма абдоминального отдела аорты всегда имеет приобретенный характер. Различают такие наиболее характерные причины аневризмы.
Конечности человека с синдромом Марфана
- Неполноценность развития аортальной стенки, часто возникающая в результате синдрома Марфана.
- Атеросклероз, характеризующийся сужением просвета артерий, а также снижением эластичности сосудов.
- Закрытые травмы грудной клетки.
- Как результат операций на брюшной части аорты или осложнение ангиографии.
- Разрушение аорты как результат активного туберкулезного процесса.
- Сифилис.
- Ревматизм.
- Устойчивое повышение систолического давления выше 140 мм, а диастолического – свыше 90 мм.
Указанные предрасполагающие факторы способствуют более частому развитию аневризмы брюшной аорты:
Для своевременного обнаружения болезни необходима качественная диагностика.
Используются такие методы диагностики аневризмы.
- Анализ анамнеза. Он позволяет установить время появления симптомов и их характер. Например, врач устанавливает время появления пульсации в животе, а также его развитие с течением времени.
- Обнаружение факторов риска развития болезни (курение, употребление алкоголя, повышение давления).
- Изучение семейного анамнеза.
- Осмотр врача. При этом доктора должны насторожить следующие важные симптомы: наличие легочных хрипов, сердечных шумов. Больному в обязательном порядке измеряется артериальное давление.
- Общее исследование крови иногда помогает обнаружить причину развития аневризмы.
- Общее исследование мочи назначается всем больным для исключения возможного заболевания почек.
- В ходе биохимического анализа крови определяется количество холестерина.
- УЗИ органов брюшной полости также позволяет обнаружить аневризму, а также оценить ее размеры.
- Допплерографическое исследование.
- Рентгенографическое исследование органов брюшной полости в обоих проекциях позволяет с высокой точностью оценить объем аневризмы.
- Компьютерная и магнито-резонансная томография дает возможность оценить место расположения аневризмы и величину ее.
Аневризма на рентгеновском снимке
Гораздо сложнее происходит установление диагноза разрыва аневризмы. Существует высокий риск врачебных ошибок. Иногда больному ложно определяют заболевание «острого живота»: острое воспаление желчного пузыря, острое воспаление поджелудочной, воспаление червеобразного отростка и проч. Наличие острой поясничной боли ошибочно приводит к диагнозу «радикулит».
Хорошие результаты дают такие методы исследования:
- ультразвуковое сканирование сосудов;
- томография;
- аортография;
- лапароскопия.
При определении способа лечения аневризмы врачи отталкиваются от ее величины и скорости роста. Крупная и быстро увеличивающаяся аневризма требует немедленного оперативного лечения. Во время оперативного вмешательства происходит замена больного участка сосуда искусственным трансплантатом. Иногда врач устанавливает эндоваскулярный стент и удаляет образовавшиеся сгустки крови.
Противопоказания к операции такие:
- инфаркт;
- нарушения мозгового кровообращения;
- нарушения работы легких;
- нарушения работы печени;
- острая недостаточность функционирования почек;
- окклюзия магистральных артерий.
В послеоперационном периоде существует высокий риск осложнений: геморрагический шок, «шоковое легкое», нарушения гомеостаза.
При разрыве аневризмы производится срочная операция. Однако иногда она бывает заведомо неудачной (при свежем инфаркте, инсульте, анурии).
Консервативная терапия аневризмы проводится, если ее диаметр менее пяти миллиметров. Проводится медикаментозная коррекция артериального давления. Врач назначает такие препараты:
- бета-блокаторы, расширяющие сосуды и замедляющие сердцебиение;
- ингибиторы АПФ;
- антагонисты ангиотензина;
- антагонисты кальция.
Очень важно проводить терапию, направленную на снижение количества холестерина в крови.
Предупредить развитие аневризмы брюшной аорты гораздо легче, чем лечить ее. Среди важнейших профилактических мероприятий назовем такие.
- Соблюдение правильного питания. Крайне важно сократить суточное потребление животного жира до 30 граммов в сутки, увеличить количество растительного масла, зелени, малокалорийных продуктов.
- Необходимо категорически отказаться от курения. Помните, что пассивное курение также серьезно увеличивает риск аневризмы.
- Постоянный контроль давления.
- Лечение воспалительных патологий.
- Систематическое прохождение профилактического медицинского осмотра.
- Своевременное лечение атеросклероза.
- Ограничение, а еще лучше – полный отказ от алкогольных напитков.
- Соблюдение режима дня, физической активности.
Помните, что течение этого заболевания – прогрессирующее. Чем раньше обнаружены симптомы и начато лечение, тем лучше его результат.
источник