Инфаркт миокарда является осложнением патологий сердца. Он провоцирует появление других проблем в работе органа. К ним относится постинфарктная аневризма сердца, при которой происходит выпячивание сердечной стенки. Патология довольно опасна и требует своевременного лечения. Если помощь не будет оказана, то осложнения приведут к смерти больного.
В зависимости от времени появления, аневризмы бывают:
- Острыми. Их развитие наблюдают на протяжении первых двух недель после инфаркта. Спрогнозировать поведение такого образования трудно. Стенка аневризмы только начинает покрываться волокнами коллагена и может быстро увеличиваться в размерах или разорваться.
- Подострыми. Такие образования появляются в течение3-8 недель после приступа. Ткани его составляющие упрочняются. Поэтому риск разрыва снижается.
- Хроническими. Они появляются через два месяца после перенесенного инфаркта. Образование медленно увеличивается в размерах, но внутри его формируются тромбы и оно приводит к нарушению сердечного ритма.
Чаще всего наблюдается аневризма левого желудочка после инфаркта. Это связано с высоким давлением в этой части органа, из-за которого и выбухает стенка сердца.
Аневризмы могут быть небольшие, среднего размера, гигантские. Последние приводят к изменениям объема сердца. Они могут достигать формы левого желудочка. Именно по размеру образования и могут составить прогноз. Чем он больше, тем последствия будут печальнее.
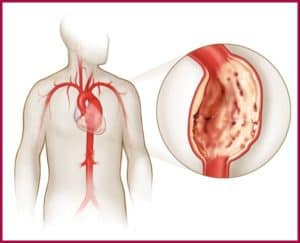
Аневризмы появляются, когда стенки сердца слабнут. В органе внутреннее давление повышено. Поэтому под давлением ослабленная стенка образует выпуклость.
Эти проблемы обычно наблюдаются при различных заболеваниях, поэтому аневризму считают осложнением патологического процесса, а не отдельным заболеванием. Проблема может возникать в результате:
- Перенесенного приступа инфаркта миокарда. Эта причина вызывает аневризму у 90% случаев. При этом состоянии сердечная мышца страдает от острого дефицита кислорода, что вызывает гибель нормальных клеток, но после этого не восстанавливаются. На их месте образуется очаг соединительной ткани, который не может сокращаться. На этом месте может появиться аневризма. Обычно она располагается на стенке левого желудочка, достигает в размере 5-7 см., часто быстро растет и разрывается.
- Заболеваний инфекционного происхождения. Напрямую инфекции аневризму не вызывают. Но они дают толчок к развитию патологического процесса. Вирусы или бактерии с кровью попадают в сердце и вызывают его воспаление, что сопровождается гибелью клеток. После устранения воспаления, в его очаге образуется соединительная ткань. Через месяцы и даже годы после инфекций может сформироваться аневризма.
- Врожденных нарушений. Такие образования появляются в течение первых недель после рождения ребенка. Это связано с пороками, возникшими во время внутриутробного развития. Если клетки перестали правильно делиться в определенном участке органа, то эти области истончаются. Когда ребенок находится в матке, давление крови еще невысокое, но с рождением, циркуляция крови усиливается и под давлением образовываются аневризмы. Проблема может возникнуть, если мать в период беременности курила, употребляла алкоголь, перенесла корь или краснуху. Это приводит к нарушению нормального процесса деления клеток со всеми вытекающими из этого последствиями.
- Оперативных вмешательств на сердце. Часто, если пожилого человека или ребенка прооперировали по причине порока сердца, то на этом месте появляется выпуклость. Это происходит, если ткани, на которые был наложен шов, плохо срастаются, на них появляются рубцы, повышается давление и увеличивается число сокращения сердца. Поэтому осложнение может возникнуть, даже если операция прошла успешно.
- Травм, при которых была повреждена сердечная стенка.
- Системных воспалительных заболеваний. Они вызывают миокардит с кардиосклерозом. Чаще всего это происходит при ревматизме. Воспалительные очаги больших размеров повышают риск формирования аневризм.
- Воздействия радиационного излучения. В обычных условиях человек не может получить большую дозу радиации. Это может случиться во время лечения злокачественных опухолей облучением.
Клиника состояния может быть разной. Как будет проявляться проблема зависит от того, где расположилась выпуклость и насколько она увеличилась. Многие пациенты после инфаркта не ощущают никаких симптомов. Лишь небольшая часть больных жалуются на:
- Болезненные ощущения в области сердца. Сама аневризма не болит, так как в ней нет нервных окончаний. Боль возникает в области вокруг рубца. Симптом обычно локализуется за грудиной слева. Он имеет приступообразный характер и появляется в результате физических нагрузок, употребления спиртного или курения.
- Слабость. Мышцы и нервная система при этом страдают от недостаточного количества кислорода и не работают на полную силу.
- Нарушения сердечного ритма. Приступы появляются время от времени и быстро прекращаются. Он может быть вызван стрессами, физическими нагрузками.
- Одышку. При этом периодически происходит нарушение ритма дыхания. Для аневризмы характерно замедление газообмена в альвеолах, что и вызывает одышку.
- Побледнение кожного покрова. Симптом возникает из-за недостаточного поступления крови к коже, так как сердце не способно перекачивать необходимое количество крови. Из-за этого также мерзнут руки и ноги, нарушается чувствительность кожи.
- Кашель. Этот симптом встречается нечасто. Он проявляется, если аневризма достигает больших размеров. Образование сдавливает легкое и раздражает его, вызывая сухой кашель. Но температура, хрипы в легких и выделение мокроты не наблюдаются.
- Ощущение сердцебиения. В нормальном состоянии человек не чувствует как бьется сердце. При аневризме это связано с нарушением сердечного ритма и усилением сокращений, из-за увеличения объема левого желудочка.
О любых неприятных ощущениях после инфаркта важно сообщать врачу. Это поможет своевременно выявить аневризму.
Диагностика аневризмы после инфаркта миокарда задача не из легких. Это связано с отсутствием жалоб у большинства больных. Легче всего заметить большие образования. Но для определения маленьких необходимы специальные обследования. Определение проблемы состоит из:
- Физикального осмотра. При этом измеряют артериальное давление, ощупывают грудную клетку, выслушивают работу органа стетоскопом. Если после этого появились подозрения на аневризму, назначают другие исследования.
- Электрокардиографии. Аппарат регистрирует движение биоэлектрического импульса к миокарду. Опытный врач может определить нарушение по одним только результатам этого исследования. Это доступная и информативная процедура.
- Эхокардиографии. Это точный диагностический метод, который поможет подтвердить наличие образования в сердце. Процедура предоставляет точные сведения о состоянии сердца.
- Сцинтиграфии миокарда. В ходе исследования в кровь вводят изотоп таллия. Он накапливается в стенках сердца и создает контраст, по которому легко определяют аневризму.
- Рентгенографии. Этот метод применяют редко, так как он позволяет обнаружить только большие образования.
Кроме этих процедур, могут назначить анализ крови и мочи для выявления сопутствующих нарушений.
В большинстве случаев предпочитают лечить аневризму хирургическим путем, так как ни один медикамент не поможет избавиться от нее. Консервативную терапию проводят для устранения симптомов и профилактики осложнений.
- быстро нарастает сердечная недостаточность;
- развивается тяжелая аритмия, плохо поддающаяся лечению;
- образуются тромбы;
- обнаружены ложные аневризмы;
- образование разорвалось. В большинстве случаев проблема заканчивается смертью больного.
Если у человека обнаружили аневризму, то его могут вылечить только с помощью оперативного вмешательства, а также облегчить проявления проблемы и предотвратить осложнения, применяя медикаменты.
Когда процесс перекачивания крови остановлен. Хирург начинает удаление образования. Он иссекает участки с патологической тканью, удаляет тромбы, если они есть и прочно ушивает сердечную стенку. В некоторых случаях, чтобы ее поддержать используют синтетические материалы.
Для восстановления нормального процесса кровообращения, может понадобиться проведение шунтирования коронарных сосудов. Это позволит снизить риск повторного инфаркта.
Процедура длится довольно долго и проводится под общим наркозом. Но даже успешная операция не дает стопроцентной гарантии на выживание. 8% случаев заканчиваются смертью.
ТС помощью медикаментов обычно снижают нагрузку на левый желудочек и предотвращают формирование тромбов. Если обследование показало, что тромбов нет, и образование не растет, то проводят поддерживающее лечение. Его назначают людям в пожилом возрасте, которые могут не перенести операцию. Консервативное лечение включает применение:
- Бета-адреноблокаторов. Они необходимы для стабилизации сердечного ритма и ослабления сокращений сердца.
- Тромболитиков. Препараты этой группы не дают тромбоцитам склеиваться и разжижают кровь, что позволяет избежать тромбообразования.
- Диуретиков. Они помогают снизить давление в артериях. Чем оно ниже, тем меньше шансов на то, что образование разорвется.
- Нитратов. Лекарства расширяют коронарные сосуды, и к миокарду поступает больше крови, что позволяет уменьшить боль.
Препарат и его дозировку должен определять только лечащий врач.
Если не провести правильное лечение аневризмы, то возрастает риск повторного приступа инфаркта и разрыва образования. Эти последствия опасны летальным исходом.
После иссечения аневризмы:
- скапливается кровь в перикарде;
- снижается выброс левого желудочка;
- нарушается сердечный ритм;
- образуются тромбы.
Но с этими осложнениями можно бороться специальными препаратами, а риска разрыва аневризмы и инфаркта нет.
Аневризма сердца после инфаркта прогноз может иметь разный. Чаще всего он неблагоприятный, но улучшить ситуацию можно хирургическим лечением. Но и эта процедура имеет определенные риски. У пожилых людей после наркоза могут развиваться другие несовместимые с жизнью осложнения.

Сколько будет жить больной с таким диагнозом, зависит от размеров, места расположения аневризмы, общего состояния организма.
Чтобы избежать развития осложнений и облегчить проявления проблемы больной должен:
- отказаться от курения;
- избегать спиртных напитков;
- снизить интенсивность физических нагрузок;
- соблюдать диету: обычно больным рекомендуют отказаться от соленого, острого, жирного, кофе, чая.
С помощью этих мер можно избежать разрывов образования в первые несколько недель после приступа инфаркта. Пациент должен придерживаться этих правил всю жизнь или до оперативного вмешательства, когда образование будет устранено.
Чтобы аневризма не появилась, следует своевременно лечить заболевания сердечно-сосудистой системы и не допустить развития инфаркта.
источник
Аневризма сердца представляет собой ограниченный выпирающий участок стенки сердца. Он формируется под действием внутреннего давления в органе, поскольку ткани в этой области утрачивают прочность и способность к сокращению.
Чаще всего аневризмы образуются на стенках левого желудочка после развития инфаркта. Это происходит примерно в 5-15 % случаев.
По статистике, аневризма сердца после инфаркта миокарда зачастую развивается у мужчин старше 40 лет. У детей и взрослых до 40 лет подобные патологии появляются значительно реже.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Наиболее распространенной причиной появления аневризмы сердца считается именно инфаркт. По статистике, этот фактор играет роль в 90 % случаев. Во время приступа сердечная мышца испытывает острый дефицит кислорода, что приводит к гибели здоровых кардиомиоцитов.
Основная проблема кроется в том, что восстановление указанных клеток почти невозможно. Спустя определенное время на данном участке появляются рубцовые ткани, которые существенно отличаются от здоровой стенки сердца. Хотя такая ткань и имеет механическую прочность, она не обладает эластичностью или не может выполнять сократительную функцию, которая характерна для миокарда.
Аневризмы развиваются по причине того, что даже после инфаркта в сердце наблюдается высокое внутреннее давление. Формирование рубцовой ткани начинается только через несколько суток. Прочность она приобретает спустя несколько недель или месяцев после приступа. Пока рубец является свежим, наблюдается выбухание пораженной области, что и влечет появление аневризмы.
Стоит учитывать, что постинфарктные образования обладают характерными чертами:
- находятся в стенках левого желудочка, поскольку на эту зону приходится максимальное давление;
- имеют внушительные размеры – диаметр может достигать больше 5-7 см;
- образуются в первые недели после приступа;
- являются последствием трансмуральных инфарктов – в данном случае область некроза поражает все слои стенки органа;
- обладают высокой склонностью к стремительному росту и разрыву.
Аневризмы классифицируют по разным критериям, разделяя их на ряд категорий. Благодаря этому существенно упрощается диагностика и лечение, поскольку врачи могут дать предварительные прогнозы. Итоговая классификация подобных образований проводится посредством эхокардиографии.
Этот критерий считается наиболее значимым, поскольку он помогает определить процессы, происходящие в тканях органа. Такая градация справедлива исключительно для постинфарктных аневризм. Началом развития патологических изменений считается момент развития приступа.
Итак, по времени выделяют следующие виды аневризмы:
| Острые |
|
| Подострые |
|
| Хронические |
|
Как правило, сердечные аневризмы формируются на стенке левого желудочка. Это связано с тем, что именно в этой зоне происходит наибольшее количество инфарктов, поскольку данная область испытывает максимальную потребность в кислороде.
Помимо этого, в левом желудочке наблюдается наибольшее внутреннее давление. Оно провоцирует выпирание стенки после приступа. Поражения правого желудочка наблюдаются намного реже, а предсердия почти не подвергаются таким изменениям.
Итак, аневризмы могут локализоваться в таких зонах:
- передняя стенка;
- задняя стенка – такое расположение наблюдается очень редко;
- верхушка;
- перегородка между желудочками.
Расположение аневризмы на межжелудочковой перегородке свидетельствует о приступе, при котором определенная область очага некроза переходит на указанную зону. В ней тоже присутствует немного мышечных клеток, но их сокращение не играет большой роли в функционировании сердца.
Аневризма в такой ситуации носит условный характер. Она представляет собой не мешковидное выпячивание, а перемещение перегородки в область правого желудочка. Подобные ситуации наблюдаются редко, однако способны спровоцировать опасные нарушения.
Перемещение перегородки провоцирует уменьшение объема правого желудочка и увеличение размеров левого. В результате у человека развивается выраженная недостаточность сердца, которая представляет угрозу для жизни.
Размеры аневризм бывают разными. По этому критерию нет определенной классификации. Врачи лишь диагностируют небольшие аневризмы, при которых определенная часть стенки сердца не сокращается с остальной частью миокарда. Подобное образование практически не имеет отличий от постинфарктного рубца. Оно в значительной степени заметно в период систолы.
Средние аневризмы не покидают границы перикарда. В диаметре они составляют несколько сантиметров. Гигантские образования существенно изменяют форму сердца. Полость таких образований можно сопоставить с объемом левого желудочка.
От размера аневризмы значительно зависит прогноз заболевания. Чем больше этот показатель, тем выше угроза развития негативных последствий.
Под формой принято понимать очертания выпячивания, которые можно визуализировать с помощью эхокардиографии или во время проведения хирургического вмешательства. Форма образования свидетельствует о скорости увеличения его размеров, что позволяет делать прогнозы для больного.
Итак, в зависимости от формы существуют такие разновидности образований:
| Диффузные |
|
| Мешковидные |
|
| Грибовидные |
|
| «Аневризма в аневризме» |
|
На практике обычно наблюдаются диффузные и мешковидные выпячивания. При этом «аневризма в аневризме» и грибовидные образования встречаются довольно редко.
Такая классификация не нашла широкого применения на практике. Она базируется на определении вида ткани, преобладающей в стенке аневризмы. В большой степени данная градация совпадает с делением по времени появления.
По этому критерию принято выделять такие разновидности образований:
| Мышечные |
|
| Фиброзные |
|
| Фиброзно-мышечные |
|
Зачастую появляются истинные аневризмы, которые включают те же слои, что и стенка сердца, однако состоят из большего объема соединительной ткани.
В более редких случаях появляется функциональная аневризма. В такой ситуации выбухает практически не измененный миокард, который теряет свою сократительную функцию.
Еще одним видом образований считаются ложные аневризмы. Для них характерно появление фиброзных спаек и листков перикарда.
О питании после инфаркта для женщин мы расскажем далее.
По сути, такие образования представляют собой незначительный сквозной дефект – именно через него кровь проникает в аномальную полость.
При развитии сердечной аневризмы после инфаркта у человека могут возникать различные проявления:
| Боли в груди |
|
| Слабость |
|
| Нарушения ритма |
|
| Одышка |
|
| Бледность кожных покровов |
|
| Кашель |
|
| Ощущение биения сердца |
|
Выявить аневризму может быть довольно сложно, поскольку в большинстве случаев она не вызывает никаких симптомов. Помимо этого, на практике большие аневризмы встречаются редко. В большинстве случаев у людей появляются диффузные образования небольших или средних размеров. Выявить подобные выпячивания без специальных исследований довольно сложно.
Поэтому диагностику проводят в 2 этапа. Вначале специалист проводит физикальный осмотр, пытаясь выявить симптомы аневризмы самостоятельно. Если же у него возникают подозрения, начинается второй этап, который включает детальное обследование сердца.
Итак, диагностика аневризмы включает такие методики:
| Физикальное обследование |
|
| Электрокардиография |
|
| Эхокардиография |
|
| Сцинтиграфия миокарда |
|
| Рентгенография |
|
При лечении данного заболевания чаще всего применяют хирургическое вмешательство. Лекарственные препараты не дают возможности справиться с основной проблемой. Поэтому консервативная терапия применяются для профилактики. Она позволяет минимизировать риск осложнений образования и справиться с нежелательными проявлениями.
После выявления аневризмы пациента госпитализируют для проведения детального обследования. Если угроза разрыва или опасной недостаточности сердца отсутствует, проведение операции можно отложить. В таких случаях назначается медикаментозное лечение. При этом очень важно регулярно посещать врача-кардиолога.
Показаниями к проведению операции относят следующее:
| Стремительное прогрессирование сердечной недостаточности | При этом появляются новые симптомы и усугубляются старые. |
| Выраженные нарушения ритма | В этом случае аневризма сопровождается аритмией или сильной тахикардией, которую не удается устранить медикаментозными способами. |
| Повторные тромбоэмболии |
|
| Ложные аневризмы |
|
| Разрыв аневризмы |
|
В любом случае есть реальная угроза появления осложнений. Аневризма существенно снижает качество жизни человека, провоцируя различные нарушения в работе сердца. По статистике, подобные аневризмы становятся причиной смертельного исхода в 5-7 раз чаще по сравнению с бессимптомными образованиями.
При удалении аневризмы проводится серьезная и масштабная операция, при которой врач вскрывает грудную клетку для обеспечения доступа к органу. Во время процедуры хирург иссекает мешок и удаляет пораженные участки рубцовой ткани.
Также необходимо устранить тромбы в желудочках. Затем стенки сердца прочно ушиваются. В некоторых случаях требуется применение синтетических материалов.
Помимо иссечения аневризмы, часто возникает необходимость выполнения шунтирования сосудов для восстановления нормального кровотока. Благодаря этому уменьшается риск развития инфаркта в послеоперационном периоде. Кроме того, данная процедура помогает справиться с ангинозными болями.
После удаления образования могут возникать такие проблемы:
- избыточное скопление крови в перикарде;
- развитие аритмии;
- появление левосторонней недостаточности сердца;
- формирование тромбов.
Подобные нарушения можно корректировать с помощью лекарственных препаратов. При этом проведение такой процедуры позволяет исключить угрозу разрыва аневризмы или развития повторных инфарктов.
При развитии ложной аневризмы вмешательство заключается в ушивании стенки, рассечении спаек и удаления крови из перикарда. Если образование поражает межжелудочковую перегородку, выполняется ее укрепление посредством особой методики.
Лекарственное лечение аневризмы заключается в снижении нагрузки на левый желудочек и предотвращении тромбообразования. Если эхокардиография показывает, что аневризма не увеличивается, а в желудочке не появляются тромбы, пациент может долгое время обходиться без операции.
Пожилым пациентам, которые могут не перенести наркоз, назначают именно симптоматическую терапию. Хирургическое вмешательство показано лишь при высокой вероятности разрыва или неэффективности медикаментозного лечения.
Консервативная терапия заключается в применении таких категорий лекарственных средств:
| Бета-адреноблокаторы |
|
| Тромболики |
|
| Мочегонные средства |
|
| Нитраты |
|
Лекарственные средства и их дозировку должен подбирать лечащий врач с учетом клинической картины заболевания.
Характеристику острого инфаркта ищите в другой статье.
Разрешается ли секс после инфаркта и в какой интенсивности — читайте тут.
Аневризма сердца после инфаркта миокарда развивается довольно часто. Это очень опасное состояние, которое способно привести к появлению серьезных осложнений. Чтобы этого не случилось, очень важно пройти комплексное медицинское обследование и четко придерживаться всех врачебных рекомендаций.
источник
Аневризма сердца представляет собой ограниченное выпячивание стенки одной из камер сердца при изменении контура сердца и увеличении его полости за счет выпячивания. Как осложнение инфаркта миокарда аневризма сердца наблюдается у 20— 40 % больных. Среди всех аневризм сердца аневризмы на почве инфаркта миокарда составляют 95 %. Они бывают острыми (развиваются в первые надели инфаркта миокарда) и хроническими (развиваются в более поздние сроки, образуются вследствие выбухания рубцового поля).
В большинстве случаев аневризмы сердца локализуются в стенке левого желудочка (в 60 % случаев на переднебоковой стенке и верхушке). В зависимости от формы различают диффузные, мешковидные и грибовидные аневризмы. Способствовать развитию аневризмы сердца могут неадекватная для больного физическая нагрузка в острый период инфаркта миокарда. а также обширный (обычно трансмуральный) инфаркт.
При развитии аневризмы в прекардиальной области в острый период инфаркта миокарда появляется патологическая пульсация. Нередко верхушечный толчок усилен (пульсация аневризмы), а пульс слабого наполнения и напряжения (симптом Казем — Бека). В случае локализации аневризмы у верхушки пальпируется «двойной» сердечный толчок. Деформация толчка и патологическая пульсация регистрируются при помощи апекс-кардиограммы. При аускультации сердца часто выслушивается ритм галопа, а также протяжный систолический шум за счет тока крови в период систолы между аневризматическим мешком и камерой сердца, дилатация желудочка, функциональной недостаточности митрального клапана. Может возникнуть пресистолический шум как шум наполнения аневризмы. Описанные симптомы из-за заполнения аневризмы тромботическими массами могут впоследствии сгладиться.
Существенное значение для диагностики аневризмы имеет отсутствие обратной динамики ЭКГ, как бы застывшей на «подострой» фазе с сохранением дугообразных подъемов. При регистрации с места пульсации записывается комплекс QS(признак Незлина — Долгоплоска). Для установления диагноза используют рентгенологическое исследование, особенно рентгено- и электрокимографию, позволяющие определить парадоксальную пульсацию. Наиболее совершенной из неинвазивных методов диагностики является эхокардиография. Четкое представление о размере и форме аневризмы дает вентрикулография, которая необходима при решении вопроса о возможности хирургического лечения.
Приблизительно у 1/3 больных аневризма сопровождается тромбоэндокардитом, в связи с чем сохраняется субфебриллитет, увеличивается СОЭ и повышается содержание в крови лейкоцитов.
Лечение аневризмы сердца хирургическое, при невозможности операции назначается симптоматическая терапия, в основном направленная на борьбу с сердечно-сосудистой недостаточностью. Прогноз чаще неблагоприятный. За 5 лет около 30 % больных умирают. Довольно редко продолжительность жизни таких больных превышает 10 лет, составляя в среднем 2 года.
Эта страница была опубликована 12.02.2015 в 20:37
По развитию различают острую аневризму сердца. возникающую после инфаркта миокарда в период миомаляции, и хроническую, являющуюся результатом рубцовых изменений стенки сердца. Однако далеко не все согласны с этим делением. Многие считают, что большинство хронических аневризм сердца возникает на почве острых (Г. А. Раевская, 1948; В. Е. Незлин и Н. А. Долгоплоск, 1949; Б. Б. Коган и Т. С. Жарковская, 1950; М. И. Додашвили, 1956; О. М. Колобутина, 1961; Betsch, 1945; Caplan и Scherwood, 1949; Moyer и Hiller, 1951).
В отношении сроков образования аневризмы после инфаркта миокарда мнения также расходятся. Одни авторы считают, что аневризма сердца образуется уже через несколько часов после возникновения острого инфаркта миокарда (Naumann, 1947). Другие указывают на возможность образования аневризмы в первые часы и дни заболевания (Н. А. Долгоплоск, 1955). Третьи склонны думать, что аневризма сердца может образоваться в различные сроки — от недели до нескольких месяцев и даже нескольких лет после инфаркта миокарда (Caplan и Scherwood, 1949; Moyer и Hiller, 1951). Наконец, четвертые (Г. А. Раевская, 1948; Б. Б. Когаи и Т. С. Жарковская, 1950; О. М. Колобутина, 1961;, Betsch, 1945), признавая факт образования аневризмы в остром периоде течения инфаркта, утверждают, что время полного формирования аневризмы окончательно еще не установлено.
По мнению Б. Б. Когана и Т. С. Жарковской, менее вероятно предположение, что аневризма сердца может развиться из ужо сформировавшегося плотного рубца. Б. Б. Коган (1956) указывает, что термин «хроническая аневризма» следует рассматривать как характеризующий лишь течение, а не образование последней.
А. Л. Мясников (1960) на основании своего опыта полагает, что сроки образования аневризмы сердца после инфаркта миокарда крайне разнообразны. У одних больных аневризма является как бы продолжением инфаркта миокарда (исходом) и поэтому во времени ее развитие практически от него неотделимо, а у других аневризма появляется через месяцы или годы после перенесенного инфаркта миокарда. Поэтому, указывает автор, следует говорить лишь о более ранних и более поздних постинфарктных аневризмах, первые протекают более остро, вторые — хронически.
А. Л. Мясников считает, что разница в темпе образования аневризмы сердца зависит от интенсивности (величины) инфарцирования миокарда; чем больше и глубже некротизировалась мышечная стенка и меньше уцелело в ней мышечных элементов, тем более быстро и сильно развивается выбухание стенки сердца. Фиброзная ткань в этих условиях может не успеть развиться и стать достаточно плотным рубцом, который обеспечил бы должную устойчивость стенки сердца в этом участке к повышению внутрижелудочкового давления.
Оглавление темы «Причины формирования аневризмы сердца»:
Аневризма сердца – это выпячивание в виде «мешочка», истонченной стенки сердечной мышцы (миокарда). Аневризма является осложнением инфаркта миокарда.
Как и почему возникает аневризма сердца?
Причины формирования аневризмы сердца
Когда случается инфаркт миокарда, повреждается участок сердечной мышцы (миокарда) и сердце перестает адекватно сокращаться. При повышении давления внутри сердца, слабый участок сердечной мышцы выпячивается наружу и провисает в виде «мешочка». Постоянно сокращаясь, сердце перекачивает кровь, а в этом «мешочке» она застаивается и превращается в тромб.
Таким образом, кровь (тромб) находящаяся в «мешочке» подвергает организм постоянному риску тромбоза сосудов головного мозга и нижних конечностей.
Чем опасна аневризма сердца?
Осложнения аневризмы сердца
Аневризма сердца нарушает основную (сократительную) функцию сердца и способствует быстрейшему развитию сердечной недостаточности, которая проявляется учащенным сердцебиением, одышкой и отеками на ногах.
Аневризма сердца чаще развивается на верхушке левого желудочка и на межжелудочковой перегородке.
Самым опасным осложнением аневризмы сердца является ее разрыв, который представляет для человека смертельную опасность, ибо при разрыве аневризмы сердца смерть наступает мгновенно.
Как проявляется аневризма сердца?
Клинические проявления (симптомы и признаки) аневризмы сердца
Формируясь на фоне инфаркта миокарда, аневризма сердца проявляется общей слабостью, одышкой, более длительным (чем обычно бывает при инфаркте) повышением температуры тела.
Наличие аневризмы в сердце, замедляет процесс рубцевания (заживления) сердца и нарушает образование прочного рубца на месте инфаркта. Позже присоединяются симптомы сердечной недостаточности (одышка, отеки на ногах и др.) в виду сниженной сократительной способности миокарда.
Классификация аневризмы сердца
Какие бывают аневризмы сердца?
Аневризма сердца, в зависимости от периода инфаркта в котором она сформировалась, бывает:
Острая аневризма сердца
Острая аневризма сердца формируется в течение первых 2-х недель после инфаркта миокарда. Она характеризуется повышением температуры тела до 37,5°С – 38°С, воспалительными изменениями крови (лейкоцитоз и повышение СОЭ).
В этом периоде инфаркта, аневризма сердца имеет очень тонкую стенку, которая при повышении артериального давления либо при увеличении физической нагрузки может разорваться и привести к гибели пациента.
Подострая аневризма сердца
Подострая аневризма сердца развивается в период с 2 по 6 неделю от начала инфаркта миокарда. Она формируется на месте инфаркта и нарушает образование рубца.
В этот период аневризма имеет более плотные стенки, потому что в это время в организме вырабатывается ткань, которая формирует рубец на сердце. Прикрываясь рубцовой тканью, аневризма закрепляется на сердце.
Хроническая аневризма сердца
Хроническая аневризма сердца формируется после 1,5 – 2 месяцев от начала инфаркта миокарда.
В этом периоде аневризма полностью покрывается плотной рубцовой тканью и снижается риск ее внезапного разрыва. В последующем аневризма мешает полноценной работе сердца и способствует развитию сердечной недостаточности.
Диагностика аневризмы сердца
Аневризма верхушки левого желудочка сердца может прощупываться в виде пульсации между 3 и 4 ребром слева от грудины.
При острой аневризме сердца, в первые 4 недели от начала инфаркта кардиограмма имеет «застывший» вид.
На ней отчетливо видны признаки обширного инфаркта (патологические зубцы Q или QS и подъем сегмента ST) сохраняющиеся до 4 недели, хотя в норме к этому времени кардиограмма должна была улучшиться, как говорят врачи, должна пойти «положительная динамика на ЭКГ» т.е. улучшение и заживление сердца после инфаркта.
Но увы, аневризма сердца препятствует улучшению и кардиограмма имеет «застывший» вид и соответствует первой неделе инфаркта миокарда.
ЭХОКГ (эхокардиография) или УЗИ сердца
При проведении этого исследования отчетливо видна зона выбухания (мешочек) и истончение стенки сердечной мышцы (миокарда). При формировании аневризмы на месте рубца, определяется зона гипокинезии (плохого сокращения участка сердечной мышцы).
Рентгенограмма грудной клетки
Рентген позволяет увидеть аневризмы расположенные только на передней стенке левого желудочка сердца.
Лечение аневризмы сердца
В начальной стадии формирования аневризмы или при диагностированной острой аневризме показано:
• Назначение препаратов снижающих артериальное давление и препятствующих развитию аритмии.
1. Бета – адреноблокаторы
Это группа лекарственных препаратов, которые уменьшают частоту сердечных сокращений, тем самым переводят сердце в «экономный» режим работы.
Эти лекарственные средства снижают артериальное давление и обладают противоаритмическим эффектом. За счет уменьшения частоты сердечных сокращений, снижают вероятность развития сердечной недостаточности на фоне инфаркта миокарда.
При этом нужно следить за частотой пульса, чтобы он был не менее 55 – 60 ударов в минуту, если пульс будет меньше, необходимо уменьшить дозу препарата и проконсультироваться с врачом.
2. Противоаритмическая терапия
Амиодарон (кордарон) – наиболее часто используемый и хорошо зарекомендовавший себя препарат для лечения и профилактики практически всех видов аритмий. Он является препаратом выбора при аритмиях, у пациентов с инфарктом миокарда и сердечной недостаточностью.
Первые 2 недели после возникновения (или для профилактики) аритмии, кордарон применяют внутрь, для насыщения сердца, затем доза постепенно снижается и препарат отменяют.
Хирургическое лечение аневризмы сердца
• Прогрессирующий рост аневризмы сердца с развитием сердечной недостаточности.
• Развитие тяжелых нарушений ритма сердца (аритмий) плохо поддающихся медикаментозному лечению.
• Риск «выхода» тромба из аневризмы и угроза тромбоза.
• Повторные тромбоэмболии, если доказано, что их причиной является пристеночный тромб находящийся в области аневризмы сердца.
Оперативное лечение аневризмы сердца предусматривает иссечение (удаление) аневризмы с ушиванием (закрытием) дефекта сердечной мышцы.
Читать обязательно:
Вся информация на сайте предоставлена исключительно в ознакомительных целях и не может быть принята, как руководство к самолечению.
Лечение заболеваний сердечно-сосудистой системы требует консультации кардиолога, тщательного обследования, назначения соответствующего лечения и последующего контроля за проводимой терапией.
источник
Аневризма сердца – это относительно серьезное состояние, которое можно охарактеризовать, как отек и выпуклость стенки, как правило, стенки желудочков. В данном месте стенка сердца ослаблена, присутствует риск разрыва, который часто имеет губительные последствия.
Аневризма сердечных сосудов и желудочков является наиболее распространенным осложнением инфаркта миокарда. При обширном инфаркте в определенных местах может нарушиться плотность сердечной стенки, которая затем под давлением крови в желудочках начинает выпячиваться.
Формирование сердечной аневризмы связано с возникновением атеросклероза. Гораздо более существенным, однако, являются дегенеративные процессы, влияющие на сердечные стенки. Изменения в их структуре, в частности, волокнистых компонентов,и играют важную роль в формировании сердечной аневризмы. Речь может идти о наследственных заболеваниях соединительной ткани, таких, как синдромы Марфана или Элерса-Данлоса. В других случаях, к развитию аневризмы сердца могут привести следующие наиболее распространенные факторы:
- инфекции (грибковые, в частности,Candida и стрептококковые);
- вирусные заболевания (грипп, вирусы Коксаки, Эпштейн-Барр);
- травмы;
- псевдоаневризмы в связи с сосудистым протезом.
Инфаркт миокарда (сердечной мышцы) относится к острым формам ишемической болезни сердца и является наиболее частой причиной сердечной аневризмы. В большинстве случаев, вследствие инфаркта развивается поражение левого желудочка, соответственно, возникает аневризма левого желудочка сердца.
Инфаркт миокарда описывается, как повреждение клеток сердечной мышцы из-за внезапного отсутствия кислорода. Кислород и питательные вещества сердечная мышца получает через 2 коронарные артерии, выходящие из начала аорты. Создание уплотнения в потоке одной из этих артерий или их ветвей приводит к тяжелой ишемии (недостатку кислорода) в соответствующем участке миокарда.
Если уплотнение не удаляется своевременно, это состояние приводит к отмиранию клеток миокарда.
Классифицирование сердечной аневризмы основывается на нескольких основных факторах:
- время возникновения;
- локализация;
- этиология (механизм развития).
Разделение сердечной аневризмы в соответствии со временем возникновения:
- острая аневризма сердца возникает на протяжении 14 дней после инфаркта миокарда, характеризуется возможностью исчезновения нарушений стенки вместе с формированием соединительной ткани;
- подострая аневризма сердца возникает на протяжении 8 недель после инфаркта, характеризуется снижением риска разрыва, но в то же время повышением возможности создания тромбов;
- хроническая аневризма сердца развивается по истечении 8-недельного постинфарктного периода, характеризуется минимальным риском разрывов и повышенным риском тромбов и аритмий.
Разделение сердечной аневризмы в соответствии с локализацией:
- передняя сердечная стенка;
- задняя сердечная стенка;
- верхний сегмент;
- перегородка между желудочками.
Разделение сердечной аневризмы в соответствии с этиологией:
- истинная – характеризуется содержанием повышенного количества соединительной ткани;
- функциональная – характеризуется отсутствием миокардических сокращений;
- ложная – характеризуется образованием незначительного дефекта, через который кровь просачивается в окружающую полость.
Сама по себе сердечная аневризма не выражается существенно. Симптомы могут проявиться уже вследствие развития осложнений. В полости аневризмы могут начать формироваться сгустки крови; эти осадки впоследствии склонны к разрывам и вытеканию из кровеносных сосудов сердца в другие органы, где они закупоривают мелкие кровеносные сосуды (обычно, это происходит в результате ишемического инсульта).
Вторым и, возможно, более серьезным осложнением сердечной аневризмы является разрыв ослабленной стенки аневризмы и вытекание крови в перикард. В этом случае перикард быстро наполняется кровью, что препятствует насосным движениям сердца (тампонада сердца). Сердце останавливается и человек умирает. Если это состояние развивается неожиданное, возможность спасения пациента минимальна.
Ишемический инсульт – одно из указанных выше осложнений сердечной аневризмы –может вызвать целый ряд симптомов. К ним относятся следующие:
- паралич отдельных частей тела (с последующей потерей мышечной массы);
- головная боль;
- рвота;
- головокружение;
- потеря сознания;
- ухудшение памяти;
- изменения в поведении;
- органический психосиндром;
- нарушение чувствительности;
- нарушение зрения (двоение);
- расстройства речи;
- иногда – судороги и эпилептические приступы.
У неподвижных пациентов иногда развивается недержание кала.
Тампонада сердца–это следующее осложнение аневризмы. Присутствие жидкости в полости перикарда первоначально необязательно проявляется. По мере увеличения объема, возникают признаки угнетения сердца извне. В частности, появляются симптомы, типичные для шоковых состояний:
- учащение пульса;
- падение артериального давления;
- бледность.
В продвинутой стадии заболевания пульс может быть практически неощутимым. Сжатое сердце не может справиться с перекачкой крови, что приводит к ее накоплению в венах. Видимым проявлением этого состояния является расширение вен в области шеи. Недостаточность кровообращения, в конечном счете, приводит к отказу кровоснабжения головного мозга – в результате развивается кома с последующей смертью.
В случае подозрения на аневризму сначала выполняется УЗИ сердца – эхокардиография. Речь идет о самом дешевом и неинвазивном методе, который, в особенности подходит для отслеживания размера выпуклости. Обычной эхокардиографии (проводимой через стенку грудной клетки) для подтверждения или исключения диагноза аневризмы недостаточно, более точным является обследование через пищевод.
Точно определить объем аневризмы, ее размер, наличие диссекции, отношение к близлежащим органам, границы, наличие сгустков крови способна КТ-ангиография. При исследовании в вену вводится контрастное средство, как правило, йод, который отображает ход артерий. Те же результаты можно получить при магнитно-резонансной томографии. Этот метод исследования, однако, более дорогостоящий и менее доступен, непригоден для острой диагностики аневризмы.
Изображение сердечной аневризмы может быть вторичной находкой при исследовании для других целей. Иногда расстройство показывает простой рентген сердца и легких, иногда – КТ.
Поскольку желудочковая аневризма является одним из многих осложнений после инфаркта миокарда, ЭКГ может принимать форму возвышения ST, которая напоминает волну Парди при STEMI(ИМПСТ). По этой причине, возможность присутствия аневризмы сердца следует иметь в виду в том случае, если конкретный пациент перенес ИМПСТ, а на ЭКГ видно прочное возвышение ST. Если пациент не имеет ИМПСТЕ в анамнезе, для уверенности необходимо сделать эхокардиографию сердца.
Примечание: у пациента с болью в грудной клетке и возвышением сегмента STна ЭКГ, в первую очередь, принимается во внимание возможность ИМПСТ, а не сердечной аневризмы.
Важно! Если человек испытывает внезапное начало тяжелой, едкой боли в груди или спине, немедленно необходимо обратиться к врачу или вызвать скорую помощь! Особенно, если в семейном анамнезе присутствует артериальная или аневризма сосудов, внезапная смерть (причиной может быть разрыв сердечной или артериальной аневризмы) или присутствует врожденное расстройство соединительной ткани.
С помощью эхокардиографии сердца можно обнаружить ряд анатомических и функциональных отклонений от нормы, и помочь диагностировать широкий спектр заболеваний сердца.
Классическая эхокардиография работает по принципу ультразвука. Врач перемещает ультразвуковой зонд по участкам грудной клетки и исследует отделения сердца в разных плоскостях. Эхокардиография может продемонстрировать направление кровотока и измерить размер предсердий и желудочков.
Исследование предоставляет информацию об анатомических и функциональных состояниях сердца – показывает размер желудочков, анатомию и функцию клапанов, обеспечивает насосную способность сердца, демонстрирует перикард.
Эхокардиография – это доступный и простой тест, способный предоставить много ценной информации. Исследование безболезненное и никоим образом не обременяет организм человека воздействием вредных рентгеновских лучей.
Небольшие аневризмы достаточно просто контролировать. Пациент может принимать лекарства, разжижающие кровь, которые препятствуют образованию тромбов в полости. Единственным терапевтическим методом, обеспечивающим постоянный результат, является хирургическое вмешательство. Однако, хирургическое лечение аневризмы сердца –это очень сложная и рискованная операция, в ходе которой сердечная аневризма удаляется, а стенки сердца восстанавливаются.
Выбор формы лечения зависит от симптомов, потребности в острой терапии и локализации аневризмы. В случае возникновения каких-либо проблем, проводится экстренная терапия.
Ранее преобладали операционные решения, сегодня начинают успешно продвигаться эндоваскулярные вмешательства, даже в случае возникновения чрезвычайной ситуации. Для одного пациента более подходит хирургическое вмешательство, для другого – эндоваскулярный метод. Оба подхода имеют свои преимущества и недостатки. Предпочтительная процедура рекомендуется лечащим врачом (исключением являются случаи острых, угрожающих жизнью состояний, когда решение о подходящем лечении аневризмы принимается бригадой врачей).
Эндоваскулярное лечение означает, что его выполнение осуществляется внутри сосуда. В место локализации аневризмы через паховую артерию вводится стент (сетчатая трубка в виде рулона). В обозначенной точке,путем надувания баллончика, стент расширяется, создает новый просвет сосуда и «обезвреживает» аневризму.Процедура длится 1–3 часа.
Эндоваскулярный подход является минимально инвазивным, имеет меньше осложнений в виде гипоперфузии спинного мозга, характерен более коротким временем восстановления. С другой стороны, присутствует риск смещения стента или проникания крови в нефункциональную аневризму, которая не была удалена. В связи с этим важную роль играют регулярные проверки у врача, которые включают рентгеновское или КТ исследование стента и сердечной аневризмы.
Во время хирургического вмешательства аневризма удаляется и заменяется сосудистым протезом. Хирург получает доступ к локализации путем проведения разреза через грудину или через брюшную стенку. При установке сосудистого протеза в указанном месте останавливается поток крови через аорту. Вся процедура длится около 2–4 часов.
Бессимптомная аневризма требует своевременного и правильно подобранного лечения.Терапия должна вводиться в момент, когда аневризма превышает определенный размер или возникают какие-либо осложнения.
Меньшая аневризма лечится консервативно с помощью лекарств для снижения высокого кровяного давления (антигипертензивные препараты) и уровня жиров в крови (гиполипидемические препараты). Вместе с этим, назначаются лекарственные средства, разжижающие кровь. Впоследствии пациенты проходят регулярный мониторинг с помощью ультразвука.
Естественным прогрессированием является постепенное увеличение сердечной аневризмы примерно до 5 мм в год. Ускорение роста представляет собой сигнал для скорейшего решения.
Сердечная аневризма относится к заболеваниям, прогноз которых неблагоприятный. Прогностические данные зависимы от многих факторов. К ним относятся:
- хирургическое лечение – прогноз определяется, как своевременностью операции, так и ее целесообразностью (существуют противопоказания ввиду наличия сопутствующих болезней);
- возраст человека – у людей старшего возраста существует риск плохой толерантности анестезии;
- возникновение осложнений – прогноз во многом зависит от того, в какой мере аневризма повредит функцию сердца;
- расширение сердечной аневризмы – с ростом выпуклости растет и риск разрыва, что также оказывает существенное влияние на прогноз.
Возникновение сердечной аневризмы, в основном, наследственное, однако, профилактика может уменьшить риск образования атеросклеротических бляшек. Важно не курить и избегать прокуренных помещений. В случае избыточного веса или ожирения, целесообразно похудеть. Ешьте регулярно, 5 раз в день, ограничьте соления, жирные и острые продукты, мясо и сладости. Достаточно двигайтесь.
Если аневризма, в т.ч. сердечная, присутствует в семейном анамнезе, обязательно сообщите своему врачу. Он сможет своевременно инициировать профилактические или лечебные действия. Кровяное давление и содержание жира в крови должны быть тщательно контролируемы и, при необходимости, лечены.
источник
