У меня обнаружили аневризму. Хотелось бы побольше узнать об этом заболевании. Каковы причины его возникновения и как лечиться?
Аневризма — выпячивание стенки артерии (реже вены) в результате ее истончения или растяжения. При этом появляется аневризматический мешок, который может сдавливать расположенные вблизи ткани.
В зависимости от расположения аневризмы бывают артериальными и венозными. При одновременном поражении артерии и вены может развиться артериовенозная аневризма.
По форме различают мешковидную и веретенообразную, ложную и истинную аневризмы.
Аневризма головного мозга — наиболее опасная и часто встречающаяся форма этого заболевания. Осложнения после разрыва такой аневризмы соизмеримы с последствиями инсульта.
Аневризма аорты — не менее опасное заболевание, при котором просвет аорты расширяется в
2 раза по сравнению с нормой. Чаще аневризма аорты возникает у мужчин, страдающих атеросклерозом.
Особенность аневризмы грудного отдела аорты заключается в том, что она может развиваться в течение 20 лет после травмы.
Аневризма брюшного отдела аорты протекает бессимптомно. Однако очень худой человек, приложив руку к животу, может ощущать пульсацию. Если эта аневризма сдавливает корешки спинного мозга, боль становится нестерпимой.
При аневризме периферических сосудов (кровеносных сосудов конечностей) человек может ощущать сильную боль в ногах и руках.
При аневризме сердца появляется мешковидное выпячивание сердечной стенки. Приобретенная аневризма сердца встречается у 5–20% людей, перенесших инфаркт миокарда. Она может развиться как сразу после инфаркта, так и через несколько месяцев после него.
Чаще всего аневризма бывает врожденной и может быть вызвана заболеванием стенки сосуда. Причем после рождения этот порок незаметен, и малыш развивается совершенно нормально.
Приобретенная аневризма чаще встречается у людей старше
50 лет. У молодых же она обычно возникает после травм, полученных при автомобильных авариях, или при занятии экстремальными видами спорта.
К аневризме приводят также заболевания, истончающие кровеносные сосуды: гипертония, атеросклероз, сифилис (на поздней стадии). Риск развития этого коварного заболевания появляется и при образовании инфицированных тромбов. Распространяясь на сосудистую стенку, инфекция приводит к формированию аневризмы. С аневризмой можно жить годами и не замечать никаких признаков болезни. А тем временем аневризма будет незаметно увеличиваться, в любой момент угрожая разрывом или расслоением.
Проявления аневризмы зависят от ее расположения или размеров. Симптомы, как правило, возникают в случае сдавливания соседних тканей. Наиболее частым осложнением аневризмы является ее разрыв. Особенно опасны разрывы аневризмы сердца, аорты и крупных артерий, так как при этом возникает сильное кровотечение, которое нередко становится причиной смерти. При разрыве аневризмы происходит кровоизлияние, которое приводит к тяжелому состоянию. В момент разрыва аневризмы человек чувствует боль, а его артериальное давление начинает стремительно падать.
Так как аневризма редко проявляет себя, ее часто обнаруживают случайно во время рентгенологического обследования или очередного врачебного осмотра. УЗИ позволяет определить размеры, форму и место расположения аневризмы. С помощью аортографии (рентгеновского снимка аорты после введения окрашивающего вещества) удается оценить состояние сосудов в области аневризмы и ее размеры.
Если обнаружена аневризма, то надо постоянно находиться под тщательным наблюдением врачей. Операцию проводят не при всех аневризмах. Если она маленькая, то врач может только наблюдать и ждать. Когда аневризма достигает размеров, угрожающих жизни, необходимо оперативное лечение. При этом удаляют поврежденный участок сосуда и заменяют его пластиковым протезом или фрагментом кровеносного сосуда, взятого с другой части тела. Иногда выпирающую, как мешок, аневризму пережимают у основания специальной клипсой. При разрыве аневризмы проводится экстренная операция.
Для профилактики аневризмы прежде всего необходимо нормализовать уровень кровяного давления и холестерина в крови, так как именно они являются основными факторами риска возникновения аневризмы. Для этого нужно употреблять пищу с низким содержанием холестерина, заниматься физическими упражнениями, отказаться от курения и избавиться от лишнего веса.
источник
Клиническое течение аневризмы сердца и прогноз в значительной мере зависят от степени атеросклеротического поражения коронарных сосудов, от тренированности сердечно-сосудистой системы (в первую очередь коронарных сосудов), развития компенсаторных механизмов:
- организации тромба и. образования «второй стенки» в случаях острой аневризм;
- гипертрофии мышцы правого желудочка и сохранившейся мышцы левого желудочка;
- гипертрофии мышечных волокон в рубцовой стенке аневризмы.
Сотрудник нашей клиники Е. А. Дикарева при гистологическом изучении аневризмы сердца умерших больных обнаружила островки сохранившейся и часто гипертрофированной мышечной ткани. Их можно было определить даже в резко истонченной стенке аневризмы. Компенсаторное значение имеет гипертрофия перегородки сердца. Эти приспособительные механизмы мы наблюдали при экспериментальной аневризме у собаки (развитие эластической ткани в стенке аневризмы и кальцинация стенки).
У больной 70 лет Е. А. Дикарева отметила отложение извести в резко истонченной стенке аневризмы (до Г мм), что, несомненно, укрепляло ее и предохраняло от разрыва. Кальцинацию стенки аневризмы мы обнаружили у трех больных.
При гистологическом изучении мышечной и рубцовой стенок аневризмы сердца мы проследили постепенное развитие эластической ткани в стенке аневризмы. Эластическая ткань была обнаружена и в стенке экспериментальной аневризмы.
Экспериментальные наблюдения проведены на собаках, у которых перевязывалась ветвь левой коронарной артерии. Через двое суток животных помещали в тредбан и они начинали бег со скоростью II км в час. В первое время после бега у собак появлялись очень резко выраженные одышка, сердцебиение и цианоз. После бега в течение 5—15 мин. собаки падали. Однако вместе с развитием аневризмы развивались указанные выше приспособительные механизмы.
Затем собаки начинали бегать быстрее и быстрее, период одышки, тахикардии у них все больше сокращался (до 5—6 мин.).
Через 3—4 месяца собаки начинали бегать в течение трех часов без одышки. Опыты продолжались в течение 2—4—8—12 месяцев. Повторные электрокардиографические исследования показали, что в первое время после бега у собак развивались приступы экстрасистолической аритмии и пароксизмальной тахикардии, в конце опыта они исчезали.
На электрокардиограмме собак в «грудных отведениях» определялись глубокий зубец Q , резко сниженный зубец R , куполообразно поднятый интервал RS —Г, коронарный зубец Т. Иными словами электрокардиограмма была типичной для аневризмы сердца (передней стенки).
Проведенные нами экспериментальные исследования свидетельствуют о том, что физическая нагрузка в первые дни после инфаркта миокарда ведет к развитию аневризмы сердца и вместе с тем обусловливает развитие компенсаторных механизмов, позволяющих животному переносить значительное физическое напряжение.
У половины из 150 больных с аневризмой сердца, находившихся под нашим наблюдением, в анамнезе имелись указания на то, что в первый день инфаркта миокарда они выполняли физическую работу.
Судьба больных с аневризмой в значительной мере зависит от развития осложнений: повторных инфарктов миокарда, дистрофии миокарда и прогрессирующей сердечной недостаточности, развития эмболии и присоединения других заболеваний.
По нашим данным, наиболее частой причиной смерти больных является повторный инфаркт миокарда, на втором месте стоит сердечная недостаточность.
Из 150 наблюдаемых нами больных до настоящего времени живут 74 человека, в течение 10 лет — 2, 11 лет — 1, 12 лет — 3, 15 лет — 2.
В ряде случаев после перенесенного инфаркта миокарда с развитием компенсаторных механизмов больные с аневризмой в течение ряда лет демонстрируют необычайную приспособляемость к тяжелым условиям существования, выполняют физическую работу в течение длительного времени без явлений сердечной недостаточности. Особенно хорошо эти больные чувствуют себя после витамино-гормонального лечения.
Физическую нагрузку во время лечебной гимнастики нужно увеличивать очень осторожно и постепенно. Важно при этом достичь развития коллатерального кровообращения, ибо его недостаточность является одной из важных причин развития повторного инфаркта миокарда.
На XIV Всесоюзном съезде терапевтов мы предложили лечение больных с аневризмой осторожной гимнастикой. По нашим наблюдениям, а также Р. И. Махановой, Г. М. Найтут, Е. И. Никитиной, она значительно улучшает функциональное состояние сердечно-сосудистой системы у больных с хронической аневризмой.
Во время лечения физкультурой необходимы тщательный врачебный контроль, проведение электрокардиографических и баллистокардиографических исследований.
Для изучения функционального состояния мышцы левого и правого желудочков мы осуществляли электрокимографическое, электрорентген-кинематографическое и баллистокардиографическое исследования у 90 больных аневризмой сердца, леченных физкультурой. Наше десятилетнее наблюдение за больными показало, что у 48 человек, аккуратно выполнявших физические упражнения, наблюдались лучшие отдаленные результаты лечения. Из 48 больных 24 возвратились на работу, 12 чувствовали себя удовлетворительно, но не работали в связи с пенсионным возрастом. Умерли шесть человек (пять — от повторного инфаркта миокарда). У 42 больных, ведущих малоподвижный образ жизни, отмечались худшие результаты, к работе возвратились только 12 человек, умерли 14 человек (восемь — от прогрессирующего нарастания сердечной недостаточности).
источник
Рассматриваемая патология — это погрешность в структуре сердца/кровеносного сосуда. Она представляет собой выпячивание небольшой части стенки желудочка, кровеносного сосуда, которые в силу определенных факторов утратили свою способность к сокращению, истончились. Со временем такие стенки могут разорваться (разрыв аневризмы), что приведет к серьезным сбоям в работе организма.
Весь спектр причин, способные спровоцировать указанный недуг, делят на две группы.
Причины, обуславливающие появление врожденной аневризмы сердца
- Наследственность. Если у близких родственников новорожденного диагностировалась аневризма сердца/кровеносных сосудов, риск развития аналогичной патологии у малыша достаточно высок.
- Дефекты в структуре соединительной ткани, которые были вызваны генетическими заболеваниями (синдром Марфана).
- Врожденные погрешности в строении соединительной ткани.
Причины, провоцирующие возникновение приобретенной аневризмы сердца
- Инфаркт миокарда. Риск развития аневризмы сердца у больных, перенесших инфаркт миокарда, значительно повышается в целом ряде случаев.
-
У больного наблюдается регулярный рост артериального давления. Вследствие повышения давления уровень нагрузки на кровеносные сосуды возрастает: на участке, где стенки желудочка сердца (кровеносных сосудов) истончены, может произойти разрыв. Не пролеченная вовремя артериальная гипертензия, как отдельный самостоятельный фактор, может привести к выпячиванию стенок сосудов на ослабленных зонах. Таких выпячиваний может быть несколько.
- Усиленные занятия спортом, выполнение тяжелой физической работы в течение 6-8 недель после перенесения инфаркта миокарда.
- Погрешности, связанные с восстановлением мышечной оболочки сердца.
- Инфекционные болезни, вызывающие деформацию стенок сосудов:
- сифилис, в ходе которого происходит поражение кожных покровов, важных систем организма;
- ревматизм, зачастую возникающий вследствие плохо пролеченной ангины;
- воспалительные явления во внутренней оболочке сердца;
- туберкулез.
- Курение. Согласно статистическим данным, у курильщиков аневризма сердца диагностируется в 4 раза чаще, чем у тех, кто не увлекается табакокурением.
- Алкоголь. Регулярное употребление алкоголя ударяет по всей сердечно-сосудистой системе: серьезные дефекты могут быть обнаружены на любом участке сосуда.
- Травмирование грудной клетки (удар острым предметом, автомобильная авария, падение). Промежуток между таким происшествием и появлением аневризмы сердца может быть значительным (15-20 лет).
В зависимости от зоны сердца, где локализуется аневризма, рассматриваемый недуг делят на несколько подгрупп
Аневризма левого желудочка сердца
Указанная патология может возникнуть только у взрослых пациентов, в виду наличия у них серьезных сбоев в работе сердца (миокардит, инфаркт миокарда). Зачастую местом расположения аневризмы в сердце является именно левый желудочек. В некоторых случаях диагностируются множественные аневризмы, но такое явление — редкость. При аневризме левого желудочка происходит постепенное истончение мышечной ткани сердца, ее выпячивание.
Аневризма сосудов

Аневризма восходящей аорты сердца
Возникновение аневризмы в восходящей части аорты зачастую связано с воспалительными явлениями, которые возникают на фоне инфекционных заболеваний (сифилис, туберкулез). Со стороны больных присутствуют жалобы на частые одышки, ноющие боли в загрудинном отделе. Увеличение параметров рассматриваемой группы аневризм грозит атрофией ребер, грудины. Отечность шеи, верхних конечностей, лица — следствие сдавливания аневризмой верхней полой вены.
Аневризма межжелудочковой перегородки сердца
Относится к категории врожденных патологий. Может присутствовать в комплексе с иными дефектами в структуре сердца. В некоторых случаях аневризма межжелудочковой перегородки может возникнуть с возрастом: следствие врожденной недоразвитости перегородки. Ее размер не превышает 2-х см, хотя были случаи, когда у новорожденных выявляли межжелудочковые аневризмы размером 5-7 см.
При наличии аневризмы межжелудочковой перегородки сердца какие-либо симптомы отсутствуют. Выявление патологии происходит случайно, т. е. во время обследования (эхокардиография). Рассматриваемый недуг возможно обнаружить внутриутробно посредством УЗИ-аппарата.
Симптоматика рассматриваемого недуга будет зависеть от размеров аневризмы. Аневризмы небольших параметров могут внешне не проявлять себя. Более яркими в плане проявлений, более опасными для здоровья являются крупные аневризмы.
В таких случаях могут иметь место ряд признаков
- Патологическая пульсация, диагностируемая на 2-е сутки после перенесения инфаркта. При прослушивании больного (в положении «лежа») такая пульсация будет напоминать звук «качающейся волны». Определить патологические толчки можно визуально, посредством пальпации. Около 50% больных имеют указанный симптом.
-
Пристеночные тромбы. Характерный признак хронической аневризмы сердца. Их создание связано со сбоями в циркуляции крови. При присутствии пристеночных тромбов патологическая пульсация будет отсутствовать.
- Нарушение сердечного ритма. Нередкое явление при аневризме сердца — учащенное сердцебиение («галоп сердца»).
Какие жалобы бывают у больных
- Серьезные погрешности в работе сердца
- Одышка, которая может спровоцировать отек легких, астму сердца.
- Сбои в сердечном ритме: тахикардия, тахикардия+брадикардия, экстрасистолия, блокады.
- Стенокардия (в активном/неактивном состоянии).
- Нарушения кровообращения
- Отечность шеи, лица, верхних конечностей.
- Вздутие вен на шее.
- Повторный инфаркт миокарда, инфаркт почки, гангрена конечностей при запущенных формах заболевания.
- Нарушения со стороны общего состояния организма
- Повышение температуры тела.
- Постоянная утомляемость, сонливость.
- Слабость.
- Погрешности в работе органов дыхательной системы:
- Кашель.
- Загрудинные боли, которые носят регулярный характер.
- Головные боли, головокружения.
Разрыв аневризмы сердца, зачастую заканчивающийся смертью больного, имеет свои проявления
-
Изменение цвета кожи: бледность сменяется синюшностью.
- Сильное вздутие вен на шее.
- Кровохаркание.
- Тошнота, сильная рвота с примесями крови.
- Холодный пот.
- Потеря сознание.
- Хриплое дыхание.
Исходя из времени, в течение которого формируется рассматриваемая патология, специфики течения болезни, возможных последствий, принято выделять 2 основных вида аневризмы сердца.
Острая аневризма сердца
Может возникнуть в течение 14 дней после перенесения больным инфаркта миокарда. Рассматриваемый вид аневризмы диагностируется чаще, чем остальные виды заболевания. Большое значение имеет своевременное выявление острой аневризмы сердца, регулярный контроль над состоянием больного. Это связанно с хрупкостью стенки аневризмы: при повышении артериального давления риск разрыва указанной стенки очень велик.
Симптоматика разрыва острой аневризмы сердца
- Температура тела повышается (от 38 С).
- Больному тяжело дышать.
- Сердцебиение учащенное.
- Общий анализ крови/мочи указывает на повышение СОЭ.
- Результат электрокардиограммы — «приостановленная кривая».
Хроническая аневризма сердца
Может развиться как самостоятельная патология (в течение 2-х месяцев после перенесения инфаркта миокарда) или на фоне острой аневризмы. Риск разрыва хронической аневризмы сердца минимален: вследствие рубцевания миокарда аневризма покрывается плотной соединительной тканью. Однако указанный вид аневризмы не менее опасен, чем предыдущий: сердце теряет свою способность полноценно сокращаться, что провоцирует развитие сердечной недостаточности. Хроническая аневризма сердца имеет более выраженную симптоматику, нежели острая аневризма.
- Больной не может длительное время заниматься умственной/физической работой в виду быстрой утомляемости.
- Присутствуют жалобы на регулярную одышку, нарушение сердечного ритма.
- Происходит отекание конечностей, шеи, лица.
Существует несколько методик, которые помогают своевременно выявить рассматриваемый недуг
- Консультация с врачом в отношении присутствующих симптомов. В процессе беседы доктор должен выяснить возможные причины жалоб пациента: перенесенные травмы грудной клетки, наличие/отсутствие инфекционных заболеваний, наличие в анамнезе информации о перенесенном инфаркте миокарда. Изучается также история болезни близких родственников больного.
-
Тестирование мочи, крови. Необходимо для проверки наличия сопутствующих недугов, которые могли спровоцировать сердечную аневризму.
- ЭКГ. Дает возможность зафиксировать специфические изменения в сердечном ритме, которые может вызвать рассматриваемая патология.
- Ультразвуковое исследование сердца. Применяется для получения нужных сведений.
- Измерение точных параметров аневризмы.
- Классификация сердечной аневризмы.
- Наличие/отсутствие в просвете сосудов кровяных сгустков.
- Рентген грудной клетки. Помогает установить параметры сердца, легких.
- Радиоизотопная вентрикулография сердца. Нужна для установления точного места положения аневризмы, ее размеров. Посредством данного обследования возможно определить сократительные способности миокарда в состоянии покоя/при нагрузке. Для осуществления вентрикулографии сердца больному вводят внутривенно радиоактивные компоненты, которые в течение определенного промежутка времени сосредотачиваются в тканях сердца.
- МРТ сердца. Используют как альтернативный вариант для больных, которым запрещено проводить инвазивные манипуляции. При помощи МРТ можно изучить характер аневризмы, состояние артерий сердца, получить 3-мерное изображение сердца.
-
Коронарная агниография+рентгенкотрастная вентрикулография. Нужна для пациентов, которые нуждаются в хирургическом лечении сердечной аневризмы. Указанный метод применяют также для больных с ишемией сердца.
- Изучение электрической системы сердца. Используется для больных, у которых диагностируются сбои в работе сердца, погрешности в сердцебиении. Данный метод исследования помогает установить особенности нарушений сердечного ритма, подобрать адекватное лечение.
Рассматриваемый недуг не относится к числу патологий, имеющих благоприятный исход. Продолжительность жизни больного после появления аневризмы будет определяться несколькими факторами, но в среднем после 5 лет жизни с данным недугом 75% больных умирают. Основная причина смерти — разрыв аорты, ишемия, инсульт. Вероятность разрыва аорты определяется параметрами аневризмы. При таком явлении больному требуется срочная хирургическая помощь, в противном случае смерть может наступить в течение нескольких дней.
Для минимизации риска возникновения рассматриваемого недуга, следует выполнять ряд профилактических мероприятий
- Нужно выполнять комплекс предписаний, которые помогут свести к минимуму риск возникновения инфаркта миокарда, атеросклероза, иных заболеваний, способных спровоцировать аневризму сердца.
- Правильное питание. Количество жиров, ежедневно поступающих в организм, не должно превышать 60-65 гр. Жиры растительного происхождения (оливковое масло, рыба) не столь опасны для здоровья, как животные (свинина, сливочное масло).
- Спортивный образ жизни. Специалисты рекомендуют уделять физическим упражнениям 30-40 минут в день. Можно чередовать бег, плаванье, танцы.
-
Отказ от табачных изделий.
- Соблюдение режима работы и отдыха. Следует по максимуму ограждаться от стрессовых ситуаций. Не стоит забывать о сне: он должен занимать не менее 8 часов в сутки.
- Выполнение всех предписаний врача после перенесения инфаркта: строгий постельный режим с дальнейшим переходом на «легкий» спортивный образ жизни. Запрещено выполнять тяжелую физическую работу в течение 60 дней.
- Принятие мер для лечения гипертензии. В норме артериальное давление не может превышать 135/85 мм. рт. ст.
- Своевременное реагирование на боли в загрудинной области.

источник
Аневризма сердца — это заболевание неинфекционной природы, характеризующееся выбуханием и истончением отдельных участков органа. Чаще всего поражается левый желудочек. Болеют преимущественно мужчины 40-79 лет. При отсутствии должного лечения возможны опасные осложнения в виде разрыва аневризмы, тампонады, острой гипоксии тканей, сердечной недостаточности и тромбоэмболии.
Наиболее частыми причинами этой сердечной патологии являются:
- Инфаркт.
- Высокое артериальное давление. Способствует повышению давления внутри желудочков и нагрузки на сердце, что приводит к истончению миокарда.
- Врожденные пороки развития.
- Постинфарктный кардиосклероз.
- Открытые и закрытые травмы груди с повреждением сердца.
- Интоксикации.
- Системные заболевания соединительной ткани.
- Хирургические вмешательства.
- Инфекционные заболевания.
- Воздействие радиации (ионизирующего излучения).
Предрасполагающими факторами развития аневризмы у взрослых являются:
- курение;
- алкогольная зависимость;
- нерациональное питание (избыточное потребление соли, жирной пищи и простых углеводов способствует развитию атеросклероза и повышению давления, что неблагоприятно сказывается на миокарде);
- гиперфункция щитовидной железы;
- бесконтрольный прием медикаментов.
Наиболее часто выявляется аневризма сердца после инфаркта миокарда. Эта патология развивается у 10-35% больных, перенесших приступ острой ишемии сердца. Аневризма сосудов сердца является осложнением обширного трансмурального (охватывающего миокард по всей толщине) инфаркта. Наиболее частыми локализациями аневризмы являются верхушка левого желудочка и передне-боковая стенка органа.
Инфаркт и аневризмы могут вызвать атеросклероз коронарных (венечных) артерий, тромбоз и высокое давление. В результате некроза тканей формируется рубец. Под давлением крови ослабленная стенка растягивается и истончается, образуя выпячивание в виде аневризмы. Особенностями данной патологии являются:
- крупные размеры (более 5 см);
- появление в первые недели после приступа острого инфаркта;
- высокая вероятность разрыва;
- локализация в левом желудочке;
- склонность к интенсивному росту.
Заболевание часто начинается с инфекции, которая становится причиной миокардита (воспаления сердечной мышцы). Возбудителями являются бактерии, вирусы и грибки. Занесение инфекции чаще всего происходит гематогенным способом (через кровь). Тяжелое воспаление приводит к гибели клеток и разрастанию соединительной ткани (кардиосклерозу).
Способствуют развитию этой патологии следующие инфекционные заболевания:
- сепсис;
- сифилис;
- туберкулез;
- дифтерия;
- стрептококковая инфекция;
- кандидоз;
- грипп;
- энтеровирусные инфекции;
- бактериальный эндокардит.
Врожденную аневризму могут вызвать:
- пороки развития ребенка;
- курение матери во время беременности;
- инфекции, оказывающие эмбриотоксическое действие (корь, краснуха, герпес);
- прием лекарств и интоксикации во время вынашивания ребенка.
Причиной сердечной аневризмы является врожденная слабость соединительной ткани. Эта патология развивается внутриутробно.
Аневризмы могут возникать на месте послеоперационных швов. В группу риска входят дети и пожилые люди, которые лечились по поводу пороков сердца хирургическим путем. После операции может повышаться давление в желудочках, что приводит к образованию слабых мест.
Причиной заболевания являются открытые (с повреждением кожных покровов) и закрытые травмы. Механизм развития заболевания в этом случае связан с формированием рубца на месте раны, повреждением сосудов и развитием миокардита. Выбухание и истончение стенок сердца наблюдаются через несколько часов или дней с момента травмы.
Сердечная аневризма может быть следствием интоксикации. Данная патология диагностируется редко. Предрасполагающими факторами являются употребление алкоголя в большом количестве, повышение концентрации мочевой кислоты, заболевания почек, укусы ядовитых насекомых, змей и паукообразных, передозировка лекарствами, а также введение иммунологических препаратов (вакцин, сывороток). Такие аневризмы разрываются реже, чем при инфаркте миокарда.
Аневризму сердечной аорты и миокарда могут вызвать:
- ревматизм;
- дерматомиозит;
- системная красная волчанка.
При данной патологии здоровые ткани атакуются аутоантителами, на фоне чего образуются рубец и аневризма.
Идиопатическим кардиосклероз называется в том случае, если точные причины его развития не установлены.
Аневризма аорты сердца — это заболевание, которое иногда развивается после воздействия на организм высоких доз ионизирующего излучения. Факторами риска являются нахождение в очаге радиационных аварий и проведение облучения по поводу онкологической патологии (рака). Аневризма может появиться спустя несколько лет с момента воздействия на организм радиации. Простые рентгенография, флюорография и компьютерная томография даже при неоднократном проведении не вызывают подобных изменений в сердце.
По времени появления аневризмы сердца подразделяют на острые (возникают в течение 2 недель после острого инфаркта миокарда), подострые (развиваются спустя 3-8 недель после инфаркта) и хронические (отличаются наличием плотной соединительной ткани, медленным ростом и более поздним образованием). По месту расположения выделяют следующие формы данной патологии:
- верхушки сердца;
- перегородки между желудочками;
- задней стенки;
- передней стенки.
По размерам аневризмы подразделяют на мелкие, средние и крупные. Последние могут достигать 5 см и более. Гигантские аневризмы становятся причиной изменения конфигурации сердца.
Также имеется классификация по форме. Выделяют диффузные (они небольшого размера, с крупным основанием и дном на уровне сердечной мышцы, часто приводят к хронической сердечной недостаточности и аритмии), мешковидные (имеют крупную полость), грибовидные (имеют вид кувшина, узкое устье и более широкую полость) и аневризму в аневризме. В последнем случае на одном выпячивании появляется другое, что усугубляет ситуацию.
По структуре стенки все выпячивания делятся на мышечные (образованы преимущественно мышечной тканью), фиброзные и смешанные. По механизму образования они подразделяются на истинные (по строению аналогичны со стенкой сердца, но богаты соединительной тканью), функциональные (при них выпячивается миокард сердца) и ложные (ограничены околосердечной сумкой и спайками).
Даже при аневризме после инфаркта миокарда симптомы могут отсутствовать. Клиническая картина зависит:
- от размера выпячивания;
- от сопутствующей патологии;
- от причины аневризмы.
Наиболее частыми признаками являются:
- боль в грудной клетке в проекции сердца;
- общее недомогание;
- слабость;
- ощущение перебоев в работе миокарда и чувство замирания сердца;
- одышка;
- бледность кожи;
- цианоз;
- кашель;
- редкое или частое сердцебиение;
- потливость;
- головокружение (причина — нарушение насосной функции сердца);
- отеки;
- изменение голоса (осиплость);
- увеличение объема живота (причина — асцит);
- набухание вен в области шеи;
- увеличение печени (характерно для хронической аневризмы).
В случае разрыва аневризмы состояние больных ухудшается. Появляются такие симптомы, как угнетение сознания вплоть до комы, синюшность кожи, холодный, липкий пот, снижение температуры кожи нижних конечностей, поверхностное и редкое дыхание. При разрыве острой аневризмы возможен летальный исход.
Наиболее постоянный симптом — боль. Она имеет следующие особенности:
- ощущается в груди слева;
- возникает в результате зарастания кровеносных сосудов, ухудшения кровоснабжения миокарда, ишемии, перегрузки сердечной мышцы, сдавливания тканей и аритмии;
- приступообразная;
- напоминает приступ стенокардии и инфаркта;
- различной продолжительности;
- не возникает в покое;
- появляется после физической нагрузки, при стрессе, во время курения или употребления алкоголя;
- уменьшается при приеме нитратов (Нитроглицерина);
- не зависит от приема пищи;
- сочетается с одышкой и другими симптомами.
Слабость — это субъективный симптом, обусловленный развитием сердечной недостаточности. Причиной является застой крови в полостях сердца. Происходит это при сокращении левого желудочка. У здорового человека объем остаточной крови составляет около 50-60 мл. При аневризме данный показатель повышается, при этом большая часть крови, находящейся в желудочке, не выбрасывается. Исходом становится снижение сердечного выброса.
Компенсаторные реакции в виде усиления сердечной сократимости не помогают. Сердечный выброс не увеличивается. В результате все органы и ткани не получают нужного количества кислорода и питательных веществ. Слабость появляется в результате кислородной недостаточности скелетных мышц. Данный симптом аневризмы сердца чаще всего наблюдается при крупных зонах выбухания стенки органа.
При аневризме образуется ткань, которая не проводит электрические импульсы. Второй причиной нарушения сердечного ритма является повышение кровяного давления в полостях сердца. Приступы аритмии возникают периодически, чаще всего при физической нагрузке и психоэмоциональных переживаниях (вырабатываются катехоламины, которые усиливают работу сердца и повышают давление).
Осложнением аневризмы является пароксизмальная тахикардия. Она характеризуется приступами учащенного (от 140 уд./мин) сокращения сердца при нарушении нормального синусового ритма. Симптомы появляются внезапно и так же внезапно заканчиваются. Признаками аритмии являются:
- ощущение толчков в груди;
- головокружение;
- ощущение сжатия сердца;
- шум в ушах;
- ощущение перебоев в работе сердца.
Наряду с болью в груди является наиболее частым симптомом. Причинами одышки служат застой крови в капиллярах альвеол легких и замедление газообмена. Наиболее ярко этот симптом выражен при физической нагрузке (передвижении по лестнице, беге, быстрой ходьбе, поднятии тяжестей).
Данный признак аневризмы аорты сердца возникает вследствие кислородной недостаточности ткани и уменьшения притока крови к органам. Бледность чаще всего выявляется в области лица и конечностей. Данный симптом сочетается с нарушением чувствительности в виде онемения и зябкости.
У некоторых больных с крупной аневризмой появляется кашель. При этом может сдавливаться легочная ткань. Кашель возникает вследствие раздражения плевры. Провоцирующим фактором является глубокий вдох. Кашель при наличии аневризмы сухой, не сопровождается выделением мокроты и хрипами.
Чувство сердцебиения возникает по причине учащенной работы сердечной мышцы или аритмии. Вследствие переполнения кровью левого желудочка его объем увеличивается. Он соприкасается с ребрами и наблюдается более сильная передача пульсации. Она ощущается в виде сердцебиения.
При подозрении на наличие у человека аневризмы сердца требуется обратиться к терапевту или кардиологу. Для постановки диагноза понадобятся:
- Опрос (сбор анамнеза болезни и анамнеза жизни). Выявляются факторы риска развития патологии (образ жизни, наличие хронического нарушения и вредных привычек, уровень двигательной активности).
- Общий осмотр кожи и слизистых.
- Физикальный осмотр.
- Электрокардиография.
- Ангиография сосудов сердца.
- Эхокардиография (УЗИ сердца).
- КТ или МРТ. При помощи компьютерной томографии можно обнаружить аневризму, определить ее точную локализацию, размеры, выявить расслоение, тромботические массы, зоны кальцификации и скопление крови.
- Сцинтиграфия.
- Определение скорости пульсовой волны.
- Функциональные (нагрузочные) тесты.
- Рентгенография.
- Доплерография.
- Общие клинические анализы крови и мочи. Имеют вспомогательное значение. Анализы не позволяют обнаружить аневризму, но помогают выявить другую патологию (инфекции).
- Биохимическое исследование.
- Липидограмма.
Для уточнения диагноза понадобятся пальпация, перкуссия (простукивание) и аускультация (выслушивание легких и сердца). Признаками аневризмы являются:
- усиление верхушечного толчка;
- ослабление пульса на лучевой артерии в области запястья;
- смещение границ сердца влево;
- притупление перкуторного звука;
- патологические шумы (акцент второго тона над легочной артерией, ритм галопа, пансистолический шум, ослабление первого тона митрального клапана сердца).
Дополнительно измеряется артериальное давление, подсчитываются частота дыхания и сердцебиения.
Признаками заболевания являются подъем сегмента ST, большая частота сердечных комплексов (тахикардия), изменения, характерные для ранее перенесенного инфаркта миокарда и отсутствие зубца T (непостоянный признак аневризмы).
Это разновидность ультразвукового исследования, при которой датчик вводится через пищевод или устанавливается на грудную клетку. При наличии аневризмы сердца возможны следующие изменения:
- отставание пораженной стенки от нормального сердечного ритма;
- наличие зоны истончения тканей;
- выпячивание стенки органа;
- скопление крови в околосердечной сумке;
- наличие тромбов.
Данное радиоизотопное исследование позволяет оценить кровоток в сердце. В организм пациента вводится изотоп таллия, после чего оценивается его распределение в тканях посредством снимка. Сцинтиграфия проводится с нагрузкой или сосудорасширяющими препаратами. Нередко данное исследование дополняется введением в сосуды изотопа технеция, который накапливается в омертвевших тканях.
Выявляет кардиомегалию (увеличение сердца в объеме) и застойные процессы в малом круге. Наиболее точным методом диагностики является вентрикулография с контрастным веществом. Также информативна коронарография (рентгенологическое исследование венечных артерий, питающих сердце).
Лечение аневризмы сердца бывает консервативным и хирургическим. Нередко медикаментозная терапия дополняет операцию. Схема лечения определяется тяжестью состояния больного, наличием осложнений и размером пораженной зоны. Главными аспектами терапии являются:
- применение лекарственных препаратов;
- оксигенотерапия;
- хирургическое вмешательство.
Чтобы предупредить разрыв аневризмы, нужно отказаться от курения и алкогольных напитков, уменьшить физическую нагрузку, контролировать давление и соблюдать диету (исключить из меню жареные блюда, острую пищу, кофе, шоколад и жирную пищу).
Показаниями к хирургическому лечению аневризмы сердца являются:
- аритмия;
- высокий риск тромбоза и тромбоэмболии;
- наличие ложной аневризмы;
- разрыв желудочка;
- разрыв аневризмы;
- увеличение ее в размере;
- развитие сердечной недостаточности;
- наличие заболевания у новорожденного ребенка.
Если диагностировано расширение аорты сердца, то могут потребоваться:
- иссечение патологического участка аорты;
- ушивание дефекта;
- протезирование;
- резекция;
- стентирование.
При поражении самого миокарда проводится септопластика или резекция. При ложной аневризме и выпячивании на фоне травмы требуется ушивание тканей. Нередко операция дополняется аортокоронарным шунтированием.
Помогают вылечить заболевание следующие медикаменты:
- Статины (Симвор, Атеростат). Они снижают холестерин крови, препятствуя развитию атеросклероза.
- Антигипертензивные средства. Снижают АД, уменьшая давление в полостях сердца. Наиболее часто назначаются бета-блокаторы (Эгилок, Метопролол-Ратиофарм, Беталок, Корвитол 100, Метокард). Данные лекарства эффективны при аритмии на фоне аневризмы.
- Сердечные гликозиды (Строфантин, Коргликон, Дигоксин). Назначаются при развитии сердечной недостаточности.
- Антикоагулянты (Гепарин, Варфарин).
- Диуретики. Позволяют уменьшить нагрузку на сердце.
- Нитраты (Кардикет, Нитросорбид, Нитроглицерин). Они расширяют коронарные сосуды, улучшая кровоснабжение сердца.
Если расширена аорта сердца, лечение должно проводиться строго по схеме, назначенной врачом. Самолечение может привести к опасным осложнениям (сердечной недостаточности, разрыву, аритмии). Чтобы снизить риск развития заболевания, необходимо:
- контролировать давление (лечить артериальную гипертензию);
- вести здоровый образ жизни (не курить, не употреблять спиртные напитки, заниматься спортом);
- нормализовать сон;
- исключить воздействие стрессовых факторов;
- предупреждать инфаркт (отказаться от жирной и соленой пищи, своевременно лечить атеросклероз, контролировать массу тела, больше двигаться);
- предупреждать инфекционные заболевания (краснуху, корь, грипп, туберкулез, микозы, сепсис, дифтерию, сифилис);
- предупреждать интоксикации;
- планировать беременность;
- отказаться от бесконтрольного приема медикаментов;
- лечить имеющиеся заболевания сердца (миокардит);
- исключить травмы грудной клетки;
- исключить воздействие на организм высокой дозы радиации.
Прогноз для людей, страдающих аневризмой, без операции неблагоприятный. Средняя продолжительность жизни при аневризме на фоне острого инфаркта равна 2-3 годам. Наиболее опасны грибовидные и мешковидные формы заболевания. Более благоприятный прогноз наблюдается при плоских хронических аневризмах без осложнений. Ухудшают прогноз для жизни следующие факторы:
- крупные размеры выпячивания;
- наличие аневризмы в аневризме;
- поражение левого желудочка сердца;
- преклонный возраст больного (более 45 лет);
- наличие сахарного диабета;
- развитие осложнений в виде аритмии и сердечной недостаточности.
источник
Аневризма сердца – это относительно серьезное состояние, которое можно охарактеризовать, как отек и выпуклость стенки, как правило, стенки желудочков. В данном месте стенка сердца ослаблена, присутствует риск разрыва, который часто имеет губительные последствия.
Аневризма сердечных сосудов и желудочков является наиболее распространенным осложнением инфаркта миокарда. При обширном инфаркте в определенных местах может нарушиться плотность сердечной стенки, которая затем под давлением крови в желудочках начинает выпячиваться.
Формирование сердечной аневризмы связано с возникновением атеросклероза. Гораздо более существенным, однако, являются дегенеративные процессы, влияющие на сердечные стенки. Изменения в их структуре, в частности, волокнистых компонентов,и играют важную роль в формировании сердечной аневризмы. Речь может идти о наследственных заболеваниях соединительной ткани, таких, как синдромы Марфана или Элерса-Данлоса. В других случаях, к развитию аневризмы сердца могут привести следующие наиболее распространенные факторы:
- инфекции (грибковые, в частности,Candida и стрептококковые);
- вирусные заболевания (грипп, вирусы Коксаки, Эпштейн-Барр);
- травмы;
- псевдоаневризмы в связи с сосудистым протезом.
Инфаркт миокарда (сердечной мышцы) относится к острым формам ишемической болезни сердца и является наиболее частой причиной сердечной аневризмы. В большинстве случаев, вследствие инфаркта развивается поражение левого желудочка, соответственно, возникает аневризма левого желудочка сердца.
Инфаркт миокарда описывается, как повреждение клеток сердечной мышцы из-за внезапного отсутствия кислорода. Кислород и питательные вещества сердечная мышца получает через 2 коронарные артерии, выходящие из начала аорты. Создание уплотнения в потоке одной из этих артерий или их ветвей приводит к тяжелой ишемии (недостатку кислорода) в соответствующем участке миокарда.
Если уплотнение не удаляется своевременно, это состояние приводит к отмиранию клеток миокарда.
Классифицирование сердечной аневризмы основывается на нескольких основных факторах:
- время возникновения;
- локализация;
- этиология (механизм развития).
Разделение сердечной аневризмы в соответствии со временем возникновения:
- острая аневризма сердца возникает на протяжении 14 дней после инфаркта миокарда, характеризуется возможностью исчезновения нарушений стенки вместе с формированием соединительной ткани;
- подострая аневризма сердца возникает на протяжении 8 недель после инфаркта, характеризуется снижением риска разрыва, но в то же время повышением возможности создания тромбов;
- хроническая аневризма сердца развивается по истечении 8-недельного постинфарктного периода, характеризуется минимальным риском разрывов и повышенным риском тромбов и аритмий.
Разделение сердечной аневризмы в соответствии с локализацией:
- передняя сердечная стенка;
- задняя сердечная стенка;
- верхний сегмент;
- перегородка между желудочками.
Разделение сердечной аневризмы в соответствии с этиологией:
- истинная – характеризуется содержанием повышенного количества соединительной ткани;
- функциональная – характеризуется отсутствием миокардических сокращений;
- ложная – характеризуется образованием незначительного дефекта, через который кровь просачивается в окружающую полость.
Сама по себе сердечная аневризма не выражается существенно. Симптомы могут проявиться уже вследствие развития осложнений. В полости аневризмы могут начать формироваться сгустки крови; эти осадки впоследствии склонны к разрывам и вытеканию из кровеносных сосудов сердца в другие органы, где они закупоривают мелкие кровеносные сосуды (обычно, это происходит в результате ишемического инсульта).
Вторым и, возможно, более серьезным осложнением сердечной аневризмы является разрыв ослабленной стенки аневризмы и вытекание крови в перикард. В этом случае перикард быстро наполняется кровью, что препятствует насосным движениям сердца (тампонада сердца). Сердце останавливается и человек умирает. Если это состояние развивается неожиданное, возможность спасения пациента минимальна.
Ишемический инсульт – одно из указанных выше осложнений сердечной аневризмы –может вызвать целый ряд симптомов. К ним относятся следующие:
- паралич отдельных частей тела (с последующей потерей мышечной массы);
- головная боль;
- рвота;
- головокружение;
- потеря сознания;
- ухудшение памяти;
- изменения в поведении;
- органический психосиндром;
- нарушение чувствительности;
- нарушение зрения (двоение);
- расстройства речи;
- иногда – судороги и эпилептические приступы.
У неподвижных пациентов иногда развивается недержание кала.
Тампонада сердца–это следующее осложнение аневризмы. Присутствие жидкости в полости перикарда первоначально необязательно проявляется. По мере увеличения объема, возникают признаки угнетения сердца извне. В частности, появляются симптомы, типичные для шоковых состояний:
- учащение пульса;
- падение артериального давления;
- бледность.
В продвинутой стадии заболевания пульс может быть практически неощутимым. Сжатое сердце не может справиться с перекачкой крови, что приводит к ее накоплению в венах. Видимым проявлением этого состояния является расширение вен в области шеи. Недостаточность кровообращения, в конечном счете, приводит к отказу кровоснабжения головного мозга – в результате развивается кома с последующей смертью.
В случае подозрения на аневризму сначала выполняется УЗИ сердца – эхокардиография. Речь идет о самом дешевом и неинвазивном методе, который, в особенности подходит для отслеживания размера выпуклости. Обычной эхокардиографии (проводимой через стенку грудной клетки) для подтверждения или исключения диагноза аневризмы недостаточно, более точным является обследование через пищевод.
Точно определить объем аневризмы, ее размер, наличие диссекции, отношение к близлежащим органам, границы, наличие сгустков крови способна КТ-ангиография. При исследовании в вену вводится контрастное средство, как правило, йод, который отображает ход артерий. Те же результаты можно получить при магнитно-резонансной томографии. Этот метод исследования, однако, более дорогостоящий и менее доступен, непригоден для острой диагностики аневризмы.
Изображение сердечной аневризмы может быть вторичной находкой при исследовании для других целей. Иногда расстройство показывает простой рентген сердца и легких, иногда – КТ.
Поскольку желудочковая аневризма является одним из многих осложнений после инфаркта миокарда, ЭКГ может принимать форму возвышения ST, которая напоминает волну Парди при STEMI(ИМПСТ). По этой причине, возможность присутствия аневризмы сердца следует иметь в виду в том случае, если конкретный пациент перенес ИМПСТ, а на ЭКГ видно прочное возвышение ST. Если пациент не имеет ИМПСТЕ в анамнезе, для уверенности необходимо сделать эхокардиографию сердца.
Примечание: у пациента с болью в грудной клетке и возвышением сегмента STна ЭКГ, в первую очередь, принимается во внимание возможность ИМПСТ, а не сердечной аневризмы.
Важно! Если человек испытывает внезапное начало тяжелой, едкой боли в груди или спине, немедленно необходимо обратиться к врачу или вызвать скорую помощь! Особенно, если в семейном анамнезе присутствует артериальная или аневризма сосудов, внезапная смерть (причиной может быть разрыв сердечной или артериальной аневризмы) или присутствует врожденное расстройство соединительной ткани.
С помощью эхокардиографии сердца можно обнаружить ряд анатомических и функциональных отклонений от нормы, и помочь диагностировать широкий спектр заболеваний сердца.
Классическая эхокардиография работает по принципу ультразвука. Врач перемещает ультразвуковой зонд по участкам грудной клетки и исследует отделения сердца в разных плоскостях. Эхокардиография может продемонстрировать направление кровотока и измерить размер предсердий и желудочков.
Исследование предоставляет информацию об анатомических и функциональных состояниях сердца – показывает размер желудочков, анатомию и функцию клапанов, обеспечивает насосную способность сердца, демонстрирует перикард.
Эхокардиография – это доступный и простой тест, способный предоставить много ценной информации. Исследование безболезненное и никоим образом не обременяет организм человека воздействием вредных рентгеновских лучей.
Небольшие аневризмы достаточно просто контролировать. Пациент может принимать лекарства, разжижающие кровь, которые препятствуют образованию тромбов в полости. Единственным терапевтическим методом, обеспечивающим постоянный результат, является хирургическое вмешательство. Однако, хирургическое лечение аневризмы сердца –это очень сложная и рискованная операция, в ходе которой сердечная аневризма удаляется, а стенки сердца восстанавливаются.
Выбор формы лечения зависит от симптомов, потребности в острой терапии и локализации аневризмы. В случае возникновения каких-либо проблем, проводится экстренная терапия.
Ранее преобладали операционные решения, сегодня начинают успешно продвигаться эндоваскулярные вмешательства, даже в случае возникновения чрезвычайной ситуации. Для одного пациента более подходит хирургическое вмешательство, для другого – эндоваскулярный метод. Оба подхода имеют свои преимущества и недостатки. Предпочтительная процедура рекомендуется лечащим врачом (исключением являются случаи острых, угрожающих жизнью состояний, когда решение о подходящем лечении аневризмы принимается бригадой врачей).
Эндоваскулярное лечение означает, что его выполнение осуществляется внутри сосуда. В место локализации аневризмы через паховую артерию вводится стент (сетчатая трубка в виде рулона). В обозначенной точке,путем надувания баллончика, стент расширяется, создает новый просвет сосуда и «обезвреживает» аневризму.Процедура длится 1–3 часа.
Эндоваскулярный подход является минимально инвазивным, имеет меньше осложнений в виде гипоперфузии спинного мозга, характерен более коротким временем восстановления. С другой стороны, присутствует риск смещения стента или проникания крови в нефункциональную аневризму, которая не была удалена. В связи с этим важную роль играют регулярные проверки у врача, которые включают рентгеновское или КТ исследование стента и сердечной аневризмы.
Во время хирургического вмешательства аневризма удаляется и заменяется сосудистым протезом. Хирург получает доступ к локализации путем проведения разреза через грудину или через брюшную стенку. При установке сосудистого протеза в указанном месте останавливается поток крови через аорту. Вся процедура длится около 2–4 часов.
Бессимптомная аневризма требует своевременного и правильно подобранного лечения.Терапия должна вводиться в момент, когда аневризма превышает определенный размер или возникают какие-либо осложнения.
Меньшая аневризма лечится консервативно с помощью лекарств для снижения высокого кровяного давления (антигипертензивные препараты) и уровня жиров в крови (гиполипидемические препараты). Вместе с этим, назначаются лекарственные средства, разжижающие кровь. Впоследствии пациенты проходят регулярный мониторинг с помощью ультразвука.
Естественным прогрессированием является постепенное увеличение сердечной аневризмы примерно до 5 мм в год. Ускорение роста представляет собой сигнал для скорейшего решения.
Сердечная аневризма относится к заболеваниям, прогноз которых неблагоприятный. Прогностические данные зависимы от многих факторов. К ним относятся:
- хирургическое лечение – прогноз определяется, как своевременностью операции, так и ее целесообразностью (существуют противопоказания ввиду наличия сопутствующих болезней);
- возраст человека – у людей старшего возраста существует риск плохой толерантности анестезии;
- возникновение осложнений – прогноз во многом зависит от того, в какой мере аневризма повредит функцию сердца;
- расширение сердечной аневризмы – с ростом выпуклости растет и риск разрыва, что также оказывает существенное влияние на прогноз.
Возникновение сердечной аневризмы, в основном, наследственное, однако, профилактика может уменьшить риск образования атеросклеротических бляшек. Важно не курить и избегать прокуренных помещений. В случае избыточного веса или ожирения, целесообразно похудеть. Ешьте регулярно, 5 раз в день, ограничьте соления, жирные и острые продукты, мясо и сладости. Достаточно двигайтесь.
Если аневризма, в т.ч. сердечная, присутствует в семейном анамнезе, обязательно сообщите своему врачу. Он сможет своевременно инициировать профилактические или лечебные действия. Кровяное давление и содержание жира в крови должны быть тщательно контролируемы и, при необходимости, лечены.
источник
В большинстве случаев лечение аневризмы сердца оперативное. Выжидательная тактика возможна для стабильных небольших образований, которые не сопровождаются симптомами нарушения кровообращения. В зависимости от формы выпячивания, его размера и состояния пациента выбирают открытый или закрытый метод удавления, пластику или укрепление стенки.
Медикаментозного лечения аневризмы сердца не существует. Возможно случайное обнаружение этого образования у пациентов без симптомов кардиологической патологии. Такой вариант аневризмы без признаков болезни и угрозы разрыва может считаться показанием к динамическому наблюдению за больным.
Нужно понимать, что наличие любой разновидности выпячивания стенки сердца представляет потенциальную угрозу для жизни, поэтому в большинстве случаев рекомендуется ее удаление.
Показаниями к обязательной операции считаются:
- большие образования мешковидной и грибовидной формы, «аневризма в аневризме»;
- угроза разрыва при любой разновидности;
- опасность тромбоэмболии из-за рыхлого кровяного сгустка в полости;
- прогрессирующее увеличение в размерах;
- аритмия или/и сердечная недостаточность, неподдающиеся лечению медикаментами;
- наличие сниженной сократительной функции левого желудочка или неподвижных участков с увеличением его объема;
- ложные и врожденные формы.
А здесь подробнее об аневризме синуса Вальсальвы.
При острой аневризме с угрозой разрыва операция проводится по жизненным показаниям. При плановом лечении противопоказаниями для удаления могут быть:
- тяжелая форма печеночной и почечной недостаточности;
- острые инфекции;
- злокачественные новообразования;
- высокая степень легочной гипертензии;
- недостаточность кровообращения 3 стадии;
- декомпенсированное течение сахарного диабета;
- чрезмерный риск введения препаратов для общего наркоза;
- старческий возраст;
- отсутствие жизнеспособных мышечных волокон возле аневризмы;
- острый и подострый период инфаркта миокарда;
- крайне низкий сердечный выброс.
Некоторые их этих состояний являются временными, а противопоказания – относительными, они могут быть откорректированы до операции. В каждом случае тактика лечение определится индивидуально, исходя из угрозы аневризмы для здоровья и жизни пациента.
Смотрите на видео об аневризме и ее последствиях:
Хирургическое вмешательство при аневризме предполагает удаление мешка, укрепление стенки или ушивание. Выбор методики зависит от конфигурации образования, локализации и сопутствующих заболеваний.
При выпячивании стенки в этой области применяют такие виды операций:
- удаление мешка открытым или закрытым способом, укрепление шва синтетическими материалами, лоскутом из диафрагмы; проводится при подключении к аппарату искусственного кровообращения (подходит для крупных, мешковидных или грибовидных форм);
- наложение заплаты поверх мешка (чаще при диффузном образовании без тромбов внутри);
- ушивание с погружением стенки межреберными мышцами или другими тканями (при небольших аневризмах, выявленных случайно).
Пластика при удалении проводится линейным способом (простой шов в два ряда), кисетным швом с затягиванием, синтетической заплатой, располагаемой изнутри желудочка или снаружи. Использование для пластики лоскута на ножке из диафрагмы представляет собой перспективный метод, так как в дальнейшем миокард хорошо снабжается кровью.
Особенностью операций при аневризме сердца является частое одновременное проведение аортокоронарного шунтирования и замены клапанов при пороках сердца.
Операция проводится на открытом сердце. Разрез проходит в правом желудочке. Аневризма прошивается у самого основания при небольших размерах выпячивания. В таком случае достаточно плотного завязывания П-образных швов на прокладках из синтетических материалов. Если же образование имеет большой диаметр, то его иссекают, а на место дефекта подшивают заплату из искусственной или собственной ткани пациента.
В послеоперационном периоде больного наблюдают в отделениях реанимации или палатах интенсивной терапии, где проводится мониторинг ЭКГ, показателей артериального давления, суточного диуреза. В первые дни проводится дыхательная гимнастика для улучшения отхождения мокроты, затем разрешают легкие движения руками и ногами, массаж конечностей.
Питание должно быть легким, дробным. Рекомендуются протертые каши, вегетарианские супы, паровые тефтели из рыбы и нежирного мяса. Питьевой режим определяется наличием или отсутствием застойных процессов. Ежедневно проводятся кислородные ингаляции и откачивание избыточной жидкости из полости плевры через дренаж.
После стабилизации состояния сердечно-сосудистой системы пациентов выписывают домой. Им показан прием препаратов для поддержания артериального давления в пределах 130-140/90 мм рт. ст., антиагреганты, сосудорасширяющие средства, ингибиторы АПФ для уменьшения нагрузки на сердце.
Постепенно, под контролем ЭКГ, проводится расширение двигательного режима, на первых порах обычно можно использовать только пешие прогулки.
В послеоперационном периоде возможными последствиями могут быть:
- снижение сердечного выброса из-за уменьшения полости левого желудочка;
- повторный инфаркт миокарда;
- нарушения ритма – мерцательная аритмия, экстрасистолы, приступы тахикардии;
- кровотечение из раны;
- нагноение и расхождение швов;
- застой в легочной ткани, пневмония;
- недостаточность функции почек;
- закупорка сосудов головного мозга, почек, легких, кишечника с развитием инфарктов этих органов.
А здесь подробнее об аневризме сердца у детей.
Без операции шансы на жизнь достаточно низкие, особенно при развитии сердечной недостаточности. Доказано, что после обнаружения постинфарктной аневризмы продолжительность жизни не оперированных пациентов составляет около 2 — 3 лет.
Более доброкачественное течение свойственно плоским хроническим образованиям, которые не сопровождаются осложнениями. Своевременное проведение хирургического вмешательства, особенно радикального удаления аневризматического выпячивания, существенно улучшает прогноз для больных.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Если воспалилась аневризма аорты, операция может спасти жизнь. Пациенту стоит знать, какие проводят операции, важные показатели к хирургическому вмешательству, реабилитация и прогноз после, последствия вмешательства. А также об образе жизни и питании после. Какие есть виды замены аорты, протезирование аневризмы и осложнения после. Сколько идет эндоваскулярное протезирование.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Возникнуть аневризма сердца у детей (МПП, межжелудочковой перегородки) может по причине нарушений, интоксикаций во время беременности. Признаки могут быть выявлены при регулярном обследовании. Лечение может заключаться приеме лекарств или операции.
Выполняется резекция аневризмы при сосудистых патологиях, угрожающих жизни. Резекция брюшной аорты с протезированием позволяет избежать обильного кровотечения и смерти пациента.
В результате нарушения строения, растяжения аортральной стенки может развиться аневризма синуса Вальсальвы. Обследование при подозрении необходимо провести как можно раньше, начинают в ЭхоКГ. Лечение заключается в ушивании аортальной стенки.
Возникает аневризма бедренной артерии из-за множества факторов. Симптомы могут остаться незамеченными, есть ложная аневризма. Если случился разрыв, то необходима срочная госпитализация и операция.
Выпячивание или аневризма сонной артерии может быть врожденным состоянием. Также она бывает левой и правой, внутренней и внешней, мешотчатой или веретенообразной. Симптомы проявляются не только в виде шишки, но и нарушении самочувствия. Лечение — только операция.
источник
 У больного наблюдается регулярный рост артериального давления. Вследствие повышения давления уровень нагрузки на кровеносные сосуды возрастает: на участке, где стенки желудочка сердца (кровеносных сосудов) истончены, может произойти разрыв. Не пролеченная вовремя артериальная гипертензия, как отдельный самостоятельный фактор, может привести к выпячиванию стенок сосудов на ослабленных зонах. Таких выпячиваний может быть несколько.
У больного наблюдается регулярный рост артериального давления. Вследствие повышения давления уровень нагрузки на кровеносные сосуды возрастает: на участке, где стенки желудочка сердца (кровеносных сосудов) истончены, может произойти разрыв. Не пролеченная вовремя артериальная гипертензия, как отдельный самостоятельный фактор, может привести к выпячиванию стенок сосудов на ослабленных зонах. Таких выпячиваний может быть несколько. Пристеночные тромбы. Характерный признак хронической аневризмы сердца. Их создание связано со сбоями в циркуляции крови. При присутствии пристеночных тромбов патологическая пульсация будет отсутствовать.
Пристеночные тромбы. Характерный признак хронической аневризмы сердца. Их создание связано со сбоями в циркуляции крови. При присутствии пристеночных тромбов патологическая пульсация будет отсутствовать.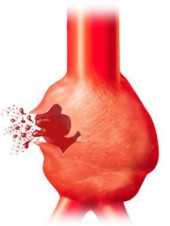 Изменение цвета кожи: бледность сменяется синюшностью.
Изменение цвета кожи: бледность сменяется синюшностью. Тестирование мочи, крови. Необходимо для проверки наличия сопутствующих недугов, которые могли спровоцировать сердечную аневризму.
Тестирование мочи, крови. Необходимо для проверки наличия сопутствующих недугов, которые могли спровоцировать сердечную аневризму. Коронарная агниография+рентгенкотрастная вентрикулография. Нужна для пациентов, которые нуждаются в хирургическом лечении сердечной аневризмы. Указанный метод применяют также для больных с ишемией сердца.
Коронарная агниография+рентгенкотрастная вентрикулография. Нужна для пациентов, которые нуждаются в хирургическом лечении сердечной аневризмы. Указанный метод применяют также для больных с ишемией сердца. Отказ от табачных изделий.
Отказ от табачных изделий.
