Аневризмы левого желудочка, на долю которых приходится подавляющее большинство всех аневризм сердца, в основном являются осложнением ИБС. Их еще называют постинфарктными.
В участке миокарда, где произошел инфаркт, новых кардиомиоцитов (сердечных клеток) больше не образуется. Они замещаются соединительной тканью, которая не участвует в работе сердца, и менее устойчива к изменениям гемодинамики. Под влиянием высокого внутрижелудочкового давления, инфарцированный участок со временем начинает растягиваться, истончается и выпячивается над областью сердца. При отсутствии лечения, такая ситуация в короткие сроки может привести к серьезным последствиям вплоть до летального исхода.
Хирургическое лечение аневризм сердца стало возможным благодаря внедрению в клиническую практику искусственного кровообращения. В 1958 году американский кардиохирург Дентон Кули выполнил первую в мире резекцию аневризмы сердца (аневризмэктомия) с линейной пластикой левого желудочка. В дальнейшем стали появляться другие методики, которые приводили к лучшему гемодинамическому эффекту. Большой вклад в лечение аневризм внесли такие кардиохирурги, как А. Жатене, В. Дор, М. Салати, Л. Мениканти, разработавшие и внедрившие новые способы вентрикулопластики (пластики желудочков).
Аневризму левого желудочка надо лечить, в противном случае она приведет к следующим осложнениям:
- Резкое снижение сердечного выброса и тяжелая сердечная недостаточность.
- Повторные инфаркты миокарда.
- Тромбоз левого желудочка и тромбоэмболии в различные артерии.
- Разрыв аневризмы с массивным кровотечением.
- Тампонада сердца.
- Желудочковые аритмии.
- Остановка сердца и внезапная сердечная смерть.
Устранить аневризму левого желудочка можно только хирургическим способом. Показанием к операции является наличие аневризмы, которая проявляется одним или несколькими симптомами (загрудинные боли, одышка, аритмия, сердечная недостаточность).
Хирургическое вмешательство противопоказано при общем тяжелом состоянии пациента, лихорадке, наличии инфекционного заболевания в стадии обострения.
Больные, которым планируется оперативное вмешательство, должны быть госпитализированы в кардиохирургический стационар для полного обследования. Наличие аневризмы, его размер и локализацию определяют с помощью эхокардиографии, левой вентрикулографии и мультиспиральной компьютерной томографии. К обязательным методам также относятся электрокардиография и коронарография.
Перед операцией отменяется большинство кардиологических препаратов, которые больной принимал ранее. За 12 часов до вмешательства пациенту запрещается есть. Если это все-таки произошло, выполняют очистительную клизму. Затем больного подают в операционную, налаживают систему для внутривенных вливаний и проводят анестезию.
Западение аневризматического мешка после кардиоплегии
Операция выполняется под интубационным наркозом, искусственным кровообращением и кардиоплегией. Во время вмешательства постоянно контролируется артериальное давление, ЧСС, ритм сердца (ЭКГ), центральное венозное давление, насыщение крови кислородом и другие показатели.
Целью оперативного вмешательства является резекция аневризматического выпячивания, иссечение рубцовых тканей и пластика левого желудочка с восстановлением его нормальной конфигурации.
- Срединная стернотомия (рассечение кожи и разведение грудины).
- Рассечение плевры, перикарда и обнажение сердца.
- Ревизия левого желудочка, обнаружение области патологического выпячивания. После кардиоплегии этот участок, наоборот, спадается.
- Канюляция аорты, верхней и нижней полой вены.
- Подключение аппарата искусственного кровообращения, остановка сердца (кардиоплегия).
- Вскрытие аневризмы, ревизия полости левого желудочка, удаление тромботических масс.
- Иссечение рубцово измененных тканей (аневризмэктомия).
- Пластика левого желудочка.
После вентрикулопластики, как правило, вторым этапом производят аортокоронарное шунтирование. Обусловлено это тем, что в большинстве случаев причиной аневризмы является ИБС и инфаркт миокарда.
Нередко приходится выполнять пластику или протезирование митрального клапана.
Существует несколько способов пластики левого желудочка, которые направлены на восстановление его конфигурации и нормальной гемодинамики. Рассмотрим наиболее популярные из них:
- Линейная пластика левого желудочка (метод Кули) . Иссекают аневризматические ткани и на стенку желудочка накладывают линейный двухрядный шов на тефлоновых прокладках.
- Кисетная пластика (Жатане) . Вскрывают аневризму и в области рубца накладывают и затягивают кисетный шов. Поверх него сшивается стенка левого желудочка. Такая пластика применяется при небольших аневризмах, располагающихся в области верхушки сердца.
- Эндовентрикулярная пластика заплатой (Дор) . Вскрывают аневризму и вшивают туда синтетическую или биологическую заплату. Над областью заплаты сшиваются участки аневризматического мешка. Является наиболее популярным методом вентрикулопластики. Операция обладает антиаритмическим эффектом, а также позволяет полностью сохранить переднюю межжелудочковую артерию, которую потом можно шунтировать.
Вентрикулопластика по Дору
Хирургическое лечение аневризм левого желудочка постоянно развивается, внедряется новая технология, модифицируются и совершенствуются старые методы. Все это позволило значительно снизить госпитальную летальность за последние годы (3-7 %). В послеоперационном периоде отмечается увеличение ударного объема и фракции выброса левого желудочка, у пациентов заметно улучшается общее состояние и возрастает устойчивость к физическим нагрузкам.
источник
Полный цикл лечения
Многопрофильность направлений
Высокотехнологичная помощь
Тромбэктомия и пластика левого желудочка при аневризмах сердца в сочетании с коронарным шунтированием
Аневризма левого желудочка является осложнением острого крупноочагового или трансмурального инфаркта миокарда. Аневризма представляет собой истонченный и выбухающий участок нефункционирующей мышцы левого желудочка и нередко содержит в своей полости тромб. Развитие аневризмы ведет к увеличению (дилатации) отделов сердца и изменению его формы (так называемое ремоделирование). Патологическое увеличение полости левого желудочка приводит к развитию тяжелой сердечной недостаточности, тромбоэмболическим осложнениям, аритмиям и даже разрывам самой аневризмы с фатальным кровотечением.
Поскольку консервативная терапия не дает желаемого результата и прогноз всегда неблагоприятный, единственным эффективным методом лечения является хирургическая резекция и пластика постинфарктной аневризмы левого желудочка.
Цель операции состоит в том, чтобы скорректировать размер и геометрию/форму левого желудочка и максимально приблизить их к норме. Для этого аневризматическое выпячивание иссекают, а разрез ушивают либо напрямую, либо с использованием специальной заплаты. В дополнение к этому при необходимости удаляется внутриполостной тромб, проводится абляция (прижигание) аритмогенных участков и заключительным этапом проводится аортокоронарное шунтирование (АКШ) с целью восстановления нормального кровотока по сосудам сердца. Практика показывает, что операция резекции аневризмы значительно улучшает состояние больного, купирует симптомы сердечной недостаточности и ишемической болезни сердца.
Операция по классической методике проводится на остановленном сердце с применением метода искусственного кровообращения и кардиоплегической остановки сердечной деятельности. Операция по стандартной методике даёт хорошие непосредственные и отдаленные результаты, хотя и сопряжена с некоторым операционным риском. Тем не менее кардиоплегическая остановка сердца может спровоцировать целый ряд проблем. Это повреждение клеток миокарда, которое происходит по двум причинам: ишемической, вызванной остановкой кровоснабжения сердца, и так называемой реперфузионной, вызванной восстановлением кровотока, что проявляется развитием острой сердечной недостаточности в раннем послеоперационном периоде, которая в свою очередь может явиться причиной неудовлетворительных результатов хирургического лечения.
Кроме того, процедура остановки и запуска сердца негативно воздействует на органы и ткани и может сопровождаться нежелательными побочными эффектами, такими, как, инсульт, аритмии, тромбоэмболии.
Операция с применением метода вспомогательного искусственного кровообращения (без остановки сердечной деятельности) позволяет свести к минимуму повреждения миокарда, поскольку сохраняется физиологическое кровоснабжение сердца, что в свою очередь снижает риск инфаркта миокарда, инсульта, дыхательной и почечной недостаточности. Послеоперационное восстановление проходит быстрее, что позволяет снизить время пребывания пациента в стационаре.
Кроме того, операция без остановки сердечной деятельности дает возможность хирургу достаточно точно определить границу аневризмы левого желудочка (т. е. границу между сокращающимися и не сокращающимися участками стенки ЛЖ), что важно, так как максимально полное и точное удаление аневризмы позволяет снизить частоту послеоперационных осложнений и смертность.
В отделении хирургического лечения заболеваний сердца ФНКЦ ФМБА коррекция постинфарктных аневризм левого желудочка проводится с применением метода вспомогательного искусственного кровообращения – без остановки сердца.
По данным проведенного в нашей клинике исследования: проведение операции по данной методике позволяет добиться более физиологического уровня гемоглобина, гематокрита, более низкого уровня лактата (один из показателей нарушения метаболических процессов в организме пациента).
Также имеется тенденция к увеличению сократимости миокарда в послеоперационном периоде у пациентов, оперированных с применением метода вспомогательного искусственного кровообращения.
Применение более физиологичной методики проведения операции коррекции постинфарктной аневризмы левого желудочка позволяет проводить раннюю реабилитацию пациента и добиться более коротких сроков нахождения пациента в стационаре.
Несмотря на явные преимущества операции на работающем сердце, бывают ситуации, когда сделать ее невозможно. Последнее слово всегда остается за оперирующим хирургом. Он принимает решения, опираясь на собственный опыт с учетом индивидуальных особенностей пациента.
источник
В большинстве случаев лечение аневризмы сердца оперативное. Выжидательная тактика возможна для стабильных небольших образований, которые не сопровождаются симптомами нарушения кровообращения. В зависимости от формы выпячивания, его размера и состояния пациента выбирают открытый или закрытый метод удавления, пластику или укрепление стенки.
Медикаментозного лечения аневризмы сердца не существует. Возможно случайное обнаружение этого образования у пациентов без симптомов кардиологической патологии. Такой вариант аневризмы без признаков болезни и угрозы разрыва может считаться показанием к динамическому наблюдению за больным.
Нужно понимать, что наличие любой разновидности выпячивания стенки сердца представляет потенциальную угрозу для жизни, поэтому в большинстве случаев рекомендуется ее удаление.
Показаниями к обязательной операции считаются:
- большие образования мешковидной и грибовидной формы, «аневризма в аневризме»;
- угроза разрыва при любой разновидности;
- опасность тромбоэмболии из-за рыхлого кровяного сгустка в полости;
- прогрессирующее увеличение в размерах;
- аритмия или/и сердечная недостаточность, неподдающиеся лечению медикаментами;
- наличие сниженной сократительной функции левого желудочка или неподвижных участков с увеличением его объема;
- ложные и врожденные формы.
А здесь подробнее об аневризме синуса Вальсальвы.
При острой аневризме с угрозой разрыва операция проводится по жизненным показаниям. При плановом лечении противопоказаниями для удаления могут быть:
- тяжелая форма печеночной и почечной недостаточности;
- острые инфекции;
- злокачественные новообразования;
- высокая степень легочной гипертензии;
- недостаточность кровообращения 3 стадии;
- декомпенсированное течение сахарного диабета;
- чрезмерный риск введения препаратов для общего наркоза;
- старческий возраст;
- отсутствие жизнеспособных мышечных волокон возле аневризмы;
- острый и подострый период инфаркта миокарда;
- крайне низкий сердечный выброс.
Некоторые их этих состояний являются временными, а противопоказания – относительными, они могут быть откорректированы до операции. В каждом случае тактика лечение определится индивидуально, исходя из угрозы аневризмы для здоровья и жизни пациента.
Смотрите на видео об аневризме и ее последствиях:
Хирургическое вмешательство при аневризме предполагает удаление мешка, укрепление стенки или ушивание. Выбор методики зависит от конфигурации образования, локализации и сопутствующих заболеваний.
При выпячивании стенки в этой области применяют такие виды операций:
- удаление мешка открытым или закрытым способом, укрепление шва синтетическими материалами, лоскутом из диафрагмы; проводится при подключении к аппарату искусственного кровообращения (подходит для крупных, мешковидных или грибовидных форм);
- наложение заплаты поверх мешка (чаще при диффузном образовании без тромбов внутри);
- ушивание с погружением стенки межреберными мышцами или другими тканями (при небольших аневризмах, выявленных случайно).
Пластика при удалении проводится линейным способом (простой шов в два ряда), кисетным швом с затягиванием, синтетической заплатой, располагаемой изнутри желудочка или снаружи. Использование для пластики лоскута на ножке из диафрагмы представляет собой перспективный метод, так как в дальнейшем миокард хорошо снабжается кровью.
Особенностью операций при аневризме сердца является частое одновременное проведение аортокоронарного шунтирования и замены клапанов при пороках сердца.
Операция проводится на открытом сердце. Разрез проходит в правом желудочке. Аневризма прошивается у самого основания при небольших размерах выпячивания. В таком случае достаточно плотного завязывания П-образных швов на прокладках из синтетических материалов. Если же образование имеет большой диаметр, то его иссекают, а на место дефекта подшивают заплату из искусственной или собственной ткани пациента.
В послеоперационном периоде больного наблюдают в отделениях реанимации или палатах интенсивной терапии, где проводится мониторинг ЭКГ, показателей артериального давления, суточного диуреза. В первые дни проводится дыхательная гимнастика для улучшения отхождения мокроты, затем разрешают легкие движения руками и ногами, массаж конечностей.
Питание должно быть легким, дробным. Рекомендуются протертые каши, вегетарианские супы, паровые тефтели из рыбы и нежирного мяса. Питьевой режим определяется наличием или отсутствием застойных процессов. Ежедневно проводятся кислородные ингаляции и откачивание избыточной жидкости из полости плевры через дренаж.
После стабилизации состояния сердечно-сосудистой системы пациентов выписывают домой. Им показан прием препаратов для поддержания артериального давления в пределах 130-140/90 мм рт. ст., антиагреганты, сосудорасширяющие средства, ингибиторы АПФ для уменьшения нагрузки на сердце.
Постепенно, под контролем ЭКГ, проводится расширение двигательного режима, на первых порах обычно можно использовать только пешие прогулки.
В послеоперационном периоде возможными последствиями могут быть:
- снижение сердечного выброса из-за уменьшения полости левого желудочка;
- повторный инфаркт миокарда;
- нарушения ритма – мерцательная аритмия, экстрасистолы, приступы тахикардии;
- кровотечение из раны;
- нагноение и расхождение швов;
- застой в легочной ткани, пневмония;
- недостаточность функции почек;
- закупорка сосудов головного мозга, почек, легких, кишечника с развитием инфарктов этих органов.
А здесь подробнее об аневризме сердца у детей.
Без операции шансы на жизнь достаточно низкие, особенно при развитии сердечной недостаточности. Доказано, что после обнаружения постинфарктной аневризмы продолжительность жизни не оперированных пациентов составляет около 2 — 3 лет.
Более доброкачественное течение свойственно плоским хроническим образованиям, которые не сопровождаются осложнениями. Своевременное проведение хирургического вмешательства, особенно радикального удаления аневризматического выпячивания, существенно улучшает прогноз для больных.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Если воспалилась аневризма аорты, операция может спасти жизнь. Пациенту стоит знать, какие проводят операции, важные показатели к хирургическому вмешательству, реабилитация и прогноз после, последствия вмешательства. А также об образе жизни и питании после. Какие есть виды замены аорты, протезирование аневризмы и осложнения после. Сколько идет эндоваскулярное протезирование.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Возникнуть аневризма сердца у детей (МПП, межжелудочковой перегородки) может по причине нарушений, интоксикаций во время беременности. Признаки могут быть выявлены при регулярном обследовании. Лечение может заключаться приеме лекарств или операции.
Выполняется резекция аневризмы при сосудистых патологиях, угрожающих жизни. Резекция брюшной аорты с протезированием позволяет избежать обильного кровотечения и смерти пациента.
В результате нарушения строения, растяжения аортральной стенки может развиться аневризма синуса Вальсальвы. Обследование при подозрении необходимо провести как можно раньше, начинают в ЭхоКГ. Лечение заключается в ушивании аортальной стенки.
Возникает аневризма бедренной артерии из-за множества факторов. Симптомы могут остаться незамеченными, есть ложная аневризма. Если случился разрыв, то необходима срочная госпитализация и операция.
Выпячивание или аневризма сонной артерии может быть врожденным состоянием. Также она бывает левой и правой, внутренней и внешней, мешотчатой или веретенообразной. Симптомы проявляются не только в виде шишки, но и нарушении самочувствия. Лечение — только операция.
источник
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Аневризма левого желудочка сердца — это тяжелое осложнение перенесенного инфаркта миокарда, представляющее собою участок истонченной сердечной мышцы. Поврежденный участок мышечной ткани, принявший на себя давление крови во время приступа, продолжает испытывать давление, не в силах принять первоначальное положения. В результате ткань истончается и растягивается, образуя выпячивание- аневризму. Чаще всего поражается левый желудочек в передней верхней части.
- Острая форма — выявляется в срок до 2 недель после сердечного приступа.
- Подострая форма — обнаруживается в период со 2 по 6 неделю после инфаркта, чаще всего характеризуется неправильным формированием рубцовой ткани.
- Хроническая форма — технически сложная для диагностирования, симптоматически схожа с острой сердечной недостаточностью.
- Грибовидная — выпячивание большого участка ткани на узкой шейке.
- Мешковидная — округленная по форме деформация, образующаяся на широком основании сердечной мышцы.
- Диффузная — выпячивание вытянутого участка ткани с углублением в виде чаши;
- Расслаивающаяся — наличие множественных выпячиваний на одном месте («аневризма в аневризме»).
В практике более часто встречаются диффузные формы, реже диагностируют расслаивающуюся и грибовидную аневризмы.
- Истинное — выпяченное из рубцовой или омертвевшей ткани образование на стенке желудочка.
- Ложное — изъян, сформировавшийся вследствие нарушения целостности мышечной ткани сердца, с высоким риском разрыва аневризмы.
- Функциональное — деформированный участок жизнеспособной мышечной оболочки.
Основная причина появления аневризма — инфаркт миокарда. Так же появление истонченных, выпирающих участков ткани на сердце может быть спровоцировано такими причинами, как:
- повышенная физическая нагрузка в течение длительного периода времени;
- стойкое повышенное артериального давления;
- инфекционные заболевания, такие как: сифилис, бактериальный эндокардит и даже регулярное воспаление миндалин;
- травматизм (ранение в сердце, тупые травмы грудной клетки). Сюда можно отнести пулевые ранения, колото-резаные раны, падение с высоты, автомобильные аварии.
Симптоматически наличие аневризмы левого желудочка сердца определить невозможно, но поскольку она вызывает нарушения работы сердца то и, соответственно, вызывает общие признаки расстройства сердечной деятельности. Среди них:
- болезненные ощущения в области сердца;
- сердечные боли после физических и эмоциональных нагрузок;
- дискомфорт области груди;
- одышка и учащенное сердцебиение;
- частые головокружения обморочные состояния;
- отечность конечностей;
- признаки удушья, нехватки воздуха и другие симптомы.
Диагностировать аневризму желудочка сердца может врач-кардиолог. После осмотра пациента и получения результатов всех необходимых исследований, в том числе ЭКГ, УЗИ и МРТ. Своевременная диагностика поможет избежать тяжелейших осложнений, часто смертельных. Для определения плана лечения необходимо точно знать локализацию, структуру и размеры аневризмы.
Главные способы диагностирования аневризмы основаны на последовательном выявлении клинических и инструментальных признаков. Начинается обследование с опроса больного, сбора анамнеза, некоторых лабораторных исследований крови и мочи — эти данные позволяют обнаружить сопутствующие заболевания, наличие которые может повлиять на развитие аневризмы. Пациент также получает направление на ЭКГ, МРТ или УЗИ и другие исследования.
Традиционные методы диагностики и информация, которую они предоставляют:
- ЭКГ — позволяет выявить признаки обширного инфаркта, даже перенесенного ранее.
- МРТ — предоставляет данные о локализации аневризмы и ее размеры.
- УЗИ — позволяет визуально осмотреть зоны выпячивания ткани сердца, определить форму аневризмы.
- ЭхоКг — определяет структуру выпячивания (истинное, ложное, функциональное), обнаруживает тромбы в полости сердца, при их наличии.
- Левая вентрикулография — помогает определить не только локализацию и размер аневризмы, но и, что более важно, наличие или отсутствие сокращений в аневризме, и их характер.
Комплексное всестороннее обследование пациента позволяет получить полную картину деформации тканей желудочка, а значит, назначить точное и наиболее эффективное лечение. Помимо медикаментозной терапии, больным с выявленной аневризмой левого желудочка сердца может быть назначено хирургическое вмешательство. Обычно такое решение принимается лечащим врачом в случае, если размеры поврежденной ткани превышают 20% площади стенки.
Отказ от обследования и лечения — это большой риск для пациента. Наличие не диагностированной аневризмы может спровоцировать развитие сопутствующих заболеваний от аритмии и тромбоза до внезапной смерти по причине разрыва истонченной стенки.
В связи с относительно благоприятным прогнозом при бессимптомных аневризмах левого желудочка (ЛЖ), показания к хирургическому лечению у таких пациентов относительны. Тем не менее, у пациентов, которым показана хирургическая реваскуляризация миокарда (АКШ), в некоторых случаях необходимо выполнять хирургическое восстановление правильной формы левого желудочка.
Хирургическое лечение абсолютно показано пациентам, у которых в результате инфаркта миокарда появилась дисфункция ЛЖ с участками акинезии и дискинезии его стенок и закономерным увеличением объема ЛЖ: > 80 мл / м 2 при сокращении и > 120 мл / м 2 в момент расслабления, а также при угрозе разрыва аневризмы и в случае тромбоэмболического синдрома при тромбированных аневризмах.
При правильном профессиональном подходе, внимательном изучении функции ЛЖ по данным ЭхоКГ, оценке формы и локализации аневризмы, фракции выброса сокращающейся (уцелевшей) части ЛЖ – операция по устранению левожелудочковой аневризмы является вполне оправданной, так как впоследствии снижается напряжение в стенке ЛЖ, мышечные волокна вновь направляются в правильную сторону, возрастает систолическая и улучшается диастолическая функция ЛЖ.
Относительные противопоказания: крайне высокий риск анестезии, отсутствие «живого» миокарда за пределами аневризмы, низкий сердечный индекс.
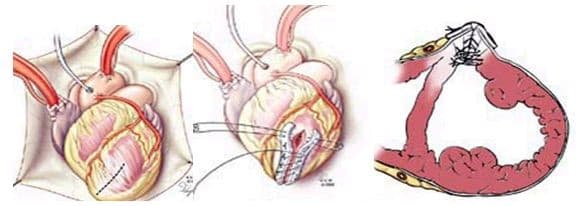
При хирургическом лечении аневризмы ЛЖ выполняется стандартный доступ путем срединной стернотомии. Аппарат искусственного кровообращения подключается как для АКШ, для удобства устанавливается дренаж ЛЖ через правые легочные вены. После кардиоплегии участок аневризмы выглядит как белесая, фиброзная площадка, впалая в полость левого желудочка. Выполняется разрез аневризмы вдоль передней нисходящей артерии, отступая от нее не менее 1,5 см. Имеющийся в полости тромб удаляется, исключая оставление даже очень мелких фрагментов. Часто такие операции сопровождаются вмешательством на митральном клапане, а также шунтированием передней нисходящей артерии и других артерий при наличии показаний. Оценив объем резецированного участка приступают к ремоделированию и восстановлению геометрии ЛЖ. Методик для этого предложено много, ниже мы приведем основные из них. После завершения хирургических манипуляций на сердце, выполняется важный процесс изгнания воздуха из полостей сердца, следом к сердцу пускают кровоток, снимая зажим с аорты, и через пару минут происходит восстановление сердечной деятельности. Окончание сеанса искусственного кровообращения для оперированного ЛЖ может стать настоящим испытанием и потребовать применение до трех инотропных и вазопрессорных препаратов, а также внутриаортальной баллонной контрапульсации.
- Линейная пластика по Кули (Cooley). Стенка аневризмы иссекается с оставлением краев шириной 3 см для обеспечения надежной линейной герметизации полости ЛЖ, при помощи толстой артавматичной нити из полипропилена и укрепляющих фетровых прокладок вдоль обоих краев шва. Наибольшая надежность данной пластики достигается путем двухрядного шва. Первый ряд – матрасный шов, второй-обвивной.
- Кисетная пластика по Жатене (Jatene). После вскрытия аневризмы ЛЖ на границе рубцовой ткани и жизнеспособного миокарда накладывается кисетный шов и затягивается. ЛЖ герметизируется аналогично предыдущему случаю.
- Эндовентрикулопластика заплатой по Дору (Dor). Вскрывается полость аневризмы ЛЖ, выполняется тромбэктомия, на границе рубцовой ткани и жизнеспособного миокарда накладывается и затягивается кисетный шов. В оставшийся дефект стенки вшивается заплата из ксеноперикарда, закрывая дефект стенки и исключая из гемодиамики тромбогенную поверхность. Далее куполом над заплатой сшиваются стенки аневризматического мешка двухрядным линейным швом.
Прогресс не стоит на месте, и методики постоянно совершенствуются, но основные хирургические принципы для лечения данной патологии представлены вашему вниманию и заключаются в стремлении к уменьшению полости ЛЖ за счет резекции нефункционального аневризматического мешка и восстановлению близкой к нормальной геометрической формы ЛЖ применяя разной формы заплаты и кисетные пластики.
Частым осложнением после операции по поводу аневризмы ЛЖ является синдром малого выброса, который развивается вследствие чрезмерного уменьшения размеров полости ЛЖ, а так же желудочковые нарушения ритма и легочная недостаточность.
30-ти дневная летальность в последние годы снизилась и составляет 3-7%. Факторы повышенного риска операции это: пожилой возраст, женский пол, операция в экстренном порядке, а так же операция дополненная протезированием митрального клапана, исходно низкая сократительная способность миокарда (ФВ менее 30%), умеренная и высокая легочная гипертензия, почечная недостаточность.
При правильном выполнении операции в отдаленном послеоперационном периоде наблюдаются, как правило, положительные эффекты. Улучшается: функция ЛЖ, фракция выброса, толерантность к физической нагрузке. Снижается класс стенокардии, класс сердечной недостаточности. 5-летняя выживаемость пациентов достигает 80%, 10-летняя — около 60%.
В нашей клинике успешно выполняются все виды операций на сердце включая хирургическое ремоделирование и пластику при аневризмах ЛЖ.
источник
Развитие опасного постинфарктного осложнения — аневризмы левого желудочка. Современные подходы к лечению
Болезни сердца, при которых поражается миокард желудочковых камер, осложняются рядом необратимых вторичных заболеваний. Одним из подобных состояний является развитие рубцовой ткани, определяющей снижение всех функций левого желудочка.
Опасность патологии выражается в возможной тромбоэмболии, усугублении сердечной недостаточности и угрозе летального исхода.
Код по МКБ-10: I25.3.
Четко ограниченная рубцовая ткань левого желудочка, не участвующая в сокращении мышечных волокон, называется аневризмой. Патология характеризуется спадением или парадоксальным движением пораженного участка во время систолы и диастолы.
По времени возникновения выделяют следующие виды патологии:
- Врожденные (дивертикулы) – первичные;
- Приобретенные – вторичные.
Приобретенные делят по причинному заболеванию, морфологии, механизму и локализации.
- Коронарогенные – при патологии венечных артерий;
- Некоронарогенные – вследствие болезней миокарда;
- Посттравматические (в том числе послеоперационные и постинфарктные аневризмы левого желудочка).
По механизму:
- Истинные – представлены растянутым участком миокарда;
- Ложные – представлены гематомой, ограниченной перикардом.
По форме выделяют следующие разновидности:
- Мешковидные — имеют шейку, тело и купол;
- Диффузные — плавно переходят в здоровый миокард.
Существует четыре типа локализации аневризмы:
- В области верхушки – аневризма поражает нижнюю часть левого желудочка, заканчивающуюся куполообразным сужением;
- Передне-перегородочная – аневризма передней стенки левого желудочка, выходит за пределы верхушки и захватывает нижнюю часть межжелудочковой перегородки;
- Базального отдела – аневризма расположена снизу на задней стенке левого желудочка;
- Передняя – локализована спереди и частично распространяется на верхушку.
По течению выделяют острую, подострую и хроническую стадии (формы):
- Острая – стенка желудочка представлена участком некротизированного миокарда. Данная форма длится 1-2 недели и сопровождается выраженной болью, лихорадкой, слабостью;
- Подострая – от 3 до 8 недель. Представлена утолщенным эндокардом со скоплением эластических волокон. Клиника стертая, болевой синдром неяркий, лихорадка не характерна;
- Хроническая аневризма левого желудочка — начинается с 9 недели. Представлена нерастяжимой грубоволокнистой соединительной тканью. Симптомы определяются первичным заболеванием и сердечной недостаточностью.
Врожденные аневризмы (5% больных) развиваются во внутриутробном периоде под действием внешних факторов, приводящих к мутации генов.
Приобретенные образуются вследствие следующих причин:
- Атеросклероза венечных сосудов;
- Ревматоидного артрита;
- Инфекционного эндокардита;
- Саркоидоза;
- Трансмурального инфаркта (более 90% случаев);
- Кардиомиопатии;
- Вирусных миокардитов;
- Сифилиса.
Выделяют две последовательные фазы развития:
- Раннюю дилатацию (некроз и разволокнение);
- Позднее ремоделирование (формирование рубца).
Длится 2-14 дней. Сразу после ишемии стенка миокарда становится гладкой, место повреждения перекрывается тромбом.
К концу 1-2 суток клетки теряют структуру и некротизируются под действием ферментов. Коллагеновые волокна истончаются, поэтому подвергшийся некрозу участок (в последующем – стенка аневризмы) испытывает постоянное систолическое давление крови. Это приводит к прогрессирующему растяжению и увеличению пораженной зоны.
Большая часть крови поступает не в большой круг кровообращения, а в образованное выпячивание. Это приводит к усугублению ишемии и снижению фракции выброса.
Начинается с 3-4 недели. На месте ишемии развивается регенераторная ткань, которая постепенно замещается соединительными волокнами. Образовавшийся рубец предотвращает растяжимость миокарда, останавливая увеличение некротизированной зоны. Из-за вовлечения в процесс нервных волокон в данную фазу развиваются короткие цепочки нервного возбуждения, провоцирующие приступы аритмии.
Появление плотного рубца, четко отграниченного от здоровой ткани – конечный этап ремоделирования.
Матриксные металлопротеиназы – ферменты, участвующие в процессах рубцового перерождения миокарда. Они представлены белками, которые вырабатываются регенераторными клетками в ответ на повреждение.
Матриксные металлопротеиназы предназначены для разрушения омертвевшей зоны желудочка. Под их действием в фазу ранней дилатации нарушается анатомическая структура коллагеновых волокон. Ферменты способствуют разрушению участка некроза, на месте которого формируется новая соединительная ткань.
Течение длительное и медленно прогрессирующее. Наличие аневризмы приводит к падению фракции выброса. Уменьшение поступления крови в аорту провоцирует артериальную гипертензию. Впоследствии это вызывает нарушение проводимости и сократительной функции сердца. В течение года у большинства пациентов развиваются вторичные осложнения, самым частым из которых выступает аритмия. Следствием аритмии является повышенное тромбообразование.
Симптомы неспецифичны. Классическая триада представлена:
- Одышкой;
- Болевым синдромом;
- Ощущением перебоев и частого сердцебиения.
Одышка носит смешанный характер и проявляется затруднением как вдоха, так и выдоха. Болевой синдром развивается по типу стенокардии – в пределах 10-15 минут после физической нагрузки. Ощущение перебоев обусловлено развивающейся аритмией и может носить приступообразный или постоянный характер.
Другие проявления:
- Обмороки;
- Отеки;
- Снижение толерантности к физической нагрузке;
- Бессонница;
- Внезапная сердечная смерть.
Среди ранних осложнений наиболее значимы:
Для подтверждения диагноза используется комплекс визуализирующих обследований – ЭКГ, вентрикулоангиография, рентгенография грудной клетки, УЗИ (ЭХО), КТ, МРТ, радионуклидная ангиография. Выявляют следующие признаки заболевания:
- Рентгенография – расширение тени сердца влево, увеличение дуги левого желудочка;
- ЭКГ – подъем зубца Т и появление патологического зубца Q;
- Вентрикулоангиография– выявление парадоксальной подвижности в области одной из стенок желудочка;
- УЗИ сердца – обнаружение рубцовой ткани, присердечной гематомы, тромбообразования. Метод позволяет также подтвердить снижение фракции выброса;
- КТ (МРТ) – истончение стенки аневризмы, локальный отек (в острую фазу инфаркта), пристеночные тромбы;
- Радионуклидный метод – позволяет выявить аневризму по богатому накоплению радионуклидного препарата.
У части пациентов при отсутствии жалоб определяется относительно благоприятный прогноз. Такие больные проходят динамическое наблюдение и лечатся по поводу сопутствующих заболеваний.
В остальных ситуациях лечение хирургическое. Показания:
- Перенесенное аорто-коронарное шунтирование;
- Аритмия;
- Снижение сократительной функции сердца;
- Сердечная недостаточность;
- Угроза разрыва по рубцу;
- Болевой синдром;
- Снижение фракции выброса;
- Риск развития тампонады.
Выполняемое вмешательство носит название «хирургическое ремоделирование миокарда» и представляет собой восстановление анатомической целостности левожелудочковой камеры. Все варианты операции проводятся при кардиоплегии (отключении сердца из системного кровотока).
- После общего обезболивания проводится срединный разрез на уровне грудины (срединная стернотомия).
- Вскрывается грудная полость, затем — перикард.
- Левый желудочек осматривается, после чего выполняется вертикальный разрез.
- Рубцовую ткань аневризмы подвергают тщательному осмотру.
- Обнаруженные тромботические массы удаляют вместе с рубцом.
- Стенки вскрытого желудочка ушивают двумя слоями швов.
- Операция дополняется пластикой двустворчатого клапана и венечных артерий.
- Вмешательство заканчивается наложением швов, а также сопоставлением краев грудины.
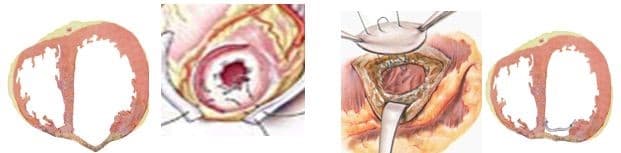
- Линейная пластика (Cooley). Представляет собой восстановление анатомической структуры стенки двухрядным линейным швом. После удаления тромботических масс аневризму иссекают, не доходя до границ здоровой ткани 2.5-3 см. Герметизации полости сердца добиваются линейным обвивным швом.
- Кисетная пластика (Jatene). При поражении исключительно верхушки применяется кисетный способ. Аневризма удаляется. По краю полученного кругового отверстия прошивается круговой шов, который затягивают по типу тканного мешочка. Поверх него накладывается еще один шов (двухрядный) для профилактики послеоперационных расхождений.
- Циркулярная пластика заплатой (Cooley). Используется при поражении задней и нижней стенок. Рубцовую ткань удаляют, не доходя до зоны здорового миокарда 9-10 мм. На получившееся отверстие накладывают заплату из инертного безопасного материала и подшивают ее к стенкам отверстия. Поверх циркулярного шва накладывают обвивной.
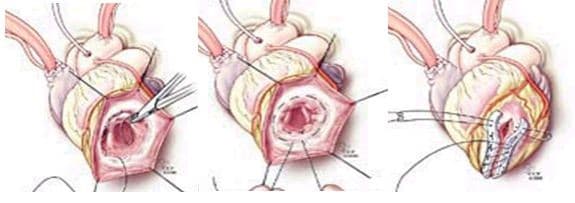
- Эндовентрикулярная пластика заплатой (Dor). Используется при обширной области поражения. Рубцовую ткань удаляют на всем протяжении, после чего получившееся отверстие затягивают круговым швом. Со стороны полости (изнутри) обвивным швом подшивают заплату из перикарда или синтетического материала. Над заплатой дополнительно проводят однорядный шов, защищающий от послеоперационного разрыва.
В исключительных случаях вышеперечисленные операции еще больше нарушают анатомию сердца. Тогда им предпочитают менее радикальные вмешательства:
- Использование шаблонного баллона для восстановления полости левого желудочка;
- Применение удлиненной и суженной заплаты;
- Укорочение миокарда позади сосочковых мышц.
Операция проходит успешно в 77-80% случаев. Пятилетняя выживаемость больных составляет 60-70%, десятилетняя – 55%. Повторное образование аневризмы не наблюдается.
Качество жизни снижается ввиду низкой толерантности к физическим нагрузкам, однако при постоянном самоконтроле и диспансеризации функции сердца у части больных улучшаются.
Аневризмы левого желудочка представляют собой группу патологических образований, которые различаются по времени и причинам возникновения. Патология наиболее характерна для лиц пожилого возраста, перенесших крупноочаговый инфаркт.
Несвоевременная диагностика заболевания может привести к фибрилляции желудочков и летальным осложнениям. В большинстве случаев рекомендовано оперативное лечение; его результаты и прогноз определяются возрастом больного, типом хирургического вмешательства и сопутствующими заболеваниями.
источник
Рассматриваемый недуг — патологическое выпячивание, локализующееся в области сердца. Причиной такого явления может быть истончение, растяжение стенок аорты, левого желудочка, межжелудочковой перегородки. Самый эффективный метод лечения болезни — операция. Но хирургические манипуляции по удалению аневризмы сердца продолжительны, сложны и имеют множество противопоказаний.
При принятии решения о целесообразности хирургического лечения рассматриваемой патологии врач должен учесть несколько важных моментов.
- Наличие/отсутствие симптоматики заболевания. Если аневризма сердца никак не проявляет себя, не влияет на качество жизни больного, ее размер незначителен, доктор ограничивается консервативным лечением. В таких случаях пациент должен находиться под регулярным наблюдением у кардиолога: рост аневризмы, появление симптомов могут быть основанием для назначения операции.
-
Уровень гемодинамических нарушений. Если аневризма сердца не провоцирует сбоев в кровообращении (что можно выяснить только после проведения комплексного обследования), хирургическое лечение может быть заменено консервативным.
- Размер патологического образования.
- Вид аневризмы сердца.
- Работоспособность части желудочка сердца, которая не вовлечена в процесс образования аневризмы.
- Общее состояние больного.
Устранение аневризмы сердца необходимо в ряде случаев.
- Отмечается резкое увеличение параметров аневризмы. Аневризмы больших размеров (в том числе те, что не проявляются), нуждаются в хирургическом вмешательстве.
- У больного фиксируется сердечная недостаточность I или II степени.
- Имеет место быть врожденная аневризма сердца.
- Разрыв стенок левого желудочка.
- В полости левого желудка/аневризмы присутствует тромб. При игнорировании указанного явления в будущем этот тромб может «выйти» из аневризмы, что повлечет за собой тромбоз. Пристеночные тромбы, согласно статистическим данным, зачастую провоцируют тромбоэмболии.
- Имеет место быть аритмия сердца, которая возникла на фоне рассматриваемого недуга и не поддается медикаментозному лечению.
Противопоказания для осуществления хирургических манипуляций на сердце с целью удаления аневризмы делят на 2 группы.
К данной группе относятся ряд болезней.
- Серьезные сбои в работе почек, печени.
- Инфицирование организма.
- Онкозаболевания.
- Легочная недостаточность, носящая хронический характер.
- Сердечная недостаточность III ст.
- Непереносимость наркоза.
- Тяжелая форма сахарного диабета.
- Повышение температуры тела.
Есть и оносительные противопоказания.
- Возраст больного: после пересечения 65-летнего рубежа риск неблагоприятного исхода/послеоперационных осложнений возрастает.
- Незначительный промежуток времени после перенесения инфаркта миокарда. Зачастую хирургические манипуляции по поводу аневризмы оптимально проводить по истечению 4-х месяцев (минимум) с момента инфаркта. Это время необходимо для формирования рубцовой ткани. Однако при прогрессивном росте аневризмы операция может быть проведена раньше.
- Бессимптомное течение болезни.
- Плохая сократительная способность миокарда.
- Легочная гипертензия.
Для осуществления хирургических манипуляций на сердце применяют специальный аппарат, который обеспечивает искусственное кровообращение. Посредством этого прибора возможно произвести хирургическое лечение на неработающем сердце.
Перед проведением операции по удалению аневризмы сердца, необходимо выполнить ряд важных мероприятий.
-
Произвести комплексное обследование больного в условиях стационара. В ходе диагностирования нужно установить параметры аневризмы, ее точное место расположения, общее состояние больного.
- Отменить прием лекарственных препаратов (в т. ч. предназначенных для устранения симптомов аневризмы). Если пациент принимает медикаменты, нужные для устранения иных патологий, об этом следует проинформировать кардиохирурга.
- Не употреблять пищу/воду за 12 часов до начала операции. При нарушении указанного запрета нужно произвести очистку организма (клизма).
К перечню главных задач хирургического лечения по поводу устранения рассматриваемого недуга относят:
- устранение выпячивания;
- ликвидацию рубцовой ткани;
- восстановление структуры левого желудочка (пластика).
Для проведения указанной операции используют интубационный наркоз, обеспечивают искусственное кровообращение. На момент оперирования показатели сердечной активности находятся под строгим контролем.
Алгоритм проведения операции
- Выполнение срединной стернотомии.
- Обнажение сердца. Для этого оперирующий производит рассечение плевральной оболочки, перикарда.
- Осмотр левого желудочка.
- Поиск точного расположения аневризмы: в условиях применения кардиоплегии объем указанного выпячивания немного уменьшается.
- Установка канюлей в аорту, полые вены. Оперирующий тщательно следит за отсутствием воздуха в канюли перед ее внедрением в полость кровеносных сосудов.
- Принудительная остановка сердца. Поддержание биологической активности пациента будет возможно благодаря подключению к нему прибора искусственного кровообращения.
- Вскрытие патологического выпячивания. Осмотр состояния левого желудочка, ликвидация кровяных сгустков.
- Удаление рубцовой ткани при помощи специального мединструмента.
- Коррекция структуры левого желудочка (вентрикулопластика).
Существует несколько методов вентрикулопластики. В наши дни популярностью пользуются некоторые из них.
- Пластика по методу Кули. Ее также именуют линейной пластикой левого желудочка. Суть ее проведения состоит в иссечении дефектных тканей с последующим наложением линейных швов на левый желудочек сердца. Указанные швы комплектуются тефлоновыми прокладками.
- Пластика по методу Жатане (кисетная ветрикулопластика). Актуальна для небольших выпячиваний в районе верхушки сердца. После устранения аневризмы зону рубца затягивают кисетным швом. Сверху осуществляют вшивание стенки левого желудочка.
- Пластика по методу Дор (эндоветрикулярная пластика). Данная методика дает возможность уберечь межжелудочковую артерию, что позволяет провести шунтирование в будущем. При выполнении рассматриваемой процедуры кардиохирург, после рассечения аневризмы, вшивает в нее заплату (биологическую/искусственную). Зона над заплатой закрывается сшитыми между собой частями аневризматического мешка.
Если причина образования аневризмы — ишемическая болезнь сердца/инфаркт миокарда, через определенный промежуток времени проводят аортокоронарное шунтирование. В качестве шунта зачастую используют биологический материал, взятый непосредственно у больного: лучевую (зона предплечья), внутривенную грудную (зона грудной стенки) артерию, вену. Один конец внедряемой вены/артерии сшивают с веной, другой — с коронарной артерией. Таким образом обеспечивается полноценная циркуляция крови в обход пораженным (вследствие атеросклероза) сосудам. Для проведения манипуляции больного подключают к аппарату искусственного кровообращения. Процедура длится около 3-х часов.
Аортокоронарное шунтирование помогает избавиться от массы проблем, связанных с работой сердца (стенокардия, тахикардия, брадикардия), однако оно не устраняет причину всех этих негативных явлений. Поэтому пациентам, которым была проведена подобная операция, нужно придерживаться предписаний доктора, следить за правильным образом жизни.
Перечень отрицательных явлений, что могут возникнуть после хирургического лечения рассматриваемой болезни, достаточно разнообразен.
- Дефекты сократительных возможностей миокарда, что может проявляться в виде нарушений ритма сердца, сердечной недостаточностью.
- Инфаркт миокарда.
-
Нарушение работоспособности головного мозга вследствие тромбоэмболии его кровеносных сосудов. Зачастую такое явление провоцирует развитие сердечной недостаточности.
- Ухудшение умственных способностей прооперированного, возникающее в результате использования аппарата искусственного кровообращения. Со временем (но не всегда) происходит восстановление умственных возможностей пациента.
- Погрешности в работе органов дыхательной системы: нарушение газообмена, плеврит, пневмония, недостаточное кровоснабжение легких. Причиной этого служит малоподвижность грудной клетки, слабость дыхательной мускулатуры.
- Воспалительные явления.
С целью восстановления трудоспособности, здоровья, сохранения жизни, в послеоперационном периоде прооперированный должен выполнять комплекс мероприятий.
Весь комплекс мер по реабилитации такого рода можно поделить на три группы.
Мероприятия, которые показаны в первые дни после операции (на момент пребывания в стационаре): прием лекарственных препаратов (антибиотики, болеутоляющие, седативные препараты), дыхательная гимнастика, массаж.
Мероприятия, которые показаны после выписки из больницы (первые 3-4 месяца): ранний послебольничный этап. Через 3 недели после хирургического лечения аневризмы больные могут жаловаться на болевые ощущения в груди. Для врача важно выявить точную причину таких болей (стенокардия, послеоперационная рана). Главной целью медикаментозного лечения на данном этапе является минимизация болей в грудной клетке.
Физическая реабилитация предусматривает применение различных видов лечебной физкультуры.
- Дозированная ходьба, адекватно подобранный режим двигательной активности (в течение каждого дня). Постепенно следует увеличивать физические нагрузки, не забывая об отдыхе.
- Лечебная гимнастика, нацеленная на укрепление мышц диафрагмы. Выполнять дыхательные упражнения следует ежедневно, не менее 15 минут в день.
- Массаж (воротниковая зона, спина, боковая поверхность грудной клетки) благоприятствует уменьшению боли, улучшению кровообращения, оказывает успокаивающий эффект. Прохождение полного курса массажа (12-14 процедур) будет способствовать улучшению проходимости бронхов, устранению кардиалгий. Однако рассматриваемая процедура имеет ряд противопоказаний, и только лечащий врач может принять решение о допустимости массажа в послеоперационном периоде.
- Бальнеотерапия (принятие углекислых ванн).

Психологическая реабилитация прооперированного заключается в получении им нужной информации (перспективность послеоперационного лечения, возможности современной медицины и т. д.) в ходе беседы с лечащим врачом. В некоторых случаях пациентам необходима специальная психологическая поддержка.
Мероприятия, которые показаны в позднем послебольничном периоде. Сюда относят санаторно-курортное оздоровление, которое включает бальнеотерапию, массаж, лечение минеральными водами.

источник
Владельцы патента RU 2613675:
Изобретение относится к области медицины, конкретно к сердечно-сосудистой хирургии. Выполняют вскрытие полости аневризмы и дебридмента. Размещают внутрижелудочковый баллон, соответствующий объему полости левого желудочка и типоразмеру в зависимости от площади тела пациента. Выполняют наложение по краю рубца кисетного шва с последующим его затягиванием. Вшивают заплату обвивным швом в дефект стенки. Сшивание над заплатой стенок аневризматического мешка выполняют после затягивания по краю рубца кисетного шва. При этом формируют два Z-образных шва в области между межжелудочковой перегородкой, задней и боковой стенками левого желудочка. Первый Z-образный шов формируют путем вкола иглы с нитью в области смыкания перегородки и задней стенки левого желудочка с выколом на расстоянии 0,3-0,5 мм с наружным охватом нити кисетного шва. После этого аналогично проводят нить на расстоянии 0,3-0,5 мм от первых вкола и выкола и с шагом нити 0,3-0,5 мм формируют вторую линию Z-образного шва. Аналогично формируют второй Z-образный шов на диаметрально противоположно расположенной боковой стенке левого желудочка. Способ позволяет повысить эффективность лечения, за счет уменьшения степени выраженности процессов постинфарктного ремоделирования левого желудочка, улучшения его сократительной функции и кровоснабжения миокарда, а также отсутствие жизнеугрожающих желудочковых нарушений ритма. 1 пр.
Изобретение относится к области медицины, конкретно к сердечно-сосудистой хирургии, и касается способов лечения больных ишемической болезнью сердца (ИБС) с постинфарктными аневризмами левого желудочка (ЛЖ).
Формирование аневризмы сердца в постинфарктном периоде значительно ухудшает прогноз ИБС из-за сопутствующих осложнений. При естественном течении постинфарктных аневризм 5-летняя выживаемость, по данным различных авторов, колеблется от 24 до 61%. Наиболее грозным осложнением является желудочковая тахикардия, являющаяся причиной летальности у 30% больных с АЛЖ. В настоящее время не вызывает сомнений необходимость хирургического лечения аневризмы сердца, которое позволяет улучшить прогноз и клиническое течение заболевания.
Известен способ хирургического лечения аневризмы левого желудочка и межжелудочковой перегородки сердца (Патент РФ №2150241, МПК А61В 17/00, публ. 2000), включающий иссечение аневризмы с вовлечением межжелудочковой перегородки сердца. Осуществляют пластику местными тканями, формируют полость левого желудочка активно сокращающимся миокардом. При этом используют оставшиеся неиссеченными части аневризмы межжелудочковой перегородки и левого желудочка.
Способ позволяет восстановить правильную геометрию левого желудочка после удаления обширной аневризмы, однако возникают сложности при хирургическом лечении аневризм небольшого и среднего размера, поскольку сопоставление краев раны собственными тканями трудно осуществить из-за их недостатка, нарушается физиологичность полости, т.к. применяется линейная пластика.
Известен способ пластики стенки желудочка сердца (Патент РФ №2098020, МПК А61В 17/00, опубл. 1997), включающий иссечение аневризматического мешка, пластику дефекта желудочка сердца заплатой с жестким основанием эллипсоидной формы.
Недостатком этого способа является то, что применение заплаты с жестким основанием не имеет эластичных свойств, что не позволяет выполнять амортизирующую функцию в период систолы, а значит может быть уменьшен сердечный выброс, что, в свою очередь, может привести к нестабильной гемодинамике.
Наиболее близким является способ эндовентрикулярной пластики заплатой при аневризмах левого желудочка, включающий вскрытие полости аневризмы и дебридмента, размещение внутрижелудочкового баллона, соответствующего объему полости левого желудочка и типоразмеру в зависимости от площади тела пациента, наложение по краю рубца кисетного шва с последующим его затягиванием, вшивание заплаты обвивным швом в дефект стенки, сшивание над заплатой стенок аневризматического мешка (Автореф. Диссертац. на соискание учен. ст. к.м.н. Айтманова Р.В. «Сравнение эффективности методов хирургической коррекции сердечной недостаточности ишемического генеза, Томск, 2015, с. 48-55).
Недостатком этого способа является то, что нет дополнительного воздействия на область соединения межжелудочковой перегородки (МЖП) с задней и боковой стенкой в области верхушки сердца, в связи с чем не достигается физиологическая геометрия ЛЖ.
Задачей изобретения является устранение указанных недостатков, повышение эффективности способа лечения за счет дополнительного воздействия на область соединения МЖП с задней и боковой стенкой в области верхушки сердца, в связи с чем достигается физиологическая геометрия ЛЖ.
Для решения поставленной задачи, при эндовентрикулярной пластике заплатой при аневризмах левого желудочка, включающей вскрытие полости аневризмы и дебридмента, размещение внутрижелудочкового баллона, соответствующего объему полости левого желудочка и типоразмеру в зависимости от площади тела пациента, наложение по краю рубца кисетного шва с последующим его затягиванием, вшивание заплаты обвивным швом в дефект стенки, сшивание над заплатой стенок аневризматического мешка, предложено после затягивания по краю рубца кисетного шва формировать два Z-образных шва в области между межжелудочковой перегородкой, задней и боковой стенками левого желудочка. При этом первый Z-образный шов формируют путем вкола иглы с нитью в области смыкания перегородки и задней стенки левого желудочка с выколом на расстоянии 0,3-0,5 мм с наружным охватом нити кисетного шва, после этого аналогично проводят нить на расстоянии 0,3-0,5 мм от первых вкола и выкола и с шагом нити 0,3-0,5 мм формируют вторую линию Z-образного шва, после этого аналогично формируют второй Z-образный шов на диаметрально противоположно расположенной боковой стенке левого желудочка.
Способ осуществляют следующим образом.
В операционной под общим наркозом в условиях искусственного кровообращения и фармакохолодовой кардиоплегии вскрывается полость ЛЖ в месте наибольшего истончения стенки, выполняется дебридмент, размещение внутрижелудочкового баллона, соответствующего объему полости ЛЖ и типоразмеру в зависимости от площади тела пациента.
Следующий этап: наложение кисетного шва по краю рубца с последующим затягиванием для предварительного формирования верхушки сердца, наложение синтетической заплаты обвивным швом с фиксацией за кисетный шов.
Затем накладываются два Z-образных шва, один из которых формируют путем вкола иглы с нитью в области смыкания перегородки и задней стенки ЛЖ с выколом на расстоянии 0,3-0,5 мм с наружным охватом нити кисетного шва. После этого аналогично проводят нить на расстоянии 0,3-0,5 мм от первых вкола и выкола и с шагом нити 0,3-0,5 мм формируют вторую линию Z-образного шва. После этого аналогично формируют второй Z-образный шов на диаметрально противоположно расположенной стороне боковой стенке ЛЖ.
Z-образные швы позволяют сформировать более физиологичную верхушку сердца. Оставшимися вне полости ЛЖ тканями закрывают заплатой двурядным швом, таким образом происходит сшивание стенок аневризматического мешка.
Далее после профилактики воздушной эмболии снимается зажим с аорты, восстанавливается работа сердца, отключается искусственное кровообращение по общепринятой методике.
Больной Д. 55 лет, поступил в отделение кардиохирургии МОНИКИ через 3 месяца после крупноочагового переднего инфаркта миокарда с жалобами на приступы стенокардии, одышку при физической нагрузке. Больному выполняют стандартное обследование. По данным ультразвукового исследования сердца устанавливают снижение фракции выброса левого желудочка до 39% (в В-режиме), дилатацию полости левого желудочка — увеличение конечного диастолического размера до 61 мм, конечного систолического размера до 43 мм, конечного диастолического объема до 155 мл, конечного систолического объема до 111 мл, а также нарушение локальной сократимости левого желудочка в виде дискинеза верхушечных, средних перегородочного и переднего сегментов, аневризму верхушки левого желудочка с истончением стенки до 3-4 мм. По данным коронаровентрикулографии — деформация левого желудочка за счет аневризмы в проекции переднебокового и верхушечного сегментов, атеросклероза коронарных артерий — субтотальный стеноз передней нисходящей артерии в проксимальной трети, 75% стеноз первой диагональной артерии в устье. После проведения обследования пациенту принимается решение о выполнении хирургической реваскуляризации миокарда и пластики левого желудочка.
После подключения искусственного кровообращения выполняется оперативное лечение по предложенной вышеописанной методике.
В послеоперационном периоде проводится стандартная терапия. Осложнений не отмечено. Нарушения ритма по данным электрокардиограммы не регистрируются. Через 3 недели после операции по данным ультразвукового исследования сердца отмечено улучшение показателей сократительной функции сердца — возросла фракция выброса левого желудочка до 55% (В-режим), уменьшились размеры полости левого желудочка — конечного диастолического размера до 52 мм, конечного систолического размера до 35 мм, конечного диастолического объема до 120 мл, конечного систолического объема до 49 мл. Данные суточного мониторирования ЭКГ отрицают наличие желудочковых нарушений ритма. Пациент выписан через 3 недели после операции в удовлетворительном состоянии.
Предлагаемый способ лечения применен у 8 больных ИБС, осложненных постинфарктной аневризмой левого желудочка. Все больные перенесли операцию и выписаны на 8-12 сутки с улучшением. Контрольные осмотры через 6 месяцев не выявили осложнений, состояние всех пациентов удовлетворительное.
Предлагаемый способ позволяет повысить эффективность лечения данной категории больных, улучшить качество и продолжительность их жизни, в результате уменьшения степени выраженности процессов постинфарктного ремоделирования левого желудочка, улучшения его сократительной функции и кровоснабжения миокарда, а также отсутствие жизнеугрожающих желудочковых нарушений ритма.
Эндовентрикулярная пластика заплатой при аневризмах левого желудочка, включающая вскрытие полости аневризмы и дебридмента, размещение внутрижелудочкового баллона, соответствующего объему полости левого желудочка и типоразмеру в зависимости от площади тела пациента, наложение по краю рубца кисетного шва с последующим его затягиванием, вшивание заплаты обвивным швом в дефект стенки, сшивание над заплатой стенок аневризматического мешка, отличающийся тем, что после затягивания по краю рубца кисетного шва, формируют два Z-образных шва в области между межжелудочковой перегородкой, задней и боковой стенками левого желудочка, при этом первый Z-образный шов формируют путем вкола иглы с нитью в области смыкания перегородки и задней стенки левого желудочка с выколом на расстоянии 0,3-0,5 мм с наружным охватом нити кисетного шва, после этого аналогично проводят нить на расстоянии 0,3-0,5 мм от первых вкола и выкола и с шагом нити 0,3-0,5 мм формируют вторую линию Z-образного шва, после этого аналогично формируют второй Z-образный шов на диаметрально противоположно расположенной боковой стенке левого желудочка.
источник
 Уровень гемодинамических нарушений. Если аневризма сердца не провоцирует сбоев в кровообращении (что можно выяснить только после проведения комплексного обследования), хирургическое лечение может быть заменено консервативным.
Уровень гемодинамических нарушений. Если аневризма сердца не провоцирует сбоев в кровообращении (что можно выяснить только после проведения комплексного обследования), хирургическое лечение может быть заменено консервативным.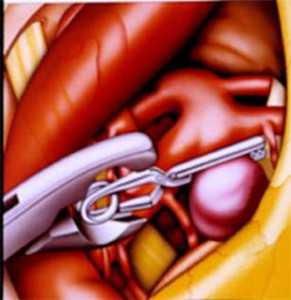 Произвести комплексное обследование больного в условиях стационара. В ходе диагностирования нужно установить параметры аневризмы, ее точное место расположения, общее состояние больного.
Произвести комплексное обследование больного в условиях стационара. В ходе диагностирования нужно установить параметры аневризмы, ее точное место расположения, общее состояние больного. Нарушение работоспособности головного мозга вследствие тромбоэмболии его кровеносных сосудов. Зачастую такое явление провоцирует развитие сердечной недостаточности.
Нарушение работоспособности головного мозга вследствие тромбоэмболии его кровеносных сосудов. Зачастую такое явление провоцирует развитие сердечной недостаточности.