При разрыве аневризмы аорты у человека возникает массивное внутреннее кровотечение, приводящее к летальному исходу. Следует разобраться подробно, что такое аневризма сосудов, что приводит к ее разрыву, каким образом проявляется указанное опасное состояние и как можно спасти жизнь человека.
Главным кровеносным сосудом, обеспечивающим транспортировку крови, насыщенной кислородом и различными питательными веществами, является аорта. Она берет начало от сердца и под большим давлением гонит кровь ко всем органам человеческого организма. У здорового человека кровеносные сосуды обладают эластичностью и упругостью, обеспечивают беспрепятственный ток крови к месту назначения.
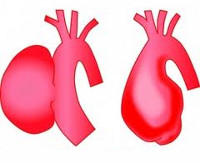
В силу различных причин стенки аорты могут расширяться или истончаться, образуя мешковидное или веретенообразное выпячивание. Так возникает аневризма аорты — состояние, предшествующее разрыву кровеносного сосуда.
Причинами образования и развития аневризмы кровеносного сосуда считают:
- атеросклероз;
- артериальную гипертонию;
- хронические заболевания легких;
- инфекционные заболевания — туберкулез, сифилис, микоплазмоз и др.;
- аортит — воспалительное заболевание стенки аорты;
- травмы различного характера.
Примерно в 90% случаев причиной аневризмы аорты бывает атеросклероз. При прогрессировании указанного заболевания происходит изменение структуры стенок кровеносного сосуда.
В результате образовавшихся внутри аорты липидных бляшек ее стенки теряют эластичность, становятся плотными и хрупкими, из-за чего увеличивается риск их расслоения и образования аневризмы.
Факторами, способствующими возникновению аневризмы, являются следующие:
- курение;
- злоупотребление алкоголем и жирной пищей;
- пожилой возраст;
- наследственность.
По клиническим проявлениям медики различают 2 преобладающих вида аневризм аорты:
Но дефект может образоваться на любом участке кровеносного сосуда.
Развитие аневризмы аорты на первых этапах происходит бессимптомно. Патология может быть обнаружена медиками случайно, во время инструментального обследования по поводу других болезней. В некоторых других случаях проявления заболевания могут быть очень яркими.
Симптомы грудной и брюшной аневризмы аорты, достигших достаточно больших размеров, существенно различаются между собой.
Признаками аневризмы грудного отдела считаются:
- боль в груди, отдающая в шею, подбородок, спину;
- кашель;
- осиплость в голосе;
- затруднение дыхания.
При патологиях аорты брюшного отдела могут возникать следующие симптомы:
- разнохарактерные боли в области живота;
- чувство распирания;
- тошнота, рвота;
- отрыжка;
- запоры;
- дизурические расстройства.
Можно отметить, что при аневризме грудного отдела разрыву часто предшествует ее расслоение, состоящее в отслойке интимы — внутренней оболочки аорты. А разрыв аневризмы брюшной аорты может произойти внезапно, без предупреждения.
Обнаружить любую аневризму возможно при помощи проведения диагностических мероприятий:
- компьютерной томографии;
- УЗИ;
- МРТ;
- ангиографии аорты.
С течением времени стенка аорты при аневризме истончается, и под давлением крови происходит ее разрыв с массивным кровотечением и остановкой сердца. Спасти человека будет трудно, даже если он находится на операционном столе. Поэтому важно своевременно принять необходимые меры: обнаружить патологию сосуда и провести предварительное хирургическое лечение. Оно заключается в открытом иссечении аневризматического мешка и в установке на кровеносный сосуд синтетического протеза. Основное лечение заключается в недопущении разрыва аневризмы аорты.
Внезапный разрыв аневризмы аорты практически всегда приводит к летальному исходу. К причинам разрыва аневризмы главного кровеносного сосуда можно отнести:
- атеросклеротическое поражение стенок аорты;
- наследственные патологии соединительной ткани;
- повышенное артериальное давление;
- инфицированное тромбообразование;
- последнюю стадию сифилиса;
- возрастные изменения;
- табакокурение;
- интенсивные физические нагрузки;
- длительные стрессовые состояния;
- травмы грудной клетки или брюшной полости;
- сахарный диабет;
- беременность и родовую деятельность;
- лишний вес и малоподвижный образ жизни.
Перечисленные причины приводят к разрыву аневризмы, образованной на ослабленных и истощенных стенках аорты.
К смерти в результате разрыва аорты приводит расслоение аневризмы. Механизм его образования следующий. Из-за понижения коллагеновых структур постепенно нарушается целостность внутренней и средней оболочек аорты. Кровоток некоторое время сдерживается последней, внешней оболочкой сосуда, при повреждении которой и происходит разрыв. Процесс расслоения аорты может продолжаться от 2 дней до нескольких месяцев. Проведение в это время квалифицированных медицинских мероприятий позволят больному избежать неминуемой гибели.
Общими признаками расслаивающей аневризмы могут служить:
- интенсивная боль, носящая мигрирующий характер;
- частый пульс;
- повышенное или пониженное давление;
- неврологические расстройства;
- одышка;
- отеки и др.
Признаки указанного состояния схожи с заболеваниями средостения, плевритом, инфарктом миокарда, что значительно затрудняет его диагностику.
При полном разрыве стенки аорты у больного проявляются следующие симптомы:
- жгучая, раздирающая боль;
- головокружение;
- тошнота и рвота;
- сухость во рту;
- бледность кожных покровов;
- нитевидный пульс;
- холодный пот;
- затрудненность дыхания;
- тахикардия;
- резкое снижение артериального давления;
- слабость;
- потеря сознания.
Медики, проведя срочную диагностику, выявляют обширное внутреннее кровотечение за грудной клеткой или в брюшной полости, приводящее к терминальному геморрагическому шоку.
Стоит отметить, что выраженность симптомов зависит от места локализации разрыва аорты. При кровотечении в забрюшинное пространство острая продолжительная боль, которая не купируется анальгетиками, возникает в пояснице и в левой части живота. Сдавливание гематомой подвздошных артерий может привести к ишемии нижних конечностей. Часто бывает тошнота и рвота.
При аневризме, разрыв которой происходит в брюшную полость, летальный исход наступает в считанные минуты.
Аорта, прорываясь в органы желудочно-кишечного тракта (желудок, кишечник), вызывает у больного кровавый стул, неудержимую рвоту с кровью, геморрагический шок.
При локализации места повреждения аневризмы в непосредственной близости от сердца возникает интенсивная боль в грудной полости, мигрирующая в область спины, шеи или плеча. В этом случае симптоматика разрыва аорты схожа с проявлениями многих патологий сердца.
При таком смертельно опасном состоянии, как разрыв аневризмы, жизнь больного будет во многом зависеть от правильно оказанной первой помощи. Алгоритм проведенных мероприятий должен быть следующим:
- вызвать скорую медицинскую помощь, обратив внимание на смертельно опасное состояние больного;
- уложить пострадавшего в горизонтальное положение, немного приподняв ему голову;
- ослабить тугую одежду, расстегнув пуговицы;
- помочь сохранить неподвижное состояние;
- обеспечить в помещение, где находится пострадавший, доступ свежего воздуха;
- не давать больному питье, еду, слабительные препараты;
- не допустить возникновения паники у больного, которая усложнит и без того трудную ситуацию;
- таблетка нитроглицерина под язык сможет немного уменьшить болевые ощущения.
До приезда скорой помощи предпринимать какие-либо другие действия в отношении пострадавшего недопустимо. Его срочно требуется госпитализировать в специализированное медицинское учреждение для оказания квалифицированного лечения. При разрыве крупного кровеносного сосуда больному требуется экстренное хирургическое вмешательство.
Диагностические мероприятия при разрыве аневризмы проводятся во время хирургической операции. Современные медицинские методики позволяют определить точную локализацию и размеры гематомы. Для этого больному проводят следующие исследования:
- компьютерную томографию;
- аортографию дуги аорты;
- ультразвук;
- лапароскопию и др.
В ходе диагностики у больного контролируются жизненно важные показатели: уровень артериального давления, температура тела, частота дыхания и пр. На основе результатов исследований медиками решается вопрос о стратегии лечения.
При разрыве аневризмы аорты требуется оперативное вмешательство в отделении сосудистой хирургии и одновременное проведение симптоматической терапии. Консервативного лечения в данном случае не существует.
Врачи в индивидуальном порядке для каждого пациента выбирают вид хирургического вмешательства: полостную операцию или эндопротезирование.
При открытой операции вскрывается брюшная или грудная полость, удаляется поврежденная часть сосуда и вместо нее устанавливается протез. Указанное хирургическое вмешательство чревато большой кровопотерей, тяжелым общим наркозом, длительным сроком реабилитации.
Эндопротезирование производится под рентгенконтролем. Эндопротез проводится через бедренную артерию к месту разрыва аневризмы и закрывает дефект сосуда. Операции данного вида менее травматичны, не требуют общей анестезии.
Целями любой операции являются:
- остановка кровотечения;
- замена поврежденного участка аорты специальным протезом из синтетического материала (дакрона);
- стабилизация гемодинамики.
Тяжелое состояние больного в виде олигурии или гемморагического шока не является противопоказанием к оперативному вмешательству.
Внутреннее кровотечение может быть остановлено различными методами:
- наложением зажима на сосуд;
- введением баллонного катетера в артериальное русло;
- прижатием аорты зеркалом-компрессором и др.
Симптоматическая терапия включает в себя:
- снятие болевого синдрома (морфин внутримышечно);
- нормализацию давления (магния сульфат внутривенно);
- профилактику почечной недостаточности и т.д.
Следует отметить, что любое хирургическое вмешательство при разрыве аневризмы аорты имеет высокий процент летальности.
Таким образом, чтобы не допустить разрыва аорты, необходимо ежегодно проходить медицинские обследования, в случае чего своевременно обнаружить аневризму и удалить ее. В целях профилактики следует вести здоровый образ жизни, заботиться о своих сосудах, исключить условия для развития атеросклероза.
источник
Аневризма дуги аорты – локальное расширение аорты более 3 см в диаметре в месте отхождения левых общей сонной и подключичной артерии, а также плечеголовного ствола. Код по МКБ-10: I71.0, I71.9.
Частота встречаемости – 1—3,8% всех аневризм аорты. Средний возраст больных – 57-63 года, мужчины страдают в 3-6 раз чаще. Заболевание характеризуется сердечными и гемодинамическими нарушениями, симптомами сдавления верхнего средостения.
- Синдром Такаясу;
- Декстрапозиция и атрезия аорты;
- Двойная дуга;
- Аортоартериит;
- Сифилис;
- Микотическая инфекция;
- Синдром Гзеля-Эрдгейма;
- Туберкулез;
- Атеросклероз;
- Гипертоническая болезнь;
- Генетические синдромы (Элерса, Тернера, Марфана);
- Дисплазия соединительной ткани;
- Ятрогения;
- Травма.
Под действием причинного фактора в аорте развиваются воспалительные явления, сопровождающиеся разрушением коллагенового каркаса, фиброзом и разволокнением мышечных волокон.
Дополнительное влияние гемодинамических факторов (высокая скорость и крутое направление кровотока) приводит к снижению сосудистого тонуса. Истонченная и растянутая стенка продавливается под действием пульсовой волны и образует локальное расширение — аневризму.
Факторы риска:
- Мужской пол;
- Курение;
- Возраст старше 50 лет;
- Отягощенная наследственность.
В данной локализации преобладают одиночные аневризмы мешотчатой формы. По размеру – малые (до 3 см) и средние (3-5 см). Расслаивающие аневризмы развиваются у 40% больных.
Осложнения: расслоение, разрыв, ишемический инсульт, тромбоз, тромбоэмболия в артерии головы и шеи, кровоизлияние в верхнее средостение, сдавление пищевода / нижней части трахеи и грудных нервов, внезапная смерть.
Клиническая картина имитирует неврологическую патологию, заболевания органов грудной клетки. Это обусловлено сдавлением средостения и нарушением кровотока в артериях головы и шеи. Бессимптомное течение наблюдается редко.
Общие симптомы:
- Ощущение боли и пульсации за грудиной;
- Сухой кашель;
- Вегетативные нарушения (потливость, озноб);
- Огрубение или осиплость голоса;
- Одышка;
- Боли при глотании.
Неврологические признаки:
- Головные боли;
- Головокружение;
- Обмороки;
- Кратковременные нарушения речи, зрения, слуха;
- Снижение памяти;
- Синдром Горнера (опущение век, сужение зрачка, западение глазных яблок).
Боли могут быть жгучими, стягивающими, давящими или приступообразными. Они носят длительный характер и усиливаются при физической нагрузке и в положении лежа. Прием анальгетиков неэффективен.
Подтверждение диагноза основано на клинической картине, результатах объективного и лабораторно-инструментального обследования.
- Опрос. В анамнезе – болевые приступы, обмороки, сопутствующие заболевания;
- Осмотр. Видимая пульсация во 2-3 межреберьях, набухание вен шеи, одутловатость лица;
- Объективное обследование. Пальпаторно – поверхностный частый пульс, болезненное выбухание на уровне яремной ямки. При перкуссии – расширение границ сосудистого пучка более 6 см. Аускультативно – непрерывный шум во 2 и 3 точках аускультации, тахикардия. Артериальное давление повышено;
- Лабораторное исследование. Лейкоцитоз до 12000/мл, умеренное повышение СОЭ. При разрыве – снижение уровня эритроцитов, гемоглобина, тромбоцитов, фибриногена;
- Рентгенография. Расширение тени дуги аорты, ширина сосудистого пучка более 6 см, смещение бифуркации трахеи. В стенке аорты выявляются кальцинаты. При рентгенографии с контрастированием выявляют смещение пищевода. При разрыве — гемоторакс, гемоперикард;
- ЭКГ. Тахикардия, увеличение амплитуды зубца R, повышение сегмента ST;
- Аортография. Мешковидное выпячивание в области дуги, деформация контуров (при тромбообразовании). При расслоении – ложный канал кровотока с пристеночной гематомой;
- УЗДГ сосудов позволяет выявить тромбоэмболию артерий шеи;
- ЭхоКГ. Мешковидное выпячивание диаметром более 3 см, связанное с аортой посредством шейки, пристеночные тромбы и кальцинаты, сопутствующие пороки сердца;
- КТ (МРТ). Визуализация точных размеров образования, тромбоэмболии, смещения средостения. При исследовании головного мозга КТ (МРТ) позволяет определить очаг инсульта.
Терапия начинается с момента постановки диагноза и основывается на клинике и характеристиках аневризмы.
Показания к консервативному лечению:
- Отсутствие жалоб;
- Диаметр образования до 5 см.
Используемые лекарственные препараты:
- Гипотензивные средства;
- Нитраты;
- Статины;
- Сосудистые и нейротропные препараты.
- Рост аневризмы более 4 мм за 6 месяцев;
- Неврологические симптомы;
- Признаки сдавления средостения;
- Начавшееся расслоение;
- Боль;
- Тромбообразование.
Виды операций:
- Внутрисосудистая установка стента;
- Резекция дуги с протезированием;
- Расширенная реконструкция – установка стент-графта по Борсту.
Вмешательство выполняют в условиях искусственного кровообращения и гипотермии мозга.
Алгоритм проведения:
- Общее обезболивание.
- Срединная стернотомия (вскрытие грудной клетки).
- Удаление клетчатки средостения.
- Обнажение дуги аорты и перевязка ее ветвей.
- Иссечение расширенного участка, удаление тромботических масс.
- Установка протеза.
- Создание двустороннего анастомоза между протезом и аортой, протезом и ветвями дуги.
- Ушивание грудной полости.
Послеоперационный период занимает до 1 месяца. В течение 1-2 суток пациент находится в палате интенсивной терапии. При стабильной гемодинамике его переводят в стационар на срок до 28 дней.
При полном клиническом улучшении и отсутствии осложнений пациент направляется на амбулаторное долечивание.
Реабилитационные мероприятия:
- Обогащенное белковое питание;
- Дезинтоксикационная терапия;
- Умеренная физическая нагрузка;
- Постельный режим до клинического улучшения.
Полная реабилитация занимает до полугода.
Операционная летальность составляет 3-12%. Ранние осложнения наблюдаются в 15-20% случаев:
- Кровотечение;
- Ранение миокарда, пищевода, легких;
- Расхождение швов;
- Инфицирование.
Отдаленные результаты удовлетворительные. Осложнения возникают у 2-5% больных:
Без лечения прогноз неблагоприятный. Трехлетняя выживаемость составляет 65%, пятилетняя – 35-46%. До 60% больных погибают от вторичных осложнений. Отягощающие факторы – гипертоническая болезнь, старческий возраст, вредные привычки, атеросклероз.
Прогноз после лечения благоприятный. Пациенты должны пожизненно наблюдаться у кардиолога и хирурга по месту жительства.
Аневризма дуги аорты относится к редким сосудистым заболеваниям. Наиболее часто патология осложняется расслоением. Специфическая профилактика не разработана.
При появлении симптомов следует обратиться за помощью. Выживаемость больных повышается при ранней диагностике и своевременном проведении операции.
источник
Аневризма дуги аорты – диффузное или локальное расширение просвета аорты на отрезке между ее восходящей и нисходящей частью, превышающее нормальный диаметр сосуда. Аневризма дуги аорты может проявляться одышкой, кашлем, дисфагией, осиплостью голоса, отечностью и цианозом лица, набуханием шейных вен, что связано с компрессией близлежащих органов. Диагностическая тактика при подозрении на аневризму дуги аорты включает проведение рентгенографии грудной клетки, ЭхоКГ и УЗДГ грудной аорты, аортографии, КТ и МРТ. Лечение заключается в резекции аневризмы дуги аорты в условиях ИК с установкой аллотранспланта или эндолюминальном протезировании аневризмы специальным эндопротезом.
В зависимости от уровня локализации различают аневризмы корня аорты и синусов Вальсальвы, восходящей аорты, дуги аорты, нисходящей аорты, брюшной аорты. Довольно часто в кардиологии и кардиохирургии встречаются сочетанные поражения смежных сегментов аорты. Так, аневризмы дуги аорты редко встречаются изолированно; в большинстве случаев они являются продолжением аневризматического расширения корня или восходящего отдела аорты.
Дугой аорты принято называть часть аорты, расположенную между ее восходящим и нисходящим отделами. Дуга аорты проходит между легочными артериями и огибает левый главный бронх. От дуги аорты отходят три крупные сосудистые ветки — плечеголовной ствол, левая общая сонная и левая подключичная артерии.
По данным аутопсий, аневризмы грудной части аорты встречаются в 0,9-1,1 % случаев, в 3–7 раз чаще у мужчин. Из них на долю аневризмы дуги аорты приходится около 18,9% случаев. Летальность в течение 3-х лет после обнаружения аневризмы составляет 35%, а через 5 лет достигает 54-65%.
Причины и механизмы развития аневризм дуги аорты не отличаются от таковых при аневризмах прочих локализаций. К врожденным факторам риска относятся:
- наследственные заболевания соединительной ткани, способствующие слабости стенки аорты, — болезнь Марфана, фиброзная дисплазия, синдром Элерса—Данлоса
- кистозный медионекроз
- врожденная извитость дуги аорты
- коарктация и др.
Среди приобретенных состояний ведущая роль принадлежит:
- воспалительным поражениям аорты — специфическим и неспецифическим аортитам при ревматизме, сифилисе, туберкулезе, микозах, бактериальной инфекции, болезни Такаясу
- невоспалительным дегенеративным процессам (атеросклерозу и др.)
- травмам грудной клетки. В результате травм грудной клетки могут образовываться посттравматические аневризмы дуги аорты. От момента травмы до развития аневризмы дуги аорты может пройти длительный срок (от нескольких месяцев до 20 лет).
- ятрогенным факторам. С развитием сосудистой хирургии все чаще встречаются аневризмы дуги аорты, обусловленные дефектами трансплантатов и шовного материала, в т. ч. постстенотические аневризмы.
Ослаблению тонуса стенок аорты и формированию аневризматического мешка способствует стойкая артериальная гипертензия. Независимыми механизмами развития аневризмы дуги аорты считаются возраст старше 60 лет, мужской пол, наличие аневризмы у членов семьи.
В патогенезе аневризмы дуги аорты, кроме воспалительных и дегенеративных процессов, играют роль гемодинамические и механические факторы. Особенности гемодинамики в грудном отделе аорты заключаются в высокой скорости кровотока, крутизне пульсовой волны и ее форме. Кроме этого, в грудной аорте имеются наиболее функционально напряженные сегменты — корень, перешеек и диафрагма. Поэтому увеличение кровяного давления или механическая травма легко приводит к надрыву внутренней оболочки стенки аорты с образованием субинтимальной гематомы, а в последующем — аневризмы.
Для аневризм воспалительного происхождения характерны явления периаортита, утолщение наружной оболочки и интимального слоя аорты, продуктивное воспаление с разрушением эластического и мышечного каркаса стенки аорты.
Аневризма дуги аорты среднего и большого размера приводит к сдавлению соседних анатомических структур, что обусловливает особенности клинического течения патологии. Давление аневризматического мешка на окружающие ткани и растяжение нервных сплетений аорты сопровождается пульсацией в груди, болью за грудиной с иррадиацией в шею, плечо, спину. Как правило, боли имеют упорный, жгучий характер и не купируются приемом нитратов.
Сухой, мучительный кашель, одышка и стенотическое дыхание появляются при компрессии бронхов и трахеи. При сдавлении аневризмой дуги аорты возвратного нерва возникает парез гортани (дисфония и осиплость голоса); сдавливание пищевода сопровождается явлениями дисфагии. Развитие синдрома верхней полой вены характеризуется головными болями, отеком лица и верхней половины туловища, удушьем, цианозом, набуханием вен шеи, гиперемией склер. При сдавливании симпатических путей развивается синдром Горнера, выражающийся в сужении зрачков, частичном птозе век, ангидрозе и др.
В некоторых случаях аневризма дуги аорты распознается только в связи с ее разрывом. Данное осложнение может сопровождаться кровоизлиянием в средостение, гемотораксом, кровотечением в пищевод, кровохарканьем и легочным кровотечением. Массивное кровотечение сопровождается резкой болью, бледностью, потерей сознания, нитевидным пульсом и, как правило, быстро приводит к летальному исходу. Кроме разрыва, аневризма дуги аорты может осложняться тромбоэмболиями артерий большого круга кровообращения, в т. ч. мозговых, приводящих к развитию инсульта.
Диагностика аневризмы дуги аорты основана на клинических данных, результатах рентгенографии, аортографии, ультразвукового ангиосканирования, КТ и МРТ.
При внешнем осмотре может обращать внимание усиление пульсации дуги аорты в яремной вырезке, а также видимое на глаз выпячивание аневризматического мешка в области грудины. Важное значение имеет факт наличия в анамнезе заболевания сифилисом, травмы грудной клетки, неспецифического аортоартериита и др. Заподозрить аневризму дуги аорты в ряде случаев позволяет внешний вид больных с синдромом Марфана: высокий рост, худощавость, длинные руки, арахнодактилия, воронкообразная грудная клетка, кифосколиоз, повышенная слабость связочного аппарата суставов.
- Рентгенодиагностика. Полипозиционная рентгенография грудной клетки выявляет тень расширенной дуги аорты и расширение сосудистого пучка. Часто определяется кальциноз стенок аневризмы. Рентгенография пищевода и желудка позволяет обнаружить смещение пищевода и кардии желудка. Инвазивная рентгеноконтрастная аортография применяется, главным образом, для оценки кровотока в ветвях аорты.
- Сонография. Ведущая роль в распознавании аневризм дуги аорты принадлежит ультразвуковому исследованию: эхокардиографии (трансторакальной, чреспищеводной ЭхоКГ), УЗДГ и дуплексному сканированию грудной аорты. Данный метод незаменим для определения диаметра аорты, наличия расслоения, тромбов в аневризматическом мешке.
- Томография. КТ (МСКТ) грудной аорты с контрастированием позволяет наглядно выявить мешотчатое или веретенообразное расширение просвета аорты, наличие тромботических масс, расслоения, парааортальной гематомы, очагов кальциноза. Дифференциальный диагноз аневризмы дуги аорты следует проводить с опухолями легких и средостения.
Консервативная выжидательная тактика может применяться при изолированных аневризмах небольших размеров, не вызывающих клинической симптоматики. В этом случае пациентам назначаются гипотензивные средства, адреноблокаторы, статины. При этом каждые полгода больным показано динамическое наблюдение, включающее осмотр кардиолога, проведение ЭхоКГ, КТ или МРТ. Хирургическому лечению подлежат аневризмы дуги аорты свыше 5 см в диаметре, протекающие с болевым или компрессионным синдромом, а также аневризмы, осложнившиеся расслоением, разрывом и тромбозом.
- Открытая операция. Радикальное лечение заключается в резекции аневризмы дуги аорты. Суть операции состоит в иссечении аневризмы с замещением дефекта аорты аллотрансплантатом, наложении анастомозов брахицефального ствола, левой общей сонной и левой подключичной артерий с сосудистым протезом. Операцию проводят в условиях искусственного кровообращения с защитой миокарда и головного мозга от ишемии с помощью гипотермии. Хирургическая летальность при данном типе операций составляет порядка 5-15%. Отдаленные результаты после резекции аневризмы дуги аорты хорошие.
- Эндоваскулярное вмешательство. Кроме открытого хирургического вмешательства при аневризмах дуги аорты применяется закрытое эндоваскулярное протезирование аневризмы. При этом специальный эндопротез с помощью проводника вводится в просвет аневризмы и фиксируется выше и ниже аневризматического мешка. В ряде случаев, при наличии абсолютных противопоказаний к выполнению радикальной операции, проводится паллиативное вмешательство, заключающееся в окутывании аневризмы синтетической тканью при угрожающем разрыве.
В случае отказа от лечения прогноз при аневризме дуги аорты неблагоприятный: около 60% больных погибают в течение 3—5 лет от разрыва аневризмы, ИБС, инсульта. Прогноз отягощается при размерах аневризмы более 6 см, сопутствующей артериальной гипертензии, посттравматическом генезе аневризмы дуги аорты.
источник
Под аневризмой аорты понимают локальное расширение просвета аорты в 2 раза и более по сравнению с таковым в неизмененном ближайшем отделе.
Классификация аневризм восходящего отдела и дуги аорты основывается на их локализации, форме, причинах образования, строении стенки аорты.
По локализации аневризмы подразделяются на:
1. Аневризмы корня восходящей аорты, т.е. от фиброзного кольца аортального клапана до синотубулярного гребня. Как правило, эти аневризмы сопровождаются аортальной недостаточностью вследствие расширения фиброзного кольца клапана и расхождения его комиссур (так называемая аннулоаортальная эктазия).
2. Аневризмы тубулярной части восходящей аорты (от синотубулярного гребня до дуги аорты). Обычно эти аневризмы не сопровождаются недостаточностью клапана аорты вследствие сохранения его опорной соединительнотканной структуры.
3. Аневризмы дуги аорты (от устья брахиоцефального ствола до подключичной артерии).
Чаще всего встречаются сочетанные поражения нескольких сегментов аорты: корня и восходящей аорты, восходящей и дуги аорты, корня аорты вместе с восходящей и дугой аорты. Аневризматическое расширение всей аорты называется «мегааорта».
По форме аневризмы различных отделов аорты отличаются друг от друга диаметром на уровне синусов Вальсальвы. Аневризмы тубулярной части восходящей аорты, как правило, веретенообразные с максимальным расширением в ее среднем отделе.
Аневризмы дуги аорты также веретенообразные, но изолированно встречаются крайне редко, а чаще всего имеется продолжение аневризматического расширения корня аорты, восходящего отдела на дугу аорты и даже ниже.
Аневризмы бывают нерасслаивающие и расслаивающие. Расслаивающая аневризма (РАА) образуется при надрыве интимы и внутренней эластической мембраны. Кровь под давлением отслаивает внутреннюю часть стенки аорты, образуя дополнительный канал.
Нередко наблюдается два и более надрыва внутренней части стенки аорты — входное и выходные отверстия — фенестрации, между которыми образуется аорта с двумя каналами — истинным и ложным. Входное отверстие (проксимальная фенестрация) при расслаивающей аневризме чаще всего располагается в восходящей аорте или в месте отхождения левой подключичной артерии.
В основе наиболее распространенных в мире классификаций РАА лежит принцип локализации фенестрации, направления и стадии расслоения: Стенфордская классификация Daily P.O. et al. (1970) и классификация М. De Bakey et al. (1965) с дополнениями Ю.В.Белова (2000). По классификации университета Stanford, расслоения, включающие восходящую аорту и дугу, относятся к типу А (проксимальные), все остальные — к типу В (дистальные).
РАА (по классификации DeBakey) в зависимости от локализации начала расслоения и его протяженности разделены на три типа. При I типе расслоение начинается в восходящем отделе аорты и распространяется на грудной и брюшной отделы, II тип предполагает расслоение только восходящего отдела аорты. При III типе расслоение захватывает нисходящий грудной отдел аорты (Ша) или торакоабдоминальный сегмент (Шв). Ю.В. Белов дополнил классификацию М. De Bakey IV типом, при котором РАА начинается от диафрагмы или ниже.
Для определения клинической стадии расслоения используется классификация M.W. Wheat (1965), согласно которой острая стадия определяется продолжительностью расслоения до 2 недель, подострая— до 3 месяцев, хроническая — свыше 3 месяцев.
По причинам образования аневризмы восходящего отдела и дуги аорты подразделяются на атеросклеротические, дегенеративные, посттравматические, инфекционные. Имеется прямая связь между этиологией аневризмы и ее локализацией. Аневризмы корня аорты, восходящего отдела и дуги в 2/3 случаев развиваются при дегенеративных изменениях стенки аорты — кистомедионекрозе Гзеля—Эрдгейма и мукоидной дегенерации аортальной стенки при синдроме Марфана.
Только у 1/3 больных причиной аневризм этого отдела аорты является атеросклероз и очень редко— сифилитический мезоаортит, травма и последствия ранее выполненных хирургических вмешательств на сердце и аорте.
В зависимости от строения стенки аневризмы аорты подразделяют на истинные и ложные. Стенка истинной аневризмы представлена теми же слоями, что и стенка самой аорты. Ложная аневризма представляет собой ограниченную рубцовой тканью полость, сообщающуюся с просветом аорты. Посттравматические аневризмы аорты всегда бывают ложными и наиболее частая их локализация — перешеек аорты.
Диагностика аневризмы восходящего отдела и дуги аорты основывается на анализе клиники заболевания, осмотре больного, а также на комплексном применении неинвазивных (рентгенография грудной клетки, трансторакальная и чреспищеводная эхокардиоаортография, компьютерно-томографическая и магнитно-резонансная ангиография) и инвазивных (рентгеноконтрастная аортография) методов исследования.
Клиническая картина заболевания зависит от локализации аневризмы, ее размеров, наличия расслоения или разрыва аорты. При небольших аневризмах аорты клинических проявлений может не быть, однако у части больных возникают тупые постоянные боли, обусловленные растяжением нервных сплетений аорты и давлением аневризмы на окружающие ткани.
При аневризмах восходящей аорты больные отмечают боли за грудиной; при аневризмах дуги аорты боли чаще локализуются в груди и иррадиируют в шею, плечо и спину. Если аневризма сдавливает верхнюю полую вену, то больные жалуются на головные боли, отек лица, одышку. При больших аневризмах дуги и нисходящей аорты возникает осиплость голоса вследствие сдавления левого возвратного нерва; иногда появляется дисфагия, обусловленная сдавлением пищевода.
Нередко больные жалуются на кашель, одышку и удушье, связанные с давлением аневризматического мешка на трахею и бронхи, наличием выпота в плевральной и перикардиальной полостях. Иногда возникает затруднение дыхания, усиливающееся в горизонтальном положении. При вовлечении в процесс ветвей дуги аорты могут присоединиться симптомы хронической недостаточности кровоснабжения головного мозга.
При осмотре больных с небольшими аневризмами внешние признаки заболевания отсутствуют. При больших аневризмах корня аорты и восходящего ее отдела с компрессией верхней полой вены и правых отделов сердца выявляют одутловатость, цианоз лица и шеи, набухание шейных вен вследствие затруднения венозного оттока.
Больные, страдающие синдромом Марфана, в основе которого лежит аномалия развития соединительной ткани, имеют характерный внешний вид: высокий рост, непропорционально длинные конечности и паукообразные пальцы, кифосколиоз, воронкообразную грудную клетку; в 50% случаев имеется вывих или подвывих хрусталика.
У больных с расслоением дуги аорты и брахиоцефальных артерий наблюдают асимметрию пульса и давления на верхних конечностях. При перкуссии нередко определяется расширение границ сосудистого пучка вправо от грудины. Частым симптомом заболевания является систолический шум, который при аневризмах восходящей аорты и дуги аорты выслушивается во втором межреберье справа от грудины.
Он обусловлен турбулентным характером кровотока в полости аневризматического мешка и дрожанием отслоенной интимы-мембраны. При аневризме, сочетающейся с недостаточностью аортального клапана, в третьем межреберье слева от грудины выслушивается диастолический шум.
Острое расслоение аорты характеризуется внезапным появлением интенсивных болей за грудиной, иррадиирущих в шею, верхние конечности, спину, лопатки, сопровождающихся повышением артериального давления и двигательным беспокойством. Подобная клиническая картина ведет к ошибочному диагнозу инфаркта миокарда.
При I и II типах расслаивающих аневризм аорты возможно развитие острой недостаточности аортального клапана с появлением характерного диастолического шума на аорте, а иногда и коронарной недостаточности вследствие вовлечения в патологический процесс венечных артерий.
Нарушение кровотока по брахиоцефальным артериям может приводить к неврологическим нарушениям (транзиторные ишемические атаки, инсульты) и асимметрии пульса и давления на верхних конечностях. По мере распространения расслоения аорты на нисходящий и брюшной отделы аорты могут появиться симптомы острого нарушения кровотока по висцеральным ветвям, по артериям спинного мозга (нижний парапарез), а также признаки артериальной недостаточности нижних конечностей.
Финалом заболевания является разрыв стенки аорты, сопровождающийся массивным кровотечением в плевральную полость или полость перикарда со смертельным исходом. Клиническая картина хронического течения заболевания мало чем обличается от таковой при нерасслаивающих аневризмах грудного и торакоабдоминального отделов аорты.
Рентгенологическим признаком аневризмы грудной аорты является наличие гомогенного образования с ровными четкими контурами, не отделимого от тени аорты и пульсирующего синхронно с ней (рис. 1).
Трансторакальная эхокардиоаортография дает возможность выявить аневризмы восходящего отдела и дуги аорты, определить их размеры, наличие фенестрации интимы и расслоения аорты, аортальной регургитации.
Чреспищеводная эхокардиоаортография позволяет еще лучше распознать патологию аортального клапана, синусов Вальсальвы, устий коронарных артерий, тубулярной части восходящей аорты, а главное — диагностировать расслоение аорты с выявлением внутренней мембраны и проксимальной фенестрации.
Компьютерная томография и магнитно-резонансная ангиография позволяют определить локализацию и размеры аневризмы, наличие расслоения аорты и внутрианевризматического тромба, дать характеристику стенки аорты (рис. 2).
Рентгеноконтрастная аортография по-прежнему является «золотым стандартом» в диагностике аневризм аорты. При грудных и особенно расслаивающих аневризмах необходимо выполнять контрастирование всей аорты (панаортография) с определением локализации аневризмы, взаимоотношения ее с магистральными ветвями, наличия фенестрации и расслоения (рис. 3).
Рис. 1. Рентгенограмма грудной клетки больного с аневризмой корня аорты и тубулярной части восходящей аорты
Рис. 2. Магнитно-резонансная анпюграмма больной с нерасслаивакнцей аневризмой восходящего отдела и дуги аорты и недостаточностью аортального клапана после ранее выполненною протезирования торакоабдоминального отдела аорты (синдром Марфана)
Рис. 3. Лортограммы у больного с расслоением аорты 1-го типа и аневризмой корпя аорты, восходящего отдела и дуги с аортальной недостаточностью 3-й степени. Четко прослеживается флотирующая интима аорты
Наличие у больного аневризмы корня аорты, восходящего отдела и дуги аорты является абсолютным показанием к хирургическому лечению. Без операции прогноз для жизни крайне неудовлетворительный, ион еще хуже, если у больного имеется расслоение аорты и недостаточность аортального клапана.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Сердечно-сосудистая система, в которой циркулирует алая жидкость (кровь), поддерживающая жизнеспособность всего человеческого организма, состоит из сердца и множества сосудов различной величины. Самым крупным из них считается аорта. Именно в аорте отмечается максимальное давление крови, и если стенки кровеносного сосуда ослабевают, становятся менее эластичными, это вызывает необратимое их перерастяжение с образованием аневризмы. Сама по себе аневризма может долго не давать знать о себе, и не мешать человеку нормально жить, но нужно знать, что в некоторых случаях может произойти расслоение или разрыв аневризмы аорты, а это уже состояние чрезвычайно опасное для жизни человека и требующее неотложной профессиональной помощи сосудистого хирурга.
В связи с вышесказанным выражение «разрыв аорты или образовавшейся на ней аневризмы» звучит устрашающе. Поэтому неудивительно, если читателя заинтересует вопрос, где находится аорта, что она собой представляет, а также что такое аневризма и какие факторы могут спровоцировать ее разрыв.
Кровеносная система человека берет свое начало ритмично сокращающемся полом мышечном органе, действующем по принципу насоса. Этот орган был назван сердцем и его назначением является обеспечение беспрерывной циркуляции крови, которая доставляет кислород и питательные вещества ко всем органам человека.
Крупные кровеносные сосуды, сообщающиеся с сердцем, делятся на артерии и вены. Первые отводят кровь от сердца, вторые ответственны за подачу крови в центральный орган кровеносной системы. Самой крупной человеческой артерией считается аорта, входящая в состав большого круга кровообращения, который снабжает кровью весь организм, в то время как малый ответственен лишь за кровоснабжение легочной системы.
Аорту, выходящая из левого желудочка сердца и являющаяся своеобразным его продолжением, можно сравнить со шлангом насоса. Эта крупная артерия имеет большую длину и простирается вдоль всего тела человека.
Принято различать 3 основных отдела аорты:
- восходящий (берет свое начало в левом желудочке сердца и дебютирует с расширенной части, называемой луковицей),
- дуга аорты (начинается где-то на седьмом сантиметре сосуда, имеет выгнутую форму),
- нисходящий (в районе 4 грудного позвонка дуга переходит в прямую линию).
Восходящий отдел аорты спрятан за легочным стволом – артерией, начинающей малый (легочный) круг кровообращения, и покрыт околосердечной сумкой (перикардом). Диаметр артерии в этой части порядка 2,5-3 см.
В области соединения второго реберного хряща и грудины (основная кость грудной клетки) аорта сужается до 2 см и приобретает вид дуги, поворачивая немного влево и назад. Доходя до четвертого грудного позвонка она оббразует небольшой перешеек, после чего ее расположение становится практически вертикальным.
Нисходящая часть аорты в свою очередь делится на 2 отдела:
- грудной отдел, который расположен в грудной полости в заднем средостении,
- брюшной отдел, который считается продолжением грудного и начинается на уровне 12 грудного позвонка.
Начальный отдел грудной аорты находится в передне-левом расположении от пищевода. Далее в области 8 позвонка она огибает пищевод с левой стороны и устремляется вниз вдоль задней стенки пищевода.
Началом брюшного отдела считается аортальное отверстие диафрагмы. Ныряя в это отверстие аорта тянется до 4 поясничного позвонка.
По ходу пролегания аорты от нее отходят ветви различной величины – артерии. В восходящем отделе это правая и левая венечные артерии. В области дуги аорты берут свое начало:
- плечеголовый ствол, который в свою очередь делится на правые сонную и подключичную артерии,
- левые общая сонная и подключичная артерии.
Нисходящая часть делится на грудной отдел, в котором начинаются межреберные, трахеальные и многие другие виды артерий, и брюшной. Из брюшного отдела выходят:
- чревной ствол, который спустя пару сантиметров делится на левую желудочную, общую печеночную и селезеночную артерии,
- брыжеечные кровеносные сосуды, отвечающие за кровоснабжение кишечника и поджелудочной железы,
- низкая диафрагмальная артерия, питающую диафрагму и надпочечники,
- надпочечниковая артерия,
- поясничные артерии,
- почечная артерия.
В области 4-5 поясничного позвонка брюшная часть аорты делится на 2 части (происходит ее бифуркация): правую и левую общие подвздошные артерии, продолжением которых является бедренные артерии.
Ослабление стенок крупных кровеносных сосудов, испытывающих максимальное давление крови, может произойти на любом из участков аорты или отходящих от нее артерий. Перерастяжение стенок аорты приводит к тому, что в этом месте они становятся более слабыми и склонными к разрыву. Разрыв аневризмы аорты или отходящих от нее артерий опасен в любом случае. Но прогноз в этом случае зависит от множества факторов: расположения аневризмы, ее формы и размера, степени повреждения артериальных стенок.
Аневризмой аорты и других крупных артерий принято называть участок, на котором сосуд претерпевает патологическое изменение формы и размера. На этом участке образуется необычное расширение с увеличение просвета артериального сосуда. Диагноз аневризмы ставят в случае увеличения просвета сосуда в 2 и более раз.
Различают веретенообразные и мешотчатые аневризмы. О веретенообразной форме говорят, когда наблюдается диффузное выпячивание стенок артерии по всему ее диаметру. Мешотчатая форма аневризмы характеризуется появлением такого выпячивания на ограниченном участке сосуда и его форма напоминает мешочек, выпирающий сбоку артерии.
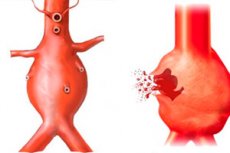
Аорта, как и все кровеносные сосуды, имеет трехслойную стенку. Под давлением крови при наличии факторов риска повреждения аорты могут разорваться как отдельные слои сосуда, так и все 3 слоя. В первом случае говорят о расслаивании аорты. Обычно такая ситуация наблюдается на месте аневризмы и аневризму называют расслаивающейся.
Аневризма – это патологическое выпячивание стенок аорты, которое может быть как приобретенным, так и врожденным. Причинами приобретенной аневризмы становятся:
- воспалительные патологии сосудистой стенки, вызванные инфекционным фактором (аортит, который развивается на фоне сифилиса, туберкулеза, послеоперационных инфекций),
- дегенеративные изменения тканей аорты (атеросклероз сосудов, дефекты строения аортальной стенки, возникшие после операций на сосудах),
- медионекроз аорты (патология, причины которой неизвестны, проявляется в образовании кистозных полостей (некротические очаги) во внутреннем слое аортальной стенки),
- механические повреждения и травмы крупнейшего кровеносного сосуда
Врожденные аневризмы могут возникать при таких наследственных патологиях, как синдром Марфана, синдром Элерса-Данлоса, врожденный дефицит эластина и других патологиях соединительной ткани, из которой и состоят кровеносные сосуды.
Нужно сказать, что риск появления аневризмы выше у людей с повышенным артериальным давлением (артериальной гипертензией) и наследственной предрасположенностью. В группе риска находятся курильщики, поклонники спиртных напитков. Что касается половых предпочтений, то данная патология более свойственна мужчинам. И чаще всего обнаруживается у людей старшего возраста (60 и более лет).
Сама по себе аневризма небольших размеров может не напоминать о себе, пока она не увеличится и начнет сдавливать близлежащие органы. Тогда человек начинает испытывать боли разной интенсивности плюс появляются симптомы, указывающие на сбои в работе сдавливаемых органов. Если аневризма располагается в грудной области, появляются кашель и затрудненное дыхание, голос становится сиплым, а боль имеет локализацию в области грудины, спины, шеи. При брюшном расположении аневризмы человек ощущает боли в области эпигастрии, а также ощущение сильного вздутия живота, тошноту. Его могут мучить отрыжка, нарушения мочеиспускания, запоры.
Это неприятное, но не самое опасное состояние. Наибольшую опасность представляет разрыв аневризмы аорты. А ведь в этом месте стенки сосуда оказываются наименее прочными, поэтому нарушение целостности аорты происходит обычно именно на таких участках. Это осложнение аневризмы считается смертельно опасным и лечится строго хирургическим путем.
Считается, что разрыву аорты в области грудной клетки предшествует расслоение стенок сосудов, когда разрыву подвергаются лишь внутренние слои. А вот в брюшной части аорты разрывы в большинстве случаев происходят неожиданно, при этом повреждаются все 3 слоя аортальной стенки. При этом происходит сильное кровотечение, и пациенты в подавляющем большинстве случаев умирают. Можно сказать, что аневризма брюшной аорты потенциально очень опасное состояние, которое требует лечения даже не ранних стадиях развития.

По статистике, чаще всего образуются веретенообразные аневризмы. Причем, в 37 процентах случаев такие выпячивания возникают в брюшной части кровеносного сосуда. Немного реже аневризму диагностируют на восходящей части аорты (порядка 23 процентов). Патологические участки на дуге и нисходящей ветви самой большой артерии выявляются менее чем в 20% случаев. Намного реже аневризму диагностируют в области паховой и бедренной артерий.
Разрыв расслаивающейся аневризмы аорты диагностируется намного чаще, чем повреждение аневризмы, целостность стенок которой не нарушена. Понятно, что трехслойная стенка способна выдерживать более высокие нагрузки, чем та, у которой повреждены внутренняя или одновременно внутренняя и средняя оболочки. У расслаивающейся аневризмы, представляющей собой неполный разрыв стенки аорты, риск разрыва максимальный, а прогноз наихудший.
Наиболее опасным считается разрыв аорты в брюшном отделе, который имеет более тяжелое течение и определенные трудности в диагностике.

Факторами риска разрыва аневризмы любого крупного сосуда можно считать:
- атеросклероз сосудов, ведь образование на стенках артерий холестериновых бляшек делает их менее эластичными,
- высокое артериальное давление, которое становится причиной образования аневризмы, а впоследствии еще более увеличивает напряжение на этом участке,
- физиологические возрастные изменения, т.е. износ различных тканей организма,
- врожденные заболевания соединительной ткани, вследствие чего наблюдается ее недоразвитие, а значит, она не может качественно выполнять возложенные на нее функции,
- воспалительные патологии сосудов, которые дополнительно ослабляют внутренние ткани сосудистой стенки (прогрессирующий сифилис, например, может провоцировать развитие хронического воспалительного процесса в артериях, а это повышает риск повреждения стенок при малейшем их напряжении),
- повышенное тромбообразование, ведь более твердый тромб будет оказывать на стенку аневризмы более высокое давление, чем жидкая кровь (а тромбы буквально затягиваются в полость аневризмы, где впоследствии накапливаются, уменьшая просвет и увеличивая давление на слабые стенки)
- алкоголизм и табакокурение (эти вредные привычки создают высокую нагрузку на сердце, повышают давление и соответственно могут стать фактором риска разрыва стенок сердца и сосудов)
- аутоиммунные и эндокринные заболевания, приводящие к быстрому разрушению сосудов (наиболее часто разрывы аорты случаются у больных сахарным диабетом, особенно если патология сочетается с атеросклерозом сосудов, что свойственно диабету).
Нужно сказать, что любые повышенные нагрузки на сердце могут спровоцировать разрыв стенок аорты. Такое негативное влияние на работу сердца могут оказывать:
- сильные переживания и стрессы,
- чрезмерные физические нагрузки (в случае аневризмы зачастую достаточно даже умеренных, немного повышающих напряжение сосудов, чтобы произошел их разрыв в слабом месте),
- беременность и роды (в этом случае повышенные нагрузки испытывает не только сердце, но и другие органы женщины, поэтому будущие мамы с сердечно-сосудистыми патологиями находятся на отдельном учете, при этом аневризма может образоваться как до зачатия, так и в последние месяцы и дни беременности, а разорваться в момент родов),
- лишний вес, ожирение, гиподинамия, которые негативно влияют на сердце и сосуды, постепенно ослабляя их.
- травмы грудной клетки и брюшины (так разрыв аневризмы аорты довольно часто происходит при ДТП в результате резкого удара о рулевую колонку или в момент драки, когда удар приходится в зону прохождения различных участков аорты). Если удар сильный, то разорваться может даже неповрежденный участок сосуда. При этом повреждаются обычно все 3 слоя аорты, что приводит к гибели пострадавшего.

Считается, что появление очага патологического растяжения стенки кровеносного сосуда само по себе является одним из основных факторов риска разрыва аорты, ведь в этом месте ткань становится более тонкой и менее эластичной, поэтому может разорваться при любом увеличении давления на нее. Понятно, что причины разрыва аорты будут тесно связаны с факторами, вызывающими появление самой аневризмы, чаще всего возникающей в зоне повышенного напряжения стенок сосуда.
Почему же образуются патологические очаги, которые впоследствии становятся фактором риска разрыва стенок аорты? В основе патогенеза этого процесса лежит многофакторность. Воспалительные и дегенеративные процессы в тканях, образование на стенках холестериновых бляшек, травматические повреждения вызывают патологические изменения в структуре сосудистой стенки.
Структурные и геометрические изменения волокон коллагена и эластина, из которых состоит сосудистая оболочка, приводит к незаметному со стороны разрушению стенок артерий, поэтому неудивительно, что растягиваясь, они не могут вернуться в нормальное положение. При этом однажды нарушенная форма стенки не подлежит естественному исправлению, но вполне может прогрессировать, т.е. размер аневризмы может постепенно увеличиваться, а чем больше площадь повреждения сосуда, тем выше риск его разрыва, и тем труднее спасти пациенту жизнь.
Диаметр аневризмы прямо пропорционален давлению на стенки сосуда и разрывной силе. При диаметре аневризмы менее 5 см риск разрыва стенок приближается к 1%, в то время как семисантиметровая аневризма повышает риск разрыва тканей до 30 и более процентов.

Нужно сказать, что о такой патологии, как аневризма аорты человек может долгое время даже не догадываться, ведь выраженная симптоматика заболевания обычно появляется, когда патологический участок достигает уже больших размеров и начинает оказывать негативное влияние на работу других органов. Но вот разрыв аневризмы не может протекать бессимптомно.
Первыми признаками разрыва аневризмы считают боли высокой интенсивности. Правда локализация болей может отличаться в зависимости от места расположения аневризмы. Разрыв аневризмы грудной аорты будет дебютировать приступами боли в районе грудины, при этом симптом может иррадировать в спину, плечи или шею, намного реже в область живота, верхних и нижних конечностей.
Подобная ситуация наблюдается и при разрыве аневризмы восходящей аорты, ее дуги или нисходящего участка.
Чаще всего в этом случае речь идет не о полном разрыве, а о расслаивающейся аневризме, симптомами которой считаются:
- мигрирующие боли (болевой синдром с трудно определяемой локализацией, вызванный кровоизлиянием в просвет между оболочками аорты), они наблюдаются по ходу образования гематомы),
- тахикардия (учащенный пульс, причем он отличен на верхних и нижних конечностях),
- колебание артериального давления в сторону повышения, а затем понижения,
- симптомы неврологического характера, вызванные ишемией головного и спинного мозга (ослабление мышц половины тела, снижение чувствительности или паралич конечностей), нарушения сознания, головокружения, поражение периферических нервов,
- появление одышки,
- хрипловатый голос,
- сильная слабость и потливость,
- бледный или синюшный цвет кожи,
- образование отеков и т.п.
В тяжелых случаях вытекания крови за пределы аорты возможно развитие гемоперикарда, ишемии миокарда, сердечной недостаточности, тампонады сердца.
Если расслоение аневризмы произошло в области нисходящей части грудной или в брюшной части аорты, возможно появление симптомов острой почечной недостаточности, ишемии органов пищеварения или нижних конечностей.
Разрыв аневризмы брюшного отдела характеризуется абдоминальными болями. Клиническая картина данной патологии характеризуется симптомами острого живота: сильными болевыми ощущениями в этой области и напряжением брюшной стенки. Чаще всего речь идет о полном разрыве оболочек аорты с характерными для него симптомами:
- появление острой, нестерпимой боли в эпигастрии (если разрыв произошел в грудной части аорты, локализация боли будет иная),
- сильные головокружения вплоть до потери сознания и комы,
- тошнота с приступами рвоты,
- пересыхание слизистых рта,
- синюшный цвет кожи,
- пульс слабый, нитевидный,
- холодный пот,
- тяжелое прерывистое дыхание,
- частота сердцебиения повышена,
- наблюдается резкое снижение АД, возможно наступление коллапса.
На интенсивность и локализацию симптомов разрыва аневризмы аорты оказывает влияние расположение места нарушения целостности тканей и размер образовавшейся гематомы. Забрюшинный разрыв аорты характеризуется сильными, не проходящими болями в животе и пояснице. Чем больше размер гематомы, тем сильнее она давит на нервные стволы. Это вызывает мучительный болевой синдром, который не поддается купированию при помощи анальгетиков.
Если разрыв тканей сосуда произошел в верхней части брюшного отдела или нисходящей части грудной аорты, боли могут иррадировать в сердце, напоминая клиническую картину разрыва аневризмы сердца. Распространение гематомы в область малого таза будет вызывать боли не только в районе поясницы, но также и в паховой области, промежности. Возможна иррадиация в бедро.
Например, разрыв аневризмы селезеночной артерии, выходящей из брюшного отдела аорты, при забрюшинном разрыве проявляется болями в левой половине живота и пояснице. Образование гематомы несколько останавливает кровотечение, но сопровождается появлением синяков на боку, животе, бедрах и паховой области (в зависимости от размера и распространенности гематомы). У пациентов отмечается снижение артериального давления и признаков анемии. Симптомы со стороны живота в этом случае выражены не столь интенсивно, что связывают с небольшим количеством вытекающей из аорты крови (не более 1 стакана).
Вытекание крови в брюшную полость сопровождается развитием коллапса, потерей сознания, холодной испариной, бледностью кожи, слабостью пульса и другими опасными симптомами, при этом болезненность ощущается во всем животе. Проникновение крови из артерии в органы ЖКТ сопровождается болями в области желудка, кишечника или поджелудочной железы. В последнем случае боль будет носить опоясывающий характер.
Симптомы внутрибрюшинного разрыва аневризмы имеют более сильную выраженность, они сопровождаются развитием геморрагического шока и проявления внутреннего кровотечения. Отмечается сильное вздутие и болезненность живота, пульс становится частым, но очень слабым, кожа бледная, покрытая холодным потом. Клиническая картина может напоминать острый аппендицит или перитонит. К тому же патологии характерен симптом Щеткина-Блюмберга, когда при надавливании и отнимании руки от живота боль усиливается.
Симптоматика внутрибрюшинного разрыва нарастает молниеносно, поэтому на диагностические мероприятия обычно не остается времени.
Если аневризма аорты разрывается в полую вену, отмечается постепенное прогрессирование симптомов: слабость, одышка, учащенное сердцебиение, боли в животе и поясничной области, отек, который распространяется на нижнюю часть туловища и ноги. В области брюшины можно легко нащупать пульсирующий участок прослушивание покажет над ним появление систоло-диастолического шума.
Разрыв аневризмы аорты или отходящих от нее крупных артерий может происходить и в двенадцатиперстную кишку или другие органы ЖКТ. В этом случае налицо симптомы желудочно-кишечного кровотечения: стул черного цвета, образованный смесью крови с желудочно-кишечным содержимым, рвота кровью, быстро наступающий коллапс (резкое падение АД). Болевой синдром с локализацией в области эпигастрии здесь не является решающим, хотя слабыми эти боли не назовешь.
Нужно понимать, что аневризма чаще всего локализующаяся в области крупных сосудов с высоким давлением крови, может образовываться и в более мелких артериях, отходящих от аорты. Так от брюшной части аорты отходят подвздошные артерии, которые плавно переходят в бедренный участок. В этой зоне аневризма возникает не столь часто, да и разрыв аневризмы бедренной артерии можно считать редкой патологией. Но такое возможно, на что указывают следующие симптомы: боли в ногах, онемение нижних конечностей, судороги, ощущение холода в ступнях и белый цвет кожного покрова стоп, появление кровоточащих язв и синяков в области передней стенки живота, паха бедра, появление слабости, снижение давления, тахикардия.
Несмотря на то, что бедренная артерия является не таким крупным кровеносным сосудом, как аорта, кровотечение в случае ее разрыва может быть достаточно сильным, на месте гематомы могу появляться очаги некроза и гангрена.
Мы уже отмечали, что разрыв аневризмы аорты может произойти в любом месте этого большого кровеносного сосуда, и от локализации разрыва зависит прогноз не только здоровья, но и жизни человека. Довольно часто врачи используют упрощенную классификацию, разделив аорту на 2 больших отдела:
- разрыв/расслоение верхнего (проксимального) или грудного отдела аорты,
- разрыв/расслоение нижнего (дистального) или брюшного отдела аорты.
Как видим, врачи рассматривают 2 виде повреждений стенки аорты, которые считаются смертельно опасными:
- полный разрыв, когда нарушается целостность всех слоев стенки сосуда и кровь вытекает за пределы артерии,
- неполный разрыв или расслоение с повреждением 1-2 внутренних слоев и проникновением крови пространство между слоями кровеносного сосуда.
Согласно классификации американского кардиохирурга Майкла Дебейки неполные повреждения стенок аорты можно рассматривать с такого ракурса:
- расслоение стенок аорты одновременно в восходящем и нисходящем отделах (генерализованая форма или тип 1)
- разрыв внутренних оболочек сосуда с локализацией преимущественно в восходящем отделе и дуге аорты (тип 2),
- расслоение, локализующееся в нисходящем отделе аорты (тип 3).
Стенфордская классификация рассматривает всего 2 типа расслоений:
- расслаивание восходящей части аорты (тип А),
- разрыв внутренних оболочек сосуда в области дуги и нисходящего отдела (тип В).
Поскольку стенка аорты состоит из трехслойной соединительной ткани, то ее разрыв рассматривают, как последовательное нарушение целостности слоев, начиная от внутреннего и заканчивая наружным, который разрывается в последнюю очередь. Нарушение внутреннего слоя приводит к тому, что кровь начинает просачиваться в пространство между ним и средним слоем. Отдельные компоненты крови и усилившееся давление начинают разрушать средний слой, который также может повреждаться, выпуская кровь далее в пространство между субэндотелием и наружной оболочкой. Расслоение усиливается и в конце концов не выдерживает наружный слой, который также как и другие разрывается, а кровь выходит за пределы аорты.
Все эти стадии идут последовательно одна за другой, но вот промежуток между ними может быть различным. Человек с расслаивающейся аортой может умереть в первые же минуты после разрыва или жить с этой патологией несколько лет.
Существует такая классификация стадий, точнее форм разрыва аорты:
- Острая форма, когда последовательная смена стадий разрыва происходит в течение первых 2 суток. Надежды на то, что человек выживет при такой форме разрыва практически нет, поскольку 9 из 10 пациентов даже не успевают доставить в больницу (смерть наступает дома или по дороге в медучреждение).
- Подострая форма. Длительность смены стадий расслоения аорты в этом случае может достигать 2-4 недель, что дает человеку некоторый запас времени, чтобы распознать болезнь и обратиться за помощью.
- Хроническая форма. В этом случае разрывы небольшие и наблюдается большой промежуток между стадиями расслоения. Процесс может длиться от нескольких месяцев до нескольких лет, что позволяет спасти человеку жизнь при помощи операции, которая необходима в не зависимости от формы болезни.
Можно сказать, что чем быстрее происходит смена стадий, тем меньше шансов у человека на жизнь. При сильном ударе в область сердца или живота, например, во время ДТП или драки разрыв аорты происходит настолько стремительно, что пострадавший может умереть в течение нескольких минут из-за сильного кровотечения.

Если сильно ударить ногу или руку, на них образуется большая гематома, которая сильно болит при надавливании и припухает из-за кровоизлияния на этом участке. Если синяк небольшой, особой опасности он не представляет, но вот большая, постепенно увеличивающаяся в размерах гематома может представлять серьезнейшую проблему, которая чревата некрозом тканей, развитием гнойных процессов под кожей, ограничением подвижности конечности.
Когда же наблюдается нарушение целостности тканей, кровь начинает сочиться наружу, и чем дольше это будет происходить, тем хуже будет самочувствие больного. Даже при небольшом кровотечении мы в первую очередь стараемся остановить кровь.
Идентичная ситуация наблюдается и при разрыве аневризмы аорты, но нужно понимать, что аорта – это не периферический сосуд, диаметр которых незначителен, и давление крови в ней намного выше. То есть речь будет идти не о небольшом кровоизлиянии, а о серьезном кровотечении, когда во внутренних полостях скапливается порядка 200 и более мл крови.
Само по себе расслоение аорты не всегда приводит к сильном кровотечению, но налицо нарушения кровообращения, которые со временем могут привести к ишемическому инфаркту миокарда или инсульту головного мозга. Дело в том, что аневризма создает условия для образования тромбов, которые в свою очередь могут закупоривать сосуды, препятствуя току крови, несущей кислород к тканям организма. А от гипоксии начинают в первую очередь страдать головной мозг и сердце. Ишемические нарушения делают ткани органов слабыми и неспособными выполнять свои функции.
Нередко происходит и закупорка более мелких сосудов, обычно отвечающих за питание и дыхание тканей нижних конечностей. Ноги начинают чаще мерзнуть, повышается риск обморожений и развития язвенных процессов.
Проникновение крови между слоями стенки аорты также вызывает некротические процессы в тканях, которые ослабляют их и приводят к разрыву, который считается довольно частым и наиболее опасным осложнением.
Проникновение крови в грудную или брюшную полость имеет свои неприятный последствия. В первом случае происходит сдавливание тканей легких и смещение органов средостения, нарастает дыхательная недостаточность, возрастает риск геморрагического шока, вызванного внутренним кровотечением. Свернувшаяся крови становится причиной развития гнойных процессов в плевре. Гемоторакс считается неотложным состоянием, способным привести к смерти пациента.
Проникновение в брюшную полость различных веществ и жидкостей, включая кровь, становится фактором риска развития там гнойно-воспалительных процессов. Перитонит – одно из наиболее опасных для жизни человека состояний, которое в краткие сроки может оканчиваться смертельным исходом. Особенно если при этом возникает сильная кровопотеря с падением давления и острыми признаками анемии. Почему внутрибрюшной разрыв аневризмы и считается наиболее опасным состоянием, которое в подавляющем большинстве случаев заканчивается смертью пациента.
Получается, что как ни крути, разрыв аневризмы аорты, не проходит бесследно и смерть человека – это дело времени, если ему не оказать своевременную помощь. И лучше если эта помощь будет оказана еще на стадии образования аневризмы, а не тогда, когда будет диагностировать разрыв ее оболочек.

Аневризма сама по себе является потенциально опасным состоянием, во много раз увеличивающим риск разрыва тканей наибольшего кровеносного сосуда. Поэтому чем раньше будет выявлен такой патологически растянутый участок стенки сосуда, тем больше шансов предотвратить ее разрыв.
Аневризма аорты – состояние, которое может быть выявлено как во время профилактического обследования (например, при бессимптомном течении), так и при обращении пациента к врачу по поводу болей в области сердца или эпигастрии во время рентгенографии грудной клетки и органов брюшной полости. Обнаружить аневризму на восходящем участке аорты можно во время проведения трансторакальной или чрезпищеводной эхокардиографии, на нисходящем – посредством доплерографии сосудов грудной или брюшной полости.
Уточнить различные параметры аневризмы помогают магнитно-резонансная компьютерная томография и аортография. Последняя хотя и считается инвазивным методом, зато позволяет обнаружить локализацию начального участка разрыва, оценить длину расслоившегося участка, различные нарушения строения сосуда, приводящие к расслаиванию тканей аортальной стенки, размеры просвета и другие диагностически важные параметры. В то время как томограмма позволяет определить направление расслоения, вовлеченность в процесс ветвей аорты, состояние аортального клапана.
Но если для диагностики обычной и расслаивающейся аневризмы аорты пациенты в большинстве случаев приходят своими ногами, то при ее разрыве человека привозит обычно уже карета скорой помощи, а диагностические мероприятия проводятся непосредственно на операционном столе.
Задача врача в этом случае как можно скорее оценить локализацию разрыва и размер гематомы, чтобы сориентироваться по поводу дальнейшей схемы лечения. В этом случае на помощь приходят компьютерная и магнитно-резонансная томограмма, ультразвуковое обследование, лапароскопия, аортография и другие доступные методы. Дело в том, что при разрыве аорты время идет на минуты, поэтому времени на перевозку пациентов в центры, оснащенные МРТ и КТ аппаратурой зачастую не остается.
Понятно, что для постановки предположительного диагноза жалоб пациента и бледности кожи будет мало. При пальпации врач может выявить пульсирующее уплотнение в области брюшины, что указывает на наличие аневризмы в брюшном отделе аорты (правда пульсация ощущается не всегда). Прослушивание звуков работы сердца покажет наличие систолических шумов в проекции расширенного участка аорты. Анализы крови будут указывать на признаки малокровия (анемии).
Инструментальная диагностика позволяет врачу визуализировать свои подозрения и оценить степень их опасности. Так, ультрозвуковая ангиография позволяет визуально оценить размеры аневризмы, место разрыва и размер гематомы вблизи прохождения аорты. При помощи спиральной компьютерной томографии можно оценить не только расположение и размер разрыва, но также ее отношение к различным артериям, отходящим от крупнейшего кровеносного сосуда, которым считается аорта, дифференцировать старую гематому от новой. На наличие разрыва будет указывать и смещение близко расположенных органов относительно аорты.
Компьютерная или магнитно-резонансная томограмма помогает не только определиться с методом лечения разрыва, но при необходимости стентирования аорты позволяет определиться с размером стента.
Нужно понимать, что далеко не все клиники снабжены оборудованием для проведения КТ или МРТ, поэтому обычно все сводится к рентгенографии и УЗИ. Если нет возможности проведения этих исследований, а верхний показатель давления (систолическое АД) не менее 90 мм рт. ст., на помощь приходят эндоскопические методики (лапароскопия), которая эффективна в случае разрыва брюшного отдела аорты. На разрыв сосуда в этом случае будут указывать обнаружение гематомы в области пролегания аорты вблизи тонкого кишечника, а также наличие крови, окрашивающей серозную жидкость к алый цвет.
Лапароскопия может оказаться полезной и в послеоперационном периоде для оценки качества проведенной операции и восстановительных процессов.
Аортография (контрастная рентгенография)– диагностический метод, применяемый в ситуациях, когда постановка диагноза вызывает определенные затруднения или врачу требуется больше информации о:
- взаимоотношении аневризмы и ветвей аорты,
- распространении патологического очага на место раздвоения (бифукации) дистального отдела сосуда и ее перехода в подвздошные артерии,
- для уточнения характера повреждений отходящих от аорты ветвей,
- для выявления такой редкой патологии, как аортокавальные свищи.
Нужно сказать, что разрыв аневризмы аорты диагностически довольно сложная ситуация. С одной стороны нужно действовать быстро, ведь потраченное на диагностику время может стоить человеку жизни, но с другой стороны симптомы патологии могут напоминать множество других заболеваний, причем клиническая картина может заметно меняться в зависимости от локализации места разрыва, его размера и характера.

Наибольшую сложность представляет собой дифференциальная диагностика разрыва аневризмы брюшной аорты. Характерные для него симптомы острого живота могут наблюдаться при панкреонекрозе, остром холецистите, аппендиците, перитоните, вызванном прободением язвы желудка или разрывом слепой кишки и т.д. Боли в пояснице, характерные для разрыва аорты в брюшном ее отделе, являются также признаками острых заболеваний почек и мочеполовых тупей, радикулита, опоясывающие боли характерны для обострений панкреатита. Симптомы внутреннего кровотечения требуют дифференциации аортального кровотечения от желудочно-кишечного.
Предположительным диагнозом в этом случае может явиться «острая непроходимость бифукации аорты и отходящих от нее ветвей, питающих нижние конечности». В принципе, тромбоз сосудов, вызывающих непроходимость, вполне возможен, но если обращать внимание лишь на этот момент, вызывающий ишемию нижних конечностей, то можно вовремя не заметить намного большую опасность, заключающуюся в разрыве аорты.
Если речь идет о расслоении или разрыве аорты в грудном отделе, то ее признаки, такие как кашель и затрудненное дыхание, могут вводить врача в заблуждение, напоминая симптомы воспалительных заболеваний дыхательных путей. Таким образом пациент может обследоваться у терапевта или пульмонолога в то время, как у него налицо кардиологическая проблема.
Подобные ошибки и промедление в постановке окончательного диагноза довольно часто оборачивается трагическими последствиями. При этом вина врачей не столь велика, как кажется. Опасная патология со столь спорными проявлениями подчас вызывает затруднения в диагностике даже у опытных клиницистов с многолетним стажем, не говоря уже о фельдшерах и терапевтах, не имеющих подобных знаний.

Разрыв аневризмы аорты – это состояние, требующее неотложной помощи, и будет большой удачей, если человека удастся доставить в больницу живым. Как бы там ни было, врачи всегда надеются на лучшее. Борьба за жизнь больного начинается уже в карете скорой помощи и на приемном покое, где определяются резус-фактор и группа крови, показатели гемостаза, устанавливаются катетеры в область центральной вены и мочевого пузыря.
Если даже опытный врач не всегда может точно поставить диагноз и оценить на глаз степень опасности данной патологии, то что уж говорить о людях, не посвященных в вопросы медицины. Тем не менее, больным с разрывов аорты, вблизи которых может оказаться такой непосвященный человек, остается рассчитывать лишь на него и от правильности действий по оказанию первой помощи пострадавшему будет зависеть жизнь пациента.
То же нужно делать, если появились симптомы, которые входят в состав клинической картины разрыва аневризмы аорты и представляющие опасность для жизни? В первую очередь, не нужно паниковать или пытаться сравнивать эти симптомы с проявлениями других заболеваний в надежде на лучшее, предполагая, что это обострение болезней ЖКТ или дыхательной системы. Бледность кожи, резкое падение артериального давления, нитевидный пульс, нарушения дыхания и внезапно возникшие сильные боли разной локализации – это вовсе небезопасные симптомы, расшифровка которых является делом специалиста. Поэтому в любом случае при их появлении нужно:
- Немедленно вызвать карету «скорой помощи», не забыв упомянуть о чрезвычайно тяжелом состоянии больного и подозрении на острую сердечно-сосудистую патологию (в этом случае должна приехать реанимация, причем, в краткие сроки).
- Если у человека ранее была диагностирована аневризма, то обязательно нужно сказать оператору скорой помощи, а затем и фельдшеру об этом диагнозе.
- Необходимо также обеспечить свободный доступ врача в подъезд и квартиру (в дом), чтобы помощь подоспела как можно раньше.
- Пациента необходимо срочно уложить на ровную горизонтальную поверхность, немного приподняв голову по отношению к ногам.
- Одежда на пострадавшем не должна пережимать грудную клетку и брюшную полость: нужно расстегнуть ворот и верхние пуговицы рубашки (при необходимости можно расстегнуть одежду полностью или снять ее), попустить корсет или ремень.
- У больного может наблюдаться психическое и двигательное возбуждение, поэтому нужно постараться удержать его от лишних движений и обеспечить неподвижное положение, что повлияет на интенсивность кровотечений, ведь именно сильное кровотечение зачастую и становится причиной смерти больного.
- Нарушение кровообращения, вызванное разрывом аорты, приводит к тому, что ткани недополучают кислород, поэтому для снижения симптоматики кислородного голодания нужно повысить содержание кислорода в крови при помощи доступа свежего воздуха в помещение, где находится больной (это также облегчит дыхание пострадавшего).
- Первой мыслью у многих при нарушении здоровья является желание облегчить состояние больного при помощи таблеток, но поскольку диагноз болезни неизвестен трудно сориентироваться с лекарственными препаратами для оказания первой помощи. Давать препараты о давления, анальгетики, слабительные и другие средства не рекомендуется. Наилучшим вариантом, помогающим уменьшить боль при острых сердечно-сосудистых патологиях, является таблетка нитроглицерина под язык.
- До приезда скорой помощи нельзя давать больному какию либо пищу и питье.
- Возникновения сильных болей, особенно в области сердца и нижней части живота часто является поводом для паники у самого пациента. В этом случае нужно постараться успокоить человека, ведь переживания могут лишь повышать давление в сердце и сосудах, что увеличит силу кровотечения.
Поскольку мы не знаем точно, с чем именно имеем дело, лучше не предпринимать никаких иных попыток помочь больному. Единственное, что мы можем сделать, это обеспечит ему постельный режим и покой, а лечением пострадавшего и поддержанием его жизненных функций должны заниматься специалисты, тем более, что лечение разрыва аневризмы оперативное, ведь из такого крупного сосуда, идущего непосредственно от сердца, под давлением может вытекать большое количество крови и остановить этот процесс при помощи лекарств невозможно.
По прибытии в медучреждение пациента зачастую практически сразу отправляют в палату интенсивной терапии, где в сжатые сроки проводятся диагностические мероприятия, позволяющие разработать эффективную схему лечения пострадавшего, оцениваются функции жизненно важных органов: сердца, почек, легких. Наряду с диагностикой проводится измерение различных параметров: артериального давления, ЧСС, температуры тела, силы и частоты дыхания и т.д. При необходимости сразу же подключают аппараты жизнеобеспечения.
Выбор методик лечения разрыва аневризмы аорты у врачей невелик. Это либо внутриполостная операция, либо эндопротезирование (стентирование) аорты, что в любом случае является операцией. Увы, традиционное медикаментозное и физиотерапевтическое лечение в этом случае остаются бессильны.
Внутриполостная операция предусматривает вскрытие грудины или брюшной полости (в зависимости от расположения места разрыва), удаление той части аорты, где произошло нарушение целостности стенки сосуда (резекция аневризмы), установку на этом участке синтетического протеза. Это довольно распространенная операция, с особенностями которой хорошо знакомы кардиохирурги (нужно понимать, что операцию на крупных сосудах может проводить лишь специалист, т.е. сосудистый или кардиохирург).
Но подобные операции имеют множество недостатков: низкая выживаемость в связи с большой травматичностью вмешательства и высоким риском развития всевозможных осложнений. Дело в том, что большинство пациентов с разрывом аорты имеют дополнительно другие проблемы со здоровьем сердечно-сосудистой системы. Это ишемия миокарда, нарушения мозгового кровообращения, аритмии, артериальная гипертензия, атеросклероз сонной артерии и т.п., которые могут стать фактором риска развития всевозможных осложнений и даже явиться противопоказанием к операции. Врачу приходится оценивать риск проведения подобной операции, и зачастую он чрезвычайно высок, приводя к летальному исходу.
В отличие от полостной операции эндопротезирование считается малотравматичным методом проведения оперативных действий, что делает возможным его проведение у пациентов с болезнями сердца и сосудов. В этом случае применяют чрезсосудистое введение протезов (стентов), укрепляющих сосудистые стенки и заменяющих ткани поврежденного участка. Обычно стент вводят в области бедренной артерии под местной анестезией, которая переносится намного лучше, чем общий наркоз, необходимый при внутриполостной операции. Стент-граф вводят с сложенном состоянии посредством проводящей системы, которая после раскрытия стента на месте разрыва удаляется. Проводят эндопротезирование под контролем рентгена.
Первой и основной задачей операции на аорте является остановка внутреннего кровотечения, которая может проводиться различными способами:
- наложением на артерии специальных зажимов,
- введением в артериальное русло специального баллонного катетера,
- компрессионное сжимание аорты и т.д.
Если нет возможности провести срочную операцию, а промедление смерти подобно, проводят пневматическую компрессию тела, что позволяет выиграть от 2 до 5 часов времени.
Но лишь остановить кровотечение оперативным путем мало. Нужно также восстановить целостность аорты и нормальный ток крови в ней, что и помогают сделать синтетические протезы. Кроме этого нужно убрать симптомы болезни: снять болевой синдром, нормализовать артериальное давление, провести профилактические мероприятия по предупреждению почечной недостаточности и некоторые другие мероприятия, позволяющие улучшить состояние пациента и ускорить восстановление после операции.

Несмотря на большой опыт сосудистых хирургов и широко применяемые малотравматичные методы лечения разрыва аневризмы аорты, успешными такие операции являются далеко не всегда. Случается, что пациент умирает просто на операционном столе либо уже после проведения операции. Особенно неблагосклонна статистика к людям старшего возраста и тем, кто имеет заболевания сердечно-сосудистой системы.
Восстановление и реабилитация после разрыва аневризмы аорты может протекать по-разному. В зависимости от вида операции пациент должен находиться в стационаре определенное время. После внутриполостного вмешательства обязательно пребывание в стационаре в течение 2 недель, а после стентирования сосудов больной может вернуться домой уже спустя 2-3 суток. После традиционного вмешательства послеоперационный период затягивается на срок до 14 дней, после чего пациент может быть выписан домой, но лишь в случае удовлетворительного состояния протеза после снятия швов. А вот эндопротезирование предусматривает сокращение до 14 дней всего периода реабилитации.
Неприятными последствиями после операции, вынуждающими больного оставаться в стационаре под контролем врача, считаются:
- подтекание крови в области наложения швов,
- закупорка сосудов тромбами,
- воспаление тканей в области операционных швов,
- отек легких,
- дистальная миграция (смещение) стента,
- нарушение проходимости протеза,
- перекрывание тентом почечных артерий,
- нарушение мочевыделения (плохой прогностический признак, свидетельствующий о прогрессирующей почечной недостаточности, которая опять же может стать причиной смерти пациента).
Осложнения при эндопротезировании возникают значительно реже, чем при полостной операции (не более, чем в 20% случаев). Чтобы пациента можно было выписать из больницы домой, данные рентгенологических и лабораторных исследований должны быть в норме.
После выписки из больницы пациент обязан ежемесячно проходить осмотр кардиолога, а при необходимости посещать врача при любых необычных симптомах. Это необходимое условие нужно соблюдать в течение первого года.
Чтобы избежать возможных осложнений человеку придется постоянно контролировать уровень артериального давления и при его повышении принимать антигипертензивные средства, избегать больших физических нагрузок и стрессовых ситуаций, правильно питаться. В движении врачи пациентов не ограничивают, но переутомление в этом случае недопустимо, а устают больные очень быстро даже от обычной простейшей работы по дому.
Если в последующем пациент, перенесший разрыв аневризмы аорты, будет направлен на операцию по поводу любых других органов, включая стоматологические операции, требуется прохождение курса антибиотикотерапии, предупреждающего различные осложнения, прием гипотензивных препаратов и антикоагулянтов, которые будут препятствовать образованию тромбов.
Профилактикой разрыва аневризмы аорты до операции можно назвать своевременное лечение возникающих сердечно-сосудистых заболеваний, отказ от вредных привычек, профилактические медосмотры.
Поскольку в 90% случаев образования аневризмы аорты виноват атеросклероз сосудов, избежать столь опасной патологии можно проводя профилактику атеросклероза: соблюдение диеты, которая включает минимальное количество жиров и вредного холестерина, умеренные, но регулярные физические нагрузки, отказ от курения и употребления спиртных напитков, применение народных рецептов для очистки сосудов от холестериновых бляшек.
Если аневризма была выявлена человек должен регулярно посещать кардиолога, который будет контролировать состояние больного, назначая необходимые исследования (например, доплерография или дуплексное сканирование сосудов). Теперь придется постоянно контролировать уровень артериального давления и холестерина в крови.
В случае если человек узнал об аневризме лишь во время ее разрыва или просто проигнорировал требования профилактики разрыва аневризмы аорты, избежать операции уже не удастся. Но даже после операции пациенту придется соблюдать определенные требования, которые станут профилактикой рецидива болезни, ведь причина образования аневризмы оперативным путем не удаляется:
- полный отказ от вредных привычек (курение, употребление алкогольных напитков),
- щадящий режим в течение не менее 1 месяца после операции (ограничение физической нагрузки, избегание эмоциональных переживаний и нервного перенапряжения),
- поддержание веса в пределах возрастной нормы,
- регулярное измерение артериального давления (2 и более раз в день) и его снижение, если показатели превышают 130/85 мм рт.ст.,
- правильное питание (дробный режим питания, пища должна быть достаточно измельченной, строгий подбор продуктов и блюд).
Что касается рациона пациентов после операции на аорте. Им запрещены острые, жареные блюда, продукты, содержащие животные жиры, жирные сорта мяса и рыбы, наваристые бульоны, субпродукты, крепкий чай и кофе, какао и шоколад в больших количествах. Под запрет попадают и продукты, вызывающие повышенной газообразование (бобы и бобовые, свежая и квашеная капуста, белый хлеб и т.д.), а также газированные напитки.
Количество соли в блюдах должно быть ограничено до 4-5 г в день, количество выпиваемой воды – до 1 литра в сутки. А вот продукты, оказывающие слабительный эффект пойдут таким людям на пользу. Особенно полезными считаются курага и чернослив, которые хорошо сочетать с семенами льна.
В течение полугода после операции физическая активность должна быть невысокой, но и гиподинамии стоит избегать. Если врач позволяет, спустя 4-5 месяцев после лечения можно практиковать оздоровительную ходьбу, плавание, небыстрый бег. Лучше начинать занятия под контролем специалистов в рамках реабилитационных программ.
Стоит ограничивать и подъем тяжестей. Максимальный вес поднимаемых предметов – 5 кг, в противном случае не избежать повышения давления или нарушения швов.
Теперь человеку придется быть особенно осторожным, ведь повторное образование и разрыв аневризмы аорты он может попросту не пережить. Летальность даже первых операций очень высока, а что уж говорить про подобные вмешательства в работу ослабленного болезнью и ее лечением организма.

Разрыв аневризмы аорты – патология, которая без профессионального лечения не оставляет пациентам шансов на жизнь. Никакие таблетки, народные рецепты, физиотерапия не в силах помочь в такой ситуации. Лишь своевременная остановка кровотечения и операция по протезированию сосуда дают человеку надежду, хотя и она очень слаба. Порядка 90 процентов пациентов, переживших полостную операцию, умирают в ближайшее время. Прогноз после стентирования сосудов более благоприятный, хотя впоследствии могут потребоваться дополнительные операции (стент имеет ограниченный срок, в течение которого он может хорошо выполнять свои функции).
Нужно сказать, что операция на аорте позволяет 50% пациентов прожить еще порядка 5 лет и более, что также немаловажно. Но даже при отсутствии осложнений сразу после операции, могут возникать отдаленные последствия, такие как:
- тромбообразование и закупорка тромбами сосудов,
- образование свищей в кишечнике (такое возможно поле операции на брюшном отделе аорты),
- нагноение тканей в области протеза,
- ухудшение половой функции и работы мочевыделительной системы.

источник