ограниченное расширение просвета аорты, возникающее вследствие выпячивания ее измененной стенки.
Грудного отдела аорты. Брюшного отдела аорты. Мешковидные. Веретенообразные. Врожденные заболевания стенки аорты. Болезнь Морфана, Синдром Элерса-Данлоса, фиброзная дисплазия Приобретенные заболевания стенки аорты. Специфические и неспецифические аортиты. Дегенеративные заб-я аорты — атеросклероз. Механические и идиопатические заб-я.
Расслоение аневризмы – разрыв или подрыв интимы аорты с выходом крови в подинтимальное пространство с отслоением интимы в устье отходящих сосудов. Разрыв аневризмы – полный разрыв всех стенок аорты с выходом крови за пределы аорты.
I тип – аневризма проксимального сегмента с вовлечением висцеральных ветвей. II тип – инфраренального отдела аорты до ее бифуркации. III тип – с вовлечением бифуркации аорты и подвздошных артерий. IV тип – тотальное поражение аорты.
Тупая ноющая боль у 85% пациентов. Пульсирующее опухолевидное образование у 95% больных. Наличие систолического шума над этим образованием.
1 – в брюшную полость. 2 – в забрюшинное пр-во. 3 – в нижнюю полую вену. 4 – в 12-ти перстную кишку.
Объективный осмотр больного. Рентгенологическое обследование грудной и брюшной полости. УЗИ аорты. Компьютерная томография аорты. Ангиография аорты.
Болевой синдром. Наличие пульсирующего образования в животе, резко болезненного при пальпации. Гипотензия. Нарушение кровообращения в нижних конечностях. Олиго-анурия.
Наличие аневризмы аорты является абсолютным показанием к направлению в специализированное сосудистое отделение для оперативного лечения. ПРОТИВОПОКАЗАНИЕМ к операции служат: Острый инсульт. Острый инфаркт миокарда. Анурия более 6 часов Агональное состояние больного.
Группы наблюдавшихся лиц Живы в течении пяти лет Средние показатели, ( % ) Колебания ( % ) Здоровая популяция 81 — Больные с АБА без хирургического лечения 29 17 – 36 Больные с АБА с хирургическим лечением 51 47 – 58
Март 1951г Dubost – выполнил первую успешную резекцию аневризмы с замещением дефекта аорты гомотрансплантатом. В СССР первую успешную операцию произвел в 1959г. В.А.Жмур.
Доступ к аорте: Полная срединная лапаротомия. Забрюшинный доступ. Резекция аневризмы бр.аорты. Протезирование аорты: Аорто-аортальное протезирование. Аорто-биподвздошное протезирование. Аорто-бифеморальное протезирование.
Вскрыта стенка брюшной аорты, видны тромбы в полости аневризмы. Выполнено аорто-биподвздошное протезирование
Летальность зависит от формы аневризмы: осложненная или неосложненная. При операции в плановом порядке летальность составляет ниже 10%. Она зависит от сопутствующих заболеваний (ИБС, гипертензии), длительности и травматичности операции, от величины кровопотери. При осложненных аневризмах летальность составляет от 40% до 60%. Она обусловлена пожилым возрастом больных, кровопотерей до операции, шоком и сопутствующими заболеваниями.
Заболевание Всего больных 1 группа 2 группа 3 группа ИБС 121 2 112 7 Артериальная гипертензия 134 15 111 8 Окклюзионные поражения артерий нижних конечностей 90 16 72 3 Заболевания почек 74 2 63 9 Заболевания легких 112 19 95 8 Поражение ветвей дуги аорты 28 12 15 1 Язвенная б-нь желудка и 12-типерстной кишки 25 3 21 1 Сахарный диабет 9 1 6 2
Показатель Показатель Курение ++ Диастолическое АД + Отсутствие окклюзионного поражения артерий + Отношение диаметра АБА к диаметру аорты на уровне верхней брыжеечной артерии 2.7 ++ Диаметр АБА 5 см. +/- — Операции на органах брюшной полости +/- — Хронические обструктивные заболевания легких ++ Усиление болевого с-ма ++ Увеличение АБА более чем на 5 мм в течении 6 мес. ++ Веретенообразная форма АБА + + — малая вероятность разрыва, +/- — вероятность разрыва не доказана, ++ — большая вероятность разрыва
Основная задача врача заключается в раннем выявлении аневризм аорты. Для диагноза достаточно провести обычное клиническое обследование больного: пальпацию, аускультацию. Рентгенологическое исследование, ультразвуковое сканирование и рентгенконтрастная ангиография подтверждает диагноз. Оперированные больные возвращаются к нормальной жизни и живут так же долго, как все люди их возраста.
источник
Эндоваскулярное стентирование аневризм брюшной аорты С.Д.Чернышев, Э.М.Идов, Б.В.Фадин, И.Г.Лещенко Центр сердца и сосудов им. М.С.Савичевского ГУЗ «СОКБ. — презентация
Презентация была опубликована 5 лет назад пользователемНина Панкрашкина
Презентация на тему: » Эндоваскулярное стентирование аневризм брюшной аорты С.Д.Чернышев, Э.М.Идов, Б.В.Фадин, И.Г.Лещенко Центр сердца и сосудов им. М.С.Савичевского ГУЗ «СОКБ.» — Транскрипт:
1 Эндоваскулярное стентирование аневризм брюшной аорты С.Д.Чернышев, Э.М.Идов, Б.В.Фадин, И.Г.Лещенко Центр сердца и сосудов им. М.С.Савичевского ГУЗ «СОКБ 1» г. Екатеринбурга
2 Под аневризмой брюшнойаорты понимают увеличение ее диаметра более чем в 2 раза в сравнении с нормой или локальное выбухание ее стенки. В среднем диаметр брюшного отдела аорты, в норме, равен мм (Покровский 1979 г.), следовательно диаметр аорты более 4 см считают аневризмой. Под аневризмой брюшнойаорты понимают увеличение ее диаметра более чем в 2 раза в сравнении с нормой или локальное выбухание ее стенки. В среднем диаметр брюшного отдела аорты, в норме, равен мм (Покровский 1979 г.), следовательно диаметр аорты более 4 см считают аневризмой.
3 Историческая справка Первая аневризма брюшной аорты была описана Fornell в 1554 году. Первая аневризма брюшной аорты была описана Fornell в 1554 году. Первое клиническое описание аневризмы брюшной аорты дано Vesalius в 1557 году. Первое клиническое описание аневризмы брюшной аорты дано Vesalius в 1557 году. Клиническая картина разрыва аневризмы брюшной аорты описана в 1806 Laennek. Клиническая картина разрыва аневризмы брюшной аорты описана в 1806 Laennek.
4 Частота заболевания По данным патологоанатомических вскрытий аневризмы брюшной аорты определяют от 0,16% до 1,2%. В возрастной группе лет частота аневризмы брюшной аорты до 6%, а свыше 70 лет до 12%. Соотношение мужчин и женщин 8% Покровский А.П Смерть от аневризмы брюшной аорты находится на 10 месте у людей старше 55 лет Wilmink A.V г.
5 Этиология 1. Врожденные 2. Приобретенные а. Воспалительные (специфические, неспецифические) б. Невоспалительные (атеросклеротические, травматические) В первой половине XX века 90% аневризм брюшной аорты имели сифилитическую этиологию. В настоящее время основная причина в 90% случаев – атеросклероз.
6 Классификация по локализации ( Покровский А.В г.) I тип — аневризмы проксимального сегмента с ввовлечением висцеральных ветвей II тип — аневризма инфраренального отдела без вовлечения бифуркации III тип — аневризма инфраренального сегмента с вовлечением бифуркации аорты и подвздошных артерий IV тип — тотальное поражение брюшной аорты
7 Лечение 1. Хирургическое (протезирование) 2. Эндоваскулярное 3. Консервативное
8 Результаты двух тактик ведения больных При анализе 5-летней выживаемости трех групп лиц одинакового возраста с аневризмой брюшной аорты и без нее, было установлено, что среди здоровых (без аневризмы) за этот период умерло 19%, из больных аневризмой получавших консервативное лечение погибло 71%, а среди оперированных — лишь 49%. Berstein (1978)
9 Результаты хирургического лечения При плановых операциях летальность до 5%. При операциях у людей пожилого возраста с сопутствующими заболеваниями — до 10%. При операциях по поводу разрыва аневризмы брюшной аорты — до 70%. Высокий риск открытой операции по поводу аневризм брюшной аорты, побудил искать альтернативные пути лечения данного заболевания.
10 Эндоваскулярное лечение В 1986 г. выполнено первое стентирование аневризмы брюшной аорты линейным саморасширяющимся стентом (З.Кавтеладзе, А.Коршок). В 1986 г. выполнено первое стентирование аневризмы брюшной аорты линейным саморасширяющимся стентом (З.Кавтеладзе, А.Коршок). В 1991 году появились первые сообщения об эндоваскулярном протезировании брюшной аорты бифуркационным стентом (X. Parody). В 1991 году появились первые сообщения об эндоваскулярном протезировании брюшной аорты бифуркационным стентом (X. Parody).
11 Виды стентов 1. Линейные (используются крайне редко) 2. Бифуркационные Типы фиксации стентов 1. Надпочечная фиксация – Zenith graft (COOK), Talent graft (Medtronic) 2. Инфраренальная фиксация – WL Gore, Aorfix (Lombard Medical)
12 Критерии отбора больных для протезирования стент-графтом 1. Наличие сегмента неизмененной аорты дистальнее почечных артерий протяженностью не менее 1,5-2 см и диаметром не более 30 мм. 2. Угол искривления проксимальной шейки не более 60 градусов, кроме Aorfix (Lombard Medical) 3. Диаметр общих бедренных артерии не менее 7 мм.
13 С сентября 2005 г. по ноябрь 2009 г. выполнено 20 протезирований инфраренальных аневризм аорты бифуркационными стент-графтами. Установлено 18 стент-графтов Excluder (W.L.Gore) и 1 стент-графт Talent (Medtronic), 1 стент-графт Aorfix (Lombard Medical) Подбор эндоваскулярных протезов проводился по данным спиральной КТ во всех случаях
14 Характеристика пациентов Возраст – от 57 до 78 лет (средний – 63±13,2) Возраст – от 57 до 78 лет (средний – 63±13,2) Мужчины – 17, женщины – 3 Мужчины – 17, женщины – 3 Симптомные аневризмы – 12 пациентов, асимптомные аневризмы – 8 (выявлены при УЗИ органов брюшной полости) Симптомные аневризмы – 12 пациентов, асимптомные аневризмы – 8 (выявлены при УЗИ органов брюшной полости) 16 пациентов со II типом аневризм, 4 пациента с III типом аневризм 16 пациентов со II типом аневризм, 4 пациента с III типом аневризм
15 Характеристика пациентов Сопутствующие заболевания: ИБС, стенокардия II-III класса – 17 пациентов ИБС, стенокардия II-III класса – 17 пациентов АГ II-III степени – 12 пациентов АГ II-III степени – 12 пациентов Ожирение IV степени – 2 пациента Ожирение IV степени – 2 пациента
16 Этапы диагностики и эндоваскулярного лечения аневризм инфраренального отдела аорты
33 У 4 пациентов с III типом аневризмы первым этапом выполнена попытка эмболизации ВПА с одной стороны спиралями. У 4 пациентов с III типом аневризмы первым этапом выполнена попытка эмболизации ВПА с одной стороны спиралями. У одного больного проведена эмболизация ВПА с обеих сторон. У одного больного проведена эмболизация ВПА с обеих сторон. Для закрытие ВПА использовано 2 и 3 спирали в двух случаях. В одном случае эмболизацию выполнить не удалось из- за стеноза и извитости ВПА Для закрытие ВПА использовано 2 и 3 спирали в двух случаях. В одном случае эмболизацию выполнить не удалось из- за стеноза и извитости ВПА
35 При контрольной ангиографии в конце процедуры выявлено в 4 случаях перипротезное протекание крови – endoleaking. Это потребовало у 3 пациентов с проксимальным протеканием имплантации добавочного аортального протеза, В одном случае при дистальном протекании – выполнена дополнительная ангиопластика дистального конца протеза – поступление контраста в аневризму прекратилось. В одном случае при дистальном протекании – выполнена дополнительная ангиопластика дистального конца протеза – поступление контраста в аневризму прекратилось.
37 Результаты Выключение аневризмы инфраренального отдела аорты достигнуто у всех 20 пациентов, что подтверждено контрольной ангиографией в конце процедуры и спиральной томографией через неделю после имплантации стент-графтов. Выключение аневризмы инфраренального отдела аорты достигнуто у всех 20 пациентов, что подтверждено контрольной ангиографией в конце процедуры и спиральной томографией через неделю после имплантации стент-графтов. Протеканий нет. Протеканий нет. Места доступов зажили первичным натяжением. Места доступов зажили первичным натяжением. Пациенты выписаны из стационара через 6-8 суток после операции.
38 Осложнения В одном случае после установки стента Aorfix через 10 минут после контрольной аортогафии, подтвердившей успех процедуры (аневризма выключена из кровотока) и ушивания раны в артерии и мягких тканей у больного появились сильные тянущие боли в левой нижней конечности. Пульсация артерии не определялась. Заподозрен тромбоз левой бранши бифуркационного протеза. В одном случае после установки стента Aorfix через 10 минут после контрольной аортогафии, подтвердившей успех процедуры (аневризма выключена из кровотока) и ушивания раны в артерии и мягких тканей у больного появились сильные тянущие боли в левой нижней конечности. Пульсация артерии не определялась. Заподозрен тромбоз левой бранши бифуркационного протеза.
41 Распущены швы мягких тканей. Артерии повторно взяты на турникеты. В правую бедренную артерию установлен интродьюсер 4F. Проведен катетер PigTale в основную браншу протеза. Аортография: зафиксирована окклюзия контрлатеральной ножки протеза. Распущены швы мягких тканей. Артерии повторно взяты на турникеты. В правую бедренную артерию установлен интродьюсер 4F. Проведен катетер PigTale в основную браншу протеза. Аортография: зафиксирована окклюзия контрлатеральной ножки протеза.
42 В левую бедренную артерию установлен интродьюсер 9 F. Через окклюзию проведен проводник. Проведена баллонная ангиопластика в зоне окклюзии.
43 При аортографии – бранша проходима с участками пристеночного тромба. Решено провести стентирование данного участка При аортографии – бранша проходима с участками пристеночного тромба. Решено провести стентирование данного участка
44 Подведен баллонрасширяемый стент размером 10х38 мм (Biotronic), раскрыт. Проходимость бранши восстановлена. Раны артерий и мягких тканей ушиты.
47 В послеоперационном периоде нарушения кровообрашения в конечности отсутствовали. Раны зажили первичным натяжением. При выписке симптоматика «перемежающей хромоты» отсутствовала. В послеоперационном периоде нарушения кровообрашения в конечности отсутствовали. Раны зажили первичным натяжением. При выписке симптоматика «перемежающей хромоты» отсутствовала.
48 Отдаленные результаты прослежены от 2 месяцев до 2 лет: Жалоб пациенты не предъявляют Жалоб пациенты не предъявляют По данным контрольных спиральных томографий аневризмы выключены из кровотока, перипротезного протекания нет. По данным контрольных спиральных томографий аневризмы выключены из кровотока, перипротезного протекания нет. Увеличение аневризм в диаметре не отмечено Увеличение аневризм в диаметре не отмечено
49 Выводы Операция эндоваскулярного протезирования аневризм инфраренального отдела аорты является эффективным и безопасным методом лечения, имеющим особенности технического выполнения при различных типах аневризм Операция эндоваскулярного протезирования аневризм инфраренального отдела аорты является эффективным и безопасным методом лечения, имеющим особенности технического выполнения при различных типах аневризм Данный метод позволяет с наименьшими осложнениями осуществить выключение аневризмы из кровотока, что особенно актуально у пациентов высокого риска Данный метод позволяет с наименьшими осложнениями осуществить выключение аневризмы из кровотока, что особенно актуально у пациентов высокого риска
50 Стентирование аневризм грудной аорты графт -стентами
51 К аневризмам грудной аорты относятся случаи необратимого, локального мешковидного или диффузного расширения аорты в 2 раза или более по сравнению с нормальным диаметром К аневризмам грудной аорты относятся случаи необратимого, локального мешковидного или диффузного расширения аорты в 2 раза или более по сравнению с нормальным диаметром
52 Классификация по этиологии: Классификация по этиологии: 1. Врожденные 1. Врожденные 2. Приобретенные: 2. Приобретенные: невоспалительные, дегенеративные (атеросклероз или дегенерация медии, послеоперационные) невоспалительные, дегенеративные (атеросклероз или дегенерация медии, послеоперационные) воспалительные (инфекционные, микотические) воспалительные (инфекционные, микотические) посттравматические посттравматические ятрогенные (катетеризация аорты) ятрогенные (катетеризация аорты) идиопатические идиопатические горманально-обусловленные (медионекроз беременных) горманально-обусловленные (медионекроз беременных)
53 Не существует консервативного лечения аневризм грудной аорты Не существует консервативного лечения аневризм грудной аорты В настоящее время применяются два вида оперативного лечения: В настоящее время применяются два вида оперативного лечения: 1.Хирургический 1.Хирургический 2.Эндоваскулярный 2.Эндоваскулярный
54 С сентября 2005г. По март 2008г. У 6 больных выполнено эндоваскулярное протезирование аневризм грудной аорты стент – графтами. С сентября 2005г. По март 2008г. У 6 больных выполнено эндоваскулярное протезирование аневризм грудной аорты стент – графтами. Установлено 6 стент-графтов TAG (W.L.Gore) и 1 стент – графт TALENT (Medtronic) Установлено 6 стент-графтов TAG (W.L.Gore) и 1 стент – графт TALENT (Medtronic)
55 Характеристики пациентов Возраст от 40 до 59 Возраст от 40 до 59 мужчины 4, женщины 2 мужчины 4, женщины 2 Симптомные – 3 Симптомные – 3 Бессимптомные – 3 (выявлены при R- графии грудной клетки и подтвержденные УЗИ) Бессимптомные – 3 (выявлены при R- графии грудной клетки и подтвержденные УЗИ) Диагноз подтвержден спиральной КТ и ангиографией. Диагноз подтвержден спиральной КТ и ангиографией. Сопутствующие заболевания: АГ у всех больных, Ожирение 3 ст – 1 больная. Сопутствующие заболевания: АГ у всех больных, Ожирение 3 ст – 1 больная.
56 Характеристика аневризм по локализации и этиологии Во всех случаях — нисходящая аорта Во всех случаях — нисходящая аорта 1. Послеоперационые 1 (непрямая истмопластика аорты по поводу ее коарктации) 1. Послеоперационые 1 (непрямая истмопластика аорты по поводу ее коарктации) 2. Идеопатические 1 ( больная 30 лет) 2. Идеопатические 1 ( больная 30 лет) 3. Расслаивающая аневризма аорты (хроническая, тип IIIа по De Bakey) 2 3. Расслаивающая аневризма аорты (хроническая, тип IIIа по De Bakey) 2 4. Посттравматическая 2 4. Посттравматическая 2
57 Подбор размера стент-графта Во всех случаях размеры стент-графта подбирался по данным спиральной КТ, специалистом фирмы — изготовителя Во всех случаях размеры стент-графта подбирался по данным спиральной КТ, специалистом фирмы — изготовителя
58 Метод Во всех случаях использовалась спиномозговая анестезия. Во всех случаях использовалась спиномозговая анестезия. Бригадой сосудистых хирургов выделялась правая бедренная артерия. Бригадой сосудистых хирургов выделялась правая бедренная артерия. Для контрольного введения контраста в процессе операции катетер Pig-Tail устанавливался через правую плечевую артерию в 5 случаях, в 1 случае через правую лучевую артерию. Для контрольного введения контраста в процессе операции катетер Pig-Tail устанавливался через правую плечевую артерию в 5 случаях, в 1 случае через правую лучевую артерию.
источник
Название протокола: Аневризма брюшной аорты.
Код(ы) МКБ-10
I71.0 Расслоение аорты (любой части)
I71.4 Аневризма брюшной аорты без упоминания о разрыве
I71.9 Аневризма аорты неуточненной локализации без упоминания о разрыве
I72.3 Аневризма подвздошной артерии
I72.4 Аневризма артерии нижних конечностей
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: сосудистые хирурги.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза / эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
По этиологии:
Приобретенные:
• невоспалительные (атеросклеротические, травматические);
• воспалительные (сифилитические, при аорто-артериите), врожденные.
По морфологии:
· истинные;
· ложные;
· расслаивающие;
По форме выпячивания стенки сосуда: различают
· мешотчатые;
· диффузные веретенообразные;
· расслаивающиеся аневризмы брюшной аорты;
По варианту клинического течения:
· неосложненная;
· осложненная (расслаивающейся, разорвавшейся, тромбированной).
По диаметру
· малая (3-5 см);
· средняя (5-7 см);
· большая (свыше 7 см);
· гигантская аневризма (с диаметром в 8-10 раз выше диаметра инфраренального отдела аорты).
Классификация А. В. Покровского:
• I тип – аневризму проксимального сегмента брюшной аорты с вовлечением висцеральных ветвей;
• II тип – аневризму инфраренального сегмента без вовлечения бифуркации;
• III тип – аневризму инфраренального сегмента с вовлечением бифуркации аорты и подвздошных артерий;
• IV тип – тотальное поражение брюшной аорты.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
• коагулограмма (АЧТВ, МНО, Фибриноген, ПВ, ПТИ);
• биохимический анализ крови на липидный спектр (ЛПВП, ЛПНП, холестерин, триглицеридов);
• КТА/МРА брюшной аорты и артерий нижних конечностей;
• измерение лодыжечно-плечевого индекса давления.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· ОАК;
· ОАМ;
· биохимический анализ крови (общий билирубин, прямой и непрямой билирубин, АЛТ, АСТ, общий белок, мочевина, креатинин, электролиты, глюкоза крови);
· коагулограмма (АЧТВ, МНО, Фибриноген, ПВ, ПТИ);
· УЗАС брюшной аорты и/или артерий нижних конечностей;
· группа крови и резус фактор;
· ЭКГ;
· исследование крови на ВИЧ методом ИФА;
· ИФА на гепатит В, С;
· реакция Вассермана;
· рентгенография органов грудной клетки в 2-х проекциях;
· компьютерная томография с контрастированием и или аортография.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· КТА/МРА;
· ангиография;
· рентгенография грудной клетки;
· УЗИ брюшной полости;
· ФГДС.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Диагностические критерии***:
Жалобы на:
· наличие пульсирующего образования в животе,
· тупая боль в животе;
· боль в спине.
Анамнез: факторы риска развития аневризмы (курение, наличие артериальной гипертензии (артериальное давление выше 139/89 мм рт. ст.) и т.д.).
Семейный анамнез: наличие у близких родственников заболеваний сердца, случаев внезапной смерти.
Физикальное обследование:
Пальпация: пульсирующее образование в эпигастрии или мезогастрии
При пальпации аневризма брюшной части аорты:
· плотная;
· пульсирует синхронно с сокращениями сердца;
· округлой или продолговатой формы;
· малоподвижна;
· малоболезненная.
Аускультация: сосудистые шумы (систолический шум) в проекции аневризмы.
Измерение пульса: тахикардия при разрыве.
Осмотр: наличие пульсирующего опухолеподобного образования в брюшной полости.
Лабораторные исследования:
ОАК: Анемия (в случае разрыва)
Б/х крови: Дислипидемия, повышение уровня мочевины, креатинина (в случае мальперфузии почек при разобщении просвета аорты)
Инструментальные исследования:
УЗАС: расширение и/или расслоение просвета аорты, наличие аневризмы
КТ с контрастированием: расширение и/или расслоение просвета, наличие аневризматического расширения
Ангиография сосудов: аневризматическое расширение сосуда.
Показания для консультации узких специалистов
· консультация узких специалистов при наличии прочей сопутствующей патологии.
| Аневризма брюшной аорты | Прободение язвы желудка или 12пк | Острый панкреатит | Острый холецистит | Ишемия кишечника | |
| Возникновение боли | Внезапное, сопровождается обмороком | Внезапное, боль резкая, очень сильная | Постепенное | Постепенное | Внезапное |
| Локализация боли | Пупочная область | Эпигастральная область, боль быстро становится разлитой | Эпигастральная область, правое и левое подреберье | Эпигастральная область, правое подреберье | Разлитая боль без четкой локализации |
| Иррадиация боли | В спину, паховую область | Обычно нет | В спину: боль в проекции органа или опоясывающая | В спину, правое плечо, под правую лопатку | Нет |
| Рвота | Изредка | Нет или один-два раза | Многократная, упорная | Один-два раза | Изредка, один-два раза |
| Употребление алкоголя | Не влияет | Влияет по-разному | Болевому приступу обычно предшествует злоупотребление алкоголем | Не влияет | Не влияет |
| Приступы боли в прошлом | Нет | ЯБ в анамнезе (у 50%) | Частые, длинный приступ похож на предыдущие | Частые, данный приступ более сильный | Нет |
| Непереносимость пищевых продуктов | Нет | Острая пища, алкоголь | Жирная пища (стеатореа) | Жирная и жареная пища | нет |
Тактика лечения***:
· восстановление адекватной гемодинамики по аорте, артерий нижних конечностей;
· восстановление анатомической целостности аорты и/или остановка кровотечения.
Немедикаментозное лечение:
Режим – I или II или III или IV в зависимости от общего состояния;
Диета – №10;
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне: не проводится.
Медикаментозное лечение, оказываемое на стационарном уровне:
Перечень основных лекарственных средств: нет.
Перечень дополнительных лекарственных средств:
Гипотензивная терапия с целью коррекции уровня артериального давления до целевого 140/90 мм рт.ст. (пациентов без диабета) или меньше, чем 130/80 мм рт.ст. (пациенты с сахарным диабетом или хроническим заболеванием почек) для уменьшения кардиоваскулярного риска (УД-В) [7,8]
Препараты выбора: Бета-адреноблокаторы в стандартной дозировке с целью уменьшения скорости дилатаций аорты назначаются пациентам с синдромом Марфана и аневризмой аорты при отсутствии противопоказаний под контролем АД и ЧСС [1,2]
· биспролол, метопролол и т.д.
Ингибиторы АПФ (эналаприл, лизиноприл, рамиприл и т.д.) в стандартной дозировке (УД –В) [7,8]
Ингибиторы блокторов ангиотензина 2 (УД –В) [7,8] .
· лозартан, эпрозартан и т.д
Гиполипидемическая терапия с целью снижения кардиоваскулярного риска инсульта (УД –С) [1]
· симвастатин, аторвастатин и т.д в стандартной дозировке, длительно
Антикоагулянтная и антиагрегантная терапия с целью улучшения реологических свойств крови (УД — С) [1], могут применяться у пациентов, перенесших инсульт с атеромой аорты 4,0 мм или более, для предотвращения повторного инсульта.
· Оральные антикоагулянты (варфарин, целевое МНО от 2,0 до 3,0;
· антиагреганты (ацетилсалициловая кислота, клопидогрель, дипиридамол, тиклопидин и т.д.);
Анальгетическая, противовоспалительная терапии:
· НПВС — кетопрофен, диклофенак, кеторолак, лорноксикам и т д в стандартной дозировке, перорально или парентерально, при наличии болевого синдрома;
· опиоиды – фентанил, морфин и т.д. в стандартной дозировке при наличии выраженного болевого синдрома некупируемого при помощи НПВС.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
Гипотензивная терапия в случае разрыва.
· нитроглицерин внутривенно, инфузия в дозе 5 мкг/мин с увеличением на 5 мкг/мин с интервалами 3-5 мин до получения эффекта или до достижения скорости 20 мкг/мин (УД – В) [9]
· метопролол, внутривенно болюсно 5 мг, каждые 5 мин до достижения суммарной дозы 15мг, через 15 мин перорально 25-50 мг каждые 6 часов (УД – В) [9]
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Виды операции:
«Открытая» хирургия:
· иссечение аневризмы, протезирование аорты;
· аортобедренное бифуркационное шунтирование;
· аортобедренное бифуркационное протезирование.
Эндоваскулярная хирургия:
· имплантация линейного стентграфта;
· имплантация бифуркационного стентграфта.
Гибридная хирургия:
· сочетание указанных выше методов оперативного лечения.
Показания к операции:
· Наличие аневризмы
· Выраженные клинические симптомы
· Угроза разрыва.
Относительные противопоказания к операции с неосложненной АБА:
· свежий инфаркт миокарда (менее 3 месяцев).
· ОНМК (до 6 недель)
· тяжелая легочная недостаточность, НК IIБ-III ст.
· выражены нарушения функции печени, почечной недостаточности.
· злокачественные новообразования III-IV стадии
Дальнейшее ведение:
· аналгетические препараты (НПВС в стандартной дозировке) при выраженном болевом синдроме;
· ЛФК,
· физиолечение;
· ЭхоКГ (контроль ФВ);
· УЗАС раз в 3 месяца;
· рентгенография грудной клетки;
· КТ (гематома, транспозиция стент-графта) – один раз в 6 месяцев;
· наблюдение ангиохирурга по месту жительства;
· осмотр узких специалистов по показаниям.
Индикаторы эффективности лечения:
· улучшение качества жизни;
· восстановление адекватного кровотока по пораженному участку по инструментальным данным (ангиография, МРА, ангиографии или ультразвуковой допплерографии);
· исключение угрозы разрыва.
Показания для экстренной госпитализации:
· угроза разрыва аневризмы;
· разорвавшаяся аневризма.
Показания для плановой госпитализации:
· наличие аневризмы, подтвержденной инструментально.
источник
Аневризма брюшного отдела аорты — это расширение и истончение стенок самого главного сосуда тела человека. Это грозное заболевание поначалу себя никак не проявляет. При прогрессировании болезни и отсутствии своевременного лечения, может случиться разрыв аорты, и как следствие, массивное кровотечение, которое нередко заканчивается летальным исходом. Своевременное обращение к специалисту, качественная консультативная, диагностическая и хирургическая помощь позволяет предотвратить прогрессирование заболевания и обеспечить профилактику опасного для жизни осложнения — разрыва аневризмы.
Аорта — самый большой сосуд в организме человека, который уносит кровь от сердца к органам и конечностям . Верхний отдел аорты проходит внутри грудной клетки, этот отдел называется грудной аортой. Нижняя часть находится в брюшной полости и называется брюшной аортой. Она доставляет кровь к нижней части тела . В нижней части живота брюшная аорта делится на два крупных сосуда — подвздошные артерии, которые несут кровь к нижним конечностям .
Стенка аорты состоит из трех слоев: внутренний (интима), средний (медиа), наружный (адвентиция).
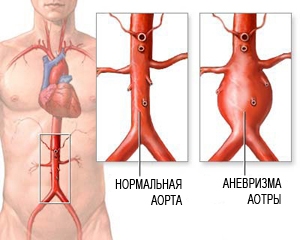
Аневризма аорты представляет большой риск для здоровья, так как она может разорваться. Разорванная аневризма может вызвать массивное внутреннее кровотечение, которое, в свою очередь, приводит к шоку или смертельному исходу.
Аневризма аорты брюшной полости может вызывать и другие серьезные проблемы для здоровья. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы, которые с током крови продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа или потери нижней конечности. К счастью, если диагностировать аневризму аорты на ранних стадиях, то лечение может быть своевременным, безопасным и эффективным.
Выделяют «истинную» и «ложную» аневризмы аорты. Истинная аневризма развивается вследствие постепенного ослабления всех слоев стенки аорты. Ложная аневризма, как правило, является результатом травмы. Она формируется из соединительной ткани, окружающей аорту. Полость ложной аневризмы заполняется кровью через возникшую в стенке аорты трещину. Сами стенки аорты в формировании аневризмы не участвуют.
В зависимости от формы выделяют:
- мешотчатую аневризму — расширение полости аорты только с одной стороны;
- веретенообразную (фузиформную) аневризму — расширение полости аневризмы со всех сторон;
- смешанную аневризму — сочетание мешотчатой и веретенообразной форм.
Причины развития аневризм брюшной аорты весьма разнообразны. Самой частой причиной развития аневризмы является атеросклероз. На долю атеросклеротических аневризм приходится 96% от общего числа всех аневризм. Помимо этого заболевание может быть как врожденными (фибромускулярная дисплазия, кистозный медионекроз Эрдгейма, синдром Марфана и др.), так и приобретенным (воспалительные и невоспалительные). Воспаление аорты возникает при внедрении различных микроорганизмов (сифилис, туберкулез, сальмонеллёз и пр.) или как результат аллергическо-воспалительного процесса (неспецифический аортоартериит). Невоспалительные аневризмы наиболее часто развиваются при атеросклеротическом поражении аорты. Реже являются результатом травмы её стенки.
- Артериальная гипертензия;
- Курение;
- Наличие аневризм у других членов семьи. Что свидетельствует о роли наследственного фактора в развитии этого заболевания;
- Пол: мужчины в возрасте старше 60 лет (у женщин аневризмы брюшного отдела аорты возникают реже).
У большинства пациентов аневризмы брюшной аорты протекают без каких-либо проявлений и являются случайной находкой при обследованиях и операциях по другому поводу.
- Ощущение пульсации в животе, подобной сердцебиению, неприятное ощущение тяжести или распирания.
- Тупая, ноющая боль в животе, в области пупка, чаще слева.
Важное значение имеют косвенные признаки аневризмы брюшной аорты:
- Абдоминальный синдром. Проявляется появлением отрыжки, рвоты, неустойчивого стула или запоров, отсутствием аппетита и похуданием;
- Ишиорадикулярный синдром. Проявляется болями в пояснице, нарушениями чувствительности и расстройствами движений в нижних конечностях;
- Синдром хронической ишемии нижних конечностей. Проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей;
- Урологический синдром. Проявляется болями и тяжести в пояснице, нарушением мочеиспускания, появлением крови в моче.
Предвестниками разрыва может быть усиление болей в животе.
При разрыве аневризмы, пациент внезапно ощущает усиление или появлении боли в животе, иногда «отдающую» в поясницу, паховую область и промежность, а также выраженную слабость, головокружение. Это симптомы массивного внутреннего кровотечения. Развитие такой ситуации опасно для жизни! Пациенту нужна экстренная медицинская помощь!
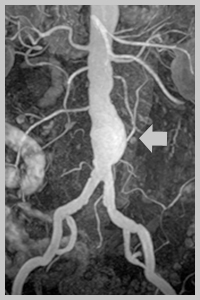
При необходимости исследуется брюшной и грудной отдел аорты.
Существует несколько методик лечения аневризмы аорты. Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
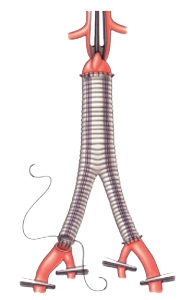
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
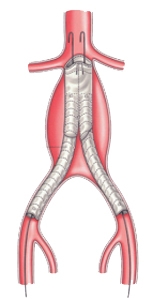
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
источник
Диаметр брюшной аорты у мужчин на уровне XI ребра составляет 2,7 см, в супраренальном отделе — 2,4 см, в инфраренальном — 2,2 см, в области бифуркации — 2,0 см (у женщин этот параметр на указанных уровнях на 2 мм меньше).
Наиболее распространенная локализация АБА — инфраренальный отдел магистрали. У мужчин данное заболевание встречается значительно чаще, чем у женщин (в соотношении 4:1). Нередко АБА сочетается с аневризмами периферических артерий: подвздошных (41%), бедренных (15%). Более того, при обнаружении у пациента аневризматического расширения подколенной артерии, особенно двусторонней локализации, можно с большой долей вероятности подозревать у него и латентно протекающую аналогичную патологию брюшной аорты. Так, если при односторонней аневризме подколенной артерии АБА выявляют в 8% наблюдений, то при двусторонней — у 1/3 больных.
Летальность при симптомных АБА у неоперированных пациентов достигает в течение года 30–50%, на протяжении 10 лет — 100%. Напротив, выживаемость больных, перенесших операцию протезирования аорты, за 5- и 10-лет- ний период составляет 84 и 49% соответственно.
Согласно данным проспективных исследований, основанных на применении ультразвукового ангиосканирования, частота встречаемости АБА в невыборочной популяции колеблется от 3,2 до 5%. В последние два десятилетия наблюдается тенденция 3–7-кратного увеличения числа больных с данной патологией, что объясняется не только старением населения и возросшими возможностями диагностики (главным образом, благодаря применению ультразвукового ангиосканирования), но и целым рядом других факторов, основными среди которых считаются курение и артериальная гипертензия (встречается у 40–50% больных). Показатели степени выявляемости АБА зависят от характера проводимого исследования и варьируют от низких (в невыборочной группе) до высоких (у больных атеросклерозом).
Опасность АБА заключается в высокой вероятности ее разрыва, что нередко приводит к смерти больного. В США, к примеру, жертвой этой патологии становятся ежегодно 15 000 человек и она прочно удерживает 13-е место в структуре летальных исходов.
Основная причина развития АБА — атеросклероз. Хотя примерно у 50% больных с аневризмами не обнаруживают окклюзионной патологии в аортоподвздошном и бедренном сегменте, этот этиологический фактор считается главным.
В патогенезе развития аневризм лежат изменения структуры сосудистой стенки. Гистохимические исследования стенок аневризмы обнаруживают уменьшение в ней содержания коллагена и особенно эластина. Эти данные коррелируют с патологоанатомическими результатами, устанавливающими истончение и дилатацию стенки аорты, уменьшение и деструкцию в ней коллагеновых волокон.
В целом развитие атеросклеротических аневризм можно представить как процесс разрушения среднего слоя (media) сосудистой стенки с последующей деструкцией эластического каркаса. При этом отмечается выраженный пролиферативный процесс в виде разрастания рыхлой и грубоволокнистой соединительной ткани. Это ведет к локальному истончению стенки сосуда с формированием веретенообразного или мешковидного выпячивания.
В истонченной стенке аневризмы откладывается кальций — наиболее характерный показатель атеросклеротического поражения стенки сосуда.
К другим, более редким этиологическим факторам развития АБА, указывающим на расслоение стенки аорты, относят медионекроз, синдром EhlersDanlos, сифилис, микотическое поражение аорты.
Для большинства (60–75% случаев) аневризм инфраренального отдела брюшной аорты характерно асимптомное клиническое течение. Чаще всего патологию выявляют случайно при проведении различных исследований по поводу несосудистых заболеваний брюшной полости (рентгенография желудка и двенадцатиперстной кишки, внутривенная урография, компьютерная томография, УЗИ). Нередко аневризму обнаруживают во время плановой либо экстренной лапаротомии.
Клинические симптомы АБА связаны с увеличением ее размеров или разрывом, давлением на окружающие структуры (органы и нервные сплетения), развитием эмболии периферического артериального русла, расслоением либо тромбозом. Сдавление кишки может обусловить развитие кишечной непроходимости, а общей подвздошной вены — периферического тромбоза.
В основном пациенты с АБА жалуются на неопределенные тупые боли в области живота. Они могут быть постоянными или периодическими, локализоваться в эпигастральной области или пояснице, иррадиировать в тазобедренный сустав, ногу. Болевой синдром связан с увеличением размеров аневризмы и давлением ее на нервные сплетения в забрюшинном пространстве либо с расслоением и деструкцией стенки аневризматического мешка. Преимущественная локализация болей в поясничной области может симулировать заболевания почек или позвоночника.
При пальпации живота у 40–58% больных определяют пульсирующее опухолевидное образование, располагающееся, как правило, ниже левой реберной дуги. При аускультации над аортой и в паховых областях в 20–35% наблюдений выявляют систолический шум.
У 20–25% пациентов отмечают симптомы перемежающейся хромоты, что свидетельствует об окклюзионно-стенотическом поражении либо подвздошных артерий, либо артерий нижних конечностей.
Точный диагноз АБА устанавливают на основании данных инструментальных методов исследования.
При обзорной рентгенографии органов брюшной полости у 12–23% больных (по некоторым данным, даже в 43%) обнаруживают кальцифицированный аневризматический мешок (симптом «венца») или тень, соответствующую ему.
Информативный метод диагностики АБА — аортография, позволяющая определить локализацию и размеры аневризмы. Однако по той причине, что аневризматический мешок часто выстлан пристеночными тромботическими массами, контрастное исследование не дает точной информации о действительных размерах аневризмы: параметры ее на ангиограммах в большинстве случаев меньше истинных размеров.
Вместе с тем нельзя не признать неоценимые преимущества этого метода в установлении распространенности поражения аорты (вовлечение супраренального отдела и подвздошных артерий), а также в выявлении стенозов и окклюзий висцеральных ветвей (чревный ствол, почечные и брыжеечные артерии). Хотя большинство из этих сочетанных поражений диагностируется во время хирургического вмешательства, тем не менее их дооперационная идентификация чрезвычайно важна для определения стратегии операции.
К возможным осложнениям и побочным эффектам этой инвазивной процедуры относят дистальную эмболию, как результат фрагментации и смещения тромботических масс в момент проведения исследования.
Наиболее полную информацию об АБА дают ультразвуковое дуплексное сканирование в В-режиме (ДС), КТ и ЯМРТ. Они позволяют не только выявить аневризму, в том числе на самом раннем доклиническом этапе ее развития, но и установить ее действительные размеры в двух проекциях (в поперечной и продольной), а также оценить состояние просвета сосуда, измерить его диаметр.
ДС — сегодня широко применяется в качестве скринингового метода диагностики АБА. С его помощью безопасно и относительно быстро можно оценить характер кровотока в аневризме и прилежащих участках аорты, определить структурные особенности стенки и атеросклеротической бляшки, риск отрыва последней.
КТ и ЯМРТ позволяют получить наиболее объективную информацию о топике поражения, определить отношение аневризмы к окружающим структурам. При исследовании с применением контрастного вещества (ультравист, омнипак), вводимого в периферическую вену, удается визуализировать просвет аорты, при расслоении стенки последней можно отличить истинный просвет
сосуда от ложного. Неоценимы преимущества этих методов в проведении дифференциальной диагностики АБА от других кистозных образований брюшной полости и забрюшинного пространства.
Среди осложненных форм АБА различают: неполный разрыв стенки аневризмы с образованием субадвентициальной гематомы (встречается редко), а также полный разрыв с формированием забрюшинной гематомы и (или) развитием кровотечения в свободную брюшную полость, органы желудочнокишечного тракта (вследствие воспалительного процесса или пенетрации язвы желудка в аневризматический мешок) либо в магистральные вены (нижнюю полую, левую почечную, подвздошную) с развитием аортокавальной (аортоподвздошной) фистулы.
Наиболее часто разрыв происходит по заднелатеральной стенке аорты в забрюшинное пространство и крайне редко — в свободную брюшную полость. Факторами, влияющими на разрыв АБА, являются большие размеры аневризматического мешка, а также повышенное артериальное давление. Так, годичная статистика разрывов аневризмы при ее диаметре от 5 до 5,7 см составляет 6,6% случаев, более 7 см — 19% случаев. При 5-летнем сроке наблюдения эти показатели возрастают до 33 и 95% случаев соответственно. О высоком риске разрыва больших аневризм свидетельствуют и патологоанатомические данные: 23,4% осложненных аневризм были диаметром 4–5 см, и только 10% — менее 4 см.
Рост аневризмы размером до 5 см в диаметре составляет примерно 0,4– 0,5 см в год.
Пациенты с неполным разрывом стенки аневризмы отмечают незначительные боли в животе и (или) поясничной области. При больших размерах аневризмы может пальпироваться пульсирующее образование, над которым выслушивается систолический шум.
источник
Первые описания аневризмы брюшной аорты относятся к XVI в. (Vesalius, 1557 г.; A. Pare, 1561 г.). Laennek впервые описал симптомы разрыва аневризмы брюшной аорты. Среди аневризм всех локализаций аневризмы брюшной аорты составляют 29-37,8%. Из всех патологических расширений аорты на долю брюшной ее части приходится 80%. Это тяжелое заболевание в клиническом и прогностическом плане и часто осложняется разрывом аневризмы. В последние годы отмечается рост числа больных этой патологией, что связывают с увеличением продолжительности жизни населения, распространенностью атеросклероза и совершенствованием диагностических методов. Частота аневризм брюшной аорты в России составляет 10-40 случаев на 100 тыс. населения. Около 80% больных старше 60 лет. Соотношение мужчин и женщин составляет примерно 10:1.
Причины развития аневризм брюшного отдела аорты разнообразны. Они указаны в ниже приведенной классификации. Основной причиной (80-85%) является атеросклероз. Современные представления (П.О. Казанчан, В.А. Попов, 2002) о патогенезе развития аневризмы брюшной аорты (АБА) можно свести к следующим механизмам :
1) атеросклеротические изменения стенки аорты;
2) изменения в матриксе аортальной стенки;
3) активация протеолиза в стенке брюшной аорты;
4) воспалительные изменения в стенке аорты;
5) генетические дефекты в синтезе фибриллярных белков брюшной аорты.
У 95-96% больных аневризмы расположены ниже почечных артерий, что связано, вероятно, с нарушением кровотока vasa vasorum этой области.
Наиболее рациональная классификация аневризм брюшной аорты, которой пользуется большинство авторов, предложена А.В. Покровским и Р.С. Ермолюк (1968 г.). Она построена с учетом этиологии, морфологического признака, локализации, клинического течения аневризмы.
- невоспалительные (атеросклеротические, травматические).
- воспалительные (специфические — сифилитические, инфекционные; неспецифические — при аортоартериите).
2. Врожденные (вследствие фибромускулярной дисплазии, кистозного медионекроза Эрдгейма, синдрома Марфана и др.).
II. По морфологическому признаку:
IV. По клиническому течению:
1-й тип — аневризма проксимального сегмента брюшной аорты с вовлечением висцеральных ветвей.
2-й тип — аневризма инфраренального отдела без вовлечения бифуркации.
3-й тип — аневризма инфраренального отдела с вовлечением бифуркации аорты и подвздошных артерий.
4-й тип — тотальное поражение брюшной аорты.
Важно отметить, что большинство аневризм (90-95%) локализуются в инфраренальном отделе.
Представленная ниже классификация аневризм по Алленбергу (Allenberg) в модификации Рейтеля (Reithel) учитывает только анатомическое положение аневризмы и ориентирует хирурга на выбор метода хирургической реконструкции.
Тип 1 — инфраренальная аневризма с адекватным проксимальным и дистальным перешейком.
Тип 1а — изолированная инфраренальная аневризма.
Тип 1в — инфраренальная аневризма с адекватным дистальным перешейком.
Тип 2 — адекватный проксимальный перешеек.
Тип 2а — аневризма, распространяющаяся до бифуркации аорты.
Тип 2в — аневризма с вовлечением общих подвздошных артерий.
Тип 2с — аневризма, распространяющаяся до подвздошных артерий, с вовлечением устий внутренних подвздошных артерий. Тип 3 — отсутствие адекватного проксимального перешейка.
Аневризмы до 4-7 см в диаметре не вызывают субъективных жалоб. Иногда аневризма аорты выявляется случайно. Асимптомное течение болезни может наблюдаться у 25-45% больных. При наличии симптомов больные отмечают тупые, ноющие боли в животе (в 90% случаев), наличие пульсирующего образования (60%). Над аневризматическим расширением выслушивается систолический шум (75%). Это основные симптомы аневризмы брюшной аорты (АБА). Почти у 1/4 больных имеет место отсутствие аппетита, похудание, отрыжка, рвота, неустойчивый стул или запоры, что может быть обусловлено компрессией двенадцатиперстной кишки или вовлечением в патологический процесс висцеральных ветвей аорты. Артериальная гипертензия выявляется у 60% больных. Может наблюдаться ишиорадикулярный синдром с чувствительными и двигательными расстройствами. Он вызван компрессией корешков спинного мозга в поясничном отделе. Симптомы ишемии нижних конечностей могут быть связаны с эмболией фрагментированными тромботическими массами из полости аневризмы и сопутствующими окклюзирующими поражениями магистральных и периферических артерий.
Тяжесть клинического состояния пациентов преимущественно пожилого возраста диктует необходимость правильной оценки состояния как самой аневризмы, так и сопутствующих заболеваний. В диагностическом алгоритме обследования больных, помимо общеклинических, применяются следующие методы исследования:
- обзорная рентгенография брюшной полости;
- рентгенологическое исследование органов грудной полости;
- ультразвуковое дуплексное сканирование брюшной аорты, артерий нижних конечностей и брахиоцефальных артерий;
- компьютерная томография брюшной аорты;
- ядерно-магнитно-резонансная томография брюшной аорты;
- рентгеноконтрастная ангиография;
- электрокардиография;
- эхокардиография;
- исследование функции почек (выделительная урография и изотопная ренография);
- исследование функции внешнего дыхания;
- исследования состояния желудочно-кишечного тракта;
У большинства больных диагноз аневризмы можно поставить без использования инвазивных методов исследования, но перед хирургическим вмешательством рентгеноконтрастная аортоартериография необходима для уточнения состояния магистральных и периферических артерий.
Дифференциальный диагноз проводится с забрюшинной липомой, пакетом увеличенных забрюшинных лимфатических узлов, лимфосаркомой, опухолями желудка, кишечника, поджелудочной железы. Ошибочный диагноз возможен при наличии опухоли или подковообразной почки, при опущенной, блуждающей почке, когда она прилежит к аорте и имеет передаточную пульсацию. Данные проведенного исследования уточняют клиническую картину.
Прогноз неблагоприятный. Только 10-36,4% больных живут свыше 5 лет после установления диагноза без оперативного вмешательства, 50-70% пациентов умирают от разрыва аневризмы и кровотечения.
Наблюдения за больными показали, что аневризмы диаметром менее 3 см увеличиваются за год в среднем на 0,21 см, диаметром 3-4,9 см — на 0,43 см и при диаметре 6 см — до 0,75 см в год. Более 80% аневризм прогрессивно увеличивается в размерах, 15 — 20% — не изменяется. Аневризмы диаметром 4 см и менее осложняются расслоением и разрывом в 9,5% случаев, диаметром 4 — 6 см — в 23,4% и диаметром 7 — 10 см — в 45,6% случаев. На этом строятся показания к хирургическому лечению. При увеличении диаметра аневризмы более 5 см в год показания к операции абсолютные. Возраст сам по себе не является противопоказанием к операции.
При определении риска операции следует выделить три уровня:
- первый — возраст больных старше 75-85 лет, легкой степени нестабильная стенокардия с фракцией выброса менее 50%, но выше 30%, креатининемия менее 2 мг%;
- второй — возраст 85-90 лет, стабильная стенокардия, инфаркт миокарда в анамнезе, фракция выброса менее 30%, но выше 20%, нарушение функции легких, креатининемия 2-3,5 мг%;
- третий — возраст старше 90 лет, стенокардия II-III классов.
Впервые в мире успешную резекцию аневризмы брюшной аорты с замещением ее гомотрансплантатом выполнил Шарль Дюбост (С. Dubost) в 1951 г. во Франции. Большой вклад в развитие хирургического лечения этой патологии внесли Де Беки, Е. Крауфорд и Кули (М. De Bakey, Е. Crawford, D. Cooley), применившие гофрированные синтетические протезы. В России аналогичное вмешательство при данной патологии впервые выполнено В.А. Жмуром в 1958 г.
Лечение аневризм только хирургическое и заключается в резекции аневризмы с замещением ее синтетическим протезом. Противопоказания к плановой операции: свежий инфаркт миокарда (менее 1 месяца.), острое расстройство мозгового кровообращения (до 6 недель), тяжелая легочная недостаточность, недостаточность кровообращения II Б-III степени, выраженное нарушение функции печени, почечная недостаточность, распространенная окклюзия подвздошных и бедренных артерий.
В профилактике различных послеоперационных осложнений большое значение имеет выбор оптимального оперативного доступа. При инфраренальных АБА наиболее рациональной является полная срединная лапаротомия. В некоторых случаях возможно применение и внебрюшинных доступов — левостороннего параректального и доступа по Робу.
Резекция аневризм надпочечной локализации — одна из наиболее сложных и продолжительных операций. Адекватный подход ко всему брюшному отделу аорты, к висцеральным и почечным артериям обеспечивает комбинированный торакоабдоминальный доступ: торакофренолюмботомия или торакофренолапаротомия. Для пластики висцеральных ветвей используют аллопротезирование их отдельными протезами, которые вшивают в аортальный протез, или производят реплантацию артерий в аортальный протез. При необходимости реваскуляризации нижних конечностей эти доступы дополняются бедренными разрезами.
Новым методом лечения АБА является дистанционное эндоваскулярное протезирование пораженного сегмента аорты трансплантатом, вводимым через разрез бедренной или чаще подвздошной артерий и фиксируемым в области шейки и дистально от аневризматического мешка с помощью каркасных конструкций-стентов. Существуют различные модификации этого метода. Подобные вмешательства позволяют свести до минимума риск у тяжелых больных и получить хорошие результаты.
Задачей ближайшего послеоперационного периода после резекции АБА является поддержание стабильной гемодинамики, адекватного внешнего дыхания и хорошей функции почек. Серьезным осложнением может быть кровотечение, которое является абсолютным показанием к повторной операции.
Летальность при плановых операциях в большинстве клиник составляет 3,5-5%. Осложнения, которые могут иметь место в отдаленные после операции сроки, следующие: аортокишечные свищи, ложные аневризмы, ишемия кишечника, инфицирование протеза.
Избранные лекции по ангиологии. Е.П. Кохан, И.К. Заварина
источник