В настоящее время ускоренный ритм жизни, нехватка времени, постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что человек не уделяет должного внимания своему здоровью, даже если его что – то беспокоит. Однако, следует помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, при развитии осложнений могут привести к плачевному исходу. Особенно это касается аневризмы брюшного отдела аорты.
Аорта является самым крупным и важным сосудом в организме человека. Эта артерия разносит кровь от сердца по другим органам и располагается вдоль позвоночника в грудной и брюшной полостях. Диаметр ее в брюшной полости составляет от 15 до 32 мм, и именно в этом отделе чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание, выбухание стенки сосуда, вызванное ее атеросклеротическим, воспалительным или травматическим повреждением.
Выделяют следующие виды аневризм брюшной аорты:
- по локализации поражения: супраренальная, инфраренальная (над и под местом отделения от аорты почечных артерий, соответственно), тотальная (на всем протяжении).
- по диаметру : малая (3 – 5 см в диаметре), средняя (5 – 7 см), большая (более 7 см), гигантская (в разы превышающая нормальный диаметр сосуда).
- по характеру: не осложненная и осложненная (разрыв, расслаивание, образование тромбов на стенке аорты).
- по форме : мешотчатая и веретенообразная. Различия их в том, что выпячивание мешотчатой формы захватывает менее половины диаметра, если представить аорту в поперечном сечении, а веретенообразная аневризма – это выбухание стенки практически по всему диаметру.
- по строению стенки выпячивания : истинная, ложная и расслаивающая. Истинная аневризма образована всеми оболочками сосудистой стенки (внутренней, средней и наружной), а ложная представлена рубцовой тканью, замещающей нормальную стенку аорты в этом участке. Расслаивающая аневризма представляет собой расхождение оболочек стенки сосуда и затекание крови между ними.
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы в том, что истонченная в месте выпячивания стенка может не выдержать давления крови и разорваться, что приведет к летальному исходу. Смертность при этом осложнении высока и составляет 75%.
Причины формирования аневризмы:
- Атеросклероз является самой частой причиной аневризмы. В 73 – 90% выпячивание стенки брюшной аорты вызвано отложением атеросклеротических бляшек с повреждением внутренней выстилки сосуда.
- Воспалительные поражения аорты при туберкулезе, сифилисе, микоплазмозе, неспецифическом аортоартериите, бактериальном эндокардите, ревматизме.
- Генетические нарушения , обуславливающие слабость сосудистой стенки (соединительнотканная дисплазия, синдром Марфана).
- Травматические повреждения сосудистой стенки могут возникнуть после закрытых травм живота, груди или позвоночника.
- Постоперационные ложные аневризмы из анастомозов крайне редко могут сформироваться после операций на аорте.
- Грибковые (микотические) поражения аорты у лиц с иммунодефицитом (ВИЧ — инфекция, наркомания) или вследствие попадания грибка — возбудителя в кровь (сепсис).
- мужской пол — мужчина страдают чаще женщин, хотя и у женщин аневризмы тоже встречаются.
- возраст более 50 – 60 лет — по мере старения организма нарушается эластичность сосудов, что обуславливает подверженность стенки аорты к действию повреждающих факторов.
- отягощенная наследственность – наличие у близких родственников аневризмы, дисплазия соединительной ткани, имеющая генетическую предрасположенность.
- курение негативно влияет на сердечно — сосудистую систему в целом, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов, влияют на уровень артериального давления, повышая риск развития гипертонии.
- злоупотребление алкоголем также оказывает токсическое действие на сосуды.
- сахарный диабет — глюкоза, которая не может усваиваться клетками из крови, повреждает внутреннюю оболочку сосудов и аорты, способствуя отложению
- избыточный вес
- артериальная гипертензия (см. препараты для снижения давления).
- повышенный уровень холестерина
Не осложненная аневризма малых размеров может никак себя не проявлять клинически в течение нескольких лет, и выявляется случайно при прохождении обследования по поводу других заболеваний. Образование более значимых размеров проявляется следующими признаками:
- самый частый симптом аневризмы – тупые боли в животе тянущего, распирающего характера
- дискомфорт и чувство тяжести в левой околопупочной области
- ощущение пульсации в животе
- нарушения пищеварения – тошнота, отрыжка, неустойчивый стул, отсутствие аппетита
- боли в пояснице, онемение и похолодание нижних конечностей
Если пациент замечает у себя эти признаки, следует обратиться к врачу для прохождения обследования, так как они могут оказаться симптомами аневризмы брюшной аорты.
При отсутствии симптомов, диагноз может быть установлен случайно, например, при проведении УЗИ по поводу заболеваний желудка, кишечника, почек.
При наличии клинических признаков аневризмы, врач, заподозривший данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней брюшной стенки в положении лежа на спине, при аускультации брюшной полости выслушивается систолический шум в проекции аневризмы, при пальпации живота прощупывается объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшного отдела аорты – позволяет визуализировать выпячивание в стенке аорты, определить локализацию и протяженность аневризмы, оценить скорость и характер кровотока в данном участке, выявить атеросклеротическое поражение стенки и наличие пристеночных тромбов.
- КТ ил МРТ брюшной полости могут быть назначены для уточнения локализации образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза по результатам предыдущего обследования. Заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентген снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативна, если в стенках аневризмы отложены соли кальция и произошло их обезыствление. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств:
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- антикоагулянты и антиагреганты (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. статины — вред или польза) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты (НПВС-диклофенак, кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
После ушивания операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением до 5 – 7 суток. После этого еще две – три недели или дольше, в зависимости от течения постоперационного периода, пребывает в профильном отделении, и выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике по месту жительства.
- острый инфаркт миокарда
- острый инсульт (не ранее, чем через 6 недель после его возникновения)
- хроническая сердечная недостаточность на поздних стадиях
- тяжелая недостаточность функции печени и почек
- острые инфекционные заболевания
- декомпенсация сопутствующих заболеваний (сахарный диабет, бронхиальная астма и др)
- острая хирургическая патология (панкреатит, аппендицит, холецистит и др).
В связи с тем, что при подготовке к плановому вмешательству пациент и врач располагают временем, в отличие от осложненной аневризмы, пациент может быть тщательно обследован с учетом возможных противопоказаний и оценки компенсаторных возможностей организма.
Противопоказаний для экстренной операции нет, так как операционный риск в разы меньше, чем смертность от осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть взят на операционный стол.
В 90 – х годах прошлого века аргентинским ученым было опробовано устройство для протезирования аорты, названное графт – стентом. Это протез аорты, представляющий собой ствол и две ножки, подводимый катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляющийся в стенках аорты специальными крючками.
- Операция является эндоваскулярной, проводится без разреза передней брюшной стенки под местным или общим наркозом. Длительность 1 – 3 часа.
- Достоинства эндопротезирования аорты – малая травматичность, в сравнении с открытой операцией, и более быстрое восстановление организма.
- Недостатки – в связи с тем, что сама аневризма не иссекается, а протез вставляется как бы внутрь выпячивания, аневризма продолжает существовать. Постепенно выпячивание стенки аорты распространяется выше места прикрепления стента, что приводит к развитию новых путей кровотока, формированию тромбов, расслаиванию стенки сосуда, и, как следствие, повышает риск развития осложнений. Часто эти процессы требуют проведения обычной операции, поэтому, несмотря на хорошие результаты в раннем периоде после эндопротезирования, оно проводится реже, чем открытая операция.
Массовое распространение эндопротезирования ограничено немалыми затратами клиники на закупку графт – стентов (стоимость одного протеза за рубежом составляет порядка 500 тысяч рублей, стоимость самой операции 20 – 40 тысяч рублей), тем более что стент должен быть изготовлен индивидуально для конкретного пациента. В России данная операция относится к высокотехнологичным видам помощи, и в некоторых клиниках проводится по квотам Минздрава РФ. Открытые операции, тем более в экстренном порядке, проводятся бесплатно.
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Обусловлена постепенным истончением стенок аорты и проникновением крови в стенку сосуда, расслаивающей ее оболочки. Такая гематома распространяется все дальше, пока стенка не лопнет под воздействием кровяного давления и не произойдет разрыв аорты.
- симптомы: резкие боли в животе или спине, резкая слабость, бледность, снижение артериального давления, холодный профузный пот, потеря сознания, коллапс, шок и смерть. Иногда пациента могут даже не успеть довезти до больницы.
- диагностика : экстренное УЗИ брюшной полости, по показаниям – КТ или МРТ.
- лечение : экстренная операция.
Происходит прорыв крови из аорты в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны таковым при расслаивающей аневризме аорты. Шоковое состояние и летальный исход обусловлены массивной кровопотерей и нарушениями работы сердца.
Редко развивается полная закупорка тромботическими массами всего просвета, в основном происходит формирование пристеночных тромбов, которые с током крови могут перенестись в менее крупные артерии и вызвать перекрытие их просвета (почечные, подвздошные артерии, артерии нижних конечностей).
- признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- диагностика: УЗИ и дуплексное сканирование
- лечение: антикоагулянтная терапия, хирургическое извлечение тромба.
До операции. Если аневризма малых размеров (до 5 см), и не планируется плановая операция, врачи занимают выжидательную тактику и наблюдают за пациентом. Пациент должен раз в полгода посещать врача для обследования, если рост аневризмы быстрый (более чем на 0.5 см в полгода), ему будет назначена операция.
После операции пациент посещает врача ежемесячно на первом году, затем раз в полгода на втором году и далее раз в год.
И до, и после операции, пациент должен принимать назначенные врачом лекарства. Рекомендуется соблюдать следующие несложные мероприятия по ведению здорового образа жизни для профилактики роста аневризмы и осложнений:
- Правильное питание и снижение избыточного веса . Исключается жирная, жареная, острая, соленая пища. Ограничиваются животные жиры, кондитерские изделия. Рекомендуются свежие овощи и фрукты, злаковые, кисломолочные изделия, нежирные сорта птицы, мяса и рыбы, соки, компоты, морсы. Прием пищи 4 – 6 раз в день, небольшими порциями. Продукты лучше готовить в паровом, отварном, протертом виде.
- Снижение уровня холестерина – прием статинов по назначению врача, ограничение поступления холестерина с пищей.
- Контроль за уровнем артериального давления – исключение психоэмоциональных стрессов, тяжелого физического труда, регулярный прием лекарств, нормализующих давление, ограничение поваренной соли в пище.
- Полный отказ от курения и алкоголя . Доказано, что курение провоцирует рост аневризмы, а алкоголь повышает давление, что может спровоцировать сосудистую катастрофу.
- Исключение значительных физических нагрузок (в раннем послеоперационном периоде полный постельный режим с постепенным восстановлением двигательной активности). Занятия спортом противопоказаны. Допустима ходьба пешком на незначительные расстояния.
- Коррекция сопутствующих заболеваний — сахарный диабет, заболевания сердца, печени, почек и др.
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% — в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
источник
Разрыв – одно из самых распространенных осложнений аневризмы брюшной аорты. Патология отличается острым течением, характерной клиникой и высоким уровнем летальности.
Риск разрыва аневризмы в среднем составляет 80-85% и повышается у больных с острыми сердечно-сосудистыми состояниями. Патология чаще диагностируется у мужчин, но у женщин чаще разрывается.
Причины — расслоение, механическая травма или медицинская ошибка. К разрыву предрасполагает перерастяжение сосудистой стенки, теряющей физиологическую эластичность вследствие сосудистых заболеваний.
Воспалительные ферменты (цитокины, протеиназы, коллагеназы) приводят к необратимому ремоделированию аорты, стенка которой становится растяжимой и истонченной. Потеря структурной целостности вызывает предрасположенность аорты к дополнительной травматизации.
- Лица старше 50 лет;
- Мужчины;
- Больные, страдающие хроническими сосудистыми заболеваниями;
- Перенесшие инфаркт миокарда или острое нарушение мозгового кровообращения;
- Беременные;
- Курящие;
- Страдающие атеросклерозом, гиперлипидемией.
- Гипертонический криз;
- Стресс;
- Физическое перенапряжение;
- Травма (в т.ч. падение, удары спиной);
- Агрессивный массаж спины.
Классическая триада симптомов:
- Кратковременная гипертензия, переходящая в стойкую гипотонию;
- Острая боль;
- Видимая пульсация в околопупочной области.
Начало острое и характеризуется приступом внезапной сковывающей боли в спине. Боль может быть раздирающей, жгучей, она быстро распространяется на область живота или таза и принимает опоясывающий характер.
Другие симптомы:
- Беспокойство, страх смерти;
- Поверхностное частое дыхание;
- Учащенное сердцебиение;
- Головокружение, переходящее в обморок;
- «Мраморная» бледность кожи;
- Холодный пот;
- Кишечное кровотечение;
- Потеря чувствительности ног.
Как правило, пациенты не могут находиться в вертикальном или сидячем положении. Внутренняя кровопотеря приводит к коллапсу – острой сосудистой недостаточности, которая характеризуется резким падением давления (систолическое значение может доходить до 70-50 мм рт.ст.).
Дальнейшая картина складывается из явлений шока – острой печеночной, почечной и сердечно-легочной недостаточности на фоне нарушения мозгового кровообращения:
- Отсутствие дыхания;
- Отсутствие пульса на периферических артериях;
- Расстройства сознания.
Алгоритм действий при обнаружении человека с симптомами разрыва:
- Вызвать скорую помощь;
- Изолировать больного от окружающих, перенести в безопасное место на горизонтальную поверхность;
- Приподнять ноги и опустить голову (улучшить приток крови к мозгу);
- Обеспечить приток свежего воздуха;
- Если человек в сознании – предложить анальгетик;
- Расстегнуть верхние пуговицы одежды, ослабить пояса.
При отсутствии дыхания и пульса на периферических артериях следует начать сердечно-легочную реанимацию по схеме «2 вдоха на 30 компрессий». Однако при неуверенности в собственных навыках рекомендуется дождаться скорой помощи.
Диагностика у экстренных пациентов направлена на оценку клинической картины и визуализацию разрыва:
- При осмотре пациенты бледные, без сознания, часто без признаков дыхания и кровообращения. В области поясницы обнаруживают обширные кровоподтеки – признак образовавшейся гематомы (симптом Грея-Тернера).
- По данным ЭКГ – тахикардия, фибрилляция желудочков или отсутствие сердечных сокращений.
- Лабораторные данные. Клинический анализ крови зачастую в пределах нормы.
- Рентгенография – скопление крови в забрюшинном пространстве, признаки острой кишечной непроходимости, отсутствие мочи.
- УЗИ – локальное расширение диаметра брюшной аорты, дефект сосудистой стенки, тромб, кровоизлияние в брюшную полость или забрюшинное пространство.
- КТ (МРТ) — дефект сосудистой стенки, локальный отек, геморрагическое пропитывание клетчатки забрюшинного пространства, спазм висцеральных сосудов, тромбы.
По приезду скорой помощи пациента транспортируют в стационар сосудистой хирургии. Параллельно проводятся следующие мероприятия:
- Внутривенное обезболивание (наркотическими анальгетиками);
- Поддержание дыхания с помощью кислородной маски, мешка Амбу;
- Контроль гемодинамики и адекватного сердечного выброса (адреналин, атропин, допамин в индивидуальных дозах);
- ЭКГ.
Госпитальный этап включает в себя:
- Диагностику (выполняют 1-2 диагностических метода в зависимости от оснащенности ЛПУ);
- Врачебный консилиум;
- Неотложную операцию.
Эндоваскулярное вмешательство не выполняется. Предпочтение отдают открытой полостной операции со вскрытием брюшной полости, что позволяет оценить степень кровотечения и прогноз. Операция проводится бригадой хирургов под контролем визуализирующего исследования.
Алгоритм хирургического вмешательства:
- Общее обезболивание.
- Подключение искусственного кровообращения.
- Гипотермия головного мозга (снижение температуры с целью защиты от ишемии).
- Вскрытие брюшной полости срединным или левосторонним доступом.
- Обнажение подкожно-жировой клетчатки, сдвигание мышц передней брюшной стенки;
- Остановка кровотечения (зажим, наложение временного шва).
- Ревизия брюшной полости (осмотр петель кишечника на предмет некроза, при необходимости – удаление отмершей части кишечника).
- Резекция аневризмы.
- Установка трубчатого протеза анастомозом «конец в конец». При вовлечении подвздошных артерий — установка протеза с бифуркацией (по типу «рогатки»).
- Контроль эффективности наложения анастомоза (восстановления кровотока в висцеральных артериях) с помощью ангиографии.
- Наложение швов на брюшную стенку.
Прогноз неблагоприятный. Смертность в ближайшие сроки после разрыва достигает 90%, во время оперативного вмешательства – 70%. Трехлетняя выживаемость после операции достигает 45-50%.
- Внутриоперационное ранение мочеточника или почечных артерий;
- Тромбоэмболия;
- Коллапс;
- Шок;
- Инфицирование;
- Некроз кишечника.
Отдаленные последствия:
- Тромбоз протеза;
- Тромбоэмболия висцеральных или подвздошных артерий;
- Гангрена;
- Хроническая сосудистая недостаточность;
- Хроническая почечная недостаточность.
Мер, позволяющих предотвратить патологию у 100% больных, не существует. Профилактика направлена на исключение триггерных ситуаций и включает:
- Контроль АД на уровне до 140/90;
- Отказ от курения;
- Непрерывное лечение атеросклероза, сердечно-сосудистых заболеваний;
- Контроль массы тела в пределах возрастных норм;
- УЗИ брюшной аорты 2 раза в год (контроль динамики роста аневризмы);
- Профилактику сезонных инфекций;
- Минимизацию профессионального и бытового травматизма.
Разрыв аневризмы брюшного отдела аорты – это острая хирургическая патология, характеризующаяся яркой клиникой и высоким риском летального исхода. Нарушение целостности брюшного отдела аорты приводит к острой ишемии нижних конечностей, органов живота и таза.
При появлении первого признака разрыва (острой разлитой боли в спине или околопупочной области) необходимо немедленно обратиться к врачу. Лечение оперативное – экстренное протезирование брюшной аорты.
источник
Аневризма брюшного отдела аорты — это расширение и истончение стенок самого главного сосуда тела человека. Это грозное заболевание поначалу себя никак не проявляет. При прогрессировании болезни и отсутствии своевременного лечения, может случиться разрыв аорты, и как следствие, массивное кровотечение, которое нередко заканчивается летальным исходом. Своевременное обращение к специалисту, качественная консультативная, диагностическая и хирургическая помощь позволяет предотвратить прогрессирование заболевания и обеспечить профилактику опасного для жизни осложнения — разрыва аневризмы.
Аорта — самый большой сосуд в организме человека, который уносит кровь от сердца к органам и конечностям . Верхний отдел аорты проходит внутри грудной клетки, этот отдел называется грудной аортой. Нижняя часть находится в брюшной полости и называется брюшной аортой. Она доставляет кровь к нижней части тела . В нижней части живота брюшная аорта делится на два крупных сосуда — подвздошные артерии, которые несут кровь к нижним конечностям .
Стенка аорты состоит из трех слоев: внутренний (интима), средний (медиа), наружный (адвентиция).
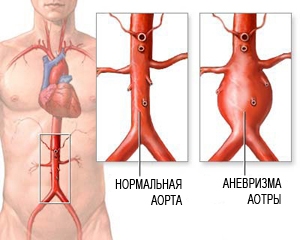
Аневризма аорты представляет большой риск для здоровья, так как она может разорваться. Разорванная аневризма может вызвать массивное внутреннее кровотечение, которое, в свою очередь, приводит к шоку или смертельному исходу.
Аневризма аорты брюшной полости может вызывать и другие серьезные проблемы для здоровья. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы, которые с током крови продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа или потери нижней конечности. К счастью, если диагностировать аневризму аорты на ранних стадиях, то лечение может быть своевременным, безопасным и эффективным.
Выделяют «истинную» и «ложную» аневризмы аорты. Истинная аневризма развивается вследствие постепенного ослабления всех слоев стенки аорты. Ложная аневризма, как правило, является результатом травмы. Она формируется из соединительной ткани, окружающей аорту. Полость ложной аневризмы заполняется кровью через возникшую в стенке аорты трещину. Сами стенки аорты в формировании аневризмы не участвуют.
В зависимости от формы выделяют:
- мешотчатую аневризму — расширение полости аорты только с одной стороны;
- веретенообразную (фузиформную) аневризму — расширение полости аневризмы со всех сторон;
- смешанную аневризму — сочетание мешотчатой и веретенообразной форм.
Причины развития аневризм брюшной аорты весьма разнообразны. Самой частой причиной развития аневризмы является атеросклероз. На долю атеросклеротических аневризм приходится 96% от общего числа всех аневризм. Помимо этого заболевание может быть как врожденными (фибромускулярная дисплазия, кистозный медионекроз Эрдгейма, синдром Марфана и др.), так и приобретенным (воспалительные и невоспалительные). Воспаление аорты возникает при внедрении различных микроорганизмов (сифилис, туберкулез, сальмонеллёз и пр.) или как результат аллергическо-воспалительного процесса (неспецифический аортоартериит). Невоспалительные аневризмы наиболее часто развиваются при атеросклеротическом поражении аорты. Реже являются результатом травмы её стенки.
- Артериальная гипертензия;
- Курение;
- Наличие аневризм у других членов семьи. Что свидетельствует о роли наследственного фактора в развитии этого заболевания;
- Пол: мужчины в возрасте старше 60 лет (у женщин аневризмы брюшного отдела аорты возникают реже).
У большинства пациентов аневризмы брюшной аорты протекают без каких-либо проявлений и являются случайной находкой при обследованиях и операциях по другому поводу.
- Ощущение пульсации в животе, подобной сердцебиению, неприятное ощущение тяжести или распирания.
- Тупая, ноющая боль в животе, в области пупка, чаще слева.
Важное значение имеют косвенные признаки аневризмы брюшной аорты:
- Абдоминальный синдром. Проявляется появлением отрыжки, рвоты, неустойчивого стула или запоров, отсутствием аппетита и похуданием;
- Ишиорадикулярный синдром. Проявляется болями в пояснице, нарушениями чувствительности и расстройствами движений в нижних конечностях;
- Синдром хронической ишемии нижних конечностей. Проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей;
- Урологический синдром. Проявляется болями и тяжести в пояснице, нарушением мочеиспускания, появлением крови в моче.
Предвестниками разрыва может быть усиление болей в животе.
При разрыве аневризмы, пациент внезапно ощущает усиление или появлении боли в животе, иногда «отдающую» в поясницу, паховую область и промежность, а также выраженную слабость, головокружение. Это симптомы массивного внутреннего кровотечения. Развитие такой ситуации опасно для жизни! Пациенту нужна экстренная медицинская помощь!
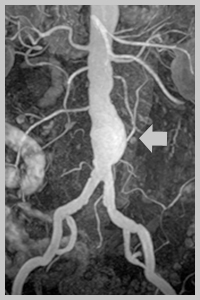
При необходимости исследуется брюшной и грудной отдел аорты.
Существует несколько методик лечения аневризмы аорты. Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
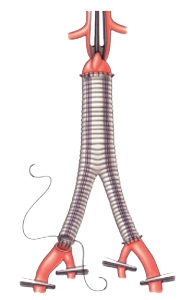
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
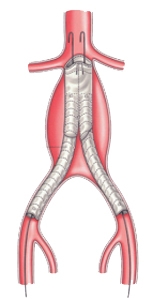
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
источник
Аневризма брюшной аорты – это локальное расширение просвета брюшной части аорты, развивающееся вследствие патологического изменения ее стенок или аномалии их развития. Среди всех аневризматических поражений кровеносных сосудов аневризма брюшной аорты составляет 95%. Заболевание диагностируется у каждого двадцатого мужчины в возрасте старше 60 лет, женщины страдают реже.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год). Со временем стенки сосуда растягиваются настолько, что в любой момент готовы разорваться. Разрыв аневризмы сопровождается массивным внутренним кровотечением и гибелью пациента.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
Наиболее часто клиницистами применяется классификация аневризм брюшной аорты, основанная на особенностях анатомического расположения патологических расширений:
- инфраренальные аневризмы, т. е. локализующиеся ниже ответвления почечных артерий (наблюдаются в 95% случаев);
- супраренальные аневризмы, т. е. расположенные выше места отхождения ренальных артерий.
По строению стенки мешка аневризмы брюшной аорты подразделяются на ложные и истинные.
- расслаивающие;
- веретенообразные;
- диффузные;
- мешотчатые.
В зависимости от причины возникновения аневризмы брюшной аорты могут быть врожденными (связаны с аномалиями строения сосудистой стенки) или приобретенными. Последние, в свою очередь, подразделяются на две группы:
- Воспалительные (инфекционные, инфекционно-аллергические, сифилитические).
- Невоспалительные (травматические, атеросклеротические).
- неосложненные;
- осложненные (тромбированные, разорвавшиеся, расслаивающие).
В зависимости от диаметра участка расширения аневризмы брюшной аорты бывают малыми, средними, большими и гигантскими.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза.
А. А. Покровским была предложена классификация аневризм брюшной аорты, в основе которой распространенность патологического процесса:
- Инфраренальная аневризма, обладающая длинными проксимальным и дистальным перешейками.
- Инфраренальная аневризма, располагающая выше уровня бифуркации (раздвоения) брюшной аорты, имеющая длинный проксимальный перешеек.
- Инфраренальная аневризма, распространяющаяся на область бифуркации брюшной аорты, а также подвздошные артерии.
- Тотальная (инфраренальная и супраренальная) аневризма брюшной аорты.
Результаты многочисленных исследований показали, что основным этиологическим фактором аневризмы брюшной аорты, как, впрочем, и других локализаций данного патологического процесса (грудная аорта, дуга аорты), является атеросклероз. В 80-90% случаев развитие заболевания обусловлено именно им. Значительно реже развитие приобретенных аневризм брюшной аорты связано с воспалительными процессами (ревматизм, микоплазмоз, сальмонеллез, туберкулез, сифилис, неспецифический аортоартериит).
Нередко аневризма брюшной аорты формируется у пациентов, имеющих врожденную неполноценность строения сосудистой стенки (фиброзно-мышечная дисплазия).
Причины появления травматической аневризмы брюшной аорты:
- травмы позвоночника и брюшной полости;
- технические погрешности при выполнении реконструктивных операций (протезирование, тромбоэмболэктомия, стентирование или дилатация аорты) или ангиографии.
Факторами, повышающими риск формирования аневризмы брюшной аорты, являются:
- курение – курильщики составляют 75% от всех пациентов с данной патологией, чем больше стаж курения и количество ежедневно выкуриваемых сигарет, тем выше риск развития аневризмы;
- возраст старше 60 лет;
- мужской пол;
- наличие данного заболевания у близких родственников (наследственная предрасположенность).
Разрыв аневризмы брюшной аорты чаще всего происходит у пациентов, страдающих хроническими бронхолегочными заболеваниями и/или артериальной гипертензией. Помимо этого, на риск разрыва оказывают влияние размер и форма аневризмы. Симметричные аневризматические мешки разрываются реже, чем ассиметричные. А гигантские расширения, достигающие 9 см в диаметре и более, в 75% случаев разрываются с массивным кровотечением и быстрой гибелью больных.
В большинстве случаев аневризма брюшной аорты протекает без каких-либо клинических признаков и диагностируется случайно при проведении обзорной рентгенографии брюшной полости, ультразвукового исследования, диагностической лапароскопии или обычной пальпации живота, выполняемых в связи с другой абдоминальной патологией.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год).
В иных случаях клиническими симптомами аневризмы брюшной аорты могут быть:
- боли в области живота;
- чувство распирания или тяжести в животе;
- ощущение пульсации в животе.
Боль ощущается в левой половине живота. Ее интенсивность может быть от слабо выраженной до нестерпимой, требующей назначения инъекций обезболивающих препаратов. Часто боль отдает в паховую, крестцовую или поясничную область, в связи с чем ошибочно ставится диагноз радикулита, острого панкреатита или почечной колики.
Когда растущая аневризма брюшной аорты начинает оказывать механическое давление на желудок и двенадцатиперстную кишку, это приводит к развитию диспепсического синдрома, для которого характерны:
В ряде случаев аневризматический мешок смещает почку и сдавливает мочеточник, приводя тем самым к формированию урологического синдрома, который клинически проявляется дизурическими расстройствами (учащенные, болезненные, затрудненные мочеиспускания) и гематурией (примесь крови в моче).
Если аневризма брюшной аорты сдавливает тестикулярные сосуды (артерии и вены), у больного возникает боль в области яичек, а также развивается варикоцеле.
Компрессия спинномозговых корешков увеличивающимся выпячиванием брюшной аорты сопровождается формированием ишиорадикулярного симптомокомплекса, для которого характерны стойкие боли в области поясницы, а также двигательные и чувствительные расстройства в нижних конечностях.
Аневризма брюшной аорты способна становиться причиной хронического нарушения кровоснабжения в нижних конечностях, что приводит к трофическим расстройствам и перемежающейся хромоте.
При разрыве аневризмы брюшной аорты у больного возникает массивное кровотечение, способное за несколько секунд привести к летальному исходу. Клиническими симптомами этого состояния являются:
- внезапная интенсивная боль (так называемая кинжальная боль) в области живота и/или поясницы;
- резкое падение артериального давления, вплоть до развития коллапса;
- ощущение сильной пульсации в брюшной полости.
Особенности клинической картины разрыва аневризмы брюшной аорты определяются направлением кровотечения (мочевой пузырь, двенадцатиперстная кишка, нижняя полая вена, свободная брюшная полость, забрюшинное пространство). Для забрюшинного кровотечения характерно возникновение стойкого болевого синдрома. Если гематома увеличивается в сторону малого таза, то боль иррадиирует в промежность, пах, половые органы, бедро. Высокая локализация гематомы часто манифестирует под маской сердечного приступа.
Внутрибрюшинный разрыв аневризмы брюшной аорты приводит к быстрому развитию массивного гемоперитонеума, отмечается резкая болезненность и вздутие живота. Симптом Щеткина – Блюмберга положителен во всех отделах. Перкуторно определяют наличие в брюшной полости свободной жидкости.
Одновременно с симптомами острого живота при разрыве аневризмы аорты возникают и быстро усиливаются симптомы геморрагического шока:
- резкая бледность слизистых оболочек и кожных покровов;
- сильная слабость;
- холодный липкий пот;
- заторможенность;
- нитевидный пульс (частый, низкого наполнения);
- выраженное снижение артериального давления;
- уменьшение диуреза (количества отделяемой мочи).
При внутрибрюшинном разрыве аневризмы брюшной аорты очень быстро наступает летальный исход.
Если происходит прорыв аневризматического мешка в просвет нижней полой вены, это сопровождается формированием артерио-венозной фистулы, симптомами чего являются:
- боли, локализующиеся в области живота и поясницы;
- образование в брюшной полости пульсирующей опухоли, над которой хорошо выслушиваются систоло-диастолические шумы;
- отек нижних конечностей;
- тахикардия;
- нарастающая одышка;
- значительная общая слабость.
Постепенно нарастает сердечная недостаточность, что становится причиной летального исхода.
Разрыв аневризмы брюшной аорты в просвет двенадцатиперстной кишки приводит к внезапно возникающему массивному желудочно-кишечному кровотечению. У больного резко падает артериальное давление, возникает кровавая рвота, нарастает слабость, безразличие к окружающему. Кровотечение при данном типе разрыва сложно диагностировать от желудочно-кишечных кровотечений, обусловленных другими причинами, например, язвенной болезнью желудка и двенадцатиперстной кишки.
В 40% случаев аневризмы брюшной аорты представляют собой случайную диагностическую находку при проведении клинического или рентгенологического исследования по другому поводу.
Предположить наличие заболевания можно на основании данных, полученных при сборе анамнеза (указание на семейные случаи заболевания), общего осмотра пациента, аускультации и пальпации живота. У худощавых пациентов иногда удается пропальпировать в брюшной полости пульсирующее безболезненное образование, обладающее плотноэластичной консистенцией. В ходе аускультации над областью этого образования можно прослушать систолический шум.
Самым доступным и дешевым методом диагностики аневризмы брюшной аорты является обзорная рентгенография брюшной полости. На рентгенограмме визуализируется тень аневризмы, причем в 60% случаев отмечается кальцификация ее стенок.
Ультразвуковое исследование и компьютерная томография позволяют с большой точностью определить размеры и локализацию патологического расширения. Помимо этого, по данным компьютерной томографии врач может оценить взаимное расположение аневризмы брюшной аорты и других висцеральных кровеносных сосудов, выявить возможные аномалии сосудистого русла.
Ангиография показана пациентам с артериальной гипертензией при выраженной или нестабильной стенокардии, значительным стенозом почечных артерий, больным с подозрением на ишемию брыжейки, а также пациентам с симптомами окклюзии (закупорки) дистальных артерий.
При наличии показаний могут применяться и другие методы инструментальной диагностики, например, лапароскопия, внутривенная урография.
Наличие у пациента аневризмы брюшной аорты является показанием к проведению хирургического лечения, особенно если размеры выпячивания увеличиваются более чем на 0,4 см в год.
Основной операцией при аневризме брюшной аорты является аневризмэктомия (иссечение аневризматического мешка) с последующей пластикой удаленного участка кровеносного сосуда протезом из дакрона или другого синтетического материала. Хирургическое вмешательство выполняется через лапаротомический доступ (разрез брюшной стенки). Если в патологический процесс оказываются втянутыми и подвздошные артерии, то выполняют бифуркационное аорто-подвздошное протезирование. До, во время и в первые сутки после операции проводят наблюдение за давлением в сердечных полостях и величиной сердечного выброса с помощью катетера Суона – Ганца.
Противопоказаниями к выполнению плановой операции при аневризме брюшной аорты являются:
- острые нарушения мозгового кровообращения;
- свежий инфаркт миокарда;
- терминальная стадия хронической почечной недостаточности;
- тяжелая степень сердечной и дыхательной недостаточности;
- распространенная окклюзия подвздошных и бедренных артерий (частичная или полная блокировка по ним кровотока).
При разрыве аневризмы брюшной аорты операция выполняется по жизненным показаниям в экстренном порядке.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
В настоящее время сосудистые хирурги отдают предпочтение малоинвазивным методам лечения аневризмы брюшной аорты. Одним из них является эндоваскулярное протезирование участка патологического расширения при помощи имплантируемого стент-графта (специальной металлической конструкции). Стент устанавливают так, чтобы он полностью покрыл всю протяженность аневризматического мешка. Это приводит к тому, что кровь перестает оказывать давление на стенки аневризмы, тем самым предотвращается риск ее дальнейшего увеличения, а также разрыва. Данная операция при аневризме брюшной аорты отличается минимальной траматичностью, низким риском развития осложнений в послеоперационном периоде, коротким реабилитационным периодом.
Основными осложнениями аневризмы брюшной аорты являются:
- разрыв аневризматического мешка;
- трофические расстройства в нижних конечностях;
- перемежающаяся хромота.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза. Операционная летальность при выполнении плановой операции составляет 6–10%. Экстренные хирургические вмешательства, выполняемые на фоне разрыва стенки аневризмы, заканчиваются летальным исходом в 50-60% случаев.
Для своевременного выявления аневризмы брюшной аорты пациентам, страдающим атеросклерозом или имеющим отягощенный анамнез по данной сосудистой патологии, рекомендуется систематическое врачебное наблюдение с периодическим инструментальным обследованием (рентгенография брюшной полости, УЗИ).
Немаловажное значение в профилактике формирования аневризмы имеет отказ от курения, активное лечение инфекционных и системных воспалительных заболеваний.
Видео с YouTube по теме статьи:
источник
Самым распространенным заболеванием, среди патологий сосудистой стенки, является аневризма брюшной аорты. Это опасная болезнь, если вовремя не обнаружить образование и не принять меры по его лечению и удалению, прогноз может оказаться весьма печальным.
Это происходит из-за того, что аорта является самым крупным сосудом человеческого организма, каждую секунду через нее проходит огромное количество крови. Любая аневризма имеет склонность к росту и последующему разрыву. Если произойдет разрыв аневризмы брюшной аорты, то исход будет крайне неблагоприятным.
Аневризма брюшины имеет сложную классификацию, которая определяется несколькими признаками:
- Локализация. По месту своего нахождения дефект может быть супраренальным, инфраренальным и тотальным. Первые два положения означают нахождение образования над местом ответвления от аорты других сосудов, и под ним. Тотальная локализация означает дефект аорты на всем протяжении;
- Диаметр. Еще один важный признак, исходя из его значения, принимаются решения о лечении или удалении аневризмы. Аномалия до 5 см является малой, от 5 до 7 см – средней, более 7 – большой. Если речь идет об образовании, которые в несколько раз больше окружности самой аорты, то она называется гигантской;
- Характер. По характеру можно различать аневризму без осложнений и с осложнениями (например, разрывы, расслаивание сосудистых стенок, тромбоз);
- Форма. Бывает мешотчатой и веретенообразной. В первом случае аневризма образуется на одной из сторон стенки аорты и начинает увеличиваться в виде мешочка, напоминая собой ягоду на кусте. Вторая форма является более сложной, поскольку дефект образуется на всей окружности;
- Строение стенки выпячивания. Оно может быть истинным, ложным и расслаивающим. Истинная аневризма охватывает все слои сосудистой стенки, ложная представлена в виде рубца, а расслаивающая образована из крови, попавшей между разошедшимися слоями стенки.
Кроме заявленных классифицируемых видов, аневризма имеет разделение по описанию А.А. Покровского:
- Первый тип – аневризма инфраренального отдела аорты с характерным для нее перешейком с небольшой протяженностью.
- Второй тип – инфраренальная аневризма с перешейком, достигающим места разветвления аорты на более мелкие сосуды.
- Третий тип – инфраренальная аневризма с распространением на разветвление аорты и захватом начала артерий.
- Четвертый тип означает тотальную или повсеместную аневризму брюшного отдела аорты.
Так же аномалия может быть воспалительной, не воспалительной, врожденная и приобретенная.
Самым частым фактором, провоцирующим возникновения дефекта аорты, являются атеросклеротические бляшки. Более 80% случаев возникшей аневризмы приходится на поражение атеросклерозом слоев сосудистой стенки.
- Воспаление. Заболевания, провоцирующие воспалительный процесс – туберкулез, сифилис, микоплазмоз, неспецифический аортоартериит, бактериальный эндокардит, ревматизм;
- Генетика. Дефекты в генетическом плане влияют на разрастание образования, например, дисплазия соединительной ткани;
- Травмы. Стенки сосудов могут быть подвержены травматическому воздействию;
- Последствия оперативного вмешательства. В редких случаях анастомозы на аорте переходят в аневризмы;
- Грибковые заболевания. Зарегистрированы случаи, когда иммунодефицит или заражение крови были причинами развития грибкового поражения аорты.
Факторами риска для развития сосудистой патологии в брюшной полости могут стать:
- Принадлежность к сильному полу, у женщин поражения составляют небольшой процент.
- Возраст. Лица старше 50 лет должны обратить внимание на повышенный риск сосудистой патологии, для чего необходимо проходить ежегодные профосмотры.
- Наследственность. Если у близких родственников имеется аневризма или предрасположенность к ним, значит и у самого больного риск развития аномалии повышается.
- Вредные привычки. Никотин и алкоголь пагубно отражаются на состоянии сосудистой стенки. Кроме того, никотин является фактором риска для развития атеросклероза.
- Сахарный диабет. Не усваиваемая глюкоза имеет свойство откладываться на стенках сосудов, провоцируя их разрушение.
- Лишний вес. Особенно опасно так называемое «скрытое ожирение», когда на внутренних органах образуется большой слой жира, который давит на внутренние органы, смещает их.
- Высокое артериальное давление.
- Высокий уровень холестерина в крови, это предпосылка для развития атеросклероза.
Стоит упомянуть и риск для разрыва уже имеющейся аневризмы в брюшной полости. Это гипертонический криз, неадекватная нагрузка и травмы живота.
Как и большинство аномалий иных локализаций, аневризмы брюшного отдела в начальной стадии развиваются бессимптомно. Проводя обследование организма в плане профилактики или уточнения другого диагноза, можно обнаружить характерное образование на брюшной аорте.
Самым распространенным признаком при увеличении образования в брюшной полости, становится боль. Это происходит из-за того, что растущее образование начинает оказывать давление на расположенные рядом нервы. Часто боль отдает в нижнюю часть живота и спины, поэтому при диагностике данной патологии может возникнуть необходимость дифференцировать его с похожими по симптомам болезнями.
Другие симптомы могут быть менее характерными для аневризмы, прежде всего это относится к проявлениям желудочно-кишечной патологии: тошнота, рвота, проблемы со стулом. К этому приводит близость брюшной аорты и кишечника.
Еще одним вариантом развития болезни становятся симптомы по урологической линии из-за давления на почки и мочеточник: кровь в моче, расстройство мочеиспускания.
Болезненные ощущения в пояснице, проблемы с движением ног могут возникнуть из-за компрессии нервов спинного мозга и некоторых позвонков. Последствием этого давления может стать хроническая ишемия, результатом которой будет перемежающая хромота и трофические симптомы.
В спокойном состоянии, даже при склонности к росту, аневризма не доставляет больному сложностей, связанных с риском для жизни. Однако, картина резко меняется, когда происходит разрыв аневризмы.
Основным комплексом признаков, позволяющих заподозрить разрыв аневризмы, становится: сильная боль, коллапс и пульсация брюшной стенки.
В зависимости от направления разрыва формируются характерные признаки:
- Разрыв в забрюшинное пространство: постоянная боль, отдает в бедра и промежность. Кровь изливается в небольшом количестве, около 200 мл;
- Разрыв в пространство брюшины: быстрое развитие, геморрагический шок. Кожа становится бледной, выступает холодный пот, пульс становится нитевидным и частым, артериальное давление резко падает. Живот характерно увеличивается, становится резко болезненным, при обследовании можно обнаружить большое количество жидкости в полости. Это самый опасный вид разрыва аневризмы, поскольку даже в условиях стационара его сложно купировать, здесь практически 100% летальны исход;
- Разрыв в нижнюю полую вену: начинается слабость, одышка, учащенное сердцебиение. Кроме этого начинают отекать нижние конечности. Локально ощущается боль, пульсация. Плюс данного вида разрыва в том, что вся симптоматика проявляется постепенно, давая возможность принять экстренные меры;
- Разрыв в 12-перстную кишку: профузное желудочно-кишечное кровотечение, коллапс, кровавая рвота и кал, пропитанный кровью (мелена).
Диагностика данного состояния начинается тогда, когда обнаружены некоторые признаки наличия этой патологии. Подтвердить свои предположения врач может уже при осмотре. Если у пациента нет жировой прослойки на животе, то в положении лежа можно наблюдать пульсирующий участок над пупком. С помощью пальпации этого участка обнаруживается характерное образование, с плотной структурой и безболезненное. С помощью аускультации специалист выслушивает на этом участке систолический шум.
Чтобы уточнить и подтвердить результаты осмотра, врач назначает дополнительные методы исследования:
- УЗИ и дуплексное сканирование брюшного отдела аорты. С помощью этого метода можно просмотреть аневризму, уточнить ее местонахождение, размеры. Также выясняют наличие атеросклеротических бляшек и тромбов.
- КТ или МРТ. Исследование брюшной полостью этими методами дает возможность детально увидеть локализацию аневризмы, а также оценить степень ее распространения на окружающие сосуды.
- Ангиография. Является уточняющей мерой в том случае, когда возникают сомнения или двоякое трактование результатов предыдущих исследований. Метод заключается в том, что в одну из периферических вен вводится специальное вещество, а затем делают снимки на рентгеновском аппарате, когда оно попадет в просвет аорты.
- Рентгенография. Показана в том случае, если стенки аневризмы окружены обезыствленными солями кальция. В этом случае можно увидеть локализацию и размеры образования. В иных случаях метод не информативен.
Помимо инструментальной диагностики, необходимо сделать общие анализы крови и мочи, выявить биохимические показатели, наличие холестерин, уровень глюкозы.
Терапевтическое лечение аневризмы невозможно, так как нет лекарств, устраняющих данный дефект сосудистой стенки. Эта аномалия является абсолютным показателем для хирургического вмешательства.
Операция по резекции аневризмы до недавних пор считалась оптимальной. С ее помощью через лапаротомический разрез удалялась поврежденная часть аорты, а на ее место вставал гомопрансплантат. Если дефект распространялся на разветвленные части сосуда, то изготавливался специальный протез, заменяющий природные ткани.
Летальность такого метода составляет до 8% всех случаев. Кроме того, для такого вида оперативного вмешательства существуют противопоказания:
- Инфаркт миокарда, развившийся меньше месяца до операции;
- Недавнее острое нарушение мозгового кровообращения;
- Недостаточность сердечной, легочной или почечной системы.
Научные достижения позволяют уменьшить появление осложнений. Эндопротезирование является оптимальным вариантом, в его ходе через небольшой разрез на одной из бедренных артерий вводят стент-графт, контролируя его продвижение до брюшной аорты при помощи рентгенотелевидения. Лечение аневризмы с помощью этого метода помогает изолировать образование, одновременно создавая новое русло для течения крови.
Разумеется и здесь существуют риски и осложнения, например сдвижение стента в сторону от аневризмы. Однако даже такая вероятность крайне мала.
Аневризма брюшной аорты является непредсказуемым заболеванием. Однако можно с уверенностью утверждать, что без лечения вероятность летального исхода практически 100%. Особенно это касается средних и больших образований, склонных к росту.
Что касается разрыва аорты, то в большинстве случаев больные погибают еще до оказания профессиональной медицинской помощи. Если же их удается довезти до стационара и провести экстренную операцию, то шансы выжить оказываются лишь у 10% пациентов.
В случае обнаружения аневризмы и последующем удалении ее с помощью современных методов лечения, прогноз благоприятный, к прежнему образу жизни возвращаются около 70% больных.
источник