Реконструктивные операции на сосудах
Реконструктивные операции выполняют с целью восста-новления магистрального кровотока при нарушении проходи-мости сосудов. Основными причинами развития окклюзий со-
судов являются: тромбоз, эмболия, облитерирующий атеро-
склероз. Все реконструктивные операции на сосудах подразде-ляют на дезоблитерирующие и пластические.
Дезоблитерирующие операциинаправлены на восстанов-
ление проходимости окклюзированного сегмента сосуда. Харак-тер оперативного вмешательства зависит от причины закупорки сосуда и степени изменения сосудистой стенки . При острых тромбозах и эмболиях, когда сосудистая стенка не изменена, выполняют тромб— или эмболэктомию. В зависимости от спо-соба удаления тромба (эмбола) выделяют прямую или непрямую тромб-, эмболэктомию. Принцип прямой тромб-, эмболэктомии заключается в удалении тромботических масс через разрез в стенке сосуда непосредственно над местом расположения тром-ба или эмбола.
Непрямая тромбэктомия выполняется с помощью катетераФогарти, на одном конце которого находится баллончик из тон-
кой резины. Через разрез в стенке артерии катетер продвигают выше места тромба и раздувают баллончик. После этого при-ступают к извлечению катетера из сосуда. Раздутый баллончик увлекает за собой тромботические массы, которые удаляются через разрез в стенке артерии. Катетер Фогарти позволяет вы-полнить тромб- или эмболэктомию из брюшной аорты и под-вздошных артерий без выполнения травматичного оперативного доступа и под местной анестезией.
При атеросклеротическом поражении и тромбозе крупных (подвздошных) артерий выполняют тромбэндартериэктомию
– удаление тромба вместе с утолщенной интимой. Пластические операциинаправлены на замену поражен-
ного сегмента сосуда ауто-, алло-, ксенотрансплантатом или
сосудистым протезом.Наиболее часто для пластики исполь-зуются сосудистые протезы из дакрона, капрона, фторопласта и др.
Широкое применение в современной ангиохирургии полу-чили операции, направленные на создание обходных путей кро-вотока, так называемое шунтирование, когда с помощью сосу-дистых протезов или аутовены создается дополнительный путь для кровотока в обход окклюзированного сегмента сосуда. Пре-имущество шунтирующих операций заключается в их меньшей травматичности, так как пораженный сегмент сосуда не удаля-ется.
Выделяют истинные, ложные (травматические) и рас-
слаивающие аневризмы.При истинной аневризме участок сосу-да, пораженный патологическим процессом, равномерно расши-ряется. При ложной аневризме обычно образуется инкапсули-рованная гематома, полость которой сообщается с просветом сосуда. В зависимости от вида сосуда аневризмы бывают арте-
риальные, венозные, артерио-венозные.
Виды операций при аневризмах:
— паллиативные –направлены на развитие тромбоза и за-пустевание аневризматического мешка (перевязка сосудов по Гунтеру, Анелю и др.);
— удаление аневризмы или полное выключение из крово-
тока (методы Филагриуса,Антиллуса и др.);
— восстановительные (эндоаневризморафия, аневризмэк-томия с пластикой и др.).
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8216 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Сегодня мировая медицинская практика не содержит определенных правил при подборе тактики ведения пациентов с аневризматической болезнью головного мозга (АБГМ). Подбор оптимального метода лечения аневризм зависит от субъективных факторов: месторасположения, морфологических особенностей самой аневризмы (мешотчатая, фузиформная), ширины шейки аневризмы, наличия или отсутствия и локализации гематомы, тяжести общефизического состояния пациента, а также сроков его поступления в медучреждение. Лечебная стратегия обуславливается уровнем безопасности оперативного вмешательства и нацелена на снижение травматичности оперативных манипуляций.
Разрыв аневризмы мозговой артерии — самое опасное осложнение аневризматической болезни
Развитие, популяризация малоинвазивных техник эндоваскулярной хирургии АБГМ имеет следующие преимущества:
- Возможность проведения операции на тяжелых стадиях (III-V по классификационной шкале Hunt-Hess).
- Уменьшение продолжительности вмешательства, снижение наркозной интоксикации.
- Повышенная радикальность исключения аневризматического участка из общего кровотока.
- Возможность подбора методики локализации неразорвавшихся и разорвавшихся аневризм, в т.ч. для стадии кровоизлияния (холодной).
- Отсутствие необходимости в трепанации черепа, сокращение периода восстановления.
Эндоваскулярная окклюзия аневризмы представляет собой альтарнативный подход к лечению АБГМ, который помогает радикально, эффективно, минимально инвазивно купировать аневризмы разного типа, происхождения.
Около 60-70% мозговых аневризм протекают без выраженной симптоматики. При малейшем подозрении на наличие либо разрыв аневризматического мешка производится полное обследование сосудистого бассейна ГМ. Есть несколько способов верификации АБГМ.
Данная диагностическая методика признана наиболее информативной для своевременного обнаружения мозговых патологий: венозных соустий, артериальных аневризм, окклюзий, стеноза отдельных участков сосудистой системы. Данное исследование подразумевает введение контрастного йодсодержащего раствора с последующей фиксацией его распространения при помощи рентгеновской аппаратуры. Выделяются несколько видов ангиографии:
Виды ангиографии сосудов головного мозга: КТ, МР и прямая селективная
Доступ к целевым сосудам производится через правую бедренную артерию. Катетер специальной формы через интродъюсер (антитравмирующая трубка с клапаном) заводится в основные магистральные артерии, питающие мозг. Современные установки позволяют в режиме реального получать высококачественные трехмерные изображения сосудистого русла. При смене проекции (положения C-дуги) интегрированная объемная модель будет соответствующим образом отклоняться на демонстрационном мониторе, помогая визуально оценить реальное состояние сосудистого дерева, найти аневризматические поражения.
Ротационная ангиография с 3D реконструкцией – наиболее точный метод, помогающий выбрать ангуляцию с оптимальным отображением шейки аневризмы и расположенных рядом сосудов, выстроить верную тактику дальнейшего лечения интракраниальных аневризматических образований сложной формы, непростой локализации.
Оперативное малоинвазивное вмешательство производится с учетом имеющихся хронических патологий сердца и сосудов, возраста, общефизического состояния больного, типа, количества внутричерепных аневризм. Применение неинвазивных лечебных методик показано:
- пациентам старше 60 лет;
- людям, имеющим отягощенный соматический статус;
- при аневризмах с широкой шейкой, неблагоприятными размерными параметрами «шейка-дно»;
- анатомически неудачно расположенных аневризмах.
Все манипуляции на сосудах ГМ проводятся под многократным увеличением в специализированной операционной. Дополнительно осуществляется постоянный рентгенологический контроль. Эндоваскулярные вмешательства производятся через небольшой прокол, который делается около паховой связки. Посредством интрадюссера в бедренную артерию вводятся необходимые катетеры. Далее телескопический микрокатетер с внутренним просветом около 1 мм проводится в требуемый участок сосудов головного мозга.
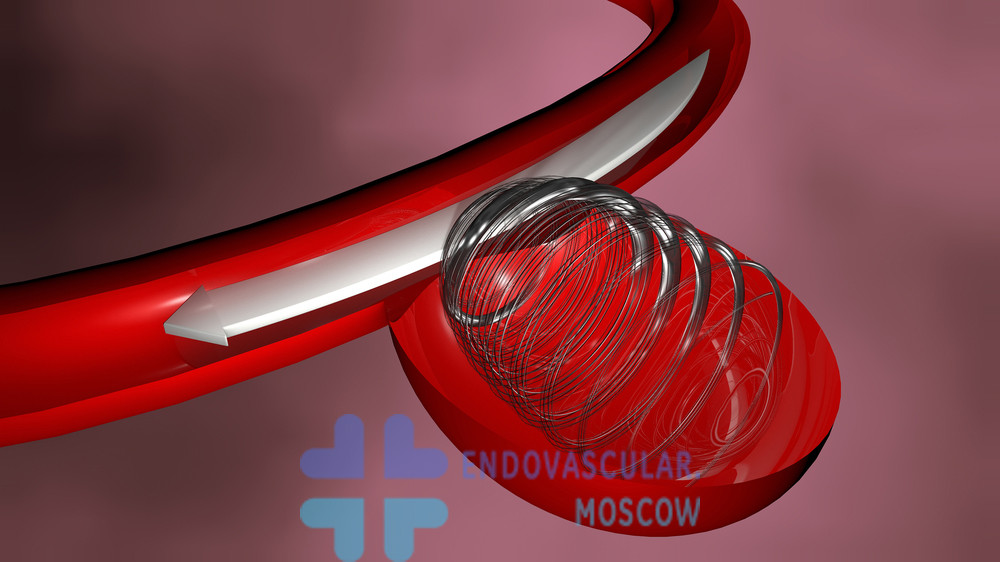
Эмболизация аневризмы микроспиралями
Вмешательства подобного типа применяются при аневризмах с зауженным основанием (шейкой). Оно особенно показано в остром периоде кровоизлияния. Аневризматическая полость полностью заполняется изнутри тонкими платиновыми проволочками, имеющими мягкую структуру. За счет этого аневризма целиком выключается из процесса кровообращения. Тем самым исключает риск разрыва сосудистой стенки, уменьшает вероятность осложнений.
Эмболизация аневризмы микроспиралями со стент-ассистенцией
Эмболизация аневризмы микроспиралями axium со стент-ассистенцией стентом solitaire
Метод подразумевает использование микроспиралей совместно со специальным ячеистым стентом. Ячейки поддерживают витки спиралей в пришеечной области. Операции подобного типа назначаются исключительно в холодном периоде поскольку требуют обязательного назначения дезагрегантов. Используется как вспомогательное средство при лечении сложных аневризм (фузиформенных, генерелизованных). Предотвращает миграцию микроспиралей в просвет несущего сосуда. Обзор Shapiro et al. в 2015 г. показал: процент успешно окклюзированных аневризм мозга после стентирования – свыше 61%.
Суть методики заключается во временном раздувании в несущем сосуде (на уровне шейки аневризмы) неотделяемого баллона. Манипуляции проводятся одновременно с имплантацией платиновых спиралей. Существует несколько вариантов эмболизации: применение шарообразных, гиперрасширяющихся элементов, баллонов с двойным просветом. После достижения надежной фиксации спиралей в просвете аневризмы надувные элементы удаляются. Стойкость, эффективность баллон-ассистированной окклюзии согласно статистическим данным Cekirge S. et al. (способ проверки – контрольные ангиографии) – 82%.
Модифицированная стент-ассистенция применяется для купирования интракраниальных бифукационных аневризм с широкой шейкой. Стенирование производится с помощью специальных стентов. К одним из таких относится pCONYS – самораскрывающийся натилоновый матричный стент. Устройство предназначено для корректного ремоделирования сосудов при аневризмах биффуркационного типа.
Конструкция стента обеспечивает оптимальное позиционирование в аневризматической полости и предполагает возможность репозиционирования элемента с полным удалением в доставляющий микрокатетер. Согласно рданным, опубликованным в Journal of Vascular Surgery за 2013-2014 гг., положительный результат применения эндопротезов артерий ГМ достигается в 97,3% клинических случаев. Современные стент-ассистирующие методики не повышают процент инраоперационных осложнений, относительно безопасны, обеспечивают долговременный результат.
Поток перенаправляющий стент
Методика эффективна при лечении фузиформенных аневризм, аневризм с пришеечной реканализацией, когда есть трудность в проведении койлинга (GDC). Способ подразумевает установку самораскрывающихся стентов густого плетения, которые определенным образом перенаправляют поток крови в сосудистом просвете. Это приводит к стагнации крови в полости, провоцируя тромбоз аневризмы. Направляющий стент подбирается согласно диаметру артерии (+0,25 миллиметров). Его длина должна превышать размер артериального дефекта на 10-12 мм.
Эндоваскулярные операции являются на сегодняшний день методом выбора в лечении аневризм артерий головного мозга.
источник
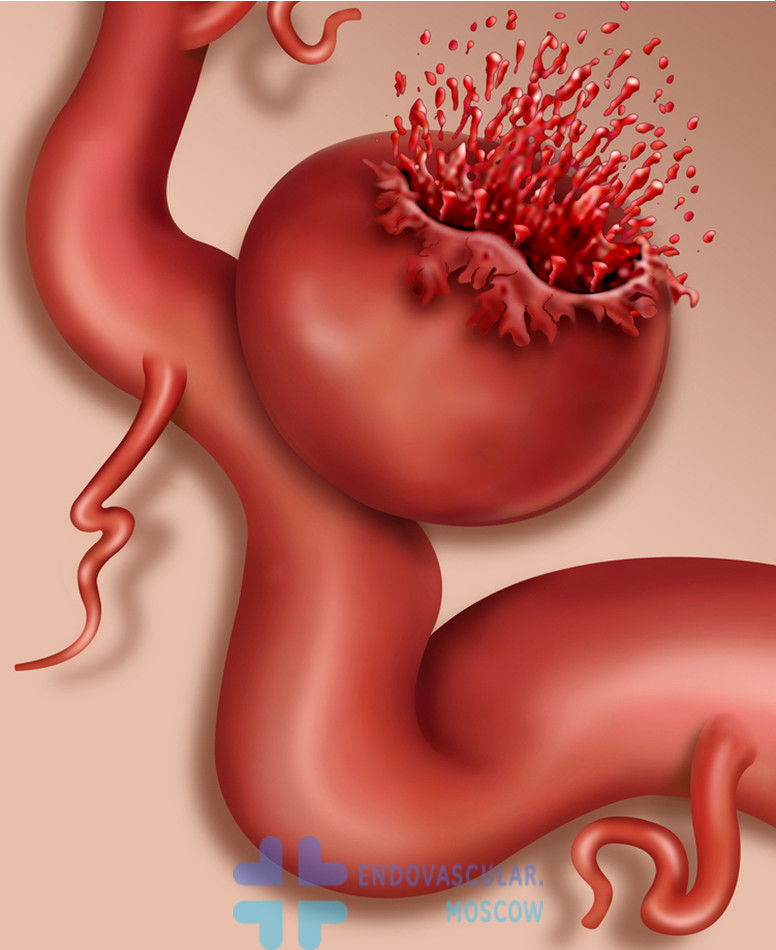
Аневризмой называют патологическое образование в виде местного расширения кровеносной артерии головного мозга из-за слабой, неэластичной, истонченной сосудистой стенки. Заболевание серьезное, способное привести к смертельному исходу. Оно опасно разрывом сосуда в месте расширения, после чего происходит субарахноидальная или внутримозговая геморрагия.
Аневризма на результатах ангиографии.
До момента криза болезнь может развиваться бессимптомно, иногда давать несильную неврологическую симптоматику, которую легко спутать с другими неопасными патологиями. Зачастую человек не предполагает, что у него в голове «бомба», которая «прячется» годами, но может разорваться в любой момент. После того как сосуд лопается и из него изливается кровь, заполняющая структуры головного мозга, аневризма уже проявляется в полную мощь. Основополагающими признаками произошедшего кровоизлияния являются внезапная жуткая головная боль и потеря сознания. К сожалению, позднее оказание медицинской помощи, как правило, оканчивается трагедией.
Заболевание может возникнуть в любом возрасте, однако чаще встречается у молодых людей (20-45 лет) и лиц среднего возраста (45-60 лет). Общий процент заболеваемости у взрослого населения составляет от 0,3% до 5%, у детей аневризмы – явление очень редкое. По статистике, из-за внезапного кровоизлияния в мозг вследствие аневризм 30%-50% людей погибает, 15%-30% становится инвалидами и только примерно к 20% возвращается относительно нормальная трудоспособность. Да, цифры неутешительные, но при ранней диагностике и своевременном лечении даже такой грозный очаг в головном мозге может быть успешно обезврежен.
Что может повлиять на образование сосудистой аневризмы, каких видов она бывает, как предотвратить трагедию, об этом важно знать абсолютно каждому. Итак, подробно переходим к главному.
Неблагополучными факторами, увеличивающими риски к тяжелой болезни, являются последствия некоторых патологий и образа жизни, это:
- любые заболевания соединительной ткани (они воздействуют на сосуды, делая их слабыми и неупругими);
- артериальная гипертензия и гипертония (высокое АД усиливает нагрузку на сосудистые образования, приводят к перерастяжению их стенок);
- пристрастие к курению, алкоголю, наркотикам (под действием токсических веществ ткани сосудов активно разрушаются, что чревато возникновением аневризмы, быстрым увеличением ее объема и стимуляцией разрыва);
- механические повреждения (травмы головы), спровоцировавшие функциональные и дегенеративные изменения в мозговых артериях;
- атеросклеротические и инфекционные явления (менингит, грибковая инфекция, эндокардит и пр.), от которых сильно страдает качество артериального компонента головного мозга;
- внутричерепные новообразования доброкачественной или злокачественной формы (они нарушают прочность сосудистых стенок, могут ускорить разрыв уже существующей аневризмы).
В формировании аневризм сосудов головного мозга нередко виноват генетический фактор. Вам и всем членам семьи следует срочно обследоваться, если известно, что кто-то из прямых родственников связан с данным диагнозом.
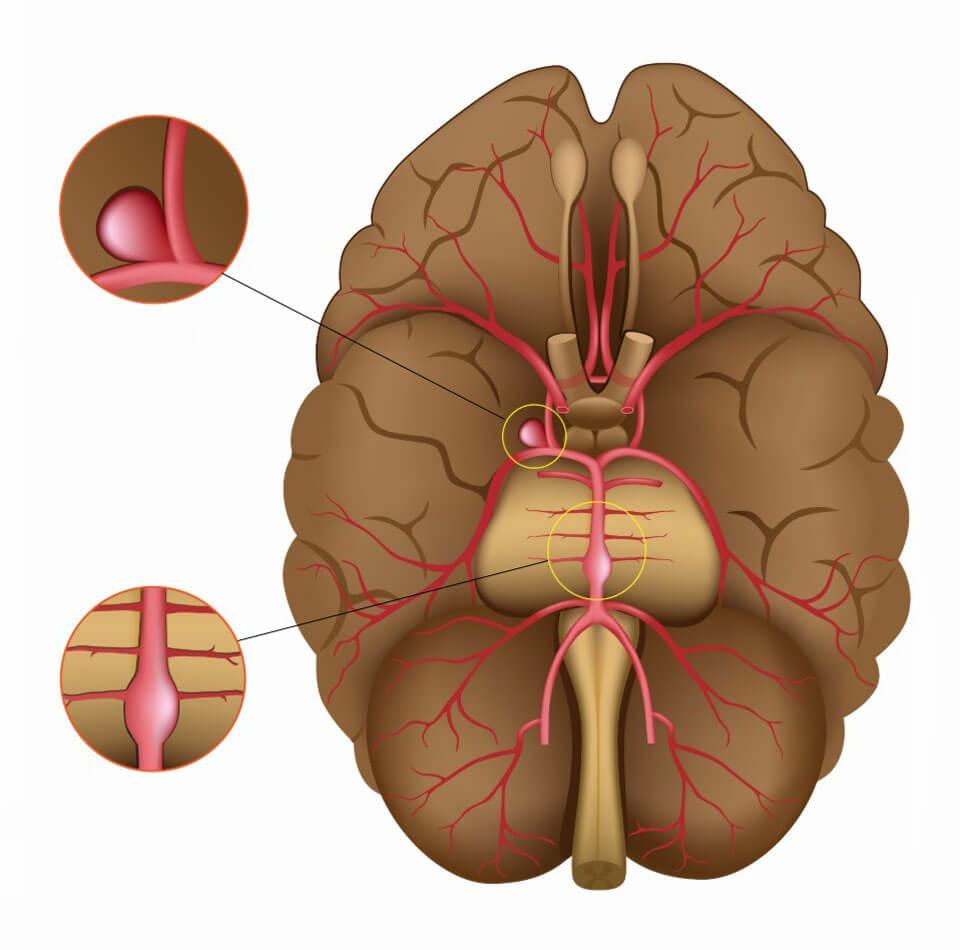
Сосудистые аневризмы головного мозга в нейрохирургии принято классифицировать по локализации, форме, размеру, количеству камер в образовании. Рассмотрим каждый параметр.
- По локальному признаку патологическое выпячивание бывает:
- передней мозговой/соединительной артерии (встречается в 45% случаев);
- внутреннего разделения сонной артерии (в 30%);
- средней мозговой артерии (в 20%);
- вертебробазилярного бассейна (4-5%);
- смешанного вида – поражены одновременно 2 и более отделов сосудистой сети (множественные очаги диагностируется у 10 % пациентов, у остальных же 90% определяется одиночная аневризма).
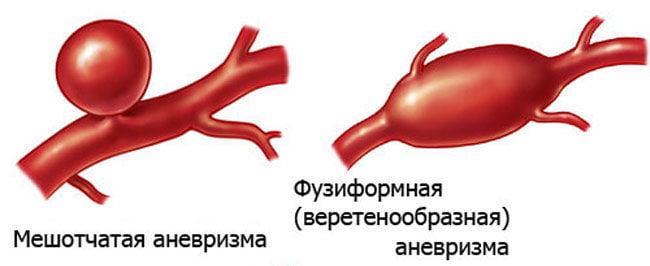
- По форме аневризматические расширения делят на:
- мешковидные (мешотчатые) – самый распространенный вид формирований (98%), более других склонный к прободению;
- веретенообразные (фузиформные) – менее агрессивный и редкий тип образований, в структуре всех аневризм занимает лишь 2%;
- расслаивающиеся – образуются в межслойном пространстве сосудистой стенки, которое возникло из-за неплотного соединения ее слоев, куда под давлением попадает кровь (в артериях основания мозга развиваются в самых единичных случаях).
- Выпирание артериальной стенки по величине может быть:
- незначительным, или малым – до 4 мм;
- обычным, или средним – 5-15 мм;
- большим – 16-24 мм;
- гигантским – от 25 мм и более.
- По числу камер различают аневризму:
- однокамерную – состоит из одной камеры (типичное строение);
- многокамерную – ее рост происходит с формированием нескольких полостей.
Специалисты установили закономерность развития патологии у взрослых мужчин и женщин. Мужское население в 1,5 раза реже страдает от нее, чем женская популяция. В детском возрасте, напротив, болезнь преобладает немного чаще у мальчиков, чем у девочек (соотношение 3:2). У молодежи эпидемиология одинаковая.
Схематичное изображение очагов в зависимости от расположения.
Как мы ранее отметили, в большинстве случаев аневризма клинически не проявляется, пока не наступит острая фаза разрыва. Но при крупных размерах, когда очаг серьезно давит на близлежащие структуры и нарушает передачу нервных импульсов, неврогенные симптомы обычно ощущаются. Поскольку мозговая аневризма ставит под угрозу жизнь человека, ее важно выявить на ранних стадиях, но беда в том, что никому и в голову не приходит обращаться в больницу при отсутствии или минимуме жалоб.
Врачи призывают каждого взрослого человека, тем более в возрасте после 35 лет, хотя бы 1 раз в год проходить диагностику сосудов головного мозга для своего же блага.
Теперь озвучим все возможные клинические признаки, которые в основном начинают тревожить при опасных объемах неразорвавшегося дефекта, когда затронуты черепные нервы:
- боль в области глаз, снижение или затуманенность зрения;
- расстройство слуха (снижение, ощущение шума),
- осиплость голоса;
- онемение, слабость, боль по ходу лицевого нерва, обычно с одной стороны лица;
- мышечный спазм в области шеи (невозможность коснуться подбородком груди);
- судороги скелетных мышц;
- слабость в руке или ноге;
- снижение чувствительности, нарушение тактильного восприятия на отдельных участках кожи;
- проблемы с координацией;
- головокружение, тошнота;
- необоснованная сонливость или, наоборот, бессонница;
- заторможенность движений и мыслительной деятельности.
Чтобы исключить или определить патологию, незамедлительно пройдите целевой медицинский осмотр, если отмечаете у себя хотя бы один симптом!
Если сосуд разрывается, кровь изливается в головной мозг, специфика клинических признаков отличается большей конкретикой и выраженностью. Патогностический сценарий, присущий аневризматическому шоку, следующий:
- внезапная интенсивная головная боль, которая быстро распространяется и доходит до ужасного болевого пика;
- тошнота, многократная рвота;
- угнетение сознания различной продолжительности;
- менингеальный синдром;
- могут возникать судорожные припадки, напоминающие эпилептические;
- иногда повышение общей температуры тела, тахикардия, повышение/снижение АД;
- при массивной геморрагии из-за глубокого торможения в коре головного мозга человек впадает в кому с нарушением функций дыхания.
Тем, кто оказался рядом с таким пострадавшим (простой прохожий, друзья или родные), примите во внимание! От скорости вашей реакции сейчас зависит жизнь человека. Возникновение описанного симптомокомплекса (главные признаки в начале разрыва – первые 3 пункта) – сигнал к немедленному вызову бригады скорой помощи. Квалифицированные врачи окажут на месте адекватную первую помощь больному, отвезут в медучреждение для полного обследования и получения экстренной терапии.
Обследование, позволяющее диагностировать аневризму сосудов головного мозга, построено на применении комплексной диагностики. Комплексный подход позволит выявить заболевание, установить его причину, точный участок эпицентра, количество поражений, разновидность, размер, взаимосвязь с мозговыми отделами и другими артериями.
Если говорить не об уже состоявшихся разрывах, а о намерении пациента обследоваться в целях проверки состояния сосудов, визит начинается с обращения к неврологу. Врач, досконально выслушав анамнез пациента, проводит общий физикальный осмотр, включающий:
- пальпацию отдельных частей тела на определение болезненных зон;
- перкуссию, или выстукивание участков тела для определения по характеру звука состояние испытуемых внутренних органов;
- аускультацию, которая помогает услышать ненормальные шумы в области сердца, сонной артерии как косвенный признак аневризмы мозга;
- стандартное измерение давления, позволяющее оценить уровень давления циркулирующей крови по артериям;
- оценку сердечного ритма, частоты дыхания (нередко патологические отклонения данных параметров свидетельствует о дисплазии соединительных тканей, инфекционных процессах);
- неврологические тесты, суть которых заключается в исследовании сухожильных, мышечных, кожных рефлексов, двигательных функций костно-мышечной системы, степень чувствительности в конечностях и туловище, пр.
На основании всех перечисленных методов предварительной оценки состояния поставить диагноз еще невозможно. Все эти способы могут лишь чисто гипотетически указывать на возможное (неточное) наличие данной болезни при обнаружении факторов риска. Поэтому далее специалист выписывает направления на базовые диагностические процедуры – прохождение инструментальных методов визуализации структур головного мозга. Их проводят на специальных аппаратах:
- компьютерной томографии (КТ);
- магниторезонансной томографии (МРТ);
- церебральной ангиографии.
Стандартная ангиография наиболее выгодна по доступности цены для пациентов, пожелавших пройти первичный профилактический осмотр. Ее точность, конечно, ниже, чем у перспективных КТ и МРТ. Однако и ангиографическое исследование достаточно успешно справляется с задачей выявления аневризм, в том числе дает информацию о локализации, виде и масштабе расширения. Но для больных, поступивших в стационар с признаками разорвавшегося сосуда или давнего кровоизлияния, стандартом диагностики является использование всех указанных процедур. Наряду с ними выполняется электроэнцефалография (ЭЭГ) и транскраниальная допплерография (ТКДГ).
До прибытия врачей те, кто находится рядом с больным, должны уметь оказать ему элементарную первую помощь. Инструкция срочных мер, направленных на спасение жизни до врачебного визита, понятно изложена далее.
- Уложить пострадавшего на ровную поверхность, голова обязательно должна находиться в возвышенном положении. Высокое положение головы поможет улучшить венозную циркуляцию крови, тем самым предупредить быстрое накопление жидкости в церебральных тканях и отекание мозга.
- Создать условия для хорошего притока свежего воздуха в месте, где произошел клинический инцидент. И крайне значимо освободить шею от стягивающих вещей, например, снять галстук, шейный платок, расстегнуть пуговицы на рубашке и т. п. Такая мера позволит посодействовать поддержанию функций кровообращения и притормозить процесс массовой гибели нервных клеток.
- Если больного человека настиг обморок, следует осуществить проверку дыхательных путей на проходимость. При запрокинутой голове нужно сделать нажатие на лоб с одновременным выдвижением нижней челюсти, захватив снизу подбородок. Открыв рот больного, произвести ревизию ротовой полости (пальцами) на присутствие инородного содержимого, западания языка. Надо извлечь съемные зубные протезы, если они есть. Чтобы человек не захлебнулся рвотными массами, вернуть голову на высокую подушку, повернув ее на бок.
- Для профилактики отека головного мозга и сокращения объемов кровоизлияния важно прикладывать к голове компрессы изо льда (можно использовать замороженные продукты, пакеты со льдом и др.).
- По возможности стоит наблюдать за изменением кровяного давления, используя тонометр, а также прослушивать биение сердца, следить за дыханием. Если в отсутствие врачей человек перестал дышать или его сердце прекратило биться, неотложно начинайте реанимационные мероприятия (искусственное дыхание, непрямой массаж сердца). Без них в этой ситуации риск трагического конца огромный.
К сожалению, даже все эти мероприятия не всегда оказываются эффективными после состоявшегося разрыва аневризмы. Смертельный исход у некоторых наступает молниеносно – в первые же минуты. Но без специального медоборудования и профессиональных знаний сложно понять, что творится в организме. Поэтому ценно не терять самообладания и веры в результат. Продолжайте беспрестанно бороться за жизнь, пока больного лично не передадите в руки специалистам.
Лечебная методика (хирургическая или безоперационная) определяется узкопрофильными докторами индивидуально на основании диагностических данных. При мелких аневризмах, которые не прогрессируют, могут быть предложены консервативные тактики. Их предназначение – уменьшение потенциала роста образования, снижение риска разрыва, купирование неврологических симптомов. Неинвазивная терапия – это обеспечение пациента качественным медикаментозным пособием, оказывающим поддерживающее действие за счет:
- сосудосуживающих средств;
- кардиотоников с антигипертензивным эффектом;
- противоэпилептических препаратов;
- обезболивающих таблеток;
- дофаминолитиков (от рвоты, тошноты).
Маленькие аневризмы, которые не оперируются, требуют постоянного наблюдения. При этом специалисты предупреждают, что избавиться от них консервативно нельзя. Поэтому основной подход в устранении заболевания и его последствий – нейрохирургическое лечение, то есть своеобразная операция на проблемном сосуде головного мозга.
Выбор вида оперативного вмешательства зависит от показаний, места локализации, целостности, анатомических особенностей аневризмы сосуда, общего состояния пациента, степени угрозы жизни, технических возможностей нейрохирургического центра. Вмешательство может быть выполнено согласно одной из тактик хирургии.
- Эндоваскулярная операция – в полость сосуда (внутрь) чрескожным доступом (без вскрытия черепной коробки) под рентген-контролем вводится микрокатетер для установки сосудистого стента или спирали. Устройства полностью или субтотально «выключают» артерию из кровотока. Со временем аневризма тромбируется и уменьшается в размерах.
- Микрохирургическая (открытая под контролем микроскопа) – выполняется экономная трепанация черепа с последующим выделением несущей артерии и выполнением окклюзии путем наложения клипсы у основания шейки аневризмы. Клипсирование (сверху сосуда) позволяет пережать аневризматическую шейку, чем исключить из кровотока сосудистый дефект и свести к предельному минимуму вероятность его разрыва.
Видео как проходит операция по эндоваскулярному лечению нейрососудистой аневризмы головного мозга:
И лечебно-профилактические операции, и вмешательства по поводу разорванной аневризмы – сложнейший интраоперационный процесс, требующий величайшего опыта от микрохирурга, изумительного владения новыми нейрохирургическими технологиями, безупречной комплектации операционного блока. Следует заметить, в России и постсоветских странах нейрохирургическая помощь по данному направлению все еще остается на ненадлежащем уровне.Видео открытой операции по удалению:
Чего не скажешь о Чехии, это – одно из немногих в мире государств, где приемы миниинвазивной современной нейрохирургии мозга освоены и отточены в совершенстве, послеоперационное ведение пациентов на высоте. Чешские нейрохирурги проводят ювелирной точности манипуляции даже в труднодоступных местах мозга, не прибегая к агрессивным открытым приемам. На заметку скажем, что стоимость нейрохирургических операций и реабилитации в Чехии в разы ниже, чем в Германии и Израиле.https://medlineplus.gov/ency/article/007372.htm
https://www.mayoclinic.org/diseases-conditions/brain-aneurysm/diagnosis-treatment/drc-20361595
https://www.webmd.com/brain/news/20001030/brain-aneurysms-to-operate-not-to-operate
https://cyberleninka.ru/article/v/anevrizmy-sosudov-golovnogo-mozga-v-aspekte-endovaskulyarnogo-lecheniya
https://cyberleninka.ru/article/v/endovaskulyarnoe-lechenie-slozhnyh-sluchaev-arterialnyh-anevrizm-sosudov-golovnogo-mozga
https://cyberleninka.ru/article/v/rezultaty-hirurgicheskogo-lecheniya-anevrizm-sosudov-golovnogo-mozga
источник
Эндоваскулярная эмболизация аневризмы головного мозга является рентгенохирургической процедурой. Ее проведение позволяет избирательно закупорить выпячивание в сосудах головного мозга.
Процедура эмболизации, выполняемая с применением специальных устройств, предотвращает развитие болезни. Внутрисосудистая закупорка аневризмы предупреждает последующее развитие осложнений в остром периоде инсульта.
Процедуру проводят в случае развития:
Перед началом вмешательства определяют перечень противопоказаний у больного с нестабильным тромбообразованием в просвете аневризмы.
Показаниями к проведению внутрисосудистого лечения являются:
- локализация аневризмы;
- опасность появления повторной деформации или разрыва выпячивания;
- отказ пациента от нейрохирургической операции, затрагивающей мозговые сосуды.
Процедура противопоказана в случае развития таких патологических состояний, как двигательные и речевые нарушения, сосудистые мальформации, ангиоспазм, повышенная свертываемость крови, сахарный диабет 2 типа, бронхиальная астма.
Эмболизация аневризмы выполняется в случае развития таких патологий внутренних органов, как:
- артериовенозная мальформация;
- кровотечение из ЖКТ;
- нарушение гомеостаза в послеродовом периоде;
- развитие гепатоцеллюлярной карциномы;
- рак почек;
- подготовка к резекции печени.
Несмотря на то, что вмешательство является безопасной процедурой, врач учитывает возраст пациента, наследственные факторы. Противопоказанием для проведения операции является беременность, неполная проходимость кровеносных сосудов.
При доношенной беременности опасность представляет интубация трахеи, вызывающая блокаду прессорной реакции при общей анестезии.
Нейрохирургическая патология у будущей матери, ее лечение с помощью эндоваскулярной закупорки может вызвать преждевременные роды или оказать тератогенный эффект, хотя не является абсолютным противопоказанием для проведения процедуры.
Эмболизация аневризмы сосудов головного мозга выполняется после тщательного обследования пациента. Больному назначают следующие исследования:
- УЗИ сосудов мозга;
- КТ;
- МРТ;
- биохимический анализ крови.
Лечение начинают в первые часы после разрыва аневризмы. Врач-невролог оценивает каждый случай повреждения сосуда в индивидуальном порядке. Он назначает медикаменты, которые должен принимать больной для лечения сопутствующей патологии, их дозу, схему терапии.
Пациенту следует рассказать врачу о ранее проводившихся операциях, наличии имплантатов и различных устройств в организме: водителей ритма, протезов, центральных сосудистых капилляров. Врач отменяет ряд препаратов, препятствующих проведению вмешательства.
К ним относятся такие медикаменты, как:
- ацетилсалициловая кислота;
- бета-блокаторы;
- ингибиторы АПФ.
Пациент обязан информировать врача о наличии аллергии на медикаменты:
- йодсодержащие средства;
- антибактериальные лекарства;
- НПВС.
Перед началом операции больной сдает следующие анализы:
- биохимическое исследование крови;
- определение уровня глюкозы в сыворотке крови;
- тесты на ВИЧ, гепатит В и С;
- анализ на сифилис;
- исследование на яйца глистов в кале;
- ЭКГ;
- ФГ.
Хирургическое клипирование выполняют путем наложения специального устройства на шейку выпячивания. В этом случае ее выводят из системного кровотока, сохраняя функцию здорового сосуда.
Для осуществления закупорки сосуда пациенту назначают общую анестезию. Эмболизация аневризмы начинается с внутривенного введения контрастного препарата в бедренную артерию. В вену, расположенную в области локтевого сустава, ставят катетер для вливания растворов. С помощью рентгеновского аппарата определяют движение контрастного вещества. В сосуд вводят спираль.
На устройстве закрепляются нити фибрина, клетки крови, образующие тромб. Он останавливает кровоток и уменьшает выпячивание стенки сосуда. При проведении процедуры все препараты доставляют к тканям через катетер.
После определения выпячивания вводится склерозирующее средство. В результате соединения стенок сосудов приостанавливается ток крови, уменьшается риск их разрыва и появления массивного кровоизлияния. Процедура длится около 60 минут. Пациент должен соблюдать постельный режим в течение 8 часов. Для устранения множественных дефектов требуется провести 3-4 процедуры.В некоторых случаях применяется стереотаксическая хирургия.
Эндоваскулярное вмешательство восстанавливает ток крови, а стентирование сонных артерий предотвращает нарушение мозгового кровообращения и летальный исход.
Перед началом операции необходимо предупредить больного о возможных осложнениях. Нередко у пациента возникают такие симптомы, как:
- слабость;
- онемение или покалывание в пальцах рук;
- потеря сознания;
- изменение речи;
- нарушение восприятия слов и звуков;
- судороги;
- вторичная бактериальная инфекция;
- аллергическая реакция на введение контрастного препарата;
- полный разрыв патологического выпячивания.
Риск появления опасных осложнений увеличивают такие факторы, как:
- табакокурение;
- избыточный вес;
- гипертензия.
Факторами риска появления кровотечения из аневризмы являются: молодой возраст, интранидальные аневризмы. У пациента, страдающего артериальной гипертензией, наблюдают малый размер и диффузное строение выпячивания мозговой артерии, наличие одной дренирующей вены. Возможны повторные кровоизлияния и формирование эпилептического очага.
Нередко у больного развивается неприятное осложнение — дисциркуляторная энцефалопатия. При проведении эндоваскулярной терапии часто воспаляется ткань в месте введения катетера, развивается флебит.
Во многих случаях опасность для пациента представляет перемещение спирали или иных материалов, предназначенных для эмболизации, из места их установки. Больному назначают повторную операцию.
Редкое осложнение — отек головного мозга, проявляющийся такими симптомами, как сонливость, вялость, головная боль, тошнота, рвота, судороги. Восстановительный период после вмешательства длится 60 дней.
В некоторых случаях больной жалуется на появление таких симптомов, как:
- слабость
- дискомфорт в месте введения катетера.
После процедуры пациенту следует выполнять рекомендации врача, соблюдать режим труда и отдыха, принимать лекарства в послеоперационном периоде.
источник
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Эндоваскулярная хирургия представляет собой относительно новое, но очень перспективное направление в современной медицине. Основное ее преимущество — малоинвазивность, когда для доступа к сложным анатомическим структурам или внутренним органам достаточно лишь небольшого кожного разреза и введения проводника через сосуд.
Особенно актуально эндоваскулярное лечение в сосудистой и нейрохирургии. Так, с помощью этой техники есть возможность избавлять пациентов от бляшек и тромбов в сосудах, проводить шунтирование при патологии печени, лечить аневризмы головного мозга и других органов, устанавливать специальные фильтры, улавливающие тромбы в венах, «выключать» из кровотока отдельные сосуды, вводить химиопрепараты и ограничивать кровообращение в опухолях.
В нейрохирургии эндоваскулярные вмешательства проводят все чаще из-за серьезного риска, который можно нанести мозгу не только в ходе открытой трепанации, но и при микрососудистых операциях. Интервенционные хирурги помогают справиться с тяжелейшей патологией в виде аневризматических образований и мальформаций в самых труднодоступных областях мозга.
Сегодня эндоваскулярные вмешательства становятся все более востребованными, ведь риск от них в разы меньше, чем при открытых операциях, а эффективность зачастую даже выше. Тем не менее, поставить такое лечение на поток пока невозможно ввиду дороговизны, технической сложности, отсутствия достаточного числа квалифицированных хирургов, владеющих техникой эндоваскулярных операций.
Сосудистый доступ изначально был направлен на поиск патологии и представлял собой сугубо диагностическую манипуляцию. Со временем стало понятно, что он вполне возможен и для лечения различных заболеваний. Совершенствование оборудования и методов визуализации позволили эндоваскулярной хирургии выйти в число приоритетных направлений медицинской науки и практики.
Основное отличие эндоваскулярных вмешательств от классических операций состоит в способе доступа к патологически измененным тканям или органам, который представляет собой небольшой разрез или прокол стенки сосуда. Сквозь полученное отверстие в сосуд вводится проводник, который направляется в нужную область тела.
Эндоваскулярная хирургия невозможна без качественной визуализации происходящего в сосуде ввиду риска тяжелых осложнений и невыполнимости тонких хирургических манипуляций вслепую, поэтому такие вмешательства проводятся в условиях обязательного ангиографического контроля. В специальной рентгеноперационной создаются все условия для слежения за ходом вмешательства и безопасности пациента.
Даже самое простое эндоваскулярное лечение может провести лишь специально обученный хирург, владеющий не только навыками работы со сложными инструментами и оборудованием, но и имеющий квалификацию рентгенолога.
В ходе эндоваскулярной операции, как правило, нет необходимости в применении общего наркоза. Достаточно местной анестезии в месте, где будет пунктирован или надрезан сосуд. Эта особенность дает возможность лечить пациентов с тяжелыми заболеваниями, при которых стандартные операции очень рискованны. После вмешательства не будет ран и заживающих рубцов, поэтому выписка из клиники происходит в максимально короткие сроки.
Таким образом, эндоваскулярная операция имеет неоспоримые преимущества, однако не лишена и недостатков. Весомыми плюсами метода считаются:
- Малоинвазивность и минимальная операционная травма в сочетании с высочайшей эффективностью;
- Более низкий операционный риск;
- Минимальный болевой синдром;
- Быстрое восстановление после лечения;
- Отсутствие необходимости наркоза;
- Возможность проведения при сопутствующем неблагоприятном фоне, когда стандартное хирургическое лечение противопоказано.
Недостатки эндоваскулярной хирургии связаны с высокой стоимостью оборудования, необходимостью наличия рентгеноперационной и проведения обучения хирургов, что доступно далеко не всем регионам и клиникам. Сегодня эндоваскулярное лечение проводится лишь в крупных специализированных медицинских центрах.
Эндоваскулярная хирургия уникальна по своей сути и позволяет проводить лечение самой сложной патологии жизненно важных органов, открытые манипуляции на которых могут представлять опасность для здоровья и даже жизни. Она используется:
-
В кардиологической практике для лечения острой и хронической ишемии миокарда на фоне атеросклероза артерий сердца;
- Нейрохирургами при обнаружении сосудистой патологии мозга (аневризма, мальформация, приобретенные атеросклеротические и тромботические изменения);
- В сосудистой хирургии для облегчения кровотока при облитерирующих заболеваниях артерий ног, при тромбоэмболических поражениях артерий легких, ишемии кишечника и др.
- При циррозе и злокачественных опухолях печени;
- При опухолевой патологии внутренних органов (миома матки, аденома простаты).
Эндоваскулярная хирургия может помочь как расширить сосуд в случае его закупорки, так и выключить из кровотока путем эмболизации. Второй вариант показан для малоинвазивного лечения некоторых доброкачественных новообразований, которые регрессируют сами, утратив источник питания.
К методам эндоваскулярной хирургии относятся:
Все эндоваскулярные операции проводят в специально оборудованной операционной, причем и пациенты, и хирурги применяют защиту от рентгеновского излучения, которое не раз понадобится в ходе вмешательства.
Подготовка перед лечением — стандартная, включающая анализы крови и мочи, инструментальные обследования, ЭКГ, консультации узких специалистов. На момент вмешательства пациент должен быть максимально обследован и стабилен, хроническая патология компенсируется медикаментозно. Противопоказано интервенционное радиохирургическое вмешательство при острой инфекционной патологии, аллергии на йод, декомпенсации работы внутренних органов, беременности, инфекционном поражении кожи в месте предполагаемой пункции.
Самой частой эндоваскулярной операцией считается ангиография, которая проводится с целью определения характера патологии, степени сужения сосуда, параметров аневризм или других сосудистых аномалий. Она нередко предваряет другие способы интервенционных операций, являясь первым, диагностическим, этапом лечения патологии.
В ходе ангиографии хирург пунктирует сосуд, затем вводит туда изогнутый полимерный катетер и рентгеноконтрастное йодсодержащее вещество. Контраст заполняет нужные сосуды и показывает их особенности на сериях рентгеновских снимков. Противопоказанием к процедуре может стать аллергия на йод. Ангиография обязательна при планировании стентирования, эмболизации и других интервенционных хирургических операций.
заключается во введении в просвет сосуда специального баллона, который раздувается воздухом и увеличивает диаметр артерии или вены, улучшая кровоток. Этот способ лечения применяется при локальном атеросклеротическом поражении со стенозом артериального просвета и признаками ишемии в тканях. Баллонная ангиопластика может сопровождаться имплантацией стента.
Суть операции состоит в проколе крупного сосуда, через который вводится проводник с баллоном. Баллон достигает зоны стеноза, там хирург его раздувает, благодаря чему происходит раздавливание и равномерное распределение по стенке артерии или вены тромботических масс или атеросклеротических наложений. В таком положении баллон удерживается примерно минуту, далее проводится рентгенологический контроль эффективности, и в случае благоприятного результата сдувается и выводится наружу.
Установка сосудистых фильтров тоже проводится методом интервенционной хирургии. Обычно объект — нижняя полая вена, в которую попадают тромботические массы из сосудов нижних конечностей. В ходе операции хирург пунктирует бедренную вену и вводит через нее специальный фильтр, который прикрепляется к стенке полой вены и не дает кровяным сгусткам проникнуть дальше — в сердце и сосуды легких. Операция показана при варикозной болезни, тромбофлебите, патологии гемостаза с тромбообразованием.
Стентирование — одно из самых частых рентгенэндоваскулярных вмешательств, которым активно пользуются кардио- и ангиохирурги всего мира. При операции в сосудистый просвет помещается специальная спираль или подобие пружины, которые, расправляясь, делают его шире, обеспечивая приемлемый уровень кровотока.
Не секрет, что патология сердца — одна из ведущих причин не только заболеваемости людей зрелого и пожилого возраста, но и смертности. Причина ишемических процессов в миокарде — атеросклероз, мешающий артериям осуществлять доставку кислорода. До того, как были внедрены эндоваскулярные способы лечения, кардиохирурги вынуждены были проводить шунтирование, а в части случаев — отказаться и от него из-за высокого операционного риска и наличия противопоказаний.
Стентирование позволяет многим пациентам избежать травматичной операции, оно проводится при атеросклерозе коронарных сосудов, когда имеющиеся бляшки сильно сужают артерию, нарушают кровоток и провоцируют ишемические изменения. Кроме того, метод особенно актуален для пожилых людей и лиц, страдающих тяжелыми сопутствующими заболеваниями, не позволяющими применять никакие другие операции, кроме малоинвазивных.
стенозирующий атеросклероз коронарных артерий
Стент представляет собой металлическую ячеистую трубку, которая, попав в просвет артерии, расправляется и плотно прижимается к ее стенкам, делая просвет более широким. Кровоток усиливается, а признаки ишемии устраняются.
Перед имплантацией стента пациенту проводят ангиографию, чтобы определить, где произошел стеноз и какова его степень. Во время исследования пунктируется бедренная артерия, в которую вводят рентгеноконтрастный препарат, достигающий артерий сердца и показывающий степень их изменений. Снимки производят в нескольких проекциях. Учитывая, что в состав контраста входит йод, аллергия на это вещество может стать препятствием к эндоваскулярному лечению.
стент в коронарной артерии сердца
Эндоваскулярное стентирование проводят в рентгеноперационной с постоянным ЭКГ-контролем. Анестезия — местная. Доступ проводится сквозь бедренную артерию или сосуды руки, в которые помещают катетер, а по нему — проводник для доставки стента. Проводник имеет баллон, который как бы раздует сосуд и поместит в нужное место сжатый стент. Стенты производят из биосовместимых материалов, которые не вызывают отторжения и аллергии и способны подстраивать свою ширину под диаметр артерии.
Когда стент будет установлен, хирург еще несколько раз раздует баллон, проверяя точность и надежность проведенной операции, а затем сдует его и выведет из сосуда. При тяжелом поражении артерий можно использовать несколько стентов сразу.
Стентирование дает стойкий положительный результат, при этом оно в разы безопаснее открытых вмешательств. Среди осложнений возможны кровоизлияния и кровотечения из мест прокола сосудов, для предупреждения которых пациент соблюдает постельный режим и находится под наблюдением специалистов отделения реанимации. Спустя несколько суток можно покинуть клинику.
Стентирование практически бескровно, длится около получаса, осложнения крайне редки. К слову, шунтирующие операции или открытая пластика сосудов требуют искусственного кровообращения, общей анестезии и могут занять 2-3 часа, после чего предстоит длительная реабилитация.
Одним из недостатков стентирования считают возможность возврата стеноза из-за прорастания импланта мышечными волокнами сосудистой стенки. Такое происходит у пятой части прооперированных после установки инертных стентов. Для профилактики рецидива разрабатываются стенты, имеющие лекарственную оболочку, препятствующую гиперплазии стенки сосуда.
Современные стенты очень разнообразны по составу, форме, наружному покрытию. Они могут саморасправляться, не требуя помощи баллона. При внедрении в артерию стента нового поколения рестеноз наблюдается лишь у 5 пациентов из ста.
Видео: стентирование сосудов нижних конечностей
Еще один эндоваскулярный метод, который активно практикуется хирургами, – это эмболизация сосудов. Такая операция состоит в выключении из кровотока сосуда путем введения эмболизирующих средств и проводится она рентгенохирургом. Эмболизация может устранить патологию либо предупредить постоперационные осложнения в случае применения перед радикальной операцией.
Показаниями к эндоваскулярной эмболизации считают:
- Кровотечения, в том числе — после родов, неудачных операций, травм;
- Сосудистую патологию — аневризма, мальформация, варикозное расширение вен пищевода и ног;
- Онкопатологию — новообразования печени, почек, миома матки.
Эмболизация — это малоинвазивная альтернатива открытой операции, которая проводится доступом через просвет сосуда и под местной анестезией либо и вовсе без обезболивания, однако вмешательства на сосудах головного мозга или воротной вене печени требуют общего наркоза.
Для уточнения особенностей анатомии и локализации нужного сосуда необходима предварительная ангиография, которая также помогает выбрать нужный катетер и проводник. После обработки кожи антисептиками хирург пунктирует сосуд и вводит в него эмболизирующее средство, коим может стать:
- Металлическая спираль из платины или стали либо другая частица — применяют для закупорки мелких сосудов, ликвидации аневризм и глубоких мальформаций;
- Желатиновая пена — вызывает временную закупорку сосуда, может сочетаться с установкой спиралей;
- Акрилово-желатиновые микросферы — считаются лучшими для постоянной эмболизации;
- Жидкие составы — липиодол, NBCA, этанол, сотрадекол;
- Съемные баллоны — имплантируются в аневризму или мальформацию, заполняются физраствором и прекращают кровоток.
После введения эмбола выполняется ангиография для контроля качества эмболизации.
Разновидностью эндоваскулярной окклюзии сосудов считают химиоэмболизацию, которая проводится в онкологии для введения химиопрепарата в опухолевые сосуды. После операции объем опухоли уменьшается, что облегчает последующее оперативное лечение.
Химиоэмболизация бывает масляной и с введением специальных микросфер. Под контролем ангиографии в сосуд вводят масляный раствор с противоопухолевым препаратом, который пропитывает опухоль локально. В качестве масляного препарата применяют липиодол. Этот эндоваскулярный метод не способствует продолжительной и постоянной эмболизации.
Введение микросфер проводится под контролем ангиографии с помощью специального катетера. Микросферы предварительно пропитывают цитостатиком, затем вводят в сосуд, который они закупоривают и начинают выделять химиопрепарат. Эмболизация микросферами дает постоянный эффект, ее проводят при первичных и метастатических опухолевых узлах.
Преимуществами эндоваскулярной эмболизации считаются:
- Малоинвазивность;
- Отсутствие разрезов и рубцов;
- Низкий риск осложнений;
- Возможность минимальной анестезии;
- Короткая реабилитация;
- Высокая эффективность при сохранности анатомических образований.
К недостаткам эмболизации относят необходимость наличия высококвалифицированного рентгенохирурга и соответствующего оборудования. Кроме того, эмболизация может дать рецидив патологии, применима не для каждого пациента, возможны серьезные осложнения в виде миграции эмболов и разрыва сосуда.
Таким образом, эндоваскулярная хирургия — это не только современное, но и очень эффективное лечение широкого круга заболеваний, которое все чаще заменяет традиционные хирургические операции благодаря массе преимуществ. Методики модифицируются, совершенствуются и становятся более безопасными.
источник
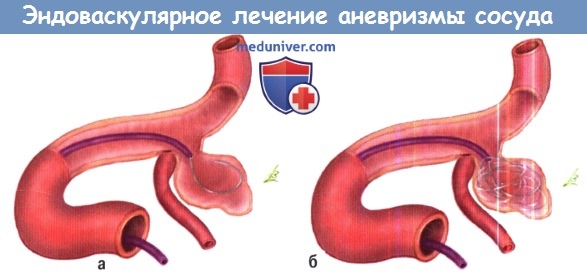
а) Методы эндоваскулярного лечения аневризмы сосуда головного мозга. Попытки окклюзии аневризмы при помощи отделяемого баллона в 1980-х годах сопровождались высокими рисками и не предотвращали повторное кровоизлияние. Введение Guglielmi отделяемых спиралей (GDC) в 1990 г. оказалось намного более безопасной и более эффективной альтернативой. Платиновые спирали вводятся через катетер в дно аневризмы и отделяются электролитически. «Плотная упаковка» аневризмы несколькими спиралями занимает менее одной трети фактического объема, но этого достаточно, чтобы предотвратить повторное кровотечение у большинства пациентов.
Примерно в одной трети случаев радиологи специально оставляют заполнение шейки аневризмы в связи с риском окклюзии спиралью проксимального сосуда, в этом случае риск повторного кровоизлияния выше.
Приблизительно в 5% случаев эмболизация аневризмы не удается. Аневризмы подходят для эмболизации если соотношение дно/ширина шейки больше чем 2:1. Радиологи могут выбирать спирали разного диаметра и ЗЭ-формы. Как правило, требуется от четырех до пяти спиралей, но возможное количество варьируется от одной спирали для 3 мм аневризмы до 20 спиралей для гигантских аневризм.
1. Коррекция с помощью баллона. Этот метод, разработанный Moret, позволяет эмболизировать аневризмы с широкой шейкой. Периодическое раздувание баллона на отдельном катетере в несущем сосуде предотвратцает выпадение спиралей в просвет сосуда. По окончании процедуры спирали сохраняют форму, приданную им баллоном. Некоторые центры используют эту технику в 30-40% случаев эндоваскулярной хирургии.
2. Биоабсорбирующие полимеры. Новые разработки включают в себя использование биоабсорбирующего полимерного покрытия вокруг спирали (Matrix) или в спирали (Cerecyte). Экспериментальные работы на животных показали, что эти полимеры стимулируют регенерацию клеток, способствуют организации тромба в аневризме и стимулируют образование новой интимы. Будут ли эти спирали улучшать общие результаты, остается неопределенным, эта информация будет получена в ходе исследований.
3. Гидрогелевые и волокнистые спирали. Гидрогелевые спирали покрыты гидрофильным полимером, расширяющимся при контакте с кровью, что помогает заполнить просвет аневризмы. Кроме того, спирали с волокнами дакрона или нейлона вызывают более тромбогенную реакцию, чем платина, однако все эти новые технологии ждут дальнейших исследований.
4. Интракраниальные стенты. Введение в практику стентов подходящего размера и достаточной гибкости для прохождения через внутричерепные сосуды предоставило другую альтернативу для аневризм, имеющих широкую шейку, гигантских или веретенообразных аневризм, особенно развивающихся из внутренней сонной артерии или развилки основной артерии. После установки стента микрокатетером можно пройти через стент в полость аневризмы, чтобы разместить в ней спираль без риска окклюзии просвета сосуда. Для предотвращения тромбоза стента назначается пожизненная антитромбоцитарная терапия.
5. Оникс. Оникс — жидкий полимер, который затвердевает при контакте с кровью, может быть введен в аневризму, если ее шейка защищена баллоном или стентом. Теоретически метод весьма привлекателен, но первые исследования показали высокий уровень сложности выполнения, что ограничивает его более широкое применение.
6. Отдаленные результаты эндоваскулярной хирургии. При любых вмешательствах необходимо проведение контрольной ангиографии, как правило, через шесть месяцев после лечения. Реканализация аневризмы за счет уплотнения или миграции спиралей требует повторного вмешательства примерно у 10% пациентов.
Б. Введение последующих спиралей.
б) Выбор эндоваскулярного метода лечения аневризмы сосуда головного мозга. Изначально, в 1990-х годах эндоваскулярное лечение предназначалось для неоперабельных аневризм. Данная методика лечения чаще используется для тех аневризм, которые трудно лечить открытым путем, в частности, аневризм заднего обращения, несмотря на все убедительные доказательства большей радикальности. Международное исследование аневризматического САК (ISAT)—клипирование против койлинга, началось в 1994 г. Комитет по мониторингу данных остановил сбор информации в 2001 г. после того, как центры изучили данные 2143 пациентов.
Исследование показало, что через один год после эндоваскулярной эмболизации абсолютный риск смерти снизился на 7% (относительный риск снижался на 23%) по сравнению с пациентами, перенесшими клипирование. Значительно больше повторных кровоизлияний и более высокая смертность от повторного кровоизлияния имели место в течение первого года в группе койлинга, однако исследователи по-прежнему выступают за данную методику. Несмотря на отсутствие долгосрочных результатов и то, что пациенты выбранной группы почти всегда имели хороший соматический и неврологический статус, а также небольшую аневризму переднего отдела вилизиева круга, в Великобритании резко сменилась тактика лечения в пользу эмболизации; доля операций внутрисосудистым методом увеличилась с 37 до 54%. Во многих центрах этот показатель в настоящее время превышает 80%.
Последующее семимилетнее наблюдение за пациентами ISAT показало, что выживаемость за это время выше, несмотря на повышенный риск позднего повторного кровоизлияния в эндоваскулярной группе.
Лечение аневризм проводится бригадой специалистов, состоящей из интервенционных радиологов и нейрохирургов. Даже если бы не было разницы в результатах между этими двумя методами лечения, большинство пациентов выбрали бы наименее инвазивный подход. Результаты ISAT подтверждают использование эмболизации в качестве метода первой линии. Тем не менее, не все аневризмы подходят для эндоваскулярного лечения. Следующие факторы делают эмболизацию более трудной или невозможной:
— Аневризма средней мозговой артерии
— Аневризмы с широкой шейкой и соотношением тело/ширина шейки менее чем 2:1
— Аневризмы 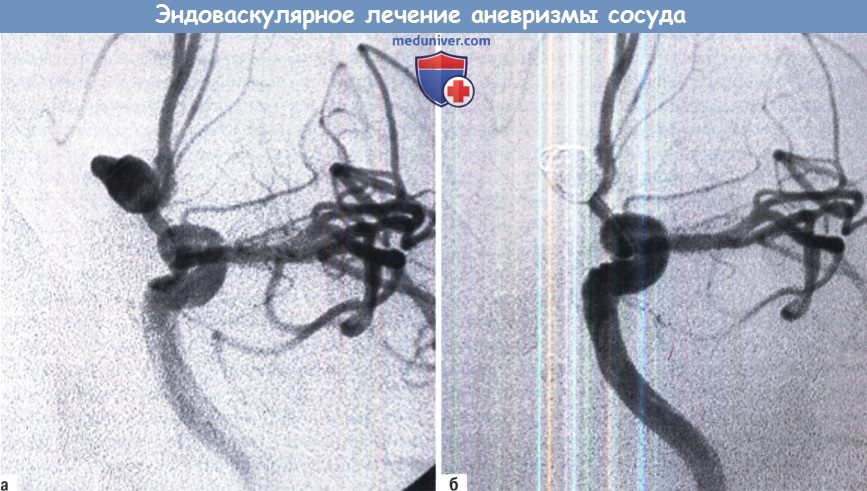
Б. Завершающая стадия эмболизации спиралями, показывающая дно, заполненное спиралями.
источник


 В кардиологической практике для лечения острой и хронической ишемии миокарда на фоне атеросклероза артерий сердца;
В кардиологической практике для лечения острой и хронической ишемии миокарда на фоне атеросклероза артерий сердца;