Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
У новорожденных малышей могут быть диагностированы самые разные врожденные пороки и аномалии развития сердца. Часть из них не совместимы с жизнью, другие требуют хирургической коррекции, иначе тяжелого нарушения гемодинамики не избежать, третьи — относительно безопасны и протекают бессимптомно.
Аневризму МПП (межпредсердной перегородки) относят к так называемым малым аномалиям сердца, не вызывающим существенных расстройств кровообращения и изменения работы сердца. Это редкий порок новорожденных детей, встречающийся не более чем в 1% случаев и протекающий обычно бессимптомно.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Молодые мамы, столкнувшиеся с такой аномалией у своего ребенка, не должны впадать в панику — аневризма МПП не представляет угрозы для жизни, дети развиваются правильно, а по мере роста аневризма самопроизвольно может исчезнуть. Беспокойство должны вызывать случаи, когда аневризма сочетается с более серьезным пороком, который и определит симптоматику и тактику ведения малыша.
Аневризма МПП бывает изолированной, но значительно чаще она сочетается с другими пороками сердца и открытым овальным окном, поэтому симптоматика может быть разнообразной, но не всегда связана именно с аневризмой. Заподозрить патологию у новорожденного позволяет ультразвуковое исследование, которое может быть проведено в первые дни и недели жизни.
Аневризма межпредсердной перегородки с точки зрения анатомии — это выпячивание стенки миокарда между предсердиями в ту или иную сторону. Обычно пролабирует стенка в области так называемой овальной ямки, которая осталась после зарастания овального окна, так как там сердечная мышца недостаточно прочна и при неблагоприятных условиях способна выпячиваться.
У плода легочный круг кровообращения не функционирует, ведь освоение процесса дыхания возможно только после рождения малыша. Газообмен внутриутробно поддерживается за счет функционирующей плаценты, а овальное окно, расположенное в перегородке между предсердиями, необходимо для перенаправления крови из правого предсердия в левое и далее большой круг. После рождения отверстие практически сразу закрывается, новорожденный дышит собственными легкими, а кровь из одного предсердия в другое уже не попадает.
Нередко специалисты-неонатологи наблюдают несвоевременное закрытие овального окна, которое может функционировать довольно долго — до года и более. В таких случаях недостаточно прочный миокард имеет больше шансов выпятиться в ту или иную сторону под действием давления кровяных потоков. Сочетание аневризмы с дефектом перегородки более типично, нежели изолированная аневризма МПП, хотя и последний вариант возможен.
Причины аневризмы МПП точно не установлены, а масштабные исследования в этой области не проводились. Предполагается роль и внешних, и внутренних факторов. Это могут быть перенесенная в течение беременности инфекция, неблагоприятные экологические условия. Не исключается роль стрессов, недостатка витаминов у будущей мамы, внутриутробной гипоксии.
Несмотря на отсутствие достоверных данных об этиологии аневризмы МПП, большинство ученых все же склоняются к единому мнению, что в основе появления аномалии ключевое значение имеет развитие соединительной ткани во внутриутробном периоде.
Соединительнотканная основа сердца может быть незрелой, недостаточно прочной, коллагеновых волокон может быть недостаточно либо изменено их соотношение. Если эти явления не носят наследственного характера, а спровоцированы индивидуальными особенностями развития, то, скорее всего, по мере роста ребенка сердце придет в норму. При наследственных дисплазиях соединительной ткани дело обстоит значительно хуже: в сердце обнаруживается три и более аномалии или более тяжелые пороки, в других органах также есть признаки соединительнотканной дисплазии.
У детей дошкольного возраста с функционирующим овальным окном можно обнаружить внезапно появившуюся аневризму. После рождения у таких пациентов диагностируют наличие дефекта, но аневризмы у них нет. При быстром зарастании отверстия фиброзно-мышечной тканью происходит провисание тонкой стенки в ту или иную сторону — возникает аневризма МПП.
У взрослых аневризма МПП может быть следствием обширного инфаркта, но такое состояние встречается крайне редко. Инфаркты больше свойственны миокарду желудочков, предсердия же страдают исключительно редко.
Условно аневризмой считается такое выпячивание стенки межпредсердной перегородки в одно из предсердий, когда по данным УЗИ оно более 1 см, но и меньшие по величине выбухания тоже будут условно считаться аневризмами.
В зависимости от направления прогиба межпредсердной перегородки, выделяют три типа аневризм МПП:
- С прогибанием в правое предсердие (встречается наиболее часто);
- Прогиб в левое предсердие;
- S-образная аневризма, когда одна часть перегородки пролабирует в одну сторону, а другая — в противоположную.
Направление провисания межпредсердной стенки не оказывает влияния на симптоматику и течение порока, но чаще обнаруживают правостороннее направление, так как давление в левом предсердии выше, чем в правом, и стенка сердца отклоняется под его действием в противоположную сторону.
С точки зрения клиники гораздо большее значение имеет не направление аневризмы, а ее сочетание с другими дефектами — открытым овальным окном, дефектом стенок сердца и другими врожденными пороками, которые могут вызвать нарушение внутрисердечной и органной гемодинамики с соответствующей симптоматикой.
Кровоток в сердце при аневризме меняется не всегда. Если она не сопровождается наличием дефекта в перегородке, а пролабирование не достигает критических значений, то циркуляция крови по камерам будет нормальной.
Сильно выраженное выбухание может способствовать деформации и сдавлению клапанных створок, а аневризма большой площади, выпячивающаяся в правое предсердие, затрудняет опорожнение этой камеры сердца и, соответственно, нормальное заполнение правого желудочка, что влечет расстройства кровотока.
Аневризма, сформированная при целостной стенке между предсердиями, протекает без сброса крови из одной камеры в другую, прогноз при этом благоприятный, а симптоматика чаще всего отсутствует. Если есть дефект, не закрытое вовремя овальное окно либо произошел разрыв аневризматического выпячивания, то кровь будет поступать в правое предсердие из левого, и в правой половине сердца и легочном стволе начнет возрастать давление — легочная гипертензия.
Как и большинство других малых аномалий, не сопровождающихся наличием иных пороков сердца, аневризма межжелудочковой перегородки протекает бессимптомно. О ней становится известно после планового ультразвукового исследования сердца малыша первого года жизни.
Бессимптомная аневризма никак не сказывается на развитии ребенка — в физическом и психоэмоциональном плане он ничем не будет отличаться от сверстников. Об этом обязательно должен сказать педиатр родителям малыша, чтобы избежать излишних волнений и ненужных обследований.
Дети с аневризмой, пролабирующей слева направо, больше подвержены аритмиям. Это связано с тем, что выпячивание способствует более сильным колебаниям миокарда правого предсердия, где находятся элементы проводящей системы. Раздражение водителей ритма и вызывает расстройства ритмичности сокращений сердца.
Если аневризма большая, а, тем более, сочетается с другими анатомическими дефектами в сердце, то клинические проявления появятся уже у новорожденного малыша. В других случаях аномалия может манифестировать при повышении физической нагрузки, при усилении роста в подростковом периоде, гормональных перестройках.
Симптомами аневризмы МПП у ребенка могут быть:
- Тахикардия, синюшность носогубного треугольника, одышка при грудном кормлении у новорожденных и детей первых месяцев жизни, быстрая утомляемость и одышка при физических занятиях, активной игре, купании;
- В подростковом периоде в связи с ускорившимся ростом, гормональными колебаниями, интенсивными нагрузками в школе, спортивных секциях возможны тахикардия, утомляемость, головокружения, нарушения ритма сердца, чувство дискомфорта и замирания в груди, возможны и боли в сердце;
- При сочетании аневризмы и открытого отверстия в перегородке на первый план выходят признаки застоя и повышения давления в малом круге — одышка, частые воспалительные заболевания бронхолегочной системы, не исключены нарушения ритма сердца из-за гипертрофии и растяжения стенок правой половины сердца.
В подростковом возрасте наличие аневризмы МПП может сопровождаться симптомами вегетативной дисфункции — появляется потливость, тошнота, головокружения, обмороки, субфебрильная лихорадка. Дети старшего возраста могут жаловаться на боли в животе, нарушения пищеварения, головные боли, частую усталость и сонливость. Малыши, у которых повышается тонус вегетативной нервной системы, могут стать беспокойными, плаксивыми, вялыми или чрезмерно возбужденными, часто нарушается сон и снижается аппетит.
Крупные аневризмы без сброса крови, выпячивания на фоне дефектов перегородки, вызывающие застой крови в легочном круге, провоцируют частые воспалительные процессы в дыхательных путях, что проявляется у детей первых лет жизни бронхитами, пневмониями, рецидивирующими респираторными вирусными заболеваниями.
Аневризма МПП может сопровождаться некоторыми осложнениями, наиболее опасными считаются ее разрыв и внутрисердечный тромбоз, который может стать причиной эмболии с закупоркой других сосудов (головного мозга, например).
Случаи разрыва встречаются не так уж часто, но если это произошло, то врачи предпочитают наблюдение и тщательный контроль кровообращения, нежели операцию, которая сопряжена с большим риском. При разрыве в области аневризмы последствия вряд ли будут фатальными, поэтому риск не оправдан.
Для выявления аневризмы МПП используется ультразвуковое исследование сердца. Оно безболезненно и безопасно даже самым маленьким пациентам, поэтому проводится уже в роддоме или поликлинике при наблюдении в течение первого года жизни малыша. Для оценки внутрисердечного кровотока УЗИ дополняется допплерографией. Показанием к обследованию новорожденного или ребенка раннего возраста может стать выслушивание шума в сердце при аускультации, который чаще всего связан с наличием дефекта в перегородке или открытым овальным окном.
При подозрении на наличие более тяжелых структурных аномалий сердца показаны дополнительные исследования — чреспищеводное УЗИ, КТ, катетеризация полостей сердца.
Большинство малых аномалий сердца не требуют специфического лечения, но наблюдение у кардиолога считается обязательным. При бессимптомном течении аневризмы МПП без сброса крови лечение не назначается, а ребенка раз в год осматривает кардиолог после проведения плановой эхокардиографии.
Детям с аневризмой межпредсердной перегородки очень важно организовать общеоздоровительные мероприятия. Следует наладить режим труда и отдыха, исключающий сильные физические и психоэмоциональные нагрузки, особенно — в периоды интенсивного роста, обеспечить условия для достаточно продолжительного сна, показаны прогулки на свежем воздухе и питание с высоким уровнем витаминов, белка, микроэлементов.
Полезными считаются водные процедуры, массаж, при сочетании аневризмы с вегетативной дисфункцией целесообразны работа с психотерапевтом, аутотренинги, электросон. Для нормализации метаболизма в миокарде назначается электрофорез с магнезией.
Вопрос занятий физкультурой и конкретными видами спорта очень волнует многих родителей, столкнувшихся с аневризмой МПП у своего ребенка. Особенно остро он может стать для детей, желающих посещать различные спортивные секции. Решить, безопасны ли такие тренировки для конкретного ребенка, может только кардиолог исходя из размеров аневризмы и наличия или отсутствия сопутствующих изменений в сердце.
При аневризме МПП не рекомендуются очень активные спортивные занятия с высоким уровнем травматизма, но обычная физкультура и, тем более, ЛФК будут только полезны, ведь они нормализуют общий тонус, улучшают кровообращение и способствуют правильному формированию сердечно-сосудистой системы у детей.
Противопоказаниями к занятиям физкультурой могут стать аритмии, жалобы на боли в области сердца, сердцебиения, которые часто беспокоят растущих подростков.
Некоторые родители, наоборот, склонны чрезмерно ограничивать ребенка от всяческих занятий, что в корне неверно и вредно. Во-первых, при этом тормозится общее физическое развитие, а во-вторых — ограничение или исключение физкультуры из жизни ребенка может повлечь изменение в его характере, привычках, дисциплинированности, способствовать формированию комплекса неполноценности или неуверенности в себе. При аневризме МПП родителям важно создать такие условия, чтобы ребенок не считал себя больным, слабым или хуже остальных детей в коллективе.
Медикаментозное лечение показано при наличии симптомов дисфункции сердечно-сосудистой системы, врожденных нарушениях развития соединительной ткани, наличии открытого овального окна. Оно включает:
- Применение препаратов магния;
- Назначение средств, улучшающих трофику сердечной мышцы (при нарушении реполяризации в миокарде);
- Антибиотикотерапию при частых воспалительных процессах;
- Антиаритмическое лечение при аритмиях.
Магний — важный компонент соединительной ткани, необходимый для образования коллагеновых волокон. Кроме того, он обладает антиаритмическим действием, способствует сохранению калия внутри кардиомиоцитов, поэтому препараты магния составляют основу патогенетического лечения при аневризме МПП и других малых аномалиях сердца.
Терапия препаратами магния состоит в назначении магнерота по 0,5 г три раза в день на протяжении одной недели, далее 5 недель по 250 мг препарата. Магне В6 назначается курсом на полтора-два месяца, дозировка рассчитывается исходя из массы тела ребенка. Помимо магния, показаны средства с калием — калия оротат в течение месяца. Курсы лечения микроэлементами повторяют несколько раз в год.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для улучшения трофики миокарда, антиоксидантной защиты, мембраностабилизирующего эффекта применяются L-карнитин, коэнзим Q10 (кудесан), цито-мак. Курсы метаболической терапии могут занимать до 1-1,5 месяцев и повторяются 2-3 раза в год.
Витаминотерапия проводится на протяжении полутора-двух месяцев повторяющимися курсами до трех раз в год. Целесообразно применение витаминов группы В, никотинамида, биотина.
При внутрисердечном тромбообразовании с риском эмболических осложнений назначаются антиагреганты и антикоагулянты. Крупные аневризмы у взрослых пациентов с риском тромбозов тоже могут требовать кроверазжижающей терапии.
Операция при аневризме МПП показана редко. Необходимость ее проведения может быть обусловлена наличием других пороков со стороны сердца и выходящих из него сосудистых магистралей, крупным дефектом межпредсердной перегородки, при котором нарушается внутрисердечная гемодинамика и происходит сброс крови слева направо, создающие предпосылки для сердечной недостаточности.
Обоснована операция при аневризме со сбросом крови и нарастанием необратимой гипертензии в легочной артерии. В таких случаях ушивают дефект или применяют пластику синтетическими «заплатами», препятствующими попаданию крови из левого предсердия в правое.
Специфических профилактических мер для предупреждения аневризмы не существует, а при ее наличии важно соблюдать щадящий режим, избегать физического и эмоционального перенапряжения. Раз в год детей с диагностированной аневризмой положено показывать кардиологу для оценки общего состояния ребенка и изменений перегородки между предсердиями. В абсолютном большинстве случаев аномалия протекает с хорошим прогнозом, никак не сказывается на развитии ребенка и не влияет на общую продолжительность жизни и ее качество.
Если давление равняется 140/90 мм рт. ст. или превышает эти цифры, то такое давление по заключению ВОЗ считается повышенным. Нормальными показателями считаются 120/80 мм рт. ст. Но у каждого человека есть свое нормальное давление, которое определяется состоянием его здоровья. При каждом профилактическом осмотре или просто на приеме у врача, прежде всего, измеряют давление, таким образом, можно узнать свои индивидуальные цифры. Важно вовремя диагностировать гипертонию, потому что на начальных стадиях она лечится легче, быстрее и не приводит к осложнениям.
Показатели давления 150 на 100 относят к артериальной гипертензии. Случайное повышение давления, спровоцированное различными факторами (алкоголь, стресс, лекарства, кофе), не считается заболеванием. Но если при измерении в спокойном состоянии давление повышалось несколько раз на протяжении месяца, особенно с характерными симптомами (головные боли, тошнота, головокружение и т. д.) – это можно расценивать как гипертонию.
- нервное перенапряжение;
- нарушение функций желез внутренней секреции;
- преклонный возраст;
- наследственность;
- чрезмерное употребление алкоголя;
- заболевание почек;
- некоторые черепно-мозговые травмы;
- климакс с эндокринными нарушениями;
- избыточный вес;
- курение;
- более двух чашек кофе в день;
- повышенное количество соли в ежедневном рационе.
Есть категория людей, у которых такое давление может никак не проявляться клинически, у больного не будет жалоб, но это не значит, что ничего не происходит с его организмом. Как известно, от повышенного давления страдает сердце, сосуды, глаза, головной мозг и почки. Все эти органы могут постепенно выходить из строя и со временем давать какие-то осложнения. В этом случае больной не обращается к врачу, ведь ничего не болит, и болезнь не диагностируется на начальной стадии. Когда тяжесть болезни усугубится, и возникнут нарушения органов-мишеней, появятся первые симптомы. Больной пойдет к врачу и у него диагностируют гипертоническую болезнь второй или третьей степени.
В большинстве случаев гипертонию выявляют только с помощью профилактических осмотров. Поэтому даже если вы чувствуете себя хорошо и считаете себя здоровым человеком, не поленитесь и сходите к врачу хотя бы 1 раз в год.
Жалобы на первой стадии гипертонии часто отсутствуют. Могут быть непостоянные головные боли, головокружение, усталость, сонливость, незначительное снижение работоспособности. Все эти симптомы не особо влияют на качество жизни, поэтому на начальных стадиях артериальной гипертензии мало кто занимается лечением. А зря, потому что гипертония довольно быстро прогрессирует. А такие симптомы, как боль в сердце, жар, одышка, учащенный пульс, тошнота и приступы удушья, встречаются при более высоких цифрах и с такими симптомами человека часто нужно срочно госпитализировать.
Повышенное давление во время беременности очень опасно для мамы и для ребенка, так как может привести к тяжёлым осложнениям. Стенки кровеносных сосудов сужаются, и это мешает поступлению кислорода и питательных веществ к эмбриону, тем самым замедляет его развитие и рост. Гипертония может быть причиной преждевременных родов, кровотечений, преждевременной отслойки плаценты и выкидыша. Даже если у вас повысилось давление, но вы себя чувствуете нормально, это повод обратиться к врачу. Повышенное давление в период беременность является одним из симптомов гестоза (токсикоза).
Нелеченые гестозы часто заканчиваются отеком мозга вплоть до летального исхода. Лечение только стационарное. Если вы заметили, что на вашем манометре цифры выше обычных, срочно обратитесь к врачу.
У большинства гипертоников в домашней аптечке есть лекарственные препараты для снижения артериального давления. Если так получилось, что у вас их нет, и аптек вблизи не найти, спросите у соседей или знакомых. Гипертоническая болезнь очень распространена, поэтому, скорее всего, лекарство вы найдете. Перед приемом каких-либо медикаментов нужно проконсультироваться с вашим лечащим врачом.
Препараты, которые можно принимать для снижения артериального давления:
- «Энап», «Каптоприл», «Капокард», «Эналаприл», «Лизиноприл» – начальная доза 1-2 таблетки в сутки;
- «Верошпирон», «Фуросемид», «Арифон», «Гипотиазид» по 1 таблетки в 1-2 приема;
- «Атенолол», «Карведилол», «Небиволол» – дозировки обсудить с врачом;
- «Нифедипин», «Верапамил», «Дилтиазем», «Амидопирин» – дозу смотрите в инструкции;
- «Метилдофа» 2 раза в день, «Гуанфацин» 1 таблетка перед сном;
- «Корвалол», «Корвалдин» 20–30 капель на сахар и под язык.
Если ситуация сложилась так, что у вас нет доступа к лекарствам, можно добиться снижения артериального давления без фармпрепаратов. Алгоритм действий:
- попытайтесь успокоиться, чтобы предотвратить гипертензию на психоэмоциональном фоне;
- займите положение полулёжа, для расслабления тела;
- тепло расширяет сосуды, и давление снижается – можно принять теплую ванну или попарить ноги;
- массаж всего тела, а особенно лодыжек, и бедер расширит кровеносные сосуды во всем теле;
- горчичники на лодыжки – эффект, как у массажа;
- выпить теплой жидкости и укрыться – тепло расширит сосуды по всему организму.
Все что вы могли сделать самостоятельно, описано выше, далее следует профессиональная помощь. Врачей обычно вызывают на гипертонический криз – тяжелое, неотложное состояние; максимальное проявление гипертонической болезни, когда артериальное давление чрезмерно повышено. В таких случаях нельзя бездействовать, нужно немедленно снизить давление.
- препарат выбора – магний сульфат. 15 мл 25% раствора смешивают с 35 мл изотонического раствора и вводят внутривенно болюсно;
- «Дибазол» 5 мл внутримышечно;
- «Фуросемид» 40–80 мг на физрастворе внутримышечно;
- «Фармадипин» 3–5 капель под язык;
- можно также применить нитраты, бета-блокаторы, ингибиторы АПФ.
Нужно мониторить артериальное давление каждые 10 минут и ни в коем случае не оставлять больного человека одного, могут случиться тяжелые осложнения и пострадавший будет не в состоянии помочь себе сам. После снижения давления до нормальных цифр нужно наблюдать еще минимум полчаса, чтобы предотвратить рецидив гипертонического криза.
Помните, что высокое артериальное давление во многих случаях является показанием для госпитализации больного.
Люди не до конца понимают, к чему может привести эта патология. Гипертоническая болезнь очень опасна тем, что мало кто обращается к врачу на ранних стадиях, когда можно ее остановить и предотвратить необратимые изменения в организме. Люди обращаются в больницу слишком поздно, когда состояние уже хуже некуда.
Осложнения повышенного давления:
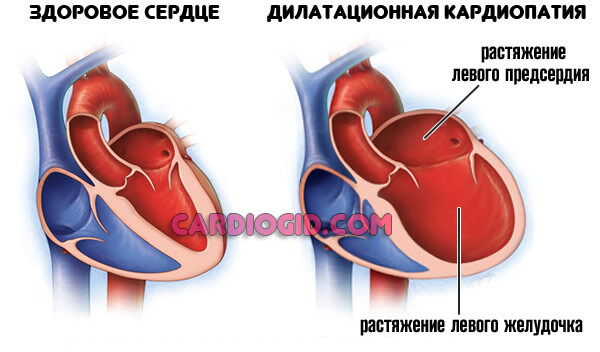
- гипертрофия миокарда;
- дилятационная миокардиопатия;
- ишемическая болезнь сердца: стенокардия, инфаркт миокарда, кардиосклероз;
- сердечная недостаточность;
- аневризма сердца;
- разрыв аневризмы сердца, смертельный исход;
- осложнения атеросклероза;
- инсульт: ишемический или геморрагический;
- аневризма аорты;
- разрыв аневризмы аорты, смертельный исход;
- кровоизлияния в любой части тела;
- расширение сосудов глазного дна, кровоизлияние в сетчатке глаза, ведет к слепоте;
- гипертоническая энцефалопатия, ведет к слабоумию;
- сосудистая деменция.
Гипертоническая болезнь стоит на первом месте по распространенности среди всех заболеваний. Несмотря на опасные осложнения, болезнь очень хорошо поддается лечению на ранних стадиях, и тем более профилактике у здорового организма. Есть группа риска по гипертонической болезни – это здоровые люди, у которых велика вероятность развития такого недуга. Если обследовать всех, около 80% попадают в эту группу. Это значит, что болезнь можно предотвратить. Задумайтесь, ведь намного легче лишний раз заняться физкультурой, посидеть на диете, сходить к врачу на профилактический осмотр, чем всю оставшуюся жизнь сидеть на таблетках и ограничивать себя из-за болезни.
Если вам сказали, что у вас аневризма аорты, это означает, что локализованный участок вашей аорты развил воздушно-подобную дилатацию, известную как аневризма. Причиной аневризмы аорты является то, что она имеет потенциал для разрыва. Разорванная аневризма аорты — катастрофическое событие, которое часто приводит к быстрой смерти.
Это означает, что вы и ваш врач должны решить, представляет ли ваша аневризма бедренной артерии достаточный риск разрыва, что его следует лечить сейчас, или можно ли безопасно контролировать его с течением времени. Важный фактор — выявление болезни.
У большинства людей с аневризмами аорты нет никаких симптомов. Иногда аневризма вызывает боль в животе или спине. Если это так, симптомы аневризмы бедренной артерии могут указывать на то, что недавно возникла аневризма и может быть признаком того, что может произойти разрыв. Однако большинство разрывов происходит у людей, у которых не было никаких предшествующих симптомов.
Кроме того, сгустки могут образовываться внутри аневризмы аорты. Такой сгусток может разорвать и вызвать повреждение органа, например, инсульт.
Разрыв аневризмы аорты является катастрофическим событием. Большинство разрывов вызывает внезапное, значительное внутреннее кровотечение. И часто бывают молниеносно фатальными. Пациенты, которые ждут достаточно долго, чтобы попасть в отделение неотложной помощи, обычно имеют сильную боль в животе или спине, а также опасно низкое кровяное давление. Лишь около 25% пациентов, страдающих аневризмой разрыва аорты, выживают. Фактически, разрыв аневризмы аорты является важной причиной необъяснимой внезапной смерти у пожилых людей.
После подтверждения диагноза делается вывод о необходимости «реставрации» аорты. Каждый случай отличается, и сосудистый хирург пациента должен принять решение о необходимости реставрации или о том, следует ли проводить тщательное наблюдение, а тщательное наблюдение – это лучший курс, направленный на дальнейшее выздоровление.
Выбор пациента часто только усложняется тем фактом, что сейчас вы чувствуете себя прекрасно. Правильное решение для вас будет зависеть от вашего собственного состояния здоровья, размера и скорости роста вашей аневризмы и тщательной балансировки Ваши общие индивидуальные риски в принятии мер теперь против бдительного ожидания. Поэтому для принятия наилучшего решения потребуется тесное сотрудничество и связь с врачом.
Хирургическая «реставрация» обычно довольно успешна, долговечна и обычно может выполняться с приемлемо низким риском. Лучшая процедура включает в себя разрез в бедре, удаление аневризмы бедренной артерии и реконструкцию кровотока до стопы с использованием вены или «искусственной артерии» (протезной артерии). Хотя для этого ремонта используются стенты (что гораздо реже применяется), результаты с использованием протезной артерии, сшитой на месте, настолько хороши, что большинство специалистов не рекомендуют размещать стент в области нижней конечности, которая подвержена перемещению и изгибу.
Аорта является основной артерией тела. Вся кровь, накачанная сердцем, входит в аорту, которая отдает ветви всем органам тела. Сама аорта — длинная, большая артерия, которая идет от сердца вплоть до нижней части живота.
При определенных заболеваниях, включая гипертонию, атеросклероз и простое старение, стенка аорты становится слабой. Эта слабость может привести к локализованной выпуклости в стенке аорты — аневризмы. Поскольку стенка аневризмы ослаблена, она подвержена разрыву. Разрыв аорты обычно вызывает немедленное и массивное внутреннее кровотечение и, чаще всего, быструю смерть.
Аневризмы аорты могут появляться в грудной клетке (аневризма грудной аорты) или в брюшной полости (абдоминальная аневризма аорты).
Аневризмы аорты встречаются гораздо чаще у мужчин, чем у женщин, и довольно редко встречаются у людей в возрасте до 60 лет. Семейная история аневризмы аорты является важным фактором риска, как и гипертония. Но курение, безусловно, является основным фактором риска. Курильщики имеют 5-кратное увеличение частоты аневризм аорты по сравнению с некурящими.
Поскольку начальные симптомы аневризмы аорты чаще всего возникают из-за разрыва, и поскольку разрыв чаще всего является фатальным, в идеале диагноз аневризмы должен быть диагностирован до того, как он проявит какие-либо симптомы.
Обычно бывает трудно диагностировать аневризму аорты путем физического обследования. Только 30% аневризм брюшной аорты первоначально обнаруживаются во время физического обследования, а процентная доля гораздо ниже для торакальных аневризм. Таким образом, большинство аневризм аорты перед разрывом диагноза диагностируются, когда люди, которые, как считается, подвергаются повышенному риску, специально проверяются на него, как правило, с помощью исследования ультразвуком.
Какие индивидуумы должны быть скринированы на аневризму аорты, и когда их отображать, оказывается спорным вопросом. Узнайте больше о необходимости обследования на аневризму аорты.
Если вам сказали, что у вас аневризма аорты, вам и вашему врачу придется решить, нужно ли вам хирургическое лечение, чтобы предотвратить разрыв, или вместо того, следует ли внимательно следить за вашей аневризмой с течением времени.
В значительной степени это решение будет зависеть от предполагаемой вероятности разрыва вашей аневризмы и от вашего предполагаемого риска от операции.
Многие люди с аневризмами аорты имеют другие сердечно-сосудистые нарушения (из-за их возраста и факторов риска), поэтому риск хирургического ремонта часто не является тривиальным. В общем, риск смерти от хирургической процедуры обычно составляет около 5% или менее, но риск операции должен быть тщательно оценен для каждого человека.
Вероятность разрыва аневризмы аорты, по-видимому, во многом зависит от двух факторов: размера аневризмы и ее темпов роста.
Размер считается лучшим показателем риска разрыва. Размер аневризмы аорты можно измерить с помощью ультразвукового тестирования, компьютерной томографии или МРТ. Аневризмы диаметром более 5,5 см у мужчин или более 5,0 см у женщин значительно более вероятны для разрыва, чем небольшие аневризмы. Если эти «пороговые» значения диаметра достигнуты, риск разрыва превышает 40% в течение пяти лет, и хирургическое вмешательство часто рекомендуется. Если операция не рекомендуется, следует провести регулярную повторную оценку размера аневризмы. Если размер аневризмы увеличивается более чем на 0,5 см в год, риск разрыва намного выше — и хирургию обычно рекомендуют.
источник
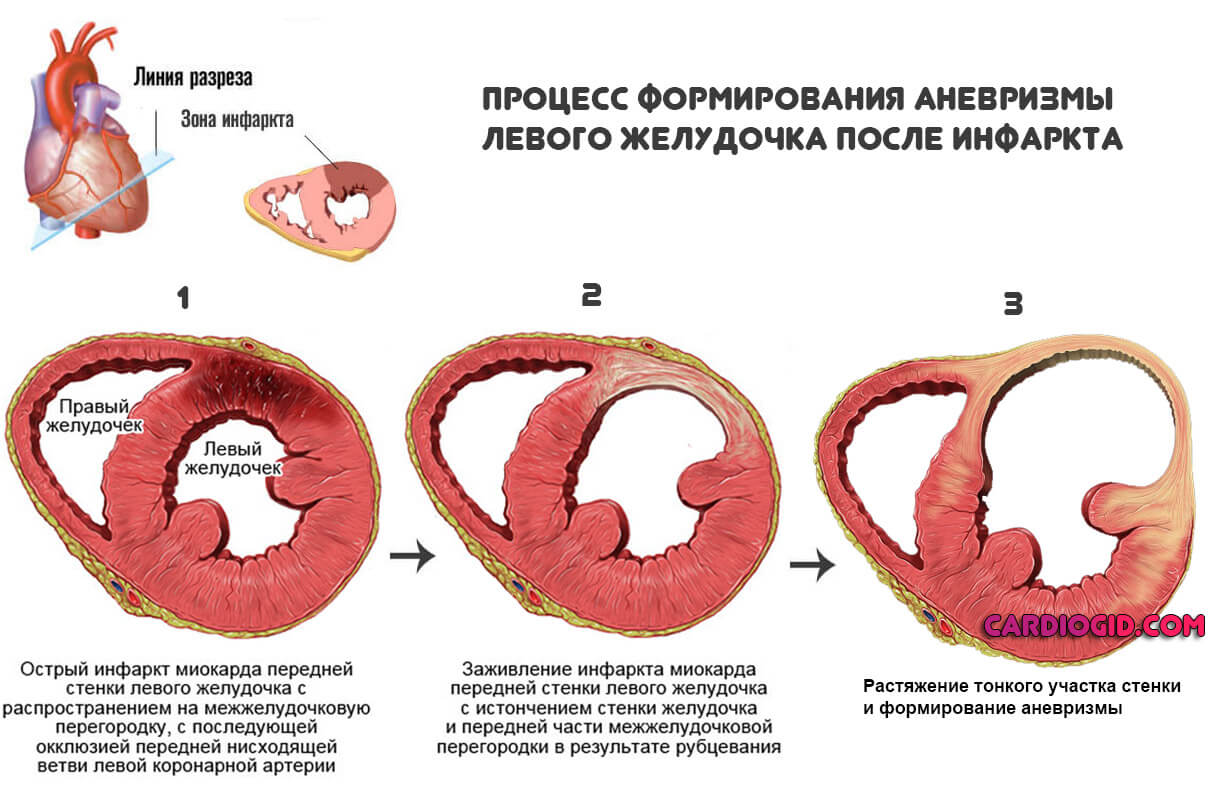
Аневризма сердца впервые была описана еще в XVIII веке. При этой патологии участок стенки миокарда теряет упругость, истончается и растягивается. У мужчин аневризма встречается в 5-7 раз чаще, чем у женщин, причем большинство пациентов — люди до 40 лет. С чем это связано, какую опасность несет патология и чем может помочь операция на сердце, разбирался MedAboutMe.
Основной причиной аневризмы миокарда является сердечный приступ. Во время инфаркта кровь перестает поступать к части мышечной ткани, в результате чего она отмирает. После этого на месте пораженного участка образовывается рубец — формируется соединительная, неэластичная ткань. Возникновение аневризмы более вероятно при обширном трансмуральном инфаркте, который чаще встречается у мужчин до 40-45 лет. При этом сразу после приступа, пока участок некроза еще не зарос, такое выпячивание стенки — физиологическая особенность, поскольку здесь миокард существенно тоньше и слабее. Если сердце выздоравливает после перенесенного приступа нормально, аневризма может исчезнуть.
Однако в некоторых случаях такая острая патология со временем переходит в хроническую. При таком диагнозе может растягиваться сам участок рубца, если он обширен. Кроме этого, пострадать может соседняя мышечная ткань, поскольку фрагмент фиброза влияет на общую эластичность, и на другие участки оказывается повышенное давление, которое и приводит к растяжениям.
Повышают риск образования аневризмы после инфаркта следующие факторы:
- Гипертония и другие болезни сердечно-сосудистой системы.
- Повторный инфаркт миокарда.
- Курс кортикостероидов.
- Несоблюдение правил реабилитации, например, когда больной не придерживается постельного режима.
Среди других причин, которые могут повредить сердце, врачи выделяют врожденные патологии и травмы. Однако они встречаются достаточно редко.
Кардиологи классифицируют аневризмы сердца по разным параметрам. Например, острая возникает в первые 10 дней после перенесенного сердечного приступа, а хроническая диагностируется только спустя 8 недель.
Выпячивания стенки могут быть достаточно большие, доходить до 10-15 см. По форме патологии классифицируют так:
- Диффузное поражение — незначительный горб, плоский и пологий.
- Мешковидная аневризма — округлое, равномерное выпирание. Наиболее распространенный вариант.
- Грибовидная аневризма — верхняя часть шире нижней, есть «ножка». Наиболее опасный вид патологии.
В редких случаях несколько аневризм могут накладываться друг на друга, быть разными по форме и величине.
Истинные аневризмы затрагивают сердце полностью — все три слоя (эндокард, миокард, перикард), ложные представляют патологию только миокарда и ограничены внешним слоем перикардом. Кроме этого, встречаются так называемые функциональные аневризмы — растяжение помогает компенсировать утраченную после обширного инфаркта эластичность сердечной стенки.
Симптомы патологии — общие для всех кардиологических диагнозов. Поскольку при аневризме сердца сократительная способность миокарда резко уменьшается, у пациента развивается сердечная недостаточность. Острая прогрессирующая патология проявляется следующими симптомами:
- Слабость.
- Повышенная потливость.
- Одышка.
- Аритмии (брадикардии, тахикардии).
- Эпизоды сердечной астмы.
При хронической форме симптоматика выражена меньше, признаки появляются постепенно, усугубляются иногда на протяжении нескольких лет. Пациенты отмечают такие недомогания:
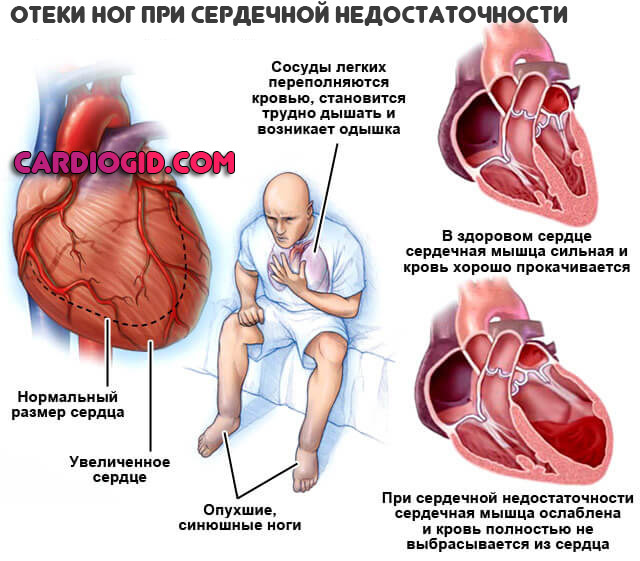
- Одышка.
- Отечность.
- Боль в сердце — стенокардия покоя и напряжения наблюдается у 60% пациентов.
- Аритмии — диагностируется у каждого третьего пациента.
На поздних стадиях хронической аневризмы появляются и другие симптомы сердечной недостаточности. В частности, отмечаются сильные не сходящие отеки, асцит, боли в печени, набухание вен на шее.
После перенесенного инфаркта миокарда пациент должен периодически проходить обследования, это поможет вовремя выявить аневризму. При этом стандартная ЭКГ (электрокардиография) — базовая диагностика в кардиологии — не дает четкой картины и может лишь косвенно подтвердить наличие патологии.
Наиболее удобный вид диагностики — УЗИ сердца (эхокардиография, ЭхоКГ). С его помощью врач может полностью увидеть структуру органа, оценить состояние стенок, выявить наличие рубцов. При аневризме УЗИ сердца позволяет уточнить форму и размеры патологии и даже обнаружить тромбы в углублении, если они там имеются. Показательной является и контрастная вентрикулография.
Дополнительные методы диагностики:
- МРТ (магнитно-резонансная томография).
- ПЭТ (позитронно-эмиссионная томография).
- Зондирование полостей сердца.
- Коронография.
Единственным эффективным способом лечения аневризмы является операция на сердце — аневризмэктомия. Консервативными методами избавиться от выпячивания стенки миокарда невозможно. Вид хирургического вмешательства зависит от типа патологии, ее прогрессирования.
Острая аневризма удаляется в том случае, если она быстро увеличивается, превышает 20% объема желудочка (где чаще всего и появляется), приводит к тяжелым проявлениям сердечной недостаточности. При таких осложнениях повышается риск разрыва тонкой стенки, а также возрастает вероятность смерти от остановки сердца. Если острая аневризма протекает без таких отяжеляющих факторов, операция на сердце не рекомендована, поскольку за время реабилитации выпячивание может уменьшаться само.
Риск разрыва аневризмы при хронической форме минимален, но существенно возрастает вероятность развития сердечной недостаточности и других опасных осложнений. Поэтому таким пациентам тоже рекомендовано хирургическое лечение. В качестве подготовки к операции на сердце больному назначаются антикоагулянты и сердечные гликозиды, также рекомендована кислородотерапия.
Аневризма миокарда опасна, прежде всего, возможным образованием тромбов. На УЗИ сердца в растянутом углублении часто обнаруживается кровяной сгусток. Если он отрывается от стенки и попадает в кровоток, то может привести к следующим осложнениям:
- Инфаркт почки.
- Ишемический инсульт.
- Тромбоэмболия легочной артерии.
- Повторный сердечный приступ.
- Гангрена.
Без операции на сердце прогноз для больных с хроническими аневризмами крайне неблагоприятный — подавляющее большинство пациентов погибает за 2-3 года после инфаркта миокарда. Даже в том случае если ситуация не усугубляется отрывом тромба, у человека нарастает сердечная недостаточность, которая приводит к следующим последствиям:
- Сухой перикардит.
- Увеличение почек и печени.
- Отек легких (на фоне легочной гипертензии).
- Блокада сердца.
Быстро растущая острая аневризма миокарда разрывается в первые две недели после инфаркта, иногда уже на второй день. Такое осложнение всегда летально, смерть наступает мгновенно.
источник
П ороки или анатомические дефекты кардиальных структур развиваются у каждого десятитысячного пациента в определенный момент жизни.
Многие состояния не несут большой угрозы здоровью, обнаруживаются случайно в ходе диагностики по поводу других заболеваний. То же касается и врожденных пороков, на долю которых приходится до 60% всех отклонений от нормы.
Аневризма сердца — это выпячивание стенки одной из камер или анатомических структур. В 80% зафиксированных ситуаций страдает левый желудочек или межжелудочковая перегородка.
Симптоматика неспецифична на первый взгляд. Самостоятельно отличить одно состояние от другого не получится. Нужна эхокардиография и ЭКГ, как минимум.
Порой нарушение так хорошо маскируется, что не обойтись без МРТ. Своими силами можно только предположить характер проблемы. Это важно, поскольку дает основания для обращения к врачу или вызова скорой помощи.
Лечение всегда оперативное. Но на ранних стадиях или при наличии показаний можно ограничиться медикаментозной терапией (когда — см. ниже).
Все же врачи сознательно рекомендуют не отказываться от операции, если на то есть основания.
В основе лежит сочетание двух факторов.
- Первый — перегрузка сердца, рост артериального давления, а значит и воздействия на стенку миокарда.
- Второй — дистрофические изменения в самих тканях в результате уже текущих кардиальных патологий. В основное это перенесенный инфаркт, ИБС и хроническая сердечная недостаточность .
При параллельном влиянии обоих моментов, тонкая стенка не выдерживает, прогибается вовне и остается в таком положении.
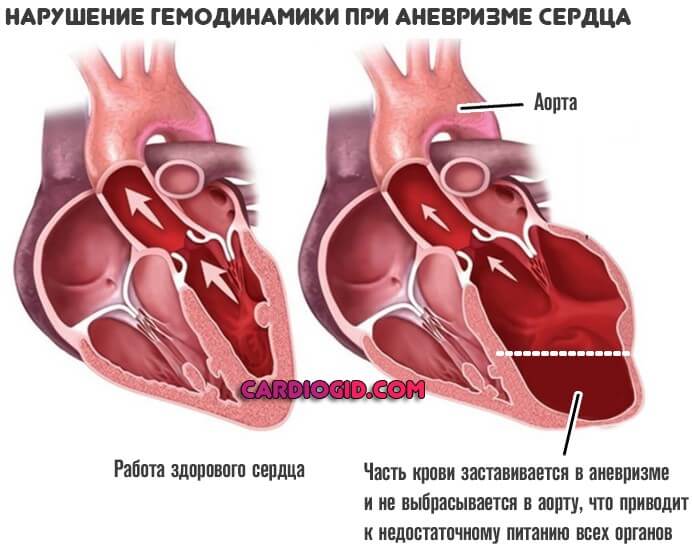
Часть крови застаивается в аневризме, мешкообразной структуре и не попадает в большой или малый круг. Это чревато существенным нарушением гемодинамики.
Патология циклична, постоянно прогрессирует и не остановится, пока не приведет к разрыву сердца, смерти пациента от массивного кровотечения — это основная ее опасность.
Проводится по ряду оснований.
| По локализации | По форме | |
|---|---|---|
|
|
|
Классификации используются врачами для определения тяжести состояния, разработки тактики терапии.
- Инфаркт миокарда. На его долю приходится 95% всех аневризм. По статистике каждый десятый пациент с подобным диагнозом в анамнезе «получает» анатомический дефект. Превенция — отказ от спиртного, курения, диета, своевременное лечение ишемических процессов, атеросклероза.
- Травмы грудной клетки. Ушибы, переломы и прочие. Способ предотвращения — соблюдение техники безопасности.
- Воздействие ионизирующего излучения. Превенция — постоянное наблюдение, прием кардиопротекторов (Милдронат).
- Инфекции. От миокардита до сторонних состояний, вплоть до сифилиса, туберкулеза. Превенция: избегание заражения, при начале процесса — срочное лечение антибиотиками и прием защитных медикаментов.
Чуть реже — операции на сердце, врожденные пороки, которые предотвратить уже невозможно.
Клиническая картина крайне вариативна. Конкретные проявления зависят от размеров образования, исходной причины патологического процесса, давности существования, функциональных нарушений.
Давящие или жгучие, что прямо указывает на ишемический, связанный с недостаточным кровообращением характер состояния. Локализуются где-то по центру или чуть левее.
Проявляют себя в момент физической активности, стресса. То есть после интенсификации кардиальной деятельности и роста частоты сокращений сердца.
Дискомфорт развивается в результате недостаточного кровообращения тканей вокруг стеночного выпячивания.
По мере прогрессирования, как ни странно, симптом сходит на нет. Развивается дополнительная кровеносная сеть. Она компенсирует ишемию.
Компрессия тканей аневризмой также дает болевой синдром, как и избыточная нагрузка на весь мышечный орган.
ЧСС достигает 120-180 ударов в минуту. Это так называемая тахикардия. Аневризма приводит к спонтанному падению гемодинамики (кровообращения).
Причина в том, что часть крови остается в образовании и не достигает большого круга. Значит ткани недополучают кислорода и полезных веществ.
Организм интенсифицирует кардиальную активность, чтобы восстановить собственную трофику (питание). На начальном этапе пациент ощущает биение, затем привыкает и перестает замечать неладное.
Без мокроты. Развивается в результате компрессии легкого, но чаще как итог недостаточного газообмена из-за скудного выброса крови в малый круг, а значит и слабого насыщения жидкой соединительной ткани кислородом.
Сонливость, астенические проявления, снижение трудоспособности и возможности выполнять бытовые обязанности.
Это типичные симптомы аневризмы левого желудочка, при которой снижается интенсивность сердечного выброса в большой круг. Именно через него мозг, почки, печень, органы и ткани вообще получают питание.
Аневризма задерживает часть крови, значит и церебральные структуры снабжаются хуже. Отсюда астенические признаки.
Логическое продолжение кашля. Итог компрессии легкого или падения скорости кровотока в малом круге. Возникает в период физической активности.
Если аневризма достигает значительных размеров, симптом дает знать о себе и в покое.
Нарушение частоты сердечных сокращений. А с другой стороны, интервалов между каждым последующим ударом. Чаще всего признак представлен тахикардией, ростом ЧСС до 120-180 уд. (как уже было сказано).
По мере прогрессирования обнаруживается обратное явление. Брадикардия. Указывает она на слабость сердечной деятельности, малое питание миокарда и неспособность компенсировать нарушение.
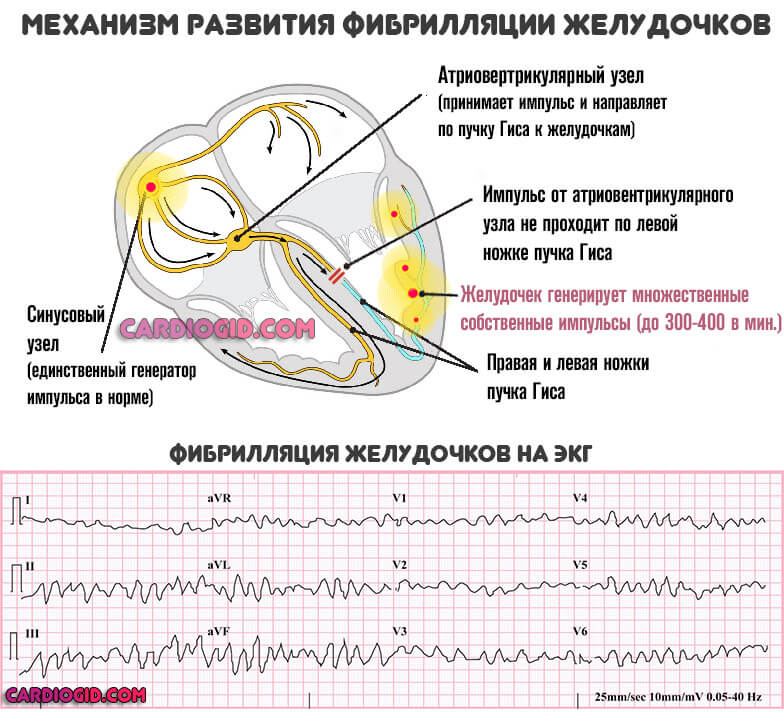
Фибрилляция желудочков , либо предсердий то есть хаотичные сокращения отдельных камер, и экстрасистолия (внеочередные сокращения) также возможны.
Своими силами обнаружить их трудно, однако присутствуют специфические нарушения самочувствия: ощущение замирания в груди , пропускания ударов, переворачивания и пр.
Чрезмерная потливость. В любое время суток, после незначительной физической активности особенно. Обусловлена повышенной нагрузкой на сердце и слабым питанием мышц.
Сначала процесс затрагивает только стопы и лодыжки. Затем икры и поднимается выше. С одной стороны это результат кардиальной дисфункции, с другой — почечных проблем.
Запущенные формы аневризмы с развитием сердечной недостаточности вызывают отеки лица, рук.
Указание на слабое кровообращение в церебральных структурах. Нервные ткани требовательны к объемам питания. Даже незначительное падение трофики дает неврологическую симптоматику.
Выступают продолжением, эволюцией проявлений со стороны ЦНС. Синкопальный эпизод чаще возникает после чрезмерной физической активности.
Сердце не способно обеспечить необходимый объем питания. Острая гипоксия головного мозга заканчивается потерей сознания. Затем же связи с механическими нагрузками нет.
Тем самым, симптомы сердечной аневризмы имеют три плоскости:
- Собственно кардиальную. Аритмия, жжение, нарушение сократимости.
- Неврогенную. Обмороки, головная боль, вертиго.
- Дыхательную. Одышка, асфиксия в положении лежа, кашель.
Первая группа развивается сразу по достижении процессом некоей критической массы. До тех пор проявлений нет вообще либо они настолько скудные, что не имеют для пациента значения и не обращают внимания на собственное существование.
Третья разновидность также возникает параллельно кардиальным признакам.
А вот неврогенные проявления говорят об изначально опасном расположении аневризмы или же быстром росте. Нарушения со стороны ЦНС требуют срочной операции.
Отеки свидетельствуют в пользу почечной, и хронической сердечной недостаточности . Это также негативные прогностические моменты. Обычно речь о запущенном варианте патологического процесса.
Без профильных исследований сказать точно, что является причиной указанной выше симптоматики невозможно. Но есть шанс предположить. Это необходимо для своевременного реагирования.
С чем проводится разграничение:
- Инфаркт миокарда. Собственно острая коронарная недостаточность, некроз тканей. В отличие от него, симптомы аневризмы нарастают постепенно, не в один момент.
Боли не столь сильные, нет потерь сознания, активности центральной нервной системы. Острого начала также не наблюдается. Потому как нарушение имеет хронический, длящийся характер.
О симптомах предынфаркта читайте в этой статье .
- Пороки митрального, трикуспидального, аортального клапанов. Отличие — в последовательности развития симптомов.
На фоне аневризмы сначала появляются боли, затем нарушения ритма. В данном же случае, дискомфорта может и вовсе не быть либо он развивается на поздних стадиях патологического процесса.
- Стенокардия . Как и в случае с инфарктом, для аневризмы не типично приступообразное течение. Признаки примерно одинаковы на протяжении всего периода существования порока.
Прогрессирование следует понятной логике. Чем дольше присутствует нарушение, тем более выражена клиника.
- Кардиомиопатия . Болей также практически не дает. Зато присутствуют опасные аритмии и одышка.
Таким путем врачи оценивают состояние пациента и строят примерные гипотезы. Профильный специалист — кардиолог.
Перечень исследований таков:
- Устный опрос и сбор анамнеза. Для построения модели патологического процесса.
- Измерение артериального давления. На фоне аневризмы стабильно высокое на ранней стадии. Соответствует симптоматической гипертензии . Пониженное после прогрессирования и развития стойкой сердечной недостаточности. На 20-30 мм ртутного столба менее индивидуальной нормы.
- Оценка частоты сокращений органа. То же самое. Основной период дает тахикардию. Затем — урежение ЧСС. Что говорит о нарушении сократительной способности и нарастании явлений ишемии тканей.
- Эхокардиография (допплерография). Основная методика на любой стадии. Дает много информации об анатомическом состоянии сердца и окружающих структур. Представляет собой ультразвуковой способ визуализации тканей и измерения давления в камерах во время систолы (выброса) и диастолы (расслабления).
- В рамках необходимости назначают МРТ. Исследование дает детальные изображения мышечного органа.
- ЭКГ. Для оценки функциональной активности сердца. Все аритмии видны сразу. Обычно исследование проводят после выявления причины, для фиксации степени тяжести процесса.
Перед операцией назначается сцинтиграфия. Она позволяет определить сохранность функциональной активности миокарда, также объем крови, которая застаивается в мешкообразной структуре, допустимую нагрузку при предстоящем наркозе.
Для выявления самой аневризмы достаточно эхокардиографии . Остальные способы направлены на оценку степени нарушений, которые спровоцированы болезнью. Обследование проводится амбулаторных условиях.
Стандартный диагноз «хроническая аневризма сердца» не имеет смысла, поскольку процесс острым не бывает. Это сложившаяся в российской медицинской практике терминологическая ошибка.
Двойственно. На начальном этапе или если аневризма не растет, сохраняет стабильные размеры, не вызывает функциональных нарушений (аритмий) показано консервативное лечение и динамическое наблюдение.
В случае выжидательной тактики, назначается регулярный скрининг на протяжении хотя бы 3-5 лет. Каждые 3-6 месяцев проводится консультация кардиолога и полный диагностический цикл (ЭКГ, ЭХО, суточное мониторирование, МРТ по показаниям).
Незначительная скорость роста (менее 0.5 см за полгода) дает основания для продления наблюдения. Полсантиметра и более — абсолютное показание для операции. Здесь усмотрение врача уже не играет роли.
При подготовке же продолжительность курса медикаментозной терапии составляет около 2-3 месяцев. За неделю до вмешательства проходит последний комплекс диагностики.
В обоих случаях препараты одни и те же:
- Органические нитраты. Способствуют искусственному расширению коронарных артерий. Лучшему питанию миокарда за счет нормализации гемодинамики. Классическое средство, это Нитроглицерин. По показаниям — прочие.
- Мочегонные медикаменты мягкого действия. Которые сберегают калий и маний. Например, Верошпирон или Спиронолактон. Не постоянно, 2-3 раза в неделю. Для снятия отеков, снижения нагрузки на сердце.
- Антиагреганты и тромболитики. Разжижают кровь, улучшают ее текучесть, предотвращают развитие сгустков. Аспирин-Кардио, Варфарин.
- Бета-блокаторы. Анаприлин, Карведилол. Нормализуют кислородное обеспечение миокарда, попутно снижают уровень артериального давления.
Возможно применение кардиопротекторов, Милдроната и прочих. Для улучшения метаболизма в сердце.
Самостоятельный прием категорически недопустим. Это прямой путь к разрыву аневризмы, кровотечению и смерти в считанные секунды.
Лечение аневризмы сердца преимущественно хирургическое, операция требуется в 65-80% случаев.
Абсолютные показания к срочному проведению:
- Разрыв аневризмы или стенки желудочка/ткани миокарда.
- Тромбоз. Угроза инсульта, инфаркта или перенесенные состояния подобного рода.
- Выявление патологии у ребенка до 3-х лет.
- Риск тромбообразования.
- Сердечная недостаточность на фоне аневризмы.
- Стремительный рост образования. Более, чем на 0.3-0.5 см за полгода.
- Аритмии, резистентные (невосприимчивые) к медикаментозному лечению.
В остальных случаях вопрос остается на усмотрение специалиста-кардиолога. При сомнениях в компетентности рекомендуется получить консультацию второго доктора. Лишним это точно не будет.
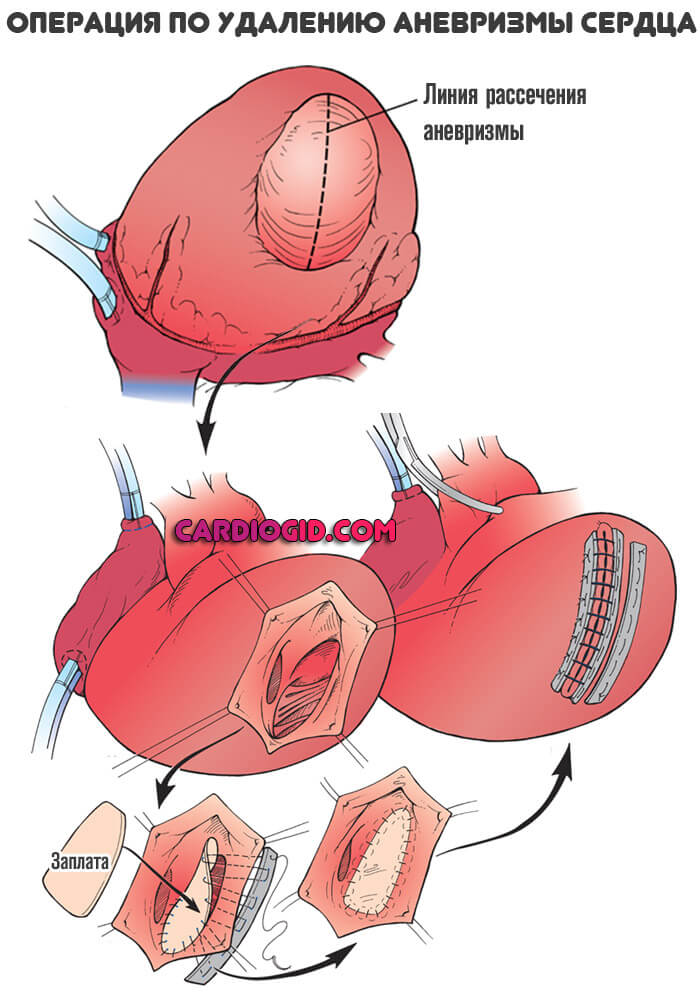
Суть вмешательства заключается в удалении образования и ушивании стенок.
Операция не обязательно проводится открытым доступом с рассечением грудной клетке. При сравнительно малых размерах аневризмы возможно эндоскопическое лечение.
После — назначаются препараты:
- Антибиотики. Для предотвращения инфекционных осложнений.
- Антиаритмические. Чтобы привести в порядок ЧСС.
- Диуретики. Снижают нагрузку на сердце.
- Бета-блокаторы и нитраты по показаниям.
Внимание:
Категорически воспрещается лечиться народными средствами. В лучшем случаи они бесполезны и чреваты утеканием драгоценного времени, в худшем — опасны, потому грозят гибелью.
На протяжении реабилитационного периода дают рекомендации по образу дальнейшей жизни.
- Отказ от курения, спиртного (навсегда).
- Половой покой (3-6 мес.).
- Коррекция рациона. Минимум жирного, жареного, копченого, соль не более 7 граммов в сутки, никаких полуфабрикатов, фаст-фуда, консервов (постоянно).
- Отграничение физической активности (от 6 месяцев до пожизненного изменения).
- Полноценный отдых около 7-10 часов за ночь (всегда).
- Избегание стрессов, освоение методик релаксации.
Восстановление длится около полугода.
Благоприятный на ранних этапах, в отсутствии необходимости операции или при возможности проведения таковой. Выживаемость близится к 95%.
Летальность выше при присоединении стойких аритмий или сердечной недостаточности. Но и тогда шансы хорошие.
Аневризмы сердца опасна последствиями: формированием пристеночных тромбов, эмболией, дыхательной, почечной, сердечной недостаточностью. Итогом всегда оказывается разрыв образования, массивное кровотечение и смерть пациента.
Аневризма сердца — анатомический дефект, порок. В 95% случаев приобретенный, результат инфаркта. Редко — врожденный. Несет прямую угрозу для жизни.
Требует срочного или планового лечения. Какого именно — зависит от случая. Обычно оперативного. Даже запущенные стадии имеют высокий процент выживаемости. Прогноз благоприятный.
источник
Аневризма сердца – весьма опасная патология, заключающаяся в появлении на какой-либо из сердечных стенок или перегородок ослабленного ограниченного участка мышечной ткани, который не способен сопротивляться давлению крови и начинает выбухать наружу или же выбухать и западать попеременно в зависимости от фазы сердечного цикла.

Образование сердечной аневризмы может сопровождаться появлением следующей симптоматики:
- непривычная слабость из-за застойных явлений в сердце, вследствие чего оно перекачивает недостаточный объем крови, а значит, нервная система и мышцы испытывают дефицит необходимого им кислорода, поступающего к ним с кровью,
- приступообразные боли за грудиной (возникают далеко не всегда),
- учащение или замедление пульса (более 100 или меньше 60 ударов в минуту),
- сбитый сердечный ритм с кратковременными остановками,
- нарушение дыхательного ритма, называемое одышкой,
- бледный оттенок кожи (особенно на лице и конечностях), что характерно для патологий сердца, при которых наблюдается нарушение кровоснабжения тканей,
- сухой невыраженный кашель вследствие сдавливания легкого (при больших аневризмах),
- ощущение сильного биения сердца вследствие нарушения ритма или усиленных сокращений сердечной мышцы (характерно для аневризмы левого сердечного желудочка).
Но коварство аневризмы сердца в том и заключается, что вышеуказанная симптоматика может присутствовать в полном объеме (при крупных аневризмах), частично или отсутствовать вообще. Последнее не только затрудняет диагностику, но и приводит к тому, что аневризму врачи обнаруживают случайно, когда она достигает уже значительных размеров и ее лечение становится затруднительным.
Винить врачей в этом трудно, ведь они ориентируются в первую очередь на жалобы пациентов. Но если пациента ничего не беспокоит, вряд ли он захочет проходить дорогостоящее обследование на всякий случай, вдруг что-нибудь да обнаружится.
В подавляющем большинстве случаев врачам приходится иметь дело с диффузной формой аневризмы небольших и средних размеров. Течение болезни в этом случае не омрачено неприятными и тревожными симптомами. Пациенты, не ощущая себя больными, иногда относятся к своему заболеванию несерьезно, позволяя себе пропускать профилактические осмотры у кардиолога.
Но это все нюансы. На практике, когда пациент приходит к врачу с жалобами или без, диагностика аневризмы сердца начинается с физикального осмотра, а затем уже пациенту предлагают пройти дальнейшее обследование. Если человек сначала обращается к терапевту с тревожащими его симптомами, то впоследствии при подозрении на болезни сердца он будет перенаправлен к кардиологу, который продолжит обследование, поставит диагноз и при необходимости назначит соответствующее лечение.
Во время физикального осмотра пациента доктор проводит 4 обязательные процедуры: пальпацию, перкуссию, аскультацию и измерение АД.
Пальпация при аневризме сердца оправдана тем моментом, что в большинстве случаев сама аневризма располагается либо на передней стенке, либо в верхушке левого желудочка, расположенного в непосредственной близости от передней стенки грудной клетки. Во время пальпации врач может почувствовать разницу между пульсацией здоровой части сердца и аневризмы (так называемый симптом коромысла).
Удары верхней части левого желудочка о грудную стенку называются верхушечным толчком, который определяется лишь у 70 % здоровых людей. Но здесь играет роль не только наличие самого толчка, но и его диаметр. На аневризму может указывать как появление верхушечного толчка, если он ранее не ощущался, так и увеличение его диаметра (свыше 2 см). К тому же сила толчка при аневризме заметно снижена.
Перкуссия – это ничто иное как простукивание грудной клетки при помощи пальца с целью выявления границ сердца. В области аневризмы значительных размеров границы будут несколько сдвинуты, а звук в этой области будет глухим.
Аускультация представляет собой прослушивание звуков в области сердца при помощи стетоскопа. На аневризму могут указывать шум во время систолы и так называемый «мышиный» шум, когда кровь течет через устье аневризмы.
Измерение АД актуально при различных патологиях сердечно-сосудистой системы. В случае аневризмы сердца артериальное давление обычно оказывается повышенным, а прогноз болезни в большой степени зависит от величины показателей АД.
Во время физикального осмотра пациента врач может обнаружить некоторые признаки, указывающие на возможное развитие аневризы. Это дает ему все основания назначать более углубленное инструментальное обследование.

К основным методам инструментальной диагностики при аневризме сердца можно отнести:
- Электрокардиографию. Да, такой широко распространенный и достаточно старый диагностический метод как ЭКГ при аневризме сердца занимает одно из лидирующих мест уже многие годы. Благодаря его общедоступности и дешевизне пройти обследование может любой, кого волнует, как работает его сердце.
Аппарат регистрирует проводимость биоэлектрических импульсов в различных частях сердечной мышцы, что дает возможность не только выявить появление аневризмы, но и определить ее местоположение.
ЭКГ обязательно проводится в течение некоторого времени после инфаркта миокарда, являющегося частой причиной появления аневризмы. Если в течение первого месяца на кардиограмме наблюдается отсутствие нормальной динамики (застывшая кардиограмма), скачок в области сегмента ST, нехватка последнего отрицательного зубца (обозначается как Т), признаки нарушения сердечного ритма, это с большой вероятностью указывает на развитие острой или хронической (показатели сохраняются более 1,5 месяца) аневризмы.
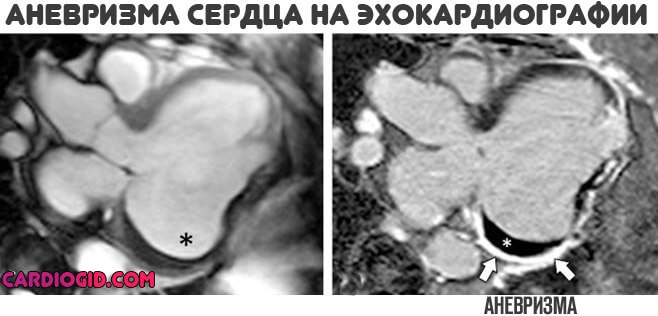
- Эхокардиографию, которую иначе называют УЗИ сердца. Этот метод считается основным диагностическим методом при аневризме сердца, поскольку он позволяет поставить диагноз со 100%-ной точностью.
Благодаря отражению ультразвуковых волн от преград различной плотности, можно получить на экране изображение сердца в виде простой или объемной картинки.
Благодаря этому методу можно визуально оценить аневризму (размер и конфигурацию), а также выявиттромбы внутри нее. Причем выявить можно даже маленькие аневризмы по тонким участкам миокарда и отставаниям от нормального ритма сердца. Можно увидеть даже небольшие аневризмы, которые визуализируются лишь в фазе систолы, и кровь в полости сердечной сумки. По ЭхоКГ можно оценить ширину перешейка (для исключения ложной аневризмы), работу сердечных клапанов, размер и объем желудочков и предсердий, характеристики кровотока.
- ПЭТ-сцинтиграфию миокарда, основанную на введении в кровоток контрастного вещества, которое не накапливается в полости аневризмы (либо, наоборот, накапливается лишь в этой области), что позволяет легко обнаружить ослабленный участок сердца. Этот метод считается более сложным и дорогостоящим, к тому же он дает меньше информации, чем УЗИ, поэтому к нему прибегают намного реже.
Для выявления жизнеспособности пораженного участка миокарда этот метод могут использовать параллельно со стресс-ЭхоКГ, когда искусственно создается стрессовая ситуация благодаря введению лекарств или под влияние физической нагрузки.
- Рентгенографию, которая применяется лишь в тех случаях, когда нет возможности провести более информативное исследование. Рентгеновский снимок покажет границы сердца и крупные аневризмы, в то время как мелкие так и останутся незамеченными. По результатам обследования можно увидеть увеличение размеров сердца и застойные явления в малом круге кровообращения.
Дополнительно пациенту могут быть назначены следующие исследования:
- Вентрикулография (рентгеновское исследование желудочков сердца с применением контрастных веществ).
- МСКТ или МРТ сердца (сканирование сердца при помощи рентгеновских лучей или радиоволн).
- Зондирование полостей сердца при помощи сердечного катетера.
- Коронарография (оценка кровотока).
- Электрофизиологическое исследование (ЭФИ) сердца.
Кроме этого, пациенту назначают некоторые виды анализов, такие как общий и биохимический анализы крови (на маркеры некроза, присутствующие при инфаркте миокарда), общий анализ мочи для диагностирования возможных сопутствующих патологий.
Поскольку метод электрокардиографического исследования очень популярен при различных заболеваниях сердечно-сосудистой системы, есть смысл остановиться на нем более подробно. Пусть этот метод и не дает 100%-ной гарантии выявления аневризмы сердца, но он позволяет выявить нарушения в работе сердца, что само по себе является поводом для более тщательного обследования пациента и дальнейшего наблюдения его у кардиолога.
Процедура ЭКГ недорогая, но доступная буквально во всех больницах и поликлиниках. Кардиограмму человек сразу же получает на руки, правда, расшифровку результатов придется доверить опытному терапевту или кардиологу, поскольку для непрофессионала они никакой полезной информации не несут.
Показаниями к проведению процедуры могут выступать как подозрение на патологии сердечно-сосудистой системы, так и обследование в связи с болезнями нервной системы, различных внутренних органов, кожи и т.д. Проводится она и при профилактических осмотрах пациентов, стоящих на учете у кардиолога, а также при возникающих жалобах на работу сердца.
Иногда проведения ЭКГ с расшифровкой результатов требует профессиональная деятельность. Тогда этот пункт включается в бланк профосмотра.
ЭКГ рекомендуется проводить и перед оперативными вмешательствами, особенно если требуется введение анестезии.
При аневризме сердца ЭКГ проводится в обычном режиме. Пациент раздевается до пояса и освобождает от одежды нижнюю часть ног. После этого ложится на кушетку, и врач крепит к телу в области сердца, кистей рук и голени несколько электродов, обеспечивая их полное прилегание. Аппарат регистрирует электрические импульсы, поступающие от электродов, расположенных в разных частях тела, и записывает их на бумагу.
Медицинский сотрудник, проводящий процедуру, говорит пациенту, когда надо спокойно ровно дышать, а когда необходимо задержать дыхание.
ЭКГ считается одной из самых безопасных и доступных процедур, которые не могут нанести вред организму. Пациент не подвергается облучению или воздействию тока большой силы, поэтому не страдают даже кожные покровы, не говоря уже о внутренних органах.
Изменения на кардиограмме дают возможность врачу увидеть, как работает сердце пациента и насколько велики и опасны нарушения его работы.

источник