Аневризмы мозговых сосудов представляют собой патологию с характерной триадой симптомов: общих, неврологических и гемодинамических. Сложность своевременной диагностики определяется их многообразием и неспецифичностью, а в ряде случаев – полным отсутствием. Выраженная коморбидность (наличие сразу нескольких заболеваний) также способствует затрудненному и несвоевременному выявлению болезни.
Показывает ли МРТ головного мозга аневризму и как еще ее можно определить? Рассмотрим алгоритм диагностики в деталях.
Обследование рекомендовано лицам, у которых наблюдаются следующие симптомы:
- Упорные головные боли, не купируемые приемом анальгетиков;
- Шаткая походка;
- Отставание одной ноги при ходьбе;
- Снижение зрения и слуха без видимых причин;
- Опущение век;
- Склонность к обморокам;
- Высокая гипертензия, не купируемая приемом гипотензивных средств;
- Чувство «распирания» в голове;
- Судороги;
- Преходящее онемение конечностей, мимических мышц, языка.
Последовательность выявления и постановки диагноза для плановых больных:
- Опрос (у невролога, нейрохирурга, терапевта);
- Осмотр (неврологом, офтальмологом, терапевтом);
- Объективное обследование;
- Лабораторная диагностика;
- Люмбальная пункция;
- Рентгенография черепа;
- Транскраниальная допплерография;
- Ангиография сосудов шеи (что такое ангиография сосудов?);
- ЭЭГ;
- КТ;
- МРТ.
Алгоритм диагностики у экстренных больных, поступивших с подозрением на осложнения, сокращается:
- Опрос и осмотр (если больной в сознании);
- Определение жизненных показателей (давление, частота дыхания и сердцебиения);
- Лабораторное обследование;
- Ангиография сосудов шеи;
- КТ (или МРТ).
Предлагаем узнать о таких методиках диагностики, как УЗДГ и РЭГ.
В «золотой стандарт» диагностики входят ангиография, КТ и МРТ. Данные методы служат непосредственному выявлению выпячивания и позволяют охарактеризовать его параметры.
В анамнезе – хронические сосудистые, дегенеративные и системные заболевания (атеросклероз, гипертензия, заболевания артерий). Возможно указание на перенесенный инфаркт или инсульт.
Жалобы – на головные боли, шум в ушах, обмороки, исчезновение чувствительности и обоняния, снижение слуха, миопия, вспышки и «мушки» перед глазами, нарушения походки (семенящая, симптом «пингвиньей походки».
Диагностика по жалобам затруднена, поскольку пациенты могут указывать на симптомы сопутствующих болезней (одышка, гипертонические кризы, отеки, бессонница).
Осмотр у терапевта позволяет выявить нарушения походки, покраснение лица, шеи и зоны декольте, одышку. Осмотр у невролога – менингеальные знаки (ригидность шейных мышц, симптомы Брудзинского, симптомы натяжения), нисходящий нистагм, исчезновение зрачкового рефлекса, расширение зрачков (мидриаз). Осмотр у офтальмолога позволяет выявить сужение артерии и расширение вен сетчатки.
Метод позволяет заподозрить аневризму лишь косвенно. Выявляют признаки сопутствующих заболеваний (отеки ног, артериальную гипертензию, одышку), а также проявления основной патологии: тахикардию, видимое набухание мягких тканей головы и симптом очков (при гидроцефалии).
В биохимическом анализе крови возможно обнаружение повышенного уровня глюкозы (более 6,2 ммоль/л), холестерина (более 5,12 ммоль/л), триглицеридов (более 1,82 ммоль/л). Косвенно указывает на патологию лейкоцитоз (до 15000-20000/л) в общем анализе крови.
Ликвор вытекает под давлением. Высокий цитоз. В полученном ликворе – примесь крови (эритроциты), ксантомная жидкость.
Метод выполняется редко ввиду низкой эффективности. Косвенно на аневризму указывают изменение формы борозд костей черепа, сглаженность их внутренней поверхности. Рентгенография позволяет дифференцировать аневризму с опухолями, кистами и другими новообразованиями нервной ткани.
Метод позволяет определить скорость кровотока в пораженной и здоровых артериях. Специфическим симптомом является повышение индекса Линдегаарда более 6 (соотношения скоростей кровотока во внутренней сонной и среднемозговой артериях).
Косвенные признаки — изменение контура сосуда и ограниченное расширение его диаметра. Явными признаками осложненной аневризмы служат подтекание контраста за пределы сосудистой сети, тень пристеночного тромба. При мешотчатой разновидности выявляется округлая тень с шейкой, при веретеновидной – участок равномерно расширенной сосудистой стенки.
Метод позволяет зарегистрировать исчезновение нормальных электрических импульсов с поверхности мозга (альфа-ритма). Появляются патологические дельта- и тета-волны.
Выявляют округлое образование, заполненное кровью и связанное с артерией, окруженное зоной локального отека. При веретеновидных образованиях сосуд имеет колбообразное расширение, плавно переходящее в здоровую зону. Определяются сосудистый спазм ниже расширения, сдавление костей черепа и мозговых структур (при большом скоплении крови), очаг геморрагического инсульта.
Достоверно указывает на аневризму выявление образования, связанного с артерией и заполненного кровью. Дополнительные признаки – отек мозговой ткани, скопление крови в желудочках мозга, внутримозговое и субарахноидальное кровоизлияние, очаги некроза.
- Основные виды аневризм головного мозга и их характеристика.
- Самая распространенная форма — мешотчатая.
- Симптомы, экстренная помощь и последствия разрыва аневризмы.
- Современные хирургические подходы к лечению. Когда можно обойтись без операции?
Церебральную аневризму дифференцируют со следующими патологиями:
- Ангиома и ангиосаркома;
- Киста;
- Опухоль;
- Ушиб мозга;
- Кровоизлияние в мозг (субарахноидальное, субдуральное, внутрижелудочковое);
- Травма;
- Сосудистая мальформация.
- Ангиома и ангиосаркома – опухоли, развивающиеся из стенки сосуда. В отличие от аневризмы, опухоли более склонны к прогрессивному росту, сдавлению тканей и костей черепа.
Образования часто бывают заполнены кровью, легкоранимы и склонны к распаду, что причиняет больному нестерпимые головные боли. Метод подтверждения диагноза – послеоперационная биопсия.
Инструментальная диагностика часто не позволяет отличить опухоль диаметром менее 1 см от аневризмы.
Рентгенография позволяет определить сдавление черепа, костную опухоль (остеому). С помощью КТ и МРТ достоверно характеризуют размеры, форму и локализацию образования, однако окончательный диагноз выставляют с помощью биопсии.
Диагностика церебральных аневризм – это комплекс мероприятий, включающий в себя врачебное, лабораторное и инструментальное обследования. Обращение за медицинской помощью рекомендовано всем лицам, имеющим симптомы данного заболевания. Среди групп риска проводится профилактический скрининг, направленный на выявление аневризм на ранних стадиях.
источник
а) Патогенез. Аневризмы сосудов головного мозга возникают в местах бифуркации кровеносных сосудов. В основном они имеют мешотчатую форму, но возможны дополнительные дольки или выпячивания. Более редкое веретенообразное расширение или эктазия внутричерепных сосудов в некоторых случаях могут быть связаны с патологическими изменениями соединительной ткани или атеросклерозом. Большинство мешотчатых аневризм расположены на передней мозговой артерии (35%), затем внутренней сонной артерии (30%), и средней мозговой артерии (25%). Около 10% связаны с задним отделом артериального круга большого мозга.
Формирование аневризм сосудов головного мозга изначально связано с дефектами развития средней оболочки, однако чаще дефекты в этом слое встречаются в экстракраниальных сосудах, где аневризмы редки. Кроме того, аневризмы сосудов головного мозга редко встречаются у детей.
Большинство исследователей считает, что патогенез формирования аневризмы является многофакторным и приобретенные факторы могут сочетаться с генетической предрасположенностью. Нарушение внутренней эластической мембраны является наиболее актуальным. Факторы, способствующие атеросклеротическому повреждению стенок сосудов — гипертония, курение — могут приводить к местному утолщению эластических компонентов интимы, т. е. «подушки интимы», вызывающей усиление натяжения прилегающих отделов сосудистой стенки. Дегенеративные изменения происходят преимущественно в местах гемодинамического стресса — в зоне бифуркации, но особенно в местах изменения нормального тока крови из-за аномалий развития.
Например, при гипоплазии передней мозговой артерии с одной стороны аневризма, как правило, образуется на сосудистой стенке, принимающей на себя гемодинамический удар от нормального А1 сегмента противоположной стороны. Воспалительные процессы, аналогичные наблюдающимся в атеросклеротических бляшках (сами по себе не приводящие к формированию аневризмы), протекают в сосудистой стенке, и высвобождение матриксных металлопротеиназ (ММП) и других протеолитических ферментов может также играть свою роль. Внеклеточный матрикс обеспечивает прочность и эластичность внутричерепных артерий и состоит из коллагена и эластиновых волокон, встроенных в гликопротеины и протеогликаны. В норме существует баланс между деградацией протеаз (например, ММП и эластаза) и синтезом ингибиторов протеаз (например, ингибиторы ММР, антитрипсина), факторами роста и цитокинами.
Чрезмерная или недостаточная экспрессия этих белков может нарушать это равновесие, что в результате приводит к реконструкции внеклеточного матрикса. Генетические исследования выявили генетические локусы, ответственные за формирование внутричерепных аневризм, три из которых включают функциональные гены, кодирующие структурные белки внеклеточного матрикса, в том числе коллаген и эластин типа 1А2. Это может, в частности, объяснить, как генетические факторы могут увеличивать предрасположенность к формированию аневризмы.
У некоторых пациентов образование аневризм было связано с наследственными заболеваниями соединительной ткани, такими как поликистоз почек, синдром Элерса-Данлоса типа IV, фиброзномышечная дисплазия и синдромом Марфана.
б) Эпидемиология аневризмы сосуда головного мозга. Распространенность аневризм сосудов головного мозга зависит от метода, используемого для их выявления, от тщательности проведения обследования, а также от возраста пациентов, перенесших обследование. Ретроспективный анализ аутопсий говорит о встречаемости аневризм в 0,4%, однако этот показатель увеличивается до 3,6%, если поиск аневризмы ведется целенаправленно. Ангиографическое исследование обнаруживает аневризмы сосудов головного мозга у 3,7-6% пациентов, но в этой группе может быть более высокая частота факторов риска развития аневризм. Для взрослых без факторов риска распространенность составляет от 2 до 3%. Церебральные аневризмы редко возникают до 20 лет, а пик встречаемости находится между 60 и 80 годами. Женский пол увеличивает вероятность выявления аневризмы (соотношение с мужчинами 1:3), равно как и наличие атеросклероза.
Семейная история двух или более заболевших родственников первой степени родства или случай поликистоза почек в семье увеличивают риск заболевания в четыре раза. Пациенты, оперированные по поводу разрыва аневризмы, склонны к образованию новых аневризм.
1. Субарахноидальное кровоизлияние (САК). По крайней мере, 75% субарахноидальных кровоизлияний происходят в результате разрыва аневризмы. Примерно в 20% случаев идентифицировать причину не удается, а остальные имеют различные причины, в том числе артериовенозные мальформации, васкулиты и артериальные диссекции.
Встречаемость субарахноидального кровоизлияния (САК) колеблется в зависимости от исследования и страны. В большинстве западных стран САК возникает примерно у 8 человек на 100000 в год, но на КТ подтверждается лишь 5,6. В Финляндии и Японии показатель возрастает до 20 на 100000 в год. Риск САК у женщин превышает таковой у мужчин в 1,6 раза. У ближайших родственников риск САК увеличивается в 3-7 раз. Другие факторы риска включают избыточное потребление алкоголя (более двух доз в день), курение, гипертонию и наличие наследственных заболеваний соединительной ткани.
2. Аневризма при случайном обнаружении — риск кровоизлияния. Данные самого крупного на сегодняшний день международного исследования неразорвавшихся внутричерепных аневризм (ISUIA), показали, что для аневризмы менее 7 мм в диаметре риск кровотечений крайне мал. Этот риск возрастает с увеличением размера и для аневризм задней циркуляции. Недиагностированные аневризмы у пациентов, имеющих в анамнезе САК из других аневризм, также имеют более высокий риск разрыва. Риск лечения (как эндоваскулярного, так и открытого) случайно найденных аневризм сопоставляют с риском ее разрыва и ожидаемой продолжительностью жизни пациента. Риски лечения возрастают с увеличением возраста, с локализацией (самый высокий риск при локализации в задних отделах веллизиева круга), а также с размером аневризмы.
в) Симптомы субарахноидального кровоизлияния (САК). В большинстве случаев аневризмы сосудов головного мозга проявляются острым САК. В редких случаях аневризма проявляется симптомами и признаками давления мешка аневризмы на прилегающие к ней структуры либо изолированно, либо с сопутствующим кровоизлиянием. Наиболее часто вследствие сдавления повреждается глазодвигательный нерв, чаще это происходит из-за аневризмы задней соединительной артерии, но иногда это вызывается аневризмой верхней мозжечковой артерии. Аневризма внутренней сонной артерии в кавернозном синусе может сдавливать третий, четвертый, пятый и шестой черепные нервы. Изредка от давления на зрительный нерв или хиазму развиваются дефекты поля зрения. Все больше и больше аневризм теперь обнаруживается случайно при использовании более чувствительных методов визуализации для исследования по поводу других заболеваний.
Классическое описание САК включает остро начинающуюся сильную головную боль, которую часто описывают, как «удар по затылку», сопровождающуюся тошнотой, ригидностью мышц шеи и светобоязнью. Около 50% пациентов теряют сознание, а в некоторых случаях развивается судорожный приступ. Потеря сознания может быть связана с внутричерепной гематомой, острой гидроцефалией или церебральной ишемией. Снижение перфузии головного мозга может произойти от внезапного резкого увеличения внутричерепного давления во время кровоизлияния и ее следует отличать от «замедленной церебральной ишемии», связанной с вазоспазмом, которая, как правило, развивается через 7-10 дней после кровоизлияния. Около трети пациентов имеют очаговую симптоматику (дисфазия и/или гемипарез), часто продолжающуюся лишь несколько часов.
У некоторых пациентов диагноз трудно установить на основании данных анамнеза, так как головная боль менее выражена и имеет более постепенное начало. Ригидность затылочных мышц может появиться через несколько часов, и не всегда. В этих случаях пациент не всегда вовремя обращается за медицинской помощью. Многие авторы описывают возникновение головной боли, предшествующей САК, как «предупреждение о кровоизлиянии». Такие термины вводят в заблуждение, и, хотя в некоторых случаях к развитию головной боли может привести растяжение стенки сосуда, более вероятно пропущенное кровоизлияние.
Лишь в одном из 10 случаев только внезапной головной боли будет выявлено САК. Другие причины включают мигрень, головную боль, связанную с сексуальной активностью и физической нагрузкой.
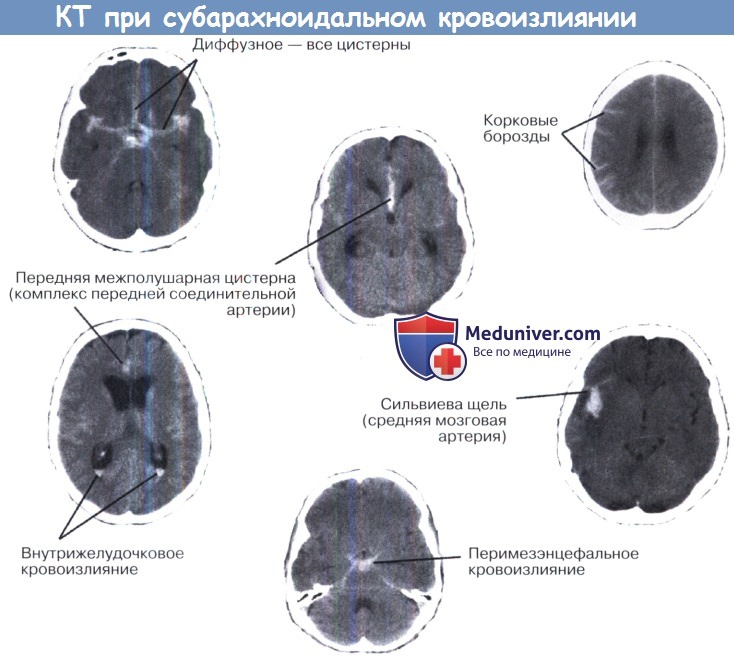
г) Диагностика аневризмы сосуда головного мозга и субарахноидального кровоизлияния (САК). Для установления диагноза не существует достаточно надежных клинических признаков. При подозрении на САК неудобство и стоимость дальнейших исследований компенсируются постановкой диагноза разрыва аневризмы. МРТ без контрастирования позволит подтвердить наличие САК у 98% пациентов в случае, если исследование осуществлено в течение 12 часов после кровоизлияния, но этот высокий процент выявления падает с течением времени до 94% после 24 часов, до 50% на 7 день и 20% на 9 день от кровоизлияния. Гиперденсные сгустки крови, как правило, выявляются в базальных цистернах, в межполушарной и сильвиевой борозде, в корковых бороздах и в желудочках. Выраженность изменений часто зависит от времени сканирования и выраженности кровоизлияния, так, может отсутствовать борозда пониженной плотности или в затылочных рогах боковых желудочков может выявляться уровень изоденсной жидкости.
Наличие крови на аксиальной КТ помогает выявить место разрыва аневризмы, что важно для определения источника кровоизлияния при множественных аневризмах. Наличие «перимезенцефалического» кровоизлияния указывает на то, что имеется вероятность отрицательного результата ангиографии, хотя по-прежнему необходимо исключить наличие аневризмы основной артерии.
Чем больше крови выявляется при первичной КТ, тем выше риск развития ишемии головного мозга и хуже исход. У пациентов с нарушением уровня сознания проведение КТ необходимо не только для установления диагноза, но и для исключения гидроцефалии или гематомы, так как для каждого из этих осложнений может потребоваться отдельное лечение.
1. Люмбальная пункция. Пациентам с подозрением на САК и нормальной КТ показано проведение спинномозговой пункции, но только по истечении минимум шести часов, а лучше 12 часов от кровоизлияния, чтобы дать время для лизиса красных клеток крови, следствием чего будет ксантохромное окрашивание спинномозговой жидкости (ликвора). Ликвор центрифугируют и проводят спекторофотометрию для выявления оксигемоглобина и билирубина (причина ксантохромии). Осмотра невооруженным глазом для обнаружения небольшого количества пигмента недостаточно. Эритроциты лизируются в ликворе с формированием оксигемоглобина либо in vitro или in vivo, но преобразование оксигемоглобина в билирубин требует наличия фермента гемоксигеназы, который присутствует только в макрофагах, паутинной оболочке и сосудистых сплетениях. Таким образом, любые задержки в центрифугировании ликвора могут привести к повышению уровня оксигемоглобина, но наличие билирубина (при отсутствии желтухи) подтверждает диагноз САК и исключает травму в качестве причины окрашивания ликвора. Ксантохромия должна сохраняться в течение, по крайней мере, двух недель после кровоизлияния, но и после этого срока ее отсутствие не исключает САК.
2. Другие исследования при субарахноидальном кровоизлиянии (САК). Компьютерная томографическая ангиография (КТА) может обнаружить все, даже самые маленькие аневризмы, трехмерная реконструкция помогает детальной оценке шейки и дает данные для определения дальнейшего лечения. При наличии крови в латеральной или межполушарной щели и отрицательных результатах КТА, требуется выполнение цифровой ангиографии, чтобы не пропустить небольшую аневризму. До сих пор цифровая ангиография считалась золотым стандартом для выявления аневризм, но некоторые авторы утверждают, что КТ-ангиография может заменить ее, в частности, в тех случаях, когда локализация крови в щели приводит врача к вероятному источнику кровоизлияния. Новое цифровое оборудование для проведения цифровой ангиографии имеет режим 3D-ротации, что увеличивает шансы выявления аневризмы и помогает в оценке архитектоники аневризмы.
Этот метод позволяет обнаруживать даже самые мелкие аневризматические «пузырьки». Картина перимезенцефалического кровоизлияния при КТ-ангиографии позволяет заподозрить аневризму в заднем бассейне циркуляции, но для исключения небольшой артериовенозной мальформации или фистулы все еще может быть необходимо выполнение цифровой ангиографии.
3. Субарахноидальное кровоизлияние (САК) и негативная цифровая ангиография. Примерно в 20% случаев обнаружить причину САК не удается. Вазоспазм развивается почти у 50% пациентов и может затруднить выявление аневризм, особенно при тяжелом течении. Пациенты с классическим аневризматическим кровоизлиянием на КТ при отрицательных результатах ангиографии должны пройти повторное обследование через одну или две недели, или после разрешения вазоспазма. Для пациентов с перимезенцефали-ческим кровоизлиянием и отрицательной ангиографией нет необходимости в проведении дальнейших исследований и прогноз в таких случаях отличный.
4. Транскраниальная допплерография. Высокая скорость кровотока в интракраниальных сосудах (более 120 см/с) свидетельствует о наличии вазоспазма. Резкое увеличение скорости потока может предшествовать развитию клинических признаков ишемии головного мозга, что дает основания для проведения ранних профилактических мер.
5. Скрининг случайных аневризм. Проведение скринингового обследования (КТ-ангиография) считается необходимым у пациентов в возрасте от 25 до 70 лет, имеющих двух или более родственников первой степени родства с САК или с поликистозом почек. Врач должен информировать пациента о том, что отрицательный результат не исключает последующего развития аневризмы и ее разрыва в будущем, и что находка небольшой аневризмы, которая не будет оперирована, может вызвать дополнительный стресс и определенные ограничения. Лечение небольших аневризм требует тщательного обсуждения с пациентом, чтобы он мог оценить риск, связанный с консервативной терапией. Любому пациенту с положительной семейной историей, вне зависимости от того, была ли найдена аневризма, следует рекомендовать отказаться от курения и регулярно контролировать артериальное давление.
д) Периоперационное ведение пациентов с субарахноидальным кровоизлиянием (САК):
— Клиническая оценка. Клиническое состояние пациента, а также его возраст и количество крови по данным КТ, являются важными для прогноза конечного исхода. Шкала комы Глазго при поступлении в сочетании с наличием или отсутствием очаговой симптоматики составляют оценочную шкалу WFNS.
Показатели шкалы WFNS сильно коррелируют с исходом заболевания. Нарушение уровня сознания указывает на необходимость срочного проведения КТ, чтобы исключить сопутствующие гидроцефалию или внутричерепную гематому, каждая из которых может потребовать срочного лечения.
е) Повторное кровоизлияние. Около 40% пациентов с аневризматическим САК перенесут повторное кровоизлияние в течение первых трех недель при отсутствии лечения. Этот риск наиболее высок в первые 24 ч после САК. После шести месяцев риск снижается до 3,5% в год, и сохраняется, по крайней мере, в течение последующих 10 лет. Только хирургическое лечение аневризмы предотвращает повторное кровотечение. Антифибринолитическая терапия не приносит никакой пользы, так как снижение риска повторного кровоизлияния сопровождается повышенным риском ишемии головного мозга.
ж) Отсроченная церебральная ишемия. Развитие очаговой симптоматики с ухудшением уровня сознания или без него происходит примерно у 25% больных после САК. Пик развития ишемии приходится на 7-10-й день после кровоизлияния, но может возникать и в течение 4-20 дней. Сужение сосуда на ангиографии («вазоспазм») соответствует этому и является основной причиной нарастания симптоматики; также происходит падение объема плазмы крови в связи с отрицательным балансом натрия у 1/3 пациентов после САК, что также может способствовать ишемическому повреждению мозга.
• Антагонист кальция нимодипин (60 мг каждые 4 часа) снижает вероятность отсроченной ишемии головного мозга примерно у 1/3 больных и улучшает исход. Все пациенты должны получать этот препарат с самого начала лечения.
• Во избежание гиповолемии пациент должен получать не менее 3 л физиологического раствора в день.
• В случае гипонатриемии не следует ограничивать объем вводимой жидкости, так как это может привести к снижению объема плазмы. Лечение должно проводиться с применением гипертонического солевого раствора или флюдрокортизона.
• Следует отказаться от применения антигипертензивных препаратов, если пациент получает эту терапию.
• Если развиваются клинические признаки отсроченной ишемии головного мозга, стандартной практикой является проведение 3-Г терапии (гиперволемия, гемодилюция и гипертензия), однако в рандомизированных контролируемых исследованиях не получено никаких доказательств ее пользы. Первоначально необходимы препараты, увеличивающие объем плазмы, например гелофузин. Если признаки ишемии сохраняются, необходимо вызвать гипертонию при помощи инотропных препаратов (но только в том случае, если аневризма была закрыта, в противном случае существует высокий риск повторного кровоизлияния).
• Если применение 3-Г терапии не помогает справиться с неврологическим дефицитом, улучшить перфузию головного мозга может баллонная ангиопластика с вливанием папаверина или без него, но и в этом случае не было опубликовано данных контрольных исследований с подтверждением положительного эффекта.
• Другие методы лечения включают использование сульфата магния. Первоначальные исследования отметили возможный эффект, но полных данных пока нет.
з) Исход аневризмы сосуда головного мозга. Результат лечения случайно найденных аневризм, будь то эндоваскулярный или хирургический метод, зависит от возраста больного, локализации и размера аневризм. Общая летальность, как сообщается в международном исследовании неразорвавшихся аневризм, составляет около 1-2% при заболеваемости около 10%.
После субарахноидального кровоизлияния (САК) 10-15% больных умирают, не доехав до больницы, а еще 15% умирают в течение первых 24 часов. У госпитализированных в нейрохирургическое отделение пациентов результаты зависят от возраста, клинического состояния, количества крови на КТ, локализации и размера аневризмы, а также от наличия сопутствующих заболеваний.
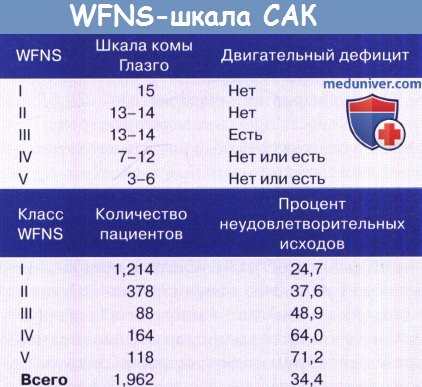
Данные национального исследования САК в Великобритании, показывающие влияние класса WFNS на исход.
источник
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
Российского государственного медицинского института Росздрава
Патологические выпячивания стенок артериальных сосудов диагностируются достаточно сложно. Причиной этого являются особенности клинического течения заболевания и его симптоматики. Аневризма сосудов головного мозга возникает бессимптомно и обычно выявляется случайно, когда пациент обращается к неврологу с абсолютно другим заболеванием. Диагностика аневризмы проходит в несколько этапов: осмотр врача-невролога, рентгенологическое обследование, магниторезонансная ангиография и люмбальная пункция. Только на последних двух этапах медобследования пациента врач может судить о наличии заболевания.
Аневризма сосудов головного мозга — это серьезная патология, своевременная диагностика которой может предотвратить ужасные последствия: инвалидность или летальный исход. Любое расширение просвета одного, а возможно, и нескольких сосудов, которые находятся возле тканей мозга, характеризует аневризму. Заболевание имеет врожденный либо приобретенный характер. В процессе возникновения аневризма повреждает кровеносные сосуды, причем чаще всего — артерии. Поэтому очень высок риск разрыва их стенок, а следовательно может произойти внутричерепное кровоизлияние, вызывающее неврологические нарушения.
Частоту развития мозговой аневризмы сложно оценить. Все потому, что болезнь протекает без проявления видимых симптомов. Согласно клиническим данным и статистике, выпячивание стенки артерии встречается у 10-12 больных из 100 тысяч. Половина аневризм, выявленных в результате патологоанатомических экспертиз, не разрываются. Поэтому и признаки заболевания не проявляются. Диагностика и лечение аневризмы аорты может предотвратить тяжелые последствия: инвалидность, смертельный исход. В современной медицинской практике единственным и самым эффективным лечением внутричерепной аневризмы считается хирургическое вмешательство. Расширение стенок сосудов головного мозга наиболее часто диагностируют у женщин, чем у мужчин. Итак, как распознать аневризму и какой метод определения патологии считается наиболее точным?
Диагностика аневризмы сосудов головного мозга проводится комплексно. Ее задача состоит не только в том, чтобы определить наличие аневризмы, но и обнаружить имеющиеся патологии. Чтобы диагностировать патологические расширения сосудистых стенок используют различные методы исследования, что в большей или меньшей степени помогают определить заболевание:
- физикальный или физический;
- медицинской визуализации;
- электрокардиография;
- электроэнцефалография;
- люмбальная пункция;
- анализ крови.
Состоит из целого комплекса мероприятий. Специалист проводит общий осмотр пациента, а именно:
- Пальпация. Заключается в физическом обследовании человека: невролог надавливает на разные части тела, ищет области, где наиболее ярко проявляется боль, исследует существующие новообразования на коже. При аневризме сосудов головного мозга ощупывание дает мало информации о заболевании, но оно помогает определять дополнительные проблемы.
- Аускультация. При помощи разных медицинских приборов (стетоскоп, фонендоскоп, стетофонендоскоп) врач выслушивает посторонние звуки. Это метод эффективен в выявлении любых аномальных шумов и гулов сердца и сосудов.
- Измерение кровяного давления. Достаточно распространенный метод исследования всех пациентов, у кого наблюдаются проблемы с кровеносными сосудами: тромбообразование, холестериновые бляшки, потеря эластичности стенок. Этот способ определяет общее состояние организма на данный момент и позволяет выявить причину образования мозговой аневризмы. Например, пониженное артериальное давление говорит о большой внутренней кровопотери или о патологических изменениях в сосудистых стенках.
- Неврологический осмотр. Врач изучает состояние мышечных и кожных рефлексов, наблюдает за двигательной активностью больного.
Этим методом исследования больного можно получить полную картину внутренних органов человека без оперативного вмешательства. Полученные данные дополнят картину заболевания и дадут возможность установить диагноз пациента.
| Название | Принцип проведения | Что определяет |
|---|---|---|
| Компьютерная томография (КТ) | Используется рентгеновское излучение, благодаря которому можно получить изображение в срезе необходимой глубины. | распознает самые маленькие образования, их месторасположение; |
| симптомы внутричерепного кровотечения; | ||
| имеющиеся тромбообразования в полости аневризмы. | ||
| Магниторезонансная томография (МРТ) | Дает возможность получить послойные снимки с высоким разрешением, изображения сосудов головы в деталях, которые часто не просматриваются на КТ. | расширение сосудистых стенок; |
| признаки кровоизлияния мозга; | ||
| передавливание нервных волокон и клеток. | ||
| Ангиография | При такой процедуре в сосудистое русло пациента вводится контрастное вещество, видимое рентгеновскими лучами, оно абсолютно безвредно для человека. | точно определяет наличие и месторасположение аневризмы; |
| выявляет степень закупорки артерий. | ||
| Доплеровское ультразвуковое исследование (УЗИ) | К отдельным участкам головы прикладывают датчик, который исследует состояние сосудов головы. | область с нарушением кровотока; |
| резкое расширение артерий. |
Являются методами графической регистрации электрической активности сердца и мозга. ЭКГ при аневризме сердца помогает определить заболевание и сердечные патологии. Но при аневризме сосудов головного мозга использование электрокардиограммы дает мало информации.
Второй метод исследования выявляет различные неврологические проблемы, определяет область повреждения головного мозга, проводит дифференциальную диагностику некоторых заболеваний, которые достаточно схожи с аневризмами. Электроэнцефалограмму (ЭЭГ) часто проводят во время оперативного вмешательства, чтобы следить за мозговой активностью пациента.
Метод люмбальной (поясничной, спинномозговой) пункции заключается в проколе трех мозговых оболочек в области поясничного отдела для получения жидкости. Эту процедуру проводит высококвалифицированный специалист с соблюдением всех гигиенических требований. Если процедура проводится правильно, то риск осложнений сводится к единичным случаям. Поясничный прокол обычно делают тогда, когда предыдущие исследования не дают возможности определить заболевание.
Общий и биохимический анализы дают возможность определить тесно связанные патологии и степень риска, если понадобится операция. Для определения аневризмы, пациенту следует сдать основные анализы крови в лаборатории:
- общий с подсчетом количества тромбоцитов, чтобы определить наличие инфекций в организме, степень анемии;
- для определения протромбинового индекса, который показывает состояние свертываемости крови, и уровня электролитов.
Кроме описанных методов исследования аневризм немаловажным является общий сбор информации о жизни и самочувствии пациента. Невролог обязательно беседует с пациентом и его родственниками, чтобы определить историю болезни.
Общаясь с пациентом, врач делает акцент на следующих показателях:
- возможные симптомы проявления заболевания, которые беспокоят больного;
- начальная стадия проявления заболевания (если таковая имеется);
- существующие другие системные заболевания или патологии;
- лечение больного, которое проходит в домашних условиях;
- возможные травмы;
- аллергические реакции на что-либо;
- история болезней семьи и близких родственников, чтобы определить возможную генетическую предрасположенность.
Аневризма мозга опасна тем, что в самый неожиданный момент разорваться сосуд и произойти кровоизлияние в мозг. А это чревато в лучшем случае — инвалидностью, в худшем — летальным исходом. Комплексные исследования аневризмы дадут четкое определение состояния больного, помогут определить сопутствующие патологии, определить степень увеличения стенок кровеносных сосудов головы, четкое месторасположение аневризмы и ее размер.
источник
Ещё совсем недавно аневризму головного мозга трудно было даже вовремя диагностировать, а уж тем более успешно лечить страдающих этим опасным заболеванием. Иногда промедление стоило пациентам жизни. Сегодня подобные проблемы уже позади, а врачи научились ставить диагноз ещё на стадии появления первых признаков заболевания.
Дело в том, что в результате нарушений различной этиологии стенки сосудов могут истончаться, а их структура претерпевать необратимые изменения. Следствием этого является расширение сосуда, его своеобразное выпячивание. Степень тяжести недуга может быть различной. Например, сосуд сильно выпирающий и наполненный кровью, может не только сдавливать ткани головного мозга, препятствуя его нормальной жизнедеятельности, но и рискует в любой момент попросту лопнуть, что может привести даже к летальному исходу. Локализация аневризмы может быть любой, но чаще всего образуется она в месте, где сосуды имеют разветвления.
На ширину сосуда и её патологическое изменение могут повлиять:
- наследственные факторы;
- генетическая предрасположенность (например, почечный поликистоз или проблемы с кровообращением);
- черепно-мозговые травмы различной степени тяжести;
- АД, превышающее все допустимые нормы;
- воспаление мозга и образование в нём опухолей;
- атеросклероз сосудов головного мозга;
- инфекционные заболевания;
- наличие пристрастия к табакокурению или наркомания.
Существует несколько способов классифицировать заболевание. Например, по степени выпячивания стенки сосуда можно выделить боковую, веретенообразную и ягодную (мешотчатую) аневризму. А по размерам — гигантские (от 25 мм), средние (11-25 мм) и малые (до 11 мм). Кроме того, аневризма головного мозга может быть много- или однокамерной. Следует сказать, что женщины страдают от этого недуга наиболее часто, а первые симптомы они начинают чувствовать где-то после тридцати лет.
Без соответствующего лечения аневризма рано или поздно всё-таки разрывается, что в зависимости от её размера на этот момент неизбежно приводит к одному из следующих последствий:
- инсульт ишемический или обширное повреждение тканей (как результат вазоспазма — резкого и сильного сужения сосудов);
- инсульт геморрагический;
- субарохноидальное кровоизлияние, которое может повлечь за собой даже гидроцефалию;
- смерть пациента.
Разрыв даже маленькой аневризмы является практически стопроцентной гарантией того, что подобное будет происходить и в будущем. Более того, повышается риск развития новых аневризм.
Симптоматика этого заболевания неодинакова у пациентов с различной локализацией аневризмы. Большое значение имеют и её размеры. Чаще всего больной вообще не подозревает о проблеме до тех пор, пока выпирание сосуда не достигнет определённой степени. Тогда частыми становятся жалобы на:
- боль в глазах, сопровождающуюся заметным расширением зрачков;
- опущение одного или обоих век;
- светобоязнь и ощущение тумана в глазах;
- нарушение чувствительности на одной стороне лица вплоть до полного паралича;
- появление психических состояний, ранее несвойственных пациенту, например, повышенная тревожность.
О скором разрыве аневризмы могут предупреждать такие симптомы, как очень сильная, просто невыносимая головная боль, двоение предметов в глазах, тошнота и даже рвота, напряжение в затылочных мышцах. Когда кровоизлияние уже произошло, в особо тяжёлых случаях могут появиться судороги. Часты потери сознания, а иногда и кома.
Сегодня в арсенале медиков много средств, которые могут диагностировать развитие аневризмы ещё на ранней стадии. Главное — не упустить момент и вовремя обратиться за помощью при появлении первых симптомов. Не менее важное значение имеет и профилактический осмотр. При подозрении на аневризму используют следующие методы точной диагностики:
- Рентген (ангиография).
- КТ головы (компьютерная томография).
- МРТ сосудов головного мозга (магнитно-резонансная томография).
- Люмбальная пункция.
Первые три исследования проводятся с помощью контрастного вещества.
Записаться на приём
Запишитесь на приём и получите качественное обследование головы в нашем центре
Насколько эффективным будет лечение в каждом конкретном случае появления аневризмы головного мозга, можно сказать только после того, как будут установлены основные характеристики заболевания:
- локализация аневризмы;
- её тип;
- размерные параметры;
- вероятность разрыва;
- наследственные факторы;
- анамнез больного.
Если аневризма на момент обращения имеет небольшие размеры, то первое время врач просто ставит пациента на учёт, а далее ведёт постоянное наблюдение за динамикой развития заболевания. При увеличении симптоматики лечение начинает проводиться такими методами, как клиппирование и окклюзия.
Опасность заболевания объясняется ещё и тем, что на сегодняшний день не существует профилактических мер, которые бы снизили вероятность появления аневризмы. Прогнозы относительно последствий разрыва полностью зависят от своевременности оказания первой помощи и тяжести кровоизлияния. Кроме того, немалое значение имеют расположение аневризмы и возраст больного.
В нашем центре мы выполняем данное исселедование, позвонив нам по телефону 8(495) 407-01-40 или написав на почту mrttushino@mail.ru Вы сможете узнать сколько стоит МРТ головы. Мы удобно расположены по адресу: Москва, Волоколамское шоссе, дом 95.
Записаться на приём
Запишитесь на приём и получите качественное обследование мозга в нашем центре
источник
Дата публикации статьи: 31.08.2018
Дата обновления статьи: 16.04.2019
Автор: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Кровеносные сосуды мозга – «дороги» для питательных веществ и кислорода, обеспечивающие нормальное состояние нервных клеток и жизнь каждого человека. Развитие атеросклероза, артериита, приводит к тому, что у больного появляются головокружения, головные боли и неврологические расстройства.
Для того, чтобы проверить сосуды головного мозга на наличие этих и других заболеваний, следует обратиться к врачу-неврологу или терапевту, который проведет первичный осмотр и сможет выбрать способ диагностики, необходимый для конкретного пациента.
Комплексные исследования интракраниальных сосудов головного мозга и шеи показаны не для всех людей с жалобами неврологического характера. Они назначаются врачом, который предварительно беседует с человеком, узнает анамнез развития заболевания и проверяет показатели прошлых диагностических процедур.
Диагностика с использованием инструментальных методов применяется в следующих случаях:
- пациент предъявляет жалобы на головокружение, частые головные боли, склероз, приступы мигрени;
- ранее перенесенные травмы шейного отдела позвоночного столба или головы;
- появление шума в ушах, стойких нарушений слуха или зрения;
- частые носовые кровотечения без выявленных причин их возникновения;
- частые обмороки в анамнезе;
- клинические признаки хронического нарушения мозгового кровообращения, в том числе, после перенесенного инсульта;
- паркинсонические симптомы в виде тремора рук, нарушений походки и пр.;
- подозрения лечащего врача на аневризму артерии или злокачественное новообразование;
- энцефалопатия не выявленной причинной обусловленности;
- сниженная работоспособность.
При подобных состояниях, больной может проверить сосуды головы бесплатно, по полису ОМС.
Конкретный метод обследования выбирает лечащий врач, так как каждая процедура используется для решения определенной диагностической задачи.
РЭГ – метод, позволяющий фиксировать электрическое сопротивление тканей, пульсовые колебания и проводить их анализ. Процедуру можно пройти на специальном аппарате в условиях кабинета функциональной диагностики, имеющегося в большинстве лечебных учреждений.

Реоэнцефалография показана людям при следующих состояниях:
- признаки острого или хронического нарушения мозгового кровотока;
- мигрень без установленной причины;
- травматические повреждения мозга в прошлом;
- наличие эпилептических припадков у взрослых и детей.
Процедура не требует проведения специальной подготовки и не имеет противопоказаний. Однако применение РЭГ у больных с тремором головы и рук не всегда целесообразно, в связи с появлением помех, создаваемых движениями.
В среднем, проведение реоэнцефалографии стоит около 600 рублей, однако цена может доходить до и 3-4 тысяч при одновременном проведении функциональных проб.
Магнитно-резонансная томография, или МРТ – процедура, дает продробную информацию о строении головного мозга. Детализация получаемого изображения структур ЦНС зависит от мощности используемых устройств – чем мощность томографа больше, тем подробнее и выше детализация.
Доктора рекомендуют проводить МРТ при наличии неврологических симптомов у больного, а также частых приступов головной боли.
Важно отметить противопоказания: неадекватное психическое состояние человека, отсутствие сознания и наличие в организме металлических имплантатов (сосудистые клипсы, штифты и др.). Для всех других пациентов, процедура безопасна и информативна.

Больной не нуждается в специальной подготовке. Проверка состояния сосудов с помощью МРТ занимает от 15 до 45 минут. Во время всего исследования, пациент не должен совершать каких-либо движений и менять положение тела. Разрешается разговаривать, закрывать глаза и сглатывать слюну. По завершению МРТ-сканирования к работе подключается доктор – он оценивает полученное объемное изображение и послойные срезы головного мозга на компьютерном дисплее.
То, сколько будет стоить проверка сосудов с помощью МРТ зависит от типа и мощности используемого оборудования. Средняя стоимость около 4500 рублей с колебаниями от 3 до 8 тысяч.
Ультразвуковое исследование (УЗИ) активно используется в различных областях медицины для оценки состояния внутренних органов, проходимости сосудов и вен, обнаружения в них бляшек. Для изучения сосудов мозга применяют следующие виды УЗИ: допплерографию и сонографию.

Допплеровский метод, основанный на эффекте Доплера, позволяет исследовать скорость кровотока в брахиоцефальных артериях, кровоснабжающих мозг, а также выявить наличие препятствий для нормального кровообращения. Процедуру назначают при наличии у человека головокружений, постоянной головной боли, ощущения шума и изменения чувствительности на коже лица и тела. Противопоказаний при этом нет.
Перед тем, как провести обследование, больному не нужно проходить специальной подготовки. Единственная рекомендация – исключить продукты и лекарства, влияющие на кровоток в сосудах, за один день до исследования. Если допплерография проводится ребенку, то он должен находиться в состоянии покоя во время всей процедуры.
Транскраниальное допплерографическое сканирование можно сделать в большинстве поликлиник и больниц. Средняя цена за одно исследование составляет — 1-1,5 тысячи рублей. Однако в зависимости от используемого оборудования, стоимость может составлять как 600, так и 4000 рублей.
Ультрасонография, в отличие от допплерографии, не позволяет узнать и оценить скорость кровоснабжения в мозговых сосудах. Данная процедура направлена на изучение общих характеристик сосудистого русла: расположение и направление артерий, показывает наличие каких-либо структурных аномалий (аневризматическое расширение, расслоение стенки и пр.), а также выявляет присутствие препятствий для тока крови в виде тромбов или атеросклеротических бляшек.
Метод может использоваться у всех людей, имеющих симптомы нарушенного мозгового кровообращения. Противопоказания отсутствуют. Особая подготовка также не требуется. Стоимость процедуры – от 500 до 1000 рублей.
Процедура называется так, потому что связана с изучением электрической активности головного мозга.
Этот метод используют для диагностики эпилептической активности (припадков) и выявления:
- воспалительных патологий в ЦНС;
- органических заболеваний головного мозга;
- опухолевых новообразований;
- осложнений после перенесенных черепно-мозговых травм;
- изменений в работе кровеносных сосудов (спазмов, низкой проходимости).
Во время его проведения, пациенту на голову надевается что-то вроде шапочки, состоящей из датчиков на присосках. Далее он начнет видеть перед глазами нечто вроде вспышек, огоньков и звездочек.
Одной из особенностей процедуры является возможность получения полноценной энцефалограммы даже при отсутсвии у пациента сознания.
Противопоказания для исследования следующие:
- открытые раны кожи в области предполагаемого размещения электродов;
- психические заболевания у пациента, мешающие его адекватному поведению.
Грудным детям проводится специальная разновидность скрининга – нейросонография (НСГ).
Стоимость исследования в большинстве клиник достигает 1-2 тысяч рублей. Но при наличии показаний к проведению электроэнцефалографии, ее проведение компенсируется финансовыми средствами фонда ОМС.
Ангиография – рентгенологический метод исследования, позволяющий визуализировать кровеносные сосуды мозга с помощью введения в них контрастных веществ. Само изображение получают с помощью компьютерной или магнитно-резонансной томографии.
В медицине выделяют несколько видов процедуры:
- общая (введение контраста в главные кровеносные магистрали позволяет оценить все сосудистое русло);
- селективная (изучается одиночный бассейн, например, сонных артерий или вертебробазилярный);
- суперселективная (исследованию подлежит конкретный мелкий церебральный сосуд небольшого диаметра, расположенный в одном из бассейнов).
Стандартное ангиографическое исследование, связанная с проведением обычных рентгеновских снимков, активно замещается на методы с использованием КТ и МРТ. Это позволяет повысить качество получаемых изображений, получить объемную карту сосудов головного мозга, кроме того, такие исследования более безопасны для пациентов.
Ангиография проводится в следующих ситуациях:
- подозрения на наличие артериовенозной мальформации и аневризм сосудов;
- необходимость оценки степени сужения просвета артерии в связи с ее стенозом или закупоркой тромбом;
- изучение строения сосудистого русла рядом с опухолевым новообразованием для планирования хирургического вмешательства.
Список противопоказаний для ангиографии достаточно объемен:
- индивидуальная непереносимость или аллергия на используемые рентгеноконтрастные препараты;
- КТ-процедура противопоказана в период беременности, в связи с наличием ионизирующего излучения;
- психические расстройства, мешающие сохранению неподвижного положения тела во время ангиографии;
- острый инфекционный или воспалительный процесс в организме;
- нарушения работы системы гемостаза.
КТ и МРТ-ангиография требуют подготовки пациента к исследованию. Лечащему врачу необходимо исключить все противопоказания с помощью осмотра пациента и проведения лабораторных исследований крови. За одни сутки до процедуры выполняется аллергическая проба с рентгеноконтрастным препаратом. Во время проведения диагностического исследования больной должен снять любые металлические украшения.
Стоимость ангиографии может достигать 15-20 тысяч рублей. Средняя цена на процедуру – 7-9 тысяч с учетом использования рентгеноконтрастных веществ.
Современная диагностическая процедура, основанная на введении в кровеносное русло пациента радиоактивных изотопов с последующей фиксацией их излучения. Подобная фиксация, проводимая специальными детекторами, позволяет получить двумерное или трехмерное изображение сосудистого русла и расположенных рядом с ним тканей мозга.
Эта методика используется для выявления локализации ишемических очагов поражения головного мозга и оценки степени кровотока в ЦНС при наличии нейродегенеративных заболеваний у пожилых людей. Помимо этого, сцинтиграфию используют для оценки эффективности лечебных и реабилитационных мероприятий указанных состояний. К противопоказаниям относят детский возраст, период беременности и аллергические реакции на используемые радиофармпрепараты.
Подготовка к исследованию заключается в исключении за 3-4 дня до процедуры лекарственных средств, влияющих на тонус сосудов, а также проведении аллергической пробы на радиомедикамент.
Средняя стоимость сцинтиграфии сосудов головного мозга составляет – 6-9 тысяч рублей. В зависимости от конкретного типа процедуры, ее цена может изменяться.
Процедуры для исследования артерий головного мозга широко представлены в большинстве медицинских клиник. Их правильное использование для проверки состояния мозговых сосудов – залог назначения эффективного лечения. Выбор конкретного метода обследования и интерпретация его результатов производится только лечащим врачом.
источник
При постоянных головных болях, усталости, потере сознания возникает подозрение на сосудистые патологии и соответствующий вопрос, как проверить сосуды головного мозга.
В настоящее время существует много методов, позволяющих оценить состояние артерий и вен, скорость кровотока, наличие различных препятствий на пути течения крови. Это УЗИ, электроэнцефалография, реоэнцефалография, УЗИ, ангиография. Всех названий исследований невозможно запомнить, но все они эффективны и подчас дополняют друг друга.
Бывают редкие признаки нарушения здоровья, на появление которых человек не обращает внимания. В жаркую погоду потерял равновесие, сильно заболела голова – ничего, пройдет, это из-за жары. Резко поднялся, полетели перед глазами «мушки» — с этим тоже все в порядке, надо было вставать медленнее. Поднялось давление – конечно, поднимется, погода меняется так быстро. Для всего найдутся объяснения и оправдания, но любой из этих признаков может свидетельствовать о серьезной патологии.
При следующих симптомах необходимо срочно обратиться к врачу:
- Головная боль преследует постоянно, усиливается.
- Ухудшается зрение, речь, слух, бывают инциденты с полной потерей этих функций.
- Нарушаются мыслительные процессы, память, внимание.
- Изменяется координация движений, возможна потеря равновесия, появление шаткой походки.
- Появляются судороги.
- Человек теряет сознание или испытывает предобморочное состояние.
- Изменяется внутричерепное, артериальное давление.
- Появляются «мушки» перед глазами.
Эти симптомы свидетельствуют о патологии сосудов головного мозга. Для ее исключения может быть назначено аппаратное медицинское обследование. Оно включает как основную процедуру проверки сосудов на проходимость (называется ангиография), так и ультразвуковое исследование, реоэнцефалографию, электроэнцефалографию.
Используются данные методы для уточнения черепно-мозговых травм, травмы шеи, инсульта, новообразований, болезней, сопровождающихся воспалением головного мозга, тромбоза, атеросклероза. Обследование головы проводят перед операцией на сосуды или после нее.
В зависимости от патологии может быть назначен как один вид исследования, так и несколько. Многие методы имеют ограничения, поэтому назначают их в случае крайней необходимости.
ЭЭГ представляет собой неинвазивный способ исследования электрической активности головного мозга, в том числе под воздействием определенных раздражителей: света, звука, движения. Косвенно указывает на изменение кровообращения, поэтому не является основным способом диагностирования сосудистых нарушений.
- сосудистые поражения;
- эпилепсия;
- новообразования;
- черепно-мозговая травма;
- воспалительные заболевания.
Обследование головного мозга проводится с помощью специального прибора – энцефалографа, способного регистрировать частоту электрических колебаний от 0,5 до 100 Гц. На голову надевают электроды, которые улавливают минимальные сигналы мозга. Сигналы поступают в усилитель, увеличиваются в нем в миллионы раз, передаются на монитор компьютера в виде графика – энцефалограммы. У детей до 3 лет исследование проводится только во время сна либо под легким наркозом.
Запись отражает колебания и ритмы электрического процесса, происходящего в нервных клетках головы:
- Альфа-ритм с частотой 8-14 гЦ, характеризующий состояние покоя.
- Бета-ритм 13-30 гЦ, свидетельствующий о депрессии и беспокойстве.
- Дельта-ритм 0,5-3 гЦ, типичный для сна.
- Тета-ритм 4-7 гЦ, характерный для взрослого во сне и ребенка.
Преобладание альфа и бета-ритмов, одинаковая электрическая активность в обоих полушариях и возникновение только местной реакции на раздражитель являются признаками нормальной энцефалограммы. ЭЭГ не дает анатомическую картину структуры сосудов.
Перед проведением энцефалографии необходимо подготовиться. За 2 часа до процедуры нельзя кушать, за 12 часов нельзя пить кофе, энергетики и не следует курить. Не использовать средства для укладки волос. Время, которое может занять процедура, 45-120 минут.
Электроэнцефалография не используется в период обострения психических нарушений, при психической травме, инфекционных заболеваниях, при травмах или ранах на коже головы. Без крайней необходимости не проводится у детей до 7 лет.
РЭГ (реоэнцефалография) – неинвазивный метод диагностики сосудов головного мозга, фиксирующий изменение электрического сопротивления сосудистых стенок при прохождении через них высокочастотного импульса. Предоставляет возможность проверить сосуды головы, их реактивность, тонус, эластичность, уровень сопротивления сосудистой ткани, возможное закупоривание и особенности кровенаполнения.
РЭГ показана при подозрении на заболевания:
- сосудистые патологии;
- нарушения кровообращения;
- атеросклероз;
- инсульт;
- стеноз сосудов;
- уточнение действия лекарственных препаратов;
- черепно-мозговые травмы.
Для проведения реоэнцефалографии используются реографы с количеством каналов от 2 до 6, записывающими соответствующее число сосудов. Пациент сидит или лежит. На его голове с помощью резиновых лент устанавливаются электроды. Под них может наноситься специальная паста для улучшения контакта с кожей и снижения сопротивления. Электроды крепятся в зависимости от исследуемого сосуда. Так, если нужно проверить внутреннюю сонную артерию, электрод устанавливают на переносице и сосцевидном отростке.
Часть электродов отправляет электрические сигналы, другие их принимают и передают на реограф. Последний обрабатывает и передает на монитор или печать в виде графика — реоэнцефалограммы. Процедура продолжается несколько минут.
При обследовании пациенту могут дать малую дозу нитроглицерина под язык, Папаверин или попросить изменить положение тела, повернуть голову. Эти меры позволят увидеть изменение тонуса и кровенаполнения.
Преимуществом реоэнцефалографии является простота проведения, безопасность для пациента, возможность мониторинга тока крови в течение длительного времени. Среди недостатков отмечают невозможность измерить мозговой кровоток и определить точную причину нарушения кровообращения.
Перед исследованием нельзя курить, пить алкоголь, кофе, энергетические напитки. Если пациент принимает лекарства, об этом нужно сообщить врачу. Возможно, прием некоторых придется на время прекратить.
Реоэнцефалография не назначается детям до 7 лет, а также при ранах и травмах в местах крепления электродов.
Ангиография – самое точное и наиболее информативное обследование сосудов головного мозга, сопровождаемое введением контрастного вещества. Она позволит узнать о функциональном состоянии, особенностях кровотока, изменении проходимости сосудов, локализации нарушения.
При данном исследовании проверяют следующие патологии:
- аневризма;
- артериовенозная мальформация;
- стеноз сосудов;
- закупорка сосудов;
- новообразования.
Ангиографию также проводят в послеоперационный период, для контроля расположения клипс, установленных на сосудах.
Выделяют 3 метода ангиографии: классическая, КТ-ангиография, магнитно-резонансная.
Классическую и КТ-ангиографию не проводят при повышенной чувствительности к контрастному веществу и анестетикам, нарушении гемостаза, патологии внутренних органов, острых инфекционных заболеваниях, обострении психических нарушений, изменении функции щитовидной железы, беременности, лактации.
В рамках процедуры проводится проверка аорты, крупных сосудов (сонных артерий) и мелких артерий.
Подготовка включает отказ от алкоголя за 2 недели. За 4 часа до процедуры запрещено купить и пить. В некоторых случаях проводят гидратацию для облегчения вывода контрастного вещества из организма. Делают флюорографию и электрокардиограмму. Возможно назначение антигистаминных препаратов.
Во время процедуры пациента укладывают на специальный стол, фиксируют, подключают к кардиомонитору. Прокалывают бедренную (возможно, сонную или позвоночную) артерию, устанавливают в нее катетер, через который вводится контрастное вещество (преимущественно йод), осуществляется осмотр. Рентгенотелевидение фиксирует все, что происходит в сосуде. По завершении исследования на место прокола накладывают повязку на сутки. При отсутствии противопоказаний рекомендуют пить как можно больше воды.
Время проведения – 60-180 минут, выполняется только в стационаре. Преимущество — точность результатов. Недостатки: инвазивность и лучевое облучение.
Данное исследование представляет собой один из видов компьютерной томографии головного мозга, но для получения более четкой картины через катетер в локтевую вену вводится контрастное вещество. Проводится амбулаторно с помощью компьютерного томографа. За неделю до процедуры сдается анализ на креатинин.
Томограф делает снимки послойно с расстоянием между слоями около 1 мм в разных проекциях. В результате врач получает множество снимков, которые позже объединяются в трехмерные изображения структуры сосудов. Исследование позволяет совместить снимки артериального и венозного кровотоков.
Преимущества КТ-ангиографии: отсутствие теней, высокая информативность. Недостатки: инвазивность и рентгеновское облучение.
Дополнительным противопоказанием является ожирение третьей степени.
Ангиография этого типа является одним из видов МРТ. Вместо рентгеновского облучения используются магнитные поля. При 4D-ангиографии получают не только трехмерное изображение, но и визуализируют динамику кровотока. В редких случаях возможно введение контрастного вещества.
После того как пациент снял украшения, очки, его укладывают на стол и перемещают в закрытую капсулу. Важно обеспечить неподвижность, поэтому если исследование проводят маленьким детям, им делают легкий наркоз.
Время проведения – 30 минут. Процедура проводится амбулаторно.
Преимущества: отсутствие облучения, точность информации, возможность проведения при чувствительности к йодсодержащим веществам.
К противопоказаниям относят установленные кардиостимуляторы и металлосодержащие импланты, сердечную недостаточность, беременность, психические расстройства, ожирение третьей степени, клаустрофобию.
В основе ультразвукового исследования (эхоэнцефалографии) лежит принцип отражения сигнала от структур мозга под разными углами. УЗИ представляет собой неинвазивное исследование головного мозга, позволяет получить информацию об особенностях стенок, проходимости сосудов, их диаметре, наличии атеросклеротических бляшек, проверить скорость кровотока.
Исследование показано при подозрении на следующие нарушения:
- шейный остеохондроз;
- головные боли;
- головокружение;
- нарушение координации движения;
- инсульт;
- сахарный диабет;
- гипертония;
- повышенный уровень холестерина.
За некоторое время до того, как обследовать сосуды, рекомендуется исключить кофе, крепкий чай, энергетики, алкоголь, избегать сильных эмоциональных нагрузок.
Перед процедурой снимают украшения с головы и шеи. Пациент лежит или сидит. Важно обеспечить ему покой. Врач или медсестра проверяют голову на наличие деформаций, гематом и по бокам на предварительно смазанную гелем кожу устанавливают ультразвуковые датчики.
Среди преимуществ — простота проведения, неинвазивность, безопасность и отсутствие противопоказаний. Основными недостатками являются невозможность увидеть динамику, отсутствие точной информации о кровообращении в небольших сосудах и некоторых сосудистых патологиях. В целом, УЗИ не может заменить ангиографию.
Обычно УЗИ совмещают с допплерографией. Именно такое сочетание позволяет получить не только статическую картину, но и звуковые характеристики кровотока.
В основе данного метода диагностики лежит отражение ультразвукового луча от кровяных клеток. Специальный преобразователь посылает сигналы в кровеносные сосуды, они воспроизводятся в частотах, соответствующих кровотоку и преобразовываются в звуковые сигналы. Изменяющаяся частота сигнала позволяет оценить скорость течения, направление крови, объем в секунду, получить информацию о просвете, размере сосудов, их сопротивлении, развитии атеросклеротического стеноза.
Во время процедуры пациент лежит на кушетке. Под голову кладут валик. На кожу наносят гель и специальным датчиком проводят по голове, просматривая и замеряя все сосуды. Обычно датчики устанавливаются на висках, над глазами, на затылке. Врач также может попросить задержать дыхание или сделать какое-то движение, чтобы оценить возможную реакцию.
Данный вид ультразвукового исследования объединяет в себе два метода – непосредственно УЗИ, предоставляющее информацию об анатомической структуре сосудов, и доплерографическое, позволяющее оценить мозговой кровоток.
На экране получают двухмерное изображение кровеносного сосуда среди тканей, а также признаки бляшек, тромбов, утолщения стенок сосудов, их рисунок. Сосуд можно рассмотреть как вдоль, так и в поперечном сечении. Продолжительность – 30-45 минут.
Исследование включает 3 метода: УЗИ, допплер и цветное допплеровское картирование. В процессе обследуются сосуды, толщина их стенок, сопротивление, при этом сосуды окрашиваются в разный цвет, в зависимости от скорости кровотока, и именно этим исследование отличается от дуплексного.
Разнообразие методов исследования, существующих в настоящее время, позволяет провести точную диагностику сосудистых нарушений у малышей и взрослых людей, вне зависимости от их состояния и наличия противопоказаний.
Некоторые методы информативны сами по себе, другие — в комплексе. Своевременная диагностика опасных сосудистых заболеваний поможет избежать негативных последствий.
источник