К сожалению, наш сайт не совместим с вашим браузером. Пожалуйста, обновите его до любой другой версии.
К примеру Google Chrome, или можете проверить свой браузер на сервисе Яндекса.
Аневризма брюшного отдела аорты является одним из самых распространенных сосудистых заболеваний. Одной из его особенностей является отсутствие симптомов и их появление на поздних стадиях или при осложненном течении, что существенно ухудшает результаты хирургического лечения. Именно поэтому очень важно выявлять аневризму брюшной аорты как можно раньше. Самым простым и распространенным методов ранней диагностики аневризмы брюшной аорты является ультразвуковое исследование. Его еще называют лучшим методом скринига (раннего выявления). УЗИ позволяет не только обнаружить аневризму, но и определить показания и необходимость операции, а также вид оперативного пособия. Для более точной диагностики при аневризме брюшного отдела аорты используется компьютерная томография с контрастированием, которая позволяет выяснить точное анатомическое взаимоотношение аневризмы с другими крупными сосудами и окружающими тканями. С помощью КТ сосудистый хирург точно определяет какой вариант операции он будет использовать: открытую операцию или эндоваскулярное эндопротезирование. В редких случаях или при сочетанной сердечно-сосудистой патологии может быть использована ангиография. Кроме этих методов диагностики аневризмы брюшной аорты используются также вспомогательные методы исследования, необходимость которых будет подробно описана далее в статье.
Почему диагностика аневризмы брюшной аорты так важна?
Аневризмы инфраренального отдела аорты (то есть аневризма аорты, расположенной ниже почечных артерий) является одним из самых известных и распространенных сосудистых заболеваний. С возрастом риск ее возникновения становится все больше и больше. Точкой отсчета считается возраст пациента старше 65 лет, когда аневризма может быть выявлена уже более чем у 5% пациентов. Именно поэтому всем пациентам этого возраста для раннего выявления аневризм необходимо пройти профилактическое обследование. Как показали статистические исследования, такой подход благодаря раннему лечению позволил существенно сократить частоту неблагоприятных, в том числе летальных, исходов, связанных с ее осложненным течением.
Опасность такого заболевания состоит в том, что даже при внушительных размерах, аневризма никак не проявляет себя клинически. Появление симптомов аневризмы аорты любой локализации обычно говорит об ее возможном осложненном течении. Увеличение размеров аневризмы может сопровождаться такими симптомами как боли в животе, боли в пояснице, различными дизурическими расстройствами (нарушениями мочеиспускания) и т.д., и при наличии различных «маскирующих» сопутствующих заболеваний диагноз аневризмы брюшной аорты может быть установлен несвоевременно. Обычно это достаточно распространенные хронические заболевания, такие например, как мочекаменная болезнь, остеохондроз поясничного отдела позвоночника, аденома предстательной железы, гастрит и гастроэзофагеальная рефлюксная болезнь, спастический колит, панкреатит и т.п. И пациенты, к сожалению, нередко пытаются самостоятельно справиться с этими проблемами.
Раннее выявление аневризмы размерами более 3,5-4см в диаметре является показанием к хирургическому лечению и выполнению открытой операции или стентирования аорты, поэтому диагностика аневризмы брюшной аорты необходима не только для раннего обнаружения самого аневризматического образования, но и для сбора диагностической информации при планировании операции.
Первым пунктом диагностики аневризмы брюшной аорты является обращение за консультацией к сосудистому хирургу и проведение первичного медицинского осмотра. При этом сосудистый хирург внимательно оценит возможные жалобы пациента, выяснит косвенные симптомы, которые могут указывать на наличие аневризмы, проведет пальпацию области живота и послушает живот с помощью фонендоскопа. Пальпация редко позволяет выявить наличие увеличения диаметра аорты, но в большинстве случаев подтвердить сам факт наличия аневризмы при ее увеличении более 4,5 — 5см в диаметре. При этом аневризма имеет вид объемного пульсирующего плотной консистенции образования и часто определяется в левой половине живота. Из-за того, что в просвете аневризмы возникает турбулетный (с завихрениями) кровоток, в проекции аневризмы с помощью фонендоскопа можно выявить сосудистые шумы. Определение пульсации и аускультация на сосудах нижних конечностей, по ослаблению пульсации или систолическим шумам позволяет диагностировать ранние признаки атеросклероза артерий нижних конечностей, являющегося частым спутником аневризм брюшной аорты.
Рис.1 Контуры большой аневризмы видимые через переднюю брюшную стенку
Самым простым, быстрым и эффективным инструментальным методом диагностики аневризмы брюшной аорты является ультразвуковое исследование (УЗИ) брюшной полости, самой аорты и отходящих от нее крупных артерий. Кроме того, это самый доступный в практической медицине метод исследования сосудистой системы. Даже в руках не специализирующегося на УЗИ сосудов и аорты врача-диагноста всегда можно увидеть увеличение аорты в размерах и предположить наличие ее аневризматического расширения, после чего направить пациента на консультацию к сосудистому хирургу или более опытному врачу лучевой диагностики.
Еще одним распространенным методом диагностики аневризмы брюшной аорты является компьютерная томография. Это сейчас самый современный и эффективный метод выявления не только аневризм, но практически любой патологии органов брюшной полости. Для того, чтобы отличить сосудистые образования (аорту и другие крупные сосуды) от окружающих тканей исследование проводится в условиях контрастного усиления. Это исследование носит название компьютерной томографии с контрастированием (кт с контрастом).
Сходным по диагностическому принципу методом исследования аневризм является магнитно-резонансная томография (МРТ). В отличии от КТ при МРТ компьютерная система томографа позволяет отличить сосудистое образование с циркулирующей в ней кровью от других тканей без контрастного усиления. Тем не менее, в плане диагностики аневризм брюшной аорты, особенно в экстренных ситуациях, МРТ менее предпочительна из-за того, что требует намного больше времени для проведения исследования и анализа результатов. Единственным и неоспоримым преимуществом МРТ, используемым при диагностике патологии сосудистой системы является отсутствие необходимости в использовании йод-содержащих контрастных препаратов для эффекта усиления, что предпочтительно при обследовании пациентов с почечной недостаточностью или аллергией на йод.
По-прежнему альтернативным и рутинным методом диагностики аневризмы аорты брюшной полости является ангиография. Тем не менее, она, как метод исследования, постепенно уступает место томографическим способам диагностики. В настоящее время ангиография при аневризмах аорты используется при необходимости обследования при патологии других сосудистых бассейнов.
Подробнее узнать о других методах диагностики аневризмы брюшной аорты и принципах их использования можно в следующих разделах статьи.
Как уже было сказано ранее, УЗИ является наиболее простым и распространенным методом выявления аневризмы брюшной аорты. Неоспоримыми преимуществами метода являются низкая стоимость, быстрота выполнения, высокая информативность, безопасность и возможность многократных исследований. Именно из-за этих характеристик УЗИ брюшной полости зарекомендовало себя как метод так называемого скрининга или первичного выявления аневризмы брюшной аорты.
Рис.2 УЗИ при аневризме брюшного отдела аорты (поперечный и продольный срез)
С помощью УЗИ можно определить основные анатомические ориентиры аневризмы, например, определить:
- характер (мешковидный или веретенообразный),
- локализацию (расположение по отношению к почечным артериям и сосудам кишечника),
- степень вовлечения в патологический процесс стенки и крупных сосудов
- диаметр аневризмы,
- признаки разрушения или расслоения стенки,
- наличие тромботических изменений в просвете аорты
Этих ориентиров обычно бывает достаточно для принятия решения о необходимости выполнения операции. Кроме того, УЗИ брюшной полости позволяет провести первичную дифференциальную диагностику с другой патологией органов, расположенных в абдоминальной области. Очень часто аневризма сама становится случайной находкой при проведении УЗИ органов брюшной полости и почек.
В настоящее время компьютерная томография по праву может считаться «золотым стандартом» диагностики аневризмы брюшной аорты. Также как и при использовании УЗИ брюшной полости с помощью КТ можно определить основные характеристики брюшной аорты: размеры на разных уровнях, локализацию, степень вовлечения стенки, особенности, характеризующие стабильность стенок (расслоение, тромбы, надрывы) и т.д. Ключевым предназначением КТ с контрастированием брюшной аорты является необходимость определения показаний к операции и выбора метода лечения. Серьезным преимуществом КТ в отличие от УЗИ является отсутствие зависимости исследования от состояния пациента (например, вздутие кишечника или болевой синдром при надавливании датчиком на живот серьезно осложняет задачу врачу ультразвуковой диагностики) и от опыта врача, который проводит исследование, поскольку само исследование компьютеризоровано и автоматизировано. Интерпретировать результаты может любой врач, обладающий достаточным опытом (например, сосудистый хирург или радиолог).
КТ с контратированием при аневризме инфраренальной аорты (видео)
Высокий технический уровень и компьютеризация позволяет также построить трехмерное изображение аорты, аневризмы и сосудов, на котором наглядно видны все их анатомические взаимоотношения. Также в настоящее время при использовании КТ практически решена проблема использования йод-содержащих контрастных препаратов, поскольку современные томографы настолько быстро проводят исследование, что для контрастного усиления аорты требуется минимальное количество рентгенконтрастного препарата и пациент подвергается незначительной лучевой нагрузке. Это делает КТ с контрастированием практически безопасным.
Рис.3 Трехмерная картина аневризмы при компьютерной томографии
Ангиография в качестве метода диагностики аневризмы брюшной аорты используется все реже, тем не менее, в практике сосудистых хирургов часто возникает ряд состояний, когда она оказывается незаменимой. Поскольку аневризма брюшной аорты имеет тесную связь с системным атеросклерозом, при аневризме очень часто выявляются признаки атеросклероза в других сосудистых бассейнах. Например, достаточно частым «спутником» аневризм аорты инфраренальной локализации является ишемическая болезнь сердца, вызываемая атеросклерозом коронарных артерий, а также атеросклероз сонных артерий и артерий нижних конечностей. Выполнение компьютерной томографии пациентам с таким сочетанным поражением сосудистой системы представляется весьма трудоемким и не всегда информативным. Для этого и используется ангиография, которая проводится с использованием специального внутрисосудистого (эндоваскулярного) инструментария (катетеров, проводиников и т.д.). Перемещение этих устройств позволяет достичь практически любого места сосудистой системы и выполнить диагностику органа, расположенного на достаточно большом расстоянии от места сосудистого ангиографического доступа. Такое ангиографическое исследование, как коронарография, до сих пор остается «золотым» стандартом диагностики атеросклероза коронарных артерий и ему отдает предпочтение большинство кардиохирургов при планировании, например, шунтирования сердца или стентирования коронарных артерий.
Рис.4 Аневризма при ангиографии брюшного отдела аорты
Ангиография также бывает крайне востребована при диагностике атеросклероза сосудов нижних конечностей. С учетом данных о состоянии сосудистого бассейна нижних конечностей определяется объем вмешательства при аневризме и необходимость сочетанных операций по восстановлению кровообращения в ногах, например при синдроме Лериша.
В большинстве случаев другие методы диагностики аневризмы брюшной аорты используются для проведения дифференциальной диагностики с другими органами брюшной полости либо при планировании хирургического вмешательства, своевременного выявления и устранения или коррекции факторов риска, утяжеляющих операцию или восстановление после ее выполнения. Рентгенография грудной клетки и спирометрия необходимы для выявления сопутствующей патологии органов дыхания. Заболевания сердца могут быть заподозрены по результатам электрокардиографии (ЭКГ), эхокардиографии (ЭхоКГ), нагрузочных стресс-тестов (ЭхоКГ с велоэргометрией, сцинтиграфия миокарда с нагрузкой и т.д.).
Гастроскопия является универсальным методом обследования верхних отделов желудочно-кишечного тракта и позволяет выявить такие опасные для планирования операции состояния, как язва 12-перстной кишки или эрозивный гастрит. Нередко одним из частых симптомов аневризмы брюшной аорты является склонность к запорам и изменение регулярности стула, которые также встречаются при таких состояниях как полипоз или рак толстой кишки, и это может серьезно спутать клиническую картину заболевания, изменить тактику и этапность лечения. Для точной диагностики проводят колоноскопию или разновидность компьютерной томографии, которая носит название виртуальной колоноскопии.
Неотъемлемой частью диагностики аневризмы брюшной аорты является проведение общеклинической лабораторной диагностики крови и мочи, которая позволяет выявить скрытые нарушения обмена веществ, иммунитета, свертываемости крови и т.д.
Подробный перечень методов обследования, требуемый для планирования хирургического лечения аневризм Вы можете найти в статье «Аневризма брюшной аорты операция: показания, дообследование, подготовка и техника вмешательств».
источник
В настоящее время ускоренный ритм жизни, нехватка времени, постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что человек не уделяет должного внимания своему здоровью, даже если его что – то беспокоит. Однако, следует помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, при развитии осложнений могут привести к плачевному исходу. Особенно это касается аневризмы брюшного отдела аорты.
Аорта является самым крупным и важным сосудом в организме человека. Эта артерия разносит кровь от сердца по другим органам и располагается вдоль позвоночника в грудной и брюшной полостях. Диаметр ее в брюшной полости составляет от 15 до 32 мм, и именно в этом отделе чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание, выбухание стенки сосуда, вызванное ее атеросклеротическим, воспалительным или травматическим повреждением.
Выделяют следующие виды аневризм брюшной аорты:
- по локализации поражения: супраренальная, инфраренальная (над и под местом отделения от аорты почечных артерий, соответственно), тотальная (на всем протяжении).
- по диаметру : малая (3 – 5 см в диаметре), средняя (5 – 7 см), большая (более 7 см), гигантская (в разы превышающая нормальный диаметр сосуда).
- по характеру: не осложненная и осложненная (разрыв, расслаивание, образование тромбов на стенке аорты).
- по форме : мешотчатая и веретенообразная. Различия их в том, что выпячивание мешотчатой формы захватывает менее половины диаметра, если представить аорту в поперечном сечении, а веретенообразная аневризма – это выбухание стенки практически по всему диаметру.
- по строению стенки выпячивания : истинная, ложная и расслаивающая. Истинная аневризма образована всеми оболочками сосудистой стенки (внутренней, средней и наружной), а ложная представлена рубцовой тканью, замещающей нормальную стенку аорты в этом участке. Расслаивающая аневризма представляет собой расхождение оболочек стенки сосуда и затекание крови между ними.
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы в том, что истонченная в месте выпячивания стенка может не выдержать давления крови и разорваться, что приведет к летальному исходу. Смертность при этом осложнении высока и составляет 75%.
Причины формирования аневризмы:
- Атеросклероз является самой частой причиной аневризмы. В 73 – 90% выпячивание стенки брюшной аорты вызвано отложением атеросклеротических бляшек с повреждением внутренней выстилки сосуда.
- Воспалительные поражения аорты при туберкулезе, сифилисе, микоплазмозе, неспецифическом аортоартериите, бактериальном эндокардите, ревматизме.
- Генетические нарушения , обуславливающие слабость сосудистой стенки (соединительнотканная дисплазия, синдром Марфана).
- Травматические повреждения сосудистой стенки могут возникнуть после закрытых травм живота, груди или позвоночника.
- Постоперационные ложные аневризмы из анастомозов крайне редко могут сформироваться после операций на аорте.
- Грибковые (микотические) поражения аорты у лиц с иммунодефицитом (ВИЧ — инфекция, наркомания) или вследствие попадания грибка — возбудителя в кровь (сепсис).
- мужской пол — мужчина страдают чаще женщин, хотя и у женщин аневризмы тоже встречаются.
- возраст более 50 – 60 лет — по мере старения организма нарушается эластичность сосудов, что обуславливает подверженность стенки аорты к действию повреждающих факторов.
- отягощенная наследственность – наличие у близких родственников аневризмы, дисплазия соединительной ткани, имеющая генетическую предрасположенность.
- курение негативно влияет на сердечно — сосудистую систему в целом, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов, влияют на уровень артериального давления, повышая риск развития гипертонии.
- злоупотребление алкоголем также оказывает токсическое действие на сосуды.
- сахарный диабет — глюкоза, которая не может усваиваться клетками из крови, повреждает внутреннюю оболочку сосудов и аорты, способствуя отложению
- избыточный вес
- артериальная гипертензия (см. препараты для снижения давления).
- повышенный уровень холестерина
Не осложненная аневризма малых размеров может никак себя не проявлять клинически в течение нескольких лет, и выявляется случайно при прохождении обследования по поводу других заболеваний. Образование более значимых размеров проявляется следующими признаками:
- самый частый симптом аневризмы – тупые боли в животе тянущего, распирающего характера
- дискомфорт и чувство тяжести в левой околопупочной области
- ощущение пульсации в животе
- нарушения пищеварения – тошнота, отрыжка, неустойчивый стул, отсутствие аппетита
- боли в пояснице, онемение и похолодание нижних конечностей
Если пациент замечает у себя эти признаки, следует обратиться к врачу для прохождения обследования, так как они могут оказаться симптомами аневризмы брюшной аорты.
При отсутствии симптомов, диагноз может быть установлен случайно, например, при проведении УЗИ по поводу заболеваний желудка, кишечника, почек.
При наличии клинических признаков аневризмы, врач, заподозривший данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней брюшной стенки в положении лежа на спине, при аускультации брюшной полости выслушивается систолический шум в проекции аневризмы, при пальпации живота прощупывается объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшного отдела аорты – позволяет визуализировать выпячивание в стенке аорты, определить локализацию и протяженность аневризмы, оценить скорость и характер кровотока в данном участке, выявить атеросклеротическое поражение стенки и наличие пристеночных тромбов.
- КТ ил МРТ брюшной полости могут быть назначены для уточнения локализации образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза по результатам предыдущего обследования. Заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентген снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативна, если в стенках аневризмы отложены соли кальция и произошло их обезыствление. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств:
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- антикоагулянты и антиагреганты (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. статины — вред или польза) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты (НПВС-диклофенак, кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
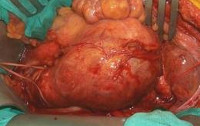
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
После ушивания операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением до 5 – 7 суток. После этого еще две – три недели или дольше, в зависимости от течения постоперационного периода, пребывает в профильном отделении, и выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике по месту жительства.
- острый инфаркт миокарда
- острый инсульт (не ранее, чем через 6 недель после его возникновения)
- хроническая сердечная недостаточность на поздних стадиях
- тяжелая недостаточность функции печени и почек
- острые инфекционные заболевания
- декомпенсация сопутствующих заболеваний (сахарный диабет, бронхиальная астма и др)
- острая хирургическая патология (панкреатит, аппендицит, холецистит и др).
В связи с тем, что при подготовке к плановому вмешательству пациент и врач располагают временем, в отличие от осложненной аневризмы, пациент может быть тщательно обследован с учетом возможных противопоказаний и оценки компенсаторных возможностей организма.
Противопоказаний для экстренной операции нет, так как операционный риск в разы меньше, чем смертность от осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть взят на операционный стол.
В 90 – х годах прошлого века аргентинским ученым было опробовано устройство для протезирования аорты, названное графт – стентом. Это протез аорты, представляющий собой ствол и две ножки, подводимый катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляющийся в стенках аорты специальными крючками.
- Операция является эндоваскулярной, проводится без разреза передней брюшной стенки под местным или общим наркозом. Длительность 1 – 3 часа.
- Достоинства эндопротезирования аорты – малая травматичность, в сравнении с открытой операцией, и более быстрое восстановление организма.
- Недостатки – в связи с тем, что сама аневризма не иссекается, а протез вставляется как бы внутрь выпячивания, аневризма продолжает существовать. Постепенно выпячивание стенки аорты распространяется выше места прикрепления стента, что приводит к развитию новых путей кровотока, формированию тромбов, расслаиванию стенки сосуда, и, как следствие, повышает риск развития осложнений. Часто эти процессы требуют проведения обычной операции, поэтому, несмотря на хорошие результаты в раннем периоде после эндопротезирования, оно проводится реже, чем открытая операция.
Массовое распространение эндопротезирования ограничено немалыми затратами клиники на закупку графт – стентов (стоимость одного протеза за рубежом составляет порядка 500 тысяч рублей, стоимость самой операции 20 – 40 тысяч рублей), тем более что стент должен быть изготовлен индивидуально для конкретного пациента. В России данная операция относится к высокотехнологичным видам помощи, и в некоторых клиниках проводится по квотам Минздрава РФ. Открытые операции, тем более в экстренном порядке, проводятся бесплатно.
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Обусловлена постепенным истончением стенок аорты и проникновением крови в стенку сосуда, расслаивающей ее оболочки. Такая гематома распространяется все дальше, пока стенка не лопнет под воздействием кровяного давления и не произойдет разрыв аорты.
- симптомы: резкие боли в животе или спине, резкая слабость, бледность, снижение артериального давления, холодный профузный пот, потеря сознания, коллапс, шок и смерть. Иногда пациента могут даже не успеть довезти до больницы.
- диагностика : экстренное УЗИ брюшной полости, по показаниям – КТ или МРТ.
- лечение : экстренная операция.
Происходит прорыв крови из аорты в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны таковым при расслаивающей аневризме аорты. Шоковое состояние и летальный исход обусловлены массивной кровопотерей и нарушениями работы сердца.
Редко развивается полная закупорка тромботическими массами всего просвета, в основном происходит формирование пристеночных тромбов, которые с током крови могут перенестись в менее крупные артерии и вызвать перекрытие их просвета (почечные, подвздошные артерии, артерии нижних конечностей).
- признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- диагностика: УЗИ и дуплексное сканирование
- лечение: антикоагулянтная терапия, хирургическое извлечение тромба.
До операции. Если аневризма малых размеров (до 5 см), и не планируется плановая операция, врачи занимают выжидательную тактику и наблюдают за пациентом. Пациент должен раз в полгода посещать врача для обследования, если рост аневризмы быстрый (более чем на 0.5 см в полгода), ему будет назначена операция.
После операции пациент посещает врача ежемесячно на первом году, затем раз в полгода на втором году и далее раз в год.
И до, и после операции, пациент должен принимать назначенные врачом лекарства. Рекомендуется соблюдать следующие несложные мероприятия по ведению здорового образа жизни для профилактики роста аневризмы и осложнений:
- Правильное питание и снижение избыточного веса . Исключается жирная, жареная, острая, соленая пища. Ограничиваются животные жиры, кондитерские изделия. Рекомендуются свежие овощи и фрукты, злаковые, кисломолочные изделия, нежирные сорта птицы, мяса и рыбы, соки, компоты, морсы. Прием пищи 4 – 6 раз в день, небольшими порциями. Продукты лучше готовить в паровом, отварном, протертом виде.
- Снижение уровня холестерина – прием статинов по назначению врача, ограничение поступления холестерина с пищей.
- Контроль за уровнем артериального давления – исключение психоэмоциональных стрессов, тяжелого физического труда, регулярный прием лекарств, нормализующих давление, ограничение поваренной соли в пище.
- Полный отказ от курения и алкоголя . Доказано, что курение провоцирует рост аневризмы, а алкоголь повышает давление, что может спровоцировать сосудистую катастрофу.
- Исключение значительных физических нагрузок (в раннем послеоперационном периоде полный постельный режим с постепенным восстановлением двигательной активности). Занятия спортом противопоказаны. Допустима ходьба пешком на незначительные расстояния.
- Коррекция сопутствующих заболеваний — сахарный диабет, заболевания сердца, печени, почек и др.
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% — в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
источник
Аневризма брюшной аорты (АБА) представляет собой выпячивание и истончение стенок брюшного отдела одной из главных артерий человеческого тела, которая несет кровь от сердца ко всем органам и тканям брюшной полости.
Аневризма брюшной аорты – очень коварное заболевание, которое до поры до времени может не беспокоить человека.
Ее главное осложнение – расслоение аорты – в 70-95% случаев приводит к скорой смерти больного.
В зависимости от размеров аневризмы, темпов ее роста, а также состояния здоровья самого больного, зарубежные врачи рекомендуют разные стратегии – от наблюдения до немедленного хирургического вмешательства.
Если вы столкнулись с аневризмой БА, врач будет регулярно вас обследовать, чтобы при необходимости запланировать хирургическую операцию и избежать непоправимого.
В случае разрыва аневризмы даже срочное лечение имеет немного шансов на успех.
Аневризма брюшной аорты является болезнью преимущественно пожилых людей, причем мужчины страдают АБА в 4 раза чаще женщин.
Аневризмы диаметром >4 см встречаются у 1% мужчин 55-64 лет, после чего каждые 10 лет эта цифра возрастает на 2-4%. По приблизительным оценкам, 4-9% мужчин старше 60 лет имеют клинически значимые аневризмы БА.
Курильщики страдают аневризмой брюшной аорты в 8 раз чаще некурящих, а наличие в семье родственников первой степени родства с аневризмой БА повышает риск этого заболевания в 2-4 раза.
Хотя точная причина возникновения аневризмы остается загадкой для науки, врачи выделяют множество факторов риска АБА:
• Употребление табака: сигареты, равно как и жевательный табак, увеличивают риск возникновения аневризмы брюшной аорты в 8 раз. Скорее всего, за счет длительного повреждения и ослабления стенок аорты. Более 90% больных курят или курили в прошлом.
• Атеросклероз: заболевание, которое характеризуется нарушением липидного обмена и отложением жиров на внутренней стенке (интиме) артерий, предрасполагает к возникновению аневризм. Правда, связь атеросклероза и аневризмы брюшной аорты некоторыми ставится под вопрос.
• Повышенное артериальное давление: у гипертоников, особенно не контролирующих свое давление, риск аневризмы БА значительно увеличивается. Вероятно, это также происходит за счет повреждения и ослабления стенок сосудов.
• Наличие других аневризм: имеющиеся аневризмы в других артериях повышают вероятность поражения брюшной аорты в будущем.
• Воспаление: аневризмы брюшной аорты могут быть вызваны заболеваниями, которые сопровождаются воспалением артерий.
• Инфекции: бактериальные или грибковые инфекции в редких случаях становятся причиной аневризмы (сифилис, сальмонеллез).
• Травма: предшествовавшая травма живота увеличивает вероятность развития АБА в будущем.
• Наследственность: в некоторых случаях аневризмы БА носят наследственный характер.
• Мужской пол: среди больных аневризмой брюшной аорты соотношение мужчин и женщин составляет 4:1.
• Возраст: риск аневризмы резко возрастает после 60 лет.
Помимо этого, аневризму брюшной аорты связывают с редкими генетическими заболеваниями:
• Синдром Марфана
• Синдром Элерса-Данло
• Дефицит альфа-1-антитрипсина
В 75% случаев аневризма БА никак не проявляет себя, обнаруживаясь случайно на УЗИ или томографии.
Одни остаются мелкими, другие растут по нескольку миллиметров в год – предсказать это совершенно невозможно.
При крупных аневризмах брюшной аорты могут беспокоить боли в животе или в спине, пульсирующее ощущение в области пупка. Если вы отмечаете у себя подобное, следует как можно скорее обратиться к специалисту!
Самым опасным осложнением аневризмы является расслоение аорты – нарушение целостности слоев стенки аорты с последующим разрывом и быстрой, массивной кровопотерей.
Это происходит из-за повышенного давления на стенки аорты наряду с накапливающимися в стенке сосуда гистопатологическими изменениями (кристаллы холестерина, «пенные» клетки и ферменты металлопротеиназы).
В целом, чем больше диаметр аневризмы и чем быстрее она растет, тем выше риск разрыва. Эксперты Клиники Мэйо в Рочестере (США) отмечают, что риск такого исхода значительно выше у больных, которые продолжают курить, а также у тех, кто плохо контролирует артериальное давление.
Как зависит вероятность разрыва аневризмы брюшной аорты от ее размеров?
Зарубежные наблюдения показывают, что в течение 5 лет разрывается 25-40% аневризм диаметром >5 см, 1-7% аневризм диаметром 4-5 см, а также менее 0,5% аневризм диаметром 5 см и только 29% АБА диаметром 3-4 см. Следовательно, нужны высокотехнологичные методы.
Согласно современным американским клиническим руководствам, больным с аневризмой диаметром 4-5,4 см нужно проходить компьютерную томографию или ультразвуковое исследование каждые 6-12 месяцев, при диаметре 5 см.
Поэтому в ведущих западных клиниках рекомендуется плановое хирургическое лечение, когда размер АБА достигает 1,9-2,2 дюйма (5-5,5 см). Также операция рекомендуется в тех случаях, когда аневризма меньшего размера, однако слишком быстро растет или вызывает боль и дискомфорт.
Самый старый метод лечения аневризмы, который отличается высокой надежностью и до сих пор называется «золотым стандартом».
Выполняется через длинный разрез на брюшной стенке.
При этом хирург удаляет пораженный участок аорты и заменяет его синтетической трубкой (графтом). Как и любая другая «открытая» хирургическая операция, требует длительного пребывания в больнице. На полное восстановление уходит не менее 1 месяца.
Если операция плановая и жизни больного в данный момент ничего не угрожает, то врачи будут учитывать не только размер аневризмы, но и состояние здоровья. При высоком хирургическом риске плановая операция не делается, однако в экстренных случаях противопоказаний нет.
Это современная, менее инвазивная процедура, которая занимает минимум времени, не требует лапаротомического разреза, не оставляет рубца на животе.
При эндопротезировании графт из специальной ткани в свернутом виде вводится через бедренную артерию и устанавливается на месте аневризмы, как бы изолируя ее.
Эта быстрая и почти бескровная процедура проводится под рентгеновским контролем. Выписка после процедуры максимально быстрая, однако после эндопротезирования аневризмы брюшной аорты больные до конца жизни нуждаются в периодическом обследовании (КТ, УЗИ).
источник
Самым распространенным заболеванием, среди патологий сосудистой стенки, является аневризма брюшной аорты. Это опасная болезнь, если вовремя не обнаружить образование и не принять меры по его лечению и удалению, прогноз может оказаться весьма печальным.
Это происходит из-за того, что аорта является самым крупным сосудом человеческого организма, каждую секунду через нее проходит огромное количество крови. Любая аневризма имеет склонность к росту и последующему разрыву. Если произойдет разрыв аневризмы брюшной аорты, то исход будет крайне неблагоприятным.
Аневризма брюшины имеет сложную классификацию, которая определяется несколькими признаками:
- Локализация. По месту своего нахождения дефект может быть супраренальным, инфраренальным и тотальным. Первые два положения означают нахождение образования над местом ответвления от аорты других сосудов, и под ним. Тотальная локализация означает дефект аорты на всем протяжении;
- Диаметр. Еще один важный признак, исходя из его значения, принимаются решения о лечении или удалении аневризмы. Аномалия до 5 см является малой, от 5 до 7 см – средней, более 7 – большой. Если речь идет об образовании, которые в несколько раз больше окружности самой аорты, то она называется гигантской;
- Характер. По характеру можно различать аневризму без осложнений и с осложнениями (например, разрывы, расслаивание сосудистых стенок, тромбоз);
- Форма. Бывает мешотчатой и веретенообразной. В первом случае аневризма образуется на одной из сторон стенки аорты и начинает увеличиваться в виде мешочка, напоминая собой ягоду на кусте. Вторая форма является более сложной, поскольку дефект образуется на всей окружности;
- Строение стенки выпячивания. Оно может быть истинным, ложным и расслаивающим. Истинная аневризма охватывает все слои сосудистой стенки, ложная представлена в виде рубца, а расслаивающая образована из крови, попавшей между разошедшимися слоями стенки.
Кроме заявленных классифицируемых видов, аневризма имеет разделение по описанию А.А. Покровского:
- Первый тип – аневризма инфраренального отдела аорты с характерным для нее перешейком с небольшой протяженностью.
- Второй тип – инфраренальная аневризма с перешейком, достигающим места разветвления аорты на более мелкие сосуды.
- Третий тип – инфраренальная аневризма с распространением на разветвление аорты и захватом начала артерий.
- Четвертый тип означает тотальную или повсеместную аневризму брюшного отдела аорты.
Так же аномалия может быть воспалительной, не воспалительной, врожденная и приобретенная.
Самым частым фактором, провоцирующим возникновения дефекта аорты, являются атеросклеротические бляшки. Более 80% случаев возникшей аневризмы приходится на поражение атеросклерозом слоев сосудистой стенки.
- Воспаление. Заболевания, провоцирующие воспалительный процесс – туберкулез, сифилис, микоплазмоз, неспецифический аортоартериит, бактериальный эндокардит, ревматизм;
- Генетика. Дефекты в генетическом плане влияют на разрастание образования, например, дисплазия соединительной ткани;
- Травмы. Стенки сосудов могут быть подвержены травматическому воздействию;
- Последствия оперативного вмешательства. В редких случаях анастомозы на аорте переходят в аневризмы;
- Грибковые заболевания. Зарегистрированы случаи, когда иммунодефицит или заражение крови были причинами развития грибкового поражения аорты.
Факторами риска для развития сосудистой патологии в брюшной полости могут стать:
- Принадлежность к сильному полу, у женщин поражения составляют небольшой процент.
- Возраст. Лица старше 50 лет должны обратить внимание на повышенный риск сосудистой патологии, для чего необходимо проходить ежегодные профосмотры.
- Наследственность. Если у близких родственников имеется аневризма или предрасположенность к ним, значит и у самого больного риск развития аномалии повышается.
- Вредные привычки. Никотин и алкоголь пагубно отражаются на состоянии сосудистой стенки. Кроме того, никотин является фактором риска для развития атеросклероза.
- Сахарный диабет. Не усваиваемая глюкоза имеет свойство откладываться на стенках сосудов, провоцируя их разрушение.
- Лишний вес. Особенно опасно так называемое «скрытое ожирение», когда на внутренних органах образуется большой слой жира, который давит на внутренние органы, смещает их.
- Высокое артериальное давление.
- Высокий уровень холестерина в крови, это предпосылка для развития атеросклероза.
Стоит упомянуть и риск для разрыва уже имеющейся аневризмы в брюшной полости. Это гипертонический криз, неадекватная нагрузка и травмы живота.
Как и большинство аномалий иных локализаций, аневризмы брюшного отдела в начальной стадии развиваются бессимптомно. Проводя обследование организма в плане профилактики или уточнения другого диагноза, можно обнаружить характерное образование на брюшной аорте.
Самым распространенным признаком при увеличении образования в брюшной полости, становится боль. Это происходит из-за того, что растущее образование начинает оказывать давление на расположенные рядом нервы. Часто боль отдает в нижнюю часть живота и спины, поэтому при диагностике данной патологии может возникнуть необходимость дифференцировать его с похожими по симптомам болезнями.
Другие симптомы могут быть менее характерными для аневризмы, прежде всего это относится к проявлениям желудочно-кишечной патологии: тошнота, рвота, проблемы со стулом. К этому приводит близость брюшной аорты и кишечника.
Еще одним вариантом развития болезни становятся симптомы по урологической линии из-за давления на почки и мочеточник: кровь в моче, расстройство мочеиспускания.
Болезненные ощущения в пояснице, проблемы с движением ног могут возникнуть из-за компрессии нервов спинного мозга и некоторых позвонков. Последствием этого давления может стать хроническая ишемия, результатом которой будет перемежающая хромота и трофические симптомы.
В спокойном состоянии, даже при склонности к росту, аневризма не доставляет больному сложностей, связанных с риском для жизни. Однако, картина резко меняется, когда происходит разрыв аневризмы.
Основным комплексом признаков, позволяющих заподозрить разрыв аневризмы, становится: сильная боль, коллапс и пульсация брюшной стенки.
В зависимости от направления разрыва формируются характерные признаки:
- Разрыв в забрюшинное пространство: постоянная боль, отдает в бедра и промежность. Кровь изливается в небольшом количестве, около 200 мл;
- Разрыв в пространство брюшины: быстрое развитие, геморрагический шок. Кожа становится бледной, выступает холодный пот, пульс становится нитевидным и частым, артериальное давление резко падает. Живот характерно увеличивается, становится резко болезненным, при обследовании можно обнаружить большое количество жидкости в полости. Это самый опасный вид разрыва аневризмы, поскольку даже в условиях стационара его сложно купировать, здесь практически 100% летальны исход;
- Разрыв в нижнюю полую вену: начинается слабость, одышка, учащенное сердцебиение. Кроме этого начинают отекать нижние конечности. Локально ощущается боль, пульсация. Плюс данного вида разрыва в том, что вся симптоматика проявляется постепенно, давая возможность принять экстренные меры;
- Разрыв в 12-перстную кишку: профузное желудочно-кишечное кровотечение, коллапс, кровавая рвота и кал, пропитанный кровью (мелена).
Диагностика данного состояния начинается тогда, когда обнаружены некоторые признаки наличия этой патологии. Подтвердить свои предположения врач может уже при осмотре. Если у пациента нет жировой прослойки на животе, то в положении лежа можно наблюдать пульсирующий участок над пупком. С помощью пальпации этого участка обнаруживается характерное образование, с плотной структурой и безболезненное. С помощью аускультации специалист выслушивает на этом участке систолический шум.
Чтобы уточнить и подтвердить результаты осмотра, врач назначает дополнительные методы исследования:
- УЗИ и дуплексное сканирование брюшного отдела аорты. С помощью этого метода можно просмотреть аневризму, уточнить ее местонахождение, размеры. Также выясняют наличие атеросклеротических бляшек и тромбов.
- КТ или МРТ. Исследование брюшной полостью этими методами дает возможность детально увидеть локализацию аневризмы, а также оценить степень ее распространения на окружающие сосуды.
- Ангиография. Является уточняющей мерой в том случае, когда возникают сомнения или двоякое трактование результатов предыдущих исследований. Метод заключается в том, что в одну из периферических вен вводится специальное вещество, а затем делают снимки на рентгеновском аппарате, когда оно попадет в просвет аорты.
- Рентгенография. Показана в том случае, если стенки аневризмы окружены обезыствленными солями кальция. В этом случае можно увидеть локализацию и размеры образования. В иных случаях метод не информативен.
Помимо инструментальной диагностики, необходимо сделать общие анализы крови и мочи, выявить биохимические показатели, наличие холестерин, уровень глюкозы.
Терапевтическое лечение аневризмы невозможно, так как нет лекарств, устраняющих данный дефект сосудистой стенки. Эта аномалия является абсолютным показателем для хирургического вмешательства.
Операция по резекции аневризмы до недавних пор считалась оптимальной. С ее помощью через лапаротомический разрез удалялась поврежденная часть аорты, а на ее место вставал гомопрансплантат. Если дефект распространялся на разветвленные части сосуда, то изготавливался специальный протез, заменяющий природные ткани.
Летальность такого метода составляет до 8% всех случаев. Кроме того, для такого вида оперативного вмешательства существуют противопоказания:
- Инфаркт миокарда, развившийся меньше месяца до операции;
- Недавнее острое нарушение мозгового кровообращения;
- Недостаточность сердечной, легочной или почечной системы.
Научные достижения позволяют уменьшить появление осложнений. Эндопротезирование является оптимальным вариантом, в его ходе через небольшой разрез на одной из бедренных артерий вводят стент-графт, контролируя его продвижение до брюшной аорты при помощи рентгенотелевидения. Лечение аневризмы с помощью этого метода помогает изолировать образование, одновременно создавая новое русло для течения крови.
Разумеется и здесь существуют риски и осложнения, например сдвижение стента в сторону от аневризмы. Однако даже такая вероятность крайне мала.
Аневризма брюшной аорты является непредсказуемым заболеванием. Однако можно с уверенностью утверждать, что без лечения вероятность летального исхода практически 100%. Особенно это касается средних и больших образований, склонных к росту.
Что касается разрыва аорты, то в большинстве случаев больные погибают еще до оказания профессиональной медицинской помощи. Если же их удается довезти до стационара и провести экстренную операцию, то шансы выжить оказываются лишь у 10% пациентов.
В случае обнаружения аневризмы и последующем удалении ее с помощью современных методов лечения, прогноз благоприятный, к прежнему образу жизни возвращаются около 70% больных.
источник
Аневризма брюшной аорты – локальное выбухание или диффузное расширение стенки аорты в ее брюшном отделе. Аневризма брюшной аорты может протекать бессимптомно или обнаруживать себя пульсацией, болями в животе различной интенсивности, при разрыве аневризмы – клиникой внутрибрюшного кровотечения. Диагностика аневризмы включает проведение обзорной рентгенографии брюшной полости, УЗДГ брюшной аорты, рентгеноконтрастной ангиографии, КТ. Лечение аневризмы брюшной аорты исключительно хирургическое: открытая резекция аневризматического мешка с заменой иссеченной части синтетическим протезом либо эндопротезирование.
Аневризма брюшной аорты – патологическое расширение брюшной части аорты в виде выпячивания ее стенки на участке от XII грудного до IV—V поясничного позвонка. В кардиологии и ангиохирургии на долю аневризм брюшной аорты приходится до 95% всех аневризматических изменений сосудов. Среди мужчин старше 60 лет аневризма брюшной аорты диагностируется в 2-5% случаев. Несмотря на возможное бессимптомное течение, аневризма брюшной аорты склонна к прогрессированию; в среднем ее диаметр увеличивается на 10% в год, что нередко приводит к истончению и разрыву аневризмы с летальным исходом. В списке наиболее частых причин смерти аневризма брюшной аорты занимает 15 место.
По данным исследований, основным этиологическим фактором аневризм аорты (аневризмы дуги аорты, аневризмы грудной аорты, аневризмы брюшной аорты) является атеросклероз. В структуре причин приобретенных аневризм аорты на его долю приходится 80-90% случаев заболевания.
Более редкое приобретенное происхождение аневризм брюшной аорты связно с воспалительными процессами: неспецифическим аортоартериитом, специфическими поражениями сосудов при сифилисе, туберкулезе, сальмонеллезе, микоплазмозе, ревматизме.
Предпосылкой последующего формирования аневризмы брюшной аорты может являться фиброзно-мышечная дисплазия — врожденная неполноценность аортальной стенки.
Бурное развитие сосудистой хирургии в последние десятилетия привело к увеличению числа ятрогенных аневризм брюшной аорты, связанных с техническими погрешностями при выполнении ангиографии, реконструктивных операций (дилатации/стентирования аорты, тромбоэмболэктомии, протезирования). Закрытые повреждения брюшной полости или позвоночника могу способствовать возникновению травматических аневризм брюшной аорты.
Около 75% пациентов с аневризмой брюшной аорты составляют курильщики; при этом риск развития аневризмы увеличивается пропорционально стажу курения и количеству ежедневного выкуриваемых сигарет. Возраст старше 60 лет, мужской пол и наличие аналогичных проблем у членов семьи повышают риск образования аневризмы брюшной аорты в 5-6 раз.
Вероятность разрыва аневризмы брюшной аорты выше у пациентов, страдающих артериальной гипертонией и хроническими заболеваниями легких. Кроме этого, имеет значение форма и размер аневризматического мешка. Доказано, что асимметричные аневризмы более подвержены разрыву, чем симметричные, а при диаметре аневризмы более 9 см смертность от разрыва аневризматического мешка и внутрибрюшного кровотечения достигает 75%.
В развитии аневризмы брюшной аорты играют роль воспалительные и дегенеративные атеросклеротические процессы в стенке аорты.
Воспалительная реакция в стенке аорты возникает как иммунный ответ на внедрение неизвестного антигена. При этом развивается инфильтрация аортальной стенки макрофагами, В- и Т-лимфоцитами, усиливается продукция цитокинов, повышается протеолитическая активность. Каскад этих реакций, в свою очередь, приводит к деградации экстрацеллюлярного матрикса в среднем слое оболочки аорты, что проявляется в увеличении содержания коллагена и уменьшении эластина. На месте гладкомышечных клеток и эластических мембран формируются кистоподобные полости, вследствие чего прочность стенки аорты снижается.
Воспалительные и дегенеративные изменения сопровождаются утолщением стенок аневризматического мешка, возникновением интенсивного перианевризматического и постаневризматического фиброза, сращением и вовлечением окружающих аневризму органов в воспалительный процесс.
Наибольшую клиническую ценность представляет анатомическая классификация аневризм брюшной аорты, согласно которой выделяют инфраренальные аневризмы, расположенные ниже отхождения почечных артерий (95%) и супраренальные с локализацией выше почечных артерий.
По форме выпячивания стенки сосуда различают мешотчатые, диффузные веретенообразные и расслаивающиеся аневризмы брюшной аорты; по строению стенки – истинные и ложные аневризмы.
С учетом этиологических факторов аневризмы брюшной аорты подразделяются на врожденные и приобретенные. Последние могут иметь невоспалительную этиологию (атеросклеротическую, травматическую) и воспалительную (инфекционную, сифилитическую, инфекционно-аллергическую).
По варианту клинического течения аневризма брюшной аорты бывает неосложненной и осложненной (расслаивающейся, разорвавшейся, тромбированной). Диаметр аневризмы брюшной аорты позволяет говорить о малой (3-5 см), средней (5-7 см), большой (свыше 7 см) и гигантской аневризме (с диаметром в 8-10 раз выше диаметра инфраренального отдела аорты).
По признаку распространенности А.А. Покровский и соавт. различают 4 типа аневризмы брюшной аорты:
- I – инфраренальная аневризма с достаточным по протяженности дистальным и проксимальным перешейком;
- II — инфраренальная аневризма с достаточным по протяженности проксимальным перешейком; распространяется до бифуркации аорты;
- III — инфраренальная аневризма с вовлечением бифуркации аорты и подвздошных артерий;
- IV – инфра- и супраренальная (тотальная) аневризма брюшной аорты.
При неосложненном течении аневризмы брюшной аорты субъективные симптомы заболевания отсутствуют. В этих случаях аневризма может быть диагностирована случайно при пальпации живота, проведении УЗИ, рентгенографии брюшной полости, диагностической лапароскопии по поводу другой абдоминальной патологии.
Наиболее типичными клиническими проявлениями аневризмы брюшной аорты служат постоянные или периодические ноющие, тупые боли в мезогастрии или левой половине живота, что связано с давлением растущей аневризмы на нервные корешки и сплетения в ретроперитонеальном пространстве. Боли нередко иррадиируют в поясничную, крестцовую или паховую область. Иногда боли имеют настолько интенсивный характер, что для их купирования требуется назначение анальгетиков. Болевой синдром может быть расценен как приступ почечной колики, острого панкреатита или радикулита.
Часть больных в отсутствие болей отмечает чувство тяжести, распирания в животе или усиленную пульсацию. Вследствие механического сдавления аневризмой брюшной аорты желудка и 12-перстной кишки может возникать тошнота, отрыжка, рвота, метеоризм, запоры.
Урологический синдром при аневризме брюшной аорты может быть обусловлен компрессией мочеточника, смещением почки и проявляется гематурией, дизурическими расстройствами. В некоторых случаях сдавление тестикулярных вен и артерий сопровождается развитием болевого симптомокомплекса в яичках и варикоцеле.
Ишиорадикулярный симптомокомплекс связан с компрессией нервных корешков спинного мозга или позвонков. Он характеризуется болями в пояснице, чувствительными и двигательными расстройствами в нижних конечностях.
При аневризме брюшной аорты может развиваться хроническая ишемия нижних конечностей, протекающая с явлениями перемежающейся хромоты, трофическими нарушениями.
Изолированная расслаивающаяся аневризма брюшной аорты встречается крайне редко; чаще она является продолжением расслоения грудного отдела аорты.
Разрыв аневризмы брюшной аорты сопровождается клиникой острого живота и в относительно короткие сроки может привести к трагическому исходу.
Симптомокомплекс разрыва брюшной аорты сопровождается характерной триадой: болью в животе и поясничной области, коллапсом, усиленной пульсацией в брюшной полости.
Особенности клиники разрыва аневризмы брюшной аорты определяются направлением разрыва (в забрюшинное пространство, свободную брюшную полость, нижнюю полую вену, 12-перстную кишку, мочевой пузырь).
Забрюшинный разрыв аневризмы брюшной аорты характеризуется болевым синдромом постоянного характера. При распространении забрюшинной гематомы в область малого таза отмечается иррадиация болей в бедро, пах, промежность. Высокое расположение гематомы может симулировать кардиальные боли. Количество излившейся в свободную брюшную полость крови при забрюшинном разрыве аневризмы, как правило, невелико – около 200 мл.
При внутрибрюшинной локализации разрыва аневризмы брюшной аорты развивается клиника массивного гемоперитонеума: быстро нарастают явления геморрагического шока — резкая бледность кожных покровов, холодный пот, слабость, нитевидный, частый пульс, гипотония. Отмечается резкое вздутие и болезненность живота во всех отделах, разлитой симптом Щеткина-Блюмберга. Перкуторно определяется наличие свободной жидкости в брюшной полости. Летальный исход при данном типе разрыва аневризмы брюшной аорты наступает очень быстро.
Прорыв аневризмы брюшной аорты в нижнюю полую вену сопровождается слабостью, одышкой, тахикардией; типичны отеки нижних конечностей. К локальным симптомам относятся боли в животе и пояснице, пульсирующее образование в животе, над которым выслушивается систоло-диастолический шум. Указанные симптомы нарастают постепенно, приводя к тяжелой форме сердечной недостаточности.
При разрыве аневризмы брюшной аорты в 12-перстную кишку развивается клиника профузного желудочно-кишечного кровотечения с внезапным коллапсом, кровавой рвотой, меленой. В диагностическом плане данный вариант разрыва сложно отличить от желудочно-кишечных кровотечений другой этиологии.
В ряде случаев заподозрить наличие аневризмы брюшной аорты позволяет общий осмотр, пальпация и аускультация живота. Для выявления семейных форм аневризмы брюшной аорты необходимо собрать тщательный анамнез.
При обследовании худощавых пациентов в положении лежа может определяться усиленная пульсация аневризмы через переднюю брюшную стенку. При пальпации в верхней части живота слева выявляется безболезненное пульсирующее плотноэластическое образование. При аускультации над аневризмой брюшной аорты выслушивается систолический шум.
Наиболее доступным методом диагностики аневризмы брюшной аорты служит обзорная рентгенография брюшной полости, позволяющая визуализировать тень аневризмы и кальциноз ее стенок. В настоящее время в ангиологии широко используется УЗДГ, дуплексное сканирование брюшной аорты и ее ветвей. Точность ультразвукового выявления аневризмы брюшной аорты приближается к 100%. С помощью УЗИ определяется состояние стенки аорты, распространенность и локализация аневризмы, место разрыва.
КТ или МСКТ брюшного отдела аорты позволяет получить изображение просвета аневризмы, кальциноза, расслоения, внутримешкового тромбоза; выявить угрозу разрыва или свершившийся разрыв.
Кроме указанных методов, в диагностике аневризмы брюшной аорты применяются аортография, внутривенная урография, диагностическая лапароскопия.
Выявление аневризмы брюшной аорты служит абсолютным показанием к хирургическому лечению. Радикальным типом операции является резекция аневризмы брюшной аорты с последующим замещением резецированного участка гомотрансплантатом. Операция выполняется через лапаротомический разрез. При вовлечении в аневризму подвздошных артерий показано бифуркационное аорто-подвздошное протезирование. Средняя летальность при открытой операции составляет 3,8-8,2%.
Противопоказания к плановой операции служат недавний (менее 1 месяца) инфаркт миокарда, ОНМК (до 6 недель), тяжелая сердечно-легочная недостаточность, почечная недостаточность, распространенное окклюзирующее поражение подвздошных и бедренных артерий. При надрыве или разрыве аневризмы брюшной аорты резекция выполняется по жизненным показаниям.
К современным малотравматичным методам хирургии аневризмы брюшной аорты относится эндопротезирование аорты с помощью имплантируемого стент-графта. Хирургическая процедура выполняется в рентген-операционной через небольшой разрез в бедренной артерии; ход операции контролируется рентгенотелевидением. Установка стент-графта позволяет изолировать аневризматический мешок, предотвратив тем самым возможность его разрыва, и одновременно создает новый канал для кровотока. Преимуществами эндоваскулярного вмешательства являются минимальная травматичность, меньший риск развития послеоперационных осложнений, быстрое восстановление. Однако, по данным литературы, в 10 % случаев отмечается дистальная миграция эндоваскулярных стентов.
Аневризма брюшной аорты – коварная и непредсказуемая сосудистая патология. Вероятность летального исхода от разрыва аневризмы больших размеров составляет более 75%. При этом от 30 до 50% пациентов погибает еще на догоспитальном этапе.
В последние годы в кардиохирургии наблюдается заметный прогресс в диагностике и лечении аневризмы брюшной аорты: уменьшилось число диагностических ошибок, расширился контингент больных, подлежащих хирургическому лечению. Прежде всего, это связано с применением современных визуализирующих исследований и внедрением в практику эндопротезирования аневризмы аорты.
Для предотвращения потенциальной угрозы аневризмы брюшной аорты, лица, страдающие атеросклерозом или имеющие семейный анамнез по данному заболеванию, должны проходить регулярные обследования. Важную роль играет отказ от нездоровых привычек (курения). Пациенты, перенесшие оперативное вмешательство по поводу аневризмы брюшной аорты, нуждаются в наблюдении сосудистого хирурга, регулярном прохождении УЗИ и КТ.
источник