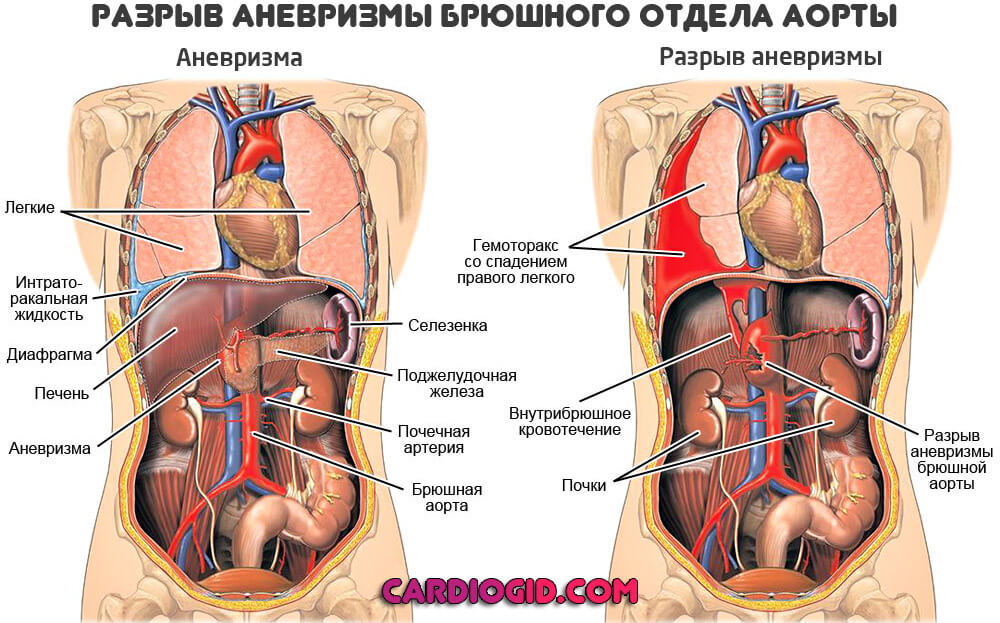
А натомические дефекты сосудистых структур представляют колоссальную опасность для здоровья и жизни пациента. Включают в себя гетерогенную группу патологических процессов.
Проблема в том, что в большинстве своем указанные расстройства имеют латентное, вялое течение и не отличаются симптомами.
До определенного момента невозможно обнаружить проблему, если обращать внимание только на субъективные ощущения. Требуется качественная инструментальная диагностика.
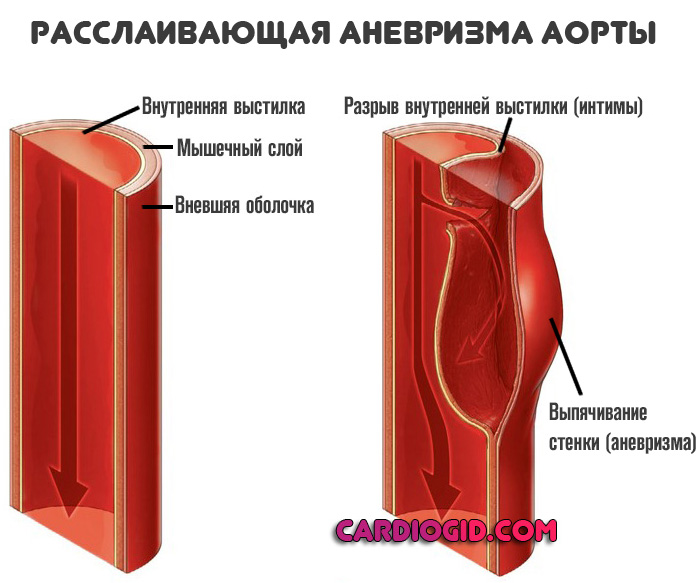
Расслаивающая аневризма аорты — это нарушение целостности отдельных внутренних слоев сосуда, а затем тотальную деструкцию выстилки с развитием массивного кровотечения и гибелью больного в считанные секунды.
Частота или встречаемость процесса минимальна, в практике обнаруживается не более 1% пациентов с подобным страшным диагнозом.
Общая летальность близится к 40% даже при раннем выявлении патологии. Что связано с некоторыми трудностями оперативной коррекции (например, неудачная локализация дефекта или же множественное вовлечение участков).
Расслаивающаяся аневризма аорты имеет сложное происхождение. Речь не об одном факторе, а о целой группе нарушений органического плана.
Крайне редко это первичная патология. Много чаще говорят о вторичном типе, то есть таком, который обусловлен сторонними заболеваниями. Всего выделяют три механизма развития указанной проблемы.
Первый касается роста давления в системе. Изменение показателей АД вызывает стремительное изнашивание сосудов, снижается качество кровотока, начинаются дистрофические процессы.
Внутренняя выстилка и мышечный слой аорты истончаются, наружная оболочка не приспособлена для противодействия большим нагрузкам.
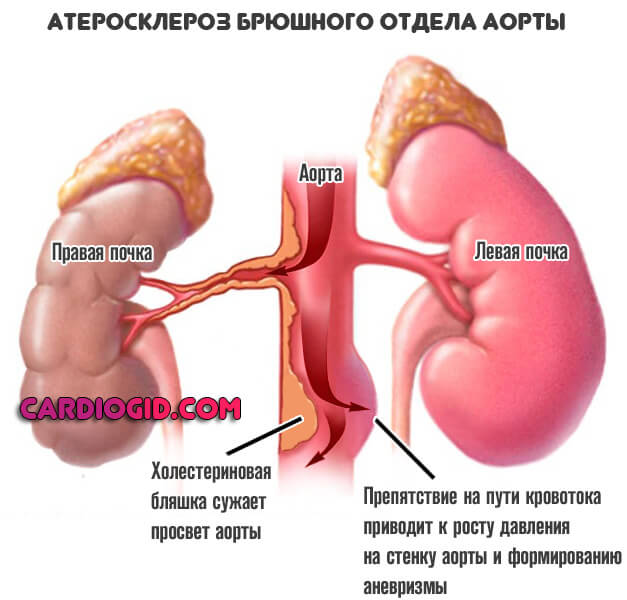
Второй весомый механизм — атеросклероз. Как правило, самостоятельного значения не имеет и идет в комплексе с ростом артериального давления, что объяснимо.
Закупорка просвета аорты холестериновой бляшкой или же стеноз (сужение) крупнейшей артерии приводит к невозможности нормального тока крови.
Организм отвечает на подобные препятствия усилением сердечной деятельности и ростом давления. Что и приводит уже по понятным причинам к дистрофии сосуда, деструкции стенок и повышает вероятность стеночного выпячивания.
Третий механизм имеет аутоиммунное происхождение. Возможны воспалительные процессы во внутреннем слое аорты, прямая деструкция стенок. Также встречается рубцевание просвета, образование фибриновых тяжей, препятствующих нормальному кровотоку.
Далее процесс идет по идентичной схеме. Рост давления в системе приводит к дистрофии (истончению стенки). Сосуд становится податливым, аномально пластичным.
Мышечный слой оказывается не способен поддерживать аорту в стабильном состоянии, противодействовать негативным факторам.
Потому происходит продавливание сосуда в одну из сторон или сразу по всему диаметру с развитием мешковидного или диффузного (веретенообразного) дефекта.
Уже на этом этапе возможен разрыв аневризмы и смерть от массивного кровотечения. Второй вариант — дальнейшая деструкция стенок.
Сначала жидкая соединительная ткань разрушает интиму (внутреннюю выстилку), затем просачивается в мышечный слой, потом в область наружной оболочки, пока не спровоцирует нарушения целостности и массивного кровотечения.
Полный «цикл» развития патологии, от старта до летального исхода составляет от 1 недели до 2 месяцев.
Известны случаи полугодового выживания, но это редкость и конец все равно идентичен. Без лечения спонтанного регресса не происходит, летального результата не избежать.
Как таковая типизация рассматриваемого дефекта не разработана, что связано с довольно малой распространенностью расслаивающей аневризмы аорты.
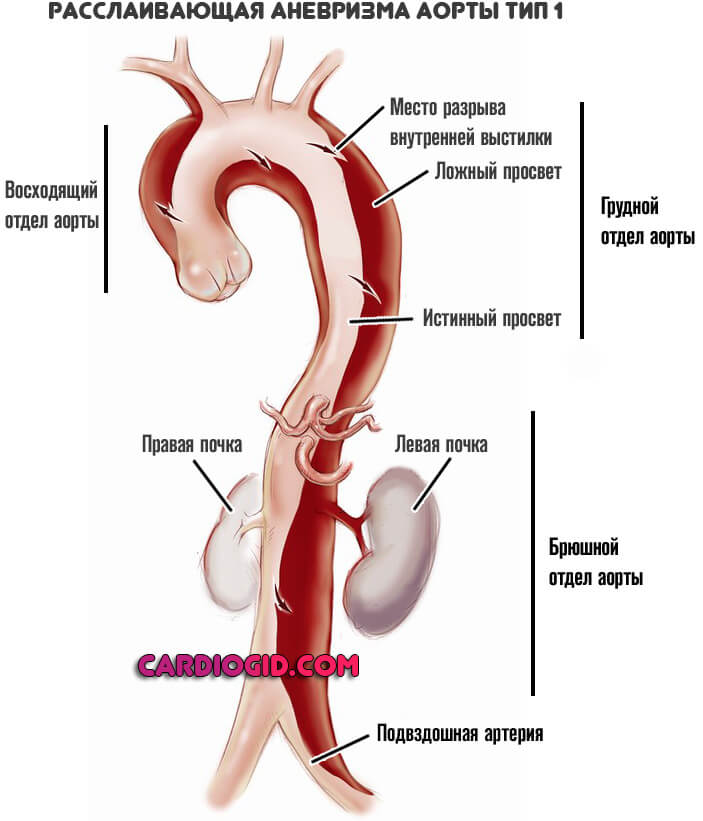
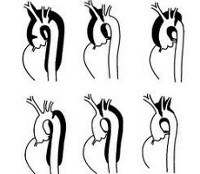
Основная классификация нарушения по локализации проводится по Де Бейки. Согласно ей выделяют три места расслоения:
- Первый тип. Порок расположен в восходящей части сосуда, может диффузно, экспансивно охватывать сразу группу участков (грудной и брюшной). Представляет собой наиболее встречаемый тип. При массивном поражении прогноз изначально хуже, потому как возрастает сложность предполагаемой операции.
- Второй тип. Отклонение локализуется строго изолированно, в восходящей части аорты. Также представляет трудности для хирурга, открытый доступ проблематичен, потому как мобилизовать сосуд непросто, слишком много тканей.
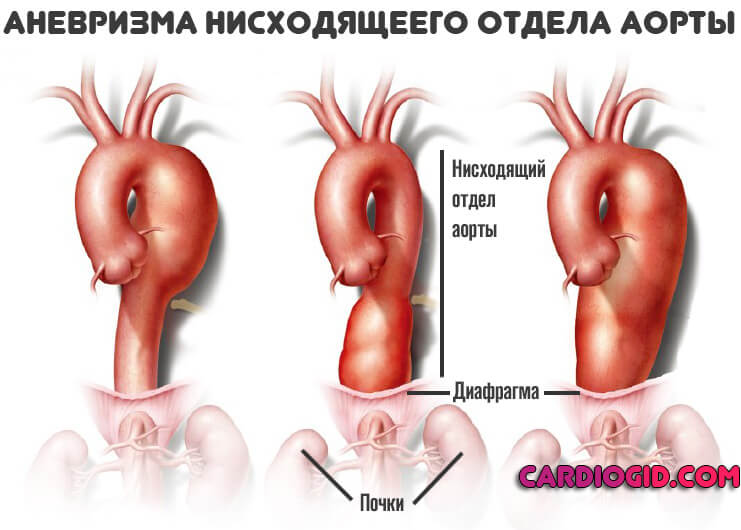
- Третий тип. Поражает нисходящий отдел аорты и брюшную часть включительно.
Существует упрощенная Стенфордская классификация. Согласно ей выделяют расслоение аневризмы, берущее начало в восходящем отделе аорты — тип (а) и в нисходящей части, тип (б).
Возможно подразделение расстройства также по симптомам (острое, хроническое), течению, размерам выпячивания (крайне запутанный критерий).
Универсальных методов подразделения нет. Врачей в первую очередь интересует диаметр патологического образования, скорость его прогрессирования и локализация.
Выяснение деталей позволяет снизить риски для пациента благодаря четкой, тщательной проработки оперативной стратегии.
Возможны два варианта течения расслаивающей аневризмы. Первый — острое. Представлено генерализовнанными признаками. Полная клиническая картина развивается в считанные секунды, отличается высокой тяжестью.
Продолжительность эпизода составляет несколько минут и менее, после чего наступает потеря сознания и гибель от массивного внутреннего кровотечения.
- Сильная, невыносимая боль. Располагается в области брюшины, спину, в грудной клетке. Зависит от локализации патологического процесса и его типа. Возникает внезапно, не купируется ничем. Вынуждает пациента принять положение лежа и не двигаться. Или же сесть.
- Потливость, бледность кожных покровов, выраженная одышка, слабость, тошнота, цианоз носогубного треугольника, спутанность сознания, предобморочное состояние. Так называемая коллаптоидная реакция. Объективно сопровождается падением уровня артериального давления.
- До становления описанного состояния возникает стремительный рост АД, на короткий промежуток времени.
Это типичные проявления. Прочие симптомы расслаивающей аневризмы аорты представлены ситуативными моментами, которые встречаются не у всех и не в каждом случае. Вероятность определяется в 1-15%.
- Боли в ногах, ощущение бегания мурашек, невозможность устоять, ходить.
- Почечная дисфункция. Сопровождается коликами в пояснице, задержкой мочи.
- Метеоризм, дискомфорт в животе. Причина кроется в нарушении соответствующего кровотока.
- Слабость мышц. Парезы, параличи. При снижении трофики нервных тканей спинного мозга.
- Боли в грудной клетке, отклонения ритма от нормального (по типу ускорения или урежения ЧСС), выраженная одышка.
- Потеря сознания. Сильная головная боль. При вовлечении в патологический процесс мозга, церебральных структур.
Расслаивающая аневризма грудного отдела аорты представлена наиболее полной клинической картиной.
Хроническая форма встречается примерно в 60% случаев. В то время как на долю острой приходится 20%. Остальные 20% определяются промежуточным типом.
- Боли в животе, запоры, диспепсические явления, артериальная гипертензия, которая не снимается препаратами и никак не реагирует на терапию. Встречается при поражении соответствующего одноименного отдела аорты.
- Дисфагия (невозможность глотать), нарушения голоса, процесса говорения, дыхания. По причине компрессии нервных тканей и самих систем, расположенных в грудной клетке. При значительных размерах аневризмы или же отклонения гемодинамики.
- Болевой синдром. Расположен в проекции сердца. Напоминает стенокардические или таковые при инфаркте. Однако это ложное впечатление.
- Отеки. В основном периферические. Страдают нижние и верхние конечности. Лицо.
- Посинение дермальных слоев. Возникает при компрессии вен, сопровождается ростом давления, одышкой.
- Нарушения зрения по типу потемнения, тумана в поле видимости.
- Наконец, обнаруживаются обмороки. Частые, пациента трудно вывести из подобного состояния.
Симптомы расслоения аневризмы, многообразны, но без должной подготовки и даже с таковой, но вне инструментальной диагностики определить, что стало причиной расстройства невозможно.
В некоторых клинических случаях, особенно сложных, патологический процесс маскируется столь хорошо, что даже по окончании обследования сказать что-либо конкретное не представляется возможным.
В основе развития расслаивающей аневризмы лежат врожденные и приобретенные патологии (соотношение — 30% против 70%).
Первые представлены соединительнотканными дефектами (синдром Морфана и прочие), анатомическими изменениями по типу стеноза аортального клапана, иных явлений. Они не обязательно провоцируют именно рассматриваемое расстройство. Вариантов множество.
Вторая группа отклонений многочисленна. Если ранжировать заболевания по встречаемости, обнаружится такая картина:
- Атеросклероз и гипертония. Также симптоматическое, стабильное повышение уровня давления в кровеносном русле. В сочетании они особенно опасны.
- Ятрогенный фактор. То есть врачебное вмешательство лечебного или диагностического плана. В основном — катетеризация аорты. Реже открытые или эндоваскулярные операции.
- Васкулиты вирусного, грибкового, бактериального, аутоиммунного (неинфекционного) рода. Сопровождаются воспалением сосудистых стенок, их деструкцией, рубцеванием.
- Перенесенные травмы грудной клетки. Особенно, если была вовлечена аорта.
Эндокринные факторы встречаются, но много реже. Обычно расслаивающая аневризма манифестирует в период беременности, на ранних сроках или в 3-й триместр. Настораживающим признаком оказывается тяжелый токсикоз.
В остальных случаях, если нет возможности определиться с фактором развития отклонения, говорят об идиопатической форме расстройства.
Выявить причину необходимо. Потому как даже после успешного хирургического вмешательства, полного восстановления, при самом благоприятном исходе ни один врач не даст гарантии отсутствии рецидива в будущем. Ведь патогенный фактор никуда не девается.
Среди редко встречающихся причин называют и сторонние инфекционные заболевания. Возможна транспортировка агентов в аорту, развитие воспаления и деструкции стенок.
Генетические врожденные синдромы генерализованного плана (например, Дауна) могут проявляться тем же неочевидным на первый взгляд образом.
Есть и предрасполагающие моменты, которые увеличивают риски развития расстройства: принадлежность к мужскому полу ( представители сильной половины человечества страдают рассматриваемым дефектом втрое чаще ), возраст от 55 лет и свыше (в связи с естественными процессами старения и воздействием накопленного груза заболеваний).
Выявление патологии ложится на плечи сосудистого хирурга. В основном. К кардиологу обратиться также можно, однако, это не профильный специалист. Обследование проводится в срочном порядке, времени на раздумья нет.
Примерный список мероприятий:
- Устный опрос больного. Направлен на выявление симптомов, выстраивание понятной клинической картины. Представляет собой основу.
- Сбор анамнеза. Перенесенные заболевания, образ жизни, семейная история (некоторые расстройства, особенно сопряженные с дефектами соединительной ткани передаются по наследству и повышают риски).
- Выслушивание сердечного звука. Аускультация. В 80% случаев обнаруживается синусовый шум над участочком локализации аневризмы.
- Рентгенография грудной клетке. Морально устаревшее исследование, дает минимум информации, но в рамках диагностики запущенных форм патологического процесса может оказаться полезным.
- Эхокардиография. УЗИ сердца и окружающих структур. Используется для визуализации грудного отдела аорты.
- Ультрасонография. Основная методика диагностики. Позволяет выявить дефект любой части крупнейшей артерии.
- МРТ-ангиография. Для визуализации тканей. Использовать контраст не имеет смысла, потому как кровь сама по себе хорошо усиливает рисунок. Компьютерная методика (КТ) применяется реже, она более предпочтительна в деле оценки состояния костных тканей.
После проведения тщательного обследования нужно начинать восстановление. Времени обычно не много.
Терапия строго хирургическая. Смысла в консервативных способах нет. Они не возымеют эффекта, зато время будет безвозвратно утрачено, а значит и шансы пациента на выживание и полное восстановление снизятся.
Открытым доступом. Суть заключается в иссечении аномальной, измененной области и ее ушивании. При необходимости проводится протезирование, либо эндоваскулярное вмешательство.
Хирургическое вмешательство представляет трудности, требует высокой квалификации врача. Порой дело осложняется «неудачной» локализацией дефекта.
Обязательное условие — лечение патологии, которая стала причиной расслаивающей аневризмы. Если речь о гипертонии — показаны специализированные средства (ингибиторы АПФ, бета-блокаторы, диуретики, лекарства центрального действия, антагонисты кальция).
При врожденных или приобретенных пороках проводится еще одна операция. Параллельно, как правило, несколько вмешательство не назначается, вопрос решается на усмотрение доктора.
Атеросклероз требует приема статинов, медикаментов, для растворения бляшек и выведения избытков холестерина.
Необходимо скорректировать образ жизни:
- Отказаться от курения, спиртного, психостимуляторов (наркотики), самовольного приема любых препаратов.
- Правильное питание (меньше животных жиров и соль до 7 граммов в сутки).
- Полноценный сон (не менее 7 часов за ночь).
- Адекватная, посильная физическая активность (оптимум — плавание или же прогулки неспешным шагом на свежем воздухе).
Соблюдение всех рекомендаций специалиста позволяет добиться максимального эффекта.
Лечение аневризмы проводится оперативными методами. Прочих вариантов не существует, потому терять время, надеяться на спонтанное самовосстановление не нужно.
Зависит от этапа, локализации дефекта, общего состояния здоровья пациента, первопричины аномалии и прочих факторов.
При раннем обнаружении и возможности «удобного» доступа к пороку — благоприятный. В остальных ситуациях — спорный.
Однозначно негативный только при разрыве образования. Шансы есть всегда. Опускать руки не стоит.
Общая летальность патологического процесса составляет порядка 40%, плюс-минус несколько процентов.
Без лечения смерть наступает в перспективе недели, максимум месяца. В исключительных ситуациях — полугода. Но это, скорее, казуистика, единичные случаи.
Основное и самое угрожающее последствие — разрыв аневризмы. С массивным кровотечением, гибелью человека. Тот же эффект наблюдается при прогрессирующем расслоении аорты в области мешотчатого или диффузного образования. Исход всегда один и тот же.
В процессе развития самого заболевания возможны грозные осложнения, спровоцированные сторонними явлениями.
Например, асфиксия вследствие компрессии дыхательных структур, инсульт, инфаркт на фоне недостаточного кровообращения в указанных тканях.
Расслаивающая аневризма аорты — смешанный патологический процесс. Сопровождается аномальным изменением крупнейшей артерии, деструкцией стенок.
Заканчивается смертью без лечения всегда . Единственный шанс на восстановление — своевременно провести операцию. Прогноз в такой ситуации благоприятный.
источник
Расслаивающая аневризма аорты – внезапное образование дефекта внутренней оболочки стенки аорты с последующим проникновением потока крови в дегенеративно-измененный средний слой, образованием внутристеночной гематомы и продольным расслоением стенки аорты.
Тип I — разрыв внутренней оболочки локализуется в восходящей части аорты, а расслоение её стенок распространяется до брюшной части. Патологический процесс имеет два варианта:
а) расслоение стенки заканчивается слепым мешком в дистальных отделах аорты;
б) имеется второй – дистальный разрыв аорты (дистальная фенестрация).
Тип II — разрыв внутренней оболочки локализуется в восходящей части аорты, расслоение заканчивается слепым мешком проксимальнее плечеголовного ствола.
Тип III — разрыв внутренней оболочки локализуется в начальном отделе нисходящей части грудной аорты дистальнее устья левой подключичной артерии. Процесс расслоения имеет 4 варианта:
а) заканчивается слепым мешком выше диафрагмы;
б) заканчивается слепым мешком в дистальных отделах брюшной части аорты;
в) направлено не только дистально, но и распространяется ретроградно на дугу и восходящую часть аорты, заканчиваясь слепыми мешками;
г) распространяется на брюшную часть аорты с развитием дистальной фенестрации.
Принято считать, что основной причиной расслоения стенки аорты является артериальная гипертензия, поскольку 84% больных имеют повышенные цифры артериального давления. Однако артериальная гипертензия и гемодинамические особенности различных сегментов аорты могут привести к подобным изменениям только при дегенеративных изменениях ее средней оболочки, мышечных и эластических ее структур. Последнее может быть вызвано различными этиологическими факторами: атеросклерозом, фиброзной дисплазией, идиопатическим медионекрозом, генетическим дефектом эластических структур (болезнь Марфана), гормональными изменениями в них, характерными для последнего триместра беременности. В последние годы в связи с развитием ангиографии и методов баллонной дилатации выделяют еще одну группу расслаивающих аневризм аорты и ее ветвей — ятрогенные аневризмы.

При разнообразных процессах в аорте этиологические факторы повышения артериального давления и дегенеративных изменений средней оболочки имеют различное значение. Так, например, расслаивающая аневризма при беременности, болезни Кушинга, феохромоцитоме в основном обусловлено «кризовыми» подъемами артериального давления. Расслоение при коарктации, так же как и при атеросклерозе, обусловлено обычно и высоким артериальным давлением, и дегенеративными изменениями стенки аорты. У больных моложе 40 лет расслоение аорты чаще всего обусловлено врожденными и генетическими изменениями в стенке аорты, нежели нарушениями гемодинамики. Ятрогенные причины повреждения сосудистой стенки (при ангиографии, баллонной дилатации, канюляции аорты при проведении ИК или введении кардиоплегического раствора) зависят только от технических погрешностей и не связаны ни с уровнем давления, ни с дегенеративными изменениями стенки кровеносного сосуда.
Выделяют три основных фактора:
- расслоение артериальной стенки;
- развитие обширной внутристеночной гематомы;
- сдавление или отрыв многочисленных ветвей аорты, снабжающих кровью жизненно важные органы (миокард, головной или спинной мозг, почки), с последующей их ишемией.
Возможны несколько вариантов течения расслоения артериальной стенки:
- ложный просвет полностью заполняется тромбом и при отсутствии симптомов компрессии соседних органов может наступить «самоизлечение»;
- расслоение стенки прекращается на том или ином уровне с неизмененной стенкой, однако всегда имеется опасность расширения ложного просвета с последующим разрывом наружных стенок аорты;
- при расслоении стенки аорты может произойти вторичный — дистальный — разрыв внутренней оболочки сосуда с образованием дистальной фенестрации. Вторая фенестрация снижает «напряженность» внутристеночной гематомы и прекращает процесс более дистального расслоения. Однако это важно только в период острой стадии развития процесса. В хронической стадии фактор сохранения кровотока по ложному просвету аорты всегда создает опасность увеличения его размеров и разрыва, даже в случае устранения проксимальной фенестрации оперативным путем;
- больной может умереть либо вследствие разрыва стенки аорты и внутреннего кровотечения, либо вследствие острой окклюзии магистральных артерий, снабжающих кровью миокард, мозг, почки, органы брюшной полости.
Симптомы расслоения сосудистой стенки разнообразны и могут имитировать практически все сердечно-сосудистые, а также неврологические, урологические заболевания. Клиническая картина обусловлена локализацией первичной фенестрации аорты и протяженностью процесса расслоения. Расслоение — процесс динамический и при более или менее продолжительном наблюдении за больным в финальной стадии болезни клиническая картина может значительно отличаться от первоначальной.
Процесс может иметь три формы течения:
- острую (до 2 суток);
- подострую (до 2-4 недели);
- хроническую (месяцы и даже годы).
В анамнезе обычно отмечается артериальная гипертензия. Наиболее частым симптомом расслоения аорты является боль настолько интенсивная, что нередко вызывает коллаптоидное состояние. Падение артериального давления приостанавливает процесс расслоения аорты, что несколько снижает интенсивность болей и стабилизирует общее состояние больных. Волнообразное течение болезни вновь приводит к повышению артериального давления и продолжению расслоения стенки аорты. При этом характер болевого синдрома по своей первичной локализации и иррадиации в значительной степени меняется.
При II типе расслоения боль обычно локализуется за грудиной и имитирует острый инфаркт миокарда. Эта ситуация особенно часто наблюдается в тех случаях, когда расслоение в действительности распространяется на корень аорты и способствует компрессии коронарных артерий. Болевой синдром действительно имеет коронарный генез. При дальнейшем расслоении аорты I типа боль «перемещается» в межлопаточную область, а затем постепенно «спускается» по позвоночнику в поясничную область.
При аневризмах III типа первоначально боль локализуется в межлопаточной области. Больные сравнивают ее с кинжальным ударом в спину. Боль иррадиирует в левую руку, левую половину грудной клетки, распространяется на поясницу. При распространении процесса расслоения на брюшную часть аорты при аневризмах I и III типа боль появляется в области эпигастрия, гипогастрия или же локализуется в поясничной области. При ретроградном расслоении аневризм III типа боль может носить загрудинный инфарктоподобный характер и иррадиировать в шею, что обусловлено расслоением дуги аорты. Значительно реже расслоение аорты протекает с малоинтенсивными болями. У ряда больных расслоение аорты протекает практически асимптомно и первыми признаками болезни являются симптомы ишемии головного или спинного мозга, аортальной недостаточности, ишемии почек, органов пищеварения и нижних конечностей. Нередко первым признаком расслоения бывает развитие пульсирующего образования в животе, трактующееся как аневризма брюшной части аорты.
Расслоение ветвей дуги и нисходящей грудной и брюшной отделов аорты может сопровождаться: 1) острой, а затем хронической ишемией головного или спинного мозга; 2) острой ишемией органов пищеварения; 3) стабильной вазоренальной гипертензией или инфарктом почки; 4) острой ишемией нижних конечностей. В связи с этим больным могут ставить самые различные диагнозы — инсульт, тромбоз мезентериальных сосудов, почечная колика, тромбоэмболия бифуркации аорты; и госпитализировать их в стационары различного профиля.
При остром развитии болезни и прорыве аневризмы в полость перикарда, плевральную полость или забрюшинное пространство первыми клиническими признаками могут быть боль и типичная картина внутреннего кровотечения.
Симптомы компрессии соседних органов, характерные для истинных аневризм грудной части аорты, могут развиваться и при расслаивающих аневризмах аорты. При аневризмах II типа нередко отмечаются симптомы венозной гипертензии головы, шеи, верхних конечностей, связанные со сдавлением верхней полой вены. При аневризмах I типа с расслоением дуги аорты могут появляться симптомы, связанные с компрессией трахеи, левого бронха (одышка, стридор, частые пневмонии) и возвратного нерва (осиплость голоса, сухой кашель).
В некоторых случаях клиническая картина при расслаивающей аневризме грудного отдела аорты имеет сходство с клинической картиной инфаркта миокарда, а при расслаивании брюшного отдела аорты — с картиной почечной колики. Начало боли при расслаивании аневризмы аорты обычно острое, внезапное, тогда как при острой коронарной недостаточности боль может нарастать постепенно. Большое значение имеет локализация боли: при расслаивающей аневризме аорты боль редко иррадиирует в руки, и локализация боли может меняться с постепенным движением боли по спине, вдоль позвоночника по ходу расслоения аорты; постепенно болевые ощущения могут распространяться в нижние отделы живота и малый таз.
При истинной почечной колике обычно характерны дизурические явления и другие симптомы. Доказательством наличия расслаивающей аневризмы аорты служит и появление вслед за болью симптомов, связанных с распространением расслоения аорты в области отхождения магистрального сосуда или нескольких сосудов (асимметрия пульса на верхних и нижних конечностях, гемипарез, параплегия или инсульт, боль в поясничной области, гематурия, отек мошонки). Известны и разнообразные «периферические сосудистые маски» заболевания (по типу синдрома Такаясу), а также «пневмонические», желудочно-кишечные (по типу острого живота).
Типичны острое начало болезни, указания в анамнезе на артериальную гипертензию, имеются внешние признаки болезни Марфана. При стандартном осмотре более чем у половины больных отмечается асимметрия пульсации и уровня артериального давления на верхних и нижних конечностях. В ряде случаев пульс не определяется; отмечаются признаки острой или хронической ишемии. Чаще снижение пульса и давления отмечается на левых конечностях. При перкуссии может определяться расширение средостения вправо или влево. Аускультативно над восходящей частью аорты при I-II типе расслоения аорты выслушивается систолический шум. Почти у половины таких больных отмечаются признаки аортальной недостаточности — диастолический шум и снижение уровня диастолического артериального давления. В ряде случаев над областью сердца выслушивается шум трения перикарда. При распространении расслоения на нисходящую часть аорты систолический шум может определяться сзади в межлопаточной области и паравертебрально слева в поясничной области. При этом шум выслушивается над брюшной частью аорты и в области эпигастрия. Выявление пульсации сонных артерий и систолического шума над ними позволяет определить вовлечение в процесс ветвей дуги аорты. Важным для постановки диагноза аневризм I и III типа с распространением расслоения на брюшную часть аорты является пальпаторное определение ее пульсации, которая может быть усилена. Аорта при пальпации расширена, мягкая на ощупь, податлива за счет увеличения в основном ложного просвета. Могут определяться и большие ложные аневризмы брюшной части, обычно неотделимые от реберной дуги.
Результаты электрокардиографии служат в основном двум целям: установить или исключить острый инфаркт миокарда (данный диагноз ставится практически у 90% больных с расслоением аорты). Если имеются признаки острого инфаркта миокарда, данные ЭКГ обязательно необходимо сопоставить с данными рентгенографии органов грудной клетки, поскольку расширение тени восходящей части аорты позволяет предположить у больного расслаивающую аневризму I-II типа с вовлечением в процесс устьев коронарных артерий. Кроме того, признаки острой коронарной недостаточности определяют как тактику подготовки больного к операции при наличии расслоения аорты, так и ее характер.
Фонокардиография подтверждает данные аускультации и позволяет зафиксировать у больного развитие аортальной недостаточности. Объемная сфигмография и ультразвуковая допплерография позволяют выявить «заинтересованность» магистральных артерий конечностей, уточнить распространенность процесса, особенности кровоснабжения головного мозга, а также вовлечение в процесс, расслоение сонных и позвоночных артерий.
Большое значение в диагностике расслаивающих аневризм грудной части аорты имеет рентгенологический метод. Практически у всех больных выявляется расширение тени верхнего средостения. Расширение восходящей части аорты лучше фиксируется в левой косой проекции. В той же проекции хорошо видна и тень нисходящей части аорты. Расширение ее тени наблюдается, у 50% больных с I типом расслоения и у 100% больных с III типом расслоения. При этом отмечаются неровность контуров нисходящей части аорты и деформация ее тени. Рентгенологически может выявляться жидкость в полости перикарда и в плевральной полости, причем даже в хронической стадии процесса. Для уточнения диагноза большую роль имеет динамическое рентгенологическое исследование.
Эхокардиография позволяет достаточно четко фиксировать двойной просвет восходящей аорты, а также состояние аортального клапана и наличие перикардиального выпота при угрожающем разрыве аорты.
Высокими информативными возможностями обладает в диагностике расслаивающих аневризм и компьютерная томография с одновременным введением рентгеноконтрастного вещества. Она позволяет дифференцировать тромбоз обычной аневризмы грудной части аорты от тромбоза ложного просвета при ее расслоении.
Заключительным методом диагностики является тотальная аортография. Ее особенности заключаются в том, что при трансфеморальном доступе катетер в ряде случаев не попадает в истинный просвет аорты, в связи с чем информативность метода значительно снижается. В подобных случаях лучше использовать трансаксиллярный доступ справа. Цель ангиографического исследования — определить точное место проксимальной фенестрации, протяженность расслоения, «заинтересованность» ветвей аорты и наличие или отсутствие дистальной фенестрации. Не все ангиографические признаки расслоения аорты могут быть получены в 100% случаев. Наиболее достоверный признак — расширение и деформация тени аорты. Этот признак позволяет диагностировать проксимальный уровень расслоения и его протяженность. Частым признаком (примерно у 75% больных) является одновременное контрастирование истинного и ложного просветов аорты. Чаще удается фиксировать ложный просвет в нисходящей части аорты. Истинный просвет аорты нередко значительно сужен. В 10-15% случаев ложный просвет может быть тромбирован, причем вероятность тромбоза возрастает в дистальном направлении. Однако наличие в этом сегменте стенозирования истинного просвета свидетельствует о тромбировании ложного просвета. Истинный просвет обычно носит спиралеобразный ход в нисходящей части аорты, что характерно для расслоения. У некоторых больных при аортографии фиксируется четкая разделительная полоса — отслоенная внутренняя оболочка — между истинным и ложным просветом. Уровень проксимальной фенестрации обычно определяется наличием сброса рентгеноконтрастного вещества в резко расширенный ложный просвет. В ряде случаев этот сброс не удается фиксировать, и по контуру истинного просвета аорты выявляется лишь небольшой дефект наполнения.
Одним из признаков расслоения является отрыв ветвей дуги и брюшной части аорты от истинного просвета. Если ветви аорты контрастируются одновременно с контрастированием истинного просвета, то это свидетельствует об их нормальном отхождении. Если контрастирование запаздывает или вообще отсутствует, следует думать об их отрыве. В подобных случаях необходимо дополнить исследование контрастированием ложного просвета аорты. Во-первых, это четче позволит определить размеры ложного просвета, степень его тромбоза и, во-вторых, выявить проходимость отходящих от ложного просвета ветвей аорты. При ангиографии корня аорты удается фиксировать регургитацию контрастного вещества из аорты в левый желудочек, что свидетельствует о той или иной степени аортальной недостаточности. Это осложнение обнаруживается примерно у 50% больных с расслоением восходящей части аорты. При II типе расслоения подобная недостаточность встречается в 2 раза чаще, чем при I типе.
При естественном течении расслаивающих аневризм грудной части треть больных погибает в течение первых суток, только 10% доживает до 3 месяцев с момента возникновения заболевания. 80% больных, переживших острую и подострую стадии болезни, остаются живы в течение 1-3 лет. Все больные с развитием проксимальной фенестрации в восходящей части аорты погибают в течение первого месяца болезни.
Хирургическое лечение более эффективно у больных с расслоением аорты I-II типа, консервативное при III типе.
При консервативном ведении: основной причиной смерти больных с I-II типом расслоения является тампонада сердца, менее частая причина — окклюзия магистральных ветвей аорты. У больных с III типом расслоения основной причиной смерти является кровотечение в левую плевральную полость и почечная недостаточность. Последняя развивается не только в результате окклюзии почечных артерий из-за расслоения брюшного отдела, но и воздействия проводимой гипотензивной терапии.
В настоящее время при остром расслоении грудной части аорты наиболее рациональным является дифференцированный подход к тактике лечения в зависимости от типа расслоения и развития осложнений. Лекарственная терапия показана больным с различными типами расслоения аорты как начальный этап лечения, до момента проведения аортографии и обеспечения оперативного лечения. Срочная операция необходима при угрожающем разрыве аневризмы, прогрессирующем расслоении, выраженной аортальной недостаточности, при образовании мешковидной аневризмы, а также при неэффективности проводимой терапии, не снимающей болевого синдрома, и при «неуправляемой» гипертензии. Показанием к операции является также наличие крови в перикарде или плевральной полости.
Лекарственная терапия в острой и подострой стадиях болезни рекомендуется больным с III типом расслоения, пациентам с предполагаемым I типом расслоения, но при стабильном течении процесса, больным с высокими факторами риска (обычно старше 50 лет), а также в тех случаях, когда место фенестрации не удается выявить на аортограмме и при отсутствии контрастирования ложного канала. Следует также придерживаться консервативного метода лечения при ее эффективности у больных, у которых с момента расслоения прошло более 14 дней. Основной целью лекарственной терапии являются предотвращение прогрессирования расслоения аорты и нормализация гемодинамики и гомеостаза. Для этого проводится управляемая гипотензия. Необходимы постоянный контроль за уровнем артериального давления, диуреза, мониторирование ЭКГ. Каждые 12 часов проводится рентгенологический контроль грудной клетки с целью выявления динамики размеров аневризмы и наличия жидкости в плевральных полостях и перикарде. Как показывает опыт, риск операций, производимых в хронической стадии процесса при стабилизации гемодинамики и гомеостаза, а также вследствие укрепления наружных слоев аорты в сегменте расслоения, значительно уменьшается, чем в острой и подострой стадиях.
- к основным целям лечения относят снижение АД и сократимости миокарда;
- желаемый уровень систолического АД – 100-120 мм рт. ст. или самый низкий уровень, не вызывающий ишемии сердца, головного мозга и почек у страдающих гипертонией;
- для быстрого снижения высокого АД прибегают к внутривенной инфузии нитропруссида натрия или нитроглицерина при обязательном одновременном применении β-блокатора;
- для быстрого снижения сократимости миокарда производят внутривенное введение β-блокаторов в возрастающей дозе до достижения ЧСС 50–60 в минуту;
- обеих целей можно добиться при помощи лабетолола (10 мг внутривенно в течение 2 минут, далее 20-80 мг каждые 10-15 мин до максимальной дозы 300 мг, в качестве поддерживающей меры – инфузии 2-20 мг в минуту);
- при противопоказаниях к β-блокаторам можно использовать антагонисты кальция, замедляющие ритм сердца (верапамил, дилтиазем);
- прием короткодействующих препаратов нифедипина внутрь или под язык может привести к быстрому снижению АД даже в рефрактерных случаях, однако сопряжено с риском возникновения рефлекторной тахикардии, по-видимому, эти средства не следует назначать без предварительного введения β-блокатора;
- при вовлечении в расслоение артерий почек для снижения АД наиболее эффективным может быть внутривенное введение ингибитора ангиотензин–превращающего фермента (эналаприл 0,625 — 5 мг каждые 4 – 6 ч);
- при клинически значимой гипотонии необходимо быстрое внутривенное введение жидкости; в рефрактерных случаях проводится инфузия прессорных агентов (предпочтительнее — норадреналина; допамин применяется только в низких дозах для стимуляции мочеотделения).
Тем не менее хирургическое лечение показано больным с I-II типом расслоения сразу же после стабилизации гомеостаза в связи с непредсказуемым развитием осложнений. Помимо указанных признаков угрожающих осложнений, важным симптомом для решения вопроса о срочной операции являются симптомы острой окклюзии ветвей аорты, снабжающих кровью жизненно важные органы (мозг, почки, висцеральные органы). При угрозе разрыва аорты операция показана по витальным показаниям. Для больных с III типом расслоения операцию чаще следует производить в хронической стадии процесса, преимущественно у больных не старше 50 лет, при аневризме только грудной части аорты либо мешковидных аневризмах брюшной части аорты, сочетающихся с болевым синдромом, при синдроме хронической ишемии органов пищеварения, вазоренальной гипертензии и ишемии нижних конечностей.
При тяжелых сопутствующих заболеваниях у больных пожилого возраста следует предпочесть лекарственную терапию, если она эффективна.
Техника операций при расслаивающих аневризмах I-II типа аналогична таковой при обычных аневризмах восходящей части аорты. При наличии расслоения аорты швы накладывают так, чтобы ликвидировать ложный просвет в ее стенке. Операции направлены на устранение проксимальной фенестрации в аорте. При развитии острой аортальной недостаточности восходящую часть аорты протезируют с помощью специального «кондуита», содержащего протез клапана. Для лучшей герметизации швов дистального анастомоза можно использовать специальный клей, заливаемый между расслоенными слоями сосудистой стенки.
При расслоении I типа, симптомах ишемии мозга вследствие окклюзии ветвей дуги аорты показано одновременное протезирование восходящей части и ее дуги с имплантацией брахиоцефальных сосудов в протез или их протезирование. При симптомах, характерных для расслоения брюшной части аорты и ее ветвей, не исчезающих и даже усугубляющихся после устранения проксимальной фенестрации расслоения, вторым этапом показана операция на брюшной части и ее ветвях. Второй этап операции направлен обычно на резекцию больших ложных аневризм брюшной части, а также на реваскуляризацию почек, органов брюшной полости и нижних конечностей.
При расслаивающих аневризмах III типа устранение только проксимальной фенестрации с протезированием грудного отдела следует считать радикальной при ограниченном участке поражения, не переходящем на брюшную часть аорты. Если расслоение распространяется на брюшную часть аорты, то устранение ложного просвета при протезировании грудной части аорты приводит часто к ишемии почек вследствие редукции кровотока по ложному просвету, от которого чаще отходит левая почечная артерия. Современная тактика при подобных операциях должна заключаться в одномоментной реконструкции всей нисходящей части и ее магистральных ветвей. Метод операции при этом по доступу к аорте и условиям ее проведения практически не отличается от такового при аневризме грудной и брюшной частей аорты, но требует некоторой детализации. В грудной части межреберные артерии обычно не вовлечены в процесс расслоения, так как ложный просвет расположен по переднелатеральной стенке аорты. В брюшной части ложный просвет в 85% случаев располагается слева. Именно поэтому левая почечная артерия значительно чаще отходит от ложного просвета аорты, чем правая. Устья висцеральных артерий могут быть вовлечены в процесс расслоения, но чаще отходят от истинного просвета. Они обычно расположены близко друг к другу и поэтому могут быть имплантированы в протез на одной площадке.
Сосуд пережимают и рассекают в продольном направлении. Внутреннюю оболочку между истинным и ложным просветом иссекают на всем протяжении. Площадку с межреберными артериями вшивают в окно протеза по задней его поверхности. По описанному методу на площадке имплантируют ветви брюшной части аорты. Отдельно вшивают на площадке устье левой почечной артерии. В случаях острого расслоения в связи со слабостью стенок аорты производится устранение проксимальной фенестрации аорты.
Учитывая, что кровоснабжение спинного мозга в основном осуществляется через артерию Адамкевича, которая чаще всего расположена на уровне Х-XI грудного позвонка, можно использовать несколько видоизмененный метод сохранения кровотока по спинномозговым ветвям. Четыре-пять пар верхних межреберных артерий можно перевязать. Из площадки нижнего сегмента грудного отдела с устьями межреберных артерий на уровне VIII-XII грудных позвонков создается слепой канал, открытый в просвет аорты. Именно в этом месте накладывается дистальный анастомоз протеза с аортой. В тех случаях, когда винтообразный ход расслоения грудной аорты выглядит таким образом, что нижние межреберные и верхние поясничные артерии, а также чревный ствол и верхняя брыжеечная артерия отходят от истинного просвета аорты, радикальную коррекцию аневризмы грудной и брюшной частей аорты производят одномоментно. При этом можно раздельно протезировать грудную часть аорты с целью ликвидации ложного просвета и проксимальной фенестрации, а затем произвести резекцию аневризмы брюшной части с протезированием и реваскуляризацией почек.
источник
Расслаивающая аневризма аорты – дефект внутренней оболочки аневризматически расширенной аорты, сопровождающийся образованием гематомы, продольно расслаивающей сосудистую стенку с формированием ложного канала. Расслаивающая аневризма аорты проявляется внезапной интенсивной болью, мигрирующей по ходу расслоения, подъемом артериального давления, признаками ишемии сердца, головного и спинного мозга, почек, внутреннего кровотечения. Диагноз расслоения сосудистой стенки основан на данных ЭхоКГ, КТ и МРТ грудной/брюшной аорты, аортографии. Лечение осложненной аневризмы включает интенсивную медикаментозную терапию, резекцию поврежденного участка аорты с последующей реконструктивной пластикой.
Расслаивающая аневризма аорты – продольное расслоение стенки аорты в дистальном или проксимальном направлении на различном протяжении, обусловленное разрывом ее внутренней оболочки и проникновением крови в толщу дегенеративно-измененного среднего слоя. Расширение аорты при расслаивании ее стенки может носить умеренный характер или отсутствовать, поэтому расслаивающую аневризму аорты часто называют расслоением аорты.
Большинство аневризм локализуются в наиболее гемодинамически уязвимых зонах аорты: около 70% — в восходящем отделе в нескольких сантиметрах от аортального клапана, 10% случаев – в дуге, 20% — в нисходящем отделе аорты дистальнее устья левой подключичной артерии. Расслаивающая аневризма в кардиологии относится к угрожающим жизни состояниям с риском массивного кровотечения при разрыве аорты или острой ишемии жизненно важных органов (сердца, мозга, почек и др.) при окклюзии магистральных артерий. Обычно расслоение аневризмы аорты возникает в возрасте 60-70 лет, у мужчин в 2-3 раза чаще, чем у женщин.
Причинами патологии являются заболевания и состояния, приводящие к дегенеративным изменениям мышечных и эластичных структур средней оболочки аорты (медиа). Пожилой возраст пациентов (старше 60-70 лет), травмы грудной клетки, III триместр беременности у женщин старше 40 лет считаются факторами риска расслоения аневризмы аорты. К основным причинам относятся:
- Стабильно повышенное АД. Основной риск расслоения аорты связан с длительной артериальной гипертензией (70-90% случаев), сопровождающейся гемодинамическим напряжением и хронической травматизацией аорты.
- Наследственные дефекты соединительной ткани. Расслаивающая аневризма может развиваться как осложнение синдромов Марфана, Тернера, Элерса-Данлоса.
- Болезни сердца и сосудов. В группе риска — пациенты с аортальными пороками, коарктацией аорты, выраженным атеросклерозом аорты, системными васкулитами.
- Перенесенные кардиохирургические операции и манипуляции. В ранний и поздний послеоперационный период после хирургических вмешательств на сердце и аорте (протезирования аортального клапана, резекции аорты) существует повышенный риск расслаивания аневризм. Ятрогенные расслаивающие аневризмы связаны с техническими погрешностями при выполнении аортографии и баллонной дилатации, канюляции аорты для обеспечения искусственного кровообращения.
Первичным патогенетическим звеном в большинстве случаев является надрыв интимы с последующим образованием внутристеночной гематомы. Примерно в 10% случаев расслаивающую аневризму аорты может инициировать кровоизлияние в медиа при спонтанном разрыве капилляров, разветвляющихся в стенке аорты. Распространение интрамуральной гематомы в пределах медиа обычно сопровождается последующим разрывом интимы, но может происходить без него (в 3-13% случаев). В редких случаях расслоение аорты может наблюдаться при пенетрации атеросклеротической язвы.
Согласно классификации ДеБейки, определяют 3 типа расслоения:
- I – надрыв интимы в восходящем сегменте аорты, расслоение распространяется до грудного и брюшного отделов;
- II – место надрыва и расслоение ограничено восходящим отделом аорты,
- III – надрыв интимы в нисходящей аорте, расслоение может распространяться до дистальных отделов брюшной аорты, иногда ретроградно на дугу и восходящую часть.
Стэнфордская классификация выделяет расслаивающие аневризмы аорты типа A — с проксимальным расслоением, затрагивающим ее восходящий отдел, и типа B — с дистальным расслоением дуги и нисходящей части аорты. Тип A характеризуется более высокой частотой развития ранних осложнений и высокой догоспитальной летальностью. По течению расслаивающие аневризмы аорты могут быть острыми (от нескольких часов до 1-2 дней), подострыми (от нескольких дней до 3-4 недель) и хроническими (несколько месяцев).
Клиническая картина заболевания обусловлена наличием и протяженностью расслоения аорты, внутристеночной гематомой, сдавлением и окклюзией ветвей аорты, ишемией жизненно важных органов. Различают несколько вариантов развития расслаивающей аневризмы аорты: образование обширной непрорвавшейся гематомы; расслоение стенки и прорыв гематомы в просвет аорты; расслоение стенки и прорыв гематомы в окружающие аорту ткани; разрыв аорты без расслоения стенки.
Для расслаивающей аневризмы аорты характерно внезапное начало с имитацией симптомов различных сердечно-сосудистых, неврологических, урологических заболеваний. Расслоение аорты проявляется резким нарастанием раздирающей, нестерпимой боли с широкой областью иррадиации (за грудиной, между лопатками и по ходу позвоночника, в эпигастральной области, пояснице), мигрирующей по ходу расслоения. Отмечается повышение артериального давления с последующим спадом, асимметрия пульса на верхних и нижних конечностях, обильное потоотделение, слабость, синюшность, двигательное беспокойство. Большая часть больных с расслаивающей аневризмой аорты умирает от развития осложнений.
Неврологическими проявлениями патологии могут служить ишемическое поражение головного или спинного мозга (гемипарез, параплегия), периферическая нейропатия, нарушения сознания (обморок, кома). Расслаивающая аневризма восходящей аорты может сопровождаться ишемией миокарда, сдавлением органов средостения (появлением охриплости, дисфагии, одышки, синдрома Горнера, синдрома верхней полой вены), развитием острой аортальной регургитации, гемоперикарда, тампонады сердца. Расслоение стенок нисходящей грудной и брюшной части аорты выражается развитием тяжелой вазоренальной гипертензии и острой почечной недостаточности, острой ишемии органов пищеварения, мезентериальной ишемии, острой ишемии нижних конечностей.
При подозрении на расслаивающую аневризму аорты необходима срочная и точная оценка состояния больного. Основными методами диагностики, позволяющими визуализировать поражение аорты, являются рентгенография грудной клетки, ЭхоКГ (трансторакальная и чреспищеводная), УЗДГ, МРТ и КТ грудной/брюшной аорты, аортография.
- Рентгенография грудной клетки. Выявляет признаки спонтанного расслоения аорты: расширение аорты и верхнего средостения (в 90% случаев), деформацию тени контуров аорты или средостения, наличие плеврального выпота (чаще слева), снижение или отсутствие пульсации расширенной аорты.
- ЭхоКГ. Трансторакальная или чреспищеводная эхокардиография помогают определить состояние грудной аорты, выявить отслоившийся лоскут интимы, истинный и ложный каналы, оценить состоятельность аортального клапана, распространенность атеросклеротического поражения аорты.
- Томография. Выполнение КТ и МРТ при расслаивающей аневризме аорты требует стабильного состояния больного для транспортировки и проведения процедуры. КТ применяют для обнаружения интрамуральной гематомы, пенетрации атеросклеротических язв грудного отдела аорты. МРТ позволяет без использования внутривенного введения контрастного вещества точно определить локализацию разрыва интимы, направление расслоения по направлению кровотока в ложном канале, оценить вовлеченность основных ветвей аорты, состояние аортального клапана.
- Аортография. Является инвазивным, но высокочувствительным методом исследования расслаивающей аневризмы аорты; позволяет увидеть место начального надрыва, локализацию и протяженность расслоения, истинный и ложный просветы, наличие проксимальной и дистальной фенестрации, степень состоятельности аортального клапана и коронарных артерий, целостность ветвей аорты.
Необходимо проводить дифференциальную диагностику расслаивающей аневризмы аорты с острым инфарктом миокарда, окклюзией мезентеральных сосудов, почечной коликой, инфарктом почки, тромбоэмболией бифуркации аорты, острой аортальной недостаточностью без расслоения аорты, нерасслаивающей аневризмой грудной или брюшной аорты, инсультом, опухолью средостения.
Больных с осложненной аневризмой аорты экстренно госпитализируют в отделение кардиохирургии. Консервативная терапия показана при любых формах заболевания на начальном этапе лечения с целью остановки прогрессирования расслоения сосудистой стенки, стабилизации состояния больного. Проводится:
- Интенсивная терапия. Направлена на купирование болевого синдрома (путем введения ненаркотических и наркотических анальгетиков), выведение из шокового состояния, снижение артериального давления. Проводится мониторинг гемодинамики, сердечного ритма, диуреза, ЦВД, давления в легочной артерии. При клинически значимой гипотонии важно быстрое восстановление ОЦК за счет внутривенной инфузии растворов.
- Медикаментозное лечение. Является основным у большинства больных с неосложненными расслаивающими аневризмами типа B (с дистальным расслоением), при стабильном изолированном расслоении дуги аорты и стабильном неосложненном хроническом расслоении. При неэффективности проводимой терапии, прогрессировании расслоения и развитии осложнений, а также больным с острым проксимальным расслоением стенки аорты (типа A) сразу же после стабилизации состояния показано экстренное оперативное вмешательство.
- Оперативное лечение. При расслаивающей аневризме аорты выполняют резекцию поврежденного участка аорты с надрывом, удаление интимального лоскута, ликвидацию ложного просвета и восстановление иссеченного фрагмента аорты (иногда одномоментную реконструкцию нескольких ветвей аорты) методом протезирования или сближения концов. В большинстве случаев операция выполняется в условиях искусственного кровообращения. По показаниям осуществляют вальвулопластику или протезирование аортального клапана, реимплантацию коронарных артерий.
При отсутствии лечения расслаивающей аневризмы аорты летальность высокая, в течение первых 3 месяцев может достигать 90%. Послеоперационная выживаемость при расслоении типа A составляет 80%, типа B – 90%. Долгосрочный прогноз в целом благоприятный: десятилетняя выживаемость составляет 60%. Профилактика формирования расслаивающей аневризмы аорты заключается в контроле за течением сердечно-сосудистых заболеваний. Предупреждение расслоения аорты включает наблюдение кардиолога, мониторинг артериального давления и уровня холестерина крови, периодическое УЗДГ или УЗДС аорты.
источник
Аневризмой аорты принято называть образовавшийся в ней просвет, который превышает нормальный диаметр сосудов в два раза (и больше). Проявляется дефект в результате разрушения эластических волокон (филаментов) центральной оболочки, вследствие чего оставшаяся волокнистая ткань удлиняется, тем самым расширяя диаметр сосудов и приводя к напряжению их стенок. По мере развития заболевания и последующего увеличения размера просвета существует вероятность разрыва аневризмы аорты.
В хирургии рассматривается несколько классификаций аортной аневризмы: в зависимости от происхождения, локализации сегментов, характера клинического течения, структуры аневризматического мешка и формы.
По локализации различают следующие типы аневризмы аорты грудного отдела:
- аневризма восходящего отдела аорты;
- синуса Вальсальвы;
- области дуги;
- нисходящей части;
- брюшного и грудного отделов.
Следует отметить, что диаметр восходящей аорты в норме должен составлять около 3 см, а нисходящей – 2, 5. Брюшная аорта, в свою очередь, должна быть не более 2 см. Размеры аневризмы аорты считаются критическими, если они превышают нормальные показатели почти в 2 раза.
По локализации аневризмы брюшного отдела аорты различают:
- супрарентальные аневризмы (принадлежат к верхней части брюшной аорты с исходящими ветвями);
- инфраренальная аортная аневризма (без деления аорты на общие подвздошные артерии);
- тотальные.
В зависимости от происхождения рассматриваются:
- аневризмы приобретённые (невоспалительного, воспалительного характера, идиопатические);
- врождённые.
Классификация аневризмы по форме:
- мешотчатые – представлены в виде ограниченного выпирания стенки (не занимает и половины аортного диаметра);
- подразделяются на подвздошные, боковые, распространяющиеся и опускающиеся в тазовую область артерии;
- веретенообразная аневризма аорты – возникает в результате растяжения аортной стенки по всей окружности или части её сегмента;
По структуре мешка аневризмы различаются:
- ложная аневризма аорты, или псевдоаневризма (стенка состоит из рубцовой ткани).
- истинная (строение такой аневризмы напоминает структуру самой стенки).
В зависимости от клинического протекания рассматриваются:
- расслаивающаяся аневризма аорты;
- аневризма бессимптомная;
- осложнённая;
- типичная.
Под термином «осложнённая аневризма» подразумевается разрыв мешка, который, как правило, сопровождается обильным внутренним кровотечением и последующим образованием гематом. Не исключены в данной ситуации и тромбозы аневризмы, которые характеризуются замедлением или полным прекращением кровотока.
Одним из самых опасных явлений называют расслаивающуюся аневризму артерии. В данном случае через просвет во внутренней оболочке проходит кровь, которая проникает между слоями аортных стенок и растекается по сосудам под воздействием давления. Вследствие этого процесса происходит расслоение аневризмы аорты.
Как говорилось ранее, все аневризмы делятся на врождённые и приобретённые. Развитие первых характеризуется болезнями аортных стенок наследственного характера (фиброзная дисплазия, синдром Марфана, синдром Элэрса-Данлоса, врождённые недостатки эластина и синдром Ердхайма).
Аневризмы приобретённого характера возникают вследствие происходящих воспалительных процессов, связанных со специфическим (сифилис, туберкулёз) и неспецифическим аортитом (стрептококковая инфекция и ревматическая лихорадка), а также в результате грибковых поражений и инфекций, возникших после оперативного вмешательства.
Что касается невоспалительной аневризмы, то главными причинами её возникновения являются наличие атеросклероза, перенесённое протезирование и дефекты, образующиеся после наложения швов.
Существует вероятность и механического повреждения аорты. В данном случае возникают аневризмы травматического характера.
Не следует обходить вниманием и возраст человека, наличие артериальной гипертензии, злоупотребление алкогольными напитками, курение. В данном случае вероятность развития аневризмы сосудов также велика.
Аневризма брюшной аорты чаще всего наблюдаются у мужчин, старше 60 лет. В особенности, риск развития заболевания увеличивается при регулярном повышении артериального давления и курении.
Аневризма брюшной аорты проявляется в виде тупых, ноющих и постепенно нарастающих болей в животе. Неприятные ощущения, как правило, возникают слева от пупка и отдают в спину, крестец и поясницу. При выявлении таких симптомов следует обратиться к доктору, иначе возможен разрыв аневризмы брюшной аорты.
К косвенным симптомам относятся:
- резкая потеря в весе;
- отрыжка;
- запоры, продолжающиеся до 3-х дней;
- нарушение мочеиспускания;
- приступы почечной колики;
- двигательные нарушения в конечностях.
Также при брюшной аневризме могут возникать проблемы с походкой из-за нарушения кровообращения.
При аневризме восходящего отдела аорты пациенты жалуются на сильные боли за грудиной и в сердце. Если просвет увеличился в значительной степени, то существует вероятность сдавливания полой верхней вены, вследствие чего может возникнуть отёк на лице, руках, шее, а также мигрень.
Аневризма дуги аорты имеет несколько другие симптомы. Боль локализируется в области лопаток и за грудиной. Аневризма аорты грудного отдела напрямую связана со сдавливанием расположенных рядом органов.
- осуществляется сильное давление на пищевод, из-за чего нарушается глотательный процесс и возникает кровотечение;
- больной ощущает одышку;
- наблюдается обильное слюноотделение и брадикардия;
- сдавливание возвратного нерва характеризуется сухим кашлем и появлением осиплости в голосе.
При сдавливании кардиальной части желудка появляются боли в 12-перстной кишке, тошнота, обильная рвота, неприятные ощущения в желудке, отрыжка.
Аневризма нисходящей аорты сопровождается сильными болями в области грудной клетки, одышкой, анемией и кашлем.
Аневризма аорты сердца диагностируется с помощью нескольких методов. Один из самых используемых — рентгенография. Процедура проводится в 3 этапа. Главное при осуществлении рентгенографии – полное отображение просвета пищевода. На снимке аневризмы нисходящего отдела артерии выпячиваются в левое лёгкое.
Следует отметить, что у большинства больных выявляется незначительное смещение пищевода. У остальных же наблюдается обызвествление – локальное скопление кальция в виде солей в аневризматическом мешке.
Что касается брюшной аневризмы, то в данном случае рентгенография показывает наличие кальциноза и грыжу Шморля.
Немаловажное значение при диагностировании аневризмы имеет и УЗИ аорты сердца. Исследование позволяет выявить размер восходящего просвета, нисходящего, а также дуги аорты, брюшных капилляров. УЗИ способно показать состояние кровеносных сосудов, отходящих от аорты, а также изменения в области стенки.
КТ также способно определить размер образовавшейся аневризмы и выявить причины аневризмы брюшной артерии.
Вероятность разрыва аневризмы аорты при размерах менее 5 см минимальна. Обычно в таком случае заболевание лечится с помощью медикаментозных препаратов, которые применяются для терапии высокого артериального давления. К ним относятся бета-блокаторы. Такие препараты сокращают силу сердечных сокращений, уменьшают боль и приводят в норму давление.
Также доктор может прописать препараты, лечащие высокий уровень холестерина. Доказано, что они уменьшают риск летального исхода и приступа инсульта.
Если аневризма достигла размера, превышающего 5 см, то доктор, скорее всего, назначит операцию, так как существует вероятность её разрыва и образования тромбозов. Хирургическое вмешательство заключается в удалении аневризмы и дальнейшем протезировании участка её локализации.
Если доктором обнаружена аневризма аорты, то, скорее всего, он порекомендует кардинально поменять привычный образ жизни. Для начала следует отказаться от вредных привычек, в частности: курения и употребления спиртных напитков.
Профилактика аневризмы аорты заключается в употреблении продуктов, полезных для сердца (киви, капуста квашенная, цитрусы) и в выполнении физических упражнений, которые повысят частоту сердечных сокращений.
Симптомы аневризмы брюшной аорты
Чаще всего такая патология возникает в брюшной полости. И подвержены заболеванию в основном курящие мужчины в возрасте от 60 лет. В сложных случаях образуются множественные аневризмы брюшного отдела аорты. Симптомы в этом случае бывают более выраженными.
Что же может чувствовать пациент при выпячивании стенок сосуда Вздутие живота, запоры и расстройства пищеварения, снижение веса. При больших размерах аневризмы можно нащупать в эпигастральной области пульсирующее образование.
Когда расширение давит на окружающие нервы и ткани, могут появляться отеки, нарушение функций мочевыводящих путей и даже парез ног. Но чаще всего при аневризме брюшной аорты первым сигналом являются приступы боли.Они возникают неожиданно, часто отдают в поясницу, паховую область или ноги. Боль продолжается несколько часов и плохо поддается воздействию лекарств. При воспалении аневризмы может подняться температура. Иногда наблюдается посинение и похолодание пальцев.
Симптомы аневризмы грудной аорты
Легче всего диагностировать заболевание, если расширение сосуда локализовано в области дуги аорты. Симптомы при этом бывают более выраженными.
Чаще всего пациенты жалуются на ноющие пульсирующие боли в области груди и в спине. В зависимости от места расширения аорты боль может отдаваться в шею, плечи или верхнюю часть живота. Причем обычные обезболивающие препараты не помогают ее снять.
Наблюдается также одышка и сухой кашель, если аневризма давит на бронхи. Иногда расширение сосуда давит на нервные корешки. Тогда чувствуется боль при глотании, появляется храп и охриплость голоса.
Из-за расширения аорты и замедления тока крови при аневризме восходящего отдела аорты часто наблюдается протодиастолический шум.
При крупной аневризме расширение можно заметить даже при визуальном осмотре. Наблюдается небольшая пульсирующая опухоль в области грудины. Могут также набухать вены на шее.
Симптомы аневризмы аорты сердца
Патология артерии в этом месте может длительное время никак себя не проявлять. Больной чувствует нечастые боли в сердце, которые снимает таблетками. Другие симптомы: одышка, кашель и затрудненное дыхание также могут приниматься за проявления сердечной недостаточности. Часто заболевание диагностируется только после сильного приступа стенокардии при проведении ЭКГ.
Симптомы аневризмы аорты головного мозга
Расширения маленьких размеров никак себя не проявляют. Могут иметь место головные боли, но с подобными симптомами пациенты редко обращаются к врачу. Обнаружить заболевание можно при крупной аневризме, когда она давит на окружающие нервы и ткани. При этом больной испытывает следующие ощущения:
боли локализуются не только в голове, но и в глазных яблоках;
может наблюдаться помутнение зрения;
иногда развивается потеря чувствительности кожи лица.
Признаки расслоения или разрыва аневризмы
Во многих случаях заболевание диагностируется только при появлении осложнений. В случае больших веретенообразных расширений случается расслоение аневризмы. Такое чаще бывает в брюшном отделе аорты. Маленькие мешотчатые аневризмы при увеличении давления крови могут разорваться. Какие же симптомы наблюдаются при таких осложнениях?
Первый признак – это резкая боль. Она разливается постепенно от одного места по всей голове или по брюшной полости. При аневризме грудного отдела боль часто принимают за проявления инфаркта.
У пациента резко снижается давление. Наблюдаются признаки шокового состояния: человек бледнеет, теряет ориентацию, не реагирует на вопросы, начинает задыхаться.
Разрыв аневризмы может случиться у больного в любой момент. И при отсутствии своевременной медицинской помощи это состояние часто заканчивается смертью пациента. Потому любое ухудшение самочувствия и тревожащие симптомы не должны оставаться без внимания.
Как выявить аневризму аорты, если в ряде случаев она развивается бессимптомно и обнаруживается случайно при каком-либо обследовании или при вскрытии, но не является при этом причиной смерти? Некоторые случаи имеют специфические признаки аневризмы аорты и приводят к всевозможным осложнениям, угрожающим жизни человека. Данное заболевание чаще всего наблюдается у пожилых людей. Это вызвано возрастными патологиями сосудистых стенок, наличием гипертонии или нарушением метаболизма.
Существует два вида аневризмы, отличающиеся расположением в организме человека:
- Аневризма грудной аорты – находится в грудном отделе;
- Аневризма брюшной аорты – находится в брюшной полости.
Эти аневризмы различают по форме, параметрам и имеющимся осложнениям. Признаки аневризмы аорты определяют течение болезни и методику хирургического вмешательства. Осложнение в виде внутреннего кровотечения в 2-х случаях из 5-ти приводит к смертельному исходу.
Диагностика расслаивающей аневризмы аорты довольно трудна из-за нескольких причин:
- Признаки аневризмы аорты не отслеживаются;
- Симптоматика соответствует другим заболеваниям (например, кашель и дискомфорт в грудном отделе наблюдается при легочных заболеваниях); Патология редко встречается во врачебной практике.
При наличии признаков заболевания требуется проконсультироваться у терапевта или кардиолога. Они проведут первичный осмотр, по результатам которого назначаются обследования. После проведения исследований диагноз аневризма аорты часто подтверждается.
Как диагностировать аневризму аорты?
Диагностика расслаивающей аневризмы аорты выполняется с использованием определенных инструментальных способов исследования:
- Физикальный осмотр служит для сбора первоначальных данных (жалоб) без использования сложных способов обследования. Диагностика аневризмы аорты заключается во внешнем осмотре, перкуссии (простукивание), пальпации (прощупывание), аускультации (прослушивание стетоскопом) и измерении давления. После обнаружения характерных признаков назначается дальнейшая диагностика расслаивающей аневризмы аорты;
- Рентгенография показывает внутренние органы груди и живота. На снимке хорошо видно выпячивание дуги аорты или ее увеличение. Для выявления параметров аневризмы в сосуд вводится контрастное вещество. Из-за опасности и травматичности такая диагностика расслаивающей аневризмы аорты назначается по особым показаниям;
- Электрокардиография служит для определения активности сердечной мышцы. ЭКГ аневризмы аорты поможет отличить это заболевание от ишемической болезни сердца. При атеросклерозе, служащем причиной формирования аневризмы, страдают коронарные сосуды, что может вызвать инфаркт. Как выявить аневризму аорты? На кардиограмме можно отследить специфические признаки аневризмы аорты, соответствующие этой патологии сердечно-сосудистой системы;
- Магнитно-резонансная и компьютерная томография дают возможность определить все требуемые параметры аневризмы – ее расположение, размеры, форму и толщину стенок сосуда. Патогномоничный КТ-признак расслаивающей аневризмы аорты показывает утолщение стенки и резкое расширение просвета сосуда. На основании этих данных определяется возможное лечение;
- Ультразвуковое исследование – УЗИ аневризмы брюшной аорты является одним из распространенных методов диагностики. Оно помогает определить скорость кровотока и имеющиеся завихрения, расслаивающие стенки сосуда;
- Лабораторные анализы включают общий и биохимический анализ крови, а также мочи. Как диагностировать аневризму аорты по анализам? В них выявляются следующие признаки аневризмы аорты: Снижение или увеличение количества лейкоцитов, характерное для острой или хронической форме инфекционных болезней, которые предшествуют образованию аневризмы аорты. Также наблюдается повышение количества несегментированных нейтрофилов. Усиление свертываемости крови проявляется в виде увеличения уровня тромбоцитов, изменения факторов свертывания и указывает на вероятное формирование тромбов в полости аневризмы. Высокий уровень холестерина показывает наличие атеросклеротических бляшек в сосуде. В анализе мочи может находиться небольшое количество крови.
Перечисленные признаки аневризмы аорты не являются характерными симптомами данного заболевания и обнаруживаются не у всех пациентов.
При тщательно проведенных диагностических мероприятиях и выставлении диагноза «аневризма аорты» есть несколько вариантов развития событий. Одним из вариантов может быть динамическое наблюдение у сосудистого хирурга, другим – непосредственно лечение аневризмы аорты.
Динамическое наблюдение и рентгенологическое исследование показано лишь в том случае, когда заболевание носит бессимптомный и непрогрессирующий характер, аневризма небольших размеров (до 1-2 см). Как правило, такой диагноз выставляется в результате прохождения медицинской комиссии или медосмотра на работу. Такой подход возможен лишь при условии постоянного наблюдения и проводимой профилактике возможных осложнений (антигипертензивная и антикоагулянтная терапия). Медикаментозное лечение аневризмы аорты не применяется ввиду отсутствия эффективных специфических препаратов.
Хоть и имеются некоторые высказывания об эффективности сибирских трав, различных укропных настоях и прочем в лечении аневризм, лечение народными средствами по прежнему остаётся абсолютно неэффективным и недоказанным, и может применяться либо в процессе послеоперационной реабилитации, либо как нетрадиционный метод неспецифической профилактики. К таким процедурам
В остальных случаях показано только хирургическое вмешательство.
Противопоказаниями к операции являются:
- Острые нарушения коронарного кровообращения – наличие в анамнезе инфарктов, которые отражаются на ЭКГ в течение последних трёх месяцев;
- Острые нарушения мозгового кровообращения с появлением неврологических симптомов – инсультные и постинсультные состояния;
- Наличие дыхательной недостаточности или активного туберкулёза,
- Наличие почечной недостаточности, причём как скрытой, так и имеющейся.
- Сознательный отказ человека и надежды вылечиться без операции.
Хирургическое лечение довольно разнообразно и напрямую зависит от вида аневризмы, её локализации, возможностей кардиологического стационара или центра и квалификации сосудистого хирурга. При том, что методик довольно много (о них написано ниже), каждый пациент с аневризмой перед операцией получает предоперационную подготовку. Она заключается в следующем: примерно за 20-24 часа до операции проводят специфическую антибиотикотерапию, чувствительную к стафилококкам и кишечным палочкам. Также перед операцией пациенту следует воздержаться от продуктов и стараться ничего не кушать за 10-12 часов до операции.
В зависимости от локализации выделяется:
- аневризма непосредственно дуги аорты (выходящих из полости сердца отдел), торакоабдоминальные аневризмы аорты,
- аневризма восходящего (от которой отходят венечные артерии) отдела аорты,
- аневризма аорты брюшной полости. Операция аневризмы аорты, а точнее методика проведения, напрямую зависят от вышеизложенной классификации.
Хирургическое лечение больных с аневризмой грудной аорты и восходящего отдела подразделяется на:
- Радикальные вмешательства – в случае с ними применяется краевая резекция и резекция аневризматической полости с замещением её протезом из синтетических материалов.
- Паллиативные – обхватывание грудного отдела аорты протезом. Такая операция выполняется только в тех случаях, как нет возможности выполнить радикальную операцию и при этом имеется риск разрыва аневризмы.
Следует отметить, что экстренные операции выполняются в том случае, если необходимо лечение расслаивающей аневризмы аорты, а срочные – при осложнении аневризмы меленой, усилением болевого синдрома и появлением кровохарканья.
Краевая радикальная резекция проводится при мешотчатых (мешкообразных) аневризмах и при условии, что она занимает на более трети радиуса аорты. Суть такой операции заключается в резекции и удалении мешка аневризмы и ушивание стенки аорты швами в два этажа после временного прекращения локального кровотока.
Тангенциальная же резекция не предусматривает остановки кровотока по аорте – в остальном же техника операции та же.
Радикальная резекция с эндопротезированием выполняется в том случае, если аневризма веретенообразная и занимает более трети или половины окружности аорты.
Техника её в принципе не отличается от краевой резекции за исключением того момента, что на место резецированной аневризмы устанавливается эндопротез – после имплантации протеза включается кровоток и если проходимость адекватная, то протез подшивается к стенке самой аневризмы.
Операция аневризмы восходящего отдела аорты проводится либо одномоментно, либо раздельно при условии недостаточности аортального клапана. При одномоментной операции к одному из концов эндопротеза подшивается биомеханический аортальный клапан. В случаях, когда аортальной недостаточности нет и поражается только восходящая аорта, применяется специально разработанный протез со ригидными (статическими) каркасами, так называемый комбинированный протез. Суть такого метода заключается в том, что после разреза в аорте такой эксплант проводится к непораженным краям аорты и фиксируется снаружи специфическими тесьмами. Затем над имплантированным эндопротезом стенка аорты сшивается наглухо. Преимущество её в том, что такая методика позволяет сократить время отсутствия кровотока по магистральным сосудам на 25-30 минут.
Хирургическое лечение аневризмы брюшной аорты применяется при аневризматическом расширении аорты более чем в два раза или при диаметре свыше 4 см. Лечение показано пациентам всех возрастов и при любых локализациях аневризм.
Предоперационная подготовка, помимо основных этапов, включает обязательную коррекцию сопутствующих патологий, которые могут осложнить хирургическое вмешательство (атеросклероз, артериальная гипертензия, нестабильная стенокардия и другие). Инфраренальные аневризмы оперируются с срединного лапаротомного доступа, при супраренальных и тотальных применяется левосторонняя торакофренолюмботомическая лапаротомия по девятому межреберью. Операция может проводиться по нескольким методикам:
- Аневризма резецируется и удаляется мешок, а затем либо производят протезирование аорты, либо шунтирование.
- Аневризма резецируется, но мешок не удаляется, а на его место устанавливается протез либо выполняется шунтирование.
- Эндопротезирование аневризмы брюшной аорты: устанавливается эндопротез на каркасах (может сочетаться как с резекцией аневризмы, так и без).
- Стентирование аневризмы аорты применяется при повышенном риске операции и риске послеоперационных осложнений. Суть такой операции заключается в установке под местной (чаще) или общей анестезией открытого стенда, который подходя к аневризматическому мешку раскрывается и тем самым выключает его из кровотока.
После операции аневризмы брюшной аорты пациентам показана реабилитация в зависимости от «злокачественности» процесса, возникших в ходе диагностики и лечения осложнениях, объёма оперативного вмешательства и общего состояния пациента. В основном реабилитация заключается в правильном питании, отказе от вредных привычек, здоровом образе жизни и умеренных физических нагрузках.
Кроме самых частых локализаций аневризм, выделяют ещё одну форму: аневризма аорты сердца. Лечение при такой локализации показано как правило хирургическое в случаях аневризматического расширения свыше 6 см, невозможности консервативной терапии и активном прогрессировании процесса.
В случаях, когда имеется наряду с аневризмой аорты любой локализации недостаточность митрального клапана, проводится пластика МК. При аневризмах аорты с таким фоновым заболеванием митральный клапан под общим наркозом заменяется на искусственный имплант. Такие операции проводятся с использованием аппарата искусственного кровообращения с выключением работы сердечной мышцы.
Медикаментозно болезнь не лечат, но есть профилактика и реабилитация после операции. Какие-то витамины, препараты принимаются. Написать об этом. Сделать отсылки к лечению через операцию.
При расслоении аорты и разрыве аневризмы необходимо неотложное хирургическое вмешательство. На ранней стадии заболевания, если оно протекает без опасных осложнений, эффективным станет профилактика и лечение аневризмы брюшной аорты народными средствами.
Нормализовать самочувствие человека и укрепить кровеносные сосуды поможет народное лечение аневризмы аорты. Настои из трав являются очень эффективными и тонизирующими средствами.
- Боярышник — наиболее доступное и действенное средство. Еще с древних времен человечеству были известны потрясающие свойства этого растения. Плоды и листья боярышника содержат множество важных витаминов, а также способны выводить из организма плохие вещества (соли, тяжелые металлы и прочее). Наиболее эффективен боярышник при нарушениях сердечной деятельности. Отвары и настои помогут улучшить кровообращение, нормализовать давление. Для приготовления простого лечебного настоя необходимо измельченные сухие ягоды боярышника (4ст.л.) залить кипятком(3 стакана) и дать хорошенько настояться.
- Настой калины — обладает противовоспалительными свойствами, борется с одышкой, а также полезен при спазмах сосудов и гипертонии. Плоды этого растения содержат огромное количество витамина С, который необходим организму, особенно, во время заболевания. Поэтому при таком нарушении, как аневризма брюшной аорты, лечение народными средствами обязательно должно включать в себя этот чудодейственный настой. Конечно же, калина не является панацеей, но при комплексном лечении она принесет только пользу. Для приготовления настоя сухие ягоды заливаются кипятком и настаиваются 3, 5 часа.
- Чистотел — хорошо помогает при борьбе с самой распространенной причиной развития аневризмы — атеросклерозом. Листья, стебли и цветы данного растения высушивают, а затем настаивают на кипятке. Рекомендуется ежедневно выпивать 50 грамм настоя.
- Настой укропа является не менее полезным. Укроп способствует понижению давления, устраняет головные боли и благотворно влияет на работу сердца. Для настоя можно использовать и траву, и семена. 1 ст.л. укропа заливается кипятком (около 200 мл) и настаивается час. Лечение аневризмы аорты народными средствами надо совмещать со здоровым образом жизни и сбалансированным рационом. Следует избегать физических, а также психологических нагрузок.
Перед тем как начать лечение перечисленными способами надо получить консультацию врача.
источник