Одним из опасных для жизни сосудистых осложнений, связанных с расслоением стенки основного артериального ствола организма, является расслаивающая аневризма аорты. Симптомы острой аортальной патологии яркие и сильные, но далеко не всегда можно успеть оказать эффективную помощь. Прогностически очень важно вовремя обнаружить эту проблему, потому что риск разрыва сосудистой стенки сильно увеличивается, а шансы на выживание резко снижаются при позднем выявлении острого расслоения. Оптимальный вариант лечения – экстренное хирургическое вмешательство, выполняемое на грудном или брюшном отделе аорты. В некоторых случаях возможна временная консервативная тактика: после стабилизации состояния врач выполнит плановую операцию.
По сути, расслоение является локальным и частичным разрывом стенки аорты. Кровь под давлением поступает во вновь образованный межстеночный промежуток, создавая дополнительный параллельный канал кровотока, а истонченная и надорванная сосудистая стенка может в любой момент разорваться и привести к массивному кровотечению. Эта крайне неприятная и опасная ситуация возникает на фоне следующих причин:
- наследственные и врожденные дегенеративные изменения, проявляющиеся слабостью и снижением эластичности слоев аорты;
- возникновение кистозных полостей в межстеночном пространстве из-за воспаления и некроза;
- атеросклеротическое поражение сосудистой стенки аорты;
- высокое артериальное давление без постоянной коррекции;
- серьезные и длительные гормональные изменения, оказывающие влияние на сосуды;
- операции на аорте в прошлом.
Вне зависимости от причины, расслоение может произойти в любом отделе основного сосудистого ствола. Однако более опасно, если расслаивающая аневризма аорты возникает в грудной части: при остром расслоении неблагоприятный исход бывает у половины пациентов. При расслоении брюшного отдела с полным разрывом стенки аорты шанс выжить значительно выше.
С точки зрения опасности для жизни частичный разрыв аорты разделяют на следующие периоды:
- острый, продолжающийся 48 часов с момента расслоения;
- подострый, когда расслаивание сосудистой стенки происходит в течение 2-4 недель;
- хронический, при котором проблема с аортой продолжается месяцами.
К сожалению, именно в острый период большинству больных людей (45%) помочь уже невозможно. Поэтому крайне важно начать лечение аневризмы задолго до появления риска расслаивания аортальной сосудистой стенки.
В зависимости от типичной локализации расслоения в грудном и брюшном отделах аорты выделяют следующие варианты:
- 1 тип (в 2 см от аортального кольца);
- 2 тип (сразу после отхождения от аорты левой подключичной артерии).
Расслоение в грудной части может распространяться вверх по восходящей дуге или вниз до брюшного отдела, создавая мешковидные аневризматические расширения сосудистой стенки, что значительно ухудшает течение болезни и создает условия для внезапного массивного кровотечения. Каждый тип разделяется еще на несколько вариантов в зависимости от распространения патологического процесса и наличия типичных симптомов.
Расслаивающая аневризма аорты проявляется множеством симптомов, которые невозможно не заметить. При возникновении острой симптоматики надо незамедлительно вызывать экстренную помощь с проведением лечения в отделении сердечно-сосудистой хирургии. Даже если в результате обследования окажется, что это не расслоение аневризмы, а инфаркт миокарда, то быстрое начало лечения будет отличным шансом для сохранения здоровья и жизни.
| Симптомы | 1 тип | 2 тип | |||
|---|---|---|---|---|---|
| А | Б | В | А | Б | |
| Острая загрудинная боль, отдающая в руки и шею | + | + | + | — | — |
| Сильная инфарктоподобная межлопаточная боль | — | — | — | + | + |
| Продолжение болевых ощущений по ходу позвоночника | — | + | + | + | + |
| Наличие исходной артериальной гипертензии | + | + | + | + | + |
| Внезапный страх и двигательное беспокойство | + | + | + | + | + |
| Односторонний парез, симптоматика инсульта | — | + | + | — | — |
| Двухстороннее нарушение двигательных функций | — | + | + | + | + |
| Боль в животе, тошнота, рвота и ощущение пульсирующего образования внутри | — | — | + | — | + |
| Нарушение кровотока в нижних конечностях | — | — | + | — | + |
| Ассиметричное несовпадение пульса и давления на руках | — | + | + | — | — |
| Скопление крови в сердечной сумке (гемоперикард) | + | + | + | — | — |
| Скопление крови в легких (гемоторакс) | — | — | — | + | + |
| Нарушение в мочевыводящей системе (уремия) | — | — | + | — | + |
| Проявления аортальной недостаточности | + | + | + | — | — |
| Резкое расширение восходящей аорты на рентгеновском снимке | + | + | + | — | — |
| Расширение и двойной контур нисходящей части | — | + | + | + | + |
Кроме оценки жалоб и клинических симптомов, следует в экстренном порядке выполнить следующие виды исследований:
- ЭКГ для исключения инфаркта миокарда;
- ультразвуковое сканирование с допплерометрией;
- рентгенологические снимки.
Если ситуация позволяет, то оптимально выполнить аортографию с контрастом. С помощью этой методики можно с высокой точностью обнаружить место расслоения и выбрать правильную тактику лечения.
В остром периоде единственный оптимальный вариант терапии – экстренная операция. Обязательным условием для проведения хирургического вмешательства является наличие аппарата искусственного кровообращения. В зависимости от локализации и выраженности частичного разрыва стенки аорты врачебная хирургическая бригада может выполнить следующие виды операций:
- резекция части аорты с ушиванием стенки;
- удаление участка аорты с протезированием;
- шунтирование.
Показаниями для оперативного лечения являются следующие состояния:
- скопление крови в сердечной сумке или в области легких, что становится причиной нарушений работы сердца;
- проявления ухудшения со стороны расслаивающейся части аорты с реальным риском разрыва аневризмы;
- проявления аортальной недостаточности, которые создают угрозу жизни;
- формирование мешотчатой аневризмы больших размеров;
- острый тромбоз любых сосудистых ветвей или тромбоэмболия крупных сосудов;
- невозможность снизить артериальное давление и неэффективность консервативного лечения.
Нельзя делать экстренную операцию в следующих случаях:
- тяжелая сердечная недостаточность;
- острая печеночная и почечная недостаточность;
- общее выраженное ослабление организма на фоне возраста и сопутствующих болезней.
В каждом конкретном случае врачу приходится выбирать оптимальный вариант лечения, учитывая риск для жизни пациента со стороны хирургического вмешательства и расслоения аневризмы.
При отсутствии реального риска для жизни или при наличии противопоказаний для операции врач выберет консервативную тактику лечения. С помощью лекарственных средств можно перевести больного человека в подострый или хронический период, чтобы впоследствии выполнить операцию в плановом порядке. Все лечебные мероприятия должны проводиться в условиях реанимационного отделения с постоянным мониторным контролем. К основным консервативным методам лечения относятся:
- снижение артериального давления;
- уменьшение риска тромбообразования и тромбоэмболии;
- эффективное обезболивание;
- восстановление кровотока в жизненно важных органах;
- обеспечение нормальной работы мочевыделительной системы.
Даже если обошлось без операции, наблюдение за пациентом с проблемным состоянием аорты должно продолжаться длительное время. Необходимо постоянно следить за артериальным давлением и пульсом, регулярно проходить обследование (ЭКГ, УЗИ) и использовать назначенные врачом лекарственные средства.
Для профилактики ухудшения состояния и предотвращения новых эпизодов расслоения аорты надо соблюдать следующие советы врача:
- не курить;
- заниматься лечебной физкультурой;
- отказаться от высококалорийной пищи, чтобы не создавать условий для ожирения;
- использовать лекарственные препараты и средства народной медицины для борьбы с атеросклерозом.
Острое состояние, связанное с расслаиванием и риском полного разрыва стенки аорты, очень часто заканчивается печально. Желательно не допустить этого: если своевременно проводить профилактическое обследование, то можно на ранних этапах обнаружить наличие аневризмы. Важными негативными условиями болезни являются артериальная гипертензия и атеросклероз: в борьбе с этими заболеваниями надо строго и последовательно следовать рекомендациям врача. При внезапных болях в области сердца одним из вариантов патологии, кроме инфаркта миокарда, может стать расслаивание аневризмы. В этом случае только экстренная медицинская помощь способна спасти жизнь человеку.
источник
- Асимметричный пульс
- Беспокойность
- Боль в животе
- Боль в спине
- Боль в шее
- Боль за грудиной
- Колебания артериального давления
- Нехватка воздуха
- Обморок
- Пониженное артериальное давление
- Распространение боли в другие области
- Сердечная недостаточность
- Сухой кашель
Расслаивающая аневризма аорты представляет собой повреждение внутренней оболочки увеличенной аорты, которое сопровождается появлением гематом и ложного отверстия. Это заболевание характеризуется продольным разделением стенок аорты различной протяжённости. В медицине эту патологию часто называют более сокращённым вариантом – «расслоение аорты».
Зачастую расслоиться аорта может в наиболее гемодинамически слабых местах, к которым относится область восходящей аорты, дуги аорты и нисходящая зона. В кардиологии аневризма входит в группу тяжёлых патологий, которые могут доставить значительное неудобство и угрожать жизни человека. При несвоевременном обращении к доктору у пациента могут начаться кровотечения от разрыва аорты, острая ишемия.
Как правило, развивается недуг у пожилых людей, которым уже за 60 лет. Докторами патология чаще диагностируется у мужчин, нежели у женщин. Чем больше у человека размер аневризмы, тем прогрессивнее она увеличивается и возрастают шансы на её разрыв. Соответственно риск разрыва повышается от размера аневризмы, который может быть в несколько раз больше нормы диаметра просвета аорты.
Расслоению аневризмы способствуют различные причины. Главным фактором, приводящим к развитию недуга, является повреждение стенок атеросклерозом. При этой патологии в аорте человека начинают образовываться специфические бляшки, которые и могут послужить провоцирующим фактором. Эти новообразования состоят из холестерина, кальция и фиброзной ткани. С прогрессированием атеросклероза количество бляшек увеличивается, что приводит к уменьшению просвета в сосуде. Как результат, стенки теряют свою эластичность и становятся более слабыми. Также клиницисты выделяют и иные факторы, приводящие к расслаивающей аневризме аорты:
- лишний вес;
- наследственность;
- повышенные показатели артериального давления;
- употребление никотина.
Патология может развиваться под влиянием иных различных заболеваний. Высокие шансы на появление аневризмы могут быть у людей с такими болезнями:
Довольно редко недуг диагностируется по причине механического повреждения.
Классификация недуга заключается в определении типов болезни по особенностям течения и по локализации болезни. По первому критерию доктора выделили довольно условную систематизацию, которая разделяется на такие формы:
- хроническая – может протекать месяцами;
- подострая – процесс длится около 4 недель;
- острая – смертельный исход наступает через пару часов после обострения.
По месторасположению болезни классификация недуга состоит из 3 типов:
- 1 тип – расслоение происходит в зоне восходящей аорты, и плавно переходит на грудную и брюшную область;
- 2 тип – повреждение локализуется исключительно в восходящем отделе;
- 3 тип – из нисходящей зоны поражение переходит на район брюшного отдела аорты.
В развитии клинической картины патологии доктора выделяют два этапа формирования. При расслаивающей аневризме аорты на начальной стадии недуг проявляется в трёх вышеупомянутых формах заболевания – острая, подострая, хроническая.
При остром приступе расслоения стенок больного одолевают такие симптомы:
- болевой синдром за грудной клеткой, в спине или животе;
- боли могут иррадиировать в шею и руки;
- усиленная внезапная боль, с затихающим эффектом, которая также быстро снова обостряется;
- в первый час у больного повышаются показатели кровяного давления, а потом сильно уменьшаются;
- болевые приступы могут проявляться в мигрирующем, волнообразном, постоянном характере;
- беспокойство;
- развивается аортальная недостаточность;
- прогрессирует сердечная недостаточность;
Расслаивающаяся аневризма аорты – такой недуг, при котором болевой синдром быстро утихает, однако может провоцировать появление рефлекторного уменьшения кровяного давления и обмороки. Через время больного начинают одолевать сильные боли жгучего характера в грудине, на руках, шее, лопатках. В моменты обострения у пациента проявляются и иные симптомы: сухой кашель, ощущение недостатка воздуха, снижение показателей кровяного давления, коллапс.
Определить развитие недуга аорты с расслоением стенок можно только при инструментальном обследовании. Для точного определения причины развития патологии больному назначается прохождение исследования такими методиками;
Благодаря обследованию при помощи ЭКГ доктор может исключить ишемию миокарда, которая также провоцирует болезненные ощущения в грудной клетке. Рентгенография помогает выявить резкие изменения в структуре сосуда – увеличение просвета и верхнего средостения, изменение контуров, присутствие плеврального выпота, уменьшение пульса в расширенной части.
Больному назначается постоянное контролирование артериального давления, диуреза и наблюдение изменений ЭКГ. Для определения динамики прогрессирования аневризмы и присутствия жидкости в перикарде и плевральных полостях, больному проводится рентгенография.
Томографию важно проводить для выявления интрамуральной гематомы, пенетрации атеросклеротических язв грудной аорты.
В диагностике недуга также важно провести дифференциальное обследование и отличить расслаивающуюся аневризму от таких недугов:
Если у больного была диагностирована аневризма брюшной или грудной аорты, то ему назначается терапия в зависимости от типа расслоения и наличия последствий.
Медикаментозная терапия используется в лечении различных форм аневризм. Лекарства являются начальным этапом устранения симптомов и причин появления недуга. Затем пациенту назначается аортография и операция.
Лечение медикаментами основывается на таких целях:
- профилактика развития дальнейшего расслоения аорты;
- нормализация гемодинамики и гомеостаза;
- уменьшение показателей артериального давления.
Медики назначают лечение патологии препаратами из таких групп – бета-адреноблокаторы, антагонисты кальция, ингибиторы АПФ, нитроглицерин.
Если же консервативное лечение оказалось малоэффективным, то больному назначается оперативное вмешательство. Оно основывается на том, чтобы сделать резекцию поражённого участка аорты, устранить ложный просвет и восстановить повреждённые части аорты. Для достижения этих целей доктора используют протезирование или удаляют зону с дефектом, а концы здоровой аорты сшивают.
Экстренное оказание оперативной помощи нужно только тем пациентам, у которых есть угроза разрыва аорты — при сильной сосудистой недостаточности, прогрессивном расслоении, при мешковидной аневризме, при малоэффективной терапии консервативными способами. Также оказывается срочная хирургическая помощь, если у больного произошло кровоизлияние в перикард или плевральную полость.
Зачастую такие операции проводятся с использованием искусственного кровообращения. После проведения хирургической помощи, у больного наступает этап реабилитации в стационаре.
Осложнения могут развиваться, если расслаивающаяся аневризма аорты развивается слишком быстро или пациент слишком поздно обратился за медицинской помощью. К наиболее частым последствиям недуга относятся такие патологии – инфаркт миокарда, инсульт, нередко – разрыв аневризмы и летальный исход.
Для людей с подобным диагнозом исход может быть неблагоприятным. Немалая часть пациентов умирает во время операции или в период восстановления. Доктора установили, что при экстренной терапии острой аневризмы на операционном столе летальный исход наступает в 25% случаев, а при терапии хронической формы болезни в 17%.
Расслаивающая аневризма аорты – это тяжёлая форма заболевания, которую важно распознать в начале развития. Чтобы уменьшить шансы на появление недуга доктора советуют периодически проверять показатели артериального давления. Если у пациента обнаружен высокий уровень липидов в крови, то в профилактических целях ему назначается диетотерапия и гиполипидемические препараты.
Ещё медики советуют всем людям заниматься спортом, следить за своим питанием и придерживаться здорового способа жизни.
источник
Из этой статьи вы узнаете: что такое аневризма брюшной аорты, и чем она опасна. Причины, как проявляется и диагностируется эта болезнь, насколько возможно ее вылечить, и что для этого нужно.
Автор статьи: Нивеличук Тарас , заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
При аневризме брюшной аорты происходит избыточное увеличение диаметра и расширение просвета самого крупного сосуда организма (аорты), расположенное в его брюшном отделе. Стенка измененной брюшной аорты, из которой исходят артерии, приносящие кровь к внутренним органам, истончается и становится ослабленной. Результат таких изменений – угроза спонтанного разрыва с сильным кровотечением, нарушение кровоснабжения органов брюшной полости .Эта патология хоть и относительно редкостная (болеет не более 1% населения), но очень опасная (более 90% больных с аортальной аневризмой умирают от ее осложнений).
Коварность болезни в бессимптомном течении – годами аневризма брюшной аорты никак себя не проявляет и обнаруживается случайно в ходе обследований по поводу различных заболеваний. Только 30% больных обращаются к врачам по поводу ранних незначительных жалоб, обусловленных этой патологией (боли, пульсирующая опухоль в животе). Более 40% пациентов в экстренном порядке госпитализируются в больницу в тяжелом, угрожающем жизни состоянии в связи с внезапным грозным осложнением аневризмы аорты – разрывом или расслоением.
Лечением болезни занимаются сосудистые хирурги и кардиохирурги. Единственный вариант успешной терапии – операция по замещению измененного участка аорты искусственным протезом. Но даже она либо лишь на время (месяцы, годы, десятилетия), либо частично избавляет больного от проблемы в связи с высоким риском послеоперационных осложнений и необходимостью пожизненного приема препаратов.
Аорта – это то первый сосуд, в который сердце выбрасывает кровь. Она тянется в виде крупного трубчатого образования диаметром от 1,5–2 см до 2,5–3 см через грудную клетку, исходя из аортально-сердечного соединения, и всю брюшную полость до уровня сочленения позвоночника с тазом. Это самый крупный и значимый сосуд организма.
Анатомически важно разделять аорту на два отдела: грудной и брюшной. Первый расположен в грудной клетке выше уровня диафрагмы (мышечной полоски, которая осуществляет дыхание и разделяет брюшную и грудную полости). Брюшной отдел расположен ниже диафрагмы. Из него отходят артерии, которые кровоснабжают желудок, тонкую и толстую кишку, печень, селезенку, поджелудочную железу, почки. Заканчивается брюшная аорта после раздвоения на правую и левую общие подвздошные артерии, приносящие кровь к нижним конечностям и органам таза.
Аневризмой брюшной аорты называют такое патологическое изменение этого сосуда:
- Внешне выглядит, как расширение, выпячивание, увеличение общего диаметра и внутреннего просвета участка аорты по сравнению с вышележащими и нижележащими отделами.
- Расположено ниже диафрагмы (в любом сегменте от диафрагмы до уровня разделения) по ходу брюшной полости – в брюшном отделе.
- Характеризуется истончением, ослаблением стенок сосуда в области выпячивания.
Все эти патологические изменения несут в себе большую опасность в связи с:
- очень высоким артериальным давлением в аорте, которое создается в момент изгнания крови из сердца;
- неспособностью слабой стенки противостоять кровяному давлению;
- разрушением аорты в области аневризмы;
- угрозой расслоения или разрыва аневризмы, которые сопровождаются сильнейшим внутренним кровотечением;
- нарушением кровоснабжения внутренних органов в связи с закупоркой артерий, расположенных в зоне расширения.
Между специалистами ведутся дискуссии по поводу критериев для постановки диагноза аневризмы брюшной аорты. Если раньше считалось, что только расширение более 3 см – это достоверный симптом болезни, то последние исследования показали относительную достоверность этой информации. Это связано с тем, что учитываться должны множество дополнительных факторов:
- пол – у мужчин брюшная аорта в среднем на 0,5 см шире по диаметру, чем у женщин;
- возраст – с возрастом происходит закономерное расширение брюшного отдела аорты (в среднем на 20%) в связи с ослаблением ее стенки и повышенным артериальным давлением;
- участок брюшной аорты – самые нижние отделы в норме на 0,3–0,5 см меньше по диаметру, чем верхние.
Поэтому расширение аорты в брюшном отделе более 3 см – правильный, но не единственный признак болезни. Это связано с тем, что ни при каких обстоятельствах здоровая аорта не должна иметь большего диаметра. В связи с вариабельностью величины нормального диаметра аорты специалисты относят к аневризмам даже расширения менее 3 см, если имеется:
- увеличение диаметра брюшного отдела ниже уровня отхождения почечных артерий более чем на 50% по сравнению с отделом выше этих сосудов;
- любое расширение веретенообразной формы, на 0,5 см превышающее диаметр нормальной аорты;
- очаговое ограниченное расширение в виде мешкообразного выпячивания любого размера и протяженности.
По локализации аневризмы брюшной аорты важно разделять на два вида:
- Расположенные выше уровня отхождения почечных артерий – они очень опасны, поскольку затрагивают все крупные артерии, кровоснабжающие внутренние органы. Поэтому их тяжело оперировать.
- Расположенные ниже почечных артерий – менее опасны, так как затрагивают только аорту, что облегчает выполнение операции.
По виду и форме брюшные аневризмы бывают:
- Очаговыми (ограниченными, мешковидными) – имеют вид ограниченного выпячивания всех стенок, или одной из них (участка протяженностью в несколько сантиметров), который отчетливо отделяется от вышележащих и нижележащих отделов нормального диаметра.
- Диффузными (тотальными, распространенными, веретенообразными) – протяженность выпячивания занимает всю или большую часть брюшной аорты в виде общего расширения без четких границ – вся аорта равномерно расширена.
Специалисты выделяют группу малых аневризм аорты – любые расширения диаметром до 5 см. Целесообразность в этом связана с тем, что чаще их рекомендуют наблюдать, а не оперировать. Если происходит стремительное увеличение размеров более 0,5 см за 6 месяцев, это говорит об угрозе разрыва. Такие аневризмы требуют оперативного лечения, несмотря на небольшие размеры. По статистике они разрываются одинаково часто по сравнению большими аневризмами, но количество послеоперационных осложнений и неудач значительно ниже.
Существует четыре основные причины развития аневризм брюшной аорты:
- атеросклероз;
- генетические и врожденные факторы;
- воспалительные процессы в аорте;
- травмы и повреждения.
Атеросклероз – главная причина 80–85% аневризм. Холестериновые бляшки как в самой аорте, так и нижележащих отделах – артериях нижних конечностей разрушают сосудистую стенку, снижают ее прочность, способствуют образованию тромбов, повышают давление крови в аорте. На этом фоне формируется ее расширение или выпячивание. Замечено, при атеросклерозе преимущественно возникают веретенообразные аневризмы, склонные к постепенному расслоению.
Доказана наследственная связь брюшных аортальных аневризм среди мужчин между родственниками первой лини (родители-дети). Если у отца имеется это заболевание, вероятность его возникновения у сына составляет около 50%. Виной тому дефекты генетического материала, строения генов и аномалии (мутации) хромосом. В определенный момент они нарушают работу ферментных систем, ответственных за выработку веществ, которые являются основой для прочности стенки аорты.
Врожденные особенности строения сосудов в виде аномальных сужений, расширений, ангиодисплазий (нарушения ветвления, структуры стенки) также могут стать причиной формирования аневризмы. Такое случается при синдроме Марфана и артериально-аортальной фиброзно-мышечной дисплазии.
В зависимости от причин аневризма брюшной аорты может быть на невоспалительной (атеросклеротические, генетические, травматические) и воспалительной. Причина и механизм формирования второй – вялотекущий хронический воспалительный процесс.
Он может протекать как непосредственно в стенке аорты, так и в окружающей жировой клетчатке. В первом случае аневризма возникает из-за разрушения сосудистой стенки воспалением, замещения нормальных тканей слабыми рубцовыми. Во втором – аорта вторично вовлекается в воспаление, растягивается в разные стороны и расширяется в результате образования плотных спаек между нею и окружающими тканями.
Воспалительный процесс возможен при:
- Аорто-артериите – аутоиммунном процессе, поломке иммунитета, при которой иммунные клетки уничтожают стенку аорты, воспринимая ее ткани за чужеродные.
- Сифилисе и туберкулезе. Такие аневризмы называют специфическими инфекционными. Они возникают при длительном существовании этих болезней (годами, десятилетиями).
- Любых инфекциях (кишечных, герпетических, цитомегаловирусных, хламидийных). Такое бывает очень редко (не более 1–2%) при индивидуальной повышенной чувствительность к конкретному возбудителю а также при иммунодефицитах.
Непосредственное травматическое повреждение стенки брюшной аорты возможно при:
- закрытых травмах и ранениях живота (огнестрельные, ножевые), затрагивающих аорту;
- выполнении открытых операций на органах забрюшинного пространства;
- эндоваскулярных (внутрипросветных) вмешательствах и манипуляциях на аорте.
Все эти факторы ослабляют стенку сосуда, что в дальнейшем может стать причиной аневризматического расширения в поврежденной зоне.
Факторы, которые сами по себе не способны вызвать аневризму, но усугубляют ее течение – это факторы риска:
- мужской пол;
- возраст от 50 до 75 лет;
- выраженная артериальная гипертензия (повышение давления);
- курение и злоупотребление алкоголем;
- ожирение и сахарный диабет.
В таблице приведены типичные симптомы и возможные варианты течения аневризмы брюшной аорты:
| Вариант течения аневризмы | Как протекает и чем проявляется болезнь |
|---|---|
| Бессимптомный (безболевой) | Болезнь ничем не проявляет себя до возникновения опасных осложнений или случайного обнаружения (25–30% больных) |
| Болевой неосложненный и осложненный | Боль в животе |
| Наличие пульсирующей опухоли в животе | |
| Перепады артериального давления | |
| Симптомы нарушения кровоснабжения органов и нижних конечностей |
При болевом неосложненном течении симптомы есть, но они неспецифичны только для аневризмы и не нарушают общего состояния (25–30%).
При болевом осложненном течении симптомы резко нарушают общее состояние, свидетельствуют о разрыве аневризмы, угрожают жизни больного (40–50%).

Боль различного характера и степени выраженности отмечают около 50–60% больных аневризмой аорты в брюшной полости. Она чаще сопровождает как осложненные, так и неосложненные формы, обусловленные атеросклерозом, и может быть:
- по локализации – в животе в области пупка, немного слева от него.
- по характеру – ноющей, пульсирующей, жгучей, колющей.
- по выраженности – от слабой еле ощутимой до сильной, острой, невыносимой.
- по времени – хронической периодической, связанной с нагрузкой или повышением давления, постоянной, внезапно возникшей.
- по иррадиации (куда отдает) – в поясницу, верхние отделы живота и грудную клетку, в межлопаточную область, паховые складки и бедра.
Около 20–30% больных с большими брюшными аортальными аневризмами (более 5 см) самостоятельно обнаруживают у себя в животе опухолевидное плотное образование. Его характерные особенности:
- расположено в животе на уровне пупка слева, немного выше или ниже него;
- пульсирует, имеет нечеткие границы;
- фиксировано в одном положении и не смещается пальцами в стороны;
- умеренно болит при надавливании;
- при выслушивании фонендоскопом над опухолью определяется шум дующего характера, синхронный с пульсацией и сердцебиением.
Более 80% больных с аневризмой – гипертоники. На протяжении многих лет у них отмечается постоянное повышение давления, стойкое к медикаментозному лечению. Формирование аневризмы само по себе приводит к артериальной гипертензии. Оба эти нарушения взаимоусиливают друг друга (порочный круг). Если у пациента с брюшной аневризмой давление начинает спонтанно снижаться ниже привычных или нормальных цифр (менее 100/60 мм рт.ст.), это может говорить об угрозе разрыва или расслоении аорты.

В 35–40% аневризма брюшной аорты скрывается под маской других болезней. Это связано с нарушением кровообращения по исходящим из нее артериям, которые кровоснабжают внутренние органы и нижние конечности. Существуют четыре варианта проявления болезни:
- абдоминальный – боли в области желудка, рвота, тошнота, запоры или поносы. симулируют симптомы язвенной болезни, стеноза желудка, энтероколита.
- урологический – боли в пояснице и боковых отделах живота, частое мочеиспускание, наличие крови в моче. симулируют клинику почечной колики, пиелонефрита, мочекаменной болезни.
- ишиорадикулярный (позвоночный) – боль в позвоночнике, пояснице, по ходу межреберий, отдает в ногу, ягодицу. симулирует клинику радикулита, межпозвоночных грыж.
- ишемия нижних конечностей – боли в голенях и стопах при ходьбе и в покое, бледность и похолодание кожи ног, отсутствие пульсации на уровне стоп. симулирует атеросклеротический процесс в нижних конечностях.
Все эти формы болезни выделены потому, что именно по поводу дополнительных, а не основных симптомов аневризмы аорты больные часто обращаются к врачам разных специальностей (невропатологам, гастроэнтерологам, терапевтам, урологам, общим хирургам) и безуспешно лечат несуществующую патологию. В то время как истинное заболевание остается нераспознанным.
На основании жалоб и общего осмотра аневризму аорты можно лишь заподозрить. Достоверно определить ее помогают:
- УЗИ (обычное исследование брюшной полости включая аорту, и специальное с доплеровским или дуплексным ангиосканированием). Метод простой, хороший, подходит для наблюдения за больными. Но он не дает исчерпывающей информации о состоянии аорты, которая важна для принятия решения об оперативном лечении.
- Томография. Информативна как компьютерная, так и магнитно-резонансная томография брюшной полости и забрюшинного пространства. Более информативный метод, но сложнее по сравнению с УЗИ.
- Аорто-ангиография. Введенный через бедренную артерию катетер нагнетает в аорту контрастное вещество. Под рентгеновским экраном осматривается внутренняя структура измененного сосуда. Метод является главным в решении тактических вопросов по поводу аневризмы.
Достоверно диагностированная аневризма брюшной аорты – серьезный повод для консультации и пожизненного наблюдения у сосудистого хирурга или кардиохирурга. Единственный радикальный метод лечения – это операция. Но даже она не всегда может быть выполнена (лишь в 50–60%). Это связано с:
- большой травматичностью и технической сложностью вмешательства;
- высокой степенью операционного риска, частотой послеоперационных осложнений и смертности;
- преимущественно старшей возрастной группой больных и наличием тяжелых сопутствующих заболевания (сердца, мозга, внутренних органов);
- практически 95–99% летальностью больных с разорвавшимися аневризмами;
- высокой стоимостью операции.
Главное в лечении – выбрать правильную тактику и не навредить своими действиями. Общие советы по этому поводу такие:
- Малые аневризмы (до 5 см), которые по данным УЗИ или других методов исследования не увеличиваются, или увеличение не превышает 0,3 см за 6 месяцев можно не оперировать. Проводится постоянное наблюдение.
- Большие (6–10 см и более) и аневризмы брюшной аорты, увеличивающиеся со скоростью 0,5 см за 6 месяцев желательно оперировать как можно быстрее. Высокий риск разрыва.
- Аневризматические расширения, расположенные выше почечных артерий лучше не оперировать без существенных показаний (быстрое увеличение аневризмы у молодых и людей до 55–65 лет без сопутствующей патологии).
- Людей в возрасте старше 70–75 лет, особенно при наличии тяжелых сопутствующих заболеваний оперировать очень опасно при любых аневризмах. Более целесообразна консервативно-наблюдательная тактика.
Классическая методика предполагает разрез живота, иссечение аневризмы, замещение образовавшегося дефекта искусственным протезом. При невозможности выполнения такого объема вмешательства выполняют:
- укрепление аорты протезом извне в области аневризмы без ее иссечения;
- укрепление протезом внутренней поверхности аорты со стороны ее просвета. такая эндоваскулярная (внутрисосудистая) операция менее травматичная и имеет больше показаний.
При наличии прооперированной или неоперированной аневризмы аорты в брюшной полости:
- исключите тяжелый физический труд и стрессы;
- спите не менее 8 часов в сутки, побольше отдыхайте;
- контролируйте артериальное давление, не допускайте его повышения;
- исключите из рациона соль, животные жиры, ограничьте жидкость;
- принимайте препараты против атеросклероза (аторис) и для разжижения крови (варфарин, плестазол, клопидогрель);
- посещайте специалиста, проводите УЗИ каждые 3 месяца.
Разрыв любой аневризмы (как малой, так и большой), несмотря на проведенную операцию, обрекает больного на смерть (до 3-х месяцев доживает не более 3%). После плановых операций по поводу небольших неразорвавшихся расширений (до 5 см) выживает около 75%, а при объемных и аневризмах, расположенных выше почечных артерий не более 45%. Около 30% малых аневризм не увеличиваются в размерах и не требуют оперативного лечения при соблюдении лечебных рекомендаций.
источник
В настоящее время ускоренный ритм жизни, нехватка времени, постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что человек не уделяет должного внимания своему здоровью, даже если его что – то беспокоит. Однако, следует помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, при развитии осложнений могут привести к плачевному исходу. Особенно это касается аневризмы брюшного отдела аорты.
Аорта является самым крупным и важным сосудом в организме человека. Эта артерия разносит кровь от сердца по другим органам и располагается вдоль позвоночника в грудной и брюшной полостях. Диаметр ее в брюшной полости составляет от 15 до 32 мм, и именно в этом отделе чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание, выбухание стенки сосуда, вызванное ее атеросклеротическим, воспалительным или травматическим повреждением.
Выделяют следующие виды аневризм брюшной аорты:
- по локализации поражения: супраренальная, инфраренальная (над и под местом отделения от аорты почечных артерий, соответственно), тотальная (на всем протяжении).
- по диаметру : малая (3 – 5 см в диаметре), средняя (5 – 7 см), большая (более 7 см), гигантская (в разы превышающая нормальный диаметр сосуда).
- по характеру: не осложненная и осложненная (разрыв, расслаивание, образование тромбов на стенке аорты).
- по форме : мешотчатая и веретенообразная. Различия их в том, что выпячивание мешотчатой формы захватывает менее половины диаметра, если представить аорту в поперечном сечении, а веретенообразная аневризма – это выбухание стенки практически по всему диаметру.
- по строению стенки выпячивания : истинная, ложная и расслаивающая. Истинная аневризма образована всеми оболочками сосудистой стенки (внутренней, средней и наружной), а ложная представлена рубцовой тканью, замещающей нормальную стенку аорты в этом участке. Расслаивающая аневризма представляет собой расхождение оболочек стенки сосуда и затекание крови между ними.
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы в том, что истонченная в месте выпячивания стенка может не выдержать давления крови и разорваться, что приведет к летальному исходу. Смертность при этом осложнении высока и составляет 75%.
Причины формирования аневризмы:
- Атеросклероз является самой частой причиной аневризмы. В 73 – 90% выпячивание стенки брюшной аорты вызвано отложением атеросклеротических бляшек с повреждением внутренней выстилки сосуда.
- Воспалительные поражения аорты при туберкулезе, сифилисе, микоплазмозе, неспецифическом аортоартериите, бактериальном эндокардите, ревматизме.
- Генетические нарушения , обуславливающие слабость сосудистой стенки (соединительнотканная дисплазия, синдром Марфана).
- Травматические повреждения сосудистой стенки могут возникнуть после закрытых травм живота, груди или позвоночника.
- Постоперационные ложные аневризмы из анастомозов крайне редко могут сформироваться после операций на аорте.
- Грибковые (микотические) поражения аорты у лиц с иммунодефицитом (ВИЧ — инфекция, наркомания) или вследствие попадания грибка — возбудителя в кровь (сепсис).
- мужской пол — мужчина страдают чаще женщин, хотя и у женщин аневризмы тоже встречаются.
- возраст более 50 – 60 лет — по мере старения организма нарушается эластичность сосудов, что обуславливает подверженность стенки аорты к действию повреждающих факторов.
- отягощенная наследственность – наличие у близких родственников аневризмы, дисплазия соединительной ткани, имеющая генетическую предрасположенность.
- курение негативно влияет на сердечно — сосудистую систему в целом, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов, влияют на уровень артериального давления, повышая риск развития гипертонии.
- злоупотребление алкоголем также оказывает токсическое действие на сосуды.
- сахарный диабет — глюкоза, которая не может усваиваться клетками из крови, повреждает внутреннюю оболочку сосудов и аорты, способствуя отложению
- избыточный вес
- артериальная гипертензия (см. препараты для снижения давления).
- повышенный уровень холестерина
Не осложненная аневризма малых размеров может никак себя не проявлять клинически в течение нескольких лет, и выявляется случайно при прохождении обследования по поводу других заболеваний. Образование более значимых размеров проявляется следующими признаками:
- самый частый симптом аневризмы – тупые боли в животе тянущего, распирающего характера
- дискомфорт и чувство тяжести в левой околопупочной области
- ощущение пульсации в животе
- нарушения пищеварения – тошнота, отрыжка, неустойчивый стул, отсутствие аппетита
- боли в пояснице, онемение и похолодание нижних конечностей
Если пациент замечает у себя эти признаки, следует обратиться к врачу для прохождения обследования, так как они могут оказаться симптомами аневризмы брюшной аорты.
При отсутствии симптомов, диагноз может быть установлен случайно, например, при проведении УЗИ по поводу заболеваний желудка, кишечника, почек.
При наличии клинических признаков аневризмы, врач, заподозривший данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней брюшной стенки в положении лежа на спине, при аускультации брюшной полости выслушивается систолический шум в проекции аневризмы, при пальпации живота прощупывается объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшного отдела аорты – позволяет визуализировать выпячивание в стенке аорты, определить локализацию и протяженность аневризмы, оценить скорость и характер кровотока в данном участке, выявить атеросклеротическое поражение стенки и наличие пристеночных тромбов.
- КТ ил МРТ брюшной полости могут быть назначены для уточнения локализации образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза по результатам предыдущего обследования. Заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентген снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативна, если в стенках аневризмы отложены соли кальция и произошло их обезыствление. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Лекарственных препаратов, способных устранить аневризму, не существует. Но пациент все равно должен принимать препараты, назначенные врачом, для профилактики повышения артериального давления, могущего спровоцировать разрыв аневризмы, и для предупреждения дальнейшего повреждения сосудистой стенки. Назначаются такие группы лекарственных средств:
- кардиотропные препараты — престариум, рекардиум, верапамил, нолипрел и пр.
- антикоагулянты и антиагреганты (средства, препятствующие образованию тромбов в кровяном русле) – кардиомагнил, тромбоАсс, аспикор, варфарин, клопидогрель. Должны быть назначены с осторожностью, так как при разрыве аневризмы способствуют дальнейшему кровотечению.
- липидснижающие средства (аторвастатин, розувастатин и др., см. статины — вред или польза) нормализуют уровень холестерина в крови, препятствуя отложению его на стенках сосудов (
- антибиотики и противогрибковые средства при воспалительных процессах в аорте.
- противовоспалительные препараты (НПВС-диклофенак, кортикостероиды -преднизолон) при ревматическом поражении сердца и аорты.
- лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и др.
Эффективное лечение заболевания осуществляется только хирургическим путем. Операция может быть проведена в плановом или экстренном порядке.
Показанием для планового хирургического вмешательства является неосложненная аневризма размером более 5 см. Экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с подключением аппарата искусственного кровообращения. Осуществляется разрез передней брюшной стенки с доступом к брюшной аорте. После этого хирург накладывает зажимы сверху и снизу выпячивания, иссекает стенки аневризмы и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо приживается в организме и не требует замены на протяжении всей жизни человека. Иногда применяется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Операция длится около 2 – 4 часов.
После ушивания операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением до 5 – 7 суток. После этого еще две – три недели или дольше, в зависимости от течения постоперационного периода, пребывает в профильном отделении, и выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике по месту жительства.
- острый инфаркт миокарда
- острый инсульт (не ранее, чем через 6 недель после его возникновения)
- хроническая сердечная недостаточность на поздних стадиях
- тяжелая недостаточность функции печени и почек
- острые инфекционные заболевания
- декомпенсация сопутствующих заболеваний (сахарный диабет, бронхиальная астма и др)
- острая хирургическая патология (панкреатит, аппендицит, холецистит и др).
В связи с тем, что при подготовке к плановому вмешательству пациент и врач располагают временем, в отличие от осложненной аневризмы, пациент может быть тщательно обследован с учетом возможных противопоказаний и оценки компенсаторных возможностей организма.
Противопоказаний для экстренной операции нет, так как операционный риск в разы меньше, чем смертность от осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть взят на операционный стол.
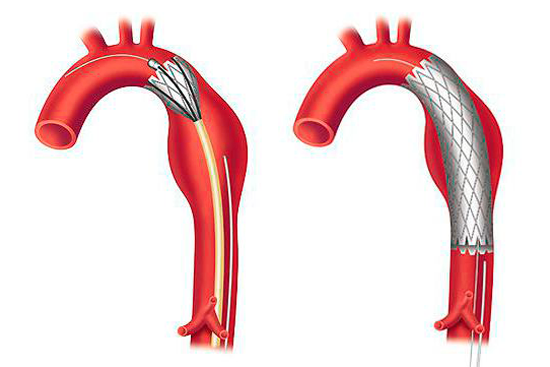
В 90 – х годах прошлого века аргентинским ученым было опробовано устройство для протезирования аорты, названное графт – стентом. Это протез аорты, представляющий собой ствол и две ножки, подводимый катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляющийся в стенках аорты специальными крючками.
- Операция является эндоваскулярной, проводится без разреза передней брюшной стенки под местным или общим наркозом. Длительность 1 – 3 часа.
- Достоинства эндопротезирования аорты – малая травматичность, в сравнении с открытой операцией, и более быстрое восстановление организма.
- Недостатки – в связи с тем, что сама аневризма не иссекается, а протез вставляется как бы внутрь выпячивания, аневризма продолжает существовать. Постепенно выпячивание стенки аорты распространяется выше места прикрепления стента, что приводит к развитию новых путей кровотока, формированию тромбов, расслаиванию стенки сосуда, и, как следствие, повышает риск развития осложнений. Часто эти процессы требуют проведения обычной операции, поэтому, несмотря на хорошие результаты в раннем периоде после эндопротезирования, оно проводится реже, чем открытая операция.
Массовое распространение эндопротезирования ограничено немалыми затратами клиники на закупку графт – стентов (стоимость одного протеза за рубежом составляет порядка 500 тысяч рублей, стоимость самой операции 20 – 40 тысяч рублей), тем более что стент должен быть изготовлен индивидуально для конкретного пациента. В России данная операция относится к высокотехнологичным видам помощи, и в некоторых клиниках проводится по квотам Минздрава РФ. Открытые операции, тем более в экстренном порядке, проводятся бесплатно.
- Смертность после операции в плановом порядке 0 – 0, 34% в год в отдаленном периоде.
- Летальность после прооперированного разрыва аневризмы в первые два месяца — 90%.
- Операционная летальность сильно различается:
- при плановых операциях составляет 7 – 10%;
- при операциях по поводу разрыва аневризмы – 40 – 50%;
- при эндопротезировании – 1%.
Приведенная статистика и опыт хирургов показывают, что операция в плановом порядке намного предпочтительнее для пациента, так как промедление при наличии показаний к операции чревато угрозой для жизни. Но и при тщательной подготовке пациента и оценке операционных рисков, не исключается развитие осложнений после операции. Они развиваются редко, и составляют менее 4%.
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактикой осложнений служит тщательный подбор протеза, усиленное наблюдение за пациентом в постоперационном периоде, прием антибиотиков, назначение гепарина по стандартной хирургической схеме.
- инфекция протеза (0.3 – 6%)
- протезно – кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений – назначение антибиотков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты в момент операции, чтобы не повредить близлежащие нервы.
Данное заболевание чревато развитием жизнеугрожающих осложнений, таких, как расслоение, разрыв или тромбоз аорты.
Обусловлена постепенным истончением стенок аорты и проникновением крови в стенку сосуда, расслаивающей ее оболочки. Такая гематома распространяется все дальше, пока стенка не лопнет под воздействием кровяного давления и не произойдет разрыв аорты.
- симптомы: резкие боли в животе или спине, резкая слабость, бледность, снижение артериального давления, холодный профузный пот, потеря сознания, коллапс, шок и смерть. Иногда пациента могут даже не успеть довезти до больницы.
- диагностика : экстренное УЗИ брюшной полости, по показаниям – КТ или МРТ.
- лечение : экстренная операция.
Происходит прорыв крови из аорты в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны таковым при расслаивающей аневризме аорты. Шоковое состояние и летальный исход обусловлены массивной кровопотерей и нарушениями работы сердца.
Редко развивается полная закупорка тромботическими массами всего просвета, в основном происходит формирование пристеночных тромбов, которые с током крови могут перенестись в менее крупные артерии и вызвать перекрытие их просвета (почечные, подвздошные артерии, артерии нижних конечностей).
- признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- диагностика: УЗИ и дуплексное сканирование
- лечение: антикоагулянтная терапия, хирургическое извлечение тромба.
До операции. Если аневризма малых размеров (до 5 см), и не планируется плановая операция, врачи занимают выжидательную тактику и наблюдают за пациентом. Пациент должен раз в полгода посещать врача для обследования, если рост аневризмы быстрый (более чем на 0.5 см в полгода), ему будет назначена операция.
После операции пациент посещает врача ежемесячно на первом году, затем раз в полгода на втором году и далее раз в год.
И до, и после операции, пациент должен принимать назначенные врачом лекарства. Рекомендуется соблюдать следующие несложные мероприятия по ведению здорового образа жизни для профилактики роста аневризмы и осложнений:
- Правильное питание и снижение избыточного веса . Исключается жирная, жареная, острая, соленая пища. Ограничиваются животные жиры, кондитерские изделия. Рекомендуются свежие овощи и фрукты, злаковые, кисломолочные изделия, нежирные сорта птицы, мяса и рыбы, соки, компоты, морсы. Прием пищи 4 – 6 раз в день, небольшими порциями. Продукты лучше готовить в паровом, отварном, протертом виде.
- Снижение уровня холестерина – прием статинов по назначению врача, ограничение поступления холестерина с пищей.
- Контроль за уровнем артериального давления – исключение психоэмоциональных стрессов, тяжелого физического труда, регулярный прием лекарств, нормализующих давление, ограничение поваренной соли в пище.
- Полный отказ от курения и алкоголя . Доказано, что курение провоцирует рост аневризмы, а алкоголь повышает давление, что может спровоцировать сосудистую катастрофу.
- Исключение значительных физических нагрузок (в раннем послеоперационном периоде полный постельный режим с постепенным восстановлением двигательной активности). Занятия спортом противопоказаны. Допустима ходьба пешком на незначительные расстояния.
- Коррекция сопутствующих заболеваний — сахарный диабет, заболевания сердца, печени, почек и др.
Прогноз без лечения неблагоприятный, так как естественное течение заболевания приводит к осложнениям и летальному исходу.
- Смертность с малыми размерами аневризмы (до 4 – 5 см) менее 5% в год, а с размерами 5 – 9 см и более – 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года высока и составляет 50 – 60%.
- Прогноз после разрыва аорты крайне неблагоприятный, так как 100% пациентов без лечения погибают сразу, и 90% — в первые два месяца после операции.
- Прогноз после планового лечения благоприятный, 5-летняя выживаемость после операции высока 65-70%.
источник
Расслаивающая аневризма брюшной аорты – огромная угроза для человеческой жизни. Летальным исходом оканчиваются практически все случаи вследствие разрыва ослабленной стенки сосуда и обширного внутреннего кровотечения. В редких случаях осложнением патологии могут стать инсульт либо сердечная недостаточность. Лечение болезни проводится исключительно в условиях стационара.
Расслаивающая аневризма брюшного отдела аорты характеризуется истончением стенки пораженного сосуда. Как предполагает название болезни, артерия начинает расслаиваться, образуя ложный канал для тока крови. Человек при этом испытывает сильную боль с иррадиацией по ходу расположения сосуда. У больного резко возрастает давление, появляются симптомы ишемии. Лечение патологии назначается после комплексной диагностики. Терапия предполагает активное медикаментозное лечение, направленное на подавление симптомов, и хирургическое вмешательства для резекции и пластики пораженного отдела артерии.
Расслаивающаяся аневризма аорты брюшной полости характеризуется отхождением внутреннего слоя стенки сосуда от основной его толщи. В образованную полость попадает кровь. В отличие от обычной формы аневризмы, расширение аорты может отсутствовать вовсе или быть незначительным (до 3 см в диаметре).
Расслоение артерии представляет угрозу для жизни человека, так как стенка сосуда в истонченном месте может в любой момент разорваться, вызвав обширное внутреннее кровотечение. Более 90% всех случаев разрыва оканчиваются летальным исходом в течение первых суток. Еще 8% на протяжении последующих 3-5 дней.
Патологии больше подвержены мужчины старше 60 лет, однако при наследственной предрасположенности аневризма может развиться в более раннем возрасте.
Расслаивающаяся аневризма брюшного отдела аорты, как правило, не развивается самостоятельно. Она возникает вследствие расслоения аорты грудного отдела, которое постепенно перетекает на область брюшины. Главной причиной патологии считается хроническая артериальная гипертония. Нередко причиной расслоения аорты становится и атеросклероз. Предпосылкой к появлению патологии могут послужить патологические деформации сосудов вследствие болезней:
- терминальная форма сифилиса;
- врожденные сердечные аномалии;
- наследственные дегенеративные процессы: синдромы Марфана, Тернера, Элерса-Данлоса;
- патологии аортальных структур (васкулит, почечный поликистоз и прочие).
В группу риска также попадают курильщики, беременные женщины, люди старше 60 лет.
Причиной расслаивающей аневризмы брюшной аорты могут стать пережитые операции на артериях (протезирование, удаление пораженного участка орты и прочие). Болезнь развивается, когда в процессе оперативного вмешательства была подорвана интима (средний слой стенки аорты), в результате чего образовалась внутренняя гематома в толще сосуда.
Крайне редко причиной расслаивающейся аневризмы брюшной аорты становится пенетрация (распространение за пределы первичного очага) атеросклеротической язвы.
Расслоение аорты бывает 3-х типов.
- Надрыв среднего слоя сосуда в восходящем его отделе, когда поражение затрагивает грудную и брюшную часть аорты.
- Локализация расслоения затрагивает только восходящую область артерии.
- Поражение нисходящего отдела вплоть до дистальной части брюшной артерии.
По типу расслоения выделяют:
- проксимальную форму аневризмы (восходящий отдел);
- дистальную форму аневризмы (нисходящий отдел).
Первый тип более прогрессивен. Обычно больные с проксимальным типом расслаивающей аневризмы брюшной аорты больше подвержены развитию осложнений и разрыву сосуда, что часто сопровождается летальным исходом еще до момента госпитализации.
По характеру протекания различают аневризмы:
- острые, когда развитие патологии занимает всего несколько часов, но не более 2-х суток;
- подострые, если аневризма развилась в течение месяца;
- хронические, когда патология достигла пика развития за несколько месяцев.
На первой стадии у больного возникают интенсивные спонтанные боли в животе, отдающие в поясничный отдел. Нередко состояние сопровождается тошнотой и рвотными позывами. Возможно развитие сердечной недостаточности и обморок.
Варианты развития расслаивающей аневризмы брюшной аорты могут быть разными:
- формирование большой гематомы без ее разрыва;
- расслоение аорты и разрыв гематомного образования во внутреннюю полость сосуда;
- расслоение артерии и разрыв гематомы с попаданием ее содержимого в окружающую аорту полость.
У пациентов с расслаивающей аневризмой брюшной аорты симптомы часто напоминают признаки сердечных и урологических заболеваний. Как правило, у больного:
- повышено давление;
- несовпадение такта сердцебиения при прощупывании пульса на руках и ногах;
- повышенная потливость;
- упадок сил;
- одышка;
- посинение кожи;
- почечная недостаточность;
- непроизвольные мышечные спазмы.
При расслаивающей аневризме брюшного отдела аорты симптомы могут носить неврологический характер:
- ишемия – недостаточное кровоснабжение органов;
- периферическая нейропатия, как следствие поражения нервных окончаний;
- нарушение сознания – больной может упасть в обморок либо впасть в кому.
В острый период течения болезни состояние пациентов стабильно плохое. Гипертензия приобретает хронический характер, поэтому понизить давление не всегда удается даже сильнодействующими препаратами. Нередко такое состояние оканчивается летальным исходом (более 70% всех случаев).
Больные, пережившие кризисное обострение приобретают хроническую форму расслаивающей аневризмы брюшной аорты. Симптомы ее постепенно стихают, после чего болезнь протекает скрытно, не прекращая свое развитие.
Для постановки диагноза врач собирает углубленный анамнез болезни и отталкивается от результатов проведенных исследований. Больному обязательно назначается рентгенография с введением контрастного вещества для визуализации пораженной области аорты. Чтобы обнаружить осложнения могут провести ЭХО-кардиограмму, которая покажет работу сердечно сосудистой системы.
Самым информативным методом диагностики сегодня является МРТ. Томография помогает просмотреть послойное строение аорты, локализацию расслоения и обширность поражения стенок.
Если у больного имеются сопутствующие заболевания либо подозрения на них, то врач должен провести комплексную диагностику, выявив причину расслоения артерии.
Нередки случаи, когда терапия расслаивающей аневризмы брюшной аорты проводится в отделении интенсивной помощи. Методику и длительность лечения врач определяет исходя и формы патологии, стадии ее развития. Терапия может проводиться как консервативная, так и радикальная.
В первом случае назначаются лекарственные препараты, цель которых – стабилизировать состояние больного и снизить выраженность симптомов. Для подавления боли часто используют анальгетики на основе психотропных наркотических веществ, так как слабые обезболивающие практически всегда бездейственны. Также медикаментозная терапия предполагает стабилизацию артериального давления, которое может привести к разрыву аневризмы.
Радикальное лечение предполагает проведение операции по протезированию пораженной части аорты, когда консервативные методы оказываются неэффективными. Большинство больных после своевременного и удачно проведенного хирургического вмешательства проживают более 10 лет без осложнений и рецидивов патологии.
Чтобы предупредить рецидив и своевременно обнаружить развитие проблемы, людям из группы риска необходимо каждые полгода проходить обязательную профилактическую диагностику.
Когда больной игнорирует симптомы расслаивающейся аневризмы брюшной аорты и не получает должного лечения, то вероятность летального исхода уже в течение первых 3-х месяцев от начала патологического процесса составляет более 90%. После проведенной операции по резекции и протезированию проксимальной аневризмы выживаемость среди больных составляет 75%, при дистальной форме – 80% и выше. На протяжении 10 лет после проведенного лечения выживаемость среди пациентов составляет более 65%.
В первую очередь больным необходимо внимательно следить за состоянием сердечно-сосудистой системы и избегать высоких скачков давления. Немаловажно контролировать холестериновый уровень, не допускать рост его показателей выше установленной нормы. При избытке холестерина нужно задуматься о способах его выведения из организма. Обязательно нужно следить за весом, так как его избыток может стать причиной атеросклероза сосудов. Для большей безопасности следует регулярно посещать кардиолога и проходить ультразвуковое исследование для контроля над состоянием аорты.
В любом случае при расслоении артерии следует срочно пройти госпитализацию и следовать всем рекомендациям врача. Эта болезнь не терпит ошибок и промедлений. Любой провоцирующий фактор может стать причиной разрыва аорты и последующей смерти больного, поэтому нужно доверять специалистам и не допускать развития патологии до критического состояния.
источник