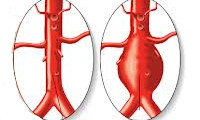
Аневризма – это новообразование на стенках сосудов, заполненное кровью. Наиболее распространена мешотчатая аневризма. Чаще всего заболевание диагностируется у взрослых пациентов, преимущественно у женщин.
В первую очередь, это – генетическая предрасположенность.
К образованию аневризмы могут привести травмы головы.
В группе риска – пациенты, употребляющие алкоголь и наркотики. Спровоцировать возникновение аневризмы может курение.
Мешотчатая аневризма может возникнуть по причине следующих заболеваний:
- Опухоли головного мозга;
- В 90 % случаев развитие патологии вызвано атеросклерозом сосудов;
- Киста на почках;
- Гипертония.
Она возникает вследствие патологических изменений стенок сосудов. Кровь начинает скапливаться в образовавшемся «мешочке». Стенки сосуда становятся тонкими и при очередном гипертоническом кризе лопаются.
Мешотчатая аневризма сосудов головного мозга опасна тем, что при разрыве может вызвать геморрагический инсульт или даже стать причиной смерти пострадавшего человека.
В зависимости от места возникновения различают следующие виды:
- Аневризма наружной артерии. Такой вид патологии встречается редко;
- Сонная артерия имеет два разветвления внутри черепа. Именно на этих внутренних отделах и возникает чаще всего аневризма.
Симптомы, сопровождающие возникновение и рост аневризмы артерии, часто вводят в заблуждение как пациента, так и врача. Аневризму путают с сердечными заболеваниями, проблемами желудочно – кишечного тракта. Иногда пациент не обращается к врачу, думая, что у него просто хроническая усталость.
Однако существует ряд симптомов, которые свидетельствуют о патологии сосудов внутренней артерии:
- Больного мучают частые головные боли и беспричинная тошнота;
- Возникает непереносимость яркого света;
- Падает зрение, может возникать раздвоение изображения;
- Частые головокружения;
- Ухудшается слух;
- Постоянная усталость и снижение работоспособности.
Довольно распространена сит уация, когда человек узнает о своей болезни поздно, при появлении симптомов разрыва мешотчатой аневризмы, когда уже болезнь невозможно игнорировать. Кровоизлияние сопровождается острой болью в месте разрыва стенок сонной артерии, потерей сознания и параличом различных частей тела.
Поэтому так важно вовремя диагностировать и начать лечение «бомбы замедленного действия» — мешотчатой аневризмы внутренней артерии мозга.
Так как при небольшой аневризме симптоматика практически отсутствует, то выявляется заболевание чаще всего случайно при обследованиях, назначенных с другими целями. Либо она обнаруживается уже после разрыва сосудистой стенки внутренней артерии.
Чем опасна мешотчатая аневризма:
- Существует опасность кровоизлияния при разрыве. Кровь изливается либо в подпаутинную область, либо в мозговое вещество, вызывая геморрагический инсульт;
- Сужение стенок сосудов внутренней артерии может замедлить кровоснабжение мозга, вызывая вазоспазм;
- Развитие гидроцефалии (скопление жидкости в ликворной системе мозга).
Современная диагностика включает проведение следующих процедур:
- Ангиография – использование рентгеновских лучей для получения ряда снимков. Позволяет выявить патологии внутренней артерии головного мозга. Исследование позволяет получить информацию о состоянии сосудов мозга, степени их разрушения, точном расположении аневризмы или лопнувшего сосуда. Ангиографию проводят в рентген-кабинетах с применением небольшого количества специального вещества, которое позволяет сделать рентгеновские снимки аневризмы;
- КТ – оперативный метод диагностики. Компьютерную томографию мозга назначают в первую очередь при подозрениях на разрыв мешотчатой аневризмы. С помощью КТ можно выявить, проникла ли кровь в мозговое вещество. Для проведения процедуры врач может ввести в кровь контрастные вещества;
- МРТ позволяет получить подробную и полную информацию о наличии аневризмы или произошедшем кровоизлиянии;
- Забор и анализ цереброспинальной жидкости на предмет выявления в ней крови. Процедура проводится при подозрении на разрыв аневризмы.
На начальной стадии заболевания поможет лечение лекарствами, разжижающими кровь и укрепляющими стенки сосуда сонной артерии. Лечение назначается только врачом при прохождении полного обследования пациента. Также назначаются витамины, содержащие ацетилсалициловую кислоту, для предотвращения атеросклероза.
Образовавшаяся мешотчатая аневризма головного мозга лечится только с помощью операции по удалению растянутого участка сосуда.
Различают два вида лечения мешотчатой аневризмы путем проведения операции:
- Клипирование (трепанация черепа). Операция проводится открытым доступом к сосудам головного мозга. Традиционное лечение клипированием постепенно вытесняется малотравматичным «эндоваскулярным»;
- Эндоваскулярная эмболизация мешотчатой аневризмы. В бедренную артерию на ноге вставляется катетер и проводится по кровотоку в сонную артерию головного мозга до места расположения очага. Затем в полость аневризмы вставляется тонкая нить – «спираль». Она заполняет собой мешочек, блокируя в нем кровоток. Таким образом, уменьшается вероятность разрыва внутренней артерии. Успех такого лечения по статистике составляет до 98 % случаев.
Сосудистый хирург перед проведением операции по удалению аневризмы должен предупредить об опасности операций на сосудах сонной артерии:
- Во- первых, это высокая вероятность неудачной операции. Риск летального исхода при открытых манипуляциях на стенках сосудов достигает 15 процентов. Болезнь может отягощаться сердечной недостаточностью, в этом случае проведение операции нежелательно;
- Врач должен предупредить о возможных осложнениях при лечении мешотчатой аневризмы на внутренней артерии, а именно:
- Ухудшение зрения, если аневризма расположена в офтальмологическом секторе мозга;
- В течение полугода после лечения с проведением операции существует риск инсульта;
- При больших кровопотерях у пациента может наступить гемморагический шок.
- У пожилых пациентов лечение мешотчатой аневризмы хирургическим вмешательством проводят только в случае ее разрыва. Также не требуется операция при отсутствии выраженных симптомов болезни. Однако следует помнить о том, что в 80 % случаев при разрыве аневризмы головного мозга пациенты без оперативного лечения умирают.
Мешотчатая аневризма артерии лечится только хирургическим путем. Лечение другими способами дает лишь отсрочку разрыва сосуда.
Мешотчатая аневризма головного мозга формируется годами. Поэтому можно предотвратить ее появление, вовремя изменив стиль своей жизни.
При генетической склонности к образованию аневризм необходимо исключить факторы, приводящие к повышению артериального давления и внести следующие изменения в свою жизнь:
- Отказаться от алкоголя и курения;
- Контролировать свой рацион питания – заменить копченые и жирные продукты, красное мясо на свежие овощи и фрукты;
- Следить за уровнем холестерина в крови;
- Заниматься спортом.
Для повышения тонуса сосудов и предотвращения возникновения аневризм можно использовать народные средства, но только после консультации и получения разрешения от врача, так как некоторые из них способны нейтрализовать действия традиционных лекарств.
Хорошо повышают тонус сосудов отвары из боярышника, укропа, черноплодной рябины и шиповника.
Регулярный прием настойки прополиса также будет способствовать повышению эластичности сосудов. Она готовится просто. Берется 10 гр прополиса на половину литра водки, настаивается в темном месте десять дней. Настойку рекомендуется принимать по 1 ч.л. каждый день перед едой.
Таким образом, мешотчатая аневризма мозга – это крайне опасное заболевание. Следует внимательно относиться к собственному здоровью, проходить регулярные диагностические обследования и исключить факторы, ведущие к патологическим изменениям сосудов.
источник
Аневризмой называют выпячивание стенок артерии, возникающее в результате изменения ее структуры или из-за сильного растяжения. Изредка поражаться могут и вены. Также возможно поражения целого органа, например сердца.
В результате окончательного формирования патологии на пораженном участке появляется выпячивание в виде мешка (отсюда и название “мешотчатая аневризма”), который может сдавливать расположенные близко ткани и органы.
В некоторых случаях возможно формирование врожденных аневризм, при этом ребенок растет и развивается без отклонений.
Аневризма – часто встречающаяся патология, которая может поразить практически любой сосуд в организме. Выделяют следующие ее виды по локализации:
- Аневризма сердца. Проявляется в виде мешковидного выпячивания на стенке сердца. Чаще всего возникает на участке склерозированной ткани после инфаркта миокарда. Время развития заболевания может быть разным — от нескольких дней до года.
- Аневризма сосудов конечностей. При данной патологии основным симптомом заболевания будут сильные боли в пораженной конечности.
- Аневризма сосудов головного мозга. Встречается наиболее часто. При данной патологии увеличиваются артерии головного мозга. Заболевание протекает практически без симптомов, пациенты жалуются лишь на головную боль. Без ранней диагностики состояние чревато серьезными осложнениями, вплоть до летального исхода. Часто поражается левая ВСА (внутренняя сонная артерия).
- Аневризма аорты. Развивается на любых участках этого крупного сосуда. К примеру, иногда отмечается поражение дуги аорты. Особое внимание следует уделить аневризме, расположенной на брюшном отделе аорты, поскольку данная патология протекает бессимптомно, а первые признаки появляются, когда выпячивание начинает сдавливать соседние органы и ткани.
- Аневризмы почечной артерии. Данный тип аневризм встречается достаточно редко и возникает при системных метаболических нарушениях.
Также аневризмы разделяют согласно их форме:
Это крайне серьезное заболевание, которое чревато множеством осложнений, особенно если произошел разрыв мешотчатой аневризмы.
На данный момент отсутствует единое мнение о том, откуда именно берутся аневризмы. Однако большая часть специалистов считает, что данное заболевание является мультифакторным. В зависимости от воздействия на кровоток выделяют производящие и предрасполагающие факторы аневризм, что и описано ниже.
- Производящие факторы:
- Гемодинамический. К данному фактору можно отнести повышение артериального давление, а также возникновение в просвете сосуда турбулентного течения крови.
- Эмбриональный. Этот фактор касается врожденных аневризм, когда еще в утробе матери у ребенка закладываются предпосылки для возникновения этого тяжелого состояния.
- Предрасполагающие факторы:
- Атеросклеротические изменения.
- Травматическое поражение артерии.
- Эмболическое состояние.
- Радиационное облучение.
- Наследственный фактор.
- Употребление наркотических препаратов.
Как уже говорилось ранее, мешотчатой аневризмой головного мозга называют ту, которая по форме напоминает небольшой мешок. Чаще всего аневризмы данного типа локализуются в следующих точках:
- Место слияния передней мозговой и передней соединительной артерий.
- Место слияния внутренней сонной артерии и задней соединительной.
- Точка бифуркации средней мозговой артерии.
- Место слияния основной и верхней мозжечковой артерий.
- Базилярная артерия.
Аневризма может быть расположена и не в стандартной точке. Так, аневризмы часто находят на левой средней мозговой артерии. И необязательно близко к точке бифуркации.
Нужно отметить, что у небольшого числа пациентов может наблюдаться множественное поражение сосудов, при котором аневризмы будут располагаться сразу в нескольких точках. Со временем происходит окончательное формирование аневризмы. У нее появляются свод и шейка. Истончение эластичных слоев сосуда, а также замещение гладкомышечной мускулатуры ведут к разрыву.
Клиническая картина заболевания в полной мере зависит от того, где именно локализуется аневризма. Также интенсивность проявлений зависит от размеров поражения и наличия осложнений. Так, выделяют следующие симптомы мешотчатых аневризм:
- Очень сильная головная боль.
- Нарушение работы зрительного анализатора (снижение остроты, двоение в глазах, выпадение полей зрения).
- Нарушения деятельности черепно-мозговых нервов (снижение слуха, появление парезов лица, изменение величины зрачков, птоз века, нарушение движения глазных яблок).
- Эндокринные нарушения.
- Шум в ушах.
- Общая слабость.
В любом случае симптомы данного заболевания являются сугубо индивидуальными. Именно поэтому так важно обратиться за помощью к специалисту при появлении одного из них. Только ранняя диагностика и своевременное лечение помогут избежать осложнений.
С целью точной постановки диагноза могут понадобиться следующие обследования:
- КТ или МРТ головного мозга.
- Ангиография сосудов головного мозга.
- ЭЭГ.
- Транскраниальная допплерография.
- Пункция спинномозговой жидкости.
Сразу следует сказать, что проводится исключительно хирургическое лечение. Выбор тактики определяется врачом согласно месторасположению аневризмы, а также наличию или отсутствию осложнений.
Выделяют следующие типы операций:
- Эндоваскулярное вмешательство.
- Открытая операция.
Только своевременное лечение позволит не допустить развития таких серьезных осложнений, как разрыв аневризмы.
источник
Аневризма брюшной аорты – это локальное расширение просвета брюшной части аорты, развивающееся вследствие патологического изменения ее стенок или аномалии их развития. Среди всех аневризматических поражений кровеносных сосудов аневризма брюшной аорты составляет 95%. Заболевание диагностируется у каждого двадцатого мужчины в возрасте старше 60 лет, женщины страдают реже.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год). Со временем стенки сосуда растягиваются настолько, что в любой момент готовы разорваться. Разрыв аневризмы сопровождается массивным внутренним кровотечением и гибелью пациента.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
Наиболее часто клиницистами применяется классификация аневризм брюшной аорты, основанная на особенностях анатомического расположения патологических расширений:
- инфраренальные аневризмы, т. е. локализующиеся ниже ответвления почечных артерий (наблюдаются в 95% случаев);
- супраренальные аневризмы, т. е. расположенные выше места отхождения ренальных артерий.
По строению стенки мешка аневризмы брюшной аорты подразделяются на ложные и истинные.
- расслаивающие;
- веретенообразные;
- диффузные;
- мешотчатые.
В зависимости от причины возникновения аневризмы брюшной аорты могут быть врожденными (связаны с аномалиями строения сосудистой стенки) или приобретенными. Последние, в свою очередь, подразделяются на две группы:
- Воспалительные (инфекционные, инфекционно-аллергические, сифилитические).
- Невоспалительные (травматические, атеросклеротические).
- неосложненные;
- осложненные (тромбированные, разорвавшиеся, расслаивающие).
В зависимости от диаметра участка расширения аневризмы брюшной аорты бывают малыми, средними, большими и гигантскими.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза.
А. А. Покровским была предложена классификация аневризм брюшной аорты, в основе которой распространенность патологического процесса:
- Инфраренальная аневризма, обладающая длинными проксимальным и дистальным перешейками.
- Инфраренальная аневризма, располагающая выше уровня бифуркации (раздвоения) брюшной аорты, имеющая длинный проксимальный перешеек.
- Инфраренальная аневризма, распространяющаяся на область бифуркации брюшной аорты, а также подвздошные артерии.
- Тотальная (инфраренальная и супраренальная) аневризма брюшной аорты.
Результаты многочисленных исследований показали, что основным этиологическим фактором аневризмы брюшной аорты, как, впрочем, и других локализаций данного патологического процесса (грудная аорта, дуга аорты), является атеросклероз. В 80-90% случаев развитие заболевания обусловлено именно им. Значительно реже развитие приобретенных аневризм брюшной аорты связано с воспалительными процессами (ревматизм, микоплазмоз, сальмонеллез, туберкулез, сифилис, неспецифический аортоартериит).
Нередко аневризма брюшной аорты формируется у пациентов, имеющих врожденную неполноценность строения сосудистой стенки (фиброзно-мышечная дисплазия).
Причины появления травматической аневризмы брюшной аорты:
- травмы позвоночника и брюшной полости;
- технические погрешности при выполнении реконструктивных операций (протезирование, тромбоэмболэктомия, стентирование или дилатация аорты) или ангиографии.
Факторами, повышающими риск формирования аневризмы брюшной аорты, являются:
- курение – курильщики составляют 75% от всех пациентов с данной патологией, чем больше стаж курения и количество ежедневно выкуриваемых сигарет, тем выше риск развития аневризмы;
- возраст старше 60 лет;
- мужской пол;
- наличие данного заболевания у близких родственников (наследственная предрасположенность).
Разрыв аневризмы брюшной аорты чаще всего происходит у пациентов, страдающих хроническими бронхолегочными заболеваниями и/или артериальной гипертензией. Помимо этого, на риск разрыва оказывают влияние размер и форма аневризмы. Симметричные аневризматические мешки разрываются реже, чем ассиметричные. А гигантские расширения, достигающие 9 см в диаметре и более, в 75% случаев разрываются с массивным кровотечением и быстрой гибелью больных.
В большинстве случаев аневризма брюшной аорты протекает без каких-либо клинических признаков и диагностируется случайно при проведении обзорной рентгенографии брюшной полости, ультразвукового исследования, диагностической лапароскопии или обычной пальпации живота, выполняемых в связи с другой абдоминальной патологией.
Аневризма брюшной аорты в большинстве случаев протекает бессимптомно, однако при этом она постепенно увеличивается в объеме (примерно на 10-12% в год).
В иных случаях клиническими симптомами аневризмы брюшной аорты могут быть:
- боли в области живота;
- чувство распирания или тяжести в животе;
- ощущение пульсации в животе.
Боль ощущается в левой половине живота. Ее интенсивность может быть от слабо выраженной до нестерпимой, требующей назначения инъекций обезболивающих препаратов. Часто боль отдает в паховую, крестцовую или поясничную область, в связи с чем ошибочно ставится диагноз радикулита, острого панкреатита или почечной колики.
Когда растущая аневризма брюшной аорты начинает оказывать механическое давление на желудок и двенадцатиперстную кишку, это приводит к развитию диспепсического синдрома, для которого характерны:
В ряде случаев аневризматический мешок смещает почку и сдавливает мочеточник, приводя тем самым к формированию урологического синдрома, который клинически проявляется дизурическими расстройствами (учащенные, болезненные, затрудненные мочеиспускания) и гематурией (примесь крови в моче).
Если аневризма брюшной аорты сдавливает тестикулярные сосуды (артерии и вены), у больного возникает боль в области яичек, а также развивается варикоцеле.
Компрессия спинномозговых корешков увеличивающимся выпячиванием брюшной аорты сопровождается формированием ишиорадикулярного симптомокомплекса, для которого характерны стойкие боли в области поясницы, а также двигательные и чувствительные расстройства в нижних конечностях.
Аневризма брюшной аорты способна становиться причиной хронического нарушения кровоснабжения в нижних конечностях, что приводит к трофическим расстройствам и перемежающейся хромоте.
При разрыве аневризмы брюшной аорты у больного возникает массивное кровотечение, способное за несколько секунд привести к летальному исходу. Клиническими симптомами этого состояния являются:
- внезапная интенсивная боль (так называемая кинжальная боль) в области живота и/или поясницы;
- резкое падение артериального давления, вплоть до развития коллапса;
- ощущение сильной пульсации в брюшной полости.
Особенности клинической картины разрыва аневризмы брюшной аорты определяются направлением кровотечения (мочевой пузырь, двенадцатиперстная кишка, нижняя полая вена, свободная брюшная полость, забрюшинное пространство). Для забрюшинного кровотечения характерно возникновение стойкого болевого синдрома. Если гематома увеличивается в сторону малого таза, то боль иррадиирует в промежность, пах, половые органы, бедро. Высокая локализация гематомы часто манифестирует под маской сердечного приступа.
Внутрибрюшинный разрыв аневризмы брюшной аорты приводит к быстрому развитию массивного гемоперитонеума, отмечается резкая болезненность и вздутие живота. Симптом Щеткина – Блюмберга положителен во всех отделах. Перкуторно определяют наличие в брюшной полости свободной жидкости.
Одновременно с симптомами острого живота при разрыве аневризмы аорты возникают и быстро усиливаются симптомы геморрагического шока:
- резкая бледность слизистых оболочек и кожных покровов;
- сильная слабость;
- холодный липкий пот;
- заторможенность;
- нитевидный пульс (частый, низкого наполнения);
- выраженное снижение артериального давления;
- уменьшение диуреза (количества отделяемой мочи).
При внутрибрюшинном разрыве аневризмы брюшной аорты очень быстро наступает летальный исход.
Если происходит прорыв аневризматического мешка в просвет нижней полой вены, это сопровождается формированием артерио-венозной фистулы, симптомами чего являются:
- боли, локализующиеся в области живота и поясницы;
- образование в брюшной полости пульсирующей опухоли, над которой хорошо выслушиваются систоло-диастолические шумы;
- отек нижних конечностей;
- тахикардия;
- нарастающая одышка;
- значительная общая слабость.
Постепенно нарастает сердечная недостаточность, что становится причиной летального исхода.
Разрыв аневризмы брюшной аорты в просвет двенадцатиперстной кишки приводит к внезапно возникающему массивному желудочно-кишечному кровотечению. У больного резко падает артериальное давление, возникает кровавая рвота, нарастает слабость, безразличие к окружающему. Кровотечение при данном типе разрыва сложно диагностировать от желудочно-кишечных кровотечений, обусловленных другими причинами, например, язвенной болезнью желудка и двенадцатиперстной кишки.
В 40% случаев аневризмы брюшной аорты представляют собой случайную диагностическую находку при проведении клинического или рентгенологического исследования по другому поводу.
Предположить наличие заболевания можно на основании данных, полученных при сборе анамнеза (указание на семейные случаи заболевания), общего осмотра пациента, аускультации и пальпации живота. У худощавых пациентов иногда удается пропальпировать в брюшной полости пульсирующее безболезненное образование, обладающее плотноэластичной консистенцией. В ходе аускультации над областью этого образования можно прослушать систолический шум.
Самым доступным и дешевым методом диагностики аневризмы брюшной аорты является обзорная рентгенография брюшной полости. На рентгенограмме визуализируется тень аневризмы, причем в 60% случаев отмечается кальцификация ее стенок.
Ультразвуковое исследование и компьютерная томография позволяют с большой точностью определить размеры и локализацию патологического расширения. Помимо этого, по данным компьютерной томографии врач может оценить взаимное расположение аневризмы брюшной аорты и других висцеральных кровеносных сосудов, выявить возможные аномалии сосудистого русла.
Ангиография показана пациентам с артериальной гипертензией при выраженной или нестабильной стенокардии, значительным стенозом почечных артерий, больным с подозрением на ишемию брыжейки, а также пациентам с симптомами окклюзии (закупорки) дистальных артерий.
При наличии показаний могут применяться и другие методы инструментальной диагностики, например, лапароскопия, внутривенная урография.
Наличие у пациента аневризмы брюшной аорты является показанием к проведению хирургического лечения, особенно если размеры выпячивания увеличиваются более чем на 0,4 см в год.
Основной операцией при аневризме брюшной аорты является аневризмэктомия (иссечение аневризматического мешка) с последующей пластикой удаленного участка кровеносного сосуда протезом из дакрона или другого синтетического материала. Хирургическое вмешательство выполняется через лапаротомический доступ (разрез брюшной стенки). Если в патологический процесс оказываются втянутыми и подвздошные артерии, то выполняют бифуркационное аорто-подвздошное протезирование. До, во время и в первые сутки после операции проводят наблюдение за давлением в сердечных полостях и величиной сердечного выброса с помощью катетера Суона – Ганца.
Противопоказаниями к выполнению плановой операции при аневризме брюшной аорты являются:
- острые нарушения мозгового кровообращения;
- свежий инфаркт миокарда;
- терминальная стадия хронической почечной недостаточности;
- тяжелая степень сердечной и дыхательной недостаточности;
- распространенная окклюзия подвздошных и бедренных артерий (частичная или полная блокировка по ним кровотока).
При разрыве аневризмы брюшной аорты операция выполняется по жизненным показаниям в экстренном порядке.
Аневризма брюшной аорты занимает 15-е место в списке заболеваний, приводящих к летальному исходу.
В настоящее время сосудистые хирурги отдают предпочтение малоинвазивным методам лечения аневризмы брюшной аорты. Одним из них является эндоваскулярное протезирование участка патологического расширения при помощи имплантируемого стент-графта (специальной металлической конструкции). Стент устанавливают так, чтобы он полностью покрыл всю протяженность аневризматического мешка. Это приводит к тому, что кровь перестает оказывать давление на стенки аневризмы, тем самым предотвращается риск ее дальнейшего увеличения, а также разрыва. Данная операция при аневризме брюшной аорты отличается минимальной траматичностью, низким риском развития осложнений в послеоперационном периоде, коротким реабилитационным периодом.
Основными осложнениями аневризмы брюшной аорты являются:
- разрыв аневризматического мешка;
- трофические расстройства в нижних конечностях;
- перемежающаяся хромота.
При отсутствии своевременного хирургического лечения аневризмы брюшной аорты около 90% больных погибает в течение первого года от момента установления диагноза. Операционная летальность при выполнении плановой операции составляет 6–10%. Экстренные хирургические вмешательства, выполняемые на фоне разрыва стенки аневризмы, заканчиваются летальным исходом в 50-60% случаев.
Для своевременного выявления аневризмы брюшной аорты пациентам, страдающим атеросклерозом или имеющим отягощенный анамнез по данной сосудистой патологии, рекомендуется систематическое врачебное наблюдение с периодическим инструментальным обследованием (рентгенография брюшной полости, УЗИ).
Немаловажное значение в профилактике формирования аневризмы имеет отказ от курения, активное лечение инфекционных и системных воспалительных заболеваний.
Видео с YouTube по теме статьи:
источник
Наверняка многие люди сталкивались с таким понятием, как мешотчатая аневризма. Так именуется выпячивание стенок артерии, возникающее из-за изменений, происходящих в ее структуре. Чуть реже поражаются вены, аорты, целые органы.
По каким причинам формируется аневризма? Какие существуют предрасполагающие факторы? Имеются ли симптомы, свидетельствующие о ее возникновении? И, самое главное, как данную патологию лечить? Ответы на эти и многие другие вопросы, касающиеся темы, можно найти в статье.
Итак, мешотчатая аневризма – это выпячивание слабого места кровеносного сосуда, возникающее вследствие повреждения его стенок.
Почему такое название? Потому что визуально данное новообразование похоже на мешочек. Очень часто оно никак себя не проявляет, а потому до обследования остается незамеченным. Но иногда мешочек может разорваться. В результате кровь высвободится в череп, что спровоцирует неприятные симптомы. Могут быть и серьезные последствия (инсульт).
Мешотчатую аневризму головного мозга еще называют саккулярной. Это распространенное образование. Среди всех внутричерепных аневризм около 80-90 % приходится именно на нее. Как правило, формируются «мешочки» на ветвях крупных артерий, а также на их бифуркациях.
Немного стоит поговорить о процентной вероятности возникновения. Мешотчатые аневризмы образуются в следующих местах:
- Внутренняя сонная артерия (36 %).
- Средняя мозговая (33 %) и передняя (15 %).
- Основная артерия, также именуемая базилярной (6 %).
- Задняя мозговая (5 %).
- Наружная сонная (2 %).
В зависимости от расположения данные образования делятся на несколько типов. Выделяют такую небольшую классификацию:
- Аневризма артерии головного мозга. Визуально похожа на небольшой шарик или выпуклость прямо в сосуде. Выглядит так, словно «висит» на стебле.
- Аневризма передней соединительной артерии. Опасное новообразование. Оно о себе никак не дает знать вообще. Если оно не окажется обнаружено в ходе обследования, то потом пациент о нем узнает лишь после его разрыва. А это чревато дисфункцией гипоталамуса или даже расстройством памяти.
- Аневризма внутренней сонной артерии. В данном случае выпирает отдельный участок. Это провоцирует слабая область сосуда.
Чаще всего эти «мешочки» являются истинными, то есть выпячивается внутренняя стенка наружу. Из чего они состоят? Из плотного затвердевающего волокна. По мере своего роста аневризма часто меняет очертания, а внутри нее формируются тромбы. В таком случае и происходит пресловутый разрыв.
Что касательно размеров? Эти «мешочки» могут быть меленькими (до 5 мм), средними (6-15 мм), большими (16-25 мм) и гигантскими (свыше 25 мм).
Их выяснением ученые всего мира занимаются уже давно. Но на сегодняшний день известны лишь предрасполагающие факторы, из-за которых может сформироваться мешотчатая аневризма левой или правой артерии. Их можно выделить в такой перечень:
- Злоупотребление никотином.
- Наркотическая зависимость.
- Травмы сосудов.
- Менингит.
- Наследственная предрасположенность. Проявляется в слабых стенках сосудов от рождения.
- Перенесенный туберкулез.
- Поликистоз почек.
- Расстройства ЖКТ.
- Сифилис в запущенной стадии.
- Заболевания сердечно-сосудистой системы.
- Гипертония.
- Атеросклероз.
Иногда встречаются случаи, в которых формированию аневризмов предшествовали инфекционные процессы. Нередко к данной патологии приводят кисты и опухоли.
Развиться она может у лиц любого возраста и половой принадлежности. Но в группу риска, как правило, входят мужчины, возраст которых превышает 50 лет.
Часто мешотчатая аневризма головного мозга развивается без каких-то особых признаков, указывающих на это. Но нередки случаи, когда симптомы были. Их можно выделить в такой перечень:
- Головные боли. Отличаются по продолжительности, но чаще дают о себе знать в виде приступов. Нередко возникают в результате повышенного давления. Боли локализуются в разных местах – все зависит от того, где именно сформировалась мешотчатая аневризма. Если она находится глубоко, то дискомфортные ощущения не будут сильно беспокоить человека, потому что у мозга нет болевых рецепторов. А вот поверхностные аневризмы сдавливают оболочки – они могут являться причиной сильного дискомфорта. Часто больные даже страдают мигренями, которые проходят после операции.
- Нарушенный сон. Если мешотчатая аневризма возникла в той области, которая контролирует сон, то человек может столкнуться с сонливостью или бессонницей.
- Тошнота и рвота. Эти симптомы появляются, если мозговые оболочки раздражены. А такую реакцию вызывают поверхностные аневризмы. Крупные «мешочки» вызывают повышенное внутричерепное давление, а оно тоже чревато тошнотой, возникающей из-за головокружения. И она не проходит даже после употребления медикамента. В таком случае есть основание предполагать наличие проблемы в специфическом центре мозга.
- Менингеальные симптомы. Их причина – поверхностные или большие аневризмы. Самое часто встречающееся проявление – напряженность шейных мышц, невозможность согнуть ноги в коленном или тазобедренном суставе.
- Судороги. Они возникают из-за сдавленных поверхностных отделов головного мозга. Этот симптом свидетельствует о крупных аневризмах. Он серьезен, так как из-за судороги может даже возникнуть остановка дыхания.
- Нарушенная чувствительность. Часто мешотчатые аневризмы сосудов головного мозга сдавливают структуры, которые отвечают именно за это. Нередко даже теряется тактильная чувствительность на тех или иных участках, возникают расстройства слуха и зрения. На координации движений наличие аневризмы также может отразиться.
Еще более серьезные симптомы – это нарушение движений и функции черепных нервов. В целом можно сказать, что все пациенты, у которых сформирована мешотчатая аневризма артерии головного мозга, имеют индивидуальные симптомы. Это существенно осложняет диагностику.
Данная патология заслуживает отдельного внимания. Она никогда не проходит бесследно, и симптоматика ее отличается.
Крупные аневризмы можно даже увидеть невооруженным взглядом. Они представляют собой небольшие пульсирующие опухоли на шее. Мешотчатая аневризма сонной артерии на ощупь может быть напряженно-эластичной (если заполнена жидкой кровью) или плотной (в случае, когда внутри нее лишь сгустки).
Выделяют следующие тревожные симптомы:
- Головокружение.
- Бессонница.
- Хроническая усталость.
- Шум в ушах.
- Головные боли без причины.
- Неприятные ощущения в области сердца.
- Ухудшение зрения.
- Одышка.
- Расширенные зрачки и боль в глазах.
- Охриплость голоса.
- Ощущение, словно кровеносные сосуды пульсируют.
- Болезненные ощущения в плече, затылке, шее.
Если мешотчатая аневризма внутренней сонной артерии крупная, то она давит на трахею, горло, даже пищевод. Из-за этого возникают различные функциональные расстройства. На них могут указывать беспричинные носовые кровотечения, диспноэ (одышка), дисфония, осиплость голоса.
По мере своего развития опухоль прогрессирует, распространяется вглубь, сдавливает соседние нервные стволы. Из-за этого появляется острая боль, парезы, развиваются параличи.
Необходимо оговориться, что мешотчатая аневризма правой артерии характеризуется общими симптомами. Это обмороки, головные боли, нарушение сознания, диспепсия, судороги, психомоторное возбуждение. Если новообразование возникло на левом сосуде, то возможны эпилептиформные припадки, моторная афазия, гемианопсия, парестезия.
Еще один случай, требующий дополнительного рассмотрения. Из-за этого образования происходит необратимое расширение просвета артериального ствола. Возникают они в брюшной части (37 %), в восходящем и нисходящем грудном отделах (23 % и 19,5 %) и дугах (19 %). Очень часто данное новообразование сочетается с коарктацией и аортальной недостаточностью.
Симптомы отличаются в зависимости от того, где именно появился «мешочек». Обычно ведущим проявлением является боль. Она обусловлена растяжением или поражением стенки аорты либо так называемым компрессионным синдромом.
Если, например, поражена брюшная аорта, то пациент сталкивается с такими проявлениями:
- Боли разлитого характера.
- Тяжесть в эпигастрии.
- Отрыжка.
- Дискомфорт в области живота.
- Тошнота и рвота.
- Ощущение переполненности желудка.
- Резкое похудание.
- Кишечная дисфункция.
- Усиленная пульсация в области живота.
В случае когда аневризма сформирована в восходящем отделе аорты, появляются загрудинные боли, головокружения, тахикардия, одышка. Может возникнуть синдром верхней полой вены, отечность лица или даже верхней части тела.
Когда «мешочки» формируются на дуге аорты, возникает компрессия пищевода, сухой кашель, осиплость голоса, брадикардия и слюнотечение. Может возникнуть стридорозное дыхание, одышка. А при аневризме нисходящей аорты появляются боли в лопатке, левой руке. Если вовлечена еще и межреберная артерия, есть риск развития ишемии спинного мозга.
Как правило, обследование осуществляется по одному и тому же принципу – не важно, будь то подозрение на мешотчатую аневризму верхней полой вены либо на ту, которая образовалась в сонной артерии.
Сначала врач проводит общий осмотр, уточняет жалобы, собирает анамнез, изучает клиническую картину. Потом назначаются инструментальные методы обследования. Опираясь на их результаты, специалисты и ставят точный диагноз, назначая грамотное лечение. Вот самые информативные методы:
- УЗИ. Способно дать точную информацию о строении сосудистой стенки, а также скорости кровотока и состоянии просвета.
- Допплерографическое обследование. Помогает определить, имеются ли у пациента сосудистые заболевания.
- Ангиография. Подразумевает внутривенное введение контрастного вещества для последующего создания рентгеновских снимков. Они точные, четкие, демонстрируют состояние сосудов и все имеющиеся в них изменения.
- Дуплексное сканирование. Помогает оценить в двухмерной проекции, в каком состоянии находятся сосуды. Триплексное, соответственно, в трехмерной.
- МРТ. С помощью этого метода можно установить диагноз, а также определить форму и стадию заболевания. В дальнейшем – определиться с лечебной тактикой. Но чаще МРТ предпочитают КТ – компьютерная томография более точна.
Если врач считает нужным, то назначается электроэнцефалография. Этот метод позволяет определить наличие в головном мозге других сосудистых проблем.
Хирургическое вмешательство показано в том случае, если размер неразорванной аневризмы превышает 7 мм.
Перед назначением операции обязательно проводятся общеклинические исследования. Среди них:
- Общий анализ мочи и крови.
- Коагулограмма.
- Биохимический анализ крови.
- ЭКГ.
- Рентгенография органов грудной клетки.
- Анализ крови на наличие или отсутствие вирусного гепатита, RW, ВИЧ.
Если есть показания, проводится консультация терапевта, невролога и прочих специалистов. Также обязательно проводят МРТ, КТ и дигитальную субтракционную ангиографию. Это нужно, для того чтобы выбрать наиболее оптимальный метод вмешательства.
Как удаляют мешотчатый аневризм? Операция может быть открытой или эндоваскулярной. Первый тип намного сложнее, так как подразумевает трепанацию черепа. Во втором случае делается лишь прокол.
После операции человек находится под наблюдением медицинского персонала в отделении интенсивной терапии. Ориентировочно через 24-48 часов его переводят в неврологическое. Там в течение 7-14 дней врачи продолжают наблюдение и лечение.
Могут ли быть осложнения? Да, но они крайне редки. Это может быть неблагоприятная реакция на наркоз, повреждение сосудистой стенки. В условиях современной медицины такого практически никогда не происходит, но о возможных осложнениях человек обязан быть осведомлен. Среди них:
- Образование тромбов.
- Инсульт.
- Отек головного мозга.
- Затруднение речи.
- Занесение инфекции.
- Ухудшение памяти или зрения.
- Проблемы с координацией движения и равновесием.
Но удаление аневризмы сводит к минимуму возможность появления тяжелых осложнений. Операция и сложности реабилитационного периода несравнимы с теми последствиями, которые могут возникнуть из-за разрыва «мешочка». К тому же многие осложнения устраняются в процессе вмешательства либо в послеоперационные дни.
В течение двух недель пациента будут беспокоить головные боли, чувство тревоги и усталость. Если проводилось открытое вмешательство, то дискомфортные ощущения чуть затянутся.
На полное восстановление уходит порядка двух месяцев. Возможно, потребуется прохождение физиотерапевтических процедур, помощь психолога, работа с логопедом, лечебная физкультура, сеансы массажа. Обязательно принимать обезболивающие и препараты, прописанные неврологом, а также соблюдать спокойный образ жизни. Категорически запрещено поднимать что-то, весящее больше 2-2,5 кг.
Если он происходит, то прогноз, как правило, неблагоприятный. Порядка 30 % пациентов погибают, и именно поэтому нельзя игнорировать тревожные симптомы. Операция может спасти жизнь.
Если происходит разрыв, человека госпитализируют и проводят хирургическое вмешательство. Это единственно верный способ лечения мешотчатой аневризмы. Потом человек обязан соблюдать строгий постельный режим и принимать медикаментозные средства. Как правило, врач назначает что-то из перечисленного:
- Седативные: «Персен», «Белласпон», «Валокордин».
- Противоболевые: «Брустан», «Ибуклин», «Кетонал».
- Сосудорасширяющие: «Циннаризин», «Пентоксифиллин», «Папаверин».
- Средства, улучшающие свойства крови: «Трентал», «Компламин», а также никотиновая кислота.
- Антигипоксанты: «Актовегин».
- Антиагреганты: «Кардиомагнил», «Курантил», «Аспирин».
- Витамины: «Нейромультивит».
Цель медикаментозного лечения – стабилизировать процесс выздоровления и укрепить сосудистые стенки. Некоторые люди еще практикуют народные средства, но это можно лишь в том случае, если лечащий врач одобрил. Хорошо действует настойка прополиса, укропа или боярышника, шиповниковый отвар, настой черноплодной рябины.
Но кроме этого, потребуется еще нормализовать образ жизни. Категорически запрещено курить и употреблять алкоголь, есть красное мясо и вредную еду. Рацион надо разнообразить свежими фруктами и овощами, обязательно следить за уровнем холестерина в крови.
А потом, когда закончится период реабилитации, нужно начать вести более-менее активный образ жизни. Чаще гулять на свежем воздухе, ходить пару раз в неделю в бассейн. И, конечно же, регулярно проходить обследования. Аневризма – опасное заболевание, но приговором оно не является. При своевременном лечении и ответственном отношении пациента к своему здоровью, прогноз благоприятный.
источник
Аневризма брюшного отдела аорты — это расширение аорты или выбухание ее стенки кнаружи, возникающее вследствие разнообразных поражений, понижающих прочность и эластичность сосудистой стенки. По предложению некоторых специалистов, диагноз аневризмы аорты определяется по формуле, которая корректируется с учетом возраста пациента, площади поверхности его тела либо соотношения между нормальным и расширенным сегментом аорты. Однако, в целом, диагноз ставится при достижении минимального передне-заднего (cпереди назад) диаметра аорты 3,0 см.
Часто заболевание протекает бессимптомно.
Симптомы аневризмы аорты обусловлены сдавлением прилежащих органов (например, левой почечной вены, двенадцатиперстной кишки, нервов).
- Ощущение пульсирующего образования в брюшной полости.
- Боли.
- Обычно возникают в области желудка или слева от пупка, иногда отдают в спину, поясницу, крестец.
- Могут носить различный характер: быть интенсивными, мучительными, острыми, требовать применения обезболивающих (в некоторых случаях даже наркотических) средств, а также быть постоянными, тупыми.
- Боли в пояснице могут отдавать в ноги, вызывать нарушение чувствительности в них, ощущение ползания мурашек, болезненность при ходьбе.
- Снижение аппетита, рвота, отрыжка, запоры.
- Ощущение тяжести в пояснице, частое мочеиспускание или, наоборот, редкое.
- В редких случаях – холодные на ощупь и бледные нижние конечности. Это может произойти из-за закупорки сосудов тромбами (сгустками крови), которые были перенесены с током крови с участка аневризмы.
Существует несколько классификаций аневризм брюшной аорты.
- По локализации (расположению) выделяют:
- инфраренальные аневризмы – расширенный участок аорты расположен ниже уровня отхождения почечных артерий (встречаются в 90% случаев);
- супраренальные аневризмы — расширенный участок аорты расположен выше отхождения почечных артерий (встречается в 10% случаев).
- По происхождению аневризмы брюшного отдела аорты бывают:
- врожденными — имеется семейная предрасположенность к возникновению этого заболевания. У людей, которые имеют родственников первой степени родства (родители, братья и сестры), страдающих аневризмой аорты, риск ее возникновения выше, чем обычно. Кроме того, у них выше риск возникновения заболевания в более молодом возрасте и разрыва аневризмы, чем у тех, у кого нет семейной предрасположенности;
- приобретенными– возникают после рождения.
- По типувыделяют:
- истинные аневризмы — представляют собой расширение всех трех слоев аорты с образованием большого выпячивания сосудистой стенки;
- псевдоаневризмы (ложные) – представляют собой скопление крови между слоями сосудистой стенки при разрыве внутреннего слоя, развиваются в местах повреждения сосуда, вызванных инфекцией или травмой (например, при проколе сосуда во время хирургического вмешательства).
- По форме аневризмы бывают:
- фузиформными (веретенообразными) – сегмент (участок) аорты расширен по всей окружности;
- мешотчатыми (мешковидными) — локальное (местное) выпячивание стенки аорты, распространяющееся не более, чем на половину диаметра аорты;
- расслаивающими– представляет собой канал между слоями аорты, в котором скапливается кровь.
- По размеруаневризма брюшного отдела аорты может быть:
- малой — 3-5см;
- средней — 5-7см;
- крупной – более 7 см (представляет угрозу для жизни пациента).
Причины возникновения аневризмы брюшного отдела аорты.
- Врожденная (возникает внутриутробно) неполноценность аортальной стенки, служащая предпосылкой развития аневризмы брюшной аорты, может быть обусловлена синдромом Марфана (наследственным заболеванием, характеризующимся поражением соединительной ткани).
- Атеросклероз (хроническое заболевание, характеризующееся уплотнением и потерей эластичности стенок артерий, сужением их просвета за счет так называемых атеросклеротических бляшек (образований, состоящих из смеси кальция и жиров — в первую очередь, холестерина (жироподобное вещество, являющееся « строительным материалом» для клеток организма)) и нарушением вязкости крови).
- Травмы – заболевание может возникнуть в результате тупой (закрытой) травмы грудной клетки (падение с большой высоты, автомобильная авария).
- Ятрогенные (возникшее в результате медицинского вмешательства) — после реконструктивных (восстановительных) операций на брюшной части аорты, ангиографии (метод контрастного рентгенологического исследования кровеносных сосудов) и т. п.
- Инфекционные заболевания:
- туберкулез (инфекционное заболевание, вызываемое микобактерией туберкулеза и распространяющееся на легкие, возможна гематогенная диссеминация (распространение по кровеносному руслу) в другие органы и ткани);
- сифилис (системное заболевание, передающееся половым путем, поражающее кожу, слизистые оболочки, все органы);
- ревматизм (системное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы и вовлечением в процесс суставов, кожи).
- Артериальная гипертензия (повышение артериального давления выше 140/90 мм рт. ст.).
Предрасполагающие факторы.
- Мужской пол – мужчины болеют чаще, чем женщины.
- Возраст старше 60 лет — с возрастом частота развития заболевания резко возрастает.
- Курение (как фактор, способствующий развитию атеросклероза).
Врач кардиолог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб — когда (как давно) впервые и какие именно появились симптомы (например, наличие пульсирующего образования в животе, боль в пояснице), как они развивались с течением времени, было ли проведено обследование, каковы были его результаты и т. д.
- Анализ анамнеза жизни — направлен на выявление факторов риска развития аневризмы (курение, наличие артериальной гипертензии (артериальное давление выше 139/89 мм рт. ст.) и т.д.).
- Анализ семейного анамнеза — выясняется, есть ли у кого-то из близких родственников заболевания сердца, какие именно, были ли в семье случаи внезапной смерти.
- Врачебный осмотр — определяются хрипы в легких, шумы в сердце, измеряется уровень артериального давления, признаки атеросклероза (уплотнение и потеря эластичности стенок артерий, сужение их просвета с последующим нарушением кровоснабжения органов) различных участков организма; в половине случаев определяется систолический (во время систолы – периода сокращения сердечной мышцы) шум над аневризмой брюшной части аорты.
- Общий анализ крови — позволяет обнаружить осложнения и возможную причину заболевания.
- Общий анализ мочи — позволяет исключить заболевания почек.
- Биохимический анализ крови – определение уровня общего холестерина (жироподобного вещества, являющегося « строительным материалом» для клеток организма), « плохого» (способствует образованию атеросклеротических « бляшек») и « хорошего» (предотвращает образование « бляшек») холестерина, уровня триглицеридов (жиров, источника энергии клеток), глюкозы (сахара крови) для оценки риска, связанного с развитием атеросклерозом (хроническое заболевание, характеризующееся уплотнением и потерей эластичности стенок артерий, сужением их просвета за счет так называемых атеросклеротических бляшек (образований, состоящих из смеси кальция и жиров (в первую очередь, холестерина (жироподобное вещество, являющееся « строительным материалом» для клеток организма)) и нарушением вязкости крови) сосудов.
- Ультразвуковое исследование (УЗИ) органов брюшной полости – позволяет увидеть аневризму и оценить ее размеры.
- Ультразвуковая допплерография (УЗДГ) ветвей дуги аорты – разновидность ультразвуковой диагностики, дополнительный метод оценки состояния кровотока в сосудах.
- Рентгенография органов брюшной полости и забрюшинного пространства в прямой и боковой проекциях — может быть информативна при больших размерах аневризмы и выраженном снижении тонуса (« напряжения») стенок аорты.
- Компьютерная томография (КТ) — вид рентгеновского обследования, позволяющий получить на компьютере послойное изображение органов и оценить продольный и поперечный размер аневризматического расширения, его точную локализацию (расположение).
- Компьютерно-томографическая ангиография (КТА) — дает возможность визуализировать наличие пристеночных тромбов (сгусток крови) для оценки истинного просвета аорты, наличие вовлечения в патологический (болезненный) процесс ветвей брюшного отдела и осложнений (таких, как расслоение и разрыв).
- Магнитно– резонансная томография (МРТ) — метод получения диагностических изображений, основанный на использовании физического явления ядерно-магнитного резонанса, таким образом, он безопасен для организма. Метод позволяет оценить размеры, протяженность, вид и локализацию аневризмы.
- Цветовое допплеровское ультразвуковое сканирование – информативная диагностическая методика, позволяющая оценить размеры, протяженность, вид, локализацию аневризмы, а также скорость кровотока на данном участке.
- Цифровая субтракционная ангиография (ЦСА) – метод с использованием внутривенного контрастного вещества с последующим получением рентгеновских изображений. Обработка цифровых рентгеновских снимков проводится с помощью компьютера, при этом исключается фон, который создается костной системой и мягкими тканями, что позволяет увеличить четкость полученных изображений исследуемого сосуда (сердечной камеры), в которые вводился контраст.
- Возможна также консультация сосудистого хирурга.
Консервативное (безоперационное) лечение (используется при диаметре аневризмы мене 5 см).
- Коррекция артериальной гипертензии (стойкого повышения артериального давления от 140/90 мм рт. ст. и выше). Для этого применяю следующие группы препаратов:
- бета-блокаторы (расширяют сосуды, замедляют сердцебиение, снимают боли в области сердца);
- ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента; большая группа препаратов, снижающих артериальное давление благодаря нескольким путям воздействия);
- антагонисты рецепторов к ангиотензину (группа препаратов, снижающих артериальное давление, расширяя сосуды);
- антагонисты кальция (тормозят проникновение кальция в мышечные клетки сердца и сосудов, расширяют сосуды, изменяют частоту сердечных сокращений).
- Снижение уровня холестерина (жироподобного вещества, являющегося « строительным материалом» для клеток организма) крови.
Хирургическое лечение. Заключается в иссечении аневризматического мешка.
Методы хирургического лечения:
- замена пораженной части брюшной аорты синтетическим трансплантатом (то есть наложение « заплатки»);
- установка эндоваскулярного стента (полой трубки из специального материала) в просвете аневризматического расширения с предварительным удалением тромбов (сгустков крови) из него. Цель данной процедуры — укрепление стенки аорты, создание каркаса, предотвращающего ее разрыв.
Показания к хирургическому лечению аневризмы брюшного отдела аорты:
- диаметр аневризматического расширения более 5 см;
- увеличение размеров аневризмы на 0,5 см каждые 5 месяцев;
- хроническая (постоянная) боль в животе;
- аневризма подвздошной или бедренной артерии, которая вызывает ишемию (нарушение кровоснабжения) нижней конечности.
Немедикаментозные мероприятия:
- отказ от курения,
- ограничение интенсивных физических нагрузок (в том числе связанных с поднятием тяжестей);
- наблюдение за размером аневризмы с помощью ультразвукового исследования (УЗИ) или компьютерной томографии (КТ) каждые 6 месяцев или еще чаще у людей с высоким риском осложнений.
- Разрыв аневризматического мешка – опасное осложнение, проявляющееся сильной болью в спине и животе, иногда сопровождающейся вздутием живота, пульсацией в нем и даже шоком (тяжелым состоянием, связанным с массивной потерей крови).
- Разрыв аневризмы. Вероятность возникновения этого осложнения зависит от диаметра аневризмы: менее 5 см — риск менее 1%, более 5 см — риск более 10%, более 7 см – риск более 30%.
- Велика вероятность летального исхода (смерти).
- Соблюдение диеты:
- ограничение употребления в пищу животных жиров (до 20-30 г в день);
- малокалорийные продукты с содержанием сахара до 30 г;
- преобладание в рационе растительного масла и продуктов, содержащих клетчатку (овощи, фрукты, зелень).
- Отказ от курения.
- Контроль артериального давления.
- Своевременное лечение воспалительных инфекционных заболеваний (например, пневмонии (воспаления легких)).
- Кровь, насыщенная кислородом и питательными веществами, поступает из левого желудочка сердца по аорте и далее по ее ветвям распространяется по всему организму.
- Сразу же после отхождения аорты от сердца от нее идут ветви, по которым осуществляется кровоснабжении органов шеи и головы, головного мозга и верхних конечностей.
- Далее, после образования перегиба, от дуги аорты отходят ветви к органам грудной и брюшной полостей. Магистральные артерии отходят к органам таза и нижним конечностям.
- Аорта начинается в грудной клетке, и этот отдел называется грудным отделом аорты, а ниже, в брюшной полости, ее называют брюшной аортой, или брюшным отделом аорты.
- Течение заболевания прогрессирующее. В среднем, размер аневризмы увеличивается на 10% в год.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Ивашкина В.Т., Подымова С.Д. Внутренние болезни. М.: « МЕДпресс-информ» 2006.
Karl-Juergen Wolf. Vascular Imaging
М.:« МЕДпресс-информ» 2011.
John G.Strang. Body CT Secrets.
М.: « БИНОМ» 2009.
Бокерия Л.А. Сердечно-сосудистая хирургия
М.: « Медицина» 1989.
- Выбрать подходящего врача кардиолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Аневризма аорты – патологическое локальное расширение участка магистральной артерии, обусловленное слабостью ее стенок. В зависимости от локализации аневризма аорты может проявляться болью в грудной клетке или животе, наличием пульсирующего опухолевидного образования, симптомами компрессии соседних органов: одышкой, кашлем, дисфонией, дисфагией, отечностью и цианозом лица и шеи. Основу диагностики аневризмы аорты составляют рентгенологические (рентгенография грудной клетки и брюшной полости, аортография) и ультразвуковые методы (УЗДГ, УЗДС грудной/брюшной аорты). Хирургическое лечение аневризмы предполагает выполнение ее резекции с протезированием аорты либо закрытого эндолюминального протезирования аневризмы специальным эндопротезом.
Аневризма аорты характеризуется необратимым расширением просвета артериального ствола на ограниченном участке. Соотношение аневризм аорты различной локализации примерно следующее: аневризмы брюшной части аорты составляют 37% случаев, восходящего отдела аорты – 23%, дуги аорты – 19%, нисходящего отдела грудной аорты – 19,5%. Т. о., на долю аневризм грудной аорты в кардиологии приходится почти 2/3 всей патологии. Аневризмы грудного отдела аорты часто сочетаются с другими аортальными пороками — аортальной недостаточностью и коарктацией аорты.
По этиологии все аневризмы аорты могут быть разделены на врожденные и приобретенные. Формирование врожденных аневризм связано с наследственными заболеваниями стенки аорты:
Приобретенные аневризмы аорты могут иметь воспалительную и невоспалительную этиологию:
- Поствоспалительные аневризмы возникают вследствие специфического и неспецифического аортита при грибковых поражениях аорты, сифилисе, послеоперационных инфекциях.
- Невоспалительные дегенеративные аневризмы обусловлены атеросклерозом, дефектами шовного материала и протезов аорты .
- Гемодинамически-постстенотических и травматические аневризмы связаны с механическими повреждениями аорты
- Идиопатические аневризмы развиваются при медионекрозе аорты.
Факторами риска формирования аневризм аорты считаются пожилой возраст, мужской пол, артериальная гипертензия, табакокурение и злоупотребление алкоголем, наследственная отягощенность.
Кроме дефектности стенки аорты в формировании аневризмы принимают участие механические и гемодинамические факторы. Аневризмы чаще возникают в функционально напряженных зонах, испытывающих повышенную нагрузку вследствие высокой скорости кровотока, крутизны пульсовой волны и ее формы. Хроническая травматизация аорты, а также повышенная активность протеолитических ферментов вызывают деструкцию эластического каркаса и неспецифические дегенеративные изменения в стенке сосуда.
Сформировавшаяся аневризма аорты прогрессирующе увеличивается в размерах, поскольку напряжение на ее стенки возрастает пропорционально расширению диаметра. Кровоток в аневризматическом мешке замедляется и приобретает турбулентный характер. В дистальное артериальное русло поступает лишь около 45% крови от объема, находящегося в аневризме. Это связано с тем, что, попадая в аневризматическую полость, кровь устремляется вдоль стенок, а центральный поток сдерживается механизмом турбулентности и присутствием в аневризме тромботических масс. Наличие тромбов в полости аневризмы является фактором риска тромбоэмболий дистальных разветвлений аорты.
В сосудистой хирургии предложено несколько классификаций аневризм аорты с учетом их локализации по сегментам, формы, структуры стенок, этиологии. В соответствии с сегментарной классификацией выделяют
Оценка морфологического строения аневризм аорты позволяет подразделить их на истинные и ложные (псевдоаневризмы):
- Истинная аневризма характеризуется истончением и выпячиванием наружу всех слоев аорты. По этиологии истинные аневризмы аорты обычно атеросклеротические или сифилитические.
- Псевдоаневризма. Стенка ложной аневризмы представлена соединительной тканью, образовавшейся вследствие организации пульсирующей гематомы; собственные стенки аорты в формировании ложной аневризмы не задействованы. По происхождению чаще бывают травматическими и послеоперационными.
По форме встречаются мешотчатые и веретенообразные аневризмы аорты: первые характеризуются локальным выпячиванием стенки, вторые – диффузным расширением всего диаметра аорты. В норме у взрослых диаметр восходящей аорты составляет около 3 см, нисходящей грудной аорты — 2,5 см, брюшной аорты — 2 см. Об аневризме аорты говорят при увеличении диаметра сосуда на ограниченном участке в 2 и более раза.
С учетом клинического течения различают неосложненные, осложненные, расслаивающиеся аневризмы аорты. К числу специфических осложнений аневризм аорты относятся разрывы аневризматического мешка, сопровождающиеся массивным внутренним кровотечением и образованием гематом; тромбозы аневризмы и тромбоэмболии артерий; флегмоны окружающих тканей вследствие инфицирования аневризмы.
Особый тип представляет собой расслаивающаяся аневризма аорты, когда через разрыв внутренней оболочки кровь проникает между слоями стенки артерии и распространяется под давлением по ходу сосуда, постепенно расслаивая его.
Клинические проявления аневризм аорты вариабельны и обусловлены локализацией, размерами аневризматического мешка, его протяженностью, этиологией заболевания. Аневризмы могут протекать бессимптомно или сопровождаться скудной симптоматикой и выявляться на профилактических осмотрах. Ведущим проявлением служит боль, обусловленная поражением стенки аорты, ее растяжением или компрессионным синдромом.
Клиника аневризмы брюшной аорты проявляется преходящими или постоянными разлитыми болями, дискомфортом в области живота, отрыжкой, тяжестью в эпигастрии, ощущением переполнения желудка, тошнотой, рвотой, дисфункцией кишечника, похуданием. Симптоматика может быть связана с компрессией кардиального отдела желудка, 12-перстной кишки, вовлечением висцеральных артерий. Часто больные самостоятельно определяют наличие усиленной пульсации в животе. При пальпации определяется напряженное, плотное, болезненное пульсирующее образование.
Для аневризмы восходящего отдела аорты типичны боли в области сердца или за грудиной, обусловленные сдавлением или стенозированием венечных артерий. Пациентов с аортальной недостаточностью беспокоит одышка, тахикардия, головокружение. Аневризмы больших размеров вызывают развитие синдрома верхней полой вены с головными болями, отечностью лица и верхней половины туловища.
Аневризма дуги аорты приводит к компрессии пищевода с явлениями дисфагии; в случае пережатия возвратного нерва возникает осиплость голоса (дисфония), сухой кашель; заинтересованность блуждающего нерва сопровождается брадикардией и слюнотечением. При компрессии трахеи и бронхов развиваются одышка и стридорозное дыхание; при сдавлении корня легкого — застойные явления и частые пневмонии.
При раздражении аневризмой нисходящей аорты периаортального симпатического сплетения возникают боли в левой руке и лопатке. В случае вовлечения межреберных артерий может развиваться ишемия спинного мозга, парапарезы и параплегии. Компрессия позвонков сопровождается их узурацией, дегенерацией и смещением с формированием кифоза. Сдавление сосудов и нервов клинически проявляется радикулярными и межреберными невралгиями.
Аневризмы аорты могут осложняться разрывом с развитием массивного кровотечения, коллапса, шока и острой сердечной недостаточности. Прорыв аневризмы может происходить в систему верхней полой вены, перикардиальную и плевральную полость, пищевод, брюшную полость. При этом развиваются тяжелые, подчас фатальные состояния – синдром верхней полой вены, гемоперикард, тампонада сердца, гемоторакс, легочное, желудочно-кишечное или внутрибрюшное кровотечение.
При отрыве тромботических масс из аневризматической полости развивается картина острой окклюзии сосудов конечностей: цианоз и болезненность пальцев стоп, ливедо на коже конечностей, перемежающаяся хромота. При тромбозе почечных артерий возникает реноваскулярная артериальная гипертензия и почечная недостаточность; при поражении мозговых артерий – инсульт.
Диагностический поиск при аневризме аорты включает оценку субъективных и объективных данных, проведение рентгенологических, ультразвуковых и томографических исследований. Аускультативным признаком аневризмы служит присутствие систолического шума в проекции расширения аорты. Аневризмы брюшной аорты обнаруживаются при пальпации живота в виде опухолевидного пульсирующего образования. Инструментальная диагностика:
- Рентгенография. В план рентгенологического обследования пациентов с аневризмой грудной или брюшной аорты включается рентгеноскопия и рентгенография грудной клетки, обзорная рентгенография брюшной полости, рентгенография пищевода и желудка.На заключительном этапе обследования выполняют аортографию, по данным которой уточняются локализация, размеры, протяженность аневризмы аорты и ее отношение к соседним анатомическим структурам.
- УЗИ. При распознавании аневризм восходящего отдела аорты используется эхокардиография; в остальных случаях проводится УЗДГ (УЗДС) грудной/брюшной аорты.
- Компьютерная томография. КТ (МСКТ) грудной/брюшной аорты позволяет точно и наглядно представить аневризматическое расширение, выявить наличие расслоения и тромботических масс, парааортальной гематомы, очагов кальциноза.
По результатам комплексного инструментального обследования принимается решение о показаниях к оперативному лечению. Аневризму грудной аорты следует дифференцировать от опухолей легких и средостения; аневризму брюшной аорты – от объемных образований брюшной полости, поражения лимфоузлов брыжейки, забрюшинных опухолей.
При бессимптомном непрогрессирующем течении аневризмы аорты ограничиваются динамическим наблюдением сосудистого хирурга и рентгенологическим контролем. Для снижения риска возможных осложнений проводится гипотензивная и антикоагулянтная терапия, снижение уровня холестерина.
Оперативное вмешательство показано при аневризмах брюшной аорты диаметром более 4 см; аневризмах грудной аорты диаметром 5,5-6,0 см или при увеличении аневризм меньшего размера более чем на 0,5 см за полгода. При разрыве аневризмы аорты показания к экстренному хирургическому вмешательству абсолютные.
Хирургическое лечение аневризмы аорты заключается в иссечении аневризматически измененного участка сосуда, ушивании дефекта либо его замещении сосудистым протезом. С учетом анатомической локализации выполняется резекция аневризмы брюшной аорты, грудной аорты, дуги аорты, торакоабдоминальной части аорты, подпочечного отдела аорты.
При гемодинамически значимой аортальной недостаточности резекцию восходящей грудной аорты сочетают с протезированием аортального клапана. Альтернативой открытому сосудистому вмешательству служит эндоваскулярное протезирование аневризмы аорты с установкой стента.
Прогноз аневризмы аорты, главным образом, определяется ее размерами и сопутствующим атеросклеротическим поражением сердечно-сосудистой системы. В целом естественное течение аневризмы неблагоприятное и связано с высоким риском смерти от разрыва аорты или тромбоэмболических осложнений. Вероятность разрыва аневризмы аорты диаметром 6 и более см составляет 50% в год, меньшего диаметра – 20% в год. Раннее выявление и плановое хирургическое лечение аневризм аорты оправдано низкой интраоперационной (5 %) летальностью и хорошими отдаленными результатами.
Профилактические рекомендации включают контроль АД, организацию правильного образа жизни, регулярное наблюдение у кардиолога и ангиохирурга, медикаментозную терапию сопутствующей патологии. Лицам из групп риска по развитию аневризмы аорты следует проходить скрининговое ультразвуковое обследование.
источник