Развитие опасного постинфарктного осложнения — аневризмы левого желудочка. Современные подходы к лечению
Болезни сердца, при которых поражается миокард желудочковых камер, осложняются рядом необратимых вторичных заболеваний. Одним из подобных состояний является развитие рубцовой ткани, определяющей снижение всех функций левого желудочка.
Опасность патологии выражается в возможной тромбоэмболии, усугублении сердечной недостаточности и угрозе летального исхода.
Код по МКБ-10: I25.3.
Четко ограниченная рубцовая ткань левого желудочка, не участвующая в сокращении мышечных волокон, называется аневризмой. Патология характеризуется спадением или парадоксальным движением пораженного участка во время систолы и диастолы.
По времени возникновения выделяют следующие виды патологии:
- Врожденные (дивертикулы) – первичные;
- Приобретенные – вторичные.
Приобретенные делят по причинному заболеванию, морфологии, механизму и локализации.
- Коронарогенные – при патологии венечных артерий;
- Некоронарогенные – вследствие болезней миокарда;
- Посттравматические (в том числе послеоперационные и постинфарктные аневризмы левого желудочка).
По механизму:
- Истинные – представлены растянутым участком миокарда;
- Ложные – представлены гематомой, ограниченной перикардом.
По форме выделяют следующие разновидности:
- Мешковидные — имеют шейку, тело и купол;
- Диффузные — плавно переходят в здоровый миокард.
Существует четыре типа локализации аневризмы:
- В области верхушки – аневризма поражает нижнюю часть левого желудочка, заканчивающуюся куполообразным сужением;
- Передне-перегородочная – аневризма передней стенки левого желудочка, выходит за пределы верхушки и захватывает нижнюю часть межжелудочковой перегородки;
- Базального отдела – аневризма расположена снизу на задней стенке левого желудочка;
- Передняя – локализована спереди и частично распространяется на верхушку.
По течению выделяют острую, подострую и хроническую стадии (формы):
- Острая – стенка желудочка представлена участком некротизированного миокарда. Данная форма длится 1-2 недели и сопровождается выраженной болью, лихорадкой, слабостью;
- Подострая – от 3 до 8 недель. Представлена утолщенным эндокардом со скоплением эластических волокон. Клиника стертая, болевой синдром неяркий, лихорадка не характерна;
- Хроническая аневризма левого желудочка — начинается с 9 недели. Представлена нерастяжимой грубоволокнистой соединительной тканью. Симптомы определяются первичным заболеванием и сердечной недостаточностью.
Врожденные аневризмы (5% больных) развиваются во внутриутробном периоде под действием внешних факторов, приводящих к мутации генов.
Приобретенные образуются вследствие следующих причин:
- Атеросклероза венечных сосудов;
- Ревматоидного артрита;
- Инфекционного эндокардита;
- Саркоидоза;
- Трансмурального инфаркта (более 90% случаев);
- Кардиомиопатии;
- Вирусных миокардитов;
- Сифилиса.
Выделяют две последовательные фазы развития:
- Раннюю дилатацию (некроз и разволокнение);
- Позднее ремоделирование (формирование рубца).
Длится 2-14 дней. Сразу после ишемии стенка миокарда становится гладкой, место повреждения перекрывается тромбом.
К концу 1-2 суток клетки теряют структуру и некротизируются под действием ферментов. Коллагеновые волокна истончаются, поэтому подвергшийся некрозу участок (в последующем – стенка аневризмы) испытывает постоянное систолическое давление крови. Это приводит к прогрессирующему растяжению и увеличению пораженной зоны.
Большая часть крови поступает не в большой круг кровообращения, а в образованное выпячивание. Это приводит к усугублению ишемии и снижению фракции выброса.
Начинается с 3-4 недели. На месте ишемии развивается регенераторная ткань, которая постепенно замещается соединительными волокнами. Образовавшийся рубец предотвращает растяжимость миокарда, останавливая увеличение некротизированной зоны. Из-за вовлечения в процесс нервных волокон в данную фазу развиваются короткие цепочки нервного возбуждения, провоцирующие приступы аритмии.
Появление плотного рубца, четко отграниченного от здоровой ткани – конечный этап ремоделирования.
Матриксные металлопротеиназы – ферменты, участвующие в процессах рубцового перерождения миокарда. Они представлены белками, которые вырабатываются регенераторными клетками в ответ на повреждение.
Матриксные металлопротеиназы предназначены для разрушения омертвевшей зоны желудочка. Под их действием в фазу ранней дилатации нарушается анатомическая структура коллагеновых волокон. Ферменты способствуют разрушению участка некроза, на месте которого формируется новая соединительная ткань.
Течение длительное и медленно прогрессирующее. Наличие аневризмы приводит к падению фракции выброса. Уменьшение поступления крови в аорту провоцирует артериальную гипертензию. Впоследствии это вызывает нарушение проводимости и сократительной функции сердца. В течение года у большинства пациентов развиваются вторичные осложнения, самым частым из которых выступает аритмия. Следствием аритмии является повышенное тромбообразование.
Симптомы неспецифичны. Классическая триада представлена:
- Одышкой;
- Болевым синдромом;
- Ощущением перебоев и частого сердцебиения.
Одышка носит смешанный характер и проявляется затруднением как вдоха, так и выдоха. Болевой синдром развивается по типу стенокардии – в пределах 10-15 минут после физической нагрузки. Ощущение перебоев обусловлено развивающейся аритмией и может носить приступообразный или постоянный характер.
Другие проявления:
- Обмороки;
- Отеки;
- Снижение толерантности к физической нагрузке;
- Бессонница;
- Внезапная сердечная смерть.
Среди ранних осложнений наиболее значимы:
Для подтверждения диагноза используется комплекс визуализирующих обследований – ЭКГ, вентрикулоангиография, рентгенография грудной клетки, УЗИ (ЭХО), КТ, МРТ, радионуклидная ангиография. Выявляют следующие признаки заболевания:
- Рентгенография – расширение тени сердца влево, увеличение дуги левого желудочка;
- ЭКГ – подъем зубца Т и появление патологического зубца Q;
- Вентрикулоангиография– выявление парадоксальной подвижности в области одной из стенок желудочка;
- УЗИ сердца – обнаружение рубцовой ткани, присердечной гематомы, тромбообразования. Метод позволяет также подтвердить снижение фракции выброса;
- КТ (МРТ) – истончение стенки аневризмы, локальный отек (в острую фазу инфаркта), пристеночные тромбы;
- Радионуклидный метод – позволяет выявить аневризму по богатому накоплению радионуклидного препарата.
У части пациентов при отсутствии жалоб определяется относительно благоприятный прогноз. Такие больные проходят динамическое наблюдение и лечатся по поводу сопутствующих заболеваний.
В остальных ситуациях лечение хирургическое. Показания:
- Перенесенное аорто-коронарное шунтирование;
- Аритмия;
- Снижение сократительной функции сердца;
- Сердечная недостаточность;
- Угроза разрыва по рубцу;
- Болевой синдром;
- Снижение фракции выброса;
- Риск развития тампонады.
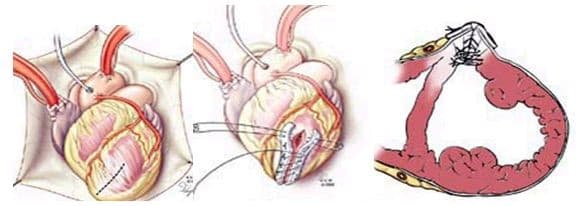
Выполняемое вмешательство носит название «хирургическое ремоделирование миокарда» и представляет собой восстановление анатомической целостности левожелудочковой камеры. Все варианты операции проводятся при кардиоплегии (отключении сердца из системного кровотока).
- После общего обезболивания проводится срединный разрез на уровне грудины (срединная стернотомия).
- Вскрывается грудная полость, затем — перикард.
- Левый желудочек осматривается, после чего выполняется вертикальный разрез.
- Рубцовую ткань аневризмы подвергают тщательному осмотру.
- Обнаруженные тромботические массы удаляют вместе с рубцом.
- Стенки вскрытого желудочка ушивают двумя слоями швов.
- Операция дополняется пластикой двустворчатого клапана и венечных артерий.
- Вмешательство заканчивается наложением швов, а также сопоставлением краев грудины.
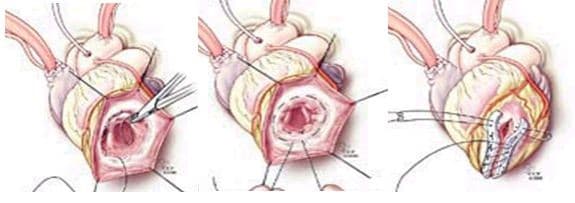
- Линейная пластика (Cooley). Представляет собой восстановление анатомической структуры стенки двухрядным линейным швом. После удаления тромботических масс аневризму иссекают, не доходя до границ здоровой ткани 2.5-3 см. Герметизации полости сердца добиваются линейным обвивным швом.
- Кисетная пластика (Jatene). При поражении исключительно верхушки применяется кисетный способ. Аневризма удаляется. По краю полученного кругового отверстия прошивается круговой шов, который затягивают по типу тканного мешочка. Поверх него накладывается еще один шов (двухрядный) для профилактики послеоперационных расхождений.
- Циркулярная пластика заплатой (Cooley). Используется при поражении задней и нижней стенок. Рубцовую ткань удаляют, не доходя до зоны здорового миокарда 9-10 мм. На получившееся отверстие накладывают заплату из инертного безопасного материала и подшивают ее к стенкам отверстия. Поверх циркулярного шва накладывают обвивной.
- Эндовентрикулярная пластика заплатой (Dor). Используется при обширной области поражения. Рубцовую ткань удаляют на всем протяжении, после чего получившееся отверстие затягивают круговым швом. Со стороны полости (изнутри) обвивным швом подшивают заплату из перикарда или синтетического материала. Над заплатой дополнительно проводят однорядный шов, защищающий от послеоперационного разрыва.
В исключительных случаях вышеперечисленные операции еще больше нарушают анатомию сердца. Тогда им предпочитают менее радикальные вмешательства:
- Использование шаблонного баллона для восстановления полости левого желудочка;
- Применение удлиненной и суженной заплаты;
- Укорочение миокарда позади сосочковых мышц.
Операция проходит успешно в 77-80% случаев. Пятилетняя выживаемость больных составляет 60-70%, десятилетняя – 55%. Повторное образование аневризмы не наблюдается.
Качество жизни снижается ввиду низкой толерантности к физическим нагрузкам, однако при постоянном самоконтроле и диспансеризации функции сердца у части больных улучшаются.
Аневризмы левого желудочка представляют собой группу патологических образований, которые различаются по времени и причинам возникновения. Патология наиболее характерна для лиц пожилого возраста, перенесших крупноочаговый инфаркт.
Несвоевременная диагностика заболевания может привести к фибрилляции желудочков и летальным осложнениям. В большинстве случаев рекомендовано оперативное лечение; его результаты и прогноз определяются возрастом больного, типом хирургического вмешательства и сопутствующими заболеваниями.
источник
Слово «аневризма» в переводе с греческого означает «расширение». В медицине используется для обозначения выпирания, выпячивания отдельного участка сосуда или сердечной стенки. Аневризма сердца развивается в местах, где ткани ослаблены, истончены или полностью омертвели. Чаще всего формируется такое образование со стороны левого желудочка. Самая распространенная причина появления – перенесенный инфаркт. Наиболее подвержены риску возникновения аневризмы лица мужского пола зрелого возраста (от 40 лет). Патология очень опасна, так как может носить скрытый характер и представлять угрозу для жизни.
Погибшие в результате гипоксии (после инфаркта) сердечные клетки (кардиомиоциты) замещаются рубцовой тканью. Она значительно отличается от здоровой. Обладая достаточной механической прочностью, рубец не проявляет свойства эластичности и не может сокращаться. Кровь проходит через сердечные отделы под большим давлением. Омертвевший участок сердца не сразу замещается прочными рубцами, поэтому ослабленная ткань в этом месте растягивается и разбухает под давлением крови. Так появляется выпячивание в полости сердца – аневризма. Патологическое образование может быстро увеличиваться и создает угрозу разрыва сердечной ткани.
Аневризмы чаще всего возникают в желудочках, главным образом подвержены этой аномалии стенки левой части. Происходит это потому, что в этом отделе сердца давление крови выше, чем во всех остальных.
Расширенное сердце – последствие других патологий, в результате которых ослабляются или повреждаются сердечные ткани. Дополнительным фактором, способствующим выпячиванию в области сердца, является вынужденная усиленная работа сердца.
Аневризмы сердца могут отличаться друг от друга, в зависимости от:
- Формы выпячивания.
- Способа возникновения.
- Габаритов новообразования.
- Расположенности в области сердца.
- Длительности периода образования.
- Структурных изменений в тканях.
Внешний вид аневризмы укажет врачу, как быстро способно развиваться образование. В соответствии с этим будет проводиться диагностика, определяться способ лечения.
- Форма-мешок. Выпячивание довольно объемное, с широким основанием и большой полостью, напоминают свисающий мешок. Ткань в месте расширения подвергается значительному растяжению. Последствия: повышен риск нарушения целостности аневризмы, опасность застоя крови в «мешке» и развития тромбов.
- Форма-гриб. Основа выбухания сужена, полостной участок расширен под воздействием крови. Формой напоминает гриб. Натяжение стенок значительное, структура ткани повреждена. Источник развития аневризм – маленькие участки омертвевших тканей или рубцовых образований. Последствия: очень высокий риск тромбоза и разрывания сердечных стенок.
- Диффузная (плоская) форма. Такая аневризма развивается из широкого участка поврежденной поверхности, но отличается малым объемом. Она практически плоская (не выпирает из полости сердца). Возникает при обширных инфарктах. Локализуются новообразования чаще в области передней стенки, со стороны левого желудочка. Последствия: развитие сердечной недостаточности, аритмия, перспектива увеличения размера органа.
- Двойная аневризма (одна в другой). Самое опасное выпячивание сердечной стенки. Одна аневризма развивается в полости другой. Первая выпуклость имеет диффузную или мешковидную форму. Стенка этого образования дополнительно растягивается в одном из участков. Там образуется новый выступ. То есть происходит патологическое расслоение структуры сердечной ткани. Последствия: «аневризма в аневризме» разрывается чаще всего.
- Истинная аневризма. Развивается в слоях сердечной стенки, которая частично заместилась соединительными тканями.
- Ложная аневризма. Образуется полость между тканями перикарда и фиброзной спайкой. Растяжения сердечной полости не происходит. Имеется микроотверстие в стенке, сквозь которое вытекает кровь в новую образовавшуюся полость.
- Аневризма в сердце функционального происхождения. Очень редкий вид патологии. Выпячивание мышечного слоя миокарда происходит без изменения самого миокарда. Причина: участок сердца прекращает участвовать в сократительной деятельности вследствие каких-либо патологических нарушений.

- Маленькие аневризмы. Заметить такую аневризму сердца можно, когда происходит сокращение органа. Поврежденные участки не способны сокращаться.
- Средние аневризмы. Расширяются незначительно (до нескольких сантиметров). Не выступают за пределы перикарда.
- Гигантские аневризмы. Имеют большой размер, а значит, форма сердца заметно изменена. Некоторые по объему равны полости левого желудочка.
Выпячивания предпочитают развиваться в полости левого желудочка. Именно эта часть сердца больше всего нуждается в кислороде, поэтому во время приступа острой гипоксии первыми погибают клетки левого желудочка. Редко аневризмы располагаются в задней стенке или в перегородке между желудочками. Чаще – в верхней или передней части.
Межжелудочковая аневризма представлена сдвигом перегородки в правожелудочную зону. К последствиям такой деформации можно отнести развитие сердечной недостаточности, так как левый желудочек увеличивается, а правый уменьшается.

С помощью такого уточнения дифференцируют аневризмы, возникшие после инфаркта. Для различения определяют количество времени, пройденного после наступления омертвления тканей до момента образования выпячивания.
- Острое образование. Сердце расширено уже в течение двух первых недель. Рубцовая ткань еще не сформировалась до конца. Аневризма в таком случае ведет себя непредсказуемо: она может быстро расти, возможен ее разрыв, форма тоже может меняться.
- Подострая аневризма. Образуется чуть позже (после 3-й недели и до 8-й). В это время соединительная ткань уже достаточно прочная, что снижает риск ее вскрытия или дальнейшего роста. В полости аневризмы возможно возникновение кровяных сгустков.
- Хроническая аневризма. Расширение сердца в поперечнике формируется уже почти через два месяца после перенесенного инфаркта. Рубец уже полностью уплотнился, поэтому его растяжение не может быть быстрым и значительным. В этом случае почти не фиксируются разрывы сердечной стенки, но высок риск тромбоза и аритмии.
Если аневризма образовалась после инфаркта, то в ее структуре будет большое количество соединительной ткани.
Когда в миокард проникает инфекция и повреждает его, преобладает мышечный слой в структуре.
Прогнозирование дальнейшего состояния новообразования зависит от классификации аневризм по их составу.
- Фиброзная выпуклость. Содержит в своей структуре преимущественно соединительную ткань, которая не может участвовать в сокращении сердца. Под давлением крови она растягивается и становится тонкой. Возникает в первое время после инфаркта.
- Фиброзно-мышечная выпуклость. В структуре присутствуют мышечные ткани и рубцовые. Такое явление часто возникает, когда развивается пристеночный инфаркт. Некрозу подвергается не все слои сердечной ткани.
- Мышечная выпуклость. Она почти полностью состоит из мышечных клеток. Растяжение мышц происходит из-за врожденной аномалии, ухудшения кровотока или нарушения передачи нервных импульсов. Этот участок сердца не сокращается со всеми остальными, поэтому внутреннее давление на него усиливается. Развивается мышечная аневризма. Патология протекает без симптомов.
Аневризма, в большинстве случаев, возникает в постинфарктном состоянии. Обычно выпячивается верхняя часть левого желудочка либо передняя часть, в редких случаях набухает задний участок этого отдела сердца.
Ускорить образования сердечной аневризмы после случившегося инфаркта могут следующие условия:
- второй инфаркт;
- ускоренный ритм сердца;
- появление сердечной недостаточности;
- приступы повышения артериального давления;
- нарушения рекомендаций о постельном режиме.
Но инфаркт – не единственный путь развития патологии. Выделяют также другие причины аномального растяжения сердечной ткани.
-
Врожденная патология. Когда ребенок находится в утробе матери, он может подвергаться различным негативным воздействиям (никотиновое или алкогольное отравление, внутриутробные инфекции, действие лекарств). Эти факторы влияют на формирование структур сердца. После рождения при самостоятельном дыхании ребенка давление в области сердца растет, деформированные участки сердца выпячиваются. По мере взросления малыша, патологические явления могут исчезать. Но всегда будет существовать риск развития новых аневризм в течение всей жизни.
- Инфекционное повреждение органа. С проникновением инфекции в сердце развивается миокардит. Воспаление охватывает стенки сердечной мышцы, что ведет к частичной гибели клеток и замещению их соединительной тканью. В таких участках повышается риск развития аневризмы.
- Послеоперационные осложнения. После операций, направленных на устранение пороков сердца, у детей и людей пожилого возраста возможны осложнения. Сердечные швы могут неправильно срастись, оставив плотный рубец, который и послужит местом образования аневризмы. Другая причина: сердце, пережив операцию, сокращается в усиленном режиме, это ведет к повышению давления внутри него. Оперированные участки страдают от этого в первую очередь, ослабленная ткань начинает растягиваться.
- Миокардит токсического происхождения. Это довольно редкий повод для развития аневризмы. В кровь по различным причинам попадают отравляющие вещества. Токсины проникают в сердце и повреждают его ткани, иногда развивается некроз. Выраженные проявления аллергических реакций тоже ведут к повреждению эндокарда (внутренняя оболочка сердца). Все эти факторы создают условия для деформации сердечной стенки.
- Кардиосклеротические изменения идеопатического характера. В отдельных случаях пациенту диагностируется кардиосклероз не выявленной этиологии. Кардиомиоциты начинают замещаться соединительным слоем, со временем этот процесс ведет к образованию аневризмы.
- Закрытые и открытые травмы органа. В результате открытой травмы в сердце образуется шрам (рубец) в месте повреждения. При закрытой возможно развитие ложных аневризм или миокардита, сопровождающегося кардиосклерозом.
- Облучение. Если сердце подверглось сильному радиоактивному облучению, в его клетках развивается кардиосклероз. Такое явление может возникнуть при лечении раковой опухоли в области средостения. Лучи, попавшие в сердце, запускают процесс медленного разрушения сердечных клеток. Аневризма может развиться спустя долгий период времени.
-
Длительный воспалительный процесс. Нарушение функций иммунной системы ведет к ревматизму сердечной мышцы. Воспалительный процесс возникает по причине борьбы клеток сердца со своими же антителами. Длительное воспаление ослабляет сердце, развивается миокардит и кардиосклеротические изменения.
Болевой синдром в грудной клетке не всегда сопровождает появление аневризмы. Новообразование не имеет нервных рецепторов, поэтому боли в этой области быть не может. Неприятные ощущения возникают в здоровых тканях по причине нарушения кровообращения.
Ощущение упадка сил указывает на развитие сердечной недостаточности. В результате такого состояния сердце не может отправить нужный объем крови к мышцам, поэтому возникает общая слабость.
Нарушена ритмичность сокращений – это самый типичный признак аневризмы. Перебои с сердечным ритмом случаются время от времени, но надолго не задерживаются. Возникают обычно по причине эмоционального стресса или значительной физической нагрузки.
Бледный оттенок лица и тела объясняется явлением сердечной недостаточности. Сердце плохо снабжает кровью кожные покровы, из-за этого они бледнеют. Может ощущаться онемение конечностей, низкая чувствительность кожи.
Ощутимая пульсация сердца. Человек с аневризмой постоянно чувствует, как бьется сердце, даже в состоянии абсолютного покоя. Это происходит из-за увеличенного объема левого желудочка, он плотнее приближается к ребрам, что создает ощущения усиленного биения сердца.
Застойные явления, связанные с сердечной недостаточностью, вызывают ухудшение работы легких. Кислород медленнее проникает из легких, что вызывает одышку.
Приступы кашля – это очень редкое явление при аневризме в сердце. Кашель появляется в случае крупных образований, когда легкие подвергаются сжатию. При глубоком вдохе плевра в сдавленном легком раздражается, и начинается приступ с кашлем. Хрипы при этом отсутствуют, мокрота не отделяется. Кашель может возникать по той же причине, что и одышка.
Причиной такой патологии называют «легочное сердце». Такое явление возникает, когда у человека развиваются заболевания легких, затрудняющих дыхательные процессы. В этом случае давление в артерии, проходящей через них, увеличивается. Это отражается на работе правого желудочка, он перегружается, перекачивая большие объемы крови. Происходит расширение его полости. Провоцирующие факторы:
- Заболевания органов дыхания: наличие бронхиальной астмы, хронического бронхита, туберкулеза и так далее.
- Патологии грудной части тела: сколиоз, полиомиелит.
- Болезни сосудов, локализующихся в легких: эмболия, артериит, тромбоз, воздействие опухоли на сосуды.
Признаками расширенного правого желудочка называют:
- одышка;
- слабость;
- обморок;
- аритмия;
- кровавый кашель;
- боль в груди;
- холодный пот.
У детей могут быть выявлены врожденные пороки, ведущие к расширению правого желудочка. Они сопровождаются аритмиями, цианозом, одышкой, частым ритмом сердца. Такие дети плохо растут.

Когда нет показаний для экстренной операции, а также пациентам в преклонном возрасте, плохо переносящим наркоз, назначают следующие препараты:
- Бета-адреноблокаторы – улучшают ритм сердца, снижают интенсивность сокращений.
- Препараты из группы нитратов – нормализуют проходимость коронарных сосудов, доступ крови к сердцу стабилизируется, что снимает болезненность.
- Диуретики – предлагают людям, которые больны гипертонией, чтобы снизить давление и устранить риск разрыва выпуклости сердечной мышцы.
- Препараты, препятствующие образованию тромбов – они разжижают кровь, не дают тромбоцитам соединяться вместе.
В случае развития опасных состояний назначают оперативное лечение:
- наличие ложных аневризм;
- разорванная аневризма;
- образование тромбов;
- ускоренный ритм сердца, который нельзя устранить лекарствами;
- острая сердечная недостаточность.
В ходе операции хирург вскрывает грудную клетку, перекрывает движение крови через сердце, человека подсоединяют к специальному аппарату, замещающему функции сердечной мышцы.
Удаление аневризмы, тромбов, поврежденных участков сердечной ткани – в этом заключается суть операции. По окончанию процесса врач ушивает сердечные стенки. При необходимости проводится шунтирование сосудов, укрепление перегородки между желудочками. Операция длится несколько часов, имеет высокий уровень сложности, в некоторых случаях пациенты умирают во время или после вмешательства.
Прогноз при диагнозе «аневризма сердца» нельзя назвать благополучным. Только хирургическое вмешательство способно устранить угрозу для жизни. Но и при проведении операции возможны летальные исходы или осложнения. Не всем пациентам показано применение наркоза. В случае невозможности проведения оперативного лечения риск смерти возрастает, а качество жизни человека ухудшается.
Выводы по поводу каждого случая надо делать, исходя из индивидуальных особенностей организма, степени развития патологии, возраста пациента, места, формы, размеров и срока образования аневризмы, а также присутствия дополнительных заболеваний.
Для подготовки материала использовались следующие источники информации.
источник
Аневризма сердца – истончение и выбухание участка миокарда сердечной камеры. Аневризма сердца может проявляться одышкой, сердцебиением, ортопноэ, приступами сердечной астмы, тяжелыми нарушениями сердечного ритма, тромбоэмболическими осложнениями. Основными методами диагностики аневризмы сердца служат ЭКГ, ЭхоКГ, рентген грудной клетки, вентрикулография, КТ, МРТ. Лечение аневризмы сердца предусматривает иссечение аневризматического мешка с ушиванием дефекта сердечной мышцы.
Аневризма сердца – ограниченное выпячивание истонченной стенки миокарда, сопровождающееся резким снижением или полным исчезновением сократительной способности патологически измененного участка миокарда. В кардиологии аневризма сердца выявляется у 10-35% пациентов, перенесших инфаркт миокарда; 68% острых или хронических аневризм сердца диагностируется у мужчин в возрасте от 40 до 70 лет. Чаще всего аневризма сердца формируется в стенке левого желудочка, реже – в области межжелудочковой перегородки или правого желудочка. Величина аневризмы сердца колеблется от 1 до 18-20 см в диаметре. Нарушение сократительной способности миокарда в области аневризмы сердца включает акинезиею (отсутствие сократительной активности) и дискинезию (выбухание стенки аневризмы в систолу и ее западение — в диастолу).
В 95-97% случаев причиной аневризмы сердца служит обширный трансмуральный инфаркт миокарда, преимущественно левого желудочка. Подавляющее большинство аневризм локализуется в области передне-боковой стенки и верхушки левого желудочка сердца; около 1% — в области правого предсердия и желудочка, межжелудочковой перегородки и задней стенки левого желудочка.
Массивный инфаркт миокарда вызывает разрушение структур мышечной стенки сердца. Под действием силы внутрисердечного давления некротизированная стенка сердца растягивается и истончается. Существенная роль в формировании аневризмы принадлежит факторам, способствующим увеличению нагрузки на сердце и внутрижелудочкового давления – раннему вставанию, артериальной гипертензии, тахикардии, повторным инфарктам, прогрессирующей сердечной недостаточности. Развитие хронической аневризмы сердца этиологически и патогенетически связано с постинфарктым кардиосклерозом. В этом случае под действием давления крови происходит выпячивание стенки сердца в области соединительнотканного рубца.
Гораздо реже, чем постинфарктные аневризмы сердца, встречаются врожденные, травматические и инфекционные аневризмы. Травматические аневризмы возникают вследствие закрытых или открытых травм сердца. К этой же группе можно отнести послеоперационные аневризмы, часто возникающие после операций по коррекции врожденных пороков сердца (тетрады Фалло, стеноза легочного ствола и др.).
Аневризмы сердца, обусловленные инфекционными процессами (сифилисом, бактериальным эндокардитом, туберкулезом, ревматизмом), весьма редки.
По времени возникновения различают острую, подострую и хроническую аневризму сердца. Острая аневризма сердца формируется в период от 1 до 2-х недель от инфаркта миокарда, подострая – в течение 3-8 недель, хроническая – свыше 8 недель.
В остром периоде стенка аневризмы представлена некротизированным участком миокарда, который под действием внутрижелудочкового давления выбухает кнаружи или в полость желудочка (при локализации аневризмы в области межжелудочковой перегородки).
Стенка подострой аневризмы сердца образована утолщенным эндокардом со скоплением фибробластов и гистиоцитов, вновь образованных ретикулярных, коллагеновых и эластических волокон; на месте разрушенных миокардиальных волокон обнаруживаются соединительные элементы различной степени зрелости.
Хроническая аневризма сердца представляет собой фиброзный мешок, микроскопически состоящий из трех слоев: эндокардиального, интрамурального и эпикардиального. В эндокарде стенки хронической аневризмы сердца имеются разрастания фиброзной и гиалинизированной ткани. Стенка хронической аневризмы сердца истончена, иногда ее толщина не превышает 2 мм. В полости хронической аневризмы сердца часто обнаруживается пристеночный тромб различного размера, который может выстилать только внутреннюю поверхность аневризматического мешка или занимать почти весь его объем. Рыхлые пристеночные тромбы легко подвергаются фрагментации и являются потенциальным источником риска тромбоэмболических осложнений.
Встречаются аневризмы сердца трех видов: мышечные, фиброзные и фиброзно-мышечные. Обычно аневризма сердца является одиночной, хотя может обнаруживаться 2-3 аневризмы одновременно. Аневризмы сердца могут быть истинными (представлены тремя слоями), ложными (формируются в результате разрыва стенки миокарда и ограничены перикардиальными сращениями) и функциональными (образованы участком жизнеспособного миокарда с низкой сократимостью, выбухающего в систолу желудочков).
С учетом глубины и обширности поражения истинная аневризма сердца может быть плоской (диффузной), мешковидной, грибовидной и в виде «аневризмы в аневризме». У диффузной аневризмы контур наружного выпячивания плоский, пологий, а со стороны полости сердца определяется углубление в форме чаши. Мешковидная аневризма сердца имеет округлую выпуклую стенку и широкое основание. Грибовидную аневризму характеризует наличие большого выпячивания со сравнительно узкой шейкой. Понятием «аневризма в аневризме» обозначается дефект, состоящий из нескольких выпячиваний, заключенных одно в другое: такие аневризмы сердца имеют резко истонченные стенки и наиболее склонны к разрыву. При обследовании чаще выявляются диффузные аневризмы сердца, реже — мешковидные и еще реже — грибовидные и «аневризмы в аневризме».
Клинические проявления острой аневризмы сердца характеризуются слабостью, одышкой с эпизодами сердечной астмы и отека легких, длительной лихорадкой, повышенной потливостью, тахикардией, нарушениями сердечного ритма (брадикардией и тахикардией, экстрасистолией, фибрилляцией предсердий и желудочков, блокадами). При подострой аневризме сердца быстро прогрессируют симптомы недостаточности кровообращения.
Клинике хронической аневризмы сердца соответствуют ярко выраженные признаки сердечной недостаточности: одышка, синкопальные состояния, стенокардия покоя и напряжения, ощущение перебоев в работе сердца; в поздней стадии – набухание вен шеи, отеки, гидроторакс, гепатомегалия, асцит. При хронической аневризме сердца может развиваться фиброзный перикардит, обусловливающий развитие спаечного процесса в грудной полости.
Тромбоэмболический синдром при хронической аневризме сердца представлен острой окклюзией сосудов конечностей (чаще подвздошного и бедренно-подколенного сегментов), плечеголовного ствола, артерий мозга, почек, легких, кишечника. Потенциально опасными осложнениями хронической аневризмы сердца могут стать гангрена конечности, инсульт, инфаркт почки, ТЭЛА, окклюзия мезентериальных сосудов, повторный инфаркт миокарда.
Разрыв хронической аневризмы сердца происходит сравнительно редко. Разрыв острой аневризмы сердца обычно случается на 2-9 день после инфаркта миокарда и является фатальным. Клинически разрыв аневризмы сердца проявляется внезапным началом: резкой бледностью, которая быстро сменяется цианотичностью кожных покровов, холодным потом, переполнением вен шеи кровью (свидетельство тампонады сердца), утратой сознания, похолоданием конечностей. Дыхание становится шумным, хриплым, поверхностным, редким. Обычно смерть наступает мгновенно.
Патогномоничным признаком аневризмы сердца является патологическая прекордиальная пульсация, обнаруживаемая на передней стенки грудной клетки и усиливающаяся при каждом сердечном сокращении.
На ЭКГ при аневризме сердца регистрируются признаки трансмурального инфаркта миокарда, которые, однако, не изменяются стадийно, а сохраняют «застывший» характер на протяжении длительного времени. ЭхоКГ позволяет визуализировать полость аневризмы, измерить ее размеры, оценить конфигурацию и диагностировать тромбоз полости желудочка. С помощью стресс-ЭхоКГ и ПЭТ сердца выявляется жизнеспособность миокарда в зоне хронической аневризмы сердца.
Рентгенография органов грудной клетки обнаруживает кардиомегалию, явления застоя в малом круге кровообращения. Рентгеноконтрастная вентрикулография, МРТ и МСКТ сердца являются высокоспецифичными методами топической диагностики аневризмы, определения ее размеров, выявления тромбоза ее полости.
По показаниям больным с аневризмой сердца выполняется зондирование полостей сердца, коронарография, ЭФИ. Аневризму сердца необходимо дифференцировать от целомической кисты перикарда, митрального порока сердца, опухолей средостения.
В предоперационном периоде больным с аневризмой сердца назначаются сердечные гликозиды, антикоагулянты (гепарин подкожно), гипотензивные средства, кислородотерапия, оксигенобаротерапия. Хирургическое лечение острой и подострой аневризмы сердца показано в связи с быстрым прогрессированием сердечной недостаточности и угрозой разрыва аневризматического мешка. При хронической аневризме сердца операция производится для предотвращения риска тромбоэмболических осложнений и с целью реваскуляризации миокарда.
В качестве паллиативного вмешательства прибегают к укреплению стенки аневризмы с помощью полимерных материалов. К радикальным операциям относятся резекция аневризмы желудочка или предсердия (при необходимости – с последующей реконструкцией стенки миокарда заплатой), септопластика по Кули (при аневризме межжелудочковой перегородки).
При ложной или посттравматической аневризме сердца производится ушивание сердечной стенки. При необходимости дополнительного реваскуляризирующего вмешательства одномоментно выполняют резекцию аневризмы в сочетании с АКШ. После резекции и пластики аневризмы сердца возможно развитие синдрома малого выброса, повторного инфаркта миокарда, аритмий (пароксизмальной тахикардии, мерцательной аритмии), несостоятельности швов и кровотечения, дыхательной недостаточности, почечной недостаточности, тромбоэмболии сосудов головного мозга.
Без хирургического лечения течение аневризмы сердца неблагоприятное: большинство пациентов с постинфарктными аневризмами погибают в течение 2-3 лет после развития заболевания. Относительно доброкачественно протекают неосложненные плоские хронические аневризмы сердца; худший прогноз имеют мешковидные и грибовидные аневризмы, часто осложняющиеся внутрисердечным тромбозом. Присоединение сердечной недостаточности является неблагоприятным прогностическим признаком.
Профилактика аневризмы сердца и ее осложнений заключается в своевременной диагностике инфаркта миокарда, адекватном лечении и реабилитации больных, постепенном расширении двигательного режима, контроле за нарушением ритма и тромбообразованием.
источник
Аневризма желудочка сердца — это локальное ограниченное выпячивание истонченного и не сокращающегося участка стенки желудочка, состоящего из омертвевшей или рубцовой ткани. На месте повреждения стенка сердечной мышцы истончается и теряет способность сокращаться. Под действием давления крови истонченный участок сердечной мышцы постепенно выпячивается наружу – образуется аневризма. В большинстве случаев она возникает в стенке левого желудочка, часто — на передне-боковой стенке и верхушке. Также часто полость приобретенной аневризмы выстилает пристеночный тромб (сгусток крови), что может служить источником тромбоза (прижизненное образование сгустков крови в просвете сосудов) различных сосудов организма. Аневризмы сердца в области правого желудочка и предсердия встречаются крайне редко.
- Признаки сердечной недостаточности: одышка, приступы удушья, отеки.
- Нарушения сердечного ритма: обмороки, ощущение перебоев в работе сердца (неровная работа, « перевороты», приступы учащенного сердцебиения).
- Тупые боли в области сердца.
- Часто сохраняющиеся после инфаркта приступы стенокардии: боли или чувство дискомфорта за грудиной при физической и эмоциональной нагрузке и в состоянии покоя.
Различают врожденные и приобретенные аневризмы сердца.
- Приобретенные аневризмы сердца делят на:
- посттравматические — возникают вследствие травмы;
- инфекционные — возникают на фоне инфекционных заболеваний;
- постинфарктные — возникают после перенесенного инфаркта миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)).
- По структуре и строению выделяют следующие виды постинфарктных аневризм:
- истинные аневризмы(аневризма желудочка сердца) —локальное ограниченное выпячивание истонченного и не сокращающегося участка стенки левого желудочка, состоящего из омертвевшей или рубцовой ткани;
- ложные аневризмы —формирующиеся при разрыве стенки миокарда (мышечная оболочка сердца) и ограниченные перикардом (околосердечная сумка», наружная оболочка сердца). Для них характерна высокая вероятность разрыва, поэтому при большом дефекте она подлежит хирургическому лечению;
- функциональные аневризмы —зоны жизнеспособного, гибернирующего (« оглушенного» или « спящего») миокарда (мышечной оболочки сердца), утратившего сократительную способность и выпячивающегося при систоле (сокращении) желудочков. При восстановлении в этой зоне коронарного кровотока (поступление крови в сосуды, питающие сердце в этой области) аневризма исчезает.
- По форме аневризмы сердца могут быть:
- диффузными(плоскими);
- мешковидными (характеризуются наличием « шейки», которая, расширяясь, образует мешковидную полость);
- расслаивающими(образуются вследствие разрыва эндокарда (внутренней оболочки сердца), в толще миокарда под эпикардом (наружная оболочка сердца) формируется мешок).
- Инфаркт миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)). Основными факторами, способствующими образованию аневризмы, являются:
- обширное трансмуральное поражение (поражение всех слоев стенки сердца) левого желудочка;
- сопутствующая артериальная гипертензия (стойкое повышение артериального давления);
- чрезмерная физическая активность больного в течение 8 недель с момента возникновения инфаркта миокарда;
- нарушение процесса « заживления» миокарда (мышечной оболочки сердца) после инфаркта.
- Формирование дивертикул (мешковидные выпячивания стенок) желудочков сердца, возникающих при врожденных аневризмах.
- Инфекционные заболевания — причина возникновения инфекционных аневризм сердца. Среди них выделяют:
- сифилис (заболевание, передающееся половым путем и поражающее кожу и системы организма, вызываемое инфекционным возбудителем — бледной трепонемой);
- ревматизм (заболевание соединительной ткани (суставы, внутренняя оболочка сердца и т.п.), возникающее чаще всего после перенесенной ангины (воспаление миндалин));
- бактериальный эндокардит (воспаление внутренней оболочки сердца бактериальной природы).
Врач кардиолог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб (когда появились одышка, приступы удушья, перебои в работе сердца, приступы учащенного сердцебиения, отеки нижних конечностей, снижение физической активности, с чем пациент связывает возникновение этих симптомов; перенес ли пациент инфаркт миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца) или травму сердца).
- Анализ семейного анамнеза (есть ли у кого-то из близких родственников заболевания сердца, какие; были ли в семье случаи внезапной смерти).
- Анализ крови и мочи (для выявления сопутствующей патологии, которая может повлиять на течение заболевания).
- ЭКГ (электрокардиограмма) – определяется наличие специфических изменений на ЭКГ, характерных для аневризмы.
- ЭхоКГ (эхо-кардиография или ультразвуковое исследование сердца) — выявляется аневризма, ее размеры, определяется наличие тромбоза полости сердца (прижизненное образование сгустков крови в просвете сосудов или в полостях сердца), происходит дифференцировка (определение вида) аневризм.
- Рентгенография органов грудной клетки – выявляется увеличение размеров сердца, отек легких.
- Вентрикулография сердца радиоизотопная – используются специальные радиоактивные частицы, вводимые внутривенно, которые накапливаются в ткани сердца и позволяют определить расположения и размеры аневризмы, сократительную функцию миокарда (мышцы сердца) в покое и при нагрузке при помощи специальной аппаратуры.
- МРТ (магнитно-резонансная томография) сердца с контрастированием: проводят при противопоказаниях к инвазивной процедуре (с непосредственным проникновением с помощью катетера в сосуды и полости сердца). Пациенту внутривенно вводят контрастное вещество (препарат, обеспечивающий контрастное усиление полости органа при исследовании) и проводят процедуру магнитно-резонансной томографии (метод исследования внутренних органов и тканей, основанный на создании изображения с помощью магнитного поля и электромагнитных волн, позволяющий делать детальные снимки органов в различных плоскостях). Позволяет определить наличие и степень сужения собственных артерий сердца и точно увидеть размеры, расположение и вид аневризмы, построить трехмерную структуру сердца. Исследование играет очень важную роль, так как благодаря ей врач определяет тактику хирургического лечения
- Коронарная ангиография с рентгенконтрастной вентрикулографией — инвазивная методика, выполняют ее всем пациентам, которым необходимо оперативное лечение, и пациентам, у которых ранее выявили ишемию (недостаточное содержание крови в сердце, вызванное сужением или полным закрытием просвета артерии, питающей сердце). Позволяет наиболее точно определить наличие и степень сужения собственных артерий сердца и точно увидеть размеры, расположение и вид аневризмы, определить, как сокращается сердце.
- Электрофизиологическое исследование (исследование электрической системы сердца — специальная система, производящая и проводящая электрический импульс в сердце). Показано пациентам с желудочковыми аритмиями (нарушение нормального ритма работы сердца, происходящее из желудочков сердца, значительно повышающее вероятность внезапной смерти при наличии клинических проявлений (перебои в работе сердца, обмороки). Цель обследования — выявление характера и степени нарушений ритма сердца и определение дальнейшей тактики лечения.
- Лекарственная терапия. Проводят лечение:
- стенокардии (заболевание, характеризующееся болезненным ощущением или чувством дискомфорта за грудиной). Назначаются антитромбоцитарные (предотвращают образование сгустков крови в сосудах), антиангинальные препараты (предупреждают, снимают приступы стенокардии, увеличивают продолжительность жизни), статины (препараты, уменьшающие уровень « плохого» холестерина, который способствует образованию холестериновых бляшек), ингибиторы ангиотензинпревращающего фермента (препараты, влияющие на систему, регулирующую кровяное давление и объем крови в организме);
- нарушений ритма сердца (любой ритм сердца, отличающийся от нормального). Назначают антиаритмические препараты (препараты для лечения нарушений ритма) разных классов. При тромбозе (прижизненное образование сгустков крови в просвете сосудов или в полости сердца) назначают антикоагулянты (препараты, уменьшающие свертываемость крови).
- Хирургическое лечение показано при большом размере аневризмы (более 22% площади стенки левого желудочка) при наличии следующих клинических показаний:
- выраженная сердечная недостаточность (одышка, отеки);
- угрожающие жизни больного желудочковые нарушения ритма сердца (аритмии (нарушение нормального ритма работы сердца), происходящие из желудочков сердца, значительно повышающие вероятность внезапной смерти);
- наличие ложной аневризмы (аневризма, формирующаяся при разрыве стенки миокарда (мышечная оболочка сердца) и ограниченная перикардом (околосердечная сумка», наружная оболочка сердца)). Для нее характерна высокая вероятность разрыва;
- врожденная аневризма (врожденные мешковидные выпячивания стенки сердца);
- асимптомные (протекающие без симптомов) аневризмы при прогрессивном увеличении их размеров;
- тяжелая митральная регургитация (возврат части крови обратно в предсердие из желудочка через « пропускающий» митральный клапан).
- Развитие сердечной недостаточности (появление отеков, одышки, приступов удушья).
- Возникновение аритмии сердца (любой ритм сердца, отличный от нормального, — ритма здорового человека).
- Возникновение тромбоза (прижизненное образование сгустков крови в просвете сосудов или в полости сердца).
Среди факторов, оказывающих негативное влияние на прогноз заболевания, выделяют:
- возраст (чем старше пациент, тем хуже прогноз);
- класс сердечной недостаточности (то есть степень выраженности сердечной недостаточности);
- наличие эпизодов приступов стенокардии (боли или чувство дискомфорта за грудиной при физической и эмоциональной нагрузке или в состоянии покоя);
- митральная регургитация (возврат части крови обратно в предсердие из желудочка через « пропускающий» митральный клапан (клапан между левым предсердием и левым желудочком сердца));
- желудочковые аритмии (нарушение нормального ритма работы сердца, происходящее из желудочков сердца, значительно повышающее вероятность внезапной смерти);
- объем (размер) аневризмы (чем он больше, тем хуже прогноз).
- Профилактика инфаркта миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)), атеросклероза (заболевание, возникающее вследствие нарушения жирового обмена и сопровождающееся отложением холестерина и его фракций в стенке сосудов).
- Диета: суточное потребление жира не должно превышать 30% (в среднем около 60 граммов) от калорийности суточного рациона питания. Необходимо сократить прием жиров животного происхождения. Особое внимание стоит уделить растительным маслам и рыбе жирных сортов.
- Регулярная физическая активность (не менее 30 минут в день).
- Отказ от курения.
- Контроль массы тела.
- Исключение интенсивных психоэмоциональных нагрузок (стрессы, конфликтные ситуации дома и на работе).
- Строгое соблюдение двигательного режима для больных с инфарктом миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)). Сначала больному следует придерживаться строгого постельного режима, затем постепенно увеличивать двигательную активность, избегая при этом длительных интенсивных нагрузок (в течение 2 месяцев).
- Контроль артериального давления (не более 139/89 мм рт.ст.).
- Своевременное обращение за медицинской помощью при появлении длительного (более 5 минут) приступа загрудинных болей.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Ройтберг Г.Е., Струтынский А.В. Внутренние болезни. Сердечно-сосудистая система. М.: « Издательство БИНОМ» 2003.
Бунин Ю.А. Лечение неотложных состояний в кардиологии. Часть 2. Практическая кардиология- М.: Прогресс-Традиция, 2007.
- Выбрать подходящего врача кардиолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Аневризма левого желудочка сердца — это тяжелое осложнение перенесенного инфаркта миокарда, представляющее собою участок истонченной сердечной мышцы. Поврежденный участок мышечной ткани, принявший на себя давление крови во время приступа, продолжает испытывать давление, не в силах принять первоначальное положения. В результате ткань истончается и растягивается, образуя выпячивание- аневризму. Чаще всего поражается левый желудочек в передней верхней части.
- Острая форма — выявляется в срок до 2 недель после сердечного приступа.
- Подострая форма — обнаруживается в период со 2 по 6 неделю после инфаркта, чаще всего характеризуется неправильным формированием рубцовой ткани.
- Хроническая форма — технически сложная для диагностирования, симптоматически схожа с острой сердечной недостаточностью.
- Грибовидная — выпячивание большого участка ткани на узкой шейке.
- Мешковидная — округленная по форме деформация, образующаяся на широком основании сердечной мышцы.
- Диффузная — выпячивание вытянутого участка ткани с углублением в виде чаши;
- Расслаивающаяся — наличие множественных выпячиваний на одном месте («аневризма в аневризме»).
В практике более часто встречаются диффузные формы, реже диагностируют расслаивающуюся и грибовидную аневризмы.
- Истинное — выпяченное из рубцовой или омертвевшей ткани образование на стенке желудочка.
- Ложное — изъян, сформировавшийся вследствие нарушения целостности мышечной ткани сердца, с высоким риском разрыва аневризмы.
- Функциональное — деформированный участок жизнеспособной мышечной оболочки.
Основная причина появления аневризма — инфаркт миокарда. Так же появление истонченных, выпирающих участков ткани на сердце может быть спровоцировано такими причинами, как:
- повышенная физическая нагрузка в течение длительного периода времени;
- стойкое повышенное артериального давления;
- инфекционные заболевания, такие как: сифилис, бактериальный эндокардит и даже регулярное воспаление миндалин;
- травматизм (ранение в сердце, тупые травмы грудной клетки). Сюда можно отнести пулевые ранения, колото-резаные раны, падение с высоты, автомобильные аварии.
Симптоматически наличие аневризмы левого желудочка сердца определить невозможно, но поскольку она вызывает нарушения работы сердца то и, соответственно, вызывает общие признаки расстройства сердечной деятельности. Среди них:
- болезненные ощущения в области сердца;
- сердечные боли после физических и эмоциональных нагрузок;
- дискомфорт области груди;
- одышка и учащенное сердцебиение;
- частые головокружения обморочные состояния;
- отечность конечностей;
- признаки удушья, нехватки воздуха и другие симптомы.
Диагностировать аневризму желудочка сердца может врач-кардиолог. После осмотра пациента и получения результатов всех необходимых исследований, в том числе ЭКГ, УЗИ и МРТ. Своевременная диагностика поможет избежать тяжелейших осложнений, часто смертельных. Для определения плана лечения необходимо точно знать локализацию, структуру и размеры аневризмы.
Главные способы диагностирования аневризмы основаны на последовательном выявлении клинических и инструментальных признаков. Начинается обследование с опроса больного, сбора анамнеза, некоторых лабораторных исследований крови и мочи — эти данные позволяют обнаружить сопутствующие заболевания, наличие которые может повлиять на развитие аневризмы. Пациент также получает направление на ЭКГ, МРТ или УЗИ и другие исследования.
Традиционные методы диагностики и информация, которую они предоставляют:
- ЭКГ — позволяет выявить признаки обширного инфаркта, даже перенесенного ранее.
- МРТ — предоставляет данные о локализации аневризмы и ее размеры.
- УЗИ — позволяет визуально осмотреть зоны выпячивания ткани сердца, определить форму аневризмы.
- ЭхоКг — определяет структуру выпячивания (истинное, ложное, функциональное), обнаруживает тромбы в полости сердца, при их наличии.
- Левая вентрикулография — помогает определить не только локализацию и размер аневризмы, но и, что более важно, наличие или отсутствие сокращений в аневризме, и их характер.
Комплексное всестороннее обследование пациента позволяет получить полную картину деформации тканей желудочка, а значит, назначить точное и наиболее эффективное лечение. Помимо медикаментозной терапии, больным с выявленной аневризмой левого желудочка сердца может быть назначено хирургическое вмешательство. Обычно такое решение принимается лечащим врачом в случае, если размеры поврежденной ткани превышают 20% площади стенки.
Отказ от обследования и лечения — это большой риск для пациента. Наличие не диагностированной аневризмы может спровоцировать развитие сопутствующих заболеваний от аритмии и тромбоза до внезапной смерти по причине разрыва истонченной стенки.
В связи с относительно благоприятным прогнозом при бессимптомных аневризмах левого желудочка (ЛЖ), показания к хирургическому лечению у таких пациентов относительны. Тем не менее, у пациентов, которым показана хирургическая реваскуляризация миокарда (АКШ), в некоторых случаях необходимо выполнять хирургическое восстановление правильной формы левого желудочка.
Хирургическое лечение абсолютно показано пациентам, у которых в результате инфаркта миокарда появилась дисфункция ЛЖ с участками акинезии и дискинезии его стенок и закономерным увеличением объема ЛЖ: > 80 мл / м 2 при сокращении и > 120 мл / м 2 в момент расслабления, а также при угрозе разрыва аневризмы и в случае тромбоэмболического синдрома при тромбированных аневризмах.
При правильном профессиональном подходе, внимательном изучении функции ЛЖ по данным ЭхоКГ, оценке формы и локализации аневризмы, фракции выброса сокращающейся (уцелевшей) части ЛЖ – операция по устранению левожелудочковой аневризмы является вполне оправданной, так как впоследствии снижается напряжение в стенке ЛЖ, мышечные волокна вновь направляются в правильную сторону, возрастает систолическая и улучшается диастолическая функция ЛЖ.
Относительные противопоказания: крайне высокий риск анестезии, отсутствие «живого» миокарда за пределами аневризмы, низкий сердечный индекс.
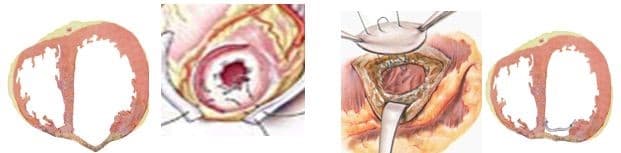
При хирургическом лечении аневризмы ЛЖ выполняется стандартный доступ путем срединной стернотомии. Аппарат искусственного кровообращения подключается как для АКШ, для удобства устанавливается дренаж ЛЖ через правые легочные вены. После кардиоплегии участок аневризмы выглядит как белесая, фиброзная площадка, впалая в полость левого желудочка. Выполняется разрез аневризмы вдоль передней нисходящей артерии, отступая от нее не менее 1,5 см. Имеющийся в полости тромб удаляется, исключая оставление даже очень мелких фрагментов. Часто такие операции сопровождаются вмешательством на митральном клапане, а также шунтированием передней нисходящей артерии и других артерий при наличии показаний. Оценив объем резецированного участка приступают к ремоделированию и восстановлению геометрии ЛЖ. Методик для этого предложено много, ниже мы приведем основные из них. После завершения хирургических манипуляций на сердце, выполняется важный процесс изгнания воздуха из полостей сердца, следом к сердцу пускают кровоток, снимая зажим с аорты, и через пару минут происходит восстановление сердечной деятельности. Окончание сеанса искусственного кровообращения для оперированного ЛЖ может стать настоящим испытанием и потребовать применение до трех инотропных и вазопрессорных препаратов, а также внутриаортальной баллонной контрапульсации.
- Линейная пластика по Кули (Cooley). Стенка аневризмы иссекается с оставлением краев шириной 3 см для обеспечения надежной линейной герметизации полости ЛЖ, при помощи толстой артавматичной нити из полипропилена и укрепляющих фетровых прокладок вдоль обоих краев шва. Наибольшая надежность данной пластики достигается путем двухрядного шва. Первый ряд – матрасный шов, второй-обвивной.
- Кисетная пластика по Жатене (Jatene). После вскрытия аневризмы ЛЖ на границе рубцовой ткани и жизнеспособного миокарда накладывается кисетный шов и затягивается. ЛЖ герметизируется аналогично предыдущему случаю.
- Эндовентрикулопластика заплатой по Дору (Dor). Вскрывается полость аневризмы ЛЖ, выполняется тромбэктомия, на границе рубцовой ткани и жизнеспособного миокарда накладывается и затягивается кисетный шов. В оставшийся дефект стенки вшивается заплата из ксеноперикарда, закрывая дефект стенки и исключая из гемодиамики тромбогенную поверхность. Далее куполом над заплатой сшиваются стенки аневризматического мешка двухрядным линейным швом.
Прогресс не стоит на месте, и методики постоянно совершенствуются, но основные хирургические принципы для лечения данной патологии представлены вашему вниманию и заключаются в стремлении к уменьшению полости ЛЖ за счет резекции нефункционального аневризматического мешка и восстановлению близкой к нормальной геометрической формы ЛЖ применяя разной формы заплаты и кисетные пластики.
Частым осложнением после операции по поводу аневризмы ЛЖ является синдром малого выброса, который развивается вследствие чрезмерного уменьшения размеров полости ЛЖ, а так же желудочковые нарушения ритма и легочная недостаточность.
30-ти дневная летальность в последние годы снизилась и составляет 3-7%. Факторы повышенного риска операции это: пожилой возраст, женский пол, операция в экстренном порядке, а так же операция дополненная протезированием митрального клапана, исходно низкая сократительная способность миокарда (ФВ менее 30%), умеренная и высокая легочная гипертензия, почечная недостаточность.
При правильном выполнении операции в отдаленном послеоперационном периоде наблюдаются, как правило, положительные эффекты. Улучшается: функция ЛЖ, фракция выброса, толерантность к физической нагрузке. Снижается класс стенокардии, класс сердечной недостаточности. 5-летняя выживаемость пациентов достигает 80%, 10-летняя — около 60%.
В нашей клинике успешно выполняются все виды операций на сердце включая хирургическое ремоделирование и пластику при аневризмах ЛЖ.
источник
 Врожденная патология. Когда ребенок находится в утробе матери, он может подвергаться различным негативным воздействиям (никотиновое или алкогольное отравление, внутриутробные инфекции, действие лекарств). Эти факторы влияют на формирование структур сердца. После рождения при самостоятельном дыхании ребенка давление в области сердца растет, деформированные участки сердца выпячиваются. По мере взросления малыша, патологические явления могут исчезать. Но всегда будет существовать риск развития новых аневризм в течение всей жизни.
Врожденная патология. Когда ребенок находится в утробе матери, он может подвергаться различным негативным воздействиям (никотиновое или алкогольное отравление, внутриутробные инфекции, действие лекарств). Эти факторы влияют на формирование структур сердца. После рождения при самостоятельном дыхании ребенка давление в области сердца растет, деформированные участки сердца выпячиваются. По мере взросления малыша, патологические явления могут исчезать. Но всегда будет существовать риск развития новых аневризм в течение всей жизни. Длительный воспалительный процесс. Нарушение функций иммунной системы ведет к ревматизму сердечной мышцы. Воспалительный процесс возникает по причине борьбы клеток сердца со своими же антителами. Длительное воспаление ослабляет сердце, развивается миокардит и кардиосклеротические изменения.
Длительный воспалительный процесс. Нарушение функций иммунной системы ведет к ревматизму сердечной мышцы. Воспалительный процесс возникает по причине борьбы клеток сердца со своими же антителами. Длительное воспаление ослабляет сердце, развивается миокардит и кардиосклеротические изменения.