Выпячивание мышц и их истончение в важнейшем органе человека носит наименование аневризма сердца. Подобное явление наблюдается из-за регулярного высокого артериального давления, травм, инфаркта миокарда. Причины этому разные. Заболевают преимущественно мужчины, которым за 40. Однако болезни подвергаются и пожилые люди, и маленькие дети. К данной патологии медицина относится серьезно, поскольку она вызывает сложные проблемы. В частности, эти осложнения могут повлечь летальный исход.
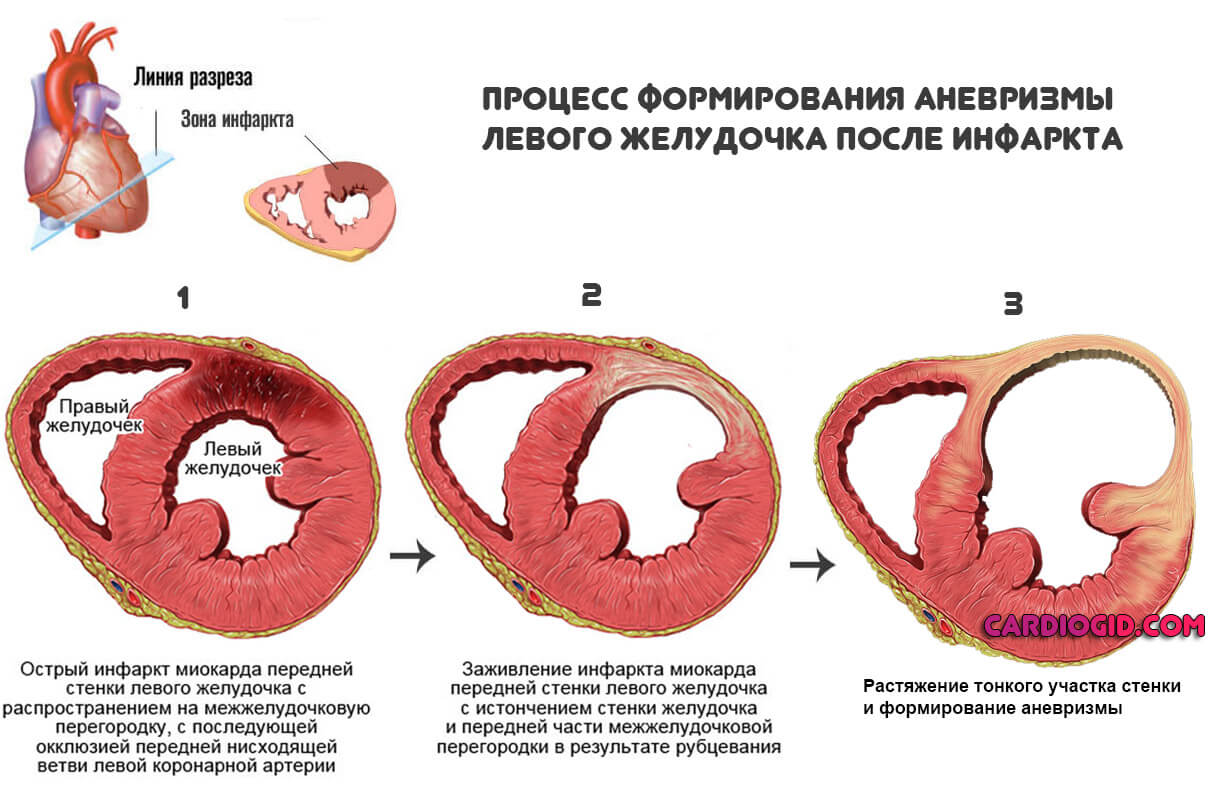
Практически всегда к развитию патологии приводит трансмуральный инфаркт левого желудочка сердца. Аневризма располагается сверху на стенке сосуда или на передне-боковой части самого органа. Крайне редко патология сосудов сердца случается справа. После любого инфаркта стенки утрачивают былую плотность, разрушаются. Давление, усиливающееся изнутри, делает их тоньше вследствие растягивания.
На развитие аневризмы влияют и другие дополнительные факторы. Именно они дают нагрузку оболочке, поднимают давление изнутри. У новорожденных болезнь может развиться по причине наследственности. Другие факторы:
- Гипертензия артериальная.
- Сильное сердцебиение.
- Прогрессирующая сердечная недостаточность.
- Рецидивы инфарктов.
- Инфекции.
- Предрасположенность по наследству.
- Перенесённые операции.
- Травмы.
- Воспаления системного характера.
Аневризма сердца протекает из начальной формы в постоянную, а из-за последствий в главном органе тела (то есть сердце) стенки выпячиваются.
Может наблюдаться травматическое или инфекционное, врожденное заболевание. Травматический вид бывает после открытой или закрытой травмы сердечной мышцы. После коррекции его пороков, особенно врожденных, это не редкость. Если аневризма относится к инфекционному типу, то значит, она возникла из-за бактерий, таких как сифилис, например.
- острого типа;
- подострого;
- хронического типа.
Острая аневризма выражается, как постинфарктная аневризма, примерно на 10 сутки. Следующая форма проявляется через 3–8 недель. Хроническая — если срок больше. При остром типе некротизируется миокардный участок, набухает от давления наружу либо внутрь.
Но гораздо сложнее протекает хроническая аневризма. То есть появляется фиброзный мешок. Он состоит из 3 слоев – эпикардиального, эндокардиального и интрамурального. Эти ткани разрастаются на органе, на стенках, они утончаются и достигают 2 мм. Могут появиться пристеночные тромбы. Они рыхлые и подвержены фрагментации. Поэтому бывает, что наступает какое-либо осложнение.
Кроме того, аневризма имеет подвиды, их 3:
Патология проявляется как по первому типу, так и в комбинации из двух, или даже всех трех. Возможно выявление ложной патологии, функциональной и истинной, может быть диагностирована врожденная.
Есть немало признаков патологии. Чаще можно увидеть такие:
- одышка;
- вялость;
- потливость;
- отеки;
- астма сердечная;
- нарушение дыхательного ритма.
Симптоматика чаще длится эпизодически. В подостром типе можно увидеть сбой потоков крови, ее недостаток. Причем прогрессия быстрая. Хроническая аневризма отличается сердечной недостаточностью. Симптоматика ярко выраженная — частая одышка, сбои сердечной работы. Постепенно болезнь разрастается еще сильнее, и можно выявить и дополнительные симптомы:
Также в хронической форме нередко появляются фибринозные изменения в результате появления спаек. Результат — разрыв аневризм сердца. При острой форме такое бывает в период от 2 до 9 дней вслед за инфарктным состоянием, итог летален. Хронический тип реже вызывает фатальные последствия. Первая симптоматика разрыва — резкое побледнение кожи, затем она становится цианотичной, выделяется холодный пот. Также возможны потеря познания, шумное дыхание. В таком случае фатальный исход мгновенный.
Своевременная диагностика аневризмы крайне важна. Она позволит определить развитие болезни, ее форму. Это позволит наиболее верно подобрать терапию. Начинается все с осмотра врача, сбора анамнеза и прощупывания пульса. Затем делают ЭКГ — она выявляет первые признаки инфаркта. Если обнаружена аневризма, без сброса крови или с ним, ее полость можно изучить по монитору при проведении данной процедуры. Делаются замеры, выявляется тромбообразование.
Может быть назначено и ПЭТ сердца. Она выявляет, насколько жизнеспособен миокард при постоянной патологии. Далее проводится рентгенография. Так выявляется даже незначительный застой при обращении жидкости по артериям. Кроме того, проводятся:
- МРТ;
- МСКТ;
- ЭФИ;
- рентгеноконтрастная вентрикулография;
- коронарография.
Подобные действия актуальны при определенных показаниях и способны предоставить врачу более точные данные о патологии и ее течении. На основании исследований прописывается метод лечения аневризмы сердца.
Практически всегда производится операция. Но перед ее началом обязательно проводится медикаментозное воздействие на больной орган. Проводится оксигенобаротерапия, кислородотерапия. После прохождения полного курса с использованием лекарств осуществляется хирургическое вмешательство. Оно нужно при острой и подострой патологии. В данном случае проблема серьезная, прогрессия довольно быстрая, обнаруживается сердечная недостаточность, и не только.
При постоянной аневризме без операции тоже не обойтись — она предотвратит последствия тромбообразования, что чаще всего приводит к летальным исходам. В общем, без хирургического вмешательства от аневризмы сердца никак не излечиться. На сегодняшний день не существует лекарственных препаратов, способных полностью справиться с этой проблемой. Поэтому консервативное лечение чисто профилактического характера нужно, чтобы снизить риска осложнений, рецидива, убрать симптоматику.
Практически всегда пациент госпитализируется. Обязательна полная диагностика его состояния. Если угрозы разрыва аневризмы сердца нет, лечение производится лекарственными средствами. Но если есть какие-либо риски — операция неизбежна. Показания при этом следующие:
- Разрастающаяся недостаточность.
- Тяжелая аритмия.
- Рецидив тромбоэмболии.
- Ложная аневризма.
- Разрыв аневризмы.
Все эти показания говорят о необходимости хирургического вмешательства, так как риск серьезных осложнений очень высок. Возможны неожиданные кровотечения, полный разрыв аневризмы и другие последствия, влекущие фатальный исход.
Вскрывается грудная клетка, к сердцу подключается специальный насос для обеспечения кровотока. После этого делается аккуратное удаление аневризм сердца хирургом. Если аневризма сосудов ложная, то просто ушивается дефект стенки или рассекаются места со спайками. Вся процедура производится под наркозом. При этом ее длительность зависит от сложности заболевания, но в любом случае операция занимает много часов.
Удачная операция снижает риск летального исхода вследствие болезни. Период реабилитации после ее проведения может занять от нескольких недель до нескольких месяцев. В этот срок пациент должен находиться под регулярным присмотром медицинских работников. Обязательно применение лекарственных препаратов и других мер профилактики (соблюдение постельного режима, правильное питание, спокойствие).
Такая методика применима только для того, чтобы снизить нагрузку на желудочки сердца. Также средства из трав предотвращают появление тромбов, опасных при патологии. Если болезнь не прогрессирует, а тромбов не обнаружено, то операция может не потребоваться очень долгий период. Если пациент по каким-то причинам не переносит наркоз, то такой способ воздействия на организм — единственный, позволяющий справиться с проблемой. Допустимо несколько групп лекарственных средств:
- тромболитики;
- бета-адреноблокаторы;
- диуретики.
Их дозировки должны подбираться лечащим врачом на основании исследовательских показаний и особенностей организма пациента. Самолечение в данном случае категорически запрещено. Это приведет исключительно к осложнениям или разрыву аневризмы и, как следствие, к летальному исходу.
Профилактика должна включать в себя отказ от вредных привычек. Особенно это касается курения и употребления алкогольной продукции. Стоит избегать физических перегрузок — они влияют на усиление ритма сердца, ускоряют кровоток, а значит, увеличивается нагрузка на орган. Еще один важный момент – соблюдение правильного питания. Оно обязательно должно разрабатываться диетологом, который знает все о состоянии здоровья и особенностях организма пациента.
После инфаркта подобные меры вполне могут предотвратить разрыв, особенно на первых неделях после него. Но даже если все благополучно, больным надо соблюдать описанные меры на протяжении всей жизни. Кроме всего прочего, возможно укрепление стенок аневризмы. Проводится это при помощи полимерных материалов. Такая операция предотвратит ее возможный разрыв. Более подробно о мерах профилактики расскажет лечащий врач.
Аневризма сердца у детей встречается крайне редко, в основном эта болезнь пожилого поколения. Она очень опасна и способна привести к серьезным осложнениям:
- Разрыв аневризмы.
- Сердечная недостаточность.
- Нарушение проходимости.
- Тромбоэмболия.
Именно поэтому не стоит игнорировать и запускать патологию. Когда проявляются первые симптомы, нужна срочная помощь медиков. Кроме того, лицам со слабой сердечной системой рекомендуется регулярно проверяться у врача. Во многих случаях операции можно избежать, но только при своевременном обращении к специалисту.
источник
К огромному сожалению, с любым человеком может случиться сердечный приступ или, выражаясь медицинским языком, разовьётся инфаркт миокарда — грозное заболевание, оканчивающееся омертвением части сердечной мышцы. Но беды на этом не заканчиваются, ведь он может осложняться другим весьма серьёзным осложнением — аневризмой сердца. Но как жить человеку с данным образованием в дальнейшем?
Аневризма сердца представляет собой выбухающий ограниченный дефект, расположенный в сердечной стенке. Впервые подобное заболевание было описано в далёком 1757 году выдающимся английским учёным Д. Гюнтером. В более чем 90% случаев аневризма выявляется после перенесённого инфаркта миокарда, но это далеко не единственная причина её появления. В 65% случаев образование диагностируется у представителей мужского пола. Чаще всего формируется в области левого желудочка сердца, что сопровождается резким нарушением функционирования поражённого участка. В редких случаях образуется в правом желудочке и межпредсердной перегородке.
В кардиологической практике является довольно распространённым явлением и очень актуальной проблемой, так как всегда существует большой риск разрыва данного образования, что всегда сопровождается массивным кровотечением и высоким шансом летального исхода.
Аневризмы могут классифицироваться по различным параметрам, что позволяет избирать необходимую тактику лечения и составлять прогноз для жизни пациента.
Постинфарктные аневризмы подразделяют на:
- острые — формируются в течение первых двух недель после инфаркта, склонны к разрыву и имеют достаточно плохой прогноз. Некоторые незначительные выпячивания склонны к самостоятельному рассасыванию по мере роста соединительной ткани;
- подострые — образуются на третьей-восьмой неделе, риск разрыва меньше, но в полости образования могут находиться тромбы. Изначальная форма аневризмы может претерпевать изменения;
- хронические, обладающие плотной оболочкой, значительно редко разрывающиеся, но такие осложнения как нарушения ритма и образование тромбов беспокоят пациентов значительно чаще. Развиваются спустя восемь недель после перенесённого инфаркта миокарда.
Разделение аневризм по размерам довольно условно. Различают:
- малые — практически неотличимы от рубца, образующегося после инфаркта, наиболее заметны во время сокращения сердца — систолы;
- средние — диаметр может достигать пары сантиметров, образования не выходят за перикард — наружную оболочку сердечной мышцы;
- гигантские — способны изменять форму сердца, диаметр может приближаться к размерам левого желудочка, значительно влияют на общее самочувствие пациента.
По форме выделяют следующие виды выпячиваний (определяется при помощи ультразвукового исследования):
- мешковидная. Тонкостенное образование с широким основанием, с наибольшим выпячиванием в области дна. В полости зачастую застаивается кровь, в результате чего формируются тромбы;
- диффузная. Имеет незначительный диаметр, массивное основание, образуется после обширных видов инфаркта, разрываются они редко;
- грибовидная. Форма схожа с перевёрнутым кувшином с узким устьем, имеет тонкие стенки и небольшой размер;
- «аневризма в аневризме». Самый опасный и жизнеугрожающий вид, свидетельствующий о серьёзной деформации структур сердечной мышцы. Представляет собой мешковидное и диффузное образование одновременно.
Наиболее часто встречается диффузный тип аневризм, второе место занимают мешковидные образования.
По структуре стенки аневризмы делят на:
- мышечные, состоящие в основном из мышечных компонентов;
- фиброзные — из соединительнотканных волокон;
- мышечно-фиброзные.
Существует также истинный тип аневризмы, который содержит в своей структуре стенки сердца и большое количество соединительнотканных волокон. Отличается он от ложного тем, что последний представляет собой, по сути, небольшой разрыв миокарда (мышечной оболочки), ограниченный перикардом и фиброзными спайками, через который кровь способна поступать в образовавшуюся патологическую полость. Кроме того, выделяют физиологический тип аневризмы сердца, стенки которого сформированы благодаря практически неизменённой ткани мышечной оболочки, переставшей сокращаться по какой-либо причине.
Самая частая причина образования данной патологии — трансмуральный инфаркт, поражение при котором охватывает все слои сердца — внутренний (эндокард), средний (миокард) и наружный (перикард). В этом случае наиболее часто обнаруживается аневризма левого желудочка, в особенности его переднебоковой области и верхушки. Всего лишь 1% выпячиваний локализуется на его задней стенке, межпредсердной перегородке или правом желудочке.
Механизм формирования аневризмы заключается в следующем: при массивном некрозе (омертвении) структуры сердечной мышцы разрушаются, камеры сердца при этом испытывают значительное давление, которое создаётся органом, ввиду этого омертвевшая зона постепенно растягивается, а затем истончается и выпячивается. Быстрому прогрессированию процесса могут поспособствовать:
- плохо контролируемая артериальная гипертония — стойкий подъём цифр давления;
- тахикардия — увеличение частоты сердечных сокращений более 90 в минуту;
- прогрессирующая сердечная недостаточность;
- ранний подъём постинфарктного больного с постели, что создаёт большую нагрузку на сердечную мышцу;
- повторный инфаркт миокарда.
Целью медикаментозной терапии является снижение нагрузки на сердечную мышцу и профилактика развития тромбообразования. С этой целью в настоящее время используются:
- бета-адреноблокаторы (Небилет, Конкор) — снижают частоту сердечных сокращений и нормализуют ритм;
- мочегонные (Трифас, Гидрохлортиазид) — для устранения отёков и снижения нагрузки на сердце;
- нитраты (Сиднофарм, Молсидомин, Нитроглицерин) — для устранения болей в сердце, расширения сосудов и нормализации кровообращения;
- антикоагулянты (Варфарин, Ривароксабан, Дабигатран) — для снижения тромбообразования.
Хирургическое вмешательство проводится на открытом сердце и чреваты рядом осложнений, таких как:
- левожелудочковая недостаточность;
- кровотечение;
- несостоятельность швов;
- аритмия;
- тромбоэмболия;
- летальный исход (до 20% случаев).
Показаниями к проведению служат:
- ложные аневризмы;
- разрыв выпячивания;
- стремительно прогрессирующая сердечная недостаточность;
- стенокардия, неподдающаяся медикаментозному лечению;
- эпизоды тромбоэмболии;
- тяжёлые некупирующиеся нарушения ритма.
Из радикальных хирургических вмешательств на сегодняшний день используют:
- резекцию аневризмы;
- септопластику по Кули — при образовании, локализующейся в межжелодочковой перегородке.
Прогноз заболевания будет зависеть от:
- возраста пациента;
- сопутствующих заболеваний;
- размера, формы и расположения аневризмы;
- скорости прогрессирования сердечной недостаточности.
Стоит отметить, что риск разрыва аневризмы всегда остаётся достаточно высоким. Но при своевременном кардиохирургическом вмешательстве прогноз для жизни в большинстве случаев остаётся благоприятным. Существуют некоторые противопоказания к его проведению, в таком случаев больше половины пациентов с аневризмой умирают в течение ближайших трёх лет.
Аневризма сердца является опаснейшей патологией, круто меняющей привычную жизнь пациента. И, к сожалению, несмотря на большие риски осложнений, единственным способом избавиться от заболевания является проведение хирургической операции.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник
В группе риска с возможным развитием патологического нарушения функционирования сердца находятся в 95% люди, которые ранее перенесли массивный инфаркт миокарда. Это и является основополагающим фактором для того, чтобы прогрессировала хроническая аневризма сердца с дальнейшим ее разрывом и осложнениями, которые он повлечет за собой.
В 90% случаев наступает мгновенный летальный исход.
В 5 раз чаще сердечная аневризма обнаруживается при обследовании в кардиологии у мужчин, чем у женщин, в возрасте от 40 лет и до 70 лет в уже запущенной, не поддающейся лечению форме.
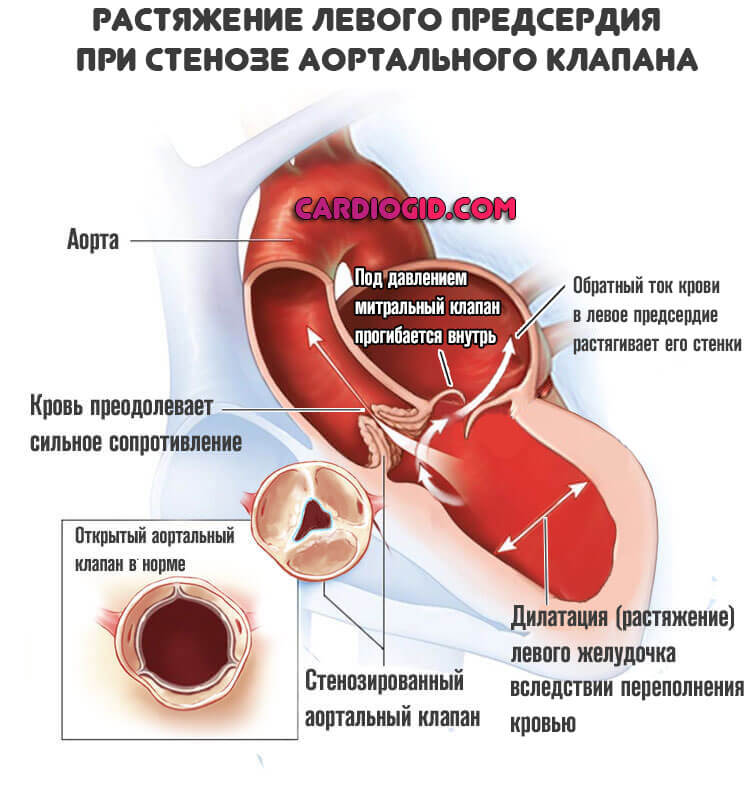
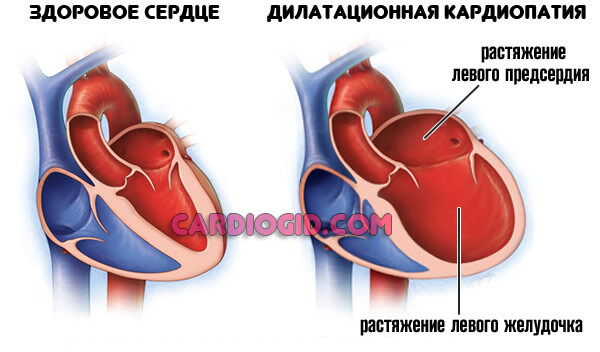
Структурное изменение стенок кровеносных сосудов и, в основном, левого желудочка сопровождается поражением или некрозом отдельных участков, приводит к их ослаблению — вот, что такое аневризма. Под давлением тока крови они истончаются от 1 мм и до 3 мм, неестественно выпячиваются. Иногда диаметр аневризм сердца достигает 20 см. Сократительная способность миокарда резко ограничивается или полностью исчезает.
Когда аневризма сердца является последствием после перенесенного обширного инфаркта, вызванного полным прекращение подачи кислорода к области кардиальной сердечной мышцы за счет сужения просвета коронарных артерий и нарушения кровообращения, возможен быстрый рост выбухания и его разрыв. Этот процесс занимает не более 1-2 недель с момента клинических проявлений ишемической болезни.
Источником врожденной патологии может быть наследственная болезнь сердца, которая передаётся с генетическим материалом от поколения к поколению. Процесс истончения сосудистой стенки начинает развиваться еще во внутриутробном периоде, но диагностируется только после появления ребенка на свет. Вредные привычки матери, прием медикаментов или воспалительные процессы во время беременности могут повлиять на сердечно-сосудистую систему плода.
Инфекционные заболевания и проникающие в организм токсические яды — тоже причины появления аневризмы.
Распространяясь по кровеносной системе вирусы гриппа и возбудители Эпштейна-Барр, стрептококки, грибы и отравляющие химические вещества, быстро повреждают жизненно важные органы, включая сердечный слой миокард. В результате происходит некроз клеток и мышечных волокон, наблюдается деформация клапанов сердца. На месте омертвевших участков разрастается рубцовая соединительная ткань, развивается заболевание диффузный кардиосклероз.
Хирургические операции, проводимые на сердце, или травмы грудной клетки при колотых ранениях провоцируют образование рубца или частичный выход жидкости из просвета поврежденного сосуда. Это часто приводит к появлению спаек, формированию изолированной полости и нарушению кровообращения, и, в конечном итоге, аневризме.
Аутоиммунные и системные заболевания, как волчанка, ревматическое поражение сердечной мышцы и идиопатический кардиосклероз, могут вызвать структурные нарушения сосудистой стенки органа. В основе процесса замещения соединительной тканью здоровых мышечных волокон становятся собственные иммунные клетки организма, которые по неустановленной причине атакуют миокард, или патологический процесс неизвестной этиологии.
Очень редко встречается негативное воздействие радиационного облучения на сердечно-сосудистую систему.
Является последствием курса специфического лечения при опухолевых новообразованиях или связано с трудовой деятельностью человека. Отсутствуют характерные симптомы аневризмы сердца длительное время. Диагностировать ее можно только по истечению 1 года с момента начала химиотерапии.
Параметры заболевания, с помощью которых впоследствии будет составляться прогноз и назначаться дальнейшее лечение аневризмы сердца, рассматриваются в зависимости от начала первых проявлений с момента ишемической болезни.
Острое течение характеризуется развитием участка омертвевшего миокарда. Растягивание и набухание наблюдается до 14 дней.
На 3-8 неделе наблюдается подострый период. Происходит уплотнение эндокарда. Разрушенные гладкомышечные клетки сменяются соединительной тканью.
В хронической форме аневризма продолжает более 2 месяцев разрушать участки сердца. Сопровождается утолщением эндокарда, который приобретает белесоватый оттенок, образованием фиброзной разрастающейся ткани. Этой патологии соответствует наличие тромба с плотной консистенцией у сосудистой стенки. Может находиться на поверхности аневризматического мешка или полностью заполнять его.
При обследовании нарушений, связанных с работой сердечно-сосудистой системы после инфаркта миокарда, была создана классификация аневризмы в зависимости от места формирования пораженного участка.
Истинная. Представляет собой очень тонкие, растянутые стенки самого сердца. В его оболочках могут просматриваться здоровые элементы нормальной структуры сосуда.
Ложная, патологически выбухающая аневризма сердца. Является последствием разрыва участка миокарда. Чаще появляется в результате травм грудной клетки, характеризуется фиброзным спаечным процессом, изменением сердечной стенки. Ограничивается перикардиальными листками.
В зависимости от состояния сердечной мышцы, выделяют функциональную разновидность аневризмы, которая вызвана низкой сократительной способностью миокарда. Выбухает, в основном, в систолу желудочков.
Учитывая обширность возможного поражения, у верхушки левого желудочка и передней боковой стенки заболевание встречается у 97% пациентов. У правого желудочка и предсердия определяется в 1% диагностируемых случаев.
Когда очагом некроза стала межжелудочковая перегородка и мышечные ткани, велика вероятность инфаркта. Под давлением левый желудочек перемещается в сторону правого, увеличиваясь в объемах, что может спровоцировать сердечную недостаточность. Локализация у задней стенки диагностируется редко.
По результатам аппаратной диагностики и оперативного вмешательства было принято учитывать контур выпячивания пораженных участков. На фоне сердца аневризма выражена разнообразными формами изменённых стенок сосудов, что дает возможность оценивать рост и увеличение некротического участка, составлять прогноз течения заболевания.
Плоская, диффузная. Наружный контур пологий, чашеобразное углубление наблюдается на фоне уровня миокарда, со стороны стенки сердца. Образование тромбов бывает редко, структурное изменение не склонно к разрыву.
Мешковидная, ярко выраженная форма полусферы, плотная округлая выпуклость. Содержимое может быть наполнено тромботическими массами.
Грибовидная. Напоминает мешок с широким дном, полость которого постепенно расширяется под действием поступающего кровотока, и узкой шейкой. Особенно она опасна предстоящим разрывом и тромбообразованием внутри.
Вследствие разрушения внутренних слоев сосудистой стенки только в артериях образуется расслаивающая форма.
Аневризма в аневризме. Единичный или множественный очаг некротического поражения, который готов к разрыву. Стенки при этом просматриваются слишком тонкие.
В зависимости от того, какая ткань преобладает после замещения пораженных участков, выделяют мышечные, фиброзные и смешанные, фиброзно-мышечные стенки аневризмы. Воздействие высокого внутреннего давления на клетки миокарда, кардиомиоциты, провоцирует формирование полости, в которой преобладает мышечная ткань.
Большое количество соединительных волокон находится в первые несколько недель после инфаркта. Фиброзно-мышечный вид появляется, когда не вся сердечная стенка подверглась некрозу.
В 70% случаев заболевание начинается с развития сердечной недостаточности левого желудочка, периодических скачков давления и приступов астмы. Острая и подострая постинфарктная аневризма сердца определяется, если у взрослого человека присутствуют симптомы, как наличие в истории болезни инфаркта, резкого падения артериального давления, состояния лихорадки и выделения холодного пота. Возможна рвота.
Хроническая постинфарктная сердечная аневризма сосудов характеризуется болями в грудной клетке и одышкой при выполнении физических нагрузок. Очень часто при пальпации или даже визуально определяется надверхушечная пульсация, которая свидетельствует об аневризме передней боковой стенки левого предсердия. Чаще усиливается, когда человек лежит на левом боку. Возможны повторные инфаркты, аритмия и тахикардия.
Приступы стенокардии отмечаются до 6 лет после первых проявлений ишемической болезни.
Никак не проявляется у младенцев соединенная с левым желудочком аневризма сердца, если это патология врожденная. Она сообщается узким просветом с полостью левого желудочка и не вызывает нарушения кровообращения. Уменьшение плотности сосудистой стенки и увеличение аневризматического выпячивания наступает только с ростом и развитием ребенка.
Невозможно диагностировать аневризму МЖП у новорожденных. Первые ее признаки появляются внезапно у, казалось бы, здоровой категории людей от 14 и до 30 лет. Сопровождается грудными болями, сильным шумом в четвёртом межреберье с левой стороны.
Вызванные нагрузки фармакологического или физического характера способствуют проведению стресс-эхокардиографии, которая дает возможность оценить состояние сердца во время нагрузки, исследовать сегменты органа в разных сечениях, определить наличие аневризмы аорты, взять под контроль ишемию миокарда.
ПЭТ сердца позволяет визуально выделить нежизнеспособные участки миокарда. Процедура выполняется посредством введения радиоактивного изотопа и проводится томографом.
МСКТ. Послойное трехмерное исследование применяется для поиска дефектов клапанов, перикарда и камер сердца, определения сократительных функций и степени поражения миокарда.
Для подтверждения ярко выраженных признаков ишемии, стенокардии или нарушения кровообращения, перед выбором лечебной тактики назначают коронарографию. Инвазивный метод основан на введении через бедренную артерию специального катетера, который достигает кровеносного русла и отражает состояние сердечно-сосудистой системы.
Первичная консультация кардиолога обязательна для оценки состояния пациента перед началом лечения. При прослушивании сердца прослеживаются шумы и писк. Бывает заметно перемещение органа вправо, отмечается повышенное давление. Ощутить аневризматическую пульсацию врачу удается в области третьего межреберья. В 63-65% случаев слева обнаруживается выделение грудной клетки.
При отсутствии вероятности разрыва, назначается медикаментозное лечение аневризмы. Оно сводится к предупреждению закупорки сосудов с помощью тромболитиков, ослаблению сердечного ритма бета-адреноблокаторами. Чтобы нормализовать давление, применяются мочегонные препараты. Расширяют коронарные сосуды нитраты.
Проведенные исследования показали, чем так опасна аневризма сердца. При отсутствии необходимого срочного лечения прогноз будет неутешительным.
Через 1-3 года наступление смерти регистрируют 73% случаев, а через 3-5 лет умирают уже 90% человек.
Именно поэтому так рекомендуют пройти именно хирургическое лечение.
При наличии осложнений в виде сердечной недостаточности по хроническому типу, людям, у которых аневризма сердца провоцирует опасность разрыва, обязательно проводится операция.
Кардиохирургическая пластика дефекта, обнаруженного в межжелудочковой перегородке, осуществляется путем восстановления нормального положения сердца с помощью специального синтетического материала.
При установленном диагнозе аневризма левого или правого желудочка назначается резекция. Во время проведения хирургического вмешательства сердце пациента отключают, применяют искусственно созданное кровообращение. Операция предусматривает оперативное удаление аневризматического выпячивания стенки и формирование полости желудочков.
источник
П ороки или анатомические дефекты кардиальных структур развиваются у каждого десятитысячного пациента в определенный момент жизни.
Многие состояния не несут большой угрозы здоровью, обнаруживаются случайно в ходе диагностики по поводу других заболеваний. То же касается и врожденных пороков, на долю которых приходится до 60% всех отклонений от нормы.
Аневризма сердца — это выпячивание стенки одной из камер или анатомических структур. В 80% зафиксированных ситуаций страдает левый желудочек или межжелудочковая перегородка.
Симптоматика неспецифична на первый взгляд. Самостоятельно отличить одно состояние от другого не получится. Нужна эхокардиография и ЭКГ, как минимум.
Порой нарушение так хорошо маскируется, что не обойтись без МРТ. Своими силами можно только предположить характер проблемы. Это важно, поскольку дает основания для обращения к врачу или вызова скорой помощи.
Лечение всегда оперативное. Но на ранних стадиях или при наличии показаний можно ограничиться медикаментозной терапией (когда — см. ниже).
Все же врачи сознательно рекомендуют не отказываться от операции, если на то есть основания.
В основе лежит сочетание двух факторов.
- Первый — перегрузка сердца, рост артериального давления, а значит и воздействия на стенку миокарда.
- Второй — дистрофические изменения в самих тканях в результате уже текущих кардиальных патологий. В основное это перенесенный инфаркт, ИБС и хроническая сердечная недостаточность .
При параллельном влиянии обоих моментов, тонкая стенка не выдерживает, прогибается вовне и остается в таком положении.
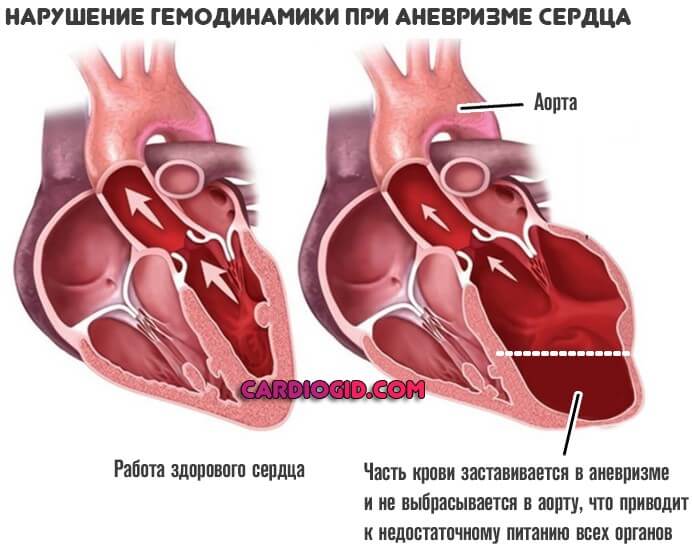
Часть крови застаивается в аневризме, мешкообразной структуре и не попадает в большой или малый круг. Это чревато существенным нарушением гемодинамики.
Патология циклична, постоянно прогрессирует и не остановится, пока не приведет к разрыву сердца, смерти пациента от массивного кровотечения — это основная ее опасность.
Проводится по ряду оснований.
| По локализации | По форме | |
|---|---|---|
|
|
|
Классификации используются врачами для определения тяжести состояния, разработки тактики терапии.
- Инфаркт миокарда. На его долю приходится 95% всех аневризм. По статистике каждый десятый пациент с подобным диагнозом в анамнезе «получает» анатомический дефект. Превенция — отказ от спиртного, курения, диета, своевременное лечение ишемических процессов, атеросклероза.
- Травмы грудной клетки. Ушибы, переломы и прочие. Способ предотвращения — соблюдение техники безопасности.
- Воздействие ионизирующего излучения. Превенция — постоянное наблюдение, прием кардиопротекторов (Милдронат).
- Инфекции. От миокардита до сторонних состояний, вплоть до сифилиса, туберкулеза. Превенция: избегание заражения, при начале процесса — срочное лечение антибиотиками и прием защитных медикаментов.
Чуть реже — операции на сердце, врожденные пороки, которые предотвратить уже невозможно.
Клиническая картина крайне вариативна. Конкретные проявления зависят от размеров образования, исходной причины патологического процесса, давности существования, функциональных нарушений.
Давящие или жгучие, что прямо указывает на ишемический, связанный с недостаточным кровообращением характер состояния. Локализуются где-то по центру или чуть левее.
Проявляют себя в момент физической активности, стресса. То есть после интенсификации кардиальной деятельности и роста частоты сокращений сердца.
Дискомфорт развивается в результате недостаточного кровообращения тканей вокруг стеночного выпячивания.
По мере прогрессирования, как ни странно, симптом сходит на нет. Развивается дополнительная кровеносная сеть. Она компенсирует ишемию.
Компрессия тканей аневризмой также дает болевой синдром, как и избыточная нагрузка на весь мышечный орган.
ЧСС достигает 120-180 ударов в минуту. Это так называемая тахикардия. Аневризма приводит к спонтанному падению гемодинамики (кровообращения).
Причина в том, что часть крови остается в образовании и не достигает большого круга. Значит ткани недополучают кислорода и полезных веществ.
Организм интенсифицирует кардиальную активность, чтобы восстановить собственную трофику (питание). На начальном этапе пациент ощущает биение, затем привыкает и перестает замечать неладное.
Без мокроты. Развивается в результате компрессии легкого, но чаще как итог недостаточного газообмена из-за скудного выброса крови в малый круг, а значит и слабого насыщения жидкой соединительной ткани кислородом.
Сонливость, астенические проявления, снижение трудоспособности и возможности выполнять бытовые обязанности.
Это типичные симптомы аневризмы левого желудочка, при которой снижается интенсивность сердечного выброса в большой круг. Именно через него мозг, почки, печень, органы и ткани вообще получают питание.
Аневризма задерживает часть крови, значит и церебральные структуры снабжаются хуже. Отсюда астенические признаки.
Логическое продолжение кашля. Итог компрессии легкого или падения скорости кровотока в малом круге. Возникает в период физической активности.
Если аневризма достигает значительных размеров, симптом дает знать о себе и в покое.
Нарушение частоты сердечных сокращений. А с другой стороны, интервалов между каждым последующим ударом. Чаще всего признак представлен тахикардией, ростом ЧСС до 120-180 уд. (как уже было сказано).
По мере прогрессирования обнаруживается обратное явление. Брадикардия. Указывает она на слабость сердечной деятельности, малое питание миокарда и неспособность компенсировать нарушение.
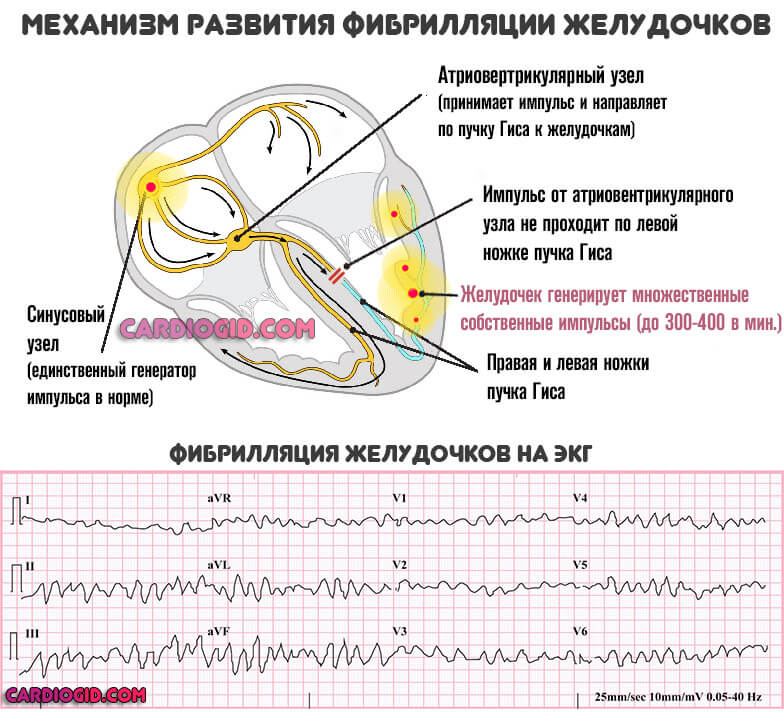
Фибрилляция желудочков , либо предсердий то есть хаотичные сокращения отдельных камер, и экстрасистолия (внеочередные сокращения) также возможны.
Своими силами обнаружить их трудно, однако присутствуют специфические нарушения самочувствия: ощущение замирания в груди , пропускания ударов, переворачивания и пр.
Чрезмерная потливость. В любое время суток, после незначительной физической активности особенно. Обусловлена повышенной нагрузкой на сердце и слабым питанием мышц.
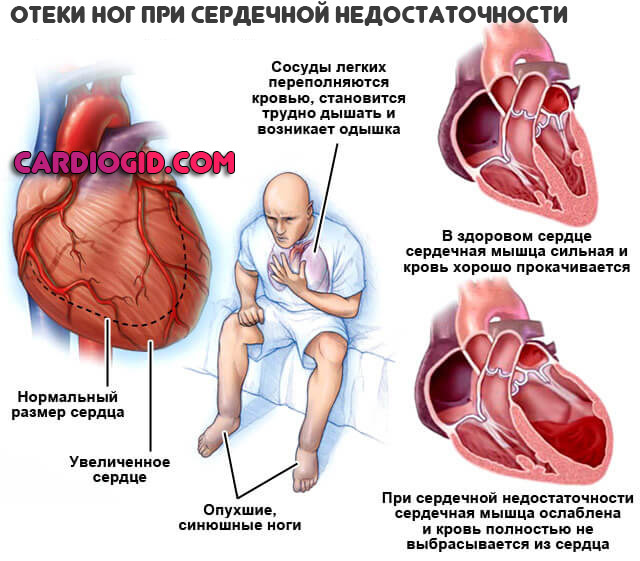
Сначала процесс затрагивает только стопы и лодыжки. Затем икры и поднимается выше. С одной стороны это результат кардиальной дисфункции, с другой — почечных проблем.
Запущенные формы аневризмы с развитием сердечной недостаточности вызывают отеки лица, рук.
Указание на слабое кровообращение в церебральных структурах. Нервные ткани требовательны к объемам питания. Даже незначительное падение трофики дает неврологическую симптоматику.
Выступают продолжением, эволюцией проявлений со стороны ЦНС. Синкопальный эпизод чаще возникает после чрезмерной физической активности.
Сердце не способно обеспечить необходимый объем питания. Острая гипоксия головного мозга заканчивается потерей сознания. Затем же связи с механическими нагрузками нет.
Тем самым, симптомы сердечной аневризмы имеют три плоскости:
- Собственно кардиальную. Аритмия, жжение, нарушение сократимости.
- Неврогенную. Обмороки, головная боль, вертиго.
- Дыхательную. Одышка, асфиксия в положении лежа, кашель.
Первая группа развивается сразу по достижении процессом некоей критической массы. До тех пор проявлений нет вообще либо они настолько скудные, что не имеют для пациента значения и не обращают внимания на собственное существование.
Третья разновидность также возникает параллельно кардиальным признакам.
А вот неврогенные проявления говорят об изначально опасном расположении аневризмы или же быстром росте. Нарушения со стороны ЦНС требуют срочной операции.
Отеки свидетельствуют в пользу почечной, и хронической сердечной недостаточности . Это также негативные прогностические моменты. Обычно речь о запущенном варианте патологического процесса.
Без профильных исследований сказать точно, что является причиной указанной выше симптоматики невозможно. Но есть шанс предположить. Это необходимо для своевременного реагирования.
С чем проводится разграничение:
- Инфаркт миокарда. Собственно острая коронарная недостаточность, некроз тканей. В отличие от него, симптомы аневризмы нарастают постепенно, не в один момент.
Боли не столь сильные, нет потерь сознания, активности центральной нервной системы. Острого начала также не наблюдается. Потому как нарушение имеет хронический, длящийся характер.
О симптомах предынфаркта читайте в этой статье .
- Пороки митрального, трикуспидального, аортального клапанов. Отличие — в последовательности развития симптомов.
На фоне аневризмы сначала появляются боли, затем нарушения ритма. В данном же случае, дискомфорта может и вовсе не быть либо он развивается на поздних стадиях патологического процесса.
- Стенокардия . Как и в случае с инфарктом, для аневризмы не типично приступообразное течение. Признаки примерно одинаковы на протяжении всего периода существования порока.
Прогрессирование следует понятной логике. Чем дольше присутствует нарушение, тем более выражена клиника.
- Кардиомиопатия . Болей также практически не дает. Зато присутствуют опасные аритмии и одышка.
Таким путем врачи оценивают состояние пациента и строят примерные гипотезы. Профильный специалист — кардиолог.
Перечень исследований таков:
- Устный опрос и сбор анамнеза. Для построения модели патологического процесса.
- Измерение артериального давления. На фоне аневризмы стабильно высокое на ранней стадии. Соответствует симптоматической гипертензии . Пониженное после прогрессирования и развития стойкой сердечной недостаточности. На 20-30 мм ртутного столба менее индивидуальной нормы.
- Оценка частоты сокращений органа. То же самое. Основной период дает тахикардию. Затем — урежение ЧСС. Что говорит о нарушении сократительной способности и нарастании явлений ишемии тканей.
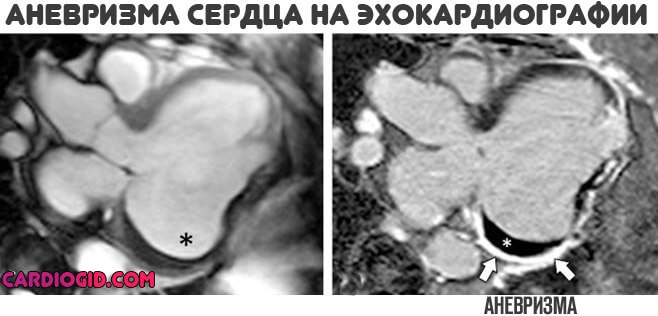
- Эхокардиография (допплерография). Основная методика на любой стадии. Дает много информации об анатомическом состоянии сердца и окружающих структур. Представляет собой ультразвуковой способ визуализации тканей и измерения давления в камерах во время систолы (выброса) и диастолы (расслабления).
- В рамках необходимости назначают МРТ. Исследование дает детальные изображения мышечного органа.
- ЭКГ. Для оценки функциональной активности сердца. Все аритмии видны сразу. Обычно исследование проводят после выявления причины, для фиксации степени тяжести процесса.
Перед операцией назначается сцинтиграфия. Она позволяет определить сохранность функциональной активности миокарда, также объем крови, которая застаивается в мешкообразной структуре, допустимую нагрузку при предстоящем наркозе.
Для выявления самой аневризмы достаточно эхокардиографии . Остальные способы направлены на оценку степени нарушений, которые спровоцированы болезнью. Обследование проводится амбулаторных условиях.
Стандартный диагноз «хроническая аневризма сердца» не имеет смысла, поскольку процесс острым не бывает. Это сложившаяся в российской медицинской практике терминологическая ошибка.
Двойственно. На начальном этапе или если аневризма не растет, сохраняет стабильные размеры, не вызывает функциональных нарушений (аритмий) показано консервативное лечение и динамическое наблюдение.
В случае выжидательной тактики, назначается регулярный скрининг на протяжении хотя бы 3-5 лет. Каждые 3-6 месяцев проводится консультация кардиолога и полный диагностический цикл (ЭКГ, ЭХО, суточное мониторирование, МРТ по показаниям).
Незначительная скорость роста (менее 0.5 см за полгода) дает основания для продления наблюдения. Полсантиметра и более — абсолютное показание для операции. Здесь усмотрение врача уже не играет роли.
При подготовке же продолжительность курса медикаментозной терапии составляет около 2-3 месяцев. За неделю до вмешательства проходит последний комплекс диагностики.
В обоих случаях препараты одни и те же:
- Органические нитраты. Способствуют искусственному расширению коронарных артерий. Лучшему питанию миокарда за счет нормализации гемодинамики. Классическое средство, это Нитроглицерин. По показаниям — прочие.
- Мочегонные медикаменты мягкого действия. Которые сберегают калий и маний. Например, Верошпирон или Спиронолактон. Не постоянно, 2-3 раза в неделю. Для снятия отеков, снижения нагрузки на сердце.
- Антиагреганты и тромболитики. Разжижают кровь, улучшают ее текучесть, предотвращают развитие сгустков. Аспирин-Кардио, Варфарин.
- Бета-блокаторы. Анаприлин, Карведилол. Нормализуют кислородное обеспечение миокарда, попутно снижают уровень артериального давления.
Возможно применение кардиопротекторов, Милдроната и прочих. Для улучшения метаболизма в сердце.
Самостоятельный прием категорически недопустим. Это прямой путь к разрыву аневризмы, кровотечению и смерти в считанные секунды.
Лечение аневризмы сердца преимущественно хирургическое, операция требуется в 65-80% случаев.
Абсолютные показания к срочному проведению:
- Разрыв аневризмы или стенки желудочка/ткани миокарда.
- Тромбоз. Угроза инсульта, инфаркта или перенесенные состояния подобного рода.
- Выявление патологии у ребенка до 3-х лет.
- Риск тромбообразования.
- Сердечная недостаточность на фоне аневризмы.
- Стремительный рост образования. Более, чем на 0.3-0.5 см за полгода.
- Аритмии, резистентные (невосприимчивые) к медикаментозному лечению.
В остальных случаях вопрос остается на усмотрение специалиста-кардиолога. При сомнениях в компетентности рекомендуется получить консультацию второго доктора. Лишним это точно не будет.
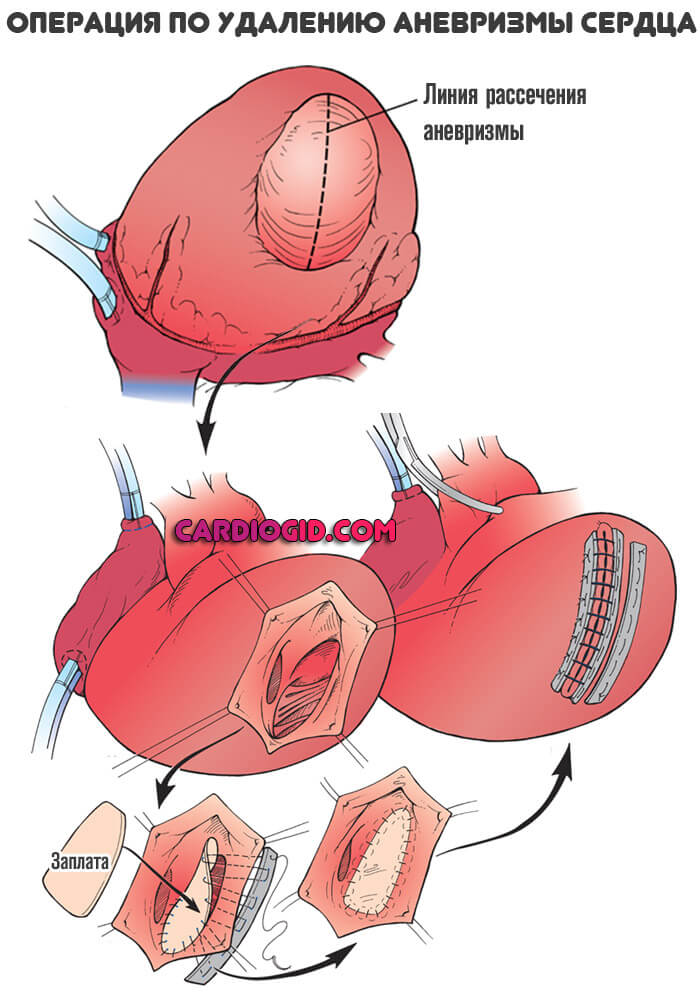
Суть вмешательства заключается в удалении образования и ушивании стенок.
Операция не обязательно проводится открытым доступом с рассечением грудной клетке. При сравнительно малых размерах аневризмы возможно эндоскопическое лечение.
После — назначаются препараты:
- Антибиотики. Для предотвращения инфекционных осложнений.
- Антиаритмические. Чтобы привести в порядок ЧСС.
- Диуретики. Снижают нагрузку на сердце.
- Бета-блокаторы и нитраты по показаниям.
Внимание:
Категорически воспрещается лечиться народными средствами. В лучшем случаи они бесполезны и чреваты утеканием драгоценного времени, в худшем — опасны, потому грозят гибелью.
На протяжении реабилитационного периода дают рекомендации по образу дальнейшей жизни.
- Отказ от курения, спиртного (навсегда).
- Половой покой (3-6 мес.).
- Коррекция рациона. Минимум жирного, жареного, копченого, соль не более 7 граммов в сутки, никаких полуфабрикатов, фаст-фуда, консервов (постоянно).
- Отграничение физической активности (от 6 месяцев до пожизненного изменения).
- Полноценный отдых около 7-10 часов за ночь (всегда).
- Избегание стрессов, освоение методик релаксации.
Восстановление длится около полугода.
Благоприятный на ранних этапах, в отсутствии необходимости операции или при возможности проведения таковой. Выживаемость близится к 95%.
Летальность выше при присоединении стойких аритмий или сердечной недостаточности. Но и тогда шансы хорошие.
Аневризмы сердца опасна последствиями: формированием пристеночных тромбов, эмболией, дыхательной, почечной, сердечной недостаточностью. Итогом всегда оказывается разрыв образования, массивное кровотечение и смерть пациента.
Аневризма сердца — анатомический дефект, порок. В 95% случаев приобретенный, результат инфаркта. Редко — врожденный. Несет прямую угрозу для жизни.
Требует срочного или планового лечения. Какого именно — зависит от случая. Обычно оперативного. Даже запущенные стадии имеют высокий процент выживаемости. Прогноз благоприятный.
источник
Аневризма сердца представляет собой ограниченное выпячивание сердечной стенки (миокарда) или перегородки, имеющее вид «мешочка» или «гриба». В этом месте миокард становится тонким и теряет способность адекватно сокращаться, поэтому происходит его выбухание и западение в фазы сердечного цикла.
Разновидности аневризмы левого желудочка
Наиболее часто поражается левый желудочек, после чего образуется аневризма левого желудочка. Реже поражаются МЖП (межжелудочковая перегородка) и правый желудочек. Аневризмы могут быть врождёнными и приобретёнными.
Врождённые долгое время могут не иметь никаких симптомов у ребёнка, так как не приводят к нарушению кровообращения. К ним относится аневризма межжелудочковой перегородки (мжп). Истончённая перегородка выбухает в полость правого желудочка. Наиболее частым симптомом аневризмы являются нарушения в проведении импульса в сердце, которое принимает вид различных блокад.
Приобретённые аневризмы возникают после различных заболеваний сердца и имеют неблагоприятный прогноз в отсутствие лечения.
Как выглядит приобретенная аневризма левого желудочка?
Наиболее часто аневризма сердца возникает после обширного ИМ (инфаркта миокарда), в большинстве случаев вовлекающего левый желудочек. Происходит гибель (инфаркт) сердечной мышцы.
Клетки замещаются рубцовой тканью, которая становится неэластичной и теряет способность к сокращению. Поэтому в момент повышения давления в левом желудочке истончённая стенка или перегородка выбухают и провисают в виде «мешочка».
А кровь, находящаяся там, застаивается. Это приводит к образованию тромбов, которые могут закупоривать сосуды организма и представлять угрозу для жизни.
Приобретённая аневризма сердца также может возникать по следующим причинам:
- Артериальная гипертензия
- Кардиосклероз (разрастание соединительной ткани в сердечной мышце)
- Инфекционное поражение сердечной мышцы (миокардит)
- Травмы
- Операции на сердце
Хроническая аневризма передней стенки левого желудочка
По времени своего возникновения аневризма сердца может быть острая, подострая и хроническая.
Острая аневризма сердца формируется во временном промежутке до 14 дней после инфаркта.
Появляются следующие симптомы:
- недомогание и слабость,
- затруднение дыхания(одышка),
- длительная повышенная температура тела до 38 0С.
В общем анализе крови повышены лейкоциты и СОЭ. В остром периоде заболевания пораженная стенка достаточно слабая. Поэтому любые дополнительные физические усилия и артериальная гипертония могут вызвать её разрыв и гибель организма. Разрывается чаще передняя стенка левого желудочка, намного реже разрывы встречаются в задней стенке или МЖП.
Подострая аневризма. Время её образования до 8 недель после развития инфаркта. Рубец из соединительной ткани успевает достаточно сформироваться. Стенка аневризмы становится прочнее, и вероятность её разрыва начинает снижаться. В это время сохраняются перебои в работе сердца и сердцебиение, затруднение дыхания и тахикардия.
Хроническая аневризма сердца образуется с 8 недели после начала ИМ(инфаркта миокарда). Соединительнотканный рубец набирает прочность, однако он остаётся неэластичным и склонен к выбуханию. В образовавшейся полости могут появляться тромбы. Риск разрыва стенки минимальный.
Симптомы этого периода напоминают сердечную недостаточность:
- одышка,
- отёки,
- слабость,
- тахикардия,
- бледность кожных покровов,
- набухание вен шеи.
Аневризма левого желудочка на УЗИ
- Если аневризма сердца располагается на верхушке ЛЖ либо на его передней стенке, она может быть обнаружена в 3-4 межреберном промежутке слева от грудины в виде пульсирующего образования.
- На электрокардиограмме (ЭКГ) до 4-х недель регистрируются признаки ИМ (инфаркта миокарда). Однако они не изменяются и «застывают» во времени. Отсутствует так называемая «положительная динамика», которая должна наблюдаться после инфаркта.
- На УЗИ сердца или ЭхоКГ (эхокардиографии) выявляются зона гипокинезии (слабой сократимости) и истончённый миокард с его выпячиванием. В самой полости возможно обнаружение тромбов. Благодаря данному методу выявляется не только аневризма сердца с расположением в левом желудочке, но в перегородке.
- При рентгенологическом исследовании выявляется аневризма левого желудочка в том случае, если она захватывает переднюю его стенку. Но, к сожалению, выбухание МЖП (межжелудочковой перегородки) выявить данным методом невозможно.
- Аневризма сердца также может быть диагностирована с помощью более сложных методов — сцинтиграфии миокарда, МРТ (магниторезонансной томографии), коронарографии (контрастного исследования коронарных артерий).Однако эти методы, как правило, идут после основных и используются для выявления труднодоступных локализаций — задней стенки или перегородки.
В острый период инфаркта необходима госпитализация в отделение, не рекомендуется никакая физическая нагрузка, назначается только постельный режим.
Лечение постинфарктной аневризмы может быть консервативным и оперативным.
Метод лечения аневризмы сердца медикаментами
Консервативное лечение включает медикаменты и народные средства. Оно направлено на симптомы, но не искореняет причины, однако помогает снизить нагрузку на левый желудочек и предотвратить образование тромбов.
Лечение народными средствами и медикаментами направлено на уменьшение одышки и отёков, слабости, тахикардии.
Среди народных методов используют настои и отвары: настой из травы желтушника левкойного, настой из плодов боярышника, отвар корня бузины, отвар из соцветий арники горной, зверобоя и тысячелистника.
Кроме использования народных средств в лечение входит приём медикаментов различных групп:
- Бета-адреноблокаторы: атенолол, бетаксолол, бисопролол, карведилол, лабеталол, метапролол, небивалол, пропранолол и др. Препараты уряжают частоту сердечных сокращений и снижают потребность сердечной мышцы в энергии. Их эффект заключается в снижении артериального давления и нормализации сердечного ритма.
- Антиаритмические препараты. Основными представителями являются амиодарон (кордарон). Является эффективным средством при лечении различных видов нарушения ритма.
- Мочегонные препараты(диуретики) назначаются с целью снижения артериального давления и нагрузки на левый желудочек.
Хирургическое лечение аневризмы сердца
Оперативное лечение постинфарктной аневризмы является ведущим методом, так как позволяет решить проблему и улучшить прогноз заболевания. Оно применяется после консервативной терапии.
Показаниями к нему являются:
- неэффективность консервативного лечения,
- нарастание симптомов сердечной недостаточности,
- ухудшение состояния,
- угрожающие жизни аритмии (нарушения ритма),
- повторяющиеся эпизоды закупорки тромбом сосудов по причине аневризмы.
Операция заключается в иссечении истончённой стенки желудочка или МЖП (межжелудочковой перегородки) и устранения дефекта путём наложения швов.
Профилактика аневризмы сердца очень важна и идёт в паре с медикаментозным лечением. Необходимо отказаться от курения, алкоголя и физической перегрузки. Все эти факторы заставляют сердце работать в усиленном режиме, в условиях повышенной нагрузки, что не есть хорошо для организма.
Это только усугубляет ситуацию и способствует усилению симптомов недостаточности сердца: одышки, отёков, и других симптомов недостаточности сердца. Не стоит забывать и о рациональном питании, которое снижает нагрузку на левые отделы сердца — минимальное количество солёного и острого, жирного и жареного.
В противном случае развивается или прогрессирует атеросклероз, который поражает кровеносные сосуды и может явиться причиной повторного инфаркта миокарда.
Больше употребляйте овощей и фруктов, злаковых. Они в достаточном количестве содержат клетчатку и обладают защитным фактором против атеросклероза.
Аневризма сердца — заболевание, имеющее относительно неблагоприятный прогноз. При отсутствии лечения — консервативного, а после и хирургического по показаниям, это состояние приводит к развитию или усугублению сердечной недостаточности. Но это не самое опасное. Разрыв аневризмы — вот что должно беспокоить, так как он случается мгновенно. А такая ситуация неизбежно влечёт за собой гибель организма.
Помните! Во всех ситуациях необходимо проконсультироваться с врачом, который после анализа симптомов заболевания и результатов обследования назначит нужное лекарство и грамотно подберёт дозу.
Самостоятельное применение лекарственных средств может стать небезопасным, ухудшить прогноз и привести к таким нежелательным эффектам, как остановка дыхания, нарушение ритма сердца или разрыв аневризмы. Берегите своё здоровье и будьте здоровы!
источник