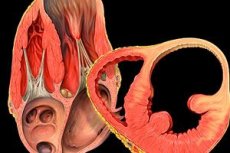
Аневризма левого желудочка (ЛЖ) — истонченный, выбухающий наружу мешковидный рубец, расположенный в сердечной мышце. В 10—40% случаев формируется после инфаркта, захватывающего все слои миокарда. Во время сердечного сокращения аневризматический мешок остается неподвижным или совершает нефункциональные движения. Это вызывает нарушения сократительной сердечной функции, уменьшает объем изгоняемой из левого желудочка крови.
При развитии аневризма левого желудочка проходит несколько стадий:
- Фаза раннего расширения — протекает в период от 48 часов после инфаркта до 2 недель. Сердечная мышца теряет структурность. Работающие вокруг пораженного участка клетки, вызывают его деформацию.
- Фаза позднего моделирования — наступает через 2—4 недели, после созревания постинфарктного рубца. Представляет собой окончательное формирование аневризмы, внутри которой часто располагается тромб. Его частички могут отрываться. Что заканчивается тромбозом сосудов брюшины, ног, головного мозга или легких.
Отдельно от всех стоит выделить функциональную (динамическую) аневризму. Это первичная форма выпячивания, возникающая в острый период инфаркта миокарда. Может завершиться формированием аневризмы в 15—20% случаев, если не будет проведено адекватное лечение. Если восстановить ток крови в миокарде, прогноз благоприятный, выпячивание исчезает.
Преимущественная область локализации выпячивания в левом желудочке:
- Истончение верхушки сердца — встречается у 80—90% пациентов, так как эта область наиболее подвержена массивным атеросклеротическим отложениям и тромбозу сосудов.
- Задняя стенка — характерное место расположения ложных аневризм. Имеют неблагоприятный прогноз, так как сложны в диагностике и часто сочетаются с митральной недостаточностью.
- Боковая стенка.
По форме выпячивания ЛЖ бывают:
- Плоские — относительно доброкачественные.
- Мешковидные — имеют «шейку» и собственно «полость» мешка.
- Расслаивающие — формируются при разрыве внутренней сердечной оболочки и сохранении наружной.
Факторы, стимулирующие формирование аневризмы левого желудочка:
- Инфаркт миокарда, поразивший все слои сердечной мышцы (трансмуральный), не вовремя начатое лечение инфаркта.
- Инфекционные заболевания (ревматизм, сифилис, бактериальный эндокардит).
- Травма сердца, грудной клетки (боевые ранения, падение с высоты, последствия ДТП).
- Послеоперационные осложнения при протезировании клапанов.
- Врожденный дивертикул (выпячивание).
- Саркоидоз (специфические гранулемы, образующиеся во всем организме).
- Болезнь Чагаса (паразитарная болезнь, распространенная в странах Латинской Америки).
Выделяют два основных типа выпячивания ЛЖ:
| Истинная аневризма | Псевдоаневризма | |
|---|---|---|
| Строение |
|
|
| Причины |
|
|
| Локализация |
|
|
Жалоб, которые позволят наверняка определить появление патологического выпячивания, нет. Все симптомы и жалобы общие для многих заболеваний сердца:
- Перебои в работе сердца, сердцебиение, аритмия.
- Боли за грудиной, отдающие в руку или спину, возникают как в покое, так и при нагрузке.
- Одышка, приступы удушья.
- Отеки ног и в брюшной полости (асцит).
- Слабость, головокружения, обмороки.
- Тромбоэмболии различных органов.
Диагноз аневризмы достоверно можно поставить только после осмотра врача-кардиолога и проведенного им инструментального обследования. Нельзя начинать лечение без точного диагноза, определения размеров и локализации аневризмы.
- При осмотре и прощупывании грудной клетки врач может выявить дополнительную пульсацию аневризмы. При прослушивании сердца — патологические шумы, вызванные колебанием пораженной стенки.
- ЭКГ — признаки обширного инфаркта, которые не меняются в разные его фазы («застывшая» ЭКГ).
- Левая вентрикулография — позволяет определить размер и расположение выпячивания, отсутствие сокращений в нем или их характер.
- ЭхоКг — позволяет отличить истинную аневризму от ложной, обнаружить тромб.
- МРТ с контрастированием и без, радионуклидная ангиография, рентгенологическое исследование грудной клетки, КТ — позволяют локализовать аневризму и определить ее размеры.
Учитывая тяжесть заболевания и неблагоприятный прогноз, лечение аневризмы и инфаркта миокарда, как ее основной причины, должно проводиться в условиях стационара. Контроль кардиолога, кардиохирурга, сосудистого хирурга и невролога обязательны. Необходимо строгое соблюдение постельного режима, с постепенной реабилитацией.
Медикаментозное лечение назначается всем пациентам под контролем врача. Направлено на:
- Восстановление кровообращения в капиллярах сердечной мышцы (средства улучшающие ток крови, спазмолитики).
- Рассасывание и профилактику образования тромбов (антиагреганты и антикоагулянты).
- Снятие приступов стенокардии (нитраты).
- Восстановление нормального сердечного ритма (антиаритмические).
- Профилактику и лечение атеросклероза (статины).
- Контроль артериального давления (гипотензивные).
- Избавление от отеков (мочегонные).
Бессимптомная левожелудочковая аневризма может длительное время быть компенсированной только на медикаментозной терапии.
Оперативное лечение представляет собой пластику стенки левого желудочка.
Показания к проведению операции:
- Повторные срывы ритма, боли в сердце, быстроразвивающаяся сердечная недостаточность, не поддающиеся лекарственной терапии.
- Тромбоэмболии разных органов.
- Псевдоаневризмы.
- Врожденные дивертикулы.
- Неподвижные аневризмы при высоком внутрисердечном давлении.
Несвоевременное обращение к врачу, недостаточное лечение, делает прогноз заболевания неблагоприятным. Высок риск внезапной смерти пациента из-за тромбоэмболии, разрыва аневризмы, аритмии.
источник
Развитие опасного постинфарктного осложнения — аневризмы левого желудочка. Современные подходы к лечению
Болезни сердца, при которых поражается миокард желудочковых камер, осложняются рядом необратимых вторичных заболеваний. Одним из подобных состояний является развитие рубцовой ткани, определяющей снижение всех функций левого желудочка.
Опасность патологии выражается в возможной тромбоэмболии, усугублении сердечной недостаточности и угрозе летального исхода.
Код по МКБ-10: I25.3.
Четко ограниченная рубцовая ткань левого желудочка, не участвующая в сокращении мышечных волокон, называется аневризмой. Патология характеризуется спадением или парадоксальным движением пораженного участка во время систолы и диастолы.
По времени возникновения выделяют следующие виды патологии:
- Врожденные (дивертикулы) – первичные;
- Приобретенные – вторичные.
Приобретенные делят по причинному заболеванию, морфологии, механизму и локализации.
- Коронарогенные – при патологии венечных артерий;
- Некоронарогенные – вследствие болезней миокарда;
- Посттравматические (в том числе послеоперационные и постинфарктные аневризмы левого желудочка).
По механизму:
- Истинные – представлены растянутым участком миокарда;
- Ложные – представлены гематомой, ограниченной перикардом.
По форме выделяют следующие разновидности:
- Мешковидные — имеют шейку, тело и купол;
- Диффузные — плавно переходят в здоровый миокард.
Существует четыре типа локализации аневризмы:
- В области верхушки – аневризма поражает нижнюю часть левого желудочка, заканчивающуюся куполообразным сужением;
- Передне-перегородочная – аневризма передней стенки левого желудочка, выходит за пределы верхушки и захватывает нижнюю часть межжелудочковой перегородки;
- Базального отдела – аневризма расположена снизу на задней стенке левого желудочка;
- Передняя – локализована спереди и частично распространяется на верхушку.
По течению выделяют острую, подострую и хроническую стадии (формы):
- Острая – стенка желудочка представлена участком некротизированного миокарда. Данная форма длится 1-2 недели и сопровождается выраженной болью, лихорадкой, слабостью;
- Подострая – от 3 до 8 недель. Представлена утолщенным эндокардом со скоплением эластических волокон. Клиника стертая, болевой синдром неяркий, лихорадка не характерна;
- Хроническая аневризма левого желудочка — начинается с 9 недели. Представлена нерастяжимой грубоволокнистой соединительной тканью. Симптомы определяются первичным заболеванием и сердечной недостаточностью.
Врожденные аневризмы (5% больных) развиваются во внутриутробном периоде под действием внешних факторов, приводящих к мутации генов.
Приобретенные образуются вследствие следующих причин:
- Атеросклероза венечных сосудов;
- Ревматоидного артрита;
- Инфекционного эндокардита;
- Саркоидоза;
- Трансмурального инфаркта (более 90% случаев);
- Кардиомиопатии;
- Вирусных миокардитов;
- Сифилиса.
Выделяют две последовательные фазы развития:
- Раннюю дилатацию (некроз и разволокнение);
- Позднее ремоделирование (формирование рубца).
Длится 2-14 дней. Сразу после ишемии стенка миокарда становится гладкой, место повреждения перекрывается тромбом.
К концу 1-2 суток клетки теряют структуру и некротизируются под действием ферментов. Коллагеновые волокна истончаются, поэтому подвергшийся некрозу участок (в последующем – стенка аневризмы) испытывает постоянное систолическое давление крови. Это приводит к прогрессирующему растяжению и увеличению пораженной зоны.
Большая часть крови поступает не в большой круг кровообращения, а в образованное выпячивание. Это приводит к усугублению ишемии и снижению фракции выброса.
Начинается с 3-4 недели. На месте ишемии развивается регенераторная ткань, которая постепенно замещается соединительными волокнами. Образовавшийся рубец предотвращает растяжимость миокарда, останавливая увеличение некротизированной зоны. Из-за вовлечения в процесс нервных волокон в данную фазу развиваются короткие цепочки нервного возбуждения, провоцирующие приступы аритмии.
Появление плотного рубца, четко отграниченного от здоровой ткани – конечный этап ремоделирования.
Матриксные металлопротеиназы – ферменты, участвующие в процессах рубцового перерождения миокарда. Они представлены белками, которые вырабатываются регенераторными клетками в ответ на повреждение.
Матриксные металлопротеиназы предназначены для разрушения омертвевшей зоны желудочка. Под их действием в фазу ранней дилатации нарушается анатомическая структура коллагеновых волокон. Ферменты способствуют разрушению участка некроза, на месте которого формируется новая соединительная ткань.
Течение длительное и медленно прогрессирующее. Наличие аневризмы приводит к падению фракции выброса. Уменьшение поступления крови в аорту провоцирует артериальную гипертензию. Впоследствии это вызывает нарушение проводимости и сократительной функции сердца. В течение года у большинства пациентов развиваются вторичные осложнения, самым частым из которых выступает аритмия. Следствием аритмии является повышенное тромбообразование.
Симптомы неспецифичны. Классическая триада представлена:
- Одышкой;
- Болевым синдромом;
- Ощущением перебоев и частого сердцебиения.
Одышка носит смешанный характер и проявляется затруднением как вдоха, так и выдоха. Болевой синдром развивается по типу стенокардии – в пределах 10-15 минут после физической нагрузки. Ощущение перебоев обусловлено развивающейся аритмией и может носить приступообразный или постоянный характер.
Другие проявления:
- Обмороки;
- Отеки;
- Снижение толерантности к физической нагрузке;
- Бессонница;
- Внезапная сердечная смерть.
Среди ранних осложнений наиболее значимы:
Для подтверждения диагноза используется комплекс визуализирующих обследований – ЭКГ, вентрикулоангиография, рентгенография грудной клетки, УЗИ (ЭХО), КТ, МРТ, радионуклидная ангиография. Выявляют следующие признаки заболевания:
- Рентгенография – расширение тени сердца влево, увеличение дуги левого желудочка;
- ЭКГ – подъем зубца Т и появление патологического зубца Q;
- Вентрикулоангиография– выявление парадоксальной подвижности в области одной из стенок желудочка;
- УЗИ сердца – обнаружение рубцовой ткани, присердечной гематомы, тромбообразования. Метод позволяет также подтвердить снижение фракции выброса;
- КТ (МРТ) – истончение стенки аневризмы, локальный отек (в острую фазу инфаркта), пристеночные тромбы;
- Радионуклидный метод – позволяет выявить аневризму по богатому накоплению радионуклидного препарата.
У части пациентов при отсутствии жалоб определяется относительно благоприятный прогноз. Такие больные проходят динамическое наблюдение и лечатся по поводу сопутствующих заболеваний.
В остальных ситуациях лечение хирургическое. Показания:
- Перенесенное аорто-коронарное шунтирование;
- Аритмия;
- Снижение сократительной функции сердца;
- Сердечная недостаточность;
- Угроза разрыва по рубцу;
- Болевой синдром;
- Снижение фракции выброса;
- Риск развития тампонады.
Выполняемое вмешательство носит название «хирургическое ремоделирование миокарда» и представляет собой восстановление анатомической целостности левожелудочковой камеры. Все варианты операции проводятся при кардиоплегии (отключении сердца из системного кровотока).
- После общего обезболивания проводится срединный разрез на уровне грудины (срединная стернотомия).
- Вскрывается грудная полость, затем — перикард.
- Левый желудочек осматривается, после чего выполняется вертикальный разрез.
- Рубцовую ткань аневризмы подвергают тщательному осмотру.
- Обнаруженные тромботические массы удаляют вместе с рубцом.
- Стенки вскрытого желудочка ушивают двумя слоями швов.
- Операция дополняется пластикой двустворчатого клапана и венечных артерий.
- Вмешательство заканчивается наложением швов, а также сопоставлением краев грудины.
- Линейная пластика (Cooley). Представляет собой восстановление анатомической структуры стенки двухрядным линейным швом. После удаления тромботических масс аневризму иссекают, не доходя до границ здоровой ткани 2.5-3 см. Герметизации полости сердца добиваются линейным обвивным швом.
- Кисетная пластика (Jatene). При поражении исключительно верхушки применяется кисетный способ. Аневризма удаляется. По краю полученного кругового отверстия прошивается круговой шов, который затягивают по типу тканного мешочка. Поверх него накладывается еще один шов (двухрядный) для профилактики послеоперационных расхождений.
- Циркулярная пластика заплатой (Cooley). Используется при поражении задней и нижней стенок. Рубцовую ткань удаляют, не доходя до зоны здорового миокарда 9-10 мм. На получившееся отверстие накладывают заплату из инертного безопасного материала и подшивают ее к стенкам отверстия. Поверх циркулярного шва накладывают обвивной.
- Эндовентрикулярная пластика заплатой (Dor). Используется при обширной области поражения. Рубцовую ткань удаляют на всем протяжении, после чего получившееся отверстие затягивают круговым швом. Со стороны полости (изнутри) обвивным швом подшивают заплату из перикарда или синтетического материала. Над заплатой дополнительно проводят однорядный шов, защищающий от послеоперационного разрыва.
В исключительных случаях вышеперечисленные операции еще больше нарушают анатомию сердца. Тогда им предпочитают менее радикальные вмешательства:
- Использование шаблонного баллона для восстановления полости левого желудочка;
- Применение удлиненной и суженной заплаты;
- Укорочение миокарда позади сосочковых мышц.
Операция проходит успешно в 77-80% случаев. Пятилетняя выживаемость больных составляет 60-70%, десятилетняя – 55%. Повторное образование аневризмы не наблюдается.
Качество жизни снижается ввиду низкой толерантности к физическим нагрузкам, однако при постоянном самоконтроле и диспансеризации функции сердца у части больных улучшаются.
Аневризмы левого желудочка представляют собой группу патологических образований, которые различаются по времени и причинам возникновения. Патология наиболее характерна для лиц пожилого возраста, перенесших крупноочаговый инфаркт.
Несвоевременная диагностика заболевания может привести к фибрилляции желудочков и летальным осложнениям. В большинстве случаев рекомендовано оперативное лечение; его результаты и прогноз определяются возрастом больного, типом хирургического вмешательства и сопутствующими заболеваниями.
источник
Аневризма левого желудочка (АЛЖ) — это мешковидный тип рубцовой ткани, который располагается на сердечной мышце. Из-за изменений он выпирает наружу и истончается. Это приводит к изменениям в работе сокращения мышц или полной остановке сокращений. Такие проблемы возникают в области верхушки сердца или его верхней части. Инфаркт миокарда диагностируется чаще у мужчин от 40 до 70 лет, чем у женщин того же возраста.
Мышечная ткань состоит из гладкомышечных волокон, основной функцией которых является сокращение. Для нормальной работы им необходима бесперебойная подача обогащенной кислородом крови посредством артерий. Если в них происходит закупорка, поступление кислорода сокращается, и в этом участке происходит гипоксия (острая нехватка). Вследствие гипоксии ткань становится «мягкой» и не способной выдерживать кровеносное давление.
Тромбы могут формироваться вследствие перенесенного острого инфаркта миокарда. Важно соблюдать режим лечения во время начальной стадии развития инфаркта и не усложнять процесс заживления после инфарктного рубца. Физические нагрузки в это время противопоказаны.
Другими причинами возникновения АЛЖ могут быть:
- инфекционные заболевания тяжелой формы;
- травмы сложных форм;
- прямое ранение (выстрел, удар острым предметом);
Этот вид патологии возникает из-за разрушения структуры миокарда. При повышении артериального давления происходит растяжение и последующее истощение стенок.
Аневризмы классифицируются по нескольким признакам, благодаря которым ставится точный диагноз. Проявление симптомов проходит в острой, подострой и хронической формах. Они проявляются в разный период после перенесению приступа. Самой сложной для диагностирования является хроническая форма, схожая по симптомам с обострением сердечной недостаточности.
Структура аневризмы бывает ложной, функциональной и истинной и устанавливается в зависимости от вида клеток. Также заболевание разнится по форме проявления. Диффузная форма (выпячивание с углублением) чаще всего встречается во врачебной практике, а грибовидная (изменение большого участка) и расслаивающаяся (несколько аневризм на 1 месте) — встречаются редко.
Появление следующих симптомов служит следствием перенесенного приступа:
- проявляется частыми аритмиями, усиливающимися в лежачем положении;
- ноющая боль в груди, которая может быть под левой лопаткой;
- появление одышки при незначительных физических нагрузках, перерастающих в приступы удуший;
- шумы в сердце.
- появление частой слабости, повышение температуры;
- повышенная потливость и набухание вен на шее;
- аневризма верхушки левого желудочка приводит к постоянным отекам;
Однако симптоматика заболевания не является специфичной, по этим симптомам не всегда можно определить эту проблему, так как они могут служить признакам и других расстройств.
Если перечисленные симптомы есть, то лучше проконсультироваться у врача. Диагностика заболевания начинается с опроса пациента и сбора анамнеза с помощью лабораторных анализов (анализ крови, мочи). Также выяснить причину возникших проблем помогает радиоизотопная вентрикулография, определяющая размер и локацию дефекта мышцы.
Проводится рентген грудной клетки, указывающий точные размеры сердца.
Стандартным методом исследования является топография сердца, с ее помощью можно обнаружить наличие перебоев в работе органа. Максимально информативным способом обследования являются компьютерные томографии сердца. Их существует несколько типов, зависящих от использования разных видов спиралей. Для четкой картины протекания болезни они служат дополнением к УЗИ. Собрав все необходимые показатели, кардиолог устанавливает курс лечения.
Оно может быть выжидательным или операционным. Если размеры аневризмы небольшие, и угрозы для жизни нет, то за пациентом устанавливается динамическое наблюдение. Раз в несколько месяцев больному нужно проводить диагностические процедуры (посещение врача и компьютерные обследования). Это лечение является профилактикой развития хронической недостаточности и помогает предотвратить осложнение.
Если размеры выпячивания оказываются большими, или симптомы протекания болезни обострены, и это сказывается на качестве жизни пациента, то может потребоваться хирургическое вмешательство. Существует несколько методик их проведения:
- Ушивание аневризмы. Используется при средних размерах выпячивания, которое не вскрывается, а погружается в стенку. При этом фиксируется миокард.
- Пластика другими тканями. Проводится в том случае, когда ремоделирование сердца — средних размеров и находится невысоко от наружной поверхности органа. Измененная область не удаляется, а подшивается к диафрагме (которая питается с помощью сосудистой ножки). Доступ осуществляется благодаря разрезу грудной клетки.
- Резекция — самый радикальный метод, это удаление аневризмы посредством ее иссечения и ушивания специальными швами. Операция проводится при открытом доступе к сердцу с применением АИК. Процесс вскрытия купола и наложения швов должен проходить максимально быстро, хирургу дается 1 минута на проведение всей процедуры.
Осложнениями послеоперационного вмешательства могут быть: тромбоэмболии, усугубленное обострение хронических проблем с сердцем, разрыв области выпячивания (приводит к скорой смерти пациента). Они встречаются редко в хирургической практике. Проблемы послеоперационного восстановления чаще заключаются в воспалительных процессах заживания шва или рецидиве появления аневризмы. Для безопасности жизни пациента наблюдение происходит в стационарном режиме, сразу после операции, и послеоперационном ведении в поликлинике.
С аневризмой левого желудочка срок жизни может быть разным, все зависит от ее размеров и месторасположения. При небольших размерах и расположении в верхней части левого желудочка она не является прямой угрозой для жизни, не требует срочного хирургического вмешательства и дает благоприятный прогноз для здоровья пациента. Лечение носит выжидательный характер с незначительным медикаментозным сопровождением.
При средних и гигантских размерах аневризма левого желудочка сердца прогноз дает менее оптимистичный. Иногда является причиной появления острой сердечной недостаточности и тромбоэмболии. Лечится только при кардиохирургическом вмешательстве. Операция помогает повысить пятилетнюю выживаемость до 80% и оптимизировать качество жизни больного. Следствием смертельного исхода в 60% случаев являются повторные инфаркты.
На прогноз влияет дальнейшая работа сердечной мышцы. Из-за ушивания во время операции, размеры желудочка уменьшаются, что может повлиять на способность перекачивания нужного количества крови. Такая проблема называется синдромом небольшого выброса. Но даже при ее наличии срок жизни составляет более 8 лет.
Многие люди живут с подобными проблемами и ведут нормальный образ жизни. Своевременное обращение к специалисту и правильная постановка диагноза помогают сохранить здоровье.
источник
Аневризма желудочка сердца — это локальное ограниченное выпячивание истонченного и не сокращающегося участка стенки желудочка, состоящего из омертвевшей или рубцовой ткани. На месте повреждения стенка сердечной мышцы истончается и теряет способность сокращаться. Под действием давления крови истонченный участок сердечной мышцы постепенно выпячивается наружу – образуется аневризма. В большинстве случаев она возникает в стенке левого желудочка, часто — на передне-боковой стенке и верхушке. Также часто полость приобретенной аневризмы выстилает пристеночный тромб (сгусток крови), что может служить источником тромбоза (прижизненное образование сгустков крови в просвете сосудов) различных сосудов организма. Аневризмы сердца в области правого желудочка и предсердия встречаются крайне редко.
- Признаки сердечной недостаточности: одышка, приступы удушья, отеки.
- Нарушения сердечного ритма: обмороки, ощущение перебоев в работе сердца (неровная работа, « перевороты», приступы учащенного сердцебиения).
- Тупые боли в области сердца.
- Часто сохраняющиеся после инфаркта приступы стенокардии: боли или чувство дискомфорта за грудиной при физической и эмоциональной нагрузке и в состоянии покоя.
Различают врожденные и приобретенные аневризмы сердца.
- Приобретенные аневризмы сердца делят на:
- посттравматические — возникают вследствие травмы;
- инфекционные — возникают на фоне инфекционных заболеваний;
- постинфарктные — возникают после перенесенного инфаркта миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)).
- По структуре и строению выделяют следующие виды постинфарктных аневризм:
- истинные аневризмы(аневризма желудочка сердца) —локальное ограниченное выпячивание истонченного и не сокращающегося участка стенки левого желудочка, состоящего из омертвевшей или рубцовой ткани;
- ложные аневризмы —формирующиеся при разрыве стенки миокарда (мышечная оболочка сердца) и ограниченные перикардом (околосердечная сумка», наружная оболочка сердца). Для них характерна высокая вероятность разрыва, поэтому при большом дефекте она подлежит хирургическому лечению;
- функциональные аневризмы —зоны жизнеспособного, гибернирующего (« оглушенного» или « спящего») миокарда (мышечной оболочки сердца), утратившего сократительную способность и выпячивающегося при систоле (сокращении) желудочков. При восстановлении в этой зоне коронарного кровотока (поступление крови в сосуды, питающие сердце в этой области) аневризма исчезает.
- По форме аневризмы сердца могут быть:
- диффузными(плоскими);
- мешковидными (характеризуются наличием « шейки», которая, расширяясь, образует мешковидную полость);
- расслаивающими(образуются вследствие разрыва эндокарда (внутренней оболочки сердца), в толще миокарда под эпикардом (наружная оболочка сердца) формируется мешок).
- Инфаркт миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)). Основными факторами, способствующими образованию аневризмы, являются:
- обширное трансмуральное поражение (поражение всех слоев стенки сердца) левого желудочка;
- сопутствующая артериальная гипертензия (стойкое повышение артериального давления);
- чрезмерная физическая активность больного в течение 8 недель с момента возникновения инфаркта миокарда;
- нарушение процесса « заживления» миокарда (мышечной оболочки сердца) после инфаркта.
- Формирование дивертикул (мешковидные выпячивания стенок) желудочков сердца, возникающих при врожденных аневризмах.
- Инфекционные заболевания — причина возникновения инфекционных аневризм сердца. Среди них выделяют:
- сифилис (заболевание, передающееся половым путем и поражающее кожу и системы организма, вызываемое инфекционным возбудителем — бледной трепонемой);
- ревматизм (заболевание соединительной ткани (суставы, внутренняя оболочка сердца и т.п.), возникающее чаще всего после перенесенной ангины (воспаление миндалин));
- бактериальный эндокардит (воспаление внутренней оболочки сердца бактериальной природы).
Врач кардиолог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб (когда появились одышка, приступы удушья, перебои в работе сердца, приступы учащенного сердцебиения, отеки нижних конечностей, снижение физической активности, с чем пациент связывает возникновение этих симптомов; перенес ли пациент инфаркт миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца) или травму сердца).
- Анализ семейного анамнеза (есть ли у кого-то из близких родственников заболевания сердца, какие; были ли в семье случаи внезапной смерти).
- Анализ крови и мочи (для выявления сопутствующей патологии, которая может повлиять на течение заболевания).
- ЭКГ (электрокардиограмма) – определяется наличие специфических изменений на ЭКГ, характерных для аневризмы.
- ЭхоКГ (эхо-кардиография или ультразвуковое исследование сердца) — выявляется аневризма, ее размеры, определяется наличие тромбоза полости сердца (прижизненное образование сгустков крови в просвете сосудов или в полостях сердца), происходит дифференцировка (определение вида) аневризм.
- Рентгенография органов грудной клетки – выявляется увеличение размеров сердца, отек легких.
- Вентрикулография сердца радиоизотопная – используются специальные радиоактивные частицы, вводимые внутривенно, которые накапливаются в ткани сердца и позволяют определить расположения и размеры аневризмы, сократительную функцию миокарда (мышцы сердца) в покое и при нагрузке при помощи специальной аппаратуры.
- МРТ (магнитно-резонансная томография) сердца с контрастированием: проводят при противопоказаниях к инвазивной процедуре (с непосредственным проникновением с помощью катетера в сосуды и полости сердца). Пациенту внутривенно вводят контрастное вещество (препарат, обеспечивающий контрастное усиление полости органа при исследовании) и проводят процедуру магнитно-резонансной томографии (метод исследования внутренних органов и тканей, основанный на создании изображения с помощью магнитного поля и электромагнитных волн, позволяющий делать детальные снимки органов в различных плоскостях). Позволяет определить наличие и степень сужения собственных артерий сердца и точно увидеть размеры, расположение и вид аневризмы, построить трехмерную структуру сердца. Исследование играет очень важную роль, так как благодаря ей врач определяет тактику хирургического лечения
- Коронарная ангиография с рентгенконтрастной вентрикулографией — инвазивная методика, выполняют ее всем пациентам, которым необходимо оперативное лечение, и пациентам, у которых ранее выявили ишемию (недостаточное содержание крови в сердце, вызванное сужением или полным закрытием просвета артерии, питающей сердце). Позволяет наиболее точно определить наличие и степень сужения собственных артерий сердца и точно увидеть размеры, расположение и вид аневризмы, определить, как сокращается сердце.
- Электрофизиологическое исследование (исследование электрической системы сердца — специальная система, производящая и проводящая электрический импульс в сердце). Показано пациентам с желудочковыми аритмиями (нарушение нормального ритма работы сердца, происходящее из желудочков сердца, значительно повышающее вероятность внезапной смерти при наличии клинических проявлений (перебои в работе сердца, обмороки). Цель обследования — выявление характера и степени нарушений ритма сердца и определение дальнейшей тактики лечения.
- Лекарственная терапия. Проводят лечение:
- стенокардии (заболевание, характеризующееся болезненным ощущением или чувством дискомфорта за грудиной). Назначаются антитромбоцитарные (предотвращают образование сгустков крови в сосудах), антиангинальные препараты (предупреждают, снимают приступы стенокардии, увеличивают продолжительность жизни), статины (препараты, уменьшающие уровень « плохого» холестерина, который способствует образованию холестериновых бляшек), ингибиторы ангиотензинпревращающего фермента (препараты, влияющие на систему, регулирующую кровяное давление и объем крови в организме);
- нарушений ритма сердца (любой ритм сердца, отличающийся от нормального). Назначают антиаритмические препараты (препараты для лечения нарушений ритма) разных классов. При тромбозе (прижизненное образование сгустков крови в просвете сосудов или в полости сердца) назначают антикоагулянты (препараты, уменьшающие свертываемость крови).
- Хирургическое лечение показано при большом размере аневризмы (более 22% площади стенки левого желудочка) при наличии следующих клинических показаний:
- выраженная сердечная недостаточность (одышка, отеки);
- угрожающие жизни больного желудочковые нарушения ритма сердца (аритмии (нарушение нормального ритма работы сердца), происходящие из желудочков сердца, значительно повышающие вероятность внезапной смерти);
- наличие ложной аневризмы (аневризма, формирующаяся при разрыве стенки миокарда (мышечная оболочка сердца) и ограниченная перикардом (околосердечная сумка», наружная оболочка сердца)). Для нее характерна высокая вероятность разрыва;
- врожденная аневризма (врожденные мешковидные выпячивания стенки сердца);
- асимптомные (протекающие без симптомов) аневризмы при прогрессивном увеличении их размеров;
- тяжелая митральная регургитация (возврат части крови обратно в предсердие из желудочка через « пропускающий» митральный клапан).
- Развитие сердечной недостаточности (появление отеков, одышки, приступов удушья).
- Возникновение аритмии сердца (любой ритм сердца, отличный от нормального, — ритма здорового человека).
- Возникновение тромбоза (прижизненное образование сгустков крови в просвете сосудов или в полости сердца).
Среди факторов, оказывающих негативное влияние на прогноз заболевания, выделяют:
- возраст (чем старше пациент, тем хуже прогноз);
- класс сердечной недостаточности (то есть степень выраженности сердечной недостаточности);
- наличие эпизодов приступов стенокардии (боли или чувство дискомфорта за грудиной при физической и эмоциональной нагрузке или в состоянии покоя);
- митральная регургитация (возврат части крови обратно в предсердие из желудочка через « пропускающий» митральный клапан (клапан между левым предсердием и левым желудочком сердца));
- желудочковые аритмии (нарушение нормального ритма работы сердца, происходящее из желудочков сердца, значительно повышающее вероятность внезапной смерти);
- объем (размер) аневризмы (чем он больше, тем хуже прогноз).
- Профилактика инфаркта миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)), атеросклероза (заболевание, возникающее вследствие нарушения жирового обмена и сопровождающееся отложением холестерина и его фракций в стенке сосудов).
- Диета: суточное потребление жира не должно превышать 30% (в среднем около 60 граммов) от калорийности суточного рациона питания. Необходимо сократить прием жиров животного происхождения. Особое внимание стоит уделить растительным маслам и рыбе жирных сортов.
- Регулярная физическая активность (не менее 30 минут в день).
- Отказ от курения.
- Контроль массы тела.
- Исключение интенсивных психоэмоциональных нагрузок (стрессы, конфликтные ситуации дома и на работе).
- Строгое соблюдение двигательного режима для больных с инфарктом миокарда (тяжелое заболевание, характеризующееся гибелью части сократительных клеток мышцы сердца с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (то есть формирование постинфарктного рубца)). Сначала больному следует придерживаться строгого постельного режима, затем постепенно увеличивать двигательную активность, избегая при этом длительных интенсивных нагрузок (в течение 2 месяцев).
- Контроль артериального давления (не более 139/89 мм рт.ст.).
- Своевременное обращение за медицинской помощью при появлении длительного (более 5 минут) приступа загрудинных болей.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Ройтберг Г.Е., Струтынский А.В. Внутренние болезни. Сердечно-сосудистая система. М.: « Издательство БИНОМ» 2003.
Бунин Ю.А. Лечение неотложных состояний в кардиологии. Часть 2. Практическая кардиология- М.: Прогресс-Традиция, 2007.
- Выбрать подходящего врача кардиолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Патологии сердца, являющегося своеобразным двигателем всего организма, врачи не зря относят к категории наиболее опасных для жизни человека. Считавшиеся ранее болезнями пожилых людей, они имеют малоприятную тенденцию к снижению возраста пациентов. Некоторые патологии с довольно большим процентом летальных исходов, такие как аневризма сердца, могут развиваться как у взрослых людей, так и у новорожденных. А это уже сигнал к тому, чтобы узнать о данной патологии как можно больше, чтобы по возможности предупредить ее развитие.

Статистика утверждает, что заболеванию в большей степени подвержены мужчины после 40 лет. Тем не менее, от патологии не застрахован никто, даже маленькие детки, у которых аневризма сердца может быть врожденной.
В подавляющем большинстве случаев аневризму диагностируют в области передне-боковой стенки и верхушки левого желудочка сердца. Аневризма правого желудочка, правого предсердия, задней стенки левого желудочка, межжелудочковой перегородки и аорты сердца считаются более редким диагнозом.
Самой частой и опасной причиной развития слабости сердечной мышцы является перенесенный в прошлом инфаркт миокарда (по разным сведениям от 90 до 95% всех случаев болезни). Именно с ним связаны от 5 до 15% случаев аневризмы левого желудочка сердца. Если брать общее число случаев межжелудочковой аневризмы и патологии левого желудочка, то они составляют порядка 15-25% от всего числа пациентов.

В большинстве случаев аневризма сердца развивается в течение трех месяцев после перенесенного инфаркта миокарда, однако этот период может растянуться и до полугода. Поскольку вероятность инфаркта наиболее высока в области левого желудочка и перегородки, отделяющей левый желудочек от правого, то и аневризма в большинстве случаев образуется именно там.
Аневризма сердца в этой ситуации развивается вследствие деформирования при инфаркте миокарда участка сердечной мышцы левого желудочка и происходящего в ней в дальнейшем процесса некротизации тканей. Такой вид аневризмы врачи называют аневризмой левого желудочка сердца. Если же наблюдается выпячивание перегородки между желудочками, то речь идет об аневризме межжелудочковой перегородки сердца.
Но инфаркт миокарда не является единственной причиной появления ослабленных участков мышечной ткани в сердце. Такому положению дел могут содействовать и другие причины, способные повлиять на работоспособность сердца и развитие в нем аневризмы.
К таким причинам относятся:
- патология, которая сама по себе развивается вследствие гипоксии миокарда, и называется ишемической болезнью сердца,
- заболевание воспалительного характера, затрагивающее миокард, которое имеет чаще всего вирусную или инфекционную этиологию (миокардит).
- патология, связанная с устойчиво повышенным артериальным давлением, именуемая в медицинских кругах артериальной гипертензией,
- травмы сердечной мышцы (последствия аварий, падения с высоты, ударов острыми предметами и т.д.), а также ранения в сердце, полученные во время выполнения боевых действий или в мирное время. Здесь речь идет о посттравматической аневризме, при которой интервал между травматическим событием и началом болезни может составлять даже порядка 10-20 лет.
Спровоцировать развитие аневризмы сердца могут также чрезмерные физические нагрузки в течение пары месяцев после инфаркта. По этой причине людям, перенесшим инфаркт врачи рекомендуют воздержаться от активных занятий спортом или выполнения тяжелой физической работы по дому или на производстве.

Факторами риска развития аневризмы различных участков сердца можно считать:
- Различные инфекционные патологии, приводящие к деформации сосудистых стенок и нарушению тока крови в них, например:
- венерические заболевания (преимущественно сифилис), нарушающие работу и целостность множества систем организма,
- воспалительные процессы, охватывающие эндокард сердца, и негативно влияющие на способность мышц активно сокращаться (эндокардит),
- тяжелая инфекционная болезнь под названием туберкулез, вызывающая осложнения на различные органы и системы организмы,
- ревматическая болезнь.
- Вредные привычки, такие как табакокурение и злоупотребление спиртными напитками, которые отрицательно воздействуют на всю сердечно-сосудистую систему.
- Операции на сердце и их последствия (например, послеоперационные осложнения, вызванные использованием некачественных материалов, низкой квалификацией хирурга или особенностями организма больного, которые не были в свое время учтены врачом, развитие тахикардии или повышение давления крови в желудочке в послеоперационном периоде и т.д.).
- Отрицательное воздействие на миокард некоторых веществ, вызывающих его интоксикацию и воспалительные процессы в мышце (в таком случае речь идет о токсическом миокардите). Такое случается, если человек чрезмерно увлекается спиртным, при избытке тиреоидных гормонов, при патологиях почек и подагре, характеризующихся повышением в крови пациента уровня мочевой кислоты, при попадании в организм веществ, которые плохи ним переносятся (лекарства, вакцины, яды насекомых и т.д.).
- Системные болезни, при которых в организме пациента начинают вырабатываться антитела к «чужеродным» клеткам сердечной мышцы. В таком случае причиной аневризмы сердца может стать красная волчанка или дерматомиозит.
- Кардиосклероз – болезнь, при которой происходит постепенное замещение мышечной ткани соединительной, уменьшающей резистентность сердечной стенки. Причины данной патологии так до конца и не изучены.
- Облучение органов грудной полости. Чаще всего происходит во время проведения лучевой терапии при опухолях с локализацией в области грудины.
Кроме прочего, аневризма сердца может носить и врожденный характер, с чем зачастую сталкиваются врачи, диагностируя данную патологию у детей. Здесь можно выделить 3 фактора, обуславливающих развитие данной болезни:
- Наследственный фактор. Болезнь может передаваться по наследству. Риск данной патологии значительно возрастает, если у родственников малыша была аневризма сердца или сосудов.
- Генетический фактор. Наличие хромосомных аномалий и связанных с ними качественных или количественных дефектов соединительной ткани. Например, при болезни Марфана имеет место системная недостаточность соединительной ткани в организме ребенка, прогрессирующая по мере взросления.
- Врожденные аномалии строения тканей сердца, например, частичная замена в миокарде мышечной ткани соединительной, неспособной удерживать давление крови. Такие нарушения строения сердца у ребенка зачастую связаны с проблематичным течением беременности у матери (курение, алкоголизм, прием запрещенных во время беременности лекарств, инфекционные болезни у беременной, такие как грипп, корь и др., воздействие радиации, вредные условия труда и пр.).

Чтобы понять, что такое аневризма сердца, нужно немного углубиться в анатомию и вспомнить, что же представляет собой человеческий мотор – сердце.
Итак, сердце — это ни что иное, как один из множества органов в нашем организме. Внутри он полый, а его стенки состоят из мышечной ткани. Сердечная стенка состоит из 3 слоев:
- эндокард (внутренний эпителиальный слой),
- миокард (средний мышечный слой),
- эпикард (наружный слой, представляющий собой соединительную ткань).
Внутри сердца имеется сплошная перегородка, которая делит его на две части: левую и правую. Каждая из частей в свою очередь разделена на предсердие и желудочек. Предсердие и желудочек каждой части сердца соединены между собой специальным отверстием с клапаном, открытым с сторону желудочков. Двухстворчатый клапан левой стороны принято называть митральным, а трехстворчатый с правой стороны – трикуспидальным.
Кровь из левого желудочка поступает в аорту, а из правого – в легочную артерию. Обратному току крови препятствуют полулунные клапаны.
Работа сердца заключается в постоянном ритмичном сокращении (систола) и расслаблении (диастола) миокарда, т.е. происходит попеременное сокращение предсердий и желудочков, проталкивающих кровь в коронарные артерии.
Все вышеописанное характерно для здорового органа. Но если под влиянием некоторых причин участок мышечной части сердца истончается, он становится не в силах сопротивляться давлению крови внутри органа. Утратив способность к сопротивлению (обычно вследствие недостаточного снабжения кислородом, снижения мышечного тонуса или нарушения целостности миокарда) такой участок начинает выделяться на фоне всего органа, выпячиваясь наружу и в некоторых случаях провисая в виде мешочка диаметром от 1 до 20 см. Такое состояние и называется аневризмой сердца.
Давление крови на стенки сердца остается равномерным и постоянным. Но здоровая часть мышечной стенки может его сдерживать, а ослабленная (деформированная) уже нет. Если нарушается работоспособность и резистентность перегородки, разделяющей желудочки или предсердия двух половинок сердца, она также может выпячиваться в правую сторону (поскольку физиологически обусловлено, что левый желудочек работает больше правого), но уже внутри органа.
Ишемизированая мышечная стенка утрачивает способность нормально сокращаться, оставаясь преимущественно в расслабленном состоянии, что не может не повлиять на ток крови и питание всего организма, а это в свою очередь приводит к появлению других опасных для здоровья и жизни симптомов.
Итак, мы разобрались, что же такое сердце и как возникает столь опасная сердечная патология как аневризма определенных участков сердца. И даже выяснили, что наиболее «популярной» причиной развития данного заболевания является другая опасная для жизни патология сердца – инфаркт миокарда, в результате которого на главной сердечной мышце образуются некротизированные области и рубцы, нарушающие снабжение мышцы кислородом и питательными веществами и снижающие ее резистентность.

То, что аневризма сердца может иметь различные размеры, локализацию и причины развития патологии, обуславливает значительные отличия в проявлении заболевания у разных людей. Тем не менее, для того, чтобы захватить болезнь в самом начале, не ожидая разрастания аневризмы до критических размеров (клинически значимым является снижение резистентности мышцы даже на небольшом участке в 1 см), нужно знать и обращать внимание хотя бы на те симптомы, которые свойственны любому из видов аневризмы сердца.
К первым признакам, по которым определяется аневризма сердца любой локализации, можно отнести:
- Боли в области сердца или чувство тяжести (давления) за грудиной слева. Боли носят приступообразный характер. Когда человек отдыхает и спокоен, боль утихает.
- Недомогание и слабость, ставшие следствием недопоставки кислорода нервно-мышечной системе. Это происходит из-за уменьшения объема перегоняемой крови вследствие недостаточной сократительной функции миокарда на участке аневризмы.
- Нарушения сердечного ритма, называемые аритмией, и ощущение сильного биения сердца, которое в нормальном состоянии человек не чувствует (по жалобам пациентов, сильно колотится сердце). Причиной такого состояния является недостаточная проводимость нервных импульсов в области аневризмы и большая нагрузка на больной орган. Аритмии усиливаются под воздействием стресса или больших физических нагрузок.
- Нарушения ритма дыхания, затрудненное дыхание или попросту одышка, которая при остром течении болезни может сопровождаться приступами сердечной астмы и отеком легких. Высокое давление внутри сердца постепенно передается сосудам, снабжающим кровью легкие. Вследствие этого нарушается обмен кислорода и человеку становится труднее дышать. Отсюда и сбитый дыхательный ритм.
- Бледный оттенок кожных покровов. Причиной опять же выступает нарушение поставки кислорода к тканям организма. В первую очередь ресурсы направляются к жизненно важным органам (головной мозг, сердце, почки), а кожа остается менее насыщенной кровью.
- Холодные конечности и быстрое их замерзание, связанное с нарушением кровообращения.
- Снижение чувствительности кожи, появление «мурашек».
- Сухой приступообразный кашель, не связанный с простудой или инфекцией. Его еще называют сердечным. Может быть следствием застойных явлений в легочных сосудах, так и появиться в результате сдавливания легкого аневризмой больших размеров.
- Усиление потоотделения.
- Вертиго, или, по-народному, головокружения, которые могут возникать с различной частотой.
- Отеки, которые можно наблюдать как на лице, так и на руках или ногах.
- Лихорадка в течение длительного времени (при острой аневризме).
- Сильное наполнение кровью вен в области шеи, вследствие чего они становятся более заметными.
- Сиплый голос.
- Скопление жидкости в брюшной или плевральной полости, увеличение печени, сухой перикардит, представляющий собой воспалительный процесс в сердечной сумке (перикарде), сопровождающийся фиброзными изменениями, нарушение проходимости различных кровеносных сосудов (можно обнаружить вовремя диагностических мероприятий при хронической аневризме).
На симптоматику аневризмы сердца могут накладываться различные проявления других имеющихся патологий сердечно-сосудистой и дыхательной систем, что заметно затрудняет диагностику заболевания. Да и сами симптомы в зависимости от размера аневризмы могут быть выражены в различной степени. При небольшой или врожденной аневризме сердца заболевание длительное время может вообще протекать без каких-либо подозрительных симптомов и напомнить о себе значительно позже.
Как уже упоминалось, самой распространенной формой патологии миокарда считается аневризма левого желудочка сердца. Именно этот участок нагружен работой более других. Испытывая наибольшую нагрузку, левый желудочек более склонен к повреждениям вследствие инфаркта миокарда. А следовательно и аневризму на нем обнаруживают чаще всего. Этому могут способствовать также травмы сердца или инфекционные патологии.
Во время диагностических мероприятий врач может наблюдать выпячивание стенки левого желудочка. Чаще всего местом расположения аневризмы левого желудочка сердца является передняя его стенка. Но нередки случаи болезни, где местом локализации аневризмы (выпячивания) становится верхушка сердца с левой стороны.
Такая патология не характерна для детей в силу отсутствия у данной категории пациентов причин, которые могут привести к развитию данной болезни.
Реже у пациентов встречается аневризма сосудов сердца. Это может быть как аневризма восходящей аорты сердца, так и выпячивание стенки синусов аорты.
В первом случае болезнь вызывают преимущественно воспалительные процессы, возникающие как следствие заболеваний инфекционной природы. Жалобы пациентов сводятся к ноющим болям в груди, одышке и отекам различной локализации вследствие сдавливания выпирающей стенкой аорты проходящей рядом полой вены.
Аневризму синусов аорты связывают с уменьшением просвета коронарных артерий, в результате чего под давлением крови ослабленная в силу некоторых причин стенка начинает провисать, оказывая давление на правую часть сердца. Благо, патологии сосудов сердца, связанные с ослаблением из стенок, встречаются нечасто.
Аневризма межжелудочковой перегородки встречается не так уж и часто, поскольку относится к числу врожденных болезней сердца. Правда, не во всех случаях она обнаруживается во время беременности или сразу после рождения ребенка. Бывает, что врожденное недоразвитие перегородки между желудочками сердца вызывает выпячивание аневризмы спустя некоторое время.
Чаще всего данная патология выявляется случайно, в частности при проведении эхокардиографии, ведь ей свойственно бессимптомное течение.
Аневризма может выбрать местом своей дислокации и другие области сердца (правый желудочек или предсердие, заднюю стенку левого желудочка), но такое случается довольно редко.

Как бы это странно не звучало, но болезни сердца свойственны не только пожилым и зрелым людям. Данными патологиями могут страдать также молодые люди, подростки и даже совсем маленькие детки.
Патологическое выпячивание участка сердечной мышцы у детей связывают с пороками развития одного или нескольких клапанов сердца, межжелудочковой или межпредсердной перегородки, в результате чего на этом месте образуется аневризма.
Такая редкая патология, как аневризма межпредсердной перегородки, которая может напомнить о себе даже во взрослом возрасте, возникает еще во внутриутробном периоде из-за недоразвития или изменения структуры перегородки сердца, разделяющей левое и правое предсердие. По аналогии образуется и аневризма межжелудочковой перегородки.
В детском возрасте эти виды болезней сердца встречаются довольно редко (не более 1 % от всех пациентов), тем не менее, они представляют большую опасность для жизни ребенка. Хорошо, если патология будет выявлена еще во время проведения УЗИ беременной женщины. Тогда ребенка после его рождения сразу же ставят на учет к кардиологу, и после того, как малышу исполнится годик, его начинают готовить к операции по удалению аневризмы.
Вероятность развития аневризмы сердца выше у детей, родившихся с малым весом, и недоношенных детей. Это связано с тем, что пороки сердца у этих категорий детей встречаются значительно чаще, и связанны они скорее с недоразвитием мышечной или сосудистой системы сердца.
Пока ребенок мал, врожденная аневризма сердца может себя никак не проявлять, но по мере взросления и увеличения двигательной активности, а значит и нагрузки на сердце, могут появляться следующие симптомы:
- разлитая боль в области грудной клетки,
- одышка и затрудненное дыхание после физических нагрузок,
- появление периодических болей в области сердца,
- беспричинный кашель без выделения мокроты,
- быстрая утомляемость, слабость и сонливость,
- срыгивание при кормлении (у грудничков), тошнота (у старших деток),
- головные боли при активном движении, головокружения,
- сильная потливость независимо от температуры воздуха.
Во время диагностики врачи определяют и такие проявления болезни, как
- ненормальная пульсация в области 3 ребра слева, при прослушивании напоминает звук качающихся волн,
- тромбы, придерживающиеся стенок крупных артерий сердца, возникающие из-за нарушения кровообращения,
- аритмии, как следствие занятий спортом и стрессов.
Особую опасность, как для взрослых, так и для детей представляет разрыв аневризмы сердца вследствие сильного истончения мышечных стенок. Именно поэтому детям с таким диагнозом врачи запрещают заниматься спортом, поскольку это связано со значительным увеличением нагрузки на сердечную мышцу. В дальнейшем пациентам советуют вести здоровый образ жизни, избегать стрессовых ситуаций и придерживаться рационального питания.

источник