Расстановка ударений: АНЕВРИ`ЗМА СЕ`РДЦА
Аневризма сердца (aneurysma cordis) — патологическое выпячивание истонченного участка стенки сердца. Впервые А. с. описана Гунтером (W. Hunter, 1757).
Наиболее частой причиной А. с. (95%) является инфаркт миокарда: по данным отечественных и зарубежных авторов, А. с. наблюдается у 20—40% больных, перенесших инфаркт миокарда. Более редкими видами А. с. являются врожденные, инфекционные и травматические (в т. ч. послеоперационные).
В большинстве случаев А. с. образуется в стенке левого желудочка; более 60% аневризм левого желудочка располагается на передне-боковой стенке и верхушке. Локализация А. с. в области правого желудочка и предсердия составляет 1%. А. с. редко наблюдается на задней стенке и межжелудочковой перегородке.
Обычно А. с. являются одиночными, хотя наличие 2—3 аневризм одновременно встречается не так редко.
Наибольшее клиническое значение имеют постинфарктные А. с., к-рые делят на острые, подострые и хронические; это деление условно и определяет фазу развития А. с.
По форме А. с. могут быть диффузными (плоскими), мешковидными, грибовидными; наблюдается также так наз. аневризма в аневризме (рис. 1). Диффузными называются плоские аневризмы, при к-рых наружный контур выпячивания пологий, а со стороны сердечной полости определяется чашеобразное углубление. Мешковидная аневризма представляет собой как бы полушарие с округлой выпуклостью на сравнительно широком основании. Грибовидная аневризма — большое мешковидное образование, диаметр дна к-рого больше диаметра шейки. Иногда в области дна аневризмы можно наблюдать одно или несколько небольших выпячиваний с резко истонченными стенками, склонными к разрыву — «аневризма в аневризме». Чаще всего встречается диффузная А. с., реже мешковидная и еще реже грибовидная и «аневризма в аневризме».
Основным определяющим фактором в образовании А. с. является массивный трансмуралыгый инфаркт миокарда (см.), который ведет к разрушению всех структур стенки сердца. Сила внутрисердечного давления растягивает и истончает некротизированную стенку сердца. Все обстоятельства, к-рые увеличивают работу сердца и внутрижелудочковое давление (раннее вставание, тахикардия, артериальная гипертензия и др.), играют существенную роль в образовании А. с. На частоту возникновения А. с. влияет также локализация инфаркта и повторные инфаркты.
Так, инфаркт задней стенки левого желудочка встречается почти столь же часто, как и инфаркт передней стенки, а аневризма задней стенки — значительно реже. Диаметр А. с. может колебаться от 2—3 до 18—20 см.
К ст. Аневризма сердца. Рис. 1. Хроническая аневризма передней стенки левого желудочка, верхушки и межжелудочковой перегородки. Резкое истончение стенки в области аневризмы
Стенка острой А. с. представляет собой участок некротизированного миокарда, растянутого и выбухаю-щего под влиянием внутрижелудочкового давления. В под остром периоде (3—8 нед. болезни) стенка А. с. состоит из утолщенного эндокарда (в нем имеются скопления гистиоцитов и фибробластов, встречаются также вновь образованные ретикулярные, коллагеновые и эластические волокна), а место разрушенных гладкомышечных клеток занимают элементы соединительной ткани различной зрелости. Стенка хронической А. с. образована фиброзной тканью; чем больше по размеру А. с., тем тоньше ее стенка, иногда толщина ее не превышает 2 мм (цветн. табл., рис. 1). Под микроскопом можно различить три слоя стенки фиброзного мешка, к-рые соответствуют эндокардиальному, интрамуральному и эпикардиальному слоям стенки сердца. Эндокард стенки хронической А. с. всегда утолщен, белесоват. В нем обнаруживается разрастание фиброзной, часто гиалинизированной соединительной ткани.
К ст. Аневризма сердца. Рис. 2. Аневризма передней стенки левого желудочка, верхушки и части задней стенки. Массивные пристеночные тромбы, выполняющие полость аневризмы
Характерным для хронической А. с. является наличие пристеночного тромба различной величины, к-рый или только выстилает внутреннюю поверхность ее, или выполняет почти полностью весь аневризматический мешок (цветн. табл., рис. 2).
Рис. 1. Аневризма сердца: 1 — диффузная
Тромбы в длительно существующих аневризмах обычно плотной консистенции, на разрезе имеют гиалиновый или же слоистый, пластинчатый вид; нередко в них откладываются соли извести. Пристеночный тромбоз в аневризме происходит в самом начале формирования выпячивания стенки сердца и связан с изменением гемодинамики, повышением тромбогенных свойств крови и реактивным процессом, наступающим в эндокарде при вовлечении последнего в зону ишемии. Рыхлые тромбы легко фрагментируются и являются источником тромбоэмболических осложнений.
Рис. 1. Аневризма сердца: 2 — мешковидная
Врожденные аневризмы сердца встречаются редко. Обычно это дивертикулообразное выпячивание, сообщающееся с полостью левого желудочка и синхронно с ним сокращающееся. В противоположность другим аневризмам они не приводят к сердечной недостаточности и образованию тромбов в аневризматическом выпячивании.
Рис. 1. Аневризма сердца: 3 — грибовидная
Травматические аневризмы сердца могут быть истинными и ложными. Они встречаются крайне редко при закрытых или открытых травмах. К этой группе относятся и послеоперационные аневризмы. Последние часто возникают после операций на «инфундибулярном» отделе правого желудочка по поводу тетрады Фалло или при закрытой вальвулотомии у лиц со стенозом легочного ствола (см. Пороки сердца врожденные). Аневризмы правого желудочка чаще всего травматические.
Рис. 1. Аневризма сердца: 4 — «аневризма в аневризме»
Инфекционные аневризмы сердца (сифилитические, ревматические, аневризмы, вызванные язвенным бактериальным эндокардитом и эмболическими процессами при септических состояниях) — весьма редки.
Клиническая картина постиифарктной аневризмы сердца до последних лет представлялась нечеткой и распознавание ее было доступно в единичных случаях. Первый прижизненный диагноз А. с. в нашей стране был поставлен казанским клиницистом А. Н. Казем-Беком в 1896 г. Он же описал клинику этого заболевания. В дальнейшем большой вклад в изучение клиники А. с. внесли Ф. И. Яковлев, Д. Д. Плетнев, А. Л. Мясников и др.
Чаще А. с. встречается у мужчин (68%) в возрасте от 40 до 70 лет. Для острой и подострой постинфарктной А. с. характерны: 1) инфаркт миокарда в анамнезе; 2) развитие и прогрессировать сердечной недостаточности с первых дней болезни; 3) расширение границ сердца влево и реже вправо; 4) длительно сохраняющийся лейкоцитоз; 5) длительный лихорадочный период; 6) появление прекордиальной пульсации (симптом Казем-Бека); 7) «застывшая» электрокардиографическая картина острого инфаркта миокарда. Указанные симптомы встречаются не всегда, а нек-рые из них, в том числе и симптом прекордиальной пульсации, могут наблюдаться при инфаркте миокарда без аневризмы. У ряда больных А. с. выслушивается шум трения перикарда.
При острой А. с. шум, в отличие от наблюдаемого при инфаркте миокарда, более продолжителен, выслушивается в течение нескольких дней (иногда недель) и характеризуется более грубым тембром. Он возникает обычно при формировании острой А. с., когда развивается фиброзное воспаление перикарда, приводящее к образованию плевроперикардиальных спаек. Своевременная и правильная диагностика острой А. с. позволяет определить дальнейшую лечебную тактику.
Клиническая картина хронической постинфарктной А. с. во многом зависит от степени атеросклеротического поражения венечных артерий и компенсаторных возможностей сердечно-сосудистой системы. Большинство больных жалуется на боли в области сердца или за грудиной и одышку, к-рые чаще наблюдаются при физической нагрузке. Самым наглядным клиническим признаком хронической А. с. является прекордиальная пульсация, определяемая при пальпации, а иногда даже на глаз. Указанный симптом характерен для аневризмы передне-боковой стенки левого желудочка. Надверхушечная пульсация — специфический симптом хронической А. с. Патологическую пульсацию в области верхушки сердца необходимо дифференцировать с верхушечным толчком. Аневризматическая пульсация обычно растянута по времени, более разлитая и достигает иногда уровня третьего межреберья. В нек-рых случаях удается раздельно определить пульсацию аневризмы и верхушечный толчок. В дальнейшем прекордиальная пульсация может усиливаться или ослабевать вплоть до полного исчезновения при образовании пристеночных тромбов в аневризматическом мешке. В 63-68% случаев пульсация заметна только в положении больного на левом боку. При А. с. больших размеров может отмечаться выпячивание грудной стенки слева от грудины в виде «сердечного горба».
В 1896 г. Казем-Бек отметил у больных с А. с. пульс малого наполнения при усиленной пульсации в области сердца. Этот симптом наблюдается нечасто, как правило, у тяжелых больных с выраженной сердечной недостаточностью. Прослушиваемые при А. с. шумы характеризуются большой вариабельностью. Они встречаются как в острой, так и в хронической стадии развития А. с. и зависят от многих причин: величины и формы аневризмы, наличия тромбов в аневризматическом мешке, функционального состояния сердечной мышцы и клапанного аппарата. Характерным для хронической А. с. является систолодиастолический шум — резкий, высокого тембра, «шум писка» (А. Л. Мясников), но он отмечается далеко не у всех больных (отсутствует при аневризмах, сопровождающихся перикардитом, а также при аневризмах, плохо пульсирующих в результате заполнения аневризматического мешка тромботическими массами, и пропадает при ослаблении сердечной деятельности). Стойкий систолический шум над верхушкой может быть связан либо с развитием относительной недостаточности митрального клапана вследствие миогенной дилатации сердца, либо с органической митральной недостаточностью, развившейся в результате поражения папиллярных мышц.
Очень часто при А. с. выслушиваются глухие тоны сердца, но этот симптом имеет небольшое диагностическое значение, т. к. встречается и при рубцовых изменениях в миокарде без аневризмы. Могут наблюдаться расстройства ритма сердечных сокращений или нарушение проводимости. Наиболее часто встречается желудочковая экстрасистолия (см). Появление мерцательной аритмии (см.) и пароксизмалъной тахикардии (см.) при А. с. ухудшает прогноз; часто вслед за этим наступает сердечная декомпенсация, приводящая к летальному исходу. Нередко выслушивается ритм галопа, к-рый возникает в результате резкого нарушения периода диастолического напряжения желудочков (усиление III тона сердца).
Одним из характерных клинических проявлений А. с. является упорная сердечно-сосудистая недостаточность, наблюдаемая у 70% больных. Вначале развивается лево-желудочковая недостаточность, о чем свидетельствует повышение конечного диастолического давления, снижение ударного и минутного выброса, наличие застоя в малом круге кровообращения. Клинически это проявляется тахикардией, одышкой, а затем приступами сердечной астмы. Позднее присоединяются признаки правожелудочковой недостаточности.
Причины развития сердечной недостаточности при хронической А. с. сложны и разнообразны. Они зависят не только от размера и локализации аневризмы, но и от функционального состояния миокарда. Нередко при хронической А. с. наблюдаются тромбоэмболические осложнения и повторные инфаркты миокарда.
Разрывы хронической А. с., в отличие от острой, исключительно редки.
Рис. 2. Аневризма левого желудочка. Полуовальное выпячивание по левому контуру левого желудочка. Видна «зарубка» на верхней границе аневризмы (рентгенограмма)
Возможности диагностики хронической А. с. расширились с применением электрокардиографии и рентгенологического исследования, включающего киновентрикулографию и коронарографию. Электрокардиографическая картина хронической А. с. представлена застывшей монофазной кривой, характерной для трансмурального инфаркта миокарда. Соответственно месту поражения отмечается глубокий зубец Q. Зубец R низкий или чаще полностью отсутствует. Комплекс QRS принимает форму QS. Сегмент S—T дугообразно выстоит выше изолинии, переходя в отрицательный зубец T. Для аневризмы передней стенки левого желудочка характерны изменения ЭКГ в I стандартном и соответствующих грудных отведениях. При верхушечной локализации А. с. изменения ЭКГ наблюдаются в IV грудном отведении; при локализации на боковой стенке — в левых грудных отведениях, при локализации на передней стенке и передней части перегородки — в правых грудных отведениях. Для аневризмы задней стенки левого желудочка характерны изменения во II, III стандартных отведениях ЭКГ и в униполярном отведении от левой ноги.
Рис. 3. Тот же больной, что и на рис. 2. Правое косое положение
Рентгенодиагностика аневризмы сердца начала развиваться в двадцатых годах 20 в. [Кристиан, Фрик (H. A. Christian, H. Frick), 1922] и продолжает совершенствоваться, обогащаясь новыми методиками, и все же распознавание этого заболевания представляет значительные трудности. Для диагностики А. с. необходима многопроекционная рентгеноскопия с тщательным изучением особенностей сокращений сердца с целью выявления свойственных аневризмам зон акинезии («немых зон») и дискинезии (парадоксальной пульсации). Кроме рентгенограмм в прямой и косых проекциях, рекомендуются рентгенограммы с небольшим поворотом больного (на 20—30°) как в правое, так и в левое косое положение. В тех же проекциях производят рентгенокимографию и электрокимографию. Наиболее важным признаком мешковидной А. с. служит полуовальное выпячивание на контуре левого желудочка (рис. 2 и 3), отграниченное с обеих сторон «зарубками». Для большой А. с. характерно резкое увеличение поперечника сердечной тени. Левый контур сердца при этом нередко имеет прямоугольные очертания (рис. 4.). Эти грубые морфологические признаки непостоянны и часто отсутствуют при диффузных аневризмах. Поэтому большое значение приобретает симптом волнистости контура, т. е. слабо выраженные, иногда едва заметные плоские выпячивания. Роль этих признаков резко возрастает, если соответственно такому выпячиванию наблюдаются и нарушения контрактильных свойств миокарда в виде неподвижности контура или парадоксальной пульсации. Следует учесть, что прослеживание феномена парадоксальной пульсации по заднему контуру левого желудочка во втором косом и боковом положениях может наблюдаться и в норме вследствие систолического преобразования формы сердца. Иногда по контуру левого желудочка видны небольшие углообразные деформации контура (сращения перикарда).
Рис. 4. Аневризма левого желудочка. Увеличение поперечника сердца влево. Прямоугольные очертания левого контура сердца (рентгенограмма)
В распознавании функциональных признаков А. с. большое значение имеет рентгеноскопия, но для детального изучения необходима графическая запись движений сердечного контура — рентгенокимография и электрокимография.
На рентгенокимограммах отчетливо определяются зоны акинезии, их локализация и протяженность. При сопоставлении рентгенокимограмм аорты и сердца обнаруживаются несвоевременные — парадоксальные (в систоле — кнаружи) смещения контура в области А. с., а иногда также признаки резких пассивных смещений истонченной фиброзной стенки А. с. в виде «оторванных сегментов» сердечной тени или парадоксальной поперечной полосатости сердечной тени (М. А. Иваницкая, 1950). Преимуществом электрокимографии является возможность более точного анализа нарушений контр актилъности миокарда: при записи движений контура левого желудочка в области А. с. определяется подъем кривой во время систолы вместо спуска ее в норме, причем одновременная запись электро- или фонокардиограммы позволяет точно установить время возникновения этого парадоксального движения, продолжительность и амплитуду его по отношению к общей амплитуде кривой. Различают полную парадоксальную пульсацию контуров аневризмы, когда движение в систоле кнаружи занимает всю систолу (это особенно резкие нарушения контрактильности миокарда), и частичную парадоксальную пульсацию, когда это движение занимает лишь часть систолы; при этом зубец как электрокимографической, так и рентгенокимографической кривой приобретает дополнительную вершину.
Большое значение для распознавания А. с. имеет рентгенокимография, обеспечивающая одновременное изучение морфологических и функциональных признаков. Функциональные рентгенологические признаки облегчают диагноз плоских, диффузных аневризм, не дающих выразительной морфологической картины. Для выявления верхушечной А. с. рекомендуется исследование при глубоком вдохе или с раздуванием желудка. Аневризмы нижней стенки левого желудочка не распознаются при обычном рентгенологическом исследовании.
Наиболее точную морфологическую и функциональную характеристику А. с. в наст, время обеспечивает киновентрикулография [Горлин (R. Gorlin), 1967], с помощью к-рой выявляются аневризмы любой локализации. Сравнение данных комплексного рентгенологического исследования сердца до и после операции позволяет дать объективную оценку результатам хирургического лечения А. с.
Использование современных специальных методов исследования позволило повысить частоту прижизненной диагностики А. с., что имеет большое практическое значение в связи с успехами хирургического лечения этого заболевания.
А. с. относится к прогностически неблагоприятным осложнениям инфаркта миокарда. Многочисленные отечественные и зарубежные статистики показывают, что спустя 5 лет после инфаркта миокарда, осложненного аневризмой, в живых остаются не более 12% больных. В первые 3 года после инфаркта, осложненного аневризмой, умирают 73%, а через 5 Лет — 88% больных, в том числе от сердечной недостаточности — 70% и от тромбоэмболических осложнений — 30%, хотя имеются отдельные указания о продолжительности жизни больных до 10 и более лет. Другими осложнениями, приводящими к смерти больных А. с., являются повторные инфаркты и реже — разрывы аневризмы. Поэтому в наст, время консервативное лечение следует использовать только для борьбы с осложнениями и как подготовку к операции.
Оперативному лечению подлежат: 1) больные с хроническими А. с., осложненными сердечной недостаточностью, стенокардией, аритмией, неподдающиеся консервативной терапии; 2) больные с А. с., осложненными тромбозом мешка или его прогрессивным увеличением, грозящим разрывом. Только у нек-рых больных с небольшой неосложненной диффузной или мешковидной А. с. при стабильном состоянии операцию можно отложить при условии диспансерного наблюдения до изменения клинической картины.Резекция мешковидных А. с. должна производиться не ранее чем через 3—4 мес. после перенесенного инфаркта, т. е. когда образуется прочная рубцовая ткань, предупреждающая несостоятельность швов по линии иссечения аневризматического мешка. Исключением являются быстро увеличивающиеся А. с. Операция не должна производиться больным с большой диффузной А. с. при плохой функции оставшейся части желудочка. Относительным противопоказанием к хирургическому лечению А. с. является возраст больных — старше 65 лет.
В связи с тяжелым состоянием больных и сложностью операций вмешательства при А. с. носили до середины 50-х годов 20 в. случайный характер. В 1931 г. Зауэрбрух (Е. F. Sauerbruch) во время операции на грудной клетке по ошибке вскрыл аневризму правого желудочка, принятую им за опухоль средостения, ушил ее у основания и иссек. В 1942 г. Бек (С. S. Beck) укрепил свободным куском широкой фасции бедра стенку постинфарктной аневризмы левого желудочка, диагностированной до операции. С 1944 г. при ^хирургическом лечении хронической А. с. применяется ряд вмешательств: 1) укрепление истонченной стенки аневризмы различными аутотрансплантатами: грудной мышцей [Д’Аллен (G. D. Allen), 1956], большим сальником (В. И. Казанский, 1964), кожным лоскутом [Ниднер (F. F. Niedner), 1955] и др.; 2) погружение аневризмы швами (Б. В. Петровский, Ф. Г. Углов, А. А. Вишневский, 1954—1957); 3) погружение аневризмы швами с помощью межреберной мышцы на ножке [Шпачек (В. Spacek), 1954]; 4) резекция аневризмы закрытым способом с использованием игольчатого зажима [Бейли (С. P. Bailey), 1954]; 5) резекция аневризмы на открытом сердце в условиях искусственного кровообращения [Кули, Каткарт, Лиллихей (D. A. Cooley, R. Т. Cathcart, С. W. Lillehei), 1958; Б. В. Петровский]; 6) различные варианты диафрагмопластики — укрепление стенки сердца лоскутом диафрагмы (Б. В. Петровский, 1957).
Операция укрепления стенки аневризмы различными тканями применяется в наст, время только при диффузной аневризме. При мешковидной аневризме она недостаточна^, т. к. не устраняет парадоксальной пульсации и угрозы разрыва аневризмы.
Операция погружения А. с. швами может применяться лишь при небольших мешковидных аневризмах желудочка или предсердия, случайно выявленных на операции, проводимой по поводу сдавливающего перикардита или ревматических пороков сердца; при аневризмах, осложненных тромбозом, ее нельзя применять из-за опасности эмболии.
Прикрытие и погружение А. с. с помощью межреберной мышцы не нашло широкого применения: ликвидируя парадоксальную пульсацию, это вмешательство не улучшает питания сердечной мышцы. Как показал опыт торакопластики по Абражанову, используемые для пластических целей мышцы всегда рубцово перерождаются; помимо этого, возможна эмболия за счет пристеночных тромбов.
Резекции аневризматического мешка закрытым способом относятся к радикальным вмешательствам. Этот метод разработал Бейли, к-рый в 1954 г. выполнил подобную операцию, пережав основание аневризмы специальными клеммами. В дальнейшем пережатие основания аневризмы для предотвращения эмболии он производил только после ее рассечения и удаления пристеночных тромбов. Особое внимание уделяется вымыванию струей крови тромботических масс, что независимо от Бейли предложил Б. В. Петровский для ^удаления тромбов из ушка и предсердия при операциях по поводу митрального стеноза и А. с. Преимущество этого метода состоит в том, что для его выполнения не требуется сложной аппаратуры, он прост и эффективен, а использование вымывания тромбов в какой-то мере служит профилактикой тромбоэмболии. И все же резекция А. с. закрытым способом, несмотря на меры предосторожности, связана с опасностью возникновения артериальной тромбоэмболии. Этот метод может применяться при резекции небольших мешковидных аневризм, особенно в случаях, когда отсутствуют пристеночные тромбы.
Резекция А. с. открытым способом в условиях искусственного кровообращения нашла широкое распространение во всем мире. Эта операция с успехом была выполнена независимо друг от друга Кули, Каткартом и Лиллихеем в 1958 г. Ее преимущество состоит в том, что можно произвести тщательное удаление тромботических масс, аккуратно иссечь аневризматический мешок, провести ревизию папиллярных мышц, митрального клапана и межжелудочковой перегородки. Большие мешковидные и грибовидные аневризмы следует удалять только этим способом.
Рис. 5. Коронарограмма больного через 8 лет после диафрагмопластики диффузной аневризмы сердца. Видна густая сеть анастомозов между сосудами диафрагмы и сердца
В мировой литературе описано свыше 500 операций, выполненных при А. с. [Фавалоро (R. Favaloro) — 130, Лиллихей — 126, Кули — 80, Б. В. Петровский — 186, Геберер (G. Heberer) — 6, Бьерк (V. О. Björk) — 5 и др.). В СССР первая успешная операция выполнена Б. В. Петровским, им же разработаны (1957) следующие виды операций: 1) пластика диафрагмальным лоскутом на ножке при диффузной А. с.; 2) прошивание основания аневризмы шелковыми швами или танталовыми скобками с помощью аппарата УКЛ-60 при небольших мешковидных аневризмах без тромбоза; 3) резекция аневризмы с удалением тромботических масс из полости желудочка закрытым способом с последующей диафрагмопластикой линии шва при мешковидных аневризмах с тромбозом. Диафрагмопластика способствует реваскуляризации миокарда путем прорастания сосудов из диафрагмального лоскута в миокард, поскольку такой лоскут на ножке имеет хорошее кровоснабжение и иннервацию. Близкое расположение сердца и диафрагмы, интимные связи их кровоснабжения и иннервации дают основание с успехом использовать диафрагму для пластики стенки сердца. Как показали экспериментальные исследования, этот лоскут очень редко атрофируется, уже через 3—5 мес. происходит прорастание сосудов диафрагмы в миокард. В клинике с помощью коронарографии доказано наличие густой сети анастомозов между сосудами диафрагмы и сердца через 8 лет после диафрагмопластики (рис. 5).
Больным назначают препараты наперстянки, оксигено- и оксигенобаротерапию. При сильных ангинозных болях применяют длительный лечебный наркоз закисью азота в смеси с кислородом. Для профилактики тромбозов и эмболии всем больным с повышенной свертываемостью крови назначают антикоагулянты, отменяя их за 2—3 сут. до операции из-за опасности послеоперационного кровотечения. Больным, страдающим гипертонической болезнью, назначают гипотензивные средства.
Рис. 6—8. Операция при диффузной аневризме левого желудочка: рис. 6 — выкраивание лоскута из диафрагмы
Выбор метода операции определяется формой аневризмы. При диффузной А. с. выполняют диафрагмой ластику. Под интратрахеальным наркозом производят передне-боковую торакотомию по шестому межреберью слева с пересечением хрящей VI и V ребер. Перикард рассекают впереди диафрагмального нерва. Диффузная аневризма представляет собой плоское обширное выбухание стенки левого желудочка без четких границ. В момент систолы выбухание слегка увеличивается, при диастоле уменьшается. При пальпации в области выпячивания удается иногда отметить истончение стенки. Выкраивают лоскут на ножке из мышечной части диафрагмы размером не менее 12×6 см (рис. 6). В центре основания лоскута, обращенного к позвоночнику, должен проходить крупный сосуд. Лоскут примеряют к аневризме с таким расчетом, чтобы он без натяжения прикрывал поверхность аневризматического выпячивания. Если он окажется коротким, то его удлиняют путем дополнительного рассечения диафрагмы у основания лоскута, к-рое нужно стремиться не сузить и не пересечь питающих его крупных сосудов. Отверстие в диафрагме зашивают отдельными шелковыми швами, при необходимости используют пластинку ивалона, к-рую укрепляют у основания лоскута для предотвращения сморщивания его в этом месте. В целях лучшего сращения плевральную поверхность диафрагмального лоскута и эпикарда в зоне аневризмы экскориируют острой ложечкой, наносят скальпелем дополнительные насечки в этих местах и припудривают сухим пенициллином. После этого диафрагмальный лоскут подшивают к стенке сердца атравматическими швами (рис. 7). Сначала фиксируют его верхушку отдельными узловыми швами к эпикарду выше аневризмы, а затем края. При этом лоскут в поперечном направлении слегка растягивают и швы накладывают с натяжением, что уплощает аневризму. Перикард зашивают редкими узловыми швами поверх диафрагмального лоскута (рис. 8). Плевральную полость дренируют.
Рис. 6—8. Операция при диффузной аневризме левого желудочка: Рис. 7 — диафрагмальный лоскут подшит к миокарду
При небольших мешковидных аневризмах без тромбоза, чаще всего выявляемых случайно при операциях на сердце по другим показаниям, может быть с успехом применен способ погружения мешка в просвет желудочка с помощью отдельных матрасных швов, наложенных у основания аневризмы. Этот метод может применяться только при отсутствии тромбов. В таких случаях стенка аневризматического мешка тонкая, хорошо пульсирует; при пальпации определяется дрожание, связанное с завихрением крови. В отдельных случаях для обнаружения тромбов следует применять интраоперационную пункционную вентрикулографию.
Рис. 6—8. Операция при диффузной аневризме левого желудочка: рис. 8 — перикард ушит над лоскутом диафрагмы
Небольшую мешковидную аневризму левого желудочка, расположенную в области верхушки, можно прошить аппаратом УКЛ-60 (рис. 9) и прикрыть эту область желудочка лоскутом из диафрагмы по описанному выше способу.
При небольшой мешковидной А. с., осложненной пристеночным тромбозом, можно выполнить резекцию ее и тромбэктомию без применения искусственного кровообращения с последующей диафрагмопластикой линии шва. Операционный доступ тот же, что и в предыдущих вариантах операции. Если имеются сращения перикарда с сердцем, то его не рассекают. Определив границы аневризмы, вокруг ее основания накладывают шелковые швы-держалки. Под них в области основания аневризмы подводят бранши специального игольчатого зажима (рис. 10), иглы к-рого фиксируют в стенке сердца легким сведением браншей, но без закрытия зажима. Продольно рассекают поверхностные слои наиболее выпуклой части аневризмы и прошивают ее края шелковыми нитями. Приподнимая их, разрез постепенно углубляют до обнажения купола аневризматической чашки, имеющего серовато-желтый цвет. Лопаточкой осторожно отслаивают аневризматическую чашку от внутренней поверхности аневризмы. При появлении кровотечения вводят по струе крови пальцы правой руки в желудочек, быстро отслаивают аневризматическую чашку и удаляют ее из полости сердца (рис. 11); в случае отрыва мелких кусочков тромбов они вымываются струей крови. Сжимают бранши игольчатого зажима и тем самым закрывают отверстие в стенке желудочка. Для возмещения кровопотери переливают 500—700 мл консерв ированной крови. Опасность церебральной эмболии уменьшается прижатием во время этого этапа общих сонных артерий на шее. Все манипуляции, связанные с удалением аневризматической чашки и тромбов, продолжаются от 40 до 60 сек. Под зажимом стенку сердца прошивают непрерывным шелковым матрасным швом. Аневризматический мешок отсекают и удаляют (рис. 12). Снимают зажим и накладывают второй обвивной непрерывный шелковый шов. Операция заканчивается пластикой линии шва диафрагмальным лоскутом (рис. 13).
Рис. 9. Операция при небольшой мешковидной аневризме сердца. Под основание аневризмы подведен сшивающий аппарат УКЛ-60
При средних и больших мешковидных и грибовидных А. с. производится резекция их на открытом сердце в условиях искусственного кровообращения. Доступ — двусторонняя (шестое межреберье слева, четвертое межреберье справа) поперечная тора-котомия с пересечением (или без) грудины или срединная стернотомия. Первый доступ более широкий, но иногда приводит к нарушению функции внешнего дыхания в ближайшем послеоперационном периоде. Чаще применяют срединную стернотомию (лучше с помощью ультразвукового волновода-ножа). Операцию начинают с подключения аппарата искусственного кровообращения: венозная канюля аппарата вводится в правое предсердие или полые вены, а артериальная — в бедренную артерию. После включения аппарата искусственного кровообращения аневризматическое выпячивание выделяют острым путем, что исключает возможность фрагментации тромботических масс и разрыва мешка. Большое значение следует придавать непрерывному коронарному кровотоку, т. к. на пораженный миокард плохо влияет даже кратковременное его нарушение. После выделения аневризмы из сращений с перикардом аневризматический мешок продольно рассекают в его наиболее выпуклой части (рис. 14). Полость левого желудочка тщательно очищают от тромбов. Кровь, частично попавшая в полость желудочка, эвакуируется отсосом, создается сухое операционное поле, позволяющее произвести ревизию межжелудочковой перегородки, сосочковых мышц и митрального клапана. Аневризму резецируют, оставляя кайму из рубцовой ткани шириной 1—1,5 см для прочности шва (рис. 15). Желудочек зашивают шелком двухрядным непрерывным швом. Линию шва укрепляют диафрагмальным лоскутом. Перед отключением аппарата искусственного кровообращения нужно тщательно аспирировать воздух из полости левого желудочка путем его пункции иглой. Сердце, как правило, сокращается во время всего вмешательства, что позволяет различать рубцовую ткань от неизмененного миокарда. Если возникает фибрилляция желудочков, то она ликвидируется электрической дефибрилляцией. Перикард зашивают редкими узловыми швами, окно в диафрагме (в случае диафрагмопластики) — шелковыми швами. Обе плевральные полости или средостение (в зависимости от операционного доступа) дренируют.
Рис. 10—15. Операция при мешковидной аневризме сердца: рис. 10 — наложение игольчатого зажима на основание аневризматического мешка (пунктиром обозначена линия предполагаемого разреза), слева внизу — игольчатый зажим
Рис. 10—15. Операция при мешковидной аневризме сердца: рис. 11 — удаление тромботических масс из вскрытой аневризмы
Рис. 10—15. Операция при мешковидной аневризме сердца: рис. 12 — отсечение аневризматического мешка и ушивание его основания (последовательность этапов операции дана сверху вниз)
Рис. 10—15. Операция при мешковидной аневризме сердца: рис. 13 — диафрагмопластика после резекции аневризмы сердца
Рис. 10—15. Операция при мешковидной аневризме сердца: рис. 14 — рассечение аневризмы сердца
Рис. 10—15. Операция при мешковидной аневризме сердца: рис. 15 — иссечение стенки аневризмы сердца после удаления тромботических масс в условиях искусственного кровообращения
При коронарной недостаточности резекцию А. с. нередко сочетают с операцией аорто-коронарного шунтирования (см. Артериализация миокарда). При сочетании А. с. смитральной недостаточностью показано удаление аневризмы и аннулопластика или замещение клапана протезом. Может иногда потребоваться и дополнение операции вмешательством на аортальных клапанах.
Послеоперационными осложнениями при А. с. являются: сердечная недостаточность, артериальная эмболия, нарушения ритма сердца, инфаркт миокарда, несостоятельность швов желудочка с кровотечением. Сердечная недостаточность различной степени развивается у 23% больных после резекции и пластики А. с. Чаще она бывает острой и возникает гл. обр. на фоне других послеоперационных осложнений (инфаркт миокарда, тромбоэмболия сосудов головного мозга). Тромбоэмболия мозговых сосудов и периферических артерий встречается в 8% случаев. Нарушения ритма сердца (мерцательная аритмия, пароксизмальная тахикардия) — в 10%, инфаркт миокарда — в 5%; инфаркт миокарда в послеоперационном периоде возникает на почве атеросклероза и тромбоза коронарных артерий.
Несостоятельность швов, наложенных на стенку желудочка после иссечения аневризмы, встречается редко и наблюдается обычно при нагноении раны.
Общая послеоперационная летальность колеблется от 12 до 20%.
При изучении отдаленных результатов у 132 оперированных больных в сроки от 1 года до 16 лет (Б. В. Петровский) установлено, что 26 человек умерло от прогрессирующей сердечной недостаточности и повторного инфаркта миокарда (у 2 больных смерть наступила от рецидива аневризмы и ее разрыва); у 95 оперированных получены стойко положительные результаты; у 11 больных продолжаются приступы стенокардии и сохраняется одышка при физическом напряжении. Из числа обследованных после операции в сроки от 5 до 14 лет живы 68 человек (51,2%).
Библиогр.: Атлас грудной хирургии, под ред. Б. В. Петровского, т. 1, с. 422, М., 1971; Виноградов А. В. и др. Инфаркт миокарда, с. 39, М., 1971; Многотомное руководство по хирургии, под ред. Б. В. Петровского, т. 6, кн. 1, с. 431, М., 1965; Мясников А. Л. Гипертоническая болезнь и атеросклероз, с. 422, М., 1965; Нестеров В. С., Кочетов А. М. и Дика рева Е. А. Аневризма сердца, М., 1963, библиогр.; Петровский Б. В. и Козлов И. З. Аневризмы сердца, М., 1965, библиогр.; Частная хирургия болезней сердца и сосудов, под ред. В. И. Бураковского и С. А. Колесникова, с. 470, М., 1967.
Рентгенодиагностика А. с. — Иваницкая М. А. О рентгенологическом распознавании аневризмы сердца, Тер. арх., т. 22, № 6, с. 26, 1950, библиогр.; Михина В. С. Значение рентгенокимографии и электрокимографии в диагностике очаговых поражений миокарда, Клин, мед., т. 43, № 3, с. 83, 1965, библиогр.; Орлов В. Н. Значение электрокимографии в диагностике хронической аневризмы сердца, в кн.: Вопр. сердечно-сосудистой патол., под ред. А. 3. Чернова, с. 77, М., 1963, библиогр.; Петровский Б. В. и др. Рентгенодиагностика аневризм сердца, Вестн. рентгенол. и радиол., № 3, с. 3, 1961, библиогр.; Gorlin R., Klein M. D. a. Sullivan J. M. Prospective correlative study of ventricular aneurysm, Amer. J. Med., v.42,p. 512, 1967; Zdansky E. Rontgendiagnostik des Herzens und der grossen Gefasse, S. 202, Wien, 1962, Bibäliogr.
- Большая медицинская энциклопедия. Том 1/Главный редактор академик Б. В. Петровский; издательство «Советская энциклопедия»; Москва, 1974.- 576 с.
источник
Аневризма левого желудочка (АЛЖ) — это мешковидный тип рубцовой ткани, который располагается на сердечной мышце. Из-за изменений он выпирает наружу и истончается. Это приводит к изменениям в работе сокращения мышц или полной остановке сокращений. Такие проблемы возникают в области верхушки сердца или его верхней части. Инфаркт миокарда диагностируется чаще у мужчин от 40 до 70 лет, чем у женщин того же возраста.
Мышечная ткань состоит из гладкомышечных волокон, основной функцией которых является сокращение. Для нормальной работы им необходима бесперебойная подача обогащенной кислородом крови посредством артерий. Если в них происходит закупорка, поступление кислорода сокращается, и в этом участке происходит гипоксия (острая нехватка). Вследствие гипоксии ткань становится «мягкой» и не способной выдерживать кровеносное давление.
Тромбы могут формироваться вследствие перенесенного острого инфаркта миокарда. Важно соблюдать режим лечения во время начальной стадии развития инфаркта и не усложнять процесс заживления после инфарктного рубца. Физические нагрузки в это время противопоказаны.
Другими причинами возникновения АЛЖ могут быть:
- инфекционные заболевания тяжелой формы;
- травмы сложных форм;
- прямое ранение (выстрел, удар острым предметом);
Этот вид патологии возникает из-за разрушения структуры миокарда. При повышении артериального давления происходит растяжение и последующее истощение стенок.
Аневризмы классифицируются по нескольким признакам, благодаря которым ставится точный диагноз. Проявление симптомов проходит в острой, подострой и хронической формах. Они проявляются в разный период после перенесению приступа. Самой сложной для диагностирования является хроническая форма, схожая по симптомам с обострением сердечной недостаточности.
Структура аневризмы бывает ложной, функциональной и истинной и устанавливается в зависимости от вида клеток. Также заболевание разнится по форме проявления. Диффузная форма (выпячивание с углублением) чаще всего встречается во врачебной практике, а грибовидная (изменение большого участка) и расслаивающаяся (несколько аневризм на 1 месте) — встречаются редко.
Появление следующих симптомов служит следствием перенесенного приступа:
- проявляется частыми аритмиями, усиливающимися в лежачем положении;
- ноющая боль в груди, которая может быть под левой лопаткой;
- появление одышки при незначительных физических нагрузках, перерастающих в приступы удуший;
- шумы в сердце.
- появление частой слабости, повышение температуры;
- повышенная потливость и набухание вен на шее;
- аневризма верхушки левого желудочка приводит к постоянным отекам;
Однако симптоматика заболевания не является специфичной, по этим симптомам не всегда можно определить эту проблему, так как они могут служить признакам и других расстройств.
Если перечисленные симптомы есть, то лучше проконсультироваться у врача. Диагностика заболевания начинается с опроса пациента и сбора анамнеза с помощью лабораторных анализов (анализ крови, мочи). Также выяснить причину возникших проблем помогает радиоизотопная вентрикулография, определяющая размер и локацию дефекта мышцы.
Проводится рентген грудной клетки, указывающий точные размеры сердца.
Стандартным методом исследования является топография сердца, с ее помощью можно обнаружить наличие перебоев в работе органа. Максимально информативным способом обследования являются компьютерные томографии сердца. Их существует несколько типов, зависящих от использования разных видов спиралей. Для четкой картины протекания болезни они служат дополнением к УЗИ. Собрав все необходимые показатели, кардиолог устанавливает курс лечения.
Оно может быть выжидательным или операционным. Если размеры аневризмы небольшие, и угрозы для жизни нет, то за пациентом устанавливается динамическое наблюдение. Раз в несколько месяцев больному нужно проводить диагностические процедуры (посещение врача и компьютерные обследования). Это лечение является профилактикой развития хронической недостаточности и помогает предотвратить осложнение.
Если размеры выпячивания оказываются большими, или симптомы протекания болезни обострены, и это сказывается на качестве жизни пациента, то может потребоваться хирургическое вмешательство. Существует несколько методик их проведения:
- Ушивание аневризмы. Используется при средних размерах выпячивания, которое не вскрывается, а погружается в стенку. При этом фиксируется миокард.
- Пластика другими тканями. Проводится в том случае, когда ремоделирование сердца — средних размеров и находится невысоко от наружной поверхности органа. Измененная область не удаляется, а подшивается к диафрагме (которая питается с помощью сосудистой ножки). Доступ осуществляется благодаря разрезу грудной клетки.
- Резекция — самый радикальный метод, это удаление аневризмы посредством ее иссечения и ушивания специальными швами. Операция проводится при открытом доступе к сердцу с применением АИК. Процесс вскрытия купола и наложения швов должен проходить максимально быстро, хирургу дается 1 минута на проведение всей процедуры.
Осложнениями послеоперационного вмешательства могут быть: тромбоэмболии, усугубленное обострение хронических проблем с сердцем, разрыв области выпячивания (приводит к скорой смерти пациента). Они встречаются редко в хирургической практике. Проблемы послеоперационного восстановления чаще заключаются в воспалительных процессах заживания шва или рецидиве появления аневризмы. Для безопасности жизни пациента наблюдение происходит в стационарном режиме, сразу после операции, и послеоперационном ведении в поликлинике.
С аневризмой левого желудочка срок жизни может быть разным, все зависит от ее размеров и месторасположения. При небольших размерах и расположении в верхней части левого желудочка она не является прямой угрозой для жизни, не требует срочного хирургического вмешательства и дает благоприятный прогноз для здоровья пациента. Лечение носит выжидательный характер с незначительным медикаментозным сопровождением.
При средних и гигантских размерах аневризма левого желудочка сердца прогноз дает менее оптимистичный. Иногда является причиной появления острой сердечной недостаточности и тромбоэмболии. Лечится только при кардиохирургическом вмешательстве. Операция помогает повысить пятилетнюю выживаемость до 80% и оптимизировать качество жизни больного. Следствием смертельного исхода в 60% случаев являются повторные инфаркты.
На прогноз влияет дальнейшая работа сердечной мышцы. Из-за ушивания во время операции, размеры желудочка уменьшаются, что может повлиять на способность перекачивания нужного количества крови. Такая проблема называется синдромом небольшого выброса. Но даже при ее наличии срок жизни составляет более 8 лет.
Многие люди живут с подобными проблемами и ведут нормальный образ жизни. Своевременное обращение к специалисту и правильная постановка диагноза помогают сохранить здоровье.
источник
В большинстве случаев лечение аневризмы сердца оперативное. Выжидательная тактика возможна для стабильных небольших образований, которые не сопровождаются симптомами нарушения кровообращения. В зависимости от формы выпячивания, его размера и состояния пациента выбирают открытый или закрытый метод удавления, пластику или укрепление стенки.
Медикаментозного лечения аневризмы сердца не существует. Возможно случайное обнаружение этого образования у пациентов без симптомов кардиологической патологии. Такой вариант аневризмы без признаков болезни и угрозы разрыва может считаться показанием к динамическому наблюдению за больным.
Нужно понимать, что наличие любой разновидности выпячивания стенки сердца представляет потенциальную угрозу для жизни, поэтому в большинстве случаев рекомендуется ее удаление.
Показаниями к обязательной операции считаются:
- большие образования мешковидной и грибовидной формы, «аневризма в аневризме»;
- угроза разрыва при любой разновидности;
- опасность тромбоэмболии из-за рыхлого кровяного сгустка в полости;
- прогрессирующее увеличение в размерах;
- аритмия или/и сердечная недостаточность, неподдающиеся лечению медикаментами;
- наличие сниженной сократительной функции левого желудочка или неподвижных участков с увеличением его объема;
- ложные и врожденные формы.
А здесь подробнее об аневризме синуса Вальсальвы.
При острой аневризме с угрозой разрыва операция проводится по жизненным показаниям. При плановом лечении противопоказаниями для удаления могут быть:
- тяжелая форма печеночной и почечной недостаточности;
- острые инфекции;
- злокачественные новообразования;
- высокая степень легочной гипертензии;
- недостаточность кровообращения 3 стадии;
- декомпенсированное течение сахарного диабета;
- чрезмерный риск введения препаратов для общего наркоза;
- старческий возраст;
- отсутствие жизнеспособных мышечных волокон возле аневризмы;
- острый и подострый период инфаркта миокарда;
- крайне низкий сердечный выброс.
Некоторые их этих состояний являются временными, а противопоказания – относительными, они могут быть откорректированы до операции. В каждом случае тактика лечение определится индивидуально, исходя из угрозы аневризмы для здоровья и жизни пациента.
Смотрите на видео об аневризме и ее последствиях:
Хирургическое вмешательство при аневризме предполагает удаление мешка, укрепление стенки или ушивание. Выбор методики зависит от конфигурации образования, локализации и сопутствующих заболеваний.
При выпячивании стенки в этой области применяют такие виды операций:
- удаление мешка открытым или закрытым способом, укрепление шва синтетическими материалами, лоскутом из диафрагмы; проводится при подключении к аппарату искусственного кровообращения (подходит для крупных, мешковидных или грибовидных форм);
- наложение заплаты поверх мешка (чаще при диффузном образовании без тромбов внутри);
- ушивание с погружением стенки межреберными мышцами или другими тканями (при небольших аневризмах, выявленных случайно).
Пластика при удалении проводится линейным способом (простой шов в два ряда), кисетным швом с затягиванием, синтетической заплатой, располагаемой изнутри желудочка или снаружи. Использование для пластики лоскута на ножке из диафрагмы представляет собой перспективный метод, так как в дальнейшем миокард хорошо снабжается кровью.
Особенностью операций при аневризме сердца является частое одновременное проведение аортокоронарного шунтирования и замены клапанов при пороках сердца.
Операция проводится на открытом сердце. Разрез проходит в правом желудочке. Аневризма прошивается у самого основания при небольших размерах выпячивания. В таком случае достаточно плотного завязывания П-образных швов на прокладках из синтетических материалов. Если же образование имеет большой диаметр, то его иссекают, а на место дефекта подшивают заплату из искусственной или собственной ткани пациента.
В послеоперационном периоде больного наблюдают в отделениях реанимации или палатах интенсивной терапии, где проводится мониторинг ЭКГ, показателей артериального давления, суточного диуреза. В первые дни проводится дыхательная гимнастика для улучшения отхождения мокроты, затем разрешают легкие движения руками и ногами, массаж конечностей.
Питание должно быть легким, дробным. Рекомендуются протертые каши, вегетарианские супы, паровые тефтели из рыбы и нежирного мяса. Питьевой режим определяется наличием или отсутствием застойных процессов. Ежедневно проводятся кислородные ингаляции и откачивание избыточной жидкости из полости плевры через дренаж.
После стабилизации состояния сердечно-сосудистой системы пациентов выписывают домой. Им показан прием препаратов для поддержания артериального давления в пределах 130-140/90 мм рт. ст., антиагреганты, сосудорасширяющие средства, ингибиторы АПФ для уменьшения нагрузки на сердце.
Постепенно, под контролем ЭКГ, проводится расширение двигательного режима, на первых порах обычно можно использовать только пешие прогулки.
В послеоперационном периоде возможными последствиями могут быть:
- снижение сердечного выброса из-за уменьшения полости левого желудочка;
- повторный инфаркт миокарда;
- нарушения ритма – мерцательная аритмия, экстрасистолы, приступы тахикардии;
- кровотечение из раны;
- нагноение и расхождение швов;
- застой в легочной ткани, пневмония;
- недостаточность функции почек;
- закупорка сосудов головного мозга, почек, легких, кишечника с развитием инфарктов этих органов.
А здесь подробнее об аневризме сердца у детей.
Без операции шансы на жизнь достаточно низкие, особенно при развитии сердечной недостаточности. Доказано, что после обнаружения постинфарктной аневризмы продолжительность жизни не оперированных пациентов составляет около 2 — 3 лет.
Более доброкачественное течение свойственно плоским хроническим образованиям, которые не сопровождаются осложнениями. Своевременное проведение хирургического вмешательства, особенно радикального удаления аневризматического выпячивания, существенно улучшает прогноз для больных.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Если воспалилась аневризма аорты, операция может спасти жизнь. Пациенту стоит знать, какие проводят операции, важные показатели к хирургическому вмешательству, реабилитация и прогноз после, последствия вмешательства. А также об образе жизни и питании после. Какие есть виды замены аорты, протезирование аневризмы и осложнения после. Сколько идет эндоваскулярное протезирование.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Возникнуть аневризма сердца у детей (МПП, межжелудочковой перегородки) может по причине нарушений, интоксикаций во время беременности. Признаки могут быть выявлены при регулярном обследовании. Лечение может заключаться приеме лекарств или операции.
Выполняется резекция аневризмы при сосудистых патологиях, угрожающих жизни. Резекция брюшной аорты с протезированием позволяет избежать обильного кровотечения и смерти пациента.
В результате нарушения строения, растяжения аортральной стенки может развиться аневризма синуса Вальсальвы. Обследование при подозрении необходимо провести как можно раньше, начинают в ЭхоКГ. Лечение заключается в ушивании аортальной стенки.
Возникает аневризма бедренной артерии из-за множества факторов. Симптомы могут остаться незамеченными, есть ложная аневризма. Если случился разрыв, то необходима срочная госпитализация и операция.
Выпячивание или аневризма сонной артерии может быть врожденным состоянием. Также она бывает левой и правой, внутренней и внешней, мешотчатой или веретенообразной. Симптомы проявляются не только в виде шишки, но и нарушении самочувствия. Лечение — только операция.
источник
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Аневризма левого желудочка сердца — это тяжелое осложнение перенесенного инфаркта миокарда, представляющее собою участок истонченной сердечной мышцы. Поврежденный участок мышечной ткани, принявший на себя давление крови во время приступа, продолжает испытывать давление, не в силах принять первоначальное положения. В результате ткань истончается и растягивается, образуя выпячивание- аневризму. Чаще всего поражается левый желудочек в передней верхней части.
- Острая форма — выявляется в срок до 2 недель после сердечного приступа.
- Подострая форма — обнаруживается в период со 2 по 6 неделю после инфаркта, чаще всего характеризуется неправильным формированием рубцовой ткани.
- Хроническая форма — технически сложная для диагностирования, симптоматически схожа с острой сердечной недостаточностью.
- Грибовидная — выпячивание большого участка ткани на узкой шейке.
- Мешковидная — округленная по форме деформация, образующаяся на широком основании сердечной мышцы.
- Диффузная — выпячивание вытянутого участка ткани с углублением в виде чаши;
- Расслаивающаяся — наличие множественных выпячиваний на одном месте («аневризма в аневризме»).
В практике более часто встречаются диффузные формы, реже диагностируют расслаивающуюся и грибовидную аневризмы.
- Истинное — выпяченное из рубцовой или омертвевшей ткани образование на стенке желудочка.
- Ложное — изъян, сформировавшийся вследствие нарушения целостности мышечной ткани сердца, с высоким риском разрыва аневризмы.
- Функциональное — деформированный участок жизнеспособной мышечной оболочки.
Основная причина появления аневризма — инфаркт миокарда. Так же появление истонченных, выпирающих участков ткани на сердце может быть спровоцировано такими причинами, как:
- повышенная физическая нагрузка в течение длительного периода времени;
- стойкое повышенное артериального давления;
- инфекционные заболевания, такие как: сифилис, бактериальный эндокардит и даже регулярное воспаление миндалин;
- травматизм (ранение в сердце, тупые травмы грудной клетки). Сюда можно отнести пулевые ранения, колото-резаные раны, падение с высоты, автомобильные аварии.
Симптоматически наличие аневризмы левого желудочка сердца определить невозможно, но поскольку она вызывает нарушения работы сердца то и, соответственно, вызывает общие признаки расстройства сердечной деятельности. Среди них:
- болезненные ощущения в области сердца;
- сердечные боли после физических и эмоциональных нагрузок;
- дискомфорт области груди;
- одышка и учащенное сердцебиение;
- частые головокружения обморочные состояния;
- отечность конечностей;
- признаки удушья, нехватки воздуха и другие симптомы.
Диагностировать аневризму желудочка сердца может врач-кардиолог. После осмотра пациента и получения результатов всех необходимых исследований, в том числе ЭКГ, УЗИ и МРТ. Своевременная диагностика поможет избежать тяжелейших осложнений, часто смертельных. Для определения плана лечения необходимо точно знать локализацию, структуру и размеры аневризмы.
Главные способы диагностирования аневризмы основаны на последовательном выявлении клинических и инструментальных признаков. Начинается обследование с опроса больного, сбора анамнеза, некоторых лабораторных исследований крови и мочи — эти данные позволяют обнаружить сопутствующие заболевания, наличие которые может повлиять на развитие аневризмы. Пациент также получает направление на ЭКГ, МРТ или УЗИ и другие исследования.
Традиционные методы диагностики и информация, которую они предоставляют:
- ЭКГ — позволяет выявить признаки обширного инфаркта, даже перенесенного ранее.
- МРТ — предоставляет данные о локализации аневризмы и ее размеры.
- УЗИ — позволяет визуально осмотреть зоны выпячивания ткани сердца, определить форму аневризмы.
- ЭхоКг — определяет структуру выпячивания (истинное, ложное, функциональное), обнаруживает тромбы в полости сердца, при их наличии.
- Левая вентрикулография — помогает определить не только локализацию и размер аневризмы, но и, что более важно, наличие или отсутствие сокращений в аневризме, и их характер.
Комплексное всестороннее обследование пациента позволяет получить полную картину деформации тканей желудочка, а значит, назначить точное и наиболее эффективное лечение. Помимо медикаментозной терапии, больным с выявленной аневризмой левого желудочка сердца может быть назначено хирургическое вмешательство. Обычно такое решение принимается лечащим врачом в случае, если размеры поврежденной ткани превышают 20% площади стенки.
Отказ от обследования и лечения — это большой риск для пациента. Наличие не диагностированной аневризмы может спровоцировать развитие сопутствующих заболеваний от аритмии и тромбоза до внезапной смерти по причине разрыва истонченной стенки.
В связи с относительно благоприятным прогнозом при бессимптомных аневризмах левого желудочка (ЛЖ), показания к хирургическому лечению у таких пациентов относительны. Тем не менее, у пациентов, которым показана хирургическая реваскуляризация миокарда (АКШ), в некоторых случаях необходимо выполнять хирургическое восстановление правильной формы левого желудочка.
Хирургическое лечение абсолютно показано пациентам, у которых в результате инфаркта миокарда появилась дисфункция ЛЖ с участками акинезии и дискинезии его стенок и закономерным увеличением объема ЛЖ: > 80 мл / м 2 при сокращении и > 120 мл / м 2 в момент расслабления, а также при угрозе разрыва аневризмы и в случае тромбоэмболического синдрома при тромбированных аневризмах.
При правильном профессиональном подходе, внимательном изучении функции ЛЖ по данным ЭхоКГ, оценке формы и локализации аневризмы, фракции выброса сокращающейся (уцелевшей) части ЛЖ – операция по устранению левожелудочковой аневризмы является вполне оправданной, так как впоследствии снижается напряжение в стенке ЛЖ, мышечные волокна вновь направляются в правильную сторону, возрастает систолическая и улучшается диастолическая функция ЛЖ.
Относительные противопоказания: крайне высокий риск анестезии, отсутствие «живого» миокарда за пределами аневризмы, низкий сердечный индекс.
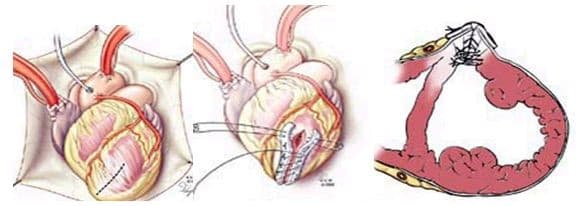
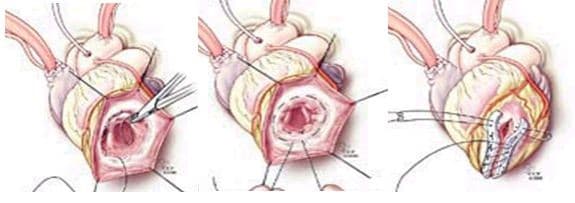
При хирургическом лечении аневризмы ЛЖ выполняется стандартный доступ путем срединной стернотомии. Аппарат искусственного кровообращения подключается как для АКШ, для удобства устанавливается дренаж ЛЖ через правые легочные вены. После кардиоплегии участок аневризмы выглядит как белесая, фиброзная площадка, впалая в полость левого желудочка. Выполняется разрез аневризмы вдоль передней нисходящей артерии, отступая от нее не менее 1,5 см. Имеющийся в полости тромб удаляется, исключая оставление даже очень мелких фрагментов. Часто такие операции сопровождаются вмешательством на митральном клапане, а также шунтированием передней нисходящей артерии и других артерий при наличии показаний. Оценив объем резецированного участка приступают к ремоделированию и восстановлению геометрии ЛЖ. Методик для этого предложено много, ниже мы приведем основные из них. После завершения хирургических манипуляций на сердце, выполняется важный процесс изгнания воздуха из полостей сердца, следом к сердцу пускают кровоток, снимая зажим с аорты, и через пару минут происходит восстановление сердечной деятельности. Окончание сеанса искусственного кровообращения для оперированного ЛЖ может стать настоящим испытанием и потребовать применение до трех инотропных и вазопрессорных препаратов, а также внутриаортальной баллонной контрапульсации.
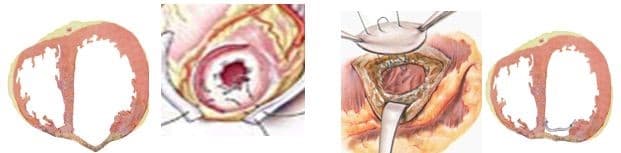
- Линейная пластика по Кули (Cooley). Стенка аневризмы иссекается с оставлением краев шириной 3 см для обеспечения надежной линейной герметизации полости ЛЖ, при помощи толстой артавматичной нити из полипропилена и укрепляющих фетровых прокладок вдоль обоих краев шва. Наибольшая надежность данной пластики достигается путем двухрядного шва. Первый ряд – матрасный шов, второй-обвивной.
- Кисетная пластика по Жатене (Jatene). После вскрытия аневризмы ЛЖ на границе рубцовой ткани и жизнеспособного миокарда накладывается кисетный шов и затягивается. ЛЖ герметизируется аналогично предыдущему случаю.
- Эндовентрикулопластика заплатой по Дору (Dor). Вскрывается полость аневризмы ЛЖ, выполняется тромбэктомия, на границе рубцовой ткани и жизнеспособного миокарда накладывается и затягивается кисетный шов. В оставшийся дефект стенки вшивается заплата из ксеноперикарда, закрывая дефект стенки и исключая из гемодиамики тромбогенную поверхность. Далее куполом над заплатой сшиваются стенки аневризматического мешка двухрядным линейным швом.
Прогресс не стоит на месте, и методики постоянно совершенствуются, но основные хирургические принципы для лечения данной патологии представлены вашему вниманию и заключаются в стремлении к уменьшению полости ЛЖ за счет резекции нефункционального аневризматического мешка и восстановлению близкой к нормальной геометрической формы ЛЖ применяя разной формы заплаты и кисетные пластики.
Частым осложнением после операции по поводу аневризмы ЛЖ является синдром малого выброса, который развивается вследствие чрезмерного уменьшения размеров полости ЛЖ, а так же желудочковые нарушения ритма и легочная недостаточность.
30-ти дневная летальность в последние годы снизилась и составляет 3-7%. Факторы повышенного риска операции это: пожилой возраст, женский пол, операция в экстренном порядке, а так же операция дополненная протезированием митрального клапана, исходно низкая сократительная способность миокарда (ФВ менее 30%), умеренная и высокая легочная гипертензия, почечная недостаточность.
При правильном выполнении операции в отдаленном послеоперационном периоде наблюдаются, как правило, положительные эффекты. Улучшается: функция ЛЖ, фракция выброса, толерантность к физической нагрузке. Снижается класс стенокардии, класс сердечной недостаточности. 5-летняя выживаемость пациентов достигает 80%, 10-летняя — около 60%.
В нашей клинике успешно выполняются все виды операций на сердце включая хирургическое ремоделирование и пластику при аневризмах ЛЖ.
источник