В зависимости от влияния на гемодинамику аномалии и пороки развития сердца условно подразделяются на «большие» и «малые». В группу малых пороков включены варианты развития, отличающиеся от нормальных, но не оказывающие значительного влияния на работу сердца.
Одним из таких заболеваний является аневризма межжелудочковой перегородки. В большинстве случаев состояние протекает бессимптомно и лишь при прогрессировании требует медицинской помощи.
Ограниченный участок межжелудочковой стенки, мешковидно пролабирующий (выпирающий) в сторону правого желудочка, называется аневризмой межжелудочковой перегородки. Патология носит характер малой врожденной аномалии, оказывающей незначительное влияние на гемодинамику.
Ввиду ограниченности поражения аневризма может протекать бессимптомно в течение всей жизни. При больших размерах характерны осложнения, возникающие на фоне полного благополучия, которые могут являться первым симптомом болезни.
Причина заболевания — недоразвитие валиков эндокарда в эмбриональном периоде, приводящее к неполноценному закрытию дефекта перегородки после рождения. Вместо полноценной перегородки развивается тонкий слой фиброзной ткани, который и превращается в мешковидное выпячивание под действием кровяного давления.
У взрослых патология встречается в двух случаях:
- Диагностируется случайно или при появлении жалоб, если не была обнаружена в детстве;
- Развивается как осложнение инфаркта.
Приобретенная аневризма встречается у 3-5% взрослых, перенесших острый инфаркт межжелудочковой перегородки.
Выделяют три вида локализации:
- Выше проекции трехстворчатого клапана – выпячивание развивается у его основания и не превышает в диаметре 0.5-1.5 см. При расположении над створками пролабирует в полость правого предсердия. Течение бессимптомное или проходит по типу кардиалгии (сердечных не стенокардических болей);
- Ниже проекции трехстворчатого клапана – расположение ниже уровня наджелудочкового гребня, тотчас под перегородочной створкой клапана. Во время сокращения желудочков выпячивание приподнимает или касается створки. Течение длительно бессимптомное, при нарушении работы клапана появляются признаки трикуспидальной недостаточности. Размеры – 1.0-1.5 см;
- Аневризма мембранозной части межжелудочковой перегородки – значительно выступает в правую половину сердца, локализуясь позади наджелудочкового гребня. Выпячивание частично занимает отверстие трикуспидального клапана и по мере течения заболевания сращивается с ним. Диаметр не превышает 2 см. Течение определяется трикуспидальной недостаточностью и длительно остается бессимптомным.
Аневризма сочетается с множеством врожденных пороков, которые могут определять клинику заболевания:
- Аортальная недостаточность;
- Коарктация аорты;
- Болезнь Фалло;
- Дефект межжелудочковой перегородки;
- Трикуспидальный стеноз.
Изолированная аневризма не приводит к нарушению гемодинамики и бывает случайной находкой. Однако нередки случае ее разрыва, вызванные избыточным давлением крови со стороны левого желудочка. Тогда аневризма переходит в дефект МЖП, и начинается сброс крови слева-направо.
Последствия осложненного течения:
- Кислородная недостаточность;
- Замедление физического развития;
- Психомоторные нарушения (синдром гиперактивности, лунатизм, сноговорение и др.);
- Склонность к респираторным заболеваниям;
- Отставание в развитии;
- Тромбоз левого желудочка;
- Правожелудочковая недостаточность (отеки, венозное полнокровие).
У младенцев клиника бессимптомная, так как силы левого желудочка достаточно, чтобы кровь поступала в аорту в достаточном количестве. Симптоматика может определяться сопутствующим пороком (одышечно-цианотическим синдромом).
У детей и подростков в 10-12% случаев наблюдается постепенное увеличение диаметра выпячивания за счет кровяного давления. При большом диаметре или истончении перегородки аневризма занимает большую часть объема правой половины сердца. Это приводит к недостаточному поступлению крови в легкие и повышению давления в правом желудочке.
- Одышка – сначала на вдохе, затем – постоянная;
- Акроцианоз или универсальный цианоз кожных покровов;
- Вынужденное положение сидя;
- Ухудшение состояния в положении лежа;
- Слабость;
- Локальная болезненность слева от грудины во 2-3-4 межреберьях;
- Снижение толерантности к физической нагрузке.
При прогрессировании во взрослом возрасте (сочетании с гипертонической болезнью) симптоматика аналогична. При развитии аневризмы как осложнения инфаркта проявления зависят от основного заболевания:
- Боль, обусловленная некрозом и ишемией миокарда;
- Головокружение и головные боли;
- Бессонница;
- Одышка;
- Отеки нижних конечностей.
Выявление патологии происходит в трех случаях:
- При прогрессировании;
- При обследовании по поводу других заболеваний сердца;
- Посмертно.
Симптоматика нарастает медленно и носит прогрессирующий характер. Лево-правый сброс крови приводит к кислородному голоданию и повышению давления в правом желудочке. Клиническая картина:
- Нарастающая одышка, усиливающаяся при физической нагрузке и в положении лежа;
- Цианоз губ, пальцев и кончика носа, переходящий в посинение всех кожных покровов;
- Перебои в работе сердца;
- Учащение сердцебиения;
- Жалобы на колющую приступообразную боль;
- Отеки нижних конечностей;
- Увеличение живота;
- Боли в правом подреберье;
- Потеря сознания.
При появлении симптомов разрыва необходимо:
- Изолировать больного от окружающих;
- Вызвать скорую помощь;
- Обеспечить доступ кислорода;
- Ослабить тугие пояса, в теплом помещении – снять верхнюю одежду;
- Успокоить пациента;
- При боли – использовать подручные анальгетики, седативные препараты растительного происхождения;
- Поднять головной конец кровати и опустить ножной;
- При головокружении, головных болях – дать сладкий напиток комфортной температуры.
По приезду скорой проводится экстренная диагностика и транспортировка больного, в ходе которых:
- Выполняется контроль дыхания и кровяного давления;
- Внутривенно вводятся препараты, поддерживающие ударную силу левого желудочка и улучшающие кровообращение;
- Проводятся рентгенография, ЭКГ.
Для постановки диагноза используют аускультацию, рентгенографию, УЗИ и катетеризацию сердца, вентрикулографию.
- Опрос, осмотр и сбор анамнеза. При появлении жалоб пациенты указывают на одышку, боли в сердце, вынужденное положение. При осложнениях выявляют отеки, увеличение живота, болезненность в правом подреберье;
- Аускультация – систолический шум в точке Боткина-Эрба и в проекции трехстворчатого клапана, тахикардия, тахиаритмия;
- Рентгенография. При больших размерах аневризмы выявляют расширение тени правого желудочка и ее смещение вправо;
- УЗИ сердца позволяет достоверно подтвердить наличие аневризмы, дефекта межжелудочковой перегородки и других сопутствующих пороков. При скрининговых обследованиях во время беременности патология нередко остается без внимания, если нет других врожденных аномалий;
- Катетеризация сердца – определение точной локализации аневризмы и толщины ее стенки. Выпячивание пролабирует в полость правых камер не менее, чем на четверть их объема;
- Ангиокардиография (вентрикулоангиография) – метод подтверждения диагноза, с помощью которого выявляют контур выпячивания и его диаметр.
Лечение может быть терапевтическим и хирургическим. Консервативная терапия показана в следующих случаях:
- При сочетании аневризмы МЖП с «большими» пороками сердца;
- При наличии жалоб;
- В качестве подготовки к операции.
Из лекарственных средств по индивидуальным показаниям и под контролем кардиолога используют:
- Бета-блокаторы;
- Ноотропы;
- Сосудистые средства;
- Внутривенные инъекции сердечных препаратов.
Хирургическое лечение показано при развитии осложнений. Вопрос об оперативном вмешательстве решается коллегией кардиохирургов, поскольку аневризма может существовать временно как этап закрытия МЖП. Прямые показания:
- Большая величина лево-правого сброса;
- Сужение выходных отделов правых камер сердца;
- Сочетание аномалии с аортальной недостаточностью;
- Появление признаков роста аневризмы.
Операцию проводят в условиях искусственного кровообращения. Техника проведения:
- После общего обезболивания и вскрытия грудной полости делается продольный разрез по стенкам правых камер сердца.
- Обнажается аневризма, которую осматривают на предмет спаек с трикуспидальным клапаном.
- После удаления спаек выпячивание прошивают П-образными швами и затягивают.
При больших размерах аневризму удаляют, а полученный дефект ушивают с помощью заплаты.
Пациенты находятся под наблюдением хирурга и кардиолога до полного выздоровления, после выписки подлежат пожизненному диспансерному учету. Ограничения в питании и труде отсутствуют, физические нагрузки подбираются индивидуально.
Аневризма межжелудочковой перегородки – это редкая аномалия, которая может быть изолированной или сочетанной с другими пороками сердца. Симптоматика может отсутствовать длительно или пожизненно. Патология редко оказывает влияние на самочувствие и развитие ребенка. При постановке диагноза пациент должен встать на учет у кардиолога и проходить динамическое наблюдение. Схема терапии и показания к операции в каждом случае определяются индивидуально.
источник
Аневризма МПП, или аневризма межпредсердной перегородки — это выпячивание перегородки между предсердиями в том месте, где она наиболее тонкая. Данное явление относится к малым сердечным аномалиям. Это означает, что такие пороки развития сердечной мышцы в течение жизни могут самостоятельно уменьшаться или полностью проходить. Терапия чаще всего медикаментозная, в редких случаях потребуется проведение оперативного вмешательства.
Родителей, впервые столкнувшихся с подобным диагнозом у только что рожденного ребенка, интересует, что такое аневризма МПП и почему она возникает. Это врожденная патология сердца, возникающая у ребенка в период внутриутробного развития.
Когда у плода развивается и только начинает работать сердце, а легкие, входящие в систему кровообращения, еще не функционируют, между предсердиями формируется окно, через которое и происходит сброс кровяного потока.
Когда ребенок рождается и начинает дышать легкими, в окне между предсердиями больше нет необходимости, и оно самостоятельно исчезает, зарастая. Если же окно заросло не полностью, на месте просвета формируется соединительная ткань с тонкими стенками, либо просвет остается.
Аневризма МПП у новорожденного носит невыясненную этиологию. Выявлены только провоцирующие факторы, которые увеличивают вероятность развития данной патологии. К таким факторам относятся:
- инфекционные заболевания у женщины во время беременности;
- недостаточное количество витаминов;
- гипоксия плода;
- плохая экологическая обстановка;
- негативное влияние на центральную нервную систему стрессовых ситуаций.
У взрослого человека аневризма мембранозной части межжелудочковой перегородки может быть следствием перенесенного инфаркта миокарда. Риск развития приобретенного порока возникает при несоблюдении правил реабилитационного периода после инфаркта — чрезмерная физическая активность, неправильное питание.
Аневризма перегородки бывает 3 видов:
- R — выпячивание происходит на правой стороне.
- R-L — выпячивание формируется на правой стороне, со временем плавно переходя на левую сторону.
- L-R — смещение сердечной перегородки влево.
По наличию или отсутствию отверстия межсердечной перегородки аневризма МПП бывает с отсутствием сообщения или его наличием. Если отверстие между левым и правым предсердием присутствует, кровяной сброс происходит в правом предсердии.
Признаки аневризматического состояния у детей и взрослых различаются. Интенсивность симптоматической картины зависит и от степени патологического процесса. У взрослых людей МПП может не иметь никаких клинических проявлений.
Часто приобретенный малый порок обнаруживается случайно в ходе проведения комплексного обследования. Возможно появление таких признаков, как одышка, учащенное сердцебиение, повышенная усталость.
Аневризма межпредсердной перегородки у детей имеет различные проявления и зависит от возраста ребенка:
- У грудничка до 3 месяцев: медленное увеличение массы тела, заторможенность в физическом и умственном развитии.
- От 3 до 7 лет: быстрая усталость, аритмия, при прослушивании сердца отмечается усиление первого тона.
Аневризматическое выпячивание у подростков имеет следующие общие проявления:
- учащение сердечного ритма;
- повышенная усталость, возникающая после незначительной физической нагрузки;
- патологический характер сердечного ритма;
- дискомфортные ощущения в грудине;
- приступы головокружения;
- повышенное потоотделение;
- тошнота;
- обморочные состояния;
- возникновение частой боли в животе;
- продолжительная головная боль;
- сильная сонливость.
Выявляются эти симптомы у детей в подростковом возрасте, когда проводится профилактический медосмотр или если видно, что ребенку тяжело даются занятия физкультурой, он более вялый и апатичный, чем его сверстники.
Аневризма МПП определяется на ультразвуковой диагностике.
УЗИ проводится грудничкам после рождения, если есть подозрение на отклонение в работе сердечной мышцы.
Зная, что такое аневризма межпредсердной перегородки, можно спрогнозировать возможные осложнения. Для их обнаружения проводится расширенная диагностика — ЭХГ, КТ.
Аневризма межжелудочковой перегородки лечится медикаментозно или хирургическим путем при наличии осложнений.
Лечить заболевание нужно только комплексно, пациенту назначаются:
- лекарственные препараты, нормализующие и улучшающие сердечную трофику;
- антибиотики — необходимы при наличии воспалений;
- антиаритмические средства;
Магний — обязательно входит в терапию, т.к. крайне необходим для поддержания нормальной работы сердца, оказывает антиаритмическое действие, предотвращает дальнейшее развитие патологии.
Для восполнения нужной концентрации магния в организме назначается препарат Магнерот.
Если при предсердной аневризме есть риск эмболии, назначаются антикоагулянты.
Хирургическое лечение проводится крайне редко, только при запущенном случае с высокими рисками тяжелых осложнений. В ходе операции проводится сшивание дефекта или его стягивание с помощью синтетических заплат, не дающих проникать крови с левого в правое предсердие.
После лечения болезни человек должен навсегда изменить свою жизнь. Занятия спортом должны стать ежедневной привычкой. Исключаются алкоголь и курение. Если есть проблемы с лишним весом, который негативно сказывается на сердце, нужно похудеть. Важно избегать эмоциональных потрясений и стрессов, физического и морального переутомления.
Должен правильно выстраиваться режим работы и отдыха, обязателен полноценный сон. Не менее 1 часа в день нужно посвящать пешим прогулкам на свежем воздухе. Рекомендуется регулярное проведение расслабляющего массажа, нормализующего функционирование центральной нервной системы. Важно придерживаться правильного питания.
Из рациона исключается еда, негативно сказывающаяся на работе сердца и кровеносной системы — жареные блюда, большое количество соли, острые специи. В рационе должны присутствовать:
- молочные и кисломолочные продукты;
- какао;
- овощи и фрукты;
- курага;
- нежирное мясо, в особенности телятина, обогащенная витамином В;
- овсянка;
- яйца;
- бобовые культуры;
- орехи;
- печень;
- гречка.
Продукты рекомендуется отваривать, готовить на пару или запекать. Ограничить нужно свежий хлеб и хлебобулочные изделия. В рационе должна преобладать пища растительного происхождения. Нельзя переедать, поэтому режим приема пищи должен быть дробным, не менее 4 раз в день. Ужинать нужно не позднее, чем за 4 часа до отхода ко сну. Категорически запрещен алкоголь и крепкий кофе.
Предупредить развитие патологии можно только путем бережного отношения к своему здоровью. Правильное питание, регулярная и умеренная физическая активность, отказ от вредных привычек и ограждение от стрессов — помогут сохранить нормальное состояние и функционирование сердца.
Женщинам во время беременности нужно правильно и сбалансировано питаться, обогатить рацион витаминами, сохранять моральное и физическое спокойствие, полноценно отдыхать.
Аневризма межпредсердной перегородки у взрослых при отсутствии лечения и соблюдения профилактических мероприятий может привести к ряду осложнений:
- Нарушение сердечного ритма.
- Формирование тромбов — возникает в том случае, если при аневризме есть сообщение между 2 сердечными предсердиями. Наличие в кровеносных сосудах тромбов может привести к смертельным последствиям. Если тромб оторвется и с кровотоком попадет в головной мозг, может быть инсульт.
- Разрыв аневризмы — причина осложнения кроется в повышении артериального давления. Под влиянием чрезмерной физической нагрузки или вследствие сильного стресса, эмоционального потрясения происходит сильный скачок давления, из-за чего происходит разрыв.
Разрыв аневризмы не приводит к летальному исходу, но состояние пациента сильно ухудшается. При отсутствии своевременно оказанной медицинской помощи и лечения данное осложнение может привести к развитию сердечной недостаточности, что негативно скажется на качестве жизни человека и ее продолжительности.
Прогноз при аневризме благоприятный. Соблюдение профилактических мер позволяет вести активный образ жизни и предупредить дальнейшее развитие болезни и осложнения. Если порок протекает в запущенной форме, правильное и своевременное лечение предупредит появление недостаточности сердца.
источник

Может быть изолированной или сочетаться с другими ВПС (ДМЖП, аортальная недостаточость, коарктация аорты, открытый артериальный проток), а также возникает после спонтанного закрытия дефекта.
Дополнительные эхосигналы в выходном тракте правого желудочка от межжелудочковой перегородки в систолу, исчезающие в диастолу. При аневризме образовавшейся после спонтанного закрытия ДМЖП дополнительные эхосигналы определяются в полости правого желудочка. Нарушение переднего (аортосептального) продолжения. Диастолическое трепетание передней створки митрального клапана.
Выбухание контура перегородки в сторону правого желудочка усиливающееся в систолу. Истончение стенки перегородки в области аневризмы. Изменение кинетики септальной створки трикуспидального клапана (аневризма обычно находится под септальной створкой). Выявление сопутствующих врожденных аномалий.
Определение или исключение лево-правого сброса в области аневризмы. Оценка функции трикуспидального клапана (относительная недостаточность клапана наблюдается в 60% случаев). Выявление обструкции выходного тракта правого желудочка. Выявление сопутствующих внутрисердечных аномалий.
«Верхом сидящий» трехстворчатый клапан
Обязательным компонентом порока является ДМЖП и смещение клапанного аппарата трехстворчатого клапана в полость левого желудочка.
Маленькие размеры правого желудочка. Передняя створка трикуспидального клапана пересекает МЖП во время диастолы. Визуализация эхосигналов от клапанного аппарата трикуспидального клапана в полости левого желудочка. Перерыв эхосигнала от межжелудочковой перегородки. Дилатация левого желудочка и левого предсердия.
Гипоплазия полости правого желудочка. Смещение правого атриовентрикулярного кольца и подклапанного аппарата в левый желудочек. Непосредственная визуализация дефекта межжелудочковой перегородки. Выявление сопутствующих аномалий.
Оценка состояния легочного кровотока. Оценка величины систолического градиента между желудочками.
Открытый общий атриовентрикулярный канал.
Аномальный дренаж легочных вен (АДЛВ)
- А.Частичный АДЛВ — одна или две легочные вены впадают в правое предсердие или системные вены (рис.87). Этому пороку всегда сопутствует ДМПП.

- Б. Тотальный АДЛВ — 4 легочные вены впадают либо в правое предсердие или, что чаще, в общий коллектор (камеру), располагающуюся позади левого предсердия впадает в коронарный синус, левую безымянную вену или портальную вену (рис.88).
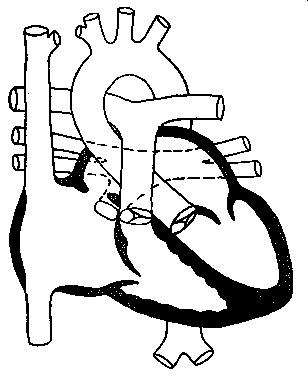
Объемная перегрузка правого желудочка. Парадоксальное движение межжелудочковой перегородки. Увеличение экскурсии трикуспидального клапана. Малые размеры левого предсердия. Уменьшенный или нормальный размер левого желудочка. Эхосвободное пространство позади левого предсердия.
Визуализация дефекта межпредсердной перегородки или открытого овального окна. Прямая визуализация общей легочной венозной камеры в виде эхосвободного пространства позади левого предсердия.
Обнаружение турбулентного потока через межпредсердную перегородку. Большая А-волна и дополнительная позитивная волна между пиками S и D на допплеровской кривой трикуспидального клапана. При аномальном дренаже легочных вен в верхнюю полую вену допплеровская кривая в этом сосуде имеет увеличенную S волну, в нижней полой вене регистрируется нормальный поток крови. При аномальном дренаже в нижнюю полую вену допплеровская кривая в этом сосуде имеет задержку S волны, в верхней полой вене регистрируется нормальный поток крови.
Аномальный дренаж легочных вен должен быть заподозрен, когда величина лево-правого сброса через межпредсердный дефект не соответствует маленькому левому предсердию. Идиопатическая аневризма правого предсердия. Веноокклюзивная болезнь легочных сосудов. Трехпредсердное сердце.
Дополнительная камера в левом предсердии, разделяющая его полость на две части: полость, принимающую легочные вены и собственно полость левого предсердия (рис.89).

Дилатация правого желудочка. ЭхоКГ-паттерн легочной гипертензии. Нормальный ЭхоКГ-паттерн митрального клапана (дифференциальный признак от надклапанного митрального кольца). Уменьшение полости левого желудочка.
Фибромышечная перегородка в левом предсердии, разделяющая полость на две неравные части. ЭхоКГ-паттерн легочной гипертензии (см).
Оценка степени стеноза отверстия, соединяющего две камеры левого предсердия. Оценка легочной гемодинамики.
Надклапанное митральное кольцо. Тотальный аномальный дренаж легочных вен. Опухоль левого предсердия.
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
© cyberpedia.su 2017-2018 — Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав
Аневризма межжелудочковой перегородки сердца – это патологический процесс, при котором на месте истончения происходит выпячивание сосудистой стенки.
Кардиологи классифицируют заболевание на острую и хроническую форму. Первая наблюдается в остром этапе инфаркта, когда погибшая территория сердечной мышцы становится мягкой и под действием систолического давления кровяного русла в левом желудочке происходит выпячивание в сторону правого. На этапе заживления рубцов миокарда острая форма аневризмы может исчезнуть, а иногда процесс переходит в хроническую форму.
При переходе наблюдается уменьшение сердечного сброса, в район аневротического выбухания поступает огромный объем крови и возникает риск развития сердечной недостаточности. Развитие хронической стадии напрямую зависит от качественных показателей и размера поражения сердечной мышцы. Патология может приобретать различные формы: грибовидная, мешковидная, а также плоская. В области аневризмы могут формироваться тромбы. Эти сгустки являются причиной артериальных эмболий.
Выпячивание становится причиной сокращающей дисфункции, соразмерность которой обусловлена от объемов аневризмы. Патологический период вызывает дисбаланс нагнетающего назначения правого желудочка из-за того, что выпирающая аневризма наполняет его территорию. Аневризма межжелудочковой перегородки сердца специфицируется различными клиническими симптомами.
При острой форме заболевания у пациентов наблюдаются отеки, значительное увеличение размеров печени, асцит. При хроническом течении у больных на протяжении длительного периода отсутствуют жалобы. Но при этом наблюдаются тяжелые аритмии, тахикардии. В клинике преобладает плохая переносимость физнагрузок, приступообразная сердечная астма, тромбоэмболии. В межреберных промежутках отмечается болезненная пульсация, систолический фон приобретает бешеный ритм.
Для диагностирования заболевания важное значение имеет результат электрокардиографии, электрокардиограмма. Лечебный процесс зависит от итога инфаркта, важно соблюдать строгое ограничение физактивности. Консервативных методов не существует, а при развитии сердечной недостаточности рекомендовано хирургическое вмешательство. Его также рекомендуют по жизненным показаниям.
Прогноз при хронической форме благоприятен, когда нет наличия сердечной недостаточности. Плохой исход при грибовидной и мешковидной аневризме из-за развития тромбозов и аритмий. Остро вопрос стоит и при острой форме, с первого по десятый день велика опасность разрыва сердечной мышцы. Профилактические мероприятия направлены на борьбу с сердечными заболеваниями, контроль двигательной активности после перенесенного инфаркта и своевременное назначения гипотензивных препаратов.
Читайте так-же, другие обзоры
- Аневризма межпредсердной перегородки у новорожденного
Порок впервые описан R . Laennec в 1826 г. К 1976 г. в литературе приводится более 150 сообщений о нем, в отечественной литературе наибольшее число наблюдений представлено В. А. Бухариным и соавт. (1976).
Аневризма мембранозной части межжелудочковой перегородки относится к редкой врожденной патологии, она может быть изолированной или сочетаться с другими ВПС (ДМЖП, аортальной недостаточностью, открытым атриовентрикулярным каналом, боталловым протоком, коарктацией и кннкингом аорты и др.). В силу разности давления в желудочках аневризма пролаби-рует в полость правого желудочка. Она обычно находится под септальной створкой трикуспидального клапана или может выступать непосредственно в его основание, полость правого предсердия, выходной отдел правого желудочка. Величина аневризмы обычно 1—2 см, реже она достигает 6—10 см в диаметре.
При неосложненном течении порока аневризма межжелудочковой перегородки клинически не проявляется и может быть случайной находкой при эхокардиографии, ангиокардиографии, аутопсии. Иногда заподозрить аневризму можно по раннему систолическому тону и кликам, выслушиваемым слева внизу у грудины. На ФКГ клики фиксируются через 100—130 мс после зубца Q ЭКГ. В аневризме может быть дефект (с рождения или в результате ее разрыва) с левоправым сбросом крови, чаще незначительным. при этом выслушивается грубый систолический шум в четвертом межреберье слева. Осложненное течение характеризуется развитием аортальной или трикуспидальной недостаточности, стенозом легочной артерии, появлением нарушений сердечного ритма и проводимости.
Поставить диагноз аневризмы мембранозной части межжелудочковой перегородки можно при эхокардиографическом исследовании. При одномерной эхокардиографии у больных с аневризмой межжелудочковой перегородки регистрируются множественные фрагментированные эхосигналы от перегородки, обращенные выпуклостью кпереди в область выводного тракта правого желудочка, исчезающие в фазе диастолы. Аневризма межжелудочко-вон перегородки, образовавшаяся после спонтанного закрытия дефекта, может давать аналогичное эхокардиографическое изображение, но чаще расположенное ниже (в полости правого желудочка). С помощью двухмерной эхокардиографии аневризма межжелудочковой перегородки легко выявляется в проекции длинной оси и коротких сечениях левого желудочка по выбуханию контура перегородки в сторону правого желудочка. Стенки аневризмы, как правило, истончены, выбухание усиливается в систолу. Наряду с этим эхокардиография позволяет выявить нарушение функции трикуспидального клапана либо обструкцию правого желудочка, вызванную аневризмой.
При катетеризации полостей сердца повышение давления в правых отделах наблюдается крайне редко и обычно связано с сопутствующими пороками. Аневризма хорошо определяется при левой вентрнкулографии в боковой проекции, так как в большинстве случаев она располагается под правой коронарной створкой. Хирургическое лечение показано, если имеются гемодинамические нарушения при сочетании с ДМЖП, сужением выводного отдела правого желудочка, аортальной или трикуспидальной недостаточностью. Оно заключается в коррекции сопутствующего порока и пликации аневризмы отдельными швами, укрепленными прокладками.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
У новорожденных малышей могут быть диагностированы самые разные врожденные пороки и аномалии развития сердца. Часть из них не совместимы с жизнью, другие требуют хирургической коррекции, иначе тяжелого нарушения гемодинамики не избежать, третьи — относительно безопасны и протекают бессимптомно.
Аневризму МПП (межпредсердной перегородки) относят к так называемым малым аномалиям сердца, не вызывающим существенных расстройств кровообращения и изменения работы сердца. Это редкий порок новорожденных детей, встречающийся не более чем в 1% случаев и протекающий обычно бессимптомно.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Молодые мамы, столкнувшиеся с такой аномалией у своего ребенка, не должны впадать в панику — аневризма МПП не представляет угрозы для жизни, дети развиваются правильно, а по мере роста аневризма самопроизвольно может исчезнуть. Беспокойство должны вызывать случаи, когда аневризма сочетается с более серьезным пороком, который и определит симптоматику и тактику ведения малыша.
Аневризма МПП бывает изолированной, но значительно чаще она сочетается с другими пороками сердца и открытым овальным окном, поэтому симптоматика может быть разнообразной, но не всегда связана именно с аневризмой. Заподозрить патологию у новорожденного позволяет ультразвуковое исследование, которое может быть проведено в первые дни и недели жизни.
Аневризма межпредсердной перегородки с точки зрения анатомии — это выпячивание стенки миокарда между предсердиями в ту или иную сторону. Обычно пролабирует стенка в области так называемой овальной ямки, которая осталась после зарастания овального окна, так как там сердечная мышца недостаточно прочна и при неблагоприятных условиях способна выпячиваться.
У плода легочный круг кровообращения не функционирует, ведь освоение процесса дыхания возможно только после рождения малыша. Газообмен внутриутробно поддерживается за счет функционирующей плаценты, а овальное окно, расположенное в перегородке между предсердиями, необходимо для перенаправления крови из правого предсердия в левое и далее большой круг. После рождения отверстие практически сразу закрывается, новорожденный дышит собственными легкими, а кровь из одного предсердия в другое уже не попадает.
Нередко специалисты-неонатологи наблюдают несвоевременное закрытие овального окна, которое может функционировать довольно долго — до года и более. В таких случаях недостаточно прочный миокард имеет больше шансов выпятиться в ту или иную сторону под действием давления кровяных потоков. Сочетание аневризмы с дефектом перегородки более типично, нежели изолированная аневризма МПП, хотя и последний вариант возможен.
Причины аневризмы МПП точно не установлены, а масштабные исследования в этой области не проводились. Предполагается роль и внешних, и внутренних факторов. Это могут быть перенесенная в течение беременности инфекция, неблагоприятные экологические условия. Не исключается роль стрессов, недостатка витаминов у будущей мамы, внутриутробной гипоксии.
Несмотря на отсутствие достоверных данных об этиологии аневризмы МПП, большинство ученых все же склоняются к единому мнению, что в основе появления аномалии ключевое значение имеет развитие соединительной ткани во внутриутробном периоде.
Соединительнотканная основа сердца может быть незрелой, недостаточно прочной, коллагеновых волокон может быть недостаточно либо изменено их соотношение. Если эти явления не носят наследственного характера, а спровоцированы индивидуальными особенностями развития, то, скорее всего, по мере роста ребенка сердце придет в норму. При наследственных дисплазиях соединительной ткани дело обстоит значительно хуже: в сердце обнаруживается три и более аномалии или более тяжелые пороки, в других органах также есть признаки соединительнотканной дисплазии.
У детей дошкольного возраста с функционирующим овальным окном можно обнаружить внезапно появившуюся аневризму. После рождения у таких пациентов диагностируют наличие дефекта, но аневризмы у них нет. При быстром зарастании отверстия фиброзно-мышечной тканью происходит провисание тонкой стенки в ту или иную сторону — возникает аневризма МПП.
У взрослых аневризма МПП может быть следствием обширного инфаркта, но такое состояние встречается крайне редко. Инфаркты больше свойственны миокарду желудочков, предсердия же страдают исключительно редко.
Условно аневризмой считается такое выпячивание стенки межпредсердной перегородки в одно из предсердий, когда по данным УЗИ оно более 1 см, но и меньшие по величине выбухания тоже будут условно считаться аневризмами.
В зависимости от направления прогиба межпредсердной перегородки, выделяют три типа аневризм МПП:
- С прогибанием в правое предсердие (встречается наиболее часто);
- Прогиб в левое предсердие;
- S-образная аневризма, когда одна часть перегородки пролабирует в одну сторону, а другая — в противоположную.
Направление провисания межпредсердной стенки не оказывает влияния на симптоматику и течение порока, но чаще обнаруживают правостороннее направление, так как давление в левом предсердии выше, чем в правом, и стенка сердца отклоняется под его действием в противоположную сторону.
С точки зрения клиники гораздо большее значение имеет не направление аневризмы, а ее сочетание с другими дефектами — открытым овальным окном, дефектом стенок сердца и другими врожденными пороками, которые могут вызвать нарушение внутрисердечной и органной гемодинамики с соответствующей симптоматикой.
Кровоток в сердце при аневризме меняется не всегда. Если она не сопровождается наличием дефекта в перегородке, а пролабирование не достигает критических значений, то циркуляция крови по камерам будет нормальной.
Сильно выраженное выбухание может способствовать деформации и сдавлению клапанных створок, а аневризма большой площади, выпячивающаяся в правое предсердие, затрудняет опорожнение этой камеры сердца и, соответственно, нормальное заполнение правого желудочка, что влечет расстройства кровотока.
Аневризма, сформированная при целостной стенке между предсердиями, протекает без сброса крови из одной камеры в другую, прогноз при этом благоприятный, а симптоматика чаще всего отсутствует. Если есть дефект, не закрытое вовремя овальное окно либо произошел разрыв аневризматического выпячивания, то кровь будет поступать в правое предсердие из левого, и в правой половине сердца и легочном стволе начнет возрастать давление — легочная гипертензия.
Как и большинство других малых аномалий, не сопровождающихся наличием иных пороков сердца, аневризма межжелудочковой перегородки протекает бессимптомно. О ней становится известно после планового ультразвукового исследования сердца малыша первого года жизни.
Бессимптомная аневризма никак не сказывается на развитии ребенка — в физическом и психоэмоциональном плане он ничем не будет отличаться от сверстников. Об этом обязательно должен сказать педиатр родителям малыша, чтобы избежать излишних волнений и ненужных обследований.
Дети с аневризмой, пролабирующей слева направо, больше подвержены аритмиям. Это связано с тем, что выпячивание способствует более сильным колебаниям миокарда правого предсердия, где находятся элементы проводящей системы. Раздражение водителей ритма и вызывает расстройства ритмичности сокращений сердца.
Если аневризма большая, а, тем более, сочетается с другими анатомическими дефектами в сердце, то клинические проявления появятся уже у новорожденного малыша. В других случаях аномалия может манифестировать при повышении физической нагрузки, при усилении роста в подростковом периоде, гормональных перестройках.
Симптомами аневризмы МПП у ребенка могут быть:
- Тахикардия, синюшность носогубного треугольника, одышка при грудном кормлении у новорожденных и детей первых месяцев жизни, быстрая утомляемость и одышка при физических занятиях, активной игре, купании;
- В подростковом периоде в связи с ускорившимся ростом, гормональными колебаниями, интенсивными нагрузками в школе, спортивных секциях возможны тахикардия, утомляемость, головокружения, нарушения ритма сердца, чувство дискомфорта и замирания в груди, возможны и боли в сердце;
- При сочетании аневризмы и открытого отверстия в перегородке на первый план выходят признаки застоя и повышения давления в малом круге — одышка, частые воспалительные заболевания бронхолегочной системы, не исключены нарушения ритма сердца из-за гипертрофии и растяжения стенок правой половины сердца.
В подростковом возрасте наличие аневризмы МПП может сопровождаться симптомами вегетативной дисфункции — появляется потливость, тошнота, головокружения, обмороки, субфебрильная лихорадка. Дети старшего возраста могут жаловаться на боли в животе, нарушения пищеварения, головные боли, частую усталость и сонливость. Малыши, у которых повышается тонус вегетативной нервной системы, могут стать беспокойными, плаксивыми, вялыми или чрезмерно возбужденными, часто нарушается сон и снижается аппетит.
Крупные аневризмы без сброса крови, выпячивания на фоне дефектов перегородки, вызывающие застой крови в легочном круге, провоцируют частые воспалительные процессы в дыхательных путях, что проявляется у детей первых лет жизни бронхитами, пневмониями, рецидивирующими респираторными вирусными заболеваниями.
Аневризма МПП может сопровождаться некоторыми осложнениями, наиболее опасными считаются ее разрыв и внутрисердечный тромбоз, который может стать причиной эмболии с закупоркой других сосудов (головного мозга, например).
Случаи разрыва встречаются не так уж часто, но если это произошло, то врачи предпочитают наблюдение и тщательный контроль кровообращения, нежели операцию, которая сопряжена с большим риском. При разрыве в области аневризмы последствия вряд ли будут фатальными, поэтому риск не оправдан.
Для выявления аневризмы МПП используется ультразвуковое исследование сердца. Оно безболезненно и безопасно даже самым маленьким пациентам, поэтому проводится уже в роддоме или поликлинике при наблюдении в течение первого года жизни малыша. Для оценки внутрисердечного кровотока УЗИ дополняется допплерографией. Показанием к обследованию новорожденного или ребенка раннего возраста может стать выслушивание шума в сердце при аускультации, который чаще всего связан с наличием дефекта в перегородке или открытым овальным окном.
При подозрении на наличие более тяжелых структурных аномалий сердца показаны дополнительные исследования — чреспищеводное УЗИ, КТ, катетеризация полостей сердца.
Большинство малых аномалий сердца не требуют специфического лечения, но наблюдение у кардиолога считается обязательным. При бессимптомном течении аневризмы МПП без сброса крови лечение не назначается, а ребенка раз в год осматривает кардиолог после проведения плановой эхокардиографии.
Детям с аневризмой межпредсердной перегородки очень важно организовать общеоздоровительные мероприятия. Следует наладить режим труда и отдыха, исключающий сильные физические и психоэмоциональные нагрузки, особенно — в периоды интенсивного роста, обеспечить условия для достаточно продолжительного сна, показаны прогулки на свежем воздухе и питание с высоким уровнем витаминов, белка, микроэлементов.
Полезными считаются водные процедуры, массаж, при сочетании аневризмы с вегетативной дисфункцией целесообразны работа с психотерапевтом, аутотренинги, электросон. Для нормализации метаболизма в миокарде назначается электрофорез с магнезией.
Вопрос занятий физкультурой и конкретными видами спорта очень волнует многих родителей, столкнувшихся с аневризмой МПП у своего ребенка. Особенно остро он может стать для детей, желающих посещать различные спортивные секции. Решить, безопасны ли такие тренировки для конкретного ребенка, может только кардиолог исходя из размеров аневризмы и наличия или отсутствия сопутствующих изменений в сердце.
При аневризме МПП не рекомендуются очень активные спортивные занятия с высоким уровнем травматизма, но обычная физкультура и, тем более, ЛФК будут только полезны, ведь они нормализуют общий тонус, улучшают кровообращение и способствуют правильному формированию сердечно-сосудистой системы у детей.
Противопоказаниями к занятиям физкультурой могут стать аритмии, жалобы на боли в области сердца, сердцебиения, которые часто беспокоят растущих подростков.
Некоторые родители, наоборот, склонны чрезмерно ограничивать ребенка от всяческих занятий, что в корне неверно и вредно. Во-первых, при этом тормозится общее физическое развитие, а во-вторых — ограничение или исключение физкультуры из жизни ребенка может повлечь изменение в его характере, привычках, дисциплинированности, способствовать формированию комплекса неполноценности или неуверенности в себе. При аневризме МПП родителям важно создать такие условия, чтобы ребенок не считал себя больным, слабым или хуже остальных детей в коллективе.
Медикаментозное лечение показано при наличии симптомов дисфункции сердечно-сосудистой системы, врожденных нарушениях развития соединительной ткани, наличии открытого овального окна. Оно включает:
- Применение препаратов магния;
- Назначение средств, улучшающих трофику сердечной мышцы (при нарушении реполяризации в миокарде);
- Антибиотикотерапию при частых воспалительных процессах;
- Антиаритмическое лечение при аритмиях.
Магний — важный компонент соединительной ткани, необходимый для образования коллагеновых волокон. Кроме того, он обладает антиаритмическим действием, способствует сохранению калия внутри кардиомиоцитов, поэтому препараты магния составляют основу патогенетического лечения при аневризме МПП и других малых аномалиях сердца.
Терапия препаратами магния состоит в назначении магнерота по 0,5 г три раза в день на протяжении одной недели, далее 5 недель по 250 мг препарата. Магне В6 назначается курсом на полтора-два месяца, дозировка рассчитывается исходя из массы тела ребенка. Помимо магния, показаны средства с калием — калия оротат в течение месяца. Курсы лечения микроэлементами повторяют несколько раз в год.
Для улучшения трофики миокарда, антиоксидантной защиты, мембраностабилизирующего эффекта применяются L-карнитин, коэнзим Q10 (кудесан), цито-мак. Курсы метаболической терапии могут занимать до 1-1,5 месяцев и повторяются 2-3 раза в год.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Витаминотерапия проводится на протяжении полутора-двух месяцев повторяющимися курсами до трех раз в год. Целесообразно применение витаминов группы В, никотинамида, биотина.
При внутрисердечном тромбообразовании с риском эмболических осложнений назначаются антиагреганты и антикоагулянты. Крупные аневризмы у взрослых пациентов с риском тромбозов тоже могут требовать кроверазжижающей терапии.
Операция при аневризме МПП показана редко. Необходимость ее проведения может быть обусловлена наличием других пороков со стороны сердца и выходящих из него сосудистых магистралей, крупным дефектом межпредсердной перегородки, при котором нарушается внутрисердечная гемодинамика и происходит сброс крови слева направо, создающие предпосылки для сердечной недостаточности.
Обоснована операция при аневризме со сбросом крови и нарастанием необратимой гипертензии в легочной артерии. В таких случаях ушивают дефект или применяют пластику синтетическими «заплатами», препятствующими попаданию крови из левого предсердия в правое.
Специфических профилактических мер для предупреждения аневризмы не существует, а при ее наличии важно соблюдать щадящий режим, избегать физического и эмоционального перенапряжения. Раз в год детей с диагностированной аневризмой положено показывать кардиологу для оценки общего состояния ребенка и изменений перегородки между предсердиями. В абсолютном большинстве случаев аномалия протекает с хорошим прогнозом, никак не сказывается на развитии ребенка и не влияет на общую продолжительность жизни и ее качество.
Аневризмой межпредсердной перегородки (МПП) – называют мешкообразное выпячивание перегородки между правым и левым предсердием. Обычно она возникает в том месте, где перегородка наиболее истончена, ввиду одной особенности.
Дело в том, что во время внутриутробного развития в межпредсердной перегородке имеется отверстие (овальное окно) которое должно закрыться после рождения. В большинстве случаев так и происходит, но у некоторых людей после закрытия в этом месте образуется «тонкое место», которое под давлением крови начинает растягиваться и образуется выпячивание — аневризма.
Об аневризме МПП врачам известно давно, но до сих пор не было проведено достаточно крупных исследований, которые позволили бы всем специалистам прийти к однозначному мнению по ряду важнейших вопросов, в том числе и тех, которые нередко задают пациенты с этой аномалией или их родственники.
В каком случае говорят об аневризме
Считается, что достоверно об аневризме можно говорить в тех случаях, когда по данным УЗИ сердца выпячивание превышает 10 мм. Но эта норма условная, так выпячивание и 9 мм, и 7 мм, и даже 5 мм тоже можно назвать аневризмой.
Есть ли какие-то особенные жалобы у пациентов с данной патологией?
Специфических жалоб, по которым можно было бы заподозрить аневризму МПП, нет.
Как диагностируется аневризма МПП?
Основной метод диагностики – это обычное УЗИ сердца с доплерографией. При необходимости могут понадобиться уточняющие обследования: чреспищеводное УЗИ, томография или катетеризация сердца. Но дообследование обычно проводят в тех случаях, когда кроме аневризмы имеются подозрения на дефект в аневризме и рядом с ней, или при наличии другой, сопутствующей, аномалии сердца и крупных сосудов.
Мешает ли аневризма МПП работе сердца?
В этом вопросе мнения сходятся: в подавляющем большинстве случаев сама по себе аневризма МПП не нарушает работу сердца, то есть не снижает его насосную функцию.
Все пациенты боятся разрыва аневризмы и понимают под этим чуть ли не разрыв сердца, но это не так. Давление в предсердиях не настолько высокое чтобы вызвать разрыв аневризмы. Но даже если это случится, то никаких молниеносных последствий это не повлечет – просто сформируется дефект, с которым люди могут жить десятилетиями без каких-либо серьезных последствий. Так что эти страхи можно отложить, но, к сожалению, есть другая проблема – риск нарушения мозгового кровообращения или инсульта.
Существует ряд статистических данных, которые говорят о том, что у пациентов с наличием аневризмы имеется потенциальный риск образования в этой аневризме тромбов, которые, оторвавшись, потенциально могут вызвать инсульт. Оторвавшиеся тромбы называются эмболы.
Это утверждение базируется на статистических данных о том, что аневризма МПП достаточно часто встречается у пациентов, перенесших эмболический инсульт («оторвавшийся тромб»). Тем не менее, возможно, аневризма сама по себе и не причем. Возможно, виной всего этого является дефект МПП или другие сопутствующие аномалии, который нередко сосуществуют с аневризмой. Этот вопрос пока открыт, слишком мало пациентов находилось под наблюдением, чтобы ответить однозначно. Однако, можно сказать, что аневризмы МПП размерами менее 1 см не повышают риск инсульта столь значимо.
Для тех, кому интересно знать больше, привожу точные данные исследований.
Данные клиники Мейо (США). Инсульт или ТИА (Транзиторная Ишемическая Атака -временное и обратимое нарушение кровоснабжения головного мозга) наблюдались при аневризме МПП у 20 % больных. Но у 75 % больных из этой группы были выявлены другие сопутствующие аномалии развития сосудов и сердца.
От автора: то есть если отбросить еще эти 75%, то риск снижается до 5%. При этом совсем не факт, что среди этих 5% нет таких пациентов, у которых сопутствующие аномалии просто не были диагностированы или была другая причина для эмболии.
Данные из статьи Belkin RN, Kisslo J. Hurwitz BJ. Под наблюдением была группа из 36 пациентов имеющих аневризму МПП. У 28 % из них были зарегистрированы эпизоды нарушения мозгового кровообращения. При этом у 90 % при обследовании был выявлен еще и дефект в перегородке с патологическим сбросом крови (от авт. из правого предсердия в левое), который мог стать причиной так называемой парадоксальной эмболии.
От автора: парадоксальной эмболией называют случаи, когда, к примеру, тромб (эмбол) из вен нижних конечностей отрывается и попадает в одну из артерий головного мозга. Этого не может произойти у пациентов, не имеющих дефектов в сердце. Такие тромбы обычно попадают в артерии легких и не проходят в левые отделы сердца, то есть не могут попасть в аорту, а оттуда в артерии головы.
Кроме того выходит, что и в этом исследовании, если выбрать только пациентов просто с одной аневризмой МПП, риск снижется до 2,8%. Это не говоря о том, что данное исследование проводилось в далеком 1987 году.
Сводные данные (ряд европейских клиник). Из 78 больных с аневризмой МПП у 40 % ранее отмечались эпизоды эмболии, но только около 10 % из них аневризма была единственным возможным источником тромбов.
От автора: то есть и здесь риск нарушения кровообращения головного мозга наблюдался лишь у 4%.
Опять же повторяюсь, что связь инсультов с аневризмой — это только предположение, так как есть еще ряд причин эмболии, которые могли отсутствовать на момент обследования или просто пропущены. То есть приведенные в исследованиях проценты могут оказаться на порядок ниже. И в итоге они могут стать вполне сопоставимы со средним суммарным риском возникновения инсульта и ТИА в популяции – 0,3%.
Однако, есть мнение экспертов о том, что повышение рисков эмболий значительно повышается, если аневризма превышает размер 10 мм – это факт.
Лечения аневризмы размером до 10 мм, как правило, не требуется.
При больших размерах или при перенесенных ранее эмболиях, очевидно, требуется назначение средств для «разжижения крови». Но если для пациентов с уже случившимся инсультом или транзиторной ишемической атакой имеются рекомендации, проверенные на сотнях тысячах пациентов, то для бессимптомной аневризмы более 1 см – таких схем нет и, вероятно, не будет еще долго.
Можно предположить, что для этой группы пациентов будет выгодно использовать в качестве профилактики обычный аспирин или другой антиагрегант. Но такие рекомендации мне не встречались, так что это остается на усмотрение лечащего врача, тем более, если речь идет о детях (которым аспирин вообще противопоказан).
Что касается хирургического лечения, то оно будет показано только в тех случаях, если имеется большая аневризма, нарушающая работу сердца, или одновременно с аневризмой формируется значимый дефект в межпредсердной перегородке.
- Лечение дефекта межпредсердной перегородки
- Дефект межпредсердной перегородки
- Что происходит при дефекте межпредсердной перегородки
- Симптомы и диагностика дефекта межпредсердной перегородки
- Можно ли заниматься спортом с аневризмой межпредсердной перегородки?
- Аневризматическое выпячивание межпредсердной перегородки
- Опасен ли для жизни дефект межпредсердной перегородки?
Аритмия — это общий термин обозначающий нарушение ритмичности …
Еще десять лет назад диагноз гипертоническая болезнь с указанием …
Пациентам и врачам трудно сегодня представить кардиологию без проведения …
источник
Среди всех заболеваний сердечно-сосудистой системы врожденные пороки сердца составляют около 25%. Наиболее распространенным является дефект межжелудочковой перегородки. Что же представляет собой данная патология?
ДМЖП – самые частые врожденные пороки сердца
Межжелудочковая перегородка участвует в сокращении и расслаблении сердца. Ее формирование происходит на 4-5 неделе развития плода, но под действием определенных факторов может полностью не затянуться. При рождении ставят диагноз ДМЖП – дефект межжелудочковой перегородки. Это врожденный порок сердца, который может встречаться отдельно или в сочетании с другими патологиями сердца.
Для этого дефекта характерно незакрытое отверстие между желудочками. Дефект может наблюдаться в перимембранозной, мышечной и надгребневой части. Чаще всего отверстие располагается в перимембранозном отделе, т.е. в верхней части межжелудочковой перегородки под аортальным клапаном. Из перимембранозных выделяют 2 разновидности дефекта: субаортальные и субтрикуспидальные.
Дефект может быть разного размера и обычно колеблется от 1 мм до 3 см.
Появление дефекта может быть обусловлено наследственной предрасположенностью, однако такие случаи очень редки. В большинстве случаев патология развивается при закладке органов, когда определенные негативные факторы оказывают тератогенное воздействие на плод.
Основные причины развития ДМЖП у ребенка при рождении:
- Поздняя беременность.
- Ранний токсикоз.
- Употребление запрещенных лекарств.
- Употребление алкогольных напитков.
- Диабет.
- Эндокринные заболевания.
- Перенесенные инфекции.
Воздействие указанных негативных факторов в первом триместре на плод увеличивает риск развития врожденного ДМЖП. Приобретенный дефект наблюдается очень редко на фоне перенесенного инфаркта миокарда.
Симптомы зависят от размера дефекта
Первые признаки дефекта могут появляться после рождения или спустя некоторое время. Это зависит не только от размера самого дефекта, но и направления выброса крови.
Если дефект малого размера, то он никак не влияет на развитие малыша. При рождении можно услышать грубый шум во время сердечного сокращения в четвертом или пятом межреберье. Это единственный симптом, который не оказывает влияния на самочувствие ребенка.
При дефектах большого размера в мембранозной части возникает одышка, мраморный рисунок на коже, синюшность кожи. Также появляется систолическая вибрация, хрипы внизу легких, печень увеличивается в размерах. Циркуляция крови по большому кругу кровообращения снижается, на фоне этого ребенок может отставать в развитии.
Симптоматика ДМЖП увеличивается с возрастом:
- Дети 3-4 лет могут жаловаться на тахикардию, боль в груди в области сердца.
- У взрослых на фоне приобретенного ДМЖП появляются признаки сердечной недостаточности: одышка, аритмия, кашель, боль в сердце.
У детей дефекты малых размеров могут закрыться с возрастом. Одним из осложнений ДМЖП является инфекционный эндокардит, т.е. поражение внутренней оболочки и клапанов сердца. Эта патология развивается при травмировании эндокарда.
ДМЖП большого размера представляет большую опасность, если вовремя не начать лечение.
Клинические проявления могут уменьшиться на фоне поражения легочных сосудов. В результате начнет прогрессировать легочная гипертензия, при которой происходит утолщение стенок артерий и артериол. К школьному возрасту легочная гипертензия сопровождается склерозом сосудов легких.
Если не провести своевременно операцию могут наблюдаться такие тяжелые последствия, как:
- Аортальная регургитация.
- Тромбоэмболия.
- Инфундибулярный стеноз.
Эти осложнения могут привести к инвалидности, а в более тяжелых случаях к необратимым последствиям.
УЗИ – эффективная и безопасная диагностика патологий сердца
Обнаружить заболевания сердечно-сосудистой системы можно еще до рождения малыша при ультразвуковом обследовании. Крупные дефекты можно обнаружить во втором и третьем триместре.
После рождения малыша осматривает неонатолог и выслушивает сердце. При шумах в сердце новорожденного отправляют на дальнейшее обследование.
Для уточнения диагноза проводятся следующие диагностические мероприятия:
- УЗИ с допплером. Один из информативных методов исследования сердечной патологии. Благодаря отраженной ультразвуковой волне, можно определить не только размер отверстия, но и его месторасположение. При этом красный цвет отражает поток крови, движущийся к датчику, а синий цвет указывает на противоположное движение крови. На первой стадии давление в желудочках составляет около 30 мм рт. ст., на второй не превышает 70 рт. ст., а на третьей существенно повышается — более 70 рт. ст.
- Рентген грудной клетки. Исследование помогает выявить увеличение границ сердца и легочной артерии, жидкость в легких. При первой стадии ДМЖП сердце увеличено, сосуды на снимке размытые. Далее идет переходная стадия, на которой орган имеет нормальные размеры, а сосуды четко прослеживаются. Третья стадия характеризуется склеротическими изменениями в органе: увеличение легочной артерии и сердца с правой стороны, горизонтальное расположение ребер и опущение диафрагмы.
- Электрокардиография. Данный метод регистрирует энергетические потенциалы во время работы сердца. Они выводятся на бумагу в виде кривой линии. Состояние сердца определяют по высоте зубцов и их форме.
- Катетеризация сердца. Этот способ диагностики позволяет измерить давление, а также определить уровень насыщения кислородом.
- Ангиокардиография. Процедура заключается в введении катетера в оба отдела сердца. Во время исследования можно оценить кровяное давление, получить изображение правого и левого желудочка, взять кровь на исследование.
- При необходимости проводится магнитно-резонансная томография. После комплексного обследования и постановки диагноза назначается лечение.
Медикаментозная терапия позволяет уменьшить проявление симптомов дефекта
Дефекты небольшого размера во многих случаях закрываются самостоятельно с возрастом обычно к 1-3 годам. Сердце растет и увеличивается в размерах, а сообщение между желудочками маленькое, поэтому крупные мышечные волокна замещают зону отверстия.
Если дефект не закрывается, при этом не выявляются нарушения циркуляции крови, то проводится динамическое наблюдение и периодическое выполнение ЭхоКГ.
- При этом проводится медикаментозное лечение для нормализации оттока крови и уменьшения отека. Детям назначают мочегонные препараты (Фуросемид). Дозировка составляет на 1 кг веса ребенка 2-5 мг. Принимают 1-2 раза в день.
- Для улучшения работы сердечной мышцы и обмена веществ в организме используют кардиометаболические средства: Кардонат, Фосфаден и др. Из сердечных гликозидов назначают Дигоксин, Строфантин.
- Если наблюдается отек легких и спазм бронхов, то назначают внутривенное введение раствора Эуфиллина.
Обычно врачи оттягивают время и дают шанс самостоятельно закрыться отверстию.
При большом дефекте показано хирургическое вмешательство, в ходе которого выполняется закрытие отверстия
Способ лечения врач выбирает в каждом случае индивидуально, исходя из степени легочной гипертензии. Существует два способа проведения хирургической операции:
- Эндоваскулярное лечение.
- Открытая реконструктивная операция.
Первый вариант проводится в условиях рентгеноперационной. Закрытие проводится с помощью окклюдера или спиралей. Окклюдер обычно применяется при мышечных дефектах, а спирали при перимембранозных. Устройство расположено в тоненькой трубочке. Оно небольшого размера и находится в сложенном состоянии. В ходе операции не будет разреза в грудной клетки и можно обойтись без аппарата искусственного кровообращения. Прокол выполняется на бедре и окклюдер вводится с помощью катетера по ходу сосудов в полость сердца.
Вся манипуляция выполняется все время под контролем соответствующего оборудования. Устанавливается устройство так, что один диск будет находиться в левом желудочке, а другой – в правом. В результате отверстие полностью закрывается заплаткой. При правильном установлении устройства катетер извлекается. При смещении окклюдера процесс установки повторяется. Продолжительность операции составляет около 2 часов. Через полгода устройство покрывается собственными клетками сердца.
Полезное видео — Дефект межпредсердной перегородки у ребенка:



