Железодефицитная анемия – клинико-гематологический синдром, обусловленный недостатком железа в организме человека, что влечет нарушение нормального синтеза гемоглобина и гипоксию тканей.
Патология широко распространена. По статистическим данным, у 8-10% женщин детородного возраста диагностируется железодефицитная анемия, а у 30% женщин – латентный дефицит железа. В раннем детском возрасте признаки железодефицитной анемии выявляются у каждого второго ребенка. В структуре всех анемий на долю железодефицитной приходится 90%.
В основе развития железодефицитной анемии лежит отрицательный баланс обмена железа. К этому могут приводить разные факторы, но чаще всего причиной дефицита железа становится хроническая кровопотеря:
- кровотечения из геморроидальных узлов или анальных трещин;
- дисфункциональные маточные кровотечения;
- обильные менструации;
- желудочно-кишечные кровотечения (из эрозий и язв слизистой оболочки желудка или кишечника).
Другие причины кровопотери:
- гельминтозы;
- гемосидероз легких;
- геморрагические диатезы (болезнь Виллебранда, гемофилия);
- гемоглобинурия;
- обширные травмы и операции;
- частая сдача крови (донорство).
Нередко железодефицитная анемия развивается и у пациентов с хронической почечной недостаточностью, находящихся на программном гемодиализе.
При железодефицитных состояниях происходит снижение активности IgA; в результате у пациентов зачастую возникают кишечные и респираторные инфекции.
Недостаток железа в организме также может сформироваться в результате недостаточного поступления его из пищи по следующим причинам:
- низкий уровень жизни;
- вегетарианство;
- соблюдение диеты, ограничивающей употребление мясных продуктов;
- анорексия;
- искусственное вскармливание детей грудного возраста, особенно при позднем введении прикорма.
Ряд заболеваний и патологических состояний органов пищеварительной системы может приводить к нарушению всасывания железа и развитию железодефицитной анемии:
- гастерэктомия;
- состояние после резекции тонкой кишки;
- синдром мальабсорбции;
- хронический энтерит;
- гипоацидный гастрит;
- кишечные инфекции.
Железодефицитная анемия развивается и у пациентов, страдающих хроническими гепатитами или циррозом печени. В данном случае нарушается транспорт железа из депо.
Железодефицитная анемия может также появиться на фоне повышенной потребности в железе (в период полового созревания, беременности либо лактации) или при значительных потерях этого элемента (при онкологических, инфекционных заболеваниях).
В зависимости от причины железодефицитные анемии делятся следующим образом:
- алиментарные;
- постгеморрагические;
- связанные с нарушением транспорта железа, недостаточностью его резорбции или повышенным расходом;
- обусловленные врожденным (исходным) дефицитом железа.
По степени выраженности лабораторных и клинических признаков железодефицитные анемии бывают:
- легкими (гемоглобин выше 90 г/л);
- средней тяжести (гемоглобин от 70 до 90 г/л);
- тяжелыми (гемоглобин менее 70 г/л).
Железодефицитная анемия легкой степени в большинстве случаев протекает без-каких либо клинических проявлений или с минимальной их выраженностью. Тяжелая форма сопровождается развитием гематологического, сидеропенического и циркуляторно-гипоксического синдромов.
В течении железодефицитной анемии выделяют несколько стадий:
- Предлатентный железодефицит – истощается депонированное железо, гемоглобиновые и транспортные запасы сохранены.
- Латентный железодефицит – происходит снижение запасов содержащегося в плазме крови транспортного железа.
- Собственно железодефицитная анемия – истощение всех метаболических запасов железа (эритроцитарного, транспортного и депонированного).
В клинической картине железодефицитной анемии выделяют синдромы:
- циркуляторно-гипоксический;
- сидеропенический;
- астеновегетативный.
Возникающие на фоне железодефицитной анемии циркуляторно-гипоксические нарушения ухудшают течение сопутствующих заболеваний сердечно-сосудистой и дыхательных систем.
Развитие циркуляторно-гипоксического синдрома обусловлено нарушением синтеза гемоглобина, в результате чего страдает транспорт кислорода и развивается тканевая гипоксия. Клинически это проявляется:
- общей слабостью;
- сонливостью;
- головокружениями;
- шумом в ушах;
- преходящими обмороками;
- учащенным сердцебиением;
- повышенной чувствительностью к низкой температуре;
- одышкой, возникающей при физических нагрузках, а при тяжелой анемии – и в состоянии покоя.
Механизм развития сидеропенического синдрома связан с дефицитом железосодержащих тканевых ферментов (цитохромов, пероксидазы, каталазы). Недостаток названных ферментов становится причиной наблюдаемых на фоне железодефицитной анемии трофических расстройств со стороны слизистых оболочек и кожных покровов. Признаки сидеропенического синдрома:
- сухость кожи;
- деформация, повышенная ломкость и поперечная исчерченность ногтей;
- выпадение волос;
- атрофический гастрит;
- дисфагия;
- ангулярный стоматит;
- глоссит;
- искажения вкуса (желание употреблять в пищу несъедобные предметы, например глину или зубной порошок);
- дизурические расстройства;
- диспепсия;
- мышечная слабость.
Астеновегетативный синдром характеризуется эмоциональной лабильностью, повышенной раздражительностью, ухудшением памяти, снижением работоспособности.
Клиническая картина железодефицитной анемии у детей неспецифична, преобладает один из следующих синдромов:
- Астеновегетативный. Связан с кислородным голоданием тканей нервной системы. Проявляется снижением мышечного тонуса и задержкой психомоторного развития ребенка. При тяжелой степени железодефицитной анемии и отсутствии необходимой терапии возможна интеллектуальная недостаточность. К другим проявлениям астеновегетативного синдрома относят энурез, обморочные состояния, головокружение, раздражительность и плаксивость.
- Эпителиальный. Характеризуется изменениями со стороны кожи и ее придатков. Кожные покровы становятся сухими, в области коленей и локтей развивается гиперкератоз, волосы теряют блеск и активно выпадают. Часто развиваются хейлит, глоссит, ангулярный стоматит.
- Диспепсический. Снижается аппетит вплоть до полного отказа от еды, наблюдаются неустойчивость стула (поносы, чередующиеся с запорами), вздутие живота, дисфагия.
- Сердечно-сосудистый. Развивается на фоне тяжелой железодефицитной анемии и проявляется одышкой, снижением артериального давления, тахикардией, шумами в сердце и дистрофическими изменениями в миокарде.
- Синдром иммунодефицита. Характеризуется немотивированным повышением температуры до субфебрильных значений. Дети подвержены респираторным кишечным инфекциям с тяжелым и (или) затяжным течением.
- Гепатолиенальный. Наблюдается на фоне выраженной железодефицитной анемии, особенно сочетающейся с другими видами анемий или рахитом. Проявляется увеличением размеров печени и селезенки.
В раннем детском возрасте признаки железодефицитной анемии выявляются у каждого второго ребенка.
Диагностика состояния, а также определение степени его тяжести осуществляются по результатам лабораторных исследований. Для железодефицитной анемии характерны следующие изменения:
- снижение содержания гемоглобина в крови (норма для женщин – 120–140 г/л, для мужчин – 130–150 г/л);
- пойкилоцитоз (изменение формы эритроцитов);
- микроцитоз (наличие в крови аномально маленьких по своим размерам эритроцитов);
- гипохромия (цветовой показатель – менее 0,8);
- снижение концентрации сывороточного железа (норма для женщин – 8,95–30,43 мкмоль/л, для мужчин – 11,64–30,43 мкмоль/л);
- уменьшение концентрации ферритина (норма для женщин – 22–180 мкг/л, для мужчин – 30–310 мкг/л);
- уменьшение насыщения трансферрина железом (норма – 30%).
Для эффективного лечения железодефицитной анемии важно установить причину, ее вызвавшую. С целью обнаружения источника хронической кровопотери показано проведение:
- ФЭГДС;
- рентгенографии желудка с контрастированием;
- колоноскопии;
- ирригоскопии;
- ультразвукового исследования органов малого таза;
- исследования кала на скрытую кровь.
По статистическим данным, у 8-10% женщин детородного возраста диагностируется железодефицитная анемия, а у 30% женщин – латентный дефицит железа.
В сложных диагностических случаях выполняют пункцию красного костного мозга с последующим гистологическим и цитологическим исследованием полученного пунктата. Значительное снижение в нем сидеробластов свидетельствует о наличии железодефицитной анемии.
Дифференциальная диагностика проводится с другими видами гипохромных анемий (талассемией, сидеробластной анемией).
Принципы терапии железодефицитной анемии:
- устранение источника хронической кровопотери;
- коррекция рациона;
- восполнение недостатка железа.
Важную роль играет диетотерапия. В рацион включают язык, печень, мясо кролика, баранину, говядину, телятину – продукты, богатые гемовым железом. Для улучшения всасывания железа из желудочно-кишечного тракта необходимы аскорбиновая, янтарная и лимонная кислоты, которые в большом количестве содержатся в свежих фруктах и ягодах. Исключают шоколад, молоко, соевый протеин, чай, кофе, поскольку они ингибируют всасывание железа.
Но только лишь диетой восполнить уже образовавшийся дефицит железа невозможно. Пациенты с железодефицитной анемией проходят заместительную терапию ферропрепаратами длительным курсом (не менее 2-2,5 месяцев).
При тяжелой форме железодефицитной анемии и выраженном циркуляторно-гипоксическом синдроме возникают показания к проведению гемотрансфузии.
Возникающие на фоне железодефицитной анемии циркуляторно-гипоксические нарушения ухудшают течение сопутствующих заболеваний сердечно-сосудистой и дыхательных систем.
При железодефицитных состояниях происходит снижение активности IgA; в результате у пациентов зачастую возникают кишечные и респираторные инфекции.
На фоне длительного течения тяжелой формы железодефицитной анемии у больных может развиться миокардиодистрофия.
Прогноз благоприятный при условии своевременной коррекции дефицита железа и устранения причины развития анемии.
Профилактика железодефицитной анемии включает:
- полноценное рациональное питание;
- ежегодный контроль содержания гемоглобина в крови;
- своевременное устранение источников хронической кровопотери;
- профилактический прием препаратов железа лицами из группы риска.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник

Хотя самих эритроцитов в крови при железодефицитной анемии может быть и достаточно, но, циркулируя по кровеносному руслу «порожняком», они не приносят тканям главного компонента для осуществления дыхания, отчего те начинают испытывать голодание (гипоксия).
Железодефицитная анемия (ЖДА) наиболее часто встречающаяся форма из всех ныне известных анемий, что обусловлено большим количеством причин и обстоятельств, способных привести к недостатку железа, который повлечет различные небезопасные для организма нарушения.
Железо (феррум, Fe) является очень важным элементом для обеспечения нормальной жизнедеятельности человеческого организма.
У мужчин (среднего роста и веса) его содержится приблизительно 4 – 4,5 грамма:
- 2,5 – 3,0 г находится в геме Hb;
- в тканях и паренхиматозных органах откладывается про запас от 1,0 до 1,5 г (ок. 30%), это резерв – ферритин;
- миоглобин и дыхательные ферменты забирают на себя 0,3 – 0,5 г;
- некоторая доля присутствует в транспортирующих феррум белках (трансферрин).
Ежедневные потери у лиц мужского пола, безусловно, тоже имеют место: каждый день через кишечник уходит около 1,0- 1,2 г железа.
У женщин картина несколько иная (и не только из-за роста и веса): содержание железа у них находится в пределах 2,6 – 3,2 г, депонируется только 0,3 г, а потери не только ежедневные через кишечник. Теряя во время месячных 2 мл крови, женский организм расстается с 1 г этого важного элемента, поэтому понятно, почему такое состояние, как железодефицитная анемия, чаще случается у лиц женского пола.
У детей показатели гемоглобина и содержащегося в нем железа меняются с возрастом, однако, в целом, до года жизни они заметно ниже, а у детей и подростков до 14 лет приближаются к женской норме.
Самой частой формой анемии является ЖДА в силу того, что наш организм вообще не способен синтезировать этот химический элемент и, кроме как из продуктов животного происхождения, нам взять его больше негде. Всасывается оно в 12-перстной кишке и немного по ходу тонкого кишечника. С толстой кишкой феррум ни в какое взаимодействие не вступает и на нее не реагирует, поэтому, оказавшись там, проходит транзитом и выводится из организма. Кстати, можно не волноваться, что употребляя много железа с пищей, мы можем его «переесть» – у человека есть специальные механизмы, которые своевременно остановят усвоение лишнего железа.
метаболизм железа в организме (схема: myshared, Ефремова С.А.)
Чтобы читателю было понятна важная роль железа и гемоглобина, попытаемся, употребляя часто слова «причина», «недостаток» и «нарушения», описать взаимосвязь различных процессов, которая составляет сущность ЖДА:
-
За главную причину развития железодефицитных состояний, понятное дело, принят дефицит железа;
- Недостаток данного химического элемента приводит к тому, что его не хватает для завершения заключительной стадии синтеза гема, отбирающего железо из резервного гемопротеина – ферритина, у которого Fe тоже должно быть достаточно, чтобы иметь возможность отдавать. Если железосвязывающий белок ферритин содержит железа менее 25 %, значит, элемент к нему по каким-то причинам не добрался;
- Недостаток синтеза гемов влечет нарушение продукции гемоглобина (не хватает гемов, чтобы образовать молекулу гемоглобина, которая состоит из 4 гемов и белка глобина);
- Нарушение синтеза Hb оборачивается тем, что часть красных клеток крови выходит из костного мозга без него (гипохромный тип анемии), а, стало быть, не способна в полной мере выполнять свои задачи (доставлять тканям кислород, которому не с чем связываться);
- В результате недостатка гемопротеина Hb в крови наступает гипоксия тканей и развивается циркуляторно-гипоксический синдром. Кроме этого, недостаток Fe в организме нарушает синтез тканевых ферментов, что не лучшим образом влияет на метаболические процессы в тканях (трофические нарушения кожных покровов, атрофия слизистой ЖКТ) – появляются симптомы железодефицитной анемии.
эритроцит и молекулы гемоглобина
Таким образом, причиной этих нарушений является дефицит железа и недостаток его в резерве (ферритин), что затрудняет синтез гема и, соответственно, продукцию гемоглобина. Если образованного в костном мозге гемоглобина будет не хватать, чтобы заполнить молодые эритроциты, то кровяным тельцам ничего не останется, как покинуть «место рождения» без него. Однако, циркулируя в крови в таком неполноценном состоянии, красные клетки крови не смогут обеспечить ткани кислородом, и те будут испытывать голодание (гипоксия). А все начиналось с дефицита железа…
Основными предпосылками развития железодефицитных анемий являются заболевания, в результате которых железо не доходит до уровня, способного обеспечить нормальный синтез гема и гемоглобина, или в силу каких – либо обстоятельств этот химический элемент удаляется вместе с эритроцитами и уже образованным гемоглобином, что происходит при кровотечениях.
Между тем, к ЖДА не следует относить острую постгеморрагическую анемию, возникающую при массивной кровопотере (тяжелые ранения, роды, криминальные аборты и другие состояния, причиной которых, главным образом, стало повреждение крупных сосудов). При благоприятном стечении обстоятельств, ОЦК (объем циркулирующей крови) восстановится, эритроциты и гемоглобин поднимутся и все станет на свои места.
Причиной железодефицитной анемии могут быть следующие патологические состояния:
Хроническая кровопотеря, для которой характерен перманентный уход эритроцитов вместе с гемоглобином и содержащимся в этом хромопротеине двухвалентным железом, небольшая скорость кровотечения и небольшие количества потери: маточные (длительные месячные по причине дисфункции яичников, фибромиомы матки, эндометриоза), желудочно-кишечные, легочные, носовые, десневые кровотечения;
Очевидно, что железодефицитная анемия в наибольшей степени является «женской» болезнью, поскольку нередко развивается по причине маточных кровотечений или частых родов, а также «подростковой» проблемой, которую создает интенсивный рост и бурное половое развитие (у девочек в пубертатном периоде). Отдельную группу составляют малыши, железодефицитное состояние которых было замечено еще до года жизни.
При формировании железодефицитных состояний большое значение имеет скорость развития процесса, стадия течения болезни и степень компенсации, ведь ЖДА имеет разные причины и может исходить из другого заболевания (например, повторные кровотечения при язве желудка или 12-перстной кишки, гинекологической патологии либо хронических инфекциях). Стадии течения патологического процесса:
- Скрытый (латентный) дефицит в один миг не переходит в ЖДА. Но в анализе крови уже можно обнаружить недостаток элемента, если исследовать сывороточное железо, хотя гемоглобин при этом еще будет находиться в пределах нормальных значений.
- Для тканевого сидеропенического синдрома характерны клинические проявления: желудочно-кишечные расстройства, трофические изменения кожных покровов и дериватов (волосы, ногти, сальные и потовые железы);
- При истощении собственных запасов элемента ЖДА можно определить по уровню гемоглобина – он начинает падать.
В зависимости от глубины дефицита железа различают 3 степени тяжести ЖДА:
- Легкая – значения гемоглобина находятся в пределах 110 – 90 г/л;
- Средняя – содержание Hb колеблется от 90 до 70 г/л;
- Тяжелая – уровень гемоглобина падает ниже 70 г/л.
Человек начинает плохо чувствовать себя уже на стадии латентного дефицита, но симптомы станут хорошо заметны только при сидеропеническом синдроме. До появления клинической картины железодефицитной анемии в полном объеме пройдет еще лет 8 – 10 и только тогда человек, мало интересующийся своим здоровьем, узнает, что у него малокровие, то есть, когда заметно снизится гемоглобин.
Клиническая картина на первом этапе обычно себя не проявляет, латентный (скрытый) период болезни дает незначительные изменения (в основном, за счет кислородного голодания тканей), которые четких симптомов еще не обозначили. Циркуляторно-гипоксический синдром: слабость, тахикардия при физическом напряжении, иногда звон в ушах, кардиалгии – многие люди предъявляют подобные жалобы. Но мало кому придет в голову сдавать биохимический анализ крови, где в числе других показателей будет значиться сывороточное железо. И все же на этой стадии можно заподозрить развитие ЖДА, если появляются проблемы с желудком:
- Пропадает желание употреблять пищу, человек делает это скорее по привычке;
- Вкус и аппетит становятся извращенными: хочется вместо нормальной еды попробовать зубной порошок, глину, мел, муку;
- Появляются трудности с проглатыванием пищи и какие-то неопределенные и непонятные ощущения дискомфорта в эпигастрии.
- Температура тела может повышаться до субфебрильных значений.
Ввиду того, что в начальной стадии болезни симптомы могут отсутствовать или проявляться слабо, в большинстве случаев люди не обращают на них внимания до развития сидеропенического синдрома. Разве что на каком-нибудь профосмотре обнаружится снижение гемоглобина и врач начнет выяснять анамнез?
Признаки сидеропенического синдрома уже дают основания предположить железодефицитное состояние, поскольку клиническая картина начинает приобретать характерную для ЖДА окраску. Первой страдает кожа и ее дериваты, чуть позже по причине постоянной гипоксии в патологический процесс вовлекаются внутренние органы:
- Кожа сухая, шелушиться на руках и ногах;
- Слоящиеся ногти – плоские и тусклые;
- Заеды в уголках рта, трещины на губах;
- Слюнотечение по ночам;
- Волосы секутся, плохо растут, теряют естественный блеск;
- Болит язык, на нем появляются морщины;
- Малейшие царапины заживают с трудом;
- Низкая сопротивляемость организма инфекционным и другим неблагоприятным факторам;
- Слабость в мышцах;
- Слабость физиологических сфинктеров (недержание мочи при смехе, кашле, натуживании);
- Гнездная атрофия по ходу пищевода и желудка (эзофагоскопия, фиброгастродуоденоскопия – ФГДС);
- Императивные (внезапное желание, которое трудно сдерживать) позывы к мочеиспусканию;
- Плохое настроение;
- Непереносимость душных помещений;
- Сонливость, вялость, отечность лица.
Такое течение может продолжаться до 10 лет, лечение железодефицитной анемии от случая к случаю может несколько поднимать гемоглобин, от чего пациент на время успокаивается. Между тем, дефицит продолжает углубляться, если не воздействовать на первопричину и дает более выраженную клинику: все вышеперечисленные признаки + сильная одышка, мышечная слабость, постоянная тахикардия, снижение трудоспособности.
ЖДА у детей до 2-3 лет жизни встречается чаще других дефицитных состояний в 4 – 5 раз. Как правило, она обусловлена алиментарным дефицитом, где неправильное вскармливание, несбалансированное питание для малыша приводит не только к недостатку данного химического элемента, но и к снижению компонентов белково-витаминного комплекса.
У детей железодефицитная анемия нередко имеет скрытое (латентное) течение, сокращая количество случаев к третьему году жизни в 2-3 раза.
Наиболее подвержены развитию дефицита железа недоношенные дети, младенцы из двойни или тройни, малыши, имеющие больший вес и рост при рождении, и быстро набирающие вес в первые месяцы жизни. Искусственное вскармливание, частые простудные заболевания, склонность к поносам – тоже относятся к факторам, способствующим снижению данного элемента в организме.
Как будет протекать ЖДА у детей – зависит от степени анемии и компенсаторных возможностей детского организма. Тяжесть состояния определяется, в основном, не уровнем Hb – в большей мере она зависит от скорости падения гемоглобина. Без лечения железодефицитная анемия при хорошей адаптации может длиться годами, не проявляясь значительными нарушениями.
Опорными признаками при диагностике железодефицитных состояний у детей можно считать: бледность слизистых оболочек, восковой цвет ушных раковин, дистрофические изменения ложных покровов и дериватов кожи, безразличие к еде. Такие симптомы, как снижение массы тела, отставание в росте, субфебрилитет, частые простудные заболевания, увеличение печени и селезенки, стоматиты, обмороки могут присутствовать при ЖДА тоже, но не являются для нее обязательными.
У женщин железодефицитная анемия наибольшую опасность несет во время беременности: главным образом – для плода. Если плохое самочувствие беременной женщины обусловлено кислородным голоданием тканей, то можно себе представить, какие страдания имеют органы и, в первую очередь, центральная нервная система ребенка (гипоксия плода). Кроме этого, при ЖДА у женщин, ждущих рождения малыша, существует высокая вероятность наступления преждевременных родов и большой риск развития инфекционных осложнений в послеродовом периоде.
Имея в виду жалобы пациента и сведения о снижении гемоглобина в анамнезе, ЖДА можно только предположить, поэтому:
- Первым этапом диагностического поиска будет доказательство того, что в организме действительно имеет место недостаток данного химического элемента, который является причиной анемии;
- Следующий этап диагностики – поиск заболеваний, которые стали предпосылками развития железодефицитного состояния (причины дефицита).
Первый этап диагностики, как правило, основан на проведении различных дополнительных (кроме уровня гемоглобина) лабораторных анализов, доказывающих, что железа в организме не хватает:
- Общий анализ крови (ОАК): низкий уровень Hb – анемия, увеличение числа красных клеток крови, имеющих неестественно малый размер, при нормальном количестве эритроцитов – микроцитоз, снижение цветового показателя – гипохромия, содержание ретикулоцитов, скорее всего, будет повышенным, хотя может и не уходить от нормальных значений;
- Сывороточное железо, норма которого у мужчин находится в пределах 13 – 30 мкмоль/л, у женщин от 11 до 30 мкмоль/л (при ЖДА эти показатели будут снижаться);
- Общая железосвязывающая способность (ОЖСС) или общий трансферрин (норма 27 – 40 мкмоль/л, при ЖДА – уровень возрастает);
- Насыщение трансферрина железом при дефиците элемента снижается ниже 25%;
- Сывороточный ферритин (резервный белок) при железодефицитных состояниях у мужчин становится ниже 30 нг/мл, у женщин – ниже 10 нг/мл, что свидетельствует об истощении запасов железа.
Если в организме пациента с помощью анализов обозначился дефицит железа, то следующим этапом станет поиск причин этого дефицита:
- Сбор анамнеза (возможно, человек является убежденным вегетарианцем или слишком долго и неразумно соблюдает диету для снижения веса);
- Можно предположить, что в организме имеет место кровотечение, о котором пациент не догадывается или знает, но не придает ему особого значения. С целью обнаружить проблему и закрепить за ней статус причины, больному предложат пройти массу всевозможных обследований: ФГДС, ректоромано- и колоноскопию, бронхоскопию, женщину обязательно отправят к гинекологу. Нет уверенности в том, что даже эти, кстати, довольно неприятные процедуры, прояснят ситуацию, но искать придется до тех пор, пока источник навалившихся огорчений не будет найден.
Эти этапы диагностики пациент должен пройти до назначения ферротерапии. Лечение железодефицитной анемии наугад не проводится.
Чтобы воздействие на болезнь было рациональным и эффективным, следует придерживаться основных принципов лечения железодефицитной анемии:
- Невозможно купировать железодефицитную анемию только питанием без применения препаратов железа (ограниченность всасывания Fe в желудке);
- Необходимо соблюдать последовательность лечения, состоящую из 2 этапов: 1-ый – купирование анемии, который занимает 1 – 1,5 месяца (повышение уровня гемоглобина начинается с 3-ей недели), и 2-ой, призванный восполнить депо Fe (он будет продолжаться 2 месяца);
- Нормализация уровня гемоглобина не означает окончание лечения – весь курс должен продлиться 3 – 4 месяца.
На первом этапе (5 – 8 день) лечения железодефицитной анемии узнать, что препарат и его дозы выбраны правильно, поможет так называемый ретикулоцитарный криз – значительное повышение (в 20 – 50 раз) количества молодых форм эритроцитов (ретикулоцитов – норма: ок. 1 %).
При назначении препаратов железа для приема per os (через рот), важно помнить, что из принятой дозы всасыванию будет подвергаться только 20 – 30 %, остальное количество выведется через кишечник, поэтому дозу нужно рассчитывать правильно.
Ферротерапию необходимо сочетать с диетой, богатой витаминами и белком. Питание больного должно включать нежирные сорта мяса (телятина, говядина, горячая баранина), рыбу, гречку, цитрусовые, яблоки. Аскорбиновую кислоту в дозе 0,3 – 0,5 г на прием, антиоксидантный комплекс, витамины А, В, Е врач обычно назначает отдельно в дополнение к ферротерапии.
Препараты железа отличаются от других лекарственных средств особыми правилами приема:
- Феррумсодержащие препараты короткого действия не употребляют непосредственно перед едой и во время ее. Лекарство принимают спустя 15 – 20 минут после приема пищи или в паузе между приемами, пролонгированные лекарственные средства (ферроградумет, фероград, тардиферрон-ретард, сорбифер-дурулес) можно принимать и перед едой, и на ночь (1 раз в сутки);
- Препараты железа не запиваются молоком и напитками на основе молока (кефир, ряженка, простокваша) – они содержат кальций, который будет тормозить всасывание железа;
- Таблетки (за исключением жевательных), драже и капсулы не разжевываются, проглатываются целиком и запиваются большим количеством воды, отваром шиповника или осветленным соком без мякоти.
Маленьким детям (до 3 лет) предпочтительно давать препараты железа в каплях, чуть постарше (3 – 6 лет) в сиропах, а дети старше 6 лет и подростки хорошо «ведутся» на жевательные таблетки.
В настоящее время вниманию врачей и пациентов представлен широкий выбор лекарств, повышающих содержание железа в организме. Они выпускаются в различных фармацевтических формах, поэтому их прием внутрь особых проблем не вызывает даже при лечении железодефицитной анемии у маленьких детей. К наиболее эффективным лекарствам для повышения концентрации железа относятся:
- Феррум Лек;
- Мальтофер;
-
Актиферрин;
- Ферроплекс;
- Гемофер;
- Ферроцерон; (окрашивает мочу в розовый цвет);
- Тардиферон;
- Ферроградумет;
- Хеферол;
- Фероград;
- Сорбифер-дурулес.
Перечень феррумсодержащих препаратов не является руководством к действию, назначать и рассчитывать дозу – дело лечащего врача. Лечебные дозы назначаются до нормализации уровня гемоглобина, затем пациента переводят на профилактические дозы.
Препараты для парентерального введения назначаются при нарушении всасывания железа в желудочно-кишечном тракте (резекция желудка, язвенная болезнь желудка и 12-перстной кишки в фазе обострения, резекция обширных участков тонкого кишечника).
При назначении лекарственных препаратов для внутривенного и внутримышечного введения в первую очередь нужно помнить об аллергических реакциях (чувство жара, сердцебиение, боль за грудиной, в пояснице и икроножных мышцах, металлический вкус во рту) и возможном развитии анафилактического шока.
Препараты для парентерального применения при лечении железодефицитной анемии назначаются только при наличии полной уверенности, что это именно ЖДА, а не другая форма анемии, при которой они могут быть противопоказаны.
Показания к трансфузии крови при ЖДА очень ограничены (Hb ниже 50 г/л, но предстоит оперативное вмешательство или роды, непереносимость пероральной и аллергия на парентеральную терапию). Переливается только трижды отмытая эритроцитарная масса!
В зоне особого внимания, безусловно, находятся маленькие дети и беременные женщины.
Самым главным мероприятием, предупреждающим ЖДА у детей до года, педиатры считают питание: грудное вскармливание, смеси, обогащенные железом (у «искусственников»), фруктовые и мясные прикормы.
продукты-источники железа для здорового человека
Что касается беременных, то они даже с нормальным уровнем гемоглобина в последние два месяца перед родами должны принимать препараты железа.
Лица женского пола фертильного возраста должны не забывать о профилактике ЖДА ранней весной и 4 недели посвящать ферротерапии.
При появлении признаков тканевого дефицита, не дожидаясь развития анемии, профилактические меры полезно будет принять и остальным людям (получать 40 мг железа в сутки в течение двух месяцев). Помимо беременных женщин и кормящих матерей, к такой профилактике прибегают доноры крови, девочки-подростки и лица обоих полов, активно занимающиеся спортом.
источник
Железодефицитная анемия – синдром, обусловленный недостаточностью железа и приводящий к нарушению гемоглобинопоэза и тканевой гипоксии. Клинические проявления представлены общей слабостью, сонливостью, пониженной умственной работоспособностью и физической выносливостью, шумом в ушах, головокружениями, обморочными состояниями, одышкой при нагрузке, сердцебиением, бледностью. Гипохромная анемия подтверждается лабораторными данными: исследованием клинического анализа крови, показателей сывороточного железа, ОЖСС и ферритина. Терапия включает лечебную диету, прием препаратов железа, в некоторых случаях – трансфузию эритроцитарной массы.
Железодефицитная (микроцитарная, гипохромная) анемия – анемия, обусловленная нехваткой железа, необходимого для нормального синтеза гемоглобина. Её распространенность в популяции зависит от половозрастных и климатогеографических факторов. По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий. Поскольку железодефицит может развиваться при самых различных патологических состояниях, данная проблема актуальна для многих клинических дисциплин: педиатрии, гинекологии, гастроэнтерологии и др.
Ежесуточно с потом, калом, мочой, слущенными клетками кожи теряется около 1 мг железа и примерно столько же (2-2,5 мг) поступает в организм с пищей. Дисбаланс между потребностями организма в железе и его поступлением извне или потерями способствует развитию железодефицитной анемии. Железодефицит может возникать как при физиологических условиях, так и в результате ряда патологических состояний и быть обусловлен как эндогенными механизмами, так и внешними воздействиями:
Чаще всего анемия вызывается хронической потерей крови: обильными менструациями, дисфункциональными маточными кровотечениями; желудочно-кишечными кровотечениями из эрозий слизистой желудка и кишечника, гастродуоденальных язв, геморроидальных узлов, анальных трещин и др. Скрытая, но регулярная кровопотеря отмечается при гельминтозах, гемосидерозе легких, экссудативном диатезе у детей и др.
Особую группу составляют лица с болезнями крови — геморрагическими диатезами (гемофилией, болезнью Виллебранда), гемоглобинурией. Возможно развитие постгеморрагической анемии, вызванной одномоментным, но массивным кровотечением при травмах и операциях. Гипохромная анемия может возникать вследствие ятрогенных причин — у доноров, часто сдающих кровь; пациентов с ХПН, находящихся на гемодиализе.
К факторам алиментарного порядка относятся анорексия, вегетарианство и следование диетам с ограничением мясных продуктов, плохое питание; у детей — искусственное вскармливание, позднее введение прикорма. Снижение абсорбции железа характерно для кишечных инфекций, гипоацидного гастрита, хронического энтерита, синдрома мальабсорбции, состояния после резекции желудка или тонкой кишки, гастрэктомии. Значительно реже железодефицитная анемия развивается вследствие нарушения транспортировки железа из депо при недостаточной белково-синтетической функции печени – гипотрансферринемиях и гипопротеинемиях (гепатитах, циррозе печени).
Ежедневная потребность в микроэлементе зависит от пола и возраста. Наиболее высока необходимость в железе у недоношенных, детей раннего возраста и подростков (в связи с высокими темпами развития и роста), женщин репродуктивного периода (в связи с ежемесячными менструальными потерями), беременных (в связи с формированием и ростом плода), кормящих мам (в связи с расходом в составе молока). Именно эти категории являются наиболее уязвимыми в отношении развития железодефицитной анемии. Кроме того, повышение потребности и расхода железа в организме наблюдается при инфекционных и опухолевых заболеваниях.
По своей роли в обеспечении нормального функционирования всех биологических систем железо является важнейшим элементом. От уровня железа зависит поступление кислорода к клеткам, протекание окислительно-восстановительных процессов, антиоксидантная защита, функционирование иммунной и нервной систем и пр. В среднем содержание железа в организме находится на уровне 3-4 г. Более 60% железа (>2 г) входит в состав гемоглобина, 9% — в состав миоглобина, 1% — в состав ферментов (гемовых и негемовых). Остальное железо в виде ферритина и гемосидерина находится в тканевом депо – главным образом, в печени, мышцах, костном мозге, селезенке, почках, легких, сердце. Примерно 30 мг железа непрерывно циркулирует в плазме, будучи частично связанным основным железосвязывающим белком плазмы – трансферрином.
При развитии отрицательного баланса железа мобилизуются и расходуются запасы микроэлемента, содержащиеся в тканевых депо. На первых порах этого бывает достаточно для поддержания адекватного уровня Hb, Ht, сывороточного железа. По мере истощения тканевых резервов компенсаторно увеличивается эритроидная активность костного мозга. При полном истощении эндогенного тканевого железа его концентрация начинает снижаться в крови, нарушается морфология эритроцитов, уменьшается синтез гема в гемоглобине и железосодержащих ферментов. Страдает кислородтранспортная функция крови, что сопровождается тканевой гипоксией и дистрофическими процессами во внутренних органах (атрофический гастрит, миокардиодистрофия и др.).
Железодефицитная анемия возникает не сразу. Вначале развивается предлатентный железодефицит, характеризующийся истощением только запасов депонированного железа при сохранности транспортного и гемоглобинового пула. На этапе латентного дефицита отмечается уменьшение транспортного железа, содержащегося в плазме крови. Собственно гипохромная анемия развивается при уменьшении всех уровней метаболических запасов железа – депонированного, транспортного и эритроцитарного. В соответствии с этиологией различают анемии: постгеморрагические, алиментарные, связанные с повышенным расходом, исходным дефицитом, недостаточностью резорбции и нарушением транспорта железа. По степени выраженности железодефицитные анемии подразделяются на:
- Легкие (Нb 120-90 г/л). Протекают без клинических проявлений или с их минимальной выраженностью.
- Среднетяжелые (Нb 90-70 г/л). Сопровождаются циркуляторно-гипоксическим, сидеропеническим, гематологическим синдромами умеренной степени выраженности.
- Тяжелые (Нb
Циркуляторно-гипоксический синдром обусловлен нарушением синтеза гемоглобина, транспорта кислорода и развитием гипоксии в тканях. Это находит свое выражение в ощущении постоянной слабости, повышенной утомляемости, сонливости. Пациентов преследует шум в ушах, мелькание «мушек» перед глазами, головокружения, переходящие в обмороки. Характерны жалобы на сердцебиение, одышку, возникающую при физической нагрузке, повышенную чувствительность к низким температурам. Циркуляторно-гипоксические нарушения могут усугублять течение сопутствующей ИБС, хронической сердечной недостаточности.
Развитие сидеропенического синдрома связано с недостаточностью тканевых железосодержащих ферментов (каталазы, пероксидазы, цитохромов и др.). Этим объясняется возникновение трофических изменений кожных покровов и слизистых оболочек. Чаще всего они проявляются сухостью кожи; исчерченностью, ломкостью и деформацией ногтей; повышенным выпадением волос. Со стороны слизистых оболочек типичны атрофические изменения, что сопровождается явлениями глоссита, ангулярного стоматита, дисфагии, атрофического гастрита. Может возникать пристрастие к резким запахам (бензина, ацетона), искажение вкуса (желание есть глину, мел, зубной порошок и пр.). Признаками сидеропении также служат парестезии, мышечная слабость, диспепсические и дизурические расстройства. Астеновегетативные нарушения проявляются раздражительностью, эмоциональной неустойчивостью, снижением умственной работоспособности и памяти.
Поскольку в условиях железодефицита IgA теряет свою активность, больные становятся подвержены частой заболеваемости ОРВИ, кишечными инфекциями. Пациентов преследует хроническая усталость, упадок сил, снижение памяти и концентрации внимания. Длительное течение железодефицитной анемии может привести к развитию миокардиодистрофии, распознаваемой по инверсии зубцов Т на ЭКГ. При крайне тяжелом железодефиците развивается анемическая прекома (сонливость, одышка, резкая бледность кожи с цианотичным оттенком, тахикардия, галлюцинации), а затем – кома с потерей сознания и отсутствием рефлексов. При массивной стремительной кровопотере возникает гиповолемический шок.
На наличие железодефицитной анемии может указывать внешний вид больного: бледная, с алебастровым оттенком кожа, пастозность лица, голеней и стоп, отечные «мешки» под глазами. При аускультации сердца обнаруживается тахикардия, глухость тонов, негромкий систолический шум, иногда – аритмия. С целью подтверждения анемии и определения ее причин проводится лабораторное обследование.
- Лабораторные тесты. В пользу железодефицитного характера анемии свидетельствует снижение гемоглобина, гипохромия, микро- и пойкилоцитоз в общем анализе крови. При оценке биохимических показателей отмечается снижение уровня сывороточного железа и концентрации ферритина (60 мкмоль/л), уменьшение насыщения трансферрина железом (
- Инструментальные методики. Для установления причины хронической кровопотери должно быть проведено эндоскопическое обследование ЖКТ (ЭГДС, колоноскопия,), рентгенодиагностика (ирригоскопия, рентгенография желудка). Обследование органов репродуктивной системы у женщин включает УЗИ малого таза, осмотр на кресле, по показаниям — гистероскопию с РДВ.
- Исследование пунктата костного мозга. Микроскопия мазка (миелограмма) показывает значительное снижение количества сидеробластов, характерное для гипохромной анемии. Дифференциальная диагностика направлена на исключение других видов железодефицитных состояний — сидеробластной анемии, талассемии.
К основным принципам терапии железодефицитной анемии относятся устранение этиологических факторов, коррекция рациона питания, восполнение железодефицита в организме. Этиотропное лечение назначается и проводится специалистами гастроэнтерологами, гинекологами, проктологами и др.; патогенетическое – гематологами. При железодефицитных состояниях показано полноценное питание с обязательным включением в рацион продуктов, содержащих гемовое железо (телятины, говядины, баранины, мяса кролика, печени, языка). Следует помнить, что усилению ферросорбции в ЖКТ способствуют аскорбиновая, лимонная, янтарная кислота. Ингибируют всасывание железа оксалаты и полифенолы (кофе, чай, соевый протеин, молоко, шоколад), кальций, пищевые волокна и др. вещества.
Вместе с тем, даже сбалансированная диета не в состоянии устранить уже развившийся недостаток железа, поэтому больным с гипохромной анемией показана заместительная терапия ферропрепаратами. Препараты железа назначаются курсом не менее 1,5-2-х месяцев, а после нормализации уровня Hb проводится поддерживающая терапия в течение 4-6 недель половинной дозой препарата. Для фармакологической коррекции анемии используются препараты двухвалентного и трехвалентного железа. При наличии витальных показаний прибегают к гемотрансфузионной терапии.
В большинстве случаев гипохромная анемия подается успешной коррекции. Однако при неустраненной причине железодефицит может рецидивировать и прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития (ЗПР). В целях профилактики железодефицита необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме. Следует учитывать, что лучше всего усваивается железо, содержащееся в мясе и печени в форме гема; негемовое железо из растительной пищи практически не усваивается – в этом случае оно сначала должно восстановиться до гемового при участии аскорбиновой кислоты. Лицам групп риска может быть показан профилактический прием железосодержащих препаратов по назначению специалиста.
источник
Железодефицитная анемия (ЖДА) — одно из наиболее часто диагностируемых патологических состояний кровеносной системы, да и вообще самый распространенный вид анемии.
Статистические исследования показали, что около 2,5 млрд. пациентов во всем мире имеют этот диагноз.
Для того чтобы остановить прогрессирование заболевания и избежать осложнений, необходимо выявить первопричины его появления и своевременно начать лечение.
Анемия характеризуется пониженным содержанием в кровеносной системе человека красных кровяных телец — эритроцитов, и, как следствие, падением гемоглобина.
Если низкий уровень этих элементов связан с недостатком железа в организме, то в данном случае речь идет о железодефицитной анемии (ЖДА).
Как правило, патология не является самостоятельным заболеванием. В большинстве случаев железодефицитная анемия возникает вслед за какими-либо другими негативными изменениями в организме человека.
ДЛЯ СПРАВКИ! Норма содержания железа в организме у взрослых в среднем составляет около 4 грамм. У мужчин и женщин в разном возрасте этот показатель может иметь различное значение. Так, например, железодефицитная анемия у взрослых гораздо чаще проявляется у представительниц слабого пола. Прежде всего, это связано с регулярными потерями крови, происходящими во время менструаций. А наиболее сильная концентрация железа наблюдается у новорожденных младенцев, поскольку они имеют усиленную подпитку этим микроэлементом в утробе матери.
Дефицит железа плохо сказывается на жизнеспособности человека в целом. Кроме того, развитие этой недостаточности чревато сбоями в образовании эритроцитов, а также нарушением реакций окисления и восстановления, механизма деления клеток и нормального течения некоторых других реакций.
Железо является основой гемоглобина, выполняющего функции снабжения кислородом всех тканей и органов в теле человека, а также играющего важную роль в синтезе белка и гормонов. Если дефицит железа не восполняется в течение длительного времени, у пациента начинает развиваться анемический синдром.
Причины развития железодефицитной анемии могут заключаться в нехватке железа, поступающего в организм извне, или в сбоях потребляющих его процессов, ведь самостоятельно организм человека не может вырабатывать этот микроэлемент. Ими могут стать:
- несбалансированное питание: не грамотно подобранная диета, отказ от употребления мяса (вегетарианство);
- регулярные значительные кровопотери. Помимо менструаций у женщин хронические потери крови могут быть связаны с наличием различных заболеваний: язва желудка, геморрой, распадающиеся опухоли и другие. Также сюда можно отнести донорство крови, которое происходит чаще, чем 3-4 раза за один год;
- врожденные факторы, возникшие при внутриутробном развитии: наличие ЖДА у матери, многоплодная беременность, недоношенность;
- сбои в работе желудочно-кишечного тракта, в результате которых нарушается процесс всасывания железа в двенадцатиперстной кишке. Это может быть связано с наличием различных заболеваний кишечника (энтерит, гастрит, целиакия, рак желудка, болезнь Крона и т.д.);
- болезни печени, приводящие к нарушениям в выработке трансферрина – белка, осуществляющего транспортные функции: поступающие с пищей микроэлементы не распределяются по организму, из-за чего возникает дефицит железа. Синтез трансферрина происходит в клетках печени;
- прием лекарственных препаратов, оказывающих влияние на всасывание и переработку железа в превышенных дозах. Среди них могут быть: нестероидные противовоспалительные препараты, антациды, железосвязывающие препараты. Людям, имеющим предрасположенность к железодефицитной анемии, перед применением этих видов лекарств необходимо проконсультироваться с врачом.
Железодефицитная анемия у детей может развиваться в результате различных патологий при беременности, раннему переходу на искусственное кормление, ускоренным темпом роста (в случае недоношенности плода).
Усиленная потребность организма в железе и является главным провоцирующим фактором для развития железодефицитной анемии. Она может быть связана с такими жизненными процессами, как:
- беременность. При беременности женщине для нормального развития плода необходимо почти в два раза больше железа, чем в обычной жизни;
- грудное вскармливание. Как и в период беременности, во время кормления ребенка женский организм расходует гораздо больше железа, чем может получить.
Патогенез этой разновидности анемии выражается двумя основными периодами:
- Латентный (скрытый) период характеризуется уменьшением запасов железа в организме, в результате чего, падает уровень ферритина. При этом другие лабораторные показатели в анализе крови могут оставаться в пределах нормы. Организм старается компенсировать недостаток микроэлемента более активным всасыванием в кишечнике и выработкой транспортного белка. За счет этого, ЖДА на данном этапе еще не наступает, хотя предпосылки для нее уже присутствуют.
- Непосредственная железодефицитная анемиянаступает в тот момент, когда уровень эритроцитов снижается настолько, что они уже не могут в достаточной мере обеспечивать свои функции. На этой стадии начинают более явственно проявляться основные симптомы и характерные черты заболевания.
Классификация заболевания по причинам возникновения выделяет следующие виды:
- анемия, возникшая в результате обильной потери крови;
- железодефицитная анемия, появившаяся как следствие сбоев в работе эритроцитов;
- хроническая железодефицитная анемия;
- гемолитическая анемия (возвышает при высокой степени разрушения эритроцитов).
Классификация по уровню гемоглобина разделяет заболевание на виды в зависимости от тяжести:
- легкая степень тяжести (содержание гемоглобина более 90 г/л);
- средняя степень тяжести (70-90 г/л);
- высокая степень тяжести (ниже 70 г/л).
Степень ЖДА усиливается в организме постепенно и поначалу может практически не давать о себе знать. Латентный период заболевания характеризуется проявлением сидеропенического синдрома.
Позднее начинает проявляться общеанемический синдром, явственность которого определяется тяжестью анемии и способностью организма к сопротивлению. Наличие у пациента следующих признаков может свидетельствовать о заболевании железодефицитной анемией:
- быстрая утомляемость и хроническая усталость мышц. При дефиците железа в организме мышцы человека становятся более слабыми. На их повседневную работу затрачивается много энергии, которая перестает вырабатываться в нужном количестве из-за снижения уровня эритроцитов. В результате человек гораздо быстрее утомляется даже при небольших повседневных нагрузках. Железодефицитная анемия у детей может проявиться в стремлении ребенка к менее активным играм, вялом поведении и сонливости;
- появление одышки. При ЖДА затрудняется снабжение сердца кислородом из-за ухудшения циркуляции крови. По этой причине у пациента может наблюдаться учащение сердцебиения, появляется одышка и нехватка воздуха;
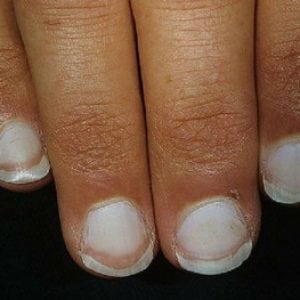
- ухудшение состояния кожи, ногтей и волос. Недостаток железа становится заметным внешне (см фото выше), когда кожные покровы становятся сухими и покрываются трещинами, появляется бледность. Ногти ослабевают, ломаются и покрываются специфичными поперечными трещинами. В некоторых случаях может наблюдаться выгибание ногтевой пластины в обратную сторону. Волосяной покров редеет. Волосы меняют свою структуру, раньше срока проявляется седина;
- поражение слизистых оболочек. Одним из ранних симптомов ЖДА является поражение слизистых покровов, потому как эти ткани наиболее остро ощущают недостаток железа из-за нарушения различных клеточных процессов:
- наиболее ярко поражение слизистых оболочек заметно в изменениях внешнего вида языка. Он становится гладким, покрытым трещинами и участками покраснений. Добавляются болевые ощущения, жжение. В некоторых случаях наблюдаются резкие нарушения во вкусовом восприятии;
- в полости рта появляется сухость и области атрофии. Появляется дискомфорт при употреблении пищи и боль при проглатывании. На губах образуются трещины;
- атрофия слизистой оболочки кишечника, вызванная железодефицитной анемией, сопровождается появлением болевых синдромов в животе, запорами, диареей. Ухудшается способность желудочно-кишечного тракта к всасыванию полезных веществ;
- поражение слизистых покровов мочеполовой системы характеризуется болями при мочеиспускании и недержанием мочи (как правило, в детском возрасте). Повышается риск заражения различными инфекциями;
- подверженность поражению различными инфекциями. Нехватка железа в организме отражается и на работе лейкоцитов – клеток крови, отвечающих за освобождение организма от возбудителей различных инфекций. В результате у больного наблюдается общее ослабление иммунитета, возрастает подверженность бактериальным и вирусным заражениям;
- затруднения интеллектуальной деятельности. Недостаточное обеспечение клеток головного мозга железом приводит к ухудшению памяти, рассеянности и ослаблению интеллекта в целом.
Железодефицитная анемия у детей и взрослых может быть установлена любым специалистом, однако детальная диагностика, направленная на выявление причин, и лечение данного заболевания должны проводиться врачом-гематологом. Обследования пациента включают в себя:
- визуальный осмотр пациента – первый этап диагностики ЖДА. Специалисту необходимо со слов пациента определить общую картину развития патологии и провести осмотр, который поможет сделать выводы о степени заболевания и выявить осложнения, если они присутствуют;
- общий анализ крови из пальца или из вены – обобщенная картина здоровья пациента, с помощью которой врач может однозначно установить наличие или отсутствие ЖДА у больного. Данный анализ проводится в лаборатории с использованием специального оборудования – гематологического анализатора. Диагноз железодефицитная анемия устанавливается у пациента, в случае:
- уменьшения количества эритроцитов (у мужчин – менее 4,0 х 1012/л, у женщин – менее 3,5 х 1012/л), когда количество тромбоцитов и лейкоцитов в норме или увеличено;
- преобладания в крови пациента эритроцитов, у которых величина меньше нормальной (отклонением считается размер менее 70 мкм3);
- цветовой показатель (ЦП) меньше 0,8;
- биохимический анализ крови позволяет более детально изучить состояние больного, принимая во внимание показатели, имеющие отношение к исследуемой области. О наличие железодефицитной анемии свидетельствуют следующие отклонения:
- сывороточное железо (СЖ): у мужчин – менее 17,9 мкмоль/л, у женщин – менее 14,3 мкмоль/л;
- общая железосвязывающая способность сыворотки (ОЖСС): значительно превышает уровень 77 мкмоль/л;
- ферритин (сложный белковый комплекс, выполняющий роль основного внутриклеточного депо железа у человека) ниже нормы: у мужчин – ниже 15 нг/мл, у женщин – менее 12 нг/мл;
- низкий уровень гемоглобина (менее 120 г/л);
Железодефицитная анемия у детей характеризуется следующими результатами анализа крови:
- сывороточное железо (СЖ) ниже 14 мкмоль/л;
- общая железосвязывающая способность сыворотки (ОЖСС) более 63 мкмоль/л;
- ферритин в крови ниже 12 нг/мл;
- уровень гемоглобина (менее 110 г/л).
- пункция костного мозга – метод диагностики, базирующийся на заборе образцов костного мозга путем его забора специальным инструментом из грудинной кости. При заболевании ЖДА наблюдается рост эритроидного ростка кроветворения;
- рентгенография проводится с целью определения патологий кишечника, которые могут вызывать хронические кровотечения, тем самым становясь причиной развития анемии;
- эндоскопические исследования слизистых покровов человека также проводятся для выявления различных патологий органов брюшной полости. Это могут быть:
- фиброэзофагогастродуоденоскопия (ФЭГДС);
- ректороманоскопия;
- колоноскопия;
- лапароскопия и другие.
По мнению врачей при лечении железодефицитной анемии у взрослых и детей нельзя ограничиваться только медикаментами. Восполнять дефицит важного микроэлемента лучше и проще всего при помощи здоровой пищи и правильно подобранной диеты.
Ежедневная норма железа, которую должен содержать рацион – не менее 20 мг. Следует отметить, что лечение этого заболевания будет неэффективным, если не принять мер по устранению первичной патологии, вызвавшей дефицит железа.
Для профилактики болезни каждому человеку следует каждый год проводить лабораторный анализ показателей крови, комплексно питаться и, при необходимости, вовремя устранять возможные причины значительной кровопотери.
Людям, имеющим предрасположенность к дефициту железа, следует обратиться к врачу за назначением курса лекарственных препаратов с высоким содержанием железа.
Сбалансированный рацион играет основную роль в профилактике и лечении ЖДА. При составлении диеты следует учитывать, что железо качественнее усваивается, если его прием осуществляется в совокупности с витамином C.
При этом этот микроэлемент лучше всего всасывается кишечником, если он содержится в продуктах животного происхождения (до 3 раз больше по сравнению с растительными продуктами).
Рейтинг продуктов, которые являются лидерами по количеству содержания железа, которые обязательно должны быть включены в лечебно-профилактическую диету при железодефицитной анемии:
- белая фасоль (72 мг);
- орехи всех видов (51 мг);
- гречневая крупа (31 мг);
- свиная печень (28 мг);
- патока (20 мг);
- пивные дрожжи (18 мг);
- морская капуста и водоросли (16 мг);
- семена тыквы (15 мг);
- чечевица (12 мг);
- ягоды черники (9 мг);
- говяжья печень (9 мг);
- сердце (6 мг);
- язык говяжий (5 мг);
- курага (4 мг).
Для более эффективного усвоения железа рекомендуется употреблять следующие препараты и витамины (в допустимых дозах):
- аскорбиновая кислота;
- янтарная кислота;
- фруктоза;
- никотинамид.
ДЛЯ СПРАВКИ! Морепродукты также богаты железом, но их не рекомендуется включать в рацион при дефиците этого микроэлемента. Дело в том, что в их состав помимо всего прочего входит большое количество фосфатов, которые затрудняют процесс усвоения железа в организме.
Несмотря на то, что железодефицитная анемия у детей грудного возраста развивается достаточно редко (за исключением случаев, когда у мамы присутствует это заболевание), следует отметить что в этом случае заболевание особенно опасно.
Нехватка железа у детей может обернуться серьезными нарушениями в физическом развитии, потому требует оперативного восполнения.
Лечение железодефицитной анемии в этом возрасте осуществляется путем строгой диеты и тщательного контроля над ежедневным рационом кормящей матери, а также пересмотром прикорма малыша, если он уже имеется.
Правильное питание является необходимым этапом в лечении и профилактике ЖДА, однако оно не может компенсировать недостаток нужного микроэлемента в организме самостоятельно, и потому врачи рекомендуют пациентам принимать медикаментозные препараты.
Чаще всего назначаются лекарства в виде таблеток, реже, в случаях сбоев в работе кишечника – парентеральное введение.
Лекарственные препараты при железодефицитной анемии должны употребляться длительным курсом (в течение нескольких недель или месяцев).
Все они предназначены для приведения в норму основных показателей при анализе крови и устранения симптомов болезни. Наиболее часто применяемые из них:
- Гемофер пролонгатум;
- Сорбифер Дурулес;
- Ферроцерон;
- Ферроплекс;
- Тардиферон.
Перед применением лекарственных средств необходимо проконсультироваться с врачом, неграмотное употребление может привести к переизбытку железа, что также чревато негативными последствиями и осложнениями.
В сложных случаях заболевания анемией может возникнуть необходимость в проведении операции по переливанию эритроцитов. Данная процедура может понадобиться при наличии серьезной угрозы жизни больного и должна быть проведена в минимально возможный промежуток времени. Показанием для назначения переливания эритроцитов может стать:
- значительная потеря крови;
- резкое уменьшение уровня гемоглобина;
- подготовка к хирургическому вмешательству или скорым родам.
Для успешного проведения этой процедуры и отсутствия осложнений очень важно, чтобы кровь донора идеально подходила пациенту по всем лабораторным показателям.
Степень сложности такого заболевания, как железодефицитная анемия на сегодняшний день является достаточно низкой.
При своевременном обнаружении симптомов и проведении качественно диагностики этот недуг может быть полностью устранен без каких-либо последствий.
В некоторых случаях развитие осложнений при лечении ЖДА может произойти. Причинами для этого могут послужить следующие факторы:
- неграмотное проведение диагностических процедур и, как следствие, установление ложного диагноза;
- не выявление первой причин;
- несвоевременное принятие мер по лечению;
- неправильная дозировка назначенных лекарств;
- несоблюдение регулярности лечения.
Возможные осложнения данного заболевания это:
- у детей – задержки роста и интеллектуального развития. Детский дефицит железа является очень опасным, так как в запущенных случаях заболевания сбои в организме ребенка могут стать необратимыми;
- анемическая кома, которая развивается на фоне некачественной циркуляции кислорода в организме, в частности, из-за недостаточного обеспечения кислородом мозга. Характерные признаки этого осложнения – обморочные состояния, ослабленные и замеленные рефлексы. При неоказании своевременной квалифицированной помощи врачей создается сильная угроза для жизни больного;
- появление сердечной недостаточности – частое явление при долгой нехватке железа в организме;
- инфекционные заболевания при анемии могут стать причиной для развития сепсиса.
Данные виды осложнений представляют наибольшую угрозу для пациентов детского и преклонного возраста.
источник
 За главную причину развития железодефицитных состояний, понятное дело, принят дефицит железа;
За главную причину развития железодефицитных состояний, понятное дело, принят дефицит железа; Актиферрин;
Актиферрин;