Витамин Е-дефицитная анемиячаще всего встречается у глубоких недоношенных, у старших детей ее развитие возможно при нарушении кишечного всасывания в связи с энтеритом, при нарушении всасывания жира при панкреатите или наследственной стеаторее.
Витамин Е (токоферола ацетат) содержится в основном в растительных маслах (подсолнечное, кукурузное, соевое, облепиховое, хлопковое), а также в мясе, яйцах, молоке. Суточная потребность витамина Е для детей 0-6 месяцев составляет 5 мг, 7-12 месяцев 6 мг, 1-3 лет 7 мг, 4-10 лет 10 мг, 11-13 лет 12 мг (мальчики) и 10 мг (девочки), 14-17 лет 15 мг (юноши) и 12 мг (девушки), для беременных и кормящих матерей 15 мг.
В молозиве содержится больше витамина Е, чем в переходном и зрелом женском молоке; в коровьем молоке его концентрация в 10 раз меньше, чем в женском (в то же время в коровьем молоке больше полиненасыщенных жирных кислот, для усвоения которых требуется и большее количество витамина Е).
При кормлении грудью концентрация витамина Е в крови новорожденного с первых дней быстро нарастает, при искусственном вскармливании содержание витамина Е даже к 3-месячному возрасту еще не достигает нормы.
Причины витамин Е–дефицитной анемии. У детей раннего возраста, особенно первых недель жизни, витамин Е всасывается хуже, чем у взрослых.
Особенно плохо токоферол всасывается у недоношенных, которые сами по себе рождаются с уменьшенным запасом витамина Е по сравнению с доношенными.
Усвоение витамина Е нарушается у детей, родившихся в асфиксии, с травмой ЦНС, при инфекционных заболеваниях.
Хронический дефицит витамина Е встречается у больных с a- и b-липопротеинемией, спру, гипотрофией, обширной резекцией тонкого кишечника, муковисцидозом, воспалительными заболеваниями кишечника, при сердечной недостаточности (характерна потеря токоферола), при заболеваниях печени и желчевыводящих путей (при малом количестве желчи в кишечнике снижается всасывание жира и жирорастворимого витамина Е).
У больных с синдромом мальабсорбции концентрация токоферола в крови падает иногда до 20% от нормы, эритроциты становятся чрезвычайно чувствительными к гемолизу от перекиси водорода и продолжительность их жизни укорачивается.
Патогенез витамин Е–дефицитной анемии. Витамин Е является антиоксидантом. Он стабилизирует клеточные и субклеточные мембраны лизосом, эритроцитов и различных тканевых клеток, защищает их от окисления и превращения в перекиси.
Кроме того, токоферол стимулирует синтез гема и гемоглобинсодержащих ферментов – Hb, миоглобина, каталазы, пероксидазы, цитохрома с улучшением окислительных и синтетических процессов в тканях.
Снижение уровня витамина Е в организме ведет к повышенному образованию перекисей липидов в клеточных мембранах и укорочению жизни эритроцитов.
Мембраны эритроцитов у детей с дефицитом токоферола легко разрушаются в клетках РЭС и под воздействием окислителей, что приводит к развитию гемолитической анемии с признаками внутриклеточного гемолиза.
Клиническая картина. При дефиците витамина Е определяется легкой гемолитической анемией с внутриклеточным гемолизом (иктеричность кожи и склер, тенденция к гепатоспленомегалии), с небольшим снижением уровня Hb (90-100 г/л), ретикулоцитозом (2,5-3,5%) и непрямой билирубинемией (до 30 мкмоль/л).
Гемолитические кризы, особенно у недоношенных детей, могут провоцировать некоторые лекарства-окислители:
| Хлорохин (хингамин) | Фенацетин | Сульфацил-натрий | Натрия парааминосалицилат (ПАСК) |
| Примахин | Парацетамол | Нитрофурантоин (фурадонин) | Толбутамид (бутамид) |
| Мепаркин (акрихин) | Ацетилсалициловая кислота | Фуразолидон | Хинидина сульфат (хинидин) |
| Хинин | Сульфаметоксипиридазин | Менадион натрия бисульфит (викасол) | Метилтионина хлорид (метиленовый синий) |
| Хиноцид | Салазосульфапиридин | Хлорамфеникол (левомицетин) |
Диагноз анемии, связанной с дефицитом витамина Е, подтверждается сниженной концентрацией a-токоферола в плазме крови и повышенным гемолитическим эритроцитов с перекисью водорода.
Лечение витамин Е-дефицитной анемии. Токоферола ацетат выпускается во флаконах по 10, 20, 25 и 30 мл, содержащих масляный раствор 5% (в 1 капле 1 мг витамина), 10% (в 1 капле 2 мг), 30% (в 1 капле 6 мг), а также в ампулах по 1 мл 5%, 10% и 30% масляного раствора (с содержанием 50, 100 и 300 мг витамина соответственно).
Детям первых месяцев жизни (в том числе – недоношенным) витамин Е назначается в виде 5% масляного раствора токоферола ацетата внутрь или внутримышечно по 5-10 мг в сутки в течение 10-14 дней. Гематологическое улучшение наблюдается через 5-7 дней от начала лечения и сопровождается увеличением числа лейкоцитов и показателя гематокрита.
Течение и прогноз при витамин Е–дефицитной анемии благоприятные.
Профилактика дефицита витамина Е в организме заключается в лечении основного заболевания, вызвавшего нарушение его всасывания в кишечнике или избыточные потери. При искусственном вскармливании необходима коррекция питания витамином Е. С целью профилактики гиповитаминоза Е всем недоношенным с массой тела при рождении менее 2000 г рекомендуется назначать витамин Е в суточной дозе 5-10 мг.
Диспансерное наблюдение при дефицитных анемиях у детей проводится в поликлинике семейным врачом либо в специализированном центре детским гематологом с ежемесячным двукратным повторением анализов крови на Hb и эритроциты.
В качестве лечебных мероприятий назначается рациональное питание, проводится поддерживающая терапия дефицитным фактором.
Спустя 6 месяцев после нормализации анализов крови и доказанном внешнем белковом или витаминном дефиците ребенок снимается с учета. При наследственных причинах того или иного дефицита и необходимости пожизненной терапии дефицитным фактором диспансерное наблюдение проводится постоянно.
Профилактические прививки следует проводит не ранее, чем через 6 месяцев после стойкой нормализации показателей красной крови.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ У ДЕТЕЙ
Под гемолизомпонимается диффузия Hb из эритроцитов при их разрушении. В норме 90% стареющих эритроцитов захватывается фагоцитирующими макрофагами селезенки и печени и подвергаются в них распаду (внутриклеточный гемолиз), а 10% разрушается непосредственно в сосудистом русле (внутрисосудистый гемолиз).
Внутриклеточный гемолиз. Стареющие эритроциты разрушаются непосредственно на месте захвата, с катаболизмом Hb и образованием свободного (непрямого) билирубина, поступающего в плазму и циркулирующего в ней в непрочной связи с альбумином (в норме в крови определяется только свободный билирубин в количестве 8,54-17,1 мкмоль/л).
Основная масса свободного билирубина поступает в печень, где освобождается от связи с альбумином и при участии ферментов печени соединяется с глюкуроновой кислотой, образуя связанный (прямой) билирубин, способный экскретироваться печенью (большая часть восстанавливается в кишечнике до стеркобилиногена и придает калу нормальную окраску) и почками (меньшая часть восстанавливается в кишечнике до уробилиногена, всасывается и выводится с мочой в виде уробилина).
Усиление внутриклеточного гемолиза может происходить при двух условиях: изменении поверхностных свойств эритроцитов (например, при фиксации иммуноглобулинов, улавливаемых специфическими рецепторами макрофагов) или ограничении возможности деформирования эритроцитов, что затрудняет их прохождение по сосудам селезенки. Клиническими признаками усиленного внутриклеточного гемолиза являются:
| Желтушность кожи и склер | Гипербилирубинемия за счет свободного (непрямого) билирубина |
| Спленомегалия | Определение уробилина в моче |
| Нормохромная анемия с увеличением числа ретикулоцитов | Повышение содержания стеркобилина в кале |
| Увеличение содержания эритробластов и нормоцитов в костном мозге | Снижение осмотической стойкости эритроцитов |
Внутрисосудистый гемолиз. Стареющие эритроциты разрушаются непосредственно в сосудистом русле с выходом в плазму Hb. Меньшая часть внутрисосудистого Hb фильтруется клубочками почек, реабсорбируется канальцами в кровь, откуда поступает в печень и катаболизируется там до билирубина.
Большая часть внутрисосудистого Hb соединяется с плазменным гликопротеином – гаптоглобином, образуя крупнодисперсное соединения, не проникающее через мембраны почек, а распадающееся преимущественно в печени. Содержание гаптоглобина в сыворотке здоровых детей 9-14 мкмоль/л.
Усиление внутрисосудистого гемолиза из-за механической травмы эритроцитов, фиксации на их поверхности комплемента или воздействия экзогенных токсинов приводит к избытку свободного Hb (больше, чем может связаться с гаптоглобином) и происходит выделение Hb через почки.
Часть Hb при этом экскретируется с мочой (гемоглобинурия), часть захватывается канальцами, где железо Hb превращается в ферритин и гемосидерин, постепенно выделяемые из эпителия канальцев с мочой.
Клиническими признаками усиленного внутрисосудистого гемолиза являются:
| Выделение с мочой свободного Hb в неизмененном виде или в виде гемосидерина (моча красного, бурого или черного цвета) | Развитие гемосидероза внутренних органов |
| Определение в крови свободного Hb | Развитие нормохромной анемии |
Гемолитические анемии – группа заболеваний, объединенных единым синдромом – патологически повышенным разрушением эритроцитов с укорочением продолжительности их жизни и развитием нормохромной анемии.
Классификация гемолитических анемий. По мнению современных гематологов, гетерогенная группа гемолитических анемий четко разделяется на 2 подгруппы – наследственные и приобретенные.
I. Наследственные гемолитические анемии (НГА):
1. НГА, связанные с нарушением мембраны эритроцитов (эритроцитопатии) – наследственные микросфероцитоз, овалоцитоз, стомацитоз, пикноцитоз новорожденных.
2. НГА, связанные с дефицитом активности ферментов эритроцитов (ферментопатии) – недостаточность глюкозо-6-фосфатдегидрогеназы, пируваткиназы.
3. НГА, связанные с нарушением структуры или синтеза гемоглобина (гемоглобинопатии) – серповидно-клеточная анемия, талассемии.
II. Приобретенные гемолитические анемии (ПГА):
1. Иммунные ПГА с определением антител против поверхностных антигенов эритроцитов – аутоиммунные, изоиммунные, трансиммунные, гетероиммунные.
2. Неиммунные ПГА вследствие механического разрушения эритроцитов при микротромбозе (гемолитико-уремический синдром) и протезировании клапанов сердца, изменения структуры эритроцитарной мембраны при соматической мутации (болезнь Маркиафавы-Микели), химического повреждения мембран (отравление свинцом, гемолитическими ядами).
Наследственный микросфероцитоз (болезнь Минковского-Шоффара) – аутосомно-доминантно наследуемое заболевание, наследственная гемолитическая анемия, развитие которой связано с дефектом мембраны эритроцитов. Наряду с наследственной формой микросфероцитоза встречаются и спорадические случаи (мутации). Распространенность 1:5000, в основном в странах Европы. Шифр D 58.0 (МКБ-10).
Патогенез. Наследственный дефект мембраны эритроцитов приводит к повышенной проницаемости ее для ионов натрия – при этом компенсаторно повышается работа активного натриевого насоса, однако относительный избыток ионов натрия внутри клетки все же остается, а вместе с натрием накапливается и вода, что ведет к набуханию эритроцита (стадия макросфероцита). При движении по капиллярам селезенки макросфероциты начинают испытывать механическое затруднение, они длительно задерживаются в красной пульпе и подвергаются неблагоприятным воздействиям (гемоконцентрации, измененному рН, активному влиянию макрофагов), что ведет к потере части поверхности эритроцитов.
При потере части оболочки эритроциты поначалу не гемолизируются – края разорванной оболочки соединяются, но величина эритроцита уменьшается (стадия микросфероцита). 2-3 таких пассажа через селезенку, в конце концов, приводит эритроцит к преждевременной гибели (продолжительность жизни уменьшается со 120 дней до 8-10).
Усиленный внутриклеточный гемолиз приводит к анемии и гипоксии, гиперцеллюлярной реакции костного мозга с выбросом в кровь эритроидных клеток, усиленному образованию и экскреции желчных пигментов.
Фагоцитарная активность селезенки вызывает прогрессирующую гиперплазию органа с дальнейшим повышением фагоцитарной активности (печень остается интактной).
Клиническая картина. Основными признаками наследственного сфероцитоза являются желтуха и анемия, выявляемые в раннем детском. Классическая триада заболевания – бедность, желтуха и спленомегалия.
Жалобы определяются периодом заболевания – отсутствуют при ремиссии, в периоде криза отмечаются повышенная утомляемость, головокружение, головные боли, анорексия, боли в животе, выраженная бледность, желтуха.
Объективно определяются внешние стигмы дизэмбриогенеза – башенный череп, готическое небо, западение переносицы, аномалии зубов, синдактилия, полидактилия, микрофтальмия, гетерохромия радужной оболочки, аномальные ушные раковины, аномалии пигментации.
Провокаторами гемолитического криза могут быть вирусно-бактериальные инфекции, химические вещества, психические стрессы.
Клинические признаки гемолитического криза: гипертермия 38-40°, адинамия, вялость, одышка (следствие билирубиновой интоксикации и анемической гипоксии); резкая бледность кожи и слизистых с лимонно-желтым окрашиванием; диспепсические расстройства – тошнота, рвота, анорексия, частый стул (следствие усиленной экскреции желчных пигментов); изменения сердечно-сосудистой системы – расширение границ относительной тупости сердца, тахикардия, систолический шум (следствие анемии); гепатолиенальный синдром с преимущественным увеличением селезенки – последняя плотная, гладкая, болезненная (из-за напряжения капсулы вследствие кровенаполнения или периспленита); интенсивная окраска кала из-за увеличенного содержания стеркобилина.
В неонатальном и грудном периоде диагноз представляет наибольшие трудности в связи с множественными причинами желтухи в этом возрасте. У детей раннего возраста клинические проявления чаще развиваются постепенно, с медленным прогрессированием анемии. Желтушность кожи и слизистых регистрируется в периоде новорожденности, в развитии кризов более отчетливо проявляется роль вирусной инфекции. Спленомегалия выражено нерезко (чаще увеличена печень). В первом полугодии жизни микросфероцитоз и ретикулоцитоз выражены незначительно, в период криза чаще выявляется нормобластоз. Выход из гематологического криза медленный.
Клинико-лабораторная диагностика. В периферической крови определяется анемия различной степени выраженности, нейтрофильный лейкоцитоз и увеличение СОЭ в период криза, изменений тромбоцитов нет. Морфологически поверхность эритроцитов и диаметр уменьшены (средний диаметр 5-6 мкм при норме 7,2-7,5, средняя толщина 2,5-3 мкм при норме 1,9-2,1), они склонны к шарообразной форме.
Ретикулоцитоз достигает 100%о и выше (после криза число ретикулоцитов может достигать 500-600%о), возможно обнаружение нормобластов.
Hb может снижаться в период криза до 40-50 г/л, вне криза обычно 90-100 г/л. Цветовой показатель близок к единице.
Кривая Прайса-Джонса, отражающая количественное соотношение эритроцитов различного диаметра, сдвинута влево (в сторону микроцитоза).
Осмотическая стойкость эритроцитов, отражающая способность эритроцитов к гемолизу, понижена: начало гемолиза (разрушение единичных эритроцитов) регистрируется при концентрации 0,8-0,75% NaCl (норма 0,4-0,44%), полный гемолиз при концентрации 0,4% NaCl (норма 0,28-0,32%).
Аутогемолиз повышен – при инкубации в течение 48 часов гемолизируется не менее 30% всех эритроцитов (в норме 3-4%).
В миелограмме отмечается преобладание элементов эритроидного ряда. Соотношение лейкоцитарного и эритроцитарного ростков 1:2 (норма 4:1). Усилено образование (пролиферация) и замедлено созревание полихроматофильных эритронормобластов.
Билирубин сыворотки колеблется до субнормальных цифр, достигая высоких степеней в период криза за счет свободного (непрямого) билирубина. Возможно определение уробилинурии.
Проба Кумбса на фиксированные мембранами эритроцитов антитела отрицательна.
В анализе мочи выявляется уробилинурия, в кале – плейохромия (повышено содержание стеркобилина).
При рентгенографии черепа определяется значительное расширение диплоического пространства с рисунком типа «щетки».
Дифференциальная диагностика. В периоде новорожденности проводится с гемолитической болезнью новорожденных (несовместимость по Rh-фактору, АВО), фетальным гепатитом (анемии нет, преобладает прямой билирубин, нет снижения осмотической стойкости эритроцитов и микросфероцитоза), атрезией желчевыводящих протоков (прогрессирующая желтуха шафранового цвета с зеленоватым оттенком, обесцвеченный с рождения кал, интенсивное окрашивание мочи, значительная гепатомегалия, билиарный цирроз с портальной гипертензией, повышение прямого билирубина, анемия незначительна).
В грудном возрасте исключаются вирусный гепатит, талассемия, серповидно-клеточная анемия, аутоиммунная гемолитическая анемия, хронический миелолейкоз (резко выраженная полиадения, гепатомегалия, гиперлейкоцитоз со сдвигом влево до миелобластов при непрерывном гемолитическом кризе).
В старшем возрасте проводится дифференциация с наследственными пигментными гепатозами (синдром Жильбера, связанный с дефектом мембраны гепатоцита), хроническим гепатитом, билиарным циррозом печени.
Течение и исходы. Прогноз при наследственном сфероцитозе относительно благоприятный (практическое выздоровление после спленэктомии). Ухудшается прогноз у новорожденных при развитии ядерной желтухи с последующим отставанием в психофизическом развитии. При раннем начале и тяжелом течении возможны осложнения в виде желчнокаменной болезни, гемосидероза паренхиматозных органов, хронического гепатита с исходом в цирроз.
На высоте гемолитического криза возможен отек-набухание головного мозга (следствие анемической гипоксии) с летальным исходом (к тому же может привести арегенераторный криз).
Величина риска для будущего при браке больного родителя составляет 50%, независимо от пола и наличия предыдущих детей (независимо от того здоровы они или нет).
Лечение. В пищевой рацион вводится повышенное количество фолиевой кислоты (более 200 мкг в сутки). Рекомендуются хлебобулочные изделия из муки грубого помола, гречневая и овсяная крупы, пшено, соя, фасоль, неизмельченные сырые овощи (цветная капуста, зеленый лук, морковь), грибы, говяжья печень, творог, сыр.
При гематологическом кризе проводится срочная госпитализация, назначается строгий постельный режим, стол по типу печеночного (5А), потребление жидкости не ограничивают. При выраженной диспепсии (тошнота, рвота) показано парентеральное питание. При тяжелой анемии (Hb ниже 70 г/л) переливается эритроцитарная масса младшим детям в дозе 8-10 мл/кг, старшим – 100-250 мл.
При развитии отека-набухания головного мозга, который сопровождается глубокой среднемозговой комой, назначается 20% раствор глюкозы с аминофилллином (эуфиллином), при отсутствии гиперкалиемии – панагин (ликвидация энергодефицита), гипотермия 29-30° (обкладывание головы пузырями со льдом), проводится дегидратация (концентрированная глюкоза, диуретики). Для усиления эритропоэза назначается фолиевая кислота по 1-5 мг 3 раза в день.
При арегенераторном гематологическом кризе (с признаками гипоплазии красного ростка костного мозга) ежедневно переливается эритроцитарная масса по 7 мл/кг, назначается преднизолон 1-1,5 мг/кг в сутки, токоферол и пиридоксин (последний – до появления ретикулоцитоза), внутривенно вводится 5-10% глюкоза 10 мл/кг с аскорбиновой кислотой.
При выходе из криза двигательный режим и диета постепенно расширяются, назначаются желчегонные из группы холекинетиков (сорбит, ксилит), проводится санация очагов хронической инфекции (антибиотикотерапия).
В период ремиссии специального медикаментозного лечения не требуется.
Кардинальным методом лечения при наследственном сфероцитозе является спленэктомия, практически способствующая полному выздоровлению, несмотря на сохранение сфероцитоза (устраняется место разрушения эритроцитов с дефектными мембранами, устраняется место скопления эритроцитов как причина гемодилюции, уменьшается протяженность кровеносного русла). Показаниями для оперативного лечения являются постоянная или возникающая в ходе кризов анемия, значительная гипербилирубинемия даже без анемии, появление болей справа в подреберье (опасность холестатического гепатита), отставание в развитии. Спленэктомию рекомендуется проводить после полного формирования иммунной системы (возраст 6 лет), но тяжелые гемолитические кризы, арегенераторные кризы являются показаниями для операции и в более раннем возрасте.
Положительный эффект выявляется в первые же дни после операции: уменьшается желтушность и бледность кожи (к концу 1 недели цвет кожи нормализуется), быстро улучшается общее самочувствие, число эритроцитов восстанавливается к концу 1 месяца, ретикулоцитов – на 7-10 день после операции, общий и свободный билирубин нормализуются к 5-7 дню. С 7 по 16 день возникает постоперационный тромбоцитоз (700-800 тыс. в 1 мкл), что требует назначения курантила и гепарина. Микросфероцитоз остается, но степень сфероцитоза уменьшается, исчезают наиболее мелкие сфероциты; уменьшается степень снижения осмотической стойкости эритроцитов. Причиной рецидива может быть наличие добавочных селезенок, в связи с чем возможна повторная операция.
Диспансерное наблюдение. После установления диагноза наследственного сфероцитоза дети наблюдаются в гематологическом центре. Вне криза осмотр проводится ежемесячно с определением развернутого анализа крови и билирубина (оценивается самочувствие, цвет кожи и слизистых, размеры печени и селезенки). Ребенку обеспечивается полноценное питание, обогащенное белками и витаминами, ограничиваются физические нагрузки, своевременно проводится санация очагов хронической инфекции. Ежеквартально назначается курс желчегонных препаратов.
После спленэктомии при отсутствии рецидивов в течение 2 лет ребенок снимается с учета.
Дата добавления: 2016-12-05 ; просмотров: 460 | Нарушение авторских прав
источник
Анемия — это состояние, которое развивается, если в крови недостаточно эритроцитов. В формировании кровяных телец участвуют витамины и минералы. Если в организм поступает недостаточное количество этих веществ, то может развиться малокровие. Принимать витамины при анемии очень важно, в формировании эритроцитов они играют ключевую роль.
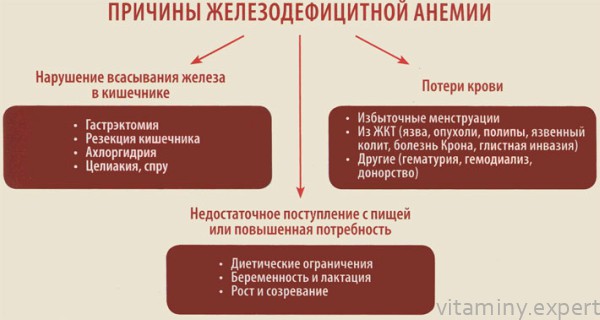
Анемия характеризуется низким уровнем гемоглобина. Это белок, при непосредственном участии которого происходит транспортировка кислорода к клеткам и вывод их низ углекислого газа. Ключевую роль в деятельности гемоглобина играет железо, поэтому часто именно дефицит этого химического элемента приводит к малокровию.
Этот вид отклонения называется железодефицитной анемией (ЖДА). Она бывает и у взрослых, и у детей. Течение болезни способно вызвать атрофические изменения в слизистой пищеварительного тракта, половых органов и дыхательной системы. На первых этапах развития человек не замечает, что у него что-то не так. Если болезнь развивается без лечения, то первыми признаками становятся раздражительность и вялость.
Дефицитная анемия развивается в силу многих причин. Это может произойти из-за больших кровопотерь, спровоцированных разными причинами. Поводом также могут стать нарушения в работе пищеварительной системы, в силу чего микроэлемент не может полноценно усваиваться организмом. Причиной часто выступают заболевания сосудов, сердца и спинного мозга. У женщин недостаток железа в организме может наступать во время обильных менструаций.
Симптомы ЖДА:
- изменения в состоянии ногтей, ломкость;
- слабость в мышцах;
- головокружение и головная боль;
- бледность кожи;
- тканевая сидеропения, хейлит.
Полноценная деятельность эритроцитов обеспечивается с помощью множества витаминов.
Большую роль играют биологически активные вещества группы В:
Кроме этого, в лечении малокровия важна аскорбиновая кислота. Она принимает активное участие во всех обменных процессах. Без нее железо очень плохо усваивается.
Ключевым строительным элементом в формировании эритроцитов является, как уже было отмечено, витамин В12, поэтому его в организме должно быть в достаточном количестве.
Для процесса формирования эритроцитов также необходимы минералы. Железо, медь и цинк принимают в этом непосредственное участие. Нехватка железа и меди вызывает одинаковые симптомы. Если недостаточно цинка, то медь полноценно не может усваиваться. Поэтому важно планировать лечение в комплексе, принимать препараты, которые насыщают организм всеми необходимыми минералами.
Нехватка железа при анемии случается редко, если питаться сбалансировано и правильно. Для того чтобы держать уровень железа на достаточном уровне, нужно насыщать свой организм определенными продуктами. К таковым относятся гречка, проросшие зерна пшеницы, яйца перепелиные и куриные, бобы, орехи и гранаты, мясо, куриная печень .
Устойчивый недостаток железа в крови нужно обязательно лечить. Ведь это состояние негативно влияет на общее самочувствие. Существует много витаминных комплексов. Выбирать их нужно в зависимости от показаний.
Во время лечения препаратами будьте готовы к побочным эффектам. Наиболее частые явления – тошнота и нарушения в пищеварении. В таком случае нужно обращаться к доктору. Проанализировав тяжесть заболевания, он отменит препарат или посоветует другое средство.
Популярны железосодержащие препараты:
- Ферроградумет. Содержит 105 мг сульфата железа, заключенного в наполнитель градумет. Из него микроэлемент высвобождается и всасывается, но постепенно и контролированно. Принимается средство по 1-2 таблетки за полчаса до завтрака, курсом в несколько месяцев.
- Тотема. Выпускается в форме раствора для перорального употребления. 1 ампула объемом 10 мл содержит 50 мг железа, 1,33 мг марганца, 700 мкг меди. Взрослая дозировка — 2-4 ампулы в сутки. Препарат необходимо растворять в стакане воды и пить до еды.
- Актиферрин. Это капли для приема внутрь. В 100 мл содержатся 4,72 гр железа, 3,56 гр D,L-серина. Препарат принимается дважды или трижды в день, разовая доза — из расчета 5 капель на килограмм массы тела. Курс должен продолжаться не менее 8 недель.
- Сорбифер Дурулес. 1 таблетка содержит 320 мг сульфата железа (что эквивалентно 100 мг Fe 2+ ), 60 мг витамина С. Принимается по 1-2 шт в день. В запущенных случаях — по 3-4 таблетки ежедневно. Курс — до 4 месяцев.
- Мальтофер. Выпускается в форме таблеток, сиропа, капель, раствора для инъекций. Таблетки принимаются по 1-3 шт трижды в день. Сироп — по 5 мл в день детям до года, детям до 12 лет по 10 мл, взрослым — до 30 мл. Капли — по 40-120 в сутки. Внутримышечно взрослым назначают по 1 ампуле в день. Детская дозировка определяется, исходя из массы тела.
Внутримышечный ввод железосодержащих препаратов прописывается редко. Он актуален, когда по показаниям необходимо срочное поступление полезных веществ, а также в случаях, если пищеварительная система не способна полноценно усвоить биологически активные вещества.
Регулярно совершайте прогулки. Важно, чтобы они были полноценными и длительными. Пересмотрите свой рацион. В нем должны присутствовать продукты, содержащие железо. Употребляйте больше воды и фруктов. Не забывайте о пользе овощей, особенно таких как капуста, укроп, зеленый лук, петрушка, свекла. Вместо привычного чая и кофе заваривайте стебли, листья и корни одуванчика, а также цветы гречихи.
Вот несколько полезных рецептов:
- Стакан настоя плодов шиповника с добавленной чайной ложкой меда и лимонным соком утром натощак.
- Тщательно измельчите грецкие орехи, добавьте мед и клюкву. Принимайте смесь каждый день по столовой ложке.
- Пол-литра сока яблок, свеклы и моркови в соотношении 1:1:2 пейте ежедневно. Чтобы максимально эффективно усваивался ретинол, содержащийся в моркови, съешьте перед соком ложку сметаны или другой жирный продукт растительного или животного происхождения.
- ½ стакана земляники, ложку меда, молоко аккуратно перемешайте. Есть смесь нужно два раза в день три недели.
- Стакан гречки и грецких орехов тщательно размолоть и добавить стакан меда. Ешьте смесь два или три раза в день.
Старайтесь употреблять только полезные продукты, сократите на время жиры. Они негативно влияют на процесс кроветворения. Не совмещайте продукты с высоким уровнем кальция, он не дает железу полноценно усваиваться. Пейте меньше кофе и чая, ешьте меньше отрубей и продуктов, в которых много пищевых волокон.
Низкий уровень гемоглобина встречается у детей нередко. Дефицитная анемия развивается в силу разных причин.
Совсем малыши могут ею болеть по дородовым причинам:
- многоплодная беременность;
- дефицитная анемия длительного характера у матери во время беременности;
- нарушение кровообращения между маткой и плацентой;
- преждевременные роды;
- потеря крови во время родов;
- не вовремя сделанная перевязка пуповины.
Но среди множества причин более важную роль играют послеродовые аспекты. Дефицитная анемия развивается, если слишком рано начинается искусственное вскармливание или слишком поздно вводится прикорм . Причиной может стать неразнообразное питание, молочная диета. Такое заболевание как рахит и частые простуды также могут вызвать недостаток гемоглобина.
Лечение в таком случае назначается врачом. Железосодержащие препараты внутривенно или внутримышечно вводят только в случаях тяжелой стадии заболевания. Обычно его лечат комплексно. При железодефицитной анемии назначают препараты перорально, разрабатывают сбалансированный режим питания, применяют фитотерапию.
Огромную роль играет профилактика. Особенное внимание следует уделять детям из группы риска. К таковым относятся преждевременно родившиеся и те, у которых были какие-либо проблемы при родах. Чтобы не допустить дефицитной анемии, нужно правильно и сбалансировано питаться, не забывать о прогулках на свежем воздухе, гимнастике и массаже.
Болезнь Аддисона-Бирмера — это недостаточность витамина В12 в организме. Ее также называют пернициозной анемией. Такого вида авитаминоз встречается редко, особенно у молодых людей. На 100 000 человек насчитывается 110-130 случаев болезни Бирмера. Но у пожилых людей она встречается чаще.
Есть три главных фактора, которые способствуют развитию болезни:
- генетическая предрасположенность;
- атрофический гастрит тяжелого характера;
- аутоиммунные заболевания.
Женщины страдают болезнью Бирмера немного чаще, чем мужчины. К симптомам относятся потеря жизненного тонуса, повышенная утомляемость и сонливость. Четверть пациентов рассказывают о болях в языке и во рту. Иногда пропадает аппетит и снижается масса тела.
Лечение при болезни Бирмера заключается в восполнении дефицита витамина В12. Изменение рациона здесь не поможет. Это серьезное заболевание с возможными тяжелыми последствиями лечится большими дозами лекарств. На начальной стадии терапии наиболее эффективным считается Оксикобаламин в ампулах. После курса длительностью в 6 месяцев может отмечаться падение ровня железа. В этом случае будут назначены железосодержащие препараты.
источник
Как правило, дефицит витамина Е у взрослых людей развивается при расстройстве кишечного всасывания в связи с воспалением тонкого кишечника, нарушением всасывания жира при воспалении поджелудочной железы.
Витамин Е является одним из важнейших средств, защищающих клетку от воздействия окислителей. Снижение уровня витамина Е ведет к повышенному образованию перекисей липидов в клеточной мембране и укорочению продолжительности жизни эритроцитов. У недоношенных детей обеспеченность витамином Е зависит от степени недоношенности. Нормальные запасы витамина Е у новорожденного составляют 20 мг, а недоношенный, родившийся с массой тела 1000 г, имеет в запасах всего 3 мг витамина Е.
Мембрана эритроцитов у такого ребенка легко нарушается при воздействии окислителей. Состав жирных кислот, входящих в фосфолипиды мембраны, во многом зависит от состава жирных кислот в пище ребенка. Если в питании много линолевой кислоты, то ее содержание увеличивается и в мембране эритроцитов, и они легче разрушаются. Женское молоко содержит значительно меньше линолевой кислоты, чем коровье.
При дефиците витамина Е в организме эритроциты могут разрушаться под воздействием больших доз железа, которое иногда назначают недоношенным, так как железо катализирует перекисное окисление.
При дефиците витамина Е наблюдаются легкая гемолитическая анемия с внутриклеточным разрушением эритроцитов, небольшим снижением уровня гемоглобина
(до 90-100 г/л) и повышение уровня ретикулоцитов (до 2,5-3,5%) и билирубина (до 30 мкмоль/л).
Анемию, связанную с дефицитом витамина Е, лечат витамином Е, назначенным внутрь новорожденным и внутримышечно — при стеаторее (повышенное содержание в кале жира) и нарушении всасывания витамина Е у взрослых.
Под апластической анемией понимают группу патологических состояний, при которых наряду с панцитопенией обнаруживается снижение кроветворения в костном мозге и отсутствуют признаки гемобластоза. Апластическая анемия является скорее самостоятельной формой, а не синдромом. Из группы апластических анемий четко выделяется конституциональная анемия Фанкони. Среди большинства приобретенных апластических анемий выделяют формы с достаточно хорошо выученной этиологией. К таким относят апластические анемии, спровоцированные воздействием ионизирующей радиации либо вызванные приемом чрезмерно больших доз цитостатиков.
Особая группа апластических анемий возникает после острого вирусного гепатита. Описываются апластические анемии после приема лекарств, которые у большинства людей никаких изменений крови не вызывают. К таким препаратам относятся хлорамфеникол (левомицетин), фенилбутазон (бутадион), соединения золота, толбутамид (бутамид), сульфаметоксипиридазин (сульфапиридазин, кинекс), мепробамат (мепротан, андаксин), триметадион (триметин), карбутамид (букарбан), хлорпромазин (аминазин).
Смертельная апластическая анемия бывает в 10 раз чаще у лиц, которые принимали левомицетин. Наиболее часто встречаются идиопатические формы апластических анемий, где при самом тщательном обследовании больного не удается выяснить причину болезни.
Принципиально возможны следующие механизмы развития апластической анемии: уменьшение количества стволовых клеток; нарушение микроокружения, приводящее к изменению функции стволовых клеток; внешние гуморальные или клеточные воздействия, в основном иммунные, нарушающие нормальную функцию стволовой клетки.
Ионизирующая радиация может вызвать апластическую анемию; она четко зависит от дозы радиации. При этом наблюдается гибель стволовых клеток.
Механизм развития аплазии после вирусной инфекции также недостаточно ясен.
Аплазия развивается чаще после гепатита А или гепатита, не относящегося ни к группе А, ни к группе В. Описаны случаи аплазии после инфекционного мононуклеоза и 2 случая трансплантации костного мозга однояйцевым близнецам с постгепатитной аплазией. В одном случае отмечен эффект от трансплантации, в другом костный мозг не прижился; потребовалась подготовка циклофосфаном, а после нее трансплантация была удачной. Это не отвечает на вопрос, поражает вирус непосредственно стволовую клетку или существует гетероиммунный механизм развития аплазии (антитела против вируса, фиксированного на стволовой клетке, вызывают гибель этой стволовой клетки).
В пользу поражения стволовой клетки при апластических анемиях говорит эффективность трансплантации костного мозга от однояйцевых близнецов и братьев или сестер, совместимых по системе НЪА.
Об иммунной природе апластической анемии у ряда больных свидетельствует отсутствие приживления трансплантированного костного мозга от однояйцевого близнеца без предварительной иммунодепрессии.
Клиническая картина идиопатической апластической анемии может быть разной.
Иногда болезнь начинается остро и очень быстро прогрессирует, почти не поддается никакой терапии. Но чаще она начинается исподволь, больной адаптируется к анемии и обращается к врачу уже тогда, когда выраженность панцитопении значительная. Клиническая картина депрессии кроветворения складывается из анемии различной глубины, тромбоцитопении со всеми клиническими проявлениями
тромбоцитопенического синдрома (такими как кровоподтеки, петехиальные высыпания на коже, носовые, десневые кровотечения, маточные кровотечения). Нередко следствием тяжелой нейтропении становятся пневмония, воспаление уха и другие воспалительные процессы. Иногда нагнаиваются ушибы, кровоизлияния, возможно инфицирование организма.
Анемия у больных связана как с нарушением образования эритроцитов, так и с кровотечениями.
Для таких больных характерна бледность, кожные кровоизлияния, достаточно специфичны воспалительные изменения на слизистой оболочке рта, прямой кишки.
Врач при выслушивании сердца выявляет систолический шум. При идиопатической форме болезни селезенка не прощупывается. Ее увеличение отмечается уже при гемосидерозе в результате массивных переливаний эритроцитов. Увеличение печени может быть связано с недостаточностью кровообращения при анемии.
В одних случаях болезнь прогрессирует быстро и за несколько недель или месяцев приводит к смерти, в других — протекает хронически, с периодическими обострениями и улучшениями. Иногда наступает полное выздоровление.
Анемия выражена очень сильно, иногда гемоглобин снижается до 20-30 г/л. Анемия чаще нормохромная, макроцитарная. Содержание ретикулоцитов колеблется от 0 до 45%. Тяжелые формы сопровождаются большим снижением уровня ретикулоцитов. Эритрокариоциты в периферической крови появляются редко. Отмечается выраженная гранулоцитопения. Иногда количество гранулоцитов снижается до 0,2 х 109/л, при этом развиваются инфекционные осложнения. Иногда снижается абсолютное количество моноцитов. Абсолютный уровень лимфоцитов в большинстве случаев остается нормальным. Снижается количество тромбоцитов, при этом значительно удлиняется время кровотечения и, как следствие, развивается геморрагический синдром, СОЭ ускоряется до 30-50 мм/ч.
Количество миелокариоцитов костного мозга заметно снижается. Иногда отмечается раздражение красного ростка. Увеличено количество лимфоцитов, плазматических, тучных клеток. Мегакариоциты могут полностью отсутствовать. В костном мозге резко увеличивается количество железа, расположенного как в эритрокариоцитах, так и внеклеточно.
Содержание железа сыворотки у большинства больных увеличено, насыщение трансферрина приближается к 100%. При исследовании феррокинетики при помощи радиоактивного железа выявляются удлинение времени выведения железа из плазмы и снижение количества железа, включенного в эритроциты. Продолжительность жизни эритроцитов, измеренная при помощи радиоактивного хрома, чаще всего укорочена, реже
— нормальная. Иногда повышается уровень фетального гемоглобина. Агрегатгемагглютинационная проба часто оказывается положительной. На поверхности эритроцитов выявляют !§0. Необходимо исключить присутствие аллоантител на поверхности недавно перелитых эритроцитов.
Диагностика апластической анемии возможна только после гистологического исследования костного мозга. Выявление панцитопении в периферической крови служит показанием к стернальной пункции (костномозговая пункция, производимая через переднюю стенку грудины) для исключения гемобластоза и витамин-В 12-дефицитной анемии. После этого производится исследование взятого материала. При выявлении большого количества жира в костном мозге диагностируют апластическую анемию. Если при исследовании обнаруживается нормальное соотношение между кроветворной тканью и жиром или имеется структурное увеличение клеток, то диагноз апластической анемии отпадает. При этом нередко увеличивается селезенка, иногда бывает положительная проба Кумбса, но чаще антитела обнаруживаются при помощи агрегатгемагглютинационной пробы. В костном мозге — нормальное количество мегакариоцитов, тогда как при апластической анемии мегакариоциты почти полностью отсутствуют. При периферической панцитопении у пожилых людей, у лиц с удалением части желудка следует в первую очередь исключить витамин-В 12-дефицитную анемию, у детей — фолиеводефицитную анемию.
источник
Анемия – заболевание, характеризующееся недостатком железа и гемоглобина в крови. Чтобы компенсировать отрицательные последствия синдрома, назначаются витамины при анемии.
Важнейшие микроэлементы при заболевании – фолиевая кислота, аскорбиновая и само железо, которое может поступать в организм вместе с продуктами. Комплексное использование этих мер позволяет увеличить количество гемоглобина. Помогают и витамины железосодержащие при анемии. В зависимости от стадии синдрома назначаются либо профилактические БАДы, либо полноценные медикаменты.
Витаминные добавки и медикаменты с железом положены людям, у которых нарушен процесс всасывания и усвоения железа. Показаниями к терапии являются следующие причины анемии у взрослых:
- обильная кровопотеря в результате травмы или системного заболевания;
- недостаток необходимых компонентов в результате неправильного питания;
- кислородное голодание мозга при низком гемоглобине у взрослых;
- появление слабости, головокружений, развитие атрофических изменений.
Перед началом профессиональной терапии пациент должен пройти клинический анализ крови на уровень гемоглобина, чтобы подтвердить свой диагноз. Гемоглобин у мужчин должен содержаться в количестве минимум 117 г на литр крови в подростковом возрасте. Если мужчине от 19 до 45 лет, то минимальный уровень уже 132 г на литр. У женщин наименьший допустимый показатель также 117 г. Показанием к назначению профессиональной терапии является его снижение ниже минимально допустимой отметки.
При железодефицитной анемии назначаются витамины, минералы, которые содержат железо или стимулируют его высвобождение и усвоение. Среди часто используемых препаратов есть следующие наименования:
- фолиевая кислота;
- аскорбиновая кислота;
- «Мальтофер»;
- «Актиферрин»;
- «Фенюльс»;
- «Ферлатум»;
- и другие.
Профессиональные препараты должны использовать только согласно предписаниям врача. При неконтролируемом приеме велик риск передозировки, неправильного лечения и ухудшения симптоматики синдрома. Перед приобретением медикаментом рекомендуется обратиться к государственному терапевту или представителю платной медицинской клиники.
Препараты обладают несколькими действиями (в зависимости от состава):
- насыщают кровь железом, необходимым для формирования гемоглобина;
- стимулируют выработку гемоглобина;
- восстанавливают способность организма усваивать и всасывать железо (при нарушениях ЖКТ, выработки ферментов);
- быстро восполняют недостаток кровяных телец.
В критическом положении необходимо провести переливание крови для поддержания жизнедеятельности человека. Однако ниже будет рассказано лишь о медикаментах, которые предназначены для домашней терапии начальной и средней стадии анемии.
При анемии лечение должно быть максимально легким, не вызывающим перегрузки организма. Препараты на основе гидроксида трехвалентного железа обладают минимумом противопоказаний. Состав приближен к натуральному, вырабатываемому организмом железу.
Данное вещество не вступает в реакцию с другими лекарствами и компонентами пищи, поэтому рекомендуется людям с проблемами пищеварения и большим количество прописанных медикаментов.
Данное вещество – стимулятор гемопоэза. Назначается в основном при беременности для лечения и профилактики анемии. Допустим при лактации. Запрещен при поражениях печени и почек, анемиях других типов. Назначается только после консультации со специалистом.
Комплексные препараты на основе аскорбиновой кислоты и солей железа ускоряют синтез эритроцитов. Кислота используется как вспомогательное вещество, которое переводит витамин B6 в необходимое для синтеза состояние. Соли железа обеспечивают питание организма феррумом. Такой вид препарата обладает минимальным количеством противопоказаний, поскольку обладает натуральным составом.
Эти вещества участвуют в синтезе гемоглобина и транспортировки железа к костному мозгу. Назначаемые по отдельности от других стимуляторов синтеза кровяных клеток, они обладают недостаточной эффективностью. Прием солей нужно сочетать либо с богатой витамином C диетой, либо с использованием аскорбиновой кислоты.
Если у детей, у женщин гемоглобин снижен, назначается мягкое средство – «Мальтофер». Оно рекомендуется гинекологами для приема в период планирования беременности, вынашивания ребенка и лактации. В основном «Мальтофер» используется как профилактический комплекс.
У препарата есть разные формы выпуска – таблетки, сироп, раствор для внутреннего применения, капли.
Для приема препарата можно купить капли или капсулы. Медикамент содержит сульфат железа и серин. Из-за высокой концентрации феррума препарат противопоказан при употреблении железистых диетических продуктов (греча, говядина, яйца). При беременности прием допустим, но лучше остановить свой выбор на другом лекарстве. Основное предназначение – лечение анемии у взрослых и детей школьного возраста.
Лекарственный препарат средней ценовой категории. Его необходимо употреблять в виде капсул с гемовым железом (одна упаковка содержит 60 штук). Противопоказания минимальны – индивидуальная непереносимость компонентов (аллергия), людям с нарушениями печени и почек можно принимать медикамент после консультации с врачом. «Гемохелпер» действует и как профилактическое средство при ОРВИ, склонности к онкологиям.
Итальянский медикамент. Рекомендован на ранних стадиях беременности, при кормлении грудью. Действует мягко, но при этом может слишком медленно восполнять недостаток гемоглобина.
Стоит относительно дорого, его нельзя назвать бюджетным вариантом. Оптимально использовать при профилактике, а не лечении анемии.
Этот препарат считается лучшим при развитии дефицита железа у детей. Оптимально начинать курс в возрасте 12 лет, когда у ребенка происходит резкий скачок в росте. Препарат можно использовать после тяжелых респираторных заболеваний, поскольку он восстанавливает организм и укрепляет иммунитет.
Гематоген продается в любой аптеке как профилактическое средство для поддержания уровня железа в крови. Из-за формы выпуска (сладкий батончик) он покупается преимущественно детям, хотя может быть употреблен и взрослыми. Существуют батончики с различной концентрацией железа.
Вариации с высокой концентрацией противопоказаны беременным и людям с нарушениями функций печени и почек. Зато для детей батончики безопасны.
Лекарственные средства, витамины при анемии могут быть взаимозаменяемы. Если пациент страдает от легкой или средней степени анемии, можно отказаться от тяжелых препаратов в пользу витаминных комплексов, разработанных для людей с пониженным гемоглобином.
Как принимать какие витамины при разных степенях анемии? На выбор пациента представлены.
- Фолиевая кислота – витамин, который обозначается как B9. Эти кислоты в организме улучшают деятельность костного мозга и стимулируют выработку эритроцитов.
- Цианокобаламин. Предотвращает проблемы при усваивании железа. Используется при делении и формировании новых эритроцитов.
- Пиридоксин. Важный элемент для организации транспортировки железа до костного мозга. Участвует в процессе кроветворения. Обеспечивает формирование гемоглобина из некоторых поступающих в организм белков.
Фолиевую кислоту и другие витамины (можно использовать рибофлавин, аскорбиновую кислоту) следует принимать согласно предписаниям врача. При неправильном расчете дозировки пациент либо не избавится от проблемы, либо будет страдать от передозировки. При покупке таблеток также необходимо учитывать наличие противопоказаний. Они указаны в инструкции к каждому препарату, а общие запреты расписаны в разделе ниже.
Необходимо добавлять в рацион больше продуктов, богатых железом и белком. В пищу можно включить:
- гречневую крупу;
- перепелиные и куриные яйца и блюда из них;
- бобовые (фасоль, горох, чечевицы);
- пророщенные зернышки пшеницы;
- витаминные комплексы со средним содержанием железа.
Профилактическим средством (то есть БАД) считается аскорбиновая кислота. Ее можно приобрести без рецепта. Аскорбиновая кислота принимается по 1-2 таблетки в день или по несколько шариков (в зависимости от формы выпуска). Вещество обязательно принимать в зимнее время, когда с пищей оно практически не поступает.
На структуру эритроцитов витамин воздействует положительно, позволяя им лучше транспортировать железо. Однако даже при регулярном поступлении в организм витаминов 100% защита от анемии не гарантирована, ведь синдром может быть спровоцирован кровотечением или системным заболеванием.
Данные меры не помогут компенсировать сильный дисбаланс микроэлементов. Это только профилактика, которая может быть выбрана самостоятельно при первых симптомах анемии (заедах, бледной коже, усталости).
При обнаружении малокровия у женщин во время беременности витамины против анемии не противопоказаны, а наоборот рекомендованы. Во время вынашивания ребенка организм характеризуется повышенной потребностью в гемоглобине. Рекомендуется восполнять потери этого вещества, связанные с внутренними кровотечениями и другими проявлениями беременности, при помощи двухвалентного гемового железа.
При приеме таблеток, жевательных пастилок, использовании инъекций вероятны следующие симптомы:
Это не признаки неправильного приема. Незначительное и не систематическое проявление этих отклонений допустимо в период формирования эмбриона.
Оптимальный вариант для беременных – это специальные медикаменты, разработанные для будущих мам. Можно использовать и стандартные универсальные препараты – «Тотема», «Ферретаб-комб», «Сорбифер», «Мальтофер».
Перед началом курса медикаментов необходимо проконсультироваться с гинекологом или отдельным специалистом, следящим за ходом беременности.
Средства для увеличения содержания железа не рекомендуются людям с чувствительным пищеварением. Витамины и минералы меняют структуру всасывания микроэлементов, поэтому в первые дни приема препарата вероятны слабость, запоры или диарея. При возникновении отрицательных симптомов назначаются слабительные или противодиарейные средства, специальная овощная или фруктовая диета.
- хронический гипервитаминоз;
- аномалии беременности;
- прием медикаментов, разжижающих кровь;
- пластическая анемия;
- недостаток витамина B12.
Большая концентрация фолиевой кислоты или других железосодержащих медикаментов приводит к разрушению витамина B12. Развивается вторичная анемия, пациент страдает от недостаточного питания внутренних органов.
При аллергии на компоненты препарата большая доза способна привести к отеку гортани или нарушению дыхания. Эти состояния могут закончиться летальным исходом.
При разовой передозировке здоровый человек пострадает только от нарушений ЖКТ: рвоты, нарушений стула и пищеварения. Для избавления от симптомов рекомендуется провести процедуру промывания желудка. При хронической передозировке могут развиться симптомы, схожие с проявлениями анемии: слабость, головокружение, при критическом состоянии – обмороки.
При обнаружении анемии нельзя медлить и отказываться от покупки восстановительных препаратов. Витаминные и медикаментозные комплексы помогут восстановить уровень гемоглобина гораздо быстрее, чем правильное питание с высокой концентрацией железа.
источник
Как правило, дефицит витамина Е у взрослых людей развивается при расстройстве кишечного всасывания в связи с воспалением тонкого кишечника, нарушением всасывания жира при воспалении поджелудочной железы. Однако чаще дефицит витамина Е наблюдается у недоношенных новорожденных.
Витамин Е является одним из важнейших средств, защищающих клетку от воздействия окислителей. Снижение уровня витамина Е ведет к повышенному образованию перекисей липидов в клеточной мембране и укорочению продолжительности жизни эритроцитов. У недоношенных детей обеспеченность витамином Е зависит от степени недоношенности. Нормальные запасы витамина Е у новорожденного составляют 20 мг, а недоношенный, родившийся с массой тела 1000 г, имеет в запасах всего 3 мг витамина Е.
Мембрана эритроцитов у такого ребенка легко нарушается при воздействии окислителей. Состав жирных кислот, входящих в фосфолипиды мембраны, во многом зависит от состава жирных кислот в пище ребенка. Если в питании много линолевой кислоты, то ее содержание увеличивается и в мембране эритроцитов, и они легче разрушаются. Женское молоко содержит значительно меньше линолевой кислоты, чем коровье.
При дефиците витамина Е в организме эритроциты могут разрушаться под воздействием больших доз железа, которое иногда назначают недоношенным, так как железо катализирует перекисное окисление.
При дефиците витамина Е наблюдаются легкая гемолитическая анемия с внутриклеточным разрушением эритроцитов, небольшим снижением уровня гемоглобина (до 90-100 г/л) и повышение уровня ретикулоцитов (до 2,5-3,5%) и билирубина (до 30 мкмоль/л).
Анемию, связанную с дефицитом витамина Е, лечат витамином Е, назначенным внутрь новорожденным и внутримышечно — при стеаторее (повышенное содержание в кале жира) и нарушении всасывания витамина Е у взрослых.
К каким докторам следует обращаться если у Вас Гемолитическая анемия, связанная с дефицитом витамина Е:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гемолитической анемии, связанной с дефицитом витамина Е, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
источник
ВИТАМИН Е-ДЕФИЦИТНАЯ АНЕМИЯ
Витамин Е-дефицитная анемия чаще всего встречается у глубоких недоношенных, у старших детей ее развитие возможно при нарушении кишечного всасывания в связи с энтеритом, при нарушении всасывания жира при панкреатите или наследственной стеаторее.
Витамин Е (токоферола ацетат) содержится в основном в растительных маслах (подсолнечное, кукурузное, соевое, облепиховое, хлопковое), а также в мясе, яйцах, молоке. Суточная потребность витамина Е для детей 0-6 месяцев составляет 5 мг, 7-12 месяцев 6 мг, 1-3 лет 7 мг, 4-10 лет 10 мг, 11-13 лет 12 мг (мальчики) и 10 мг (девочки), 14-17 лет 15 мг (юноши) и 12 мг (девушки), для беременных и кормящих матерей 15 мг.
В молозиве содержится больше витамина Е, чем в переходном и зрелом женском молоке; в коровьем молоке его концентрация в 10 раз меньше, чем в женском (в то же время в коровьем молоке больше полиненасыщенных жирных кислот, для усвоения которых требуется и большее количество витамина Е).
При кормлении грудью концентрация витамина Е в крови новорожденного с первых дней быстро нарастает, при искусственном вскармливании содержание витамина Е даже к 3-месячному возрасту еще не достигает нормы.
Причины витамин Е–дефицитной анемии. У детей раннего возраста, особенно первых недель жизни, витамин Е всасывается хуже, чем у взрослых.
Особенно плохо токоферол всасывается у недоношенных, которые сами по себе рождаются с уменьшенным запасом витамина Е по сравнению с доношенными.
Усвоение витамина Е нарушается у детей, родившихся в асфиксии, с травмой ЦНС, при инфекционных заболеваниях.
Хронический дефицит витамина Е встречается у больных с a- и b-липопротеинемией, спру, гипотрофией, обширной резекцией тонкого кишечника, муковисцидозом, воспалительными заболеваниями кишечника, при сердечной недостаточности (характерна потеря токоферола), при заболеваниях печени и желчевыводящих путей (при малом количестве желчи в кишечнике снижается всасывание жира и жирорастворимого витамина Е).
У больных с синдромом мальабсорбции концентрация токоферола в крови падает иногда до 20% от нормы, эритроциты становятся чрезвычайно чувствительными к гемолизу от перекиси водорода и продолжительность их жизни укорачивается.
Патогенез витамин Е–дефицитной анемии. Витамин Е является антиоксидантом. Он стабилизирует клеточные и субклеточные мембраны лизосом, эритроцитов и различных тканевых клеток, защищает их от окисления и превращения в перекиси.
Кроме того, токоферол стимулирует синтез гема и гемоглобинсодержащих ферментов – Hb, миоглобина, каталазы, пероксидазы, цитохрома с улучшением окислительных и синтетических процессов в тканях.
Снижение уровня витамина Е в организме ведет к повышенному образованию перекисей липидов в клеточных мембранах и укорочению жизни эритроцитов.
Мембраны эритроцитов у детей с дефицитом токоферола легко разрушаются в клетках РЭС и под воздействием окислителей, что приводит к развитию гемолитической анемии с признаками внутриклеточного гемолиза.
Клиническая картина. При дефиците витамина Е определяется легкой гемолитической анемией с внутриклеточным гемолизом (иктеричность кожи и склер, тенденция к гепатоспленомегалии), с небольшим снижением уровня Hb (90-100 г/л), ретикулоцитозом (2,5-3,5%) и непрямой билирубинемией (до 30 мкмоль/л).
Гемолитические кризы, особенно у недоношенных детей, могут провоцировать некоторые лекарства-окислители:
(хингамин)
(акрихин)
кислота
(хинидин)
бисульфит (викасол)
Диагноз анемии, связанной с дефицитом витамина Е, подтверждается сниженной концентрацией a-токоферола в плазме крови и повышенным гемолитическим эритроцитов с перекисью водорода.
Лечение витамин Е-дефицитной анемии. Токоферола ацетат выпускается во флаконах по 10, 20, 25 и 30 мл, содержащих масляный раствор 5% (в 1 капле 1 мг витамина), 10% (в 1 капле 2 мг), 30% (в 1 капле 6 мг), а также в ампулах по 1 мл 5%, 10% и 30% масляного раствора (с содержанием 50, 100 и 300 мг витамина соответственно).
Детям первых месяцев жизни (в том числе – недоношенным) витамин Е назначается в виде 5% масляного раствора токоферола ацетата внутрь или внутримышечно по 5-10 мг в сутки в течение 10-14 дней. Гематологическое улучшение наблюдается через 5-7 дней от начала лечения и сопровождается увеличением числа лейкоцитов и показателя гематокрита.
Течение и прогноз при витамин Е–дефицитной анемии благоприятные.
Профилактика дефицита витамина Е в организме заключается в лечении основного заболевания, вызвавшего нарушение его всасывания в кишечнике или избыточные потери. При искусственном вскармливании необходима коррекция питания витамином Е. С целью профилактики гиповитаминоза Е всем недоношенным с массой тела при рождении менее 2000 г рекомендуется назначать витамин Е в суточной дозе 5-10 мг.
Диспансерное наблюдение при дефицитных анемиях у детей проводится в поликлинике семейным врачом либо в специализированном центре детским гематологом с ежемесячным двукратным повторением анализов крови на Hb и эритроциты.
В качестве лечебных мероприятий назначается рациональное питание, проводится поддерживающая терапия дефицитным фактором.
Спустя 6 месяцев после нормализации анализов крови и доказанном внешнем белковом или витаминном дефиците ребенок снимается с учета. При наследственных причинах того или иного дефицита и необходимости пожизненной терапии дефицитным фактором диспансерное наблюдение проводится постоянно.
Профилактические прививки следует проводит не ранее, чем через 6 месяцев после стойкой нормализации показателей красной крови.
источник