Те, кто привык списывать основные симптомы анемии на сезонность или интенсивный рабочий график, подвергают свое здоровье большому риску. Такой недуг в народе прозвали малокровием. Определение анемии можно представить следующим образом — в организме начинают протекать патогенные процессы, в результате которых снижается уровень гемоглобина и количество красных кровяных телец. Сегодня такое заболевание считается невероятно распространенным и по неофициальным данным от него страдает около 30% всего населения.
Человеческая кровь состоит из группы трех клеток – уже знакомые эритроциты, тромбоциты и лейкоциты. Каждая отдельная клетка призвана выполнять свою отдельную функцию. Эритроцитами называют красные кровяные тельца. Именно в них содержится гемоглобин. Эритроциты не просто окрашивают нашу кровь, но и выполняют более важную функцию, а именно транспортируют кислород по всему организма. Когда количество эритроцитов начинает снижаться или уровень гемоглобина падает – это привод к развитию малокровия.
Малокровие является очень опасным недугом и этому есть несколько обоснованных фактов:
1 Даже когда в организме наблюдается критически низкое количество эритроцитов, организм продолжает транспортировать кислород во время участки тела. Это происходит до тех пор, пока состояние при анемии не становится критическим. Именно поэтому человек может долгое время не подозревать, что у него прогрессирует такой недуг.
2 Когда организм не получает достаточное количество кислорода, начинает проявляться кислородное голодание. Это чревато дистрофией тканей и нарушением функциональности отдельных органов.
3 Опасность малокровия заключается и в том, что она часто является следствием другого недуга. В совокупности болезни оказывают очень сильное негативное воздействие на организм, что может привести к тяжелым последствиям.
4 Серьезные формы малокровия могут сильно навредить организму даже без наличия сопутствующих инфекционных или воспалительных процессов. Например, В12-дефицитная анемия очень сильно поражает организм, который не получает необходимый для его функционирования витамин.
5 Очень опасно малокровие для будущих мам. Например, у беременной диагностируют такой недуг, как анемия — что это значит? В данном случае, анемия, синоним которой – малокровие, наносит вред и женщине и будущему малышу.
Если кратко, анемия – это патологическое состояние крови. Возникнуть оно может в результате различных обстоятельств. Также стоит отметить, что выделяет медицина анемию отдельного типа – псевдоанемию. Научное название такой патологии – гидроанемия. В таком случае кровь у человека становится невероятно жидкой, при этом количество эритроцитов и уровень гемоглобина остаются неизмененными.
В зависимости от концентрации гемоглобина, выделяют три стадии малокровия. Чем ниже этот уровень, тем серьезней заболевание анемии:
- Легкая анемия. В таком случае уровень гемоглобина сохраняется в пределах 90 г/л.
- Средняя анемия. Уровень гемоглобина варьируется в пределах 70-90 г/л.
- Тяжелая анемия. Уровень гемоглобина опускается ниже 70 г/л.
Если легкая степень анемии и в отдельных случаях средняя степень ее проявления требуют динамического наблюдения и при необходимости использования поддерживающих препаратов, то тяжелое малокровие требует оперативного вмешательства, без которого человек может просто не выжить.
Помимо степени тяжести, врач анемию разделяет на следующие виды:
- Относительная. Чаще всего диагностируется в момент беременности или во время небольшой кровопотери.
- Абсолютная. Значительно снижается количество красных кровяных телец, и как следствие падает уровень гемоглобина, который находится в эритроцитах.
Определение анемии воз звучит следующим образом – состояние организма, при котором снижается количество эритроцитов и как правило организм не получает достаточно кислорода для нормального функционирования. В основном у пациентов диагностируют железодефицитную анемию. Она составляет около 90% от всех других типов малокровия. Согласно статистике ВОЗ, болезнь крови анемия диагностируется у каждого шестого мужчины и у каждой третьей женщины.
Железо в организме человека принимает активную участь в обмене веществ, метаболизме, а также газообменом процессе. Взрослый здоровый человек в сутки использует около 25 мг железа, а общий запас этого вещества в организме составляет не более 4 грамм.
Понятие об анемии такого типа подразумевает дефицит железа в организме, и как результат, невозможность его нормального функционирования. Есть несколько основных причин, которые приводят к развитию железодефицитной анемии:
- Неправильное питание. Ярые вегетарианцы очень часто страдают от такой формы малокровия, ведь с овощей человек может взять только 3% железа, а с мяса все 25%.
- Проблемы с пищеварением и как результат невозможность усвоение железа организмом.
- Период беременности
- Сильное или незначительное кровотечение. Оно может быть как наружным, так и внутренним.
- Хронические заболевания.
Разумеется, что это не все критерии анемии. Опасность этого недуга проявляется в том, что она может скрывать себя очень долгое время, а симптомы очень сильно напоминают простую усталость от интенсивного рабочего графика и недостатка сна. Симптомы малокровия следующие:
- Общая слабость.
- Повышенная сонливость.
- Раздражительность.
- Головные боли.
- Учащенное сердцебиение даже в состоянии покоя.
- Отдышка.
- Проявление хронических заболеваний.
- Нарушения пищеварительной системы.
- Исчезновение румянца и синяки под глазами.
Когда начали проявляться первые симптомы такого недуга, как анемия, к какому врачу обратиться? Учитывая тот факт, что анемия – это заболевание крови, то помочь в данном случае должен гематолог. Именно этот врач специализируется на проблемах крови.
Изначально стоит посетить именно терапевта, который и может выписать направление к гематологу. Также направление может быть выписано и к другому специалисту. Зависит это от проявившихся симптомов. Помимо этого, пациенту необходимо будет сдать анализы. В основном назначается общий анализ крови, который позволяет определить количество железа, уровень фолиевой кислоты, а также содержание витамина В12. Как только результаты анализов будут известны, специалист может составить курс дальнейшего лечения недуга.
Но может ли при анемии лечение отсутствовать? Вполне. Это зависит от степени тяжести малокровия. Если диагностирована легкая степень анемии, то пациенту просто назначается динамическое наблюдение или же необходимость скорректировать свой ежедневный рацион.
Итак, как бороться с анемией? Лечение такого недуга зависит напрямую от первопричины развития малокровия. Например, если анемия возникла в результате сильной кровопотери, то изначально останавливается кровотечение, потом проводится переливание крови, а на последок могут использовать различные медикаменты для восстановления уровня того или иного вещества в крови.
Если же диагностирована железодефицитная анемия, то пациенту выписывают препараты, которые содержат железо и фолиевую кислоту. Для того, чтобы лечение было максимально эффективным, оно подкрепляется правильной диетой. Если анемия наблюдается у беременных, то в их рацион включают продукты, которые отличаются высоким содержанием железа и позволяет увеличить уровень гемоглобина. Заниматься самолечением не рекомендуется. Есть определенные противопоказания при анемии, которые может установить только лечащий врач в зависимости от результатов анализа крови.
Напоследок можно привести несколько интересных фактов, касательно такого недуга, как анемия. Согласно официальной статистике, в мире от малокровия страдает более полутора миллиарда человек. Если представить этот показатель в процентном эквиваленте, то он составит приблизительно 25% всего населения. В зону риска попадают как пожилые граждане, так и новорожденные дети. Примечательно, что у женщин анемия диагностируется намного чаще, чем у мужчин. Особенно часто диагностируют малокровие во время беременности.
источник
Низкий гемоглобин обнаруживается у 80% людей. При этом женщины чаще мужчин страдают малокровием. Бежать в аптеку и покупать железосодержащие препараты — не совсем правильная тактика. Хотя в большинстве случаев анемия спровоцирована железодефицитом, при некоторых формах болезни такие лекарственные препараты не окажут лечебного эффекта.
Также стоит понимать, что анемия — это не самостоятельное заболевание, а всего лишь состояние, сопутствующее различным патологическим процессам в организме человека. Только устранив причинную патологию, можно нормализовать состав крови и предотвратить снижение гемоглобина в дальнейшем.
Анемия — это патологическое изменение состава крови, основным признаком которого является снижение показателя гемоглобина (Hb). Нижняя граница гемоглобина для женщин —120 г/л (беременные — 110 г/л). В зависимости от уровня падения Hb диагностируют степени анемии:
- Легкая (I степени) — гемоглобин 110-90, эритроциты более 3;
- Среднетяжелая (II степени) — Hb 90-70, эритроциты не менее 2;
- Тяжелая (III степени) — Hb ниже 70.
Важно! Показатели гемоглобина в пределах 120-110 г/л являются пограничными. В таких случаях через некоторое время проводится повторный анализ крови.
Для диагностики анемии значение имеют и другие показатели крови:
- Цветовой показатель — норма ЦП 0,86-1,1, определяет насыщенность эритроцитов гемоглобином;
- Ретикулоциты — молодые красные клетки в норме 0,2-2%, характеризуют регенеративную способность костного мозга;
- Количество эритроцитов — норма 3,7-4,7 х1012;
- Форма эритроцитов — при некоторых видах малокровия красные клетки серповидно изогнуты или имеют вид мишени;
- Диаметр эритроцитов — в норме 7.2 -8,0 микрон, изменяется при различных типах малокровия;
- Сывороточное железо — у здоровой женщины уровень 9,0-31,3 мкмоль/л;
- Ферритин (белок, участвующий в образовании Hb) — норма 10-120 мкг/л, определяет соотношение железа в печени и плазме крови;
- Железонасыщенность трансферина — характеризует процесс переноса железа из печени к костному мозгу, при анемии менее 16%;
- Сывороточная железосвязывающая способность — выявляет нарушения метаболизма железа (норма ОЖСС — 41-77).
Врачи выделяют три основные причины анемии:
- Потеря эритроцитов и Hb — является следствием острой (при травмах, операциях, обильных менструациях) и хронической кровопотери при язвенном поражении ЖКТ, глистных инвазиях и т. Д.;
- Нарушение созревания эритроцитов и образования гемоглобина — происходит при недостаточности вит. В12, С и В9 (фолиевой кислоты), железодефиците, патологии костного мозга, частичной резекции желудка;
- Стремительное разрушение эритроцитов — при воздействии ядов, уксуса, свинцовом отравлении, приеме сульфаниламидов, лимфолейкозе, циррозе печени и онкопатологии они живут менее 100 дней.
При диагностике малокровия следует отличать схожие состояния, при которых проявляются симптомы анемии у взрослых, но лечение кардинально отличается:
- Псевдоанемия — изменение показателей крови возникает вследствие избыточного поступления жидкости в кровяное русло (гидремия). Такие состояние наблюдается при лечении отеков мочегонными средствами, обильном питье.
- Скрытая анемия — результат обезвоживания организма. При длительной рвоте, поносах, обильном потении кровь сгущается, теряя жидкую часть. Хотя показатели крови остаются при этом в норме, женщина страдает от малокровия.
Каждый тип анемии имеет специфические проявления, их рассмотрим чуть позже. Однако для всех видов малокровия характерна следующие симптомы:
- Слабость и быстрая утомляемость;
- Головные боли и головокружение, особенно при подъеме с постели и натуживании;
- Потеря аппетита, нередко извращенный вкус или полное отвращение к пище;
- Постоянная сонливость с нарушением режима ночного сна;
- Звон в ушах, «мушки» перед глазами;
- Рассеянность, раздражительность, снижение памяти;
- Одышка при минимальных физических нагрузках и другие признаки сердечной недостаточности (боли в сердце, снижение а/д);
- Учащенная частота сокращений сердца (до 90уд/мин);
- Шум в сердце — выраженный сердечный толчок, систолические шумы на верхушке сердца;
- Нарушение менструального цикла, вплоть до отсутствия менструации;
- Снижение полового влечения.
Формирование эритроцитов и образование гемоглобина — очень сложный процесс, сбой может произойти на любом этапе. Поэтому медики четко разделяют анемические процессы по причине возникновения и изменениям показателей крови. Видов анемии достаточно много, рассмотрим лишь наиболее распространенные и самые опасные из них.
Название наиболее часто встречающегося типа малокровия отражает причину патологического состояния лишь с одной стороны. Железодефицитная анемия развивается как на фоне недостаточного поступления железа с пищей (жесткие диеты, вегетарианство, неполноценное питание, кишечные паразиты), так и при нарушении его усвоения (болезни ЖКТ) и повышенной потребности в микроэлементе (беременность, фаза активного роста в подростковом периоде). Клинически железодефицит проявляется следующими симптомами:
- Гипоксический синдром — сонливость, постоянная усталость, звон в ушах, головные боли, одышка и тахикардия.
- Анемический синдром — снижение Hb и количества эритроцитов. ретикулоциты отсутствуют или ниже нормы, снижена концентрация железа в сыворотке (меньше 9,0 мкмоль/л). ЦП ниже 0,8 (гипохромная анемия). Эритроциты малого диаметра (меньше 7,2 микрон), разной формы.
- Сидеропенический синдром — сухая «алебастровая» кожа, усиленное выпадение волос, ломкие ногти.
Пациентки с железодефицитом отмечают потливость, потерю аппетита, нередки тошнота и рвота. Зачастую возникает странная потребность есть мел, бумагу или землю, вдыхать запах краски, бензина.
Характерной чертой хронической недостаточности железа является койлонихия (тонкие вогнутые ногти) и появление на ногтевых пластинах продольных бороздок. В тяжелых случаях возникает ощущение комка в горле, гипоацидный гастрит и атрофические изменения его слизистой, тотальный кариес и стрессовое недержание мочи.
Сидеробластная анемия характеризуется нормальным или повышенным количеством железа в организме. Сбой происходит в процессе его усвоения при приеме медикаментов (Циклосерина, Изониазида, Пиразинамида, Хлорамфеникола), алкогольном и свинцовом отравлении.
Характерным признаком данного типа малокровия является гемосидероз — непереработанное в гемоглобин железо откладывается в различных тканях, провоцируя заболевания сердца, сахарный диабет, очаговое поражение легких, увеличение печени и селезенки. Кожа при этом приобретает серый, землистый оттенок. Лабораторное подтверждение сидеробластной анемии:
- Низкие показатели гемоглобина и эритроцитов;
- Цп снижен — 0,4-0,6;
- Большое количество эритроцитов малого диаметра, однако встречаются и очень большие клетки;
- Количество ретикулоцитов ниже нормы;
- Высокий ожсс — более 86 мкмоль/л;
- Завышенный показатель сывороточного железа и ферритина;
- В костном мозге высокий показатель сидеробластов (клетки, имеющие венчик из железа вокруг ядра) — 70% при норме 2,0-4,6%.
Причины анемии — недостаток витамина (вегетарианство, скудная пища), повышенная потребность в нем (беременность, период грудного вскармливания, онкология) и плохое его усвоение (хронические болезни ЖКТ, прием противосудорожных препаратов и оральная контрацепция).
При В12-дефицитной анемии возникают симптомы со стороны ЦНС — мурашки по телу, онемение конечностей, «ватные» ноги, шаткая походка, слабая память, судороги.
Недостаток вит. В12 проявляется внезапной тягой к кислой пище, легкой желтушностью кожи и склер, запорами, глосситом и проблематичным глотанием, атрофическим гастритом, гепато- и спленомегалией.
Характерный признак — «лакированный» малиновый язык, сглаживание сосочков и ощущение жжения. В крови:
- Малое количество эритроцитов и ретикулоцитов, низкий Hb;
- ЦП выше нормы — от 1,05;
- Гигантские эритроциты (мегабластная анемия — диаметр эритроцитов более 9,5 микрон), тромбоциты и нейтрофилы (количество их снижено);
- Высокий показатель сывороточного железа;
- Снижение общего уровня лейкоцитов и базофилов;
- Завышенный показатель билирубина.
Критический недостаток фолиевой кислоты возникает при несбалансированном питании (отказ от мяса), почечной недостаточности, патологии печени, алкоголизме и злостным курением. Повышенная потребность в вит. В9 у беременных и онкобольных, подростков и в период кормления грудью.
Важно! Обычно диагностируется сочетание недостаточности фолиевой кислоты и вит. В12. Фолиеводефицитная и В12-дефицитная анемия дают одинаковую симптоматику. В анализе крови фиксируются идентичные изменения.
Следует различать малокровие, спровоцированное острой кровопотерей (внезапное обильное кровотечение), и хроническую анемию (степень кровопотери нарастает постепенно при язвенной патологии ЖКТ, гельминтах, опухолях).
Острая постгеморрагическая анемия характеризуется стремительным ухудшением состояния больной: обморочное состояние и потеря сознания, снижение пульса и а/д, рвота, холодный пот, нарастающая бледность кожи. Потеря больше 30% объема крови является критическим. В анализе крови:
- В зависимости от кровопотери снижение Hb и эритроцитов;
- ЦП в норме;
- Ретикулоциты свыше 11%;
- Диаметр эритроцитов при острой кровопотере не изменен, форма клеток разная;
- Лейкоцитоз свыше 12 г/л, сдвиг влево;
- Содержание сывороточного железа нормальное.
При хроническом течении постгеморрагической анемии, наравне с общими симптомами, женщина отмечает извращенность обоняния, непривычные вкусовые потребности, одутловатость лица, тошноту и повышение температуры до 37,2ºС. Лабораторные изменения:
- ЦП и гемоглобин снижен;
- Эритроциты деформированы, малого диаметра (меньше 7,2 микрон);
- Низкое количество лейкоцитов с незначительным лимфоцитозом;
сывороточное железо меньше 9 мкмоль/л; - Малое количество в крови кальция, меди и вит. А, в, с;
- Высокие показатели цинка, никеля и марганца.
В группу гемолитических анемий входит несколько патологических состояний, с различными проявлениями и механизмом развития малокровия. Для всех заболеваний, приобретенных и врожденных, характерна желтушность кожи и высокий билирубин в крови, гепато- и спленомегалия, моча цвета «мясных помоев» и темный кал, лихорадка, болезненность во всем теле.
- Серповидноклеточная анемия — врожденная патология, при которой формируются вытянутые серповидные эритроциты. При этом повышается вязкость крови, увеличивается риск тромбоза сосудов. Гемолитический криз возникает при гипоксических состояниях (пребывание в горах, душном, людном месте). Ноги пациентки припухшие, покрыты трудно заживающими язвами. Многие женщины отмечают нарушение зрения. В крови на фоне низкого Hb (50-80 г/л) и малого количества эритроцитов (1-2 Т/л, серповидной формы, телца Жолли, кольца Кабо) наблюдается повышение ретикулоцитов более 30%.
- Талассемия — генетически обусловленное торможение синтеза гемоглобина приводит к образованию мишеневидных эритроцитов. Заболевание развивается в детском возрасте: деформируются кости черепа, отстает умственное и физическое развитие, разрез глаз по монголоидному типу, увеличенный размер печени и селезенки, гемосидероз, землистого цвета кожа. ЦП и сывороточное железо низкие.
- Иммунные гемолитические анемии (вирусная, сифилитическая) — симптоматически идентичны, различия лишь в признаках основного заболевания. В крови высокий билирубин, большое количество ретикулоцитов, эритроциты круглой (не вогнутой) формы. Гемоглобин нормальный или чуть снижен.
- Неиммунные гемолитические анемии — малокровие при отравлениях (спиртным, кислотами, грибами, змеиным ядом), ожогах (повреждено более 20% кожи), малярии, недостатке вит. Е и специфическая анемия Маркиафавы-Микелли. В крови ретикулоциты 30%, ЦП в норме и больше, разной формы эритроциты, лейкопения и тромбоцитопения.
Гипопластическая анемия — следствие приобретенного или наследственного нарушения кроветворной функции костного мозга, характеризуется снижением всех клеток крови и замещением костного мозга жировыми клетками.
Клиническая картина: в дополнение к общим анемическим симптомам возникают частые кровотечения, синяки без причины, кровоточивость десен, язвы на коже, во рту и в глотке.
Гипопластическая анемия развивается при вирусе герпеса, грибковом поражении, при белковой и витаминной недостаточности, воздействии облучения и высокочастотных токов, эндокринной патологии (болезни щитовидки, сахарный диабет, гиперфункция яичников), системных заболеваниях (ревматоидный артрит, волчанка).
Анемия — частая «спутница» беременности. Возрастающая потребность в железе и витаминах в большинстве случаев не может восполняться питанием. На 29-36 нед. беременности потребность в железе возрастает до 3,5 мг/сут, тогда как из пищи максимально усвоиться может лишь 2 мг/сут. Анемия у будущей матери диагностируется при показателях крови, вышедших за предельные границы:
- гемоглобин — 100г/л;
- эритроциты — в I триместре 4,2, во II триместре 3,5, в III триместре 3,9;
- ретикулоциты — 5-10%;
- ферритин — в I триместре не больше 90, во II триместре до 74, в III триместре 10-15.
Чаще всего в период вынашивания плода у женщины диагностируется железодефицитная, В12- и В9-дефицитная анемия. Симптомы анемии при беременности идентичны общим признакам малокровия. Низкий гемоглобин чреват развитием токсикоза и угрозой выкидыша, на поздних сроках высок риск преждевременных родов и масштабного послеродового кровотечения. После родов у анемичной мамы часто недостает молока. Однако еще большая опасность грозит будущему малышу:
- задержка внутриутробного развития;
- гипотрофия — малый вес;
- слабость иммунитета.
Нельзя исключать и развитие у ребенка гемолитической болезни новорожденных. Этот тип гемолитической анемии связан с разрушением эритроцитов вследствие несовместимости группы крови или резус-фактора крови матери и ребенка. У новорожденного отмечается желтуха (не всегда), отеки (асцит), бочкообразный живот, увеличение селезенки и печени. В крови гемоглобин от 150 г/л и ниже, высокий билирубин и количество ретикулоцитов.
Важно! Предупреждение гемолитической анемии у новорожденных проводится еще в период беременности. Женщинам, у которых обнаружены антитела, вливают антирезусные иммуноглобулины.
Лечебная тактика при малокровии напрямую зависит от типа анемии и ее степени тяжести. Не при каждом анемическом синдроме эффект даст прием железосодержащих препаратов.
- Железодефицитная анемия — при легкой и среднетяжелой степени назначаются таблетки Сорбифер, Феррум лек, Ферроградумет, раствор Тотема. При тяжелой анемии целесообразен прием Гино-Тардиферона (высокое содержание железа), Гемофер пролонгатум и инъекции Мальтофер, Венофер, Феррум лек (в дальнейшем пациентка переводится на пероральный прием лекарств). Гемоглобин нормализуется уже через 1 мес., однако курс продолжается до 3 мес.
- В12- и В9-дефицитиная анемия — обязателен сочетанный прием вит. группы В (лучший препарат — В-комплекс) и фолиевой кислоты. При одновременном железодефиците используются препараты Ферровит форте, Гино-Тардиферон, Ранферон-12 (содержат железо и необходимые витамины).
- Железорефрактерная анемия, талассемия — полностью устраняющего болезни лечения не существует. Улучшение состояния достигается при в/в вливаниях эритроцитарной массы и препаратов-кровезаменителей.
- Острая постгеморрагическая анемия — остановка кровотечения, переливание эритроцитарной массы, крови.
- Хроническое постгеморрагическое малокровие — лечение причинного заболевания, длительный прием таблетированных препаратов железа, усиленных витаминами.
- Серповидноклеточная анемия не излечивается, терапия направлена на профилактику гемолитических кризов и вливания растворов, содержащих нормальные эритроциты.
- Вирусная, сифилитическая анемии — гемоглобин самостоятельно восстанавливается после лечения основного заболевания.
- Неиммунные гемолитические анемии — устранение провоцирующего фактора (выведение токсинов и ядов из организма) обычно приводит и к нормализации гемоглобина.
- Гипопластическая анемия — препараты железа бесполезны, для улучшения состояния врачи-гематологи прибегают к различным методам стимуляции кроветворной функции: инъекции Эпокомб, Эпостим, Эпомакс, Аранесп. Улучшение состояния дают кортикостероиды (Преднизолон, Гидрокортизон, Дексаметазон) и анаболики (Нандролон, Анаполон). Однако эти препараты имеют массу побочных эффектов. В тяжелых случаях результат даст только трансплантация костного мозга.
Какой препарат лучше при анемии — выбор остается за лечащим врачом. Так как гиповитаминоз принимает крупный масштаб, логично назначать комплексные лекарства, содержащие железо и необходимые витамины. Повышение показателя гемоглобина спустя месяц не всегда означает выздоровление. Для стойкого результата лечение следует продолжать 2-3 мес.
Отличным дополнением к лекарственной терапии является диета. Большое содержание железа в сухофруктах, большинстве ягод и фруктов (земляника, слива, малина, виноград, клубника, гранат, персик, вишня), капусте и томатах, белых грибах, моркови и свекле, мясе (телятина, крольчатина) и субпродуктах, гречке и яичном желтке, грецких орехах и черном шоколаде.
Важно! Кофе и крепкий чай, курение — снижают гемоглобин.
Из народных антианемических рецептов наиболее эффективны:
- Смесь меда, грецких орехов, сушеных абрикосов (предварительно замочить в горячей воде, а затем промыть) и кишмиша в равных частях. Добавить измельченный лимон (с цедрой!). Принимать по 1 ст. л. трижды в день.
- Свежевыжатый морковно-свекольный сок — курсовое лечение 2-3 мес.
- Настой крапивы — на стакан кипятка необходимо 1 ст. л. сухого сырья.
Легкая и среднетяжелая анемия обычно проходит без последствий в течение 1-3 мес. Тяжелую степень малокровия часто приходится лечить в стационарных условиях с дальнейшими повторными курсами дома.
Наиболее неблагоприятный прогноз касается гипопластической (апластической) и серповидноклеточной анемии, талассэмии. Оптимистичные шансы врачи дают молодым пациенткам (до 30 лет) с легкой степенью снижения гемоглобина и хорошей переносимостью лечебных мероприятий.
источник
Заболевания крови – классификация, признаки и симптомы, синдромы болезней крови, диагностика (анализы крови), методы лечения и профилактики
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Сущность заболеваний крови заключается в изменении количества, строения или функций эритроцитов, тромбоцитов или лейкоцитов, а также нарушениях свойств плазмы при гаммапатиях. То есть, заболевание крови может состоять в увеличении или в уменьшении числа эритроцитов, тромбоцитов или лейкоцитов, а также в изменении их свойств или строения. Кроме того, патология может заключаться в изменении свойств плазмы за счет появления в ней патологических белков или же уменьшения/увеличения нормального количества компонентов жидкой части крови.
Характерными примерами заболеваний крови, обусловленных изменением количества клеточных элементов, являются, например, анемия или эритремия (увеличенное количество эритроцитов в крови). А примером заболевания крови, обусловленным изменением строения и функций клеточных элементов, является серповидно-клеточная анемия, синдром «ленивых лейкоцитов» и т.д. Патологиями, при которых изменяется и количество, и строение, и функции клеточных элементов, являются гемобластозы, которые в обиходе называют раком крови. Характерное заболевание крови, обусловленное изменением свойств плазмы – это миеломная болезнь.
Заболевания системы крови и заболевания крови представляют собой разные варианты названий одной и той же совокупности патологий. Однако термин «заболевания системы крови» является более точным и правильным, поскольку вся совокупность патологий, включенных в данную группу, касается не только самой крови, но и кроветворных органов, таких, как костный мозг, селезенка и лимфатические узлы. Ведь заболевание крови представляет собой не просто изменение качества, количества, структуры и функций клеточных элементов или плазмы, но и определенные нарушения в органах, ответственных за выработку клеток или белков, а также за их разрушение. Поэтому, по сути, при любом заболевании крови за изменением ее параметров стоит нарушение работы какого-либо органа, непосредственно участвующего в синтезе, поддержании и разрушении кровяных элементов и белков.
Кровь является весьма лабильной по своим параметрам тканью организма, поскольку реагирует на различные факторы окружающей среды, а также потому, что именно в ней протекает широкий спектр биохимических, иммунологических и обменных процессов. Вследствие такого относительно «широкого» спектра чувствительности, параметры крови могут изменяться при различных состояниях и заболеваниях, что не свидетельствует о патологии самой крови, а лишь отражает протекающую в ней реакцию. После выздоровления от заболевания параметры крови возвращаются к норме.
А вот заболевания крови представляют собой патологию ее непосредственных составляющих, таких, как эритроциты, лейкоциты, тромбоциты или плазма. Это означает, что для приведения параметров крови в норму необходимо вылечить или нейтрализовать имеющуюся патологию, по возможности максимально приблизив свойства и количество клеток (эритроцитов, тромбоцитов и лейкоцитов) к нормальным показателям. Однако поскольку изменение показателей крови может быть одинаковым как при соматических, неврологических и психических заболеваниях, так и при патологиях крови, то требуется некоторое время и дополнительные обследования для выявления последних.
93. Эозинофилия;
94. Метгемоглобинемия;
95. Семейный эритроцитоз;
96. Эссенциальный тромбоцитоз;
97. Гемофагоцитарный лимфогистиоцитоз;
98. Гемофагоцитарный синдром, обусловленный инфекцией;
99. Цитостатическая болезнь.
Приведенный перечень болезней включает в себя большую часть известных на сегодняшней день патологий крови. Однако некоторые редко встречающиеся заболевания или формы одной и той же патологии в список не включены.
Вся совокупность заболеваний крови может быть условно разделена на следующие большие группы в зависимости от того, какой именно вид клеточных элементов или белков плазмы оказался патологически измененным:
1. Анемия (состояния, при которых уровень гемоглобина ниже нормы);
2. Геморрагические диатезы или патология системы гемостаза (нарушения свертываемости крови);
3. Гемобластозы (различные опухолевые заболевания их клеток крови, костного мозга или лимфатических узлов);
4. Другие заболевания крови (болезни, которые не относятся ни к геморрагическим диатезам, ни к анемиям, ни к гемобластозам).
Данная классификация является весьма общей, делящей все заболевания крови на группы на основании того, какой именно общепатологический процесс является ведущим и каких клеток коснулись изменения. Безусловно, в каждой группе имеется очень широкий спектр конкретных заболеваний, которые, в свою очередь, также подразделяются на виды и типы. Рассмотрим классификацию каждой указанной группы заболеваний крови по-отдельности, чтобы не создавать путаницы из-за большого объема информации.
1. Анемии вследствие нарушения синтеза гемоглобина или эритроцитов;
2. Гемолитические анемии, связанные с усиленным распадом гемоглобина или эритроцитов;
3. Геморрагические анемии, связанные с кровопотерей.
Анемии вследствие кровопотери подразделяются на два вида:
- Острая постгеморрагическая анемия – возникает после быстрой одномоментной потери более 400 мл крови;
- Хроническая постгеморрагическая анемия – возникает в результате длительной, постоянной кровопотери из-за небольшого, но постоянного кровотечения (например, при обильных менструациях, при кровотечении из язвы желудка и т.д.).
Анемии, обусловленные нарушением синтеза гемоглобина или образования эритроцитов, подразделяются на следующие виды:
1. Апластические анемии:
- Красноклеточные аплазии (конституциональная, медикаментозная и др.);
- Парциальная красноклеточная аплазия;
- Анемия Блекфана-Даймонда;
- Анемия Фанкони.
2. Врожденная дизэритропоэтическая анемия.
3. Миелодиспластический синдром.
4. Дефицитарные анемии:
- Железодефицитная анемия;
- Фолиеводефицитная анемия;
- В12-дефицитная анемия;
- Анемия на фоне цинги;
- Анемия при недостаточности белков в рационе питания (квашиоркор);
- Анемия при недостатке аминокислот (оротацидурическая анемия);
- Анемия при недостатке меди, цинка и молибдена.
5. Анемии при нарушении синтеза гемоглобина:
- Порфирии – сидероахристические анемии (синдром Келли-Патерсона, синдром Пламмера-Винсона).
6. Анемии хронических заболеваний (при почечной недостаточности, раковых опухолях и др.).
7. Анемии при повышенном расходовании гемоглобина и других веществ:
- Анемия беременности;
- Анемия грудного вскармливания;
- Анемия спортсменов и др.
Как видно, спектр анемий, обусловленных нарушением синтеза гемоглобина и образованием эритроцитов, весьма широк. Однако на практике большая часть данных анемий встречается редко или очень редко. А в повседневной жизни люди чаще всего сталкиваются с различными вариантами дефицитарных анемий, таких, как железодефицитная, В12-дефицитная, фолиеводефицитная и т.д. Данные анемии, как понятно из названия, формируются из-за недостаточного количества веществ, необходимых для образования гемоглобина и эритроцитов. Второй по частоте встречаемости анемией, связанной с нарушением синтеза гемоглобина и эритроцитов, является форма, развивающаяся при тяжелых хронических заболеваниях.
Гемолитические анемии, обусловленные усиленным распадом эритроцитов, подразделяются на наследственные и приобретенные. Соответственно, наследственные гемолитические анемии обусловлены какими-либо генетическими дефектами, передаваемыми родителями потомкам, а потому являются неизлечимыми. А приобретенные гемолитические анемии связаны с влиянием факторов окружающей среды, а потому вполне излечимы.
Наследственные гемолитические анемии подразделяют на следующие виды:
1. Анемии, обусловленные дефектом формы эритроцитов:
- Наследственный сфероцитоз (болезнь Минковского-Шаффара);
- Наследственный элиптоцитоз;
- Наследственный стоматоцитоз;
- Наследственный акантоцитоз.
2. Анемии, обусловленные недостаточностью ферментов эритроцитов:
- Анемия вследствие недостаточности глюкозо-6-фосфатдегидрогеназы;
- Анемия вследствие нарушений обмена глутатиона;
- Анемия вследствие нарушений метаболизма нуклеотидов;
- Анемия вследствие недостаточности гексокиназы;
- Анемия вследствие недостаточности пируваткиназы;
- Анемия вследствие недостаточности триозофосфатизомеразы.
3. Анемии, обусловленные дефектной структурой гемоглобина:
- Серповидно-клеточная анемия.
4. Анемии, обусловленные дефектными альфа- и бета- цепями белка глобина, входящего в состав гемоглобина:
- Талассемия (альфа-, бета-, дельта-талассемия);
- Дельта-бета-талассемия;
- Наследственное персистирование фетального гемоглобина.
Приобретенные гемолитические анемии подразделяют на следующие виды:
1. Гемолитические анемии, обусловленные разрушением эритроцитов антителами:
- Гемолитическая болезнь новорожденных;
- Анемия после переливания крови или ее заменителей;
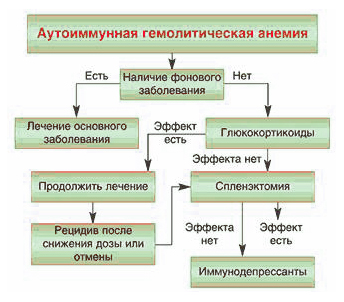
- Аутоиммунные гемолитические анемии (АИГА).
2. Гемолитические анемии, обусловленные механическим разрушением эритроцитов:
- Маршевая гемоглобинурия (возникает после долгой маршевой ходьбы);
- Анемия на фоне патологии мелких и средних сосудов;
- Тромботическая тромбоцитопеническая пурпура;
- Гемолитико-уремический синдром;
- Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели).
3. Гемолитические анемии, обусловленные воздействием химических веществ или паразитами:
- Анемия при малярии;
- Анемия при отравлении свинцом и т.д.
4. Анемии, обусловленные отравлением гемолитическими ядами.
5. Анемии, обусловленные большим количеством или усиленной активностью клеток из группы мононуклеарных фагоцитов:
- Анемия при остром инфекционном заболевании;
- Анемия при увеличенной селезенке.
Как видно, гемолитические анемии в повседневной жизни встречаются еще реже, чем связанные с нарушением синтеза гемоглобина или эритроцитов. Однако же данные виды анемий имеют более злокачественное течение, и зачастую хуже поддаются терапии.
Подробнее об анемиях
Лейкозы, в зависимости от того, на каком этапе созревания нарушается образование клеток крови и из какого кроветворного ростка происходит усиленная наработка бластов с их попаданием кровь, подразделяются на острые и хронические:
Острый лейкоз бывает следующих видов:
- Лимфобластный Т- или В-клеточный;
- Миелобластный;
- Монобластный;
- Миеломонобластный;
- Промиелоцитарный;
- Эритромиелобластный;
- Мегакариобластный;
- Плазмобластный;
- Макрофагальный;
- Недифференцированный;
- Панмиелолейкоз;
- Острый миелофиброз.
Хронический лейкоз подразделяется на следующие виды:
1. Лимфопролиферативные хронические лейкозы:
- Лимфолейкоз;
- Волосатоклеточный лейкоз;
- Т-клеточный лейкоз;
- Болезнь Сезари;
- Болезнь Леттерера-Сиве;
- Парапротеинемии (миеломная болезнь, макроглобулинемия Вальденстрема, болезнь легких и тяжелых цепей).
2. Миелопролиферативные лейкозы:
- Миелоцитарный лейкоз;
- Нейтрофильный лейкоз;
- Базофильный лейкоз;
- Эозинофильный лейкоз;
- Эритремия;
- Мегакариоцитарный;
- Тучноклеточный;
- Сублейкемический миелоз;
- Миелосклероз;
- Эссенциальная тромбоцитемия.
3. Моноцитопролиферативные лейкозы:
- Моноцитарный лейкоз;
- Миеломоноцитарный лейкоз;
- Гистиоцитоз Х.
4. Другие хронические лейкозы:
- Злокачественная тучноклеточная опухоль;
- Истинная гистиоцитарная лимфома;
- Злокачественный гистиоцитоз.
Все разновидности острого и хронического лейкозов развиваются из клеток, имеющихся в костном мозгу и находящихся на разных стадиях созревания. Острые лейкозы обладают большей степенью злокачественности по сравнению с хроническими, а потому хуже поддаются лечению и имеют более негативный прогноз по жизни и по здоровью.
Лимфомы в настоящее время подразделяют на две основные разновидности – ходжкинские (лимфогранулематоз) и неходжкинские. Лимфогранулематоз (болезнь Ходжкина, ходжкинская лимфома) не делится на виды, но может протекать в различных клинических формах, каждая из которых имеет свои клинические особенности и связанные с этим нюансы терапии.
Неходжкинские лимфомы подразделяются на следующие виды:
1. Фолликулярная лимфома:
- Мелкоклеточная с расщепленными ядрами;
- Смешанная крупноклеточная и мелкоклеточная с расщепленными ядрами;
- Крупноклеточная.
2. Диффузная лимфома:
- Мелкоклеточная;
- Мелкоклеточная с расщепленными ядрами;
- Смешанная мелкоклеточная и крупноклеточная;
- Ретикулосаркома;
- Иммунобластная;
- Лимфобластная;
- Опухоль Беркитта.
3. Периферические и кожные Т-клеточные лимфомы:
- Болезнь Сезари;
- Грибовидный микоз;
- Лимфома Леннерта;
- Периферическая Т-клеточная лимфома.
4. Другие лимфомы:
- Лимфосаркома;
- В-клеточная лимфома;
- MALT-лимфома.

Однако можно условно выделить симптомы заболеваний крови, присущие всем патологиям и обусловленные нарушением функций крови. Так, общими для разных заболеваний крови можно считать следующие симптомы:
- Слабость;
- Утомляемость;
- Головокружение;
- Одышка;
- Сердцебиение;
- Снижение аппетита;
- Повышенная температура тела, которая держится практически постоянно;
- Частые и длительно текущие инфекционно-воспалительные процессы;
- Зуд кожи;
- Извращение вкуса и обоняния (человеку начинают нравиться специфические запахи и вкусы);
- Боли в костях (при лейкозах);
- Кровоточивость по типу петехий, кровоподтеков и т.д.;
- Постоянные кровотечения из слизистых оболочек носа, рта и органов желудочно-кишечного тракта;
- Боли в левом или правом подреберье;
- Низкая работоспособность.
Данный список симптомов заболеваний крови является весьма кратким, однако он позволяет сориентироваться относительно наиболее типичных клинических проявлений патологии системы крови. Если у человека появились какие-либо вышеперечисленные симптомы, то следует обратиться к врачу для детального обследования.
Так, в настоящее время врачи выделяют следующие синдромы заболеваний крови:
- Анемический синдром;
- Геморрагический синдром;
- Язвенно-некротический синдром;
- Интоксикационный синдром;
- Оссалгический синдром;
- Синдром белковой патологии;
- Сидеропенический синдром;
- Плеторический синдром;
- Желтушный синдром;
- Синдром лимфаденопатии;
- Синдром гепато-спленомегалии;
- Синдром кровопотери;
- Лихорадочный синдром;
- Гематологический синдром;
- Костномозговой синдром;
- Синдром энтеропатии;
- Синдром артропатии.
Перечисленные синдромы развиваются на фоне различных заболеваний крови, причем некоторые из них характерны только для узкого спектра патологий со сходным механизмом развития, а другие, напротив, встречаются практически при любой болезни крови.
Так, проявлениями анемического синдрома являются следующие симптомы:
- Бледность кожного покрова и слизистых оболочек;
- Сухая и шелушащаяся или влажная кожа;
- Сухие, ломкие волосы и ногти;
- Синяки и точечные кровоизлияния на коже;
- Кровотечения из слизистых оболочек – десен, желудка, кишечника и др.;
- Головокружение;
- Шаткая походка;
- Потемнение в глазах;
- Шум в ушах;
- Усталость;
- Сонливость;
- Одышка при ходьбе;
- Сердцебиение.
При тяжелом течении анемии у человека могут появиться пастозность ног, извращение вкуса (нравятся несъедобные вещи, например, мел), жжение в языке или его ярко-малиновая окраска, а также поперхивание при проглатывании кусочков пищи.
Оссалгический синдром характеризуется болями в различных костях, которые на первых этапах купируются обезболивающими препаратами. По мере прогрессирования заболевания боли становятся интенсивнее и уже не купируются анальгетиками, создавая трудности при движениях. На поздних стадиях заболевания боли настолько сильные, что человек не может передвигаться.
Оссалгический синдром развивается при множественной миеломе, а также метастазах в кости при лимфогранулематозе и гемангиомах.

1. Общий анализ крови с определением таких параметров, как:
- Общее количество лейкоцитов, эритроцитов и тромбоцитов;
- СОЭ;
- Подсчет лейкоформулы (процент базофилов, эозинофилов, палочкоядерных и сегментоядерных нейтрофилов, моноцитов и лимфоцитов в 100 подсчитанных клетках);
- Концентрация гемоглобина крови;
- Изучение формы, размеров, окрашенности и других качественных характеристик эритроцитов.
2. Подсчет количества ретикулоцитов.
3. Подсчет количества тромбоцитов.
4. Проба щипка.
5. Время кровотечения по Дьюку.
6.Коагулограмма с определением таких параметров, как:
- Количество фибриногена;
- Протромбиновый индекс (ПТИ);
- Международное нормализованное отношение (МНО);
- Активированное частичное тромбопластиновое время (АЧТВ);
- Каолиновое время;
- Тромбиновое время (ТВ).
7. Определение концентрации факторов свертывания.
8. Миелограмма – взятие костного мозга при помощи пункции с последующим приготовлением мазка и подсчетом количества различных клеточных элементов, а также их процентного соотношения на 300 клеток.
В принципе, перечисленные несложные анализы позволяют диагностировать любое заболевание крови.
Болезни крови (анемия, геморрагический синдром, гемобластозы): причины, признаки и симптомы, диагностика и лечение — видео
Полицитемия (многокровие), повышенный уровень гемоглобина в крови: причины и симптомы заболевания, диагностика и лечение – видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Железодефицитная анемия (малокровие) обычно рассматривают скорее в качестве симптома другого заболевания или в виде состояния, возникающего при недостаточной концентрации в организме железа.
Причины и факторы, способствующие развитию анемического синдрома:
- Развивается болезнь у маленьких детей и взрослых, соблюдающих строгую диету, если они не получают необходимого количества железа с едой.
- На фоне нарушений в пищеварительной системе. Известно, что всасывание микроэлементов происходит в тонкой кишке (верхние отделы) и в желудке. А тем более, после удаления части желудка, способность пищеварительной системы к абсорбции нарушается.
- Анемический синдром может развиться из-за больших потерь крови. Это является основной причиной железодефицитных состояний. Часто синдром возникает у женщин из-за больших потерь крови во время обильной менструации и у тех, кто страдает от язвы пищеварительного тракта, рака желудка, геморроя, новообразований в толстой кишке.
- Сокращение времени жизни эритроцитов в крови или быстрое их разрушение. В норме срок жизни эритроцита – 4 месяца. В некоторых случаях причиной гемолиза является патология селезенки. Развивается гемолитическая или серповидно-клеточная анемия. При таком заболевании организмом вырабатывается аномальный гемоглобин.
При подозрении на анемию, важно оперативно обратится за помощью к специалисту. Врач поможет выявить причины и способы лечения болезни. Синдром приводит к снижению иммунитета, к упадку сил, ограничению работоспособности. Также анемия может стать важным сигналом о развитии других патологий и серьезных проблем в работе отдельных органов и их систем.
Диагноз ставят по анализу крови, а лечение, как правило, заключается в восстановлении количества железа с помощью лек. препаратов. Лекарства используют внутрь или вводят с помощью инъекций.
| Пол, возраст | Порог Нb (Г/Л) | Порог Нb (Г/%) |
| Дети от 3 месяцев до 5 лет | 110 | 11,0 |
| Дети от 5 до 12 лет | 115 | 11,5 |
| Дети от 12 до 15 лет | 120 | 12,0 |
| Мужчины от 15 лет | 130 — 160 | 13,0 — 16,0 |
| Женщины от 15 лет | 120 — 140 | 12,0 — 14,0 |
| Беременные женщины | 110 | 11,0 |
Можно выделить 3 основных механизма развития анемии:
- Вследствие нарушения процесса образования эритроцитов и образования гемоглобина. Такого рода механизм можно проследить при недостаточном поступлении железа, фолиевой кислоты и витамина В12, при заболеваниях костного мозга. Иногда дефицитное состояние может возникнуть из-за приема сверхбольших доз витамина С. При приеме сверх доз аскорбиновой к-ты происходит блокировка витамина В12 и нарушение процессов кроветворения.
- Острая потеря эритроцитов. Обычно – это последствия острых кровотечений, операций и травм. При хронических кровотечениях в небольших объемах причиной анемии выступает не просто потеря эритроцитов, но и недостаток железа на фоне хронической утраты крови.
- Анемический синдром — последствия от ускоренного разрушения эритроцитов крови. При нормальной работе костного мозга и иных органов кроветворения эритроциты живут порядка 4 месяцев, а затем разрушаются. При гемолитической анемии, гемоглобинопатии и так далее скорость разрушения эритроцитов выше, чем их производства. Иногда процесс протекает под влиянием внешних стимулов, химических веществ (уксус).
Рассмотрим различные виды у взрослых. Анемия является симптомом, а не отдельным заболеванием и может возникать при ряде болезней. Они, как правило, связаны с первичным поражением кроветворной системы или не зависят от нее. Невозможно провести четкую нозологическую классификацию анемий. Для этого используют принцип практической целесообразности. И в результате заболевание делят по единому классификационному признаку – по цветовому показателю.
Падение уровня гемоглобина в крови чаще всего наблюдают при одновременном снижении количества и качества эритроцитов. Любой вид анемии непременно приводит к снижению эффективности дыхательной функции крови, возникновению кислородного голодания тканей. Обычно это видно по бледности кожных покровов, слабости, высокой утомляемости, головным болям, головокружении, одышке, учащенному ритму сердца и т.д.
Врач назначает рутинное исследование мазка крови, в процессе анализа морфолог обязан указать на отклонения размера эритроцитов. Уменьшение может быть, как в меньшую (микроцитарная анемия), так и большую сторону (макроцитарная). Однако, если необходимую оценку производят без специальных микрометров, то она является весьма субъективной.
Анемии, которые могут развиться при болезнях почек, гипопластические, АХЗ и острую постгеморрагическую относят к нормоцитарным. Макроцитарные анемии бывают нормо- и гиперхромными, а микроцитарные – гипохромными.
Намного информативнее автоматический анализ крови, при котором соблюдается четкая стандартизация важных показателей. Учитывают средний корпускулярный объем (СКО), который можно измерить в фемтолитрах (fl, фл). Нормальное значение СКО составляет 80-90 фл и называется нормоцитозом. Если показатель повышен до 95 и более – то фиксируют развитие макроцитоза. При снижении менее 80 фл ставят диагноз микроцитоз. Есть у автоматического метода и свои недостатки: достаточно дорогое и чуткое оборудование, которому необходимо соответствующее обслуживание.
При замене цветового показателя на СКО не нарушается привычная классификация анемий по цветовому показателю. Анемии подразделяют на группы по различным признакам. Классификацию, как правило, основывают на удобстве и практической значимости для постановки диагноза.
Цветовой показатель покажет степень насыщения эритроцита гемоглобином. У здорового человека ЦП колеблется 0,86 до 1,1. В зависимости от него различают такие анемии:
- Гипохромная анемия, если ЦП меньше 0,86 (по некоторым классификациям ниже 0,8). При таких анализах ставят диагноз талассемия или железодефицитная анемия.
- При нормохромной анемии ЦП колеблется в пределах 0,86 — 1,1. В таком случае у пациента наблюдается постгеморрагическая анемии, гемолитические анемии, апластические анемии, неопластические заболевания костного мозга, внекостномозговые опухоли, анемия из-за снижения темпов выработки и количества эритропоэтина.
- Гиперхромная анемия – при ЦП более 1,1. Такие показатели характерны для фолиеводефицитной анемии, а также витамин B12-дефицитной анемии, для миелодиспластического синдрома.
Проводится в зависимости от выраженности снижения уровня гемоглобина в крови. Классификация по степени тяжести предполагает:
- легкую степень (когда уровень гемоглобина ниже нормы, но остается на уровне более 90 грамм на литр);
- среднюю степень тяжести (когда гемоглобин 70-90 г/л);
- тяжелую степень (когда уровень гемоглобина остается меньше 70 грамм на литр).
Разделение степени анемии по уровню гемоглобина достаточно распространено. Чаще всего именно по гемоглобину подтверждают диагноз, а потом уже проводят более детальную диагностику.
Характеризуется незначительным падением количества гемоглобина в крови. Обычно проявляются следующие симптомы:
- усталость;
- апатия;
- общее недомогание;
- часто развивается у беременных.
Как уже упоминалось выше, анемия 1 степени фиксируется, если уровень микроэлементов в крови ниже нормы, но выше 90 г на л.
Также первая степень заболевания часто поражает маленьких детей, появившихся на свет при многоплодной беременности или недоношенными. У детей постарше – это паразитические заболевания или погрешности в питании. Анемия легкой степени тяжести проще поддается лечению. Обычно рекомендуют соблюдать диету и усиленно питаться. При легкой степени анемии в рацион необходимо включать различные микроэлементы и витамины, в первую очередь – железо и витамин В12.
Анемия 2 степени или средней степени тяжести возникает не только при снижении уровня гемоглобина до 70 г/л. Возникает головокружение и головные боли, одышка, частое сердцебиение, трудности с дыханием. Дети часто болеют, у них наблюдается бледность губ и кожи. При 2 степени анемии может возникнуть кислородное голодание плода, снижается сократительная способность миокарда. Лечение медикаментозное + диета, следует больше находится и гулять по свежему воздуху.
На этой стадии острая анемия несет опасность для жизни человека. При 3 степени наблюдается ломкость ногтей и волос, острое снижение защитных сил организма, онемение конечностей, проблемы с сердцем и сосудами. Ребенок начинает часто болеть.
Особенно тяжелыми будут последствия такого симптома у беременных женщин. Это может негативно отразится на плоде, у матери развиться дистрофические изменения матки и плаценты. Анемия 3 степени лечится в стационаре, с переливанием эритроцитарной массы и другими видами медикаментозного лечения.
Основным признаком такого разделения принято считать количество молодых эритроцитов (ретикулоциты) в периферической картине крови. В норме показатель колеблется от 0,5 до 2%.
- Арегенераторную анемию (например, апластическая анемия) — ретикулоциты отсутствуют.
- Гипорегенераторная (витамин B12-дефицитная анемия или железодефицитная анемия) – ретикулоциты ниже 0,5%.
- Регенераторная или норморегенераторная (постгеморрагическая) — ретикулоциты 0,5 — 2%.
- Гиперрегенераторная (гемолитические анемии) — количество ретикулоцитов больше 2%.
Такая классификация основывается на различных механизмах развития анемии, как патологического процесса.
- Ассоциированные с дефицитом Fe — железодефицитные анемии.
- Гемолитические анемии — связанные с повышенным разрушением эритроцитов.
- Гис-гемолитические анемии — при нарушении кровообразования, протекающего в красном костном мозге.
- Постгеморрагические анемии — при острой или хронической кровопотере.
- В12- и фолиеводефицитные анемии.
Мегалобластные анемии: миокардит гемолитический и пернициозная анемия.
Гипохромия — это общее название для разных форм анемии, при которых цветовой показатель крови, вследствие недостатка гемоглобина, меньше 0,8. Не включена в список нозологических единиц. В анализе крови средний показатель для гемоглобина при таком состоянии меньше 30 пикограмм, а средняя концентрация гемоглобина в эритроците составляет менее 330 г на литр. Меняется не только цвет, но и диаметр (макро- или микроцитоз) и форма. Чаще всего при такого рода патологии красной крови кровяные тельца приобретают вид колец с бледно-красной серединой и темно-красными краями (обесцвечиваются).
Патологические формы эритроцитов могут возникать вследствие:
- Железодефицитной анемии при кровопотерях (геморрагическая), нарушении усвоения железа, при невынашивании плода и т.д.
- Хронического отравления свинцом.
- Талассемии – нарушения нормального процесса синтеза полипептидных цепей в структуре гемоглобина.
- Нарушения синтеза и утилизации порфиринов.
- Гиповитаминоза В6.
- При нарушении обмена вещества, хронических воспалительных процессах неинфекционного и инфекционного генезиса.
Дизэритропоэтическая анемия – целая группа достаточно редко встречающихся заболеваний крови, которые возникают из-за нарушения процессов эритропоэза. При этом, большая часть молодых эритроцитов погибает сразу после образования в костном мозге, а количество нормоцитов значительно снижается. Такого рода расстройство предполагает качественный, количественный, кинетический или совмещенный характер нарушения эритропоэза.
Следует упомянуть такую разновидность заболевания — гиперхромная макроцитарная анемия или малокровие. При котором также наблюдают снижение числа эритроцитов и уровня гемоглобина в единичном объеме крови. Как правило, при такого рода нарушениях параллельно дают сбой сердце и сосуды.
По коду МКБ-10 — D62 острая постгеморрагическая анемия. Такой симптом возникает после кровопотери. Подразделяют на острую постгеморрагическую анемию и хроническую постгеморрагическую анемию. Острая анемия развивается после острых и обильных кровотечений, хронические анемии возникают после длительных несильных кровотечений.
Во время быстрой кровопотери значительно снижается объем циркулирующей крови. В ответ на такое событие происходит компенсаторная реакция, которая заключается в возбуждении симпатического отдела нервной системы и рефлекторного спазма сосудов. Пульс ускоряется и ослабевает. Сосуды кожи и мышц максимально сужаются, кровь приливает к сосудам мозга, коронарным сосудам, что поддерживает снабжение кровью жизненно важных органов. При прогрессировании процесса начинает развиваться постгеморрагический шок.
Характерным клиническим симптомом постгеморрагической анемии является острая сосудистая недостаточность из-за гиповолемии (опустошение сосудистого русла). Внешне это проявляется ортостатическим коллапсом, одышкой, учащенным сердцебиением. В первые минуты кровопотери уровень гемоглобина может даже быть высоким, но после поступления тканевой жидкости в русло сосудов данный показатель снижается, даже если кровотечение уже прекратилось. Цветовой показатель остается в норме, одновременно происходит утрата эритроцитов и железа, нормохромная анемия. Ко вторым суткам увеличивается число ретикулоцитов, максимальных показателей достигает на 4-7 день (гиперрегенераторная анемия).
Диагноз ставят на основании клинических признаков и лабораторных показателей, повышения уровня остаточного азота, если кровотечение происходила в верхних отделах ЖКТ. Самое важное при такой нормохромной анемии – это устранить саму кровопотерю, восполнить устраненный объем крови эритроцитарной массой и гепарином (до 60% утраченной крови), кровезаменителями (5% р-р Альбумина, Раствор Рингера, Реополиглюкин).
При постановке диагноза постгеморрагическая анемия необходимо учитывать сведения о произошедшей острой кровопотере при наличии внешнего кровотечения. После массивного внутреннего диагноз основывают на клинических признаках и, в обязательном порядке, лабораторных пробах (Вебера, Грегерсена). Основанием для постановки диагноза также послужит рост уровня остаточного азота при кровотечении из верхнего отдела пищеварительного тракта.
После того, как кризис и острый период миновали, пациенту назначают препараты железа, витамины группы В, Е и С. Такая терапия производится в течение 6 месяцев. При утрате более 50% от объема циркулирующей крови — прогноз неблагоприятный.
Состояние может развиться в результате снижения поступления в организм фолиевой кислоты или нарушения процессов ее всасывания в пищеварительном тракте. Лечение заключается в дополнительном приеме недостающего вещества.
В отличии от патологии, ассоциированной с недостатком В12, фолиеводефицитная анемия диагностируется значительно реже.
Одной из основных причин фолиеводефицитной анемии является недостаточное содержание фолиевой к-ты в рационе. Следует помнить, что нужно включать в свое ежедневное меню больше зелени и печени. Также на здоровье значительно влияет алкогольная интоксикация, беременность, злокачественные новообразования, некоторые дерматиты, гемолиз.
Такого вида заболевания возникает при нарушении всасывания (например, при целиакии), под действием лекарственных средств, Метотрексата, Триамтерена, противосудорожных средств, барбитуратов, Метформина и др. Значительно повышается нужна организма в фолиевой кислоте после гемодиализа и при болезнях печени.
Также на здоровье оказывает влияние дефицит цианокобаламина и его кофермента – метилкобаламина. В таких условиях не происходит трансформации фолиевой кислоты в коферментную форму. В результате нарушается процесс нормального клеточного деления, начинают страдать клетки кроветворной ткани, которые ранее активно размножались. Тормозятся процессы созревания и размножения эритроцитов, сокращается их продолжительность жизни. Изменения касаются и лейкоцитов, возникает лейкопения и тромбоцитопения.
Далее в результате неправильного митоза появляются гигантские клетки эпителия пищевого канала и развиваются воспалительные процессы в слизистой оболочке, стоматиты, гастриты, эзофагиты, энтерит. Еще больше усугубляется первичное нарушения секреции и процесс всасывания внутреннего фактора, усиливается дефицит витаминов. Возникает порочный круг.
Из-за возникшего недостатка цианокобаламина, в организме начинают накапливаться продукты обмена, которые токсичны для нервных клеток. В волокнах тем временам начинают синтезироваться жирные кислоты уже с искаженной структурой. Наблюдается плавное изменение качества клеток спинного мозга и поражаются периферические и черепные нервные сплетения, развивается неврологическая симптоматика.
При таком виде анемии, как правило симптомы у пациента наблюдаются стандартные: высокая утомляемость, учащенное сердцебиение, бледность ногтей и губ, ярко-красный язык. На начальных стадиях отследить признаки поражения НС и ЖКТ практически невозможно. По результатам обследования выявляется гиперхромная макроцитарная анемия, лейкопения, тромбоцитопения. А лечение с помощью витамина В12 не вызывает улучшений лабораторных показателей. Диагноз можно подтвердить с помощью определения уровня сывороточной фолиевой к-ты и в эритроцитах. В норме ее содержание составляет от 100 до 450 нг/л. При фолиеводефицитной анемии концентрация фолиевой кислоты в эритроцитах значительно снижается.
Если проводят анализ периферической картины крови, то отмечают гиперхромную (макроцитарную) анемию при общем снижении уровня гемоглобина и эритроцитов. Непрямой билирубин меняется редко.
В качестве профилактики и для лечения фолиеводефицитной анемии должны назначить фолиевую кислоту в дозе 1 мг/сут, внутрь. Если есть необходимость врач может увеличить дозу. Улучшения должны наступать через в течение 3-4 суток, в том числе проходить должны и неврологические симптомы. В противном случае приходится говорить о недостатке именно витамина В12, а не фолиевой к-ты.
Обязательно проводить профилактику недостатка фолиевой к-ты у беременных женщин и пациентов, принимающих некоторые группы лек. препаратов. Для профилактики назначают 5 мг вещества в сутки.
Относится к виду витаминодефицитных (мегалобластных) анемий, которые возникают при недостаточном поступлении в организм витамина В12 (цианокобаламина). В результате В12-дефицитной анемии поражается кроветворная функция, нервная и пищеварительная система. В отличие от фолиеводефицитной В12-анемии, она развивается в преклонном или старческом возрасте, чаще всего у мужской половины. Проявляется заболевание постепенно.
Человек, страдающий В12-дефицитной анемией, будет испытывать общие симптомы: слабость, пониженная работоспособность, одышка, головокружение, жжение за грудиной, боли в ногах и языке, парестезии, шаткость походки. Такие симптомы будут сочетаться с желтушным цветом кожи, глосситом, незначительным увеличением печени и селезенки, негромким систолическим шумом, глухостью тонов сердца. Нередко поражается и нервная система, развивается комбинированный склероз или фуникулярный миелоз, нарушается чувствительность, полиневрит, атрофия мышц, паралич нижних конечностей.
Развивается анемия из-за недостатка витамина В12, из-за несбалансированности питания, голодания, алкоголизма и отсутствия аппетита. Также синдром может наблюдаться на фоне мальабсорбции, целиакии, изменений в слизистой оболочке кишечника, спру, лимфомы кишечника, болезни Крона, регионарного илеита, из-за длительного приема противосудорожных препаратов.
Вероятность развития В12-дефицитной анемии будет выше при беременности, гемолитической анемии, псориазе, эксфолиативном дерматите. При приеме алкоголя, препаратов–антагонистов фолатов, врождённых нарушениях метаболизма и атрофическом гастрите также может наблюдаться это заболевание.
Как правило, поставить диагноз В12-дефицитная анемия можно без особых проблем. Это может сделать гематолог, невролог, нефролог или гастроэнтеролог по результатам общего и биохимического анализа крови, наличию метилмалоновой кислоты. Также проводят УЗИ брюшной полости и исследование всасывания витамина В12 с помощью радиоизотопов. По показаниям можно провести аспирационную биопсию костного мозга.
Лечение проводят витамином В12 внутримышечно. В течение 1-1,5 месяцев используют поддерживающую дозу. Если уровень гемоглобина упал менее 60 г на л, при нарушении гемодинамики и угрозе анемической комы проводят трансфузии эритроцитов.
В качестве профилактики при заболеваниях, сопровождающихся нарушением всасывания витамина В12, а также после операций нужно под контролем содержания витамина В12 в моче и крови применять профилактические и лечебные курсы витаминотерапии.
Что это такое простыми словами? Это процесс ускоренного разрушения красных кровяных телец, он сопровождается значительным ростом уровня прямого билирубина в крови. Заболевание встречается достаточно редко.
Общим признаком можно считать ускоренное разрушение эритроцитов, сопровождающееся с одной стороны анемией и повышенным образованием продуктов распада эритроцитов, а с другой – реактивно усиленным эритропоэзом.
Аутоиммунная гемолитическая анемия, как правило вызвана генетическими дефектами мембран эритроцитов, что вызывает их повышенное разрушение. Аутоиммунное заболевание и гемолиз эритроцитов при приобретенных анемиях наступает под действием внутренних факторов или каких-либо факторов окружающей среды.
На развитие иммунных гемолитических анемий влияют посттрансфузионные реакции, вакцинации, прием некоторых препаратов (сульфаниламидов, анальгетиков, противомалярийных лекарств, производных нитрофуранового ряда). Также такой симптом может проявляться при гемобластозах, аутоиммунных патологиях (НЯК, СКВ), инфекционных болезнях (мононуклеоз, вирусная пневмония, сифилис, токсоплазмоз).
Гемолитические анемии можно поделить на два обширные группы заболеваний: приобретенные и врожденные.
Формы наследственных заболеваний:
- Эритроцитарные мембранопатии, такие как анемия Минковского-Шоффара или болезнь Минковского-Шоффара (микросфероцитоз), акантоцитоз, овалоцитоз, вызванные аномалиями в структуре мембран эритроцитов. Отметим, что сфероцитоз – самый распространенный вид среди патологий (микросфероцитоз).
- Энзимопении, вызванные дефицитом некоторых ферментов (пируваткиназа, глюкозо-6-фосфатдегидрогеназа).
- Гемоглобинопатии, возникшие из-за качественных нарушений структуры гемоглобина или изменения соотношения его нормальных форм.
Приобретенные гемолитические анемии делят на:
- Приобретенные мембранопатии (шпороклеточная анемия, болезнь Маркиафавы-Микели).
- Изо- и аутоиммунные, вызванные действием антител.
- Токсические, возникшие вследствие воздействия ядов, токсинов или других хим. агентов.
- Анемии, ассоциированные с механическими повреждениями в структуре эритроцитов.
Рост концентрации остаточных следов после распада эритроцитов в организме внешне будет проявляться желтухой лимонного оттенка. Также будет наблюдаться повышение концентрации в крови непрямого билирубина и железа. Отмечается уробилинурия и плейохромия кала и желчи. При внутрисосудистом гемолизе дополнительно развивается гипергемоглобинемия, гемоглобинурия, гемосидеринурия. Об усилении эритропоэза говорит ретикулоцитоз и полихроматофилия в составе периферической крови, либо эритронормобластоз костного мозга.
Если у пациента не микросфероцитарная анемия, обусловленная наследственным сфероцитозом или эллиптоцитозом, то необходимо, прежде всего проводить адекватную терапию заболевания, вызвавшего причину гемолитической анемии.
Для лечения обычно применяют:
- медикаменты (например, Десферал);
- спленэктомию;
- трансфузию эритроцитов при кризе;
- ГСК при аутоимунных заболеваниях в средней дозировке.
Апластическая анемия — заболевание, которое относят к категории миелодисплазий. При таком заболевании происходит резкое угнетение или прекращение роста и созревания клеток в костном мозге, еще называемое панмиелофтизом.
Типичными симптомами болезни являются: лейкопения, анемия, лимфопения и тромбоцитопения. Сам термин впервые появился в начале 20 века. Такое заболевание имеет достаточно тяжелое течение и без лечения (в том числе медикаментозного препаратом Атгам) имеет неблагоприятный прогноз.
Очень долго эту болезнь рассматривали в качестве синдрома, объединяющего различные патологические состояния в костном мозгу. В настоящее время термин «апластическая анемия» выделяется в качестве самостоятельной нозологической единицы. Его следует четко разграничивать от синдрома гипоплазии в кроветворной системе.
Апластическая анемия может быть вызвана различными причинами:
- химическими агентами, бензолом, солями тяжелых металлов и так далее;
- ионизирующим излучением;
- приемом некоторых лекарств, цитостатиков, НПВС, Анальгина, Мерказолила, Левомицетина;
- вирусами;
- наличием других аутоиммунных заболеваний.
Также существует форма апластической анемии, передающейся по наследству — анемия Фанкони. Лечение болезни заключается в приеме иммунодепрессантов и проведении пересадки костного мозга.
При серповидно-клеточной анемии человека происходит нарушение строения белка гемоглобина, он приобретает нетипичное кристаллическое строение, в виде серпа. Такую форму называют S-гемоглобином. Заболевание связывают с мутацией НВВ-гена, из-за которой в костном мозге начинает синтезироваться аномальный вид S-гемоглобина, в шестом положении в В-цепи вместо глутаминовой кислоты находится валин. Происходит полимеризация S-гемоглобина, образуются длинные тяжи, эритроциты приобретают форму серпа.
Тип наследования серповидноклеточной анемии – аутосомно-рецессивный при неполном доминировании. У гетерозиготных носителей в эритроцитах находится примерно равное количество гемоглобина А и S. Носители сами не болеют, а выявить серповидные эритроциты можно случайно при проведении лабораторного обследования. Симптомы же могут и вовсе не проявляться. Иногда такие люди начинают ощущать недомогание при гипоксии или тяжелом обезвоживании.
У гомозигот в крови есть только гемоглобин S, заболевание протекает достаточно тяжело. У таких больных высокий уровень степени разрушенных эритроцитов в селезенке, значительно короче срок жизни, часто проявляются признаки хронической недостаточности кислорода.
Такой вид анемии достаточно распространен в регионах, где высокий уровень заболеваемости малярией. У таких больных выше устойчивость к разным штаммам малярийного плазмодия. Поэтому столь вредные аллели часто проявляются у жителей Африки.
Симптомы сильно различаются и их можно наблюдать у детей уже с 3-х месячного возраста. Анемия может приводить к потере сознания, меньшей выносливости, вызвать желтуху. У младенцев наблюдается худоба, слабость, искривление конечностей, удлиненность туловища, изменения в строение черепа и зубов. Также у больных детей повышенная склонность к развитию сепсиса. У подростков наблюдают задержку развития на 2-3 года. Женщины, как правило, способны к зачатию и рождению ребенка.
Мегалобластная анемия (болезнь Аддисона-Бирмера, В12-дефицитная, пернициозная) — заболевание, вызванное недостатком фолиевой кислоты или витамина В12. Происходит это из-за недостатка веществ в пище или при заболеваниях пищеварительного тракта. Также мегалобластическая анемия может возникнуть при врожденных нарушениях процессов синтеза ДНК, приобретенных патологиях и из-за приема некоторых лекарств (антиметаболитов, противосудорожных).
При постоянном недостатке фолиевой кислоты и В12 развивается хроническая анемия, эритроциты изменяют свою форму и размеры. Более легкие стадии иногда протекают бессимптомно, далее начинают уже проявляться внешние признаки. Такое дефицитное состояние часто также называют пернициозной анемией. Заболевание получило статус анемии хронических заболеваний, так как проявляется у пациентов после 60 лет и у перенесших гепатит больных, при энтерите и раке кишечника. Подробнее о такого рода анемиях описано выше.
Развивается вследствие эндогенного В12-авитаминоза, вызванного атрофией желез фундального отдела желудка, которые в норме должны вырабатывать гастромукопротеин. В результате нарушаются процессы всасывания витамина В12 и возникает злокачественная анемия «пернициозного» типа. Чаще всего такой диагноз ставят в возрасте от 50 лет.
Болезнь сопровождается нарушениями нервной, сердечно-сосудистой, кроветворной и пищеварительной системы. Больные обычно жалуются на одышку, общую слабость, отечность ног, боли в сердце, «мурашки» по стопам и кистям, жгучие боли в языке и шаткость походки. По лабораторным показателям наблюдают анемию гиперхромного типа, лейкопению, тромбоцитопению.
Сидеробластная анемия также имеет название сидероахрестическая анемия (САА), железорефрактерная, железонасыщенная или сидеробластическая. Это патологическое состояние нарушений процесса синтеза микроэлементов и кроветворения, чаще всего – железа. Эритроциты содержат малое количество железа, из-за того, что микроэлемент активно расходуется костным мозгом и начинает накапливаться во внутренних органах. Заболевание развивается на фоне недостаточного содержания протопорфирина.
Выделяют две формы болезни:
- пиридоксин-зависимую, возникающую вследствие дефицита пиридоксальфосфата;
- пиридоксин-резистентную, развивающуюся из-за ферментного дефекта (дефицита гемсинтетазы).
Приобретенные формы сидероахрестической анемии чаще наблюдаются в пожилом возрасте, но болезнь не наследуется от родителей. Часто такого рода анемия развивается, как побочный эффект от лечения препаратами от туберкулеза или истощении пиридоксальфосфата при отравлении свинцом, при алкоголизме, миелопролиферативных болезнях крови, кожной порфирии. Встречаются и идиопатические формы САА.
Это редкое, передающееся по наследству заболевание. Анемия Фанкони встречается у 1 из 350000 детей. Наибольшее распространение заболевание получила среди евреев-ашкеназов и жителей Южной Африки.
Возникает из-за наличия дефектов в белковых кластерах, отвечающих за процесс репарации ДНК. Для заболевания характерная высокая ломкость у хромосом, наличие у пациентов старше 40 лет миелоидного лейкоза и апластической анемии.
Для новорожденных с таким недугом характерны врожденные дефекты развития, необычная пигментация, низкорослость, аномалии развития скелета и некоторые неврологические симптомы (косоглазие или недоразвитость одного из глаз, глухота, умственная отсталость), аномалии развития внутренних органов. К сожалению, в среднем такие пациенты живут не более 30 лет.
У диагноза неуточненная анемия код по МКБ-10 D64.9. Это первичный диагноз, который уточняется после проведения обследования у врача, так как он является вторичным признаком какого-либо основного заболеваний. Прежде всего следует исключить возможность кровопотери вследствие травм, хирургических вмешательств, внутренних кровотечений, далее проводится лабораторная диагностика.
По международной классификации МКБ-10 для миелодиспластического синдрома:
- D46.0 Рефрактерная анемия без сидеробластов, так обозначенная;
- D46.1 Рефрактерная анемия с сидеробластами;
- D46.2 Рефрактерная анемия с избытком бластов;
- D46.3 Рефрактерная анемия с избытком бластов с трансформацией;
- D46.4 Рефрактерная анемия неуточненная;
- D46.7 Другие миелодиспластические синдромы;
- D46.9 Миелодиспластический синдром неуточненный.
Приставка «рефрактерная» означает устойчивость заболевания к приему витаминов, препаратов железа, соблюдению диеты. Чаще всего такого вида анемия является наиболее распространенным видом миелодиспластического синдрома. Из-за нарушений процессов созревания бластов в крови значительно понижено содержание гемоглобина, проявляются признаки острого лейкоза. Примерно у 40% пациентов с миелодиспластическим синдромом проявляется рефрактерная анемия. Чаще всего гемоглобинопатия такого рода развивается у пациентов от 50 лет.
Заболевание можно считать промежуточным этапом между рефрактерной анемией и острым лейкозом. Как правило, болезнь проявляется снижением уровня гемоглобина и общей слабостью. Если у больного не нашли других причин для таких изменений картины крови, то основной задачей врачей становится дообследовать пациента и максимально затормозить наступление острого лейкоза.
Что за болезнь талассемия? Это наследуемое по рецессивному типу заболевание, развивающееся из-за снижения синтеза полипептидных цепей в структуре гемоглобина. В зависимости от того, какой мономер перестал нормально синтезироваться различают альфа-, бета-талассемию и дельта-талассемию. Также болезнь классифицируют по степени клинических проявлений, разделяют на тяжелую, легкую и среднюю.
Альфа-талассемия ассоциирована мутациями в генах HBA2 и HBA1. Альфа-цепь кодируется четырьмя локусами и, в зависимости от количества аномальных – различают разные степени тяжести заболевания. Симптомы и течение гемоглобинопатии варьируют от легкой до тяжелой степени гипохромной микроцитарной анемии.
Бета-талассемия существует в двух наиболее распространенных вариантах: малая (minor) и CD8(-AA) – большая (наиболее тяжелая форма заболевания). Анемия развивается из-за мутаций обоих аллелей бета-глобина, когда гемоглобин А начинает вытесняться гемоглобином F. Обычно малая талассемия имеет легкое течение и лечение не требуется.
Согласно Википедии, анемия Даймонда-Блекфена представляет собой наследственную форму красноклеточной аплазии с точно не выявленным типом наследования. Предполагают, что заболевание имеет аутосомно-доминантный тип наследования, который встречается у одной четвертой всех больных. У таких больных обычно проявляются проявления анемии в течение первого года жизни, слабость, бледность, повышенная утомляемость, снижение количества эритроцитов в плазме крови.
Диагноз ставят по общему анализу крови, показателям уровня эритропоэтинов, микроскопии и биопсии костного мозга. Лечению болезнь поддается плохо, назначают ГКС, гемотрансфузии.
Повышение концентрации свободного гемоглобина в плазме крови называют гемоглобинемией. Заболевание возникает вследствие приобретенных и врожденных заболеваний эритроцитов, при повышенном их разрушении. Симптом может проявиться после неправильно проведенного переливания крови, из-за воздействия паразитарных и инфекционных факторов (сепсиса, вирусной инфекции, малярии), после сильного переохлаждения, отравления ядами, бензином, уксусной кислотой, грибами. Проявляется внешне это гиперемией кожных покровов и слизистой, повышением концентрации гемоглобина и билирубина в крови.
Существуют настолько разные причины заболевания, что выявить некоторые из них можно только после проведения лабораторных исследований. Часто бывает, что показатели гемоглобина в норме, а железо низкое. Недуг может наблюдаться при недостатке витаминов группы В, фолиевой к-ты. Малокровие у человека возникает вследствие различных травм и обильных внутренних или внешних кровотечений.
Такой диагнозе женщине могут поставить, если уровень гемоглобина в крови падает ниже 120 г на литр. В целом у женщин, из-за некоторых физиологических особенностей выше склонность к данному недугу. Ежемесячные кровопотери во время менструации, когда в течение недели женщина может потерять до 100 мл крови, беременность, лактация и снижение концентрации ферритина – самые распространенные причины анемии. Часто заболевание развивается из-за психосоматики, когда у женщины депрессивное состояние, она плохо питается, редко выходят на свежий воздух, не занимается спортом или во время климакса, когда происходят глобальные изменения в физиологии женщины.
У мужской половины данный диагноз ставится, если уровень гемоглобина снизился менее 130 г на л. По статистике заболевание возникает реже. Чаще всего из-за каких-то хронических заболеваний, нарушений работы органов и их систем (язвенная болезнь, геморрой, эрозии в кишечнике, доброкачественные и злокачественные новообразования, паразиты, апластическая анемия). Существуют и генетические причины (анемия Фанкони) заболевания, которые не связаны с полом.
Малокровие проявляется по-разному, в зависимости от конкретного вида заболевания. Известно, что при малокровии у человека уменьшается количество эритроцитов, изменяется их строение, содержание железа в крови, падает гемоглобин. Ткани человека испытывают недостаток кислорода и это оказывает влияние на общее состояние и внешний вид человека.
Общие признаки анемии, следующие:
- значительно сниженная работоспособность, общая слабость;
- раздражительность, повышенная утомляемость, сильная сонливость;
- шум в ушах и головные боли, «мушки» перед глазами, головокружения;
- дизурия;
- непреодолимое желание полакомится мелом или известью;
- постоянная одышка;
- тонкие и ломкие волосы, ногти, сухая, неэластичная кожа;
- стенокардия, низкое артериальное давление;
- шум в ушах и частые обмороки;
- изменение цвета стула, желтуха, бледность;
- ломота в теле и суставах, мышечная слабость.
Также существуют специфические симптомы малокровия, характерные для той или ной разновидности:
- Железодефицитная анемия. Для данного диагноза характерная парорексия, у пациента появляется сильное желание жевать мел, землю, бумаги и прочие несъедобные материалы. Можно также выделить койлонихию, трещинки в уголках рта, заеды, воспаленный язык. Иногда может повыситься температура до субфебрильной.
- Основным симптомом В12-дефицитной анемии можно назвать покалывание в конечностях, нестойкость походки, скованность и стесненность в движениях, низкое чувство осязания. У пациента снижаются когнитивные способности, могут возникать галлюцинации. В крайне тяжелых случаях может развиться паранойя или шизофрения.
- Характерным симптомом серповидноклеточной анемии может быть слабость, приступообразные боли в брюшной полости и суставах.
- При отравлении свинцовыми отходами у пострадавшего наблюдаются характерные темно-синие линии на деснах, тошнота и болезненные ощущения в области живота.
- Хроническое разрушение эритроцитов может быть симптомом злокачественной опухоли. В таком состоянии развивается проступающая желтуха, язвы и ссадины на ногах, покраснение мочи. Часто образуются камни в желчном пузыре.
Поставить точный диагноз гемолитическая, мегалобластная или апластическая анемия можно после проведения дифференциальной диагностики. Диф. диагностика проводится по соответствующим таблицам и результатам лабораторных исследований.
источник