Симптомы анемии формируются на фоне снижения гемоглобина. Норма этого вещества дискутабельна. Признаки малокровия прослеживаются у некоторых людей при показателе гемоглобина – 110 г/л.
У других пациентов клинических проявлений заболевания не прослеживаются при концентрации ниже 90 г/л. По классическим меркам анемическое состояние тяжелой степени наблюдается при уровне гемоглобина ниже 70 г/л.
Некоторые терапевты наблюдали идеальное состояние здоровья у пожилых пациентов при более низких цифрах данного показателя. Конечно, патологические симптомы заболевания на этом фоне проявляются, но они совместимы с жизнью.
Дискуссии на тему лабораторной нормы при малокровии продолжаются, но это не отменяет клинические проявления заболевания, требующие незамедлительного лечения.
Симптомы анемии отличаются на начальных и поздних стадиях. Прелатентная форма заболевания характеризуется следующими проявлениями:
- Снижение работоспособности;
- Общая утомляемость;
- Повышенная работоспособность;
- Шум в ушах;
- Головокружение;
- Ускорение частоты сокращений сердца;
- Одышка.
Жалоб у людей на ранней (латентной) стадии недуга немного. Чаще всего преобладает 2-3 из вышеописанных маркеров анемического состояния.
Признаки анемии зависят от биохимических изменений организма. При патологии страдают не только эритроциты. Наблюдается разрушение депо железа – ферритина, повышается уровень транспортного белка – трансферрина, происходит деструкция миоглобина . Эти процессы влияют на проявления недуга.
Какие признаки железодефицитной анемии при тяжелом течении:
- Тахикардия – учащение сердцебиения;
- Бледность кожи;
- Головокружение и головная боль;
- Сухость языка и отечность;
- Извращение вкуса (употребление мела и извести).
Симптомы анемии различаются в зависимости от вида болезни. Существует несколько его вариантов:
- Апластический;
- Железодефицитный;
- Гемолитический;
- Серповидно-клеточный;
- Шаровидный.
Рассмотрим, как распознать проявления малокровия у взрослых и детей по патологическим формам.
Признаки апластической анемии возникают на фоне нарушения образования эритроцитов костным мозгом. Специфические проявления заболевания:
- Постоянная утомляемость;
- Головокружение и общая слабость;
- Быстрая потеря веса и ухудшение аппетита;
- Кровотечения из носа и кишечника;
- Высокая температура;
- Образование язвенных дефектов ротовой полости.
Апластическая анемия наблюдается редко, поэтому ее клинические симптомы обнаруживаются поздно. Только на основе лабораторных анализов выявляются специфические изменения крови. Нарушение эритрогенеза костного мозга изучаются после исследования роста путем взятия биопсии из костей.
Признаки анемии гемолитической распознать можно по специфическому увеличению размеров печени и селезенки (гепатоспленомегалия). Они четко прослеживаются при выполнении ультразвукового исследования.
На латентной стадии болезни гемолиз (разрушение эритроцитов) определить сложно. Незначительный распад красных клеток компенсируется за счет повышения эритрогенеза в костном мозге.
Внутриклеточное разрушение эритроцитов осуществляется селезенкой, костным мозгом и печенью. Процесс необходим для получения железе из погибших красных клеток для обратной утилизации железа.
Внутрисосудистый вид недуга осуществляется непосредственно в сосудистом русле. Для такого типа болезни характерны следующие признаки анемии:
- Тахикардия;
- Потемнение мочи;
- Увеличение селезенки и печени;
- Одышка;
- Слабость и головокружение.
Из всех видов заболевания специфичными симптомами анемического состояния гемолитического типа является гепатоспленомегалия.
Признаки анемии при дефиците витамина B12 у женщин выражены сильнее, чем у мужчин. Нарушение метаболизма этого вещества имеет приобретенный и врожденный характер. Патология развивается медленно, поэтому у представителей сильной половины протекает без симптомов. У женщин на фоне менструаций усиливаются признаки болезни.
Генетическая предрасположенность приводит к появлению следующих симптомов B12 дефицитной анемии в детском возрасте:
- Боль внизу живота при поражении желудочно-кишечного тракта;
- Головные боли, нарушения памяти и другие неврологические заболевания;
- Нарушение эритрогенеза костного мозга.
Признаки анемии у женщин «завуалированы» менструальным циклом. Представительницы прекрасной половины некоторые проявления заболевания «списывают» на недомогание перед очередными месячными. Только когда проявления недуга становятся выраженными, они понимают, что симптомы не связаны с гормональной системой.
Проявления анемии у детей максимально выражены между 3 и 6-м месяцами. Если малыш недоношен, у него наблюдается дефицит железа уже на первых месяцах жизни.
Главные признаки анемического состояния у грудных детей:
- Сухость кожных покровов;
- Бледность;
- Образование трещин уголков рта, стоматит во рту;
- Блестящий язык;
- Неподвижность и быстрая утомляемость;
- Плаксивость.
Чтобы определить признаки анемического состояния у детей, необходимо провести лабораторные анализы и выявить снижение количества эритроцитов, низкий уровень гемоглобина.
Гипохромия крови у взрослых легкой степени не приводит к внешним клиническим проявлениям. На фоне патологии могут бледнеть кожные покровы. После физических нагрузок незначительно увеличивается частота сокращений сердца и ускоряется дыхательный ритм.
При средней степени патологии симптоматика анемического состояния крови у взрослых проявляется более четко. Только при тяжелой степени болезни наблюдаются признаки заболевания:
- Быстрая утомляемость;
- Затруднения глотания;
- Нарушение пищеварения;
- Выпадение волос;
- Ломкость ногтей;
- Общая слабость;
- Головокружение;
- Шум в ушах;
- Одышка.
Следует понимать, что признаки железодефицитной анемии у взрослых существуют на фоне другой патологии. Из-за этого их сложно диагностировать .
Симптоматика патологии у мужчин и женщин отличается в зависимости от причины недуга. У представителей сильной половины выносливость выше леди. Красавицы склонны к кровопотерям, поэтому на фоне обильных месячных патологические проявления анемического синдрома у них усиливаются.
Если у детей признаки анемии существуют постоянно и длительно, то у женщин они обостряются перед началом менструального цикла (речь идет о железодефицитных нормохромных вариантах патологии).
У взрослых нужно обратить внимание не внешние признаки заболевания:
- Дряблость кожи;
- Выпадение волос;
- Ломкость ногтей;
- Изменение вкусовых ощущений.
На фоне дефицита железа у человека вырастает потребность в использовании кислой, острой и соленой пищи.
Причины анемического синдрома: кровотечения (маточные, носовые, кишечные), заболевания печени и селезенки. Существуют лекарственные формы заболевания, токсичные формы. Под влиянием неблагоприятных факторов появляется апластический вариант болезни, гемолиз эритроцитов. При недостатке витамина B12 появляется пернициозная форма патологии.
При беременности анемический синдром при длительном и неконтролируемом состоянии человека приводит нарушению свертываемости крови.
Тяжелые степени болезни опасны летальным исходом. Когда болезнь выявлена на начальных стадиях, можно остановить летальный исход. Даже в этом случае лечение анемии длительное. Оно продолжается не менее 4 месяцев.
На протяжении всего курса следует контролировать состояние крови с помощью лабораторных анализов. Они позволяют при необходимости контролировать дозу препарата.
источник
Многие пациенты, предъявляющие жалобы на увеличение размеров живота, описывают симптом, а не объективный признак. Чувство раздувания характерно для язвенно-подобной диспепсии и СРК. У больного возникает сильное желание отрыгнуть, что несколько облегчает их состояние.
Удивительно, но многие пациенты с истинным увеличением размера живота испытывают очень мало симптомов, связанных с этим. Если живот увеличивается медленно или не достигает больших размеров, больные вообще не обращают на это внимание.
Согласно традиционным представлениям увеличение размеров живота бывает вызвано жировыми отложениями, скоплением жидкости, беременностью, скоплениями каловых масс или газов, что даёт отправную точку для проведения дифференциальной диагностики, необходимо подробно рассмотреть все эти причины. Нередко врачи недооценивают важность тщательного обследования живота в абсолютно горизонтальном положении в условиях полного расслабления. Обследование живота следует совмещать с полноценным общим осмотром, который может дать важные ключи к этиологии заболевания, например, анемия, желтуха, лим- фаденопатия или застойная сердечная недостаточность. Хорошо известная диагностическая ловушка поджидает врача при констриктивном перикардите. Болезнь начинается медленно, и первым симптомом может быть увеличение размеров живота за счёт асцита. Давление в яремных венах иногда повышается настолько, что их верхняя граница теряется за углом нижней челюсти, поэтому повышение нередко остаётся незамеченным.
Прежде чем начинать обсуждение симптома увеличения живота, нужно ещё раз уточнить, что речь идёт об объективном признаке. Вне зависимости от этиологии газового растяжения, как правило, в размере увеличен весь живот. У худых людей могут быть видны петли кишечника, а при перкуссии возникает тимпаничес- кий звук.
Для синдрома мальабсорбции, в частности при целиакии (глютеновой энтеропатии) у детей, характерно резкое увеличение размеров живота. Оно особенно очевидно в положении стоя, что возможно связано с сопутствующей белковой недостаточностью и недостаточностью электролитов, вызывающих слабость и гипотонию мышц брюшной стенки. Сходную картину, хорошо известную по кадрам телевизионных репортажей из развивающихся стран, наблюдают при голодании и квашиоркоре. Как говорилось в главе 13, посвященной стеаторее и синдрому мальабсорбции, ключевые моменты в диагностике синдрома мальабсорбции — частая дефекация с полуоформленным, объёмным, жирным калом и потеря массы тела в сочета-
 |
нии с проявлениями недостаточности элементов питания, такими, как анемия и нарушения метаболизма костной ткани.
Увеличение размеров живота вследствие обструкции толстой или тонкой кишки — острая хирургическая ситуация. При этом в клинической картине доминирует боль, рвота, отсутствие отхождения газов и кала. Если диагностика запаздывает, возникают признаки местного или распространённого перитонита. При лапаротомии обнаруживают различные причины. На обзорной рентгенограмме органов брюшной полости в положении стоя и лежа видны уровни газа и жидкости в кишечнике. Наличие обструкции кишечника всегда следует подозревать у пожилых больных с растяжением живота газами, даже если на первый план выступают другие симптомы.
Нет нужды дополнительно описывать избыточное отложение жировой ткани в подкожном слое брюшной стенки и вокруг внутренних органов. Обвисший фальстафовский живот очень часто приходится видеть у жителей западных стран. Иногда жир откладывается преимущественно на туловище и животе, как при синдроме Кушинга или на фоне длительной терапии глю- кортикоидами. В этих случаях увеличение размеров живота сочетается с лунообразным лицом и тонкими конечностями, истощёнными из-за катаболизма белка. Быстрое накопление жира растягивает кожу и приводит к образованию стрий по бокам и на бедрах. На фоне глюкокортикоидной терапии стрии синевато-багровые или пигментированные, чего не наблюдают при
обычном ожирении. Кроме того, другие признаки избытка глюкокортикоидов, такие, как акне, гирсутизм, «бычий загривок», остеопороз (нередко с компрессионными переломами позвоночника), кифоз, подтверждают диагноз.
Основная проблема, связанная с жировыми накоплениями, заключена в том, что они могут маскировать другие причины увеличения размеров живота. Значительное накопление жира затрудняет перкуссию и пальпацию живота.
Увеличение размеров живота за счёт объёмных образований
Любой патологоанатомический музей имеет в своей коллекции несколько опухолей, впечатляющих своим размером. В реальной жизни это редко создаёт большие проблемы в диагностике. Объёмные образования в брюшной полости обычно связаны с увеличением размера внутреннего органа.
Значительную спленомегалию ощущают как образование в левой половине живота, смещаемое при вдохе вниз и медиально. Пальпируется плотное образование с чёткими краями и вырезкой по медиальному краю. Верхний край не определяется. В этой зоне определяют перкуторную тупость. В отличие от умеренного увеличения селезёнки при гигантской селезёнке возможна бимануальная пальпация, что требует дифференциальной диагностики с увеличением почки. Выраженная спленомегалия в Великобритании, как правило, связана с миелопролиферативны- ми заболеваниями (миелофиброз и хронический миелолейкоз). Следующий этап диагностики — общий анализ крови, демонстрирующий лейкоэритробластную анемию при миелофиб- розе и анемию с нейтрофильным лейкоцитозом и незрелыми клетками при хроническом миело- лейкозе.
Выраженную гепатомегалию подтверждают перкуссией и пальпацией. Наиболее вероятно злокачественное поражение печени (первичный рак печени или метастазы). Гепатоцеллю- лярную карциному всё чаще обнаруживают как исход цирроза печени различной этиологии. Сопутствующий цирроз в свою очередь создает клиническую картину печёночно-клеточной недостаточности, к которой относят пальмар- ную эритему, лейконихию, сосудистые звёздочки, пигментацию кожи, гинекомастию и атрофию яичек, увеличение размеров околоушных слюнных желёз и контрактуру Дюпюитрена. Первичный рак печени может расти очень быстро, становясь причиной боли и бугристого увеличения печени. Поражение печени возможно и при вышеописанных заболеваниях крови и ретикулоэндотелиальной системы.
Самая частая причина увеличения матки, естественно, беременность. Пациентка может скрыть наличие аменореи, но утаить изменения молочных желёз нельзя. Увеличение размеров идёт от таза и подтверждается влагалищным исследованием. Фибромы также нередко достигают огромных размеров и их течение осложняют перекрут или кровоизлияние. Часто при фибромах наблюдают меноррагии. Диагноз опять подтверждают бимануальным влагалищным исследованием.
Гигантское увеличение почек возникает только при поликистозе. Хотя поражены обе почки, степень вовлечения нередко неодинакова (рис. 15-2). Почки пальпируют двумя руками, смещая вниз при вдохе, при перкуссии над ними нередко за счёт прилежащей кишки выслушивают тимпанит.
Редко увеличение размеров живота обусловлено большими опухолями забрюшинного пространства, такими, как дермоиды, иногда с саркоматозными изменениями. Сходная картина возникает при увеличении забрюшинных лимфатических узлов, поражённых лимфосаркомой. Особенно важно обследовать яички как первичный источник опухоли, дающей метастазы в забрюшинное пространство.
Увеличение размеров живота за счёт накопления жидкости
В данной категории необходимо проводить дифференциальный диагноз между образованиями, содержащими жидкость, например, увели-
 Рис. 15-2. Компьютерная томография с контрастом, поперечный срез на уровне нижних отделов брюшной полости. Видны значительно увеличенные почки с округлыми участками различной плотности. Диагноз: поликистозная болезнь (любезно предоставлено доктором Хакаманеси). |
ченным мочевым пузырем, кистой яичника или поджелудочной железы, и скоплением жидкости в брюшной полости. При обнаружении асцита нужно определить его причины.
Кистозные образования обычно занимают центральное положение в животе вне зависимости от своей исходной локализации. Кисты чаще всего формируются в яичниках и поджелудочной железе. Кисты яичников могут достигать больших размеров, не вызывая симптомов, и первым проявлением становится увеличение размеров нижних отделов живота. Часто их диагностируют случайно в ходе диспансерных обследований. Кисты выступают из полости малого таза и имеют округлые очертания, флюктуация и смещение тупого перкуторного звука при изменении положения тела для них обычно не характерны. Диагностические сложности возникают при растяжении мочевого пузыря. Безболезненная задержка мочи характерна для мужчин, длительно страдающих нарушением оттока вследствие увеличения предстательной железы. Реже подобную картину наблюдают у женщин при нейрогенном мочевом пузыре на фоне спинной сухотки или spina bifida.
Кисты поджелудочной железы чаще всего формируются как осложнение панкреатита. Обычно это небольшие мешотчатые псевдокисты, стенка которых образована прилежащими
структурами как реакция на высвобождение панкреатических ферментов. Появление пальпируемого образования в животе через несколько дней или недель после приступа острого панкреатита, иногда в сочетании с повторным подъёмом активности амилазы, заставляет думать именно об этой патологии. В этой ситуации также возможно формирование абсцесса, однако при абсцессе состояние пациента, как правило, значительно тяжелее, поднимается температура, в крови — нейтрофильный лейкоцитоз. Истинные панкреатические кисты и мезентериальные кисты встречают намного реже и не имеют предшествующего анамнеза заболевания. Все кисты поджелудочной железы, естественно, расположены в верхних отделах брюшной полости.
Объективные признаки асцита зависят от количества жидкости в брюшной полости. Асцит большого объёма создает диффузное увеличение размеров живота с выбуханием по бокам и выворачиванием пупка. Определяют диффузную тупость при перкуссии, флюктуацию, селезёнка и печень, даже при их увеличении, не пальпируются или лишь баллотируют. Могут быть расширены вены передней брюшной стенки, но они не имеют значения для диагностики причины асцита. Часто ветви системы нижней надчревной вены, дренирующиеся к паху, достаточно широкие. Обратное направление тока свидетельствует о развитии коллатерального кровообращения между ветвями нижней и верхней полой вены. Как правило, это связано с давлением асцитической жидкости на нижнюю полую вену, а не с тромбозом, так как венозное кровообращение приходит в норму после исчезновения асцита. При портальной гипертензии формируется коллатеральное кровообращение между системой воротной вены и системным кровотоком. Расширенные вены расположены в круглой связке и образуют голову медузы (вены, идущие от пупка). Если жидкости меньше, зона тупости создаёт перкуссионную тупость в виде подковы, то есть в центре живота — тимпанит, а зона тупости смещается из одной боковой области в другую.
Дифференциальная диагностика при увеличении размеров живота значительно облегчена современными методами исследования, в особенности недорогостоящим и эффективным УЗИ.
источник
Железодефицитная анемия – наиболее частая форма анемий в гастроэнтерологии, и причиной ее развития являются кровотечения, нарушения всасывания железа, диетические ограничения. Ряд хронических заболеваний пищеварительной системы сопровождается развитием анемии различной степени тяжести. Анемия может являться первым признаком основного заболевания, в частности, опухолевого процесса пищевого канала, а также быть причиной снижения качества жизни пациентов.
Выделяют три глобальные причины развития дефицита железа в организме:
- Недостаточное поступление с пищей или повышенная потребность.
- Нарушение всасывания железа в кишечнике.
- Хронические потери крови.
Заболевания желудочно-кишечного тракта являются одной из основных причин развития железодефицитной анемии, что обусловлено нарушением всасывания железа в кишечнике или его потерями вследствие эрозивно-язвенных, опухолевых или аутоиммунных воспалительных поражений слизистой оболочки кишечника.
Перечень заболеваний пищеварительного тракта, сопровождающихся развитием анемии, достаточно широк. Причиной железодефицитных состояний часто выступают болезни верхних отделов желудочно-кишечного тракта и толстой кишки.
Одной из важных причин развития железодефицитной анемии является нарушение процессов всасывания железа в двенадцатиперстной кишке и проксимальном отделе тощей кишки. Различные заболевания тонкой кишки, сопровождающиеся синдромом мальабсорбции (энтерит, амилоидоз, целиакея, идеопатическая стеаторея), а также оперативные вмешательства на желудке и тонкой кишке (состояние после тотальной гастроэктомии, субтотальной резекции желудка, ваготомии с гастроэктомией, резекция тонкой кишки) приводят к развитию дефицита железа.
Накапливаются данные о потенциальной связи инфекции H. pylory с железодефицитной анемией, которая может быть следствием скрытых кровотечений при эрозивном гастрите и язвенной болезни, нарушение всасывания железа при хеликобактерном атрофическом пангастрите, а также снижения содержания аскорбиновой кислоты в желудке и конкурентного захвата и утилизации железа самой бактерией. Таким образом, эрадикация H. pylory может стать еще одним подходом к лечению железодефицитной анемии в отсутствии других явных ее причин.
Этиологическим фактором анемии может стать прием нестероидных противовоспалительных препаратов (НПВП). Врачам хорошо известна возможность как массивных, так и скрытых кровотечений из эрозий и язв желудка и двенадцатиперстной кишки при НПВП-гастропатии. Однако, железодефицитная анемия может быть следствием НПВП-энтеропатии, другими клиническими проявлениями которой могут служить гипоальбуминемия, мальабсорбция и наличие измененной крови в кале.
Причиной нарушения всасывания гемопоэтических факторов являются и заболевания тонкой кишки. К ним можно отнести целиакию (половина пациентов с неясной этиологией железодефицитной анемии, резистентной к терапии препаратами железа), резекцию участка тонкой кишки, синдром избыточного бактериального роста в тонкой кишке, диабетическую энетропатию, амилоидоз, склеродермию, болезнь Уиппла, туберкулез, лимфому тонкой кишки, тропическое спру, паразитарные заболевания (лямблиоз) и гельминтозы (дифиллоботриоз).
Воспалительные заболевания кишечника, прежде всего, неспецифический язвенный колит и болезнь Крона, часто сопровождаются развитием анемии. Ведущими механизмами при этом выступают кровопотеря у пациентов с язвенным колитом и болезнью Крона, а также мальабсорбция при вовлечении в процесс тощей и подвздошной кишки при болезни Крона.
Ведущей причиной анемии при патологии нижних отделов желудочно-кишечного тракта, особенно у пациентов старше 50 лет, служит колоректальный рак. Хроническая кровопотеря наблюдается при полипах толстой кишки, дивертикулезе, ишемическом колите, геморрое и анальных трещинах.
Анемический синдром часто делает необходимым тщательное обследование желудочно-кишечного тракта. Для уточнения вида анемии проводят исследования общего и биохимического анализа крови.
Среди причин железодефицитной анемии (почти 30-50% всех случаев) прежде всего рассматривают острые или хронические кровопотери из желудочно-кишечного тракта.
Причины железодефицитной анемии
Как показали результаты открытого мультицентрового исследования, проведенного в Украине в 2008 году и базировавшиеся на анализе 1299 историй болезней больных железодефицитной анемией, основной причиной развития были эрозивно-язвенные поражения пищевого канала (44,58%) и заболевания, сопровождающиеся синдромом мальабсорбции. Циррозы печени являлись причиной железодефицитной анемии в 10,39% случаев, воспалительные заболевания кишечника – 4,54% больных.
Диагностируется железодефицитная анемия у больных с гастроэнтерологическими заболеваниями по совокупности анамнестических данных (указания на оперативные вмешательства на желудке или кишечнике, прием нестероидных или гормональных противовоспалительных препаратов, антикоагулянтов и антиагрегантов, язвенный анамнез, наличие хронических заболеваний печени и воспалительных заболеваний кишечника и т.д.), клинических проявлений (наличие специфического сидеропенического синдрома, проявляющегося сухостью и истончением кожи, ангулярный хейлит, дисфагия, ломкость ногтей, их поперечная исчерченность, вогнутость ногтевой пластинки, извращение вкуса и обоняния, симптом «голубых склер», мышечная слабость) и лабораторных показателей.
Диагностика анемии основывается, главным образом, на данных лабораторных исследований, в первую очередь – на результатах клинического исследования крови с определением концентрации гемоглобина.
| По патогенезу анемия может развиться вследствие кровопотери, нарушения образования эритроцитов или из-за их выраженного разрушения. По механизму развития выделяют:
|
- потеря крови (острые или хронические кровотечения);
- повышенное разрушение эритроцитов (гемолиз);
- уменьшенное производство эритроцитов.
Также следует заметить, что в зависимости от вида анемии причины ее возникновения могут отличаться.
Факторы, влияющие на развитие анемии
- гемоглобинопатии (изменение строения гемоглобина наблюдается при талассемии, серповидноклеточной анемии);
- анемия Фанкони (развивается вследствие имеющегося дефекта в кластере белков, которые отвечают за восстановление ДНК);
- ферментативные дефекты в эритроцитах;
- дефекты цитоскелета (клеточный каркас, располагающийся в цитоплазме клетки) эритроцита;
- врожденная дизэритропоэтическая анемия (характеризуется нарушением образования эритроцитов);
- абеталипопротеинемия или синдром Бассена-Корнцвейга (характеризуется нехваткой бета-липопротеина в клетках кишечника, что ведет к нарушению всасываемости питательных веществ);
- наследственный сфероцитоз или болезнь Минковского-Шоффара (вследствие нарушения клеточной мембраны эритроциты принимают шарообразную форму).
- дефицит железа;
- дефицит витамина B12;
- дефицит фолиевой кислоты;
- дефицит аскорбиновой кислоты (витамин С);
- голодание и недоедание.
Хронические заболевания и новообразования
- почечные заболевания (например, туберкулез печени, гломерулонефрит);
- заболевания печени (например, гепатит, цирроз);
- заболевания желудочно-кишечного тракта (например, язва желудка и двенадцатиперстной кишки, атрофический гастрит, неспецифический язвенный колит, болезнь Крона);
- коллагеновые сосудистые болезни (например, системная красная волчанка, ревматоидный артрит);
- доброкачественные и злокачественные опухоли (например, миома матки, полипы в кишечнике, рак почек, легких, кишечника).
- вирусные заболевания (гепатит, инфекционный мононуклеоз, цитомегаловирус);
- бактериальные заболевания (туберкулез легких или почек, лептоспироз, обструктивный бронхит);
- протозойные заболевания (малярия, лейшманиоз, токсоплазмоз).
Ядохимикаты и медикаментозные средства
- неорганический мышьяк, бензол;
- радиация;
- цитостатики (химиотерапевтические препараты, используемые для лечения опухолевых заболеваний);
- антибиотики;
- нестероидные противовоспалительные средства;
- антитиреоидные препараты (снижают синтез гормонов щитовидной железы);
- противоэпилептические препараты.
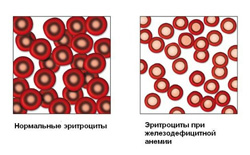
Для железодефицитной анемии характерно снижение эритроцитов, гемоглобина и цветового показателя.
Железо — это жизненно важный элемент, участвующий во многих метаболических процессах организма. У человека с весом семьдесят килограмм запас железа в организме составляет примерно четыре грамма. Данное количество поддерживается благодаря сохранению баланса между регулярными потерями железа из организма и его поступлением. Для поддержания равновесия суточная потребность железа составляет 20 – 25 мг. Большая часть поступающего железа в организм затрачивается на его нужды, остальное депонируется в виде ферритина или гемосидерина и при необходимости расходуется.
Нарушение поступления железа в организм
- вегетарианство вследствие неупотребления белков животного происхождения (мясо, рыба, яйца, молочные продукты);
- социально-экономическая составляющая (например, недостаточно денег для полноценного питания).
Нарушение усвоения железа
Всасывание железа происходит на уровне слизистых желудка, поэтому такие заболевания желудка как гастриты, язвенная болезнь или резекция желудка приводят к нарушению всасывания железа.
Повышенная потребность организма в железе
- беременность, в том числе многоплодная беременность;
- период лактации;
- подростковый возраст (за счет быстрого роста);
- хронические заболевания, сопровождающиеся гипоксией (например, хронический бронхит, пороки сердца);
- хронические нагноительные заболевания (например, хронические абсцессы, бронхоэктатическая болезнь, сепсис).
Потери железа из организма
- легочные кровотечения (например, при раке легких, туберкулезе);
- желудочно-кишечные кровотечения (например, язва желудка и двенадцатиперстной кишки, рак желудка, рак кишечника, варикозное расширение вен пищевода и прямой кишки, неспецифический язвенный колит, глистные инвазии);
- маточные кровотечения (например, преждевременная отслойка плаценты, разрыв матки, рак матки или шейки матки, прервавшаяся внематочная беременность, миома матки);
- почечные кровотечения (например, рак почек, туберкулез почек).
Питание при анемии
В питании железо делится на:
- гемовое, которое поступает в организм с продуктами животного происхождения;
- негемовое, которое поступает в организм с продуктами растительного происхождения.
Следует заметить, что гемовое железо усваивается в организме значительно лучше, нежели негемовое.
Количество железа на сто миллиграмм
Продукты питания
животного
происхождения
- печень;
- язык говяжий;
- мясо кролика;
- индюшатина;
- гусиное мясо;
- говядина;
- рыба.
- 9 мг;
- 5 мг;
- 4,4 мг;
- 4 мг;
- 3 мг;
- 2,8 мг;
- 2,3 мг.
Продукты питания растительного происхождения
- сушеные грибы;
- свежий горох;
- гречка;
- геркулес;
- свежие грибы;
- абрикосы;
- груша;
- яблоки;
- сливы;
- черешня;
- свекла.
- 35 мг;
- 11,5 мг;
- 7,8 мг;
- 7,8 мг;
- 5,2 мг;
- 4,1 мг;
- 2,3 мг;
- 2,2 мг;
- 2,1 мг;
- 1,8 мг;
- 1,4 мг.
При соблюдении диеты также следует увеличить потребление продуктов, содержащих витамин C, а также белок мяса (они повышают усвояемость железа в организме) и снизить потребление яиц, соли, кофеина и кальция (они уменьшают всасываемость железа).
Медикаментозное лечение
При лечении железодефицитной анемии больному параллельно с диетой назначается прием препаратов железа. Данные лекарственные средства предназначены для восполнения дефицита железа в организме. Они выпускаются в виде капсул, драже, инъекций, сиропов и таблеток.
Доза и длительность лечения подбирается индивидуально в зависимости от следующих показателей:
- возраста пациента;
- степени тяжести заболевания;
- причины, вызвавшей железодефицитную анемию;
- на основе результатов анализов.
Препараты железа принимаются за один час до еды или через два часа после приема пищи. Данные лекарственные средства нельзя запивать чаем или кофе, так как снижается всасываемость железа, поэтому их рекомендуется запивать водой или соком.
Принимать внутрь по одному грамму три – четыре раза в сутки.
Принимать по одной таблетке в день, с утра за тридцать минут до приема пищи.
Принимать по одной таблетке один – два раза в день.
Данные препараты рекомендуется назначать совместно с витамином C (по одной таблетке один раз в день), так как последний увеличивает всасываемость железа.
Препараты железа в виде инъекций (внутримышечных или внутривенных) применяются в следующих случаях:
- при тяжелой степени анемии;
- если анемия прогрессирует, несмотря на принимаемые дозы железа в виде таблеток, капсул или сиропа;
- если у больного имеются заболевания желудочно-кишечного тракта (например, язва желудка и двенадцатиперстной кишки, неспецифический язвенный колит, болезнь Крона), так как принимаемый препарат железа может усугубить имеющееся заболевание;
- перед оперативными вмешательствами с целью ускоренного насыщения организма железом;
- если у пациента имеется непереносимость препаратов железа при их приеме внутрь.
Хирургическое лечение
Хирургическое вмешательство производится при наличии у больного острого или хронического кровотечения. Так, например, при желудочно-кишечном кровотечении может применяться фиброгастродуоденоскопия или колоноскопия с выявлением области кровотечения и последующей его остановкой (например, удаляется кровоточащий полип, коагулируется язва желудка и двенадцатиперстной кишки). При маточных кровотечениях, а также при кровотечениях в органах, находящихся в брюшной полости, может применяться лапароскопия.
При необходимости больному может быть назначено переливание эритроцитарной массы для восполнения объема циркулирующей крови.

В норме витамин В12 поступает в организм с пищевыми продуктами. На уровне желудка В12 связывается с продуцируемым в нем белком, гастромукопротеидом (внутренний фактор Касла). Данный белок защищает поступивший в организм витамин от негативного воздействия микрофлоры кишечника, а также способствует его усвоению.
Комплекс гастромукопротеид и витамин В12 доходит до дистального отдела (нижний отдел) тонкого кишечника, где происходит распад этого комплекса, всасывание витамина В12 в слизистый слой кишечника и дальнейшее поступление его в кровь.
Из кровяного русла данный витамин поступает:
- в красный костный мозг для участия в синтезе эритроцитов;
- в печень, где происходит его депонирование;
- в центральную нервную систему для синтеза миелиновой оболочки (покрывает аксоны нейронов).
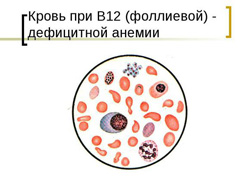
Клиническая картина В12 и фолиево-дефицитной анемии основывается на развитии у больного следующих синдромов:
- анемический синдром;
- желудочно-кишечный синдром;
- невралгический синдром.
| |
Данные симптомы развиваются вследствие атрофических изменений слизистого слоя ротовой полости, желудка и кишечника. |
|
- снижение уровня эритроцитов и гемоглобина;
- гиперхромия (выраженная окраска эритроцитов);
- макроцитоз (увеличенный размер эритроцитов);
- пойкилоцитоз (различная форма эритроцитов);
- при микроскопии эритроцитов выявляются кольца Кебота и тельца Жолли;
- ретикулоциты снижены или в норме;
- снижение уровня лейкоцитов (лейкопения);
- повышение уровня лимфоцитов (лимфоцитоз);
- снижение уровня тромбоцитов (тромбоцитопения).
В биохимическом анализе крови наблюдается гипербилирубинемия, а также снижение уровня витамина В12.
При пункции красного костного мозга выявляется повышение мегалобластов.
Больному могут быть назначены следующие инструментальные исследования:
- исследование желудка (фиброгастродуоденоскопия, биопсия);
- исследование кишечника (колоноскопия, ирригоскопия);
- ультразвуковое исследование печени.
Данные исследования помогают выявить атрофические изменения слизистой оболочки желудка и кишечника, а также обнаружить заболевания, которые привели к развитию В12-дефицитной анемии (например, злокачественные образования, цирроз печени).
Все больные госпитализируются в отделение гематологии, где проходят соответствующее лечение.
Питание при В12-дефицитной анемии
Назначается диетотерапия, при которой увеличивается потребление продуктов, богатых витамином В12.
Суточная норма витамина В12 составляет три микрограмма.
Количество витамина В12 на сто миллиграмм
Медикаментозное лечение
Медикаментозное лечение назначается больному по следующей схеме:
- В течение двух недель больной ежедневно получает по 1000 мкг Цианокобаламина внутримышечно. За две недели у пациента исчезает неврологическая симптоматика.
- В течение последующих четырех – восьми недель больной получает по 500 мкг ежедневно внутримышечно для насыщения депо витамина В12 в организме.
- Впоследствии больной пожизненно получает внутримышечные инъекции один раз в неделю по 500 мкг.
Во время лечения одновременно с Цианокобаламином больному могут назначить прием фолиевой кислоты.
Больной В12-дефицитной анемией должен пожизненно наблюдаться у гематолога, гастролога и семейного врача.
Фолиевая кислота (витамин B9) является водорастворимым витамином, который отчасти продуцируется клетками кишечника, но в основном должен поступать извне для восполнения необходимой для организма нормы. Суточная норма фолиевой кислоты составляет прием 200 – 400 мкг.
В пищевых продуктах, а также в клетках организма фолиевая кислота находится в форме фолатов (полиглутаматы).
Фолиевая кислота играет большую роль в организме человека:
- участвует в развитии организма во внутриутробном периоде (способствует формированию нервной проводимости тканей, кровеносной системы плода, предупреждает развитие некоторых пороков развития);
- участвует в росте ребенка (например, в первый год жизни, в период полового созревания);
- влияет на процессы кроветворения;
- совместно с витамином В12 участвует в синтезе ДНК;
- препятствует образованию тромбов в организме;
- улучшает процессы регенерации органов и тканей;
- участвует в обновлении тканей (например, кожи).
Абсорбция (всасывание) фолатов в организме осуществляется в двенадцатиперстной кишке и в верхнем отделе тонкого кишечника.
При фолиеводефицитной анемии у больного наблюдается анемический синдром (такие симптомы как повышенная утомляемость, сердцебиение, бледность кожных покровов, снижение работоспособности). Неврологический синдром, а также атрофические изменения слизистой оболочки ротовой полости, желудка и кишечника при данном виде анемии отсутствуют.
Также у больного может наблюдаться увеличение размеров селезенки.
При общем анализе крови наблюдаются следующие изменения:
- гиперхромия;
- снижение уровня эритроцитов и гемоглобина;
- макроцитоз;
- лейкопения;
- тромбоцитопения.
В результатах биохимического анализа крови наблюдается снижение уровня фолиевой кислоты (менее 3 мг/мл), а также повышение непрямого билирубина.
При проведении миелограммы выявляется повышенное содержание мегалобластов и гиперсегментированных нейтрофилов.
Питание при фолиеводефицитной анемии играет большую роль, больному необходимо ежедневно потреблять продукты, богатые фолиевой кислотой.
Следует заметить, что при любой кулинарной обработке продуктов фолаты разрушаются приблизительно на пятьдесят процентов и более. Поэтому для обеспечения организма необходимой суточной нормой продукты рекомендуется употреблять в свежем виде (овощи и фрукты).
| Продукты питания | Наименование продуктов | Количество железа на сто миллиграмм |
| Продукты питания животного происхождения |
|
|
| Продукты питания растительного происхождения |
|
|
Медикаментозное лечение фолиеводефицитной анемии включает прием фолиевой кислоты в количестве от пяти до пятнадцати миллиграмм в сутки. Необходимую дозировку устанавливает лечащий врач в зависимости от возраста пациента, тяжести течения анемии и результатов исследований.
Профилактическая доза включает прием одного – пяти миллиграмм витамина в сутки.
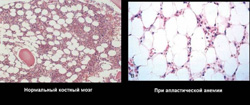
Апластическая анемия может быть врожденной или приобретенной.
Клинические проявления апластической анемии зависят от степени выраженности панцитопении.
При апластической анемии у больного наблюдаются следующие симптомы:
- бледность кожных покровов и слизистых;
- головная боль;
- учащенное сердцебиение;
- одышка;
- повышенная усталость;
- отеки на ногах;
- десневые кровотечения (вследствие снижения уровня тромбоцитов в крови);
- петехиальная сыпь (красные пятна на коже маленьких размеров), синяки на коже;
- острые или хронические инфекции (вследствие снижения уровня лейкоцитов в крови);
- изъязвления орофарингеальной зоны (поражается слизистая полости рта, язык, щеки, десна и глотка);
- желтушность кожных покровов (симптом поражения печени).
При биохимическом анализе крови наблюдается:
- повышение сывороточного железа;
- насыщение трансферрина (белок, переносящий железо) железом на 100%;
- повышение билирубина;
- повышение лактатдегидрогеназы.
При пункции красного мозга и последующем гистологическом исследовании выявляются:
- недоразвитие всех ростков (эритроцитарный, гранулоцитарный, лимфоцитарный, моноцитарный и макрофагальный);
- замещение костного мозга жировым (желтый костный мозг).
Среди инструментальных методов исследований больному может быть назначено:
- ультразвуковое исследование паренхиматозных органов;
- электрокардиография (ЭКГ) и эхокардиография;
- фиброгастродуоденоскопия;
- колоноскопия;
- компьютерная томография.
При правильно подобранном поддерживающем лечении состояние пациентов с апластической анемией существенно улучшается.
При лечении апластической анемии больному назначаются:
- иммунодепрессивные препараты (например, Циклоспорин, Метотрексат);
- глюкокортикостероиды (например, Метилпреднизолон);
- антилимфоцитарный и антитромбоцитарный иммуноглобулины;
- антиметаболиты (например, Флударабин);
- эритропоэтин (стимулирует образование эритроцитов и стволовых клеток).
Немедикаментозное лечение включает:
- трансплантацию костного мозга (от совместимого донора);
- переливание компонентов крови (эритроциты, тромбоциты);
- плазмаферез (механическое очищение крови);
- соблюдение правил асептики и антисептики с целью предотвращения развития инфекции.
Также при тяжелом течении апластической анемии больному может понадобиться хирургическое лечение, при котором производится удаление селезенки (спленэктомия).
В зависимости от эффективности проводимого лечения у больного при апластической анемии может наблюдаться:
- полная ремиссия (затухание или полное исчезновение симптомов);
- частичная ремиссия;
- клиническое улучшение;
- отсутствие эффекта от лечения.
|
|
|
|

Гемолитическая анемия может развиться вследствие наследственных или приобретенных заболеваний.
По локализации гемолиз может быть:
- внутриклеточным (например, аутоиммунная гемолитическая анемия);
- внутрисосудистым (например, переливание несовместимой крови, диссеминированное внутрисосудистое свертывание).
У пациентов с легкой степенью гемолиза уровень гемоглобина может быть нормальным, если производство эритроцитов соответствует темпу их разрушения.
Преждевременное разрушение эритроцита может быть связано со следующими причинами:
- внутренними мембранными дефектами эритроцитов;
- дефектами структуры и синтеза белка гемоглобина;
- ферментативными дефектами в эритроците;
- гиперспленомегалией (увеличение размеров печени и селезенки).
Наследственные заболевания могут вызвать гемолиз в результате отклонений мембраны эритроцита, ферментативных дефектов и отклонений гемоглобина.
Существуют следующие наследственные гемолитические анемии:
- энзимопатии (анемии, при которых наблюдается недостаток фермента, дефицит глюкозо-6-фосфатдегидрогеназы);
- наследственный сфероцитоз или болезнь Минковского-Шоффара (эритроциты неправильной шарообразной формы);
- талассемия (нарушение синтеза полипептидных цепей, входящих в строение нормального гемоглобина);
- серповидно-клеточная анемия (изменение строения гемоглобина приводит к тому, что эритроциты принимают серпообразную форму).
Приобретенные причины гемолитической анемии включают иммунные и не иммунные нарушения.
Иммунные нарушения характеризуются аутоиммунной гемолитической анемией.
Не иммунные нарушения могут быть вызваны:
- ядохимикатами (например, пестициды, бензол);
- лекарственными средствами (например, противовирусные препараты, антибиотики);
- физическим повреждением;
- инфекциями (например, малярия).
Гемолитическая микроангиопатическая анемия приводит к производству фрагментированных эритроцитов и может быть вызвана:
- дефектным искусственным сердечным клапаном;
- диссеминированным внутрисосудистым свертыванием;
- гемолитическим уремическим синдромом;
- тромбоцитопенической пурпурой.
Симптомы и проявления гемолитической анемии разнообразны и зависят от вида анемии, степени компенсации, а также от того, какое лечение получал больной.
Следует заметить, что гемолитическая анемия может протекать бессимптомно, а гемолиз выявляться случайно во время обычного лабораторного тестирования.
При гемолитической анемии могут наблюдаться следующие симптомы:
- бледность кожи и слизистых;
- ломкость ногтей;
- тахикардия;
- учащение дыхательных движений;
- снижение артериального давления;
- желтушность кожных покровов (из-за увеличения уровня билирубина);
- на ногах могут наблюдаться язвы;
- гиперпигментация кожи;
- желудочно-кишечные проявления (например, боль в животе, нарушение стула, тошнота).
Следует заметить, что при внутрисосудистом гемолизе у больного наблюдается дефицит железа из-за хронической гемоглобинурии (наличие гемоглобина в моче). Вследствие кислородного голодания нарушается сердечная функция, что приводит к развитию у пациента таких симптомов как слабость, тахикардия, одышка и стенокардия (при тяжелой форме анемии). Из-за гемоглобинурии у больного также наблюдается потемнение мочи.
Длительный гемолиз может привести к развитию желчных камней вследствие нарушения обмена билирубина. При этом пациенты могут жаловаться на боль в животе и бронзовый цвет кожи.
В общем анализе крови наблюдается:
- снижение уровня гемоглобина;
- снижение уровня эритроцитов;
- увеличение ретикулоцитов.
При микроскопии эритроцитов выявляется их серпообразная форма, а также кольца Кебота и тельца Жолли.
В биохимическом анализе крови наблюдается повышение уровня билирубина, а также гемоглобинемия (увеличение свободного гемоглобина в плазме крови).
Также необходимо сдать анализ мочи на выявление наличия гемоглобинурии.
При пункции костного мозга наблюдается выраженная гиперплазия эритроцитарного ростка.
Существует много видов гемолитической анемии, поэтому лечение может отличаться в зависимости от причины, вызвавшей анемию, а также от типа гемолиза.
При лечении гемолитической анемии больному могут назначаться следующие препараты:
- Фолиевая кислота. Профилактическая доза фолиевой кислоты назначается, потому что активный гемолиз может потреблять фолат и впоследствии привести к развитию мегалобластоза.
- Глюкокортикостероиды (например, Преднизолон) и иммунодепрессанты (например, Циклофосфан). Данные группы препаратов назначаются при аутоиммунной гемолитической анемии.
- Переливание эритроцитарной массы. Больному индивидуально подбираются отмытые эритроциты, так как существует высокий риск разрушения перелитой крови.
Спленэктомия
Спленэктомия может быть первоначальным вариантом в лечении некоторых типов гемолитической анемии, таких как, например, наследственный сфероцитоз. В других случаях, например, при аутоиммунной гемолитической анемии, спленэктомия рекомендуется тогда, когда другие методы лечения потерпели неудачу.
Терапия препаратами железа
При гемолитической анемии применение препаратов железа в большинстве случаев противопоказано. Это связано с тем, что уровень железа при данной анемии не снижается. Однако если у больного наблюдается постоянная гемоглобинурия, то происходит существенная потеря железа из организма. Поэтому при выявлении дефицита железа пациенту может быть назначено соответствующее лечение.
Проявления анемии будут зависеть от следующих факторов:
- какое количество крови было потеряно;
- с какой скоростью происходит кровопотеря.
Симптомами постгеморрагической анемии являются:
- слабость;
- головокружение;
- бледность кожных покровов;
- сердцебиение;
- одышка;
- тошнота, рвота;
- сечение волос и ломкость ногтей;
- шум в ушах;
- мелькание мушек перед глазами;
- жажда.
При острой кровопотере у больного может развиться геморрагический шок.
Выделяют четыре степени геморрагического шока.
источник






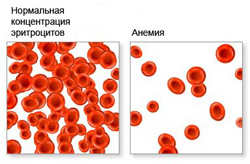 Анемия — это патологическое состояние организма, которое характеризуется уменьшением количества эритроцитов и гемоглобина в единице крови.
Анемия — это патологическое состояние организма, которое характеризуется уменьшением количества эритроцитов и гемоглобина в единице крови. Анемии классифицируются:
Анемии классифицируются: