Поделиться статьей в социальных сетях:
Тахикардия при анемии (синусовая) у взрослых – это болезнь, для которой характерно ускорение сердечного ритма до частоты в 100 ударов и более за одну минуту. Детская анемия вызывает изменения ритма в рамках +10% от возрастных норм. Синусовый ритм появляется внутри синусового узла, из которого выходит волна возбуждения, распространяясь на весь орган и способствуя синхронизации работы всех отделов сердца.
Важно: синусовые тахикардии бывают двух основных типов: ситуационная и длительная (типичная при анемичных синдромах).
По сути, длительная тахикардия представляет собой ответ организма на внутренние факторы: стресс, эмоциональную нагрузку, повышение субфебрильной температуры, инфекционные инвазии, пневмонию, сердечную недостаточность и, конечно же, кислородное голодание, возникшее как следствие железодефицита.
Пациенты с малокровием часто жалуются на:
- Давящее состояние в грудине, нарушения ритма биения сердца, некое «трепыхание» в груди.
- Одышку, ощущение «стеснения» в сердечной области даже при отсутствии физнагрузок.
- Приступы слабости и головокружений, внезапные обмороки.
- Приступообразные боли в груди. Они характеризуются как сжимающие, но длятся не более 5 минут. Кроме того, при осложненном железодефиците к основным симптомам добавляется ишемия. Синусовая тахикардия в данном случае выступает как следствие ишемических нарушений.
- Общую слабость, утрату желания к активной деятельности, непереносимость даже легких физических нагрузок.
Важно: синусовая тахикардия, спровоцированная железодефицитом, чаще всего длительная (хроническая). Она представлена различными типами, в зависимости от стадии и длительности анемичного состояния.
Однако наиболее опасной представляется гипоксическая тахикардия при малокровии. Развивается как естественный ответ синусового узла на дефицит кислорода в тканях и органах. Может осложняться сопутствующими заболеваниями бронхиального древа и легких.
Причины кроются не только в нехватке железа и проблемах с функцией внешнего дыхания, но и в нарушениях транспортной функции крови, когда затруднены доставка кислорода и обратный трансфер углекислого газа. Это прямые признаки хронических кровопотерь и малокровия.
Механизм адекватен и при анемии, вызванной недостатком железа в пище, и при малокровии, причиной которого являются хронические кровотечения. Даже при достаточном поступлении кислорода, но при сниженном уровне гемоглобина – железосодержащий белок не сможет полноценно участвовать в транспорте кислорода/углекислого газа.
Выбор схемы лечения при тахикардии определяется причинами возникновения провоцирующего анемичного синдрома. Лечение проводит не только кардиолог, к консилиуму привлекают терапевта, диетолога и гематолога.
Важно: в первую очередь устраняются факторы, вызвавшие повышение частоты сердечного ритма. Затем переходят к непосредственному устранению железодефицита.
Чтобы устранить хроническую синусовую тахикардию, нужно воздействовать на основное заболевание. Чтобы не усугубить ситуацию, в схему включают средства с седативным эффектом, например, «Реланиум» или «Седуксен». Если диагностически установлена компенсаторная форма анемии, характерная для пациентов с острым железодефицитом, назначается прием препаратов с повышенным содержанием двухвалентного железа. В противном случае, все попытки снизить ЧСС приведут к резкому падению АД и усугублению гемодинамических нарушений.
Важно: целевые показатели ЧСС подбираются кардиологом индивидуально, все зависит от общего состояния больного и профиля заболевания, ставшего причиной анемии. Обычно показатель целевой ЧСС должен снизиться до 60 ударо/минута.
Нарушения ЧСС и функций синусового узла при малокровии встречаются достаточно редко. Чтобы избежать неприятных последствий, связанных с нарушениями сердечного ритма, люди из группы риска должны своевременно проходить диагностику и сдавать развернутый биохимический анализ крови не реже, чем раз в три месяца.
Отнюдь не лишним будет и кардиологическое обследование раз в полгода. Необходимо выявлять и устранять все факторы, способствующие возникновению анемичных синдромов и кислородного голодания, придерживаться здорового образа жизни и правильной системы питания.
источник
Основным способом регуляции частоты сердечных сокращений является электрический импульс, который посылает синусовый узел, находящийся в сердце. Этот импульс распространяется на все мышечные волокна сердца и заставляет их одновременно сокращаться: таким образом реализуется главная функция органа – проталкивать порции крови по магистральным сосудам. Нарушения в работе синусового узла обусловлено воздействием различных веществ (гормонов, химических соединений).
При синусовой тахикардии число сердечных сокращений обычно колеблется в пределах 90 – 120 ударов в минуту, в отдельных случаях оно достигает 150 – 160. Синусовая тахикардия иногда появляется в процессе еды, при физической активности или эмоциональном стрессе. Она возникает при различных заболеваниях и сопровождается характерными для них симптомами.
Так, учащенное сердцебиение – частое явление при миокардитах (воспалениях сердечной мышцы) различного происхождения. При этом наряду с учащенными сердечными сокращениями появляются:
- ощущения перебоев в работе сердца,
- аритмичность сердечных сокращений,
- одышка,
- боли в грудной клетке,
- слабость и утомляемость,
- боли в суставах (не всегда),
- небольшое повышение температуры тела.
Также синусовая тахикардия нередко имеет место при сердечной недостаточности, которая может быть следствием ишемической болезни или пороков сердца. В таких случаях учащенное сердцебиение тоже сочетается с одышкой, слабостью и повышенной утомляемостью, к которым часто присоединяются отеки нижних конечностей. При появлении таких симптомов следует как можно быстрее обратиться к кардиологу. После того как будет устранено основное заболевание, исчезнет и тахикардия.
Помимо этого учащенное сердцебиение – один из симптомов анемии. При малокровии вследствие недостатка гемоглобина уменьшается доставка кислорода к тканям. В качестве компенсаторной реакции синусовый узел начинает генерировать больше электрических импульсов, сердце сокращается чаще, и кровь начинает циркулировать быстрее, чтобы принести к тканям недостающий кислород. Тахикардия при анемии сопровождается рядом дополнительных симптомов:
- одышкой,
- слабостью и головокружением,
- «мушками» перед глазами,
- бледностью (иногда синюшностью) кожных покровов,
- зябкостью,
- выпадением волос и ломкостью ногтей,
- пощипыванием на кончике языка,
- онемением конечностей.
При наличии тахикардии и большинства дополнительных симптомов следует обратиться сначала к терапевту. После сдачи крови на определение уровня гемоглобина и сывороточного железа врач точно установит, есть ли анемия. Если малокровие имеет место, возможно, потребуется консультация и других специалистов для установления истинной причины заболевания.
Артериальная гипотензия – состояние, при котором возникает синусовая тахикардия. Часто ей предшествуют сильные эмоциональные стрессы, нарушения режима сна и бодрствования, недостаточное питание. Помимо учащенного сердцебиения гипотензия характеризуется сонливостью, раздражительностью, апатией, ухудшением памяти, головной болью, тошнотой и головокружением. В таком случае следует обратить внимание на свой образ жизни: нормализовать питание, режим дня и физическую активность.
Увеличение частоты сердечных сокращений бывает связано с интоксикациями. Злоупотребление напитками, содержащими кофеин (кофе, чай, энергетические напитки), а также некоторыми лекарственными средствами, приводит к возникновению синусовой тахикардии.
Помимо синусовой тахикардии выделяют тахикардию пароксизмальную. Она отличается тем, что импульс, вызывающий сокращения сердца, исходит не из синусового узла, а из других, патологических водителей ритма. При таком типе тахикардии частота сердечных сокращений достигает 180 – 240 ударов в минуту. Такое состояние может возникать на фоне различных поражений сердца, поэтому обращаться лучше всего к кардиологу. Симптомы пароксизмальной тахикардии весьма специфичны:
- резкое сердцебиение,
- одышка,
- слабость,
- чувство стеснения в груди,
- бледность кожных покровов,
- пульсация шейных вен.
Снижение функции дыхательной системы сказывается на работе сердца. Механизм тахикардии примерно такой же, как при анемии, ведь в случае ухудшения работы легких возникает нехватка кислорода. Заболеваний, которые приводят к дыхательной недостаточности, существует немало, и все они имеют свою симптоматику. Самыми частыми их признаками наряду с учащенным сердцебиением являются:
- затруднение вдоха или выдоха,
- ощущение удушья,
- необходимость напрягать дополнительную мускулатуру в процессе дыхания (мышцы живота, плечевого пояса),
- нарушение сна и памяти,
- головные боли,
- кашель.
Если учащенное сердцебиение сопровождается такими симптомами, обязательно нужно обратиться к пульмонологу, а если такой возможности нет, то к терапевту.
Некоторые нарушения в работе эндокринной системы прямым образом сказываются на работе сердца. Синусовая тахикардия возникает под влиянием избыточного количества гормонов щитовидной железы при тиреотоксикозе. Помимо учащенного сердцебиения это заболевание характеризуется
- ощущением жара,
- повышенной температурой тела,
- возбудимостью и частой сменой настроений,
- бессонницей,
- потерей веса при повышенном аппетите,
- нарушением менструального цикла у женщин,
- изменением выражения лица (оно приобретает сердитый вид).
Гораздо реже встречаются опухоли надпочечников, которые усиленно синтезируют адреналин. Учащенное сердцебиение наблюдается при феохромацитоме. Кроме тахикардии это заболевание проявляет себя резким повышением артериального давления, чувством страха, беспокойства, ознобом, головными болями, болью в области сердца, тошнотой, потливостью и ощущением жажды. Нередко эти симптомы возникают одновременно, поэтому состояние можно охарактеризовать как приступ. Если наряду с тахикардией имеют место данные признаки, следует обратиться к эндокринологу.
Учащенное сердцебиение является довольно опасным симптомом, который необходимо как можно раньше устранить. Из-за частых сокращений сердце не получает достаточного отдыха и быстро истощается. В результате возникает сердечная недостаточность – несоответствие между потребностями организма в кислороде и работой сердца.
Поэтому при появлении тахикардии следует обратиться к врачу. Даже при отсутствии конкретных симптомов, которые сопровождали бы учащенное сердцебиение, достаточно для начала посетить терапевта. После проведения необходимых обследований он направит вас к соответствующему специалисту.
источник
- 1 Причины тахикардии
- 1.1 Анемия, как одна из причин тахикардии
- 1.2 Симптомы анемии
- 2 Диагностика тахикардии и анемии
- 3 Лечение тахикардии при анемии
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Тахикардия — учащение сокращений мышцы сердца физиологического или патологического характера. Ускорение ЧСС наблюдается при многих состояниях. Тахикардия при анемии возникает как компенсаторный механизм, позволяющий восполнить дефицит кислорода, предотвратить гипоксию и нарушение функций внутренних органов.
Учащение биения сердца в определенных обстоятельствах возникает у всех людей и при отсутствии патологий. Такая тахикардия называется физиологической, временная и не угрожает здоровью человека. Проявляется легкими неприятными ощущениями за грудиной. Если при ускорении сердцебиения появляется одышка, головокружения, обморочные состояния, то такое состояние — патологическое. Нарушается нормальная функциональность синусового узла, задающего ритм и частоту сокращений миокарда.
Длительная тахикардия изнашивает сердце быстрее, может спровоцировать кардиомиопатию, ишемию, инфаркт миокарда, сердечную недостаточность.
В таблице приведены значимые причинные факторы:
• сильные эмоциональные переживания;
• высокая температура окружающей среды, духота;
• употребление алкоголя, энергетических напитков, кофе;
• лекарственные препараты.
• острые нарушения кровообращения;
• травма, массивная кровопотеря;
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
• дисфункции нервной системы;
• избыток гормонов щитовидной железы;
• злокачественное новообразование надпочечников.
Малокровие в организме проявляется учащенным сердцебиением, головокружением и общей слабостью.
Анемия — падение уровня гемоглобина и кровяных красных телец в крови. Показатели гемоглобина падают ниже 130 г/л у мужчин и меньше 120 г/л у женщин, ниже 110 г/л у детей и беременных. Появляется железодефицит, ухудшается транспортная функция крови. В органах нарастает состояние гипоксии, что вызывает рефлекторный ответ синусового узла. Сердце пытается напитать кислородом ткани организма, учащая скорость и увеличивая объем крови, которую прокачивает. Показатели ЧСС при малокровии достигает 95—130 уд./мин.
Легкую степень анемии определяют по лабораторным показателям. Средняя и тяжелая формы проявляются заметными признаками. Дефицит кислорода приводит к нарушению метаболизма и деятельности внутренних органов. Основные симптомы малокровия:
- слабость, непереносимость даже легких физических нагрузок;
- одышка и чувство тесноты в груди;
- головокружения, обмороки;
- нарушение ритма сердцебиения;
- короткие приступы боли в груди;
- сухая и бесцветная кожа;
- ухудшение внимания и памяти;
- искажение функций вкусовых рецепторов;
- снижение аппетита;
- мелькание «мушек» перед глазами;
- дрожь в конечностях.
Для эффективного лечения заболевания, врач должен назначить необходимые анализы и обследования.
Диагноз анемия ставится по результатам общего анализа крови (количество эритроцитов, уровень гемоглобина). При необходимости назначают анализ крови на биохимию и дополнительные исследования. С целью выявления причин тахикардии врач проводит общий осмотр, аускультацию сердца, измеряет пульс. Обязательно проводится электрокардиография. При необходимости назначаются фонокардиография (датчиками регистрируются тоны и шумы сердца. что сразу выдаются в графическом виде), УЗИ сердца.
У больных анемией повышен риск развития патологий дыхательной и сердечно-сосудистой систем.
Терапию проводит гематолог или терапевт. Прежде всего, принимаются активные действия по лечению анемии как основного заболевания. Из медикаментов используются препараты с высоким содержанием железа. В курс лечения включаются успокоительные средства («Седуксен», «Реланиум»). При анемии положена специальная диета, богатая пищей с легкоусвояемым железом (красное мясо и мясные продукты, яблоки, гранат, свекла), белком и витамином С. Если сердцебиение сильное и приносит существенный вред, в ход идут антиаритмические препараты. Эффективны бета-адреноблокаторы («Атенолол», «Пропранолол»), блокаторы кальциевых каналов («Верапамил», «Дилтиазем»).
Выбор препаратов, которые включают сегодня в схему лечения артериальной гипертензии, достаточно широк. Но не всегда при этом можно получить ожидаемые результаты: симптомы повышенного давления снимаются, а причины, порождающие болезнь, остаются. Снижает эффективность традиционных лекарств и возможность быстрого привыкания к ним. Если пить несколько видов таблеток, то побочный эффект от их воздействия суммируется.
По сути, такие препараты только расширяют диаметр магистральных сосудов. Давление падает, приступ приобретает смазанную картину. Сбивая давление, обычные таблетки гипертонию не лечат, даже наоборот, ухудшая работу почек, вымывают диуретиками калий и магний и постепенно увеличивают показатели АД.
Устав от непредсказуемости традиционного лечения, многие предпочитают восстанавливать здоровье при помощи гомеопатии, предлагающей от давления повышенного сотни натуральных препаратов.
Интересные приемы нормализации АД без медикаментов от Доктора Евдокименко, автора книги «Тайная формула здоровья»– на этом ролике телепрограммы «Деловое утро».
Гомеопатия – разновидность альтернативной медицины, принцип лечения которой заключается в лечении натуральными препаратами очень слабой концентрации. Предположительно они могут вызывать у здоровых людей симптомы, сходные с клинической картиной гипертонии или другой болезни.
Концепция гомеопатии – подобное лечат подобным, лекарство имеет более выраженный эффект при малой концентрации.
Активно действующий компонент разбавляют в спирте, лактозе или простой воде. Если разводят в соотношении, кратном 10, его обозначают х1, х2 и т.п., если разведение кратно 100, то просто указывается цифра – 1,2… Специалисты отмечают эффективность препаратов с концентрацией, кратной трем.
Основное преимущество лечения гомеопатическими средствами – мягкое воздействие: без противопоказаний, побочных последствий. Важно и то, что такое лечение – не просто симптоматическое, оно устраняет причину высокого давления. Даже при тщательном выборе курса не всегда можно сразу найти средства с максимальной эффективностью, ведь для нормализации АД мало лечить сердечную недостаточность. В человеческом организме все системы взаимосвязаны, и гомеопатия при лечении гипертонии это обязательно учитывает.
Все назначения конкретному больному составляет доктор. Гомеопатические средства не принимаются вместе с едой.
Что еще важно учитывать при лечении гомеопатическими методами:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Курс лечения не назначают параллельно с приемом медикаментозных средств.
- Вместе с гомеопатическими средствами можно использовать и другие нетрадиционные способы борьбы с повышенным давлением.
- Планируют при таком лечении и здоровый образ жизни.
- Для людей со средней степенью риска появления осложнений такой вариант лечения часто единственный.
- Если риск неблагоприятных последствий повышается, подключают традиционные методы. Доктор-гомеопат никогда не будет лечить тяжелые формы гипертензии только своими средствами.
Методы гомеопатии работают лучше всего при повышено-нормальном давлении, когда показатели тонометра только приближаются к уровню 140/90 мм рт.ст. В гомеопатии при гипертонии применяют препараты, которые содержат соли бария или золота. Соли бария назначают при тяжелых осложнениях артериальной гипертензии. Соли золота применяют при головных болях, приливах жара, структурных изменениях в сосудах. Лечение гипертонии гомеопатией убедительные отзывы получило при психических состояниях, связанных с неудачами на работе, в социальной или семейной сферах. Эффективную терапию такими лекарствами способны организовать только гомеопаты.
Углекислый барий, именуемый Баритой карбоникой, — это препарат, затрагивающий все органы. Он помогает сокращать мелкие артерии, повышая давление на сосуды для их расширения. Передозировка препарата провоцирует уплотнение желез.
Гомеопатия предлагает лекарство при лечении гипертонии при таких симптомах:
- Умственной или физической недостаточности.
- При тяжелой артериальной гипертензии с серьезными осложнениями в виде инсульта или инфаркта.
- Для лечения общей слабости, независимо от возраста больного.
- Атеросклерозе, астме.
- Кашле, аневризме.
Можно прийти к выводу, что Барита карбоника эффективна при многих заболеваниях, ее чаще используют при лечении детей и пациентов зрелого возраста. Рекомендуют средство в концентрации 3 и 6. Детали уточняет доктор-гомеопат. Обычно продолжительность приема средства – около месяца. Купить лекарство можно в интернете, средняя стоимость 500-700 руб.
Гомеопатия от давления разработала препараты широкого спектра действия. Аконит назначают при гипертоническом кризе, связанном с перегревом, агрессивным влиянием солнца, курением.
Органических поражений сердца в таких случаях не наблюдают. Применяют Aconitum при наличии таких признаков:
- Носовом кровотечении.
- При покраснении кожи.
- Учащении пульса.
- При панических атаках.
- Сердечных болях.
- При перевозбуждении.
- Нарушении ориентации в пространстве.
Концентрацию – х3, 3, 6 – выбирает доктор.
Используют опиум при гипертонических кризах, если больной находится в состоянии опьянения или под влиянием наркотиков.
В зрелом возрасте такое развитие гипертонии имеет следующие симптомы:
- Замедленный пульс.
- Сонливость.
- Узкие зрачки.
- Состояние, похожее на кому.
Opium восстанавливает истощение ЦНС, полезен при спазмах, стрессах. Средство применяют при очень низкой чувствительности (нет реакции кожи даже после касания).
Гомеопатия для снижения давления использует Ацидум ацетикум:
- При перепадах АД.
- Нарушениях сердечного ритма, других последствиях стресса.
- Гипертонических кризах.
- Резком росте АД.
- Сопутствующих симптомах ГК (панических атаках, перевозбуждении, боли в грудине, общем беспокойстве).
- Мигрени, нарушениях координации.
- Анемии, бледности кожи.
- Повышенном нижнем уровне давления.
Применяют Ацидум ацетикум в концентрации, кратной 10. Используют настойку и для растирок: на 105 мл воды надо 5 капель раствора. Обтираются многократно в течение суток.
Назначают не только в зрелом возрасте, но и в молодом, если гипертонический криз сопровождают:
- Диарея.
- Гиперемия кожи.
- Учащенное мочеиспускание.
Средство используют при выходе из стресса. Назначают при повышенной возбудимости, других нарушениях психики.
Гомеопатия от давления предлагает Беладонну. Ее прописывают при пульсирующей боли в голове.
- Горячая голова.
- Холодные конечности.
- Расширение зрачков.
- Тахикардия.
- Резкие перепады давления.
- Чувство тревожности.
Пациент не способен быть в горизонтальной позе: если уложить голову на подушку, пульсация усиливается. Минимальный дискомфорт он испытывает в сидячем положении, с немного запрокинутой головой.
Этот препарат (основной действующий компонент Magnesium phosphoricum D6) реализуется в таблетированной форме. Главное его достоинство – поддержка организма путем нормализации баланса минеральных солей. Назначают и для лечения артериальной гипертензии, и с профилактическими целями.
Растительное сырье, на базе которого изготовлено гомеопатическое средство, хорошо переносится гипертониками, улучшает метаболизм.
- Головной боли, связанной с гипертонией.
- Ревматическими, зубными болями.
- Плохом качестве сна.
- Стрессах, нервном напряжении.
- Сердечной недостаточности.
Продается средство в аптеке с дозировкой х3, х6, х12. Примерная стоимость – 70 рублей. Многим при гипертонии помогла гомеопатия, отзывы потребителей в основном положительные: головная боль уходит, давление нормализуется, самочувствие улучшается.
Как снизить давление без лекарств, при помощи правильного дыхания, рекомендации от доктора Бубновского – на видео:
Внутричерепное давление в гомеопатии лечат многими средствами:
- Если кроме повышенного давления больной страдает еще и атеросклерозом, ему назначают Бариту Йодату в концентрации – 3,6,12.
- Когда высокое АД сопровождает сильная боль в затылке, шейный остеохондроз, назначают Стронциану Карбонику в соотношении 3,6 или 12.
- При нарушениях памяти, снижении работоспособности, апатии, которое бывает при продолжительной болезни, необходим фосфор в разведении 3,6,12. При таком анамнезе помогает и Кальциум Фосфорикум.
- Препарат Phosphorus назначают людям, которые страдают от головокружения по утрам. Сопровождается болезнь почечной недостаточностью, потому характерна при хронической форме гипертензии. У больного отмечают высокое систолическое давление, частые обмороки, появление бляшек в сосудах, тромбозы, отеки, стенокардия, инфаркт миокарда.
- Если высокое АД – следствие патологии почек и надпочечников, рекомендуют Плюмбум в соотношении 3,6 и 12.
- При развитии атеросклероза периферических артерий Плюмбум Металликум принимают в пропорции 6,12 и 13.
- При плохом качестве сна, болезненной реакции на разные ароматы, высокой чувствительности к кофеину назначают Coffea. Другие симптомы: незначительная доза чая или кофе провоцирует рост АД и тахикардию, пульсацию и жар.
- Lachesis в гомеопатии назначают при почечной гипертонии, острой головной боли, холодных конечностях, отеках, тошноте, гипертонии, спровоцированной циррозом печени, климактерических проявлениях, когда высокое АД связано с нарушениями мочеполовой системы. Возможна болезненная реакция от резких звуков.
- Если больной боится тонометра (страх перед показателями АД), жалуется на ВСД, боли в сердце, головную боль, которую обычно купируют мокрым компрессом на лбу, назначают Arsenicum album. Такие симптомы бывают у неуравновешенных людей с эгоистическими наклонностями.
- Gloninum разработан на базе нитроглицерина. Он эффективен при сердечных болях, нарушении сердечного ритма, головной боли с пульсацией, стенокардии. Пациент теряет пространственную ориентацию, появляются панические атаки при отсутствии общей тревожности, непереносимость яркого света.
- Гомеопатия при высоком давлении рекомендует и Sulfuris. Средство применяют при покраснениях ушей, носа, губ, век, тяжести и шума в голове, жара, нарушения сердечного ритма, отдышке. В ногах ощущается жжение, при движениях боль обостряется.
- Полному, невысокому, с признаками преждевременного старения мужчине-гипертонику рекомендуют начинать гомеопатическое лечение с Калькареи Карбоники, возможная концентрация препарата – 6, 12, 13.
- Аурум иориум гомеопатия от повышенного давления рекомендует при депрессиях, склонности к суициду, эмоциональной нестабильности.
- При повышенном АД применяют и Нукс вомику (концентрацию определяет врач-гомеопат) и Магнезию в соотношении х3 и 3.
- При сильных головных болях, связанных с высоким АД, используют Стронциану Карбонику в 6, 12, 13 разведении.
- Если гипертония имеет сопутствующие заболевания в виде бронхиальной астмы, то терапию начинают с Вискум альбум в соотношении x3, 3 и 6.
Для лечения нестабильного АД в арсенале гомеопатов есть более сотни разных видов средств. В большинстве случаев гомеопатия против гипертонии применяется как дополнительный компонент в комплексной медикаментозной и биорезонансной терапии.
Моей бабушке скоро 75, в последние годы повышенное давление (от 200 и выше) стало чуть ли не нормой для нее. В прошлом году ей посоветовали купить капилар. Уже выпила упаковку (400 таблеток). Сейчас у нее давление держится на уровне 150/100 мм рт.ст., но она считает, что тонометр испортился. Подарю ей на Новый год еще один. Если у кого-то есть аналогичный опыт с этим препаратом, отпишитесь, стоит ли его дальше принимать. Да, у бабушки еще и настроение улучшилось, даже как-то помолодела.
Мой муж в свои неполные 34 года успел накопить кучу проблем с давлением: и на обследовании в клинике был, и скорую не раз вызывали, и медкомиссию на права не прошел из-за кардиограммы. Пьет селенактив уже три месяца, и давление до отметки 180 на тонометре уже не доходит. Голова стала меньше болеть, правда, соль и жареные блюда я ему тоже ограничила, но от кока-колы отучить его нереально.
Любое лечение средствами гомеопатии – это процесс продолжительный, иногда растягивается на многие годы. Если у гипертоника высокое давление, жить ему с такими проблемами, надеясь только на гомеопатию, просто опасно. Так что считаю, что сначала надо нормализовать давление традиционными методами, а потом поддерживать его с помощью гомеопатии.
Гомеопатия при гипертонии, методы и средства которой активно обсуждают на форумах, отзывы получила положительные, но, несмотря на мягкое воздействие, лечить ее гомеопатическими методами самостоятельно категорически не рекомендуется. Кроме пустой траты средств, такое самолечение может нанести непоправимый вред здоровью, спровоцировав осложнения текущих болезней.
Учащенное сердцебиение – частая реакция организма на физическую или психологическую перегрузку. Одномоментное и быстро проходящее нарушение сердечного ритма не свидетельствует о патологии. Постоянное недомогание наряду со скачками давления требует врачебной консультации. Особенно опасна тахикардия при низком давлении, свидетельствующая о серьезном нарушении в работе сердечно-сосудистой системы.
Тахикардия – увеличение частоты сердечных сокращений от 90 ударов за минуту. В нормальном состоянии сердце бьется со скоростью от 60 до 90 ударов. Превышение верхней нормы считается нарушением.
В большинстве случаев оно наблюдается:
- после интенсивных физических нагрузок;
- эмоционального стресса.
Обычно проходит самостоятельно без ощутимых последствий для организма. Тахикардия возникает в состоянии покоя свидетельствует о патологии сердечно-сосудистой системы.
Учащенное сердцебиение чаще всего сопровождает гипертоническую болезнь. Повышенное давление заставляет сердце перегонять большие объемы циркулирующей крови, что приводит к серьезным нагрузкам. В результате оно сокращается интенсивнее, вызывая тахикардию. Она выступает одним из главных симптомов хронической гипертонии.
Лечение проводится комплексно, включая специальные препараты от тахикардии при высоком давлении. Терапия позволяет снизить артериальные показатели и нормализовать сердцебиение.
Практически каждому человеку приходилось ощущать, как сердце по каким-то причинам начинало биться очень быстро
Тахикардия при пониженном давлении – состояние довольно редкое. Возникает преимущественно в качестве реакции организма на нагрузку. Часто сопровождает людей с хронической гипотонией. Выступает скорее не отдельной патологией, а тревожным симптомом. Предпосылкой для такого состояния служит замедление кровообращения в комплексе с гипоксией (кислородным голоданием).
В норме цифры АД находятся в пределах 120/80 мм рт. ст., при гипотонии они снижаются до 90/60 и меньше. Если при этом пульс зашкаливает за 100 ударов на минуту, можно говорить о тахикардии при низком давлении. Для профессиональных спортсменов такой дисбаланс абсолютно привычный, но обычного человека он должен насторожить.
Провоцирующими факторами служат:
- чрезмерные физические нагрузки;
- умственное переутомление;
- стресс, депрессия;
- дисбаланс работы и отдыха;
- злоупотребление кофеином;
- нерациональное питание;
- курение, употребление алкоголя;
- неблагоприятные погодные условия.
Симптоматика будет зависеть в основном от причины, которая привела к падению кровяного давления и учащению пульса
К тахикардии также приводят различные заболевания и функциональные расстройства:
- вегето-сосудистая дистония;
- сердечная недостаточность;
- врожденные аномалии сердечной мышцы;
- тяжелые воспалительные патологии;
- шоковое состояние после травмы;
- острое обезвоживание на фоне отравления;
- большая кровопотеря;
- бесконтрольный прием гипотензивных средств, антидепрессантов, анальгетиков;
- сильный токсикоз на поздних сроках беременности.
Все эти факторы способны вызывать приступы учащения сердцебиения, приводящие к плохому самочувствию и недомоганию.
Пониженное давление с тахикардией редко проходит бессимптомно. Самочувствие ухудшается уже на этапе снижения АД, а при нарушении сердечного ритма оно еще больше осложняется.
В комплексе клиническая картина дает ряд характерных проявлений:
- слабость, утомляемость;
- головокружение, сопровождающееся головными болями;
- пульсацию в висках;
Если это состояние не лечить, нарушаются функции сердца, что может привести в худшем случае к инсульту или внезапной остановке сердца
- ощущение, что сердце выскакивает из груди;
- учащенный пульс;
- сдавливание в области сердца;
- дискомфорт в грудной клетке и животе;
- одышку;
- дрожь и холод в теле;
- повышенное потоотделение;
- немотивированный страх смерти;
- потемнение в глазах;
- предобморочное состояние, потерю сознания.
Возникать неприятные ощущения могут постепенно, вызывая незначительное недомогание. Но на них важно обращать внимание, прислушиваясь к самочувствию. Длительная нелеченая тахикардия в совокупности с гипотензией может привести к осложнениям – сердечной недостаточности, мерцательной аритмии, инфаркту, инсульту.
Своевременная диагностика сердечно-сосудистых нарушений позволяет подобрать подходящее лечение.
Измеряют артериальное давление, проводят электрокардиограмму
Успех выздоровления зависит от правильного определения причины недуга, ведь учащенное сердцебиение зачастую только симптом:
- если тахикардию вызвало кровотечение, то восполнение потери крови автоматически нормализует сердечную деятельность;
- при вегето-сосудистой дистонии поможет общеукрепляющая терапия и здоровый образ жизни;
- антигипертензивная терапия снизит показатель артериального давления и нормализует пульс.
В любом случае необходимо бороться с причиной болезненного состояния, а не с его проявлениями. Для этого проводится общая диагностика в амбулаторных условиях.
Чаще всего врач-терапевт или кардиолог после очной консультации назначает:
- анализ крови – определяет общее состояние организма, уровень гемоглобина, лейкоцитов, СОЭ, тромбоцитов и других показателей, свидетельствующих о наличии острых заболеваний;
- электрокардиограмму – показывает состояние сердечной мышцы, ритм сердечных сокращений, отклонения от нормы;
- эхокардиографию – ультразвуковая диагностика сердца, позволяющая установить морфологические изменения в тканях, состояние клапанного аппарата, сократительную способность миокарда, особенности циркуляции крови в желудочках;
- рентгенографию – дополнительный метод для уточнения информации о размерах, положении, структуре сердца, состоянии магистральных сосудов;
- допплерографию – исследование кровеносных сосудов при подозрении на сосудистые патологии.
Обследование абсолютно безопасное, проводится быстро и безболезненно. Особой подготовки не требует, нужно только прийти на прием к профильному доктору и получить назначения.
В обязательном порядке назначается общий анализ крови для исключения или подтверждения анемии
При учащенном сердцебиении не следует сразу браться за таблетки. В большинстве ситуаций, если нет патологических предпосылок, помогают простые и проверенные методы:
- прилечь с поднятыми к верху ногами на 20-30 минут для восстановления кровообращения;
- отставить работу, физические нагрузки и отдохнуть, забыв о проблемах;
- выполнить дыхательное упражнение – глубоко вдохнуть, задержать на пару секунд дыхание, медленно выдохнуть, повторить несколько раз;
- прогуляться по свежему воздуху, размять тело простыми гимнастическими движениями.
В результате улучшится кровоток, сосуды придут в тонус, нормализуется давление и самочувствие. Если указанные способы не действуют, приступы тахикардии продолжаются, следует обратиться за медицинской помощью.
Принцип медикаментозного лечения тахикардии при пониженном АД имеет свои особенности. Большинство методов и препаратов одновременно с нормализацией сердечного ритма снижают давление. При гипотонии такая реакция крайне нежелательна, потому что состояние только ухудшится. Важно в индивидуальном порядке подобрать средства от тахикардии, не понижающие давление.
Что делать, когда низкое давление у гипертоника? Встречаются случаи, когда при хронической гипертонии резко снижается АД. Причиной может служить изменение погоды или передозировка гипотензивного препарата. Состояние достаточно серьезное и не подлежит самостоятельному лечению. Рекомендуется незамедлительно обратиться к врачу и пересмотреть терапевтическую схему.
Лягте на кровать или диван, положите под ноги подушку. Голова должна быть слегка ниже уровня тела – это обеспечит приток крови к мозгу
Длительная и повторяющаяся тахикардия требует комплексной диагностики и лечения. Не обойтись без специальных препаратов, улучшающих работу сердца и сосудов.
Самые безопасные таблетки от тахикардии и давления, способствующие нормализации состояния, представлены несколькими основными группами:
- сердечные гликозиды – лекарственные средства синтетического или растительного происхождения для улучшения сердечной деятельности («Коргликон», «Целанид»);
- антиаритмические средства – нормализуют частоту сердечных сокращений («Верамапил», «Аллапинин», «Нибентан»);
- успокоительные препараты при тахикардии – воздействуют на нервную систему, снижают АД благодаря седативному, успокоительному и легкому снотворному эффекту («Персен», «Фитосед», «Пустырник»).
Низкое давление при аллергии в сочетании с тахикардией требует особого подхода. Необходимо пересмотреть лечебную схему, исключив реакцию гиперчувствительности. Если аллерген внешний, то необходимо прибегнуть к антигистаминной терапии, после которой состояние нормализуется самостоятельно.
Увеличение частоты сердечных сокращений обычно сопровождается гипертензией. Лекарства при тахикардии и повышенном давлении отличаются.
- «Экватор» – таблетки от давления с комбинированным составом и комплексным действием. Относятся сразу к двум сердечным группам – ингибиторам АПФ (лизиноприл) и блокаторам кальциевых каналов (амлодипин). Применяются при эссенциальной артериальной гипертензии. Эффективно и мягко снижают показатели, снимая нагрузку с сердца.
- «Нифедипин» от давления – препарат из класса антагонистов кальция. Оказывает благотворное воздействие на сосуды. Используется для терапии стенокардии и гипертонии в комбинации с другими средствами.
Терапия будет направлена на устранение первопричины заболевания
Терапевтическую схему с учетом диагноза, состояния и возраста пациента подбирает лечащий врач. Самолечением заниматься не следует во избежание осложнений.
Чтобы не допустить развития тахикардии, необходимо соблюдать несложные правила:
- отказаться от вредных привычек (курения, алкоголя, наркотических веществ);
- откорректировать рацион в пользу фруктов, овощей, каш, клетчатки;
- заниматься умеренными физическими нагрузками;
- включать в каждодневный график пешие прогулки на свежем воздухе;
- нормализовать сон и отдых;
- контролировать вес, не допуская ожирения;
- избегать психологических нагрузок, стрессов, депрессивных состояний.
Улучшать самочувствие и повышать жизненный тонус просто, если следить за здоровьем и не допускать развития патологий сердечно-сосудистой системы.
Во время лечения сердечно-сосудистых заболеваний необходимо соблюдать адекватные меры предосторожности.
Минимизировать риск приступа тахикардии возможно, если:
- лекарства от тахикардии при повышенном давлении принимать строго по схеме, не превышая дозировку;
- ежедневно, желательно дважды в сутки, измерять артериальные показатели (норма 120/80) и пульс (60-90);
- при скачках АД и учащенном сердцебиении вызывать скорую помощь, не занимаясь самолечением;
- антидепрессанты, нейролептики, спиртовые настойки, гипотензивные средства, мочегонные препараты при повышенном давлении и тахикардии пить только по назначению врача (они сами по себе способны спровоцировать приступ);
- своевременно лечить хронические заболевания сердца и сосудов;
- проходить ежегодные профилактические осмотры у терапевта, при наличии жалоб обращаться к профильным специалистам.
Тахикардия при низком и высоком давлении одинаково опасна. Причин для ее появления много, поэтому дифференциальная диагностика обязательна. Только на основании точного диагноза врач может подобрать лечение, которое поможет навсегда избавиться от недуга.
источник
Тахикардия — учащение сокращений мышцы сердца физиологического или патологического характера. Ускорение ЧСС наблюдается при многих состояниях. Тахикардия при анемии возникает как компенсаторный механизм, позволяющий восполнить дефицит кислорода, предотвратить гипоксию и нарушение функций внутренних органов.
Учащение биения сердца в определенных обстоятельствах возникает у всех людей и при отсутствии патологий. Такая тахикардия называется физиологической, временная и не угрожает здоровью человека. Проявляется легкими неприятными ощущениями за грудиной. Если при ускорении сердцебиения появляется одышка, головокружения, обморочные состояния, то такое состояние — патологическое. Нарушается нормальная функциональность синусового узла, задающего ритм и частоту сокращений миокарда.
Длительная тахикардия изнашивает сердце быстрее, может спровоцировать кардиомиопатию, ишемию, инфаркт миокарда, сердечную недостаточность.
В таблице приведены значимые причинные факторы:

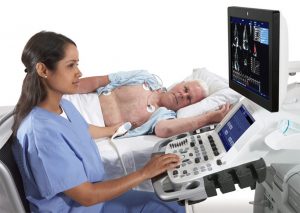 Чтобы выявить сопутствующую патологию, пациента направляют на УЗИ сердечной мышцы.
Чтобы выявить сопутствующую патологию, пациента направляют на УЗИ сердечной мышцы.  Красная рыба поможет откорректировать уровень гемоглобина в крови больного.
Красная рыба поможет откорректировать уровень гемоглобина в крови больного.