Сывороточное железо является жизненно важным микроэлементом, обеспечивающим связывание, транспортировку и передачу кислорода в ткани, а также участвующим в процессах тканевого дыхания.
Общее количество железа, содержащееся в организме человека, достигает 4-5 грамм. Конечно, в чистом виде его найти трудно, но оно входит в состав таких порфириновых соединений, как гемоглобин (составляет до 80 % от его общего количества), миоглобин (5-10 %), цитохромы, а также миелоферменты миелопероксидаза и каталаза. До 25 % железа в организме не используется и считается резервом, находясь в депо (селезенка, печень, костный мозг) в виде ферритина и гемосидерина. Гемовое железо, которое главным образом и выполняет функцию по обратимому связыванию кислорода и переноске его в ткани, преимущественно находится в составе ферментов. Кроме того, железо принимает непосредственное участие в ряде реакций окислительно-восстановительного характера, процессе кроветворения, синтезе коллагена и в деятельности иммунной системы.
В организм железо поступает преимущественно с пищей. Продуктом с самым высоким его содержанием считается мясо, а именно говядина. Другие продукты, богатые этим микроэлементом, — это печень, рыба, гречневая крупа, фасоль, яйца. Витамин С, который содержится в свежей зелени и другой растительной пище, способствует оптимальному усвоению железа (именно поэтому диетологи рекомендуют к мясу подавать свежие овощи). Из того количества, которое поступает с пищей, усваивается, как правило, от 10 до 15 %. Всасывание происходит в двенадцатиперстной кишке. Именно поэтому чаще всего низкое сывороточное железо становится результатом различных патологий кишечного тракта. Концентрация его зависит также от величины запаса депонированного железа, располагающегося в селезенке, кишечнике, костном мозге, и от уровня синтеза и распада гемоглобина в организме. Физиологические потери микроэлемента происходят с калом, мочой, потом, а также с ногтями и волосами.
Железо относится к тем микроэлементам, чей уровень меняется в течение суток. Утром его показатели более высоки, а к вечеру они понижаются. Кроме того, они зависят от возраста и пола человека. Сывороточное железо у женщин, как правило, бывает ниже, чем у мужчин, при этом его концентрация напрямую связана с менструальным циклом (в лютеиновую фазу его содержание максимально, а после менструации его показатели снижаются). Стрессы, переутомление и недостаток сна также оказывают влияние на уровень этого микроэлемента.
Сывороточное железо, норма которого у мужчин составляет 11,64–30,43, а у женщин — 8,95–30,43 мкмоль/литр, изменяется также в зависимости от времени суток. Максимальная концентрация его фиксируется по утрам, а в течение дня показатели снижаются. У младенцев до года нормальными показателями считают интервал 7,16–17,90. У детей от одного года до четырнадцати лет норма составляет 8,95–21,48.
Сывороточное железо при беременности, особенно во второй ее половине, немного понижено. Это связано с формированием органов у плода. В целом его уровень не должен снижаться ниже 10 (в противном случае это будет считаться анемией) и превышать 30 мкмоль/литр.
Несмотря на относительную нестабильность уровня этого показателя в крови, его исследование очень важно для дифференциальной диагностики и контроля за эффективностью лечения таких патологий, как анемии, которые являются наиболее распространенными заболеваниями человека. Они могут протекать как незаметно, так и вызывать тяжелейшие нарушения в работе организма. В некоторых случаях анемии могут привести к летальному исходу. Внешне снижение уровня железа проявляется общей слабостью, сонливостью, головокружениями, головными болями. Кроме этого отмечаются ломкость волос и ногтевых пластинок, трещины в углах рта, нарушения вкуса и обоняния. Кожные покровы бледные, сухие, возможен ничем не мотивированный субфебрилитет (температура повышается до 37-37,5).
Сывороточное железо в плазме крови может понижаться по многим причинам. Одни из них вызываются внешними факторами, другие же являются следствием внутренних изменений. Наиболее распространенными из них являются следующие:
железодефицитная анемия – заболевание может быть вызвано хронической кровопотерей, недостатком поступления железа в организм или нарушением его всасывания;
хронические системные заболевания – красная волчанка, туберкулез, ревматоидный артрит, эндокардит, болезнь Крона;
резекция кишечника или желудка;
Повышенное сывороточное железо является довольно серьезной патологией, следствием которой может стать развитие многих опасных для жизни состояний вплоть до развития онкологических процессов в печени и кишечнике. Симптоматические проявления при этом схожи с проявлениями гепатита. Появляется желтушность кожи, увеличивается печень, происходит снижение веса, начинаются аритмии. Вследствие того что излишек железа депонируется в таких органах, как сердце, поджелудочная железа, начинаются сбои в их нормальной работе. Кроме этого следствием гемохроматоза может стать развитие таких патологий, как болезнь Альцгеймера или Паркинсона.
Повышенное содержание железа в плазме крови может вызывать такая патология, как наследственный гемохроматоз, при котором происходит высокое усваивание его из поступающей пищи. Его излишки откладываются в различные органы, вызывая различные нарушения в их работе. Также причинами повышения количества сывороточного железа могут стать следующие факторы:
талассемия – патология, при которой изменяется структура гемоглобина;
переливание крови в больших количествах;
У детей гемохроматоз может вызвать острое отравление препаратами железа.
Забор крови осуществляется из вены утром. С момента последнего приема пищи должно пройти не менее восьми часов. Нежелательно перед сдачей анализа жевать жевательную резинку и чистить зубы. На достоверность полученных данных могут влиять следующие факторы:
значительно увеличить концентрацию железа может прием даже одной железосодержащей таблетки;
оральные контрацептивы и алкоголь также повышают уровень микроэлемента;
«Метформин», тестостерон и аспирин в больших дозах снижают концентрацию железа;
употребление цианокобаламина (витамина В12) даже за двое суток до предстоящего анализ тоже повышает концентрацию;
менструация, недосыпание, стрессовые ситуации снижают уровень железа.
источник
Альфа-талассемия распространена преимущественно в Юго-Восточной Азии, Китае, Африке и в Средиземноморье. Синтез а-цепей кодируют 4 гена, поэтому степень нарушения их синтеза меньше, чем при ß-талассемии; выраженный дисбаланс развивается только тогда, когда поражены все 4 гена. В то же время агрегаты из β-цепей, количество которых при α-талассемии обнаруживают в избытке, более растворимы, чем агрегаты из α-цепей, поэтому гемолиз при α-талассемии выражен слабее, чем при ß-талассемии, а эритропоэз более эффективен. Следовательно, клинические и лабораторные данные при α-талассемии выражены менее отчетливо, чем при ß-талассемии; их основное отличие в биохимическом составе гемоглобина эритроцитов: при α-талассемии уменьшено содержание α-цепей гемоглобина.
Качественные гемоглобинопатии представлены прежде всего серповидно-клеточной анемией, реже — анемией, обусловленной наличием нестабильных гемоглобинов; гомозиготной анемией СС, ЕЕ и др.; бессимптомной гемоглобинопатией НЬС и др., а также обусловленной присутствием гемоглобина М-группы. Более полно изучена серповидноклеточная анемия, широко распространенная у жителей тропической Африки, реже она встречается у жителей Средиземноморья, Ближнего и Среднего Востока, в Южной Америке. Важно отметить, что она распространена преимущественно в регионах, неблагополучных по малярии.
Качественные изменения гемоглобина состоят в том, что в положении ß-цепи глутаминовая кислота заменена на валин. Патологический гемоглобин получил название от слова «sicsle» — серп, потому что эритроцит приобретает серповидную форму. HbS менее растворим, чем нормальный, и в условиях гипоксии выпадает в осадок. В части случаев наблюдается бессимптомное носительство HbS, когда его концентрация в эритроцитах составляет не более 20-45 %; в обычных условиях гемолиз не развивается, спровоцировать его могут лишь особые ситуации, например полет на самолетах или подводное плавание, когда возникает гипоксия. Патогенез гемолиза сложен. Полагают, что в условиях кислой среды в молекуле HbS происходит смена отрицательного заряда на нейтральный, поскольку валин имеет нейтральную реакцию, а глутаминовая кислота — кислую. При этом растворимость гемоглобина снижается, образуются гидрофобные связи между остатками валина, а молекулы патологического HbS кристаллизуются, что приводит к образованию серповидной формы эритроцита.
Часть деформированных эритроцитов изменяется необратимо и преждевременно разрушается фагоцитами. Циркулируя в крови, серповидные эритроциты склеиваются между собой, особенно в мелких сосудах, образуя тромбы и нарушая кровообращение. Возникшая в этих условиях гипоксия способствует образованию новых серповидных эритроцитов — развивается своего рода порочный круг, результатом которого являются стаз и тромбоз в различных органах, в т.ч. в селезенке, которая постепенно атрофируется после гипертрофии. Генетический дефект локализуется в структурном гене ß-цепи, где произошла точечная мутация.
Клиника. Серповидноклеточная анемия клинически характеризуется симптомами, вызванными, с одной стороны, тромбозом сосудов различных органов серповидными эритроцитами, а с другой — гемолитической анемией. Степень тяжести анемии зависит от концентрации HbS в эритроците: чем она больше, тем ярче и тяжелее симптоматика. Кроме того, в эритроцитах могут присутствовать и другие патологические гемоглобины: HbF, HbD, НЬС и др. Иногда серповидноклеточная анемия сочетается с талассемией, при этом клинические проявления могут уменьшаться или, напротив, нарастать.
В первоначальном периоде болезни поражается преимущественно костномозговая система: появляется припухлость, а также боль за счет тромбоза сосудов, питающих сустав и кость. Возможен асептический некроз головки бедренной кости с присоединением в дальнейшем инфекции и остеомиелита. Гемолитические кризы развиваются обычно после перенесенных инфекций, имеют регенераторный либо гипорегенераторный характер и являются основной причиной смерти этих больных. В редких случаях наблюдается секвестрационный криз за счет депонирования крови в селезенке и печени, который выражается болевым абдоминальным синдромом за счет быстрого увеличения этих органов и сопровождается коллапсом; при этом гемолиз может отсутствовать, встречается легочный инфаркты в связи с нарушением микроциркуляции на уровне легочных сосудов.
Во втором периоде постоянный симптом — гемолитической анемии. Развивающаяся в трубчатых костях гиперплазия костного мозга (в них совершается активное кроветворение как компенсаторная реакция на гемолиз) сопровождается характерными изменениями скелета: тонкие конечности, искривленный позвоночник, башенный череп с выпуклостями в области лба и теменной кости. Гепато- и спленомегалия развиваются за счет активации в них эритропоэза, а также вторичного гемохроматоза и тромбоза; у части больных формируется желчнокаменная болезнь. Гемосидероз сердечной мышцы приводит к сердечной недостаточности, а гемосидероз печени, поджелудочной железы — к циррозу печени и сахарному диабету.
Тромбоз сосудов почек протекает с гематурией и последующей почечной недостаточностью. Неврологическая симптоматика обусловлена инсультом, параличом черепных нервов и др. Характерны трофические язвы на нижних конечностях. Большинство больных с тяжелой формой серповидноклеточной анемии погибает в течение 5 лет, а пережившие этот срок вступают в третий период, который характеризуется признаками нерезко выраженной гемолитической анемии. Селезенка у них обычно не прощупывается, так как повторные инфаркты приводят к ее сморщиванию — аутоспленэктомии. Печень остается увеличенной, неравномерно уплотненной, а частые инфекции принимают нередко септическое течение.
Гематологические изменения. Концентрация гемоглобина снижается ( 9 /л. В костном мозге наблюдается гиперплазия эритроидного ростка. Для выявления серповидности эритроцитов проводят специальную пробу: каплю крови покрывают стеклом, герметизируют, для чего края стекла смазывают вазелином; через несколько минут парциальное давление кислорода в капле крови под стеклом снижается и эритроциты принимают серповидную форму. Более информативен электрофорез гемоглобина: при серповидноклеточной анемии у гомозигот основную массу составляет HbS, HbA отсутствует, содержание HbF повышено; у гетерозигот при электрофорезе наряду с HbS выявляют НЬА. В крови повышено содержание свободной фракции билирубина, увеличено содержание сывороточного железа; ОРЭ повышена.
Гетерозиготные больные чувствуют себя практически здоровыми; анемию и морфологические изменения эритроцитов обнаруживают у них только в условиях гипоксии (подъем в горы, тяжелая физическая нагрузка, полет на самолетах и т.п.). Однако гемолитический криз и у них может закончиться летально.
Таким образом, клиника серповидноклеточной анемии характеризуется полисимптомностью: желтушностью кожных покровов, гипоксическим синдромом, гепатоспленомегалией, деформацией скелета, повторным тромбозом органов; из гематологических симптомов: анемией регенераторного характера, серповидностью эритроцитов, выявляемой при специальных пробах, гипербилирубинемией за счет свободной фракции. Принадлежность человека к определенной этнической группе дает основание заподозрить это заболевание и начать целенаправленное обследование для подтверждения или исключения этой анемии.
Приобретенные гемолитические анемии разделяют на анемии, связанные с воздействием антител, анемии, связанные с соматической мутацией, анемии, связанные с механическим или химическим повреждением эритроцитов, а также обусловленные разрушением эритроцитов паразитами или дефицитом витаминов.
Иммунные гемолитические анемии включают 4 варианта: изоиммунные, трансиммунные, гетероиммунные и аутоиммунные. Изоимунный вариант наблюдается в тех случаях, когда реципиенту перелиты эритроциты и клетки донора, несовместимые по системе АВО. При этом клетки крови донора разрушаются антителами, имеющимися у реципиента и направленными против антигена донора, т.е. гемолизу подвергаются эритроциты донора в крови реципиента (больного). Кроме того, подобная ситуация возможна при антигенной несовместимости клеток крови матери и плода. Трансиммунная гемолитическая анемия развивается у плода, имеющего одинаковые антигены с материнскими, если мать страдает аутоиммунной гемолитической анемией; при этом антитела матери через плаценту проникают в организм плода и оказывают разрушительное действие на его эритроциты. Гетероиммунная гемолитическая анемия отличается от предыдущей тем, что антитела направлены не против эритроцитов, а против антигена, фиксированного на эритроцитах; в ходе реакции антиген-антитело разрушаются и эритроциты. Антитела, к примеру, могут быть направлены против лекарственного препарата, фиксированного на эритроцитах. Гетероиммунной считается также гемолитическая анемия при наличии эритроцитов с измененной антигенной структурой; в этих случаях эритроцит становится «чужим» для организма и иммунная система целенаправленно организует специфическую защиту (синтезируются антитела против измененной антигенной структуры эритроцита).
Об аутоиммунном характере гемолитической анемии свидетельствуют лишь те случаи, когда образующиеся антитела направлены против собственных неизмененных антигенов, конкретно — против нормальной антигенной структуры клеток эритропоэза: эритрокариоцитов или эритроцитов периферической крови. Антитела могут быть представлены неполными тепловыми агглютининами, тепловыми гемолизинами, полными холодовыми агглютининами и двухфазными гемолизинами.
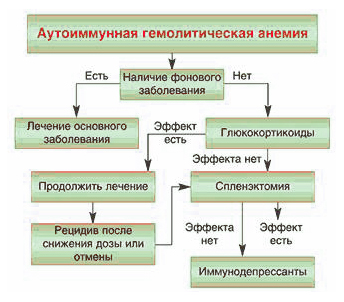
Патогенез аутоиммунной гемолитической анемии. Сущность аутоиммунных процессов состоит в том, что в результате ослабления Т-супрессорной системы иммунитета, контролирующей аутоагрессию, происходит активация В-системы иммунитета, синтезирующей при этом антитела против неизмененных антигенов различных органов. В реализации аутоагрессии принимают участие также Т-лимфоциты-киллеры. Антитела — это иммуноглобулины (Ig), принадлежащие чаще всего к классу G, реже — М и А; они специфичны и направлены против определенного антигена. К IgM относятся, в частности, холодовые антитела и двухфазные гемолизины. Эритроцит, несущий на себе антитела, фагоцитируется макрофагами и в них разрушается; возможен лизис эритроцитов с участием комплемента. Антитела класса IgM могут вызвать агглютинацию эритроцитов непосредственно в кровеносном русле, а антитела класса IgG способны разрушать эритроцит только в макрофагах селезенки. Во всех случаях гемолиз эритроцитов происходит тем интенсивнее, чем больше на их поверхности находится антител. Описана гемолитическая анемия с антителами к спектрину.
Клиника аутоиммунной гемолитической анемии различается в зависимости от вида антител. Чаще других встречается аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами. Заболевание может иметь острое, внезапное начало или сразу же принять хроническое течение. В острых случаях повышается температура тела; кожные покровы более бледны, чем желтушны; могут быть умеренно увеличены периферические лимфатические узлы, селезенка и печень. Анемический синдром сопровождается тахикардией, одышкой, общей слабостью. В общем анализе крови выраженность анемии может быть различной; характер ее обычно нормохромный, умеренно регенераторный; в мазке крови нередко появляются нормобласты, а в период криза наблюдается лейкоцитоз (реже — лейкопения), нередко — тромбоцитопения. В биохимическом анализе крови: умеренная гипербилирубинемия за счет свободной фракции; ОРЭ умеренно снижена. Решающее диагностическое значение имеет положительная прямая проба Кумбса, выявляющая антитела, фиксированные на эритроцитах. При этом следует иметь в виду, что при небольшом количестве антител на эритроцитах, а также после гемолитического криза, когда количество эритроцитов снижается, или после приема глюкокортикоидных гормонов проба Кумбса может быть отрицательной. В этих случаях проводят модифицированную пробу, суть которой состоит в том, что эритроциты 0(1) резус-положительной группы крови наслаивают на агрегированные белки иммунной сыворотки, добавляя их к отмытым эритроцитам больного, — при наличии антител эритроциты склеиваются.
Пароксизмальная холодовая гемоглобинурия и аутоиммунная гемолитическая анемия с полными холодовыми агглютининами характеризуются тем, что у больных антиэритроцитарные антитела проявляют свои агглютинирующие или гемолизирующие свойства при охлаждении. В первую фазу наблюдается фиксация антител на эритроцитах при температуре 0-15 °С; во вторую — наступает внутрисосудистый гемолиз при температуре 37 °С. Холодовые агглютинины в низких титрах присутствуют у 95 % здоровых людей. Холодовые антитела принадлежат к классу IgM; они активируют комплемент крови в дистальных отделах конечностей, так как в них, как правило, температура ниже, чем на других участках тела, — развивается синдром Рейно. Гемолитический криз чаще всего связан с инфекцией микоплазмой (известно, например, что микоплазменная пневмония может осложняться аутоиммунной гемолитической анемией), вирусом Эпштейна-Барр. Клиника соответствует симптоматике внутрисосудистого гемолиза. После гемолитического криза может развиться хроническая форма гемолитической анемии. Первично-хроническая гемолитическая анемия с холодовыми агглютининами развивается иногда у пожилых людей с хроническим лимфолейкозом или парапротеинемическими лейкозами; она носит внутрисосудистый характер. Эритроциты, нагруженные Холодовыми антителами, разрушаются в печени.
Пароксизмальная холодовая гемоглобинурия (синдром Доната-Ландштейнера) характеризуется присутствием антител класса IgG, которые активны в холодной среде и при температуре 37 °С способны активизировать комплемент. Этот вариант гемолитической анемии связан с поздней стадией сифилиса и другими инфекциями, но может быть спровоцирован и локальным охлаждением, например приемом холодной воды. Клиника характерна для внутрисосудистого гемолиза; патогномоничный синдром — боль в поясничной области и моча цвета мясных помоев или темно-коричневой окраски. В моче находят гемоглобин и гемосидерин. Анемия нормохромная, регенераторная; по лабораторным и клиническим данным имеются признаки ДВС-синдрома и почечной недостаточности. В крови увеличено содержание свободной фракции билирубина.
Пароксизмальная ночная гемоглобинурия Маркиафавы—Микели обусловлена приобретенным дефектом мембраны эритроцитов, которая становится чувствительной к нормальному комплементу крови в условиях ацидоза. Дефект мембраны эритроцитов является результатом соматической мутации на ранних этапах клеточной дифференцировки, что подтверждается одновременными тромбоцито- и лейкопенией вследствие неполноценности их мембраны. Клиника пароксизмальной ночной гемоглобинурии характеризуется кризами: они появляются после сна (ночью имеет место физиологический ацидоз), протекают с выраженным болевым синдромом в поясничной области, выделением мочи черного цвета, в которой при исследовании обнаруживают гемосидерин, свободный гемоглобин и железо. Возможны тромботические осложнения: тромбоз периферических вен, воротной вены, вен печени (синдром Бадда-Киари), а также брыжеечных и церебральных вен. Пароксизмальная ночная гемоглобинурия может быть ассоциирована с лейкозами и апластической анемией. Кризы иногда провоцируются инфекцией, приемом препаратов железа. Лабораторные признаки: нормо- или гипохромная анемия, умеренная лейко- и тромбоцитопения. В крови повышен уровень свободного билирубина, содержание сывороточного железа понижено (за счет потери его с мочой, чем обусловлена и гипохромия эритроцитов) или остается в норме. Пробы на кислотную устойчивость эритроцитов (тест Хема) и гемолиз с добавлением глюкозы (сахарозный тест Гармана) выявляют пониженную устойчивость эритроцитов, что патогномонично для пароксизмальной ночной гемоглобинурии.
Гемолитическая анемия, обусловленная механическими факторами, связана с разрушением эритроцитов при их прохождении через измененные сосуды или через искусственные клапаны. Эндотелий сосудов изменяется при васкулитах, злокачественной артериальной гипертензии; при этом адгезия и агрегация тромбоцитов активированы, как и система свертывания крови и образования тромбина. Развиваются распространенный стаз крови и тромбоз мелких кровеносных сосудов (ДВС-синдром) с травматизацией эритроцитов, в результате чего они фрагментируются; в мазке крови находят многочисленные фрагменты эритроцитов (шистоциты). Разрушаются эритроциты также при их прохождении через искусственные клапаны (чаще — при многоклапанной коррекции); описана гемолитическая анемия на фоне сенильного кальцинированного аортального клапана. Диагноз базируется на признаках анемии, повышении концентрации свободного билирубина в сыворотке крови, наличии шистоцитов в мазке периферической крови и симптоматике основного заболевания, ставшего причиной механического гемолиза.
План обследования больного при подозрении на гемолитическую анемию.
План обследования больного можно условно разделить на два этапа:
общие для всех гемолитических анемий лабораторно-инструментальные исследования
Первый этап:
Общий анализ крови с определением количества ретикулоцитов и морфологическим исследованием эритроцитов.
источник
Железодефицитная анемия (ЖДА) – самая распространённая анемия, и среди всех случаев занимает 80%. Вместе с ней следует скрытый дефицит железа, и его распространённость – около 30% населения по Европе. Самыми главными причинами развития этой анемии являются повышенная потеря железа организмом, недостаточное поступление железа, или повышенная в нём потребность. Самые частые случаи ЖДА бывают у детей, беременных, и женщин репродуктивного возраста.
Иногда бывает путаница, и думают, что железодефицитная анемия и гемолитическая – это одно и то же, но на самом деле это разные заболевания, и гемолитическая анемия – это групповое название редко встречающихся заболеваний, которые имеют общий признак в виде усиленного разрушения эритроцитов в крови.
Клиническая картина железодефицитной анемии делится на признаки тканевого дефицита железа (это носит название сидеропенический синдром), и на обусловленные гемической гипоксией общие симптомы анемии. Сидеропенический синдром, вызванный дефицитом многих ферментов, куда входит железо, имеет такие симптомы:
- Пристрастие к необычным запахам.
- Извращение вкуса (стремление съесть что-то малосъедобное).
- ЖКТ (дисфагия и т.д.)
- Изменение слизистых (трещины в углах рта etc).
- Изменение кожи и её придатков, изменения ногтей.
- Изменения в мышечной системе (ослабляется сфинктер, и появляются позывы на мочеиспускание, иногда ночное недержание, пропускание мочи при кашле и смехе).
- Изменения в половой системе.
- Склонность к тахикардии, гипотонии, сидеропеническая миокардиодистрофия.
- Изменения со стороны иммунитета.
- Изменения в нервной системе (головные боли, шум в ушах, повышенная утомляемость, головокружение, снижение интеллектуальных способностей. Некоторые исследователи связывают нарушение мышления, появление болезни Паркинсона и Альцгеймера, снижение памяти и когнитивных функций с дефицитом железа, так как нарушается миелинизация нервных стволов, что, скорее всего, носит необратимый характер.
- Функциональная недостаточность печени; на фоне гипоксии возможно появление гипогликемии, гипоальбуминемии, гипопротромбинемии.
- Возможно ухудшение внешнего вида зубов (могут выпадать, желтеть, покрываться налётом). В таком случае, пока причина не будет устранена, лечение у стоматолога не будет эффективным.
Общий симптом при анемии такой: ухудшение аппетита, слабость, головокружение, одышка при физической нагрузке, ощущение сердцебиения, повышенная утомляемость, синкопальные состояния, мелькание «мушек» перед глазами при низком артериальном давлении, раздражительность, головные боли (чаще в вечернее время), часто наблюдается умеренное повышение температуры, нередко сонливость днем и плохое засыпание ночью, нервозность, плаксивость, снижение памяти и внимания.
Очень сильное влияние на детскую центральную нервную систему и её развитие оказывает дефицит железа. Дети с его нехваткой отстают в психомоторном развитии, их познавательные способности снижаются, падает внимание, работоспособность. Гемолитическая также снижает иммунитет и неспецифические факторы защиты, повышается заболеваемость ОРВИ и тонзиллитами, аденоидитами, и другими хроническими очагами инфекций.
Если у беременной женщины анализ крови показал железодефицитную анемию, то это значит, что у неё повышенный риск развития осложнений во время родов и беременности, и ещё это оказывает негативный эффект на развитие плода. У беременной женщины увеличивается возможность появления гестоза, послеродовых септических осложнений, повышенной кровопотери в родах, выкидыша, несвоевременного излития околоплодных вод. Сам же плод может перенести внутриутробную гипоксию, анемию, гипотрофию.
Гемолитическая анемия, которую часто путают с железодефицитной, клинически проявляется лимонного оттенка желтухой, уробилинурией, и повышением содержания в крови непрямого билирубина и сывороточного железа.
Самая первая стадия – прелатентный дефицит железа; вторая стадия – латентный дефицит; третья – железодефицитная анемия.
Основной формой депонирования железа есть ферритин – это содержащийся в макрофагах селезёнки, печени, костного мозга, сыворотке крови и эритроцитах водорастворимый гликопротеиновый комплекс, и на этой стадии ЖДА просиходит истощение депо. Клинических признаков нет, диагноз можно установить, лишь взяв анализ.
В случае отсутствия восполнения дефицита железа на прелатентной стадии наступает латентный дефицит железа, и на этой стадии в ткани появляется снижение активности тканевых ферментов, благодаря чему проявляется сидеропенический синдром. К нему относят извращение вкуса, пристрастие к пряной, солёной, острой пище, мышечную слабость и др. На этой стадии в лабораторных показателях будут более выраженные изменения в организме – анализ покажет и снижение содержания железа в белках-переносчиках и сыворотке.
Важным лабораторным показателем есть сывороточное железо. Но делать выводы лишь по его уровню нельзя, так как его уровень колеблется в зависимости от пола, возраста, в течение суток, кроме того, гипохромные анемии могут быть разной этиологии и патогенетических уровней механизмов развития, и здесь будет совсем другое лечение.
Выраженные клинические проявления, объединяющие два предыдущие синдрома. Клинические проявления происходят из-за кислородного голодания тканей, и обнаруживаются в виде шума в ушах, тахикардии, обморочных состояний, головокружения, астенического синдрома и т.д. Теперь анализ крови покажет изменения и в общем анализе, и в характеризующих обмен железа показателях.
Общий анализ крови при ЖДА покажет пониженный уровень эритроцитов и гемоглобина; также, если есть железодефицитная и гемолитическая анемия, будут зарегистрированы изменения морфологических характеристик эритроцитарных индексов и эритроцитов.
Биохимический анализ крови в случае ЖДА покажет повышение ОЖСС, уменьшение концентрации сывороточного ферритина, уменьшение насыщения железом трансферрина, уменьшение концентрации сывороточного железа.
Дифференциальная диагностика при постановке диагноза ЖДА обязательна, нужно проводить дифференциальный диагноз с другими гипохромными анемиями.
Сейчас достаточно частой патологией есть железораспределительные анемии (второе место среди анемий после ЖДА). Она бывает при острых и хронических инфекционно-воспалительных заболеваниях, ревматоидном артрите, сепсисе, болезнях печени, туберкулёзе, онкологических заболеваниях, ИБС и т.д. Основным отличием этой анемии от ЖДА являются: сывороточное железо в пределах нормы или умеренно сниженное, повышенный уровень ферритина сыворотки (что означает повышенное содержание железа в депо), ОЖСС в пределах нормы или сниженный.
Если ваш анализ крови показал именно ЖДА, то вам предстоит длительный приём внутрь в умеренных дозах препаратов двухвалентного железа, и, хоть улучшение самочувствия наступит довольно скоро, существенный прирост гемоглобина начнётся через 4-6 недель.
Доктора назначают какой-либо препарат двухвалентного железа (часто сульфат железа), и лучше всего его принимать в пролонгированной лекарственной форме, несколько месяцев в средней лечебной дозе. Потом доза уменьшается до минимальной, и снова принимается несколько месяцев, и, если причина болезни не будет устранена, многие годы придётся продолжать поддерживающий приём минимальной дозы неделю.
Беременным с ЖДА и малокровием назначают среднюю дозу сульфата внутрь до родов, и, если у ребёнка не появятся признаки диареи, то и в период кормления грудью.
За 24 часа до того, как сдавать анализ, исключают алкоголь. За 8 часов до сдачи крови прекратить приём пищи, можно только пить чистую воду без газа. По согласованию с доктором не употреблять лекарственные препараты в течение суток перед тем, как сдавать анализ. За 72 часа до забора материала исключить приём средств, содержащих железо. За 30 мин до взятия анализа не курить, и исключить физическое и эмоциональное перенапряжение.
Брать анализ крови на определение уровня гемоглобина перед началом месячных и после окончания – в наше время бессмысленно-древняя методика.
Время от времени нужно наблюдать за картиной крови; употреблять пищу, содержащую много железа (печень, мясо, яблоки и др.); если вы в группе риска, стоит делать профилактический приём препаратов железа; оперативно ликвидируйте источники кровопотерь.
источник
Железодефицитная анемия (малокровие) обычно рассматривают скорее в качестве симптома другого заболевания или в виде состояния, возникающего при недостаточной концентрации в организме железа.
Причины и факторы, способствующие развитию анемического синдрома:
- Развивается болезнь у маленьких детей и взрослых, соблюдающих строгую диету, если они не получают необходимого количества железа с едой.
- На фоне нарушений в пищеварительной системе. Известно, что всасывание микроэлементов происходит в тонкой кишке (верхние отделы) и в желудке. А тем более, после удаления части желудка, способность пищеварительной системы к абсорбции нарушается.
- Анемический синдром может развиться из-за больших потерь крови. Это является основной причиной железодефицитных состояний. Часто синдром возникает у женщин из-за больших потерь крови во время обильной менструации и у тех, кто страдает от язвы пищеварительного тракта, рака желудка, геморроя, новообразований в толстой кишке.
- Сокращение времени жизни эритроцитов в крови или быстрое их разрушение. В норме срок жизни эритроцита – 4 месяца. В некоторых случаях причиной гемолиза является патология селезенки. Развивается гемолитическая или серповидно-клеточная анемия. При таком заболевании организмом вырабатывается аномальный гемоглобин.
При подозрении на анемию, важно оперативно обратится за помощью к специалисту. Врач поможет выявить причины и способы лечения болезни. Синдром приводит к снижению иммунитета, к упадку сил, ограничению работоспособности. Также анемия может стать важным сигналом о развитии других патологий и серьезных проблем в работе отдельных органов и их систем.
Диагноз ставят по анализу крови, а лечение, как правило, заключается в восстановлении количества железа с помощью лек. препаратов. Лекарства используют внутрь или вводят с помощью инъекций.
| Пол, возраст | Порог Нb (Г/Л) | Порог Нb (Г/%) |
| Дети от 3 месяцев до 5 лет | 110 | 11,0 |
| Дети от 5 до 12 лет | 115 | 11,5 |
| Дети от 12 до 15 лет | 120 | 12,0 |
| Мужчины от 15 лет | 130 — 160 | 13,0 — 16,0 |
| Женщины от 15 лет | 120 — 140 | 12,0 — 14,0 |
| Беременные женщины | 110 | 11,0 |
Можно выделить 3 основных механизма развития анемии:
- Вследствие нарушения процесса образования эритроцитов и образования гемоглобина. Такого рода механизм можно проследить при недостаточном поступлении железа, фолиевой кислоты и витамина В12, при заболеваниях костного мозга. Иногда дефицитное состояние может возникнуть из-за приема сверхбольших доз витамина С. При приеме сверх доз аскорбиновой к-ты происходит блокировка витамина В12 и нарушение процессов кроветворения.
- Острая потеря эритроцитов. Обычно – это последствия острых кровотечений, операций и травм. При хронических кровотечениях в небольших объемах причиной анемии выступает не просто потеря эритроцитов, но и недостаток железа на фоне хронической утраты крови.
- Анемический синдром — последствия от ускоренного разрушения эритроцитов крови. При нормальной работе костного мозга и иных органов кроветворения эритроциты живут порядка 4 месяцев, а затем разрушаются. При гемолитической анемии, гемоглобинопатии и так далее скорость разрушения эритроцитов выше, чем их производства. Иногда процесс протекает под влиянием внешних стимулов, химических веществ (уксус).
Рассмотрим различные виды у взрослых. Анемия является симптомом, а не отдельным заболеванием и может возникать при ряде болезней. Они, как правило, связаны с первичным поражением кроветворной системы или не зависят от нее. Невозможно провести четкую нозологическую классификацию анемий. Для этого используют принцип практической целесообразности. И в результате заболевание делят по единому классификационному признаку – по цветовому показателю.
Падение уровня гемоглобина в крови чаще всего наблюдают при одновременном снижении количества и качества эритроцитов. Любой вид анемии непременно приводит к снижению эффективности дыхательной функции крови, возникновению кислородного голодания тканей. Обычно это видно по бледности кожных покровов, слабости, высокой утомляемости, головным болям, головокружении, одышке, учащенному ритму сердца и т.д.
Врач назначает рутинное исследование мазка крови, в процессе анализа морфолог обязан указать на отклонения размера эритроцитов. Уменьшение может быть, как в меньшую (микроцитарная анемия), так и большую сторону (макроцитарная). Однако, если необходимую оценку производят без специальных микрометров, то она является весьма субъективной.
Анемии, которые могут развиться при болезнях почек, гипопластические, АХЗ и острую постгеморрагическую относят к нормоцитарным. Макроцитарные анемии бывают нормо- и гиперхромными, а микроцитарные – гипохромными.
Намного информативнее автоматический анализ крови, при котором соблюдается четкая стандартизация важных показателей. Учитывают средний корпускулярный объем (СКО), который можно измерить в фемтолитрах (fl, фл). Нормальное значение СКО составляет 80-90 фл и называется нормоцитозом. Если показатель повышен до 95 и более – то фиксируют развитие макроцитоза. При снижении менее 80 фл ставят диагноз микроцитоз. Есть у автоматического метода и свои недостатки: достаточно дорогое и чуткое оборудование, которому необходимо соответствующее обслуживание.
При замене цветового показателя на СКО не нарушается привычная классификация анемий по цветовому показателю. Анемии подразделяют на группы по различным признакам. Классификацию, как правило, основывают на удобстве и практической значимости для постановки диагноза.
Цветовой показатель покажет степень насыщения эритроцита гемоглобином. У здорового человека ЦП колеблется 0,86 до 1,1. В зависимости от него различают такие анемии:
- Гипохромная анемия, если ЦП меньше 0,86 (по некоторым классификациям ниже 0,8). При таких анализах ставят диагноз талассемия или железодефицитная анемия.
- При нормохромной анемии ЦП колеблется в пределах 0,86 — 1,1. В таком случае у пациента наблюдается постгеморрагическая анемии, гемолитические анемии, апластические анемии, неопластические заболевания костного мозга, внекостномозговые опухоли, анемия из-за снижения темпов выработки и количества эритропоэтина.
- Гиперхромная анемия – при ЦП более 1,1. Такие показатели характерны для фолиеводефицитной анемии, а также витамин B12-дефицитной анемии, для миелодиспластического синдрома.
Проводится в зависимости от выраженности снижения уровня гемоглобина в крови. Классификация по степени тяжести предполагает:
- легкую степень (когда уровень гемоглобина ниже нормы, но остается на уровне более 90 грамм на литр);
- среднюю степень тяжести (когда гемоглобин 70-90 г/л);
- тяжелую степень (когда уровень гемоглобина остается меньше 70 грамм на литр).
Разделение степени анемии по уровню гемоглобина достаточно распространено. Чаще всего именно по гемоглобину подтверждают диагноз, а потом уже проводят более детальную диагностику.
Характеризуется незначительным падением количества гемоглобина в крови. Обычно проявляются следующие симптомы:
- усталость;
- апатия;
- общее недомогание;
- часто развивается у беременных.
Как уже упоминалось выше, анемия 1 степени фиксируется, если уровень микроэлементов в крови ниже нормы, но выше 90 г на л.
Также первая степень заболевания часто поражает маленьких детей, появившихся на свет при многоплодной беременности или недоношенными. У детей постарше – это паразитические заболевания или погрешности в питании. Анемия легкой степени тяжести проще поддается лечению. Обычно рекомендуют соблюдать диету и усиленно питаться. При легкой степени анемии в рацион необходимо включать различные микроэлементы и витамины, в первую очередь – железо и витамин В12.
Анемия 2 степени или средней степени тяжести возникает не только при снижении уровня гемоглобина до 70 г/л. Возникает головокружение и головные боли, одышка, частое сердцебиение, трудности с дыханием. Дети часто болеют, у них наблюдается бледность губ и кожи. При 2 степени анемии может возникнуть кислородное голодание плода, снижается сократительная способность миокарда. Лечение медикаментозное + диета, следует больше находится и гулять по свежему воздуху.
На этой стадии острая анемия несет опасность для жизни человека. При 3 степени наблюдается ломкость ногтей и волос, острое снижение защитных сил организма, онемение конечностей, проблемы с сердцем и сосудами. Ребенок начинает часто болеть.
Особенно тяжелыми будут последствия такого симптома у беременных женщин. Это может негативно отразится на плоде, у матери развиться дистрофические изменения матки и плаценты. Анемия 3 степени лечится в стационаре, с переливанием эритроцитарной массы и другими видами медикаментозного лечения.
Основным признаком такого разделения принято считать количество молодых эритроцитов (ретикулоциты) в периферической картине крови. В норме показатель колеблется от 0,5 до 2%.
- Арегенераторную анемию (например, апластическая анемия) — ретикулоциты отсутствуют.
- Гипорегенераторная (витамин B12-дефицитная анемия или железодефицитная анемия) – ретикулоциты ниже 0,5%.
- Регенераторная или норморегенераторная (постгеморрагическая) — ретикулоциты 0,5 — 2%.
- Гиперрегенераторная (гемолитические анемии) — количество ретикулоцитов больше 2%.
Такая классификация основывается на различных механизмах развития анемии, как патологического процесса.
- Ассоциированные с дефицитом Fe — железодефицитные анемии.
- Гемолитические анемии — связанные с повышенным разрушением эритроцитов.
- Гис-гемолитические анемии — при нарушении кровообразования, протекающего в красном костном мозге.
- Постгеморрагические анемии — при острой или хронической кровопотере.
- В12- и фолиеводефицитные анемии.
Мегалобластные анемии: миокардит гемолитический и пернициозная анемия.
Гипохромия — это общее название для разных форм анемии, при которых цветовой показатель крови, вследствие недостатка гемоглобина, меньше 0,8. Не включена в список нозологических единиц. В анализе крови средний показатель для гемоглобина при таком состоянии меньше 30 пикограмм, а средняя концентрация гемоглобина в эритроците составляет менее 330 г на литр. Меняется не только цвет, но и диаметр (макро- или микроцитоз) и форма. Чаще всего при такого рода патологии красной крови кровяные тельца приобретают вид колец с бледно-красной серединой и темно-красными краями (обесцвечиваются).
Патологические формы эритроцитов могут возникать вследствие:
- Железодефицитной анемии при кровопотерях (геморрагическая), нарушении усвоения железа, при невынашивании плода и т.д.
- Хронического отравления свинцом.
- Талассемии – нарушения нормального процесса синтеза полипептидных цепей в структуре гемоглобина.
- Нарушения синтеза и утилизации порфиринов.
- Гиповитаминоза В6.
- При нарушении обмена вещества, хронических воспалительных процессах неинфекционного и инфекционного генезиса.
Дизэритропоэтическая анемия – целая группа достаточно редко встречающихся заболеваний крови, которые возникают из-за нарушения процессов эритропоэза. При этом, большая часть молодых эритроцитов погибает сразу после образования в костном мозге, а количество нормоцитов значительно снижается. Такого рода расстройство предполагает качественный, количественный, кинетический или совмещенный характер нарушения эритропоэза.
Следует упомянуть такую разновидность заболевания — гиперхромная макроцитарная анемия или малокровие. При котором также наблюдают снижение числа эритроцитов и уровня гемоглобина в единичном объеме крови. Как правило, при такого рода нарушениях параллельно дают сбой сердце и сосуды.
По коду МКБ-10 — D62 острая постгеморрагическая анемия. Такой симптом возникает после кровопотери. Подразделяют на острую постгеморрагическую анемию и хроническую постгеморрагическую анемию. Острая анемия развивается после острых и обильных кровотечений, хронические анемии возникают после длительных несильных кровотечений.
Во время быстрой кровопотери значительно снижается объем циркулирующей крови. В ответ на такое событие происходит компенсаторная реакция, которая заключается в возбуждении симпатического отдела нервной системы и рефлекторного спазма сосудов. Пульс ускоряется и ослабевает. Сосуды кожи и мышц максимально сужаются, кровь приливает к сосудам мозга, коронарным сосудам, что поддерживает снабжение кровью жизненно важных органов. При прогрессировании процесса начинает развиваться постгеморрагический шок.
Характерным клиническим симптомом постгеморрагической анемии является острая сосудистая недостаточность из-за гиповолемии (опустошение сосудистого русла). Внешне это проявляется ортостатическим коллапсом, одышкой, учащенным сердцебиением. В первые минуты кровопотери уровень гемоглобина может даже быть высоким, но после поступления тканевой жидкости в русло сосудов данный показатель снижается, даже если кровотечение уже прекратилось. Цветовой показатель остается в норме, одновременно происходит утрата эритроцитов и железа, нормохромная анемия. Ко вторым суткам увеличивается число ретикулоцитов, максимальных показателей достигает на 4-7 день (гиперрегенераторная анемия).
Диагноз ставят на основании клинических признаков и лабораторных показателей, повышения уровня остаточного азота, если кровотечение происходила в верхних отделах ЖКТ. Самое важное при такой нормохромной анемии – это устранить саму кровопотерю, восполнить устраненный объем крови эритроцитарной массой и гепарином (до 60% утраченной крови), кровезаменителями (5% р-р Альбумина, Раствор Рингера, Реополиглюкин).
При постановке диагноза постгеморрагическая анемия необходимо учитывать сведения о произошедшей острой кровопотере при наличии внешнего кровотечения. После массивного внутреннего диагноз основывают на клинических признаках и, в обязательном порядке, лабораторных пробах (Вебера, Грегерсена). Основанием для постановки диагноза также послужит рост уровня остаточного азота при кровотечении из верхнего отдела пищеварительного тракта.
После того, как кризис и острый период миновали, пациенту назначают препараты железа, витамины группы В, Е и С. Такая терапия производится в течение 6 месяцев. При утрате более 50% от объема циркулирующей крови — прогноз неблагоприятный.
Состояние может развиться в результате снижения поступления в организм фолиевой кислоты или нарушения процессов ее всасывания в пищеварительном тракте. Лечение заключается в дополнительном приеме недостающего вещества.
В отличии от патологии, ассоциированной с недостатком В12, фолиеводефицитная анемия диагностируется значительно реже.
Одной из основных причин фолиеводефицитной анемии является недостаточное содержание фолиевой к-ты в рационе. Следует помнить, что нужно включать в свое ежедневное меню больше зелени и печени. Также на здоровье значительно влияет алкогольная интоксикация, беременность, злокачественные новообразования, некоторые дерматиты, гемолиз.
Такого вида заболевания возникает при нарушении всасывания (например, при целиакии), под действием лекарственных средств, Метотрексата, Триамтерена, противосудорожных средств, барбитуратов, Метформина и др. Значительно повышается нужна организма в фолиевой кислоте после гемодиализа и при болезнях печени.
Также на здоровье оказывает влияние дефицит цианокобаламина и его кофермента – метилкобаламина. В таких условиях не происходит трансформации фолиевой кислоты в коферментную форму. В результате нарушается процесс нормального клеточного деления, начинают страдать клетки кроветворной ткани, которые ранее активно размножались. Тормозятся процессы созревания и размножения эритроцитов, сокращается их продолжительность жизни. Изменения касаются и лейкоцитов, возникает лейкопения и тромбоцитопения.
Далее в результате неправильного митоза появляются гигантские клетки эпителия пищевого канала и развиваются воспалительные процессы в слизистой оболочке, стоматиты, гастриты, эзофагиты, энтерит. Еще больше усугубляется первичное нарушения секреции и процесс всасывания внутреннего фактора, усиливается дефицит витаминов. Возникает порочный круг.
Из-за возникшего недостатка цианокобаламина, в организме начинают накапливаться продукты обмена, которые токсичны для нервных клеток. В волокнах тем временам начинают синтезироваться жирные кислоты уже с искаженной структурой. Наблюдается плавное изменение качества клеток спинного мозга и поражаются периферические и черепные нервные сплетения, развивается неврологическая симптоматика.
При таком виде анемии, как правило симптомы у пациента наблюдаются стандартные: высокая утомляемость, учащенное сердцебиение, бледность ногтей и губ, ярко-красный язык. На начальных стадиях отследить признаки поражения НС и ЖКТ практически невозможно. По результатам обследования выявляется гиперхромная макроцитарная анемия, лейкопения, тромбоцитопения. А лечение с помощью витамина В12 не вызывает улучшений лабораторных показателей. Диагноз можно подтвердить с помощью определения уровня сывороточной фолиевой к-ты и в эритроцитах. В норме ее содержание составляет от 100 до 450 нг/л. При фолиеводефицитной анемии концентрация фолиевой кислоты в эритроцитах значительно снижается.
Если проводят анализ периферической картины крови, то отмечают гиперхромную (макроцитарную) анемию при общем снижении уровня гемоглобина и эритроцитов. Непрямой билирубин меняется редко.
В качестве профилактики и для лечения фолиеводефицитной анемии должны назначить фолиевую кислоту в дозе 1 мг/сут, внутрь. Если есть необходимость врач может увеличить дозу. Улучшения должны наступать через в течение 3-4 суток, в том числе проходить должны и неврологические симптомы. В противном случае приходится говорить о недостатке именно витамина В12, а не фолиевой к-ты.
Обязательно проводить профилактику недостатка фолиевой к-ты у беременных женщин и пациентов, принимающих некоторые группы лек. препаратов. Для профилактики назначают 5 мг вещества в сутки.
Относится к виду витаминодефицитных (мегалобластных) анемий, которые возникают при недостаточном поступлении в организм витамина В12 (цианокобаламина). В результате В12-дефицитной анемии поражается кроветворная функция, нервная и пищеварительная система. В отличие от фолиеводефицитной В12-анемии, она развивается в преклонном или старческом возрасте, чаще всего у мужской половины. Проявляется заболевание постепенно.
Человек, страдающий В12-дефицитной анемией, будет испытывать общие симптомы: слабость, пониженная работоспособность, одышка, головокружение, жжение за грудиной, боли в ногах и языке, парестезии, шаткость походки. Такие симптомы будут сочетаться с желтушным цветом кожи, глосситом, незначительным увеличением печени и селезенки, негромким систолическим шумом, глухостью тонов сердца. Нередко поражается и нервная система, развивается комбинированный склероз или фуникулярный миелоз, нарушается чувствительность, полиневрит, атрофия мышц, паралич нижних конечностей.
Развивается анемия из-за недостатка витамина В12, из-за несбалансированности питания, голодания, алкоголизма и отсутствия аппетита. Также синдром может наблюдаться на фоне мальабсорбции, целиакии, изменений в слизистой оболочке кишечника, спру, лимфомы кишечника, болезни Крона, регионарного илеита, из-за длительного приема противосудорожных препаратов.
Вероятность развития В12-дефицитной анемии будет выше при беременности, гемолитической анемии, псориазе, эксфолиативном дерматите. При приеме алкоголя, препаратов–антагонистов фолатов, врождённых нарушениях метаболизма и атрофическом гастрите также может наблюдаться это заболевание.
Как правило, поставить диагноз В12-дефицитная анемия можно без особых проблем. Это может сделать гематолог, невролог, нефролог или гастроэнтеролог по результатам общего и биохимического анализа крови, наличию метилмалоновой кислоты. Также проводят УЗИ брюшной полости и исследование всасывания витамина В12 с помощью радиоизотопов. По показаниям можно провести аспирационную биопсию костного мозга.
Лечение проводят витамином В12 внутримышечно. В течение 1-1,5 месяцев используют поддерживающую дозу. Если уровень гемоглобина упал менее 60 г на л, при нарушении гемодинамики и угрозе анемической комы проводят трансфузии эритроцитов.
В качестве профилактики при заболеваниях, сопровождающихся нарушением всасывания витамина В12, а также после операций нужно под контролем содержания витамина В12 в моче и крови применять профилактические и лечебные курсы витаминотерапии.
Что это такое простыми словами? Это процесс ускоренного разрушения красных кровяных телец, он сопровождается значительным ростом уровня прямого билирубина в крови. Заболевание встречается достаточно редко.
Общим признаком можно считать ускоренное разрушение эритроцитов, сопровождающееся с одной стороны анемией и повышенным образованием продуктов распада эритроцитов, а с другой – реактивно усиленным эритропоэзом.
Аутоиммунная гемолитическая анемия, как правило вызвана генетическими дефектами мембран эритроцитов, что вызывает их повышенное разрушение. Аутоиммунное заболевание и гемолиз эритроцитов при приобретенных анемиях наступает под действием внутренних факторов или каких-либо факторов окружающей среды.
На развитие иммунных гемолитических анемий влияют посттрансфузионные реакции, вакцинации, прием некоторых препаратов (сульфаниламидов, анальгетиков, противомалярийных лекарств, производных нитрофуранового ряда). Также такой симптом может проявляться при гемобластозах, аутоиммунных патологиях (НЯК, СКВ), инфекционных болезнях (мононуклеоз, вирусная пневмония, сифилис, токсоплазмоз).
Гемолитические анемии можно поделить на два обширные группы заболеваний: приобретенные и врожденные.
Формы наследственных заболеваний:
- Эритроцитарные мембранопатии, такие как анемия Минковского-Шоффара или болезнь Минковского-Шоффара (микросфероцитоз), акантоцитоз, овалоцитоз, вызванные аномалиями в структуре мембран эритроцитов. Отметим, что сфероцитоз – самый распространенный вид среди патологий (микросфероцитоз).
- Энзимопении, вызванные дефицитом некоторых ферментов (пируваткиназа, глюкозо-6-фосфатдегидрогеназа).
- Гемоглобинопатии, возникшие из-за качественных нарушений структуры гемоглобина или изменения соотношения его нормальных форм.
Приобретенные гемолитические анемии делят на:
- Приобретенные мембранопатии (шпороклеточная анемия, болезнь Маркиафавы-Микели).
- Изо- и аутоиммунные, вызванные действием антител.
- Токсические, возникшие вследствие воздействия ядов, токсинов или других хим. агентов.
- Анемии, ассоциированные с механическими повреждениями в структуре эритроцитов.
Рост концентрации остаточных следов после распада эритроцитов в организме внешне будет проявляться желтухой лимонного оттенка. Также будет наблюдаться повышение концентрации в крови непрямого билирубина и железа. Отмечается уробилинурия и плейохромия кала и желчи. При внутрисосудистом гемолизе дополнительно развивается гипергемоглобинемия, гемоглобинурия, гемосидеринурия. Об усилении эритропоэза говорит ретикулоцитоз и полихроматофилия в составе периферической крови, либо эритронормобластоз костного мозга.
Если у пациента не микросфероцитарная анемия, обусловленная наследственным сфероцитозом или эллиптоцитозом, то необходимо, прежде всего проводить адекватную терапию заболевания, вызвавшего причину гемолитической анемии.
Для лечения обычно применяют:
- медикаменты (например, Десферал);
- спленэктомию;
- трансфузию эритроцитов при кризе;
- ГСК при аутоимунных заболеваниях в средней дозировке.
Апластическая анемия — заболевание, которое относят к категории миелодисплазий. При таком заболевании происходит резкое угнетение или прекращение роста и созревания клеток в костном мозге, еще называемое панмиелофтизом.
Типичными симптомами болезни являются: лейкопения, анемия, лимфопения и тромбоцитопения. Сам термин впервые появился в начале 20 века. Такое заболевание имеет достаточно тяжелое течение и без лечения (в том числе медикаментозного препаратом Атгам) имеет неблагоприятный прогноз.
Очень долго эту болезнь рассматривали в качестве синдрома, объединяющего различные патологические состояния в костном мозгу. В настоящее время термин «апластическая анемия» выделяется в качестве самостоятельной нозологической единицы. Его следует четко разграничивать от синдрома гипоплазии в кроветворной системе.
Апластическая анемия может быть вызвана различными причинами:
- химическими агентами, бензолом, солями тяжелых металлов и так далее;
- ионизирующим излучением;
- приемом некоторых лекарств, цитостатиков, НПВС, Анальгина, Мерказолила, Левомицетина;
- вирусами;
- наличием других аутоиммунных заболеваний.
Также существует форма апластической анемии, передающейся по наследству — анемия Фанкони. Лечение болезни заключается в приеме иммунодепрессантов и проведении пересадки костного мозга.
При серповидно-клеточной анемии человека происходит нарушение строения белка гемоглобина, он приобретает нетипичное кристаллическое строение, в виде серпа. Такую форму называют S-гемоглобином. Заболевание связывают с мутацией НВВ-гена, из-за которой в костном мозге начинает синтезироваться аномальный вид S-гемоглобина, в шестом положении в В-цепи вместо глутаминовой кислоты находится валин. Происходит полимеризация S-гемоглобина, образуются длинные тяжи, эритроциты приобретают форму серпа.
Тип наследования серповидноклеточной анемии – аутосомно-рецессивный при неполном доминировании. У гетерозиготных носителей в эритроцитах находится примерно равное количество гемоглобина А и S. Носители сами не болеют, а выявить серповидные эритроциты можно случайно при проведении лабораторного обследования. Симптомы же могут и вовсе не проявляться. Иногда такие люди начинают ощущать недомогание при гипоксии или тяжелом обезвоживании.
У гомозигот в крови есть только гемоглобин S, заболевание протекает достаточно тяжело. У таких больных высокий уровень степени разрушенных эритроцитов в селезенке, значительно короче срок жизни, часто проявляются признаки хронической недостаточности кислорода.
Такой вид анемии достаточно распространен в регионах, где высокий уровень заболеваемости малярией. У таких больных выше устойчивость к разным штаммам малярийного плазмодия. Поэтому столь вредные аллели часто проявляются у жителей Африки.
Симптомы сильно различаются и их можно наблюдать у детей уже с 3-х месячного возраста. Анемия может приводить к потере сознания, меньшей выносливости, вызвать желтуху. У младенцев наблюдается худоба, слабость, искривление конечностей, удлиненность туловища, изменения в строение черепа и зубов. Также у больных детей повышенная склонность к развитию сепсиса. У подростков наблюдают задержку развития на 2-3 года. Женщины, как правило, способны к зачатию и рождению ребенка.
Мегалобластная анемия (болезнь Аддисона-Бирмера, В12-дефицитная, пернициозная) — заболевание, вызванное недостатком фолиевой кислоты или витамина В12. Происходит это из-за недостатка веществ в пище или при заболеваниях пищеварительного тракта. Также мегалобластическая анемия может возникнуть при врожденных нарушениях процессов синтеза ДНК, приобретенных патологиях и из-за приема некоторых лекарств (антиметаболитов, противосудорожных).
При постоянном недостатке фолиевой кислоты и В12 развивается хроническая анемия, эритроциты изменяют свою форму и размеры. Более легкие стадии иногда протекают бессимптомно, далее начинают уже проявляться внешние признаки. Такое дефицитное состояние часто также называют пернициозной анемией. Заболевание получило статус анемии хронических заболеваний, так как проявляется у пациентов после 60 лет и у перенесших гепатит больных, при энтерите и раке кишечника. Подробнее о такого рода анемиях описано выше.
Развивается вследствие эндогенного В12-авитаминоза, вызванного атрофией желез фундального отдела желудка, которые в норме должны вырабатывать гастромукопротеин. В результате нарушаются процессы всасывания витамина В12 и возникает злокачественная анемия «пернициозного» типа. Чаще всего такой диагноз ставят в возрасте от 50 лет.
Болезнь сопровождается нарушениями нервной, сердечно-сосудистой, кроветворной и пищеварительной системы. Больные обычно жалуются на одышку, общую слабость, отечность ног, боли в сердце, «мурашки» по стопам и кистям, жгучие боли в языке и шаткость походки. По лабораторным показателям наблюдают анемию гиперхромного типа, лейкопению, тромбоцитопению.
Сидеробластная анемия также имеет название сидероахрестическая анемия (САА), железорефрактерная, железонасыщенная или сидеробластическая. Это патологическое состояние нарушений процесса синтеза микроэлементов и кроветворения, чаще всего – железа. Эритроциты содержат малое количество железа, из-за того, что микроэлемент активно расходуется костным мозгом и начинает накапливаться во внутренних органах. Заболевание развивается на фоне недостаточного содержания протопорфирина.
Выделяют две формы болезни:
- пиридоксин-зависимую, возникающую вследствие дефицита пиридоксальфосфата;
- пиридоксин-резистентную, развивающуюся из-за ферментного дефекта (дефицита гемсинтетазы).
Приобретенные формы сидероахрестической анемии чаще наблюдаются в пожилом возрасте, но болезнь не наследуется от родителей. Часто такого рода анемия развивается, как побочный эффект от лечения препаратами от туберкулеза или истощении пиридоксальфосфата при отравлении свинцом, при алкоголизме, миелопролиферативных болезнях крови, кожной порфирии. Встречаются и идиопатические формы САА.
Это редкое, передающееся по наследству заболевание. Анемия Фанкони встречается у 1 из 350000 детей. Наибольшее распространение заболевание получила среди евреев-ашкеназов и жителей Южной Африки.
Возникает из-за наличия дефектов в белковых кластерах, отвечающих за процесс репарации ДНК. Для заболевания характерная высокая ломкость у хромосом, наличие у пациентов старше 40 лет миелоидного лейкоза и апластической анемии.
Для новорожденных с таким недугом характерны врожденные дефекты развития, необычная пигментация, низкорослость, аномалии развития скелета и некоторые неврологические симптомы (косоглазие или недоразвитость одного из глаз, глухота, умственная отсталость), аномалии развития внутренних органов. К сожалению, в среднем такие пациенты живут не более 30 лет.
У диагноза неуточненная анемия код по МКБ-10 D64.9. Это первичный диагноз, который уточняется после проведения обследования у врача, так как он является вторичным признаком какого-либо основного заболеваний. Прежде всего следует исключить возможность кровопотери вследствие травм, хирургических вмешательств, внутренних кровотечений, далее проводится лабораторная диагностика.
По международной классификации МКБ-10 для миелодиспластического синдрома:
- D46.0 Рефрактерная анемия без сидеробластов, так обозначенная;
- D46.1 Рефрактерная анемия с сидеробластами;
- D46.2 Рефрактерная анемия с избытком бластов;
- D46.3 Рефрактерная анемия с избытком бластов с трансформацией;
- D46.4 Рефрактерная анемия неуточненная;
- D46.7 Другие миелодиспластические синдромы;
- D46.9 Миелодиспластический синдром неуточненный.
Приставка «рефрактерная» означает устойчивость заболевания к приему витаминов, препаратов железа, соблюдению диеты. Чаще всего такого вида анемия является наиболее распространенным видом миелодиспластического синдрома. Из-за нарушений процессов созревания бластов в крови значительно понижено содержание гемоглобина, проявляются признаки острого лейкоза. Примерно у 40% пациентов с миелодиспластическим синдромом проявляется рефрактерная анемия. Чаще всего гемоглобинопатия такого рода развивается у пациентов от 50 лет.
Заболевание можно считать промежуточным этапом между рефрактерной анемией и острым лейкозом. Как правило, болезнь проявляется снижением уровня гемоглобина и общей слабостью. Если у больного не нашли других причин для таких изменений картины крови, то основной задачей врачей становится дообследовать пациента и максимально затормозить наступление острого лейкоза.
Что за болезнь талассемия? Это наследуемое по рецессивному типу заболевание, развивающееся из-за снижения синтеза полипептидных цепей в структуре гемоглобина. В зависимости от того, какой мономер перестал нормально синтезироваться различают альфа-, бета-талассемию и дельта-талассемию. Также болезнь классифицируют по степени клинических проявлений, разделяют на тяжелую, легкую и среднюю.
Альфа-талассемия ассоциирована мутациями в генах HBA2 и HBA1. Альфа-цепь кодируется четырьмя локусами и, в зависимости от количества аномальных – различают разные степени тяжести заболевания. Симптомы и течение гемоглобинопатии варьируют от легкой до тяжелой степени гипохромной микроцитарной анемии.
Бета-талассемия существует в двух наиболее распространенных вариантах: малая (minor) и CD8(-AA) – большая (наиболее тяжелая форма заболевания). Анемия развивается из-за мутаций обоих аллелей бета-глобина, когда гемоглобин А начинает вытесняться гемоглобином F. Обычно малая талассемия имеет легкое течение и лечение не требуется.
Согласно Википедии, анемия Даймонда-Блекфена представляет собой наследственную форму красноклеточной аплазии с точно не выявленным типом наследования. Предполагают, что заболевание имеет аутосомно-доминантный тип наследования, который встречается у одной четвертой всех больных. У таких больных обычно проявляются проявления анемии в течение первого года жизни, слабость, бледность, повышенная утомляемость, снижение количества эритроцитов в плазме крови.
Диагноз ставят по общему анализу крови, показателям уровня эритропоэтинов, микроскопии и биопсии костного мозга. Лечению болезнь поддается плохо, назначают ГКС, гемотрансфузии.
Повышение концентрации свободного гемоглобина в плазме крови называют гемоглобинемией. Заболевание возникает вследствие приобретенных и врожденных заболеваний эритроцитов, при повышенном их разрушении. Симптом может проявиться после неправильно проведенного переливания крови, из-за воздействия паразитарных и инфекционных факторов (сепсиса, вирусной инфекции, малярии), после сильного переохлаждения, отравления ядами, бензином, уксусной кислотой, грибами. Проявляется внешне это гиперемией кожных покровов и слизистой, повышением концентрации гемоглобина и билирубина в крови.
Существуют настолько разные причины заболевания, что выявить некоторые из них можно только после проведения лабораторных исследований. Часто бывает, что показатели гемоглобина в норме, а железо низкое. Недуг может наблюдаться при недостатке витаминов группы В, фолиевой к-ты. Малокровие у человека возникает вследствие различных травм и обильных внутренних или внешних кровотечений.
Такой диагнозе женщине могут поставить, если уровень гемоглобина в крови падает ниже 120 г на литр. В целом у женщин, из-за некоторых физиологических особенностей выше склонность к данному недугу. Ежемесячные кровопотери во время менструации, когда в течение недели женщина может потерять до 100 мл крови, беременность, лактация и снижение концентрации ферритина – самые распространенные причины анемии. Часто заболевание развивается из-за психосоматики, когда у женщины депрессивное состояние, она плохо питается, редко выходят на свежий воздух, не занимается спортом или во время климакса, когда происходят глобальные изменения в физиологии женщины.
У мужской половины данный диагноз ставится, если уровень гемоглобина снизился менее 130 г на л. По статистике заболевание возникает реже. Чаще всего из-за каких-то хронических заболеваний, нарушений работы органов и их систем (язвенная болезнь, геморрой, эрозии в кишечнике, доброкачественные и злокачественные новообразования, паразиты, апластическая анемия). Существуют и генетические причины (анемия Фанкони) заболевания, которые не связаны с полом.
Малокровие проявляется по-разному, в зависимости от конкретного вида заболевания. Известно, что при малокровии у человека уменьшается количество эритроцитов, изменяется их строение, содержание железа в крови, падает гемоглобин. Ткани человека испытывают недостаток кислорода и это оказывает влияние на общее состояние и внешний вид человека.
Общие признаки анемии, следующие:
- значительно сниженная работоспособность, общая слабость;
- раздражительность, повышенная утомляемость, сильная сонливость;
- шум в ушах и головные боли, «мушки» перед глазами, головокружения;
- дизурия;
- непреодолимое желание полакомится мелом или известью;
- постоянная одышка;
- тонкие и ломкие волосы, ногти, сухая, неэластичная кожа;
- стенокардия, низкое артериальное давление;
- шум в ушах и частые обмороки;
- изменение цвета стула, желтуха, бледность;
- ломота в теле и суставах, мышечная слабость.
Также существуют специфические симптомы малокровия, характерные для той или ной разновидности:
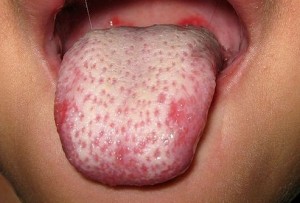
- Железодефицитная анемия. Для данного диагноза характерная парорексия, у пациента появляется сильное желание жевать мел, землю, бумаги и прочие несъедобные материалы. Можно также выделить койлонихию, трещинки в уголках рта, заеды, воспаленный язык. Иногда может повыситься температура до субфебрильной.
- Основным симптомом В12-дефицитной анемии можно назвать покалывание в конечностях, нестойкость походки, скованность и стесненность в движениях, низкое чувство осязания. У пациента снижаются когнитивные способности, могут возникать галлюцинации. В крайне тяжелых случаях может развиться паранойя или шизофрения.
- Характерным симптомом серповидноклеточной анемии может быть слабость, приступообразные боли в брюшной полости и суставах.
- При отравлении свинцовыми отходами у пострадавшего наблюдаются характерные темно-синие линии на деснах, тошнота и болезненные ощущения в области живота.
- Хроническое разрушение эритроцитов может быть симптомом злокачественной опухоли. В таком состоянии развивается проступающая желтуха, язвы и ссадины на ногах, покраснение мочи. Часто образуются камни в желчном пузыре.
Поставить точный диагноз гемолитическая, мегалобластная или апластическая анемия можно после проведения дифференциальной диагностики. Диф. диагностика проводится по соответствующим таблицам и результатам лабораторных исследований.
источник