Железодефицитная анемия: код по МКБ-10 данного заболевания – D50. Очевидно, что такая болезнь характеризуется недостатком железа в организме. Однако, что еще необходимо знать о такой патологии?
Хроническая железодефицитная анемия: тяжести такой болезни обычно выделять не принято, поскольку в стадии хронизации болезнь едва ли поддается лечению и необходимый постоянный контроль над пациентом.
Возникновение такого типа анемии не происходит внезапно. Сначала появляется предлатентный дефицит железа, при котором сводятся к нулю запасы депонированного железа в организме. При этом транспортный и гемоглобический пул пока остается на том же уровне. На первом этапе понижается количество транспортного железа, который в норме содержится в кровяной плазме. Истинная железодефицитная анемия развивается тогда, когда происходит истощение всех запасов железа, в которые входит и депонированное, эритроцитарное и транспортное.
Железодефицитные анемии могут подразделяться на следующие разновидности:
- Постгеморрагическая;
- Алиментарные, которые связаны с высоким расходом, первоначальным недостатком и нарушением нормальной транспортировки железа.
Исходя из тяжести протекания и полноты выраженности можно выделять три степени тяжести анемии:
- Легкую (отметка концентрации гемоглобина достигает 120 – 90 г/л);
- Среднюю (при этом гемоглобин достигает 90 – 70 г/л);
- Тяжелую (уровень гемоглобина имеет тенденцию падать ниже уровня 70 г/л).
Тяжесть железодефицитной анемии определяет лечебную тактику.
Все возникающие клинические проявления можно подразделить на группы:
- Циркуляторно-гипоксический синдром. Такой синдром связан неправильным синтезом гемоглобина, появлением тканевой гипоксии и неправильным переносом кислорода. Из-за этого пациент чувствует себя сонливым, уставшим и разбитым. Также пациенты могут сталкиваться с шумом в ушах, мушками перед глазами, головокружением, что впоследствии может переходить в обморочные состояния. При физической нагрузке появляется одышка, сердцебиение значительно увеличивается;
- Сидеропенический синдром тесно связан с недостаточностью тканевых ферментов, которые содержат железо (каталаза, пероксидаза). Из-за этого возникают трофические язвы на коже и изменяются слизистые;
- Нарушения астеновегетативного характера проявляют себя излишней раздражительностью, понижением работоспособности и сложностями в концентрации.
Важно, чтобы пациент вовремя обнаружил у себя такое заболевание. Это сделает более продуктивным применяемое в отношении него лечение. Для того, чтобы лечение принесло видимые результаты, пациент должен изменить свое питание, восстановить уровень железа в организме и исключить влияние негативных факторов на собственный организм. Лечение могут вести гинекологи, гематологи, проктологи и гастроэнтерологи.
При железодефицитной анемии крови важно, чтобы питательный рацион включал продукты с большим содержанием гемового железа. Такими продуктами принято считать говядину, мясо кролика и баранину, а также печень язык. Всасывание железа в кишечнике способны увеличить аскорбиновая, лимонная, янтарная кислоты.
Однако не всегда правильно спланированная диета может устранить серьезный недостаток железа в организме. Лучшим помощником в столь нелегком деле станут ферропрепараты. Однако важно помнить о том, что такого рода лекарства могут назначаться исключительно врачом. Он должен выбирать дозировку, исходя из особенностей организма пациента и сданных им анализов. Курс данных препаратов назначается минимум на полтора – два месяца. После того, как уровень гемоглобина придет в норму, важно также продолжать принимать препараты на протяжении четыре – шести недель, но дозировка должна быть уменьшена вдвое. Если показатели гемоглобина падают до несовместимых с жизнью, нужно проводить гемотрансфузионную терапию.
Железодефицитная анемия, показатели которой определяются только в ходе осуществления соответствующего анализа, это то состояние, которого можно избежать. Но для этого нужно знать, что делать. Почему стоит принимать меры, чтобы такое состояние не наступило? Дело в том, что у детей, например, железодефицитная анемия способна вызывать задержку как физического, так и умственного развития.
Профилактическими мерами по предупреждению анемии принято считать ежегодный контроль показателей клинического анализа крови, правильное питание, содержащее должное количество железа, устранение источников кровопотери в организме человека. Если пациент находится в зоне риска, скажем, у него присутствуют в организме заболевания, способные влиять на усвоение железа организмом (в отрицательную сторону), профилактической мерой для него может считаться прием ферропрепаратов.
Чаще болезнь поражает именно женщин, именно поэтому речь пойдет о представительницах прекрасной половины человечества. Около тридцати процентов женщин, находящихся в репродуктивном возрасте, страдают такой проблемой, но при этом они не придают этому особого значения, принимая малокровие за хроническую усталость. У женщин развитие патологии происходит постепенно. Долгое время она может даже не замечать симптоматику. В абсолютном большинстве случае такая анемия вызвана чересчур большой кровопотерей во время менструаций или из-за гинекологических болезней. После сорока лет симптоматика обычно становится более выраженной, так как женщины перестают заботиться о себе и стремятся успеть все. Именно поэтому стоит периодически контролировать состояние своего организма в таком возрасте, в том числе и путем сдачи соответствующих анализов.
Что же приводит к развитию у человека железодефицитной анемии? Знание причин болезни поможет избежать или предупредить ее.
Данная разновидность анемии возникает из-за невосполненного количества железа в организме. Но когда и почему возникает его дефицит? Причины железодефицитной анемии у женщин и соответствующие признаки, проявления и причины железодефицитной анемии у мужчин в целом схожи.
Самой популярной причиной развития такой анемии принято считать малое поступление в тело железа с пищей. Эта причина может касаться как детей, так и взрослых. Кроме того, к такому же эффекту ведут вегетерианство, долгое голодание, однообразное диетическое питание, которое содержит мало продуктов животного происхождения. У грудных детей и детей более старшего возраста потребности в данном элементе покрываются грудным вскармливанием. Но в том случае, если сама мать страдает недостатком железа, через молоко она не сможет передать ребенку должное его количество.
Если ребенка рано переведут на искусственное кормление, он может столкнуться с симптомами дефицита железа.
Таким образом, наиболее частая причина развития железодефицитной анемии выражается в неправильным питании, которое не содержит должное количество железа. Но эта причина не является единственной.
Среди иных причин возникновения такого состояния можно выделить:
- Высокую необходимость тела в поступлении железа;
- Врожденный дефицит железа в теле человека;
- Использование некоторых лекарственных средств;
- Злоупотребление алкоголем;
- Большую и интенсивную кровопотерю;
- Неправильное всасывание железа;
- Нарушенный синтез трансферрина.
Повышенная необходимость в железе появляется тогда, например, когда женщина кормит грудью или находится в положении. Несмотря на то, что месячных во время беременности нет, и, казалось бы, уровень железа должен оставаться нормальным, это не так. Важность железа увеличивается в данный период в несколько раз.
Что касается врожденного дефицита железа, он возникает тогда, когда у матери присутствуют определенные заболевания, либо что-то начинает идти не так в развитии плода. К врожденному малому уровню железа в теле ребенка может вести многоплодная беременность, наличие тяжелой анемии, обусловленной дефицитом железа, у матери, и недоношенность плода. Симптомы такого нарушения могут быть заметными у ребенка уже с первых дней жизни.
Существуют лекарства, которые отрицательно влияют на усвоение железа организмом человека. Это:
- Антациды, например Ренни и Алмагель. Эта группа препаратов ведет к нейтрализации желудочного сока и содержащейся в нем соляной кислоты, которая нужна для нормального всасывания железа;
- Железосвязывающие медикаменты, такие как Эксиджад и Эсферал. Такие препараты связывают железо и способствуют его выведению из организма. Если в организме будет наблюдаться их передозировка, разовьется железодефицитная анемия;
- Противовоспалительные средства нестероидного характера, например, Аспирин. Такие средства имеют тенденцию улучшать кровяную текучесть, что иногда может спровоцировать хроническое внутреннее кровотечение. Иногда появляется язва желудка.
При регулярном употреблении алкоголя повреждается слизистая желудка. Это происходит из-за воздействия этилового спирта, который, помимо прочего, может отрицательно влиять на кроветворение в красном костном мозге. Это, в свою очередь, делает более выраженными проявления анемии.
Что можно сказать о кровопотере? Если она происходит единожды, организм будет в состоянии возместить потерю железа. Но если кровотечения превращаются в хронические, долгие и незаметные (что особенно опасно), то организм может лишаться ежедневно нескольких миллиграммов железа, что и провоцирует анемию. Причины хронической железодефицитной анемии часто включают именно эту. Хроническая кровопотеря чаще всего возникает при следующих состояниях:
- Системная красная волчанка и васкулит;
- Язвенное поражение двенадцатиперстной кишки и желудка;
- Полипы в кишечнике;
- Воспалительный процесс в слизистой тонкого кишечника;
- Донорство крови более четырех раз в год;
- Эндометриоз, под которым подразумевается разрастание внутреннего маточного слоя;
- Геморрой и болезнь Крона.
Железо будет полноценно всасываться в двенадцатиперстной кишке только в том случае, если нормально функционирует слизистая этого отдела пищеварительной системы. Повреждение слизистой происходит в результате таких болезней как:
- Рак желудка либо двенадцатиперстной кишки;
- Энтерит – это состояние, которое характеризуется воспаленной слизистой тонкого кишечника;
- Атрофический гастрит – состояние, при котором уменьшается желудочная слизистая и перестает полноценно выполнять свои функции;
- Удаленный желудок и тонкий кишечник, как полностью, так и частично;
- Муковисцидоз – это генетическая болезнь, при которой нарушена секреция всех желез в организме, куда также входит и слизистая желудка.
Синтез трансферрин нарушен чаще всего ввиду генетической мутации.
Причины развития железодефицитной анемии у детей сходны с соответствующими причинами у взрослых. Однако, поскольку ребенок – это растущий организм, ему для полноценного развития нужно больше питательных элементов, нежели взрослому. Именно поэтому потребность в железе в данном случае более высокая, и если она не реализуется, может появиться анемия.
Для того, чтобы распознать истинную причину появления у человека такого состояния, иногда бывает необходимо провести всестороннюю диагностику организма. Это включает обследования многих органов и систем, а также сдачу анализов. Железодефицитная анемия: симптомы, причины и лечение данного заболевания различны и именно поэтому нужно сначала обследовать пациента, чтобы делать какие-то выводы.
Однако, как пациент может самостоятельно определить у себя протекание такого заболевания?
Что нужно знать о симптомах такого опасного для здоровья заболевания? Во-первых, это то, что основные проблемы пациента при железодефицитной анемии представлены плохим самочувствием и невозможностью вести продуктивную жизнь. Но это не все.
Железодефицитная анемия: как определить это состояние? Для этого есть так называемые критерии железодефицитной анемии, которые представляют собой ее основные клинические проявления. Это:
- Слабость в мышцах и сильная утомляемость.
Дело в том, что железо содержится в миоглобине, который представляет собой главный белок мышечных волокон. Если его мало, мышцы не смогут полноценно сокращаться, что будет приводить к их атрофии и ощущению слабости. Энергия мышц также будет неосуществимой в данной случае, поскольку к ним не доставляется оптимальное количество кислорода. При выполнении рутинных действий человек быстро устает, что негативно влияет на его качество жизни. Если такая проблема есть у ребенка, он будет враждебно настроен по отношению к подвижным играм;
Для железодефицитной анемии характерна также тахикардия и одышка.
При таком симптоме пациенту также может казаться, что ему не хватает кислорода, он начинает задыхаться. Есть тенденция к возникновению болей в грудине (что связано с малым поступлением кислорода к сердцу) и головокружений и обмороков. Последнее связано с тем, что мозг больного также неполноценно снабжается кислородом;
Кожные изменения и модификации ее придатков.
Недостаток железа ведет к тому, что кожа больного повреждается. Она может трескаться и шелушиться, причем она также видимо становится сухой. Из-за сниженной концентрации гемоглобина в кровяном потоке цвет кожи сменяется на бледный вместо привычного розоватого. Волосы начинают выпадать и ломаться, они также становятся тоньше. Что касается ногтей, по ним также достаточно просто определить анемию. Ногти становятся более ломкими по сравнению с нормой. Еще один признак, свидетельствующий об анемии – поперечная исчерченность ногтевых пластин;
Наконец, при травмировании слизистой мочеполовой системы появляются боли в процессе мочеиспускания и при сексуальных контактах. У детей такая проблема сопровождается недержанием мочи;
Проблемы с интеллектуальным развитием.
Железо находится в составе некоторых ферментов мозга. Если они продуцируются неполноценно, то страдает способность пациента к концентрации, его память и умственное развитие. Если протекает тяжелая стадия анемии, проблемы с умственным развитием становятся еще более выраженными.
Клинические симптомы железодефицитной анемии у женщин представлены:
- Недомоганием и слабостью, постоянной сонливостью и невозможностью вести продуктивную жизнедеятельность;
- Сухостью во рту и одышкой;
- Слишком частым по сравнению с нормой сердцебиением;
- Головокружениями и головными болями, которые часто сопровождаются обморочными состояниями.
Начинает серьезно страдать женская внешность. Кожа начинает бледнеть и иногда даже приобретает зеленоватый оттенок. Она может терять свою эластичность, трескаться, шелушиться и становиться сухой. Ногти теряют природный блеск, меняю форму, становятся более ломкими и могут начинать расслаиваться. Волосы могут начать седеть, терять свой блеск и становиться тусклыми.
Женщина имеет тенденцию испытывать увеличенную потребность в соленой или острой пище при протекании у нее анемии.
Вообще, при скрытой анемии не всегда удается поймать какие-либо проявления и симптоматику, которая бы хоть сколько-нибудь указывала на дефицит железа в организме. Основные проблемы при железодефицитной анемии обычно налицо: это усталость, изменение цвета кожи, тахикардия и одышка. Что мы имеем в случае со скрытой анемией?
Первое, что может пострадать при скрытой анемии – это волосы, зубы и ногти. Кожа может начинать зудеть, волосы выпадают и седеют, что несвойственно в норме представительницам молодой возрастной категории. Стоматит и кариес – это еще два признака, которые могут указывать на анемию. Людям, у которых дефицит железа не является ярко и четко выраженным, наблюдаются извращенные обонятельные потребности, например, им нравится нюхать бензин, керосин и ацетон. Именно поэтому такое часто наблюдается у беременных женщин. Это не связано с какими-то сверхъестественными потребностями организма, все дело в железе. Иногда становится неустойчивым стул, больно глотать твердую пищу.
Если с симптомами все более менее ясно, то какова диагностика данной болезни? Что делают врачи, какие лабораторные исследования они проводят, чтобы подтвердить либо опровергнуть диагноз? Безусловно, чаще всего методы диагностических исследований при анемии представлены забором разного рода анализов. Однако, исходя из того, что анемия признана заболеванием, которое указывает еще на некоторые патологические процессы в организме, необходимы более всесторонние обследования пациента.
Для того, чтобы поставить диагноз железодефицитной анемии, доктор должен сначала произвести все необходимые исследования. Это комплексный процесс, так как нужно быть на сто процентов уверенным, чтобы назначать лечение.
Среди необходимых для сдачи анализов нужно выделить общий и биохимический анализы крови. Это обязательные пункты, без которых не обойдется ни одно исследование касательно анемии. В индивидуальных случаях доктор может назначить прохождение дополнительных анализов.
Анализ крови на железодефицитную анемию (общий) часто позволяет выявить снижение количества эритроцитов и заметное падение уровня гемоглобина. Также снижается цветной показатель крови в сравнении с нормой. Общий анализ крови при железодефицитной анемии: пример – что можно сказать об этом аспекте? Пример с расшифровкой показателей анализа можно найти в сети, однако будет лучше, если все детали пациенту объяснит врач.
Следующий компонент, который стоит обсудить – это биохимический анализ крови. Данный анализ призван выявить падение количества сывороточного железа (под сывороткой принято понимать жидкую часть крови). Кроме того, при анемии в результатах данного анализа будет наблюдаться излишне высокий уровень ОЖСС (под чем понимается способность сыворотки связывать железо). Данный анализ помогает также заметить падение уровня насыщения железом трансферрина. Под трансферрином понимается белок, который помогает осуществлять функцию транспортировки железа. Кроме того, важную роль в обеспечении организма железом играет и ферритин. Это белок, который накапливает железо, как бы запасает его. При протекании в организме пациента анемии уровень данного белка будет ниже нормы.
Исходя из полученных в результате забора крови показателей доктор может сделать вывод касательно отсутствия анемии у пациента либо стадии ее протекания. Каждая стадия характеризуется собственным показателем.
При легкой стадии течения анемии гемоглобин упадет до показателя в 120 – 90 г/л. Что касается нормы, при которой анемии у человека нет, то это показатель выше 120 г/л у женщин и выше 130 г/л у представителей мужского пола. Средняя стадия течения анемии характеризуется показателем гемоглобина в 60 – 90 г/л. В таком случае нужно срочно озаботиться началом экстренного лечения. При третьей стадии, когда гемоглобиновый показатель опускается ниже 60 граммов на литр крови, нужно срочно госпитализировать пациента.
Анализы при железодефицитной анемии представляют из себя отличный способ выявить болезнь. При железодефицитной анемии в анализе крови наблюдаются сниженные показатели основных форменных элементов крови, главным образом, красных кровяных телец.
Вся диагностика начинается не с забора анализов крови. В первую очередь необходимо пронаблюдать за состоянием больного, оценить его внешний вид и признаки, которые бы указывали на наличие анемии. Важно правильно собрать анамнез. Важно узнать, есть ли у больного в семье какие-то наследственные заболевания, которые могли ему передаться. Необходимо поинтересоваться, злоупотребляет ли пациент вредными привычками, насколько полноценно он питается и был ли контакт с отравляющими веществами.
После этого производится общий осмотр, в ходе которого выявляется цвет кожи и измеряется кровяное давление. После этого идет этап забора анализов.
Какие анализы при анемии железодефицитной сдавать? Это первый вопрос, который приходит в голову человеку при упоминании необходимости пройти обследование. Однако это не все, через что предстоит пройти. В некоторых случаях может потребоваться так называемая дифференциальная диагностика. Дифференциальная диагностика железодефицитной анемии основана на определении факта того, что речь идет именно о такой анемии, а не какой-либо другой из рода гипохромных.
На втором месте после указанной разновидности анемий находятся анемии железоперераспределительные. Такая патология может появиться с одновременным протеканием в организме инфекционно-воспалительных процессов, туберкулеза, онкологии, болезней печени, ревматоидного артрита. Снижение гемоглобина при этом будет довольно умеренным. Связана патология с тем, что железо неправильно распределяется по организму пациента. Есть еще железонасыщенные анемии. Они могут как передаваться по наследству, так и приобретаться. В этом случае нарушен синтез гема. Неиспользованное железо откладывается в костном мозге, ввиду чего и начинаются проблемы в организме, демонстрирующие собственные симптомы.
Кроме этого, может потребоваться исследование костного мозга путем произведения пункции. Это прокалывание с целью извлечения того, что содержится внутри. Чаще всего пункцию берут из грудины. Такая процедура призвана детерминировать характер анемии и оценить кроветворение в целом.
Трепанобиопсия – это процедура, представляющая собой оценку костного мозга и окружающих его тканей. При этом берут столбик костного мозга вместе с надкостницей и костью. Забор как правило производят из повздошной кости. Это исследование дает наиболее полную оценку костного мозга.
Еще одна дополнительная процедура в ходе диагностики анемии представлена проведением электрокардиографии. Она позволяет выявить нарушение питания сердца, недостаточное поступление кислорода к нему, увеличение частоты сокращений.
В некоторых случаях нужно записаться на консультацию к терапевту.
После прохождения диагностики возникает вопрос – как лечить заболевание? Однако, это должен решать исключительно врач, глядя на готовые анализы пациентов. Это очень важно, так как самому лечить патологию не стоит, особенно на тяжелой стадии ее протекания.
Железодефицитная анемия: диагностика и лечение данной болезни взаимосвязаны в том смысле, что обследования помогают определить стадию протекания заболевания, исходя из чего детерминируется, какая терапия будет наиболее оптимальной для пациента в том или ином случае. Некоторые люди, решив, что у них наблюдаются именно симптомы анемии, срочно приступают к ее лечению различными методами. Однако, анемию можно перепутать и с другими недугами. Именно поэтому обращение к врачу в данном случае – это ключевой момент. Самолечение может принести такой вред организму, что впоследствии придется лечить сразу несколько болезней, что очень затруднительно.
Лекарства от анемии железодефицитной должен назначать исключительно врач. Препараты в отношении анемии применяются тогда, когда заболевание находится на второй стадии своего развития. На первой предполагается только коррекция в виде питания.
Железо в основном усваивается в кишечнике, именно поэтому в лечении как правило используются таблетки. Внутримышечное введение препаратов показывает не такой продуктивный исход. Более того, это может вызывать разного рода побочные эффекты.
Для того, чтобы был заметен эффект и было терапевтическое воздействие, необходимо от 80 до 160 мг железа в сутки. Жевать таблетки нет необходимости, лучше сразу проглотить их. Все применяемые средства против железодефицитной анемии можно разделить на препараты двух- и трехвалентного железа. Отличие заключается в том, что если лечение производится при помощи средств первой группы, необходим дополнительный прием аскорбиновой кислоты. Если пациента лечат препаратами трехвалентного железа, нужно также принимать аминокислоты.
Представителями первой группы средств можно считать такие препараты, как Сорбифер дурулес, Тотема, Актиферрин, Ферретаб и Гемофер пролонгатум.
Что касается лекарств трехвалентного железа, это Ферлатум, Аргеферр, Биоферр, Мальтофер и Космофер.
Лечение препаратами железа нужно осуществлять курсом на протяжении полугода, и это минимальный срок. Даже когда уровень железа придет в норму, нужно будет продолжать прием, но уже в иной дозировке. Каждый месяц при этом пациент будет сдавать кровь в целях контроля за собственным состоянием.
Если нужно лечить анемию в период, когда женщина вынашивает ребенка или кормит грудью, то необходимо будет также посоветоваться не только с терапевтом, но и гинекологом и педиатром.
Побочные эффекты таких средств могут проявляться в виде:
- Аллергии на некоторые средства;
- Появления темного налета на зубах после приема лекарств;
- Постоянных запоров и болях в животе.
Народное лечение железодефицитной анемии у женщин и мужчин предполагает использование рекомендаций и средств, которые уже успели побыть проверенными временем. Но многие пациенты не учитывают, что некоторые травы и сборы из них могут вызвать как аллергическую реакцию, так и иные побочные эффекты. В данном методе нет учета индивидуальных особенностей организма пациента. Именно поэтому стоит также посетить консультацию врача перед тем, как начать применять на практике подобные рецепты.
Что же советует народная медицина, чтобы проводить успешную терапию анемии?
- Заморозить смородину с сахаром с лета. Такой рецепт позволяет предупредить развитие анемии у всей семьи;
- Прокипятить шиповник и клевер, после чего настоять такой сбор на протяжении тридцати минут. Это можно пить вместо чая;
- Отварить крапиву отдельно либо в комбинации с цветами тысячелистника и корнями одуванчика. Чтобы это было вкуснее, можно добавить мед;
- Приготовить сок некоторых овощей в одинаковом количестве и соединить в один. Лучше использовать свеклу, морковь и редьку. Курс лечения соком составляет три месяца. Принимать необходимо одну столовую ложку до еды;
- Тертый хрен в комбинации с медом можно принимать женщинам в положении, которые страдают анемией. Прием составляет одну чайную ложку перед каждым приемом пищи.
Такой вопрос возникает потому, что анемия чаще поражает именно представительниц прекрасной половины человечества. Одна из причин такой более явной распространенности – длительные и обильные менструации у женщин. Препараты при железодефицитной анемии у женщин будут совпадать с теми, которые используются для терапии мужчин. Предпочтение должно отдаваться препаратам двухвалентного железа. Лечение таблетированными средствами становится невозможным тогда, когда у женщины есть хронические заболевания пищеварительной системы, в виду которых железо не может нормально усваиваться. В таком случае его нужно вводить внутримышечно или внутривенно. Однако конечное решение должен принять доктор.
Лечение железодефицитной анемии: рекомендации – какими они должны быть? Обычно они персональные для каждого отдельного пациента. Но есть ли какой-то способ предупредить развитие анемии?
Железодефицитная анемия и препараты железа могут не стать реальностью в жизни человека, если он будет следовать таким указаниями как:
- Постоянно контролировать собственные показатели крови. Для этого нужно сдавать соответствующие анализы хотя бы раз в полгода;
- Устранять источники кровопотери, если они имеют место быть;
- Нормализовать собственное питание, включив в рацион продукты, богатые железом;
- Чаще бывать на свежем воздухе, обеспечивая тем самым полноценное поступление в организм кислорода;
- Регулярно проходить профилактические осмотры у врачей;
- Принимать витаминные комплексы, которые содержат в том числе и железо.
Что имеется ввиду под богатыми железом продуктами? Какие из них содержат максимальное количество железа и являются наиболее полезными в сравнении с остальными? В этом нам поможет разобраться следующая статья.
Итак, питание играет ключевую роль в предупреждении анемии, ведь, если в организм будет поступать достаточное количество железа с пищей, не возникнет острой необходимости срочно восполнять недостаток данного элемента. Питание не станет надежным помощником в предупреждении анемии только в том случае, если у человека имеются хронические заболевания системы пищеварения, отрицательно влияющие на полноценное усвоение железа и других важнейших питательных элементов.
Основой питания при данной патологии должно стать мясо и блюда, приготовленные из него. В сутки человек должен получать не менее 135 граммов чистого белка. Белок влияет положительно образование железа, которое быстро усваивается телом человека. Вегетерианство при железодефицитной анемии может нанести серьезную угрозу здоровью человека.
Пища, которую нужно принимать при такой патологии, должна отвариваться, запекаться, готовиться на пару, тушиться.
Если анемия находится на тяжелой стадии своего развития, необходимо прекратить употребление жирной пищи.
К наиболее богатым железом продуктам относят мясо кролика, телятину, курицу, говядину, баранину, свинину. Кроме того, это говяжий язык, белки яиц, гречневая крупа, грибы белые и вареная колбаса. Железодефицитная анемия и молочные продукты также взаимосвязаны положительно. Это значит, что при таком состоянии нужно есть их как можно больше, особенно это касается домашнего творога и сыра. Все перечисленные продукты богаты не только железом. В их состав также входят цинк, мед, кобальт, марганец. Все эти элементы также должны поступать в организм человека, который страдает анемией. В пищу также можно употреблять как растительное, так и сливочное масло.
Ограничений в углеводах делать не нужно, так как среди них также можно выделить продукты, богатые железом. Они представлены вареньем, почти всеми фруктами и ягодами, медом, крупами, овощами и даже мучными продуктами.
При анемии также важно, чтобы в организм пациента поступало должное количество витаминов. К особенно важным из них принято относить рибофлавин, пиридоксин, аскорбиновую кислоту и фолацин.
Не все продукты при анемии железодефицитной можно есть без опасения. Некоторые из них желательно исключить из собственного рациона. К ним принято относить жирную пищу, а именно мясо жирных сортов, жирные колбасы и рыбу, маргарин, сало и жир.
Мешают усвоению железа в организме фитиновая кислота и оксалаты. Такие вещества содержатся в шоколаде, фасоли, бобах, орехах, цельных зернах, шпинате, базилике, петрушке, отрубях. Если очень хочется бобов, можно их замачивать перед приготовлением и употреблением. Это поможет снизить негативный эффект.
Кальций также неблагоприятно влияет на усвоение организмом железа. Но совсем без его употребления тоже нельзя обойтись, это скажется на костях и зубах. Нужно просто не употреблять продукты, которые содержат кальций, одновременно с теми, которые богаты железом.
Кофе, какао и чай также способны препятствовать нормальному усвоению железа. Это означает, то во время лечения анемии лучше ограничить потребление данных напитков до минимума.
Питание при анемии железодефицитной должно быть еще и достаточным по количеству. Не следует пытаться подвергнуть организм строгой диете.
Диета при железодефицитной анемии у женщин мало чем отличается от диеты, которая необходима мужчине. Единственное, о чем можно упомянуть, так это различия касательно детей и взрослых. Однако, важно отметить, что женщинам нужно стараться потреблять достаточное количество калорий. У мужчин с этим практически не возникает проблем. Женщинам же свойственно садиться на строгие диеты и истязать себя в целях похудения. От таких методов нужно обязательно отказаться в том случае, если женщина страдает от анемии. Важно в первую очередь в данном случае задуматься о собственном здоровье.
Витамины при железодефицитной анемии у женщин должны подбираться только врачом.
Ниже представлен вариант питания для взрослых, которые страдают от анемии, обусловленной недостатком железа в организме.
На завтрак можно готовить овсянку с медом или орехами, выпить немного чая. Далее идет перекус во время ланча, который может быть представлен яблоком. Отличным вариантом обеда станут котлеты, приготовленные на пару, с овощным гарниром, и фасолевый суп. На полдник хорошим вариантом меню станут ягоды или фрукты. Наконец, в качестве ужина рекомендуется приготовить овощной салат и запеченную рыбу.
Чем будет отличаться детское питание при анемии от диеты взрослых? Анемия чаще всего имеет тенденцию появляться в детстве и период полового созревания подростка. Для того, чтобы вылечить либо предупредить такое состояние, рекомендуется придерживаться описанных ниже принципов питания:
- Каждый день необходимо пить молоко;
- Важно, чтобы количество белков, жиров и углеводов было строго сбалансированным;
- Не стоит употреблять продукты, которые в большом количестве содержат кальций, одновременно с продуктами, в составе которых есть много железа.
Анемия возникает у пожилых людей из-за стоматологических проблем, долгого приема лекарств и так называемого синдрома мальабсорбции, под чем имеются ввиду заболевания органов пищеварительной системы. Лечение пожилых людей от анемии в принципе мало чем отличается от тактики терапии в отношении взрослых, но необходимо делать индивидуальную корректировку. Если есть проблемы по стоматологии, нужно употреблять продукты, богатые гемовым железом, в протертом виде. Препараты железа также обязательно должны присутствовать в лечении.
С питанием при анемии все довольно очевидно. Что делать, если наблюдается анемия конкретных частей тела? В следующей статье речь пойдет о конечностях, которые поражаются анемией.
источник
Железодефицитная анемия – клинико-гематологический синдром, обусловленный недостатком железа в организме человека, что влечет нарушение нормального синтеза гемоглобина и гипоксию тканей.
Патология широко распространена. По статистическим данным, у 8-10% женщин детородного возраста диагностируется железодефицитная анемия, а у 30% женщин – латентный дефицит железа. В раннем детском возрасте признаки железодефицитной анемии выявляются у каждого второго ребенка. В структуре всех анемий на долю железодефицитной приходится 90%.
В основе развития железодефицитной анемии лежит отрицательный баланс обмена железа. К этому могут приводить разные факторы, но чаще всего причиной дефицита железа становится хроническая кровопотеря:
- кровотечения из геморроидальных узлов или анальных трещин;
- дисфункциональные маточные кровотечения;
- обильные менструации;
- желудочно-кишечные кровотечения (из эрозий и язв слизистой оболочки желудка или кишечника).
Другие причины кровопотери:
- гельминтозы;
- гемосидероз легких;
- геморрагические диатезы (болезнь Виллебранда, гемофилия);
- гемоглобинурия;
- обширные травмы и операции;
- частая сдача крови (донорство).
Нередко железодефицитная анемия развивается и у пациентов с хронической почечной недостаточностью, находящихся на программном гемодиализе.
При железодефицитных состояниях происходит снижение активности IgA; в результате у пациентов зачастую возникают кишечные и респираторные инфекции.
Недостаток железа в организме также может сформироваться в результате недостаточного поступления его из пищи по следующим причинам:
- низкий уровень жизни;
- вегетарианство;
- соблюдение диеты, ограничивающей употребление мясных продуктов;
- анорексия;
- искусственное вскармливание детей грудного возраста, особенно при позднем введении прикорма.
Ряд заболеваний и патологических состояний органов пищеварительной системы может приводить к нарушению всасывания железа и развитию железодефицитной анемии:
- гастерэктомия;
- состояние после резекции тонкой кишки;
- синдром мальабсорбции;
- хронический энтерит;
- гипоацидный гастрит;
- кишечные инфекции.
Железодефицитная анемия развивается и у пациентов, страдающих хроническими гепатитами или циррозом печени. В данном случае нарушается транспорт железа из депо.
Железодефицитная анемия может также появиться на фоне повышенной потребности в железе (в период полового созревания, беременности либо лактации) или при значительных потерях этого элемента (при онкологических, инфекционных заболеваниях).
В зависимости от причины железодефицитные анемии делятся следующим образом:
- алиментарные;
- постгеморрагические;
- связанные с нарушением транспорта железа, недостаточностью его резорбции или повышенным расходом;
- обусловленные врожденным (исходным) дефицитом железа.
По степени выраженности лабораторных и клинических признаков железодефицитные анемии бывают:
- легкими (гемоглобин выше 90 г/л);
- средней тяжести (гемоглобин от 70 до 90 г/л);
- тяжелыми (гемоглобин менее 70 г/л).
Железодефицитная анемия легкой степени в большинстве случаев протекает без-каких либо клинических проявлений или с минимальной их выраженностью. Тяжелая форма сопровождается развитием гематологического, сидеропенического и циркуляторно-гипоксического синдромов.
В течении железодефицитной анемии выделяют несколько стадий:
- Предлатентный железодефицит – истощается депонированное железо, гемоглобиновые и транспортные запасы сохранены.
- Латентный железодефицит – происходит снижение запасов содержащегося в плазме крови транспортного железа.
- Собственно железодефицитная анемия – истощение всех метаболических запасов железа (эритроцитарного, транспортного и депонированного).
В клинической картине железодефицитной анемии выделяют синдромы:
- циркуляторно-гипоксический;
- сидеропенический;
- астеновегетативный.
Возникающие на фоне железодефицитной анемии циркуляторно-гипоксические нарушения ухудшают течение сопутствующих заболеваний сердечно-сосудистой и дыхательных систем.
Развитие циркуляторно-гипоксического синдрома обусловлено нарушением синтеза гемоглобина, в результате чего страдает транспорт кислорода и развивается тканевая гипоксия. Клинически это проявляется:
- общей слабостью;
- сонливостью;
- головокружениями;
- шумом в ушах;
- преходящими обмороками;
- учащенным сердцебиением;
- повышенной чувствительностью к низкой температуре;
- одышкой, возникающей при физических нагрузках, а при тяжелой анемии – и в состоянии покоя.
Механизм развития сидеропенического синдрома связан с дефицитом железосодержащих тканевых ферментов (цитохромов, пероксидазы, каталазы). Недостаток названных ферментов становится причиной наблюдаемых на фоне железодефицитной анемии трофических расстройств со стороны слизистых оболочек и кожных покровов. Признаки сидеропенического синдрома:
- сухость кожи;
- деформация, повышенная ломкость и поперечная исчерченность ногтей;
- выпадение волос;
- атрофический гастрит;
- дисфагия;
- ангулярный стоматит;
- глоссит;
- искажения вкуса (желание употреблять в пищу несъедобные предметы, например глину или зубной порошок);
- дизурические расстройства;
- диспепсия;
- мышечная слабость.
Астеновегетативный синдром характеризуется эмоциональной лабильностью, повышенной раздражительностью, ухудшением памяти, снижением работоспособности.
Клиническая картина железодефицитной анемии у детей неспецифична, преобладает один из следующих синдромов:
- Астеновегетативный. Связан с кислородным голоданием тканей нервной системы. Проявляется снижением мышечного тонуса и задержкой психомоторного развития ребенка. При тяжелой степени железодефицитной анемии и отсутствии необходимой терапии возможна интеллектуальная недостаточность. К другим проявлениям астеновегетативного синдрома относят энурез, обморочные состояния, головокружение, раздражительность и плаксивость.
- Эпителиальный. Характеризуется изменениями со стороны кожи и ее придатков. Кожные покровы становятся сухими, в области коленей и локтей развивается гиперкератоз, волосы теряют блеск и активно выпадают. Часто развиваются хейлит, глоссит, ангулярный стоматит.
- Диспепсический. Снижается аппетит вплоть до полного отказа от еды, наблюдаются неустойчивость стула (поносы, чередующиеся с запорами), вздутие живота, дисфагия.
- Сердечно-сосудистый. Развивается на фоне тяжелой железодефицитной анемии и проявляется одышкой, снижением артериального давления, тахикардией, шумами в сердце и дистрофическими изменениями в миокарде.
- Синдром иммунодефицита. Характеризуется немотивированным повышением температуры до субфебрильных значений. Дети подвержены респираторным кишечным инфекциям с тяжелым и (или) затяжным течением.
- Гепатолиенальный. Наблюдается на фоне выраженной железодефицитной анемии, особенно сочетающейся с другими видами анемий или рахитом. Проявляется увеличением размеров печени и селезенки.
В раннем детском возрасте признаки железодефицитной анемии выявляются у каждого второго ребенка.
Диагностика состояния, а также определение степени его тяжести осуществляются по результатам лабораторных исследований. Для железодефицитной анемии характерны следующие изменения:
- снижение содержания гемоглобина в крови (норма для женщин – 120–140 г/л, для мужчин – 130–150 г/л);
- пойкилоцитоз (изменение формы эритроцитов);
- микроцитоз (наличие в крови аномально маленьких по своим размерам эритроцитов);
- гипохромия (цветовой показатель – менее 0,8);
- снижение концентрации сывороточного железа (норма для женщин – 8,95–30,43 мкмоль/л, для мужчин – 11,64–30,43 мкмоль/л);
- уменьшение концентрации ферритина (норма для женщин – 22–180 мкг/л, для мужчин – 30–310 мкг/л);
- уменьшение насыщения трансферрина железом (норма – 30%).
Для эффективного лечения железодефицитной анемии важно установить причину, ее вызвавшую. С целью обнаружения источника хронической кровопотери показано проведение:
- ФЭГДС;
- рентгенографии желудка с контрастированием;
- колоноскопии;
- ирригоскопии;
- ультразвукового исследования органов малого таза;
- исследования кала на скрытую кровь.
По статистическим данным, у 8-10% женщин детородного возраста диагностируется железодефицитная анемия, а у 30% женщин – латентный дефицит железа.
В сложных диагностических случаях выполняют пункцию красного костного мозга с последующим гистологическим и цитологическим исследованием полученного пунктата. Значительное снижение в нем сидеробластов свидетельствует о наличии железодефицитной анемии.
Дифференциальная диагностика проводится с другими видами гипохромных анемий (талассемией, сидеробластной анемией).
Принципы терапии железодефицитной анемии:
- устранение источника хронической кровопотери;
- коррекция рациона;
- восполнение недостатка железа.
Важную роль играет диетотерапия. В рацион включают язык, печень, мясо кролика, баранину, говядину, телятину – продукты, богатые гемовым железом. Для улучшения всасывания железа из желудочно-кишечного тракта необходимы аскорбиновая, янтарная и лимонная кислоты, которые в большом количестве содержатся в свежих фруктах и ягодах. Исключают шоколад, молоко, соевый протеин, чай, кофе, поскольку они ингибируют всасывание железа.
Но только лишь диетой восполнить уже образовавшийся дефицит железа невозможно. Пациенты с железодефицитной анемией проходят заместительную терапию ферропрепаратами длительным курсом (не менее 2-2,5 месяцев).
При тяжелой форме железодефицитной анемии и выраженном циркуляторно-гипоксическом синдроме возникают показания к проведению гемотрансфузии.
Возникающие на фоне железодефицитной анемии циркуляторно-гипоксические нарушения ухудшают течение сопутствующих заболеваний сердечно-сосудистой и дыхательных систем.
При железодефицитных состояниях происходит снижение активности IgA; в результате у пациентов зачастую возникают кишечные и респираторные инфекции.
На фоне длительного течения тяжелой формы железодефицитной анемии у больных может развиться миокардиодистрофия.
Прогноз благоприятный при условии своевременной коррекции дефицита железа и устранения причины развития анемии.
Профилактика железодефицитной анемии включает:
- полноценное рациональное питание;
- ежегодный контроль содержания гемоглобина в крови;
- своевременное устранение источников хронической кровопотери;
- профилактический прием препаратов железа лицами из группы риска.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Железодефицитная анемия – синдром, обусловленный недостаточностью железа и приводящий к нарушению гемоглобинопоэза и тканевой гипоксии. Клинические проявления представлены общей слабостью, сонливостью, пониженной умственной работоспособностью и физической выносливостью, шумом в ушах, головокружениями, обморочными состояниями, одышкой при нагрузке, сердцебиением, бледностью. Гипохромная анемия подтверждается лабораторными данными: исследованием клинического анализа крови, показателей сывороточного железа, ОЖСС и ферритина. Терапия включает лечебную диету, прием препаратов железа, в некоторых случаях – трансфузию эритроцитарной массы.
Железодефицитная (микроцитарная, гипохромная) анемия – анемия, обусловленная нехваткой железа, необходимого для нормального синтеза гемоглобина. Её распространенность в популяции зависит от половозрастных и климатогеографических факторов. По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий. Поскольку железодефицит может развиваться при самых различных патологических состояниях, данная проблема актуальна для многих клинических дисциплин: педиатрии, гинекологии, гастроэнтерологии и др.
Ежесуточно с потом, калом, мочой, слущенными клетками кожи теряется около 1 мг железа и примерно столько же (2-2,5 мг) поступает в организм с пищей. Дисбаланс между потребностями организма в железе и его поступлением извне или потерями способствует развитию железодефицитной анемии. Железодефицит может возникать как при физиологических условиях, так и в результате ряда патологических состояний и быть обусловлен как эндогенными механизмами, так и внешними воздействиями:
Чаще всего анемия вызывается хронической потерей крови: обильными менструациями, дисфункциональными маточными кровотечениями; желудочно-кишечными кровотечениями из эрозий слизистой желудка и кишечника, гастродуоденальных язв, геморроидальных узлов, анальных трещин и др. Скрытая, но регулярная кровопотеря отмечается при гельминтозах, гемосидерозе легких, экссудативном диатезе у детей и др.
Особую группу составляют лица с болезнями крови — геморрагическими диатезами (гемофилией, болезнью Виллебранда), гемоглобинурией. Возможно развитие постгеморрагической анемии, вызванной одномоментным, но массивным кровотечением при травмах и операциях. Гипохромная анемия может возникать вследствие ятрогенных причин — у доноров, часто сдающих кровь; пациентов с ХПН, находящихся на гемодиализе.
К факторам алиментарного порядка относятся анорексия, вегетарианство и следование диетам с ограничением мясных продуктов, плохое питание; у детей — искусственное вскармливание, позднее введение прикорма. Снижение абсорбции железа характерно для кишечных инфекций, гипоацидного гастрита, хронического энтерита, синдрома мальабсорбции, состояния после резекции желудка или тонкой кишки, гастрэктомии. Значительно реже железодефицитная анемия развивается вследствие нарушения транспортировки железа из депо при недостаточной белково-синтетической функции печени – гипотрансферринемиях и гипопротеинемиях (гепатитах, циррозе печени).
Ежедневная потребность в микроэлементе зависит от пола и возраста. Наиболее высока необходимость в железе у недоношенных, детей раннего возраста и подростков (в связи с высокими темпами развития и роста), женщин репродуктивного периода (в связи с ежемесячными менструальными потерями), беременных (в связи с формированием и ростом плода), кормящих мам (в связи с расходом в составе молока). Именно эти категории являются наиболее уязвимыми в отношении развития железодефицитной анемии. Кроме того, повышение потребности и расхода железа в организме наблюдается при инфекционных и опухолевых заболеваниях.
По своей роли в обеспечении нормального функционирования всех биологических систем железо является важнейшим элементом. От уровня железа зависит поступление кислорода к клеткам, протекание окислительно-восстановительных процессов, антиоксидантная защита, функционирование иммунной и нервной систем и пр. В среднем содержание железа в организме находится на уровне 3-4 г. Более 60% железа (>2 г) входит в состав гемоглобина, 9% — в состав миоглобина, 1% — в состав ферментов (гемовых и негемовых). Остальное железо в виде ферритина и гемосидерина находится в тканевом депо – главным образом, в печени, мышцах, костном мозге, селезенке, почках, легких, сердце. Примерно 30 мг железа непрерывно циркулирует в плазме, будучи частично связанным основным железосвязывающим белком плазмы – трансферрином.
При развитии отрицательного баланса железа мобилизуются и расходуются запасы микроэлемента, содержащиеся в тканевых депо. На первых порах этого бывает достаточно для поддержания адекватного уровня Hb, Ht, сывороточного железа. По мере истощения тканевых резервов компенсаторно увеличивается эритроидная активность костного мозга. При полном истощении эндогенного тканевого железа его концентрация начинает снижаться в крови, нарушается морфология эритроцитов, уменьшается синтез гема в гемоглобине и железосодержащих ферментов. Страдает кислородтранспортная функция крови, что сопровождается тканевой гипоксией и дистрофическими процессами во внутренних органах (атрофический гастрит, миокардиодистрофия и др.).
Железодефицитная анемия возникает не сразу. Вначале развивается предлатентный железодефицит, характеризующийся истощением только запасов депонированного железа при сохранности транспортного и гемоглобинового пула. На этапе латентного дефицита отмечается уменьшение транспортного железа, содержащегося в плазме крови. Собственно гипохромная анемия развивается при уменьшении всех уровней метаболических запасов железа – депонированного, транспортного и эритроцитарного. В соответствии с этиологией различают анемии: постгеморрагические, алиментарные, связанные с повышенным расходом, исходным дефицитом, недостаточностью резорбции и нарушением транспорта железа. По степени выраженности железодефицитные анемии подразделяются на:
- Легкие (Нb 120-90 г/л). Протекают без клинических проявлений или с их минимальной выраженностью.
- Среднетяжелые (Нb 90-70 г/л). Сопровождаются циркуляторно-гипоксическим, сидеропеническим, гематологическим синдромами умеренной степени выраженности.
- Тяжелые (Нb
Циркуляторно-гипоксический синдром обусловлен нарушением синтеза гемоглобина, транспорта кислорода и развитием гипоксии в тканях. Это находит свое выражение в ощущении постоянной слабости, повышенной утомляемости, сонливости. Пациентов преследует шум в ушах, мелькание «мушек» перед глазами, головокружения, переходящие в обмороки. Характерны жалобы на сердцебиение, одышку, возникающую при физической нагрузке, повышенную чувствительность к низким температурам. Циркуляторно-гипоксические нарушения могут усугублять течение сопутствующей ИБС, хронической сердечной недостаточности.
Развитие сидеропенического синдрома связано с недостаточностью тканевых железосодержащих ферментов (каталазы, пероксидазы, цитохромов и др.). Этим объясняется возникновение трофических изменений кожных покровов и слизистых оболочек. Чаще всего они проявляются сухостью кожи; исчерченностью, ломкостью и деформацией ногтей; повышенным выпадением волос. Со стороны слизистых оболочек типичны атрофические изменения, что сопровождается явлениями глоссита, ангулярного стоматита, дисфагии, атрофического гастрита. Может возникать пристрастие к резким запахам (бензина, ацетона), искажение вкуса (желание есть глину, мел, зубной порошок и пр.). Признаками сидеропении также служат парестезии, мышечная слабость, диспепсические и дизурические расстройства. Астеновегетативные нарушения проявляются раздражительностью, эмоциональной неустойчивостью, снижением умственной работоспособности и памяти.
Поскольку в условиях железодефицита IgA теряет свою активность, больные становятся подвержены частой заболеваемости ОРВИ, кишечными инфекциями. Пациентов преследует хроническая усталость, упадок сил, снижение памяти и концентрации внимания. Длительное течение железодефицитной анемии может привести к развитию миокардиодистрофии, распознаваемой по инверсии зубцов Т на ЭКГ. При крайне тяжелом железодефиците развивается анемическая прекома (сонливость, одышка, резкая бледность кожи с цианотичным оттенком, тахикардия, галлюцинации), а затем – кома с потерей сознания и отсутствием рефлексов. При массивной стремительной кровопотере возникает гиповолемический шок.
На наличие железодефицитной анемии может указывать внешний вид больного: бледная, с алебастровым оттенком кожа, пастозность лица, голеней и стоп, отечные «мешки» под глазами. При аускультации сердца обнаруживается тахикардия, глухость тонов, негромкий систолический шум, иногда – аритмия. С целью подтверждения анемии и определения ее причин проводится лабораторное обследование.
- Лабораторные тесты. В пользу железодефицитного характера анемии свидетельствует снижение гемоглобина, гипохромия, микро- и пойкилоцитоз в общем анализе крови. При оценке биохимических показателей отмечается снижение уровня сывороточного железа и концентрации ферритина (60 мкмоль/л), уменьшение насыщения трансферрина железом (
- Инструментальные методики. Для установления причины хронической кровопотери должно быть проведено эндоскопическое обследование ЖКТ (ЭГДС, колоноскопия,), рентгенодиагностика (ирригоскопия, рентгенография желудка). Обследование органов репродуктивной системы у женщин включает УЗИ малого таза, осмотр на кресле, по показаниям — гистероскопию с РДВ.
- Исследование пунктата костного мозга. Микроскопия мазка (миелограмма) показывает значительное снижение количества сидеробластов, характерное для гипохромной анемии. Дифференциальная диагностика направлена на исключение других видов железодефицитных состояний — сидеробластной анемии, талассемии.
К основным принципам терапии железодефицитной анемии относятся устранение этиологических факторов, коррекция рациона питания, восполнение железодефицита в организме. Этиотропное лечение назначается и проводится специалистами гастроэнтерологами, гинекологами, проктологами и др.; патогенетическое – гематологами. При железодефицитных состояниях показано полноценное питание с обязательным включением в рацион продуктов, содержащих гемовое железо (телятины, говядины, баранины, мяса кролика, печени, языка). Следует помнить, что усилению ферросорбции в ЖКТ способствуют аскорбиновая, лимонная, янтарная кислота. Ингибируют всасывание железа оксалаты и полифенолы (кофе, чай, соевый протеин, молоко, шоколад), кальций, пищевые волокна и др. вещества.
Вместе с тем, даже сбалансированная диета не в состоянии устранить уже развившийся недостаток железа, поэтому больным с гипохромной анемией показана заместительная терапия ферропрепаратами. Препараты железа назначаются курсом не менее 1,5-2-х месяцев, а после нормализации уровня Hb проводится поддерживающая терапия в течение 4-6 недель половинной дозой препарата. Для фармакологической коррекции анемии используются препараты двухвалентного и трехвалентного железа. При наличии витальных показаний прибегают к гемотрансфузионной терапии.
В большинстве случаев гипохромная анемия подается успешной коррекции. Однако при неустраненной причине железодефицит может рецидивировать и прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития (ЗПР). В целях профилактики железодефицита необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме. Следует учитывать, что лучше всего усваивается железо, содержащееся в мясе и печени в форме гема; негемовое железо из растительной пищи практически не усваивается – в этом случае оно сначала должно восстановиться до гемового при участии аскорбиновой кислоты. Лицам групп риска может быть показан профилактический прием железосодержащих препаратов по назначению специалиста.
источник
Анемия. Виды анемий: железодефицитная, гемолитическая, В12 дефицитная, апластическая. Причины, диагностика, степени анемии.
Анемия или пониженное количество гемоглобина в крови, а в просторечии – «малокровие». Практически каждый человек хотя бы один раз сталкивался с такой формулировкой, особенно женщины. Что же означает этот пугающий термин? Почему возникает данное состояние организма? Чем опасна анемия? Как вовремя распознать её на начальных этапах?
Анемия – это патологическое состояние организма, при котором наблюдается снижение количества гемоглобина и эритроцитов ниже нижних границ нормы. Причем уменьшение содержания гемоглобина является обязательным признаком анемии, в отличие от снижения количества эритроцитов. То есть снижение концентрации гемоглобина при анемии есть всегда, а снижение количества эритроцитов может и не быть. Однако в некоторых случаях при анемии выявляются патологические формы эритроцитов (не двояко – вогнутые).
Анемия – это не самостоятельное заболевание, а следствие основной патологии, потому, выявление сниженного уровня эритроцитов и гемоглобина, требует проведения тщательной диагностики для выявления причины!
Гидремия – разжижение крови.
Такое состояние возможно при поступлении в кровоток тканевой жидкости при схождении отека, обильном питье. Гидремия – это псевдоанемия.
Сгущение крови
Сгущение крови может происходить вследствие потери жидкой части крови, что происходит при сильном обезвоживании. Обезвоживание наблюдается в результате сильной рвоты, поноса, обильного потения. Однако в этом случае за счет сгущения крови количество гемоглобина и эритроцитов может быть в пределах нормальных значений. В таких ситуациях говорят о наличии скрытой анемии.
Специфические и неспецифические признаки анемии – что относится к ним?
В первую очередь рассмотрим, как же проявляется анемия. Существуют неспецифические проявления и специфические. Неспецифические проявления называются так, потому что эти признаки общие для всех видов анемий. Специфические же проявления строго индивидуальны и характерны только для каждого конкретного вида анемии.Сейчас мы рассмотрим только неспецифические проявления, а специфические укажем при рассмотрении видов анемий.
Итак, к неспецифическим признакам анемий, относят следующие симптомы:
- бледность кожи и слизистых оболочек
- слабость
- головокружение
- шум в ушах
- головные боли
- быстрая утомляемость
- сонливость
- одышка
- анорексия (патологическая потеря аппетита или отвращение к пище)
- нарушение сна
- нарушения менструального цикла вплоть до полного прекращения менструаций (аменореи)
- импотенция
- тахикардия (увеличение частоты сердечных сокращений)
- шумы в сердце (усиление сердечного толчка, систолический шум на верхушке сердца)
- сердечная недостаточность
- при снижении количества гемоглобина менее 50 г/л возможно развитие ацидоза (закисление крови)
- снижение содержания гемоглобина ниже нормальных показателей
- снижение содержания эритроцитов ниже нормы
- изменение цветного показателя
- изменение содержания лейкоцитов и тромбоцитов
Виды анемий – постгеморрагическая, гемолитическая, дефицитная и гипопластическая
Анемии могут вызываться совершенно разными причинами, поэтому принято все анемии делить по различным признакам, в том числе по причинам, их вызывающим. Согласно причинам (патогенезу) выделяют три вида анемии: постгеморрагические, гемолитические и связанные с нарушением кровообразования (дефицитные и гипопластические). Что это значит? Разберем подробнее.
Постгеморрагические анемии связаны с острой или хронической кровопотерей (кровотечение, ранение).
Гемолитические – развиваются в связи с усиленным разрушением эритроцитов.
Дефицитные анемии вызваны недостатком витаминов, железа или других микроэлементов, которые необходимы для кроветворения.
Гипопластические анемии – это самый тяжелый вид анемий и связан он с нарушением кроветворения в костном мозгу.
- По степени тяжести. Существует три степени тяжести анемии – легкая, средняя и тяжелая в зависимости от содержания гемоглобина и эритроцитов в крови:
| Степень тяжести | Гемоглобин, г/л | Эритроциты, Т/л | ||||||||||||||||||||||
| Легкая | > 100 г/л | > 3 Т/л | ||||||||||||||||||||||
| Средняя | 100 – 66 г/л | 3 – 2 Т/л | ||||||||||||||||||||||
| Тяжелая | 1,05) и гипохромные (ЦП 8,0 микрон) и мегалобластные (СДЭ > 9,5 микрон). Нормоцитарные анемии характеризуются нормальным диаметром эритроцитов, микроцитарные – уменьшенным диаметром эритроцитов, а макроцитарные и мегалобластные связаны с увеличением диаметра эритроцитов. К нормоцитарным анемиям относят – острую постгеморрагическую и большинство гемолитических анемий; к микроцитарным – железодефицитную анемию, микросфероцитоз и хроническую постгеморрагическую анемию. Макроцитарные анемии – это гемолитическая болезнь новорожденных, фолиево дефицитная анемии. Мегалоцитарная – В12 дефицитнаяанемия.
Мы рассмотрели, на какие типы, и по каким признакам классифицируют анемии. Перейдем к рассмотрению, как проявляются отдельные виды анемий, какие изменения при этом наблюдаются в крови и в организме человека в целом.
Симптомы острой постгеморрагической анемии, картина крови Симптомами острой постгеморрагической анемии являются такие признаки: бледность, резкое головокружение, обмороки, частый пульс, холодный пот, снижение температуры тела, иногда рвота. Потеря крови более 30% от исходного уровня является критической и опасна для жизни. Диагностика постгеморрагической острой анемии В крови увеличивается количество ретикулоцитов более 11%, также появляются «незрелые» эритроциты и эритроциты с измененной формой клетки. Со стороны лейкоцитов наблюдается увеличение их общего количества выше 12 Г/л, а в лейкоцитарной формуле идет сдвиг влево. В последующие два месяца после острой кровопотери происходит восстановление показателей эритроцитов и гемоглобина. Однако восстановление количества эритроцитов и содержания гемоглобина связано с расходованием фонда железа в организме и может повлечь за собой развитие железодефицита. Поэтому в период восстановления после кровопотери необходимо соответствующее питание, то есть в рационе должны быть продукты с высоким содержанием железа (например, гранаты, гречка, печень и т.д.). Принципы лечения острой постгеморрагической анемии Лечение острой постгеморрагической анемии должно проводиться в условиях стационара и быть направлено на восстановление количества циркулирующей крови, количества форменных элементов крови и поддержание этих показателей. В первую очередь необходимо остановить кровотечение. Затем в зависимости от количества кровопотери применяют переливание крови, эритроцитарной массы и кровезаменителей. Симптомы хронической постгеморрагической анемии Симптомы хронической постгеморрагической анемии такие же, как при железодефицитной анемии. Какие же это симптомы? Итак, признаками хронической постгеморрагической анемии являются: кожа «алебастрового» оттенка (очень белая, бледная), извращение обоняния (непереносимость запахов или, наоборот, тяга к каким-либо запахам), изменение вкуса, одутловатость лица, пастозность голеней, ломкость волос и ногтей, сухость, шершавость кожи. Также возможно образование койлонехий – истонченных и уплощенных ногтей. Помимо этих внешних признаков возможно появление одышки, тошноты, головокружения, учащения пульса, слабости, утомляемости, субфебрильной температуры (до 37° С) и прочее. Из-за дефицита железа могут проявляться нарушения со стороны желудочно-кишечного тракта – кариес, глоссит, сниженная кислотность желудочного сока, а также непроизвольное мочеиспускание при смехе, потливость. Диагностика хронической постгеморрагической анемии В крови при хронической постгеморрагической анемии появляются слабо окрашенные эритроциты маленького размера, овальные эритроциты, снижено общее количество лейкоцитов, а в лейкоцитарной формуле наблюдается незначительный лимфоцитоз. В сыворотке крови концентрация железа ниже нормы – 9,0 мкмоль/л, также ниже нормального содержание меди, кальция, витаминов А, В, С, но, однако, повышена концентрация цинка, марганца и никеля в крови. Причины хронической постгеморрагической анемии Почему же возникает такое состояние – хроническая постгеморрагическая анемия? Причины этого явления следующие:
Лечение хронической постгеморрагической анемии Именно в силу причин, приводящих к развитию хронической постгеморрагической анемии, при лечении этого состояния, прежде всего, необходимо устранить причину хронической кровопотери.Затем необходимо сбалансированное питание, содержащее продукты с высоким содержанием железа, фолиевой кислоты и витаминов. В случае тяжелой анемии необходимо принимать препараты железа (сорбифер, феррум-лек) в виде таблеток или инъекций, препараты фолиевой кислоты, витамин В12 в виде таблеток или в виде инъекций. Наиболее эффективными препаратами для восстановления уровня железа в организме являются таблетированные препараты, которые выпускаются различными фирмами. В силу этого в аптеках представлен широкий выбор препаратов железа. При выборе препарата необходимо обращать внимание на содержание железа в одной таблетке и биологическую доступность данного препарата. Препараты железа необходимо принимать совместно с аскорбиновой кислотой и фолиевой кислотой, поскольку в такой комбинации происходит наилучшее усвоение железа. Однако при выборе препарата и дозы необходимо обязательно проконсультироваться с врачом. Гемолитические анемии – это группа анемий, при которых процессы разрушения эритроцитов преобладают над процессами их производства. Иными словами разрушение эритроцитов происходит быстрее, чем образуются новые клетки, взамен разрушенных. Гемолитические анемии могут быть наследственными и приобретенными. Наследственные гемолитические анемии это:
Симптомы гемолитических анемий Общим признаком всех гемолитических анемий является желтуха. Желтуха появляется вследствие того, что при разрушении эритроцитов выделяется в кровь большое количество билирубина, который и приводит к данному симптому. Помимо желтухи имеются следующие признаки, общие для всех гемолитических анемий – увеличение печени и селезенки, увеличение концентрации билирубина в крови, темный цвет мочи и кала, лихорадка, ознобы, боли, моча цвета «мясных помоев». В связи с тем, что наиболее широкое распространение среди наследственных гемолитических анемий имеют серповидно – клеточная анемия и талассемия, более подробно рассмотрим именно их.
Серповидно – клеточная анемия вызвана тем, что синтезируется молекула гемоглобина с дефектом. Такие дефектные молекулы гемоглобина собираются в веретенообразные кристаллы (тактоиды), которые растягивают эритроцит, придавая ему серповидную форму. Такие серповидные эритроциты мало пластичны, повышают вязкость крови и закупоривают мелкие кровеносные сосуды. Кроме этого своими острыми концами такие эритроциты протыкают друг друга и разрушаются. Симптомы серповидно–клеточной анемии Серповидно – клеточная анемия внешне проявляется следующими признаками:
Диагностика серповидно–клеточной анемии В анализе крови сниженное количество гемоглобина (50 – 80 г/л) и эритроцитов (1 – 2 Т/л), увеличение ретикулоцитов до 30% и более. В мазке крови видны серповидные эритроциты и эритроциты с тельцами Жолли и кольцами Кабо. Лечение серповидно-клеточной анемии Основной принцип лечения данного вида анемии –это недопущение гемолитических кризов. Данный эффект достигается тем, что человек избегает гипоксических состояний – присутствия в разреженном воздухе, в местах с низким содержанием кислорода и прочее. Используют переливание эритроцитарной массы или кровезаменителей.
Талассемия возникает вследствие нарушения скорости образования гемоглобина. Такой незрелый гемоглобин не стабилен, в результате чего он выпадает в эритроцитах в виде включений – телец, а весь эритроцит приобретает внешний вид мишеневидной клетки. Талассемия – это тяжелое наследственное заболевание, которое невозможно вылечить, а можно лишь облегчить ее проявления. Симптомы талассемии
Диагностика талассемии В крови обнаруживаются мишеневидные эритроциты, увеличенное количество ретикулоцитов, снижение концентрации гемоглобина до 20 г/л, а эритроцитов до 1 Т/л. Также наблюдаются уменьшение количества лейкоцитов и тромбоцитов. Итак, мы рассмотрели основные виды наследственных гемолитических анемий, которые передаются от родителей к детям. Перейдем к рассмотрению приобретенных гемолитических анемий, которые возникают вследствие наличия провоцирующего фактора. Приобретенные гемолитические анемии, иммунные и не иммунные анемии Прежде всего, необходимо отметить, что приобретенные гемолитические анемии могут развиваться при участии иммунной системы (иммунные) или без ее участия (не иммунные). К анемиям, развивающимся при участии иммунной системы, относятся вирусная, сифилитическая анемия и гемолитическая болезнь новорожденных. Не иммунные гемолитические анемии – это болезнь Маркиафавы – Микелли, а также анемии, возникшие вследствие длительной маршевой ходьбы, отравления алкоголем, кислотами, солями тяжелых металлов, ядами змей, насекомых и грибов. При ожогах, составляющих более 20% поверхности тела, недостатке витамина Е и малярии, также развивается не иммунная гемолитическая анемия.
Лечение этих видов анемии, как правило, не требуется. Гемолитическая болезнь новорожденного, причины развития, симптомы заболевания, степени тяжести.
В настоящее время проводится профилактика гемолитической болезни новорожденных путем отслеживания наличия антител у матери. Если у матери выявляются антитела, то лечение проводят в стационаре. При этом производят вливание антирезусных иммуноглобулинов. Признаки не иммунных гемолитических анемий, лабораторные симптомы Не иммунные гемолитические анемии имеют следующие признаки – желтуха,увеличенные печень и селезенка,повышенная концентрация билирубина в крови, темный цвет мочи и кала, лихорадка, ознобы, боли, моча цвета «мясных помоев».В картине крови отмечается наличие эритроцитов различной формы и размеров, ретикулоцитоз до 30% и выше, сниженное количество лейкоцитов и тромбоцитов. Такие анемии сами по себе не требуют отдельного и особенного лечения, так как в первую очередь необходимо убрать фактор, вызывающий эту анемию (яды змей, соли тяжелых металлов и т.д.). Анемии, вызванные нарушением кровообразования, делятся на две большие группы – дефицитные анемии и гипопластические. Дефицитные анемии связаны с дефицитом необходимых для кроветворения элементов. К дефицитным анемиям относят – железодефицитную анемию, железорефрактерную анемию, В12 – дефицитную и фолиево дефицитную. Гипопластические анемии вызваны гибелью клеток – предшественниц в костном мозгу. Гипопластические анемии могут быть наследственными (анемия Фанкони, анемия Эстрена – Дамешика, анемия Блекфэрна — Даймонда) и приобретенными. Приобретенные гипопластические анемии развиваются либо сами по себе вследствие неизвестной причины, либо на фоне имеющегося заболевания — лучевой болезни, инфекций, повреждений иммунитета. Для большинства людей больший интерес представляют дефицитные анемии, которые могут возникнуть практически у каждого человека. Поэтому наиболее подробно остановимся именно на этом виде анемий.
Причины железодефицитной анемии Железодефицитная анемия возникает в следующих случаях:
Симптомы железодефицитной анемии Клинически железодефицитная анемия проявляется тремя основными синдромами – гипоксическим, сидеропеническим и анемическим. Что это за синдромы? Чем характеризуется каждый из них?Синдром – это устойчивая совокупность симптомов. Итак, гипоксический синдром характеризуется одышкой, головными болями, шумом в ушах, быстрой утомляемостью, сонливостью и тахикардией; анемический синдром выражается в уменьшении содержания количества эритроцитов и гемоглобина. Сидеропенический синдром напрямую связан с уменьшением количества железа в организме и проявляется так: нарушение питания кожи, ногтей, волос – кожа «алебастрового» оттенка, сухость и шершавость кожи, ломкие волосы и ногти. Затем присоединяетсяизвращение вкуса и обоняния (желание есть мел, вдыхать запах мытых бетонных полов и т.д.). Возможно появление осложнений со стороны желудочно-кишечного тракта – кариеса, дисфагии, снижения кислотности желудочного сока, непроизвольного мочеиспускания (в тяжелых случаях), потливости. Диагностика железодефицитной анемии В крови наблюдается снижение содержания гемоглобина до 60 – 70 г/л, эритроцитов до 1,5 – 2 Т/л, также снижено количество или вовсе отсутствуют ретикулоциты. Появляются эритроциты различных форм и размеров. Концентрация сывороточного железа ниже нормы. Лечение железодефицитной анемии В основе лечения железодефицитной анемии лежат принципы устранения причины ее возникновения – лечение заболеваний желудочно – кишечного тракта, а также введение сбалансированного пищевого рациона. В диете должны присутствовать продукты с высоким содержанием железа (печень, мясо, молоко, сыр, яйца, злаки и т.д.). Однако главным средством восстановления количества железа в организме на начальном этапе являются лекарственные препараты железа. В большинстве случаев такие лекарства назначают в виде таблеток. В тяжелых случаях прибегают к внутримышечным или внутривенным инъекциям. В лечении данной анемии используют, например, такие препараты: сорбифер, феррум-лек, тардиферон, тотема и другие. Выбор различных лекарственных средств, в том числе комбинированных, очень широк. При выборе необходимо консультироваться с врачом. Обычно, суточная доза для профилактики и лечения анемии легкой степени составляет 50-60 мг железа, для лечения анемии средней тяжести – 100-120 мг железа в сутки. Лечение анемии тяжелой степени проводят в стационаре и применяют препараты железа в виде инъекций. Затем переходят на таблетированные формы. Препараты железа вызывают потемнение стула, однако в данной ситуации это нормально.Если препарат железа вызывает неприятные ощущения в желудке, то его необходимо заменить.
Железорефрактерную анемию также называют сидеробластной или сидероахристической. Железорефрактерная анемия развивается на фоне нормального содержания железа в сыворотке крови и недостатка ферментов, которые участвуют в синтезе гемоглобина. То есть основная причина железорефрактерной анемии – нарушение процессов «усвоения» железа. Симптомы железорефрактерной анемии, что такое гемосидероз? Проявляется железорефрактерная анемия одышкой, головными болями, головокружением, шумом в ушах, быстрой утомляемостью, сонливостью, нарушениями сна и тахикардией. Из-за высокого содержания железа в крови тканях наблюдается гемосидероз.Гемосидероз – это отложение железа в органах и тканях вследствие его избытка. При гемосидерозе развивается недостаточность сердечно – сосудистой системы вследствие отложения железа в сердечной мышце, сахарный диабет, поражение легких и увеличиваются размеры печени и селезенки. Кожа приобретает землянистый оттенок. Диагностика железорефрактерной анемии, что такое сидеробласты? Цветной показатель крови снижен до 0,6 – 0,4, присутствуют эритроциты различных форм и размеров, количество гемоглобина и эритроцитов ниже нормы. Имеются изменения и в костном мозгу – появляются клетки – сидеробласты. Сидеробласты – это клетки, имеющие вокруг ядра венчик из железа. В норме таких клеток в костном мозгу 2,0 – 4,6%, а при железорефрактерной анемии их количество может доходить до 70%. Лечение железорефрактерной анемии Лечения, которое смогло бы устранить ее совсем, на сегодняшний день нет. Возможно применение заместительной терапии – вливание эритроцитарной массы и кровезаменителей.
Во-первых, что такое В12? В12 – это витамин, который имеет также название цианкобаламин. Цианкобаламин содержится в основном в продуктах животного происхождения – мясо, печень, почки, молоко, яйца, сыр. Уровень витамина В12 необходимо постоянно поддерживать употреблением соответствующих продуктов, поскольку происходят его естественные физиологические потери с калом и желчью. Причины В12 дефицитной анемии Итак, В12 – дефицитная анемия – это анемия, возникающая вследствие недостаточности витамина В12. Недостаток витамина В12 может быть вызван недостаточным его поступлением с пищей или нарушением его усвоения в желудочно-кишечном тракте. Недостаточное поступление цианкобаламина с пищей возможно у строгих вегетарианцев. Также недостаток В12 может проявиться при повышении потребности в нем у беременных женщин, кормящих матерей, раковых больных. Неусвоение витамина В12, поступающего с пищей в достаточном количестве, происходит при заболеваниях желудка, тонкого кишечника (дивертикулы, глисты) и лечении противосудорожными средствами или оральными контрацептивами. Симптомы В12 дефицитной анемии Симптомы проявления В12 – дефицитной анемии характеризуются нарушениями в центральной нервной системе и желудочно-кишечном тракте. Итак, рассмотрим эти две большие группы симптомов:
Диагностика В12 дефицитной анемии В системе крови происходит переход на мегалобластический тип кроветворения. Это означает, что в крови появляются гигантские эритроциты с укороченным сроком жизни, ярко окрашенные эритроциты без просветления в центре, грушевидные и овальные эритроциты с тельцами Жолли и кольцами Кабо. Также появляются гигантские нейтрофилы, уменьшается количество эозинофилов (вплоть до полного отсутствия), базофилов и общего количества лейкоцитов. В крови повышена концентрация билирубина, в связи с чем, может наблюдаться легкая желтушность кожи и склер глаз. Лечение В12 дефицитной анемии В первую очередь необходимо вылечить заболевания желудочно-кишечного тракта и наладить сбалансированное питание, с достаточным содержанием витамина В12. Применение курса инъекций витамина В12 быстро нормализует кроветворение в костном мозгу, а далее необходимо постоянное, регулярное поступление с пищей достаточного количества витамина В12.
Симптомы фолиеводефицитной анемии При фолиево дефицитной анемии страдает желудочно-кишечный тракт, поэтому и проявления данной анемии связаны с нарушениями работы желудочно-кишечного тракта. Наблюдается появление повышенной чувствительности к кислой пище, глоссита, трудностей глотания, атрофии слизистой желудка, увеличения размеров печени и селезенки. Лечение фолиеводефицитной анемии Для лечения данного вида анемии применяют таблетки фолиевой кислоты и нормализуют рацион питания, в котором должны быть продукты, содержащие достаточное количество фолиевой кислоты.
Симптомы гипопластических анемий Гипопластические анемии могут быть наследственными или приобретенными, однако все подвиды данного типа анемий характеризуются одинаковыми проявлениями. Рассмотрим эти симптомы:
Причины, вызывающие развитие гипопластической анемии Какие же причины способны вызывать подобное поражение костного мозга? Наследственные анемии, соответственно, передаются по наследству, а вот приобретенные? Все факторы, способные приводить к развитию гипопластической анемии, делятся на экзогенные (внешние) и эндогенные (внутренние). В таблице приведены основные экзогенные и эндогенные причины, способные вызвать развитие гипопластической анемии.
Принципы лечения гипопластических анемий Лечение гипопластических анемий находится строго в компетенции врача – гематолога. Могут применяться различные методы стимулирования кроветворения, или пересадка костного мозга. Итак, мы рассмотрели все основные виды анемий. Конечно, их гораздо больше, однако мы не можем объять необъятное. При появлении каких-либо признаков анемии необходимо своевременно обратиться к врачу. И регулярно сдавать анализ крови на содержание гемоглобина. источник |




 Постгеморрагические анемии могут быть острыми и хроническими. Острая постгеморрагическая анемия развивается в ответ на скоротечную и большую кровопотерю, а хроническая – развивается в ответ на длительную кровопотерю в небольших количествах.
Постгеморрагические анемии могут быть острыми и хроническими. Острая постгеморрагическая анемия развивается в ответ на скоротечную и большую кровопотерю, а хроническая – развивается в ответ на длительную кровопотерю в небольших количествах.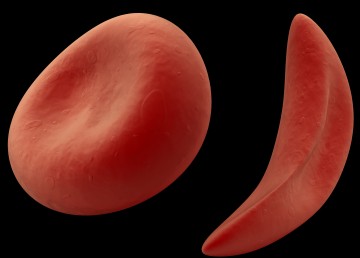 Причины серповидно–клеточной анемии
Причины серповидно–клеточной анемии Талассемия – причины заболевания
Талассемия – причины заболевания Сифилитическая и вирусная иммунные гемолитические анемии проявляются одинаково. Эти виды анемии являются вторичными, то есть возникают на фоне уже имеющегося заболевания – сифилиса или вирусной инфекции.У этих людей наблюдается лихорадка, ознобы, боли в спине, слабость, одышка, кровь в моче, увеличение печени и селезенки. В крови увеличивается концентрация билирубина и количество ретикулоцитов, а вот содержание гемоглобина может быть в норме или немного снижено, появляются эритроциты круглой формы.
Сифилитическая и вирусная иммунные гемолитические анемии проявляются одинаково. Эти виды анемии являются вторичными, то есть возникают на фоне уже имеющегося заболевания – сифилиса или вирусной инфекции.У этих людей наблюдается лихорадка, ознобы, боли в спине, слабость, одышка, кровь в моче, увеличение печени и селезенки. В крови увеличивается концентрация билирубина и количество ретикулоцитов, а вот содержание гемоглобина может быть в норме или немного снижено, появляются эритроциты круглой формы. Гемолитическая болезнь новорожденных – это заболевание, которое возникает в результате конфликта эритроцитов матери и ребенка, которые имеют несовместимые антигены группы крови или резус – фактора. В таком случае антитела матери проникают к плоду через плаценту и вызывают разрушение эритроцитов у ребенка. Тяжесть гемолитической болезни новорожденных зависит от количества антител матери, которые проникают через плаценту к плоду. Поэтому беременные женщины с отрицательным резус – фактором крови регулярно сдают анализ крови на наличие именно таких антител. Если антитела обнаруживаются, значит необходимо соответствующее лечение. Ребенок с гемолитической болезнью новорожденных рождается с отеками, асцитом, имеет высокий тон крика и высокое содержание незрелых эритроцитов (эритробластов, нормоцитов и ретикулоцитов). Гемолитическая болезнь новорожденных классифицируется по степени тяжести на легкую, среднюю и тяжелую согласно количеству гемоглобина и билирубина в крови.
Гемолитическая болезнь новорожденных – это заболевание, которое возникает в результате конфликта эритроцитов матери и ребенка, которые имеют несовместимые антигены группы крови или резус – фактора. В таком случае антитела матери проникают к плоду через плаценту и вызывают разрушение эритроцитов у ребенка. Тяжесть гемолитической болезни новорожденных зависит от количества антител матери, которые проникают через плаценту к плоду. Поэтому беременные женщины с отрицательным резус – фактором крови регулярно сдают анализ крови на наличие именно таких антител. Если антитела обнаруживаются, значит необходимо соответствующее лечение. Ребенок с гемолитической болезнью новорожденных рождается с отеками, асцитом, имеет высокий тон крика и высокое содержание незрелых эритроцитов (эритробластов, нормоцитов и ретикулоцитов). Гемолитическая болезнь новорожденных классифицируется по степени тяжести на легкую, среднюю и тяжелую согласно количеству гемоглобина и билирубина в крови. Содержание железа в организме человека – 4 – 5 г или 0,000065% от массы тела. Из них 58% железа входит в состав гемоглобина. Железо может депонироваться (откладываться в запас) в печени, селезенке и костном мозгу. В то же самое время происходят физиологические потери железа с калом, мочой, потом, с менструацией и во время кормления грудью, поэтому необходимо включать в рацион питания железосодержащие продукты.
Содержание железа в организме человека – 4 – 5 г или 0,000065% от массы тела. Из них 58% железа входит в состав гемоглобина. Железо может депонироваться (откладываться в запас) в печени, селезенке и костном мозгу. В то же самое время происходят физиологические потери железа с калом, мочой, потом, с менструацией и во время кормления грудью, поэтому необходимо включать в рацион питания железосодержащие продукты. Причина железорефрактерной анемии
Причина железорефрактерной анемии Что такое В12? Где содержится этот витамин?
Что такое В12? Где содержится этот витамин? Витамин В9 –фолиевая кислота. В организм поступает с пищей – печень говяжья и куриная, салат, шпинат, спаржа, томаты, дрожжи, молоко, мясо. Витамин В9 способен накапливаться в печени. Таким образом, В9 – дефицитная анемия возникает вследствие недостатка фолиевой кислоты в организме человека. Недостаток фолиевой кислоты возможен при вскармливании детей козьим молоком, при длительной термической обработке пищи, у вегетарианцев, при недостаточном или несбалансированном питании. Также дефицит фолиевой кислоты наблюдается при повышенной потребности в ней у беременных, кормящих, недоношенных детей, подростков, раковых больных. К Вс – дефицитной анемии приводит наличие таких заболеваний как хроническая почечная недостаточность, заболевания печени. Возникновение дефицита фолиевой кислоты возможно и при нарушении всасывания данного витамина, что происходит при алкоголизме, приеме оральных контрацептивов и недостатке В12.
Витамин В9 –фолиевая кислота. В организм поступает с пищей – печень говяжья и куриная, салат, шпинат, спаржа, томаты, дрожжи, молоко, мясо. Витамин В9 способен накапливаться в печени. Таким образом, В9 – дефицитная анемия возникает вследствие недостатка фолиевой кислоты в организме человека. Недостаток фолиевой кислоты возможен при вскармливании детей козьим молоком, при длительной термической обработке пищи, у вегетарианцев, при недостаточном или несбалансированном питании. Также дефицит фолиевой кислоты наблюдается при повышенной потребности в ней у беременных, кормящих, недоношенных детей, подростков, раковых больных. К Вс – дефицитной анемии приводит наличие таких заболеваний как хроническая почечная недостаточность, заболевания печени. Возникновение дефицита фолиевой кислоты возможно и при нарушении всасывания данного витамина, что происходит при алкоголизме, приеме оральных контрацептивов и недостатке В12. Гипопластические анемии характеризуются уменьшением содержания в крови всех клеток (панцитопенией). Панцитопения связана с гибелью клеток – предшественниц в костном мозгу.
Гипопластические анемии характеризуются уменьшением содержания в крови всех клеток (панцитопенией). Панцитопения связана с гибелью клеток – предшественниц в костном мозгу.