ТЕСТОВЫЙ КОНТРОЛЬ ЗНАНИЙ
1.Какие состояния могут вызывать повышение выработки эритропоэтина?
1. Артериальная гипоксемия.
2. Повышенное насыщение крови кислородом.
3. Увеличение содержания Нb в крови.
2. Какая анемия возникает при дефиците внутреннего фактора?
3. Каков ведущий механизм нарушений функций организма при анемиях?
1. Полицитемическая гиповолемия.
4. Олигоцитемическая гиперволемия.
4. Какие факторы вызывают железодефицитную анемию?
1. Дефицит внутреннего фактора слизистой оболочки желудка.
2. Угнетение секреции соляной кислоты в желудке.
3. Повышенное расходование железа.
5. Уменьшение продукции эритропоэтина.
6. Массированный гемолиз эритроцитов.
7. Некомпенсируемая потеря железа.
5. Какие факторы вызывают мегалобластную анемию?
1. Гипоксия миелоидной ткани.
2. Дефицит витамина В12 в пище.
3. Дефицит внутреннего фактора Касла.
4. Наследственное нарушение синтеза нормального Нb.
5. Конкурентное потребление витамина В12.
6. Нарушение метаболизма фолиевой кислоты.
7. Нарушение утилизации витамина В12 клетками эритроидного ростка.
8. Хронический дефицит железа.
1. Переливание группонесовместимой крови.
2. Внутривенное дробное введение гипертонических растворов.
3. Массивные кровоизлияния.
4. Обширные ожоги.
6.Синтез аномальных типов НЬ.
7.Образование избытка гемолизинов.
8. Недостаточность глюкозо-6-фосфатдегидрогеназы эритроцитов.
7. Укажите правильную последовательность стадий созревания эритроидных клеток:
1. Нормобласт полихроматофильный.
8. Что такое ретикулоциты, где и в каком количестве они содержатся у здорового взрослого человека?
1. Ретикулярные клетки, в норме содержатся в костном мозге (0,1— 1,6%), в циркулирующей крови отсутствуют.
2. Предшественники зрелых эритроцитов, в норме содержатся в периферической крови (0,2—1,2%) и в костном мозге
9. Укажите границы нормальных значений показателей пери-
ферической крови человека. (3)
1 .Содержание НЬ 100-120 г/л.
2. Содержание НЬ 120-140 г/л.
3.Содержание НЬ 120-160 г/л.
4. Количество эритроцитов 3,9-4,7-10 12 /л.
5. Количество эритроцитов 3,9—5,0-10 12 /л.
6. Количество эритроцитов 5,0—6,2-10 12 /л.
7. Цветовой показатель 0,75—1,10.
8. Цветовой показатель 0,85-1,05.
9. Цветовой показатель 0,95-1,15.
10. Какие состояния и факторы могут обусловить развитие железодефицитной анемии?
1. Дефицит фолиевой кислоты.
2. Хроническая кровопотеря.
11. Какие состояния и факторы могут обусловить развитие гемолитической анемии?
1. Дефицит гастромукопротеина.
12. Какие состояния и факторы могут обусловить развитие мегалобластной анемии?
1. Гельминтоз (широкий лентец).
2. Хроническая кровопотеря.
3. Дефицит гастромукопротеина.
7. Дефицит фолиевой кислоты.
Дата добавления: 2015-07-02 ; Просмотров: 602 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Нарушение, развивающееся в организме и характеризующееся снижением общего количество гемоглобина и эритроцитов, называется анемией. При этом важным моментом является то, что если уменьшение количества гемоглобина является обязательным моментом, то уровень эритроцитов может оставаться в пределах нормальных показателей. Такое состояние не относится к самостоятельным заболеваниям, в большинстве случаев оно лишь указывает на какую-либо имеющуюся патологию в организме.
Эритроциты — это красные клетки крови. Их формирование происходит в области красного костного мозга под воздействием специфического вещества, которое называется эритропоэтином. Продолжительность жизни эритроцитарных клеток в обычном состоянии находится в пределах ста двадцати дней, после чего они подвергаются разрушению в структурах селезенки. Именно эритроциты отвечают за перемещение углекислого газа и кислорода в организме за счет имеющегося в них гемоглобина. Гемоглобин — это белок, придающий эритроцитарным клеткам красную окраску и имеющий в своем составе железо. Он способен захватывать молекулы кислорода и доставлять их к внутренним органам с током крови. От внутренних органов, в свою очередь, он забирает углекислый газ. В том случае, если развивается анемия, происходит постепенное возникновение тканевой гипоксии, которая сопровождается характерными симптомами.
Существует разделение анемий на несколько форм, которые выделяются на основании механизма их развития:
- Постгеморрагическая форма — обусловлена возникающей в организме кровопотерей, которая может иметь острый или хронический характер;
- Дефицитная форма — формируется в результате недостаточного поступления в организм определенных веществ, которые принимают непосредственное участие в образовании эритроцитов и гемоглобина;
- Гемолитическая форма — характеризуется повышенной скоростью разрушения эритроцитарных клеток;
- Апластическая форма — имеет место в том случае, если отмечается угнетение процесса кроветворения в структурах красного костного мозга.
Кроме этого, анемия классифицируется на три степени тяжести. Легкая степень сопровождается снижением уровня гемоглобина не ниже 90 грамм на литр. Средняя степень устанавливается в том случае, если показатель гемоглобина находится в диапазоне от 89 до 70 грамм на литр. Тяжелая степень характеризуется уровнем гемоглобина ниже 69 грамм на литр.
Как мы уже сказали, гемолитическая анемия представляет собой патологическое состояние, при котором в силу определенных причин происходит слишком быстрое разрушение эритроцитов. В результате такого разрушения отмечается высвобождение в кровь непрямого билирубина, что приводит к появлению желтухи.
Согласно статистике, такой патологический процесс встречается примерно у одного процента от всего населения. В нормальном состоянии жизненный цикл эритроцитов составляет от ста до ста двадцати дней. При данном нарушении эритроцитарные клетки погибают примерно через двадцать одни сутки или еще раньше.
Гемолитические анемии разделяются на врожденную разновидность и приобретенную разновидность. Врожденная разновидность имеет место в том случае, если у ребенка при рождении имеются различные нарушения со стороны структуры эритроцитов или гемоглобина. Кроме этого, в некоторых случаях уже при рождении отмечается недостаток определенных ферментов, которые отвечают за жизненный цикл эритроцитов.
Приобретенная разновидность наиболее часто развивается вследствие аутоиммунных нарушений в организме. Другими словами, собственный иммунитет начинает разрушать эритроциты. Помимо этого, в формировании такого патологического состояния могут играть роль отравление ядохимикатами и некоторыми видами лекарственных препаратов. В группе риска также находятся люди, систематически подвергающиеся избыточным физическим нагрузкам и перенесшие тяжелые инфекционные заболевания.
Гемолитическая анемия сопровождается бледной окраской кожи и видимых слизистых оболочек, а также желтухой. В некоторых случаях отмечается развитие гепатоспленомегалии. Больной человек предъявляет жалобы на учащение сердечных сокращений и появление одышки. Иногда присутствуют различные симптомы со стороны желудочно-кишечного тракта. Важным моментом является то, что люди с данным нарушением всегда испытывают повышенную слабость и быструю утомляемость.
Апластическая анемия формируется в результате того, что костный мозг в силу каких-либо причин начинает менее активно функционировать, что приводит к снижению количества синтезируемых эритроцитов. Такая патология характеризуется наиболее тяжелым течением, однако она встречается не так часто. Статистика утверждает о том, что ежегодно данное состояние диагностируется у двух человек на один миллион населения.
Возникновение апластической анемии может быть обусловлено различными генетическими дефектами. В этом случае мы говорим о врожденной разновидности. Если рассматривать причины приобретенной разновидности, то можно сказать о том, что свою роль здесь играют аутоиммунные процессы, перенесенные инфекции, прием некоторых видов лекарственных препаратов, отравление химическими соединениями, а также воздействие лучевого фактора.
Апластическая анемия характеризуется довольно быстро нарастающей общей слабостью и недомоганием, приступами головокружения и одышки. Отмечается бледность кожных покровов. Важным моментом при этой анемии является наличие геморрагического синдрома, который проявляется повышенной кровоточивостью десен, кровоизлияниями на коже, а также маточными и желудочно-кишечными кровотечениями. Очень часто к такому патологическому процессу присоединяются различные инфекционные осложнения.
Анемия, протекающая в апластической форме, лечится с помощью назначения курса иммуносупрессивной терапии. В сочетании с заместительными гемотрансфузионными мероприятиями это дает хороший эффект. При гемолитической форме могут использоваться глюкокортикостероиды и иммунодепрессивные препараты. В некоторых случаях показано удаление селезенки.
Принципы профилактики сводятся к исключению необоснованного назначения лекарственных препаратов, к избеганию контактов с агрессивными химическими веществами, а также к повышению иммунитета для предупреждения инфекционных заболеваний.
источник
- Наследственная форма гемолитической анемии, обусловленная нарушением мембраны эритроцитов
- Наследственная форма гемолитической анемии, обусловленная нарушением активности ферментов эритроцитов
- Наследственная форма гемолитической анемии, обусловленная нарушением синтеза или структуры гемоглобина
- Анемия, обусловленная влиянием антител
- Анемия, обусловленная изменением структуры мембраны, вызванной соматической мутацией
- Анемия, обусловленная механическим повреждением оболочки эритроцитов
- Анемия, вызванная химическим повреждением эритроцитов
- Анемия, вызванная дефицитом витаминов (фолиевой кислоты и цианокобаламина)
- Анемия, вызванная разрушением эритроцитов паразитами
Болезнь Минковского-Шоффара (наследственный микросфероцитоз) – группа наследственных гемолитических анемий, характеризующихся образованием микросфероцитов (шаровидных эритроцитов) и обусловленных дефектом протеинов цитоскелета эритроцитов. При этом эритроциты теряют часть мембраны, уменьшается соотношение площади поверхности к объему, в результате чего эритроцит превращается в микросфероцит. Как правило, патология наследуется по аутосомно-доминантному признаку. Распространенность наследственного микросфероцитоза составляет примерно 1 случай на 1000-4500 человек.
При наследственном микросфероцитозе генетические нарушения влияют на протеины цитоскелета, преимущественно на те, которые объединяют цитоскелет с мембраной эритроцита. У большинства больных отмечается значительный дефицит спектрина, и только в некоторых случаях этот дефицит обусловлен генетическими дефектами самого спектрина.
Главные признаки наследственного микросфероцитоза – анемия, желтуха, спленомегалия (увеличенная селезенка). Анемия возникает из-за внутриклеточного распада эритроцитов. Желтуха развивается посредством непрямой гипербилирубинемии, может быть непостоянной и, как правило, слабо выражена у детей раннего возраста. Повышенное содержание билирубина в желчи часто является причиной образования пигментных желчных камней (даже у детей). Увеличение селезенки (спленомегалия) отмечается практически во всех случаях. При системных инфекционных патологиях интенсивность гемолиза может увеличиваться, в результате чего развивается спленомегалия.
Тяжелые формы наследственного микросфероцитоза характеризуются деформацией скелета: изменение расположения зубов, акрокефалия (башенный череп), высокое верхнее небо, микрофтальмия (уменьшение глазного яблока). В некоторых случаях отмечаются укороченные мизинцы. Могут образовываться трофические язвы на ногах.
Наследственный микросфероцитоз сопровождается апластическими кризами, которые провоцируются инфекцией (особенно парвовирусной).
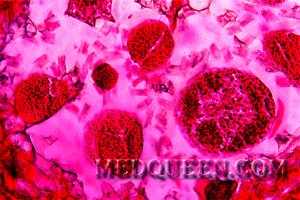
Микросфероцитоз – характерное изменение формы эритроцитов при этой патологии. При анализе мазка крови в биологическом материале наблюдаются микросфероциты в виде мелких клеток без центрального просветления (см рисунок 1). Отметим, что обнаружение микросфероцитов в мазках не всегда является признаком наследственного сфероцитоза.
Рисунок 1. Наследственный микросфероцитоз. Микросфероциты в мазке периферической крови (окр. по Романовскому-Гимзе, ув. ×100)
Такой признак обнаруживается при аутоиммунной гемолитической анемии с неполными тепловыми агглютинами, при наследственных дизэритропоэтической анемии. Средний объем эритроцитов, как правило, остается в норме или незначительно снижен. Показатель среднего содержания гемоглобина в эритроцитах в норме или незначительно повышен. Средняя концентрация гемоглобина в эритроцитах повышена почти у 50% пациентов.
Количественным показателем сферичности эритроцитов является осмотическая устойчивость (она снижена). Уровень ретикулоцитов в крови при гемолитическом кризе может значительно повышаться. Миелограмма показывает резкое раздражение красного ростка. Дифференциальный диагноз проводят с аутоиммунной гемолитической анемией, для которой характерна положительная проба Кумбса, отсутствие этой патологии среди родственников пациента и отсутствие данных о начале заболевания в детском возрасте.
Основной метод лечения анемии при наследственном микросфероцитозе – спленэктомия, с помощью которой устраняется анемия; при этом нельзя устранить морфологический дефект эритроцитов.
Наследственная гемолитическая анемия, обусловленная дефицитом глюкозо-6-фосфат дегидрогеназы эритроцитов – наиболее распространенная ферментопатия эритроцитов из группы ферментопатий пентозофосфатного пути метаболизма глюкозы. Глюкозо-6-фосфатдегидрогеназа эритроцитов – олигомер (в зависимости от условий может быть димер или тетрамер), который состоит из субъединиц с молекулярной массой 56 000 D. По данным ВОЗ (Всемирной организации здравоохранения) во всем мире количество людей, страдающих этой патологией, составляет более 200 млн. Наиболее широкое распространение этого заболевания характерно для Средиземноморского региона (Сицилия, Греция, Сардиния), негроидной расы, жителей Ближнего и Дальнего востока.
Клиническая картина при наследственной форме гемолитической анемии полиморфна: степень тяжести патологии может колебаться от гемолитической анемии, возникающей спонтанно после рождения, до гемолитических кризов. Гемолитический криз, который может провоцироваться метаболическим ацидозом или гипогликемией, развивается за несколько часов. В тяжелых случаях у больного развивается гемоглобинурия и шок. Также наблюдаются желтуха, моча приобретает бурый или черный цвет, одышка, диарея, рвота, снижение артериального давления, развивается тяжелая анемия, увеличиваются печень (гепатомегалия) и селезенка (спленомегалия).
Тяжелый гемолитический криз может спровоцировать развитие ДВС-синдрома (диссеминированного внутрисосудистого свертывания крови). Некоторые пациенты не переносят конские бобы (Viciafaba), после употребления которых происходит молниеносное развитие гемолитического криза (это явление также известно, как фовизм или примахиновая анемия).
Дефицит глюкозо-6-фосфат дегидрогеназы эритроцитов необходимо подозревать во всех случаях острого гемолиза, особенно у лиц негроидной расы и жителей средиземноморского региона. Диагноз подтверждается путем проведения лабораторных анализов. Острый гемолиз характеризуется быстрым снижением гематокрита с одновременным повышением уровня гемоглобина и непрямого гемоглобина, а также снижением уровня гаптоглобина. Анализ мазка крови показывает наличие фрагментов эритроцитов. Основой диагностики считается качественное (при необходимости – количественное) определение активности глюкозо-6-фосфат дегидрогеназы эритроцитов. У пациентов с вариантом «А-» явление аномального гемолиза проходит, как правило, самостоятельно – такие больные не нуждаются в специальном лечении. В случае развития тяжелого гемолитического криза необходимо проводить форсированный диурез, профилактику ДВС-синдрома, плазмаферез (с целью удаления продуктов гемолиза).
В случае возникновения качественной гемоглобинопатии происходит изменение аминокислотной последовательности цепей глобина. Талассемия (количественная гемоглобинопатия) характеризуется снижением образования цепей глобина без изменения их цепей. Нужно отметить, что разница между качественной и количественной гемоглобинопатиями не абсолютна.
Талассемия (анемия Кули) – группа патологий, обусловленных генетическим нарушением синтеза одной из цепей глобина. В норме процесс синтеза глобиновых цепей сбалансирован, поэтому свободных цепей глобина нет. В случае нарушения синтеза одной из цепей глобина баланс нарушается, образуются лишние цепи, которые агрегируют и откладываются в эритрокариоцитах. Среди жителей Средиземноморья наиболее распространена β-талассемия.
«Большая талассемия» (болезнь Кули, β-талассемия) – наследственная гемолитическая анемия, впервые описанная американскими педиатрами-гематологами Томасом Бентоном Кули (Thomas Benton Cooley) и Ли (P. Lee) в статье «Серия случаев спленомегалии у детей с анемией и необычными изменениями костей» («A Series of Cases of Splenomegaly in Children, with Anemia and Peculiar Bone Changes»), где были приведены случаи у выходцев из стран Средиземноморья. Для анемии Кули характерна тяжелая степень течения с самого детства, задержка роста и изменения костей в результате увеличения объема костного мозга, возникающие в случае отсутствия соответствующего лечения). Также при этой патологии у больного наблюдаются гепатомегалия, спленомегалия, гиперспленизм, деформации черепа (монголоидное лицо, башенный череп); желтуха, бледность и отложение меланина придают коже особый медный оттенок. Кроме этого, наблюдается перегрузка железом сердца, легких, печени, поджелудочной железы и других органов эндокринной системы, переломы костей, сдавления периферических нервов, разного рода инфекционные осложнения.
Результаты лабораторных исследований периферической крови показывают гипохромную анемию, ретикулоцитоз, мишеневидные эритроциты (см рис 2-4).
Рисунок 02. Анемия Кули (большая талассемия). Периферическая кровь. Микроцитоз, выраженная гипохромия, мишеневидные нормобласты и эритроциты (окр. по Романовскому-Гимзе, ув. ×100)
Рисунок 03. Анемия Кули (большая талассемия). Периферическая кровь (окр. по Романовскому-Гимзе, ув. ×50)
Рисунок 04. Анемия Кули (большая талассемия). Периферическая кровь. Множественные мишеневидные эритроциты (окр. по Романовскому-Гимзе, ув. ×100)
Миелограмма демонстрирует раздражение «красного ростка» и повышение количества сидеробластов. Также наблюдается повышение осмотической резистентности эритроцитов и количества билирубина за счет непрямой фракции. В крови повышается содержание железа и ферритина, развивается гемосидероз (чрезмерное отложение гемосидерина в тканях) внутренних органов. При гомозиготной β-талассемии необходимо проводить пренатальную диагностику – забор клеток плода из амниотической жидкости на предмет выявления мутации генов, отвечающих за кодирование β-цепи глобина, с применением метода полимеразной цепной реакции.
Без соответствующего лечения больные анемией Кули умирают в детском возрасте. Продлить жизнь, предупредить деформации костей и задержку роста можно путем регулярных трансфузий эритроцитарной массы (лучше переливать отмытые или размороженные эритроциты) при условии поддержания достаточно высокого уровня гемоглобина. В случае значительной спленомегалии и явлениях гиперспленизма больному показана спленэктомия (удаление селезенки). С целью предотвращения развития гемосидероза пациентам периодически назначают Деферазирокс (Эксиджад) или Дефероксамин (Десферал). Излечение возможно при аллогенной трансплантации костного мозга.
Серповидноклеточная анемия обусловлена носительством гемоглобина, который меняет свою структуру в условиях гипоксии. Самой распространенной аномалией структуры гемоглобина является гемоглобинопатия Sα2β26 глу+вал. При гомозиготном носительстве можно говорить о серповидноклеточной анемии; при гетерозиготном носительстве – серповидноклеточная аномалия. Патология наследуется по аутосомно-доминантному признаку. При серповидноклеточной анемии наблюдается мутация, в результате которой в цепи глобина глутаминовая кислота заменяется валином. В результате растворимость гемоглобина S при отдаче кислорода снижается, что приводит к образованию геля.
Серповидноклеточная анемия наиболее распространена среди населения Центральной Африки, Турции, Индии, Кубы. У больных диагностируется анемия, тромботические осложнения, поражения костей и суставов (отмечаются некрозы плечевой и бедренной костей). Кроме этого, тромбозы осложняются инфарктами (сердца, легких, почек, селезенки, головного мозга), приступами сильной боли в области живота. У детей отмечаются нарушения физического (отставание в росте) и полового развития, ночное недержание мочи, нарушение зрения (тромбозы сосудов сетчатки). Также могут развиваться гемолитический, апластический и секвестрационные кризы, при этом в селезенке происходит резкое накопление эритроцитов, что вызывает гиповолемический шок и резкое снижение уровня гемоглобина.
Для анализов крови при апластической анемии характерны низкий уровень гемоглобина, наличие серповидных эритроцитов (рисунок 5), базофильная пунктация эритроцитов, их мишеневидность, повышение уровня ретикулоцитов и непрямого билирубина. Миелограмма демонстрирует раздражение «красного ростка».
Рисунок 5. Серповидноклеточная анемия. Периферическая кровь. Серповидные и мишеневидные эритроциты. выраженная гипохромия эритроцитов (окр. по Романовскому-Гимзе, ув. ×100)
В качестве лечения применяют адекватную инфузионную терапию, переливания эритроцитарной массы, оксигенотерапии.
К приобретенным гемолитическим анемиям относится группа заболеваний разного патогенеза, которые объединяет внутрисосудистый гемолиз (гемолиз эритроцитов в периферической крови). В зависимости от механизма эритролиза приобретенная гемолитическая анемия может носить иммунный и неиммунный характер. Но, несмотря на разные патогенетические механизмы, клинические признаки этих анемий часто совпадают.
Гемолитическая анемия у пациентов с протезированными клапанами сердца и сосудами развивается примерно в 10% случаев при протезированном аортальном клапане. При использовании стеллитовых запирательных элементов частота гемолиза незначительно увеличивается (по сравнению с селиконовыми). Также некоторое увеличение частоты гемолиза отмечается при наличии околоклапанной регургитации и при малом диаметре клапана. Биопротезы (свиные клапаны) в редких случаях являются причиной механического гемолиза. Гораздо реже причиной гемолиза может быть также протезированный митральный клапан, так как трансклапанный градиент давления в этом случае ниже.
Гемолиз протезированными клапанами происходит в результате одновременного действия сразу нескольких факторов:
- Значительная сила сдвига, которая при турбулентном токе крови действует на мембрану эритроцитов, особенно когда под высоким давлением кровь проходит через маленькое отверстие (например, при околоклапанной регургитации)
- Отложения фибрина на участках неплотного прилегания кольца клапана к тканям сердца
- Прямое механическое повреждение эритроцитов при закрытии запирательного элемента
Значительное разрушение эритроцитов может наблюдаться после закрытия дефекта межпредсердной перегородки типа ostium primum заплатой из синтетического материала. Умеренное сокращение жизни эритроцитов с легкой анемией или без нее может наблюдаться при значительном обызвествлении аортального клапана. Механический гемолиз обнаруживается также у пациентов, перенесших аортокоронарное и аортобедренное шунтирование.
Тяжелые случаи механического гемолиза сопровождаются тяжелой анемией, ретикулоцитозом, обнаруживаются фрагментированные эритроциты (шизоциты), гемоглобинемия и гемоглобинурия, повышается активность лактатдегидрогеназы, снижается уровень гаптоглобина. Выведение железа из организма с мочой в виде гемосидерина или гемоглобина может вызвать дефицит железа в организме. В случае развития дефицита железа пациенту назначается пероральный прием препаратов железа. Терапия препаратами железа способствует повышению уровня гемоглобина и способствует снижению сердечного выброса и снижению интенсивности гемолиза. Отметим, что ограничение физической активности также способствуют снижению интенсивности распада эритроцитов. Если предпринимаемые меры не приводят к желаемому результату, нужно полностью устранить околоклапанную регургитацию или заменить протез.
источник
| 1) дефицит гастромукопротеина | 2) гемоглобинопатии |
| 3) белковое голодание | 4) гемофилия |
| 5) малярия | 6) резус‑конфликт |
К мегалобластной анемии могут привести: (4)
| 1) гельминтоз (широкий лентец) | 2) хроническая кровопотеря |
| 3) дефицит гастромукопротеина | 4) белковое голодание |
| 5) удаление желудка | 6) авитаминоз В6 |
| 7) дефицит фолиевой кислоты |
Адаптивными реакциями при постгеморрагических и гемолитических анемиях являются: (4)
| 1) уменьшение продукции эритропоэтина | 2) уменьшение минутного объёма сердца |
| 3) увеличение продукции эритропоэтина | 4) пойкилоцитоз эритроцитов |
| 5) активация эритропоэза | 6) макроцитоз эритроцитов |
| 7) ретикулоцитоз | 8) эритропения |
| 9) усиление гемолиза |
14. Состояние эритроидного ростка костного мозга при анемии, протекающей с содержанием ПФ, ВОСЕМЬ ПРОЦЕНТОВ ретикулоцитов, не много, а? ЭГ ретикулоцитов в периферической крови, равным 8% обозначают как: (1)
| 1) регенераторное | 2) гипорегенераторное |
| 3) гипопластическое |
15. Состояние эритроцитарного ростка костного мозга при анемии, протекающей с содержанием Hb 60 г/л и ретикулоцитов периферической крови, равным 0,9% обозначают как: (1)
| 1) регенераторное | 2) арегенераторное |
| 3) гипорегенераторное | 4) гипопластическое |
Анемию, протекающую с отсутствием в костном мозге эритробластов и в периферической крови ретикулоцитов характеризуют как: (1)
| 1) гипорегенераторная | 2) гипопластическая |
| 3) арегенераторная | 4) апластическая |
Снижение цветового показателя могут обусловить: (2)
| 1) большое количество ретикулоцитов в периферической крови | 2) мегалоцитоз и мегалобластоз |
| 3) гиперхромия эритроцитов | 4) дефицит Hb в эритроцитах |
Причинами эритроцитозов могут быть: (3)
| 1) хроническая гиповентиляция лёгких | 2) гипобарическая гипоксия |
| 3) сердечная недостаточность | 4) кессонная болезнь |
| 5) гиперволемия |
Абсолютный эритроцитоз наблюдается при: (3)
| 1) болезни Вакеза | 2) мегалобластной анемии |
| 3) хронической гипоксии | 4) лимфоме |
| 5) гемодилюции | 6) ишемии почек |
| 7) гемоконцентрации |
Развитием относительного эритроцитоза сопровождаются: (3)
| 1) мегалобластная анемия | 2) гемодилюция |
| 3) острая гипоксия | 4) болезнь Вакеза |
| 5) гемоконцентрация | 6) ишемия почек |
| 7) стресс‑реакция |
21. ‑Талассемия характеризуется: (5)
| 1) наследственным характером возникновения | 2) развитием анемии |
| 3) наследственным эритроцитозом | 4) усиленным синтезом |
| 5) сниженным синтезом | 6) сниженным содержанием HbF в крови |
| 7) увеличенным содержанием HbF в крови | 8) сниженным содержанием HbА1 в крови |
XVIII. ТИПОВЫЕ ФОРМЫ ПАТО ЛОГИИ СИСТЕМЫ ЛЕЙКОЦИТОВ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность. 10069 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Гемолитические анемии — это группа анемий, для которых характерно сокращение продолжительности жизни эритроцитов (красных кровяных клеток) из-за их повышенного разрушения. При этом разрушение эритроцитов происходит интенсивнее, чем их образование. Анемия — состояние, при котором в кровотоке наблюдается пониженное содержание эритроцитов или недостаточное количество гемоглобина в них.
- Бледность или желтушность кожных покровов, слизистых оболочек полости рта, глаз.
- Учащенное сердцебиение (тахикардия).
- Слабость, повышенная утомляемость, одышка.
- Увеличение печени, селезенки.
- Желтуха (проявляется желтым оттенком кожных покровов и склер (белков) глаз, желтый цвет слюны, слезной жидкости, потемнение кала).
- Возможно повышение температуры тела, головокружение.
- В некоторых случаях возможны расстройства сознания и судороги.
- Характерным является повышенная вязкость крови, в результате чего возникает ее застой в кровеносных сосудах и образование тромбов. Вследствие этого нарушается кровоснабжение внутренних органов.
Врожденные гемолитические анемии:
- передача дефектного гена по наследству от одного или обоих родителей;
- возникновение спонтанной мутации генов в период внутриутробного развития.
В случае если дефектный ген, ответственный за развитие гемолитической анемии, расположен в обоих локусах хромосомы, говорят о гомозиготной форме (дефектный ген имеется в обеих хромосомах из одной пары) наследственной анемии. Такие больные, как правило, редко доживают до взрослого возраста.
Приобретенные гемолитические анемии:
- чрезмерное воздействие химических веществ (в том числе лекарственных средств) или повышенная чувствительность к ним;
- воздействие ядов (мышьяк, пчелиный, змеиный яды, грибы, свинец и др.);
- некоторые бактериальные или паразитарные инфекции (например, малярия (заболевание, передающееся через укус комаров), пищевые токсикоинфекции и др.);
- ожоги (отравление организма ядами в результате обширного ожога);
- иммунные причины:
- групповая несовместимость при переливании крови;
- выработка защитных антител к собственным эритроцитам (красным клеткам крови) в результате сбоя иммунной системы (например, при злокачественных заболеваниях крови и лимфоидной ткани);
- механическое повреждение эритроцитов (например, искусственными клапанами сердца);
- дефицит витамина Е.
Врач гематолог поможет при лечении заболевания
- Анализ жалоб заболевания: общее недомогание, слабость, желтушность кожных покровов и склер (белков) глаз, потемнение мочи и др.
- Анализ анамнеза заболевания (наличие гемолитической анемии у одного из родственников, факт химического отравления, наличие заболеваний крови или иммунной системы и др.).
- Клинический анализ крови: наблюдается низкое содержание гемоглобина (железосодержащего белка эритроцитов) и эритроцитов (красных клеток крови).
- Исследование формы эритроцитов. Например, гемолитическая анемия может развиться на фоне сфероцитоза. Сфероцитоз — это патология, при которой эритроциты имеют шарообразную, а не двояковыпуклую (в норме) форму.
- Определение билирубина (продукт распада эритроцитов) в моче и крови.
- Проба Кумбса — реакция на определение антител к эритроцитам (например, при резус-конфликте или при переливании несовместимой крови).
- Ультразвуковое исследование органов брюшной полости для определения размеров печени и селезенки.
- Пункция костного мозга — исследование состояния кроветворной системы.
- Возможна также консультация терапевта.
- Лекарственная терапия: назначение глюкокортикостероидов (направлены на снятие воспаления), иммунодепрессантов (направлены на подавление аутоиммунных реакций).
- Спленэктомия – хирургическое удаление селезенки, как одного из основных органов, где происходит разрушение эритроцитов (красных клеток крови).
- Назначение приема недостающих ферментов (в эритроцитах), если их недостаток лежит в основе развития анемии.
- Плазмаферез — удаление из крови жидкой ее части (плазмы), в которой и содержатся токсические вещества и метаболические компоненты (продукты распада обмена веществ).
- Переливание донорских отмытых эритроцитов (то есть лишенных чужеродных белков на их поверхности).
- Трансплантация костного мозга.
- Развитие сердечно-сосудистой недостаточности (комплекс расстройств, обусловленных понижением сократительной способности сердца).
- Острая почечная недостаточность (нарушение всех функций почек, приводящее к водному, электролитному, азотистому дисбалансу и имеющее обратимый характер).
- Инфаркт и разрыв селезенки.
- ДВС синдром (синдром внутрисосудистого свертывания крови, который сопровождается обширными кровотечениями в различные органы, кожные и слизистые покровы, полости).
- Анемическая (гемолитическая) кома.
- Гемолитическая кома — это опасное осложнение, признаками которой являются спутанность сознания, тахикардия (учащенное сердцебиение), интенсивная желтуха, олигурия (уменьшение суточного объема выделяемой мочи), коллапс (угрожающее жизни состояние, характеризующееся падением кровяного давления и ухудшением кровоснабжения жизненно важных органов).
- Определение резус-фактора на стадии планирования беременности.
- Генетическое консультирование семей с наличием наследственных гемолитических анемий.
- Укрепление иммунной системы и ведение здорового образа жизни:
- соблюдение режима дня и ночи (полноценный ночной сон не менее 8 часов);
- ежедневные прогулки на свежем воздухе;
- сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от консервированной, жареной, острой, горячей пищи);
- частое дробное питание (5-6 раз в день небольшими порциями);
- употребление поливитаминов в осенне-зимний период.
- Известно, что нормальная продолжительность жизни эритроцитов составляет 100-120 дней. Ежедневно часть погибших красных клеток удаляется из периферической крови и замещается равным количеством новых клеток, которые созревают в костном мозге.
- Одной из важных функций крови является насыщение организма кислородом и выведение углекислого газа, образующегося в процессе дыхания клеток (так называемого газообмена).
- За функцию газообмена отвечают красные клетки крови (эритроциты). В эритроцитах содержится гемоглобин, сложный железосодержащий белок, который обладает способностью присоединять и транспортировать молекулы кислорода (отдавая их тканям) и углекислого газа (забирая его из тканей), обеспечивая тем самым функцию дыхания в нашем организме.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Longo L.D. Harrison’s Hematology and Oncology. McGraw-Hill Medical, 2010 г.
Абдулкадыров К.М. Гематология. М.: ЭКСМО, СПб.: Сова, 2004 г.
Алексеев Н.А. Анемии. СПб.: Гиппократ, 2004 г.
Альпидовский В.К. и др. Миелопролиферативные заболевания. Москва: РУДН, 2012 г.
Андерсон Ш., Поулсен К. Атлас гематологии. М.: Логосфера, 2007 г.
Булатов В.П., Черезова И.Н. и др. Гематология детского возраста. 2-е изд., доп. и перераб. – Казань: КГМУ, 2005 г.
Воробьев А.И. (ред.). Руководство по гематологии. Том 3. М.: Ньюдиамед, 2005 г.
Дроздова М.В. Заболевания крови. СПб, Звезда, 2009 г.
Кобец Т.В., Бассалыго Г.А. Курс лекций по детской гематологии. Симферополь: КМУ им. С. И. Георгиевского, 2000 г.
Козинец Г.И. (ред.) Практическая трансфузиология. М.: Практическая медицина, 2005 г.
Кузнецова Е.Ю., Тимофеева Л.Н. (сост.) Внутренние болезни: гематология. Красноярск: КрасГМУ, 2010 г.
Луговская С.А., Почтарь М.Е. Гематологический атлас. Тверь: Триада, 2004 г.
Мамаев Н.Н. Гематология: руководство для врачей. СПб.: СпецЛит, 2008 г.
Основы клинической гематологии. Ермолов С. Ю., Курдыбайло Ф. В., Радченко В. Г., Рукавицын О. А., Шилова Е. Р. – Под ред. Радченко В. Г. Справочное пособие. — М.: Диалект, 2003 г.
Соловьев А.В, Ракита Д.Р. Гематология. Рязань: РязГМУ, 2010 г.
Телевная Л.Г., Грицаева Т.Ф. и др. Интерпретация результатов автоматизированного гематологического анализа (клинико-лабораторные аспекты). Омск: ОГМА, 2008 г.
Тимофеева Л.Н. Клинические синдромы в гематологии. Методические рекомендации. – Красноярск: КрасГМА, 2006 г.
Педиатрия. Национальное руководство, — ГЭОТАР-Медиа, 2009 г.
- Выбрать подходящего врача гематолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
1. Общее количество крови в организме здорового взрослого человека составляет (по отношению к массе тела) в среднем:
2. Что такое показатель Ht?
+ общий объём форменных элементов (в об.%) в периферической крови
— отношение концентрации Hb к числу эритроцитов в единице объёма крови
— отношение объёма плазмы к общему объёму крови
3. Укажите нормальные показатели Ht взрослого человека:
4. Для гемолитической анемии характерна:
5. В первые минуты после острой кровопотери средней тяжести возникает:
6. К концу первых‑вторых суток после острой кровопотери средней тяжести наблюдается:
7. Какой тип гипоксии развивается в организме в первые минуты после массивной острой кровопотери?
8. Какой тип гипоксии наблюдается в организме через 2–3 сут после острой кровопотери средней тяжести с успешным результатом проведённой терапии?
— смешанный (тканевой и циркуляторный)
9. Возможно ли развитие гиперволемии в сочетании с гипоосмией крови?
10. Укажите изменения показателей функции ССС при гиповолемии:
+ снижение минутного выброса крови
— увеличение минутного выброса крови
— увеличение объёмной скорости кровотока
+ снижение объёмной скорости кровотока
11. Развитие полицитемической гиповолемии возможно при значительной потере жидкости через:
+ лёгкие при длительной гипервентиляции
+ ЖКТ при повторной рвоте и/или диарее
+ кожу при усиленном длительном потоотделении
— плевру при экссудативном плеврите
— лёгкие при обширной пневмонии
12. Какие отёки сопровождаются олигоцитемической гиперволемией?
13. Укажите процессы, имеющие приспособительное значение для организма в ближайшие минуты и часы после острой кровопотери:
— уменьшение венозного возврата крови
+ закрытие периферических артериовенозных шунтов
14. Какие осложнения могут возникать при затяжном течении постгеморрагического коллапса?
+ недостаточность печени и почек
15. Как изменяются гемодинамические показатели в ближайшие минуты после острой кровопотери:
— повышается тонус резистивных сосудов мозга
+ снижается тонус резистивных сосудов мозга
— повышается минутный объём сердца
+ снижается минутный объём сердца
16. Укажите, в каких случаях возникает полицитемическая гиперволемия:
— при переливании большого количества крови
+ у пациентов с пороками сердца
— у пациентов с заболеваниями почек
+ у пациентов с эмфиземой лёгких
— при парентеральном введении кровезаменителей
17. Укажите, в каких случаях возникает олигоцитемическая гиперволемия:
— у пациентов в состоянии шока
— у пациентов с пороками сердца
+ у пациентов с заболеваниями почек
— у пациентов с эмфиземой лёгких
+ при парентеральном введении физиологического раствора
+ при парентеральном введении кровезаменителей
18. Укажите интервал времени, в течение которого обычно восстанавливается ОЦК (при потере 1000 мл) за счёт поступления в сосуды тканевой жидкости:
19. Укажите интервал времени, в течение которого обычно восстановливается ОЦК (при потере 1000 мл) за счёт активации эритропоэза:
20. Укажите интервал времени, в течение которого обычно восстанавливается белковый состав плазмы крови после острой кровопотери:
21. Какие состояния могут вызвать повышение выработки эритропоэтина?
— повышенное насыщение крови кислородом
— увеличение содержания Hb в крови
22. Какая анемия возникает при дефиците внутреннего фактора?
23. Каков ведущий механизм нарушений функций организма при анемиях?
24. Какие факторы вызывают железодефицитную анемию?
— дефицит внутреннего фактора слизистой оболочки желудка
+ угнетение секреции соляной кислоты в желудке
+ повышенное расходование железа
— уменьшение продукции эритропоэтина
— нарушение активации фолиевой кислоты
+ некомпенсируемая потеря железа
25. Какие факторы вызывают мегалобластную анемию?
— гипоксия миелоидной ткани
+ дефицит витамина В12 в пище
+ дефицит внутреннего фактора Касла
— наследственное нарушение синтеза нормального Hb
+ конкурентное потребление витамина В12
+ нарушение метаболизма фолиевой кислоты
+ нарушение утилизации витамина В12 клетками эритроидного ростка
— хронический дефицит железа
26. Укажите причины гемолитической анемии:
+ переливание группонесовместимой крови
— в/в дробное введение гипертонических растворов
+ синтез аномальных типов Hb
+ образование избытка гемолизинов
+ недостаточность глюкозо–6‑фосфатдегидрогеназы эритроцитов
27. Укажите правильную последовательность стадий созревания эритроидных клеток:
1) нормобласт полихроматофильный,
28. Что такое ретикулоциты, где и в каком количестве они содержатся у здорового взрослого человека?
— ретикулярные клетки в норме содержатся в костном мозге (0,1–1,6%), в циркулирующей крови отсутствуют
+ предшественники зрелых эритроцитов, в норме содержатся в периферической крови (0,2–1,2%) и в костном мозге
29. Укажите границы нормальных значений показателей периферической крови человека:
— содержание эритроцитов — 3,9–4,7×1012/л
+ содержание эритроцитов — 3,9–5,0×1012/л
— содержание эритроцитов — 5,0–6,2×1012/л
— цветовой показатель 0,75–1,10
+ цветовой показатель 0,85–1,05
— цветовой показатель 0,95–1,15
30. Какие состояния и факторы могут обусловить развитие железодефицитной анемии?
31. Какие состояния и факторы могут обусловить развитие гемолитической анемии?
32. Какие состояния и факторы могут обусловить развитие мегалобластной анемии?
+ гельминтоз (широкий лентец)
33. Укажите адаптивные реакции, развивающиеся в организме при постгеморрагических и гемолитических анемиях:
— уменьшение продукции эритропоэтина
— уменьшение минутного объёма сердца
+ увеличение продукции эритропоэтина
34. Охарактеризуйте состояние эритроидного ростка костного мозга при анемии, протекающей с содержанием ретикулоцитов в периферической крови, равным 8%:
35. Охарактеризуйте состояние эритроцитарного ростка костного мозга при анемии, протекающей с содержанием Hb равным 60 г/л и ретикулоцитов периферической крови, равным 0,9%:
36. Охарактеризуйте анемию, протекающую с отсутствием в костном мозге эритробластов и в периферической крови ретикулоцитов:
37. Какие состояния могут обусловить снижение цветового показателя?
+ большое количество ретикулоцитов в периферической крови
— мегалоцитоз и мегалобластоз
38. Укажите причины эритроцитозов:
+ хроническая гиповентиляция лёгких
39. Какие состояния, как правило, сопровождаются развитием абсолютного эритроцитоза?
40. Какие состояния сопровождаются развитием относительного эритроцитоза?
41. Талассемия характеризуется:
источник
Гемолитическая анемия – патология эритроцитов, отличительным признаком которой является ускоренное разрушение красных кровяных телец с высвобождением повышенного количества непрямого билирубина. Для данной группы заболеваний типично сочетание анемического синдрома, желтухи и увеличения размеров селезенки. В процессе диагностики исследуется общий анализ крови, уровень билирубина, анализ кала и мочи, УЗИ органов брюшной полости; проводится биопсия костного мозга, иммунологические исследования. В качестве методов лечения используется медикаментозная, гемотрансфузионная терапия; при гиперспленизме показана спленэктомия.
Гемолитическая анемия (ГА) — малокровие, обусловленное нарушением жизненного цикла эритроцитов, а именно преобладанием процессов их разрушения (эритроцитолиза) над образованием и созреванием (эритропоэзом). Данная группа анемий очень обширна. Их распространенность неодинакова в различных географических широтах и возрастных когортах; в среднем патология встречается у 1% населения. Среди прочих видов анемий на долю гемолитических приходится 11%. Патология характеризуется укорочением жизненного цикла эритроцитов и их распадом (гемолизом) раньше времени (через 14-21 день вместо 100-120 суток в норме). При этом разрушение эритроцитов может происходить непосредственно в сосудистом русле (внутрисосудистый гемолиз) или в селезенке, печени, костном мозге (внесосудистый гемолиз).
Этиопатогенетическую основу наследственных гемолитических синдромов составляют генетические дефекты мембран эритроцитов, их ферментных систем либо структуры гемоглобина. Данные предпосылки обусловливают морфофункциональную неполноценность эритроцитов и их повышенное разрушение. Гемолиз эритроцитов при приобретенных анемиях наступает под влиянием внутренних факторов или факторов окружающей среды, среди которых:
- Аутоиммунные процессы. Образование антител, агглютинирующих эритроциты, возможно при гемобластозах (остром лейкозе, хроническом лимфолейкозе, лимфогранулематозе), аутоиммунной патологии (СКВ, неспецифическом язвенном колите), инфекционных заболеваниях (инфекционном мононуклеозе, токсоплазмозе, сифилисе, вирусной пневмонии). Развитию иммунных гемолитических анемий могут способствовать посттрансфузионные реакции, профилактическая вакцинация, гемолитическая болезнь плода.
- Токсическое действие на эритроциты. В ряде случаев острому внутрисосудистому гемолизу предшествует отравление мышьяковистыми соединениями, тяжелыми металлами, уксусной кислотой, грибными ядами, алкоголем и др. Вызывать разрушение клеток крови может прием определенных лекарств (противомалярийных препаратов, сульфаниламидов, производных нитрофуранового ряда, анальгетиков).
- Механическое повреждение эритроцитов. Гемолиз эритроцитов может наблюдаться при тяжелых физических нагрузках (длительной ходьбе, беге, лыжном переходе), при ДВС-синдроме, малярии, злокачественной артериальной гипертензии, протезировании клапанов сердца и сосудов, проведении гипербарической оксигенации, сепсисе, обширных ожогах. В этих случаях под действием тех или иных факторов происходит травматизация и разрыв мембран изначально полноценных эритроцитов.
Центральным звеном патогенеза ГА является повышенное разрушение эритроцитов в органах ретикулоэндотелиальной системы (селезенке, печени, костном мозге, лимфатических узлах) или непосредственно в сосудистом русле. При аутоиммунном механизме анемии происходит образование антиэритроцитарных АТ (тепловых, холодовых), которые вызывают ферментативный лизис мембраны эритроцитов. Токсические вещества, являясь сильнейшими окислителями, разрушают эритроцит за счет развития метаболических, функциональных и морфологических изменений оболочки и стромы красных кровяных телец. Механические факторы оказывают прямое воздействие на клеточную мембрану. Под влиянием этих механизмов из эритроцитов выходят ионы калия и фосфора, а внутрь поступают ионы натрия. Клетка разбухает, при критическом увеличении ее объема наступает гемолиз. Распад эритроцитов сопровождаются развитием анемического и желтушного синдромов (так называемой «бледной желтухой»). Возможно интенсивное окрашивание кала и мочи, увеличение селезенки и печени.
В гематологии гемолитические анемии подразделяются на две большие группы: врожденные (наследственные) и приобретенные. Наследственные ГА включают следующие формы:
- эритроцитарные мембранопатии (микросфероцитоз – болезнь Минковского-Шоффара, овалоцитоз, акантоцитоз) – анемии, обусловлены структурными аномалиями мембран эритроцитов
- ферментопении (энзимопении) – анемии, вызванные дефицитом тех или иных ферментов (глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.)
- гемоглобинопатии— анемии, связанные с качественными нарушениями структуры гемоглобина или изменением соотношения его нормальных форм (талассемия, серповидно-клеточная анемия).
Приобретенные ГА подразделяются на:
- мембранопатии приобретенные (пароксизмальная ночная гемоглобинурия – б-нь Маркиафавы-Микели, шпороклеточная анемия)
- иммунные (ауто- и изоиммунные) – обусловлены воздействием антител
- токсические – анемии, обусловленные воздействием химических веществ, биологических ядов, бактериальных токсинов
- механические — анемии, вызванные механическим повреждением структуры эритроцитов (тромбоцитопеническая пурпура, маршевая гемоглобинурия)
Наиболее распространенной формой данной группы анемий является микросфероцитоз, или болезнь Минковского-Шоффара. Наследуется по аутосомно-доминантному типу; обычно прослеживается у нескольких представителей семьи. Дефектность эритроцитов обусловлена дефицитом в мембране актомиозиноподобного белка и липидов, что приводит к изменению формы и диаметра эритроцитов, их массивному и преждевременному гемолизу в селезенке. Манифестация микросфероцитарной ГА возможна в любом возрасте (в младенчестве, юношестве, старости), однако обычно проявления возникают у детей старшего возраста и подростков. Тяжесть заболевания варьирует от субклинического течения до тяжелых форм, характеризующихся часто повторяющимися гемолитическими кризами. В момент криза нарастает температура тела, головокружение, слабость; возникают боли в животе и рвота.
Основным признаком микросфероцитарной гемолитической анемии служит желтуха различной степени интенсивности. Вследствие высокого содержания стеркобилина кал становится интенсивно окрашенным в темно-коричневый цвет. У пациентов с болезнь Минковского-Шоффара наблюдается склонность к образованию камней в желчном пузыре, поэтому часто развиваются признаки обострения калькулезного холецистита, возникают приступы желчной колики, а при закупорке холедоха конкрементом — обтурационная желтуха. При микросфероцитозе во всех случаях увеличена селезенка, а у половины пациентов – еще и печень. Кроме наследственной микросфероцитарной анемии, у детей часто встречаются другие врожденные дисплазии: башенный череп, косоглазие, седловидная деформация носа, аномалии прикуса, готическое нёбо, полидактилия или брадидактилия и пр. Пациенты среднего и пожилого возраста страдают трофическими язвами голени, которые возникают в результате гемолиза эритроцитов в капиллярах конечностей и плохо поддаются лечению.
Энзимопенические анемии связаны с недостатком определенных ферментов эритроцитов (чаще — Г-6-ФД, глутатион-зависимых ферментов, пируваткиназы и др). Гемолитическая анемия может впервые заявлять о себе после перенесенного интеркуррентного заболевания или приема медикаментов (салицилатов, сульфаниламидов, нитрофуранов). Обычно заболевание имеет ровное течение; типична «бледная желтуха», умеренная гепатоспленомегалия, сердечные шумы. В тяжелых случаях развивается ярко выраженная картина гемолитического криза (слабость, рвота, одышка, сердцебиение, коллаптоидное состояние). В связи с внутрисосудистым гемолизом эритроцитов и выделением гемосидерина с мочой последняя приобретает темный (иногда черный) цвет. Особенностям клинического течения гемоглобинопатий — талассемии и серповидно-клеточной анемии посвящены самостоятельные обзоры.
Среди различных приобретенных вариантов чаще других встречаются аутоиммунные анемии. Для них общим пусковым фактором выступает образование антител к антигенам собственных эритроцитов. Гемолиз эритроцитов может носить как внутрисосудистый, так и внутриклеточный характер. Гемолитический криз при аутоиммунной анемии развивается остро и внезапно. Он протекает с лихорадкой, резкой слабостью, головокружением, сердцебиением, одышкой, болями в эпигастрии и пояснице. Иногда острым проявлениям предшествуют предвестники в виде субфебрилитета и артралгий. В период криза стремительно нарастает желтуха, не сопровождающаяся кожным зудом, увеличивается печень и селезенка. При некоторых формах аутоиммунных анемий больные плохо переносят холод; в условиях низких температур у них может развиваться синдром Рейно, крапивница, гемоглобинурия. Вследствие недостаточности кровообращения в мелких сосудах возможны осложнения в виде гангрены пальцев ног и рук.
Токсические анемии протекают с прогрессирующей слабостью, болями в правом подреберье и поясничной области, рвотой, гемоглобинурией, высокой температурой тела. Со 2-3 суток присоединяется желтуха и билирубинемия; на 3-5 сутки возникает печеночная и почечная недостаточность, признаками которых служат гепатомегалия, ферментемия, азотемия, анурия. Отдельные виды приобретенных гемолитических анемий рассмотрены в соответствующих статьях: «Гемоглобинурия» и «Тромбоцитопеническая пурпура», «Гемолитическая болезнь плода».
Каждый вид ГА имеет свои специфические осложнения: например, ЖКБ – при микросфероцитозе, печеночная недостаточность – при токсических формах и т.д. К числу общих осложнений относятся гемолитические кризы, которые могут провоцироваться инфекциями, стрессами, родами у женщин. При остром массивном гемолизе возможно развитие гемолитической комы, характеризующейся коллапсом, спутанным сознанием, олигурией, усилением желтухи. Угрозу жизни больного несут ДВС-синдром, инфаркт селезенки или спонтанный разрыв органа. Неотложной медицинской помощи требуют острая сердечно-сосудистая и почечная недостаточность.
Определение формы ГА на основе анализа причин, симптоматики и объективных данных относится к компетенции гематолога. При первичной беседе выясняется семейный анамнез, частота и тяжесть протекания гемолитических кризов. В процессе осмотра оценивается окраска кожных покровов, склер и видимых слизистых, производится пальпация живота для оценки величины печени и селезенки. Сплено- и гепатомегалия подтверждается при проведении УЗИ печени и селезенки. Лабораторный диагностический комплекс включает:
- Исследование крови. Изменения в гемограмме характеризуются нормо- или гипохромной анемией, лейкопенией, тромбоцитопенией, ретикулоцитозом, ускорением СОЭ. В биохимических пробах крови определяется гипербилирубинемия (увеличение фракции непрямого билирубина), увеличение активности лактатдегидрогеназы. При аутоиммунных анемиях большое диагностическое значение имеет положительная проба Кумбса.
- Анализы мочи и кала. Исследование мочи выявляет протеинурию, уробилинурию, гемосидеринурию, гемоглобинурию. В копрограмме повышено содержание стеркобилина.
- Миелограмму. Для цитологического подтверждения выполняется стернальная пункция. Исследование пунктата костного мозга обнаруживает гиперплазию эритроидного ростка.
В процессе дифференциальной диагностики исключаются гепатиты, цирроз печени, портальная гипертензия, гепатолиенальный синдром, порфирии, гемобластозы. Пациента консультируют гастроэнтеролог, клинический фармаколог, инфекционист и другие специалисты.
Различные формы ГА имеют свои особенности и подходы к лечению. При всех вариантах приобретенной гемолитической анемии необходимо позаботиться об устранении влияния гемолизирующих факторов. Во время гемолитических кризов больным необходимы инфузии растворов, плазмы крови; витаминотерапия, по необходимости – гормоно- и антибиотикотерапия. При микросфероцитозе единственно эффективным методом, приводящим к 100 % прекращению гемолиза, является спленэктомия.
При аутоиммунной анемии показана терапия глюкокортикоидными гормонами (преднизолоном), сокращающая или прекращающая гемолиз. В некоторых случаях требуемый эффект достигается назначением иммунодепрессантов (азатиоприна, 6-меркаптопурина, хлорамбуцила), противомалярийных препаратов (хлорохина). При резистентных к медикаментозной терапии формах аутоиммунной анемии выполняется спленэктомия. Лечение гемоглобинурии предполагает переливание отмытых эритроцитов, плазмозаменителей, назначение антикоагулянтов и антиагрегантов. Развитие токсической гемолитической анемии диктует необходимость проведения интенсивной терапии: дезинтоксикации, форсированного диуреза, гемодиализа, по показаниям – введение антидотов.
Течение и исход зависят от вида анемии, тяжести протекания кризов, полноты патогенетической терапии. При многих приобретенных вариантах устранение причин и полноценное лечение приводит к полному выздоровлению. Излечения врожденных анемий добиться нельзя, однако возможно достижение длительной ремиссии. При развитии почечной недостаточности и других фатальных осложнений прогноз неблагоприятен. Предупредить развитие ГА позволяет профилактика острых инфекционных заболеваний, интоксикаций, отравлений. Запрещается бесконтрольное самостоятельное использование лекарственных препаратов. Необходимо тщательная подготовка пациентов к гемотрансфузиям, вакцинации с проведением всего комплекса необходимых обследований.
источник