Основная причина данной анемии – недостаточное удовлетворение организмов матери и плода в веществах, которые необходимы для нормального кроветворения.
Код по МКБ – 10
О 99, 0 Анемия как осложнение беременности и родов, а также послеродового периода.
Наиболее часто среди анемий беременных встречаются железодефицитная анемия и белководефицитная анемии (75 – 90 процентов от общего количества случаев), остальные виды можно встретить значительно реже.
Необходимо отличать анемии, которые развиваются как осложнение беременности (вследствие недостатка белка, железа и фолиевой кислоты) от анемий, существовавших до наступления беременности.
Анемии, существовавшие до наступления беременности, могут быть и приобретёнными, и врождёнными (к примеру, серповидно – клеточная анемия).
Во время беременности у большинства женщин развивается состояние, которое носит название гидремии , связанное с увеличением объёма циркулирующей плазмы – ОЦП – крови и количества эритроцитов в непропорциональном соотношении.
То есть, происходит возрастание объема плазмы (или жидкой части крови) в большем количестве, чем объема эритроцитов. В результате формирующегося «разведения» эритроцитов абсолютное количество эритроцитов соответствует норме, а удельное количество эритроцитов, которое содержится в единице объема крови, снижается. Данное явление имеет название гидремии.
Анемия (малокровие) и гидремия — разные состояния организма.
Перечень основных причин, приводящих к анемии, включает:
- повышение потребности в железе и в пластических веществах организма;
- недостаточное поступление железа и пластических веществ в организм – замедление темпов эритропоэза – образования эритроцитов – от нарастания объема циркулирующей крови – ОЦК;
- ранние токсикозы беременной, которые препятствуют всасыванию в желудочно – кишечном тракте – ЖКТ – основных микроэлементов, которые необходимы для нормального кроветворения;
- высокий уровень в крови беременной эстрогенов.
Основные факторы риска возникновения у беременных анемии:
- недостаточное поступление вместе с пищей белков, витаминов, железа, фолиевой кислоты и микроэлементов, а также несбалансированное питание;
- плохие бытовые условия беременной;
- наличие предшествующих хронических заболеваний беременной: заболеваний почек, сахарного диабета, гастрита, ревматизма, хронических инфекций;
- наличие хронических интоксикаций беременных, в том числе и интоксикаций солями тяжёлых металлов (проживание беременной в экологически неблагополучных регионах, нахождение беременной в условиях вредного производства);
- наличие короткого промежутка между родами (менее 2 – ух лет);
- анемия в анамнезе;наличие многоплодной беременности;
- кровопотеря во время беременности;
- неблагоприятная наследственность;
- частые роды, сопровождающиеся продолжительным лактационным периодом.
Основная классификация основана на данных лабораторно – инструментального исследования:
- анемия умеренной степени тяжести: количество гемоглобина – Hb – от 109 до 70 грамм на литр, общее количество эритроцитов – от 3, 9 до 2, 5 на 1012 в литре, объем гематокрита – от 37 до 24 процентов;
- анемия средней степени тяжести: количество гемоглобина – Hb – от 69 до 40 грамм на литр, общее количество эритроцитов – от 2, 5 до 1, 5 на 1012 в литре, объем гематокрита – от 23 до 13 процентов;
- очень тяжёлая анемия: количество гемоглобина – Hb – менее 40 грамм на литр, общее количество эритроцитов – менее 1, 5 на 1012 в литре, объем гематокрита – менее 13 – ти процентов.
- Осложнения при анемии у беременных
- увеличение перинатальной заболеваемости;
- увеличение перинатальной смертности;
- гипоксическая (вследствие нехватки кислорода) травма мозга в 40 процентах случаев;
- гипоксия в 63 процентах случаев;
- задержка развития плода – ЗРП;
- инфекционно – воспалительные заболевания – в 37 процентах случаев.
В случае наличия анемии, предшествующей наступлению беременности, исходы наиболее неблагоприятны.

- гипоплазия – недоразвитие – амниона и хориона;
- первичная плацентарная недостаточность – ПН;
- предлежание плаценты;
- низкая плацентация – прикрепление плаценты;
- угроза прерывания беременности.
Основные осложнения 2 – го триместра и 3 – его триместров:
- высокий риск угрозы прерывания беременности;
- преждевременное прерывание беременности (по типу позднего самопроизвольного выкидыша и преждевременных родов);
- гипоксия плода (риск гипоксической травмы мозга — в 40 % случаев);
- задержка развития плода – ЗРП — (в течение 2 – го триместра – чаще по асимметричному типу, в течение 3 – го триместра — по симметричному типу);
- гестозы.
Осложнения в течение родов:
- наличие гипотонии и слабости родовой деятельности —11 – 15 % случаев;
- состояние асфиксии у новорождённых – 29 % случаев;
- обильное кровотечение в последовом периоде.
Осложнения послеродового периода:
- появление гипогалактии (порядка у 38 — ми процентов родильниц);
- наличие гнойно – септических заболеваний (примерно у 12 – ти процентов родильниц и у 37 – ми процентов новорождённых);
- высокий риск кровотечения.
Осложнения у новорождённых
- неблагоприятное влияние у матери анемии на постнатальное – после родов – развитие (повышение инфекционной заболеваемости, риск отставания в массе тела, риск отставания в росте, снижение показателей гуморального иммунитета);
- нарушение становления ФВД – функции внешнего дыхания – у новорождённых;
- формирование при анемии у беременных ранней плацентарной недостаточности, способствующее увеличению риска появления на свет ребенка с малой массой тела или с признаками задержки развития плода – ЗРП.
- вялость;
- бледность слизистых;
- общая слабость;
- бледность кожных покровов;
- лёгкая желтизна области носогубного треугольника как результат нарушения обмена каротина;
- лёгкая желтизна ладоней как результат нарушения обмена каротина;
- «синие» склеры как результат происходящих в них дегенеративных и дистрофических изменений;
- мышечная слабость, которая соответствует степени тяжести анемии;
- пристрастие к необычным запахам – патоосмия;
- извращение вкуса – патофагия;
- отёки на ногах;
- хейлит, или заеды;
- ломкость волос/ногтей;
- непроизвольное мочеиспускание как результат слабости сфинктеров;
- неотчётливые симптомы гастрита;
- одышка;
- сердцебиение;
- боли в груди.
Соблюдение диеты с высоким содержанием железа и белка.
Следует отметить, что достичь нормы уровня гемоглобина, соблюдая лишь одну диету, невозможно, так как вместе с пищей всасывается только небольшое количество железа (из растительных продуктов всасывается 0, 2 процента, из мясных – порядка 20 процентов).
Рекомендуется использование лечебного питания с целью восполнения содержания в организме дефицита белка, употребление специальных продуктов лечебного питания типа гематогена.
Основные этапы лечения включают:
- восстановление нормального содержания гемоглобина в организме с целью купирования анемии;
- восстановление основных источников запасов содержания железа в организме – «терапия насыщения»;
- мероприятия, направленные на сохранение нормального содержания всех источников железа – поддерживающая терапия.
С целью предупреждения развития анемии и лечения ее лёгкого течения средняя суточная доза – от 60 – ти до 100 мг железа, при лечении анемии тяжелой степени — от 100 до 120 – ти мг железа.
При лечении анемии включение в солевые препараты железа аскорбиновой кислоты улучшит его всасывание в ЖКТ.
Также эксперты ВОЗ рекомендуют ежедневный прием фолиевой кислоты в дозировке 400 мкг в сутки.
Терапия анемии должна быть длительной.
На адекватное лечение препаратами железа в достаточных дозировках указывает подъём юных эритроцитов – ретикулоцитов – на 10 – е сутки, а средняя концентрация гемоглобина – Hb – увеличивается к концу 21 – х суток. Нормализацию показателей красной крови можно отметить на 5 – 8 – й неделях лечения.

- состояния, сопровождающиеся нарушением всасывания железа;
- наличие у беременной тяжелой анемии и жизненной необходимости коррекции уровня и быстрого восполнения недостатка железа в организме;
- непереносимость препаратов железа, принимаемых внутрь;
- наличие у беременной ЯБЖ – язвенной болезни желудка и двенадцатиперстной кишки.
В случае наличия у беременной анемии среднего и тяжелого течения рекомендуется проведение целенаправленной коррекции нарушений метаболизма, которые характерны для ХПН – хронической плацентарной недостаточности.
Согласно рекомендациям ВОЗ, все беременные в течение 2 – го и 3 – го триместров беременности, а также на протяжении первых 6 – ти месяцев лактации обязаны принимать в профилактической дозе препараты железа (около 60 – ти мг в сутки).
С ранних сроков беременности прием препаратов железа необходим беременным, чей уровень гемоглобина составляет менее 115 грамм на литр.
Проведение мероприятий, цель которых – оздоровление плода и женщины, после 17 – 18 – й недель гестации большого значения не имеют, так как формирование маточно – плацентарно – плодового кровообращения завершилось. Именно поэтому необходима ранняя явка в консультацию и быстрое проведение обследования беременной.
Обязательное проведение профилактики железодефицитной анемии показано у беременных:
- с многоплодной беременностью;
- имеющие до беременности обильные и длительные менструации;
- которые проживают в популяциях с общим дефицитом железа как распространенной проблемой населения;
- с длительной лактацией – грудным вскармливанием.

Потребность в железе в течение суток составляет порядка 1 300 мг, их них 300 мг необходимы для плода.
При анемии среди осложнений беременности на первом месте находятся развитие ранней плацентарной недостаточности, угроза прерывания беременности, задержка развития плода – ЗРП – в последовом, раннем послеродовом периодах, возникновение кровотечения.
Обязательное лечение включает соблюдение диеты, обогащенной белком, специальными лечебными продуктами типа гематогена, железом, а также метаболическую коррекцию кровотока в плаценте, применение специализированных препаратов железа.
Следует отметить факт, что довольно широко распространено представление о том, что с целью коррекции уровня гемоглобина надо есть преимущественно фрукты и овощи, «содержащие железо», типа яблок, гранатов, моркови. Однако акцент нужно сделать на мясных продуктах, так как из мяса всасывается порядка 6 процентов железа, в то время как из растительной пищи только 0, 2 процента.
Перед использованием информации, предоставляемой сайтом medportal.org, пожалуйста, ознакомьтесь с условиями пользовательского соглашения.
Сайт medportal.org предоставляет услуги на условиях, описанных в настоящем документе. Начиная пользоваться веб-сайтом Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения до начала пользования сайтом, и принимаете все условия данного Соглашения в полном объеме. Пожалуйста, не пользуйтесь веб-сайтом, если Вы не согласны с данными условиями.
Описание услуги
Вся информация, размещённая на сайте, носит справочный характер, информация взята из открытых источников является справочной и не является рекламой. Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск лекарственных средств в данных, полученных от аптек в рамках соглашения между аптеками и сайтом medportal.org. Для удобства пользования сайтом данные по лекарственным средствам, БАД систематизируются и приводятся к единому написанию.
Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск клиник и другой информации медицинского характера.
Ограничение ответственности
Размещенная в результатах поиска информация не является публичной офертой. Администрация сайта medportal.org не гарантирует точность, полноту и (или) актуальность отображаемых данных. Администрация сайта medportal.org не несет ответственности за вред или ущерб, который Вы могли понести от доступа или невозможности доступа к сайту или от использования или невозможности использования данного сайта.
Принимая условия настоящего соглашения, Вы полностью понимаете и соглашаетесь с тем, что:
Информация на сайте носит справочный характер.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно заявленного на сайте и фактического наличия товара и цен на товар в аптеке.
Пользователь обязуется уточнить интересующую его информацию телефонным звонком в аптеку или использовать предоставленную информацию по своему усмотрению.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно графика работы клиник, их контактных данных – номеров телефонов и адресов.
Ни Администрация сайта medportal.org, ни какая-либо другая сторона, вовлеченная в процесс предоставления информации, не несет ответственности за вред или ущерб, который Вы могли понести от того, что полностью положились на информацию, изложенную на этом веб-сайте.
Администрация сайта medportal.org предпринимает и обязуется предпринимать в дальнейшем все усилия для минимизации расхождений и ошибок в предоставленной информации.
Администрация сайта medportal.org не гарантирует отсутствия технических сбоев, в том числе в отношении работы программного обеспечения. Администрация сайта medportal.org обязуется в максимально короткие сроки предпринять все усилия для устранения каких-либо сбоев и ошибок в случае их возникновения.
Пользователь предупрежден о том, что Администрация сайта medportal.org не несет ответственности за посещение и использование им внешних ресурсов, ссылки на которые могут содержаться на сайте, не предоставляет одобрения их содержимого и не несет ответственности за их доступность.
Администрация сайта medportal.org оставляет за собой право приостановить действие сайта, частично или полностью изменить его содержание, внести изменения в Пользовательское соглашение. Подобные изменения осуществляются только на усмотрение Администрации без предварительного уведомления Пользователя.
Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения , и принимаете все условия данного Соглашения в полном объеме.
Рекламная информация, на размещение которой на сайте имеется соответствующее соглашение с рекламодателем, имеет пометку «на правах рекламы».
источник
Анемией больны более 20% всех женщин репродуктивного возраста на территории СНГ, от 20 до 40% беременных и более 25% детей. Латентный (скрытый железодефицит) наблюдается у 50% населения, у женщин он достигает 60-85%. Скрытый железодефицит — это когда симптомов анемии нет, но показатели сывороточного железа снижены.
Диагностика и лечение анемии важны еще до наступления беременности, для того чтобы течение беременности происходило с наименьшими последствиями для ребенка, родов и лактации.
- Железо в организме человека
- Расход Fe у беременных
- Распространенность заболевания
- Анемия – что это такое
- Почему бывает у беременных
- Анемия при беременности: симптомы
- Стадии дефицита Fe
- Виды анемии при беременности и их причины
- Степень анемии при беременности по уровню гемоглобина
- Последствия для ребенка
- Чем опасна анемия у беременных для родов и в послеродовом периоде
- Способствующие факторы
- Питание при анемии у беременной
- Продукты с высоким содержанием гемового железа
- Лечение анемии при беременности
3 самые важные функции железа в организме не только беременной женщины, но и любого человека:
- Железо входит в состав гемоглобина и, соответственно, обеспечивает перенос кислорода ко всем клеткам.
- Fe входит в состав миоглобина – белка, содержащегося в мышцах.
- Более 100 ферментов человеческого организма в микродозах содержит железо. Эти ферменты обеспечивают жизненно-важные метаболические процессы, включая синтез ДНК и АТФ (аденозинтрифосфорной кислоты).
Вне беременности неменструируирующий женский организм ежедневно расходует около 1 мг железа, с учетом месячных – 2-2,5 мг.
Расход во время беременности:
- 220 мг на период беременности;
- 450 мг на увеличение числа эритроцитов (объем крови увеличивается);
- 270 мг – на формирование плода;
- 90 мг – на формирование плаценты и пуповины;
- 200 мг – потеря крови в родах.
Всего организм расходует на обеспечение гестации 1230 мг, это по 4,4 мг в день. Потребность в железе во время беременности увеличивается в 9 раз.
По опубликованным данным ВОЗ во всем мире железодефицитной анемией болеют 29% женщин репродуктивного возраста, анемия у беременных встречается в 28% случаев. Эта цифра не меняется последних 20-25 лет.
Анемия – клинико-гематологический симптомокомплекс, характеризующийся уменьшением количества эритроцитов, и гемоглобина в единице объема крови. В понятие анемии входят заболевания различной природы, но наиболее часто они связаны с недостатком железа, и поэтому, называются железодефицитными анемиями.
Все причины анемии можно поделить на 3 группы:
- Недостаточное поступление в организм или повышенный расход. Сюда относятся диетические ограничения, вегетарианство, беременность и лактация, интенсивный рост и созревание, активное занятие спортом. При физических нагрузках происходит повреждение мышечной ткани с последующим ее восстановлением и ростом. Повышается образование миоглобина – строительной молекулы белка мышц. И внутренние запасы плазменного Fe расходуются быстрее.
- Нарушение всасывания в кишечнике. В организм поступает достаточное количество, но в кровь не поступает. Наблюдаются при резекции желудка, кишечника, гастрите с пониженной секрецией, дисбактериозе, целиакии и глистной инвазии.
- Потери крови. В эту группу относят: избыточные менструации, маточные кровотечения, миому матки и эндометриоз, кровотечения из желудочно-кишечного тракта, гематурии, донорство крови.
На практике редко встречаются анемии, возникшие по 1 причине, обычно их бывает 2 и более. При беременности причину анемии выявить достаточно трудно, так как многие методы обследования запрещены или затруднены. Поэтому важно обследоваться на предмет анемии и лечить диагноз на этапе планирования беременности. Это и будет профилактикой развития тяжелых состояний во время гестации.
Все нижеперечисленные признаки анемии у беременных могут наблюдаться у любой будущей мамы, это говорит о том, что в период беременности в той или иной степени присутствует дефицит железа, но диагноз анемии можно поставить после исследования крови.
Признаки анемии при беременности:
- бледность кожи и слизистых оболочек;
- слабость, повышенная утомляемость;
- склонность к обморокам;
- слабость мышц, гипотония;
- головная боль, шум в ушах, головокружения;
- возбуждение или подавленность;
- сухость кожи и слизистых с затруднением дыхания,
- изменение ногтей, выпадение волос;
- тахикардия, одышка;
- извращение вкуса;
- предрасположенность к инфекциям.
- Норма – это когда все показатели крови в пределах нормы и клинических проявлений нет.
- Предлатентный дефицит железа – клинических симптомов и жалоб нет, но показатели обмена железа на нижней границе нормы.
- Латентный дефицит – когда показатели обмена железа нарушены, снижены, но проявлений нет. Основной и более стабильный показатель обмена железа – ферритин сыворотки – белок, который связывает железо. Этот белок обеспечивает депо железа. При его снижении показатели гемоглобина, гематокрита, количества эритроцитов и их объем, содержание гемоглобина в эритроците могут оставаться на нормальном уровне.
У беременных анемия встречается в двух видах:
- Физиологическая анемия (гестационная) или физиологическая гемодилюция. В норме во время беременности увеличивается объем плазмы и объем эритроцитов. Причем происходит это неравномерно – объем плазмы вырастает на 50%, а эритроцитов на 11%. Происходит разведение форменных элементов крови (клеток) и разведение гемоглобина.
Примерно с 20 недели (середина второго триместра) беременности гестационная анемия развивается практически у каждой беременной женщины. И это не страшно, лечение не нужно, но стоит понимать, что оценивать нужно не показатель гемоглобина и гематокрита эритроцитов, а показатель одного единственного эритроцита – его среднего объема и содержания гемоглобина. Если один или оба показателя начинают снижаться, тогда это состояние является истинной анемией у беременной.
- Истинная анемия – когда уменьшается объем эритроцитарной массы, снижается содержание гемоглобина в каждом отдельном эритроците. 90% анемий при беременности являются истинными анемиями.
Классификация по степени анемии для беременных малоинформативная, так как беременность хоть и физиологическое состояние, но не совсем обычное. При беременности оцениваются показатели в комплексе, а не только гемоглобин. Но для полноты информации приводим таблицу с классификацией степеней тяжести анемии при беременности.
| Степень анемии | Форма | Уровень гемоглобина |
| 1 степень | Легкая | 110-91 |
| 2 степень | Средняя или умеренно выраженная | 90-71 |
| 3 степень | Тяжелая | Ниже 70 (до 40) |
Последствия анемии для новорожденного ребенка:
- Хроническая внутриутробная гипоксия плода – 63%, ребенок недополучает кислорода, который нужен ему для правильного формирования всех органов и систем;
- Анемия новорожденного (17%). Это естественно: если у мамы низкий гемоглобин, то и у ребенка он будет снижен.
- Угроза преждевременных родов (65%).
- Задержка роста плода (32%).
- Преждевременное излитие вод (39%).
- Нарушение периода адаптации ребенка после родов (24%).
Во время родов анемия осложняется слабостью родовой деятельности, преэклампсии – связанный с анемией гестоз, повышение артериального давления, патологическая кровопотеря.
После родов у беременных с анемией наблюдается гипогалактия – сниженное образование молока у роженицы, развитие гнойно-септических осложнений.
Факторов, способствующих анемии у беременных много. В группу риска железодефицитной анемии при беременности относят:
- Низкий социально-экономический статус семьи. Плохое питание – сниженный уровень гемоглобина.
- Вегетарианская диета также приводит к анемии во время беременности.
- Умышленное голодание или недоедание с целью похудения.
- Перенесенные инфекционные заболевания: дизентерия, вирусный гепатит, острый пиелонефрит.
- Экстрагенитальная фоновая хроническая патология: хронические формы тонзиллита, пиелонефрита, ревматизм, пороки сердца, сахарный диабет, хронический гастрит.
- Меноррагии: циклические и ациклические кровотечения при миоме матки, полипах эндометрия, эндометриозе, дисфункции яичников.
- Часто рожающие женщины. Если женщина рожает чаще чем раз в 3 года, то организм после родов не успевает восстанавливаться, возникает хроническая анемия. После родов дефицит железа в организме компенсируется через 2-2,5 года.
- Анемия при прежних беременностях.
- Беременность наступила в подростковом возрасте.
- Уровень гемоглобина в 1 триместре беременности ниже 120 мг/л.
- Осложнения беременности: ранний токсикоз, вирусные заболевания, угроза прерывания беременности.
- Многоплодная беременность. Поскольку железа нужно на 2-3 плода, то при многоплодии у беременной всегда развивается анемия.
- Многоводие.
Железо не вырабатывается в организме, и восполнить его недостаток можно только с помощью питания или медицинских препаратов. Физиологическая потребность для женщин составляет 18 мг. Из пищи всасывается только 2,5 мг железа в сутки, в то время из препаратов в 15-20 раз больше.
Сбалансированный рацион питания человека содержит 15-20 мг железа, из которого в кишечнике всасывается не более 5-10%. Лишь при его дефиците в организме, поступление в кровь возрастает до 25% от принятого с пищей.
Железо, поступающее в организм представлено двумя формами:
- Гемовое – содержится в рыбе, мясе, птице. Оно в высшей степени биодоступно и всасывается на 25-30%.
- Негемовое – содержится в продуктах растительного происхождения и содержит большую часть пищевого рациона – более 90%. Его всасывание составляет всего 3-5% и засвистит в большей части от наличия подавляющих или усиливающих факторов (фолиевой кислоты, аскорбиновой кислоты).
| Продукты | Содержание железа в мг | Продукты | Содержание железа в мг |
| Моллюски морские | 27,5 | Сердце говяжье | 5,95 |
| Свиная печень | 17,6 | Язык говяжий | 4,1 |
| Устрицы | 8,8 | Крольчатина | 3,3 |
| Печень цыпленка | 8,3 | Конина | 3,1 |
| Мидии | 6,2 | Креветки | 3 |
| Печень говяжья | 6,9 | Говядина | 2,9 |
Беременным следует избегать избыточного употребления печени, в ней высокое содержание витамина А, которое токсически влияет на плод.
Негемовые продукты с высоким содержанием железа – это бобовые, орехи и другие продукты растительного происхождения, но их всасывание затруднено. Так что в гранатах уровень железа не очень то и высок, всего 0,8%.
Уже составляете рацион для лечения анемии из продуктов богатых железом? Не торопитесь. Анемию при беременности нельзя вылечить с помощью продуктов питания, витаминных комплексов и народных средств. Только препараты железа способны вылечить это заболевание.
Среди лекарственных средств есть две группы препаратов: для приема внутрь (через рот) — это таблетки и капли, и внутримышечного или внутривенного введения.
Лекарства для приема внутрь делятся на две группы:
- соли двухвалентного железа (хлорид, сульфат, фумарат, глюконат) – Актиферрин, Гемофер, Сорбифер, Тардиферон, Ферроплекс, Тотема, Ферронат.
- соли трехвалентного железа – Мальтофер, Феррум Лек, Ферлатум .
Принципиальное отличие препаратов состоит в том, что соли двухвалентного железа легче проникают в организм, но у них больше побочных эффектов, связанных с реакцией желудочно-кишечного тракта и запорами. Трехвалентное железо хуже всасывается, но побочных эффектов гораздо меньше. Для того, чтобы поднять уровень железа в плазме нужно несколько месяцев приема.
У беременных часто нет такой возможности, тогда предлагают им предлагают внутривенное или внутримышечное введение препарата (например, анемия на последних сроках беременности и скоро роды). Дефицитное состояние компенсируется быстро и организм начинает интенсивно использовать для построения эритроцитов.
Какой препарат будет назначен в каждом конкретном случае, решает доктор исходя из ситуации, предполагаемого срока родов, сопутствующих заболеваний.
источник
При физиологическом течении беременности постепенно растет объем крови. Хотя масса эритроцитов в крови увеличивается, объем жидкого компонента, или плазмы, возрастает в большей степени. Это приводит к относительному разжижению содержимого кровеносного русла.
Гестационная анемия, или гидремия, характеризуется физиологически сниженными уровнями гемоглобина и гематокрита, однако средний объем эритроцитов (MCV) и их форма не меняются. Этот показатель (MCV) определяется при автоматической интерпретации результатов анализа крови.
У части беременных возникает патологическая анемия, которая в 75-95% случаев связана с нехваткой железа.
У любой беременной женщины объем плазмы нарастает в большей степени, чем масса эритроцитов. В итоге происходит разжижение крови, или гемодилюция. Это состояние не является патологической анемией в истинном значении этого термина.
Гемодилюция имеет физиологический смысл:
p, blockquote 8,0,0,0,0 —>
- более жидкая кровь лучше проникает через плацентарные сосуды и питает эмбрион;
- во время родов снижается абсолютное число потерянных эритроцитов.
Поэтому уменьшение концентрации гемоглобина до 100-110 г/л у беременных во многих случаях является нормальным. При таких цифрах препараты железа иногда не назначаются, достаточно соблюдать правильную диету. Такое состояние не сопровождается патологическими симптомами. Через 1-2 недели после родов показатели крови приходят в норму.
Анемия беременных может быть вызвана разнообразными причинами. В зависимости от значения MCV ее классифицируют на три группы:
p, blockquote 11,0,0,0,0 —>
- MCV менее 80 fL – микроцитарная, объем эритроцитов снижен.
- MCV 80 — 100 fL – нормоцитарная, средний объем эритроцитов в норме.
- MCV более 100 fL – макроцитарная, красные клетки крови крупнее обычных, но бедны гемоглобином.
Причины анемии с низким MCV:
p, blockquote 12,0,0,0,0 —>
- дефицит железа;
- талассемия;
- хронические заболевания беременной;
- сидеробластная анемия;
- дефицит меди;
- отравление свинцом, например, на вредном производстве.
Нормоцитарная форма у беременных может быть вызвана такими причинами:
p, blockquote 13,0,0,0,0 —>
- кровопотеря;
- физиологическая анемия;
- незначительный железодефицит;
- хронические заболевания;
- угнетение кроветворения в костном мозге;
- хроническая почечная недостаточность;
- аутоиммунная гемолитическая форма;
- гипотиреоз (нарушение работы щитовидной железы) или гипопитуитаризм (дисфункция гипоталамуса).
Макроцитарный вариант патологии возникает в таких случаях:
p, blockquote 14,0,0,0,0 —>
- фолиеводефицитная анемия;
- B12 дефицитная;
- патология, вызванная приемом лекарств;
- ретикулоцитоз;
- болезни печени и алкоголизм;
- острый миелодиспластический синдром.
Факторы, способствующие развитию анемии:
p, blockquote 16,0,0,0,0 —>
- многоплодная беременность;
- следующие друг за другом беременности;
- подростковый возраст беременной;
- малое содержание железа в пищевых продуктах;
- анемия, существовавшая до наступления гестации;
- интенсивная рвота из-за токсикоза на ранних сроках беременности;
- перенесенный пиелонефрит, гепатит А;
- хронические болезни – гастрит, тонзиллит, пиелонефрит, ревматические сердечные пороки, диабет;
- интенсивные менструальные или маточные кровотечения, наблюдавшиеся до беременности;
- гемоглобин в 1-м триместре меньше 120 г/л;
- наступление беременности в течение грудного вскармливания предыдущего ребенка;
- вегетарианство;
- токсикоз или угроза прерывания гестации.
Уменьшение концентрации гемоглобина до 100 г/л и менее, связанное с железодефицитом, диагностируется у 20-80% беременных. Уровень этого микроэлемента в сыворотке при этом снижен у 50-100% женщин. В России частота железодефицитной формы патологии у беременных составляет от 30 до 40%. Это средний показатель, в странах Европы встречаемость такого заболевания ниже.
Еще у пятой части беременных отмечается скрытый железодефицит, который сохраняется и после рождения ребенка.
Почему развивается анемия:
p, blockquote 20,0,0,0,0 —>
- потребность в этом микроэлементе к 3-му триместру достигает 12-18 мг/сут;
- около 400 мг его циркулирует в кровотоке плода;
- 500 мг этого вещества расходуется на возрастание объема крови женщины;
- при родах теряется до 170 мг, а в течение лактации – еще 420 мг железа.
Поэтому к завершению грудного вскармливания железодефицит может достигать 1400 мг.
У беременных чаще всего регистрируется снижение содержания гемоглобина, вызванное дефицитом железа, фолиевой кислоты или витамина В12. Это состояние возникает намного чаще во 2-3-ем триместрах гестационного срока.
Железодефицитная анемия
Эта форма возникает при нехватке железа, требующегося для образования гемоглобина. Это белок, содержащийся в эритроцитах и переносящий кислород в ткани. При такой форме патологии развивается нехватка кислорода в клетках женщины и плода. Это самая частая причина анемий у беременных.
Фолиеводефицитная форма
Фолиевая кислота имеется в листовой зелени и некоторых других продуктах. Она необходима для образования новых клеток, в том числе и эритроцитов. Во время беременности женщина нуждаются в большем количестве фолиевой кислоты. Однако нередко в рационе ее бывает недостаточно. Это может привести к патологии ребенка, например, аномалиям нервной трубки (спина бифида) или низкому весу. Поэтому добавки с фолиевой кислотой необходимы каждой беременной.
В12-дефицитная форма
При недостаточном поступлении в организм беременной витамина В12 ее костный мозг не может синтезировать нормально функционирующие эритроциты. Наибольший риск развития этого варианта имеется у женщин, которые соблюдают вегетарианскую диету, не едят мясо, птицу, молоко, яйца. Дефицит витамина В12 может стать причиной аномалий образования нервной системы плода и преждевременных родов.
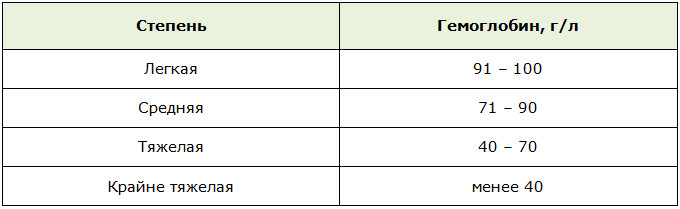
В зависимости от уровня гемоглобина (Hb) различают такие степени анемии:
p, blockquote 34,0,0,0,0 —>
- гемоглобин – 100 — 110 г/л;
- гематокрит 0,32;
- эритроциты 3,5 х 1012/л.
Классификация ВОЗ включает такую градацию выраженности патологии:
p, blockquote 35,0,0,0,0 —>
- легкой степени – Hb 90-110 г/л;
- 2 степени (умеренно выраженная) – 70-89 г/л;
- тяжелая – ниже 70 г/л.
Симптомы анемии во время беременности:
p, blockquote 37,0,0,0,0 —>
- бледность кожи, губ, ногтей, слизистых оболочек;
- постоянная усталость;
- головокружение;
- одышка;
- частое сердцебиение;
- трудности при умственной и физической работе;
- иногда необычные вкусовые пристрастия – желание есть мел, штукатурку, глину или другие несъедобные вещества;
- затрудненное глотание с ощущением «комка в горле».
Анемия 1 степени может практически не проявляться внешне. Нередко ее признаки напоминают обычную для беременности слабость, ухудшение самочувствия. Однако такое состояние может навредить женщине и ребенку. Поэтому все беременные должны по назначению врача сдавать анализы крови.
Как проявляется при внешнем осмотре:
p, blockquote 39,0,0,0,0 —>
- бледность кожного покрова и слизистых;
- сухость и трещины кожи;
- «заеды», трещинки в углах губ;
- может быть легкая желтушность области над верхней губой, кожи кистей, вызванная нарушением обмена витамина А при недостатке железа;
- слабость мышц;
- ломкость и исчерченность ногтей;
- выпадение волос, ломкие их кончики;
- жжение в области наружных половых органов.
Признаки анемии при беременности, как клинические, так и только лабораторные, должны стать поводом для начала лечения.
При тяжелом недостатке железа последствия анемии для ребенка включают:
p, blockquote 43,1,0,0,0 —>
- недоношенность или низкий вес при рождении;
- низкое содержание гемоглобина у ребенка;
- отставание малыша в психическом и физическом развитии.
У беременной увеличивается вероятность переливания крови в течение родов или после них, а также риск послеродовой депрессии.
При железодефицитной форме болезни значительно возрастает риск таких осложнений:
p, blockquote 45,0,0,0,0 —>
- ОПГ-гестоз;
- преждевременные роды;
- многоводие;
- несвоевременное излитие вод;
- слабость родовой деятельности;
- повышенная кровопотеря в течение родов;
- послеродовые септические (инфекционные) осложнения;
- агалактия – отсутствие грудного молока.
Чем опасна во время беременности анемия, вызванная недостатком фолиевой кислоты:
p, blockquote 46,0,0,0,0 —>
- недоношенность, низкий вес при рождении;
- формирование тяжелого врожденного дефекта позвоночника, спинного или головного мозга.
Нелеченный дефицит витамина В12 также может привести к формированию дефекта нервной трубки у плода.
На первом же приеме у гинеколога женщине выдается направление на общий анализ крови, и в дальнейшем его повторяют. Это простое исследование дает возможность диагностировать анемию любой степени тяжести и предположить ее причину. В анализе крови определяется уровень гемоглобина, эритроцитов, гематокрит.
При подозрении на железодефицит может быть дополнительно назначено определение общей железосвязывающей способности сыворотки (ОЖСС), насыщения траснферрина железом и сывороточного железа.
Критерии, позволяющие заподозрить железодефицитную форму анемии:
p, blockquote 51,0,0,0,0 —>
- гемоглобин менее 100 г/л;
- снижение цветового показателя до 0,85 и менее (гипохромия);
- микроцитоз, анизоцитоз – уменьшение размера и изменение формы эритроцитов;
- снижение диаметра эритроцитов менее 6,5 мкм;
- ОЖСС более 64,4 мкмоль/л;
- Fe сыворотки до 12,6 мкмоль/л;
- насыщение трансферрина железом до 16%;
- самый информативный показатель – ферритин сыворотки до 12 мкг/л.
Для выявления нехватки фолиевой кислоты определяют ее содержание в сыворотке и в эритроцитах. Недостаток витамина В12 подтверждается анализом крови и мочи на концентрацию цианокобаламина.
Анемия легкой степени лечится путем назначения препаратов железа и фолиевой кислоты. Женщине рекомендуются комплексные витамины для беременных, включающие необходимое количество всех микроэлементов. Необходимо понимать, что при этом заболевании одной только диеты будет недостаточно.
При макроцитарной форме заболевания, вызванной дефицитом витамина В12, может понадобиться введение этого вещества в форме инъекций. Лечение анемии у беременных в этом случае обязательно включает полноценное питание с включением мяса, яиц, молочных продуктов.
Препараты назначаемые при анемии у беременных
Во время беременности препараты назначает только врач, терапия должна начинаться при снижении уровня гемоглобина до 110 г/л. Лучше использовать таблетки, содержащие, помимо железа, аскорбиновую кислоту, например, «Сорбифер Дурулес». На фоне приема медикаментов анализ крови повторяют каждые 10 дней, терапия продолжается до конца беременности, независимо от улучшения показателей крови.
Клинические рекомендации, основанные на данных ВОЗ, включают использование препаратов Fe у всех беременных во 2-3-ем триместрах и в первые полгода грудного вскармливания, даже при отсутствии признаков низкого гемоглобина. Однако в каждом случае решение о назначении этих средств принимается индивидуально.
Анемия 3 степени требует госпитализации в стационар. При таких низких показателях гемоглобина женщине назначается переливание эритроцитарной массы. Однако эта процедура опасна риском заражения инфекционными заболеваниями. Поэтому лучше вовремя обнаружить и начать лечение патологии на ранней стадии.
Из препаратов Fe нужно отдать предпочтение:
p, blockquote 59,0,0,0,0 —>
- таблетированным, а не инъекционным формам;
- средствам с двухвалентным железом в составе;
- производным сульфата железа.
p, blockquote 60,0,0,0,0 —>
- капли, сироп или капсулы Актиферрин;
- Биофер (жевательные таблетки с фолиевой кислотой);
- Гино-тардиферон (пролонгированные таблетки с фолиевой и аскорбиновой кислотой);
- Тотема (раствор для употребления внутрь с медью и марганцем);
- Фенюльс (сульфат железа и аскорбиновая кислота);
- Фероглобин В12 (сочетание Fe и поливитаминов).
Лекарства в форме инъекций назначаются беременным только в особых случаях:
p, blockquote 61,0,0,0,0 —>
- тяжелые болезни тонкого кишечника (энтерит, последствия операций на кишке);
- тошнота или рвота, возникающие при употреблении любых препаратов железа внутрь, независимо от формы (капли, сиропы и так далее);
- необходимость быстрого восстановления уровня Fe в организме, например, если беременной требуется хирургическая операция;
- дополнительное использование эритропоэтина, который без достаточного запаса этого микроэлемента в организме будет неэффективен.
Такие ограничения связаны с тем, что при усиленном поступлении Fe в кровь и недостатке переносящего его трансферрина возможны тяжелые аллергические реакции. Используются 3-х валентные препараты в комплексе с плазмозамещающими растворами. Расчет курсовой дозы для введения в инъекциях: масса тела (кг) х уровень гемоглобина (1 г/100 мл) х 2,5.
После курса инъекций назначаются медикаменты в таблетках. Определить длительность и дозировку приема железа должен врач. Избыток этого микроэлемента может откладываться в печени, легких и других органах, нарушая их функцию. С другой стороны, в сутки может всосаться максимум 300 мг железа, поэтому превышение этого показателя нецелесообразно.
У некоторых пациенток прием железосодержащих препаратов вызывает достаточно выраженные побочные эффекты – тошноту и рвоту, боли в животе, запоры или понос. Их вероятность увеличивается при возрастании дозировки препарата. Иногда они становятся причиной отмены таблетированных форм и необходимости инъекционного введения.
При употреблении таблеток кал окрашивается в черный цвет.
Более редкие побочные эффекты включают:
p, blockquote 67,0,0,0,0 —>
- образование язвы пищевода;
- кожную сыпь и зуд;
- головокружение и головную боль;
- слабость, повышение температуры тела.
Профилактика анемии у беременных требуется при высоком риске развития этой патологии:
p, blockquote 70,0,0,0,0 —>
- ранее перенесенное снижение гемоглобина;
- хронические инфекции или внутренние болезни;
- неоднократные роды;
- гемоглобин в 1-ом триместре менее 120 г/л;
- многоплодие;
- преэклампсия;
- до беременности длительность менструации больше 5 дней.
Для профилактики назначается диета и железосодержащие медикаменты. Лекарства нужно принимать в низкой дозировке, начиная с 12-й недели, в течение полугода.
Железо, содержащееся в пищевых продуктах, преимущественно всасывается в кровь в начальной части тонкой кишки. Имеется 2 формы микроэлемента: гемовая и негемовая.
Гемовая форма представляет собой часть гемоглобина. Она имеется в составе животных продуктов, изначально включающих этот белок. Это красное мясо, рыба и птица. Такая форма довольно хорошо всасывается в кишечнике.
Негемовое железо обнаружено в растительных продуктах, его усвоение значительно хуже. Поэтому, безусловно, овощи и фрукты должны быть частью меню беременной женщины, но рассчитывать на них как на средство профилактики и лечения анемии не нужно. Это, в частности, относится к таким популярным продуктам как яблоки и гранат.
Рекомендуются продукты, богатые железом:
p, blockquote 75,0,0,0,0 —>
- говяжья, свиная, куриная печень;
- сардины, консервированные в масле;
- палтус, морской окунь, лосось;
- телятина, говядина;
- нежирная натуральная ветчина.
Из продуктов, богатых негемовой формой, рекомендуются:
p, blockquote 76,0,0,0,0 —>
- чечевица, фасоль, шпинат;
- сыр тофу;
- семечки тыквы, кунжута, подсолнуха;
- фисташки, арахис, кешью, грецкие орехи, поджаренный миндаль;
- абрикосы, изюм, персики, чернослив;
- запеченный картофель;
- яичная лапша;
- пророщенные зерна пшеницы;
- вареный горох;
- коричневый рис;
- цельнозерновой или отрубной хлеб.
Некоторые продукты способствуют всасыванию железа из пищи, другие препятствуют этому.
Чтобы улучшить всасывание микроэлемента, рекомендуется отказаться от крепкого кофе и чая, и использовать больше продуктов, богатых кальцием, например, молока.
Для улучшения усвоения следует добавлять в меню источники витамина С – брокколи, отвар шиповника.
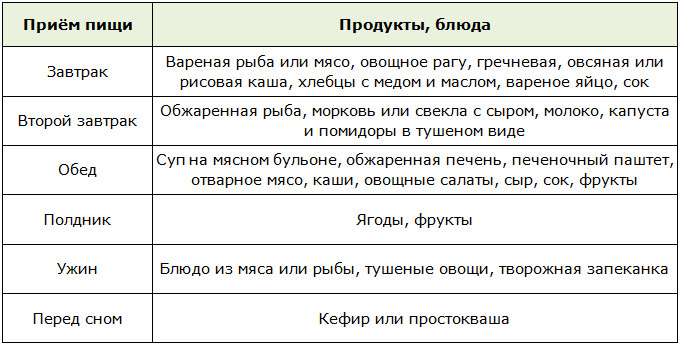
Ориентировочное дневное меню:
В список полезных при анемии продуктов входят цитрусовые, клубника, устрицы и креветки, яйца, но беременным их есть не рекомендуют из-за высокой аллергенности, также как шоколад, грибы и малину.
В связи со значительным риском развития анемии врачи рекомендуют подходить к планированию беременности очень ответственно. При необходимости будущая мама проходит дополнительное лечение для повышения уровня гемоглобина.
Во время вынашивания ребенка нужно принимать меры для профилактики анемии. Особое внимание следует обратить на диету. Она обязательно должна включать блюда из мяса. Именно отсюда человек получает железо. Ради здоровья еще нерожденного ребенка приверженцам вегетарианства рекомендуется хотя бы на время пересмотреть свою диету.
Для предупреждения патологии крови по назначению врача применяются железосодержащие медикаменты. Принимать их обычно советуют ежедневно в течение полугода, начиная с 14-16 недель беременности. Суточная доза железа должна составлять около 60 мг, а фолиевой кислоты – 250 мг.
p, blockquote 86,0,0,0,0 —> p, blockquote 87,0,0,0,1 —>
источник
Анемия при беременности — степени и риски для плода. Симптомы и лечение железодефицитной анемии у беременных
Малокровие имеет код МКБ Д50. Заболевание характеризуется недостаточной концентрацией железа в организме. В таких условиях происходит нарушение синтеза эритроцитов в крови. Анемия и беременность – несовместимые понятия, поскольку недуг может повредить плоду и матери.
Малокровие в период вынашивания плода представляет собой дефицит железа при беременности. Проявляться недуг начинает ко второму триместру, достигая пика своего развития к 29-36 неделе. Механизм образования болезни строится на возрастающей потребности организма матери в железе, поскольку благодаря ему происходит выработка гемоглобина крови. Если элемент поступает в недостаточном объеме, то происходит дисбаланс между его потреблением и расходованием. Малокровие обязательно нужно лечить, чтобы избежать негативных последствий для матери и ребенка.
Причинами малокровия могут стать:
- хронические воспалительные болезни половых органов;
- наследственная предрасположенность (при генетическом заболевании);
- недостаточно сбалансированное меню;
- алкоголь, курение;
- изменения при заболеваниях печени;
- новообразования;
- ранняя повторная беременность (развивается гипохромия);
- нарушение функционирования ферментов;
- гормональные сбои.
Элемент железо выполняет важную роль при формировании гемоглобина. Если возникает нехватка, нарушается передача кислорода от легких в ткани органов. Железодефицитная анемия при беременности (следует отличать от талассемии) может быть вызвана сбоем в усвоении важного вещества или снижением его потребления. Получить железо будущая мама может только с пищей, поскольку организмом элемент не синтезируется. Чтобы происходило правильное усвоение, необходимо отсутствие сбоев работы печени и тонкого кишечника, поскольку молекулы перемещаются благодаря белкам этих органов.
Определение «гестация» переводится с латинского языка как «беременность». Недугом страдает до половины будущих мам. Рассчитывается период от процесса внедрения оплодотворенной яйцеклетки внутрь стенки матки, что меньше срока, который устанавливают акушеры. Гестационная анемия при беременности относится только к этому сроку, если недуг возник до или после, то он диагностируется иначе.
Заболевание провоцирует сбои процесса укрепления ребенка в маточной полости, гипоксию плацентарных тканей, развитие неполноценных клеток внутреннего слоя матки. Во втором триместре кислородное голодание плода, находящегося в утробе, может увеличиваться за счет тромбирования мелких капилляров, связывающих систему кровообращения матери с плацентой.
Недуг представляет собой дефицит железа в организме будущей матери. Анемия может привести к тяжелым последствиям как для самой женщины, так и для плода. Заболевание способно вызвать токсикоз во второй половине периода вынашивания ребенка. Нехватка железа при беременности опасна и тем, что может создать условия для преждевременных родов. Такой сценарий развития событий часто провоцируют сильные кровотечения во время появления плода на свет (постгеморрагическая анемия). Объясняется это тем, что недуг уменьшает способность крови к свертываемости.
Если анемию не лечить, то после родов она может привести к потере выделения молока. Ребенок, мать которого в период его вынашивания имела низкое содержание железа в организме, получает мало ресурсов для правильного развития. Такие нарушения вызываются нехваткой кислорода и питательных веществ. Существенно возрастает риск развития гипоксии и гипотрофии плода. В результате ребеночек может родиться с недостаточным весом, не сформированной иммунной системой.
Легкую стадию этой болезни диагностируют практически у всех беременных женщин. Внутренние органы могут усвоить только свою норму железа, хотя требуется гораздо больше. Анемия при беременности 1 степени может протекать практически без симптомов, обнаруживается при сдаче анализа крови, пробы на уровень сывороточного железа. Однако диагностика и своевременно назначенное лечение необходимо, чтобы не допустить осложнений и последствий для мамы и малыша. Плод, даже при отсутствии проявлений недуга у женщины, испытывает незначительную гипоксию.
На этой стадии нехватка железосодержания становится более выраженной. Анемия средней степени при беременности доставляет женщине некоторые неприятные ощущения, которые могут сказаться на здоровье плода. Существуют внешние признаки, обнаружив которые, нужно обратиться к врачу:
- появление трещин в уголках рта;
- волосы становятся сухими, ломкими, сильно выпадают;
- ногтевая пластина деформируется, теряет твердость и упругость.
Последняя стадия заболевания требует немедленного обращения к врачу и стационарного лечения. Анемия 3 степени при беременности может нанести непоправимый вред развитию плода. При таких обстоятельствах возможны преждевременные роды, выкидыши или рождение мертвого ребенка. Если недуг в этой стадии выявлен при планировании детей, то врачи расценивают его как клиническое показание к лечению.
Симптомы анемии у беременных возникают при переходе болезни во вторую стадию, выражаются они следующими проявлениями:
- увеличением частотности сердечных ударов;
- повышенной утомляемостью, сонливостью и общей слабостью в теле;
- появлением раздражительности и нервозности;
- болями в области сердца;
- нарушением аппетита;
- головокружениями, тошнотой, рвотой;
- обменными нарушениями, сбоями в работе пищеварительной системы;
- падением концентрации внимания;
- обмороками;
- онемением конечностей;
- сухостью и побледнением кожных покровов;
- ломкостью ногтей и волос;
- шелушением кожи в области ладоней и стоп;
- появлением трещин в уголках губ.
В зависимости от стадии развития, симптомов и вида заболевания специалисты устанавливают лечение анемии беременных. Комплекс мероприятий включает:
- питание по специальному рациону;
- прием железосодержащих таблеток;
- использование инъекций (при язве желудка, изжоге);
- применение народных средств.
Медикаментозное лечение болезни подбирается индивидуально для каждой женщины, опираясь на этиологию и стадию недуга. Препараты при анемии у беременных могут стать полезными для плода, но оказать вредное воздействие на организм матери. Популярными лекарствами являются:
Диета при малокровии направлена на компенсацию железодефицита. Кушать при анемии при беременности следует определенные продукты. Ниже описано, что лучше потреблять при недуге, какие есть особенности:
- Лучше всего элемент усваивается из мяса (свиная печень, сердце, индюшка, говядина).
- Морепродукты (рыба, мидии, креветки).
- Овощи и фрукты (шпинат, абрикосы, помидоры, капуста цветная, перец болгарский, земляника, киви, яблоко).
- Крупы (например, гречка).
- Фолиевая кислота поможет в профилактике малокровия (репа, капуста, чечевица, цитрусовые, салат листовой, брокколи, курага, малина, орехи).
- Витамин В12 содержится в яйцах, бобовых, мясе.
В некоторых случаях противопоказания при анемии заключаются в рекомендации врачей прервать беременность. Решение принимается на консилиуме, может вступить в силу до 12-недельного срока. Однако право окончательного выбора принадлежит женщине. Противопоказанием к беременности могут стать следующие виды анемии:
- тяжелая степень хронической железодефицитной;
- гемолитическая (при которой распадаются эритроциты);
- апластическая;
- серповидно-клеточная;
- недуг, возникающий на фоне лейкоза;
- если заболевание сопровождает болезнь Верльгофа.
Перед тем, как забеременеть, женщина должна тщательно подготовиться. Нужно обратить внимание на уровень гемоглобина в крови. Если обнаружится малокровие, то необходимо выяснить его причину. Профилактика анемии у беременных заключается в приеме поливитаминных препаратов. Подходящие комплексы должны содержать железо и фолиевую кислоту. Эти медикаменты следует принимать исключительно для профилактики, поскольку они содержат слишком малую дозу веществ для лечения.
Начинать употребление комплекса витаминов следует за 3 месяца до предполагаемого зачатия. В период беременности поступление полезных веществ должно происходить до 12 недель. Однако каждой женщине требуется свой срок, поэтому важно получить консультацию специалистов. Ни в коем случае не пренебрегайте советами врача и постоянно посещайте женскую консультацию, чтобы недуг можно было обнаружить вовремя.
источник
Период вынашивания ребенка для женщины сопряжен с рядом физиологических изменений, происходящих внутри ее организма. Анемия у беременных образуется, если количество гемоглобина, содержащегося в крови матери, не покрывает потребностей ее и ребенка в нем. Возникающая на этом фоне кислородная недостаточность может спровоцировать негативные изменения в организме женщины и будущего малыша. При первых признаках малокровия необходимо обратиться к врачу.
Гестационная анемия представляет собой специфическое состояние женщины, характеризующееся снижением уровня гемоглобина в крови при беременности. Отсутствие необходимой концентрации этого белкового соединения приводит к нарушениям функционирования внутренних органов, вызванным кислородной недостаточностью. Малокровие при беременности часто проявляется во 2 и 3 триместре.
Возникает патология, поскольку при вынашивании плода будущей матери требуется больше эритроцитов для нормального снабжения ребенка питательными веществами, обеспечения его дыхания. Наличие недуга осложняет течение беременности, в некоторых случаях становится показанием к ее прерыванию. Проявления малокровия опасны для матери и плода, поэтому его необходимо своевременно диагностировать и начать лечение.
Анемия возникает под воздействием патофизиологических и внешних причин. Специалисты выделяют следующие факторы, способствующие развитию недуга у беременных:
- Снижение количества железа, поступающего внутрь организма с пищей – недостаточное питание по социальным причинам, анорексия, приверженность веганству, вегетарианству, использование малокалорийных диет для похудения, голодание.
- Наследственность – риск появления анемии высок, если мать беременной страдала заболеванием, женщина родилась с этим недугом или недоношенной. Если ребенок появился на свет с дефицитом железа, его кроветворный аппарат претерпевает патологические изменения, уровень всасывания элемента остается низким всю жизнь.
- Воспаления хронического течения – железо начинает кумулироваться в очаге поражения. Специальные препараты восполняют дефицит на короткое время.
- Болезни желудочно-кишечного тракта (язва, колит, гастрит) – приводят к ухудшению всасываемости белка, железа, увеличивают риск развития дисбиоза.
- Беременность с осложненным течением – наличие предлежания плаценты, преэклампсии, выраженного токсикоза, вынашивания одновременно нескольких детей.
- Наличие в анамнезе абортов, выкидышей, кровотечений.
- Риск развития анемии возрастает у юных (до16-18 лет), зрелых (после 30 лет) первородящих, многорожавших, беременных женщин, которые осуществляют грудное вскармливание предыдущего ребенка.
Тяжесть протекания анемии у беременных зависит от количества гемоглобина в крови. Специалисты разработали следующую классификацию недуга:
- Анемия первой степени при беременности прямой угрозы будущему малышу или его матери не несет в случае начала своевременного лечения. Симптомы на этом этапе развития недуга проявляются слабо. Выявить малокровие 1 стадии можно с помощью анализа крови. Анемия легкой степени при беременности диагностируется при количестве гемоглобина 110-91 г/л. Терапия заключается в коррекции питания, устранении авитаминоза.
- Вторая степень ухудшает состояние беременной женщины, усиливаются проявления анемии, появляется ощутимый дискомфорт. Уровень гемоглобина на этой стадии варьируется в пределах 90-71 г/л. При возникновении дискомфорта беременной надлежит срочно обратиться к врачу. При анемии второй стадии уровень гемоглобина восстанавливается витаминными препаратами.
- Третья степень – тяжелая анемия с выраженными симптомами. Показатели гемоглобина в анализе крови составляют ниже 70 г/л. Терапия беременной проводится только в условиях стационара, под контролем специалистов. Назначаемые препараты определяются в соответствии с рисками для здоровья будущей матери и плода. На этом этапе развития анемии женщина может потерять ребенка.
Существует несколько видов заболевания, встречающихся при вынашивании плода. Специалисты предлагают следующую классификацию анемии у беременных:
- Железодефицитная – патологическое состояние, при котором нарушается процесс образования эритроцитов и гемоглобина в связи с нехваткой железа. В среднем, в организме женщины находится около 3-4 г этого микроэлемента. Железо входит в состав гемоглобина, благодаря ему эритроциты могут транспортировать кислород ко всем тканям. Определенная часть микроэлемента выводится из организма с калом, мочой и менструальной кровью. Если количество потерянного железа не покрывается за счет объема, всасываемого в кишечнике, развивается анемия. Беременной женщине нужно в 2 раза больше этого элемента, поскольку его часть переходит плоду. Железа, поступающего с пищей, не хватает, чтобы удовлетворить возросшие потребности, поэтому его концентрация внутри организма значительно снижается. Такой дисбаланс приводит сбоям в образовании эритроцитов и гемоглобина. Симптомы железодефицитной анемии преимущественно проявляются в 3 триместре вынашивания плода. Ее необходимо дифференцировать с талассемией, гемоглобинопатией.
- Фолиеводефицитная – патология, характеризующаяся нарушением процесса образования красных кровяных телец в костном мозге. Недуг возникает при недостатке внутри организма фолиевой кислоты, которая задействована в синтезе ДНК, необходима для деления живых клеток. В теле взрослой женщины в норме находится 10-15 мг витамина, ежедневные потребности в нем составляют 100-200 мкг за день. Если вещество прекратит поступать внутрь организма, его запасов хватит лишь на 2-3 месяца, затем начнет развиваться анемия. С наступлением беременности будущей маме необходимо большое количество фолатов, чтобы обеспечить нормальное развитие клеток и тканей плода. При этом с возрастанием потребностей уровень всасываемости в кишечнике остается прежним. При таких условиях у беременной фолиеводефицитная анемия развивается через 4-6 месяцев после зачатия.
- Апластическая – характеризуется поражением костного мозга. В этой структуре образуются эритроциты, лейкоциты, тромбоциты крови. Если апластическая форма развивается у беременной женщины, прогноз негативен для матери и плода. В некоторых случаях удается устранить симптомы, восстановить кроветворение путем аборта. Более половины пациенток с таким диагнозом погибают. Механизмы возникновения патологии достоверно не определены. По мнению специалистов, она вызвана сочетанием наследственного фактора, неблагоприятных условий окружающей среды, употребления определенных препаратов с обменными и гормональными нарушениями. Для лечения апластической формы применяется пересадка костного мозга, пожизненная терапия, направленная на угнетение иммунной системы.
- Гемолитическая – представляет собой усиленное разрушение красных кровяных телец, значительное снижение их количества. При прогрессировании патологии компенсаторные механизмы организма не могут восполнить нехватки эритроцитов. Клиническими проявлениями становятся синдром гемолитической желтухи, дистрофия миокарда, общая слабость, одышка, повышенная склонность к желчнокаменной болезни. У беременных гемолитическая форма развивается при обострении врожденных аномалий. Часто возникающим вариантом недуга является болезнь Минковского-Шоффара. Ее суть состоит в некорректном формировании эритроцитных мембран из-за дефекта структурного белка. Красные кровяные тельца приобретают шарообразную форму, теряют пластичность, способность проходить через тонкие капилляры селезенки. Клетки задерживаются внутри сосуда, разрушаются макрофагами. Устранить признаки патологии поможет удаление селезенки.
- Постгеморрагическая – снижение уровня гемоглобина, числа эритроцитов, возникающее после кровотечений (носовых, желудочных, кишечных, из половых путей). Остановить развитие такой формы патологии организм может самостоятельно за счет компенсаторных механизмов селезенки, печени, почек. Анемия у беременных возникает при предлежании или преждевременной отслойке плаценты.
Клинические проявления нехватки железа у беременных обусловлены малокровием, недостатком определенных ферментов, гемоглобина. Выделяют следующие синдромы патологии:
- Анемический. Обусловлен недостаточным снабжением тканей кислородом. Синдрому свойственны следующие признаки:
- быстрая утомляемость, общая слабость;
- потемнение в глазах, головокружение;
- учащенное сердцебиение при умеренных нагрузках;
- шум в голове, ощущение пульсации в ушах, висках;
- снижение работоспособности;
- головная боль;
- бледность слизистых оболочек, кожных покровов.
- Сидеропенический. Синдром проявляется трофическими нарушениями. Характеризуется несколькими симптомами:
- сухостью, гиперпигментацией, шелушением кожи;
- трещинами на ладонях, пятках, легким желтоватым оттенком рук;
- зазубренностью, ломкостью, исчерченностью, расслоением ногтей;
- выпадением волос;
- извращением вкусовых, обонятельных пристрастий;
- предрасположенностью к кариесу;
- атрофией слизистой пищевода, языка;
- синим оттенком склер;
- снижением способности к адаптации.
- Висцеральный. Представляет собой нарушение пищеварительной системы, работы головного мозга, печени. Синдром выражается несколькими симптомами:
- колитом, гастритом, отсутствием аппетита, вздутием кишечника, диареей, запором;
- жировым гепатозом, дискинезией желчевыводящих путей;
- снижением концентрации внимания, памяти, замкнутостью, апатией, раздражительностью.
источник