Железодефицитная анемия (малокровие) – патологический синдром, характеризующийся уменьшением количества эритроцитов и гемоглобина крови. Она является основной гипоксии тканей и органов, так как на фоне недостатка эритроидного ростка к клеткам доставляется мало кислорода.
Особо опасно данное состояние для головного мозга. Нервные клетки при гипоксии погибают, что приводит к постепенной деградации личности. На начальных этапах заболевания человек чувствует постоянную усталость и снижение работоспособности. Если при этих симптомах выполнить лабораторный анализ крови, в нем определяется снижение уровня гемоглобина и эритроцитов.
Анемия – это комплексный клинико-гематологический синдром, проявляющийся снижением количества эритроцитов и гемоглобина крови. Анемии — довольно распространенное заболевание и по разным данным заболеваемость составляет от 7 до 17% населения.
Железодефицитная анемия – это гипохромная (снижение содержания гемоглобина в эритроците) микроцитарная (уменьшение размеров эритроцитов) анемия, развивающаяся вследствие абсолютного дефицита железа в организме.
Установлено, что механизм заболевания связан с дефицитом минерала железа в крови. Его роль трудно преувеличить. Ведь из всего количества 70% непосредственно заняты в построении гемоглобина. Это значит, что железо — незаменимый материал для удержания эритроцитами молекул кислорода и последующего процесса переноса от легочных пузырьков в ткани.
Любой вариант недостатка железа приводит к снижению синтеза гемоглобина и кислородному голоданию всего организма.
Важно не только поступление минерала с пищей (в организме железо не вырабатывается), но и правильный процесс его усвоения и переноса.
За всасывание молекул железа из 12-перстной кишки отвечает специальный белок (трансферрин). Он доставляет Fe в костный мозг, где синтезируются эритроциты. Организм образует «склад» в печеночных клетках для быстрого восполнения в случае острого недостатка. Запасы хранятся в виде гемосидерина.
Если разложить все железосодержащие формы по частям, то получится следующее:
- 2/3 приходится на гемоглобин;
- на запасы в печени, селезенке и костном мозге в виде гемосидерина — 1 г;
- на транспортную форму (сывороточное железо) — 30,4 ммоль/л;
- на дыхательный фермент цитохромоксидазу — 0,3 г.
Накопление начинается во внутриутробном периоде. Плод забирает часть железа у материнского организма. Анемия матери опасна для формирования и закладки внутренних органов у ребенка. А после рождения малыш должен получать его только с пищей.
Выведение излишков минерала происходит с мочой, калом, через потовые железы. У женщин с подросткового возраста до климактерического периода есть еще путь менструальных кровотечений.
- В сутки выводится около 2 г железа, значит поступать с пищей должно не меньшее количество.
От правильного функционирования этого механизма зависит поддержание нужного баланса для обеспечения тканевого дыхания.
Необходимым условием развития недостаточности является превышение потребления тканями железа над его поступлением. Железодефицит провоцируют следующие состояния (перечислены по степени распространенности):
хроническая (суточная потеря крови 5-10 мл)
- частые носовые кровотечения;
- желудочные и кишечные кровотечения;
- обильная менструация;
- патология почек с характерной гематурией.
Острая (массивная кровопотеря)
- травмы, обширные ожоги;
- неконтролируемое донорство;
- патологические кровотечения (например, маточное при онкопатологии и др.).
Недостаточное поступление железа
- изнуряющие диеты и голодание;
- несбалансированное питание;
- вегетарианство.
Снижение уровня усвоенного железа
- заболевания ЖКТ, глистная инвазия;
- старческий и младенческий возраст.
Повышение уровня необходимого железа
- активный рост (1-2 год и подростковый период);
- беременность, лактация (необходимость в железе повышается вдвое до 30 мг/сут.);
- становление менструального цикла;
- физические нагрузки, спорт;
- частые воспаления (ОРВИ и др.).
Врожденная анемия у детей
- недоношенная беременность
- анемия у беременной.
В зависимости от глубины дефицита железа различают 3 степени тяжести ЖДА:
- Легкая – значения гемоглобина находятся в пределах 110 – 90 г/л;
- Средняя – содержание Hb колеблется от 90 до 70 г/л;
- Тяжелая – уровень гемоглобина падает ниже 70 г/л.
Человек начинает плохо чувствовать себя уже на стадии латентного дефицита, но симптомы станут хорошо заметны только при сидеропеническом синдроме. До появления клинической картины железодефицитной анемии в полном объеме пройдет еще лет 8 – 10 и только тогда человек, мало интересующийся своим здоровьем, узнает, что у него малокровие, то есть, когда заметно снизится гемоглобин.
Главные признаки железодефицитной анемии у женщин и мужчин:
- одышка;
- нарушение вкуса и обоняния;
- склонность к инфекционным заболеваниям;
- поражение языка;
- повышенная утомляемость;
- изменение кожи (шелушение и покраснение) и ногтей/волос (расслоение, выпадение);
- поражение слизистых оболочек (например, в ротовой полости могут появиться язвочки по типу стоматитных);
- нарушения интеллектуального развития – снижается концентрация внимания, ребенок начинает плохо усваивать учебный материал, снижается память;
- мышечная слабость.
При этом в клинической картине железодефицитной анемии выделяют 2 основных синдрома:
Этот синдром проявляется неспецифическими признаками, характерными для всех анемий:
- одышкой, появляющейся при минимальной физической нагрузке;
- перебоями в работе сердца;
- головокружениями при смене положения тела;
- шумом в ушах.
Выраженность вышеперечисленных симптомов зависит от скорости снижения гемоглобина. Железодефицитная анемия имеет хронический характер течения, поэтому пациенты способны адаптироваться к ее проявлениям.
В некоторых случаях первыми жалобами при железодефицитных анемиях могут быть:
- обморочные состояния;
- приступы стенокардии;
- декомпенсация сосудистых поражений головного мозга.
Симптомы гипосидероза связаны с недостатком железа в тканях. Это сопровождается:
- ухудшением структуры волоса с расслаиванием кончиков;
- признаками астении;
- чрезмерной сухостью кожи, поддающейся минимальной коррекции с помощью увлажняющих косметических средств;
- патологическими изменениями в ногтях, поперечной исчерченностью ногтевой пластинки, изменением ее формы;
- нарушением защитных свойств организма с частыми вирусными заболеваниями;
- появлением ангулярного стоматита, проявляющегося трещинами с участками воспаления в уголках рта;
- признаками воспалительного поражения языка;
- изменением цвета кожных покровов до бледно-зеленоватого оттенка;
- необычными пристрастиями в еде (желание есть мел, пепел и другие вещества);
- пристрастием к необычным запахам;
- синевой склер вследствие дистрофических изменений роговицы глаза на фоне дефицита железа.
Согласно последним исследованиям, проведённым педиатрами и гематологами, у детей с тканевым дефицитом железа наблюдается задержка умственного развития. Это связано с нарушением процессов миелинизации нервных волокон со снижением электрической активности головного мозга. Также у маленьких пациентов наблюдается высокий риск развития сердечной недостаточности, однако, четких механизмов поражения миокарда при гипосидерозе не выявлено.
Диагностика состояния, а также определение степени его тяжести осуществляются по результатам лабораторных исследований. Для железодефицитной анемии характерны следующие изменения:
- снижение содержания гемоглобина в крови (норма для женщин – 120–140 г/л, для мужчин – 130–150 г/л);
- пойкилоцитоз (изменение формы эритроцитов);
- уменьшение концентрации ферритина (норма для женщин – 22–180 мкг/л, для мужчин – 30–310 мкг/л);
- микроцитоз (наличие в крови аномально маленьких по своим размерам эритроцитов);
- гипохромия (цветовой показатель – менее 0,8);
- снижение концентрации сывороточного железа (норма для женщин – 8,95–30,43 мкмоль/л, для мужчин – 11,64–30,43 мкмоль/л);
- уменьшение насыщения трансферрина железом (норма – 30%).
Для эффективного лечения железодефицитной анемии важно установить причину, ее вызвавшую. С целью обнаружения источника хронической кровопотери показано проведение:
- ФЭГДС;
- ирригоскопии;
- ультразвукового исследования органов малого таза;
- рентгенографии желудка с контрастированием;
- колоноскопии;
- исследования кала на скрытую кровь.
В сложных диагностических случаях выполняют пункцию красного костного мозга с последующим гистологическим и цитологическим исследованием полученного пунктата. Значительное снижение в нем сидеробластов свидетельствует о наличии железодефицитной анемии.
Дифференциальная диагностика проводится с другими видами гипохромных анемий (талассемией, сидеробластной анемией).
Проводится лечение железодефицитной анемии только длительным приёмом препаратов трёхвалентного железа внутрь в умеренных дозах, причём существенный прирост гемоглобина, в отличие от улучшения самочувствия, будет не скорым — через 4—6 недель.
Обычно назначается любой препарат двухвалентного железа — чаще это сульфат железа — лучше его пролонгированная лекарственная форма, в средней лечебной дозе на несколько месяцев, затем доза снижается до минимальной ещё на несколько месяцев, а затем (если причина малокровия не устранена), продолжается приём поддерживающей минимальной дозы в течение недели, ежемесячно, многие годы.
Так, эта практика хорошо оправдала себя при лечении тардифероном женщин с хронической постгеморрагической железодефицитной анемией вследствие многолетней гиперполименорреи — одна таблетка утром и вечером 6 месяцев без перерыва, затем одна таблетка в день ещё 6 месяцев, затем несколько лет каждый день в течение недели в дни месячных. Это обеспечивает нагрузку железом при появлении затянутых обильных месячных в период климакса. Бессмысленным анахронизмом является определение уровня гемоглобина до и после месячных.
При агастральной (гастрэктомия по поводу опухоли) анемии хороший эффект даёт приём минимальной дозы препарата постоянно много лет и введение витамина В12 по 200 микрограмм в день внутримышечно или подкожно четыре недели подряд каждый год пожизненно.
Беременным с дефицитом железа и малокровием (небольшое снижение уровня гемоглобина и числа эритроцитов физиологично вследствие умеренной гидремии и не требует лечения) назначается средняя доза сульфата железа внутрь до родов и в период кормления грудью, если у ребёнка не возникнет диарея, что обычно случается редко.
В настоящее время вниманию врачей и пациентов представлен широкий выбор лекарств, повышающих содержание железа в организме.
К наиболее эффективным лекарствам для повышения концентрации железа относятся:
- Феррум Лек;
- Мальтофер;
- Ферроплекс;
- Гемофер;
- Ферроцерон; (окрашивает мочу в розовый цвет);
- Тардиферон;
- Ферроградумет;
- Хеферол;
- Фероград;
- Сорбифер-дурулес.
Препараты для парентерального введения назначаются при нарушении всасывания железа в желудочно-кишечном тракте (резекция желудка, язвенная болезнь желудка и 12-перстной кишки в фазе обострения, резекция обширных участков тонкого кишечника).
При назначении лекарственных препаратов для внутривенного и внутримышечного введения в первую очередь нужно помнить об аллергических реакциях (чувство жара, сердцебиение, боль за грудиной, в пояснице и икроножных мышцах, металлический вкус во рту) и возможном развитии анафилактического шока.
Перечень феррумсодержащих препаратов не является руководством к действию, назначать и рассчитывать дозу – дело лечащего врача. Лечебные дозы назначаются до нормализации уровня гемоглобина, затем пациента переводят на профилактические дозы.
- Если лечение эффективно, то на 10-12 день в крови резко повышается количество молодых эритроцитов – ретикулоцитов.
- Через 3-4 недели повышается гемоглобин.
- Через 1,5-2 месяца исчезают жалобы.
- Дефицит железа в тканях удается устранить лишь через 3 месяца непрерывного приема препаратов железа — именно столько и должен продолжаться курс лечения.
Таким образом, железодефицитная анемия — частое и хорошо изученное, но небезобидное заболевание. Низкий уровень гемоглобина — лишь верхушка айсберга, под которой скрываются серьезные изменения в тканях, связанные с нехваткой железа. К счастью, современные препараты могут устранить эти проблемы — при условии, что лечение будет доведено до конца, а причины, по возможности, ликвидированы.
Наиболее часто при лечении препаратами железа наблюдаются следующие побочные явления: металлический привкус во рту, потемнение эмали зубов, аллергические высыпания на коже, нарушения пищеварения в результате раздражающего действия на слизистую пищеварительного тракта, прежде всего кишечника (жидкий стул, тошнота, рвота). Поэтому начальные дозы препаратов должны составлять 1/3–1/2 лечебной с последующим увеличением их до полной дозы в течение нескольких дней во избежание возникновения выраженных побочных действий.
Внутримышечное введение препаратов железа проводится только по строгим показаниям из-за развития выраженных местных и системных побочных эффектов. Показания к внутримышечному введению препаратов железа таковы: заболевания пищеварительного тракта (синдром нарушенного кишечного всасывания, неспецифический язвенный колит, хронический энтероколит, желудочно-кишечное кровотечение) и непереносимость железосодержащих препаратов при приеме через рот.
Противопоказаниями к назначению препаратов железа являются анемии, не обусловленные дефицитом железа (гемолитические, апластические), гемосидероз, гемохроматоз.
Международная ассоциация гематологов утверждает, что при нормализации пищевого поведения пациента с признаками легкой степени железодефицитной анемии, можно в значительной степени нормализовать показатели крови и не прибегать к применению препаратов железа для устранения железодефицитного состояния. Больным тяжелой формой анемии показано применение специализированной диеты в качестве дополнения к основному лечению.
Основополагающими принципами лечебного питания при железодефицитной анемии является резкое ограничение употребления жиров как растительного, так и животного происхождения, а также обогащение продуктами, содержащими большое количество белка. Доказано, что на усвоение организмом железа никаким способом не влияют углеводы, поэтому их потребление не стоит ограничивать.
Для того чтобы восполнить необходимый для нормального кроветворения уровень железа, необходимо включить в рацион питания пациента большое количество продуктов, содержащих железо (печень, говяжий язык, постное мясо индейки, красные виды морской рыбы, гречневая и пшенная крупы, черника и персик). Большой процент железа также содержится во всех видах зелени, говядине и яйцах. Среди фруктов следует отдавать предпочтение хурме, айве и яблокам в сыром или запеченном виде.
Из рациона питания больным с железодефицитной анемией рекомендовано полностью исключить продукты молочного ряда и черный чай, так они содержат в своем составе вещества, препятствующие всасыванию железа. И, напротив, продуктами-синергистами, которые следует в большом количестве употреблять совместно с железосодержащими продуктами, являются те, которые содержат большой процент витамина С (щавель, смородина, квашеная капуста, свежевыжатые фруктовые и цитрусовые соки с мякотью).
Основаниями для развития железодефицитной анемии у женщин считают периоды обильных менструаций, а также процессы беременности и родов. Однако дефицит железа в период вынашивания ребенка возникает не всегда, тому есть особые предпосылки:
- хроническая анемия у женщины;
- заболевания внутренних органов;
- частые беременности и роды;
- вынашивание двойни или тройни;
- острый токсикоз или неправильное питание.
Железодефицитная анемия у беременных женщин выражается симптомами, которые легко спутать с токсикозом и лишь при выраженном дефиците признаки становятся явными.
При бессимптомном течении болезни, выявить анемию поможет анализ крови, а в тяжелых стадиях ее симптомами являются: головокружение, одышка, бледность и сухость кожи, изменения вкусовых ощущений и выпадение волос. Анемия не всегда проходит сама после родов, нередко ее приходится лечить еще в период беременности. Лечение для беременной женщины прописывает врач с учетом причин дефицита. Женщинам назначается курс препаратов двухвалентного железа в сочетании с фолиевой кислотой.
Осложнения возникают при длительном течении анемии без лечения и снижают качество жизни.
- снижение иммунитета,
- редким и тяжелым осложнением является гипоксическая кома,
- учащение сердцебиения, которое ведет к большей нагрузке на сердце и в итоге к сердечной недостаточности,
- у беременных повышается риск преждевременных родов и задержки роста плода,
- у детей недостаток железа обуславливает задержку роста и развития,
- гипоксия из-за недостатка железа осложняет течение уже имеющихся сердечно-легочных заболеваний (ИБС, бронхиальная астма, бронхоэктатическая болезнь и другие).
Экспертами ВОЗ были сформулированы основные догмы профилактических мер, направленных на снижение уровня распространения железодефицитных анемий среди населения. Главными путями достижения этой цели считаются:
- употребление в рационе пищи, обогащенной легко усваиваемой формой железа;
- применение средств, способствующих улучшению всасывания железа (упомянутые выше различные витамины);
- лечение хронических очагов инфекций.
Профилактика должна проводиться, по мнению экспертов Всемирной Организации Здравоохранения, на популяционном уровне, поскольку ранние признаки железодефицитной анемии отмечаются практически у 25% населения земного шара. А это далеко не маленькая цифра, да и последствия недуга весьма неприятные.
Кроме того, профилактика железодефицитной анемии делится на первичную, вторичною и соответственно третичную. Цель первичной – устранить основной фактор, способствующий анемизации организма, вторичной – своевременно выявить признаки, вовремя грамотно диагностировать и пролечить заболевание. Цель же третичной профилактики – сведение к минимуму возможных осложнений.
В подавляющем числе случаев железодефицитная анемия успешно поддается коррекции, признаки и симптомы анемии отступают. Однако при отсутствии лечения развиваются осложнения и болезнь прогрессирует.
Если у вас выявлен пониженный уровень гемоглобина, то необходимо пройти полное клинико-лабораторное обследование и выявить причину анемии. Правильно поставленный диагноз – залог успешного лечения.
источник
При уменьшении снабжения костного мозга железом, когда его количество становится меньше необходимого для нормальной продукции эритроцитов уровня, развивается анемическое состояние. Именно дефицит железа служит наиболее частой причиной анемии.
Этиология. Причинами развития железодефицита могут быть: 1) увеличенная потребность организма в железе; 2) недостаточное его поступление с продуктами питания; 3) снижение его всасываемости в желудочно-кишечном тракте и 4) кровопотери. Соответственно могут быть выявлены и группы риска по железодефицитным анемиям.
Потребность в железе увеличивается в период роста, в подростковом возрасте и при беременности. В США дефицит железа выявляют у 10 % детей дошкольного возраста, пик его частоты приходится на возраст 1—2 года. Увеличенная потребность в железе детского организма не может быть удовлетворена детским питанием, в котором преобладают молоко и злаковые и содержится очень мало мяса и овощей. Количество железа в этой диете невелико, а его ассимиляция может быть затруднена из-за присутствия железосвязывающих анионов, особенно фосфатов. В связи с этим детское питание следует обогащать железом. В подростковом возрасте дефицит железа может быть обусловлен нерегулярным режимом питания и недостаточным пережевыванием пищи. В период беременности плод потребляет из организма женщины около 500 мг железа, даже если у нее уже развилось железодефицитное состояние. Потребность организма в железе при беременности увеличивается примерно в три раза. Большинство беременных с профилактической целью должны принимать препараты железа в виде его солей. Если подобная профилактика не проводится, то частота развития железодефицитных состояний у беременных увеличивается более чем на 50 %.
Анемия вследствие недостаточного поступления железа в организм чаще всего развивается у представителей популяций, в диете которых очень невелико количество животных белков. Уже упоминалось о причинах недостаточного потребления железа детьми и подростками. У представителей низких социальных слоев населения и пожилых потребление железа с пищей находится на субоптимальном уровне из-за материальных трудностей, отсутствия зубов, безразличия к образу жизни.
Процессы всасываемости железа могут снижаться при многих заболеваниях. После частичной или полной гастрэктомии нарушаются процессы ассимиляции пищевого железа, в результате чего пиша с большей скоростью проходит те участки кишечника, в которых в основном всасывается железо. Ахлор- гидрия также сопровождается снижением процессов его всасывания. У больных с хронической диареей или мальабсорбцией также развивается недостаточность железа, особенно при вовлечении в процесс двенадцатиперстной и проксимальных отделов тонкой кишки. Иногда железодефицитная анемия служит предвестником нетропической спру (целиакия).
К ровопотери относятся к наиболее важным причинам развития железодефицитных состояний у взрослого человека. У женщин детородного возраста менструальные кровотечения ответственны за большинство случаев этих состояний. У женщин, принимающих противозачаточные эстроген-прогестероновые пилюли, менструальные кровопотери невелики, тогда как у женщин с внутриматочными спиралями они увеличены.
У взрослого мужчины самой частой причиной железодефицитного состояния бывают желудочно-кишечные кровотечения, однако их следует предположить у любого больного с дефицитом железа. В обследовании этих больных первостепенное значение имеет анализ кала на скрытую кровь. Поскольку желудочно-кишечные кровотечения бывают интермиттирующими, исследования кала на скрытую кровь необходимо проводить многократно в течение продолжительного периода. Пептические язвы, диафрагмальная грыжа, дивертикулез и рак служат наиболее частыми причинами этих кровотечений. Нередко скрытую кровь в кале выявляют при геморрое или у лиц, принимающих салицилаты, однако кровотечения при этом редко бывают значительными. Почти у 15 % лиц с точно диагностированным желудочно-кишечным кровотечением выявить его источники не удается даже с помощью тщательного рентгенологического и эндоскопического исследования. В странах тропического пояса основной причиной кровотечений у больных служат глистные инвазии, особенно анкилостомоз. Иногда при наследственной телеангиэктазии или геморрагическом диатезе кровотечения происходят из многочисленных участков желудочно-кишечного тракта. При тромбоцитопении, качественных изменениях тромбоцитов и при болезни Виллебранда желудочнокишечные кровотечения более часты, нежели при дефиците факторов свертывания крови.
Регулярное донорство чревато прогрессивным уменьшением резервов железа в организме, а у менструирующих женщин при этом может развиться истинный железодефицитный эритропоэз. Истощение запасов железа усиливается по мере учащения эпизодов сдачи крови. _
У некоторых, очень немногих, больных дефицит железа может быть обусловлен нарушением поступления в эритроидные клетки-предшественники железа, связанного с трансферрином. Это может быть врожденным состоянием или оно обусловлено образованием аутоантител к рецепторам трансферрина.
Клинические признаки. Поскольку дефицит железа развивается исподволь, у анемичных больных его симптомы часто отсутствуют. В основном клинические признаки железодефицитной анемии сходны с таковыми при других анемиях той же тяжести (см. гл. 53). Больные чаще всего жалуются на слабость, утомляемость, вялость, сердцебиение. Могут определяться изменения в тонких механизмах поведенческих реакций. Даже при незначительно выраженной железодефицитной анемии может заметно снижаться работоспособность, которая, однако, быстро нормализуется при лечении препаратами железа. До настоящего времени неясна роль снижения активности в определенных тканях железосодержащих ферментов и кофакторов. Многие лица с дефицитом железа, не сопровождающимся выраженными признаками анемии, жалуются на повышенную утомляемость и слабость, однако эти неспецифические симптомы довольно трудно оценить. Иногда у них извращается вкус, что проявляется желанием грызть твердые вещества. Больной не может преодолеть желания есть глину (геофагия), крахмал (амилофагия) или лед (пагофагия). Эти симптомы быстро исчезают после приема препаратов железа. При дефиците железа могут появиться симптомы со стороны желудочнокишечного тракта. При длительном и выраженном дефиците у больного может наступить дисфагия вследствие истончения слизистой оболочки части пищевода, которая расположена ниже перстневидного хряща гортани (симптом Пламмера— Винсона). Чаще у больного выявляют менее специфичные проявления, такие как снижение аппетита, тошнота, отрыжка, запоры, хотя и не установлено, связаны ли они непосредственно с дефицитом железа. У больных с продолжительным дефицитом нередко обнаруживают ахлоргидрию и атрофию слизистой оболочки желудка, женщины обычно страдают меноррагиями. Однако чаще всего атрофия слизистой оболочки желудка и меноррагии служат причиной железодефицитного состояния, а не его следствием.
При физикальном обследовании обращают на себя внимание бледность кожных покровов и слизистых оболочек, тахикардия и «агемические» сердечные шумы, т. е. то же, что и при других формах анемий. При продолжительном дефиците железа ногтевые пластинки становятся сухими, ломкими и исчерченными, иногда они деформируются и их поверхность становится вогнутой (койлонихия). В углах рта появляются эрозии (ангулярный стоматит), язык болезнен, а его сосочки атрофируются (глоссит). Спленомегалия определяется редко. Негематологические проявления дефицита железа, такие как койлонихия, ангулярный стоматит, глоссит и изменения слизистой оболочки пищевода, в настоящее время определяются редко, вероятно, вследствие того, что дефицит железа стали рано диагностировать и проводить соответствующее лечение.
Лабораторные данные. Для диагностики железодефицитных состояний разной степени прибегают к помощи разнообразных лабораторных методов исследования. У взрослых железодефицитное состояние развивается поэтапно, и для каждого этапа характерны определенные изменения лабораторных данных. В самом начале уменьшаются запасы железа, что, однако, не сопровождается уменьшением количества железа, предназначенного для эритропоэза. В аспирате костного мозга, окрашенном Ргшяап Ыие, выявляют заметное уменьшение или даже отсутствие запасов железа в макрофагах на фоне снижения уровня сывороточного ферритина. На следующем этапе ‘ -развивается железодефицитный эритро- п о э з со снижением захвата железа эритроидными клетками, но без развития анемии. При этом вначале повышается железосвязывающая способность сыворотки, а затем снижается уровень сывороточного железа, в результате чего заметно уменьшается фракционное насыщение трансферрина. Эритроциты крови становятся микроцитарными и гипохромными, в них увеличивается содержание свободного протопорфирина.
При развившейся железодефицитной анемии эритроциты становятся все более гипохромными и микроцитарными. Нередко в них определяется очень тонкий слой цитоплазмы в виде кольца. В крови можно также видеть их обломки и причудливой формы пойкилоциты. Период жизни в крови этих деформированных эритроцитов укорочен. Относительное число ретикулоцитов обычно остается в пределах нормы, но после острой кровопотери может временно увеличиваться. Число лейкоцитов и тромбоцитов соответствует норме, но иногда может увеличиться число последних. В костном мозге происходит умеренная гиперплазия эритроид- ного ростка. Многие поздние эритробласты отличаются скудностью цитоплазмы.
Дифференциальная диагностика. При диагностике у больного с гипохромной микроцитарной анемией следует иметь в виду прежде всего железодефицитное состояние, талассемию, сидеробластную анемию и анемию вследствие хронических воспалений. В дифференциальной диагностике помощь оказывают некоторые лабораторные методы исследования (табл. 284-1). Железодефицитные состояния легкой и средней степени могут быть легко спутаны с р-талассемией либо с двумя делеционными формами а-талассемии (а — /а— или — —/аа). При этих формах талассемии более выражен микроцитоз, нежели гипохромия, соответственно среднее количество гемоглобина в одном эритроците обычно находится в пределах нормы. Распределение эритроцитов по размеру более однородно, чем при железодефицитной анемии. Для талассемии в большей степени, нежели для железодефицитных состояний, характерны клетки-мишени и базофильные включения. Концентрация гемоглобина Аг увеличена при признаке р-талассемии и уменьшена при дефиците железа и а-талассемии. Признак (3-талассемии может быть замаскирован при нормальном уровне гемоглобина Аг у больного с дефицитом железа. При талассемиях уровень сывороточного железа находится в пределах нормы или
Таблица 284-1. Дифференциальная диагностика микроцитарных гипохромных анемий
Важно помнить, что некоторые лекарственные средства (и другие вещества) могут в значительной степени ускорять либо замедлять скорость всасывания железа в кишечнике. Применять их совместно с препаратами железа стоит осторожно, так как это может привести к передозировке последних, или, наоборот, к отсутствию лечебного эффекта.
При неосложненном течении и правильно проводимом лечении необходимости в данной процедуре нет. Показаниями к переливанию эритроцитов являются:
Эритроциты следует переливать максимально короткий промежуток времени, пока не будет устранена угроза жизни пациента. Данная процедура может осложниться различными аллергическими реакциями, поэтому перед ее началом необходимо провести целый ряд тестов на определение совместимости крови донора и реципиента.
Причиной затруднений в лечении железодефицитной анемии может быть:
При нарушениях в диагностике и лечении заболевания возможно развитие различных осложнений, некоторые из которых могут представлять опасность для здоровья и жизни человека. Осложнениями железодефицитной анемии могут быть:
источник | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
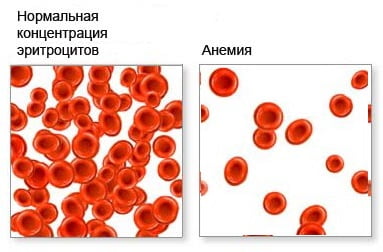







 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
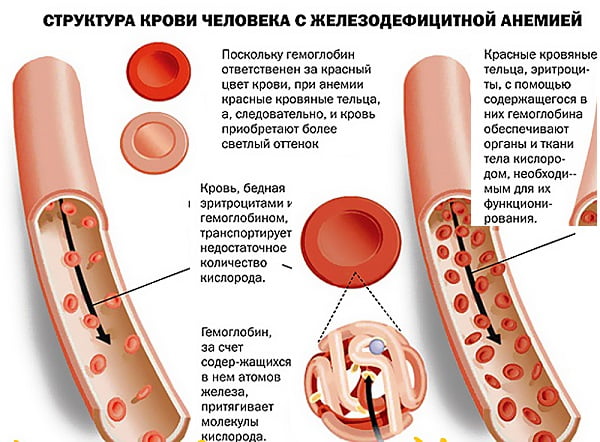
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]  Железодефицитная анемия (ЖДА) – заболевание крови, вызываемое недостаточным поступлением железа в организм либо нарушением процессов его утилизации. ЖДА не является первичным заболеванием, а всегда обусловлена какой-либо патологией. Дефицит железа в организме приводит к нарушению процессов кроветворения – нарушается синтез гемоглобина в эритроцитах, в результате чего снижается их количество и функциональные способности.
Железодефицитная анемия (ЖДА) – заболевание крови, вызываемое недостаточным поступлением железа в организм либо нарушением процессов его утилизации. ЖДА не является первичным заболеванием, а всегда обусловлена какой-либо патологией. Дефицит железа в организме приводит к нарушению процессов кроветворения – нарушается синтез гемоглобина в эритроцитах, в результате чего снижается их количество и функциональные способности. Анемия – это патологическое состояние, характеризующееся уменьшением концентрации эритроцитов и гемоглобина в крови. Если развитие данного состояния обусловлено недостаточным поступлением железа в красный костный мозг и связанным с этим нарушением эритропоэза, то анемия называется железодефицитной.
Анемия – это патологическое состояние, характеризующееся уменьшением концентрации эритроцитов и гемоглобина в крови. Если развитие данного состояния обусловлено недостаточным поступлением железа в красный костный мозг и связанным с этим нарушением эритропоэза, то анемия называется железодефицитной. Железодефицитная анемия может развиться как в результате недостаточного поступления железа в организм, так и при нарушении процессов его использования.
Железодефицитная анемия может развиться как в результате недостаточного поступления железа в организм, так и при нарушении процессов его использования.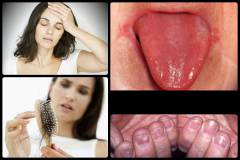 Симптомы данного заболевания обусловлены, недостатком железа в организме и нарушением кроветворения в красном костном мозге. Стоит отметить, что дефицит железа развивается постепенно, поэтому в начале заболевания симптоматика может быть довольно скудной. Латентный (скрытый) дефицит железа в организме может привести к появлению симптомов сидеропенического (железодефицитного) синдрома. Несколько позже развивается анемический синдром, тяжесть которого обусловлена уровнем гемоглобина и эритроцитов в организме, а также скоростью развития анемии (чем быстрее она развивается, тем выраженнее будут клинические проявления), компенсаторными возможностями организма (у детей и пожилых людей они менее развиты) и наличием сопутствующих заболеваний.
Симптомы данного заболевания обусловлены, недостатком железа в организме и нарушением кроветворения в красном костном мозге. Стоит отметить, что дефицит железа развивается постепенно, поэтому в начале заболевания симптоматика может быть довольно скудной. Латентный (скрытый) дефицит железа в организме может привести к появлению симптомов сидеропенического (железодефицитного) синдрома. Несколько позже развивается анемический синдром, тяжесть которого обусловлена уровнем гемоглобина и эритроцитов в организме, а также скоростью развития анемии (чем быстрее она развивается, тем выраженнее будут клинические проявления), компенсаторными возможностями организма (у детей и пожилых людей они менее развиты) и наличием сопутствующих заболеваний. Врач любой специальности может заподозрить наличие анемии у человека, основываясь на внешних проявлениях данного заболевания. Однако установлением вида анемии, выявлением ее причины и назначением соответствующего лечения должен заниматься врач-гематолог. В процессе диагностики он может назначить целый ряд дополнительных лабораторных и инструментальных исследований, а при необходимости привлечь специалистов из других областей медицины.
Врач любой специальности может заподозрить наличие анемии у человека, основываясь на внешних проявлениях данного заболевания. Однако установлением вида анемии, выявлением ее причины и назначением соответствующего лечения должен заниматься врач-гематолог. В процессе диагностики он может назначить целый ряд дополнительных лабораторных и инструментальных исследований, а при необходимости привлечь специалистов из других областей медицины. На современном этапе развития медицины железодефицитная анемия является относительно легко излечимым заболеванием. Если диагноз поставлен своевременно, проведена комплексная, адекватная терапия и устранена причина дефицита железа, никаких остаточных явлений не будет.
На современном этапе развития медицины железодефицитная анемия является относительно легко излечимым заболеванием. Если диагноз поставлен своевременно, проведена комплексная, адекватная терапия и устранена причина дефицита железа, никаких остаточных явлений не будет.