«ФАРМАТЕКА»; Актуальные обзоры; № 13; 2012; стр. 9-14.
Д.Т. Абдурахманов
Кафедра терапии и профболезней ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова» Минздравсоцразвития РФ, Москва
Обсуждается проблема железодефицитной анемии (ЖДА), развивающейся в т. ч. при заболеваниях желудочно-кишечного тракта. Представлены сведения, касающиеся причин возникновения ЖДА, патогенеза, симптоматики, диагностики и лечения данной патологии. Особое внимание уделено препарату Феринжект (железа карбоксимальтозат), который применяется в комплексной терапии пациентов с ЖДА, обусловленной воспалительными заболеваниями кишечника.
Ключевые слова: железодефицитная анемия, дефицит железа, ферротерапия, железа карбоксимальтозат
The article discusses the problem of iron deficiency anemia (IDA), which develops against the background of many diseases, including gastrointestinal diseases. The data on the causes of IDA, pathogenesis, symptoms, diagnosis and treatment of this disease are presented. Particular attention is paid to the drug Ferinject (ferric carboxymaltosate) used for the treatment of IDA in patients with inflammatory bowel diseases.
Key words: iron deficiency anemia, iron deficiency, ferrotherapy, ferric carboxymaltosate
Наиболее частая в популяции причина анемии — дефицит железа в организме. По данным отчета Всемирной организации здравоохранения (ВОЗ) о состоянии здоровья за 2002 г., железодефицитная анемия (ЖДА) входит в десятку глобальных факторов риска развития нетрудоспособности. Так, показано, что ЖДА встречается среди 30 % населения планеты [1]. В США ЖДА наблюдается среди 5-12 % небеременных женщин и 1-5 % мужчин [2].
Метаболизм железа в организме
Общее количество железа в организме взрослого человека составляет около 3,5-4,0 г, в среднем 50 и 40 мг/кг у мужчин и женщин соответственно. Основная часть железа входит в состав гемоглобина эритроцитов (около 2,5 г), значительная часть железа (около 0,5—1,0 г) депонируется в составе ферритина или входит в состав гемсодержащих и других ферментов (миоглобина, каталазы, цитохромов) организма (около 0,4 г) и небольшая часть железа (0,003—0,007 г) находится в связанном с трансферрином состоянии в крови.
Баланс железа в организме поддерживается соответствием количества поступающего железа его потерям. В пище железо присутствует в составе гема или как негемовое железо. Ежедневно с пищей (стандартный пищевой рацион) в организм человека поступает 10—20 мг железа, из которого в норме в кишечнике всасывается около 10 % (от 3 до 15 %), что компенсирует суточные потери железа, главным образом при слущивании эпителиальных клеток. Организм обеспечивает баланс железа в организме, регулируя процесс его всасывания в кишечнике. В случае развития дефицита железа организм увеличивает процент всасываемого железа (может достигать 25 %), при избытке — уменьшает [3]. В этом процессе ключевое значение придают гепсидину — белку, который синтезируется в печени. Поступление с пищей или выведение железа, как правило, вне контроля организма.
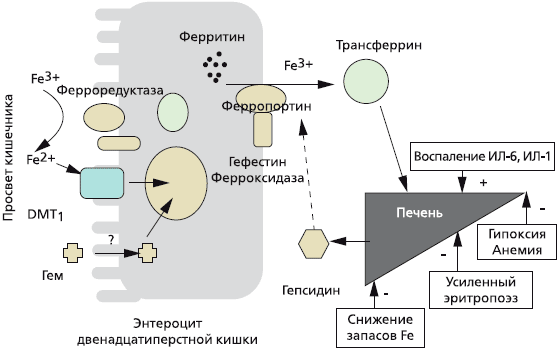
Около 25—30 мг железа ежедневно реутилизируется после разрушения (вследствие старения) эритроцитов в селезенке и поступает снова в костный мозг для синтеза новых эритроцитов. Железо, которое всасывается в кишечнике, предварительно на поверхности энтероцита восстанавливается с участием ферроредуктаз из трехвалентного (Fe 3+ ) в двухвалентнтное (Fe 2+ ), затем с помощью специфического переносчика — транспортера двухвалентных металлов (DMT1) поступает в цитоплазму [4]. Железо в составе гема (содержится в мясе, рыбе) всасывается напрямую. В дальнейшем двухвалентное железо с помощью другого переносчика, ферропортина (также мобилизует железо из ферритина), секретируется в кровь, где снова окисляется до трехвалентного (при участии белка гефестина) и связывается с плазменным белком трансферрином [5]. Трансферрин осуществляет транспорт железа в костный мозг, где оно утилизируется для синтеза эритроцитов, или преимущественно в печень, где железо депонируется в составе ферритина (рис. 1) [6].
При снижении запасов железа, гипоксии, анемии, усиленном эритропоэзе в печени снижается синтез гепсидина, что усиливает всасывание железа в кишечнике, при хроническом воспалении синтез гепсидина в печени увеличивается и, соответственно, всасывание железа в кишечнике снижается.
Рис 1. Регуляция всасывания железа в кишечнике [Guidi G.C., Santonastaso C.L., 2010]
Ферритин — ключевой белок, отражающий запасы железа в организме. Он депонирует железо в нетоксической форме, которое при необходимости мобилизуется. В среднем одна молекула ферритина содержит до 4500 атомов железа. Главным образом железо депонируется в печени, костном мозге и селезенке. Снижение уровня ферритина в сыворотке крови является достаточно надежным показателем дефицита железа в организме, его увеличение, как правило, указывает на перегрузку организма железом. В то же время необходимо помнить, что ферритин относится к белкам острой фазы воспаления, поэтому увеличение его содержания в крови может быть следствием активного воспалительного процесса, а не телько избытка железа. В ряде случаев некоторые злокачественные опухоли обладают способностью синтезировать и секретировать в кровь большое количество ферритина (в рамках паранеопластического синдрома). В норме содержание ферритина в сыворотке крови составляет 30-300 нг/мл.
Причины железодефицитной анемии
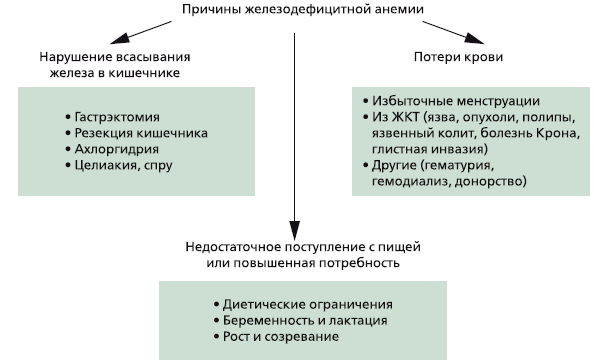
Выделяют три глобальные причины развития дефицита железа в организме (рис. 2):
1. Недостаточное поступление с пищей или повышенная потребность.
2. Нарушение всасывания железа в кишечнике.
3. Хронические потери крови.
Рис 2. Основные причины железодефицитной анемии
В популяции наиболее частой причиной ЖДА является недостаточное поступление с пищей: по данным ВОЗ, от четверти до трети населения в мире хронически голодают из-за нехватки продуктов питания, особенно мясной пищи. Однако в клинической практике среди основных причин ЖДА выделяют хронические потери крови, прежде всего из желудочно-кишечного тракта.
Клиническая картина
При ЖДА наблюдаются общие для всех анемий проявления циркуляторно-гипоксического синдрома:
Кроме того могут встречаться специфические признаки тканевого дефицита железа:
Диагностика
Лабораторная диагностика ЖДА основана на изучении обмена железа и выявлении его дефицита. Выделяют ряд признаков, указывающих на железодефицитный характер анемии (табл. 1).
Лабораторные признаки дефицита железа и ЖДА
| Параметры | Значения при ЖДА | Норма | |
| Железо сыворотки, мкг/дл | 3 | 5 | Примечание. НПВС — нестероидные противовоспалительные средства. Среди причин ЖДА (почти 30-50 % всех случаев) прежде всего рассматривают острые или хронические кровопотери из ЖКТ. Основной причиной ЖДА у женщин до менопаузы являются беременность и менструации, у женщин после менопаузы и у мужчин — хронические (латентные) потери крови из ЖКТ. Анализ кала на скрытую кровь — основной скрининговый метод выявления скрытого желудочно-кишечного кровотечения (тест положительный при выделении не менее 10 мл крови в сутки). При потере не менее 30 мл крови в сутки тест на скрытую кровь бывает положительным в 93 % случаев [8]. Наиболее часто при хронической ЖДА и особенно в случаях положительного результата кала на скрытую кровь выполняют эзофагогастродуодено- (ЭФГДС) и колоноскопию. В 5-10 % случаев анемий, связанных с заболеваниями ЖКТ, при ЭФГДС и колоноскопии не удается выявить очага поражения [9]. В 25 % случаев это обусловлено небольшим размером пораженного участка, который обнаруживается при повторном осмотре, в остальных случаях необходимо обследование тонкой кишки. В последние годы наиболее часто для выявления источника кровотечения из тонкой кишки используется беспроводная капсульная эндоскопия. В 10-17 % случаев причиной ЖДА у мужчин и женщин старше 40 лет являются онкологические заболевания ЖКТ; прежде всего колоректальный рак. ЖДА в течение длительного времени может быть единственным проявлением рака толстой кишки правосторонней локализации, при этом размер опухоли обычно превышает 3 см. Другая наиболее частая причина ЖДА -язвенная болезнь желудка и двенадцатиперстной кишки. При скрытых кровопотерях, обусловленных поражением тонкой кишки, наиболее часто в возрасте до 40 лет выявляют опухоли (лимфому, карциноид, аденокарциному, полипоз), ангиоэктазию артерий (Dieulafoy’s поражение), целиакию и болезнь Крона, в возрасте старше 40 лет -патологию сосудов различной природы и прием НПВС. У трети больных воспалительными заболеваниями кишечника (болезнь Крона, язвенный колит) выявляется анемия, имеющая сложный генез (сочетание ЖДА и анемии хронических заболеваний). При этом дефицит железа становится следствием нескольких причин: Лечение Суточная терапевтическая доза элементарного железа при лечении ЖДА для взрослых составляет в среднем 100— 200 мг в 2—3 приема. Поливитаминные комплексы, содержащие железо, не рекомендуют в качестве лечения ЖДА, т. к. они содержат недостаточное количество железа либо оно плохо всасывается в кишечнике. При адекватном лечении уже в течение первых 3 суток наблюдается увеличение числа ретикулоцитов в крови, на 7—10-й день отмечается ретикулоцитарный криз (пик ретикулоцитоза). К 3—4-й неделе лечения имеет место увеличение уровня гемоглобина на 20 г/л. Прием препаратов железа необходимо продолжать еще в течение 3—6 месяцев после нормализации уровня гемоглобина — пока насыщение трансферрина железом не превысит 30 % и концентрация ферритина не достигнет 50 нг/мл (показатель восстановления тканевых запасов железа). Среди 20—30 % пациентов в результате приема препаратов железа отмечаются различные диспептические расстройства (тошнота, дискомфорт в эпигастрии, диарея или запор). Риск развития желудочно-кишечных расстройств можно снизить, принимая препарат во время еды или на ночь, а также при постепенном увеличении дозы. Среди причин неэффективности пероральных форм железа рассматривают целый ряд факторов [10]: недостаточное поступление железа; Нарушение всасывания железа: Продолжающиеся потери крови или повышенная потребность в железе: Сопутствующие заболевания или состояния: Неправильный диагноз или наличие других причин анемии: Выделяют следующие показания к парентеральному введению, преимущественно внутривенному, препаратов железа: Основная опасность при парентеральном введении железа — развитие тяжелых аллергических реакций, включая анафилактических шок с летальным исходом, которые наблюдаются в 0,6—1,0 % случаев. Данные реакции, в основном, характерны для препаратов железа, содержащих декстран. Среди парентеральных препаратов железа широкое распространение, особенно в комплексной терапии воспалительных заболеваний кишечника, получили сахарат железа и железа карбоксимальтозат (Феринжект), которые в отличие от декстрана железа ассоциируются с минимальным риском развития анафилактических и других аллергических реакций [11—13]. Так, в 2011 г. были опубликованы результаты рандомизированного контролируемого исследования применения железа карбоксимальтозата пациентами с железодефицитной анемией, обусловленной воспалительными заболеваниями кишечника (FERGIcor — a Randomized Controlled Trial on Ferric Carboxymaltose for Iron Deficiency Anemia in Inflammatory Bowel Disease) [14]. В исследовании сравнивали эффективность и безопасность нового режима фиксированной дозы железа карбоксимальтозата (Феринжекта) и индивидуально рассчитываемых доз сахарата железа (СЖ) для пациентов с воспалительными заболеваниями кишечника и ЖДА. В исследование были включены 485 пациентов с ЖДА (уровень ферритина ЛИТЕРАТУРА источник
В данной статье мы рассмотрим с вами анемии, и все, что с ними связано. Итак… Анемия (малокровие) – особое состояние, характеризующееся уменьшением количества эритроцитов и гемоглобина в крови. Анемии преимущественно являются не заболеванием, а группой клинико-гематологических синдромов, сопутствующих различные патологические состояния и различные самостоятельные заболевания. Исключение составляет железодефицитная анемия, которая в первую очередь обусловлена недостаточностью в организме железа. Причинами анемии чаще всего становятся кровотечения, дефицит витаминов В9, В12, железа, повышенный гемолиз, аплазия костного мозга. Исходя из этого можно отметить, что малокровие в основном наблюдается у женщин с обильными менструациями, у лиц, которые придерживаются строгих диет, а также людей с хроническими заболеваниями, такими как – рак, геморрой, язва желудка и двенадцатиперстной кишки. Основные симптомы анемии – повышенная утомляемость, головокружение, одышка при физически нагрузках, тахикардия, бледность кожи и видимых слизистых оболочек. Суть лечения анемии и ее профилактика заключается преимущественно в дополнительном приеме недостающих в организме веществ, участвующих в синтезе эритроцитов и гемоглобина. Перед рассмотрением основных механизмов развития анемии, кратко рассмотрим некоторую терминологию, связанную с данным состоянием. Эритроциты (красные кровяные тельца) – циркулирующие в крови, мелкие эластичные клетки, круглой, но в тоже время двояковогнутой формы, диаметр которых составляет 7-10 мкм. Формирование эритроцитов происходит в костном мозге позвоночника, черепа и ребер, в количестве около 2,4 миллиона ежесекундно. Главная функция эритроцитов – газообмен, который состоит в доставке кислорода от легких ко всем другим тканям организма, а также обратный транспорт диоксида углерода (углекислый газ — CO2). Гемоглобин – сложный железосодержащий белок, находящийся в эритроцитах. Гемоглобин соединяясь с кислородом, доставляется эритроцитами через кровь от легких ко всем другим тканям, органам, системам, а после передачи кислорода, гемоглобин связывается с диоксидом углерода (CO2), и транспортирует его обратно к легким. В связи с особенностями строения гемоглобина, недостаток железа в организме напрямую нарушает функцию нормального снабжения организма кислородом, без которого развивается ряд патологических состояний. Как вы уже, наверное, догадались, дорогие читатели, газообмен возможен только благодаря одновременному задействованию эритроцитов и гемоглобина в данном процессе. Ниже представлены показатели нормы эритроцитов и гемоглобина в крови: Нарушение образования эритроцитов и гемоглобина – развивается при недостатке в организме железа, фолиевой кислоты, витамина В12, заболеваниях костного мозга, отсутствии части желудка, переизбытке витамина С, т.к. аскорбиновая кислота в больших дозах блокирует действие витамина В12. Потеря эритроцитов и гемоглобина – происходит из-за острых кровотечений при травмах и операциях, обильных месячных у женщин, хронических кровотечениях при некоторых внутренних заболеваниях органов пищеварения (язвы и другие). Ускоренное разрушение эритроцитов, длительность жизни в норме которых составляет от 100 до 120 дней – происходит при воздействии на красные кровяные тельца гемолитических ядов, свинца, уксуса, некоторых лекарственных препаратов (сульфаниламидов), а также при некоторых заболеваниях (гемоглобинопатия, лимфолейкоз, рак, цирроз печени). По данным Всемирной Организации Здравоохранения (ВОЗ), анемия присутствует у значительной части населения Земли – около 1,8 млрд. человек, большая часть из которых – женщины, что связано с особенностями женского организма в детородный период. Особую сложность с своевременном диагностировании и дифференцировании малокровия составляют большое количество провоцирующих факторов и несколько механизмов развития анемии. МКБ-10: D50 — D89.
Железодефицитная анемия – характеризуется воспалением языка, наличием трещинок в уголках рта, острым желанием есть землю, лед, бумагу (парорексия), вогнутыми ногтями (койлонихия), диспептическими проявлениями (тошнота, рвота, потеря аппетита). В12 и В9 дефицитная анемия – характеризуется диспептическими (потеря аппетита, боль в животе, тошнота, рвота), потерей веса, покалыванием в руках и ногах, скованностью в походке, темно-красным окрасом языка со сглаженными сосочками, нарушениями в работе центральной нервной системы (атаксия, понижение рефлексов, парестезии), ухудшением умственной деятельности, пониженным осязанием, периодическими галлюцинациями. Гемолитическая анемия – характеризуется ускоренным разрушением эритроцитов в кровеносном русле, что сопровождается желтухой, ретикулоцитозом, увеличением селезенки, болезнью Маркиафавы-Микели, язвами на ногах, желчнокаменной болезнью, покраснением мочи, запоздалым развитием (у детей). При отравлении свинцом, у больного отмечаются тошнота, сильные боли в животе и темно-синие линии на деснах. Апластическая и гипопластическая анемии – характеризуются поражением ростков костного мозга и сопровождаются геморрагическим синдромом, агранулоцитозом. Серповидно-клеточная анемия – характеризуется общим недомоганием, слабостью, повышенной утомляемостью, приступами болей в суставах и брюшной полости.
Причины анемии во многом зависят от ее типа, но основными являются:
Недостаточному количеству красных кровяных телец в крови способствуют следующие факторы:
Разрушению эритроцитов способствуют следующие факторы:
Кроме того, анемия может протекать без особых проявлений, оставаясь незамеченной многие года, пока не обнаруживается при медицинском осмотре и лабораторной диагностике.
Цветовой показатель (ЦП) является индикатором степени насыщения эритроцитов гемоглобином. Нормальным цветовым показателем считается 0,86—1,1. В зависимости от этой величины анемии делятся на:
— Анемии при хронических воспалительных процессах:
— Мегалобластные анемии: В зависимости от пониженного уровня гемоглобина в крови, анемию разделяют на степени тяжести:
Признаком регенерации костным мозгом эритроцитов является увеличение в периферической крови количества ретикулоцитов (молодые эритроциты). Нормальный показатель 0,5-2 %:
Диагностика анемии включает в себя следующие методы обследования:
1. Дополнительный прием витаминов и микроэлементов. Лечение анемии производится преимущественно в условиях стационара. Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом! Как мы уже неоднократно повторяли, в основе развития анемии лежит пониженное количество эритроцитов (красных кровяных телец) и гемоглобина. Эритроциты и гемоглобин участвуют в процессе доставки по всему организму кислорода, и обратном транспорте из организма углекислого газа (СО2). Основными веществами, участвующими в образовании эритроцитов и гемоглобина, являются – железо, витамин В12 (кобаламины) и витамин В9 (фолиевая кислота). Недостаток этих веществ и является причиной большинства видов анемии, поэтому лечение во основном направлено на пополнение организма этими витаминами и железом. Железодефицитная анемия, а также при острой и хронической потере крови – лечение основано на дополнительном приеме препаратов железа, среди которых можно выделить:
В12 и В9-дефицитная анемии – лечится дополнительным приемом препаратов витамина В12 и фолиевой кислоты, иногда с добавлением аденозинкобаламина (кофермент). При эффективном лечении отмечается увеличение ретикулоцитов на 5-8 сутки терапии, на 20-30% (ретикулоцитарный криз). Апластическая анемия – лечение включает в себя трансплантацию костного мозга, проведение гемотрансфузий, гормональную терапию (прием глюкокортикоидов и анаболиков). При стремительном падении гемоглобина в организме до 40-50 г/л и ниже, применяются гемотрансфузии Питание при анемии должно быть богато на витамины группы В, особенно фолиевую кислоту и В12, железо и белок. Что необходимо есть при анемии: красное мясо, печень, рыба, масло, сливки, свекла, морковь, помидор, картофель, кабачки, патиссоны, зеленые овощи (салаты, петрушка, укроп, шпинат и другая зелень), фисташки, фундук, грецкий орех, чечевица, фасоль, горох, злаковые каши, дрожжи, кукуруза, морская капуста, гранат, айва, абрикос, виноград, яблоки, бананы, апельсины, вишни, черешни, мёд, фруктовые свежевыжатые соки, минеральные железосульфатно-гидрокарбонатномагниевые воды Что нельзя есть при анемии, или ограничить в количестве: жиры, молоко, кофеин-содержащие напитки (кофе, крепкий чай, «Кока-Кола»), алкоголь, мучные изделия из сдобного теста, пищу с уксусом, пищу с большим содержанием кальция. Прогноз на выздоровление анемии в большинстве случаев благоприятный. Прогноз серьезный при апластической форме малокровия. Дополнительный прием железа, В12 и фолиевой кислоты также является отличным профилактическим методом против острых респираторных заболеваний у детей.
Чеснок. Залейте 300 г очищенного выдавленного через чеснодавку чеснока 1 л спирта. Поставьте средство в темное место для настаивания, на 3 недели. Принимать это народное средство от анемии нужно по 1 ч. ложке, 3 раза в день. Овощной сок. Смешайте по 100 мл сока моркови, свеклы и черной редьки, перелейте смесь в глиняный сосуд и поставьте его в слегка подогретую духовку на 1 час. Пить приготовленный томленый сок нужно по 2 ст. ложки 3 раза в день, за 20 минут до еды, в течение 2-3 месяцев. Сок. Смешайте вместе 200 мл сока из граната, по 100 мл соков из лимона, морковки и яблок, а также 70 г меда. Соки должны быть свежевыжатыми. Принимать средство нужно по 2 ст. ложки, 3 раза в день, в немного подогретом виде. Хранить смесь необходимо в закрытой посуде, в холодильнике. Диета. Употребление продуктов, богатых на железо, витамины В9 и В12 также является отличным средством при лечении малокровия, из которых можно выделить – фисташки, грецкие орехи, морскую капусту, гранат, груши, яблоки, свеклу, морковь, помидоры, зелень, гречневую и злаковую каши.
источник Болезнь анемия характеризуется низкими показателями уровня гемоглобина в крови. Возникнуть данное заболевание способно по причине острых или хронических потерь крови. Кроме того, ответственность за возникновение можно возложить на быстрое разрушение эритроцитов, а также нарушение функций красного костного мозга, являющегося фундаментальным кроветворным органам. То есть именно в нём, происходит зарождение форменных элементов крови. Точное диагностирование недуга возможно только после получения результатов общего анализа крови. Нормальными показателями, принято считать следующие величины уровня гемоглобина: от 120 для дам, до 130 у мужчин. Хочу заметить, что представленные значение немного идеализированы, без учёта возрастной категории больного. Существует достаточно сложная классификация этого серьёзного заболевания крови. 1. При лёгкой форме болезни, показатель гемоглобина уменьшается до отметки 90 г/л. При такой ситуации, многие больные даже не подозревают, что болезнь анемия нарушила здоровье организма. Некоторые очень быстро утомляются, внутренние силы стремительно покидают организм. На некогда подвижного ребёнка накатывает внезапная апатия, он старается побольше полежать, отсутствует желание активно участвовать в играх, двигаться. Для больных школьного возраста характерно падение успеваемости. Для многих детей, выполнение стандартных школьных нормативов по физкультуре, вызывает существенные проблемы. 2. Уменьшение показателей гемоглобина до диапазона 70-90 г/л свидетельствует о переходе болезни к средней форме тяжести. Больной человек испытывает сильнейшее недомогание. 3. Наконец тяжёлая стадия болезни анемии, характеризуется показателем величины гемоглобина от семидесяти и меньше. Наиболее часто, такое тяжёлое состояние наблюдается после ранее перенесённых травм, тяжёлых операций. В любом случае, наличие данной формы анемии требует незамедлительной госпитализации больного. Зачастую, развитию заболевания способствует недостаточное потребление продуктов питание обогащённых железом. Особенно, данная проблема актуальна для малышей, детей подросткового возраста. Именуется такая анемия железодефицитной. Вот список продуктов, которые дружат с железом: печень, говяжье мясо, язык, рыба, гранаты, яблоки, толокно (овсяное, ячменное), бобовые. Подтолкнуть организм к развитию анемии способны такие заболевания, как язва желудка, хронический гастрит, всевозможные кишечные недомогания. Другой распространённой причиной способен стать дефицит в принимаемой пище витамина B12, фолиевой кислоты. Такая анемия носит название пернициозная, встречается при нарушениях всасывания данного витамина. Последствиями могут быть раздражения в ротовой полости, поражения нервной системы. Недополучение организмом необходимого количества данных витаминов приводит к тому, красные кровяные тельца, ответственность за производство которых несёт костный мозг, получаются низкого качества. Они не в состоянии гарантировать естественную, нормальную транспортировку кровью кислорода. Курсовой приём таких препаратов достаточно длителен, занимает порядка четырёх месяцев. Не стоит забывать, что низкий гемоглобин крови способен наблюдаться при ряде других опасных недомоганиях: воспалении лёгких, хроническом гепатите, сильной кровопотере, системной красной волчанке. Существуют совсем редкие формы анемии, проявляющие себя при проблемах в иммунной системе человека, тяжёлых инфекционных отравлениях. Болезнь анемия имеет ряд вторичных названий, например девичья бледность, поскольку часто данный недуг поражает девушек, когда они находятся в возрасте наступающей половой зрелости. Уменьшается не только количество, но и качество, присутствующих кровяных телец, кровь “бледнеет”. К числу второстепенных, сопутствующих причин можно отнести неправильное питание, систематическое нахождение человека в душном, редко проветриваемом помещении, чрезмерная любовная тяга к кофе, чаю. Большей частью, ключевые признаки вышеуказанного заболевания, напрямую зависят от того, насколько качественно, кровь переносит по организму кислород. Болезнь способна проявить себя следующими неприятностями для организма: 1. Наличием одышки во время дыхательного процесса. 2. Появлением чувства непреодолимой усталости, возникновением состояния общей сонливости. 3. Ухудшением работоспособности желудочно-кишечного тракта, что выражается в частичной или полной потере аппетита. 4. Состояние кожного покрова приобретает более бледный оттенок, аналогичные проявления бледности наблюдаются в области лица, губ. 5. Глазные яблоки, как-бы западают внутрь, вокруг них проявляются круги синеватого цвета. 6. Систематическое возникновение чувства мерзлоты (озноба). 7. Появление частых болей в области головы, параллельно сопровождающихся постоянным головокружением, позывами к тошноте, рвоте. 8. В сердечной области, отчётливо ощущается сердцебиение, в значительной степени затруднён процесс дыхания. 9. В области крестца, возможно частое появление болевых ощущений, временами наступает обморочное состояние, бывают судороги. Учитывая тот факт, что железо , считается одним из ключевых “комплектующих” гемоглобина — главного кислородного переносчика, то нехватка данного элемента влечёт за собой процентное уменьшение его содержания в эритроцитах. В итоге, получаем крайне неудовлетворительное снабжение тканей организма кислородом. Жизнедеятельность вновь образованных составляющих крови, которые называют “эритроцитами” колеблется около отметки 120 дней. С течением времени, теряя свои функциональные способности, они потихоньку приходят в негодное состояние. Отмершие эритроциты тормозит, а затем уничтожает селезёнка. Получившие в этом случае свободу соединения железа, моментально “идут’ на создание новых порций гемоглобина во всех вновь зародившихся эритроцитах. Единожды заполученное организмом железо регулярно совершает циклические действия, постоянно перемещаюсь от одного эритроцита к другому. Железо, которое наш организм получает вместе с потребляемыми продуктами, практически не воспринимается организмом, усваивается минимально, поскольку переизбыток данного элемента вреден для нормального функционирования всех жизненно важных систем организма. Другая сторона медали заключается в том, что систематическое, ежедневное, употребление, на протяжении длительного промежутка времени, железосодержащих препаратов, во время анемии, может стать катализирующим фактором для возникновения нежелательных эффектов. — Употреблённое внутрь “искусственное железо” (лекарства), оказывают связывающее воздействие на сероводород, который образуется в кишечнике. Такое действие ограждает кишечник от наличия естественного стимулятора. Хронические запоры и задержка стула — вот весьма вероятные последствия. — При заболеваниях кишечника, после проведённого хирургического вмешательства, препараты содержащие железо усваиваются значительно хуже. — Внутривенное введение медикаментов содержащих железо, могут спровоцировать избыточное накопление железа в крови. Его проникновение в эритроциты, клетки разных органов способно привести к их изнашиванию, дальнейшей гибели. Если отнестись с должным вниманием к заболеванию, не игнорировать терапевтический процесс, то болезнь анемия достаточно хорошо поддаётся лечению. Напротив, если своевременно не приступить к лечению, игнорировать врачебные рекомендации, то велика вероятность наступления разложения крови. Организм может быть поражён тяжелейшими изнурительными заболеваниями, например, туберкулёзом лёгких, которое в некоторых ситуациях, способно завершиться летальным исходом. Чтобы обеспечить здоровье организма всем необходимым для кроветворения, требуется снабдить свой питательный рацион продуктами, которые в изрядном количестве содержат витамины группы B. Сама еда должна быть максимально проста, а самое главное легко перевариваемая. Кушать необходимо маленькими порциями за раз, но часто. Настоятельно не рекомендуется употребление большого объёма молока единовременно, поскольку необходимо учитывать его неудовлетворительное воздействие на желудок, плохое переваривание. Употребление чаю большим объёмом аналогично не следует допускать, ведь танин, содержащийся в нём, способен воспрепятствовать нормальному усвоению организмом железа. Прекрасным альтернативным вариантом будет травяной чай. Следует кардинально ограничить до минимума потребление мороженного, газированной воды. В их составе присутствуют вещества, препятствующие естественному усвоению железа. Перечень “положительных продуктов” достаточно велик, вот некоторые: зелёные овощи (листовые), проросшие зёрна пшеницы, сухофрукты. Далее вашему вниманию будут представлены некоторые народные рекомендации, способствующие скорейшему выздоровлению ослабленного болезнью организма. 1. Употреблять по сто мл берёзового сока четырежды за день. 2. Лист вахты трёхлистной, количеством две ч. л. необходимо заварить 200 мл сильно горячей воды. Выдержав треть часа отфильтровать, дать возможность остыть до комнатной температуры. Рекомендовано употребление по 70 мл за половину часа до еды, несколько раз в течение дня. 4. Предварительно измельчив корень окопника, льняное семя до порошкообразного состояния, перемешайте их равными долями. Соединив 1 ч. л. полученной смеси со ст. л. мёда, следует всё тщательно перемешать. За день следует употреблять по 5-6 порций. 5. На голодный желудок употребляйте свежие ягоды малины по двести граммов, до четырёх раз в течение дня. 6. Одинаковыми пропорциями взять крапивный, берёзовый лист. Две ст. л. смеси заварить 300 мл кипятка. Укутав, выдержать шестьдесят минут, процедить. Полученный настой соединить со 100 мл свекольного сока. За сутки употреблять рекомендовано три раза, до приёма пищи за 30 минут. 7. Плоды красной рябины (2 ч. л.) заварить 400 мл воды. Предоставив возможность настояться 120 минут, отфильтровать. Приём следует осуществлять по 100 мл четыре раза за день. 8. Высушенные ягоды черники (тридцать граммов) заварить четвертью литра кипятка. Доведя до кипения, подержать десять минут на слабом огне, а затем процедить. Перед едой следует принимать по 50 мл. 9. Два раза за день пить дынный сок по 200 мл. 10. Регулярно, каждый день, на “пустой желудок’ кушать 100 гр красной свёклы, на протяжении трех месяцев. 11. Чрезвычайно высокой эффективностью для обновления крови обладают трава сельдерей, крапивный лист, одуванчик. 12. Полезно потребление свежих ягод земляники, черники, смородины. Разумеется, перед использованием народных советов следует получить очную консультацию у врача, на предмет возможных противопоказаний. Поскольку наша кровь, напрямую отражает состояние желудка, то следует помнить, что очищение крови, невозможно без глобальной корректировки своего питательного рациона. Учитывая это, следует систематически обращать пристальное внимание на своё питание, образ жизни. Соблюдая это, болезнь анемия будет иметь минимальные шансы на то, чтобы потревожить здоровье вашего организма. До свидания. источник
Железодефицитная анемия – наиболее частая форма анемий в гастроэнтерологии, и причиной ее развития являются кровотечения, нарушения всасывания железа, диетические ограничения. Ряд хронических заболеваний пищеварительной системы сопровождается развитием анемии различной степени тяжести. Анемия может являться первым признаком основного заболевания, в частности, опухолевого процесса пищевого канала, а также быть причиной снижения качества жизни пациентов. Выделяют три глобальные причины развития дефицита железа в организме:
Заболевания желудочно-кишечного тракта являются одной из основных причин развития железодефицитной анемии, что обусловлено нарушением всасывания железа в кишечнике или его потерями вследствие эрозивно-язвенных, опухолевых или аутоиммунных воспалительных поражений слизистой оболочки кишечника. Перечень заболеваний пищеварительного тракта, сопровождающихся развитием анемии, достаточно широк. Причиной железодефицитных состояний часто выступают болезни верхних отделов желудочно-кишечного тракта и толстой кишки. Одной из важных причин развития железодефицитной анемии является нарушение процессов всасывания железа в двенадцатиперстной кишке и проксимальном отделе тощей кишки. Различные заболевания тонкой кишки, сопровождающиеся синдромом мальабсорбции (энтерит, амилоидоз, целиакея, идеопатическая стеаторея), а также оперативные вмешательства на желудке и тонкой кишке (состояние после тотальной гастроэктомии, субтотальной резекции желудка, ваготомии с гастроэктомией, резекция тонкой кишки) приводят к развитию дефицита железа. Накапливаются данные о потенциальной связи инфекции H. pylory с железодефицитной анемией, которая может быть следствием скрытых кровотечений при эрозивном гастрите и язвенной болезни, нарушение всасывания железа при хеликобактерном атрофическом пангастрите, а также снижения содержания аскорбиновой кислоты в желудке и конкурентного захвата и утилизации железа самой бактерией. Таким образом, эрадикация H. pylory может стать еще одним подходом к лечению железодефицитной анемии в отсутствии других явных ее причин. Этиологическим фактором анемии может стать прием нестероидных противовоспалительных препаратов (НПВП). Врачам хорошо известна возможность как массивных, так и скрытых кровотечений из эрозий и язв желудка и двенадцатиперстной кишки при НПВП-гастропатии. Однако, железодефицитная анемия может быть следствием НПВП-энтеропатии, другими клиническими проявлениями которой могут служить гипоальбуминемия, мальабсорбция и наличие измененной крови в кале. Причиной нарушения всасывания гемопоэтических факторов являются и заболевания тонкой кишки. К ним можно отнести целиакию (половина пациентов с неясной этиологией железодефицитной анемии, резистентной к терапии препаратами железа), резекцию участка тонкой кишки, синдром избыточного бактериального роста в тонкой кишке, диабетическую энетропатию, амилоидоз, склеродермию, болезнь Уиппла, туберкулез, лимфому тонкой кишки, тропическое спру, паразитарные заболевания (лямблиоз) и гельминтозы (дифиллоботриоз). Воспалительные заболевания кишечника, прежде всего, неспецифический язвенный колит и болезнь Крона, часто сопровождаются развитием анемии. Ведущими механизмами при этом выступают кровопотеря у пациентов с язвенным колитом и болезнью Крона, а также мальабсорбция при вовлечении в процесс тощей и подвздошной кишки при болезни Крона. Ведущей причиной анемии при патологии нижних отделов желудочно-кишечного тракта, особенно у пациентов старше 50 лет, служит колоректальный рак. Хроническая кровопотеря наблюдается при полипах толстой кишки, дивертикулезе, ишемическом колите, геморрое и анальных трещинах. Анемический синдром часто делает необходимым тщательное обследование желудочно-кишечного тракта. Для уточнения вида анемии проводят исследования общего и биохимического анализа крови. Среди причин железодефицитной анемии (почти 30-50% всех случаев) прежде всего рассматривают острые или хронические кровопотери из желудочно-кишечного тракта. Причины железодефицитной анемии Как показали результаты открытого мультицентрового исследования, проведенного в Украине в 2008 году и базировавшиеся на анализе 1299 историй болезней больных железодефицитной анемией, основной причиной развития были эрозивно-язвенные поражения пищевого канала (44,58%) и заболевания, сопровождающиеся синдромом мальабсорбции. Циррозы печени являлись причиной железодефицитной анемии в 10,39% случаев, воспалительные заболевания кишечника – 4,54% больных. Диагностируется железодефицитная анемия у больных с гастроэнтерологическими заболеваниями по совокупности анамнестических данных (указания на оперативные вмешательства на желудке или кишечнике, прием нестероидных или гормональных противовоспалительных препаратов, антикоагулянтов и антиагрегантов, язвенный анамнез, наличие хронических заболеваний печени и воспалительных заболеваний кишечника и т.д.), клинических проявлений (наличие специфического сидеропенического синдрома, проявляющегося сухостью и истончением кожи, ангулярный хейлит, дисфагия, ломкость ногтей, их поперечная исчерченность, вогнутость ногтевой пластинки, извращение вкуса и обоняния, симптом «голубых склер», мышечная слабость) и лабораторных показателей. Диагностика анемии основывается, главным образом, на данных лабораторных исследований, в первую очередь – на результатах клинического исследования крови с определением концентрации гемоглобина. |
 Доброго времени суток, дорогие читатели!
Доброго времени суток, дорогие читатели!

 Симптомы анемии во многом зависят от типа малокровия, но основными признаками являются:
Симптомы анемии во многом зависят от типа малокровия, но основными признаками являются: Потере крови способствуют следующие факторы:
Потере крови способствуют следующие факторы: Классификация анемии происходит следующим образом:
Классификация анемии происходит следующим образом:
 Как лечить анемию? Эффективное лечение анемии в большинстве случаев невозможно без точной диагностики и определения причины малокровия. В целом, лечение анемии включает в себя следующие пункты:
Как лечить анемию? Эффективное лечение анемии в большинстве случаев невозможно без точной диагностики и определения причины малокровия. В целом, лечение анемии включает в себя следующие пункты: Важно! Перед применением народных средств лечения малокровия, проконсультируйтесь с лечащим врачом!
Важно! Перед применением народных средств лечения малокровия, проконсультируйтесь с лечащим врачом! Профилактика анемии включает в себя соблюдение следующих рекомендаций:
Профилактика анемии включает в себя соблюдение следующих рекомендаций:
 Анемия В практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
Анемия В практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.