Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Для своевременного выявления анемии (и других возможных осложнений) всем женщинам во время беременности рекомендуется проходить профилактический осмотр у гинеколога как минимум три раза.
Профилактические посещения гинеколога проводятся:
- До 12 недели беременности. В этом периоде оценивается общее состояние женщины, а также проводится ультразвуковое исследование (УЗИ) с целью выявления аномалий развития плода. Если по результатам анализов у женщины обнаруживается анемия, она точно никак не связана с наступившей беременностью, то есть ее причины нужно искать в других органах и системах.
- До 27 недели беременности. На данном этапе также оценивается общее состояние женщины и развивающегося плода. При общем анализе крови могут быть выявлены начальные признаки дефицита железа или других микроэлементов. Выраженные клинические признаки анемии наблюдаются редко, однако это не отменяет необходимости назначения профилактического лечения.
- С 28 по 42 недели беременности. Анемия на данном сроке беременности может наблюдаться только в случае неправильно проводимого профилактического лечения (либо если женщина на протяжении всей беременности вообще не посещала гинеколога и не принимала никакого лечения). Во время обследования оценивается общее состояние женщины и плода и принимается решение о методе родоразрешения (через естественные родовые пути или с помощью операции кесарева сечения). Дело в том, что при выраженной анемии женский организм (в частности сердечно-сосудистая и дыхательная система) может не выдержать возрастающих нагрузок, что может стать причиной слабости родовой деятельности и даже привести к гибели матери или плода во время родов. В данном случае если позволяет срок беременности, может быть выполнено профилактическое лечение анемии, после чего (в случае положительного эффекта) можно будет рожать через естественные родовые пути. Если же тяжелая анемия диагностируется на поздних сроках беременности (40 неделя и позже), врач рекомендует выполнить кесарево сечение (также после соответствующей предоперационной подготовки).
Для выявления причины анемии при беременности врач может провести:
- опрос;
- клиническое обследование;
- общий анализ крови;
- биохимический анализ крови;
- пункциюкостного мозга.
Опрос является важным этапом диагностики, во время которого врач может заподозрить ту или иную причину анемии.
Во время опроса врач-гинеколог может спросить:
- Как давно наступила беременность?
- Были ли беременности раньше?
- Если были – как они протекали (в частности врача интересует, страдала ли женщина анемией и какое лечение принимала по этому поводу)?
- Как давно была последняя беременность?
- Как питается женщина?
- Страдает ли женщина какими-либо хроническими заболеваниями (гепатитом, циррозом печени и так далее)?
- Злоупотребляет ли женщина (или злоупотребляла ли ранее) алкогольными напитками?
- Страдала ли женщина когда-либо анемией (даже не связанной с беременностью)?
- Как давно женщина проходила последнее медицинское обследование (включающее общий анализ крови) и каковы были его результаты?
- Отмечались ли в последнее время какие-либо вкусовые отклонения (желание съесть какие-то несъедобные продукты, ощущение необычных вкусов или запахов при их отсутствии и так далее)?
Во время осмотра врач старается выявить первые признаки анемии, а также оценить состояние других органов и систем, которые могут быть поражены при той или иной форме заболевания. Так как более 90% анемий во время беременности являются железодефицитными, особое внимание уделяется признакам дефицита железа в организме.
При обследовании пациентки врач оценивает:
- цвет кожных покровов;
- влажность кожи;
- эластичность кожи;
- слизистую оболочку полости рта;
- состояние языка;
- состояние ногтей;
- состояние волос;
- степень развитости подкожно-жировой клетчатки;
- артериальное давление (может быть снижено при анемии);
- размеры печени (при помощи прощупывания и простукивания);
- размеры селезенки (в норме определить ее не удается);
- мышечную силу пациентки;
- переносимость физических нагрузок (женщину просят пройтись несколько раз по кабинету или выполнить пару простых упражнений, оценивая выраженность и продолжительность возникающей при этом одышки).
Общий анализ крови является основным исследованием, при помощи которого выявляется анемия. Суть данного метода заключается в заборе небольшого количества крови пациентки и исследовании ее в лаборатории с целью определения количества всех клеточных элементов, а также их структуры и состава.
Особой подготовки данное исследование не требует. Накануне вечером женщине рекомендуется легкий ужин, а утром легкий завтрак (ничего жирного, жареного или копченого).
Забор крови для общего анализа производится из пальца (для этого берется капиллярная кровь, обычно из безымянного пальца левой руки) или из вены. Сегодня все большее предпочтение отдается второму методу, хотя капиллярная кровь тоже вполне пригодна для данного исследования. Для забора крови из вены пациентка садится на стул и оголяет руку до плеча, после чего кладет ее на спинку стула локтевой поверхностью вверх. Медсестра оценивает состояние поверхностных вен и решает, из какой вены будет брать кровь. Для этого на нижнюю треть плеча накладывается специальный жгут, что приводит к сдавливанию расположенных там кровеносных сосудов и переполнению кровью нижерасположенных вен.
После выявления подходящей вены медсестра несколько раз обрабатывает кожу в области предполагаемого прокола ватой, смоченной в 70% спиртовом растворе (с целью предотвращения инфицирования) и последний раз сухим стерильным тампоном, после чего прокалывает вену. Игла при этом должна вводиться по направлению к плечу пациентки, так как это способствует более быстрому заживлению ранки в сосудистой стенке после выполнения процедуры.
Вводя иглу, медсестра слегка оттягивает поршень шприца на себя. В момент прокола венозной стенки в шприц поступит темно-красная венозная кровь. В этот момент медсестра должна прекратить продвижение иглы, снять жгут с плеча и набрать в шприц несколько миллилитров крови. После этого игла извлекается, а к месту прокола прикладывается спиртовой тампон. В течение 5 – 10 минут после окончания процедуры пациентке рекомендуется посидеть на кушетке в процедурном кабинете, так как в это время возможно возникновение побочных явлений (головокружения, потери сознания).
Исследовать полученную кровь можно с помощью обычного микроскопа (для этого готовятся мазки и используются специальные красители). Однако сегодня в большинстве лабораторий имеются специальные счетные камеры (гематологические анализаторы), которые позволяют в течение нескольких минут подсчитать количественный и качественный состав клеток в исследуемой крови, а также определить многие другие параметры.
Общий анализ крови при анемии
Также характерные изменения в ОАК могут отмечаться при более редких анемиях, а именно:
При данном исследовании производится оценка концентрации различных химических веществ в крови. Для каждого вида анемии характерны определенные биохимические изменения, что позволяет подтвердить или опровергнуть диагноз с большой долей вероятности.
Для выявления причины анемии у беременных врач может назначить:
- анализ уровня сывороточного железа;
- анализ уровня ферритина в крови;
- анализ общей железосвязывающей способности сыворотки крови;
- определение концентрации эритропоэтина в крови;
- определение уровня фолиевой кислоты в крови;
- определение уровня витамина В12 в крови;
- определение уровня билирубина в крови.
Анализ уровня сывороточного железа
Данное исследование позволяет выявить дефицит железа в крови пациентки. Однако стоит отметить, что в начальном периоде развития анемии можно получить ложноотрицательные результаты, так как железо будет выделяться из органов-депо (печени и других), в результате чего концентрация его в крови будет нормальной.
Нормальный уровень сывороточного железа у женщин составляет 14,3 – 17,9 микромоль/литр.
Анализ уровня ферритина в крови
Ферритин – это белковый комплекс, который связывает и хранит железо в организме. При недостатке железа оно в первую очередь мобилизуется (выделяется) из ферритина, а только после его истощения начинает выделяться из органов-депо. Вот почему определение уровня ферритина позволяет выявить дефицит железа на более ранних стадиях.
Нормальный уровень ферритина в крови у женщин составляет 12 – 150 нанограмм/миллилитр.
Анализ общей железосвязывающей способности сыворотки крови
Как говорилось ранее, поступающее в кровь свободное железо тут же связывается с транспортным белком трансферрином, который доставляет его в красный костный мозг и в другие органы. Однако каждая молекула трансферрина связывается с железом лишь на 33%. При развитии дефицита железа в организме активируется компенсаторный синтез трансферрина в печени (чтобы захватить как можно больше молекул железа из крови). Общее количество данного белка в крови при этом увеличивается, однако количество железа, связанного с каждой молекулой уменьшается. Определив, сколько железа связано с каждой молекулой трансферрина можно оценить степень дефицита железа в организме.
Нормальный уровень общей железосвязывающей способности сыворотки крови у женщин составляет 45 – 77 микромоль/литр.
Определение концентрации эритропоэтина в крови
Эритропоэтин – это особое вещество, которое выделяется в почках и активирует процесс образования эритроцитов в красном костном мозге. Синтез эритропоэтина стимулируется недостаточным количеством эритроцитов и гемоглобина в крови, которая проходит через почечные сосуды. Данные условия возникают практически при любой анемии, поэтому повышенная концентрация эритропоэтина в крови лишь подтвердит наличие заболевания, но не поможет распознать его причину.
Нормальный уровень эритропоэтина в крови женщины составляет 10 – 30 международных миллиединиц/миллилитр. Тут же стоит отметить, что данная компенсаторная реакция запускается только через определенный промежуток времени после начала развития анемии (через несколько дней), поэтому нормальный уровень эритропоэтина в крови не исключает наличия постгеморрагической или гемолитической анемии.
Определение уровня фолиевой кислоты крови
Снижение уровня фолиевой кислоты может отмечаться при развитии фолиеводефицитной анемии еще до начала клинических проявлений заболевания. Обычно уже во 2 триместре беременности у женщин может отмечаться незначительное снижение ее концентрации (при условии, что до наступления беременности в организме имелись достаточные запасы фолиевой кислоты).
Нормальный уровень фолиевой кислоты в женском организме составляет 3 – 6 нанограмм/литр.
Определение уровня витамина В12 в крови
В12-дефицитная анемия во время беременности развивается редко, так как запасы данного витамина в организме относительно велики (для развития анемии необходимо присутствие других способствующих и предрасполагающих факторов). Однако данный витамин необходим для нормального превращения фолиевой кислоты в организме, а при его недостатке также могут развиваться клинические проявления, схожие с симптомами фолиеводефицитной анемии.
Нормальный уровень витамина В12 в крови у женщин составляет 200 – 900 пикограмм/миллилитр.
Определение уровня билирубина в крови
Повышение концентрации свободного билирубина (норма 4,5 – 17,1 мкмоль/л) будет указывать на усиленное разрушение эритроцитов в селезенке, что происходит при гемолитической анемии. В то же время, повышение связанной фракции билирубина (норма 0 – 3,4 мкмоль/литр) является признаком нарушения проходимость желчевыделительных путей и не имеет ничего общего с анемией. Вот почему при наличии желтухи следует определять не только общее количество билирубина (норма которого составляет 3,4 — 20,0 мкмоль/л), но и концентрацию отдельных его фракций.
Пункция костного мозга подразумевает прокол губчатой кости организма и забор части располагающейся в ней кроветворной ткани, которую впоследствии обрабатывают специальным образом, окрашивают и исследуют под микроскопом. С помощью данного исследования можно оценить степень кроветворения в красном костном мозге, что позволяет подтвердить или опровергнуть диагноз апластической или другой анемии.
Сама процедура довольно болезненна ввиду того, что прокол кости (грудины, тазовой кости) проводится без обезболивания (введение местных обезболивающих препаратов может повредить исследуемый костный мозг и исказить полученные результаты). Вот почему данное исследование назначается только в крайнем случае, когда другие методы диагностики не дали положительных результатов.
На основании клинических проявлений заболевания и данных лабораторных анализов определяется степень анемии, что необходимо для выбора более правильной лечебной тактики.
Во время беременности у женщины может быть диагностирована:
- Анемия легкой степени тяжести. Характеризуется уровнем гемоглобина от 90 до 115 грамм/литр. Клинические проявления анемии при этом зависят от ее вида и скорости развития. Так, например, при медленном развитии железодефицитной или фолиеводефицитной анемии снижение уровня гемоглобина до 90 г/л может переноситься женщиной относительно хорошо (больные могут жаловаться на слабость, плохую переносимость физических нагрузок и так далее). В то же время, при быстром снижении уровня гемоглобина (например, при кровопотере) организм не успевает приспособиться к резко сниженному уровню доставки кислорода, в результате чего может наступить потеря сознания. В любом случае, если у женщины диагностирована данная степень анемии, ей рекомендуется пройти дополнительные обследования для выявления причины.
- Анемия средней степени тяжести. Характеризуется уровнем гемоглобина от 70 до 90 г/литр. В данном случае высок риск развития осложнений со стороны внутренних органов (в первую очередь со стороны головного мозга, который крайне тяжело переносит нехватку кислорода). Также повышается риск повреждения плода, так как обеспечение его кислородом целиком и полностью осуществляется за счет кислорода из крови матери. Женщины с таким уровнем гемоглобина должны быть в обязательном порядке госпитализированы в отделение патологии беременности для диагностики и наблюдения.
- Анемия выраженной степени тяжести. В данном случае уровень гемоглобина снижается ниже 70 г/л. Данное состояние угрожает жизни матери и плода, поэтому женщины с тяжелой анемией должны быть срочно госпитализированы в отделение реанимации и интенсивной терапии для лечения и наблюдения.
Возникшую во время беременности железодефицитную анемию следует отличать:
- От фолиеводефицитной анемии. Две данных патологии имеют схожие симптомы, однако при проведении простого анализа крови их можно легко различить. При железодефицитной анемии эритроциты уменьшены в размерах и снижен общий уровень гемоглобина, в то время как при фолиеводефицитной анемии отмечаются противоположные данные. Также выставить правильный диагноз поможет оценка уровня железа и фолиевой кислоты в крови.
- От гемолитической анемии. Необходимость дифференциальной диагностики (разграничения симптомов) между гемолитическими и железодефицитными анемиями обусловлена тем, что при гемолитических кризах (состояниях, при которых за короткий промежуток времени разрушается большое количество эритроцитов) активируются компенсаторные реакции в красном костном мозге. В результате этого синтезируется большое количество новых эритроцитов, на которые расходуется большое количество железа. В связи с этим при исследовании периферической крови и проведении биохимического анализа могут быть выявлены признаки железодефицитного состояния (снижение концентрации сывороточного железа). Выставить правильный диагноз в данном случае поможет исследование уровня свободного билирубина, который будет повышенным при гемолитической анемии и нормальным при железодефицитной анемии.
Также следует отличать железодефицитную анемию, развившуюся в результате беременности (то есть из-за перехода части железа из материнского организма в организм развивающегося плода) от железодефицитных состояний, имевших место до наступления беременности. Основным отличительным признаком в данном случае будет являться время появления клинических и лабораторных признаков дефицита железа. Если данное состояние обусловлено беременностью, запасы железа в материнском организме истощатся не ранее чем через несколько месяцев после ее наступления. Если же при первом же обследовании у гинеколога (которое проводится до 12 недели беременности) у женщины выявляются признаки анемии и выраженного дефицита железа, следует искать другую причину данной патологии.
Помимо беременности, железодефицитная анемия может быть обусловлена:
- Хроническими кровопотерями – например, у женщин во время менструации, при наличии кровоточащей язвы в желудочно-кишечной системе, при частых (более 3 – 4 раз в год) сдачах крови (в одной дозе донорской крови содержится около 150 мг железа, на восполнение которого организму потребуется не менее 3 месяцев).
- Нарушением всасывания железа – наблюдается при хронических воспалительных заболеваниях, затрагивающих слизистую оболочку желудка или двенадцатиперстного отдела тонкого кишечника, а также при частичном или полном удалении указанных анатомических областей.
- Неполноценным питанием – дефицит железа может развиться при недостаточном потреблении богатых им мясных продуктов.
- Заболеваниями печени – при циррозе печени нарушается процесс депонирования железа в ней, а также снижается уровень транспортного белка трансферрина, который образуется в печени и отвечает за доставку железа к органам-депо.

Лечение железодефицитной анемии может включать:
- применение лекарственных препаратов;
- соблюдение диеты;
- народные средства.
Назначение препаратов железа является ключевым моментом в лечении железодефицитной анемии. Восстановление и поддержание нормального уровня данного вещества в крови способствует нормализации кроветворения и регрессии (постепенному исчезновению) других симптомов дефицита железа.
Препараты железа могут назначаться как энтерально (в виде таблеток), так и парентерально (в виде внутривенных капельниц или внутримышечных уколов). Первому варианту отдается предпочтение, так как он является более физиологичным. В то же время, при тяжелой анемии либо при нарушении процесса всасывания железа в желудочно-кишечном тракте (например, у пациенток после перенесенной операции по удалению части желудка или двенадцатиперстной кишки) препараты железа вводятся внутривенно.
Медикаментозное лечение железодефицитной анемии у беременных
| Период жизни человека | Количество железа в пище | Потребность в сутки | Коэффициент наличия к потребности |
| При беременности | 18-36 | 80 | 0,2-0,4 |
| Мужчины взрослые | 25-52 | 13 | 2-4 |
| Женщины взрослые | 18-36 | 21 | 1-2 |
| Юноши | 30-60 | 21 | 1,5-3 |
| Девушки | 30-60 | 20 | 1,5-3 |
| Девочки и мальчики 1-12 лет | 48-95 | 22 | 2-4 |
| До 1 года | 33-66 | 67 | 0,5-1 |
Вне зависимости от того, сколько железа содержится в потребляемой пище, на протяжении суток в кишечнике не всасывается более 2 мг микроэлемента (при условии, что человек здоров).
На протяжении суток взрослый здоровый мужчина теряет с волосами и эпителием примерно 1 мг железа.
Женщина во время месячных, при условии, что они протекают нормально, теряет его около 1,5 мг.
То есть при условии нормального питания в депо попадает у мужчин не больше 1 мг у женщин – 0,5 мг. Если же человек плохо питается, болеет хроническими воспалительными недугами, то железо в организме полностью расходуется. Так происходит и при обильных месячных у женщин. И если в депо пусто, при провоцирующих факторах начинает развиваться анемия.
Если лабораторные анализы подтверждают, что у человека железодефицитная анемия, необходимо точно выяснить причину такого состояния. После того, как кровотечение было остановлено или вылечен воспалительный процесс, с целью нормализовать гемоглобина применяют препараты железа перорально. Далее врач назначает применение лечебной дозы препарата еще на протяжении нескольких месяцев, чтобы пополнить депо. При условии, что такие лекарства пациент переносит плохо, ему назначают половину дозы.
Женщинам детородного возраста рекомендуется для профилактики принимать на протяжении 7 дней в месяц любое средство в лечебной дозе (в пересчете около 200 мг чистого железа в сутки). Также можно применять комплекс витаминов, содержащий этот микроэлемент.
Чтобы устранить анемию, врач назначает препараты, содержащие железо, с учетом результатов лабораторных анализов, возрастом, переносимостью средства. Учитывается и цена железосодержащих препаратов, ведь финансовые возможности пациентов могут быть разными. О том, какие железосодержащие препараты лучше, врач может судить и на основе своего опыта применения таких лекарств у детей и у взрослых.
Чтобы правильно рассчитать дозу лекарства, важно учесть, используются ли препараты трехвалентного железа, или же в препарате содержится двухвалентное железо.
При необходимости также могут назначаться препараты в ампулах – для введения внутривенно и в инъекциях внутримышечно. Однако их используют исключительно по строгим показаниям, так как при таком лечении существует большой риск развития аллергических проявлений.
Но ни в коем случае нельзя полагаться на отзывы и самостоятельно выбирать лучшие лекарства, чтобы провести лечение железодефицитной анемии у женщин или мужчин.
Несмотря на то, что список железосодержащих препаратов при анемии очень широк, ни один из них не следует применять без одобрения врача. Он назначает дозировку и оценивает действие таких лекарств в динамике. Ведь при передозировке может произойти серьезное отравление.
Очень осторожно назначают препараты железа для беременных. Принимать железосодержащие препараты для беременных нужно под строгим контролем врача. Парентеральное введение препаратов железа пациентам с анемией показано в следующих случаях:
- При оперативных вмешательствах на органах пищеварительной системы, обширной резекции кишечника, удалении части желудка.
- В случае обострения язвенной болезни, при появлении симптомов целиакии, панкреатитев хронической форме, энтеритах, неспецифическом язвенном колите. При перечисленных заболеваниях понижается всасывание железа при ЖКТ, поэтому необходимо получать железосодержащие препараты.
- Если существует необходимость в короткое время насытить организм этим микроэлементом – перед проведением оперативного вмешательства по поводу фибромиомы, геморроя и др.
- При железодефицитной анемии в тяжелой форме.
- Если у пациента возникла непереносимость этих лекарств при пероральном приеме.
Ниже представлен список препаратов железа, которые применяются при анемии. В нем указаны аналоги таких средств, их приблизительная стоимость в аптеках.
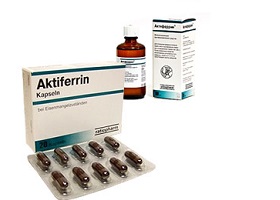
В состав входят соли двухвалентного железа и аскорбиновая Сорбифер кислота. Производится в виде капсул (от 600 руб.) и детских батончиков с разными вкусами (от 300 руб.). Аналогами являются средства Ферроплекс, Сорбифер Дурулес (от 300 руб.).

В состав этого полимальтозного комплекса входит трехвалентное железо. Производится в виде капель, раствора, таблеток, ампул. Стоимость от 250 руб. Также производят препарат Феррум Лек. Его выпускают в виде сиропа, таблеток для жевания, раствора для инъекций. Аналогами являются лекарства Монофер, Ферри.
- сахарозные комплексы для проведения инъекций: Аргеферр(от 4500 руб.), Ликферр (от 2500 руб.), Венофер (от 2700 руб.);
- декстрановые комплексы: Космофер(от 2700 руб.), Декстрафер.
Если необходимо принимать препараты железа для детей, иногда врач рекомендует потреблять гематоген. Его производят из дефибрированной и очищенной крови крупного рогатого скота и дополнительных компонентов, придающих вкус. В составе содержатся нутриенты, микроэлементы и макроэлементы, среди которых и двухвалентное железо, что позволяет преодолеть его дефицит в организме. Гематоген показан детям с 3 лет.
Если необходимы препараты для детей до 1 года, назначают препараты железа в каплях.
Это глюконат, хлорид, сульфат железа, а также железа фумарат. Подробнее о том, фумарат железа — что это такое, можно узнать из инструкции по применению. Когда пациент принимает двухвалентное железо, постепенно у него ослабевают и исчезают симптомы анемии – обмороки, головокружение, слабость, тахикардия и др. Также приходят в норму лабораторные показатели. В составе лекарства Актиферрин есть альфа-аминокислота серин, увеличивающая всасывание железа. Это дает возможность уменьшить дозу, поэтому снижается токсичность в процессе лечения.
Лекарства с таким составом действуют эффективно, так как аскорбиновая кислота улучшает эффективность всасывания минерала. Как следствие, последствия анемии у женщин и мужчин удается преодолеть быстро.
В составе содержится полусинтетический белковый носитель и трехвалентное железо. Когда носитель растворяется в двенадцатиперстной кишке, микроэлемент высвобождается. При этом улучшается его всасывание и не страдает слизистая желудка.
Раствор Ферлатум протеин («жидкое железо») принимают перорально.
Это препараты, в которых содержится полимальтозный, декстрановый либо сахарозный комплексы.
В пищеварительном тракте полимальтозный комплекс стабилен, поэтому через слизистую он всасывается намного медленнее по сравнению с двухвалентным железом. Его структура максимально напоминает ферритин, поэтому в отличие от солей железа двухвалентного, отравление организма при приеме такого лекарства практически невозможно. После введения этих комплексов внутримышечно или внутривенно через почки они почти не выделяются. Они не оказывают прооксидантного действия.
Целый ряд преимуществ специалисты выделяют у полимальтозных комплексов:
- Безопасность использования ввиду очень низкой токсичности. Не отмечается отравления, даже если человек, не зная, как принимать правильно это лекарство, применил слишком большую дозу.
- Хорошая переносимость и высокая эффективность. Средство переносится пациентами лучше, чем обычные соли железа, и вызывает меньше побочных эффектов.
- Когда препарат принимают перорально, не происходит его взаимодействия с пищей. Следовательно, лечение не зависит от приема еды, диеты. Средство можно добавлять в напитки для удобства.
- Даже если это лекарства принимать длительное время, не происходит окрашивания зубов, как это бывает при приеме препаратов железа.
Сколько железа содержится в лекарствах, которые были описаны выше:
| Средство | Форма | Количество |
| Мальтофер |
|
|
| Ферлатум |
|
|
| Венофер |
|
|
| Феррум Лек |
|
|
| Актиферрин |
|
|
| Космофер |
|
|
| Тардиферон |
|
|
| Сорбифер Дурулес |
|
|
| Тотема |
|
|
Часто взрослым и детям назначают и витамины с содержанием железа. Для чего нужны такие комплексы, зависит от состояния человека. Железосодержащие витамины широко представлены в современной фармакологии. Ввиду того, что женщины переживают частую кровопотерю, витамины с железом для женщин можно принимать в профилактических целях.
При анемии у женщин часто назначают средство Тардиферон, а также Сорбифер Дурулес, содержащий, кроме железа, аскорбиновую кислоту. Для беременных часто назначают комплексы Гесталис, Фенюльс и др.
Существуют также специальные витамины с железом для детей с улучшенным вкусом и ароматом.
Перед тем, как лечить анемию у взрослых и детей путем применения внутрь препаратов железа, нужно ознакомиться с инструкцией и учесть ряд важных принципов.
- Не принимают такие лекарства одновременно с препаратами, понижающими их всасывание. Это препараты кальция, Левомицетин, антацидные средства, тетрациклины.
- Чтобы в процессе лечения не беспокоили диспепсические побочные эффекты, во время лечения можно применять ферментные средства – Панкреатин, Фестал.
- Поспособствовать всасыванию таких препаратов могут: аскорбиновая, янтарная, лимонная кислоты, сорбит. Поэтому в схеме лечения иногда присутствуют те вещества, которые активизируют синтез гемоглобина. Это медь, кобальт, витамины С, Е,А, В1, В6.
- Оптимально принимать такие лекарства между приемами еды, ведь пища уменьшает концентрацию железа. К тому же соли, щелочи и кислоты из пищи с железом могут образовать нерастворимые соединения.
- Важно индивидуально рассчитать для пациента потребность в сутки в железе и установить продолжительность курса лечения. Поэтому врач учитывает, сколько микроэлемента содержится в назначенном лекарстве и как он всасывается.
- Обязательно учитывается то, как переносится препарат. Если появляются негативные эффекты, лекарственное средство плохо переносится, его заменяют другим. Анемию лечат, изначально назначая минимальную дозу, а потом постепенно повышают ее. Как правило, процесс лечения продолжительный. Сначала пациент около 2 месяцев получает лечебные дозы средства. Далее, в течение еще 2-3 месяцев, принимает профилактические дозы.
- Дозировка для лечения рассчитывается, исходя из дозы 180-200 мг железа ежесуточно.
- Длительность лечения определяется тем, насколько быстро нормализуются показатели гемоглобина. Железодефицитная анемия корректируется наполовину примерно за три недели. Спустя два месяца правильной терапии она полностью излечивается. Но препарат не отменяют, так как на протяжении еще нескольких месяцев происходит постепенное насыщение запасов этого микроэлемента в организме.
- Если у пациента отмечается непереносимость определенного средства, то замена его другим препаратом может не решить проблему. Ведь негативно действует на ЖКТ именно железо. В такой ситуации препарат рекомендуют принимать после еды или снизить дозировку. В таком случае период насыщения организма удлинится до полугода.
- Рекомендуется принимать препараты железа по 7-10 дн. ежемесячно девушкам и женщинам. Так можно обеспечить первичную профилактику анемии.
Если преодолеть анемию не удается, несмотря на прием препаратов, следует обратить внимание на такие факты:
- принимал ли пациент таблетки, придерживался ли он правильной дозировки;
- не отмечается ли у человека нарушения всасывания железа;
- возможно, речь идет об анемии другого происхождения.
Будущие мамы, у которых диагностирована анемия, должны спрашивать у своего врача, какой лучше при беременности выбрать препарат.
Железодефицитная анемия при беременности или анемия, связанная с дефицитом витамина В12, диагностируется нередко. Лечение анемии при беременности проводится теми же препаратами, что и в обычном состоянии. Питание при анемии у взрослых женщин тоже должно быть соответствующим – полноценным и включать железосодержащие продукты (бобовые, гречка, отруби, сухофрукты, овсянка и др.).
Иногда такие лекарства назначают будущей матери и в целях профилактики. Врач обязательно учитывает уровень гемоглобина, а также то, когда диагностировали анемию – в период беременности или раньше.
Если анемии у будущей мамы нет, ей назначают профилактический прием препаратов в дозе 30-40 мг железа в сутки в третьем триместре.
Если у женщины есть склонность к анемии, связанной с недостатком железа, профилактику проводят примерно на 12-14 и 21-25 неделях. В таком случае нужно принимать 2-3 р. в неделю 30-40 мг микроэлемента.
При условии, что такое состояние у женщины диагностировали во время беременности, показано пить по 100-200 мг в сутки.
Беременным, которые страдали от анемии и до зачатия, показано на протяжении всего периода вынашивания малыша пить по 200 мг препарата железа. Во время лактации прием лекарства нужно продолжать.
Нельзя принимать такие лекарства в следующих случаях:
- при онкологии крови – при разных видах лейкозов;
- при гемолитической и апластической анемии;
- в случае хронических болезней печени и почек;
- одновременно с тетрациклинами, препаратами кальция, антацидами;
- с продуктами, в которых содержится много кальция, клетчатки или кофеин.
Железо в таблетках и других формах для приема внутрь можут спровоцировать побочные действия со стороны пищеварительной системы. Это может отмечаться, если больной принимает витамины железа в таблетках или препараты с двухвалентным железом, название которых можно найти выше. При этом цена железа в таблетках не имеет значения: все эти средства провоцируют похожие побочные действия. Это нужно учитывать, подбирая лекарство для беременных, для детей.
Наиболее легко переносится при анемии железа гидроксид полимальтозат, при приеме которого частота побочных действия сокращается в два раза. Отзывы свидетельствуют, что такие таблетки при анемии воспринимаются организмом лучше всего.
В качестве побочных эффектов возможны: тошнота, диарея, рвота, боль в животе, ухудшение аппетита, метеоризм, запор. Часто бывают и аллергические проявления – сыпь, зуд.
Важно знать, что потемнение кала при лечении нормально, ведь так выводится из организма не усвоенное железо.
Вероятны такие проявления:
- Головная боль, общая слабость, головокружение.
- Боли в спине, мышцах, суставах.
- Привкус металла во рту, рвота, боль в животе, тошнота.
- Гипотензия, гиперемия лица, тахикардия.
- Отеки и краснота в месте введения.
- В редких случаях может повышаться температура, возможна лимфаденопатия, анафилактический шок.
При передозировке может развиваться большинство из тех побочных действий, которые обозначены выше – тошнота, нарушения сознания, понижение АД, рвота, слабость, признаки гипервентиляции и др. В такой ситуации нужно провести промывание желудка, вызвать рвоту, выпить молоко и сырое яйцо. Далее проводится симптоматическое лечение.
Если передозировка произошла при введении внутримышечно или внутривенно, может произойти острая перегрузка железом.
источник
Беременная женщина часто испытывает состояние железодефицитной анемии. В период беременности необходимость в железе повышается. Оно необходимо, чтобы плацента и плод правильно росли и развивались. Количество железа часто находится на грани нормы и может приводить к последующему развитию дефицита.
Анемия – заболевание, которое характеризуется пониженным содержанием железосодержащего белка гемоглобина в крови. Уменьшение количества этого белка приводит к гипоксии, от этого нарушается здоровье растущего плода и его мамы.
Последствия такого состояния всегда отрицательны. Особенно для будущего ребёнка. Стойкая анемия может приводить:
- к кислородному голоданию плода (это тормозит его развитие, провоцирует различные патологии);
- к токсикозу, который очень опасен во второй половине беременности (он несёт реальную угрозу для жизни и здоровья плода и его мамы);
- в будущем (после рождения), к пониженному гемоглобину у малыша;
- ко многим акушерским сложностям при родах;
- к отслойке плаценты;
- к преждевременному отхождению вод и родам;
- к сильным кровотечениям.
Самое страшное, что может произойти: выкидыш или рождения мёртвого ребёнка. Очень важно отнестись серьёзно к такому отклонению и выполнять все рекомендации врача.
Железосодержащий белок транспортирует кислород к тканям. Он входит в состав красных телец крови. Для полного обеспечения организма кислородом необходимо определённое количество таких клеток.
Нормальные показатели уровня гемоглобина у беременной составляют от 110-140 г/л. Они изменяются с увеличением срока беременности:
- в первом триместре (1-12 неделя) в норме показатели от 110-160 г/л;
- во втором триместре (13-26 неделя) – от 108-144 г/л;
- в третьем триместре (27-40 недель) – от 100-140 г/л.
Когда уровень гемоглобина падает до нижних пределов, это свидетельствует о начале развития ЖДА.
Небольшое снижение количества железа, в сравнении с показателями до беременности, вполне нормально. Объём крови растёт быстрее, чем количество эритроцитов. Такое состояние называют гидремией, опасным оно не считается.
Анемия не является самостоятельным заболеванием и встречается при разных болезнях. У беременных она развивается по разным причинам, основными из которых являются:
- недостаток необходимых микроэлементов до наступления беременности;
- развитие дисбактериоза, особенно в стёртой форме;
- заболевания печени, при которых нарушается транспортировка железа;
- психологическое состояние: стрессы, нервозность, которые могут вызвать сбои обменных процессов;
- недостаточное потребление железа с пищей;
- многоплодная беременность;
- быстрый рост объёма крови (плазмы);
- передача части железа в ткани плаценты и для развития плода;
- большие кровопотери во время родов.
Дополнительными факторами, которые способствуют развитию ЖДА, являются вредные воздействия отравляющих веществ (при плохой экологии, работе).
Увеличивает риск появления анемии наличие хронических заболеваний, особенно нарушения в иммунной и эндокринной системах.
На начальном периоде развития дефицита железа организм мобилизуется, используя свои резервы. Улучшается всасывание микроэлемента в кишечнике, компенсируя нехватку на некоторое время. Со временем скрытая форма дефицита переходит в начальную стадию анемии.
Различают три основных стадии ЖДА, которые классифицируют по степени тяжести, основываясь на количественной нехватке железосодержащего белка и уровня гемоглобина.
Данные, соответствующие каждой стадии анемии, представлены в таблице:
| Степень тяжести | Показатель кол-ва гемоглобина | Кол-во эритроцитов |
| Лёгкая | 91-110 г/л | 3,2 * 10 12 /л – 3,6 * 10 12 /л |
| Средняя | 71-90 г/л | 3,0 * 10 12 /л – 3,2 * 10 12 /л |
| Тяжёлая | ниже 70 г/л | ниже 3,0 * 10 12 /л |
Очень важно знать уровень гемоглобина, особенно во второй половине беременности, когда плод быстро набирает вес, и его потребности в кислороде возрастают.
Клинические симптомы ЖДА напрямую отражают тяжесть и темпы развития. На начальном этапе, при лёгкой стадии, признаки могут быть практически незаметны.
За счёт активизации внутренних систем и перераспределения запасов железа необходимость в кислороде обеспечивается ещё некоторое время.
При наступлении более острой стадии дефицита железа симптомы проявляются. Они нарастают при дальнейшем падении уровня эритроцитов.
В таком состоянии у женщины может быть:
- учащение сердцебиений;
- чувство сдавливания в области грудины;
- слабость во всём теле и повышенная утомляемость;
- бессонница;
- ощущение комка в горле, мешающего глотать;
- головокружения и шум в ушах;
- одышка;
- обмороки;
- сбои вкусовых рецепторов (извращённый вкус);
- снижение аппетита и расстройства пищеварения;
- учащённое мочеиспускание.
Женщина может наблюдать эти симптомы самостоятельно. Это повод обратиться к врачу, который назначит необходимые обследования.
При внешнем осмотре становятся заметны следующие признаки:
- слабость мышц всего тела;
- сухость кожных покровов, появление шелушения;
- лёгкая желтизна и бледность кожи (в носогубной области);
- хрупкость ногтей;
- трещины в углах рта (заеды);
- появление ангулярного стоматита;
- ломкость и сухость волос, повышенное выпадение;
- зуд и чувство жжения во влагалище.
Эти признаки появляются из-за тканевой гипоксии, что прямо свидетельствует о наличии анемии.
Анемию можно предположить при внешнем осмотре женщины и наличии общего анамнеза. Появление признаков пониженного гемоглобина – показание к проведению обследований. Окончательный диагноз ЖДА ставят при получении результатов анализов. По их показателям определяют и стадию анемии.
Содержание гемоглобина выявляет общий анализ крови, его берут из пальца. Для наиболее верного результата желательно придерживаться определённых правил:
- сдавать кровь утром, натощак (за исключением экстренных случаев);
- за день до анализа не кушать жирные, жареные блюда;
- хорошо отдохнуть перед анализом (важен полноценный ночной сон);
- сообщить лаборанту о приёме любых лекарств.
О наличии ЖДА говорят данные обследования крови:
| Исследуемые величины | Признаки и количественные показатели |
| Уровень эритроцитов | менее 3,6 * 10 12 /л |
| Уровень гемоглобина | ниже 108 г/л |
| Среднее содержание гемоглобина в эритроците | менее 27 пкг |
| Концентрация ферритина в крови | ниже 10 нг/мл |
| Изменение окраски эритроцитов | бледно-розовая |
| Изменение цветного показателя | меньше 0,8 |
Также возможен рост СОЭ, повышение тромбоцитов и ретикулоцитов. Лейкоциты будут соответствовать нижней границе нормы.
К дополнительным диагностическим процедурам относятся:
- исследование биохимического состава крови;
- общий анализ мочи;
- УЗИ почек, щитовидной железы и брюшной полости (при подозрении на тяжёлую форму);
- взятие пункции и проведение биопсии (по показаниям).
Могут назначить консультации со специалистами: нефрологом, гастроэнтерологом, фтизиатром, эндокринологом, гематологом.
Цель терапии заключается в восполнении количества железа и микроэлементов. Нужно проводить комплексную терапию, которая устранит причины, вызывающие нехватку железа. Лечение состоит из нескольких этапов:
- остановка прогрессирования дефицита;
- повышение запасов железа в организме;
- поддержание нормального уровня на всём этапе беременности.
Если поставлен диагноз ЖДА, самостоятельное лечение недопустимо. Особенно нельзя бесконтрольно принимать медикаменты. Все методы терапии для повышения уровня гемоглобина должен назначать врач, ведущий беременность. Это касается народных методов и изменения рациона питания.
При анемии применяют железосодержащие препараты. Длительность приёма и дозировку определяет врач, исходя из состояния женщины и плода. Также учитывается и стадии развития ЖДА.
Лекарства назначают в форме таблеток, драже или капсул. Используют витамин В12.
Самые распространённые препараты, рекомендуемые при беременности:
- Мальтофер. Жевательные пластинки на основе трёхвалентного железа.
- Ферроплекс. В состав лекарства включены соли двухвалентного железа и аскорбинка.
- Актиферин. Популярный представитель двухвалентного железа. Производят в форме таблеток, сиропа и капсул.
- Гино-Тардиферон. Французский препарат, состоящий из двухвалентного железа и мукопротеоза. Это вещество, которое обеспечивает медленное высвобождение микроэлемента.
- Ферлатум. Раствор трёхвалентного железа.
Суточная норма для лечения лёгкой стадии анемии составляет 60-100 мг железа. При выраженной нехватке – 100-120 мг (в форме железа сульфата).
Для улучшения всасывания микроэлемента в кровь рекомендуется принимать аскорбиновую кислоту. Можно запивать таблетки соком, содержащим витамин С.
Многие специалисты назначают в комплексе с препаратами железа фолиевую кислоту.
Анализ крови определит нормальные показатели только через 5-7 недель.
В состав лекарств включают витамины группы В, фолиевую кислоту, витамин С.
Когда присутствует непереносимость железа при приёме пероральным путём, нарушение всасываемости или тяжёлая анемия, лекарства вводят перентерально (уколы внутримышечно, внутривенно, в брюшную полость). Для инъекций используют препараты трёхвалентного железа. Доза рассчитывается по специальной формуле.
Лучшей формой приёма железосодержащих препаратов считается пероральная. Она обладает гораздо меньшими побочными эффектами, чем инъекции.
Многие народные рецепты можно использовать как поддерживающую терапию, так и для профилактики железодефицитной анемии. Перед использованием любых народных методов нужно проконсультироваться с врачом для исключения противопоказаний и возможной аллергии на компоненты лечебного средства.
При недостаточном уровне гемоглобина народная медицина рекомендует:
- Натощак съедать 100 г варёной свеклы.
- Пить берёзовый сок (1 ст. 2 р. в день).
- Принимать по 2 ст. л. отжатого свекольного сока. Он должен постоять пару часов на холоде.
- Пить тёплый капустный сок по 1/3 ст. за полчаса до еды.
- Принимать настой из смеси плодов шиповника и черноплодной рябины. Расчёт – 2 ст. ложки на 1 ст. кипятка. Можно настаивать в термосе. Пить по 1/2 стакана 2-3 раза в день.
- Развести 1 ст. сока калины литром воды, добавить мёд по вкусу. Принимать целый день вместо воды.
- Заваривать с зелёным чаем и пить, высушенные листья земляники, калины и облепихи.
Рецептов для повышения гемоглобина много. Они разные и подбирать их нужно индивидуально, учитывая состав и возможные реакции организма.
Специальное питание является важной составляющей в лечении железодефицитной анемии. Увеличение поступления железа с пищей на начальной стадии анемии может нормализовать гемоглобин без приёма медикаментов.
Диета при лечении включает продукты с повышенным содержанием железа и других микроэлементов (марганца, селена, кобальта, меди). Рацион питания обогащают витаминами группы В и С.
В ежедневное меню включают такие продукты:
- каши из круп (гречка, овсянка, пшено);
- говяжья печень и мозги;
- творог;
- нежирная говядина;
- морская рыба, морепродукты;
- зелёные овощи и салаты (горошек, капуста, шпинат, петрушка);
- бобовые (фасоль, соя, горох);
- картофель, кабачки, тыква;
- чеснок и лук;
- свежие фрукты (абрикос, дыня, крыжовник, чёрный виноград, груша).
Очень полезны свежевыжатые фруктовые и овощные соки, приготовленные из нескольких видов сырья. Рекомендуется пить настой шиповника и облепихи.
Много железа содержат красная свёкла и гранат. Рекомендуют пить свекольный и гранатовый соки. Нужно учитывать свойства данных продуктов: плоды граната обладают крепящим действием, а свекла – слабительным.
Очень высокий уровень железа в печени животных (свиная, телячья). Они стоят на первом месте по уровню усвоения этого элемента.
Первичными мерами по профилактики анемии можно считать своевременное определение уровня гемоглобина в организме и выявление возможных причин появления анемии на ранней стадии.
Есть группа повышенного риска развития ЖДА. В неё входят:
- женщины с многоплодной беременностью;
- беременные с хроническими заболеваниями;
- часто рожавшие женщины (если срок между беременностями короткий);
- доноры крови;
- женщины из малообеспеченных семей (предполагается скудное питание).
В таких случаях профилактическая терапия проводится весь период беременности, сопровождается регулярным контролем уровня гемоглобина. Приём железа продолжают после родов, чтобы пополнить его запасы.
По рекомендациям специалистов профилактические меры заключаются в приёме железосодержащих препаратов и фолиевой кислоты. Эффективная дневная доза составляет 60 мг железа (двухвалентного) и 250 мг фолиевой кислоты. Лучше принимать комбинированные препараты, содержащие оба компонента.
Хорошим средством для профилактики будет диета, которую используют для лечения анемии, и приём витаминных напитков.
Доступно и популярно о ЖДА у беременных женщин рассказано в этом видео:
Нельзя недооценивать вероятность развития железодефицитной анемии при беременности. Не начатая вовремя профилактика или лечебная терапия могут привести к необратимым последствиям, ведь опасности подвергается и будущая мама, и ещё не родившийся младенец.
источник
 Железодефицитная анемия развивается вследствие таких причин:
Железодефицитная анемия развивается вследствие таких причин: