Железодефицитная анемия — частое осложнение хронического энтерита. Как воспалительные заболевания тонкой кишки, так и атрофия слизистой оболочки приводят к нарушению всасывания железа наряду с всасыванием других веществ и развитие прежде всего железодефицитной анемии. Дефицит железа характерен для глютеновой энтеропатии — заболевание, при котором наблюдается стеаторея, связанная с непереносимостью глютена — склеивающей белковой части ряда злаковых растений (пшеница, рожь, овес, ячмень). Глютеновая энтеропатия встречается как у детей, так и у взрослых.
Для хронического энтерита характерно чувство давления, тяжести, распирания в животе, часто наблюдается урчание, булькание. Сильный болевой синдром наблюдается редко. Стул чаще всего учащенный кашицеобразный с кусочками непереваренной пищи, но без слизи. Акт дефекации безболезнен. Стул от 2—3 до 10—15 раз в сутки. Иногда при энтеритах поносы могут отсутствовать, наблюдаются запоры.
Для хронического энтерита характерна непереносимость молока, нередко после его употребления появляются боли в животе, усиливается понос. Вначале при энтеритах обнаруживаются лишь симптомы, характеризующие изменения в системе пищеварения: обложен язык, живот вздут и болезнен в мезогастральной области (по данным А. Я. Губергрица и В. Н. Шмакова, в 94% случаев). Характерно громкое урчание и плеск в слепой кишке, болезненность в зоне слева и выше пупка, в области подвздошной кишки.
Постепенно больные худеют, появляются признаки обезвоживания, интоксикации, появляются трофические расстройства. У некоторых больных обнаруживаются признаки демпинг-синдрома, витаминной недостаточности, понижается тургор кожи, появляются боли в мышцах, суставах, костях, иногда неприятные ощущения в области сердца. Характерны ангулярный стоматит, своеобразный дерматит кожи лица, признаки эндокринной недостаточности. Хронические энтериты гематологически чаще всего проявляются дефицитом железа. Мегалобластная анемия бывает реже. Запасы витамина В12 в организме очень велики. Нарушение всасывания витамина B12 проявляется лишь на 3—4-й год болезни. Дефицит фолиевой кислоты может проявиться раньше.
Стул у больных обильный, неоформленный, нередко светло-желтый. В кале обнаруживается непереваренная пища и слизь. Для энтеритов характерно увеличение количества жира в кале.
Рентгенологически при хроническом энтерите обнаруживаются признаки нарушения тонуса тонкой кишки, изменение рельефа слизистой оболочки кишки. Нередко обнаруживаются, утолщенные, грубые, отечные складки. Иногда при хронических энтеритах обнаруживается низкий уровень жидкости, что бывает связано с усилением брожения, нарушением всасывания в тонкой кишке и значительной экссудацией.
Больные поступают в гематологическую клинику с диагнозом: анемия неясного генеза. Обнаруживается гипохромия эритроцитов, низкое содержание железа. При помощи 51 Cr кровопотери обычно выявить не удается. Помогает в диагностике исследование всасывания радиоактивного железа. При постгеморрагических железодефицитных анемиях всасывание железа, как правило, резко возрастает. При хроническом энтерите кишечное всасывание железа резко снижается.
Больная П., 45 лет, с 1971 г. жалуется на боли в животе, метеоризм, тошноту, поносы, чередующиеся с запорами. С 1976 г. отмечается умеренная железодефицитная анемия. В 1978 г. было обморочное состояние. Содержание гемоглобина снизилось до 85 г/л (8,5 г%), цветовой показатель 0,7. Лечилась длительно препаратами железа для внутреннего приема без эффекта. При поступлении в клинику в марте 1979 г. состояние больной удовлетворительное. Жалобы на боли в животе, иногда поносы. Живот умеренно вздут, болезнен в эпигастральной области, в области пупка и по ходу толстой кишки. Печень и селезенка не пальпируются. При гастроскопии выявлена картина гастродуоденита. Обнаружена небольшая грыжа пищеводного отверстия диафрагмы. Гинекологической патологии не выявлено. Менструации по 3 дня через 28 дней, необильные. Анализ крови: Hb 85 г/л (8,5 г %), эр. 4•10 12 /л, цв. показатель 0,63, СОЭ 36 мм/ч, ретикулоц. 2%, тромбоц. 300•10 9 /л, л. 4,2•10 9 /л, п. 8%, с. 52%, э. 2%, лимф. 30%, мон. 8%. Железо сыворотки 9 мкмоль/л (50 мкг%).
Кровопотери из желудочно-кишечного тракта (при помощи 51 Cr) не выявлено. При исследовании всасывания железа было установлено, что у больной всосалось 6,3% от принятой дозы, что значительно ниже нормы.
При рентгенологическом исследовании пищевода, желудка и тонкой кишки установлено следующее: пищевод свободно проходим и не изменен, желудочный пузырь прозрачен, складки слизистой оболочки прослеживаются на всем протяжении. Форма, размеры и положение желудка в пределах нормы; привратник раскрывается своевременно. Луковица двенадцатиперстной кишки обычных размеров, складки слизистой оболочки широкие; просвет двенадцатиперстной кишки шире обычного. Тощая кишка в области fl. duodeno-jejunalis раздута газом. Проксимальные отделы тощей кишки кое-где расширены, образуя резервуары контрастного вещества, кое-где сужены. Нормального рельефа слизистой оболочки тощей кишки проследить не удается. Нижележащие отделы тощей кишки тоже значительно расширены, и в этих отделах длительно задерживается бариевая взвесь. Прохождение бария в тощей кишке своевременное. Остатков бария в тонкой кишке нет. Толстая кишка на всем протяжении заполнена барием. Заключение: рентгенологическая картина хронического энтерита.
Назначены соответствующая диета и препараты железа для парентерального введения. Содержание гемоглобина повысилось до 120 г/л (12 г%). Состояние больной удовлетворительное.
Нарушение всасывания железа наблюдается при тропических энтеритах типа спру. Описано нарушение кишечного всасывания железа при некоторых эндокринных заболеваниях, в частности при синдроме Typнера. При этом у больных нередко выявляется снижение содержания сывороточного железа, повышение общей железосвязывающей способности и гипохромная анемия.
Следует иметь в виду, что нарушение кишечного всасывания — сравнительно редкая причина дефицита железа и что железодефицитная анемия не развивается в результате ахилического гастрита.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Нормальное кровообращение в организме человека обеспечивается постоянным давлением в сосудах, создаваемым сокращением сердца, выбросом крови в аорту и мышечным тонусом сосудистой стенки. При ослаблении сопротивления артерий или снижении объема циркулирующей крови возникает гипотония (пониженное артериальное давление). При этом показатели АД обычно ниже 100/60 мм рт ст у взрослого человека. Сегодня доказано, что такое состояние является не менее опасным для организма, чем гипертония.
Причины развития гипотонии делятся на две группы:
- физиологические — при наследственной предрасположенности (семейная особенность вегетативной нервной системы, астеническое телосложение), особенно у девушек; у профессиональных танцоров и спортсменов — при натренированном сердце;
- патологические — как следствие какого-либо заболевания, например:
- сердечная недостаточность после перенесенного инфаркта, миокардита, эндокардита, при мерцательной аритмии и т.д.;
- вегето-сосудистая дистония по гипотоническому типу — чаще у подростков, может переходить в заболевание в старшем возрасте;
- при депрессивном состоянии, сильном нервном истощении;
- как последствие перенесенной черепно-мозговой травмы;
- при заболеваниях эндокринной системы (патология надпочечников, щитовидной железы);
- тяжелое течение хронических заболеваний, сепсис, инфекции;
- алкогольная интоксикация;
- аллергические реакции по типу анафилактического шока;
- у пожилых людей может быть ортостатическая гипотензия при резкой смене положения тела из горизонтального в вертикальное (при цереброслерозе);
- плохое питание, анорексия, диеты, содержащие в большом количестве продукты, понижающие артериальное давление — это яблоки, грейпфруты, злаковые из-за большого содержания магния, а также нежирное молоко, зеленые овощи, сардины, миндаль, богатые кальцием. Бананы, арбузы, кабачки, печеный картофель, курага, апельсины, помидоры, тунец — тоже снижают АД, так как содержат много калия. Гипотензивным эффектом обладают чеснок, черноплодная рябина, клюква, брусника, персики и абрикосы, а также брокколи и одуванчик;
- обезвоживание организма (диарея при кишечных инфекциях и т.д.);
- значительная кровопотеря;
- коматозные состояния (гипогликемия при сахарном диабете и др.);
- побочное действие некоторых лекарств. Средства для понижения артериального давления могут применяться людьми в качестве самолечения в неадекватных дозах. Это гипотензивные препараты из групп ингибиторов АПФ, адреноблокаторов, антагонистов кальция, а также любимые населением диуретики, которые применяются при любых отеках без совета с врачом. Кроме того, давление могут снижать спазмолитики (но-шпа, дротаверин, папаверин) за счет расширения сосудов, используемые для купирования болей. Некоторые антибиотики (например, макролиды) могут усиливать гипотензивный эффект соответствующих препаратов от давления. Побочные эффекты препаратов описаны в инструкциях по применению;
- применение в различных целях лекарственных сборов, содержащих травы, понижающие артериальное давление. Основные из них — цветки и плоды боярышника, пустырник, валериана, сушеница, мята, адонис. Сюда же относятся плоды калины, шиповника, цветы календулы, листья малины.
При физиологической гипотензии симптомы могут отсутствовать, такие люди вполне жизнеспособны и достаточно активны, но быстрее устают и не отличаются большой выносливостью. Патологические гипотоники всегда предъявляют много жалоб на разные органы и системы, они всегда недовольны, у них часто депрессивные состояния, неврозы.
При резком снижении АД отмечается головокружение, звон в ушах, холодный пот, озноб вплоть до потери сознания. Такое состояние опасно тем, что все жизненно-важные органы находятся в условиях гипоксии и нарушается их функция, в этом случае больше всего страдает мозг и сердце. Возможно развитие ишемических атак, инсульта, аритмий и т.д. С возрастом гипотония может перейти в гипертонию.
Люди с низким давлением должны соблюдать режим дня — обязательный ночной сон не менее 8 ч, дневные прогулки, умеренная физическая нагрузка, плавание. Нельзя резко вставать с кровати, следует отказаться от курения и алкоголя.
Питание должно быть полноценным и дробным, питьевой режим не меньше 2 литров воды в день. Из медикаментов используют аптечные настойки — левзеи, элеутерококка, лимонника, аралии, женьшеня. При патологической гипотонии важно лечить основное заболевание после соответствующего обследования.
Многие люди считают, что кашель является симптомом только заболеваний дыхательной системы, но это не так. Легкие тесно взаимосвязаны с сердцем и сосудами. Именно поэтому нарушения в кровообращении могут отражаться на работе дыхательных органов, и у человека будет появляться сердечный кашель. Этот симптом многих заболеваний сердечно-сосудистой системы может появляться до начала их лечения или из-за него. Сердечный кашель напоминает кашель при обычном бронхите, но не сопровождается выделением мокроты. В тяжелых случаях в откашливаемом содержимом могут появляться прожилки крови. При прогрессировании заболевания и отсутствии лечения сердечный кашель может приводить к развитию сердечной астмы или отеку легкого. Такие состояния могут становиться опасными для жизни больного и требуют незамедлительной медицинской помощи.
В этой статье мы рассмотрим основные причины появления, механизм развития, симптомы и методы лечения сердечного кашля. Эти знания помогут вам вовремя заподозрить начало заболевания и принять необходимые меры по его устранению, которые предупредят развитие грозных осложнений.
Основной причиной появления сердечного кашля является застой крови в легких, который возникает при неспособности сердца нормально перекачивать кровь. Такие застойные явления, декомпрессирующие деятельность сердца, приводят к скоплению жидкости в легких, вызывающей раздражение бронхов и сам кашель. Сердечная недостаточность может провоцироваться многими острыми и хроническими патологиями сердца и сосудов, такими, как:
- артериальная гипертензия;
- ишемическая болезнь сердца;
- миокардит;
- кардиомиопатия;
- кардиосклероз;
- сердечный приступ;
- инфаркт миокарда;
- врожденные пороки сердца;
- приобретенные поражения клапанов сердца (особенно митрального);
- аритмии;
- поражения аорты (аневризмы, мезаортит);
- заболевания средостения.
Также причинами сердечного кашля могут стать заболевания эндокринной системы, злоупотребление спиртными напитками, курение, тяжелые формы анемии, прием некоторых лекарственных препаратов для лечения сердечно-сосудистых патологий, частые и сильные стрессы.
Кровоснабжение легких обеспечивается малым кругом кровообращения, и его эффективность во многом зависит от полноценности функционирования левого желудочка и предсердия. Развитие сердечного кашля проходит несколько этапов. Механизм угнетения дыхательной функции таков:
- Патологические процессы, протекающие в левом желудочке, вызывают снижение его сократительной способности, и он не может эффективно перекачивать кровь, поступившую из легочных артерий, в аорту. Такие изменения в работе сердца приводят к повышению давления в легких и замедлению микроциркуляции крови.
- Замедленный кровоток вызывает повышение венозного давления и кислородное голодание тканей.
- Из-за гипоксии на межальвеолярных перегородках и стенках мелких сосудов откладываются коллагеновые волокна, которые вызывают развитие пневмосклероза.
- Мелкие сосуды легких постепенно склерозируются и полностью облитерируются (зарастают соединительной тканью). Такие патологические процессы приводят к уменьшению кровотока в легких и еще большему повышению давления в легочных сосудах.
- Повышенное давление в легочной артерии приводит к повышению нагрузки на левый желудочек, и он гипертрофируется.
- Затем происходит дилатация (расширение границ) правой половины сердца, которая вызывает застой большом круге кровообращения. Жидкая часть крови просачивается в ткани легких и раздражает рецепторы бронхов. У больного появляется сердечный кашель, который протекает хронически, появляется при попытках занять горизонтальное положение и обостряется в вечернее или ночное время.
- При тяжелом осложнении патологического процесса в сердце (например, развитие нового приступа инфаркта, аритмии, фибрилляции желудочков и т. п.) развивается острая левожелудочковая недостаточность, и ее быстрое прогрессирование может вызывать приступы сердечной астмы или отек легких.
Собрав полную информацию о характере кашля, врач определяет тактику дальнейшего обследования пациента.
У сердечного кашля есть ряд характерных особенностей, которые отличают его от простудного или бронхиального кашля:
- Сердечный кашель сухой. Во время кашля у больного не отделяется мокрота, слизь или гной. Во время острых приступов может появляться кровянистое отделяемое.
- Кашель сопровождается цианозом (посинением) губ, носогубного треугольника, мочек ушей или кончиков пальцев.
- Во время кашля у больного наблюдается учащенное дыхание. Вначале одышка и кашель появляются только при физической нагрузке, но при прогрессировании заболевания даже долгая беседа может вызвать удушающий сухой кашель и учащенное дыхание.
- Кашель сопровождается болями в сердце и сердцебиением, которые вызываются перегрузкой сердца кровью.
- Кашель может сопровождаться предобморочными состояниями или оброками, которые провоцируются повышением грудного давления и уменьшением поступающего к сердцу объема крови.
- Во время приступов кашля у больного вздуваются вены на шее.
- Кашель появляется или усиливается при попытке лечь, т. к. в таком положении тела левый желудочек еще больше перегружается. Некоторым больным даже приходится спать в положении полусидя. Такой же симптом может наблюдаться при бронхиальной астме, и поэтому такое состояние больного требует проведения дифференциальной диагностики.
- В начале болезни кашель сопровождается выраженной слабостью, потливостью и головокружениями. Далее у больного появляются отеки голеностопа в вечернее время. На поздних стадиях отеки становятся более плотными, устойчивыми и не исчезают к утру.
Вышеперечисленные особенности сердечного кашля могут проявляться в разной мере. Их выраженность зависит от причины, вызвавшей кашель, и тяжести основного заболевания сердца.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сердечный кашель может быть:
- раздражающий и сухой – на начальных стадиях заболевания, когда застой в большом круге кровообращения еще не развился;
- резкий, короткий и сухой, сочетающийся с болью в сердце – часто наблюдается при ревматизме, который был осложнен перикардитом;
- сухой и приступообразный, сопровождающийся затрудненностью дыхания – часто наблюдается при митральном стенозе;
- вечерний или ночной, громкий и изнуряющий, появляющийся в положении лежа или при попытке занять горизонтальное положение – характерен для хронической левожелудочковой недостаточности;
- кашель с кровохарканьем – появляется при тяжелом застое в легких вследствие мерцательной аритмии и правожелудочковой недостаточности, может указывать на развитие тромбоэмболии.
При появлении первых же эпизодов сердечного кашля больному необходимо обратиться к врачу и пройти обследование, которое позволит выявить причину отклонений в деятельности сердца. Своевременное лечение обнаруженного заболевания позволит быстро избавиться от кашля и затормозит прогрессирование основного недуга.
Обзорная рентгенография органов грудной клетки позволяет врачу выявить застойные изменения в легких и провести дифференциальную диагностику с различными заболеваниями, которые сопровождаются кашлем.
Симптомы при сердечном кашле могут быть похожи на признаки многих заболеваний сердца и дыхательной системы. Для точной постановки диагноза больному назначают такие методики диагностики:
- ЭКГ – для выявления ишемии и гипертрофии миокарда;
- Эхо-КГ – для изучения и оценки сократительной способности желудочков и более детального изучения структур сердца;
- рентгенография – для выявления застойных явлений в легких;
- томография – для детального изучения состояния миокарда.
Для устранения сердечного кашля больному назначают курс лечения основного заболевания, которое его вызвало. Самолечение этого неприятного симптома недопустимо, т. к. попытки его подавления могут приводить к нежелательным последствиям. Во время сердечного кашля бронхи очищаются, а торможение этих процессов будет вызывать скопление отделяемого из легких. Именно поэтому курс терапии должен назначаться только кардиологом.
Для избавления от сердечного кашля, помимо лечения основного заболевания, врач порекомендует целый комплекс мероприятий.
Соблюдение режима труда и отдыха при патологиях сердечно-сосудистой системы позволяет избегать перегрузок и благотворно отражается на работе сердца. Таким больным рекомендуется спать не менее 8 часов в сутки.
Курение и алкоголь оказывают серьезную нагрузку на сердце, и отказ от них должен произойти в минимальные сроки.
Стрессовые ситуации представляют серьезную угрозу для людей с патологиями сердца, и больному следует научиться правильно противостоять им и не расстраиваться по пустякам. При необходимости врач может порекомендовать прием успокоительных средств.
При сердечном кашле наблюдается кислородное голодание тканей, а прогулки на свежем воздухе будут способствовать их насыщению кислородом. Такая кислородотерапия поможет не только устранить сердцебиения и одышку, но и нормализует настроение и сон.
При заболеваниях сердечно-сосудистой системы врач может назначить соблюдение специальной диеты или порекомендует уменьшить количество потребляемой соли и отказаться от вредных продуктов (жирного мяса, фаст-фуда, копченостей, солений, газировки, крепкого чая и кофе). Всем пациентам рекомендуется не переедать и следить за своим весом, т. к. эти факторы могут провоцировать и усугублять сердечный кашель. Больным не следует пить большое количество жидкости (объем потребляемой жидкости определяется индивидуально).
Достаточные физические нагрузки способствуют нормализации кровообращения и устранению застойных явлений. Их интенсивность должна быть индивидуальной и определяется только общим состоянием больного. Вначале они должны быть минимальными, а при улучшении состояния – постепенно увеличиваться.
Для устранения сердечного кашля могут назначаться такие препараты:
- диуретики: Индапамид, Трифас, Верошпирон и др.;
- вазодилататоры: Атаканд, Лозартан, Кандекор;
- противокашлевые средства с анестезирующим эффектом: назначаются только в тех случаях, когда приступы кашля существенно отягощают состояние больного, вызывая обмороки и резкую слабость.
Выбор препаратов для устранения сердечного кашля, их дозирование и длительность приема определяются только врачом. В зависимости от состояния больного доктор может корректировать схему терапии.
Большинство кардиологов не рекомендуют применять народные средства для устранения сердечного кашля. Использовать некоторые народные рецепты можно только после консультации с врачом и диагностирования основного заболевания, которое вызвало появление этого неприятного симптома.
Сердечный кашель является «первым звоночком» многих патологий сердечно-сосудистой системы и весомым поводом для обращения к кардиологу. Распознать его самостоятельно удается далеко не всем людям, которые не связаны с медициной. Наша статья поможет вам вовремя заподозрить появление сердечного кашля и принять правильные и своевременные меры. Не занимайтесь самолечением этого тревожного и неприятного симптома и не откладывайте визит к врачу, т. к. он может вызываться многими опасными заболеваниями и осложняться сердечной астмой и отеком легких. Помните об этом и будьте здоровы!
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Отчего мы кашляем? Необычные причины кашля» (о сердечном кашле смотрите с 11:17):
Watch this v >
- Состав
- 1 тб. Апроваска (5 мг./150 мг) содержит:
- 1 тб. Апроваска (10 мг/150 мг) содержит:
- 1 тб. Апроваска (5 мг/ 300 мг) содержит:
- 1 т. Апроваска (10 мг/300 мг) содержит:
- Форма выпуска
- Механизм действия
- Действие Амлодипина
- Действие Ирбесартана
- Показания к использованию препарата
- Инструкция по применению
- Дозировка
- Применение при беременности и лактации
- Применение у детей
- Применение в пожилом возрасте
- Противопоказания
- Побочные эффекты
- Передозировка
- Симптомы передозировки
- Лечение
- Лекарственное взаимодействие
- Ирбесартан
- Амлодипин
- Особые указания
- Аналоги
- Отзывы
- Апроваск и его аналоги относятся к группе препаратов пролонгированного антигипертензивного воздействия. Разовый прием препарата способен обеспечить снижение АД на протяжении суток.
- Действующее вещество: Амлодипин (Amlodipine) + Ирбесартан (Irbesartan)
- Фармакологическая группа: Гипотензивное комбинированное средство
- Код АТХ: C09DB05
- Производитель: SANOFI– AVENTIS de Mexico S.A. de C.V. (Мексика)
- Цена от: 650 руб.
Свойства активных компонентов Апроваска (амлодипина и ирбесартана) обеспечивают их аддитивное (суммарное) антигипертензивное действие.
- 7,0 мг амлодипина безилата (5,0 мг Амлодипина);
- 150,0 мг ирбесартана;
- 66,0 мг микрокристаллической целлюлозы;
- 5,0 мг гипромеллозы;
- 12,0 мг натрия кроскармеллозы;
- 2,5 мг коллоидного диоксида кремния;
- 5,0 мг микрокристаллической целлюлозы;
- 2,5 мг магния стеарата.
В оболочке таблетки присутствует 10,0 мг опадрая белого.
- 14,0 мг амлодипина безилата (10,0 мг Амлодипина);
- 150,0 мг ирбесартана;
- 54,0 мг микрокристаллической целлюлозы;
- 12,0 мг натрия кроскармеллозы;
- 5,0 мг гипромеллоза;
- 10,0 мг микрокристаллической целлюлозы;
- 2,5 мг магния стеарата;
- 2,5 мг.кремния диоксида.
Оболочка препарата содержит 10,0 мг опадрая розового.
- 7,0 мг амлодипина безилата (5,0 мг Амлодипина);
- 300,0 мг ирбесартана;
- 132,0 мг целлюлозы микрокристаллической;
- 24,0 мг натрия кроскармеллозы;
- 10,0 мг гипромеллозы;
- 17,0 мг микрокристаллической целлюлозы (100 мкм.);
- 5,0 мг диоксида кремния;
- 5,0 мг магния стеарата.
Оболочка Апроваска содержит 20,0 мг. опадрая желтого.
- 14,0 мг амлодипина безилата (10,0 мг Амлодипина);
- 300,0 мг ирбесартана;
- 132,0 мг микрокристаллической целлюлозы (50 мкм.);
- 24,0 мг натрия кроскармеллозы;
- 10,0 мг гипромеллозы;
- 10,0 мг.микрокристаллической целлюлозы (100 мкм.);
- 5.0 мг магния стеарата;
- 5,0 мг диоксида кремния.
В оболочке присутствует 20,0 мг опадрая белого.
Лекарственное средство выпускается в форме двояковыпуклых таблеток с гравировкой на одной стороне, соответствующей дозе активных веществ. Таблетки Апроваска отличаются между собой цветом пленочной оболочки (при дозировке 5 мг/150 мг, а также 10 мг/300 мг она белая). Таблетки с дозировкой 10 мг/150 мг имеют светло-розовую оболочку, а 5 мг/300 мг – желтую. При любых дозировках Апроваск помещен в блистеры (по 7 тб.).
Основные компоненты препарата обеспечивают гипотензивное действие, обусловленное снижением давления в периферических сосудах. Дополнительно блокируется доступ кальция к клеточным структурам, а сосудосуживающий эффект снижается за счет уменьшения активности ангиотензина II.
Этот компонент Апроваска является производным дигидропиридина и относится к группе блокаторов медленных кальциевых каналов. Амлодипин входит в состав многих гипотензивных медикаментов. Действующее вещество способно обеспечить нормализацию АД при однократном приеме в течение суток.
Амлодипин обладает способностью к расслаблению гладкой мускулатуры всех сосудов, что обеспечивает антигипертензивый эффект. В результате артериального расширения снижается постнагрузка (сосудистое периферическое сопротивление), а частота сердечных сокращений (ЧСС) увеличивается незначительно. Это приводит к тому, что снижается необходимость в обеспечении миокарда повышенным количеством кислорода и энергии.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Амлодипин увеличивает время физических нагрузок при стенокардии, а также снижает частоту развития приступов стенокардии в течение суток, что доказано соответствующими исследованиями. На фоне действия Амлодипина снижается потребность в приеме Нитроглицерина.
Действие Амлодипина пролонгированное, однократный суточный прием препарата способен обеспечить нормальное функционирование сердечной мышцы в течение всего дня. Амлодипин можно назначать пациентам с подагрой, сахарным диабетом и астмой, так как он крайне редко вызывает побочные проявления. Несмотря на свою эффективность и выраженное гипертензивное действие, Амлодипин не рекомендуется к приему при гипертонических кризах, что обусловлено замедленным началом воздействия.
Ирбесартан относится к селективным APA II сильного действия. Он обладает способностью частично подавлять эффективность ангиотензина II за счет сильного сужения сосудов, а также альдостерон секретирующего действия.
Ирбесартан уменьшает сопротивление сосудов, а также снижает повышенное системное АД. Помимо этого Ирбесартан снижает давление малого круга кровообращения. Максимальная эффективность активного вещества наблюдается в комбинации с Амлодипином.
Гипотензивный эффект Ирбесартана наблюдается сразу после его первого применения, но максимальное действие достигается, спустя 1–1,5 месяца. При однократном приеме препарата уровень снижения артериального давления будет зависеть от назначенной дозы. Аддитивный гипотензивный эффект достигается при комплексном воздействии 2-х компонентов Апроваска.
Биодоступность Ирбесартана не изменяется в зависимости от приема пищи. Кроме того, на эффективность не влияет половая принадлежность пациента и возрастная категория. После того, как Ирбесартан отменен, АД постепенно приходит к нормальным показателям. Синдром отмены на прием Ирбесартана отсутствует.
Апроваск рекомендуется к применению при развитии артериальной гипертензии, когда монотерапия Ирбесартаном и Амлодипином оказалась неэффективной.
Препарат необходимо принимать перорально, вне зависимости от приема пищи. Таблетки проглатывают, запивая небольшим количеством жидкости.
Начальная дозировка(5/300, 300/10, 150/10, 150/5) Апроваска определяется лечащим врачом на основании общего состояния пациента. На начальном этапе назначается 1 тб. препарата в сутки, но перед тем, как приступить к использованию Апроваска, проводится монотерапия Амлодипином и Ирбесартаном с аналогичными дозировками.
Таблетка принимается внутрь, ее следует обильно запивать водой. Желательно, чтобы пациент принимал лекарственное средство в одно и то же время (утром или вечером), что обеспечивает необходимую концентрацию действующего вещества в крови.
Дозировка корректируется в зависимости от АД в первые несколько дней после приема Апроваска. При этом обязательно учитывается состояние печени у больного, что обусловлено негативным влиянием на нее Амлодипина. Возрастные и функциональные изменения почечной системы не требуют изменений дозировки.
Максимально допустимая суточная доза Апроваска составляет 150 мг/10 мг или 300 мг/10 мг в течение суток, что обусловлено максимальной суточной дозировкой Амлодипина (не более 10 мг).
Подтвержденных данных о влиянии Апроваска на беременную женщину и плод недостаточно. Согласно исследованиям ингибиторы АПФ, принимаемые женщиной на 2-м и 3-м триместрах беременности, провоцировали развитие патологий и гибели плода. Поэтому как и все остальные лекарственные средства, оказывающие воздействие на РААС (гормональную систему человека и млекопитающих, регулирующую объем крови и ее давление в организме), Апроваск противопоказан к применению во время беременности.
Помимо этого, Апроваск нельзя принимать женщинам детородного возраста при отсутствии эффективных способов контрацепции. При выявлении беременности на фоне лечения Апроваском, требуется прекращение его приема и дальнейшая консультация специалиста. Противопоказанием к приему Апроваска служит также период грудного вскармливания.
Безопасность и эффективность препарата в детском и подростковом возрасте не установлена, поэтому прием Апроваска пациентами, не достигшими 18 лет, запрещен.
Кардинальных отличий в эффективности между приемом Апроваска пациентами средней возрастной группы и больными старше 65 лет не наблюдается. Однако при назначении терапии, включающей Апроваск, следует учитывать наличие хронических заболеваний и возрастных особенностей организма.
Не рекомендуется назначение Апроваска в следующих случаях:
- повышенная чувствительность к Амлодипину, Ирберсартану и остальным производным дигидропиридина;
- беременность и лактация;
- кардиогенный шок;
- возраст до 18 лет;
- аортальный стеноз;
- присутствие у пациента стенокардии нестабильного характера (исключение составляет стенокардия Принцметала);
- не рекомендуется назначение Апроваска пациентам с сахарным диабетом, а также при тяжелой и умеренной почечной недостаточности при одновременном приеме лекарственных средств, в составе которых присутствует алискирен.
С осторожностью рекомендуется применение Апроваска при следующих состояниях:
- хроническая сердечная недостаточность II–IV степени не ишемической этиологии, что обусловлено присутствием в Апроваске амлодипина, который увеличивает частоту развития отека легких;
- гиповолемия и гипонатриемия, возникающие на фоне активного употребления диуретиков, а также при гемодиализе, соблюдении строгой диеты, ограничивающей употребление поваренной соли;
- рвота и диарея;
- при почечной недостаточности, а также после трансплантации почки, что обусловлено присутствием в препарате ирбесартана, который нарушает баланс калия и концентрации креатинина крови;
- осторожность требуется при назначении препарата пациентам с печеночной недостаточностью;
- при стенозе митрального и аортального клапана, а также ГОКМП (гипертрофической обструктивной кардиомиопатии);
- при синдроме слабости синусового узла (в этом случае опасность представляет Амлодипин);
- ишемическая болезнь сердца, а также клинически значимый атеросклероз сосудов головного мозга, что обусловлено риском усиления ишемии, вплоть до инсульта и инфаркта миокарда в результате резкого снижения АД.
Помимо этого назначение Апроваска требует осторожности пациентам с артериальной гипертензией, стенозом артерии 1 или 2 почек, с ХСН (хронической сердечной недостаточностью) III–IV степени.
На фоне приема Апроваска возможен ряд побочных проявлений:
- со стороны пищеварительной системы: приступы тошноты, нарушение стула, абдоминальные боли, отечность десен;
- обмен веществ: крайне редко наблюдается гиперкалиемия;
- со стороны дыхательной системы: возможно появление приступообразного кашля;
- со стороны сердечно-сосудистой системы: чаще всего наблюдается ортостатическая гипотензия и частое сердцебиение. В некоторых случаях возможна синусовая брадикардия и резкое падение АД;
- половая сфера: крайне редко может возникнуть эректильная дисфункция;
- со стороны ЦНС: появление головных болей, повышенной сонливости, головокружения и крайне редко возможна парестезия (онемение конечностей);
- органы слуха: вертиго, тиннитус;
- сосудистая система: достаточно часто может возникнуть ортостатическая гипотензия и крайне редко наблюдается резкое снижение АД;
- почки и мочевыводящие пути: протеинурия, гиперкреатининемия, азотемия, нарушение функциональности почечной системы;
- со стороны соединительных тканей и скелетно-мышечной системы: возможно появление тугоподвижности сустава, миалгии и артралгии;
- иммунная система: возможны реакции повышенной чувствительности к компонентам препарата, проявляющиеся аллергией (сыпью, зудом, отеками и т.д.);
- со стороны желчевыводящих путей и печени: гепатит, повышение показателей «печеночной» пробы, желтуха;
- кожа и подкожные ткани: алопеция, крапивница, ангионевротический отек.
Прочие реакции к препарату выражаются астенией, периферическими отеками (в тяжелых случаях может развиться отек Квинке, представляющий опасность для жизни пациента), болями в грудной клетке, общим недомоганием, раздражительностью, увеличением (снижением) массы тела и т.д.
При неправильном применении и самостоятельном увеличении рекомендованной врачом дозировки препарата возможно развитие тяжелого состояния.
Следует учитывать, что ирбесартан и особенно амлодипин в повышенных дозировках способны привести к возникновению тахикардии рефлекторного характера, периферической вазодилатации, нарастанию снижения АД, а в тяжелых случаях развитию шокового состояния вплоть до летального исхода. Пациент заторможен, у него спутанное сознание, в тяжелых случаях он может впасть в кому.
Лечение симптомов передозировки основывается на обеспечении поддержания жизненно необходимых функций организма и включает в себя следующие мероприятия:
- обязательным условием является постоянное наблюдение за состоянием пациента;
- при необходимости выполняется промывание желудка и прием активированного угля (сразу или не позднее 2 часов после неправильно принятого лекарственного препарата);
- амлодипин тесно взаимосвязан с белками крови, а ирбесартан нельзя вывести из организма при помощи гемодиализа, поэтому он малоэффективен в такой ситуации;
- при значительной передозировке препарата требуется измерение АД каждых 30–40 минут;
- для усиления притока крови к головному мозгу пациенту следует придать положение с приподнятыми ногами и следить за работой сердца и дыханием;
- помимо этого необходимо следить за объемом циркулирующей крови (ОЦК), а также количеством выделяемой мочи.
Во всех случаях больной госпитализируется для дальнейшей терапии. В некоторых случаях для нормализации АД и восстановления сосудистого тонуса требуется введение сосудосуживающих средств. Для ликвидации последствий блокады кальциевых каналов полезно в/в введение Глюконата кальция.
Исследования по лекарственному взаимодействию Апроваска проводились по каждому активному веществу отдельно:
Одновременный прием Ирбесартана с литием и препаратами, в составе которых он присутствует, способствует повышению в крови уровня лития и его токсическому воздействию.
Совместный прием Ирбесартана с Гидрохлоротиазидом и Нифедипином не нарушают его фармакокинетических свойств.
Ирбесартан не влияет на фармакокинетику Симвастатина, метаболизирующегося при помощи дигоксина и изофермента CYP3A4, а одновременный прием Ирбесартана и препаратов калия повышает количество калия в крови.
Сочетание Ирбесартана и НПВП может спровоцировать нарушение почечной функции вплоть до острой почечной недостаточности.
При одновременном приеме с Циметидином фармакокинетика Амлодипина не нарушается. Курсовое назначение Амлодипина (10 мг.) и Аторвастатина (80 мг.) провоцирует изменения фармакокинетических показателей Аторвастатина.
Комбинация Амлодипина и Силденафила усиливает антигипертензивное воздействие, а одновременное применение с Дигоксином не влияет на его концентрацию в крови.
Комбинация Амлодипина и Варфарина не влияет на протромбиновое время, сочетание с Такролимусом приводит к увеличению его концентрации в крови.
Амлодипин и Симвастатин увеличивают его сохранение в плазме крови. Помимо этого Амлодипин не оказывает воздействие на фармакокинетику Циклоспорина.
Амлодипин безопасно сочетается с НПВП, Нитроглицерином (лингвальными таблетками), тиазидными диуретиками, антибиотиками, бета-и-альфа-адреноблокаторами и пероральными гипогликемическими средствами.
Апроваск является уникальным гипотензивным средством, комбинация компонентов которого не встречается в других препаратах. Поэтому перед его назначением следует внимательно ознакомиться с инструкцией и особыми указаниями:
- важно учитывать, что на фоне приема Апроваска возможны гипонатриемия и гиповолемия, которые способны спровоцировать резкое снижение АД, поэтому начальный этап лечения требует назначения минимальных доз препарата;
- скорость метаболизма амлодипина снижается при заболеваниях печени, что приводит к более длительному сохранению его высокой концентрации в крови;
- иногда ирбесартан может спровоцировать прогрессирование азотемии и олигурию. Такие реакции требуют обязательного наблюдения лечащего врача;
- лекарственное средство Апроваск неэффективно во время гипертонического криза, поэтому для купирования подобного состояния требуются гипотензивные средства быстрого действия.
Влияние препарата на управление транспортными средствами и деятельность, требующую быстроты реакции и концентрации внимания, не установлено. Однако с учетом его фармакологических свойств на время лечения рекомендуется отказаться от вождения автомобиля, так как возможны такие реакции, как головокружение, вертилиго и повышенная слабость.
Существует достаточно много функциональных аналогов Апроваска, но наиболее часто используются:
- Эксфорж (Швейцария) — 1100 руб;
- Амзаар (Корея) — 612 руб;
- Валодип (Словения) — 415 руб;
- Твинста (Индия) — 408 руб;
- Вамлосет (Словения) — 201 руб;
- Лортенза (Россия) — 133 руб.
Наиболее дешевым и доступным аналогом Апроваска является Лортенза, в которой содержатся амлодипин и лазортан. По своим показаниям эти заменители не имеют существенных отличий от действия Апроваска.
Так как препарат назначается при неэффективности монотерапии амлодипином и ирбесартаном, большинство отзывов о его действии, положительные. Пациенты отмечают мягкое и постепенное снижение артериального давления и удерживание его на нормальных показателях в течение длительного времени. К преимуществам препарата относится удобство приема (1 раз в сутки), а также крайне редкие побочные проявления. Среди минусов выделяется достаточно высокая цена препарата.
Необходимо помнить, что Апроваск является незаменимым лекарственным средством для пациентов с артериальной гипертензией, однако использовать его можно только после консультации с лечащим врачом, который подберет наиболее оптимальную дозировку для пациента.
источник
Причинами нарушений всасывания в кишечнике могут быть:
- врожденные нарушения всасывания, для которых характерны изолированные дефекты транспорта (всасывания) отдельных аминокислот, моносахаридов и жирных кислот;
- первичные, т .е. генетически детерминированные, нарушения всасывания, вызываемые глютеном и другими веществами;
- вторичные нарушения всасывания, возникающие при заболеваниях тонкой кишки или других органов и систем.
В таблице показаны клинические симптомы плохого всасывания, связанные с поражением различных органов и систем организма, и конкретные причины их возникновения.
| Орган, система | Клинические симптомы | Причины |
| Желудок, кишечник | Диарея | Нарушение всасывания пищевых веществ; секреция воды и ионов; влияние невсосавшихся желчных и жирных кислот на слизистую оболочку толстой кишки |
|   | Снижение массы тела | Нарушение всасывания пищевых веществ |
|   | Метеоризм | Микробный метаболизм невсосавшихся углеводов |
|   | Боль в животе | Расширение и спазмы кишки, поражение висцеральной и париетальной брюшины |
|   | Глоссит, стоматит, хейлит | Дефицит железа, рибофлавина, никотиновой кислоты |
| Гемопоэз | Анемия микроцитарная | Дефицит железа, пиридоксина |
|   | Анемия макроцитарная | Дефицит витамина В12 и фолиевой кислоты |
|   | Кровотечения | Дефицит витамина К |
| Кости,суставы, мышцы | Остеопороз, остеоартроз, судороги | Нарушение всасывания кальция и витамина D. Дефицит кальция, магния и витамина D |
| Эндокринная система | Аменорея, импотенция, инфантилизм, вторичный гипопитуитаризм, адреналовая недостаточность | Выраженные нарушения всасывания |
|   | Вторичный гиперпаратиреоидизм | Длительный дефицит кальция и витамина D |
| Кожа,ногти, волосы | Геморрагии | Дефицит витамина К |
|   | Гиперпигментация пеллагроидного типа | Дефицит никотиновой кислоты |
|   | Фолликулярный гиперкератоз | Дефицит витамина А, цинка, эссенциальных жирных кислот |
|   | Отеки | Дефицит белка |
|   | Ломкость и исчерченность ногтей, выпадение волос | Дефицит кальция, железа |
| Зрение | Ксерофтальмия, куриная слепота | Дефицит витаминов В12 и тиамина |
| Нервная система | Периферическая нейропатия | То же |
Различают 3 степени тяжести нарушения всасывания.
I степень: нарушение всасывания проявляется в основном снижением массы тела (не более 5-10 кг), нерезко выраженными качественными нарушениями питания (симптомами витаминной недостаточности и трофическими нарушениями).
II степень: дефицит массы тела может быть 10 кг и более. Выраженные трофические нарушения, гиповитаминозы, электролитные нарушения (дефицит калия, кальция), у части больных — гипохромная анемия, гипофункция половых и других эндокринных желез.
III степень: дефицит массы тела свыше 10 кг. Выраженные качественные нарушения питания — симптомы витаминной недостаточности, трофические нарушения, нарушения водно-электролитного обмена, анемия, гипопротеинемия, гипопротеинемические отеки, плюригландулярная недостаточность.
«Понос, метеоризм, анемия и другие признаки синдрома нарушенного всасывания» и другие статьи из раздела Заболевания кишечника
источник
Пару слов о том, что такое синдром СРК. Каковы последствия этой болезни? Рассказать, что одним из последствий является анемия.
Почему? Пошаговая инструкция что делать, если диагностировали анемию из-за СРК.
Синдром раздраженного кишечника на сегодняшний день является одним из самых проблемных заболеваний в гастроэнтерологии. Это состояние по разным оценкам имеют около 10 процентов населения, то есть каждый 10-й из нас.
При этом симптомы достаточно мучительные и реально заставляют людей страдать. К счастью буквально недавно были разработаны новые стандарты диагностики и лечения этой болезни, которых ждали целых 10 лет!
Подозревать синдром раздраженного кишечника можно, если есть боли в животе, связанные с нарушением стула. Стул может быть жидкий или твердый, или иногда жидкий, или иногда твердый, или иногда такой, а в другие периоды времени другой.
То есть при наличии болей в животе чаще 1 раза в неделю и изменений стула можно думать о синдроме раздраженного кишечника.
Первое, что нужно сделать, если у вас возникли такие симптомы и сохраняются в течение месяца или дольше, это обратиться к врачу для проведения обследования. Обследование назначается в зависимости от состояния живота, может быть минимальным (какие-то общие анализы) или достаточно полным, включая колоноскопию.
В принципе, в зависимости от состояния могут быть использованы разным методы – ирригоскопия, компьютерная томография с двойным контрастированием, капсульная эндоскопия и другие, все решается индивидуально. Однако у многих пациентов даже не требуется дополнительное обследование.
Самое важное, что при синдроме раздраженного кишечника практически все анализы нормальные и не имеют отклонений от нормы, но живот продолжает болеть и проблемы со стулом сохраняются!
Если при синдроме раздраженного кишечника у вас нашли анемию или снижение гемоглобина, или снижение уровня железа, то дело плохо. Значит беспокоящий вас недуг вовсе не синдром раздраженного кишечника, а одно из воспалительных заболеваний кишечника!
Это может быть язвенный колит, болезнь Крона, дивертикулярная болезнь, полипоз кишечника или другие болезни. В такой ситуации обязательно нужен осмотр и дополнительное обследование, потому что болезнь может быть серьезной.
Для лечения воспалительных заболеваний кишечника, важно понимать какое именно воспаление возникло. От этого будет зависеть способ и длительность лечения. В любом случае, это будут достаточно специальные лекарства, которые назначит врач.
Для лечения анемии при воспалительных заболеваниях кишечника подходят не все лекарства, а вернее, подходит только одно – Сидерал Форте . Потому что в отличие от любого другого препарата железа он не имеет побочного действия на кишечник и даже при нарушении всасывания пищи в кишечнике железо из него попадет в организм.
Чтобы лечить синдром раздраженного кишечника важно быть уверенным, что нет других болезней кишечника. После этого можно приступать и к лечению. В зависимости от типа болей, частоты и консистенции стула используются разные варианты лечения.
При болях и запорах используется коррекция питания, специальная диета. Затем приступают к волокнам и осмотическим слабительным. При боли и диарее используются средства, замедляющие сокращения кишечника. Если же диарея сохранялась долго, более месяца, необходимо убирать из кишечника избыточный бактериальный рост и восстанавливать моторику кишечника.
При синдроме раздраженного кишечника также нарушается и чувствительность нервных волокон, расположенных в кишечнике. Именно поэтому боли могут восприниматься и чувствоваться намного сильнее, чем ситуация в кишечнике на самом деле. Самое сложное в лечении –
это восстановления чувствительности кишечника.
Для этого используются различные лекарства, действующие на специальные рецепторы.
Синдром раздраженного кишечника не смертельный, но очень мучительный.
Автор: Сергей Вялов, врач-гастроэнтеролог в GMS Clinic, к.м.н. Член Американской гастроэнтерологической ассоциации (AGA) и Российской гастроэнтерологической ассоциации (РГА)
источник
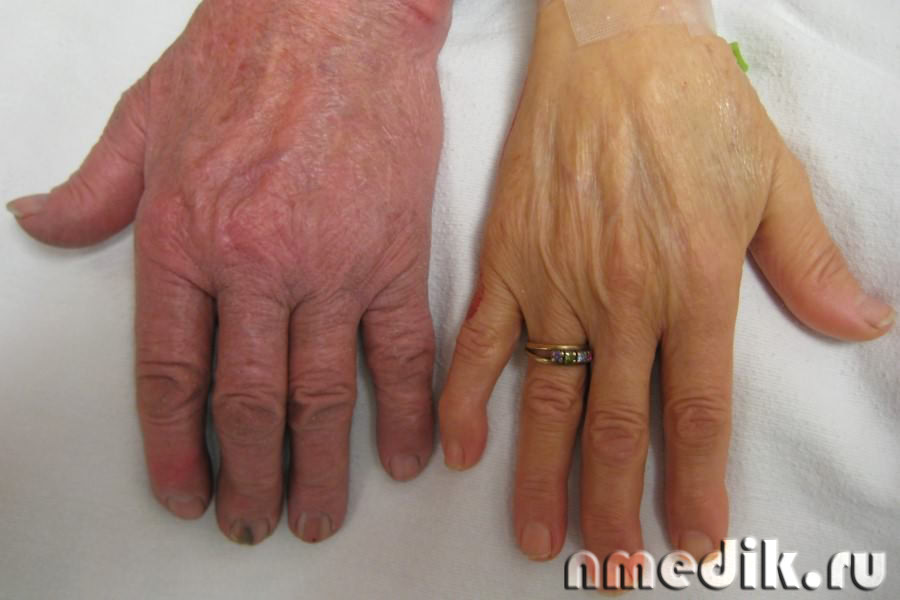
Причины анемии: кровопотери, повышенное кроветворение (при недостатке в организме железа, витаминов; при токсическом поражении головного мозга и т. д.).
Слабость, головокружение, одышка, сердцебиение, бледность кожных покровов, слизистых оболочек; при остром малокровии – опалость щек и глаз, заострение носа; лицо и конечности нередко холодеют, на теле выступает липкий пот, пульс слабый и частый, появляются головокружение, тошнота и рвота.
Основные симптомы анемии приведены на рисунке:
Выбор терапии при анемии зависит от типа заболевания и причин, вызвавших его.
При анемиях, вызванных обширными кровопотерями, первейшими задачами являются:
- Остановка кровотечения при помощи наложения артериального жгута, перевязки, введения коагулянтов и гемостатиков: аминокапроновой кислоты, викасола, этамзилата, кальция хлорида.
- Восстановление объема циркулирующей крови путем введения эритроцитарной массы, переливания крови, инфузий плазмозаменителей (реополиглюкина, полиглюкина).
- Устранение шока при помощи введения глюкокортикоидов (дексаметазона, преднизолона), анальгетиков (промедол, кетанов или кеторол, анальгин). При снижении артериального давления вводят мезатон или адреналин.
При железодефицитной анемии назначают:
- Препараты железа: феррум-лек, ферроплекс, тардиферон.
- Аскорбиновую кислоту по 500 мг в сутки для лучшего всасывания железосодержащих препаратов.
- Поливитаминные комплексы.
- Растительные адаптогены: настойку женьшеня, элеутерококка.
Анемии, возникающие при болезнях почек, требуют лечения основного заболевания. Как правило, при нормализации функции почек показатели крови приходят в норму.
Если у пациента наблюдается витамин B12-дефицитная анемия (пернициозная анемия), следует провести обследование на наличие гельминтов, дисбактериоза кишечника, опухолей желудка.
Лечение B12-дефицитной анемии заключается в назначении витамина B12 (цианокобаламина). Дозы подбираются индивидуально, в зависимости от тяжести заболевания.
Если не удается откорректировать патофизиологические механизмы, послужившие причиной В12-дефицитной анемии, прием цианокобаламина проводят пожизненно.
Иногда вместе с недостатком цианокобаламина (витамина B12) в организме наблюдается нехватка железа, в этом случае назначают железосодержащие препараты: феррум-лек, тардиферон, феррамид.
Если установлен диагноз фолиеводефицитной анемии, назначают препараты фолиевой кислоты. При этом необходимо исключить дефицит витамина B12, так как проявления этих анемий сходны.
Гемолитические анемии – большая группа заболеваний наследственного и приобретенного характера, для лечения которых требуется тщательное обследование пациента и индивидуальный подбор терапии.
- Алоэ с медом. 150 мл свежего сока алоэ смешать с 250 г меда и 350 мл вина «Кагор». Пить по столовой ложке 3 раза в день до еды.
- Мед с чесноком. При сильном упадке сил полезно принимать перед едой столовую ложку чеснока, сваренного с медом.
- Настой листьев березы и крапивы. Взять поровну листья крапивы двудомной и березы. Две столовые ложки смеси заварить 1,5 стакана кипятка, настаивать 1 час, процедить, добавить 0,5 стакана свекольного сока. Выпить за сутки в 3-4 приема за 20 минут до еды. Курс лечения – 8 недель.
- Настойка полыни. Наполнить литровую банку сухой травой полыни (полынь должна быть майского сбора – она отличается наибольшей силой). Залить водкой или разведенным аптекарским спиртом. Настаивать 3 недели в сухом полу-темном или темном месте (температура должна несколько превышать комнатную). Принимать по 1 капле настойки в наперстке воды по утрам натощак 1 раз в день в течение 3 недель. Если малокровие приобрело острую форму, то после 3 недель приема сделать двухнедельный перерыв, а затем принимать настойку еще 3 недели.
- Настойка чеснока. 300 г очищенного чеснока положить в полулитровую бутылку, залить 96%-ным спиртом и настаивать 3 недели. Принимать по 20 капель настойки на 1/2 стакана молока 3 раза в день. Рекомендуется тем, кто не может, есть чеснок в свежем виде.
- Отвар клевера. Чайную ложку соцветий клевера лугового (клевера красного) залить 1 стаканом горячей воды, прокипятить 5 минут, процедить. Принимать по 1 столовой ложке 4-5 раз в день.
- Отвар овса. Стакан овса (или овсяной крупы) залить 5 стаканами воды и варить до густоты жидкого киселя. Процедить и влить в отвар равное количество молока (около 2 стаканов), прокипятить вновь. В полученную жидкость добавить 4 чайные ложки меда (по вкусу) и еще раз прокипятить. Получившийся таким образом вкусный и калорийный напиток употреблять в остывшем или подогретом виде в течение дня в 2-3 приема.
- Отвар одуванчика. 6 г корней и травы одуванчика лекарственного залить стаканом воды, прокипятить 10 минут, настоять 30 минут, принимать по столовой ложке 3 раза в день до еды.
- Отвар шиповника и земляники. Плоды шиповника коричного, плоды земляники лесной – поровну. 10 г смеси залить стаканом кипятка, нагревать на водяной бане 15 минут, охладить 45 минут, процедить, сырье отжать и довести кипяченой водой количество настоя до первоначального объема. Принимать по 1/4-1/2 стакана 2 раза в день как дополнительный источник железа и аскорбиновой кислоты.
- Сок корнеплодов. Натереть на терке морковь, свеклу, редьку. Отжать сок этих корнеплодов, слить в темную бутыль в равных количествах. Посуду закупорить, но не плотно, чтобы жидкость могла испаряться из нее. Поставить бутыль в духовку на 3 часа для томления на малом огне. Принимать по 1 столовой ложке 3 раза в день до еды. Курс лечения – 3 месяца.
- Сок цикория. Столовую ложку сока цикория обыкновенного размешать в стакане молока. Выпить в течение дня в 3 приема. Применять при малокровии, общей слабости.
- Травяной сбор. Взять поровну листья крапивы двудомной, соцветия тысячелистника обыкновенного, корень одуванчика лекарственного. Столовую ложку смеси заварить 1,5 стакана кипятка, настаивать 3 часа, процедить. Выпить настой в течение суток 3-4 приемами за 20 минут до еды. Курс лечения – 6-8 недель.
- Чай с листьями земляники. Чай из листьев земляники лесной (1-2 столовые ложки на 2 стакана кипятка) принимать по столовой ложке 3-4 раза в день как вспомогательное витаминное и тонизирующее средство для проведения поддерживающей терапии при анемии. Кроме того, оно повышает секрецию желудочно-кишечного тракта, улучшает аппетит. Рекомендуется пациентам с пониженным содержанием гемоглобина в крови.
- Чай с рябиной и шиповником. Плоды рябины обыкновенной, плоды шиповника коричного – поровну. Чай принимать по стакану в день как вспомогательное витаминное средство для проведения поддерживающей терапии при анемиях.
- Чай с шиповником. 2 чайные ложки с верхом сухих плодов шиповника заварить в стакане кипятка как чай и пить 3 раза в день после еды. Этот напиток очень богат витамином С.
Правильное питание особенно важно в борьбе с анемией. Следует употреблять достаточное количество высококалорийных продуктов, есть больше мяса и печени во всех видах, масла, сливок, молока (молоко пить небольшими глотками, а не залпом, иначе оно отягощает желудок и вызывает запоры). Полезно есть пшенную кашу, особенно с желтой тыквой, употреблять в пищу желтую кукурузу (все желтые плоды, овощи и корнеплоды содержат большое количество витаминов). Хорошо ежедневно утром натощак съедать 100 г тертой моркови со сметаной или растительным маслом.
В пищевой рацион больных анемией включают овощи и фрукты в качестве носителей «факторов» кроветворения. Картофель, тыква, брюква, лук, чеснок, салат, укроп, гречиха, крыжовник, земляника, виноград содержат железо и его соли. Аскорбиновая кислота и витамины группы B содержатся в картофеле, капусте белокочанной, баклажанах, кабачках, дынях, тыкве, луке, чесноке, шиповнике, облепихе, ежевике, землянике, калине, клюкве, боярышнике, крыжовнике, лимоне, апельсине, абрикосе, вишне, груше, кукурузе и др.
источник