/. Анализы, подтверждающие наличие ЖДА.
1. Клинический анализ крови с определением числа ретикулоцитов и морфологической характеристикой эритроцитов.
2. «Железо-комплекс» крови, включающий определение уровня сывороточного железа, общей железосвязывающей способности сыворотки, латентной железосвязывающей способности своротки, коэффициента насыщения трансферрина железом.
При назначении исследования во избежание ошибок при трактовке результатов необходимо учитывать следующие факторы.
1.Исследование необходимо проводить до начала лечения препаратами железа; если исследование проводится после приема препаратов железа даже на протяжении короткого промежутка времени, то полученные показатели не отражают истинного содержания железа в сыворотке. Если ребенок начал получать препараты железа, то исследование может проводиться не ранее, чем через 10 дней после их отмены.
2.Трансфузии эритроцитов, нередко проводимые до уточнения природы анемии, например, при выраженном снижении уровня гемоглобина, также искажают оценку истинного содержания железа в сыворотке.
3.Кровь для исследования нужно брать в утренние часы, так как имеются суточные колебания концентрации железа в сыворотке (в утренние часы уровень железа выше). Кроме того, на содержание железа в сыворотке крови влияет фаза менструального цикла (непосредственно перед менструацией и во время нее уровень сывороточного железа выше), острые гепатиты и циррозы печени (повышение). Могут наблюдаться случайные вариации исследуемых показателей.
4.Для исследования сыворотки на содержание железа должны использоваться специальные пробирки, дважды промытые дистиллированной водой, так как использование для мытья водопроводной воды, содержащей незначительные количества железа, влияет на результаты исследования. Для высушивания пробирок не следует использовать сушильные шкафы, так как с их стенок при нагревании в посуду попадает незначительное количество железа.
//. Исследования, уточняющие причину ЖДА.
1.Биохимический анализ крови: АЛТ, ACT, ФМФА, билирубин, мочевина, креатинин, сахар, холестерин, общий белок, протеинограмма.
2.Общий анализ мочи, копрограмма.
3.Анализ кала на яйца гельминтов.
4.Анализ кала на реакцию Грегерсена.
5.Коагулограмма с определением динамических свойств тромбоцитов (по показаниям).
6.РНГА с кишечной группой (по показаниям).
7.УЗИ органов брюшной полости, почек, мочевого пузыря, малого таза.
8.Эндоскопическое исследование: фиброгастродуоде- носкопия, ректороманоскопия, фиброколоноскопия (по показаниям).
9.Рентгеноскопия пищевода и желудка; ирригография, рентгенограмма грудной клетки (по показаниям).
10. Осмотр ЛОР-врача, эндокринолога, гинеколога, других специалистов (по показаниям).
11. Сщштиграфия для исключения дивертикула Мек- келя (по показаниям).
После установления диагноза ЖДА необходимо уточнить ее причину. Для этого проводится комплексное обследование. В первую очередь исключают патологию желудочно-кишечного тракта, которая может явиться причиной хронической кровопотери и/или нарушенного усвоения железа. Проводят фиброгастродуоденоскопию, коло- носкопию, ректороманоскопию, реакцию на скрытую кровь, рентгенологическое обследование желудочно-кишечного тракта. Необходимо настойчиво искать глистную инвазию власоглавом, аскаридами, анкилостомами. Девушки и женщины нуждаются в осмотре гинекологом и исключении патологии со стороны половых органов, как причины дефицита железа в организме. Кроме того, необходимо уточнить, не страдает ли пациент геморрагическим диатезом: тромбоцитопения, тромбоцитопатия, коагулопатия, телеангиэктазия.
Хотя гематурия редко приводят к развитию ЖДА, следует помнить, что постоянная потеря эритроцитов с мочой не может не приводить к дефициту железа. Это относится к гемоглобинурии. Дефицит железа в организме может быть не только следствием повышенной кровопотери, но и результатом нарушения усвоения железа, то есть надо исключить состояния, приводящие к синдрому мальабсорбции.
Причиной ЖДА может быть состояние, при котором кровь попадает в замкнутую полость, откуда железо практически не утилизируется. Это возможно при гломусных опухолях, которые происходят из артериовенозных анастомозов. Гломусные опухоли локализуются в желудке, за- брюшинном пространстве, брыжейке тонкой кишки, толще передней брюшной стенки. Хронические инфекции, эндокринные болезни, опухоли, нарушения транспорта железа в организме также могут быть причиной ЖДА. Таким образом, пациент с ЖДА требует углубленного и всестороннего клинико-лабораторного исследования.
Согласно рекомендациям ВОЗ, в случае затруднений при установлении причины недостаточности железа, следует использовать термин «железодефицитная анемия неуточненного происхождения».
источник
Диагностика железодефицитной анемии: особенности обследования, способы диагностики, показания, противопоказания, заключения и лечение
При нарушении в организме синтеза гемоглобина происходит дефицит железа. Это приводит к различным физиологическим патологиям, указывающим на анемию и сидеропению. Исследования показали, что более двух миллиардов человек в мире страдают такой формой болезни разной степени тяжести. Чаще всего ей подвергаются дети, кормящие мамы. Диагностика железодефицитной анемии проводится в клинике, после чего назначают лечение. Врач подбирает диету и препараты в зависимости от возраста и самочувствия пациента, основывается на лабораторных исследованиях
В основной группе риска — женщины детородного возраста. Это обусловлено низким запасом железа в организме, который в три раза меньше, чем у мужчин. Болезнь развивается у 85 % беременных и 45 % молодых девушек и юношей. Часто возникает у детей, которые плохо питаются. Диагностика железодефицитной анемии – это важный момент, позволяющий вовремя оценить риск осложнений.
Недостаток микроэлемента испытывают пациенты, которым необходима повышенная доза. Это дети, подростки, кормящие и беременные. Если рацион несбалансированный, нерегулярный, отсутствуют некоторые важные продукты, происходит недостаток поступления железа в организм. Среди основных источников находится мясо, рыба и печень. Необходимо есть горох, сою, шпинат, яйца, фасоль, чернослив, гречку, черный хлеб.
Есть несколько причин, из-за которых возникает болезнь. Это связано с процессами всасывания, которые нарушаются в организме. Диагностика железодефицитной анемии выявит хронические кровопотери, гемоглобинурию, нарушения транспортировки железа. Если каждый день терять 5-10 мл жидкости, за месяц показатель составит 250 мл. Если вовремя не определить причину, развивается анемия.
Болезнь возникает при обильной менструации, маточных кровотечениях, геморроидальных узлах и анальных трещинах. У детей возникает при гельминтозах, гемосидерозе легких, диатезе. У доноров, которые часто сдают кровь, и пациентов на гемодиалезе. Проблемы обусловлены хроническим энтеритом, резекцией желудка, гастроэктомией.
Лабораторная диагностика железодефицитной анемии предполагает выявление проблем независимо от того, проявляются они или нет. Скрытые формы могут не беспокоить пациента, поэтому он и не догадывается о состоянии своего здоровья. Есть несколько форм развития болезни:
- Пациент не жалуется на здоровье, а при исследовании выявляют дефицит ферритина.
- Происходит мобилизация транспортного и тканевого железа. Гемоглобин синтезируется. Характеризуется мышечной слабостью, головокружением, признаками гастрита, сохнет кожа. Обследование показывает низкое насыщение трансферрина.
- Пациент чувствует недомогание, гемоглобин низкий, затем уменьшается количество эритроцитов.
Существует несколько степеней анемии по содержанию гемоглобина. После взятия образца крови выявляют наличие железа с показателем 90 г/л, если болезнь только начинает развиваться. На среднюю форму укажет показатель 70-90 г/л. Если пациент чувствует недомогание, форма тяжелая, а в результатах показатель гемоглобина будет ниже 70 г/л.
Когда болезнь определяют с помощью лабораторных исследований, результаты не всегда совпадают с клиническими проявлениями заболевания. В классификации первая степень характеризуется отсутствием плохого самочувствия, поэтому пациент может не знать о состоянии крови. Вторая степень проявляется головокружением и слабостью. С наступлением третьего вида человек становится нетрудоспособным. На следующем этапе — состояние перед комой. На последнем случается летальный исход.
Норма отличается в зависимости от возраста и пола. У новорожденных она составляют 150-220 г/л, а в один месяц — 110-170 г/л. С двух месяцев до двух лет — 100-135 г/л. До 12 лет — 110-150 г/л. У подростков — 115-155 г/л. Для женщин эта цифра составит 120-140 г/л, а для взрослых мужчин – 130-160 г/л.
Этиологию, патогенез, клинику, диагностику и лечение железодефицитной анемии определяет врач-гематолог. Однако в зависимости от вида болезни, компетентен может быть и другой специалист. Чаще всего обращаются к терапевту, который и назначит обследование, выявит причину снижения гемоглобина. Если же знаний будет недостаточно, направит к гематологу.
Практически все разновидности анемий отличаются дефицитом железа, витамина В12 и фолиевой кислоты. Терапевт назначит лечение, подберет диету, выпишет препараты железа и необходимые витамины. Когда болезнь развивается на фоне патологии системы крови, понадобится узкий специалист.
В случае отсутствия осложнений определить заболевание не сложно. Часто его подтверждают при обследованиях по другому поводу. Сдают общий анализ крови, где выявляют снижение гемоглобина по характерному содержанию эритроцитов. Это служит поводом для проведения лабораторной диагностики железодефицитной анемии таких этапов:
- Гипохромный вид.
- Характер анемии.
- Причины ЖДА.
При трактовке врач обращает внимание на цвет крови, эритроциты. Важно правильно распознать заболевание, так как в некоторых случаях препараты железа назначать нельзя. Это приведет к перегрузке организма веществом.
Диагностика определения железодефицитной анемии проводится в таких случаях:
- Анемия при ферментном дефекте с наследственной характеристикой или после употребления некоторых видов медикаментов.
- При талассемии, связанной с нарушением белковой части гемоглобина. Характеризуется увеличением селезенки, повышенным билирубином.
- Анемия на фоне хронических заболеваний. К группе относят воспалительные болезни инфекционного характера. Сюда относится сепсис, туберкулез, злокачественные опухоли, ревматоидный артрит.
Чтобы избежать ошибок постановки диагноза, проводят дифференциальную диагностику В12- и железодефицитной анемии, придерживаясь правил и рекомендаций. Это позволит назначить своевременное эффективное лечение. Вот некоторые правила проведения исследования:
- Сначала обследование, потом лечение. Если пациент принимал железо, показатели не отразят истинное количество вещества в крови. Проводить исследование можно через 7-10 дней после отмены лекарства.
- Используют специальные пробирки, которые промывают дистиллированной водой. Сушат в специальных шкафах.
- В качестве реактива выступает батофенантралин. Он делает метод максимально точным.
- Забор крови производят в утреннее время, когда уровень железа выше.
Женщинам нужно знать, что на точность проведения диагностики клиники железодефицитной анемии влияет менструальный цикл, прием оральных контрацептивов и беременность.
Для выявления проблемы понадобится опрос пациента. После этого проводят лабораторные исследования крови. В некоторых случаях назначают пункцию костного мозга, так как метод отличается максимальной информативностью. Когда необходимо установить причину развития болезни, исследуют кал на скрытую кровь. При положительном результате ставят диагноз опухоли, язвенного недуга или болезни Крона.
Диагностика железодефицитной анемии у взрослых проходит в присутствии нескольких специалистов. Приглашают эндокринолога, гастроэнтеролога, хирурга, гинеколога и онколога. Они помогут установить истинные причины заболевания и назначить эффективную терапию.
Диагностика железодефицитной анемии основана на определении клинической картины и изменении лабораторных исследований. При ЖДА снижается содержание гемоглобина в эритроците. При норме от 27 показатель равен 20-23 пг. Отличается зона центрального просветления. Происходит ее увеличение, что в соотношении дает результат не в норме 1:1, а 2:1 или 3:1.
Уменьшается размер эритроцитов, они становятся разной формы. Если кровопотеря отсутствует, сохраняется количество лейкоцитов и ретикулоцитов. Снижается число сидероцитов – эритроцитов с гранулами железа. Для повышения идентификации качества проверки используют автоматические устройства.
Диагностика железодефицитной анемии у детей проводится в лабораторных условиях. Маленьким пациентам делают микроскопическое исследование крови. Признаками является низкий уровень эритроцитов и гемоглобина, гипохромия, наличие эритроцитов разного размера. Если случай сложный, делают биохимию крови. Подтверждением болезни выступает снижение сывороточного железа и трансферрина.
После проведения диагностики железодефицитной анемии у детей необходима корректировка питания. Тяжелая и средняя степень предполагает диетотерапию и медикаментозное лечение. С его помощью восстанавливают запасы железа. После рождения малыш получает железо только через питание, поэтому считается, что естественное кормление, своевременное введение соков помогает поддерживать необходимое количество вещества в норме.
При грудном кормлении всасывание полезного вещества находится на уровне 70 %, а при искусственном кормлении — не более 10 %. Детям с анемией прикорм вводят уже с 5-го месяца. В рационе должны быть каши и пюре с повышенным содержанием железа. С полугода вводят мясо.
У новорожденных дефицит возникает, если проблемы были у беременной мамы. Детям подбирают лекарства с учетом возраста. Дозы могут быть маленькие и средние — от 10 до 45 мг. Чаще всего это капли или сироп. Детям раннего возраста назначают жевательные таблетки.
Пациентам предлагают различные методы диагностики железодефицитной анемии. Анамнез изучают с выяснением места проживания. Врач интересуется хобби, занимается ли пациент спортом. Присутствует ли утомляемость и слабость, какие лекарства принимает. Важно питание, так как анемия развивается при отсутствии в рационе продуктов, в составе которых есть железо.
Женщины рассказывают о наличии абортов, сколько было родов. Важно указать регулярность менструации. Имеются ли кровопотери от травм, язвы, миомы. Присутствуют ли заболевания желудка. Для диагностики железодефицитной анемии необходимо сообщить специалисту, были ли резкие колебания веса в большую или меньшую сторону. Указывают наличие перенесенных инфекционных болезней. У некоторых становятся ломкими ногти, седеют волосы в раннем возрасте. При В12-анемии возникает жжение языка. У некоторых пациентов анемия возникает на фоне ЖКБ, болезней выделительной системы.
Следующий метод – медицинский осмотр. Обследуют кожу, слизистые, чтобы выделить пигментацию и желтуху. На поверхности могут располагаться ангиомы, кровоподтеки. Увеличенные лимфатические узлы говорят о воспалительном или злокачественном процессе. Проверка пищеварительного тракта происходит с пальпацией печени и селезенки для определения их увеличения.
Дифференциальная диагностика В12- и железодефицитной анемии происходит с исследованием крови. Пациент сдает общий анализ, который необходим для исследования всех клеток, определения их объема в жидкой части крови. Биохимический анализ позволяет оценить работу внутренних органов и систем организма. Кал на скрытую кровь покажет наличие кровотечений в ЖКТ.
Специалист подбирает методы определения заболевания по нескольким критериям диагностики железодефицитной анемии. Кроме осмотра, опроса и сдачи анализов, назначают рентген легких, УЗИ, ФГСД, колоноскопию и КТ.
Клинические рекомендации по диагностике железодефицитной анемии включают определение причин развития болезни, коррекцию, обучение правильному образу жизни. Помогают выбрать правильное лечение, лекарства и путь их введения. Контролировать переносимость, давать оценку эффективности действия.
Основное лечение направлено на устранение причины развития заболевания. Если это невозможно из-за носовых кровотечений, беременности, используют терапию железосодержащими препаратами.
- «Гемофер пролонгатум». Выпивают таблетку за час до еды или через два после нее. Курс лечения — полгода. Затем нормализуют уровень железа и принимают средство еще 3 месяца.
- «Сорбифер Дурулес». Принимают за полчаса до еды, запивая водой. Часто назначают беременным. Длительность курса определяют по динамике.
- «Ферро-фольгамма». Принимают два раза в день за полчаса до еды. Терапия длится 2-4 месяца, затем проводят исследования. При необходимости курс увеличивают.
Все препараты доступны в аптеке. Принимают их строго по назначению врача.
После установления клиники и диагностики железодефицитной анемии лечение начинают сразу. Лекарственные средства принимают различными способами. Путь введения отличается в зависимости от ситуации. Чаще всего назначают таблетки. Внутривенно и внутримышечно препараты вводят при нарушении всасывания железа кишечником и для того, чтобы быстро пополнить запасы вещества. Инъекции понадобятся при язвенной болезни желудка, миоме матки, геморрое.
При выборе лечения таблетками минимальная доза составляет 100 мг, максимальная – 300 мг. Назначение зависит от количества дефицита железа в организме. Имеет значение истощение запасов, всасываемость, переносимость. Не запивают чаем, не принимают с кальцием, антибиотиками.
Когда пациенту назначили диагностику и лечение железодефицитной анемии, следят за проявлением побочных эффектов. У пациента возникает тошнота, запор, металлический привкус во рту. Расстройства проходят при снижении дозы лекарства или приеме после еды.
В зависимости от темпа роста гемоглобина определяют продолжительность терапии. Фармацевтические компании предлагают препараты, которые помогут вести привычный образ жизни. Железосодержащие комплексы имеют в составе дополнительные вещества в виде аскорбиновой кислоты, фруктозы и витаминов.
У девушек-подростков проблемы возникают с появлением менструальных кровопотерь. Подбирают таблетированную форму с витаминами групп А, В, С. После восстановления дополнительные курсы необходимы при обильных месячных или незначительных кровопотерях.
У беременных проблемы возникают со второго триместра. Назначают препараты с аскорбиновой кислотой. Суточная доза не превышает 100 мг. Лечение проводят до родов, чтобы корректировать количество вещества не только у будущей мамы, но и у плода. Это продолжается на протяжении полугода с момента рождения малыша.
У женщин с меноррагиями терапия долгая. Подбирают таблетки с учетом переносимости. После нормализации прием лекарства продолжается еще неделю. Перерывы в лечении небольшие, так как болезнь быстро истощает запасы железа в организме.
При нарушении всасывания препарат вводят с помощью инъекций внутримышечно или внутривенно. Назначают не более 100 мг вещества в сутки, чтобы не возникли побочные реакции. У пожилых людей проблемы возникают при хронических кровопотерях, недостаточности белка. Сюда же относится опухоль в желудке, сочетание ЖДА и анемии В12.
Если пожилые люди отказываются от обследования, находятся в тяжелом состоянии, назначают пробное лечение в виде солей железа. Правильность лечения отслеживают с помощью проверки повышения ретикулоцитов через неделю после начала приема препарата.
Важное значение имеет диета. Она поможет ускорить процесс выздоровления. Выбирают продукты, богатые на железо. В рацион включают злаки, фрукты, овощи, рыбу и мясо. Максимальное количество вещества находится в крольчатине, печени и говяжьем мясе. Из продуктов животного происхождения усвояемость составляет 20 %, из фруктов — только 5-7 %. Хорошо всасывается вещество при употреблении аскорбиновой и молочной кислоты.
Настоящими кладовыми вещества считают гречку и яблоки. Следует отказаться от чая и кофе, так как напитки препятствуют всасыванию микроэлемента. Специалисты советуют не только полагаться на правильное питание, а каждый год проводить курс приема железа на протяжении трех месяцев. Женщины от 15 до 50 лет подбирают дозу от 30 до 60 мг в сутки — в зависимости от возраста.
Для устранения анемии необходимы общеукрепляющие нагрузки, физиотерапевтические процедуры. Обязательно обследование желудочно-кишечного тракта. Важно следить за состоянием здоровья, своевременно обращаться к врачу и сдавать анализы.
Подход к анемии требуется адекватный, так как состояние может стать опасным, возникнет угроза жизни пациента. Избавиться от патологии можно при приеме препаратов. Обязательно выясняют причину кровотечений, иначе лекарства будут неэффективными. Избежать осложнений можно, если при прохождении курса лечения сдавать анализы и контролировать показатели гемоглобина и изменения в организме.
источник
Это самая распространенная форма малокровия (75% всех форм анемий). В основе этой формы малокровия лежит дефицит железа, идущего на образование гемоглобина. Организм обычно теряет железа больше, чем получает из пищи. За сутки мужчина теряет в среднем около 1 мг железа, у менструирующих женщин намного больше. Повышенная потребность в железе наблюдается в период становления менструального цикла (ранний хлороз) и в период его угасания (поздний хлороз), а также во время беременности и лактации (не менее 800 мг). Все это предопределяет большую частоту железодефицитных анемий у женщин, нежели у мужчин. Следует помнить, что физиологическое всасывание железа из пищи ограничено 1-2мг за сутки из 15-18мг, поступающих извне. Дефицит железа возникает тогда, когда потери его достигают более 2мг в сутки, либо потребность в нем превышает эту величину.
Пищевые продукты содержат железо в виде гемма и в виде двух- и трехвалентных ионов. Всасывается же, главным образом, двухвалентное железо. Недостаточность последнего возникает при нарушении процессов ионизации железа соляной кислотой желудочного сока, что имеет место при ахлоргидрии, а также при снижении кишечной абсорбции железа при энтерите либо резекции тонкого кишечника.
Изредка причиной дефицита железа может быть экзогенная (алиментарная) его недостаточность, которая чаще всего наблюдается в раннем детском возрасте при искусственном вскармливании коровьим или козьим молоком.
В связи с этим железодефицитные анемии подразделяются на анемии вследствие экзогенной (алиментарной) недостаточности железа (нутритивные анемии), анемии вследствие эндогенной недостаточности железа в связи с повышенным запросом организма в период роста и полового созревания, во время беременности и лактации – это ювенильный (ранний) хлороз, анемии беременных и кормящих женщин, а также поздний хлороз; анемии вследствие резорбционной недостаточности железа при патологических состояниях ЖКТ – это алхоргидридная железодефицитная анемия, агастральная анемия после резекции желудка и анэнтеральная анемия после резекции кишечника.
Определенный интерес представляет так называемая эссенциальная (идиопатическая) железодефицитная анемия, когда явной причины дефицита железа установить не удается.
Особую группу анемий вследствие нарушенного кровообразования составляют железонасыщенные (сидероахрестические) анемии, которые могут быть наследственными и приобретенными.
Жалобы: общая слабость, утомляемость, головные боли, головокружения, сердцебиение, одышка при физической нагрузке. Могут быть также жалобы на ощущение жжения в языке, извращение вкуса (желание есть мел, глину) и обоняния (приятным становится запах бензина, ацетона и др.)
Общий осмотр: бледность кожи и видимых слизистых оболочек. При выраженной, длительно существующей железодефицитной анемии наблюдаются трофические изменения со стороны волос и ногтей: они теряют свой блеск, становятся ломкими, на ногтях появляется поперечная исчерченность, вогнутость – ложкообразные ногти, (койлонихии). Со стороны сердечно-сосудистой системы: небольшое или умеренное увеличение сердца со смещением левой границы влево, тахикардия, приглушение тонов, систолический «анемический» шум на верхушке, может выслушиваться «шум волчка» на яремных венах. Артериальное давление часто снижается, на ЭКГ – диффузные мышечные изменения: низкий вольтаж, снижение зубца Т, реже снижение сегментаST.
Осмотр полости рта:гладкий, блестящий язык из-за атрофии сосочков, кариозное разрушение зубов с воспалением слизистой оболочки вокруг зубов (альвеолярная пиорея).Со стороны органов пищеварения:при гастроскопии выявляется атрофия слизистой оболочки желудка. При исследовании желудочного сока: гистаминоустойчивая ахлоргидрия, уменьшение часового напряжения желудочной секреции.
Анализ крови:выраженное снижение гемоглобина при менее выраженном снижении эритроцитов, цветной показатель снижен, анизоцитоз, пойкилоцитоз, гипохромия эритроцитов. Количество лейкоцитов и тромбоцитов снижено, снижено содержание сывороточного железа (норма – 12-30 мкмоль/л).Пунктат костного мозга:существенных патологических признаков нет.
Витамин В12– (фолиево)-дефицитные анемии – это большая группа мегалобластных анемий, связанных с нарушением синтеза ДНК и РНК вследствие дефицита витамина В12 или фолиевой кислоты.
Впервые этот вид малокровия описал Addisonв 1849 году.Biermerв 1872 году обозначил эту болезнь как прогрессирующую пернициозную (злокачественную) анемию. Приблизительно в это же времяFenwickпоказал, что при этом заболевании наблюдается атрофический гастрит. В 1926г.MinotиMurphyопубликовали данные, что сырая печень эффективна при пернициозной анемии.
В 1930г. Сastle предположил, что в мясе содержится «внешний фактор», который соединяется с «внутренним фактором» и при этом образуется какое-то гемопоэтическое вещество, которое всасывается и откладывается в печени, а затем уже расходуется на образование гемоглобина. В последующем было установлено, что внешним фактором Кастла является витамин В12 , а внутренним – гастромукопротеин желудочного сока, который, соединяясь с витамином В12, предохраняет его от разрушения и тем самым способствует его поступлению в организм.
Малокровие, обусловленное дефицитом витамина В12, характеризуется развитием в костномозговой кроветворной ткани мегалобластного типа кроветворения, сопровождающегося появлением в костном мозге мегалобластов (больших ядерных эритроцитов) при одновременном разрушении эритрокариоцитов, уменьшении количества эритроцитов в периферической крови с некоторым увеличением их размеров (мегалоциты). Последнее обуславливает их гиперхромию и меньшую, по сравнению с эритроцитами, степень уменьшения общего количества гемоглобина (цветной показатель больше 1,0 – гиперхромная анемия). Количество тромбоцитов и лейкоцитов в периферической крови снижено, последнее в основном за счет нейтрофилов.
Дефицит витамина В12 в организме может возникать вследствие нарушения его всасывания из-за отсутствия внутреннего фактора Кастла в желудке, поражения тонкой кишки и конкурентного поглощения большого количества витамина В12 в кишечнике. В первом случае витамин В12- (фолиево) – дефицитная анемия чаще всего имеет наследственное происхождение и связана с полным отсутствием гастромукопротеина в желудочном соке из-за атрофии слизистой оболочки желудка, во-втором – с резекцией значительной части тонкого кишечника, поражением его болезнью Крона, целиакией или развитием воспалительного, затем и атрофического процесса в виде энтерита, при котором нарушается всасывание витамина В12. При третьем варианте возникновение дефицита витамина В12 связано с конкурентным его расходованием при инвазии широким лентецом, который жадно поглощает витамин В12 и его недостает иногда человеческому организму.
Клинические проявления витамин В12- (фолиево)-дефицитной анемии складываются из признаков анемии как таковой, изменений со стороны желудочно-кишечного тракта и поражения нервной системы в виде фуникулярного миелоза.
Субъективные ощущения анемического характера – это общая слабость, быстрая физическая утомляемость, головокружение, потемнение в глазах, появление «летающих мушек» перед глазами, одышка, сердцебиение, сонливость днем и бессонница ночью.
При общем осмотре бросается в глаза бледность кожи с лимонножелтоватым оттенком, субиктеричность склер, одутловатость лица, пастозность голеней и стоп. Больные несколько повышенного питания.
Изменения со стороны ЖКТпроявляются жалобами на покалывание и жжение в языке, неприятный приторно-сладковатый или с металлическим оттенком привкус во рту, снижение аппетита, иногда отвращение к мясу, отрыжка воздухом, или съеденной пищей, тошноту, чувство полноты или распирания в подложечной области, нередко вздутие и урчание в животе, кашицеобразный стул с обильным отхождением газов. При осмотре полости рта выявляются участки воспаления в виде очаговой или распространенной гиперемии боковых отделов и кончика языка или всей его поверхности (симптом «ошпаренного» языка), афтозных высыпаний (афтозный стоматит) или трещин (язык типа «географической карты»). После ликвидации воспалительных изменений довольно четко определяется атрофия сосочков языка. Последний становится гладким и блестящим (лакированный язык). Все вышеуказанные изменения языка при витамин В12- (фолиево)-дефицитной анемии были описаныHunterи потому обозначаются как гюнтеровский (немецкая лексика) или хантеровский (англоязычная лексика) глоссит. При осмотре живота выявляется метеоризм, перкуторно-тимпанический звук. Почти у половины больных отмечается увеличение печени, у четверти больных — спленомегалия.
Исследование желудочной секреции выявляет ахлоргидрию (отсутствие соляной кислоты) и уменьшение или полное подавление продукции гастромукопротеина (внутреннего фактора Кастла). Рентгенологически и эндоскопически констатируется атрофический гастрит. Последнее подтверждается гистологическим исследованием биопсийного материала. Указанные изменения наиболее выражены в фундальном отделе желудка, но могут захватывать и весь желудок.
Поражение нервной системыпри витамин В12- (фолиево)-дефицитной анемии заключается в демиелинизации нервных волокон и развитии фуникулярного миелоза с вовлечением в патологический процесс главным образом задних и боковых столбов спинного мозга. Проявляется это парестезиями в виде ощущения «ползания мурашек», покалывания иголками в кончики пальцев рук и ног, похолодания и онемения конечностей, нарушением чувствительности (поверхностной и глубокой), неуверенной, шаткой походкой, иногда появлением параплегий или параличей, нарушением функции тазовых органов, трофическими расстройствами. У некоторых больных теряется обоняние, слух, нарушается вкус. Могут быть нарушения психики в виде слуховых или зрительных галлюцинаций, бреда, депрессии и, наконец, деменции. При тяжелом течении болезни, главным образом в терминальном периоде, возможно возникновение коматозного состояния (comaperniciosum).
Температура тела в период обострения заболевания нередко повышается до 38ºС. Гипертермия связана с усиленным распадом эритроцитов.
Лабораторная диагностика. Общий анализ крови выявляет снижение количества эритроцитов и гемоглобина, причем первое более выражено чем второе, из-за чего цветной показатель больше 1,0 (гиперхромная анемия). Количество лейкоцитов и тромбоцитов снижено, СОЭ – ускорена. Поскольку витамин В12- (фолиево)-дефицитная анемия характеризуется мегалобластным типом кроветворения, то в мазке периферической крови видны макроциты (размер эритроцитов более 9 микрон), мегалоциты (размер эритроцитов более 12 микрон), эритроциты с остатками ядерных включений в виде колец Кебота и телец Жолли, а также ядерные формы эритроцитов мегалобластного типа кроветворения (базофильные, полихроматофильные и оксифильные мегалобласты). Снижено содержание витамина В12в крови.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В соответствии с рекомендациями ВОЗ, стандартизованы следующие критерии диагностики железодефицитных анемий у детей:
- снижение уровня СЖ менее 12 мкмоль/л;
- повышение ОЖСС более 69 мкмоль/л;
- насыщение трансферрина железом менее 17%;
- содержание гемоглобина ниже 110 г/л в возрасте до 6 лет и ниже 120 г/л — в возрасте старше 6 лет.
Таким образом, ВОЗ рекомендует достаточно точные критерии для диагностики железодефицитной анемии, однако методы диагностики требуют забора крови из вены и проведения достаточно дорогих биохимических исследований, что не всегда возможно в украинских лечебных учреждениях. Имеются попытки минимизации критериев диагностики железо-дефицитной анемии.
Федеральная служба по заболеваемости, эпидемиологии и образованию (United States Federal Government Centers for Disease Control — CDC) со штаб-квартирой в Атланте (Джорджия, США) рекомендует использовать для диагностики железо-дефицитной анемии 2 доступных критерия: снижение концентрации гемоглобина и гематокрита (Ht) при отсутствии у больного других заболеваний. Устанавливают предположительный диагноз железодефицитной анемии и назначают лечение препаратами железа на 4 нед из расчёта 3 мг элементарного железа на 1 кг массы тела больного в сутки. Достоинство данных рекомендаций — регистрация ответа на терапию препаратами железа по строго фиксированным критериям. К концу 4-й нед лечения концентрация гемоглобина должна повыситься на 10 г/л по отношению к исходной, a Ht — на 3%. Такой ответ подтверждает диагноз «железодефицитная анемия», и лечение продолжают в течение нескольких месяцев. Если ответ не получен, рекомендуют остановить лечение препаратами железа и пересмотреть данный случай с точки зрения диагностики процесса. Перегрузка железом организма за 4 нед при приёме препаратов железа внутрь маловероятна.

Лабораторную диагностику железодефицитной анемии осуществляют с помощью:
- общего анализа крови, выполненного «ручным» методом;
- анализа крови, выполненного на автоматическом анализаторе крови;
- биохимических исследований.
При диагностике любой анемии обязательно выполнение общего анализа крови с определением количества ретикулоцитов. Врач ориентируется на гипохромный и микроцитарный характер анемии. В общем анализе крови, выполненном «ручным» методом, выявляют:
- снижение концентрации гемоглобина ( 12 /л) количество эритроцитов;
- снижение цветового показателя ( 12-16 мм/ч);
- анизоцитоз (характерны микроциты) и пойкилоцитоз эритроцитов.
Ошибка определения параметров может достигать 5% и более. Стоимость одного общего анализа крови составляет около 5 долларов США.
Точным и удобным методом диагностики и дифференциальной диагностики служит метод определения эритроцитарных показателей на автоматических анализаторах крови. Исследование проводят как в венозной, так и в капиллярной крови. Ошибка в определении параметров значительно ниже, чем при «ручном» методе, и составляет менее 1%. При развитии дефицита железараньше всего повышается показатель выраженности анизоцитоза эритроцитов — RDW (норма
Портал iLive не предоставляет медицинские консультации, диагностику или лечение.
Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом.
Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
Copyright © 2011 — 2019 iLive. Все права защищены.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В диагностике и лечении различных заболеваний крови специализируется врач-гематолог (записаться). Поэтому, теоретически, при анемии необходимо обращаться к врачу-гематологу, однако на практике это не совсем оправдано. Ведь часто анемия может быть вызвана заболеваниями, которые входят в компетенцию другого специалиста, и в таких случаях для успешной терапии анемии нужно одновременно принимать специфические гематологические препараты и лечить основную патологию, спровоцировавшую анемический синдром.
На практике представляется рациональным при анемии обращаться к врачу-терапевту (записаться), который назначит необходимые обследования, выявит возможную причину снижения уровня гемоглобина в крови и на основании этого предложит лечение. А если терапевт не сможет назначить лечение из-за нехватки специфических знаний, врач просто направит больного к гематологу.
Такое обращение к терапевту при анемии представляется оправданным – так как большинство анемий обусловлено дефицитом железа, фолиевой кислоты или витамина В12 или же хронической кровопотерей при заболеваниях пищеварительного тракта, с этими проблемами справится именно врач-терапевт, назначив и лечение основной патологии, и порекомендовав диету, и выписав препараты железа и необходимых витаминов. И только если анемия вызвана непосредственно патологией системы крови (например, апластические анемии), врач-терапевт направит пациента к гематологу, так как в подобной ситуации наблюдать и вести человека должен очень узкий специалист с весьма специфическими знаниями, каковым и является гематолог.
При сборе анамнеза врачу необходимо выяснить:
- место рождения и проживания пациента с анемией;
- увлечения и хобби (например, усиленные занятия спортом);
- чувствует ли больной повышенную утомляемость и слабость в повседневной жизни;
- пищевые предпочтения (необходимо выяснить, какие продукты пациент ест и которых избегает, а также оценить количество их потребления);
- какие лекарственные препараты пациент принимает на данный момент или принимал ранее в течение длительного времени;
- у женщины необходимо уточнить количество беременностей, заканчивались ли они осложненными родами, имелись ли аборты, а также характер менструаций (обильные или нет, субъективная оценка ежемесячных потерь);
- имелись ли острые или хронические кровопотери вследствие травм, ранений или заболеваний (например, язва желудка и двенадцатиперстной кишки, миома матки, раковая опухоль);
- имеются ли заболевания пищеварительной системы (например, гастриты, язва желудка и двенадцатиперстной кишки, неспецифический язвенный колит);
- имелись ли за последнее время у пациента изменения в массе тела (снижение массы тела может быть связано с наличием у больного синдрома мальабсорбции (нарушение всасывания питательных веществ в тонком кишечнике) или недавно перенесенным инфекционным заболеванием, а увеличение веса может быть вследствие гормональных нарушений);
- не беспокоит ли пациента ломкость ногтей, а также сечение или раннее поседение волос;
- ощущает ли больной жжение языка (при В12 дефицитной анемии);
- беспокоят ли больного чувство онемения в конечностях;
- имелась ли у близлежащих родственников анемия, желчекаменная болезнь, хронические заболевания желудочно-кишечного тракта или выделительной системы;
- была ли у кого-то в семье произведена спленэктомия (удаление селезенки).
- наличие у больного заболеваний сердца (например, пороки сердца), почек (например, рак почек) или печени (например, гепатит).
При осмотре пациента врач обследует:
- Кожу и слизистые оболочки. Выявляется бледность кожных покровов, неправильная пигментация или желтуха. Также на поверхности кожи у больного могут наблюдаться кровоподтеки, петехии или ангиомы (могут быть вследствие тромбоцитопении или других причин, приводящих к потере крови). В уголках рта могут присутствовать хейлиты.
- Лимфатические узлы. Их увеличение, а также болезненность может указывать на наличие воспалительного или неопластического (злокачественного) процессов.
- Пищеварительную систему. С помощью пальпации можно определить, имеются ли у пациента боли в эпигастральной зоне, увеличение размеров печени или селезенки.
- Дыхательную систему. У больного может наблюдаться увеличение количества дыхательных движений (тахипноэ), а также одышка.
- Нервную систему. Позволяет определить наличие нарушений периферической чувствительности.
- Сердечно-сосудистую систему. При измерении артериального давления у больного наблюдается гипотония, при определении частоты пульса отмечается тахикардия.
Метод диагностики, который заключается в исследовании всех видов клеток крови, в определении соотношения их объема к жидкой части крови, а также выявления уровня гемоглобина и лейкоцитарной формулы.
При анемии в общем анализе крови определяются следующие показатели:
- уровень эритроцитов, их средний объем, а также распределение по объему;
- гемоглобин;
- ретикулоциты;
- гематокрит (соотношение клеток крови к плазме);
- среднее содержание и концентрация гемоглобина в эритроците;
- уровень лейкоцитов;
- уровень тромбоцитов.
Биохимический анализ крови
Анализ, позволяющий оценить работу внутренних органов и систем организма.
При анемии определяются следующие показатели:
- уровень ферритина (определяет резервы железа в организме);
- трансферрин (белок, переносящий железо);
- сывороточное железо (определяет уровень железа в сыворотке крови);
- железосвязывающая способность сыворотки крови (указывает на способность сыворотки крови связывать железо);
- уровень витамина В12 и фолиевой кислоты;
- уровень билирубина.
Исследование, позволяющее выявить наличие кровотечения в желудочно-кишечном тракте. За три дня до сдачи анализа пациенту необходимо будет начать соблюдать диету, исключив из рациона продукты, содержащие железо (например, печень, яблоки), а также некоторые лекарственные препараты (например, слабительные и нестероидные противовоспалительные средства, препараты железа).
Собранные каловые массы исследуются с помощью бензидиновой или гваяковой пробы.
Реакция окрашивания может быть:
- слабоположительной;
- положительной;
- резко положительной.
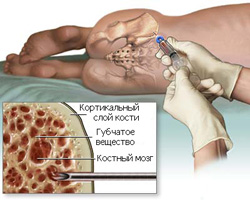
Костный мозг — это губчатое вещество, которое находится внутри костей. В большей степени оно располагается в тазовых костях, ребрах, а также грудине.
Костный мозг является важнейшим органом, отвечающим за кроветворение, так как именно здесь формируются все клетки крови.
Как производится пункция красного костного мозга?
Больного укладывают на бок (или на живот), производят местное обезболивание, после чего перпендикулярно сверлящими движениями вводят специальную иглу в гребень подвздошной кости. Проникновение иглы в кость происходит на глубину два сантиметра, после чего производится аспирация (забор) красного костного мозга. Взятый материал впоследствии наносится на предметные стекла для микроскопического исследования.
В результатах исследования определяют следующие показатели:
- индекс созревания нейтрофилов и эритробластов;
- количество клеточных элементов костного мозга;
- абсолютное содержание миелокариоцитов и мегакариоцитов.
Также во время данного исследования производится трепан-биопсия подвздошной кости. Впоследствии устанавливается соотношение паренхимы, жировой и костной ткани.
Рентгенологическое исследование легких, при котором выявляются анатомические изменения органа, костей, а также мягких тканей.
Рентген может помочь выявить заболевания, ставшие причиной развития анемии у пациента, например, туберкулез, а также рак легких.
Эндоскопическое исследование, позволяющее с помощью гастроскопа осмотреть пищевод, желудок и двенадцатиперстную кишку. Также данное исследование позволяет во время проведения процедуры взять кусочек ткани на биопсию (записаться) с последующим исследованием полученного материала под микроскопом.
С помощью данного исследования можно выявить следующие заболевания:
- варикозное расширение вен пищевода;
- атрофический гастрит;
- язва желудка и двенадцатиперстной кишки;
- полипы желудка;
- рак желудка.
Метод исследования с помощью ультразвуковых волн. Помогает изучить расположение, форму, а также структуру органов и мягких тканей.
При анемии могут исследоваться органы брюшной полости, забрюшинного пространства, а также органы малого таза:
- печень (увеличение размеров органа, цирроз);
- селезенка (увеличение размеров органа);
- почки (рак почек, наличие камней в почках, инфекционно-воспалительных заболеваний);
- матка (миома матки, внематочная беременность, рак матки).
Эндоскопический метод диагностики, позволяющий исследовать толстый кишечник. Процедура производится под общим наркозом.
Данное исследование поможет выявить следующие заболевания:
- кровоточащие язвы желудочно-кишечного тракта;
- полипы;
- неспецифический язвенный колит;
- болезнь Крона;
- дивертикулез толстого кишечника;
- злокачественную опухоль.
Метод диагностики, с помощью рентгеновского излучения позволяющий послойно исследовать органы и ткани. При необходимости перед проведением процедуры пациенту внутривенно могут ввести контрастное вещество для лучшей визуализации исследуемых органов и систем.
При анемии может быть назначено исследование:
- печени (например, гепатит, цирроз печени);
- легких (например, туберкулез, рак легких);
- почек (например, рак, туберкулез почек).
Профилактически проводить противопаразитарное лечение
Кишечные паразиты, находясь в организме человека, часто могут стать причиной развития анемии. Это происходит вследствие того, что паразиты, присасываясь к стенке органа, потребляют питательные вещества, что впоследствии может привести развитию дефицита того или иного витамина или микроэлемента. Также существуют паразиты, которые питаются клетками крови (например, шистосомы, личинки аскарид), поэтому их наличие в организме человека по истечении времени приведет к анемии. Исходя из этого, очень важно регулярно мыть руки перед едой, а также овощи и фрукты перед их употреблением. При наличии домашних животных необходимо ежегодно профилактически проводить противопаразитарное лечение.
Скудное и нерегулярное питание приводит к тому, что в организм не поступают витамины и микроэлементы, необходимые для кроветворения. С течением времени это может привести к развитию железодефицитной, В12 или фолиеводефицитной анемии. Для профилактики анемии человеку ежедневно необходимо потреблять белки (в особенности животного происхождения), так как именно они участвуют в формировании стромы эритроцитов и синтезе гемоглобина. Из-за того, что жиры подавляют кроветворение, их употребление рекомендуется снизить, в особенности жирные сорта мяса и рыбы. Предпочтение необходимо отдать таким продуктам как оливковое, подсолнечное и сливочное масла, так как данные жиры легко усваиваются. Прием углеводов должен оставаться в пределах нормы (для взрослого человека 300 – 500 грамм в сутки), в питании следует увеличить потребление меда, ягод, овощей, фруктов и различных каш (например, овсяная, гречневая, рисовая). Следует заметить, что важную роль в здоровье человека играет адекватное поступление в организм витаминов. Так, например, витамины B9 (фолиевая кислота) и В12 принимают участие в кроветворении, а такие микроэлементы как железо, медь и цинк способствуют формированию гемоглобина и эритроцитов.
Снизить контакт с ядохимикатами
Регулярный контакт с ядохимикатами (например, пестициды, бензол) приводит к кому что они, попадая в кровь, действуют негативно на ее элементы. Так, например, при хроническом отравлении бензолом (входит в состав бензина) в крови наблюдается снижение уровня эритроцитов и гемоглобина, а также увеличение ретикулоцитов. Эритроциты приобретают различную форму (пойкилоцитоз) и размер (анизоцитоз). У человека появляются такие симптомы как повышенная утомляемость, головная боль, головокружение, потеря аппетита, тошнота. Также может наблюдаться развитие маточных, десневых или носовых кровотечений. Именно поэтому человеку, по возможности, строго рекомендуется ограничивать контакт с ядохимикатами.
Курение негативно влияет на все органы и системы организма человека. Со стороны кровеносной системы табачный дым действует негативно на кровеносные сосуды, а также на состав крови, сгущает ее (увеличивает риск образования тромбов). Угарный газ, входящий в табачный дым, связываясь с гемоглобином, снижает его способность доставлять кислород к органам и тканям. Поэтому очень важно избегать контакта с посторонним сигаретным дымом, а также отказаться от самостоятельного курения.
Ежедневно выполнять умеренные физические нагрузки
Регулярное занятие спортом действует благоприятно на кровообращение, улучшая микроциркуляцию в органах и тканях, а также увеличивая количество эритроцитов в крови. Умеренные физические нагрузки снижают риск образования тромбов. Для профилактики развития анемии рекомендуется ежедневно выполнять гимнастику и осуществлять прогулки на свежем воздухе.
Своевременно лечить заболевания желудочно-кишечного тракта
Заболевания желудочно-кишечного тракта влияют на процессы переваривания и усвоения пищи, а также на всасываемость витаминов и микроэлементов. Так, например, фолиевая кислота и витамин B12 всасываются в тонком и толстом кишечнике, нарушение работы данных органов может привести к развитию недостатка данных витаминов и со временем привести к развитию В12 или фолиеводефицитной анемии. Такие заболевания как полипы желудка или кишечника, язва желудка и двенадцатиперстной кишки могут привести к развитию у человека хронического кровотечения. То есть, в течение длительного времени организм будет регулярно терять небольшое количество крови, что со временем приведет к развитию анемии. Поэтому очень важно при наличии риска развития желудочно-кишечных заболеваний (например, наследственная предрасположенность, перенесенные заболевания органов пищеварения) регулярно наблюдаться у врача, своевременно лечить имеющееся заболевание, соблюдать диету и предписанное лечение.
Соблюдать правила введения прикорма для детей
Дети попадают в группу риска развития анемии, в большинстве случаев это связано с неправильным питанием. Очень важно с самого раннего возраста организовать правильное питание и режим ребенка. Начиная с шести месяцев необходимо начать вводить в прикорм такие продукты как овощные пюре, яйца, мясо и каши. Начиная с восьми месяцев вводится рыба. Частота прикорма до восьми месяцев должна составлять три раза в день, в девять – одиннадцать месяцев четыре раза в день, в один год пять – шесть раз в день.
Правильно питаться во время беременности
Часто анемия развивается во время беременности. Дефицит железа или фолиевой кислоты может привести к серьезным осложнениям, связанным с течением беременности и развитием плода. Так, например, дефицит железа у беременной может привести к задержке развития плода, фетоплацентарной недостаточности, патологическим родам, развитию кровотечения. Беременной рекомендуется придерживаться правильного питания – ежедневно потреблять мясо, рыбу, свежие овощи и фрукты. При необходимости женщине может быть назначен прием профилактических доз препаратов железа (например, Сорбифер, Ферретаб).
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Код протокола:
Код(ы) МКБ-10:
D 50 Железодефицитная анемия
D 50.0 Постгеморрагическая (хроническая) анемия
D 50.8 Другие железодефицитные анемии
D 50.9 Железодефицитная анемия неуточненная
Дата разработки протокола: 2013г.
Сокращения, используемые в протоколе:
ДЖ – дефицит железа
ДНК – дезоксирибонуклеиновая кислота
ЖДА – железодефицитная анемия
ЖДС – железодефицитное состояние
ЦП – цветовой показатель
Категория пациентов*: взрослые
Пользователи протокола: врач-гематолог, терапевт, гастроэнтеролог, хирург, гинеколог
Общепринятой классификации железодефицитной анемии на данный момент не существует.
Клиническая классификация железодефицитной анемии (для Казахстана).
В диагнозе железодефицитной анемии необходимо выделить 3 момента:
Этиологическую форму (будет уточнена после дообследования)
— Вследствие хронических кровопотери (хроническая постгеморрагическая анемия)
— Вследствие повышенного расхода железа (повышенной потребности в железе)
— Вследствие недостаточного исходного уровня железа (у новорожденных и детей младшего возраста)
— Алиментарная (нутритивная)
— Вследствие недостаточного всасывания в кишечнике
— Вследствие нарушения транспорта железа
Стадии
А. Латентная: снижено Fe в сыворотке крови, дефицит железа без клиники анемии (латентная анемия)
Б. Клинически развернутая картина гипохромной анемии.
Степень тяжести
Легкая (содержание Hb 90-120 г/л)
Средняя (содержание Hb 70-89 г/л)
Тяжелая (содержание Hb ниже 70 г/л)
Пример: Железодефицитная анемия, постгастрорезекционная, стадия Б, тяжелой степени тяжести.
Перечень основных диагностических мероприятий:
- Общий анализ крови (12 параметров)
- Биохимический анализ крови (общий белок, билирубин, мочевина, креатинин, АЛТ, АСТ, билирубин и фракции)
- Сывороточное железо, ферритин, ОЖСС, ретикулоциты крови
- Общий анализ мочи
Перечень дополнительных диагностических мероприятий:
- Флюорография
- Эзофагогастродуоденоскопия,
- УЗИ брюшной полости, почек,
- Рентгенологическое исследование органов ЖКТ по показаниям,
- Рентгенологическое исследование органов грудной клетки по показаниям,
- Фиброколоноскопия,
- Ректороманоскопия,
- УЗИ щитовидной железы.
- Стернальная пункция для дифференциальной диагностики, после консультации гематолога, по показаниям
Диагностические критерии*** (описание достоверных признаков заболевания в зависимости от степени тяжести процесса).
1) Жалобы и анамнез:
Сведения из анамнеза:
Хронические постгеморрагические ЖДА
1. Маточные кровотечения. Меноррагии различного генеза, гиперполименорея (menses более 5 дней, особенно при появлении первых менструаций до 15 лет, при цикле менее 26 дней, наличие сгустков крови более суток), нарушение гемостаза, аборты, роды, миома матки, аденомиоз, внутриматочные контрацептивы, злокачественные опухоли.
2. Кровотечения из желудочно-кишечного тракта. При выявлении хронической кровопотери проводится тщательное обследование пищеварительного тракта «сверху донизу» с исключением заболеваний ротовой полости, пищевода, желудка, кишечника, глистная инвазия анкилостомой. У взрослых мужчин, женщин после менопаузы основной причиной железодефицита являются кровотечения из ЖКТ, которые могут спровоцировать: язвенная болезнь, диафрагмальная грыжа, опухоли, гастриты (алкогольные или вследствие лечения салицилатами, стероидами, индометацином). Нарушения в системе гемостаза могут привести к кровотечениям из ЖКТ.
3. Донорство (у 40% женщин приводит к скрытому дефициту железа, а иногда, главным образом, у женщин-доноров с многолетним стажем (более 10 лет) — провоцирует развитие ЖДА.
4. Другие кровопотери: носовые, почечные, ятро-генные, искусственно вызванные при психических заболеваниях.
5. Кровоизлияния в замкнутые пространства: легочный гемосидероз, гломические опухоли, особенно при изъязвлении, эндометриоз.
ЖДА, связанные с повышенной потребностью в железе:
Беременность, лактация, период полового созревания и интенсивного роста, воспалительные заболевания, интенсивные занятия спортом, лечение витамином В12 у больных с В12 дефицитной анемией.
Одним из наиболее важных патогенетических механизмов развития анемии беременных является неадекватно низкая продукция эритропоэтина. Помимо состояний гиперпродукции провоспалительных цитокинов, вызванных собственно беременностью, возможна их гиперпродукция при сопутствующих хронических заболеваниях (хронические инфекции, ревматоидный артрит и др.).
ЖДА, связанные с нарушением поступления железа
Неполноценное питание с преобладанием мучных и молочных продуктов. При сборе анамнеза необходимо учитывать особенности питания (вегетарианство, соблюдение постов, диеты). У некоторых больных, нарушенная абсорбция железа в кишечнике может маскироваться общими синдромами, такими как стеаторрея, спру, целиакия или диффузный энтерит. Недостаточность железа часто возникает после резекции кишечника, желудка, гастроэнтеростомии. Атрофический гастрит и сопутствующая ахлоргидрия также могут уменьшать всасывание железа. Плохой абсорбции железа могут способствовать снижение продукции соляной кислоты, уменьшение времени, необходимого для всасывания железа. В последние годы изучается роль хеликобактерной инфекции в развитии ЖДА. Отмечено, что в некоторых случаях обмен железа в организме при эрадикации хеликобактера может нормализоваться и без дополнительных мер.
ЖДА, связанные с нарушением транспорта железа
Эти ЖДА связаны с врожденной антрансферринемией, наличием антител к трансферрину, снижением трансферрина за счет общего дефицита белка.
a. Общеанемический синдром: слабость, повышенная утомляемость, головокружение, головные боли (чаще в вечернее время), одышка при физической нагрузке, ощущение сердцебиения, синкопальные состояния, мелькание «мушек» перед глазами при невысоком уровне артериального давления, Часто наблюдается умеренное повышение температуры, нередко сонливость днем и плохое засыпание ночью, раздражительность, нервность, конфликтность, плаксивость, снижение памяти и внимания, ухудшение аппетита. Выраженность жалоб зависит от адаптации к анемии. Лучшей адаптации способствует медленный темп анемизации.
b. Сидеропенический синдром:
— изменение кожи и ее придатков (сухость, шелушение, легкое образование трещин, бледность). Волосы тусклые, ломкие, «секутся», рано седеют, усиленно выпадают, изменения ногтей: истончение, ломкость, поперечная исчерченность, иногда ложкообразная вогнутость (койлонихии).
— Изменения слизистых оболочек (глоссит с атрофией сосочков, трещины в углах рта, ангулярный стоматит).
— Изменения со стороны желудочно-кишечного тракта (атрофический гастрит, атрофия слизистой пищевода, дисфагия). Затруднение глотания сухой и твердой пищи.
— Мышечная система. Миастения (вследствие ослабления сфинктеров появляются императивные позывы на мочеиспускание, невозможность удерживать мочу при смехе, кашле, иногда ночное недержание мочи у девочек). Следствием миастении могут быть и невынашивание беременности, осложнения в процессе беременности и родов (снижение сократительной способности миометрия
Пристрастие к необычным запахам.
Извращение вкуса. Выражается в стремлении есть что-либо малосъедобное.
— Сидеропеническая миокардиодистрофия — склонность к тахикардии, гипотонии.
— Нарушения в иммунной системе (снижается уровень лизоцима, В-лизинов, комплемента, некоторых иммуноглобулинов, снижение уровня Т- и В-лимфоцитов, что способствует высокой инфекционной заболеваемости при ЖДА и появлению вторичного иммунодефицита комбинированного характера).
2) физикальное обследование:
• бледность кожных покровов и слизистых;
• «синева» склер вследствие их дистрофических изменений, лёгкая желтизна области носогубного треугольника, ладоней как результат нарушения обмена каротина;
• койлонихии;
• хейлит (заеды);
• неотчётливая симптоматика гастрита;
• непроизвольное мочеиспускание (следствие слабости сфинктеров);
• симптомы поражения сердечно-сосудистой системы: сердцебиение, одышка, боли в груди и иногда отёки на ногах.
3) лабораторные исследования
Лабораторные показатели при ЖДА
| Лабораторный показатель | Норма | Изменения при ЖДА | |
| 1 | Морфологические изменения эритроцитов | нормоциты – 68% микроциты – 15,2% макроциты – 16,8% | Микроцитоз сочетается с анизоцитозом, пойкилоцитозом, в наличии анулоциты, плантоциты |
| 2 | Цветовой показатель | 0,86 -1,05 | Гипохромия показатель менее 0,86 |
| 3 | Содержание гемоглобина | Женщины – не менее 120 г/л Мужчины – не менее 130 г/л | Уменьшено |
| 4 | МСН | 27-31 пг | Менее 27 пг |
| 5 | МСНС | 33-37% | Менее 33 % |
| 6 | МСV | 80-100 фл | Снижен |
| 7 | RDW | 11,5 – 14,5% | Увеличен |
| 8 | Средний диаметр эритроцитов | 7,55±0,099 мкм | Уменьшен |
| 9 | Количество ретикулоцитов | 2-10:1000 | Не изменено |
| 10 | Коэффициент эффективного эритропоэза | 0,06-0,08х10 12 л/сутки | Не изменен или уменьшен |
| 11 | Железо сыворотки | Женщины – 12-25 мкмль/л Мужчины –13-30 мкмоль/л | Снижено |
| 12 | Общая железосвязывающая способность сыворотки крови | 30-85 мкмоль/л | Повышена |
| 13 | Латентная железосвязывающая способность сыворотки | Менее 47 мкмоль/л | Выше 47 мкмоль/л |
| 14 | Насыщение трансферрина железом | 16-15% | Уменьшено |
| 15 | Десфераловый тест | 0,8-1,2 мг | Уменьшение |
| 16 | Содержание протопорфиринов в эритроцитах | 18-89 мкмоль/л | Повышено |
| 17 | Окраска на железо | В костном мозге присутствуют сидеробласты | Исчезновение сидеробластов в пунктате |
| 18 | Уровень ферритина | 15-150 мкг/л | Уменьшение |
4) инструментальные исследования (рентгенологические признаки, ЭГДС — картина).
С целью выявления источников кровопотери, патологии других органов и систем:
— рентгенологическое исследование органов ЖКТ по показаниям,
— рентгенологическое исследование органов грудной клетки по показаниям,
— фиброколоноскопия,
— ректороманоскопия,
— УЗИ щитовидной железы.
— Стернальная пункция для дифференциальной диагностики
5) показания для консультации специалистов:
гастроэнтеролога – кровотечение из органов желудочно-кишечного тракта;
стоматолога – кровотечение из десен,
лор – носовые кровотечения,
онколога – злокачественное поражение, которое является причиной кровотечения,
нефролога – исключение заболеваний почек,
фтизиатра – кровотечение на фоне туберкулеза,
пульмонолога – кровопотери на фоне заболеваний бронхолегочной системы, гинеколога- кровотечение из половых путей,
эндокринолога – снижение функции щитовидной железы, наличие диабетической нефропатии,
гематолога – для исключения заболеваний системы крови, неэффективности проводимой ферротерапии
проктолога – ректальные кровотечения,
инфекциониста – при наличии признаков гельминтоза.
| Критерии | ЖДА | МДС (РА) | В12-дефицитная | Гемолитические анемии | |
| Наслед-ственные | АИГА | ||||
| Возраст | Чаще молодой, до 60 лет | Старше 60 лет | Старше 60 лет | — | После 30 лет |
| Форма эритроцитов | Анизоцитоз, пойкилоцитоз | Мегалоциты | Мегалоциты | Сферо-, овалоцитоз | Норма |
| Цветовой показатель | Снижен | Норма или повышен | Повышен | Норма | Норма |
| Кривая Прайс-Джонса | Норма | Сдвиг вправо или норма | Сдвиг вправо | Норма или сдвиг вправо | Сдвиг влево |
| Длительность жизни Эритр. | Норма | Норма или укорочена | Укорочена | Укорочена | Укорочена |
| Проба Кумбса | Отриц. | Отриц. иногда положительная | Отриц. | Отриц. | Положит. |
| Осмотическая стойкость Эр. | Норма | Норма | Норма | Повышена | Норма |
| Ретикулоциты периферической крови | Относит. увеличение, абсолют. уменьшение | Уменьшено или повышено | Понижены, на 5-7 день лечения ретикулоцитарный криз | Увеличены | Увеличение |
| Лейкоциты периферической крови | Норма | Снижены | Возможно понижение | Норма | Норма |
| Тромбоциты периферической крови | Норма | Снижены | Возможно понижение | Норма | Норма |
| Сывороточное железо | Снижено | Повышено или норма | Повышено | Повышено или в норме | Повышено или норма |
| Костный мозг | Увеличение полихромато-филов | Гиперплазия всех ростков кроветворения, признаки дисплазии клеток | Мегалобласты | Повышение эритропоэза с увеличением зрелых форм | |
| Билирубин крови | Норма | Норма | Возможно повышение | Повышение непрямой фракции билирубина | |
| Уробилин мочи | Норма | Норма | Возможно появление | Стойкое повышение уробилина мочи | |
Дифференциальная диагностика железодефицитной анемии проводится с другими гипохромными анемиями, вызванными нарушением синтеза гемоглобина. К ним относятся анемии, связанные с нарушением синтеза порфиринов (анемия при свинцовом отравлении, при врожденных нарушениях синтеза порфиринов), а также талассемии. Гипохромные анемии в отличие от железодефицитных анемий протекают с высоким содержанием железа в крови и депо, которое не используется для образования гема (сидероахрезия), при этих заболеваниях отсутствуют признаки тканевого дефицита железа.
Дифференциальным признаком анемии, обусловленной нарушением синтеза порфиринов, является гипохромная анемия с базофильной пунктацией эритроцитов, ретикулоцитов, усиленным эритропоэзом в костном мозге с большим количеством сидеробластов. Для талассемии характерны мишеневидная форма и базофильная пунктация эритроцитов, ретикулоцитоз и наличие признаков повышенного гемолиза
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Цели лечения:
— Коррекция дефицита железа.
— Комплексное лечение анемии и осложнений, связанных с ней.
— Ликвидация гипоксических состояний.
— Нормализация гемодинамики, системных, обменных и органных нарушений.
Тактика лечения***:
немедикаментозное лечение
При железодефицитной анемии больному показана диета, богатая железом. Максимальное количество железа, которое может всосаться из пищи в желудочно-кишечном тракте, — 2 г в сутки. Железо из продуктов животного происхождения всасывается в кишечнике в значительно больших количествах, чем из растительных продуктов. Лучше всего всасывается двухвалентное железо, входящее в состав гема. Железо мяса всасывается лучше, а железо печени — хуже, поскольку железо в печени содержится преимущественно в виде ферритина, гемосидерина, а также в виде гема. В малом количестве железо всасывается из яиц, фруктов. Больному рекомендуются следующие продукты, содержащие железо: говяжье мясо, рыба, печень, почки, легкие, яйца, крупа овсяная, гречневая, бобы, белые грибы, какао, шоколад, зелень, овощи, горох, фасоль, яблоки, пшеница, персики, изюм, чернослив, сельдь, гематоген. Целесообразен прием кумыса в суточной дозе 0.75-1 л, при хорошей переносимости — до 1.5 л. В первые два дня больному на каждый прием дают не более 100 мл кумыса, с 3-го дня больной принимает по 250 мл 3-4 раза в день. Лучше принимать кумыс за 1 ч до и через 1 ч после завтрака, за 2 ч до и через 1 ч после обеда и ужина.
При отсутствии противопоказаний (сахарный диабет, ожирение, аллергия, диарея) больному следует рекомендовать мед. В меде имеется до 40% фруктозы, которая способствует повышению всасывания железа в кишечнике. Лучше всего всасывается железо из телятины (22%), из рыбы (11%); из яиц, фасоли, фруктов всасывается 3% железа, из риса, шпината, кукурузы — 1%.
медикаментозное лечение
Отдельно перечислить
— перечень основных лекарственных средств
— перечень дополнительных лекарственных средств
***в данных разделах необходимо приведение ссылки на источник, имеющий хорошую доказательную базу, с указанием уровня достоверности. Ссылки указывать в виде квадратных скобок с нумерацией по мере встречаемости. Данный источник должен быть указан в списке литературы под соответствующим номером.
Лечение ЖДА должно включать следующие этапы:
- Купирование анемии.
Б. Терапия насыщения (восстановление запасов железа в организме).
B. Поддерживающая терапия.
Суточная доза для профилактики анемии и лечения лёгкой формы заболевания составляет 60–100 мг железа, а для лечения выраженной анемии — 100–120 мг железа (для железа сульфата).
Включение аскорбиновой кислоты в солевые препараты железа улучшает его всасывание. Для железа (III) гидроксид полимальтозата дозы могут быть выше, примерно в 1,5 раза по отношению к последним, т.к. препарат неионный, переносится существенно лучше солей железа, при этом всасывается только-то количество железа, которое необходимо организму и только активным путем.
Необходимо отметить, что железо лучше всасывается при «пустом» желудке, поэтому рекомендовано принимать препарат за 30-60 мин до приема пищи. При адекватном назначении препаратов железа в достаточной дозе подъём ретикулоцитов отмечают на 8–12 день, содержание Hb увеличивается к концу 3-й недели. Нормализация показателей красной крови наступает только через 5–8 нед лечения.
Все препараты железа разделяют на две группы:
1. Ионные железосодержащие препараты (солевые, полисахаридные соединения двухвалентного железа – Сорбифер, Ферретаб, Тардиферон, Максифер, Ранферон-12, Актиферин и т.д.).
2. Неионные соединения, к которым относятся препараты трехвалентного железа, представленные железо-протеиновым комплексом и гидроксид-полимальтозным комплексом (Мальтофер). Железо (III)-гидроксид полимальтозный комплекс (Венофер, Космофер, Феркайл)
Таблица. Основные лекарственные препараты железа для приёма внутрь
| Препарат | Дополнительные компоненты | Лекарственная форма | Количество железа, мг |
| Монокомпонентные препараты | |||
| Аристоферон | сульфат железа | сироп — 200 мл, 5 мл — 200 мг | |
| Ферронал | глюконат железа | табл., 300 мг | 12% |
| Ферроглюконат | глюконат железа | табл., 300 мг | 12% |
| Гемофер пролонгатум | сульфат железа | табл., 325 мг | 105 мг |
| Железное вино | сахарат железа | раствор, 200 мл 10 мл — 40 мг | |
| Хеферол | фумарат железа | капсулы, 350 мг | 100 мг |
| Комбинированные препараты | |||
| Актиферин | сульфат железа, D,L -серин сульфат железа, D,L -серин, глюкоза, фруктоза сульфат железа, D,L -серин, глюкоза, фруктоза, калия сорбат | капс., 0,11385 г сироп, 5 мл-0,171 г капли, 1 мл — 0,0472 г | 0,0345 г 0,034 г 0,0098 г |
| Сорбифер — дурулес | сульфат железа, аскорбиновая кислота | табл., 320 мг | 100 мг |
| Феррстаб | фумарат железа, фолиевая кислота | табл., 154 мг | 33% |
| Фолфетаб | фумарат железа, фолиевая кислота | табл., 200 мг | 33% |
| Ферроплект | сульфат железа, аскорбиновая кислота | табл., 50 мг | 10 мг |
| Ферроплекс | сульфат железа, аскорбиновая кислота | табл., 50 мг | 20% |
| Фефол | сульфат железа, фолиевая кислота | табл., 150 мг | 47 мг |
| Ферро- фольгамма | сульфат железа, фолиевая кислота, цианокобаламин | капс., 100 мг | 20% |
| Тардиферон — ретард | сульфат железа, аскорбиновая | драже, 256,3 мг | 80 мг |
| кислота, мукопротеоза | |||
| Гино-тардиферон | сульфат железа, аскорбиновая кислота, мукопротеоза, фолиевая кислота | драже, 256,3 мг | 80 мг |
| 2Макрофер | глюконат железа, фолиевая кислота | шипучие табл., 625 мг | 12% |
| Фенюльс | сульфат железа, аскорбиновая кислота, никотинамид, витамины группы В | капс., | 45 мг |
| Ировит | сульфат железа, аскорбиновая кислота, фолиевая кислота, цианокобаламин, лизин моногидро- хлорид | капс., 300 мг | 100 мг |
| Ранферон-12 | Фумарат железа, аскорбиновая кислота, фолиевая кислота, цианокобаламин, сульфат цинка | Капс., 300 мг | 100 мг |
| Тотема | Глюконат железа, марганца глюконат, меди глюконат | Ампулы с раствором для питья | 50 мг |
| Глобирон | Фумарат железа, фолиевая кислота, цианокобаламин, пиридоксин, докузат натрия | Капс., 300 мг | 100 мг |
| Гемсинерал-ТД | Фумарат железа, фолиевая кислота, цианокобаламин | Капс., 200 мг | 67 мг |
| Феррамин-Вита | Аспарагинат железа, аскорбиновая кислота, фолиевая кислота, цианокобаламин, сульфат цинка | Табл., 60 мг | |
| Мальтофер | полимальтозный гидроксильный комплекс железа | Капли, сироп, 10 мг Feв 1 мл; Табл. жевательные 100 мг | |
| Мальтофер Фол | полимальтозный гидроксильний комплекс железа, фолиевая кислота | Табл. жевательные 100 мг | |
| Феррум Лек | полимальтозный гидроксильный комплекс железа | Табл. жевательные 100 мг |
Для купирования легкой степени ЖДА:
Сорбифер по 1 таб. х 2 р. в д. 2-3 недели, Максифер по 1 таб. х 2 раза в день, 2–3 недели, Мальтофер 1 таблетка 2 раза в день – 2-3 недели, Феррум-лек по 1 таб х 3 р. в д. 2-3 недели;
Средняя степень тяжести: Сорбифер по 1 таб. х 2 р. в д. 1-2 месяца, Максифер по 1 таб. х 2 раза в день, 1-2 месяца, Мальтофер 1 таблетка 2 раза в день – 1-2 месяца, Феррум-лек по 1 таб х 3 р. в д. 1-2 месяца;
Тяжелая степень тяжести: Сорбифер по 1 таб. х 2 р. в д. 2-3 месяца, Максифер по 1 таб. х 2 раза в день, 2-3 месяца, Мальтофер 1 таблетка 2 раза в день – 2-3 месяца, Феррум-лек по 1 таб х 3 р. в д. 2-3 месяца.
Конечно же, на продолжительность терапии оказывает влияние уровень гемоглобина на фоне ферротерапии, а также положительная клиническая картина!
Таблица. Препараты железа для парентерального введения.
| Торговое наименование | МНН | Лекарственная форма | Количество железа, мг |
| Венофер в/в | Железо III гидроксид сахарозный комплекс | Ампулы 5,0 | 100 мг |
| Феркайл в/м | Железа III декстран | Ампулы 2,0 | 100 мг |
| Космофер в/м, в/в | Железа III гидроксид-декстрановый комплекс | Ампулы 2,0 | 100 мг |
| Новофер-Д в/м, в/в | Железа III гидроксид-декстрановый комплекс | Ампулы 2,0 | 100 мг/2мл |
Показания к парентеральному введению препаратов железа:
• Непереносимость препаратов железа для приёма внутрь;
• Нарушение всасывания железа;
• Язвенная болезнь желудка и двенадцатиперстной кишки в период обострения;
• Тяжелая анемия и жизненная необходимость быстрого восполнения дефицита железа, например подготовка к оперативному вмешательству (отказ от гемокомпонентной терапии)
Для парентерального введения используют препараты трёхвалентного железа.
Курсовую дозу препаратов железа для парентерального введения рассчитывают по формуле:
А = 0,066 М (100 — 6 Нb),
где А — курсовая доза, мг;
М— масса тела больного, кг;
Нb — содержание Нb в крови, г/л.
Схема лечения ЖДА:
1. При уровне гемоглобина 109-90 г/л, гематокрита 27-32% назначить комбинацию препаратов:
— Диета, включающую богатые железом продукты – говяжий язык, мясо кролика, курицы, белые грибы, гречневую или овсяную крупы, бобовые, какао, шоколад, чернослив, яблоки;
— Солевые, полисахаридные соединения двухвалентного железа, железо (III)-гидроксид полимальтозный комплекс в суммарной суточной дозе 100 мг (пероральный прием) в течение 1,5 месяцев с контролем общего анализа крови 1 раз в месяц, при необходимости продление курса лечения до 3 месяцев;
— аскорбиновая кислота по 2 др. х 3 р. в д. 2 недели
2. При уровне гемоглобина ниже 90 г/л, гематокрита ниже 27% провести консультацию гематолога.
Солевые или полисахаридные соединения двухвалентного железа или железо (III)-гидроксид полимальтозный комплекса в стандартной дозировке. Дополнительно к проводимой ранее терапии назначить железо (III)-гидроксид полимальтозный комплекс (200 мг/10 мл) внутривенно через день количество вводимого железа должна рассчитываться по формуле, приводимой в инструкциях производителя или декстран железа III (100 мг/2 мл) один раз в сутки, внутримышечно (расчет по формуле), с индивидуальным подбором курса в зависимости от гематологических показателей, в этот момент прием пероральных препаратов железа временно прекращают;
3. При нормализации уровня гемоглобина более 110 г/л и гематокрита более 33% назначить комбинацию препаратов солевых или полисахаридных соединений двухвалентного железа или железо (III)-гидроксид полимальтозный комплекса 100 мг 1 раз в неделю в течение 1 месяца, под контролем уровня гемоглобина, аскорбиновая кислота по 2 др. х 3 р. в д. 2 недели (неприменимо при патологии со стороны ЖКТ – эрозии и язвы пищевода, желудка), фолиевая кислота по 1 таб. х 2 р. в д. 2 недели.
4. При уровне гемоглобина менее 70 г/л стационарное лечение в гематологическом отделении, в случае исключения острой гинекологической или хирургической патологии. Обязательный предварительный осмотр гинеколога и хирурга.
— При выраженном анемическом и циркуляторно-гипоксическом синдромах лейкофильтрованная эритроцитарная взвесь, дальнейшие трансфузии строго по абсолютным показаниям, согласно Приказа Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501. О внесении изменений в приказ и.о. Министра здравоохранения Республики Казахстан от 6 ноября 2009 года № 666 «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализации крови и ее компонентов, а также Правил хранения, переливания крови, ее компонентов и препаратов»
— В предоперационном периоде в целях скорейшей нормализации гематологических показателей трансфузия лейкофильтрованной эритроцитарной взвеси, согласно приказа № 501;
— Солевые или полисахаридные соединения двухвалентного железа или железо (III)-гидроксид полимальтозный комплекс (200 мг/10 мл) внутривенно через день согласно расчетов по инструкции и под контролем гематологических показателей.
Например, схема расчета количества вводимого препарата относительно Космофера:
Общая доза (Fe мг) = масса тела (кг) х (необходимый Нb — действительный Нb) (г/л) х 0.24 + 1000 мг (запас Fe). Фактор 0.24 = 0.0034 (содержание железа в Hb составляет 0.34%) х 0.07 (объем крови 7% массы тела) х 1000 (переход от г к мг). Курсовая доза в мл (при железодефицитной анемии) в пересчете на массу тела (кг) и в зависимости от показателей Hb (г/л), который соответствует:
60, 75, 90, 105 г/л:
60 кг — 36, 32, 27, 23 мл соответственно;
65 кг — 38, 33, 29, 24 мл соответственно;
70 кг — 40, 35, 30, 25 мл соответственно;
75 кг — 42, 37, 32, 26 мл соответственно;
80 кг — 45, 39, 33, 27 мл соответственно;
85 кг — 47, 41, 34, 28 мл соответственно;
90 кг — 49, 42, 36, 29 мл соответственно.
При необходимости лечение расписывается по этапам: неотложная помощь, амбулаторный, стационарный.
Другие виды лечения — нет
Хирургическое вмешательство
Показаниями к хирургическому лечению является продолжающееся кровотечение, нарастание анемии, вследствие причин, которые не могут быть устранены путем медикаментозной терапии.
Первичная профилактика проводится в группах лиц, у которых нет в данный момент анемии, но имеются предрасполагающие к развитию анемии обстоятельства:
• беременные и кормящие грудью;
• девочки-подростки, особенно с обильными менструациями;
• доноры;
• женщины с обильными и длительными менструациями.
Профилактика железодефицитной анемии у женщин с обильными и длительными менструациями.
Назначаются 2 курса профилактической терапии длительностью б недель (ежедневная доза железа составляет 30-40 мг) или после менструации в течение 7-10 дней ежемесячно в течение года.
Профилактика железодефицитной анемии у доноров, детей спортивных школ.
Назначаются 1-2 курса профилактического лечения в течение 6 недель в сочетании с антиоксидантным комплексом.
В период интенсивного роста мальчиков может развиться железодефицитная анемия. В это время также следует проводить профилактическое лечение препаратами железа.
Вторичная профилактика проводится лицам с ранее излеченной железодефицитной анемией при наличии условий, угрожающих развитием рецидива железодефицитной анемии (обильные менструации, фибромиома матки и др.).
Этим группам больных после проведенного лечения железодефицитной анемии рекомендуется профилактический курс длительностью 6 недель (суточная доза железа – 40 мг), затем проводятся два 6-недельных курса в год или прием 30-40 мг железа ежедневно в течение 7-10 дней после менструации. Кроме того, необходимо ежедневно употреблять не менее 100 г мяса.
Все больные железодефицитной анемией, а также лица, имеющие факторы риска этой патологии, должны находиться на диспансерном учете у терапевта в поликлинике по месту жительства с обязательным проведением не менее 2 раз в год общего анализа крови и исследованием содержания сывороточного железа. Одновременно осуществляется также диспансерное наблюдение с учетом этиологии железодефицитной анемии, т.е. больной находится на диспансерном учете по поводу заболевания, вызвавшего железодефицитную анемию.
Дальнейшее ведение
Клинические анализы крови следует проводить ежемесячно. При анемии тяжёлой степени проводят лабораторный контроль каждую неделю, при отсутствии положительной динамики гематологических показателей показано углубленное гематологическое и общеклиническое обследование.
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- Список использованной литературы: 1. ВОЗ. Официальный ежегодный отчет. Женева, 2002. 2. Iron deficiency anemia assessment, prevention and control. A guid for programme managers — Geneva: World Health Organization, 2001 (WHO/NHD/01.3). 3. Дворецкий Л.И. ЖДА. Ньюдиамид-АО. М.: 1998. 4. Ковалева Л. Железодефицитная анемия. М.: Врач. 2002; 12:4-9. 5. G. Perewusnyk, R. Huch, A. Huch, C. Breymann. British Jornal of Nutrition. 2002; 88: 3-10. 6. Strai S.K.S., Bomford A., McArdle H.I. Iron transport across cell membranes:molecular uderstanding of duodenal and placental iron uptake. Best Practise & Research Clin Haem. 2002; 5: 2: 243-259. 7. Шеффер Р.М., Гаше К., Хух Р., Краффт А. Железное письмо: рекомендации по лечению железодефицитной анемии. Гематология и трансфузиологияю 2004; 49 (4): 40-48. 8. Долгов В.В., Луговская С.А., Морозова В.Т., Почтарь М.Е. Лабораторная диагностика анемий. М.: 2001; 84. 9. Новик А.А., Богданов А.Н. Анемии (от А до Я). Руководство для врачей/под ред. Акад. Ю.Л. Шевченко. – СПб.: «Нева», 2004. – 62-74 с. 10. Папаян А.В., Жукова Л.Ю. Анемии у детей: рук. Для врачей. – СПб.: Питер, 2001. – 89-127 с. 11. Алексеев Н.А. Анемии. – СПб.: Гиппократ. – 2004. – 512 с. 12. Льюис С.М., Бэйн Б., Бэйтс И. Практическая и лабораторная гематология / пер. с англ. под ред. А.Г. Румянцева. — М.: ГЭОТАР-Медиа, 2009. — 672 с.
Список разработчиков протокола с указанием квалификационных данных
А.М. Раисова — зав. отд. терапии, к.м.н.
О.Р. Хан — ассистент кафедры терапии постдипломного образования, врач-гематолог
Указание на отсутствие конфликта интересов: нет
Указание условий пересмотра протокола: каждые 2 года.
источник
