Окраска кожи зависит от степени кровенаполнения кожных сосудов, содержания пигмента, толщины и прозрачности кожи. У здоровых людей кожа телесного, бледно-розового, цвета. При патологии она может быть бледной, красной, синюшной, желтушной, бронзовой и др.
Бледная окраска кожи связана с недостаточным наполнением кожных сосудов кровью (спазм сосудов кожи или запустение их при остром кровотечении, скопление крови в расширенных сосудах брюшной полости, коллапс — острая сосудистая недостаточность). Она наблюдается и при анемии (малокровие), болезнях почек, некоторых пороках сердца (аортальные). При В12-фолиеводефицитной анемии бледная кожа приобретает желтушный оттенок, при хлорозе (дефицит железа) — зеленоватый, у онкологических больных — землистый, при малярии — пепельный или коричневый, при септическом эндокардите — цвет кофе с молоком.
При анемиях бледность кожных покровов сочетается с бледной окраской слизистых оболочек (конъюнктивы глаз, мягкого и твердого нёба, десен, языка).
Очень сильная бледность кожи встречается при развитии подкожных отеков, сдавливающих капиллярную сеть и оттесняющих ее от поверхности кожи. Особенно бледность выражена при отеках почечного происхождения.
Бледность кожных покровов может наблюдаться также при хронических отравлениях ртутью, свинцом, а иногда и у здоровых людей с глубоко располагающимися сосудами.
Красная окраска (гиперемия) кожи преходящего характера может возникать под влиянием психического возбуждения (гнев, стыд, волнение), чрезмерно высокой температуры воздуха, лихорадочных состояний, приема алкоголя, отравления окисью углерода.
Гиперемированное лицо бывает у больных гипертонической болезнью. Иногда краснота более выражена не на лице, а на задней части шеи.
При хроническом алкоголизме постоянно отмечается багрово-красная окраска кожи лица вследствие стойкого расширения капиллярной сети, особенно на спинке и кончике носа, на щеках.
При эритремии (заболевание, характеризующееся повышенным содержанием эритроцитов и гемоглобина) лицо красное, с вишневым оттенком, сосуды конъюнктивы глаз расширены.
При хронических заболеваниях печени наблюдается характерная красная окраска кожи ладоней («печеночные ладони»).
Синюшная окраска (цианоз) кожных покровов обусловливается содержанием в крови большого количества восстановленного гемоглобина, что связано с плохим насыщением крови кислородом или замедлением кровотока. Цианоз бывает диффузный и местный.
Диффузный цианоз встречается при заболеваниях легких, сердечной недостаточности. Резкий диффузный цианоз может наблюдаться также при врожденных пороках сердца, склерозе легочной артерии, эмфиземе легких (повышенная воздушность). Кожа при этом бывает голубовато-синеватого, темно-фиолетового и даже фиолетово-черного (чугунного) цвета.
Местный цианоз является следствием местного застоя крови в венах и затрудненного оттока ее.
Если цианоз располагается на губах, кончике носа, ушных раковинах, щеках, концевых фалангах пальцев рук и ног, он носит название акроцианоз.
Степень выраженности желтушной окраски кожи и слизистых бывает различной: от слегка заметной (субиктеричность) до охряно-желтой, темно-желтой с зеленоватым оттенком. Для выявления субиктеричности осмотр проводится только при дневном освещении. Она в первую очередь выявляется на склерах глаз и слизистой ротовой полости. Желтушная окраска кожных покровов более выражена в местах, прикрытых одеждой.
Причиной желтухи служит накопление желчных пигментов (билирубин) в коже и слизистых оболочках вследствие нарушения оттока желчи из печени в результате закупорки общего желчного протока (камнем при желчно-каменной болезни, опухолью при раке головки поджелудочной железы), поражения печени (гепатит, цирроз) или гемолиза эритроцитов (усиленный распад). Желтушное окрашивание кожи может быть и результатом приема в больших дозах некоторых лекарственных средств (акрихин, хинин и др.), а также пищевых продуктов (морковь, цитрусовые). Однако склеры глаз при этом не окрашиваются.
Бронзовая (коричневая) окраска кожи, напоминающая цвет старой потемневшей бронзы, может иметь темно- или коричнево-бурый оттенок.
Темно-бурая окраска кожи наблюдается в случае надпочечниковой недостаточности (Аддисонова болезнь). При этом у больных более выраженное потемнение отмечается на открытых частях тела, в местах трения одежды, на складках ладоней, слизистой щек.
Коричнево-бурая пигментация кожи, сочетающаяся с отечностью глаз (симптом очков), характерна для больных дерматомиозитом (болезнь, связанная с генерализованным поражением соединительной ткани).
При длительном применении препаратов серебра (или при работе с серебром) кожа на открытых участках может быть серая (аргироз).
Во время беременности наблюдаются интенсивная пигментация сосков, околососковых областей, белой линии живота, пигментные пятна на лице (хлоазма).
Иногда на коже появляются депигментированные участки (витилиго; рис. 7, а).
источник
Самое частое заболевание системы крови – это, безусловно, анемия. Она представляет собой синдром, состоящий из клинических признаков анемии и лабораторных данных, основой которых выступает снижение уровня гемоглобина. Большинство случаев ее возникновения не несет непосредственной угрозы жизни человека, но значительно нарушает общее состояние и уровень здоровья. Исключение составляют только случаи тяжелой острой анемии, возникшей на фоне сильного кровотечения.
Хронические анемии, сопровождающиеся даже критическим снижением гемоглобина, не несут таких больших угроз, так как организм частично адаптируется к таким патологическим условиям. В любом случае, это болезнь, требующая соответствующего лечения. Чем раньше симптомы анемии будут распознаны, тем легче и быстрее будет восстановительный процесс.
Кожные покровы человеческого организма содержат больше всего капиллярных сетей, обеспечивающих микроциркуляторные и обменные процессы в этих тканях. Несмотря на то, что в дерме нет крупных сосудов, депонирующих кровь, которые имеются во внутренних органах, нормальная кожа имеет бледно-розовы оттенок. Это обусловлено просвечиванием крови, содержащейся в сети капилляров. Поэтому цвет кожи напрямую зависит от состава крови и оттенка, который отсвечивается под действием солнечного света.
Основные признаки анемии в виде изменений кожи выглядят так:
- Бледность разной степени выраженности. Чем тяжелее анемия, тем более выражена бледность. В некоторых случаях на фоне восковидной бледности может определяться легкая желтушность;
- Румянец щек исчезает даже при первой степени анемии;
- Бледность слизистых оболочек, доступных визуальному осмотру (ротоглотка);
- Кожа становится сухой, шелушащейся, дряблой;
- Появляются трещины по типу заед в уголках рта;
- Возникает легкая отечность лица и нижних конечностей;
- Нарушается рост волос. Они становятся тусклыми, ломкими, сильно секутся;
- Нарушение структуры и роста ногтей (слоистость, мягкость, деформации, присоединение грибкового поражения).
Головной мозг относится к группе органов, чувствительных к ишемии. Анемия, как болезнь, сопровождающаяся нарушением транспортных функций крови по доставке кислорода в ткани, вызывает ишемию нервных клеток. Как результат – специфические симптомы при анемии со стороны функционирования нервной системы:
- Головокружение при физических нагрузках, а при тяжелой анемии – и в покое;
- Шаткость при ходьбе и нарушение координации при выполнении точных движений;
- Зрительные расстройства в виде мелькания мушек или появление различных пятен перед глазами;
- Ноющая головная боль без четкой локализации;
- Вялость и сонливость на фоне общего недомогания и слабости;
- Различные виды шума в ушах;
- Внезапные обморочные состояния на фоне любых нагрузок;
- Заметное ухудшение возможностей интеллектуальной деятельности и памяти.
Сердечная мышца (миокард), как и нейроны головного мозга, очень чувствительна к ишемии, которая сопровождает любую анемию. В зависимости от скорости ее развития и степени выраженности формируются характерные признаки анемии. При постгеморрагических видах на первый план выступают симптомы, связанные с нарушением регуляции артериального давления. Хроническая анемия вызывает трофические расстройства миокарда. При этом возникают такие изменения:
- Немотивированная тахикардия (учащенное сердцебиение и пульс) в покое или ее выраженное усиление при минимальных физических нагрузках;
- Появление одышки при выполнении привычной для человека работы;
- Снижение цифр артериального давления ниже привычных показателей;
- Боли в грудной клетке. Чаще всего, это загрудинная или боль в проекции сердца, сопровождающаяся чувством нехватки воздуха и сердцебиением;
- Нарушение сердечного ритма в виде его нестабильности или экстрасистолии. Имеющиеся в анамнезе аритмии, как правило, усугубляются.
Любая анемия с течением времени приводит к нарушению функциональных способностей не только жизненно важных органов, но и всех тканей организма. Это вызывает такие дополнительные признаки анемии:
- Снижение мышечной силы и массы;
- Изменения со стороны полости рта: распространенный кариозный процесс на зубах, воспалительные изменения десен, сглаженность или разрастание сосочков языка;
- Снижение либидо и потенции у мужчин;
- Вторичный иммунодефицит, при котором часто возникают простудные заболевания и грибковые инфекции (стоматит, молочница, онихомикоз);
- Нарушения со стороны органов чувств: патологические вкусовые и обонятельные пристрастия или неправильное восприятие запахов и вкусовых качеств пищи;
- Нарушение функционирования пищеварительной системы и снижение аппетита;
- Склонность к нагноению ран и их плохое заживление;
- У детей длительная анемия приводит к нарушению роста и развития.
Поскольку диагноз анемии предполагает сочетанные клинические и лабораторные симптомы, ее подтверждение обязательно строится на основании этих признаков. Более того, единственным достоверным критерием диагноза может стать определение уровня гемоглобина крови. При анемии изменения в анализах крови могут быть представлены:
- Сниженным содержанием гемоглобина (у ребенка и взрослого критерии идентичны): при первой степени гемоглобин снижен до 90 г/л, при второй степени – 90-70 г/л, при третьей степени – менее 70 г/л;
- Падением уровня эритроцитов: менее 4,0 т/л у мужчин и менее 3,5 т/л у женщин;
- Гипохромией эритроцитов, проявляющейся снижением цветового показателя ниже 0,85, что говорит о низком насыщении эритроцитарных клеток гемоглобином;
- Наличие эритроцитов неполноценного типа: клетки разных размеров (анизоцитоз), формы (пойкилоцитоз), мегалобластов, серповидных клеток, сфероцитов и микроцитов (сферические и мелкие эритроциты);
- Изменение количества ретикулоцитов (предшественников эритроцитов), норма которых составляет 0,2%, как в строну повышения, так и понижения. В первом случае это свидетельствует и том, что у больного имеет место железодефицитная анемия, во втором – гипопластическая;
- Нарушение обмена железа в организме в виде изменений уровня сывороточного железа (менее 12 ммоль/л) и других показателей, характеризующих способность к синтезу гемоглобина и его включения в состав эритроцитов (железосвязывающая способность сыворотки, насыщение трансферина железом). Эти показатели определяются для детализации и определения характеристик железодефицитной анемии у детей и взрослых;
- Ускорение СОЭ.
Элементарные клинико-лабораторные данные позволяют провести дифференциальную диагностику между разными видами анемий, что даст возможность определиться, какие именно ее виды могут иметь место в конкретном случае. Наиболее типичные признаки основных видов анемий приведены в таблице.
| Вид анемии | Типичные симптомы |
| Железодефицитная (чаще возникает у взрослых женщин и детей) | Преобладают признаки поражения кожи и ее придатков (бледность, сухость, заеды в уголках рта, нарушение структуры и роста ногтей и волос). Часто снижается аппетит, общая слабость выражена умеренно. Резко атрофируются сосочки языка, что делает его поверхность гладкой. Выражена бледность слизистых оболочек. Отмечается пристрастие к несъедобным веществам (глина, мел и прочие). |
| Мегалобластная (недостаток фолиевой кислоты и цианокобаламина в организме) | Преобладают симптомы поражения нервной и пищеварительной систем. При этом отмечаются онемение конечностей, дискоординационные нарушения и головокружения, страдает интеллектуальная деятельность мозга и память. Практически всегда увеличивается печень и селезенка, гипертрофируются сосочки, и воспаляется язык. |
| Постгеморрагическая | Определяется по анамнестическим данным: кровавая рвота, понос и другие признаки кровотечений. |
| Гемолитическая (разрушения эритроцитов крови) | Характеризуется желтушностью кожи, повышением температуры, увеличением печени и селезенки. При этом моча и каловые массы не изменяют свой оттенок, что отличает желтуху при гемолитической анемии от других желтух. |
| Гипопластическая (нарушение выработки эритроцитов в костном мозге) | Очень редко такая анемия бывает изолированной и поэтому практически всегда сочетается с низким количеством эритроцитов и тромбоцитов. Сопровождается увеличением селезенки и лимфатических узлов, общей гипертермической реакцией, повышенной кровоточивостью и снижением иммунитета. Чаще бывает у детей. |
От того, насколько правильно и своевременно будут распознаны признаки анемии, зависит адекватность лечебных мероприятий и их эффективность!
источник
Окраска кожи зависит от степени кровенаполнения кожных сосудов, количества и качества пигмента, толщины и прозрачности кожи.
Бледная окраска кожи связана с недостаточным наполнением кожных сосудов кровью (спазм сосудов кожи различного происхождения, скопление крови в расширенных сосудах брюшной полости при коллапсе, анемия). При некоторых формах анемии бледная окраска кожи принимает характерный оттенок: желтушный – при анемии Аддисона-Бирмера, зеленоватый — при хлорозе (особая форма железо-дефицитной анемии у девушек), землистый – при раковом малокровии, пепельный или коричневый – при малярии и цвет кофе с молоком – при подостром бактериальном (септическом) эндокардите. Причинами бледной окраски кожи являются также ее малая прозрачность и значительная толщина; при этих условиях кажущееся малокровие может быть и у вполне здоровых людей.
Красная окраска кожи может иметь преходящий характер при лихорадочных состояниях, перегревании тела и постоянный — у лиц, длительно подвергающихся воздействиям как высокой, так и низкой внешней температуры, а также после длительного пребывания под открытыми солнечными лучами (так называемый красный загар). Постоянная красная окраска кожи наблюдается у больных эритремией.
Синюшная окраска кожи (цианоз) обусловлена гипоксией при недостаточности кровообращения, хронических заболеваниях легких и др.
Различных оттенков желтушная окраска кожи и слизистых оболочек связана с нарушением выделения печенью билирубина или с повышенным гемолизом эритроцитов (гемолитическая анемия).
Темно-бурая или коричневая окраска кожи наблюдается при недостаточности функции надпочечников.
Резкое усиление пигментации сосков и околососковых кружков у женщин, появление пигментных пятен на лице, пигментация белой линии живота наблюдаются при беременности.
При нарушениях правил техники безопасности при работе с соединениями серебра, а также при длительном применении препаратов серебра с лечебной целью появляется серая окраска кожи на открытых частях тела — аргироз. Иногда обнаруживаются очаги депигментации (vitiligo).
Эластичность кожи, ее тургор определяют взятием кожи (обычно брюшной стенки или разгибательной поверхности руки) в складку двумя пальцами. При нормальном состоянии кожи складка после снятия пальцев быстро исчезает, при пониженном тургоре долго не расправляется. Морщинистость кожи вследствие выраженной потери ею эластичности наблюдается в старческом возрасте, при длительных изнуряющих заболеваниях и обильной потере организмом жидкости.
Влажность кожи, обильное потоотделение наблюдаются при снижении температуры у лихорадящих больных, а также при таких заболеваниях, как туберкулез, диффузный тиреотоксический зоб, малярия, гнойные процессы и др. Сухость кожи может быть обусловлена большой потерей организмом жидкости, например при поносах, длительной рвоте (токсикоз беременных, органический стеноз привратника).
Кожные сыпи разнообразны по форме, величине, цвету, стойкости, распространению. Они имеют большое диагностическое значение при ряде инфекционных болезней (корь, краснуха, ветряная оспа, тифы и др.).
Розеола — пятнистая сыпь диаметром 2—3 мм, исчезающая при надавливании, обусловлена местным расширением сосудов. Она является характерным симптомом при брюшном тифе, паратифах, сыпном тифе, сифилисе.
Эритема — слегка возвышающийся гиперемированный участок, резко отграниченный от нормальных участков кожи. Эритема появляется у лиц с повышенной чувствительностью к некоторым пищевым продуктам (земляника, яйца, раки и др.) или после приема лекарственных препаратов (хинин, никотиновая кислота и др.), после облучения кварцевой лампой, а также при ряде инфекций, например роже, бруцеллезе, сифилисе и т. д.
Волдырная сыпь, или крапивница (urticaria), появляется на коже в виде круглых или овальных, сильно зудящих и слегка возвышающихся четко отграниченных бесполосных образований, напоминающих таковые при ожоге крапивой. Представляет собой проявления аллергии.
Герпетическая сыпь (herpes) — пузырьки диаметром 0,5—1,0 см. В них содержится прозрачная, позднее мутнеющая жидкость. Через несколько дней на месте лопнувших пузырьков остаются засыхающие корочки. Эта сыпь располагается чаще всего на губах (herpes labialis) и у крыльев носа (herpes nasalis). Значительно реже она располагается на подбородке, лбу, щеках, ушах. Герпетическая сыпь встречается при гриппе и некоторых вирусных гриппоподобных заболеваниях, крупозном воспалении легких, малярии.
Пурпура — кожные кровоизлияния, обусловленные нарушениями свертываемости крови или проницаемости капилляров, наблюдается при тромбоцитопенической пурпуре (болезнь Верльгофа), гемофилии, цинге, капилляротоксикозе, длительной механической желтухе и др. Величина кровоизлияний весьма разнообразна: от мелких точечных кровоизлияний (петехии) до крупных гематом. Самые различные кожные высыпания появляются при аллергических реакциях организма.
Папула (от лат. papula — узелок) — морфологический элемент кожной сыпи, представляющий собой бесполостное образование, возвышающееся над уровнем кожи. Наблюдается при аллергических и некоторых других заболеваниях.
Буллезная сыпь (от лат. bulla — пузырь) — пузырчатые высыпания на коже. Нередко является проявлением аллергической реакции.
Ливедо (от лат. livedo — синяк, кровоподтек) — патологическое состояние кожи, характеризующееся синевато-фиолетовой окраской за счет сетчатого или древовидного рисунка сосудов при пассивной гиперемии. Иногда имеет мрамороподобный вид — мраморная кожа. Наблюдается на участках кожи, подвергающихся систематическому согреванию (например, грелкой) или воздействию низкой температуры. Может быть одним из проявлений системной красной волчанки, туберкулеза кожи.
48. Исследование подкожно-жировой клетчатки: измерение толщины кожной складки. Особенности распределения жира на теле человека – центральный (абдоминальный, андроидный) и периферический (бедренный, гиноидный) типы ожирения, их клиническое значение. Индекс массы тела – индекс Кетле (формула расчета, цифровые значения в норме и патологии).При исследовании подкожной жировой клетчатки обращают внимание на степень ее развития, места наибольшего отложения жира и наличие отеков. Чрезмерное развитие подкожной жировой клетчатки (ожирение) может быть вызвано разными причинами.
Измерение подкожно-жировой складки проводят на правой стороне тела. Кожную складку плотно сжимают большим и указательным пальцами или тремя пальцами так, чтобы в ее составе оказалась бы кожа и подкожный жировой слой. Пальцы располагают приблизительно на 1 см выше места измерения. Ножки калипера прикладывают так, чтобы расстояние от гребешка складки до точки измерения примерно равнялось бы толщине самой складки.
Для определения состава массы тела рекомендуют измерять толщину жировых складок так: под нижним углом лопатки складка измеряется в косом направлении (сверху вниз, изнутри наружу); на передней поверхности груди складка измеряется под грудной мышцей по передней подмышечной линии — складка берется в косом направлении (сверху вниз, снаружи внутрь); на передней стенке живота складка измеряется на уровне пупка справа на расстоянии 5 см — берется вертикально; на бедре складка измеряется в положении сидя, ноги согнуты в коленных суставах под прямым углом — складка измеряется в верхней части бедра на переднелатеральной поверхности параллельно ходу паховой складки, несколько ниже ее.
Жировые отложения распределяется в нашем организме неравномерно. Когда говорят об избыточном весе, выделяют два типа отложения жира:
При периферическом ожирении жир откладывается больше под кожей. При центральном типе ожирения жировые отложения формируются главным образом в брюшной полости (поэтому его иногда еще называют абдоминальным). Иногда их забавно называют отложение жира «по типу яблока» и «по типу груши»
Абдоминальный (от лат. Abdomen — живот), или андроидный (от греч. Andros — мужчина), или верхний тип ожирения характеризуется избыточным отложением жировой ткани в области живота и верхней части туловища. Фигура становится похожей на яблоко. Ожирение типа «яблоко» чаще встречается у мужчин и является наиболее опасным для здоровья. Именно при этом типе чаще развиваются такие заболевания как сахарный диабет, артериальная гипертония, инфаркты и инсульты.
Бедренно-ягодичный, или нижний тип ожирения характеризуется развитием жировой ткани преимущественно в области ягодиц и бедер. Фигура по форме напоминает грушу. Ожирение типа «груши» часто встречается у женщин и, как правило, сопровождается развитием заболеваний позвоночника, суставов и вен нижних конечностей.
Оказалось, что эти два типа жировых отложений неодинаковы по своему значению. При центральном типе ожирения вокруг внутренних органов откладывается больше бурого жира, метаболически активного. При периферическом ожирении под кожей откладывается метаболически неактивный белый жир. Последствия центрального и периферического ожирения также различны. Почти все неприятности со здоровьем связаны с центральным ожирением. Диабет, гипертония, атеросклероз как осложнения ожирения бывают именно при центральном отложении жира.
Индекс массы тела (англ. body mass index (BMI), ИМТ) — величина, позволяющая оценить степень соответствия массы человека и его роста и, тем самым, косвенно оценить, является ли масса недостаточной, нормальной или избыточной. Важен при определении показаний для необходимости лечения.
Индекс массы тела рассчитывается по формуле:
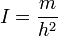
m — масса тела в килограммах
Соответствие между массой человека и его ростом
Недостаточная (дефицит) масса тела
Избыточная масса тела (предожирение)
Ожирение третьей степени (морбидное)
49. Исследование суставов. Особенности изменений суставов при ревматизме и ревматоидном артрите.При объективном исследовании суставов определяют их конфигурацию, припухлость, болезненность при ощупывании и движениях, оббьем активных и пассивных движений в суставах и изменения кожи и подкожной клетчатки в области суставов. Изменения конфигурации суставов могут быть обусловлены воспалительными заболеваниями суставов (артритах). Наблюдается увеличение их в объеме, сглаживание контуров, их припухлость. Такая дефигурация связана с острым воспалительным отеком синовиальной оболочки и мягких тканей, окружающих отек, а также с наличием выпота в полость сустава. При ревматоидном артрите кисти приобретают форму ласт моржа. Отмечается характерная девиация кисти – отклонение 3, 4 и 5 пальцев в сторону локтевой кости, обусловленное подвывихами в пястно-фаланговых суставах с выступлением головок пястных костей, а также лучевая девиация лучезапястного сустава. Подкожные ревматоидные узелки , представляющие собой плотные, округлые, безболезненные соединительнотканные образования, которые чаще локализуются на разгибательной стороне предплечья вблизи локтевого сустава. Ревматоидные узелки являются характерным признаком ревматоидного артрита. Также наблюдается покраснение и гипертермия кожи, болезненность суставной щели, легкий хруст.
50. Исследование щитовидной железы. Осмотр, особенности пальпации. Диагностическое значение выявляемых изменений. При осмотре больного с заболеванием щитовидной железы обнаруживаются характерные изменения выражения лица (испуганный или сердитый взгляд типичен для больных с диффузным токсическим зобом, маскообразное и амимичное лицо для больных с гепотириозим). При осмотре шеи иногда обнаруживаются изменения ее конфигурации, обусловленные выраженным увеличением щитовидной железы (зобом). Бледная и холодная на ощупь кожа характерна для пациентов с гипотириозом, горячая и высоко-эластичная при диффузном токсическом зобе. Похудение отмечается при диффузном токсическом зобе. У здоровых людей щитовидная железа практически не пальпируется. Один из способов пальпации: врач находится сзади больного. Большие пальцы рук устанавливает на задней поверхности шеи, а остальные пальцы располагает над областью щитовидных хрящей кнутри от передних краев грудино-ключично-сосцевидных мышц. Если щитовидную железу удается пропальпировать, то характеризуют ее размеры, поверхность, консистенцию, наличие узлов, подвижность при глотании, болезненность. Также измеряют окружность шеи, сзади на уровне 7 шейного позвонка, спереди по самой выступающей линии.
51. Отеки: определение, происхождение, методы выявления. Сердечные отеки, механизмы их формирования: механизм Старлинга, гуморально-гормональный механизм. Отёк (лат. oedema) — избыточное накопление жидкости в органах, внеклеточных тканевых пространствах организма. Отеки могут быть обусловлены выходом жидкости из сосудистого русла через стенки капилляров и скоплением ее в тканях. Скопившиеся жидкость может быть застойного (транссудат) или воспалительного (экссудат) происхождения. Отек выявляется путем надавливания пальцем на кожу: если он имеется, в месте надавливания остается ямка, углубление. Болезненных ощущений при этом у больных не возникает. В случае выраженной отечности контуры конечностей и суставов сглажены, кожа напряжена, прозрачна, иногда лопается и через трещины просачивается жидкость. В основе развития сердечных отёков лежат: нарушение нервно-гуморальной регуляции водно-солевого обмена и сократительной способности миокарда, при котором развивается развивается вторичный гиперальдостеронизм; гиперпродукция антидиуретического гормона; дефицит предсердного натрийуретического фактора; чрезмерная активация симпатоадреналовой системы. Механизм Старлинга: сами сократимые миофиламенты миокарда обладают свойством, позволяющим изменить силу сокращений в зависимости от наполнения полостей: сила сокращений сердца увеличивается с ростом венозного притока. В желудочках это происходит тогда, когда конечно-диастолический объем их возрастает в пределах от 130 до 180 мл.
52. Температура тела. Виды лихорадок, типы температурных кривых и их клиническое значение.
— показатель теплового состояния организма человека; отражает соотношение процессов теплопродукции организма и его теплообмена с окружающей средой.
Пониженная температура тела – меньше 35°С.
Нормальная температура тела – от 35°С до 37°С (в зависимости от индивидуальных особенностей организма, возраста, пола, момента измерения и других факторов).
Субфебрильная температура тела – от 37°С до 38°С.
Фебрильная температура тела – от 38°С до 39°С.
Пиретическая температура тела – от 39°С до 41°С.
Гиперпиретическая температура тела – выше 41°С.
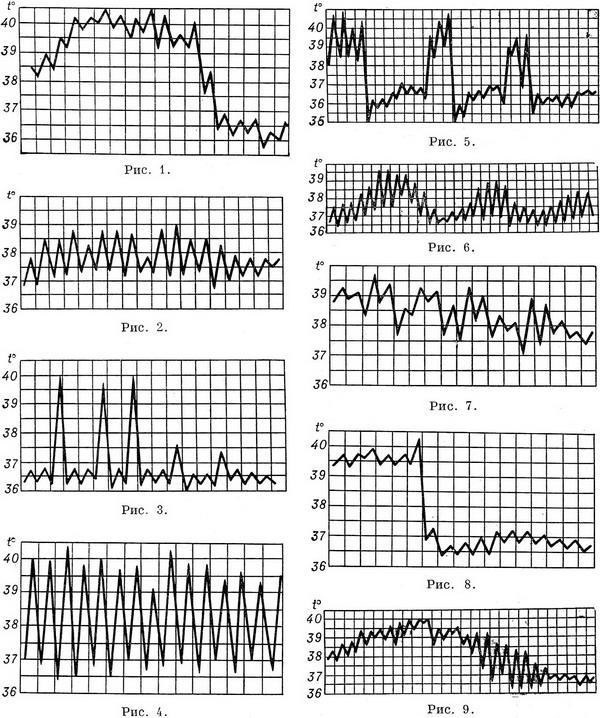
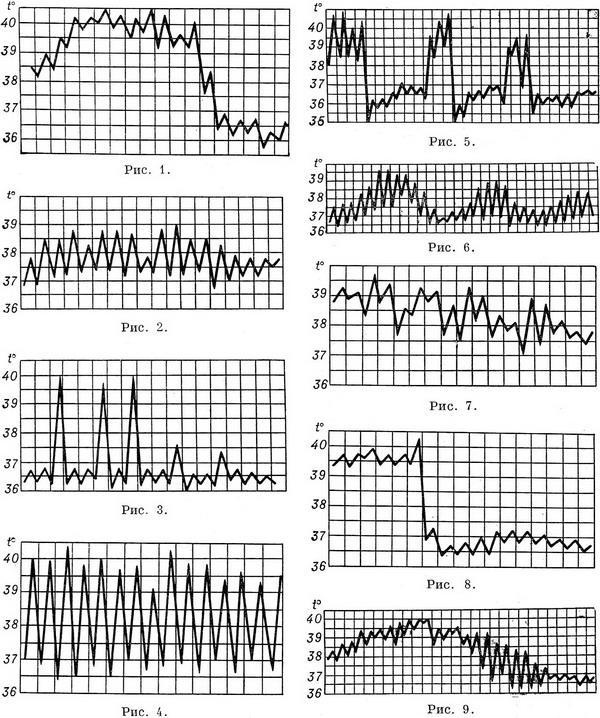
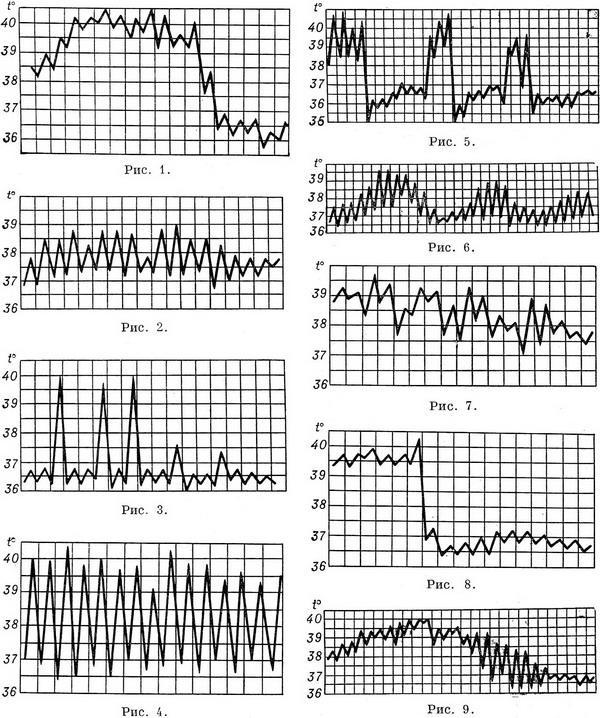
1. При постоянной лихорадке (febris continua) температура тела обычно высокая, в пределах 39°, держится в течение нескольких дней или недель с колебаниями в пределах 1°. Встречается при острых инфекционных заболеваниях: сыпной тиф, крупозная пневмония и др
. 
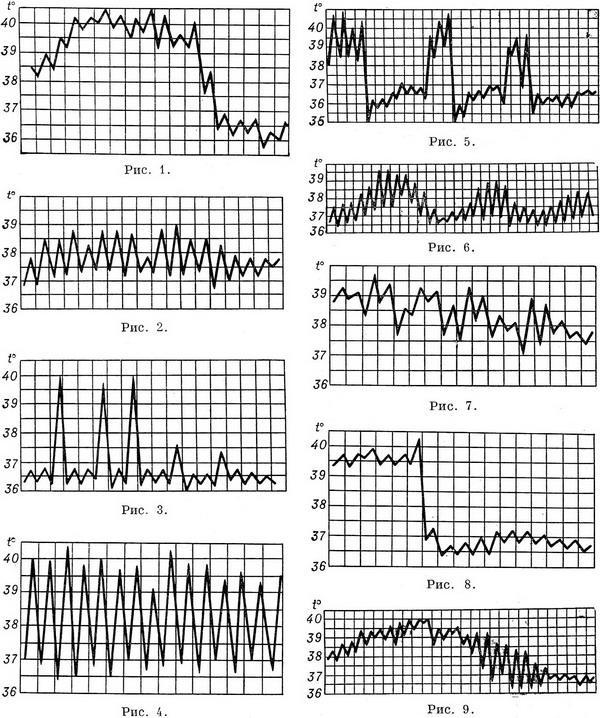


источник
Цвет кожи зависит не только от содержания гемоглобина, но также часто и от индивидуально различной просвечиваемости наружных слоев кожи. Поэтому слизистые оболочки в большинстве случаев служат лучшим показателем степени анемии, чем цвет кожи.
Помимо анемии, бледность кожи наблюдается также при болезнях почек. Бледность почечных больных вызывается не только почечной анемией, всегда сопровождающей болезни почек, но также иотеком кожи и особенно плохим кровоснабжением ее. Несмотря на это, кожа на ощупь теплая в отличие от бледной, отечной и холодной кожи больных с заболеваниями сердца.
У больных микседемой кожа бледная и, кроме того, морщинистая, что вместе с утолщением эпидермиса отличает ее от кожи больных с заболеваниями почек и сердца.
Резкое покраснение кожи, особенно лица, заставляет прежде всего думать о полицитемии различного происхождения. При полицитемии всегда расширены также сосуды конъюнктивы, часто имеется легкий цианоз; более сильный цианоз говорит о вторичной полицитемии на почве болезни легких и сердца. Известное издавна покраснение лица при алкоголизме частично обусловливается умеренной полиглобулией, а частично — расширением сосудов (при недекомпенсированном циррозе печени). Необходимо отличать лицо у красных гипертоников, при болезни Иценко — Кушинга и карциноиде тонкой кишки. Диабетический rubeosis, при котором нельзя рассмотреть сосудистого рисунка, и покраснение щек при митральном стенозе дают типичные картины.
При желтоватом окрашивании кожи надо учитывать, помимо болезней печени, также и возможность гемолитической и пернициозной анемий. Такая же окраска бывает иногда у больных раком. Кожа цвета кофе с молоком (cafe au lait) (анемия и цианоз) типична для позднего периода затяжного септического эндокардита.
Пигментацией кожи сопровождаются следующие заболевания:
— Гемохроматоз.
— Цирроз печени.
— Аддисонова болезнь (пигментация слизистых оболочек!).
— Тиреотоксикоз, часто с выраженными перемещениями пигмента.
— Лимфогранулематоз.
— Овариальные дисфункции (также после соответствующего массивного лечения гормонами).
— Дефицит витаминов — пернициозная анемия, пеллагра, спру, интестинальная липодистрофия или болезнь Уипла (Whipple), тяжелые общие заболевания, реже также при меланосарком е. При последней над меланомным узлом можно ожидать буроватого окрашивания. Эти узлы, однако, просвечивают синеватым цветом, что часто ошибочно принимается за кровоизлияние. Беременность может сопровождаться пигментацией кожи (chloasma).
— Меланоз Риля (Riehl), наблюдавшийся преимущественно во время войны, также является выражением витаминного дефицита. Он отмечается на лице и близок к изменениям кожи бродяг.
Гиперпигментация, появляющаяся в результате сдавления нервов опухолью в соответствующих отделах кожи, нейрогенного происхождения.
Перемещением пигмента часто сопровождается склеродермия. Ограниченные пигментации патогномоничны для полной картины нейрофиброматоза Реклингаузена.
Пигментации встречаются также при редком синдроме Олбрайта (Albright): множественные кисты в костях, бурые пигментные пятна, не возвышающиеся над кожей, pubertas ргаесох преимущественно у женщин; нарушений кальциевого и фосфорного обмена не выявлено. Причина неизвестна.
Очень своеобразным изменением кожи является acanthosis nigricans (серо-черные папилломатозные, гиперкератозные, а также бородавчатые места, словно обсыпанные угольной пылью, на сгибательных поверхностях, в подмышечных впадинах и других складках тела). Такие изменения, появляющиеся в период полового созревания, безобидны, но в пожилом возрасте очень подозрительны на развитие аденокарциномы в области живота, молочных желез или бронхов.
Хронический межуточный нефрит сопровождается часто буроватой пигментацией неправильного очертания, преимущественно на лице.
Пигментация бронзового цвета наблюдается при болезни Гоше.
За исключением гемохроматоза, описанные пигментации кожи обусловлены меланином, при гемосидерозе — гемосидерином, при хронической порфирии — порфирином, при охронозе (алкаптонурия) — гомогентизиновой кислотой, при аргирозе — серебром, при хризиазисе — отложениями золота.
Мышьяковый меланоз подобно аргирозу и хризиазису, вызывается медикаментами.
Под именем синдрома Пейтц-Егерса (Peutz-Jeghers) известна меланиновая пигментация кожи и слизистых в области губ, носовых складок, век, пальцев кисти и стопы, а также неба и зева, которая сопровождается распространенным кишечным полипозом. Болезнь редкая, наследственная.
Очень многие кожные поражения (herpes zoster, lupus erythematosus, трофические язвы голени и т. д.) оставляют пигментацию в области рубцов.
Пигментная маска — гиперпигментация вокруг глаз в виде очков, наблюдаемая преимущественно у женщин, часто семейного характера, является пигментной аномалией; определенного патологического значения она не имеет. Однако чаще она наблюдается при поражении печени (masque biliaire). Вместе с тем vitiligo иногда бывает при тиреотоксикозе.
источник
Истинная анемическая бледность кожных покровов, обусловленная недостаточным количеством эритроцитов. Бледность кожи при анемиии гемоглобина в крови, может быть разных видов.
Если бледность кожи вызвана анемией, то обычно можно обнаружить и другие симптомы, характерные для любого вида анемии. При острой анемии симптомы тяжелые, при хронической анемии наблюдается усталость, вялость, быстрое истощение сил.
Тяжелая пернициозная анемия (анемия Аддисона-Бирмера) протекает с относительно легкими симптомами или совсем бессимптомно. Даже при наличии 1 000 000 эритроцитов больной часто продолжает работать. При других видах анемии, возникающих в результате кровотечения или злокачественного новообразования, уже при наличии 2 000 000 эритроцитов больной вынужден находиться в постели.
Для острой анемии (постгеморрагическая анемия) характерно головокружение, головная боль, шум в ушах и сердцебиение. Затрудненность дыхания также более характерна для анемии вследствие кровотечения, а не для хронической анемии.
Синдром стенокардии, возникающий в результате нарушения коронарного кровообращения, наблюдается при тяжелых формах анемии (при пернициозной анемии только в тех случаях, когда коронарные сосуды были уже изменены).
Понос и желудочные жалобы при анемии редки. Главным симптомом болезни спру, сопровождающейся анемией, похожей на пернициозную, является понос с жирным стулом. Понос, естественно, может наблюдаться и при таком виде колита, который вызывает развитие вторичной анемии.
Наличие субфебрильной температуры характерно для пернициозной и гемолитической анемии. В первом случае повышение температуры, вероятно, связано с гемолизом, а во втором — с всасыванием продуктов кровоизлияний. Более высокая температура скорее является симптомом основного заболевания, вызвавшего бледность (сепсиса, туберкулеза, лимфогранулематоза, острого лейкоза, подострого бактериального эндокардита).
Отек может наблюдаться при всех тяжелых формах анемии, но может быть также симптомом заболевания почек, вызвавшего анемию. Отек сравнительно часто наблюдается при пернициозной анемии.
По бледности с желтоватым оттенком можно распознать пернициозную анемию. Этот желтоватый оттенок больше всего похож на цвет соломы или лимона, его появление связано с увеличением количества желчных пигментов в результате гемолиза, который наблюдается в большинстве случаев пернициозной анемии.
Характерную желтоватую бледность лица в сочетании с белоснежными волосами, обычно можно наблюдать у лиц около 50 лет и старше, чаще у женщин. Диагноз, поставленный при первом взгляде на больного, можно подтвердить, обнаружив болезненность языка (глоссит) или гладкую поверхность языка вследствие атрофии, иногда пальпируемую селезенку, признаки фуникулярного миелоза, гистаминорефрактерную ахлоргидрию; характерна картина крови и, главным образом, состав костномозгового пунктата. Наиболее часто с пернициозной анемией смешивают сидероахрестическую анемию, которая не реагирует на введение витамина В12.
При злокачественной опухоли может наблюдаться бледность больного, ахлоргидрия, иногда даже тяжелая макроцитарная анемия, особенно при карциноме желудка. Разумеется, желтый оттенок бледности отсутствует, содержание желчных пигментов в сыворотке крови нормальное, однако при наличии метастазов опухоли в печени или в лимфатических узлах может развиваться механическая желтуха.
Особенно тяжелая форма анемии наблюдается при распространенных метастазах в костном мозге (например, при опухолях предстательной или молочной железы, яичников, легких). При опухолевых анемиях бледность сочетается с признаками кахексии и поэтому имеет не желтый, а тускло-серый оттенок.
Основываясь на таких симптомах, как потеря веса, повышенная скорость оседания эритроцитов (СОЭ), положительные результаты рентгеновского исследования, положительный результат реакции Вебера, а также нормальное содержание сывороточного билирубина и уробилиногена в моче, в большинстве случаев можно без особых затруднений дифференцировать это состояние; однако иногда может ввести в заблуждение очень тяжелая форма анемии, вызванная небольшой опухолью, которую часто вообще не удается найти.
В нескольких случаях с помощью пункции грудины удавалось обнаружить раковые клетки в костном мозге больных, у которых на основании картины крови был поставлен диагноз тяжелой пернициозной анемии. Небольшую первичную опухоль можно было обнаружить в желудке или в других органах только на вскрытии.
Для хлороза характерна алебастровая бледность или бледность цвета слоновой кости. В настоящее время это состояние почти не встречается. Для эссенциальной, или первичной гипохромной железодефицитной анемии характерна бледность, которая по оттенку не отличается от бледности вследствие кровопотери или инфекционного заболевания.
При тяжелой железодефицитной анемии лицо больного почти белое. Проще всего это состояние распознается после исследования содержания железа в сыворотке крови, характерна картина крови (микроцитарная гипохромная анемия), снижение содержания гемоглобина, иногда увеличение селезенки, койлонихия, глоссит, затруднение глотания (эти симптомы известны под названием синдрома Пламмера-Винсона). Гипохромная анемия может протекать и без дефицита железа.
Если больной очень бледный, то следует думать об апластической анемии или об анемии вследствие кровопотери. В тяжелых случаях обе формы могут сопровождаться мертвенной бледностью лица. О наличии апластической анемии можно думать, если кровоточивость повышена, количество лейкоцитов в крови снижено (панмиелофтиз), ретикулоциты не определяются, в пунктате грудины нельзя обнаружить признаков регенерации, костный мозг беден клетками.
Однако наблюдались случаи развития анемии или цитопении при нормальном и даже повышенном содержании клеточных элементов в костном мозге. Цитопения в таких случаях связана с неэффективным эритропоэзом.
Анемия вследствие кровопотери сопровождается внезапно наступающим плохим самочувствием, иногда можно обнаружить признаки кровотечения (мелена, кровавая рвота, кровь в мокроте). Изливающуюся в просвет полых органов кровь выявить нельзя, но симптомы тяжелого кровотечения, связанного с разрывом трубы при внематочной беременности, разрывом селезенки, разрывом или расслоением аневризмы выявить можно.
При появлении таких симптомов, как бледность, головокружение и коллапс у больного с заболеванием, протекающим без указанных явлений, а также при возникновении этих симптомов у до того здорового человека очень важно исключить наличие внутреннего кровотечения (при тифе и малярии), разрыва селезенки (при мононуклеозе), кровотечения в полость желудка (особенно в случае анамнестической язвы желудка), разрыва аневризмы, внематочной беременности и более редких заболеваний.
Только на вскрытии можно определить, например, разрыв аневризмы селезеночной артерии, который вызывает клиническую картину острого живота, как и венозное кровотечение вследствие перекрута селезенки. Внезапная бледность больного в результате внутреннего кровотечения может возникать и в процессе расслаивания аневризмы аорты.
При относительно медленном образовании аневризмы даже значительное скопление крови между слоями аорты может не вызвать коллапса, только сравнительно быстрое развитие аневризмы сопровождается анемией, бледностью, очень сильными болями. При этом диагноз ставится на основании быстрого, прогрессирующего развития тупости в средостении, рентгенологической картины, соответствующей аневризме грудной аорты, или увеличения объема брюшной части аорты.
Почти незаметное, небольшое, но постоянное кровотечение (например, повторное кровотечение при геморрое или продолжающееся месяцами кровотечение при полипе желудка, никогда не вызывающее мелену) рано или поздно может привести к тяжелой анемии, для которой характерен микроцитоз и пигментный индекс меньше единицы. Об этих состояниях следует думать в тех случаях, когда причину анемии вторичного характера, вызвавшую бледность кожных покровов больного, обнаружить невозможно.
Апластическая анемия вследствие гранулоцитопении рано или поздно приводит к повышению температуры, поэтому ее следует дифференцировать с другими септическими анемиями; к тому же при апластической анемии, как и при септических анемиях, наблюдается увеличение селезенки. Если на основании картины крови поставить точный диагноз нельзя (в типичных случаях при сепсисе наблюдается лейкоцитоз, а при апластической анемии — лейкопения), то помогает исследование костного мозга.
Видов анемий и вызывающих их причин так много, что правильнее при диагностике опираться на два ведущих симптома: бледность и желтушность кожных покровов и слизистых оболочек.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
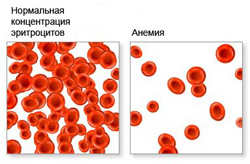
Эритроциты формируются в красном костном мозге из белковых фракций и небелковых компонентов под воздействием эритропоэтина (синтезируется почками). Эритроциты в течение трех дней обеспечивают транспорт, главным образом, кислорода и углекислого газа, а также питательных веществ и продуктов метаболизма от клеток и тканей. Срок жизни эритроцита сто двадцать дней, после чего он разрушается. Старые эритроциты накапливаются в селезенке, где утилизируются небелковые фракции, а белковые поступают в красный костный мозг, участвуя в синтезе новых эритроцитов.
Вся полость эритроцита наполнена белком, гемоглобином, в состав которого входит железо. Гемоглобин придает эритроциту красную окраску, а также помогает ему переносить кислород и углекислый газ. Его работа начинается в легких, куда эритроциты поступают с током крови. Молекулы гемоглобина захватывают кислород, после чего обогащенные кислородом эритроциты направляются сначала по крупным сосудам, а затем и по мелким капиллярам к каждому органу, отдавая клеткам и тканям необходимый для жизни и нормальной деятельности кислород.
Анемия ослабляет способность организма к газовому обмену, за счет сокращения числа эритроцитов нарушается транспортировка кислорода и углекислого газа. Вследствие этого у человека могут наблюдаться такие признаки анемии как чувство постоянной усталости, упадок сил, сонливость, а также повышенная раздражительность.
Анемия является проявлением основного заболевания и не является самостоятельным диагнозом. Многие болезни, включая инфекционные заболевания, доброкачественные или злокачественные опухоли могут быть связаны с анемией. Именно поэтому анемия является важным признаком, который требует проведения необходимых исследований для выявления основной причины, которая привела к ее развитию.
Тяжелые формы анемии вследствие тканевой гипоксии могут привести к серьезным осложнениям, таким как шоковые состояния (например, геморрагический шок), гипотония, коронарная или легочная недостаточность.
- по механизму развития;
- по степени тяжести;
- по цветному показателю;
- по морфологическому признаку;
- по способности костного мозга к регенерации.
| По патогенезу анемия может развиться вследствие кровопотери, нарушения образования эритроцитов или из-за их выраженного разрушения. По механизму развития выделяют:
|
- потеря крови (острые или хронические кровотечения);
- повышенное разрушение эритроцитов (гемолиз);
- уменьшенное производство эритроцитов.
Также следует заметить, что в зависимости от вида анемии причины ее возникновения могут отличаться.
Факторы, влияющие на развитие анемии
- гемоглобинопатии (изменение строения гемоглобина наблюдается при талассемии, серповидноклеточной анемии);
- анемия Фанкони (развивается вследствие имеющегося дефекта в кластере белков, которые отвечают за восстановление ДНК);
- ферментативные дефекты в эритроцитах;
- дефекты цитоскелета (клеточный каркас, располагающийся в цитоплазме клетки) эритроцита;
- врожденная дизэритропоэтическая анемия (характеризуется нарушением образования эритроцитов);
- абеталипопротеинемия или синдром Бассена-Корнцвейга (характеризуется нехваткой бета-липопротеина в клетках кишечника, что ведет к нарушению всасываемости питательных веществ);
- наследственный сфероцитоз или болезнь Минковского-Шоффара (вследствие нарушения клеточной мембраны эритроциты принимают шарообразную форму).
- дефицит железа;
- дефицит витамина B12;
- дефицит фолиевой кислоты;
- дефицит аскорбиновой кислоты (витамин С);
- голодание и недоедание.
Хронические заболевания и новообразования
- почечные заболевания (например, туберкулез печени, гломерулонефрит);
- заболевания печени (например, гепатит, цирроз);
- заболевания желудочно-кишечного тракта (например, язва желудка и двенадцатиперстной кишки, атрофический гастрит, неспецифический язвенный колит, болезнь Крона);
- коллагеновые сосудистые болезни (например, системная красная волчанка, ревматоидный артрит);
- доброкачественные и злокачественные опухоли (например, миома матки, полипы в кишечнике, рак почек, легких, кишечника).
- вирусные заболевания (гепатит, инфекционный мононуклеоз, цитомегаловирус);
- бактериальные заболевания (туберкулез легких или почек, лептоспироз, обструктивный бронхит);
- протозойные заболевания (малярия, лейшманиоз, токсоплазмоз).
Ядохимикаты и медикаментозные средства
- неорганический мышьяк, бензол;
- радиация;
- цитостатики (химиотерапевтические препараты, используемые для лечения опухолевых заболеваний);
- антибиотики;
- нестероидные противовоспалительные средства;
- антитиреоидные препараты (снижают синтез гормонов щитовидной железы);
- противоэпилептические препараты.
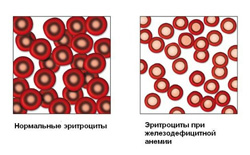
Для железодефицитной анемии характерно снижение эритроцитов, гемоглобина и цветового показателя.
Железо — это жизненно важный элемент, участвующий во многих метаболических процессах организма. У человека с весом семьдесят килограмм запас железа в организме составляет примерно четыре грамма. Данное количество поддерживается благодаря сохранению баланса между регулярными потерями железа из организма и его поступлением. Для поддержания равновесия суточная потребность железа составляет 20 – 25 мг. Большая часть поступающего железа в организм затрачивается на его нужды, остальное депонируется в виде ферритина или гемосидерина и при необходимости расходуется.
Нарушение поступления железа в организм
- вегетарианство вследствие неупотребления белков животного происхождения (мясо, рыба, яйца, молочные продукты);
- социально-экономическая составляющая (например, недостаточно денег для полноценного питания).
Нарушение усвоения железа
Всасывание железа происходит на уровне слизистых желудка, поэтому такие заболевания желудка как гастриты, язвенная болезнь или резекция желудка приводят к нарушению всасывания железа.
Повышенная потребность организма в железе
- беременность, в том числе многоплодная беременность;
- период лактации;
- подростковый возраст (за счет быстрого роста);
- хронические заболевания, сопровождающиеся гипоксией (например, хронический бронхит, пороки сердца);
- хронические нагноительные заболевания (например, хронические абсцессы, бронхоэктатическая болезнь, сепсис).
Потери железа из организма
- легочные кровотечения (например, при раке легких, туберкулезе);
- желудочно-кишечные кровотечения (например, язва желудка и двенадцатиперстной кишки, рак желудка, рак кишечника, варикозное расширение вен пищевода и прямой кишки, неспецифический язвенный колит, глистные инвазии);
- маточные кровотечения (например, преждевременная отслойка плаценты, разрыв матки, рак матки или шейки матки, прервавшаяся внематочная беременность, миома матки);
- почечные кровотечения (например, рак почек, туберкулез почек).
Питание при анемии
В питании железо делится на:
- гемовое, которое поступает в организм с продуктами животного происхождения;
- негемовое, которое поступает в организм с продуктами растительного происхождения.
Следует заметить, что гемовое железо усваивается в организме значительно лучше, нежели негемовое.
Количество железа на сто миллиграмм
Продукты питания
животного
происхождения
- печень;
- язык говяжий;
- мясо кролика;
- индюшатина;
- гусиное мясо;
- говядина;
- рыба.
- 9 мг;
- 5 мг;
- 4,4 мг;
- 4 мг;
- 3 мг;
- 2,8 мг;
- 2,3 мг.
Продукты питания растительного происхождения
- сушеные грибы;
- свежий горох;
- гречка;
- геркулес;
- свежие грибы;
- абрикосы;
- груша;
- яблоки;
- сливы;
- черешня;
- свекла.
- 35 мг;
- 11,5 мг;
- 7,8 мг;
- 7,8 мг;
- 5,2 мг;
- 4,1 мг;
- 2,3 мг;
- 2,2 мг;
- 2,1 мг;
- 1,8 мг;
- 1,4 мг.
При соблюдении диеты также следует увеличить потребление продуктов, содержащих витамин C, а также белок мяса (они повышают усвояемость железа в организме) и снизить потребление яиц, соли, кофеина и кальция (они уменьшают всасываемость железа).
Медикаментозное лечение
При лечении железодефицитной анемии больному параллельно с диетой назначается прием препаратов железа. Данные лекарственные средства предназначены для восполнения дефицита железа в организме. Они выпускаются в виде капсул, драже, инъекций, сиропов и таблеток.
Доза и длительность лечения подбирается индивидуально в зависимости от следующих показателей:
- возраста пациента;
- степени тяжести заболевания;
- причины, вызвавшей железодефицитную анемию;
- на основе результатов анализов.
Препараты железа принимаются за один час до еды или через два часа после приема пищи. Данные лекарственные средства нельзя запивать чаем или кофе, так как снижается всасываемость железа, поэтому их рекомендуется запивать водой или соком.
Принимать внутрь по одному грамму три – четыре раза в сутки.
Принимать по одной таблетке в день, с утра за тридцать минут до приема пищи.
Принимать по одной таблетке один – два раза в день.
Данные препараты рекомендуется назначать совместно с витамином C (по одной таблетке один раз в день), так как последний увеличивает всасываемость железа.
Препараты железа в виде инъекций (внутримышечных или внутривенных) применяются в следующих случаях:
- при тяжелой степени анемии;
- если анемия прогрессирует, несмотря на принимаемые дозы железа в виде таблеток, капсул или сиропа;
- если у больного имеются заболевания желудочно-кишечного тракта (например, язва желудка и двенадцатиперстной кишки, неспецифический язвенный колит, болезнь Крона), так как принимаемый препарат железа может усугубить имеющееся заболевание;
- перед оперативными вмешательствами с целью ускоренного насыщения организма железом;
- если у пациента имеется непереносимость препаратов железа при их приеме внутрь.
Хирургическое лечение
Хирургическое вмешательство производится при наличии у больного острого или хронического кровотечения. Так, например, при желудочно-кишечном кровотечении может применяться фиброгастродуоденоскопия или колоноскопия с выявлением области кровотечения и последующей его остановкой (например, удаляется кровоточащий полип, коагулируется язва желудка и двенадцатиперстной кишки). При маточных кровотечениях, а также при кровотечениях в органах, находящихся в брюшной полости, может применяться лапароскопия.
При необходимости больному может быть назначено переливание эритроцитарной массы для восполнения объема циркулирующей крови.

В норме витамин В12 поступает в организм с пищевыми продуктами. На уровне желудка В12 связывается с продуцируемым в нем белком, гастромукопротеидом (внутренний фактор Касла). Данный белок защищает поступивший в организм витамин от негативного воздействия микрофлоры кишечника, а также способствует его усвоению.
Комплекс гастромукопротеид и витамин В12 доходит до дистального отдела (нижний отдел) тонкого кишечника, где происходит распад этого комплекса, всасывание витамина В12 в слизистый слой кишечника и дальнейшее поступление его в кровь.
Из кровяного русла данный витамин поступает:
- в красный костный мозг для участия в синтезе эритроцитов;
- в печень, где происходит его депонирование;
- в центральную нервную систему для синтеза миелиновой оболочки (покрывает аксоны нейронов).
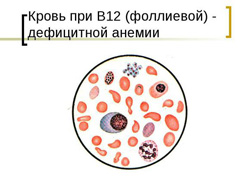
Клиническая картина В12 и фолиево-дефицитной анемии основывается на развитии у больного следующих синдромов:
- анемический синдром;
- желудочно-кишечный синдром;
- невралгический синдром.
| |
Данные симптомы развиваются вследствие атрофических изменений слизистого слоя ротовой полости, желудка и кишечника. |
|
- снижение уровня эритроцитов и гемоглобина;
- гиперхромия (выраженная окраска эритроцитов);
- макроцитоз (увеличенный размер эритроцитов);
- пойкилоцитоз (различная форма эритроцитов);
- при микроскопии эритроцитов выявляются кольца Кебота и тельца Жолли;
- ретикулоциты снижены или в норме;
- снижение уровня лейкоцитов (лейкопения);
- повышение уровня лимфоцитов (лимфоцитоз);
- снижение уровня тромбоцитов (тромбоцитопения).
В биохимическом анализе крови наблюдается гипербилирубинемия, а также снижение уровня витамина В12.
При пункции красного костного мозга выявляется повышение мегалобластов.
Больному могут быть назначены следующие инструментальные исследования:
- исследование желудка (фиброгастродуоденоскопия, биопсия);
- исследование кишечника (колоноскопия, ирригоскопия);
- ультразвуковое исследование печени.
Данные исследования помогают выявить атрофические изменения слизистой оболочки желудка и кишечника, а также обнаружить заболевания, которые привели к развитию В12-дефицитной анемии (например, злокачественные образования, цирроз печени).
Все больные госпитализируются в отделение гематологии, где проходят соответствующее лечение.
Питание при В12-дефицитной анемии
Назначается диетотерапия, при которой увеличивается потребление продуктов, богатых витамином В12.
Суточная норма витамина В12 составляет три микрограмма.
Количество витамина В12 на сто миллиграмм
Медикаментозное лечение
Медикаментозное лечение назначается больному по следующей схеме:
- В течение двух недель больной ежедневно получает по 1000 мкг Цианокобаламина внутримышечно. За две недели у пациента исчезает неврологическая симптоматика.
- В течение последующих четырех – восьми недель больной получает по 500 мкг ежедневно внутримышечно для насыщения депо витамина В12 в организме.
- Впоследствии больной пожизненно получает внутримышечные инъекции один раз в неделю по 500 мкг.
Во время лечения одновременно с Цианокобаламином больному могут назначить прием фолиевой кислоты.
Больной В12-дефицитной анемией должен пожизненно наблюдаться у гематолога, гастролога и семейного врача.
Фолиевая кислота (витамин B9) является водорастворимым витамином, который отчасти продуцируется клетками кишечника, но в основном должен поступать извне для восполнения необходимой для организма нормы. Суточная норма фолиевой кислоты составляет прием 200 – 400 мкг.
В пищевых продуктах, а также в клетках организма фолиевая кислота находится в форме фолатов (полиглутаматы).
Фолиевая кислота играет большую роль в организме человека:
- участвует в развитии организма во внутриутробном периоде (способствует формированию нервной проводимости тканей, кровеносной системы плода, предупреждает развитие некоторых пороков развития);
- участвует в росте ребенка (например, в первый год жизни, в период полового созревания);
- влияет на процессы кроветворения;
- совместно с витамином В12 участвует в синтезе ДНК;
- препятствует образованию тромбов в организме;
- улучшает процессы регенерации органов и тканей;
- участвует в обновлении тканей (например, кожи).
Абсорбция (всасывание) фолатов в организме осуществляется в двенадцатиперстной кишке и в верхнем отделе тонкого кишечника.
При фолиеводефицитной анемии у больного наблюдается анемический синдром (такие симптомы как повышенная утомляемость, сердцебиение, бледность кожных покровов, снижение работоспособности). Неврологический синдром, а также атрофические изменения слизистой оболочки ротовой полости, желудка и кишечника при данном виде анемии отсутствуют.
Также у больного может наблюдаться увеличение размеров селезенки.
При общем анализе крови наблюдаются следующие изменения:
- гиперхромия;
- снижение уровня эритроцитов и гемоглобина;
- макроцитоз;
- лейкопения;
- тромбоцитопения.
В результатах биохимического анализа крови наблюдается снижение уровня фолиевой кислоты (менее 3 мг/мл), а также повышение непрямого билирубина.
При проведении миелограммы выявляется повышенное содержание мегалобластов и гиперсегментированных нейтрофилов.
Питание при фолиеводефицитной анемии играет большую роль, больному необходимо ежедневно потреблять продукты, богатые фолиевой кислотой.
Следует заметить, что при любой кулинарной обработке продуктов фолаты разрушаются приблизительно на пятьдесят процентов и более. Поэтому для обеспечения организма необходимой суточной нормой продукты рекомендуется употреблять в свежем виде (овощи и фрукты).
| Продукты питания | Наименование продуктов | Количество железа на сто миллиграмм |
| Продукты питания животного происхождения |
|
|
| Продукты питания растительного происхождения |
|
|
Медикаментозное лечение фолиеводефицитной анемии включает прием фолиевой кислоты в количестве от пяти до пятнадцати миллиграмм в сутки. Необходимую дозировку устанавливает лечащий врач в зависимости от возраста пациента, тяжести течения анемии и результатов исследований.
Профилактическая доза включает прием одного – пяти миллиграмм витамина в сутки.
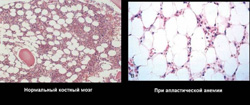
Апластическая анемия может быть врожденной или приобретенной.
Клинические проявления апластической анемии зависят от степени выраженности панцитопении.
При апластической анемии у больного наблюдаются следующие симптомы:
- бледность кожных покровов и слизистых;
- головная боль;
- учащенное сердцебиение;
- одышка;
- повышенная усталость;
- отеки на ногах;
- десневые кровотечения (вследствие снижения уровня тромбоцитов в крови);
- петехиальная сыпь (красные пятна на коже маленьких размеров), синяки на коже;
- острые или хронические инфекции (вследствие снижения уровня лейкоцитов в крови);
- изъязвления орофарингеальной зоны (поражается слизистая полости рта, язык, щеки, десна и глотка);
- желтушность кожных покровов (симптом поражения печени).
При биохимическом анализе крови наблюдается:
- повышение сывороточного железа;
- насыщение трансферрина (белок, переносящий железо) железом на 100%;
- повышение билирубина;
- повышение лактатдегидрогеназы.
При пункции красного мозга и последующем гистологическом исследовании выявляются:
- недоразвитие всех ростков (эритроцитарный, гранулоцитарный, лимфоцитарный, моноцитарный и макрофагальный);
- замещение костного мозга жировым (желтый костный мозг).
Среди инструментальных методов исследований больному может быть назначено:
- ультразвуковое исследование паренхиматозных органов;
- электрокардиография (ЭКГ) и эхокардиография;
- фиброгастродуоденоскопия;
- колоноскопия;
- компьютерная томография.
При правильно подобранном поддерживающем лечении состояние пациентов с апластической анемией существенно улучшается.
При лечении апластической анемии больному назначаются:
- иммунодепрессивные препараты (например, Циклоспорин, Метотрексат);
- глюкокортикостероиды (например, Метилпреднизолон);
- антилимфоцитарный и антитромбоцитарный иммуноглобулины;
- антиметаболиты (например, Флударабин);
- эритропоэтин (стимулирует образование эритроцитов и стволовых клеток).
Немедикаментозное лечение включает:
- трансплантацию костного мозга (от совместимого донора);
- переливание компонентов крови (эритроциты, тромбоциты);
- плазмаферез (механическое очищение крови);
- соблюдение правил асептики и антисептики с целью предотвращения развития инфекции.
Также при тяжелом течении апластической анемии больному может понадобиться хирургическое лечение, при котором производится удаление селезенки (спленэктомия).
В зависимости от эффективности проводимого лечения у больного при апластической анемии может наблюдаться:
- полная ремиссия (затухание или полное исчезновение симптомов);
- частичная ремиссия;
- клиническое улучшение;
- отсутствие эффекта от лечения.
|
|
|
|

Гемолитическая анемия может развиться вследствие наследственных или приобретенных заболеваний.
По локализации гемолиз может быть:
- внутриклеточным (например, аутоиммунная гемолитическая анемия);
- внутрисосудистым (например, переливание несовместимой крови, диссеминированное внутрисосудистое свертывание).
У пациентов с легкой степенью гемолиза уровень гемоглобина может быть нормальным, если производство эритроцитов соответствует темпу их разрушения.
Преждевременное разрушение эритроцита может быть связано со следующими причинами:
- внутренними мембранными дефектами эритроцитов;
- дефектами структуры и синтеза белка гемоглобина;
- ферментативными дефектами в эритроците;
- гиперспленомегалией (увеличение размеров печени и селезенки).
Наследственные заболевания могут вызвать гемолиз в результате отклонений мембраны эритроцита, ферментативных дефектов и отклонений гемоглобина.
Существуют следующие наследственные гемолитические анемии:
- энзимопатии (анемии, при которых наблюдается недостаток фермента, дефицит глюкозо-6-фосфатдегидрогеназы);
- наследственный сфероцитоз или болезнь Минковского-Шоффара (эритроциты неправильной шарообразной формы);
- талассемия (нарушение синтеза полипептидных цепей, входящих в строение нормального гемоглобина);
- серповидно-клеточная анемия (изменение строения гемоглобина приводит к тому, что эритроциты принимают серпообразную форму).
Приобретенные причины гемолитической анемии включают иммунные и не иммунные нарушения.
Иммунные нарушения характеризуются аутоиммунной гемолитической анемией.
Не иммунные нарушения могут быть вызваны:
- ядохимикатами (например, пестициды, бензол);
- лекарственными средствами (например, противовирусные препараты, антибиотики);
- физическим повреждением;
- инфекциями (например, малярия).
Гемолитическая микроангиопатическая анемия приводит к производству фрагментированных эритроцитов и может быть вызвана:
- дефектным искусственным сердечным клапаном;
- диссеминированным внутрисосудистым свертыванием;
- гемолитическим уремическим синдромом;
- тромбоцитопенической пурпурой.
Симптомы и проявления гемолитической анемии разнообразны и зависят от вида анемии, степени компенсации, а также от того, какое лечение получал больной.
Следует заметить, что гемолитическая анемия может протекать бессимптомно, а гемолиз выявляться случайно во время обычного лабораторного тестирования.
При гемолитической анемии могут наблюдаться следующие симптомы:
- бледность кожи и слизистых;
- ломкость ногтей;
- тахикардия;
- учащение дыхательных движений;
- снижение артериального давления;
- желтушность кожных покровов (из-за увеличения уровня билирубина);
- на ногах могут наблюдаться язвы;
- гиперпигментация кожи;
- желудочно-кишечные проявления (например, боль в животе, нарушение стула, тошнота).
Следует заметить, что при внутрисосудистом гемолизе у больного наблюдается дефицит железа из-за хронической гемоглобинурии (наличие гемоглобина в моче). Вследствие кислородного голодания нарушается сердечная функция, что приводит к развитию у пациента таких симптомов как слабость, тахикардия, одышка и стенокардия (при тяжелой форме анемии). Из-за гемоглобинурии у больного также наблюдается потемнение мочи.
Длительный гемолиз может привести к развитию желчных камней вследствие нарушения обмена билирубина. При этом пациенты могут жаловаться на боль в животе и бронзовый цвет кожи.
В общем анализе крови наблюдается:
- снижение уровня гемоглобина;
- снижение уровня эритроцитов;
- увеличение ретикулоцитов.
При микроскопии эритроцитов выявляется их серпообразная форма, а также кольца Кебота и тельца Жолли.
В биохимическом анализе крови наблюдается повышение уровня билирубина, а также гемоглобинемия (увеличение свободного гемоглобина в плазме крови).
Также необходимо сдать анализ мочи на выявление наличия гемоглобинурии.
При пункции костного мозга наблюдается выраженная гиперплазия эритроцитарного ростка.
Существует много видов гемолитической анемии, поэтому лечение может отличаться в зависимости от причины, вызвавшей анемию, а также от типа гемолиза.
При лечении гемолитической анемии больному могут назначаться следующие препараты:
- Фолиевая кислота. Профилактическая доза фолиевой кислоты назначается, потому что активный гемолиз может потреблять фолат и впоследствии привести к развитию мегалобластоза.
- Глюкокортикостероиды (например, Преднизолон) и иммунодепрессанты (например, Циклофосфан). Данные группы препаратов назначаются при аутоиммунной гемолитической анемии.
- Переливание эритроцитарной массы. Больному индивидуально подбираются отмытые эритроциты, так как существует высокий риск разрушения перелитой крови.
Спленэктомия
Спленэктомия может быть первоначальным вариантом в лечении некоторых типов гемолитической анемии, таких как, например, наследственный сфероцитоз. В других случаях, например, при аутоиммунной гемолитической анемии, спленэктомия рекомендуется тогда, когда другие методы лечения потерпели неудачу.
Терапия препаратами железа
При гемолитической анемии применение препаратов железа в большинстве случаев противопоказано. Это связано с тем, что уровень железа при данной анемии не снижается. Однако если у больного наблюдается постоянная гемоглобинурия, то происходит существенная потеря железа из организма. Поэтому при выявлении дефицита железа пациенту может быть назначено соответствующее лечение.
Проявления анемии будут зависеть от следующих факторов:
- какое количество крови было потеряно;
- с какой скоростью происходит кровопотеря.
Симптомами постгеморрагической анемии являются:
- слабость;
- головокружение;
- бледность кожных покровов;
- сердцебиение;
- одышка;
- тошнота, рвота;
- сечение волос и ломкость ногтей;
- шум в ушах;
- мелькание мушек перед глазами;
- жажда.
При острой кровопотере у больного может развиться геморрагический шок.
Выделяют четыре степени геморрагического шока.
источник



