Тахикардия — учащение сокращений мышцы сердца физиологического или патологического характера. Ускорение ЧСС наблюдается при многих состояниях. Тахикардия при анемии возникает как компенсаторный механизм, позволяющий восполнить дефицит кислорода, предотвратить гипоксию и нарушение функций внутренних органов.
Учащение биения сердца в определенных обстоятельствах возникает у всех людей и при отсутствии патологий. Такая тахикардия называется физиологической, временная и не угрожает здоровью человека. Проявляется легкими неприятными ощущениями за грудиной. Если при ускорении сердцебиения появляется одышка, головокружения, обморочные состояния, то такое состояние — патологическое. Нарушается нормальная функциональность синусового узла, задающего ритм и частоту сокращений миокарда.
Длительная тахикардия изнашивает сердце быстрее, может спровоцировать кардиомиопатию, ишемию, инфаркт миокарда, сердечную недостаточность.
В таблице приведены значимые причинные факторы:
| Норма пульса у женщин в зависимости от возраста |
| Учащенный пульс при нормальном давлении |
| Пульс у человека: таблица нормы |
| Норма пульса у мужчин по возрасту |
| Что делать при высоком пульсе и нормальном давлении? |
Сердечным ритмом (пульсом) называют колебания стенок сосудов, когда сердце сокращается и толкает по ним кровь. Значение, высчитываемое при его измерении, много говорит о состоянии сердца и сосудов. Пульс позволяет оценить активность самой сердечной мышцы и эластичность сосудов. Вместе с показателями артериального давления он помогает сложить полную картину состояния сердечно-сосудистой системы и организма в целом.
У детей, мужчин и женщин показатели ритма сердца обычно немного различаются – для каждого норма будет своей. Стоит учитывать, что идеальные значения в реальности встречаются не так часто – человек все время находится в движении, поэтому показатели постоянно изменяются.
Также стоит учитывать, что у каждого человека могут быть свои индивидуальные особенности организма, из-за которых даже в нормальном состоянии значения ритма сердца будут отличаться от идеальных. Один из важных аспектов, на который стоит обращать внимание при оценке измерений ритма сердца, – состояние человека в целом. Если он чувствует себя нормально и не испытывает каких-либо симптомов недомогания, то значения пульса можно оценивать менее строго.
К самым распространенным нарушениям ритма сердца относят следующие состояния. Они редко встречаются как самостоятельные заболевания и обычно говорят об уже существующих проблемах:
- тахикардия – учащенное сердцебиение;
- брадикардия – замедленный пульс.
Обычно его измеряют следующим образом: два пальца прикладывают к лучевой артерии с обратной стороны запястья. Для точности подсчет обычно ведут сразу на обеих руках. В случае если артерия не прощупывается, могут использоваться сосуды на других частях тела: на плечевой или бедренной артерии, в других местах.
Данный способ подходит, если у человека отсутствует аритмия, при которой могут возникнуть затруднения с подсчетом. Обычно измерения проводят в течение тридцати секунд, считая удары, затем просто умножают результат на два, чтобы получить количество ударов в минуту.
Если у человека присутствует аритмия и другие заболевания сердца, когда требуется особая точность в подсчетах, проводят – ЭКГ (электрокардиограмму). Данная методика достаточно проста и точна, результат измерений готов практически сразу после процедуры. На результатах ЭКГ обычно заметны все особенности ритма сердца у конкретного человека.
Зачастую измерения сердечного ритма дополняют замерами артериального давления. Его всегда измеряют с помощью специального прибора – тонометра, устройство которого достаточно простое.
Практически для всех здоровых людей независимо от пола и возраста абсолютной нормой принято считать показатели, колеблющиеся между 60 и 90 ударами в минуту. Если ритм сердца находится в данном диапазоне, в большинстве случаев это говорит о здоровье кровеносной системы.
Стоит знать, от каких факторов могут зависеть показатели давления и пульса. В первую очередь у здорового человека данные измерения всегда зависят от физических и умственных нагрузок. Они всегда влияют на работу сердца, обычно провоцируя ускорение ритма сердца и повышение артериального давления. Таким образом, у здорового взрослого человека после тренировки или какой-либо другой физической нагрузки пульс может достигать 90–100 ударов в минуту, но 120 является крайним пределом.
При сильном стрессе пульс также может сильно повышаться, вплоть до 140 ударов в минуту, однако подобное состояние является крайне тяжелым и опасным, поэтому столь сильных стрессов и испугов стоит избегать.
Показатели ритма сердца изменяются с возрастом. У детей до года значения пульса обычно крайне высокие и достигают 120–130 ударов в минуту – это норма у ребенка в 1 год. Сердцебиение у ребенка в два года обычно уже медленнее и с последующим ростом постепенно замедляется. Пульс снова начинает ускоряться во взрослом возрасте, после 40–45 лет в зависимости от сопутствующих заболеваний и состояния здоровья в целом.
У женщин пульс в норме обычно немного выше, чем у мужчин. Это зависит от нескольких факторов. связанных с особенностями физиологии. Сердце у представительниц женского пола обычно немного меньше, поэтому бьется чаще. Также женский организм больше подвержен различным гормональным колебаниям: ритм сердца зависит от фазы менструального цикла, он изменяется при беременности и наступлении климакса.
В целом, идеальные показатели артериального давления и пульса для разных полов и возрастов можно привести в виде следующей таблицы.
| Возраст | Пульс (удары в минуту) | Артериальное давление у мужчин | Артериальное давление у женщин |
| До года | До 140 | 60–80/40–50 | |
| С года до трех | 100–110 | 90–100/50–60 | |
| С трех до 14–15 лет | 95–100 | 100–120/60–80 | |
| 20–30 лет | 60–70 | 120–135/75–83 | 116–140/70–83 |
| 30–40 лет | 65–75 | ||
| 40–50 лет | 70–80 | ||
| 50–60 лет | 75–85 | 140–145/85 | 140/80 |
| 60–70 лет | 85–90 | 140–142/80–85 | 145–159/80–85 |
| 70–80 лет | 90–95 | ||
Это наиболее распространенные значения для разных возрастов. Незначительные отклонения от идеальных показателей допустимы. Основной фактор, на который следует опираться при диагностике заболеваний, – состояние человека в целом. Если никаких нарушений не наблюдается, а человек чувствует себя хорошо, то отклонения от идеальных значений могут быть нормальными.
Скачок сердечного ритма можно заметить при сильном стрессе или после физических нагрузок. Однако если тахикардия или брадикардия не сильно заметны, а отклонения от нормального сердцебиения не настолько очевидны, можно пропустить первые симптомы сердечных заболеваний. Стоит рассмотреть, в каких случаях лучше измерить давление и пульс.
При тахикардии (слишком частом сердцебиении) обычно становится крайне тяжело переносить нагрузки – чем больше превышение нормы, тем тяжелее даются какие-либо физические упражнения. Часто людям становится тяжело подниматься по лестнице. На ровном месте может возникать сильная головная боль, головокружение, боли с левой стороны грудины, порой может перехватывать дыхание, возникать одышка.
При брадикардии, когда сердцебиение, наоборот, становится реже, постоянно присутствует слабость, зачастую возникают признаки анемии. При данном состоянии часто понижено артериальное давление. Возникают головокружения при резкой смене положения, при вставании из положения сидя или лежа может темнеть перед глазами. На различные физические упражнения не хватает сил.
Это основные первые признаки сердечных заболеваний, многие из них могут протекать скрытно в течение долгого времени и проявлять себя довольно внезапно. Если при измерении ритма сердца пульс оказывается слишком большим или маленьким, а артериальное давление также пониженным или повышенным, то не стоит заниматься самолечением – лучше сразу обратиться к врачу.
Если пульс и давление подскакивают или резко падают, при этом возникает предобморочное состояние, нарушения дыхания, боли в области грудины, то нужно сразу вызывать «скорую помощь». Некоторые заболевания сердца, проявляющие себя подобным образом, могут быть крайне опасны для здоровья.
В настоящее время аритмии встречаются достаточно часто. Нередки случаи их сочетания с гипотонией (понижением артериального давления), что усугубляет состояние пациентов, требует комплексного подхода в диагностике и лечении. Важно понимать, что существует большое количество разных видов и форм аритмий, имеющих абсолютно разные причины. Любые сбои работы сердца являются грозным симптомом, их можно отнести к так называемым «красным знакам», особенно если речь идет об остро возникшей аритмии, которая сопровождается снижением артериального давления. Поэтому ответом на вопрос: “У меня аритмия и низкое давление, что делать?” – будет своевременное обращение за помощью к специалисту: семейному врачу, терапевту, кардиологу.
Самостоятельный прием средств, которые влияют на сердечный ритм, может привести к еще более грубым нарушениям, усугублению сердечной недостаточности и даже летальному исходу.
Аритмия – состояние, при котором нарушается нормальный сердечный режим работы. При этом может изменяться частота сердечных сокращений, в зависимости от этого выделяют тахиаритмии (с повышением числа сердечных сокращений) и брадиаритмии (с понижением ЧСС). В других случаях страдает сам процесс сердечного сокращения: он протекает неправильно, что влечет за собой нарушение циркуляции крови по камерам сердца, снижение сердечного выброса и минутного объема кровообращения. Встречаются и случаи искажения акта сокращения в комбинации с изменением ЧСС.
Артериальное давление прямо пропорционально зависит от ЧСС, тонуса сосудистых стенок, минутного объема кровообращения (произведение сердечного выброса за одно сокращение на ЧСС). Таким образом, артериальное давление прямо зависит от этиологического фактора самой аритмии.
Причины появления аритмий с гипотонией:
- частые стрессы;
- вредные привычки (курение, алкоголь, прием наркотических веществ);
- переутомление и избыточные физические нагрузки;
- нарушения сна;
- авитаминоз;
- беременность;
- прием лекарственных препаратов, которые влияют на сердечный ритм;
- воспалительные процессы в сердечно-сосудистой системе;
- дисбаланс основных электролитов в плазме крови;
- заболевания щитовидной железы (тиреотоксикоз, гипотиреоз);
- нарушение работы коры надпочечников;
- остеохондрозные изменения шейного отдела позвоночника;
- гипогликемические состояния и другие.
Здесь приведены самые частые причины возникновения аритмий и гипотонии. Существуют пароксизмальные аритмии, которые занимают очень короткий промежуток времени, протекают в форме приступов.
Нормальный показатель частоты сердечных сокращений составляет от 60 до 80 ударов в течение минуты. Все, что больше, называют тахикардией, а если ЧСС ниже 60 ударов в минуту – брадикардией. Стоит отметить, что замедление пульса может наблюдаться у спортсменов, и это является вариантом нормы.
Нормальные значения артериального давления для систолического составляют 100-130 мм.рт.ст, для диастолического – 65-85 мм.рт.ст. Гипотонией называется АД ниже 100/60 мм.рт.ст. Однако могут быть индивидуальные особенности, например, у невысоких людей нормальное АД может быть в пределах 100-105/60 мм.рт.ст. и для них это будет вариантом нормы.
Пациенты с гипотонией при аритмиях предъявляют разнообразные жалобы. Их беспокоит вялость, быстрая утомляемость, головокружение, шум в ушах, потемнение в глазах, интенсивная головную боль. У некоторых наблюдаются обморочные состояния и потери сознания, особенно при перемене положения тела, резком вставании и так далее.
Гипотоники очень чутко реагируют на изменения погодных условий, ощущают сильную потливость ладонных поверхностей, а также при этом у них могут болеть суставы.
Со стороны сердца больные ощущают перебои в его работе, сердцебиение. Могут появиться боли в области сердца давящего, сжимающего, тянущего характера. По длительности они могут присутствовать несколько дней. Специфическим для этого болевого синдрома является то, что нет эффекта от приема нитроглицерина. Наоборот, его употребление может усугубить боли в сердце.
Боль при гипотонии с аритмией не усиливается при физических нагрузках, а у некоторых состояние улучшается после увеличения активности.
Аритмия при низком давлении может вызвать одышку, сердечную недостаточность. Она нередко проявляется в виде отеков (нижней трети голеней). Аритмия и гипотония вследствие инфаркта миокарда будут причиной острой недостаточности кровообращения, что приведет к отеку легких и возможному летальному исходу.
Пациент способен помочь себе еще до того, как приедет скорая медицинская помощь. Какую именно помощь следует себе оказать, зависит от того, что именно ощущает больной.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При пароксизмальной тахиаритмии пациент отмечает резкий приступ с учащением частоты сердечных сокращений.
Важно знать и как снизить ЧСС. В этом случае начать следует с проведения специфических проб:
- проба Ашнера (надавливание на глазные яблоки);
- проба Вальсальвы (иначе называется проба с натуживанием, пациент делает эту процедуру несколько раз);
- надавливание на верхнюю область живота (с целью стимуляции солнечного сплетения, которое активирует парасимпатическую нервную систему).
Допустим прием таких средств, как Корвалол, Валокордин. Эти лекарственные препараты уменьшают частоту сердечных сокращений. В случае если приступ сопровождается чувством страха, лучше отдать предпочтение Барбовалу.
Если пациент фиксирован на своих жалобах, имеет какие-либо нарушения психоэмоциональной сферы, рационально применить такие седативные средства, как настойка валерианы.
Подобная и другие формы аритмий часто развиваются у людей, которые злоупотребляют петлевыми мочегонными препаратами: Фуросемид, Торасемид, Лазикс. Они постепенно снижают концентрацию калия в крови, что может вызвать аритмию. Поэтому больному следует принять таблетку Панангина или Аспаркама до приезда скорой медицинской помощи, которая может как-то компенсировать концентрацию сниженного калия.
В случае явного падения ЧСС и гипотонии возможен прием таблетки кофеина либо цитрамона. Кроме того, широкое применение в подобных случаях находит настойка Зеленина.
Общие принципы включают в себя нормализацию режима труда и отдыха, коррекцию нарушений сна, отказ от вредных привычек. Необходимо больше проводить время на свежем воздухе, иметь достаточный уровень физической активности, но тем не менее не переутомляться, избегать воздействия вредных факторов на свой организм, принимать комплексные витаминные препараты в осенне-весенний период. Соблюдение этих правил быстро поможет восстановить сердечный ритм при первых признаках его нарушения.
Проводится и активная трофическая терапия для улучшения снабжения сердечной мышцы и других органов питательными веществами и кислородом. Коррекция нарушений метаболизма – еще один важный этап в лечении аритмий и гипотонии. Для этого используют такие лекарственные препараты:
- Милдронат (Метамакс);
- Тивортин;
- Тиотриазолин;
- Панангин (Аспаркам);
- Пирацетам (Тиоцетам);
- Предуктал.
Остальные группы препаратов, которые действуют на сердечный ритм, назначаются исключительно по показаниям, после проведения комплексного обследования врачом-специалистом, вводятся под строгим контролем, как правило, в стационарных условиях. Терапия этими средствами предполагает динамическое наблюдение за состоянием пациента.
Аритмии, которые протекают с понижением артериального давления, являются довольно грозными признаками. При появлении первых симптомов нужно сразу обращаться за помощью к специалисту, а в случае остро возникшего состояния – вызывать скорую медицинскую помощь. Не следует пытаться самостоятельно лечить такое заболевание, поскольку это может привести к необратимым последствиям и летальному исходу. Своевременное обращение к врачу, обследование и лечение – ключ к победе над любой аритмией.
источник
Анемия очень коварна. Ведь признаки недостатка железа в организме проявляются не сразу. Первоначально организм использует внутренние резервы и пытается самостоятельно справится с возникшей проблемой.
И только тогда, когда эти ресурсы в значительной степени исчерпаны, появляются характерные симптомы гемодефицита: хронические слабость и быстрая утомляемость, темные круги под глазами, появление пятен и черных точек, когда глаза закрыты, бессонница и вялость, приступы головной боли и иногда – головокружения.
Поведение становится неадекватным: характерны повышенная обидчивость, нервозность, раздражительность по любому поводу, частая смена настроения. Может возникнуть аритмия или боли в области сердца, изменение ритма дыхания, привычные физические нагрузки становятся невозможными из-за слабости.
Пониженное содержание железа в организме негативно отражается на состоянии волос и кожи, так как снижается уровень гемоглобина и, как следствие, питание всех органов и тканей кислородом. Кожа становится бледной, волосы – сухими и секущимися, ногти – ломкими и деформированными, на ногтях появляются белые пятна или продольные полосы. Может появиться отечность лица, трещины в уголках губ.
Причинами развития анемии становятся загазованный воздух с недостаточным количеством кислорода, несбалансированное питание, состоящее из ограниченного набора продуктов, в которых не содержатся все необходимые для организма витамины и минералы. А так же длительные диеты, преимущественно овощные или фруктовые, без мясных продуктов, в состав которых входят аминокислоты и железо.
Даже у здоровых девушек и женщин ежемесячно, после менструации, в течение 3-5 дней наблюдается снижение уровня железа: теряется 50 мг с каждыми 100 мл крови. Поэтому, при любых отклонениях в привычном состоянии организма, при ухудшении самочувствия, при появлении обильных кровотечений, необходимо обратиться к врачу и сдать общий анализ крови, определяющий уровень гемоглобина.
Особенно тщательно необходимо следить за изменением уровня этого показателя во время беременности. Анемия может привести к рождению ослабленного малыша, у которого могут быть нарушены состояние сердечно-сосудистой, нервной, иммунной или кроветворной систем.
Не случайно во время беременности наблюдается странные изменения вкуса: очень часто хочется съесть мел, что-то соленое или кислое. Не стоит игнорировать эти желания – необходимо изменить свое питание, включив в него продукты с повышенным содержанием витамина С, фолиевой кислоты и железа. Ведь будущим мамам необходимо обеспечить здоровой кровью, с нормальным содержанием гемоглобина в эритроцитах, сразу двоих.
В качестве профилактический средств можно порекомендовать настой шиповника и душицы или мелиссы, заваренный на ночь в термосе. Пить по утрам и в течение дня с медом.
Полезны ягоды: клюква, смородина, рябина, брусника, в свежем виде, в морсах и вареньях. Если уровень железа значительно снижен, то его интенсивному восстановлению поможет витаминная смесь из сока клюквы или брусники, измельченных грецких орехов и меда. Хранить в холодильнике и принимать по ст.л. перед едой 2-3 раза в день.
Повысить уровень гемоглобина поможет сокотерапия: соки моркови, яблок и свеклы смешиваются в пропорции 3:2:1. Свекольный сок должен предварительно отстоятся в течение получаса, чтобы не травмировать стенки желудка. Пить по стакану каждое утро.
Для восстановления состава крови полезен свежий сок одуванчиков, как профилактическое средство и для лечения: каждую весну в течение недели готовьте сок из всех частей растения. Измельчите листья, корни и цветки и принимайте сок по ст.л. в течение 1-3 недель раз в день. Из высушенных корней и листьев можно каждый месяц 5-7 дней готовить настой: измельчить и залить на ночь ст.л. сбора стаканом холодной воды. Утром довести до кипения и сразу же снять с огня. Настоять до остывания, процедить и выпить в течение дня, принимая по четверти стакана перед едой.
Настой из корней и листьев петрушки можно так же готовить в течение года и принимать по необходимости, например, после менструации. Корень порезать на кружочки, залить на ночь в термосе вместе с листьями литром кипятка. Выпить в течение дня.
Можно готовить в течение 10 дней любой из сборов для очищения крови, или приготовить сбор лекарственных трав из листьев крапивы, малины или ежевики, земляники, соцветий зверобоя, плодов шиповника. Все компоненты берутся поровну. Запарить 2 ст.л. сбора 2 стаканами кипятка, настаивать до охлаждения. Принимать по половине стакана вне зависимости от приема пищи.
Снизить риск заболевания анемией можно профилактическим приемом в течение недели соков иммуностимулирующих растений: алоэ или каланхоэ. Листья предварительно выдерживаются в холодильнике 3-5 дней на нижней полке, чтобы активировать действие ферментов. Затем измельчить 3-4 листочка алоэ или 7-10 листиков каланхоэ, выжать сок и смешать его с соком небольшого лимона и половиной стакана меда. Принимать по ч.л. перед едой.
Полезные продукты при гемодефиците.
Важно не только присутствие железа в определенных продуктах, но и то, в какой форме оно содержится и как усваивается организмом. Поэтому предпочтительно готовить блюда из красного мяса: говядины и телятины, из куриного мяса и мяса индейки, из печени. Необходимо включить в меню яйца, салаты из листовых овощей темно-зеленого цвета, блюда из сои, гороха и фасоли, овсянки и гречки. Гречневую крупу можно прокалить на сковороде, измельчить и принимать утром по ч.л.
Составить свое недельное меню вам могут помочь блюда из диеты для улучшения состояния сосудов и памяти: эта диета удачно сбалансирована и включает продукты с необходимыми витаминами и минералами.
Эти меры профилактики и лечения анемии полезны в том случае, если ее признаки только начали проявляться. При более глубоком развитии болезни, когда органы длительное время испытывали кислородное голодание, необходима помощь врача и индивидуально назначенное лечение с применением железосодержащих препаратов. Принимать их бесконтрольно не рекомендуется: избыток железа так же вреден для организма, как и его недостаток.
Рекомендую статью — продолжение темы:
Если ваш сон нарушен длительное время, то пора всерьез заняться его восстановлением. Как обеспечить себе комфортный сон, народные рецепты и лекарственные препараты. Читать далее.
Основные показатели анализа крови.
Общий анализ крови необходим для правильного и комплексного, первоначального, обследования состояния организма. Что означают его результаты и как правильно к нему подготовиться. Читать далее.
Варикоз — серьезное заболевание.
Варикозное расширение вен — это не только косметическая проблема. При нарушении состояния сосудов ног образуются узлы и затруднен кровоток. Болезнь может прогрессировать. Меры профилактики и лечения варикоза. Читать далее.
Лечебные травы — дисбактериоз.
Нарушение состава микрофлоры кишечника приводит к ослаблению иммунной системы и оказывает негативное воздействие на работу всего желудочно-кишечного тракта. Эффективные народные средства при дисбактериозе. Читать далее.
Страницы сайта в социальных сетях — подпишитесь, чтобы узнавать о новых статьях
источник
Поделиться статьей в социальных сетях:
Тахикардия при анемии (синусовая) у взрослых – это болезнь, для которой характерно ускорение сердечного ритма до частоты в 100 ударов и более за одну минуту. Детская анемия вызывает изменения ритма в рамках +10% от возрастных норм. Синусовый ритм появляется внутри синусового узла, из которого выходит волна возбуждения, распространяясь на весь орган и способствуя синхронизации работы всех отделов сердца.
Важно: синусовые тахикардии бывают двух основных типов: ситуационная и длительная (типичная при анемичных синдромах).
По сути, длительная тахикардия представляет собой ответ организма на внутренние факторы: стресс, эмоциональную нагрузку, повышение субфебрильной температуры, инфекционные инвазии, пневмонию, сердечную недостаточность и, конечно же, кислородное голодание, возникшее как следствие железодефицита.
Пациенты с малокровием часто жалуются на:
- Давящее состояние в грудине, нарушения ритма биения сердца, некое «трепыхание» в груди.
- Одышку, ощущение «стеснения» в сердечной области даже при отсутствии физнагрузок.
- Приступы слабости и головокружений, внезапные обмороки.
- Приступообразные боли в груди. Они характеризуются как сжимающие, но длятся не более 5 минут. Кроме того, при осложненном железодефиците к основным симптомам добавляется ишемия. Синусовая тахикардия в данном случае выступает как следствие ишемических нарушений.
- Общую слабость, утрату желания к активной деятельности, непереносимость даже легких физических нагрузок.
Важно: синусовая тахикардия, спровоцированная железодефицитом, чаще всего длительная (хроническая). Она представлена различными типами, в зависимости от стадии и длительности анемичного состояния.
Однако наиболее опасной представляется гипоксическая тахикардия при малокровии. Развивается как естественный ответ синусового узла на дефицит кислорода в тканях и органах. Может осложняться сопутствующими заболеваниями бронхиального древа и легких.
Причины кроются не только в нехватке железа и проблемах с функцией внешнего дыхания, но и в нарушениях транспортной функции крови, когда затруднены доставка кислорода и обратный трансфер углекислого газа. Это прямые признаки хронических кровопотерь и малокровия.
Механизм адекватен и при анемии, вызванной недостатком железа в пище, и при малокровии, причиной которого являются хронические кровотечения. Даже при достаточном поступлении кислорода, но при сниженном уровне гемоглобина – железосодержащий белок не сможет полноценно участвовать в транспорте кислорода/углекислого газа.
Выбор схемы лечения при тахикардии определяется причинами возникновения провоцирующего анемичного синдрома. Лечение проводит не только кардиолог, к консилиуму привлекают терапевта, диетолога и гематолога.
Важно: в первую очередь устраняются факторы, вызвавшие повышение частоты сердечного ритма. Затем переходят к непосредственному устранению железодефицита.
Чтобы устранить хроническую синусовую тахикардию, нужно воздействовать на основное заболевание. Чтобы не усугубить ситуацию, в схему включают средства с седативным эффектом, например, «Реланиум» или «Седуксен». Если диагностически установлена компенсаторная форма анемии, характерная для пациентов с острым железодефицитом, назначается прием препаратов с повышенным содержанием двухвалентного железа. В противном случае, все попытки снизить ЧСС приведут к резкому падению АД и усугублению гемодинамических нарушений.
Важно: целевые показатели ЧСС подбираются кардиологом индивидуально, все зависит от общего состояния больного и профиля заболевания, ставшего причиной анемии. Обычно показатель целевой ЧСС должен снизиться до 60 ударо/минута.
Нарушения ЧСС и функций синусового узла при малокровии встречаются достаточно редко. Чтобы избежать неприятных последствий, связанных с нарушениями сердечного ритма, люди из группы риска должны своевременно проходить диагностику и сдавать развернутый биохимический анализ крови не реже, чем раз в три месяца.
Отнюдь не лишним будет и кардиологическое обследование раз в полгода. Необходимо выявлять и устранять все факторы, способствующие возникновению анемичных синдромов и кислородного голодания, придерживаться здорового образа жизни и правильной системы питания.
источник
Опасным осложнением может стать тахикардия при анемии. Основным признаком развития заболевания выступает учащенный пульс — более чем 100 сердечных ударов в минуту. Тахикардия при малокровии возникает из-за того, что клетки не получают достаточного количества кислорода. Это стимулирует организм компенсировать этот недостаток. На ранних стадиях определить заболевание трудно из-за отсутствия видимых признаков. Эта патология способна или пройти сама по себе, или быстро истощить сердце. В последнем случае есть риск развития сердечной недостаточности, инфаркта миокарда, инсульта. Поэтому после обнаружения симптомов нужно немедленно начать лечение.
Заболевание существует в 2 видах: длительная, которая возникает на фоне анемии, и ситуационная. Патология возникает редко, но с неприятными последствиями. Из причин возникновения, выделяют такие факторы:
- нарушения деятельности нервной и сердечно-сосудистой систем;
- частые стрессы, сильные нервные потрясения;
- чрезмерное употребление алкоголя и курение при анемии;
- высокая температура воздуха (от 30 градусов);
- дефицит железа, который приводит к недостатку кислорода;
- частое употребление кофейных напитков и энергетиков;
- серьезные травмы, что вызывает боли в какой-либо части тела;
- интоксикация организма;
- злокачественные опухоли, которые образуются в надпочечниках;
- дисфункция щитовидной железы;
- пищевые отравления.
Вернуться к оглавлению
Первая стадия патологии не имеет существенных проявлений. Определить ее можно только при лабораторных исследованиях. Поэтому при возникновении дискомфорта, необходимо обратиться в больницу для проведения тщательной диагностики.
Специфические клинические признаки:
- повышения ритма сердцебиения — от 100 ударов в минуту;
- усталость, слабость и одышка при минимальных физических нагрузках;
- дискомфорт и болезненные ощущения в грудной клетке;
- частые головокружения, потемнение в глазах и полуобморочное состояние;
- бессонница, на фоне которой возникает шум в ушах;
- сухая кожа с желтоватым оттенком;
- снижение концентрации внимания;
- нарушение функциональности вкусовых рецепторов;
- кратковременные судороги в нижних и верхних конечностях.
Вернуться к оглавлению
На ранних стадиях очень трудно обнаружить патологию, поскольку она протекает бессимптомно. Когда проявляются первые признаки, врачи назначают такие диагностические процедуры:
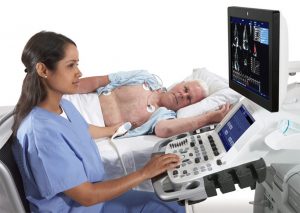
- Наружное измерение пульса — определяет сколько производится ударов сердца за 1 минуту.
- Биохимический анализ крови — позволяет определить количество эритроцитов, уровень гемоглобина.
- Электрокардиография — графические показатели электрических явлений, которые возникают в сердечной мышце во время деятельности.
- Фонокардиография — графически изображает частоту и амплитуду звуковых волн, что возникают при работе сердца.
- Ультразвуковая диагностика (УЗИ) сердца — наиболее точная методика обследования, точно показывает отклонения в работе органа.
Вернуться к оглавлению
Каким методом проводить лечение определяет врач-кардиолог вместе с диетологом, поскольку правильно составлен рацион играет важную роль в устранении болезни. Для лечения малокровия используют жаропонижающие средства и витаминную диету. Чтобы нормализовать давление, в курс терапии включают те медикаменты, что компенсируют действие лекарств при анемии:
- ингибиторы кальциевых каналов — «Дилтиазем», «Верапамил»;
- блокираторы бета-адренорецепторов — «Пропранолол», «Атенолол», «Бетаксолол»;
- успокоительные препараты — «Реланиум», «Седуксен».

В свое меню необходимо включить красную рыбу, гранат, свеклу, брюкву и красные яблоки. Это поможет поднять гемоглобин в крови, что поспособствует нормализации пульса и давления. При нехватке железа требуется прием препаратов с этим веществом, соответствующая витаминная диета. Кроме этого, необходимо отказаться от таких продуктов питания:
- копченостей, особенно тех, что делают на жидком дыму;
- полуфабрикатов — магазинных колбас, сосисок, пельменей;
- крепких спиртных напитков и коктейлей на их основе;
- любого вида кофе;
- острых специй, в том числе и паприки;
- продуктов, в состав которых входят пищевые добавки.
Вернуться к оглавлению
Тахикардия — довольно опасное осложнение, которое возникает при анемии из-за целого комплекса факторов. Основными симптомами являются учащенный пульс (от 100 сердечных ударов в минуту), сильная усталость при физических нагрузках, бессонница и шум в ушах. После первых признаков необходимо сразу же обратиться к специалистам для тщательной диагностики. Лечение предусматривает прием медикаментов и соблюдение диеты.
источник
Основным способом регуляции частоты сердечных сокращений является электрический импульс, который посылает синусовый узел, находящийся в сердце. Этот импульс распространяется на все мышечные волокна сердца и заставляет их одновременно сокращаться: таким образом реализуется главная функция органа – проталкивать порции крови по магистральным сосудам. Нарушения в работе синусового узла обусловлено воздействием различных веществ (гормонов, химических соединений).
При синусовой тахикардии число сердечных сокращений обычно колеблется в пределах 90 – 120 ударов в минуту, в отдельных случаях оно достигает 150 – 160. Синусовая тахикардия иногда появляется в процессе еды, при физической активности или эмоциональном стрессе. Она возникает при различных заболеваниях и сопровождается характерными для них симптомами.
Так, учащенное сердцебиение – частое явление при миокардитах (воспалениях сердечной мышцы) различного происхождения. При этом наряду с учащенными сердечными сокращениями появляются:
- ощущения перебоев в работе сердца,
- аритмичность сердечных сокращений,
- одышка,
- боли в грудной клетке,
- слабость и утомляемость,
- боли в суставах (не всегда),
- небольшое повышение температуры тела.
Также синусовая тахикардия нередко имеет место при сердечной недостаточности, которая может быть следствием ишемической болезни или пороков сердца. В таких случаях учащенное сердцебиение тоже сочетается с одышкой, слабостью и повышенной утомляемостью, к которым часто присоединяются отеки нижних конечностей. При появлении таких симптомов следует как можно быстрее обратиться к кардиологу. После того как будет устранено основное заболевание, исчезнет и тахикардия.
Помимо этого учащенное сердцебиение – один из симптомов анемии. При малокровии вследствие недостатка гемоглобина уменьшается доставка кислорода к тканям. В качестве компенсаторной реакции синусовый узел начинает генерировать больше электрических импульсов, сердце сокращается чаще, и кровь начинает циркулировать быстрее, чтобы принести к тканям недостающий кислород. Тахикардия при анемии сопровождается рядом дополнительных симптомов:
- одышкой,
- слабостью и головокружением,
- «мушками» перед глазами,
- бледностью (иногда синюшностью) кожных покровов,
- зябкостью,
- выпадением волос и ломкостью ногтей,
- пощипыванием на кончике языка,
- онемением конечностей.
При наличии тахикардии и большинства дополнительных симптомов следует обратиться сначала к терапевту. После сдачи крови на определение уровня гемоглобина и сывороточного железа врач точно установит, есть ли анемия. Если малокровие имеет место, возможно, потребуется консультация и других специалистов для установления истинной причины заболевания.
Артериальная гипотензия – состояние, при котором возникает синусовая тахикардия. Часто ей предшествуют сильные эмоциональные стрессы, нарушения режима сна и бодрствования, недостаточное питание. Помимо учащенного сердцебиения гипотензия характеризуется сонливостью, раздражительностью, апатией, ухудшением памяти, головной болью, тошнотой и головокружением. В таком случае следует обратить внимание на свой образ жизни: нормализовать питание, режим дня и физическую активность.
Увеличение частоты сердечных сокращений бывает связано с интоксикациями. Злоупотребление напитками, содержащими кофеин (кофе, чай, энергетические напитки), а также некоторыми лекарственными средствами, приводит к возникновению синусовой тахикардии.
Помимо синусовой тахикардии выделяют тахикардию пароксизмальную. Она отличается тем, что импульс, вызывающий сокращения сердца, исходит не из синусового узла, а из других, патологических водителей ритма. При таком типе тахикардии частота сердечных сокращений достигает 180 – 240 ударов в минуту. Такое состояние может возникать на фоне различных поражений сердца, поэтому обращаться лучше всего к кардиологу. Симптомы пароксизмальной тахикардии весьма специфичны:
- резкое сердцебиение,
- одышка,
- слабость,
- чувство стеснения в груди,
- бледность кожных покровов,
- пульсация шейных вен.
Снижение функции дыхательной системы сказывается на работе сердца. Механизм тахикардии примерно такой же, как при анемии, ведь в случае ухудшения работы легких возникает нехватка кислорода. Заболеваний, которые приводят к дыхательной недостаточности, существует немало, и все они имеют свою симптоматику. Самыми частыми их признаками наряду с учащенным сердцебиением являются:
- затруднение вдоха или выдоха,
- ощущение удушья,
- необходимость напрягать дополнительную мускулатуру в процессе дыхания (мышцы живота, плечевого пояса),
- нарушение сна и памяти,
- головные боли,
- кашель.
Если учащенное сердцебиение сопровождается такими симптомами, обязательно нужно обратиться к пульмонологу, а если такой возможности нет, то к терапевту.
Некоторые нарушения в работе эндокринной системы прямым образом сказываются на работе сердца. Синусовая тахикардия возникает под влиянием избыточного количества гормонов щитовидной железы при тиреотоксикозе. Помимо учащенного сердцебиения это заболевание характеризуется
- ощущением жара,
- повышенной температурой тела,
- возбудимостью и частой сменой настроений,
- бессонницей,
- потерей веса при повышенном аппетите,
- нарушением менструального цикла у женщин,
- изменением выражения лица (оно приобретает сердитый вид).
Гораздо реже встречаются опухоли надпочечников, которые усиленно синтезируют адреналин. Учащенное сердцебиение наблюдается при феохромацитоме. Кроме тахикардии это заболевание проявляет себя резким повышением артериального давления, чувством страха, беспокойства, ознобом, головными болями, болью в области сердца, тошнотой, потливостью и ощущением жажды. Нередко эти симптомы возникают одновременно, поэтому состояние можно охарактеризовать как приступ. Если наряду с тахикардией имеют место данные признаки, следует обратиться к эндокринологу.
Учащенное сердцебиение является довольно опасным симптомом, который необходимо как можно раньше устранить. Из-за частых сокращений сердце не получает достаточного отдыха и быстро истощается. В результате возникает сердечная недостаточность – несоответствие между потребностями организма в кислороде и работой сердца.
Поэтому при появлении тахикардии следует обратиться к врачу. Даже при отсутствии конкретных симптомов, которые сопровождали бы учащенное сердцебиение, достаточно для начала посетить терапевта. После проведения необходимых обследований он направит вас к соответствующему специалисту.
источник
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Своевременное выявление симптомов тахикардии и их лечение – важный шаг на пути к здоровью и благополучию пациента, страдающего от слишком быстрого сердечного ритма. Поэтому так важно знать первые признаки этого недуга и способы его купирования.
Известный факт: тахикардия не является отдельным заболеванием, это признак наличия у человека какой-либо патологии (сердца, эндокринной системы и пр.). Провоцирующие факторы запускают механизмы, которые и приводят к увеличению сердечного ритма. Однако бывает, что тахикардия застает и совершенно здорового человека, причем это считается нормой. Вследствие этого медики выделяют две большие группы, объясняющих убыстрение ритма сердца: физиологическую (нормальную) и патологическую (причиной которой стало конкретное заболевание).
Причинами возникновения тахикардии, которая считается нормой, признаются:
- Физическая нагрузка. При выполнении человеком какой-либо работы, его мышечная система испытывает большую нагрузку (относительно состояния покоя). Вследствие этого организм требует больше кислорода и питательных веществ. Для восполнения потребностей, активируется симпатическая нервная система, которая увеличивает ритм сердца. В отдельных случаях у совершенно здорового человека при физической нагрузке ЧСС может достигать 135 ударов в минуту. Однако ритм должен быть размеренным – в ином случае тахикардия может стать свидетельством какого-либо заболевания.
- Сильное эмоциональное возбуждение. Эмоции в должной мере могут вызвать учащение ритма сердца, причем как положительные, так и отрицательные.
- Частые стрессы. Стоит сразу оговориться, что стресс не является отрицательной эмоцией, а всего лишь ее следствием. Из-за длительного нахождения под воздействием плохого настроения организм начинает вырабатывать гормон адреналин. Он-то и воздействует на синусовый узел, вызывая быстрый ритм сердца.
- Сексуальное возбуждение. В этом случае к учащению ЧСС приводит комплекс механизмов, включающих эмоциональную составляющую и увеличение концентрации в крови гормонов.
- Боль. Даже незначительная боль способна спровоцировать выброс адреналина, который в свою очередь приводит к учащенному сердцебиению.
- Прием алкоголя, кофеинсодержащих напитков и энергетиков, курение. Причиной тахикардии сердца в этом случае станет возникновение тонуса симпатической нервной системы.
- Прием некоторых лекарственных препаратов. Побочным эффектом многих лекарств является учащение сердечного ритма.
- Причиной тахикардии ночью обычно становится физическое и психо-эмоциональное перенапряжение.
Таким образом, учащение сердцебиения по физиологическому типу вызывается вследствие воздействия какого-либо внешнего раздражителя. Оно непостоянно и стечением времени проходит само собой. Угрозы жизни и здоровью человека здесь не существует.
Причиной тахикардии у детей является конституционное строение маленького организма. Учащенное сердцебиение у детей до 7 лет считается в пределах нормы (при отсутствии других симптомов).
Причиной тахикардии у взрослых может стать какое-либо заболевание, притом необязательно именно сердца. Организм человека представляет собой единое целое, поэтому недуг, затронувший какую-либо систему органов, может задеть и другие. Так, например симптомы тахикардии могут стать следствием целого ряда болезней и патологических состояний: инфекции различной этиологии, шоковых состояний, воспалений оболочек сердца, интоксикаций, отравлений, сильная кровопотери, анемии, травмы, заболеваний эндокринной системы и т.д.
Несмотря на то, что тахикардия является лишь симптомом, а не заболеванием, некоторые специалисты все же утверждают, что пароксизмальную тахикардию можно расценить как болезнь. Обосновывают они свое решение тем, что данный тип учащенного сердцебиения может возникнуть у совершенно здорового человека без каких-либо на это предпосылок.
Исходя из зоны локализации учащения сердечного ритма, различают предсердную и желудочковую тахикардии.
По систематичности приступов сердцебиения можно выделить синусовую и аритмичную тахикардии.
Причинами пароксизмальной тахикардии могут стать дистрофические, склеротические, воспалительные и некротические изменения в сердечной мышце. Симптомы тахикардии характеризуются резким приступообразным началом и таким же внезапным окончанием. При этом пароксизм (приступ) может продолжаться от нескольких секунд до нескольких недель. ЧСС отмечается в пределах 135-225 ударов в минуту. Больной перед началом приступа отмечает сильный толчок сердца и последующее усиление сердцебиения. Ухудшение состояния сопровождается головокружением, общей слабостью, тошнотой, неприятными ощущениями в области сердца. Это может стать причиной тахикардии после еды.
Лечение симптомов пароксизмальной тахикардии зависит от локализации очага тахикардии.
Симптомы сердцебиения по предсердному типу: усиление ЧСС до 245 ударов в минуту, у больного возникает чувство тревоги и страха.
Для купирования приступа предсердной тахикардии необходимо немедленно вызвать бригаду скорой помощи. Только во врачебной компетенции устранить причины тахикардии и лечение его в дальнейшем.
Симптомы желудочковой тахикардии: усиленный сердечный ритм (135-215 ударов в минуту), вялость пациента, шум в ушах, «мелькание мушек перед глазами», головокружение, тяжесть за грудиной. Если приступ продолжается относительно долго (несколько дней), то возможно снижение артериального давления, полиурия. Часто причиной тахикардии после приема пищи является желудочковое учащение ритма сердца.
Лечение симптомов тахикардии сердца по желудочковому типу заключается в немедленном оперативном вмешательстве. При первых признаках на пароксизм следует сразу же вызвать «неотложку» и доставить больного в стационар.
Желудочковая тахикардия провоцируется достаточно серьезными заболеваниями, такими как инфаркт миокарда, воспалениями оболочек сердца, тяжелейшей лекарственной интоксикацией. Поэтому не стоит медлить с помощью – жизнь человека находится под угрозой!
Симптомами синусовой тахикардии выступают учащение сердечного ритма свыше 90 ударов в минуту и размеренный его темп. Пациент ощущает разбитость и слабость.
При небольшом отхождении от нормы лечение может быть и не назначено. Иногда на основе причин, симптомов, диагностики тахикардии лечение проводится обязательно под контролем врача. Он, скорее всего, назначит прием лекарственных препаратов, способных снизить ускоренный сердечный ритм. Не принимайте данные лекарства самостоятельно, т.к. таким образом, вы не только не вылечите недуг, но и ухудшите состояние больного!
Причинами тахикардии у женщин могут стать два специфических (характерных именно для слабого пола) фактора. К ним относят беременность и конституцию нервной системы.
Симптомы тахикардии у женщин во время беременности: одышка, головокружение, слабость. Все это связано с физиологической перестройкой, происходящей на фоне увеличения плода (матка давит на внутренние органы будущей мамы, сердце меняет свое привычное положение), а также из-за большого объема циркулирующей крови беременной женщины.
Вторая причина учащения сердечного ритма у женщин – это чувствительность нервной системы (предрасположенность к депрессии, неврозами, эмоциональностью). Рецепторы сердца здесь довольно чувствительны к гормонам «стресса» – адреналину и норадреналину.
Причинами тахикардии при низком давлении являются:
- обезвоживание (кишечная инфекция, длительная физическая нагрузка и т.д.);
- обильное кровотечение;
- обострение воспалительных заболеваний внутренних органов (например, панкреатита);
- заболевания сердца (эмболия, перикардит и т.д.).
Любое из этих состояний является серьезным основанием для вызова скорой помощи, т.к. при отсутствии лечения пациент может погибнуть!
В довершение хочется отметить, что некоторые причины тахикардии лечатся народными средствами, но только под контролем доктора.
Одним из частых заболеваний в нашей стране является железодефицитная анемия. Пониженный гемоглобин наблюдается независимо от возраста почти у 30% взрослого населения, и чаще всего бывает у женщин. Лечение анемии обязательно специальными препаратами.
Железо входит в состав гемоглобина, участвует в процессе снабжения клеток организма кислородом, в процессах обмена холестерина, восстановления клеток иммунной системы, помогает обезвредить скопления вредных продуктов в печени.
Чаще всего страдают железодефицитной анемией беременные женщины, новорожденные дети, подростки.
Недостаток железа может развиться по следующим причинам:
- неполноценное и нерациональное питание, с низким содержанием железа в продуктах;
- строгие диеты, вегетарианство, веганство;
- хронические кровотечения, например, вызванные язвенной болезнью, геморроем, внутренним кровоизлиянием;
- кровотечения из ЖКТ при опухолях, эрозивном гастрите, глистной инвазии, дивертикулезе кишечника;
- сильная кровопотеря у женщин при эндометриозе на фоне обильных и длительных менструаций, маточных кровотечений, при миоме матки;
- амилоидоз кишечника, резекция тонкого кишечника, синдром мальабсорбции, хронический энтерит;
- период стремительного роста организма у детей и подростков;
- носовые и легочные кровотечения;
- мочекаменная болезнь, злокачественные опухоли мочевого пузыря и почек, пиелонефрит и пр.;
- донорство;
- беременность, особенно во 2 и 3 триместре и при лактации;
- оперативное вмешательство.
Для восстановления баланса этого микроэлемента в организме необходимо сделать лабораторные исследования. Сдать кровь на уровень гемоглобина и содержание железа в сыворотке и обязательно обратится к доктору за назначениями необходимых препаратов. И все же важно не только бороться с пониженным уровнем железа в крови, но и устранять причину возникновения анемии.
Препараты железа при анемии назначает только врач. Дозировка, длительность и режим приема определяются только в индивидуальном порядке. Это зависит от уровня гемоглобина в крови, ферритина в сыворотке крови.
Бесконтрольный прием препаратов железа без назначения врача, четкого соблюдения дозировки и оценки эффективности в динамике – недопустимо. Передозировка этими средствами может привести к серьезному отравлению.
Лечащий врач при назначении того или иного препарата обязательно учитывает следующие факторы:
- возраст пациента;
- результаты анализов;
- общее состояние больного;
- пол больного.
Лекарственные препараты, повышающие уровень гемоглобина в крови бывают с содержанием двухвалентного и трехвалентного железа – железо (2) и железо (3).
Организмом лучше усваивается первый вид, все же врачи в последнее время заменяют солевые препараты железа (2) на препараты нового поколения железо (3) – гидроксид полимальтозный комплекс. В состав таких средств включен антиоксидант (например, аскорбиновая кислота), который переведет железо (3) в двухвалентную форму.
Лекарства на основе гидроксида железа полимальтозного (3), по сравнению с сульфатом, более безопасны, хорошо переносятся и редко вызывают побочные эффекты.
Дозировка рассчитывается с учетом содержания железа (2) или железа (3) в конкретной лекарственной форме.
Прежде чем остановить свой выбор на определенном лекарственном средстве, нужно знать:
- Внутримышечное введение препаратов железа при лечении не так эффективно, чем при приеме таблеток. Железо лучше усваивается через кишечник.
- Оптимальная доза содержания железа в лекарстве от 80 до 160 мг. Превышение этой дозировки приведет к негативным последствиям.
- Железосодержащие таблетки не разжевывают, а проглатывают целиком, обильно запивая простой водой.
- При лечении анемии витаминные комплексы неэффективны, в них недостаточное содержание железа. Комплексы обычно советуют принимать для профилактики.
- Если назначен препарат, содержащий двухвалентное железо, то обязательно надо принимать параллельно и витамин С. При трехвалентном железе – особые аминокислоты, они помогут донести ионы железа до костного мозга.
- Преимущественно рекомендуется принимать таблетированные препараты со специальной оболочкой, или в капсулах. Оболочка защитит слизистую пищевода и желудка от раздражающего воздействия. Лекарства в жидком виде, сиропах также реже рекомендуются.
- Сорбифер дурулес, Тардиферон (сульфат + фолиевая кислота). Применяются по две таблетки в день (утром и вечером), за полчаса до еды, запивать стаканом воды.
- Актиферрин, Гемофер, Ферронал, Тотема. Принимать за 30 мин до еды, между приемами пищи, с фруктовым соком, содержащим витамин С, для улучшения всасывания железа.
- Фенюльс выпускается в капсулах, принимают 1 раз в день. При обильной менструации принимают за 2 дня до и после менструации по 1 капсуле в день
- Хеферол, Ферроградумет, Ферроплекс и др.
- Феррум Лек принимают во время еды, можно смешивать с фруктовыми соками и пюре. Можно разделить суточную дозу на несколько приемов, можно принять в один прием.
- Ферлатум – это раствор, его принимают перед едой по 1 флакону в сутки в два приема.
- Фефол по 1 капсуле за 1 час до еды.
- Мальтофер – доза рассчитывается индивидуально по таблице, перед применением рекомендуют провести тест на побочную реакцию организма.
Также в список можно добавить:
- Монофер;
- Венофер;
- Ферри;
- Аргеферр;
- Ликферр;
- Ферретаб;
- Космофер;
- Фермед;
- Декстрафер;
- Иррадиан;
- Гинкго-Тардиферон;
Внутривенное или внутримышечное введение назначается лечащим врачом и проводится под строгим контролем над дальнейшей реакцией пациента. Такой метод лечения может вызвать серьезные осложнения в виде аллергической реакции, анафилактического шока, абсцесса в месте укола, отложения железа во внутренних органах.
Внутримышечное или внутривенное введение препаратов железа при железодефицитной анемии показаны:
- при операциях на ЖКТ;
- удалении части желудка или обширной резекции кишечника;
- во время обострения язвенной болезни желудка;
- при энтеритах, хроническом панкреатите, неспецифическом язвенном колите.
- при тяжелых формах железодефицитной анемии;
- при потребности в срочном насыщении организма железом – перед операциями по поводу геморроя, фибромиомы и прочих патологиях;
- при возникновении непереносимости этих препаратов при приеме внутрь.
- Жектофер – комплексное соединение двухвалентного железа с лимонной кислотой и сорбитом, по 100 мг в ампуле.
- Феррум Лек – гидроксид железа трехвалентного с декстраном, по 100 мг в ампуле. Перед первичным использованием необходимо провести тест на переносимость (вводится ¼ дозы).
- КосмоФер – препарат, содержащий трехвалентное железо, в комплексе с декстраном. Используется как для внутримышечного, так и для внутривенного введения
- принимать препараты железа совместно с некоторыми лекарственными средствами (см. ниже);
- принимать при апластической и гемолитической анемии;
- при раке крови – различных видах лейкозов;
- при хронических воспалительных заболеваниях почек и печени, особенно во время их лечения;
- в сочетании с продуктами, содержащими кофеин, богатыми кальцием или большим количеством клетчатки
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- возможно применение ферментных препаратов – Фестал, Панкреатин;
- улучшают всасывание препаратов железа янтарная, аскорбиновая, лимонная кислота, сорбит;
- принимать препараты железа между приемами пищи, продукты снижают концентрацию железа, щелочи, кислоты и соли, находящиеся в пище, могут образовывать нерастворимые соединения с железом;
- в случае плохой переносимости, побочных эффектов, необходимо заменить лекарство;
- начинать с малой дозы, постепенно ее повышая до эффективной и переносимой;
- длительные курсы лечения: в течение 1,5-2 месяцев принимаются лечебные дозы, а в последующие 2-3 месяца – профилактические.
- с левомицетином и тетрациклинами;
- с карбонатами, фосфатами, солями цинка, антацидными средствами;
- с осторожностью при одновременной терапии эстрогенами;
- нежелательно сочетать с нестероидными противовоспалительными средствами, это усиливает раздражение слизистых оболочек ЖКТ.
Прием железосодержащих препаратов иногда сопровождается некоторыми побочными эффектами:
- металлический привкус во рту;
- тошнота;
- рвота;
- снижение аппетита;
- запоры;
- окрашивание кала в черный цвет;
- иногда потемнение эмали зубов.
Во многих случаях эти эффекты требуют снижения дозы или отмены препарата.
Часто в бытовых разговорах люди делятся переживаниями по поводу здоровья. Любые изменения, которые происходят без видимых причин и дают яркие симптомы, всегда вызывают озабоченность и тревогу. К таким отклонениям от нормального функционирования организма относится и ночная тахикардия.
Люди, испытавшие приступ, всегда характеризуют свои субъективные ощущения одинаково: «сплю плохо, часто просыпаюсь ночью от сильного сердцебиения, нехватки воздуха, весь в холодном поту». Человек идет на работу невыспавшимся, чувствует себя разбитым, усталым, неспособным к концентрации внимания.
Ночное сердцебиение может иметь разные причины и лечение, но в любом случае необходимо обратиться к врачу. Дело в том, что ночная тахикардия может быть симптомом патологического процесса в организме, реакцией на хронический стресс или нарушение режима сна.
Поскольку ночные приступы тахикардии сопровождаются панической атакой, после сна человек может объяснять их тревожными сновидениями и не придавать значения.
Такой подход к оценке состояния здоровья оправдан только в том случае, когда приступы единичны. Если ночные сердцебиения постоянно становятся причиной нарушения сна, после пробуждения ритм не нормализуется, появляется одышка, а субъективно тахикардия ощущается как попытка сердца выскочить из груди, то поход к врачу откладывать нельзя.
Характерными признаками того, что тахикардия во время сна носит серьезный характер и необходимо бить тревогу, являются болевые ощущения и чувство сдавленности в груди, головокружение, обмороки.
Человеческий организм на протяжении жизни пребывает в двух состояниях: в состоянии сна и в бодрствования. При засыпании управление жизненно важными функциями организма переходит к глубинным отделам головного мозга. Активизация ретикулярной формации приводит к переходу коры головного мозга в состояние сна и к угнетению симпатической нервной системы. Запускаются важные регуляторные физиологические и психологические процессы в организме. Это может приводить к обострению по ночам существующих латентных патологий, приступам тахикардии.
Воздействие вагуса (блуждающий нерв) на синусовый узел проводящей системы сердца снижает частоту сердечных сокращений. Этим объясняется замедленный сердечный ритм и пониженное кровяное давление во время сна. Слабый тонус вагуса приводит к доминированию симпатической нервной системы и может вызвать учащенное сердцебиение ночью.
Важно! Воздействие блуждающего нерва на кишечник стимулирует перистальтику.
Хронические стрессы, вытесненные страхи – распространенные факторы, учащающие ночное сердцебиение. Физиологически любой незавершенный процесс в коре головного мозга сохраняется в виде очага постоянного возбуждения. Это истощает энергетический потенциал мозга, и во время сна организм пытается избавиться от патологического очага, моделируя в сновидениях ситуацию, в которой вытесненные страхи разрешаются.
Психиатры называют такие процессы катарсисом – освобождением от страхов. При этом состоянии происходит масштабный эмоциональный всплеск, который всегда сопровождает разрушение патологического очага. Это имеет и физиологические проявления (в том числе и ночные тахикардии), связанные с эмоциональными переживаниями.
Важно! Ночные страхи не осознаются человеком в состоянии бодрствования, этот защитный механизм психики называется вытеснением. Задача психотерапевта (или психоаналитика) – отыскать с пациентом этот страх и избавиться от него осознанно.
Ночные обострения гипертонии в виде тахикардии связаны с неправильной дозировкой лекарственных препаратов, действие которых заканчивается преждевременно. Если пульс участился ближе к утру, стоит обсудить с врачом коррекцию дозировки препарата.
Как к самостоятельному заболеванию, к ночной гипертонии с тахикардией приводит сложная цепочка причин, разобраться в которых сможет только врач после обследования. У таких больных повышенное артериальное давление фиксируется и по утрам, в таких случаях необходимо обратиться к врачу!
Временная задержка дыхания во время сна – частая причина ночной тахикардии. Распространенным типом ночного апноэ является обструктивная задержка дыхания в результате перекрывания дыхательного горла из-за опадения языка.
Во время сна дыхание прекращается на несколько секунд или минут. Из-за нехватки кислорода активируется дыхательный центр, поэтому сила дыхательных сокращений увеличивается. Когда сила вдоха превысит сопротивление опавших дыхательных путей, человек резко всхрапывает, просыпается или переходит в стадию быстрого сна, если получилось не проснуться.
Люди, страдающие храпом, доставляют неудобства окружающим и страдают сами. Из-за нарушения чередования фаз сна человек не высыпается. Во время задержки дыхания миокард из-за нехватки воздуха находится в состоянии кислородного голодания. Повышается риск развития ишемической болезни сердца (ИБС). Глубокая гипоксия миокарда может приводить к приступам ночной стенокардии.
Стрессовое состояние головного мозга и всего организма, которое вызвано периодом ночного апноэ, отражается в сновидениях тревожного и угрожающего характера. В начале периода задержки дыхания развивается брадикардия, сердечный ритм замедляется. После пробуждения происходит рефлекторная компенсация организмом недостатка кислорода, поэтому сердцебиение и дыхание учащается.
При ЭКГ-исследовании пациентов, страдающих ночным апноэ, выделено несколько типичных видов аритмий:
- экстрасистолии всех видов;
- миграция водителя сердечного ритма от синусового узла к АВ-узлу;
- блокады проводящих путей сердца;
- синусовая аритмия.
Тахикардии при ночном апноэ возникают, только когда человек спит, а в состоянии бодрствования сердечный ритм нормальный, и человек не испытывает проблем со здоровьем.
Важно! После прекращения приступов апноэ вследствие терапии ночные сердцебиения проходят.
Больные, страдающие ночным обструктивным апноэ, нуждаются в лечении. Миокард в состоянии гипоксии постепенно истончается, в результате чего аритмии после завершения приступа апноэ сохраняются все дольше. Это повышает риск инфаркта и инсульта в три раза!
Сильное сердцебиение ночью вызывают такие причины:
- Органические поражения миокарда (кардиомиопатии), заболевания эндокринной системы (тиреотоксикоз, сахарный диабет). Пациент знает о заболеваниях, и лечение направлено на борьбу с основной патологией.
- Интоксикации алкоголем, никотином, острые инфекции, неконтролируемое употребление сердечных препаратов (самолечение).
- Анемия.
Иногда врач не может достоверно установить причину ночной тахикардии. Такие случаи считаются идиопатическими.
Основной метод диагностики – ЭКГ. При первичном обращении к врачу при помощи кардиограммы исследуется состояние сердца в дневное время и исключается патология сердечного ритма.
Зафиксировать ночную тахикардию, определить ее тип и степень позволяет суточное исследование кардиограммы по Холтеру.
ЭхоКГ позволяет визуально оценить состояние камер сердца, коронарных сосудов, клапанов и обнаружить патологию, которая проявляется в ночное время.
Для диагностики состояния эндокринной системы выполняют биохимический анализ крови, УЗИ-исследования.
Если при обследовании обнаружена патология сердца, то терапия направлена на основное заболевание. Главная цель лечения пациентов с больным сердцем – уменьшение количества и снижение интенсивности приступов ночной тахикардии, поскольку при сердечной патологии аритмия поначалу является симптомом заболевания, а впоследствии становится фактором, который усугубляет ее течение. Если причиной ночной тахикардии стала гипертония, то врач подбирает индивидуальный препарат и дозировку. Обычно вечерняя доза увеличивается.
Большие сложности вызывает выполнение комплекса мероприятий, направленных на лечение ночного апноэ. Пациентам рекомендуется засыпать на боку, но обычные рекомендации по контролю позы сна пациенты не в состоянии выполнить. В таких случаях единственным эффективным методом лечения ночного апноэ является использование СИПАП (специальных аппаратов для вентиляции легких), которые во время сна под определенным давлением нагнетают кислород в легкие через маску.
Для снижения способности дыхательного горла опадать во время сна, необходимо сбросить вес, проконсультироваться у ЛОР-врача. Специалист может подобрать для пациента приспособление, которое во время ночного сна фиксирует нижнюю челюсть.
Важно! Ситуативно избавиться от тахикардии можно натуживанием, сменой положения тела, приемом контрастного душа.
Если причиной ночного сердцебиения стала психическая травма, после которой в течение длительного времени пациент часто просыпался из-за приступов панических атаках, то решить проблему можно с помощью психотерапевта. В таких ситуациях обрести здоровый сон и улучшить общее состояние помогут седативные препараты, бета-блокаторы.
Для предупреждения ночной тахикардии необходимо снизить физическую и эмоциональную нагрузку на организм и вести активный образ жизни, который способствует усилению компенсаторных возможностей организма и нормализации сердцебиения. Необходимо контролировать количество времени, проведенного в неподвижном состоянии (работа за компьютером), отказаться от вредных привычек (кофе, никотин).
Рекомендуется упорядочить режим питания, отказаться от тяжелой жирной пищи на ночь, ограничить количество быстрых углеводов. Основную суточную дозу калорий принимать в первой половине дня.
Необходимо отказаться от физических нагрузок в преддверии отхода ко сну, сделать привычкой пешие прогулки, расслабляющий душ или ванну.
Обсуждение апноэ со специалистами в студии:
Перед тем как ложиться спать, стоит выполнить дыхательные упражнения, провести сеанс аутотренинга, принять седативный препарат (валериана, пустырник).
источник
