Железодефицитная анемия: код по МКБ-10 данного заболевания – D50. Очевидно, что такая болезнь характеризуется недостатком железа в организме. Однако, что еще необходимо знать о такой патологии?
Хроническая железодефицитная анемия: тяжести такой болезни обычно выделять не принято, поскольку в стадии хронизации болезнь едва ли поддается лечению и необходимый постоянный контроль над пациентом.
Возникновение такого типа анемии не происходит внезапно. Сначала появляется предлатентный дефицит железа, при котором сводятся к нулю запасы депонированного железа в организме. При этом транспортный и гемоглобический пул пока остается на том же уровне. На первом этапе понижается количество транспортного железа, который в норме содержится в кровяной плазме. Истинная железодефицитная анемия развивается тогда, когда происходит истощение всех запасов железа, в которые входит и депонированное, эритроцитарное и транспортное.
Железодефицитные анемии могут подразделяться на следующие разновидности:
- Постгеморрагическая;
- Алиментарные, которые связаны с высоким расходом, первоначальным недостатком и нарушением нормальной транспортировки железа.
Исходя из тяжести протекания и полноты выраженности можно выделять три степени тяжести анемии:
- Легкую (отметка концентрации гемоглобина достигает 120 – 90 г/л);
- Среднюю (при этом гемоглобин достигает 90 – 70 г/л);
- Тяжелую (уровень гемоглобина имеет тенденцию падать ниже уровня 70 г/л).
Тяжесть железодефицитной анемии определяет лечебную тактику.
Все возникающие клинические проявления можно подразделить на группы:
- Циркуляторно-гипоксический синдром. Такой синдром связан неправильным синтезом гемоглобина, появлением тканевой гипоксии и неправильным переносом кислорода. Из-за этого пациент чувствует себя сонливым, уставшим и разбитым. Также пациенты могут сталкиваться с шумом в ушах, мушками перед глазами, головокружением, что впоследствии может переходить в обморочные состояния. При физической нагрузке появляется одышка, сердцебиение значительно увеличивается;
- Сидеропенический синдром тесно связан с недостаточностью тканевых ферментов, которые содержат железо (каталаза, пероксидаза). Из-за этого возникают трофические язвы на коже и изменяются слизистые;
- Нарушения астеновегетативного характера проявляют себя излишней раздражительностью, понижением работоспособности и сложностями в концентрации.
Важно, чтобы пациент вовремя обнаружил у себя такое заболевание. Это сделает более продуктивным применяемое в отношении него лечение. Для того, чтобы лечение принесло видимые результаты, пациент должен изменить свое питание, восстановить уровень железа в организме и исключить влияние негативных факторов на собственный организм. Лечение могут вести гинекологи, гематологи, проктологи и гастроэнтерологи.
При железодефицитной анемии крови важно, чтобы питательный рацион включал продукты с большим содержанием гемового железа. Такими продуктами принято считать говядину, мясо кролика и баранину, а также печень язык. Всасывание железа в кишечнике способны увеличить аскорбиновая, лимонная, янтарная кислоты.
Однако не всегда правильно спланированная диета может устранить серьезный недостаток железа в организме. Лучшим помощником в столь нелегком деле станут ферропрепараты. Однако важно помнить о том, что такого рода лекарства могут назначаться исключительно врачом. Он должен выбирать дозировку, исходя из особенностей организма пациента и сданных им анализов. Курс данных препаратов назначается минимум на полтора – два месяца. После того, как уровень гемоглобина придет в норму, важно также продолжать принимать препараты на протяжении четыре – шести недель, но дозировка должна быть уменьшена вдвое. Если показатели гемоглобина падают до несовместимых с жизнью, нужно проводить гемотрансфузионную терапию.
Железодефицитная анемия, показатели которой определяются только в ходе осуществления соответствующего анализа, это то состояние, которого можно избежать. Но для этого нужно знать, что делать. Почему стоит принимать меры, чтобы такое состояние не наступило? Дело в том, что у детей, например, железодефицитная анемия способна вызывать задержку как физического, так и умственного развития.
Профилактическими мерами по предупреждению анемии принято считать ежегодный контроль показателей клинического анализа крови, правильное питание, содержащее должное количество железа, устранение источников кровопотери в организме человека. Если пациент находится в зоне риска, скажем, у него присутствуют в организме заболевания, способные влиять на усвоение железа организмом (в отрицательную сторону), профилактической мерой для него может считаться прием ферропрепаратов.
Чаще болезнь поражает именно женщин, именно поэтому речь пойдет о представительницах прекрасной половины человечества. Около тридцати процентов женщин, находящихся в репродуктивном возрасте, страдают такой проблемой, но при этом они не придают этому особого значения, принимая малокровие за хроническую усталость. У женщин развитие патологии происходит постепенно. Долгое время она может даже не замечать симптоматику. В абсолютном большинстве случае такая анемия вызвана чересчур большой кровопотерей во время менструаций или из-за гинекологических болезней. После сорока лет симптоматика обычно становится более выраженной, так как женщины перестают заботиться о себе и стремятся успеть все. Именно поэтому стоит периодически контролировать состояние своего организма в таком возрасте, в том числе и путем сдачи соответствующих анализов.
Что же приводит к развитию у человека железодефицитной анемии? Знание причин болезни поможет избежать или предупредить ее.
Данная разновидность анемии возникает из-за невосполненного количества железа в организме. Но когда и почему возникает его дефицит? Причины железодефицитной анемии у женщин и соответствующие признаки, проявления и причины железодефицитной анемии у мужчин в целом схожи.
Самой популярной причиной развития такой анемии принято считать малое поступление в тело железа с пищей. Эта причина может касаться как детей, так и взрослых. Кроме того, к такому же эффекту ведут вегетерианство, долгое голодание, однообразное диетическое питание, которое содержит мало продуктов животного происхождения. У грудных детей и детей более старшего возраста потребности в данном элементе покрываются грудным вскармливанием. Но в том случае, если сама мать страдает недостатком железа, через молоко она не сможет передать ребенку должное его количество.
Если ребенка рано переведут на искусственное кормление, он может столкнуться с симптомами дефицита железа.
Таким образом, наиболее частая причина развития железодефицитной анемии выражается в неправильным питании, которое не содержит должное количество железа. Но эта причина не является единственной.
Среди иных причин возникновения такого состояния можно выделить:
- Высокую необходимость тела в поступлении железа;
- Врожденный дефицит железа в теле человека;
- Использование некоторых лекарственных средств;
- Злоупотребление алкоголем;
- Большую и интенсивную кровопотерю;
- Неправильное всасывание железа;
- Нарушенный синтез трансферрина.
Повышенная необходимость в железе появляется тогда, например, когда женщина кормит грудью или находится в положении. Несмотря на то, что месячных во время беременности нет, и, казалось бы, уровень железа должен оставаться нормальным, это не так. Важность железа увеличивается в данный период в несколько раз.
Что касается врожденного дефицита железа, он возникает тогда, когда у матери присутствуют определенные заболевания, либо что-то начинает идти не так в развитии плода. К врожденному малому уровню железа в теле ребенка может вести многоплодная беременность, наличие тяжелой анемии, обусловленной дефицитом железа, у матери, и недоношенность плода. Симптомы такого нарушения могут быть заметными у ребенка уже с первых дней жизни.
Существуют лекарства, которые отрицательно влияют на усвоение железа организмом человека. Это:
- Антациды, например Ренни и Алмагель. Эта группа препаратов ведет к нейтрализации желудочного сока и содержащейся в нем соляной кислоты, которая нужна для нормального всасывания железа;
- Железосвязывающие медикаменты, такие как Эксиджад и Эсферал. Такие препараты связывают железо и способствуют его выведению из организма. Если в организме будет наблюдаться их передозировка, разовьется железодефицитная анемия;
- Противовоспалительные средства нестероидного характера, например, Аспирин. Такие средства имеют тенденцию улучшать кровяную текучесть, что иногда может спровоцировать хроническое внутреннее кровотечение. Иногда появляется язва желудка.
При регулярном употреблении алкоголя повреждается слизистая желудка. Это происходит из-за воздействия этилового спирта, который, помимо прочего, может отрицательно влиять на кроветворение в красном костном мозге. Это, в свою очередь, делает более выраженными проявления анемии.
Что можно сказать о кровопотере? Если она происходит единожды, организм будет в состоянии возместить потерю железа. Но если кровотечения превращаются в хронические, долгие и незаметные (что особенно опасно), то организм может лишаться ежедневно нескольких миллиграммов железа, что и провоцирует анемию. Причины хронической железодефицитной анемии часто включают именно эту. Хроническая кровопотеря чаще всего возникает при следующих состояниях:
- Системная красная волчанка и васкулит;
- Язвенное поражение двенадцатиперстной кишки и желудка;
- Полипы в кишечнике;
- Воспалительный процесс в слизистой тонкого кишечника;
- Донорство крови более четырех раз в год;
- Эндометриоз, под которым подразумевается разрастание внутреннего маточного слоя;
- Геморрой и болезнь Крона.
Железо будет полноценно всасываться в двенадцатиперстной кишке только в том случае, если нормально функционирует слизистая этого отдела пищеварительной системы. Повреждение слизистой происходит в результате таких болезней как:
- Рак желудка либо двенадцатиперстной кишки;
- Энтерит – это состояние, которое характеризуется воспаленной слизистой тонкого кишечника;
- Атрофический гастрит – состояние, при котором уменьшается желудочная слизистая и перестает полноценно выполнять свои функции;
- Удаленный желудок и тонкий кишечник, как полностью, так и частично;
- Муковисцидоз – это генетическая болезнь, при которой нарушена секреция всех желез в организме, куда также входит и слизистая желудка.
Синтез трансферрин нарушен чаще всего ввиду генетической мутации.
Причины развития железодефицитной анемии у детей сходны с соответствующими причинами у взрослых. Однако, поскольку ребенок – это растущий организм, ему для полноценного развития нужно больше питательных элементов, нежели взрослому. Именно поэтому потребность в железе в данном случае более высокая, и если она не реализуется, может появиться анемия.
Для того, чтобы распознать истинную причину появления у человека такого состояния, иногда бывает необходимо провести всестороннюю диагностику организма. Это включает обследования многих органов и систем, а также сдачу анализов. Железодефицитная анемия: симптомы, причины и лечение данного заболевания различны и именно поэтому нужно сначала обследовать пациента, чтобы делать какие-то выводы.
Однако, как пациент может самостоятельно определить у себя протекание такого заболевания?
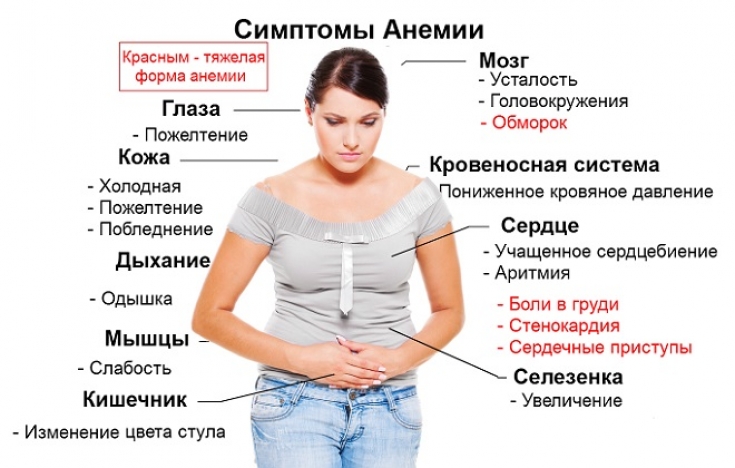
Что нужно знать о симптомах такого опасного для здоровья заболевания? Во-первых, это то, что основные проблемы пациента при железодефицитной анемии представлены плохим самочувствием и невозможностью вести продуктивную жизнь. Но это не все.
Железодефицитная анемия: как определить это состояние? Для этого есть так называемые критерии железодефицитной анемии, которые представляют собой ее основные клинические проявления. Это:
- Слабость в мышцах и сильная утомляемость.
Дело в том, что железо содержится в миоглобине, который представляет собой главный белок мышечных волокон. Если его мало, мышцы не смогут полноценно сокращаться, что будет приводить к их атрофии и ощущению слабости. Энергия мышц также будет неосуществимой в данной случае, поскольку к ним не доставляется оптимальное количество кислорода. При выполнении рутинных действий человек быстро устает, что негативно влияет на его качество жизни. Если такая проблема есть у ребенка, он будет враждебно настроен по отношению к подвижным играм;
Для железодефицитной анемии характерна также тахикардия и одышка.
При таком симптоме пациенту также может казаться, что ему не хватает кислорода, он начинает задыхаться. Есть тенденция к возникновению болей в грудине (что связано с малым поступлением кислорода к сердцу) и головокружений и обмороков. Последнее связано с тем, что мозг больного также неполноценно снабжается кислородом;
Кожные изменения и модификации ее придатков.
Недостаток железа ведет к тому, что кожа больного повреждается. Она может трескаться и шелушиться, причем она также видимо становится сухой. Из-за сниженной концентрации гемоглобина в кровяном потоке цвет кожи сменяется на бледный вместо привычного розоватого. Волосы начинают выпадать и ломаться, они также становятся тоньше. Что касается ногтей, по ним также достаточно просто определить анемию. Ногти становятся более ломкими по сравнению с нормой. Еще один признак, свидетельствующий об анемии – поперечная исчерченность ногтевых пластин;
Наконец, при травмировании слизистой мочеполовой системы появляются боли в процессе мочеиспускания и при сексуальных контактах. У детей такая проблема сопровождается недержанием мочи;
Проблемы с интеллектуальным развитием.
Железо находится в составе некоторых ферментов мозга. Если они продуцируются неполноценно, то страдает способность пациента к концентрации, его память и умственное развитие. Если протекает тяжелая стадия анемии, проблемы с умственным развитием становятся еще более выраженными.
Клинические симптомы железодефицитной анемии у женщин представлены:
- Недомоганием и слабостью, постоянной сонливостью и невозможностью вести продуктивную жизнедеятельность;
- Сухостью во рту и одышкой;
- Слишком частым по сравнению с нормой сердцебиением;
- Головокружениями и головными болями, которые часто сопровождаются обморочными состояниями.
Начинает серьезно страдать женская внешность. Кожа начинает бледнеть и иногда даже приобретает зеленоватый оттенок. Она может терять свою эластичность, трескаться, шелушиться и становиться сухой. Ногти теряют природный блеск, меняю форму, становятся более ломкими и могут начинать расслаиваться. Волосы могут начать седеть, терять свой блеск и становиться тусклыми.
Женщина имеет тенденцию испытывать увеличенную потребность в соленой или острой пище при протекании у нее анемии.
Вообще, при скрытой анемии не всегда удается поймать какие-либо проявления и симптоматику, которая бы хоть сколько-нибудь указывала на дефицит железа в организме. Основные проблемы при железодефицитной анемии обычно налицо: это усталость, изменение цвета кожи, тахикардия и одышка. Что мы имеем в случае со скрытой анемией?
Первое, что может пострадать при скрытой анемии – это волосы, зубы и ногти. Кожа может начинать зудеть, волосы выпадают и седеют, что несвойственно в норме представительницам молодой возрастной категории. Стоматит и кариес – это еще два признака, которые могут указывать на анемию. Людям, у которых дефицит железа не является ярко и четко выраженным, наблюдаются извращенные обонятельные потребности, например, им нравится нюхать бензин, керосин и ацетон. Именно поэтому такое часто наблюдается у беременных женщин. Это не связано с какими-то сверхъестественными потребностями организма, все дело в железе. Иногда становится неустойчивым стул, больно глотать твердую пищу.
Если с симптомами все более менее ясно, то какова диагностика данной болезни? Что делают врачи, какие лабораторные исследования они проводят, чтобы подтвердить либо опровергнуть диагноз? Безусловно, чаще всего методы диагностических исследований при анемии представлены забором разного рода анализов. Однако, исходя из того, что анемия признана заболеванием, которое указывает еще на некоторые патологические процессы в организме, необходимы более всесторонние обследования пациента.
Для того, чтобы поставить диагноз железодефицитной анемии, доктор должен сначала произвести все необходимые исследования. Это комплексный процесс, так как нужно быть на сто процентов уверенным, чтобы назначать лечение.
Среди необходимых для сдачи анализов нужно выделить общий и биохимический анализы крови. Это обязательные пункты, без которых не обойдется ни одно исследование касательно анемии. В индивидуальных случаях доктор может назначить прохождение дополнительных анализов.
Анализ крови на железодефицитную анемию (общий) часто позволяет выявить снижение количества эритроцитов и заметное падение уровня гемоглобина. Также снижается цветной показатель крови в сравнении с нормой. Общий анализ крови при железодефицитной анемии: пример – что можно сказать об этом аспекте? Пример с расшифровкой показателей анализа можно найти в сети, однако будет лучше, если все детали пациенту объяснит врач.
Следующий компонент, который стоит обсудить – это биохимический анализ крови. Данный анализ призван выявить падение количества сывороточного железа (под сывороткой принято понимать жидкую часть крови). Кроме того, при анемии в результатах данного анализа будет наблюдаться излишне высокий уровень ОЖСС (под чем понимается способность сыворотки связывать железо). Данный анализ помогает также заметить падение уровня насыщения железом трансферрина. Под трансферрином понимается белок, который помогает осуществлять функцию транспортировки железа. Кроме того, важную роль в обеспечении организма железом играет и ферритин. Это белок, который накапливает железо, как бы запасает его. При протекании в организме пациента анемии уровень данного белка будет ниже нормы.
Исходя из полученных в результате забора крови показателей доктор может сделать вывод касательно отсутствия анемии у пациента либо стадии ее протекания. Каждая стадия характеризуется собственным показателем.
При легкой стадии течения анемии гемоглобин упадет до показателя в 120 – 90 г/л. Что касается нормы, при которой анемии у человека нет, то это показатель выше 120 г/л у женщин и выше 130 г/л у представителей мужского пола. Средняя стадия течения анемии характеризуется показателем гемоглобина в 60 – 90 г/л. В таком случае нужно срочно озаботиться началом экстренного лечения. При третьей стадии, когда гемоглобиновый показатель опускается ниже 60 граммов на литр крови, нужно срочно госпитализировать пациента.
Анализы при железодефицитной анемии представляют из себя отличный способ выявить болезнь. При железодефицитной анемии в анализе крови наблюдаются сниженные показатели основных форменных элементов крови, главным образом, красных кровяных телец.
Вся диагностика начинается не с забора анализов крови. В первую очередь необходимо пронаблюдать за состоянием больного, оценить его внешний вид и признаки, которые бы указывали на наличие анемии. Важно правильно собрать анамнез. Важно узнать, есть ли у больного в семье какие-то наследственные заболевания, которые могли ему передаться. Необходимо поинтересоваться, злоупотребляет ли пациент вредными привычками, насколько полноценно он питается и был ли контакт с отравляющими веществами.
После этого производится общий осмотр, в ходе которого выявляется цвет кожи и измеряется кровяное давление. После этого идет этап забора анализов.
Какие анализы при анемии железодефицитной сдавать? Это первый вопрос, который приходит в голову человеку при упоминании необходимости пройти обследование. Однако это не все, через что предстоит пройти. В некоторых случаях может потребоваться так называемая дифференциальная диагностика. Дифференциальная диагностика железодефицитной анемии основана на определении факта того, что речь идет именно о такой анемии, а не какой-либо другой из рода гипохромных.
На втором месте после указанной разновидности анемий находятся анемии железоперераспределительные. Такая патология может появиться с одновременным протеканием в организме инфекционно-воспалительных процессов, туберкулеза, онкологии, болезней печени, ревматоидного артрита. Снижение гемоглобина при этом будет довольно умеренным. Связана патология с тем, что железо неправильно распределяется по организму пациента. Есть еще железонасыщенные анемии. Они могут как передаваться по наследству, так и приобретаться. В этом случае нарушен синтез гема. Неиспользованное железо откладывается в костном мозге, ввиду чего и начинаются проблемы в организме, демонстрирующие собственные симптомы.
Кроме этого, может потребоваться исследование костного мозга путем произведения пункции. Это прокалывание с целью извлечения того, что содержится внутри. Чаще всего пункцию берут из грудины. Такая процедура призвана детерминировать характер анемии и оценить кроветворение в целом.
Трепанобиопсия – это процедура, представляющая собой оценку костного мозга и окружающих его тканей. При этом берут столбик костного мозга вместе с надкостницей и костью. Забор как правило производят из повздошной кости. Это исследование дает наиболее полную оценку костного мозга.
Еще одна дополнительная процедура в ходе диагностики анемии представлена проведением электрокардиографии. Она позволяет выявить нарушение питания сердца, недостаточное поступление кислорода к нему, увеличение частоты сокращений.
В некоторых случаях нужно записаться на консультацию к терапевту.
После прохождения диагностики возникает вопрос – как лечить заболевание? Однако, это должен решать исключительно врач, глядя на готовые анализы пациентов. Это очень важно, так как самому лечить патологию не стоит, особенно на тяжелой стадии ее протекания.
Железодефицитная анемия: диагностика и лечение данной болезни взаимосвязаны в том смысле, что обследования помогают определить стадию протекания заболевания, исходя из чего детерминируется, какая терапия будет наиболее оптимальной для пациента в том или ином случае. Некоторые люди, решив, что у них наблюдаются именно симптомы анемии, срочно приступают к ее лечению различными методами. Однако, анемию можно перепутать и с другими недугами. Именно поэтому обращение к врачу в данном случае – это ключевой момент. Самолечение может принести такой вред организму, что впоследствии придется лечить сразу несколько болезней, что очень затруднительно.
Лекарства от анемии железодефицитной должен назначать исключительно врач. Препараты в отношении анемии применяются тогда, когда заболевание находится на второй стадии своего развития. На первой предполагается только коррекция в виде питания.
Железо в основном усваивается в кишечнике, именно поэтому в лечении как правило используются таблетки. Внутримышечное введение препаратов показывает не такой продуктивный исход. Более того, это может вызывать разного рода побочные эффекты.
Для того, чтобы был заметен эффект и было терапевтическое воздействие, необходимо от 80 до 160 мг железа в сутки. Жевать таблетки нет необходимости, лучше сразу проглотить их. Все применяемые средства против железодефицитной анемии можно разделить на препараты двух- и трехвалентного железа. Отличие заключается в том, что если лечение производится при помощи средств первой группы, необходим дополнительный прием аскорбиновой кислоты. Если пациента лечат препаратами трехвалентного железа, нужно также принимать аминокислоты.
Представителями первой группы средств можно считать такие препараты, как Сорбифер дурулес, Тотема, Актиферрин, Ферретаб и Гемофер пролонгатум.
Что касается лекарств трехвалентного железа, это Ферлатум, Аргеферр, Биоферр, Мальтофер и Космофер.
Лечение препаратами железа нужно осуществлять курсом на протяжении полугода, и это минимальный срок. Даже когда уровень железа придет в норму, нужно будет продолжать прием, но уже в иной дозировке. Каждый месяц при этом пациент будет сдавать кровь в целях контроля за собственным состоянием.
Если нужно лечить анемию в период, когда женщина вынашивает ребенка или кормит грудью, то необходимо будет также посоветоваться не только с терапевтом, но и гинекологом и педиатром.
Побочные эффекты таких средств могут проявляться в виде:
- Аллергии на некоторые средства;
- Появления темного налета на зубах после приема лекарств;
- Постоянных запоров и болях в животе.
Народное лечение железодефицитной анемии у женщин и мужчин предполагает использование рекомендаций и средств, которые уже успели побыть проверенными временем. Но многие пациенты не учитывают, что некоторые травы и сборы из них могут вызвать как аллергическую реакцию, так и иные побочные эффекты. В данном методе нет учета индивидуальных особенностей организма пациента. Именно поэтому стоит также посетить консультацию врача перед тем, как начать применять на практике подобные рецепты.
Что же советует народная медицина, чтобы проводить успешную терапию анемии?
- Заморозить смородину с сахаром с лета. Такой рецепт позволяет предупредить развитие анемии у всей семьи;
- Прокипятить шиповник и клевер, после чего настоять такой сбор на протяжении тридцати минут. Это можно пить вместо чая;
- Отварить крапиву отдельно либо в комбинации с цветами тысячелистника и корнями одуванчика. Чтобы это было вкуснее, можно добавить мед;
- Приготовить сок некоторых овощей в одинаковом количестве и соединить в один. Лучше использовать свеклу, морковь и редьку. Курс лечения соком составляет три месяца. Принимать необходимо одну столовую ложку до еды;
- Тертый хрен в комбинации с медом можно принимать женщинам в положении, которые страдают анемией. Прием составляет одну чайную ложку перед каждым приемом пищи.
Такой вопрос возникает потому, что анемия чаще поражает именно представительниц прекрасной половины человечества. Одна из причин такой более явной распространенности – длительные и обильные менструации у женщин. Препараты при железодефицитной анемии у женщин будут совпадать с теми, которые используются для терапии мужчин. Предпочтение должно отдаваться препаратам двухвалентного железа. Лечение таблетированными средствами становится невозможным тогда, когда у женщины есть хронические заболевания пищеварительной системы, в виду которых железо не может нормально усваиваться. В таком случае его нужно вводить внутримышечно или внутривенно. Однако конечное решение должен принять доктор.
Лечение железодефицитной анемии: рекомендации – какими они должны быть? Обычно они персональные для каждого отдельного пациента. Но есть ли какой-то способ предупредить развитие анемии?
Железодефицитная анемия и препараты железа могут не стать реальностью в жизни человека, если он будет следовать таким указаниями как:
- Постоянно контролировать собственные показатели крови. Для этого нужно сдавать соответствующие анализы хотя бы раз в полгода;
- Устранять источники кровопотери, если они имеют место быть;
- Нормализовать собственное питание, включив в рацион продукты, богатые железом;
- Чаще бывать на свежем воздухе, обеспечивая тем самым полноценное поступление в организм кислорода;
- Регулярно проходить профилактические осмотры у врачей;
- Принимать витаминные комплексы, которые содержат в том числе и железо.
Что имеется ввиду под богатыми железом продуктами? Какие из них содержат максимальное количество железа и являются наиболее полезными в сравнении с остальными? В этом нам поможет разобраться следующая статья.
Итак, питание играет ключевую роль в предупреждении анемии, ведь, если в организм будет поступать достаточное количество железа с пищей, не возникнет острой необходимости срочно восполнять недостаток данного элемента. Питание не станет надежным помощником в предупреждении анемии только в том случае, если у человека имеются хронические заболевания системы пищеварения, отрицательно влияющие на полноценное усвоение железа и других важнейших питательных элементов.
Основой питания при данной патологии должно стать мясо и блюда, приготовленные из него. В сутки человек должен получать не менее 135 граммов чистого белка. Белок влияет положительно образование железа, которое быстро усваивается телом человека. Вегетерианство при железодефицитной анемии может нанести серьезную угрозу здоровью человека.
Пища, которую нужно принимать при такой патологии, должна отвариваться, запекаться, готовиться на пару, тушиться.
Если анемия находится на тяжелой стадии своего развития, необходимо прекратить употребление жирной пищи.
К наиболее богатым железом продуктам относят мясо кролика, телятину, курицу, говядину, баранину, свинину. Кроме того, это говяжий язык, белки яиц, гречневая крупа, грибы белые и вареная колбаса. Железодефицитная анемия и молочные продукты также взаимосвязаны положительно. Это значит, что при таком состоянии нужно есть их как можно больше, особенно это касается домашнего творога и сыра. Все перечисленные продукты богаты не только железом. В их состав также входят цинк, мед, кобальт, марганец. Все эти элементы также должны поступать в организм человека, который страдает анемией. В пищу также можно употреблять как растительное, так и сливочное масло.
Ограничений в углеводах делать не нужно, так как среди них также можно выделить продукты, богатые железом. Они представлены вареньем, почти всеми фруктами и ягодами, медом, крупами, овощами и даже мучными продуктами.
При анемии также важно, чтобы в организм пациента поступало должное количество витаминов. К особенно важным из них принято относить рибофлавин, пиридоксин, аскорбиновую кислоту и фолацин.
Не все продукты при анемии железодефицитной можно есть без опасения. Некоторые из них желательно исключить из собственного рациона. К ним принято относить жирную пищу, а именно мясо жирных сортов, жирные колбасы и рыбу, маргарин, сало и жир.
Мешают усвоению железа в организме фитиновая кислота и оксалаты. Такие вещества содержатся в шоколаде, фасоли, бобах, орехах, цельных зернах, шпинате, базилике, петрушке, отрубях. Если очень хочется бобов, можно их замачивать перед приготовлением и употреблением. Это поможет снизить негативный эффект.
Кальций также неблагоприятно влияет на усвоение организмом железа. Но совсем без его употребления тоже нельзя обойтись, это скажется на костях и зубах. Нужно просто не употреблять продукты, которые содержат кальций, одновременно с теми, которые богаты железом.
Кофе, какао и чай также способны препятствовать нормальному усвоению железа. Это означает, то во время лечения анемии лучше ограничить потребление данных напитков до минимума.
Питание при анемии железодефицитной должно быть еще и достаточным по количеству. Не следует пытаться подвергнуть организм строгой диете.
Диета при железодефицитной анемии у женщин мало чем отличается от диеты, которая необходима мужчине. Единственное, о чем можно упомянуть, так это различия касательно детей и взрослых. Однако, важно отметить, что женщинам нужно стараться потреблять достаточное количество калорий. У мужчин с этим практически не возникает проблем. Женщинам же свойственно садиться на строгие диеты и истязать себя в целях похудения. От таких методов нужно обязательно отказаться в том случае, если женщина страдает от анемии. Важно в первую очередь в данном случае задуматься о собственном здоровье.
Витамины при железодефицитной анемии у женщин должны подбираться только врачом.
Ниже представлен вариант питания для взрослых, которые страдают от анемии, обусловленной недостатком железа в организме.
На завтрак можно готовить овсянку с медом или орехами, выпить немного чая. Далее идет перекус во время ланча, который может быть представлен яблоком. Отличным вариантом обеда станут котлеты, приготовленные на пару, с овощным гарниром, и фасолевый суп. На полдник хорошим вариантом меню станут ягоды или фрукты. Наконец, в качестве ужина рекомендуется приготовить овощной салат и запеченную рыбу.
Чем будет отличаться детское питание при анемии от диеты взрослых? Анемия чаще всего имеет тенденцию появляться в детстве и период полового созревания подростка. Для того, чтобы вылечить либо предупредить такое состояние, рекомендуется придерживаться описанных ниже принципов питания:
- Каждый день необходимо пить молоко;
- Важно, чтобы количество белков, жиров и углеводов было строго сбалансированным;
- Не стоит употреблять продукты, которые в большом количестве содержат кальций, одновременно с продуктами, в составе которых есть много железа.
Анемия возникает у пожилых людей из-за стоматологических проблем, долгого приема лекарств и так называемого синдрома мальабсорбции, под чем имеются ввиду заболевания органов пищеварительной системы. Лечение пожилых людей от анемии в принципе мало чем отличается от тактики терапии в отношении взрослых, но необходимо делать индивидуальную корректировку. Если есть проблемы по стоматологии, нужно употреблять продукты, богатые гемовым железом, в протертом виде. Препараты железа также обязательно должны присутствовать в лечении.
С питанием при анемии все довольно очевидно. Что делать, если наблюдается анемия конкретных частей тела? В следующей статье речь пойдет о конечностях, которые поражаются анемией.
источник
1. Хроническая кровопотеря:
а) у женщин – меноррагии, метроррагии, роды;
б) кровопотери из желудочно-кишечного тракта – язвенная болезнь, язвенный колит, опухоли, полипы, геморрой, дивертикулез, варикозное расширение вен пищевода, глистные инвазии (анкилостомидоз);
в) кровопотери в замкнутые полости (нарушение реутилизации железа);
2. Повышенная потребность в железе:
в) быстрый рост в пубертатном периоде.
3. Алиментарный фактор (растительно-молочная диета).
в) искусственное вскармливание;
5. Нарушение транспорта железа:
а) наследственная атрансферринемия;
б) приобретенная гипотрансферринемия (нарушение белоксинтезирующей функции печени).
6. Нарушение всасывания:
б) резекция тонкой кишки, желудка;
Механизмы (патогенез клинических проявлений). Железодефицитная анемия проявляется гипоксическим и сидеропеническим синдромами. Снижение гемоглобина сопровождается недостаточным обеспечением тканей кислородом, что проявляется слабостью, головокружением, сердцебиением, одышкой. Дефицит железа в организме приводит к нарушению клеточных механизмов иммунорезистентности, инфекциям, что является причиной частых острых респираторных и вирусных заболеваний. К обычным симптомам анемий присоединяются признаки, специфичные для недостаточности железа. При хроническом тяжелом дефиците железа у больных появляется извращенный аппетит.
Лабораторные показатели метаболизма железа характеризуются снижением количества гемоглобина, цветового показателя, концентрации ферритина, сывороточного железа в плазме, увеличением трансферрина и общей железосвязывающей способности сыворотки (ОЖСС). Насыщение трансферрина железом (НТЖ) снижается. В последние годы для характеристики железодефицитного состояния определяют в сыворотке крови концентрацию растворимых рецепторов к трансферрину (СD 71), отражающих адекватное поступление железа в клетки эритропоеза. При ЖДА отмечается усиление синтеза и экспрессии мембранных трансферриновых рецепторов и повышение концентрации их в крови.
Апластические анемии (АА) — группа патологических состояний, при которых наряду с панцитопенией обнаруживается снижение кроветворения в костном мозге и отсутствуют признаки гемобластозов. Гемопоэтическая ткань замещается жировой. Этиология апластических анемий разнообразна: химические агенты (бензол, нестероидные противовоспалительные средства, противосудорожные препараты), иммунные заболевания (тимома и карцинома тимуса). При многообразии причин в основе патогенеза АА лежит усиление апоптоза. В костном мозге находят активированные цитотоксические Т-лимфоциты (CD 8+ DR + ). Данные клетки способны производить как гамма-интерферон, так и фактор некроза опухолей (ФНО) – антипролиферативные цитокины, угнетающие гемопоэз за счет индукции апоптоза в гемопоэтических клетках-мишенях. Конституциональная апластическая анемия – анемия Фанкони наследуется как аутосомно-рецессивный признак и проявляется только у гомозигот. Для апластических анемий характерны резкое снижение количества эритроцитов и гемоглобина (до 20-30г/л), сохранение нормохромии (чаще) и микроцитоз. Выраженное уменьшение уровня ретикулоцитов. Гранулоцитопения. Тромбоцитопения. У большинства больных увеличение СОЭ до 20-30 мм/час. Абсолютный уровень лимфоцитов в большинстве случаев остается нормальным. Диагностика апластической анемии возможна только после гистологического исследования костного мозга для исключения гемобластоза и В12-дефицитной анемии.
Анемии, связанные с дефицитом витамина В12 и фолиевой кислоты – мегалобластные анемии – относятся к группе анемий, связанных с нарушением синтеза ДНК и РНК. Этот синтез может быть нарушен не только в связи с дефицитом витамина В12 и фолиевой кислоты, но и при некоторых редких наследственных заболеваниях, при которых имеется недостаточность ферментов, участвующих в образовании коферментной формы фолиевой кислоты (5,10-метилентетрагидрофолиевой кислоты), либо в утилизации оротовой кислоты (оротовая ацидурия).
У млекопитающих и человека обнаружены две ферментные реакции, в которых участвуют одна из двух коферментных форм витамина В12: метилкобаламин и 5-дезоксиаденозинкобаламин. Первая из этих реакций обеспечивает нормальное эритробластическое кроветворение. В ходе ее из уридин-монофосфата образуется тимидин-монофосфат, включаемый в ДНК. Для синтеза тимидин-монофосфата необходима активная коферментная форма фолиевой кислоты: 5,10-метилентетрагидрофолиевая кислота, из которой образуется 5-метилтетрагидрофолиевая кислота, а затем – тетрагидрофолиевая кислота. Последняя вновь может превращаться в 5,10-метилентетрагидрофолиевую кислоту, пригодную для синтеза тимидин-монофосфата, после чего цикл повторяется. Без витамина В12 эта циклическая реакция нарушается, в результате чего страдает синтез тимидин-монофосфата, а следовательно – и ДНК.
Содержание витамина В12 в организме взрослого человека составляет 2-5 мг. Печень – основной орган, в котором он содержится. Потери с мочой и калом – 2-5 мкг в сутки. Из пищи всасывается не весь витамин В12, суточная потребность в нем составляет 3-7 мкг. Запасы витамина В12 настолько велики, что требуется 3-6 лет для развития его дефицита.
Запасы фолиевой кислоты составляют 5-10 мг. Суточная потребность – 100-200 мкг. Запасов фолиевой кислоты в организме при нарушении ее поступления хватает не более, чем на 3 месяца.
Главные причины дефицита витамина В12
I. Нарушение всасывания витамина В12
а) дефицит внутреннего фактора Кастла при патологии желудка (рак, атрофический гастрит и т.д.) или наследственные формы;
б) хронический энтерит (резекция тонкой кишки, тропическая спру, целиакия и т.д.)
II. Повышенный расход витамина В12
а) инвазия широким лентецом
б) множественный дивертикулез тонкой кишки (кишечная флора активно поглощает витамин В12)
III. Нарушение транспорта витамина В12 к тканям (дефицит транскобаламина).
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 9966 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
1 а, 2 б, 3 г, 4 в, 5 г, 6 б, 7 г, 8 г, 9 г, 10 а, 11 а, 12 а, 13 б, 14 г, 15 в, 16 а, 17 а, 18 б, 19 в, 20 г, 21 в, 22 г, 23 г, 24 г, 25 б, 26 г, 27 в, 28 б, 29 г, 30 в, 31 а, 32 г, 33 а, 34 б, 35 а, 35 г, 36 г, 37 г, 38 б, 39 г, 40 а, 41 б, 42 б, 43 г, 44 в, 45 б, 46 г, 47 а, 48 г, 49 в, 50 в, 51 г, 52 а, 53 в, 54 в, 55 г, 56 а, 57 в, 58 в, 59 б, 60 г, 61 б, 62 г, 63 г, 64 а, 65 а, 66 б, 67а, 68 б, 69 г, 70 г.
1. Наиболее частая причина развития железодефицитной анемии
б) хронические кровопотери
в) избыточное употребление углеводов
г) избыточное употребление белков
2. Основные симптомы при железодефицитной анемии
а) раздражительность, бессонница
б) лихорадка, головная боль
3. Заболевание, при котором наблюдаются слабость, головокружение, извращение вкуса и обоняния
в) железодефицитная анемия
4. Кожные покровы при железодефицитной анемии
5. Железодефицитная анемия по цветовому показателю
6. При железодефицитной анемии в анализе крови наблюдаются
а) лейкоцитоз, увеличение СОЭ
б) лейкопения, уменьшение СОЭ
в) снижение гемоглобина и цветового показателя
г) увеличение гемоглобина и эритроцитов
7. При железодефицитной анемии медсестра рекомендует пациенту в больших количествах употреблять
8. Продукт с наибольшим содержанием железа
9. Медсестра рекомендует пациенту запивать препараты железа
10. Препарат железа для парентерального применения
11. При лечении железодефицитной анемии используется
12. Для улучшения всасывания препаратов железа используют
13. Количество эритроцитов в крови в норме у мужчин (в 1 л)
14. Количество гемоглобина в норме у женщин (г/л)
15. Значение СОЭ в норме у мужчин (в мм/ч)
16. Количество лейкоцитов в крови в норме (в 1 л)
17. Количество тромбоцитов в крови в норме (в 1 л)
18. Анемия Аддисона-Бирмера развивается при дефиците витамина
19. Основная причина В12-дефицитной анемии
20. Внешним антианемическим фактором является витамин
21. Симптомы В12-дефицитной анемии
а) извращение вкуса и обоняния
б) рвота «кофейной гущей», дегтеобразный стул
в) отрыжка горьким, боль в правом подреберье
г) жжение в языке, онемение конечностей
22. Кожные покровы при В12-дефицитной анемии
23. Заболевание, при котором наблюдается красный «лакированный» язык
а) железодефицитная анемия
24. В12-дефицитная анемия по цветовому показателю
25. При В12-дефицитной анемии в анализе крови наблюдается
а) лейкоцитоз, увеличение СОЭ
б) лейкопения, уменьшение СОЭ
в) повышение гемоглобина и эритроцитов
г) повышение цветового показателя, снижение гемоглобина
26. При лечении анемии Аддисона-Бирмера используется витамин
27. При лечении В12-дефицитной анемии используется
28. Подготовка пациента к анализу крови
а) утром – исключение приема пищи
б) утром – обильный завтрак
в) утром и вечером – обильный прием пищи
г) вечером – исключение приема пищи
29. Физиологический лейкоцитоз наблюдается
в) после обильного приема жидкости
30. Для лечения острого лейкоза используют
б) цитостатики и преднизолон
г) ингаляционные глюкокортикоиды
31. Основная причина острого лейкоза
32. Стернальная пункция проводится при диагностике
33. При лейкозе наблюдаются синдромы
б) гипертонический, нефротический
в) гиперпластический, геморрагический
34. Жалобы при остром лейкозе
в) боли в костях, кровоточивость
35. При остром лейкозе часто развивается
36. Заболевание, при котором наблюдается гиперлейкоцитоз до 300х10 9 /л
37. Проявление геморрагического синдрома при остром лейкозе
в) тяжесть в левом подреберье
38. При лейкозе в анализе крови наблюдается
а) лейкоцитоз, появление бластов
б) эритроцитоз, уменьшение СОЭ
в) тромбоцитоз, ускорение СОЭ
г) эритроцитоз, тромбоцитоз
39. Подготовка пациента к стернальной пункции
б) исключение из рациона железосодержащих продуктов
г) разъяснение сущности процедуры
40. При хроническом лимфолейкозе происходит увеличение
а) печени, селезенки, сердца
б) печени, селезенки, лимфатических узлов
в) селезенки, сердца, щитовидной железы
источник
Анемия – это патологическое состояние организма, которое развивается вследствие низкого содержания гемоглобина и/или эритроцитов в крови.
Причины анемии множественны, но у 80% человек, страдающих этим заболеванием, причиной является уменьшение железа в организме. Такую анемию называют железодефицитной. Железо – важнейший микроэлемент в организме человека, без которого невозможно представить нормальное функционирование всех его биологических систем.
Именно железо входит в состав гемоглобина – белка-переносчика кислорода, который содержится в красных клетках крови — эритроцитах. Так же железо является составляющей частью многих ферментов, участвующих в тканевом дыхании. Читайте в статье estet-portal.com о причинах заболевания, а также о том, как влияет анемия на внешний вид пациента.
Наиболее частыми причинами развития железодефицитной анемии являются хронические кровотечения (нарушение менструального цикла в виде гиперменореи; кровопотери из желудочно-кишечного тракта при язвенной болезни желудка и двенадцатиперстной кишки, неспецифическом язвенном колите, полипах толстого кишечника, геморрое и т.д.).
Дефицит железа может возникать в период беременности, лактации, в подростковом возрасте и на фоне тяжелых физических нагрузок, поскольку в эти периоды наблюдается повышенная потребность в нем организма.
Еще одной немаловажной причиной возникновения железодефицитной анемии является недостаточное поступление железа с пищей (у вегетарианцев) или же нарушение его всасывания в желудочно-кишечном тракте (при резекциях желудка, хронических гастроэнтеритах).
Так как железо входит в состав гемоглобина, его недостаток проявляется анемическим синдромом, который присущий всем видам анемий и развивается вследствие снижения доставки кислорода от легких к тканям. Он проявляется общей слабостью, быстрой утомляемостью, шумом в ушах, головокружением, потерей сознания, мельканием мушек перед глазами, сердцебиением, отдышкой.
Читайте нас в Telegram
Железо является также составляющей миоглобина – кислородосвязывающего белка мышечной ткани. Поэтому данный вариант анемии проявляется атрофией скелетных мышц и миокарда сердца.
Более специфичен для железодефицитной анемии сидеропенический синдром. Он обусловлен снижением содержания железа в тканях и, как следствие, нарушением активности ферментов, участвующих в тканевом дыхании (каталазы, пероксидазы, цитохромоксидазы и т.д.). Это приводит к нарушению энергетического обмена, биосинтетических процессов и, как результат, деления клеток.
Сидеропенический синдром проявляется извращением вкуса и обоняния: желанием кушать мел, землю, уголь, пристрастием к различным малоприятных запахам (бензина, ацетона, красок, лака).
Так как эпителиальные клетки быстро пролиферируют, железодефицитная анемия также проявляется поражением кожи и ее придатков. Кожа становится сухой, склонной к образованию трещин. Характерный ангулярный стоматит. Волосы становятся тусклыми, ломкими, склоннымы к выпадению и появлению седины.
Какие еще факторы приводят к ломкости и поседению волос, вы можете прочесть в статье Как предотвратить ломкость и седину волос.
Ногти расслаиваются, истончаются, появляется характерная поперечная исчерченность, койлонихии.
Также для железодефицитной анемии характерны поражение слизистой оболочки желудочно-кишечного тракта (сидеропеническая дисфагия), глоссит (боль в языке, его покраснение и сглаженность сосочков), снижение иммунитета.
Для предупреждения развития железодефицитной анемии очень важно правильное, сбалансированное питание и ежедневное употребление с пищей достаточного количества железа.
Лучше всего усваивается двухвалентное железо из продуктов животного происхождения (мясо телятины, говядины, печень свиная и говяжья). Из печени железо усваивается хуже, так как оно преимущественно содержится там в виде ферритина, гемосидерина.
Также должно быть достаточное потребление витаминов группы В и витамина С. Витамины группы В необходимы для пролиферации эритроцитов в костном мозге. Аскорбиновая кислота помогает усваиваться железу в желудочно-кишечном тракте.
Читайте нас в Telegram
Железо из продуктов растительного происхождения практически не усваивается.
Следует помнить, что при развитии анемии, когда уровень гемоглобина в крови достигает 110 г/л и меньше, необходимо прибегать к медикаментозной терапии, так как вылечить железодефицитную анемию коррекцией диеты невозможно!
С пищей усваивается всего 2 мг железа в сутки, сколько бы мяса человек не съел. А из железосодержащих препаратов в 2 раза больше, поэтому целесообразно вовремя правильно назначить медикаментозную терапию.
Спасибо, что Вы остаетесь с estet-portal.com. Читайте другие интересные стати в разделе «Дерматология».
источник

Железодефицитная анемия является самой распространенной патологией системы крови и самой часто встречаемой анемией. По данным ВОЗ (всемирной организации здравоохранения), более 2 миллиардов людей на планете имеют дефицит железа в организме. Несколько чаще данным недугом страдают женщины, что связано с беременностью, кормлением грудью, а также периодической кровопотерей во время менструаций.
Интересные факты
- Первое задокументированное упоминание о железодефицитной анемии датируется 1554 годом. В те времена данным недугом страдали преимущественно девушки 14 – 17 лет, в связи с чем заболевание называлось «de morbo virgineo», что в переводе означает «болезнь девственниц».
- Первые попытки лечения заболевания препаратами железа были предприняты в 1700 году.
- Латентный (скрытый) дефицит железа может отмечаться у детей в период интенсивного роста.
- Потребность в железе у беременной женщины в два раза больше, чем у двух здоровых взрослых мужчин.
- За время беременности и родов женщина теряет более 1 грамма железа. При обычном питании данные потери восстановятся лишь через 3 – 4 года.
Размер зрелого эритроцита колеблется в пределах от 7,5 до 8,3 микрометров (мкм). Он имеет форму двояковогнутого диска, которая поддерживается благодаря наличию в клеточной мембране эритроцита особого структурного белка – спектрина. Такая форма обеспечивает максимально эффективный процесс газообмена в организме, а наличие спектрина позволяет эритроцитам видоизменяться при прохождении через мельчайшие кровеносные сосуды (капилляры) и после этого восстанавливать свою первоначальную форму.
Более 95% внутриклеточного пространства эритроцита заполнено гемоглобином – веществом, состоящим из белка глобина и небелкового компонента – гема. Молекула гемоглобина состоит из четырех глобиновых цепей, в центре каждой из которых находится гем. Каждый эритроцит содержит более 300 миллионов молекул гемоглобина.
За транспортировку кислорода в организме отвечает небелковая часть гемоглобина, а именно атом железа, входящего в состав гема. Обогащение крови кислородом (оксигенация) происходит в легочных капиллярах, при прохождении через которые каждый атом железа присоединяет к себе 4 молекулы кислорода (формируется оксигемоглобин). Оксигенированная кровь разносится по артериям ко всем тканям организма, где происходит переход кислорода к клеткам органов. Взамен из клеток выделяется углекислый газ (побочный продукт клеточного дыхания), который присоединяется к гемоглобину (формируется карбгемоглобин) и по венам транспортируется к легким, где выделяется в окружающую среду вместе с выдыхаемым воздухом.
Помимо переноса дыхательных газов, дополнительными функциями эритроцитов являются:
- Антигенная функция. Эритроциты обладают собственными антигенами, которые определяют принадлежность к одной из четырех основных групп крови (по системе АВ0).
- Транспортная функция. К наружной поверхности мембраны эритроцитов могут прикрепляться антигены микроорганизмов, различные антитела и некоторые медикаменты, которые разносятся с током крови по всему организму.
- Буферная функция. Гемоглобин принимает участие в поддержании кислотно-щелочного равновесия в организме.
- Остановка кровотечений. Эритроциты включаются в состав тромба, формирующегося при повреждении сосудов.
В организме человека эритроциты формируются из так называемых стволовых клеток. Эти уникальные клетки образуются на стадии эмбрионального развития. Они содержат ядро, в котором находится генетический аппарат (ДНК – дезоксирибонуклеиновая кислота), а также множество других органелл, обеспечивающий процессы их жизнедеятельности и размножения. Стволовые клетки дают начало всем клеточным элементам крови.
Для нормального процесса эритропоэза необходимы:
- Железо. Данный микроэлемент входит в состав гема (небелковой части молекулы гемоглобина) и обладает способностью обратимо связывать кислород и углекислый газ, что и определяет транспортную функцию эритроцитов.
- Витамины (В2, В6, В9 и B12). Регулируют образование ДНК в кроветворных клетках красного костного мозга, а также процессы дифференцировки (созревания) эритроцитов.
- Эритропоэтин. Гормональное вещество, вырабатываемое почками, которое стимулирует процесс образования эритроцитов в красном костном мозге. При уменьшении концентрации красных кровяных телец в крови развивается гипоксия (недостаток кислорода), что является основным стимулятором выработки эритропоэтина.
Образование эритроцитов (эритропоэз) начинается в конце 3 недели эмбрионального развития. На ранних этапах внутриутробного развития красные клетки крови образуются, в основном, в печени и селезенке. Примерно на 4 месяце беременности происходит миграция стволовых клеток из печени в полости костей таза, черепа, позвонков, ребер и других, в результате чего в них формируется красный костный мозг, который также принимает активное участие в процессе кроветворения. После рождения ребенка кроветворная функция печени и селезенки угнетается, и костный мозг остается единственным органом, обеспечивающим поддержание клеточного состава крови.
В процессе превращения в эритроцит, стволовая клетка претерпевает целый ряд изменений. Она уменьшается в размерах, постепенно теряет ядро и практически все органеллы (в результате чего дальнейшее ее деление становится невозможным), а также накапливает гемоглобин. Конечным этапом эритропоэза в красном костном мозге является ретикулоцит (незрелый эритроцит). Он вымывается из костей в периферический кровоток, и в течение суток происходит его созревание до стадии нормального эритроцита, способного в полной мере выполнять свои функции.
Средняя продолжительность жизни красных клеток крови составляет 90 – 120 дней. По истечении этого периода их клеточная мембрана становится менее пластичной, в результате чего теряет способность обратимо деформироваться при прохождении через капилляры. «Старые» эритроциты захватываются и разрушаются особыми клетками иммунной системы – макрофагами. Данный процесс происходит, в основном, в селезенке, а также (в значительно меньшей степени) в печени и красном костном мозге. Незначительно малая доля эритроцитов разрушается непосредственно в сосудистом русле.
При разрушении эритроцита из него выделяется гемоглобин, который быстро распадается на белковую и небелковую части. Глобин подвергается ряду превращений, в результате чего формируется пигментный комплекс желтого цвета – билирубин (несвязанная форма). Он нерастворим в воде и весьма токсичен (способен проникать в клетки организма, нарушая процессы их жизнедеятельности). Билирубин быстро транспортируется в печень, где связывается с глюкуроновой кислотой и выводится вместе с желчью.
Небелковая часть гемоглобина (гем) также подвергается разрушению, в результате чего происходит выделение свободного железа. Оно токсично для организма, поэтому быстро связывается с трансферрином (транспортным белком крови). Большая часть железа, выделяющегося при разрушении эритроцитов, транспортируется в красный костный мозг, где повторно используется для синтеза эритроцитов.
В организме взрослого человека содержится около 4 грамм железа. Эта цифра варьирует в зависимости от пола и возраста.
Концентрация железа в организме составляет:
- у новорожденных – 75 мг на 1 килограмм массы тела (мг/кг);
- у мужчин – более 50 мг/кг;
- у женщин – 35 мг/кг (что связано с ежемесячной потерей крови).
Основными местами содержания железа в организме являются:
- гемоглобин эритроцитов – 57%;
- мышцы – 27%;
- печень – 7 – 8%.
Кроме того, железо входит в состав целого ряда других белковых ферментов (цитохромов, каталазы, редуктазы). Они участвуют в окислительно-восстановительных процессах в организме, в процессах клеточного деления и регуляции многих других реакций. Дефицит железа может привести к недостатку данных ферментов и появлению соответствующих нарушений в организме.
Всасывание железа в организме человека происходит преимущественно в двенадцатиперстной кишке, при этом все железо, поступающее в организм, принято разделять на гемовое (двухвалентное, Fe +2 ), содержащееся в мясе животных и птиц, в рыбе, и негемовое (трехвалентное, Fe +3 ), основным источником которого являются молочные продукты и овощи. Важным условием, необходимым для нормального всасывания железа, является достаточное количество соляной кислоты, входящей в состав желудочного сока. При уменьшении ее количества всасывание железа значительно замедляется.
Всосавшееся железо связывается с трансферрином и транспортируется в красный костный мозг, где используется для синтеза эритроцитов, а также к органам-депо. Запасы железа в организме представлены, в основном, ферритином – комплексом, состоящим из белка апоферритина и атомов железа. Каждая молекула ферритина содержит в среднем 3 – 4 тысячи атомов железа. При снижении концентрации данного микроэлемента в крови, происходит выделение его из ферритина и использование для нужд организма.
Скорость всасывания железа в кишечнике строго ограничена и не может превышать 2,5 мг в сутки. Этого количества достаточно лишь для того, чтобы восстанавливать ежедневные потери данного микроэлемента, которые в норме составляют около 1 мг у мужчин и 2 мг у женщин. Следовательно, при различных патологических состояниях, сопровождающихся нарушением всасывания железа либо повышенными его потерями, может развиться дефицит данного микроэлемента. При снижении концентрации железа в плазме уменьшается количество синтезируемого гемоглобина, в результате чего образующиеся эритроциты будут иметь меньшие размеры. Кроме того, нарушаются процессы роста эритроцитов, что приводит к уменьшению их количества.
Причиной дефицита железа в организме может быть:
- недостаточное поступление железа с пищей;
- повышение потребности организма в железе;
- врожденный недостаток железа в организме;
- нарушение всасывания железа;
- нарушение синтеза трансферрина;
- повышенная кровопотеря;
- алкоголизм;
- применение лекарственных препаратов.
Нарушение питания может привести к развитию железодефицитной анемии как у детей, так и у взрослых.
Основными причинами недостаточного поступления железа в организм являются:
- длительное голодание;
- вегетарианство;
- однообразная диета с малым содержанием животных продуктов.
У новорожденных и детей грудного возраста потребности в железе полностью покрываются при кормлении грудным молоком (при условии, что мать не страдает железодефицитным состоянием). Если же слишком рано переводить ребенка на искусственное вскармливание, у него также могут появиться симптомы дефицита железа в организме.
В нормальных, физиологических условиях может возникать повышенная потребность в железе. Это характерно для женщин во время беременности и в период кормления грудью.
Несмотря на то, что определенная часть железа в период беременности сохраняется (ввиду отсутствия менструальных кровотечений), потребность в нем увеличивается в несколько раз.
| Причина | Примерное количество расходуемого железа |
| Увеличение объема циркулирующей крови и количества эритроцитов | 500 мг |
| Железо, передаваемое плоду | 300 мг |
| Железо, входящее в состав плаценты | 200 мг |
| Кровопотеря во время родов и в послеродовом периоде | 50 – 150 мг |
| Железо, теряемое с грудным молоком за весь период кормления | 400 – 500 мг |
Организм ребенка получает от матери все необходимые питательные вещества, в том числе и железо. Однако при наличии определенных заболеваний у матери или плода, возможно рождение ребенка с дефицитом железа.
Причиной врожденного дефицита железа в организме может быть:
- тяжелая железодефицитная анемия у матери;
- многоплодная беременность;
- недоношенность.
В любом из вышеперечисленных случаев концентрация железа в крови новорожденного значительно ниже нормы, и симптомы железодефицитной анемии могут проявляться уже с первых недель жизни.
Всасывание железа в двенадцатиперстной кишке возможно лишь при нормальном функциональном состоянии слизистой оболочки данного отдела кишечника. Различные заболевания желудочно-кишечного тракта могу повреждать слизистую оболочку и значительно снижать скорость поступления железа в организм.
К уменьшению всасывания железа в двенадцатиперстной кишке может привести:
- Энтерит – воспаление слизистой оболочки тонкого кишечника.
- Целиакия – наследственное заболевание, характеризующееся непереносимостью белка глютена и связанным с этим нарушением всасывания в тонком кишечнике.
- Helicobacter Pylori – инфекционный агент, поражающий слизистую оболочку желудка, что, в конечном итоге, приводит к уменьшению секреции соляной кислоты и нарушению всасывания железа.
- Атрофический гастрит – заболевание, связанное с атрофией (уменьшением размеров и функции) слизистой оболочки желудка.
- Аутоиммунный гастрит – заболевание, вызванное нарушением работы иммунной системы и выработкой антител к собственным клеткам слизистой оболочки желудка с последующим их разрушением.
- Удаление желудка и/или тонкой кишки – при этом уменьшается как количество образуемой соляной кислоты, так и функциональная площадь двенадцатиперстной кишки, где происходит всасывание железа.
- Болезнь Крона – аутоиммунное заболевание, проявляющееся воспалительным поражением слизистой оболочки всех отделов кишечника и, возможно, желудка.
- Муковисцидоз – наследственное заболевание, проявляющееся нарушением секреции всех желез организма, в том числе слизистой оболочки желудка.
- Рак желудка или двенадцатиперстной кишки.
Нарушение образования данного транспортного белка может быть связано с различными наследственными заболеваниями. Симптомов дефицита железа у новорожденного не будет, так как он получал данный микроэлемент из организма матери. После рождения основным способом поступления железа в организм ребенка является всасывание в кишечнике, однако из-за недостатка трансферрина всосавшееся железо не может быть доставлено к органам-депо и к красному костному мозгу и не может использоваться в синтезе эритроцитов.
Так как трансферрин синтезируется только в клетках печени, различные ее поражения (цирроз, гепатиты и другие) также могут привести к уменьшению концентрации данного белка в плазме и развитию симптомов железодефицитной анемии.
Одноразовая потеря большого количества крови обычно не приводит к развитию железодефицитной анемии, так как запасов железа в организме достаточно, чтобы возместить потери. В то же время при хронических, длительных, часто незаметных внутренних кровотечениях организм человека может терять по несколько миллиграмм железа ежедневно, на протяжении нескольких недель или даже месяцев.
Причиной хронической кровопотери может быть:
- язва желудка или двенадцатиперстной кишки;
- геморрой;
- неспецифический язвенный колит (воспаление слизистой толстого кишечника);
- болезнь Крона;
- полипоз кишечника;
- распадающиеся опухоли желудочно-кишечного тракта (и другой локализации);
- грыжа пищеводного отверстия диафрагмы;
- эндометриоз (разрастание клеток внутреннего слоя стенки матки);
- системная красная волчанка;
- системный васкулит (воспаление кровеносных сосудов различной локализации);
- сдача крови донорами более 4 раз в год (300 мл донорской крови содержат около 150 мг железа).
Если причина кровопотери не будет своевременно выявлена и устранена, высока вероятность развития железодефицитной анемии у больного, так как всасывающееся в кишечнике железо способно лишь покрывать физиологические потребности в данном микроэлементе.
Прием некоторых лекарственных препаратов может нарушать процессы всасывания и утилизации железа в организме. Обычно это происходит при длительном приеме больших доз медикаментов.
Препаратами, которые могут вызвать дефицит железа в организме, являются:
- Нестероидные противовоспалительные средства (аспирин и другие). Механизм действия данных препаратов связан с улучшением текучести крови, что может привести к появлению хронических внутренних кровотечений. Кроме того, они способствуют развитию язвы желудка.
- Антациды (Ренни, Алмагель). Данная группа препаратов нейтрализует или уменьшает скорость выделения желудочного сока, содержащего соляную кислоту, необходимую для нормального всасывания железа.
- Железосвязывающие препараты (Десферал, Эксиджад). Данные препараты обладают способностью связывать и выводить из организма железо, причем как свободное, так и входящее в состав трансферрина и ферритина. В случае передозировки возможно развитие железодефицитного состояния.
Во избежание развития железодефицитной анемии принимать данные препараты следует только по назначению врача, строго соблюдая дозировку и длительность использования.
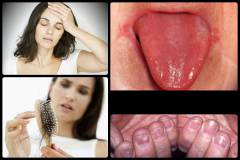
Проявлениями железодефицитной анемии являются:
- мышечная слабость;
- повышенная утомляемость;
- одышка;
- учащенное сердцебиение;
- изменения кожи и ее придатков (волос, ногтей);
- поражение слизистых оболочек;
- поражение языка;
- нарушение вкуса и обоняния;
- склонность к инфекционным заболеваниям;
- нарушения интеллектуального развития.
Как говорилось ранее, железо входит в состав множества ферментов, участвующих в процессах клеточного дыхания и деления. Дефицит данного микроэлемента приводит к повреждению кожи — она становится сухой, менее эластичной, шелушится и трескается. Кроме того, привычный красный или розоватый оттенок слизистым оболочками и коже придают эритроциты, которые находятся в капиллярах данных органов и содержат оксигенированный гемоглобин. При снижении его концентрации в крови, а также в результате уменьшения образования эритроцитов, может отмечаться бледность кожных покровов.
Волосы истончаются, теряют привычный блеск, становятся менее прочными, легко ломаются и выпадают. Рано появляется седина.
Поражение ногтей является весьма специфичным проявлением железодефицитной анемии. Они истончаются, приобретают матовый оттенок, расслаиваются и легко ломаются. Характерной является поперечная исчерченность ногтей. При выраженном дефиците железа может развиться койлонихия – края ногтей приподымаются и изгибаются в обратную сторону, приобретая ложкообразную форму.
Слизистые оболочки относятся к тканям, в которых процессы клеточного деления происходят максимально интенсивно. Вот почему их поражение является одним из первых проявлений дефицита железа в организме.
При железодефицитной анемии поражается:
- Слизистая оболочка полости рта. Она становится сухой, бледной, появляются участки атрофии. Затрудняется процесс пережевывания и проглатывания пищи. Также характерно наличие трещин на губах, образование заед в углах рта (хейлоз). В тяжелых случаях изменяется цвет и снижается прочность зубной эмали.
- Слизистая оболочка желудка и кишечника. В нормальных условиях слизистая оболочка данных органов играет важную роль в процессе всасывания пищи, а также содержит в себе множество желез, вырабатывающих желудочный сок, слизь и другие вещества. При ее атрофии (вызванной дефицитом железа) нарушается пищеварение, что может проявляться диареей или запорами, болями в животе, а также нарушением всасывания различных питательных веществ.
- Слизистая оболочка дыхательных путей. Поражение гортани и трахеи может проявляться першением, чувством наличия инородного тела в горле, что будет сопровождаться непродуктивным (сухим, без мокроты) кашлем. Кроме того, слизистая оболочка дыхательных путей в норме выполняет защитную функцию, предотвращая попадание чужеродных микроорганизмов и химических веществ в легкие. При ее атрофии повышается риск развития бронхита, пневмонии и других инфекционных заболеваний органов дыхания.
- Слизистая оболочка мочеполовой системы. Нарушение ее функции может проявляться болями при мочеиспускании и во время полового акта, недержанием мочи (чаще у детей), а также частыми инфекционными заболеваниями в пораженной области.
Как уже говорилось, слизистая оболочка языка богата вкусовыми рецепторами, расположенными преимущественно в сосочках. При их атрофии могут появляться различные вкусовые нарушения, начиная со снижения аппетита и непереносимости некоторых видов продуктов (обычно кислой и соленой пищи), и заканчивая извращением вкуса, пристрастием к поеданию земли, глины, сырого мяса и других несъедобных вещей.
Нарушения обоняния могут проявляться обонятельными галлюцинациями (ощущением запахов, которых на самом деле нет) либо пристрастием к непривычным запахам (лака, краски, бензина и другим).
Склонность к инфекционным заболеваниям
При дефиците железа нарушается образование не только эритроцитов, но и лейкоцитов – клеточных элементов крови, обеспечивающих защиту организма от чужеродных микроорганизмов. Недостаток данных клеток в периферической крови повышает риск развития различных бактериальных и вирусных инфекций, который еще больше возрастает при развитии анемии и нарушении микроциркуляции крови в коже и других органах.
Важно отметить, что лечение железодефицитной анемии будет неэффективным, если не выявить и не устранить причину ее возникновения.
В диагностике железодефицитной анемии применяется:
- опрос и осмотр пациента;
- общий анализ крови;
- биохимический анализ крови;
- пункция костного мозга.
Первое, что должен сделать врач при подозрении на железодефицитную анемию – это тщательно опросить и обследовать пациента.
Врач может задать следующий вопросы:
- Когда и в какой последовательности начали появляться симптомы заболевания?
- Как быстро они развивались?
- Имеются ли схожие симптомы у членов семьи или ближайших родственников?
- Как питается пациент?
- Страдает ли пациент какими-либо хроническими заболеваниями?
- Каково отношение к алкоголю?
- Принимал ли пациент какие-либо медикаменты в течение последних месяцев?
- Если больна беременная женщина – уточняется срок беременности, наличие и исход предыдущих беременностей, принимает ли она препараты железа.
- Если болен ребенок – уточняется его масса при рождении, родился ли он доношенным, принимала ли мать препараты железа во время беременности.
Во время обследования врач оценивает:
- Характер питания – по степени выраженности подкожно-жировой клетчатки.
- Цвет кожи и видимых слизистых оболочек – особое внимание уделяется слизистой полости рта и языку.
- Придатки кожи – волосы, ногти.
- Мышечную силу – врач просит пациента сжать свою руку или использует специальный прибор (динамометр).
- Артериальное давление – оно может быть снижено.
- Вкус и обоняние.
Это первый анализ, назначаемый всем пациентам при подозрении на анемию. Он позволяет подтвердить или опровергнуть наличие анемии, а также дает косвенную информацию о состоянии кроветворения в красном костном мозге.
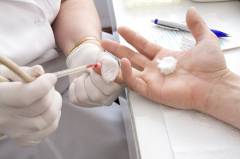
Кровь для общего анализа может браться из пальца или из вены. Первый вариант более подходит в том случае, если общий анализ является единственным лабораторным исследованием, назначенным пациенту (когда достаточно небольшого количества крови). Перед взятием крови кожу пальца всегда обрабатывают ватой, смоченной в 70% спирте, чтобы избежать занесения инфекции. Прокол производится специальной одноразовой иглой (скарификатором) на глубину 2 – 3 мм. Кровотечение в данном случае несильное и полностью останавливается практически сразу после взятия крови.
В том случае, если планируется выполнять сразу несколько исследований (например, общий и биохимический анализ) – берут венозную кровь, так как ее легче получить в больших количествах. Перед забором крови на среднюю треть плеча накладывается резиновый жгут, что приводит к наполнению вен кровью и облегчает определение их местоположения под кожей. Место прокола также должно быть обработано спиртовым раствором, после чего медсестра одноразовым шприцем прокалывает вену и набирает кровь для анализа.
Полученную одним из описанных методов кровь направляют в лабораторию, где она исследуется в гематологическом анализаторе – современном высокоточном приборе, имеющемся в большинстве лабораторий мира. Часть полученной крови окрашивают специальными красителями и исследуют в световом микроскопе, что позволяет визуально оценить форму эритроцитов, их строение, а при отсутствии или неисправности гематологического анализатора – произвести подсчет всех клеточных элементов крови.
При железодефицитной анемии мазок периферической крови характеризуется:
- Пойкилоцитозом – наличием в мазке эритроцитов различных форм.
- Микроцитозом – преобладанием эритроцитов, размер которых меньше нормы (могут встречаться и нормальные эритроциты).
- Гипохромией – цвет эритроцитов изменяется с ярко-красного на бледно-розовый.
| Исследуемый показатель | Что обозначает? | Норма | Возможные изменения при железодефицитной анемии |
| Концентрация эритроцитов (RBC) | При истощении запасов железа в организме нарушается эритропоэз в красном костном мозге, ввиду чего общая концентрация эритроцитов в крови будет снижена. | Мужчины (М): 4,0 – 5,0 х 10 12 /л. | Менее 4,0 х 10 12 /л. |
| Женщины (Ж): 3,5 – 4,7 х 10 12 /л. | Менее 3,5 х 10 12 /л. | ||
| Средний объем эритроцита (MCV) | При дефиците железа нарушаются процессы образования гемоглобина, в результате чего уменьшается размер самих эритроцитов. Гематологический анализатор позволяет максимально точно определить данный показатель. | 75 – 100 кубических микрометров (мкм 3 ). | Менее 70 мкм 3 . |
| Концентрация тромбоцитов (PLT) | Тромбоциты – клеточные элементы крови, отвечающие за остановку кровотечений. Изменение их концентрации может наблюдаться в том случае, если дефицит железа вызван хронической кровопотерей, что приведет к компенсаторному увеличению их образования в костном мозге. | 180 – 320 х 10 9 /л. | В норме или увеличена. |
| Концентрация лейкоцитов (WBC) | При развитии инфекционных осложнений концентрация лейкоцитов может значительно повышаться. | 4,0 – 9,0 х 10 9 /л. | В норме или увеличена. |
| Концентрация ретикулоцитов (RET) | В нормальных условиях естественным ответом организма на анемию является увеличение скорости образования эритроцитов в красном костном мозге. Однако при дефиците железа развитие данной компенсаторной реакции невозможно, ввиду чего снижается количество ретикулоцитов в крови. | М: 0,24 – 1,7%. | Уменьшена либо находится на нижней границе нормы. |
| Ж: 0,12 – 2,05%. | |||
| Общий уровень гемоглобина (HGB) | Как уже говорилось, дефицит железа приводит к нарушению образования гемоглобина. Чем дольше длится заболевание, тем ниже будет данный показатель. | М: 130 – 170 г/л. | Менее 120 г/л. |
| Ж: 120 – 150 г/л. | Менее 110 г/л. | ||
| Среднее содержание гемоглобина в одном эритроците (MCH) | Данный показатель более точно характеризует нарушение образования гемоглобина. | 27 – 33 пикограмм (пг). | Менее 24 пг. |
| Гематокрит (Hct) | Данный показатель отображает количество клеточных элементов по отношению к объему плазмы. Так как основное большинство клеток крови представлено эритроцитами, уменьшение их количества приведет к снижению гематокрита. | М: 42 – 50%. | Менее 40%. |
| Ж: 38 – 47%. | Менее 35%. | ||
| Цветовой показатель (ЦП) | Цветовой показатель определяется путем пропускания через взвесь эритроцитов световой волны определенной длины, которая поглощается исключительно гемоглобином. Чем меньше будет концентрация данного комплекса в крови, тем ниже будет значение цветового показателя. | 0,85 – 1,05. | Менее 0,8. |
| Скорость оседания эритроцитов (СОЭ) | Все клетки крови, а также эндотелий (внутренняя поверхность) сосудов, имеют отрицательный заряд. Они отталкиваются друг от друга, что способствует поддержанию эритроцитов во взвешенном состоянии. При уменьшении концентрации эритроцитов расстояние между ними увеличивается, и сила отталкивания уменьшается, в результате чего они будут оседать на дно пробирки быстрее, чем в нормальных условиях. | М: 3 – 10 мм/час. | Более 15 мм/час. |
| Ж: 5 – 15 мм/час. | Более 20 мм/час. |
В ходе данного исследования удается установить концентрацию различных химических веществ, находящихся в крови. Это дает информацию о состоянии внутренних органов (печени, почек, костного мозга и других), а также позволяет выявить множество заболеваний.
Существует несколько десятков биохимических показателей, определяемых в крови. В данном разделе будут описаны только те из них, которые имеют значение в диагностике железодефицитной анемии.
| Исследуемый показатель | Что обозначает? | Норма | Возможные изменения при железодефицитной анемии |
| Концентрация сывороточного железа | Вначале данный показатель может быть в норме, так как дефицит железа будет компенсироваться выделением его из депо. Только при длительном течении заболевания концентрация железа в крови начнет снижаться. | М: 17,9 – 22,5 мкмоль/л. | В норме или снижена. |
| Ж: 14,3 – 17,9 мкмоль/л. | |||
| Уровень ферритина в крови | Как говорилось ранее, ферритин является одним из основных видов депонирования железа. При недостатке данного элемента начинается мобилизация его из органов-депо, ввиду чего уменьшение концентрации ферритина в плазме является одним из первых признаков железодефицитного состояния. | Дети: 7 – 140 нанограмм в 1 миллилитре крови (нг/мл). | Чем дольше длится дефицит железа, тем меньше уровень ферритина. |
| М: 15 – 200 нг/мл. | |||
| Ж: 12 – 150 нг/мл. | |||
| Общая железосвязывающая способность сыворотки | Данный анализ основан на способности трансферрина, находящегося в крови, связывать железо. В нормальных условиях, каждая молекула трансферрина только на 1/3 связана с железом. При дефиците данного микроэлемента печень начинает синтезировать больше трансферрина. Концентрация его в крови повышается, однако количество железа, приходящегося на каждую молекулу, снижается. Определив, какая доля молекул трансферрина находится в несвязанном с железом состоянии, можно сделать выводы о выраженности дефицита железа в организме. | 45 – 77 мкмоль/л. | Значительно выше нормы. |
| Концентрация эритропоэтина | Как было упомянуто ранее, эритропоэтин выделяется почками, если ткани организма испытывают недостаток в кислороде. В норме данный гормон стимулирует эритропоэз в костном мозге, однако при дефиците железа данная компенсаторная реакция малоэффективна. | 10 – 30 международных миллиединиц в 1 миллилитре (мМЕ/мл). | Значительно выше нормы. |
Данное исследование заключается в прокалывании одной из костей организма (обычно грудины) специальной полой иглой и заборе нескольких миллилитров вещества костного мозга, которое потом исследуется под микроскопом. Это позволяет напрямую оценить выраженность изменения структуры и функции органа.
В начале заболевания никаких изменений в пунктате костного мозга не будет. При развитии анемии может отмечаться разрастание эритроидного ростка кроветворения (увеличения количества клеток-предшественниц эритроцитов).
Для выявления причины железодефицитной анемии применяется:
- анализ кала на наличие скрытой крови;
- рентгенологическое исследование;
- компьютерная томография;
- эндоскопические исследования;
- консультация других специалистов.
Причиной появления крови в кале (мелены) может стать кровотечение из язвы, распад опухоли, болезнь Крона, неспецифический язвенный колит и другие заболевания. Обильные кровотечения легко определяются визуально по изменению цвета каловых масс на ярко-красный (при кровотечении из нижних отелов кишечника) или черный (при кровотечении из сосудов пищевода, желудка и верхнего отдела кишечника).
Массивные однократные кровотечения практически не приводит к развитию железодефицитной анемии, так как быстро диагностируются и устраняются. Опасность в этом плане представляют длительные, небольшие по объему кровопотери, возникающие при повреждении (или изъязвлении) мелких сосудов желудочно-кишечного трата. В таком случае выявить кровь в кале возможно только с помощью специального исследования, которое назначается во всех случаях анемии неясного генеза.
С целью выявления опухолей или язв желудка и кишечника, которые могли стать причиной хронического кровотечения, применяется рентген с контрастом. В роли контраста используется вещество, которое не поглощает рентгеновские лучи. Обычно это взвесь бария в воде, которую пациент должен выпить непосредственно перед началом исследования. Барий покрывает слизистые оболочки пищевода, желудка и кишечника, в результате чего на рентгеновском снимке становится четко различима их форма, контур и различные деформации.
Перед проведением исследования необходимо исключить прием пищи в течение последних 8 часов, а при исследовании нижних отделов кишечника назначаются очистительные клизмы.
В данную группу включен ряд исследований, суть которых заключается во введении в полости организма специального аппарата с видеокамерой на одном конце, подсоединенной к монитору. Этот метод позволяет визуально исследовать слизистые оболочки внутренних органов, оценить их строение и функцию, а также выявить опухоль или кровотечение.
С целью установления причины железодефицитной анемии используется:
- Фиброэзофагогастродуоденоскопия (ФЭГДС) – введение эндоскопа через рот и исследование слизистой оболочки пищевода, желудка и верхних отделов кишечника.
- Ректороманоскопия – исследование прямой и нижнего отдела сигмовидной кишки.
- Колоноскопия – исследование слизистой оболочки толстого кишечника.
- Лапароскопия – прокалывание кожи передней стенки живота и введение эндоскопа в брюшную полость.
- Кольпоскопия – исследование влагалищной части шейки матки.
При выявлении заболевания различных систем и органов гематолог может привлекать специалистов из других областей медицины с целью постановки более точного диагноза и назначения адекватного лечения.
Для выявления причины железодефицитной анемии может понадобиться консультация:
- Диетолога – при выявлении нарушения питания.
- Гастролога – при подозрении на наличие язвы или других заболеваний желудочно-кишечного тракта.
- Хирурга – при наличии кровотечения из желудочно-кишечного тракта или другой локализации.
- Онколога – при подозрении на опухоль желудка или кишечника.
- Акушера-гинеколога – при наличии признаков беременности.
| Название продукта | Содержание железа в 100 г продукта |
| Продукты животного происхождения | |
| Печень свиная | 20 мг |
| Печень куриная | 15 мг |
| Печень говяжья | 11 мг |
| Яичный желток | 7 мг |
| Мясо кролика | 4,5 – 5 мг |
| Баранина, говядина | 3 мг |
| Куриное мясо | 2,5 мг |
| Творог | 0,5 мг |
| Коровье молоко | 0,1 – 0,2 мг |
| Продукты растительного происхождения | |
| Плоды шиповника | 20 мг |
| Морская капуста | 16 мг |
| Чернослив | 13 мг |
| Гречка | 8 мг |
| Семена подсолнечника | 6 мг |
| Смородина черная | 5,2 мг |
| Миндаль | 4,5 мг |
| Персик | 4 мг |
| Яблоки | 2,5 мг |
Основным направлением в терапии данного заболевания является использование препаратов железа. Диетотерапия, хотя и является важным этапом лечения, не в состоянии самостоятельно восполнить дефицит железа в организме.
Методом выбора являются таблетированные формы препаратов. Парентеральное (внутривенное или внутримышечное) введение железа назначается в случае, если невозможно полноценное всасывание данного микроэлемента в кишечнике (например, после удаления части двенадцатиперстной кишки), необходимо быстро восполнить запасы железа (при массивной кровопотере) либо при развитии побочных реакций от применения пероральных форм препарата.
| Название препарата | Механизм лечебного действия | Способ применения и дозы | Контроль эффективности лечения |
| Гемофер пролонгатум | Препарат сульфата железа, восполняющий запасы данного микроэлемента в организме. | Принимать внутрь, за 60 минут до или через 2 часа после еды, запивая стаканом воды. |
Рекомендуемые дозы:
- детям – 3 миллиграмма на килограмм массы тела в сутки (мг/кг/сут);
- взрослым – 100 – 200 мг/сут.
Перерыв между двумя последующими приемами железа должен составлять не менее 6 часов, так как в этот период клетки кишечника невосприимчивы к новым дозам препарата.
Длительность лечения – 4 – 6 месяцев. После нормализации уровня гемоглобина переходят на поддерживающую дозу (30 – 50 мг/сутки) еще на 2 – 3 месяца.
- Повышение количества ретикулоцитов в анализе периферической крови на 5 – 10 день после начала приема препаратов железа.
- Повышение уровня гемоглобина (обычно отмечается через 3 – 4 недели лечения).
- Нормализация уровня гемоглобина и количества эритроцитов на 9 – 10 неделе лечения.
- Нормализация лабораторных показателей – уровня сывороточного железа, ферритина крови, общей железосвязывающей способности сыворотки.
- Постепенное исчезновение симптомов дефицита железа отмечается на протяжении нескольких недель или месяцев.
Данные критерии используются для контроля эффективности лечения всеми препаратами железа.
Рекомендуемые дозы:
- взрослым для лечения анемии – 2 таблетки 2 раза в день;
- женщинам при анемии во время беременности – 1 – 2 таблетки 1 раз в сутки.
После нормализации уровня гемоглобина переходят на поддерживающую терапию (20 – 50 мг 1 раз в сутки).
- сульфат железа;
- фолиевую кислоту;
- витамин В12.
Данный препарат назначается женщинам во время беременности (когда повышается риск развития дефицита железа, фолиевой кислоты и витаминов), а также при различных заболеваниях желудочно-кишечного тракта, когда нарушается всасывание не только железа, но и многих других веществ.
При внутривенном введении железа высок риск передозировки, поэтому данная процедура должна выполняться только в условиях стационара под контролем специалиста.
Важно помнить, что некоторые лекарственные средства (и другие вещества) могут в значительной степени ускорять либо замедлять скорость всасывания железа в кишечнике. Применять их совместно с препаратами железа стоит осторожно, так как это может привести к передозировке последних, или, наоборот, к отсутствию лечебного эффекта.
| Медикаменты, способствующие всасыванию железа | Вещества, препятствующие всасыванию железа |
|
|
При неосложненном течении и правильно проводимом лечении необходимости в данной процедуре нет.
Показаниями к переливанию эритроцитов являются:
- массивная кровопотеря;
- снижение концентрации гемоглобина менее 70 г/л;
- стойкое снижение систолического артериального давления (ниже 70 миллиметров ртутного столба);
- предстоящее хирургическое вмешательство;
- предстоящие роды.
Эритроциты следует переливать максимально короткий промежуток времени, пока не будет устранена угроза жизни пациента. Данная процедура может осложниться различными аллергическими реакциями, поэтому перед ее началом необходимо провести целый ряд тестов на определение совместимости крови донора и реципиента.

Причиной затруднений в лечении железодефицитной анемии может быть:
- неправильно выставленный диагноз;
- неустановленная причина дефицита железа;
- поздно начатое лечение;
- прием недостаточных доз препаратов железа;
- нарушение режима приема медикаментов или диеты.
При нарушениях в диагностике и лечении заболевания возможно развитие различных осложнений, некоторые из которых могут представлять опасность для здоровья и жизни человека.
Осложнениями железодефицитной анемии могут быть:
- Отставание в росте и развитии. Данное осложнение характерно для детей. Оно обусловлено ишемией и связанными с ней изменениями в различных органах, в том числе в ткани головного мозга. Отмечается как задержка физического развития, так и нарушение интеллектуальных способностей ребенка, которые при длительном течении заболевания могут оказаться необратимыми.
- Анемическая кома. Развитие комы обусловлено критическим снижением доставки кислорода к головному мозгу. Внешне это проявляется потерей сознания, отсутствием реакции на речь и болевые раздражители. Кома является опасным для жизни состоянием, требующим срочной медицинской помощи.
- Развитие недостаточности внутренних органов. При длительном дефиците железа и наличии анемии могут поражаться практически все органы человека. Наиболее характерным является развитие сердечной недостаточности, почечной недостаточности и печеночной недостаточности.
- Инфекционные осложнения. Часто рецидивирующие инфекции могут сопровождаться поражением внутренних органов и развитием сепсиса (попадания гноеродных бактерий в кровоток и ткани организма), что особенно опасно у детей и людей пожилого возраста.
источник