Гемангиома представляет собой доброкачественную опухоль, возникающую в результате пролиферации клеток сосудистой стенки. Такое новообразование само по себе не опасно, не метастазирует, но может доставлять неудобства и кровотечения. Чаще всего она появляется у детей, исчезая с возрастом, но бывают и случаи, когда образование выявляют и у взрослых. Гемангиома у взрослых не может возникать как первичное образование, оно всегда врожденное, это означает, что дефект сосудов присутствовал уже с рождения, просто проявился он именно сейчас под воздействием определенных факторов. Рассмотрим, каковы причины возникновения, как классифицируют гемангиомы и как с ней справиться.
По морфологическим признакам выделяют следующие типы образований:
- Капиллярная (поверхностная). Является самой распространенной, развивается из поверхностных капилляров. Представляет собой пятно, не выступающее над кожей, красного или багрового цвета. При надавливании бледнеет, в связи с препятствием тока крови в капиллярах, после вновь приобретает исходную окраску. Такой вид гемангиомы часто сам собой рассасывается, но при патологии ткани может прорастать вглубь. В свою очередь капиллярные разделяют на: ювенильную капиллярную, пиогенную, пучковую капиллярную, веррукозную капиллярную и сенильную капиллярную.
- Кавернозная. Состоит из полостей, различной величины, отделенных друг от друга перегородками и заполненными кровью и тромботической массой. Чаще возникает в области головы и шеи, имеет склонность к стремительному росту. Имеет красный оттенок, выступает над поверхностью кожи.
- Рацемическая. Опухоль неправильной формы и очертаний, состоит из грубых, перекрученных, извитых, толстостенных сосудов. Внешне напоминает уродство. Встречается редко.
- Комбинированная. Содержит в себе и капиллярный компонент, и кавернозный. Прорастает кожу и подкожно-жировую клетчатку.
- Смешанная. Объединяет в себе несколько видов тканей: нервная, соединительная, сосудистая, лимфоидная. Название приобретает за счет преобладающего типа ткани. Например, ангионеврома, ангиофиброма, гемлимфангиома. Часто встречается у взрослых.
Также сосудистую гемангиому различают по местам локализации:
- Гемангиома кожи у взрослых. Располагается на кожном покрове, чаще всего одиночно, реже встречаются множественные образования. Кожный тип располагается на голове и шее, реже руки, ноги и другие участки.
- Гемангиома слизистых. Локализуется на слизистой оболочке ротовой полости, половых органов.
- Мышечная сосудистая гемангиома взрослых. Изначально образуется в мышцах, далее прорастая следующие слои тканей.
- Гемангиома внутренних органов. Внешне никак не проявляет себя, человек ее может длительное время не ощущать. Опасность состоит в том, что при увеличенной гемангиоме травма может вызвать внутреннее кровотечение. Поражает паренхиматозные органы (печень, головной мозг, селезенка, половые органы и другие). При маленьких размерах пациента ставят на контроль, при увеличении назначают лечение.
- Гемангиома опорно-двигательного аппарата. Может вызывать деформации костей и их переломы.
Группы и факторы риска гемангиомы для взрослых:
- Гемангиомам более подвержен женский пол, чем мужской.
- Наследственная предрасположенность.
- Заболевания, вызывающие ангиопатии.
- Частое и длительное облучение кожи ультрафиолетовыми лучами, длительное нахождение на солнце.
- Воздействие бактериальной и вирусной инфекции.
- Переохлаждение.
- Сильный стресс.
- Неблагополучные социальные условия.
- Неблагоприятные экологические условия.
Возникновение гемангиомы связано с патологическим разрастанием клеток сосудистой стенки. Образования небольших размеров могут не приносить никакого дискомфорта, но увеличение вызывает изменения работы некоторых систем организма. При росте новых сосудов возникает усиленное тромбообразование в полостях, что сопровождается истощением тромбоцитов и снижением свертывающей способности крови, это может стать причиной кровотечения. Повышенное тромбообразование также, в свою очередь, может спровоцировать отрыв тромба и сопутствующий тромбоз сосудов. Образование влияет на рядом расположенные органы и ткани, особенно опасно расположение вблизи глаза.
Постоянная кровоточивость и травматизация гемангиомы создает благоприятные условия для развития микрофлоры в ране, что способствует инфицированию.
У взрослых гемангиома появляется реже, чем у детей.
По морфологии и структуре ничем не отличается, основным отличием может быть локализация опухоли. У взрослых часто наблюдается смешанный тип гемангиомы, затрагивающий несколько тканей, также у взрослых обнаруживают гемангиомы внутренних органов.
Анна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
Точная этиология возникновения образования до конца неизвестна, но установлено, что природа пролиферации сосудов врожденная. Причиной появления гемангиомы называют нарушения в росте сосудов на этапе внутриутробного развития.
Поэтому дефект может существовать скрыто весь период жизни, и проявляться только во взрослом возрасте под влиянием вышеперечисленных факторов.
Посмотрите видео про причины
Определить гемангиому можно по следующим признакам:
- Вид образования может напоминать родинку, но красного цвета. Зависит от морфологического типа опухоли. Визуально определяется как пятно, находящееся на одном уровне с кожей, или образование красного цвета, выступающее над уровнем кожи. Границы могут быть четкие, или размытые.
- Не сопровождается какими-либо неприятными и болезненными ощущениями.
- Излюбленная локализация – это область шеи и головы. Реже на других частях тела.
Образование в течение своей жизни претерпевает несколько стадий:
- Первая, стадия роста. В этот период опухоль характеризуется стремительным ростом, этому способствуют инфекции, патологии тканей и внутренних органов, гормональные перестройки, облучение, травмы и влияние высокой температуры.
- Вторая, стадия стабилизации. В этом этапе происходит остановка роста.
- Третья, стадия спонтанной регрессии. Отмечается редко. Этот период может длиться долго, от нескольких дней до нескольких месяцев, в течение которого отмечается запустевание полостей гемангиомы. В результате этого ткани образования замещаются соединительной тканью или здоровыми клетками.
Самым важным в этапе диагностики является дифференциация гемангиомы от других видов опухоли и подтверждение ее доброкачественности.
- Визуальный осмотр, пальпация. Определяется внешний вид образования, его структура, цвет и форма.
- Лабораторная диагностика включает в себя микроскопию соскоба и гистологическое исследование. При микроскопии чешуек исключают грибковую этиологию образования.
- Гистологическое исследование подразумевает определение гистологического типа опухоли, постановку дисплазии (злокачественности). Данный анализ является важнейшим при постановке диагноза любой опухоли. Он устанавливает, является ли образование злокачественным или нет. Для этого отправляется кусочек ткани опухоли, взятый методом биопсии. На основании результата врач выставляет тип опухоли.
- УЗИ. Определяет локализацию, размер структуру и глубину образования.
- КТ, МРТ.
- Рентгенография.
- Ангиография.
При небольшом размере гемангиомы и отсутствии причинения вреда здоровью человека может применяться выжидательная тактика. Пациент ставится на учет и образование постоянно контролируется. В данном случае возможно самостоятельное исчезновение опухоли, а может быть увеличение размеров.
В таком случае применяется инвазивное, или неинвазивное удаление опухоли.
Лечение гемангиомы народными средствами нельзя применять самостоятельно, перед их применением следует проконсультироваться со специалистом. Их применение может уменьшить опухоль на начальных этапах, но полностью убрать народными средствами ее не удастся. Также народную медицину можно использовать после удаления гемангиомы для регенерации кожных покровов.
Применяют травы и растения, из них готовят отвары и настои для компрессов, некоторые принимают внутрь. Травы: кора дуба, зверобой, чистотел, аир, девясил. Компрессы с отварами этих трав делают два раза в день по полчаса. Отвары сборов трав (подорожник, женьшень, мать-и-мачеха, чабрец, мята) принимают внутрь строго по схеме врача. Применяют также компрессы из измельченного лука, до десяти дней.
Народное лечение неприемлемо для самостоятельного лечения, так как может вызвать кровотечения и прочие осложнения.
Медикаментозная терапия применяется для замедления роста и уменьшения размеров образования. Примерами лекарственных средств являются: пропранолол, винкристин, преднизолон.
Пропранолол. Бета-адреноблокатор, антигипертензивный препарат. Уменьшает размеры опухоли.
Противопоказания: нарушения сердечного ритма, гиперчувствительность, артериальная гипотония, слабость синусового узла, сердечная недостаточность.
Цена от 100 рублей за упаковку.
Винкристин. Противоопухолевое средство растительного происхождения. Содержит винкристина сульфат.
Противопоказания: гиперчувствительность, беременность, кормление грудью, инфекционные заболевания, нейродистрофические заболевания.
Цена от 180 рублей за 1 флакон с раствором для в/в введения.
Преднизолон. Синтетический глюкокортикоидный препарат. Снимает воспаление, отек.
Противопоказаний и побочных действий у препарата немало, поэтому перед применением следует внимательно изучить инструкцию и проконсультироваться со специалистом.
Цена на таблетки от 54 рублей, на ампулы от 32 рублей.
Медикаменты являются лишь частью подготовительного этапа, в 98% процентах они не помогают избавиться от опухоли полностью. После консервативного лечения обычно применяется неинвазивное удаление образования.
Проводится в тех случаях, когда образование достигло значительных размеров, или проросло вглубь близлежащих тканей.
Хирургическое вмешательство оставляет на месте гемангиомы рубцовую ткань.
Данные методики являются самыми значимыми в лечении, в современной медицине они вытеснили оперативное удаление на второй план.
Преимущества неинвазивной тактики:
- Не оставляет рубец на месте удаления;
- Быстрая реабилитация;
- Безболезненная процедура;
- Осуществляется в амбулаторных условиях;
- Нет противопоказаний;
- Минимальный риск осложнений;
- Отсутствие травматизации здоровых тканей.
- Удаление гемангиомы лазером. В данной методике воздействуют на кожу высокоэнергетическим импульсом. Наблюдается склеивание сосудов, прекращение кровотока в опухоли и ее постепенное исчезновение.
- Криодеструкция. Воздействие на образование жидким азотом, сверхнизкая температура приводит к отмиранию образования.
- Склеротерапия. Инъекционное введение в опухоль специального раствора, которое вызывает склеивание сосудов. Применяется при расположении опухоли вблизи глаз, слухового прохода, или там, где лазерная деструкция противопоказана (слизистые оболочки).
- Электрокоагуляция. Прижигание высокочастотным электрическим током. После удаления необходимо обрабатывать место антисептическими растворами. На месте электрокоагуляции образуется корка, со временем отпадающая, на месте остается слегка розовый рубец, впоследствии незаметный для глаз.
Прогноз благоприятный, период реабилитации зависит от глубины и площади поражения. Небольшие образования заживают быстро, большие могут требовать до полутора лет.
При адекватном лечении и правильном методе удаления рецидивы отмечаются очень редко.
Выделим некоторые последствия гемангиомы:
- Снижение свертывания крови. В гемангиоме осуществляется повышенное тромбообразование, что требует от организма определенного количества тромбоцитов и факторов свертывания. Вследствие этого, свертывающая система крови страдает от недостатка тромбоцитов и компонентов гемостаза, а значит, свертывающая функция системы гемостаза снижается.
- Кровотечение. Травмы кожных гемангиом могут вызывать кровотечения. Также гемангиомы внутренних органов при травматизации провоцируют внутренние кровотечения.
- Инфицирование. Постоянная травматизация гемангиомы ведет к увеличению микрофлоры в ране, что провоцирует развитие инфекции в месте образования. Если существуют хронические патологии (например, сахарный диабет), снижающие иммунитет, подверженность инфекции повышается.
- Нарушение в работе органов и тканей. При локализации в позвоночнике может вызывать деформацию позвонков, переломы. При локализации в области шеи может вызвать остановку дыхания. С увеличением опухоли, любое расположение становится опасным, так как происходит сдавливание тканей и органов, что приводит к ишемии и некрозам.
- Тромбозы и тромбоэмболии. Оторвавшийся тромб может по кровотоку попасть в другие сосуды и закупорить их.
Специфической профилактики развития гемангиомы не существует. Старайтесь не злоупотреблять солнцем, солярием, вести здоровый образ жизни и регулярно проходить медицинский осмотр и посещение врача.
Гемангиома не является злокачественной опухолью и не малигнизируется, но все равно требует лечения.
Важно, чтобы тактика лечения была установлена квалифицированным специалистом.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Опухоль, выросшая из тканей кровеносных сосудов, называется сосудистая гемангиома. Такое образование относится к опухолевым процессам, не имеющим раковый характер. Патология обусловлена врожденными венозными отклонениями. Место локации может быть любым при условии наличия сосудистой сети. Опухоль быстро растет и после оперативного удаления может формироваться вновь. Встречается как у взрослых пациентов, так и у детей.
- Провоцирующие факторы
- Разновидности гемангиом
- Какие бывают гемангиомы?
- Капиллярная
- Кавернозная
- Комбинированная
- Рацемозная (ветвистая)
- Смешанная
- Венозная (опухоль старческих губ, венозное озерцо)
- Симптомы гемангиомы
- Лечебная терапия
Гемангиома является доброкачественным образованием, которое не становится злокачественным. Размеры опухоли варьируются от одного миллиметра до нескольких сантиметров. Неконтролируемый рост может привести к самораспространению патологии на соседствующие ткани и органы. Возможно появление очень опасных геморрагий.
Точные сведения о причинах возникновения данного явления на данный момент в науке отсутствуют. Тем не менее, существует немалое количество предположений, пытающихся объяснить механизмы появления опухолевых процессов. Доказано отсутствие связи между мутацией и развитием новообразований.
Вирус или инфекция в начале беременности может стать причиной гемангиомы
Традиционно в качестве причины зарождения гемангиомы называют вирусно-инфекционный фактор, который имел место быть в первом триместре беременности. Именно в этот период формируется кровеносная система, но в результате влияния вирусов происходит развитие различных гемангиом. Именно в этом причина образования сосудистой опухоли у грудничка и детей младшего возраста. У взрослых людей подобные нарушения могут активироваться в результате травмы и тромбообразующих процессов.
- Кожные. Находятся в поверхностных слоях эпидермиса. Похожие опухоли относятся к безвредным гемангиозным типам, поэтому их обычно не удаляют. Исключением могут послужить случаи, когда вблизи находится глазное яблоко или ушная раковина. Неблагоприятным местом расположения также является промежность. В этих случаях показано удаление, иначе есть риск дисфункции расположенных рядом органов.
- Опорно-двигательные. Вырастают на спине, в мышечных тканях, суставах. Такие образования являются более тяжелыми по последствиям, но моментального удаления не требуют. Обычно решение об операции принимается лишь в случае, если у детей присутствуют проблемы со скелетным формированием.
- Паренхиматозные. Местом локации являются яички, мочевой пузырь, ткани печени, надпочечники, почки, мозг или поджелудочная железа. Подобные образования требуют немедленного удаления из-за опасности развития внутриорганических поражений или кровотечений.
Гемангиома может также классифицироваться согласно гистологическому строению по морфологическим признакам: простая (капиллярная), комбинированная, венозная или смешанная.
Помимо этого, гемангиомы могут быть сенильными и инфантильными. Второй вид можно обнаружить у грудничка, преимущественно у девочек, как правило, на шее или в районе уха. Внешне имеет вид красноватого пятна, которое может самостоятельно исчезнуть примерно в 7-9 лет. Сенильные (старческие) гемангиомы имеют вид синевато-красных бугорков, которые могут быть ошибочно приняты за родинки.
В зависимости от вида сосудов, гемангиомы разделяются на несколько видов.
Данная форма встречается очень часто. Характеризуется расположением на небольшой глубине в верхних слоях эпителия. Структура представляет собой скопление большого количества капилляров, сплетенных между собой. Велик риск проникающего прорастания. Такие образования находятся в основном на шее и голове. Могут распространяться на большие площади, в результате чего у взрослых пациентов развиваются комплексы по поводу внешности.
Образование, которое появляется в подкожной клетчатке. В отличие от капиллярной формы, рождается из более крупных сосудов. Имеет вид фиолетовой припухлости, которая формируется из скопления вен. Прорасти она может, исключительно в подкожные ткани, редко поражает мышцы и внутренние органы. Чаще всего такое новообразование можно встретить на ягодицах и бедрах, оно может быть диффузным или ограниченным.
Первый вид гемангиом имеет размытые края или они занимают большую площадь в виде скопления разных по размеру образований. Ограниченная опухоль имеет четкий контур и отграничена от других зон.
Это своего рода кавернозно-капиллярная смесь, находящаяся в подкожных слоях. Такая опухоль чаще встречается у взрослых людей.
Довольно редкая разновидность. Располагается обычно на конечностях и волосистом участке головы. Состоит из вьющихся или переплетающихся кровеносных сосудов. Специалисты обычно рассматривают это образование как кавернозную гемангиому.
Данную опухоль образуют сосудистые, нервные, лимфоидные и соединительные ткани. Клиническая характеристика основана на разновидности преобладающей ткани.
Обычно встречается у взрослых пациентов, в основном у людей преклонного возраста, располагается на лице. Ученые полагают, что виной развития новообразования является УФ-излучение. Это мягкая темно-фиолетовая или синеватая папула небольшого диаметра. Располагается, как правило, на нижней губе. Никакого дискомфорта, кроме косметического, опухоль не доставляет.
Кожная гемангиома может размещаться на любой части тела. Как правило, имеет вид незначительного возвышения любого оттенка. Если происходит инфильтрация образования, на коже появляются различные патологические изменения вследствие недостаточного кровоснабжения тканей. Это может быть повышенная волосатость, язвы, обильная потливость и микротрещины.
Окружающие ткани немного припухают, присутствует болевой синдром. Твердая консистенция говорит о том, что опухоль не перерастет в злокачественную. Мягкая структура является свидетельством роста гемангиомы в ближайшем будущем.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гораздо сложнее выявить гемангиому печени и других внутренних органов. Ее появление длительное время остается незамеченным и развивается без симптомов. Как правило, выявить образование на печени или желчном пузыре можно лишь с помощью УЗИ и МРТ. Обычно встречается у взрослых пациентов, чаще у женщин от 35 лет.
Кроме печени, гемангиома может поражать почки, мозг, позвоночник. В случае локализации в мозге у пациента наблюдается частая тошнота, рвотные позывы, усталость, головная боль. Гемангиомы печени и почек активно растут во время беременности, врач должен учитывать этот факт.
Лечение детей и взрослых предполагает одинаковый принцип, который может отличаться лишь расположением и свойствами образования. Необходимость в лечении присутствует не всегда, а лишь в тех случаях, когда высок риск серьезных осложнений. Как правило, гемангиомы устраняются самостоятельно, особенно у детей.
Лечение назначается в случае:
- если опухоль расположена возле глаз и негативно влияет на зрение;
- появились изъязвления;
- опухоль находится в дыхательной системе.
Само лечение может быть оперативным и консервативным. В последнем случае назначается прием препаратов, в основе которых лежит Пропранолол или Тимолол, цитостатические средства, кортикостероиды. Кроме того, накладываются давящие повязки. Лечение оперативным методом предполагает использование лазера, метод криодеструкции, склерозирующие препараты, а также, классическое хирургическое иссечение.
Гемангиома у детей часто проходит сама по себе к 7-летнему возрасту, а то и раньше. Поэтому, скорее всего, доктор посоветует выбрать выжидательную тактику. Оперативное лечение назначается лишь в случае стремительного роста новообразования.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
Симптомы сердечной недостаточности зависят от того, в каком из кругов кровообращения происходит застой. Если по малому кругу — то будет наблюдаться одышка и скопление жидкости в окололегочной сумке – плевре (гидроторакс), если по большому — тогда будут отеки голеней, слабость, увеличение печени и скопление жидкости в брюшной полости (асцит). В далеко зашедших стадиях застой отмечается сразу по обоим кругам.
Конечно, все эти признаки сердечной недостаточности имеют некоторую стадийность, и одними из первых возникают жалобы на снижение работоспособности и слабость, затем присоединяется одышка, отеки голеней и скопление жидкости в полостях.
Необходимо сказать, что все эти состояния могут наблюдаться и при ряде других заболеваний, и здесь врачу всегда приходиться проводить обследование для того чтобы установить точный диагноз. Сердечная недостаточность это не самостоятельное заболевание, а состояние, которое возникает на фоне длительно текущей гипертензии или ишемической болезни сердца, зачастую после перенесенного инфаркта миокарда.
Кардиологического пациента всегда должны настораживать следующие симптомы, при которых он должен немедленно обратиться к врачу:
1. Нарастание одышки, особенно если она усиливается в горизонтальном положении и для ее уменьшения пациенту в ночное время приходится либо подкладывать больше подушек, либо спать сидя.
2. Отечность ног, для того чтобы проверить ее наличие надавите пальцем в течении 10-15 секунд на переднюю поверхность голени. Если после отнятия пальца остается ямка, которая длительно не расправляется — то это отеки.
3. Резкое немотивированное увеличение в размерах живота и появление тяжести в правом подреберье.
Дефицитная анемия b12– нарушение кроветворения, которое можно обнаружить при лабораторном исследовании крови (клинический анализ крови). Довольно часто эта патология обнаруживается во время профилактического осмотра. Если человек не следит за своим здоровьем, то состояние усугубляется и требует незамедлительной и продолжительной терапии.
Это заболевание имеет не одно название. b12 дефицитная анемия еще называется пернициозная анемия. Это название заимствовано из латыни и означает опасное или губительное заболевание. Еще одно название – мегалобластная анемия.
В честь ученых, которые открыли данную патологию и описали процессы патогенеза (конец 19 – начало 20 веков), анемия В12 называется болезнью Аддисона-Бирмера.
Для анемий Аддисона-Бирмера характерно снижение количества эритроцитов (красных кровяных телец), и, следовательно, снижение гемоглобина. Эти патологические процессы обусловлены недостатком цианокобаламина, то есть витамина В12, в организме человека. В первую очередь страдает нервная система и костный мозг. Старое название патологии – злокачественное малокровие.
Чаще всего выявляют В12 фолиево-дефицитную анемию. Это патологическое состояние развивается в том случае, когда возникает дефицит фолиевой кислоты в организме.
Этиология (причины) анемии мегалобластной весьма неоднородна. Они включают как образ жизни человека, так и различные патологические процессы, протекающие в организме пациента. Причины В12 дефицитной анемии:
- Очень часто развитие В12 фолиево-дефицитной анемии связано с неправильным пищевым поведением пациента. При соблюдении жестких диет, вегетарианском образе жизни и голодании может возникнуть эта патология. Беременные женщины особенно должны следить за своим питанием и не отказываться от пищи животного происхождения. В противном случае ребенок родится с диагнозом «пернициозная анемия».
- Нарушение функции всасывания цианокобаламина в кровь.
- Патологические изменения кишечника (опухолевые образования), перенесенное оперативное вмешательство на кишечнике.
- Дефицит внутреннего фактора Касла. Он способен связываться с витамином В12 и обеспечивать его правильное усваивание организмом. В противном случае может развиться мегалобластная анемия. Уменьшение этого фактора происходит по нескольким причинам:
— определенные врожденные патологии;
— аутоиммунное состояние;
— воспаление слизистой оболочки желудка (гастриты);
— хирургическое вмешательство. - Нарушение микрофлоры кишечника так называемый дисбактериоз, способствует ухудшению всасывания всех питательных веществ.
- Во время беременности потребность в данном веществе значительно увеличивается, поэтому может наблюдаться снижение гемоглобина.
- Чрезмерное употребление алкогольных напитков приводит к усиленному выведению витамина В12.
- Глистная инвазия тоже может стать причиной болезни Аддисона-Бирмера. В данной ситуации паразиты поглощают большое количество питательных веществ, в том числе и витамина В12.
- Патология почек и печени приводят к повышенному выделению этого полезного витамина. Даже если с питанием поступает достаточное его количество, то все равно будет наблюдаться дефицит цианокобаламина.
- Нарушение гормонального баланса (заболевания щитовидной железы).
- Злокачественные новообразования, которые могут затрагивать любой орган человека. В этом случае происходит чрезмерное поглощение витамина В12 атипичными клетками.
Симптомы В12 дефицитной анемии довольно разнообразны. Но часто наблюдается длительное бессимптомное течение патологии. Также проявления болезни Аддисона-Бирмера зачастую носят общий характер, из-за чего не сразу можно заподозрить столь серьезный недуг.
Пернициозная анемия имеет тяжелое течение, которое включает три симптомокомплекса (то есть синдрома). При пернициозной анемии наблюдаются патологические симптомы со стороны крови, нервной и пищеварительной системы.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Симптомы со стороны крови объединены в один симптомокомплекс, который называется анемический. Проявления анемического синдрома:
- Шум и звон в ушах.
- Человек может ощущать сильные толчки в груди (сердцебиение) даже в спокойном состоянии.
- Одышка, частое дыхание.
- Общая слабость, усталость.
- Человек может потерять сознание.
- Пелена или мушки перед глазами.
- Незначительные боли в области сердца.
Признаки мегалобластической анемии со стороны желудочно-кишечного тракта:
- При осмотре можно заметить внешние изменения языка. Он становится ярким (малиновым) и гладким, как будто лакированным.
- Пациент может ощущать жжение и покалывание в языке.
- Наблюдается снижение веса.
- Аппетит пропадает или снижается.
- Запор.
- Тошнота, в тяжелых случаях наблюдается рвота.
Злокачественная анемия характеризуется поражением нервных сплетений на периферии (неврологический симптомокомплекс). В этом случае симптомами В12 дефицитной анемии будут:
- Покалывание, онемение и дискомфорт в ногах и руках.
- Слабость мышц. Пациенты иногда замечают, что у них все падает из рук. Это происходит из-за того, что мышечные волокна ослабевают и не справляются с привычной нагрузкой. Именно по этой причине наблюдается дрожь и сильная усталость в ногах.
- Нарушение походки.
- Скованность в нижних конечностях.
Если мегалобластные анемии не лечить, то патологические изменения могут затронуть головной и спинной мозг. Симптомами В12 дефицитной анемии, в данном случае, будут:
- Отмечаются судороги. Могут происходить сократительные движения, как малых, так и больших мышц.
- В нижних конечностях наблюдается снижение чувствительности к вибрационным движениям.
Со стороны внутренних органов также наблюдаются патологические изменения. Секреция желудка сильно уменьшается, а слизистая оболочка атрофируется. Размеры печени и селезенки увеличиваются. Это можно определить методом пальпации передней брюшной стенки.
Выделяют две формы мегалобластной анемии:
- Первичная форма. Патология развивается из-за генетических изменений в организме. Часто встречается у младенцев.
- Вторичная форма. Болезнь возникает у взрослых. Ее возникновение связано с воздействием неблагоприятных факторов как извне, так и внутри организма.
Выраженность симптомов пернициозной анемии зависит от тяжести течения патологического процесса. Различают несколько степеней тяжести мегалобластной анемии. Данное разделение основано на показателях гемоглобина в крови больного:
- Пернициозная анемия легкой степени – показатели гемоглобина в пределах 90 – 109 г/л.
- Пернициозная анемия средней степени тяжести – содержание гемоглобина в крови от 70 до 89 г/л.
- Анемия Аддисона-Бирмера тяжелой степени – содержание гемоглобина в крови менее 69 г/л.
Чтобы определить степень тяжести мегалобластной анемии необходимо знать нормальные показатели гемоглобина:
- у мужчин – от 129 до 159 г/л;
- у женщин – от 110 до 129 г/л.
Диагностика мегалобластной анемии заключается в ряде комплексных мероприятий:
- При первичном обращении необходимо подробно опросить пациента. Необходимо расспросить обо всех жалобах, которые есть у человека. Как давно он стал замечать ухудшение здоровья и самочувствия? Также врачу нежно знать, есть ли наследственная предрасположенность к заболеваниям желудка, кишечника. Немаловажное значение имеют условия жизни и труда пациента.
- Во время осмотра от врача не может ускользнуть бледность кожи пациента и яркий лакированный язык. При измерении артериального давления отмечается гипотония (снижение значений). Сердцебиение учащенное, это можно определить при прощупывании пульса или же аускультации области сердца.
- Лабораторное исследование крови. Мегалобластическая анемия характеризуется уменьшением количества тромбоцитов, эритроцитов и ритикулоцитов. Снижается уровень гемоглобина, а вот цветовой показатель растет. В норме его значения должны колебаться от 0,85 до 1,05. При постановке диагноза «мегалобластная анемия» цветовой показатель 1,06 и более.
- Биохимическое исследование крови. Это исследование проводится для выявления сопутствующей патологии. При болезни Аддисона-Бирмера обнаруживается высокий уровень железа, билирубина и лактат-дегидрогеназы.
- В сыворотке крови определяют уровень цианокобаламина. Он резко снижен.
- Лабораторное исследование мочи. Этот анализ поможет выявить первичное и сопутствующие заболевания.
- Лабораторная диагностика костного мозга. Выявляется образование эритроцитов в большом количестве.
- Для выявления патологии сердечной деятельности проводят электрокардиографию. Можно обнаружить тахикардию, аритмии и признаки недостатка питания миокарда.
Чтобы избавиться от симптомов мегалобластной анемии и вылечить заболевание необходимо обратиться к специалисту, который назначит эффективную терапию. Лечение при пернициозной анемии необходимо начать с выявления основной патологии. Если выявлена опухоль, то необходимо провести оперативное лечение. При наличии злокачественных новообразований, лечение будет зависеть от стадии заболевания. Гастрит тоже требует специфического лечения, при обнаружении глистов проводят антипаразитарную терапию.
Эффективное лечение пернициозной анемии заключается в коррекции уровня содержания витамина В12. В течение нескольких дней проводят внутримышечное введение цианокобаламина. Взрослым в сутки необходимо ввести 200 – 500 микрограмм вещества, при тяжелом течении болезни Аддисона-Бирмера дозировку могут увеличить до 1000 микрограмм в сутки. Такое лечение необходимо проводить в течение трех дней.
Когда показатели улучшаются, дозировку препарата снижают до 150 – 200. Инъекцию делают один раз в 30 дней. Поддерживающее лечение В12 дефицитной анемии довольно продолжительное от 12 до 24 месяцев.
Если мегалобластная анемия имеет тяжелое течение или возникла анемическая кома, то необходимо проводить переливание эритроцитарной массы.
Не обойтись и без немедикаментозного лечения В12 дефицитной анемии, которое заключается в диетическом питании. В ежедневный рацион нужно включить яйца, печень молочные продукты и мясные блюда.
Чтобы добиться полного излечения необходимо выполнять все назначения специалиста и отказаться от самолечения.
Мегалобластные анемии проще избежать, чем лечить. Именно поэтому необходимо придерживать определенных правил:
- Нужно правильно питаться. Следует употреблять продукты, богатые цианокобаламином.
- Заболевания желудка и кишечника необходимо своевременно лечить, чтобы не возникло неблагоприятных последствий.
- Раз в шесть месяцев можно пропить курс витаминов по назначению врача.
- После операционного лечения желудка или кишечника назначается цианокобаламин в определенной дозировке.
- Необходимо принимать препараты только после консультации со специалистом.
Если вовремя не обратиться к врачу, то могут возникнуть различные осложнения:
- Пернициозная кома. При длительном снижении количества эритроцитов наблюдается голодание тканей головного мозга. При резком сокращении красных кровяных телец человек теряет сознание из-за стойкой гипоксии головного мозга. При этом у человека отсутствует реакция на раздражители внешней среды. Это состояние довольно опасное и без должной терапии может привести к инвалидизации или летальному исходу.
- Фуникулярный миелоз – это патология, связанная с поражением периферических нервов (это те нервы, которые обеспечивают связь между органами и головным и спинным мозгом). Если заболевание средней степени тяжести, то отмечается слабость мышц, нарушение чувствительности кожных покровов и дискомфортом. При тяжелом течении патологии может возникнуть паралич нижних конечностей, самопроизвольное мочеиспускание, недержание кала.
- Развитие патологии со стороны внутренних органов (печени, почек, сердца и так далее).
Необходимо помнить, что при тяжелом течении b12 дефицитной анемии возникшие патологии нервной системы становятся необратимыми. Именно поэтому при появлении первых признаков заболевания необходимо обратиться к терапевту. Он назначит необходимое обследование. При выявлении анемии пациента направят на консультацию к гематологу.
источник
Синдром Казабаха — Мерритта. В 1940 году Казабах и Мерритт опубликовали сообщение о 2-месячном ребенке с быстро увеличивающейся гемангиомой бедра, тромбоцитопенией и геморрагическим диатезом. Тромбоцитопения поддалась наружному облучению и лечению радиевыми игольчатыми имплантатами. Со времени первого оригинального описания в литературе опубликовано более 100 случаев этого синдрома. В настоящее время сочетание тромбоцитопении, коагулопатии потребления и гемангиомы определяется как синдром Казабаха — Мерритта.
Данный синдром обычно сочетается с большой или даже «гигантской» гемангиомой и сопровождается высокой летальностью (37%). Главной причиной смерти обычно является кровотечение. Механизм поглощения факторов свертывания остается до сих пор неясным. Феномен «захвата» тромбоцитов гемангиомой и скопления в ней крови считается причиной тромбоцитопении. В гемангиоме определяется чрезмерная концентрация фибриногена.
Аномальный эндотелий способствует развитию тромбоза и последующему потреблению факторов свертывания.
Клинически синдром проявляется петехиями, экхимозами, кровотечением или неожиданно развивающейся анемией в сочетании с единичной большой сосудистой опухолью или с множественными гемангиомами. Хотя многие показатели коагулограммы могут отклоняться от нормы, однако диагностическое значение имеет снижение числа тромбоцитов ниже 40,000 • 109/л.
Лечение определяется тяжестью коагулопатии. Может возникнуть необходимость во введении тромбоцитов и других факторов свертывания, а также в переливании крови с целью восполнения объема и коррекции анемии. Ни один метод лечения в отдельности не бывает достаточно эффективным, обычно требуется использование нескольких методов. В лечении синдрома применяются гепарин, аспирин, дипиридамол, антифибринолитики, аминокапроновая кислота, заменное переливание крови, стероиды. Наиболее радикальным методом является удаление всей гемангиомы полностью.
Диффузный гемангиоматоз новорожденных и доброкачественный гемангиоматоз новорожденных. Доброкачественный гемангиоматоз новорожденных (ДГН) возникает в первые недели жизни и представляет собой множественные небольшие, цвета от ярко-красного до пурпурного, капиллярные гемангиомы, размеры которых варьируют от крохотных до 20 мм. Поражена только кожа. Это самоизлечивающееся (к 4-му месяцу жизни) заболевание следует дифференцировать с диффузным гемангиоматозом новорожденных, который часто представляет собой фатальное заболевание, характеризующееся широким распространением капиллярных гемангиом, поражающих не только кожу, но и внутренние органы. Осложнения диффузного гемангиоматоза бывают очень тяжелыми и включают в себя сердечную недостаточность, желудочно-кишечные кровотечения, гидроцефалию и коагулопатию потребления.
Синдром Маффуччи. Сочетание гемангиоматоза и распространенного энхондроматоза носит название синдрома Маффуччи, впервые описанного в 1881 году. Это заболевание может быть причиной карликовости, деформаций и малигнизации. Наиболее тяжелое осложнение — малигнизация развивается в 23% случаев и обычно представляет собой трансформацию энхондром в хондросаркомы. Может также наблюдаться саркоматозная дегенерация гемангиом или лимфангиом.
Синдром Книппеля — Треноне. В 1900 году Клиппель и Треноне описали триаду, состоявшую из винных пятен, варикоза вен и гипертрофии конечности. В 1907 году Паркс-Вебер описал тот же синдром, но сочетанный еще и с A-V фистулами. Со времени первого описания сочетание несоразмерности длины конечности с ангиоматозом обозначалось множеством различных терминов. В связи с большой вариабельностью клинических проявлений, часто наслаивающихся друг на друга, практически невозможно каким-либо образом классифицировать широкое разнообразие вариантов этого синдрома.
При синдроме Клиппеля — Треноне могут быть поражены как верхние, так и нижние конечности, а также одна конечность или несколько. Бывают также вовлечены позвоночник и органы брюшной полости. Необходима очень тщательная и осторожная, проводимая регулярно, с определенными интервалами, клиническая и рентгенологическая оценка состояния (длины) пораженной конечности, что помогает наиболее рационально разработать план мероприятий по профилактике и лечению ее избыточного роста.
Эффективной бывает периодическая пневматическая компрессия, если она начата в раннем возрасте. На ее применение необходимо получить согласие пациента и/или родителей. Компрессия показана при наличии отека, лимфедемы и ангиоматоза (рис. 65-10). Использование этого метода способствует значительному уменьшению конечности в размерах, а также ликвидации варикозов вен и A-V фистул.
Для постоянной компрессии применяют специальную одежду (Jobst). Очень важен тщательный уход за кожей, чтобы предупредить изъязвление и инфицирование. Целлюлит, часто возникающий при данном синдроме, требует неотложного лечения антибиотиками. Конечность при этом должна находиться в возвышенном положении и, разумеется, необходим постельный режим.
Эпифизиодез производят лишь в случаях резко выраженной гипертрофии с тяжелым нарушением функции, когда длина пораженной конечности больше противоположной на 3,8 см. Иногда оказывается необходимой даже ампутация и ремоделирование конечности для улучшения функции и с косметической целью (рис. 65-11 и 65-12). Иссечение варикозно расширенных вен противопоказано (рис. 65-13). Результаты перевязки A-V фистул вызывают разочарование.
Очень важно оказывать максимально возможную поддержку, в том числе эмоционально-психологическую, детям с этим синдромом и их семьям.
источник
Гемангиома печени — доброкачественное сосудистое новообразование эмбрионального происхождения. По статистике, гемангиомы в одной или двух долях печени присутствуют у 7% населения, занимая первое место по распространенности среди всех доброкачественных новообразований гепатобилиарной системы.
Причиной возникновения гемангиом в печени считается нарушение процессов закладки сосудов венозного русла в первом триместре беременности, обусловленное воздействием повреждающих факторов на материнский организм. Прямая корреляция между частотой образования гемангиом и группой крови А (II) дает основание предполагать наличие генетической составляющей в патогенезе и возможности наследования склонности к образованию гемангиом.
Гемангиомы печени, диагностируемые у младенцев, примерно в 80% случаев разрешаются сами собой. Во взрослом возрасте крупные гемангиоматозные узлы чаще обнаруживаются у женщин. Согласно одной из гипотез, эстрогены (женские половые гормоны) увеличивают скорость роста сосудистых новообразований. У многих пациенток первые признаки гемангиомы появлялись во время беременности или при приеме эстрогенсодержащих препаратов.
По другой версии, причины гемангиомы печени не связаны с опухолевым ростом и кроются во врожденных пороках развития сосудов, которые приводят к телеангиэктазии – стойкому расширению капилляров. В отношении кавернозной формы предположение отчасти подтверждается случаями выявления множественных гемангиом или тотального гемангиоматоза, что для опухолей нехарактерно. Результаты патоморфологических исследований субстрата узлов ставят гемангиомы печени на промежуточное место между эмбриональной опухолью и врожденным пороком развития печеночных вен.
В гастроэнтерологической практике есть тенденция к широкому толкованию понятия «гемангиома»: так называют почти все доброкачественные новообразования сосудов печени, включая венозные, кавернозные, гроздевидные и капиллярные ангиомы, а также доброкачественные гемангиоэндотелиомы.
Собственно гемангиомы в зависимости от строения классифицируют на капиллярные и кавернозные. Капиллярная гемангиома состоит из нескольких кровенаполненных полостей-синусоид, разделенных соединительнотканными перегородками. В каждой синусоиде содержится сосуд.
Наибольшую угрозу представляет разрыв гемангиомы с обширным внутрибрюшинным кровоизлиянием и большой кровопотерей, который может быть спровоцирован резкими движениями, избыточной физической нагрузкой или травмой абдоминальной области.
Кавернозная гемангиома печени, или каверома, образуется в результате слияния нескольких полостей в одну. Кавернозные узлы могут достигать больших размеров – 10 см и более, а в 10–15% случаев в печеночной паренхиме одновременно присутствуют два-три образования или множественные мелкие каверомы размером до 2 см.
В большинстве случаев гемангиома печени размером не превышает 3–4 см и ничем себя не проявляет. Клинические проявления отмечаются только при увеличении узла до 5–6 см и более, когда опухоль начинает сдавливать соседние органы и кровеносные сосуды и травмирует ткани, вызывая внутренние кровотечения, но на долю гигантских гемангиом приходится не более 8–10% случаев. Поскольку опухолевые узлы отличаются медленным ростом, манифестация гемангиомы обычно приходится на зрелый возраст – от 40 до 50 лет.
Ранние симптомы гемангиомы печени неспецифичны и характерны для многих заболеваний гепатобилиарной системы:
Бессимптомно протекающая гемангиома, как правило, обнаруживается случайно во время УЗИ, МРТ либо мультиспиральной КТ органов брюшной полости в рамках планового осмотра или обследования по поводу другого заболевания. Для уточнения доброкачественного характера новообразования требуется прохождение статической сцинтиграфии – радиоизотопного исследования. Избирательная концентрация радиоиндикатора в печени позволяет выявить измененные участки и патологические очаги в печеночной паренхиме и отличить злокачественные опухоли от доброкачественных, дифференцировать гемангиому с кистой и финнами паразитов, уточнить ее размеры и локализацию, а также выявить сопутствующие патологии – диффузные изменения паренхимы, портальную гипертензию, гепатомегалию и т. д.
При локализации новообразования в правой доле печени также требуется пройти ангиографию чревного ствола на предмет оценки состояния кровотока и наличия тромбов в артериальной, венозной и капиллярной фазе. Для оценки общего состояния гепатобилиарной системы могут назначаться клинические анализы крови и печеночные пробы.
По статистике, гемангиомы в одной или двух долях печени присутствуют у 7% населения, занимая первое место по распространенности среди всех доброкачественных новообразований гепатобилиарной системы.
При небольших размерах новообразования лечение, как правило, не требуется. Для контроля динамики процесса пациенту рекомендовано систематическое наблюдение у гастроэнтеролога. Через три месяца после постановки диагноза назначается контрольное УЗИ или МРТ печени и желчевыводящих путей. Если опухоль не увеличивается, последующие обследования пациент проходит один-два раза в год.
Для поддержания функций гепатобилиарной системы важно придерживаться щадящего режима питания и избегать самолечения медикаментами с гепатотоксичным эффектом. Рекомендуемая диета при гемангиоме печени разработана М. Певзнером и известна в гастроэнтерологической практике как стол №5. Ограничивают потребление жиров, пуринов, щавелевой кислоты, соли, грубой клетчатки и продуктов, богатых экстрактивными веществами, стимулирующими выработку пищеварительных ферментов. Овощи и фрукты, богатые клетчаткой, требуется перетирать, белый хлеб – подсушивать в духовке, а жилистое мясо – мелко рубить. Блюда и напитки лучше всего употреблять теплыми. Основу меню при гемангиоме печени должны составлять молочные и вегетарианские супы, не содержащие щавеля и томатной пасты, вареные и запеченные блюда; изредка можно добавлять тушеные продукты. Жареные блюда из рациона желательно полностью исключить. Также под запрет попадают:
- наваристые бульоны;
- красное мясо и субпродукты;
- копчености и колбасные изделия;
- жирные сыры и кисломолочные продукты;
- жирная рыба и рыбные консервы, зернистая икра;
- грибы;
- бобовые;
- кукуруза, сырая белокочанная капуста, баклажаны, редис, редька, репа, имбирь, ревень, щавель, шпинат;
- перловая, ячневая и кукурузная крупа;
- хлеб грубого помола;
- шоколад;
- мороженое;
- сдобная выпечка и слоеное тесто;
- все виды маринадов.
Из напитков нежелательны свежевыжатые и концентрированные соки, кофе, какао, зеленый чай, каркаде, сладкие газировки и алкоголь. Для улучшения белкового и липидного обмена показан курсовой прием препаратов витамина B12; при необходимости назначается курс гепатопротекторов.
В случае разрастания гемангиоматозного узла и появления настораживающих симптомов рассматривается вопрос о радикальном удалении новообразования. В пользу операции свидетельствуют:
- размер узла более 5 см;
- быстрый рост новообразования (более чем на 50% в год);
- сдавливание кровеносных сосудов и соседних органов;
- инфицирование опухоли;
- тромбоз сосудов и некротизация гемангиомы;
- разрыв опухолевых тканей с внутрибрюшинным кровоизлиянием;
- подозрение на малигнизацию.
Гемангиомы печени, диагностируемые у младенцев, примерно в 80% случаев разрешаются сами собой.
Для удаления гемангиом разного размера и локализации применяются различные хирургические методики:
- сегментарная резекция печени – удаление одного или нескольких сегментов, пораженных гемангиомой. Границы сегментов определяются с учетом билио-васкулярной структуры;
- лобэктомия – удаление пораженной доли печени по анатомической границе;
- гемигепатэктомия – удаление V, VI, VII и VIII-го сегментов правой доли печени с дренированием желчных протоков. При необходимости также удаляют IV сегмент левой доли.
Для уменьшения объема операции и профилактики послеоперационных осложнений больному перед операцией назначают курс гормонотерапии, направленный на уменьшение сосудистого узла.
Противопоказаниями к радикальному хирургическому лечению являются:
- прорастание опухоли в крупные вены,
- цирроз печени;
- расположение гемангиом в обеих долях печени;
- множественный гемангиоматоз.
Альтернативой оперативному лечению могут служить неинвазивные методики – склерозирование и эмболизация гемангиом методами радиолучевой терапии, СВЧ- и лазеротерапии. Одно из перспективных направлений заключается во введении в ткани опухоли ферромагнитных частиц с целью генерации высокочастотного электромагнитного поля, вызывающего значительное повышение температуры в области гемангиоматозного узла и массовую гибель опухолевых клеток.
Наибольшую угрозу представляет разрыв опухоли с обширным внутрибрюшинным кровоизлиянием и большой кровопотерей, который может быть спровоцирован резкими движениями, избыточной физической нагрузкой или травмой абдоминальной области. Поэтому при острой боли в животе, продолжающейся более двух часов, необходимо срочно обратиться за медицинской помощью.
На фоне стойкого повышения давления в воротной системе печени могут возникать желудочно-кишечные кровотечения; также существует вероятность сепсиса вследствие инфицирования гемангиомы или некротизации тканей гемангиоматозного узла из-за тромбоза сосудов, питающих опухоль. При тотальном гемангиоматозе с поражением значительной части паренхимы возможно развитие печеночной недостаточности и цирроза печени.
При гемангиоме небольших размеров прогноз благоприятный: как правило, новообразование размером до 4–5 см не вызывает серьезного ухудшения самочувствия и не ограничивает физические возможности пациента. После удаления крупных гемангиом не исключена возможность рецидива. Злокачественное перерождение гемангиом происходит крайне редко. Одним из признаков малигнизации может быть быстрый рост новообразования.
В силу врожденного характера патологии ответственность за профилактику гемангиом несет беременная женщина, особенно если в семейном анамнезе уже были случаи сосудистых новообразований печени. На ранних сроках беременности важно избегать вирусных инфекций, контакта с ядохимикатами и приема сильнодействующих лекарств с тератогенным эффектом.
От поведения пациента зависит только предотвращение осложнений гемангиомы печени. Для отслеживания динамики процесса важно своевременно проходить плановые обследования и при первых признаках неблагополучия принимать меры. С целью предупреждения внутренних кровотечений стоит избегать травматичных видов спорта или применять надежные средства защиты абдоминальной области, а женщинам при подборе оральных контрацептивов или перед прохождением гормональной терапии следует предупреждать гинеколога о наличии гемангиомы печени.
Видео с YouTube по теме статьи:
источник
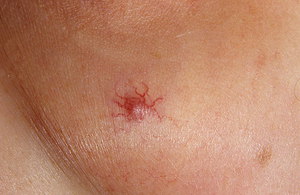
Особенностями развития гемангиомы является то, что у взрослых без врожденного присутствия опухоли она не развивается. Это означает, что первичных новообразований не может быть, и если они проявляются там, где их раньше не было, то дает о себе знать выросшая имеющаяся опухоль. Часто их невозможно заметить, так как располагаются внутри организма. Гемангиома у взрослых проявляется и на коже, если в детстве не подвергалась лечению. Такие новообразования не опасны, ведь место их локализации находится далеко от основных органов.
Если рост гемангиомы происходит в печени, то симптомов ее наличия может не наблюдаться долгое время. Но проявиться могут во время получения тупой травмы, когда взрослый человек ударяется животом. Так как сосуды опухоли слабые, то в этом случае может возникнуть разрыв гемангиомы, что повлечет за собой сильное кровотечение, нередко приводящее к смерти.
По этой причине необходимо проводить общее обследование в любом возрасте. Благодаря УЗИ брюшной полости можно обнаружить объемное новообразование, которое можно удалить из организма хирургическим путем без особого вреда организму. Этот метод применяется относительно больших опухолей, если же гемангиома невелика, то чаще всего применяют консервативное лечение, направленное на остановку ее развития и уменьшение размеров.
По структуре опухоль взрослого практически ничем не отличается от детской. Состоит из сосудистой ткани, локализующейся в различных частях тела. В зависимости от гистологического строения различают:
-
Капиллярная или ювенильная опухоль состоит из капилляров, которые расположены в один слой клеток эндотелия. Расположены на поверхности тела. Поверхностная гемангиома способна к быстрому инфильтрационному росту.
- Кавернозная или пещеристая располагается под кожей, состоит из сосудистых полостей разного размера и форм, разделяется перегородкой. Кровь, как правило, сворачивается, и образуются ее сгустки. Происходит возникновение тромбов, так как прорастают соединительной тканью тромботические массы.
- Рацемическая гемангиома встречается редко. Состоит из толстостенных извитых венозных или артериальных сосудов. Внешне выглядит как врожденное уродство. Местами локализации являются шея и голова.
- Комбинированная опухоль имеет признаки простой и пещеристой опухоли. Возникает на поверхности кожи и в подкожной клетчатке одновременно. Преобладает либо пещеристый, либо капиллярный компонент.
- Смешанная капиллярно-кавернозная опухоль отличается сложным строением. Она состоит из элементов разных тканей: сосудистой, лимфоидной, соединительной, нервной. Гемангиомами смешанного типа являются: гемлимфангиома, ангионеврома, ангиофиброма и другие. Они имеют вид в зависимости от состава входящей в нее ткани. Данный тип гемангиом часто встречается у взрослых.
Такие виды опухоли, как кавернозная, капиллярная и смешанная, одинаково часто встречаются как у детей, так и у взрослых. Причем у девочек и женщин это заболевание встречается в 7 раз чаще, они находят у себя на теле красные и розовые новообразования. Если присутствуют гемангиомы в скрытых местах, тогда на помощь приходит диагностические процедуры, которые их выявляют благодаря характерным симптомам.
Отличаться опухоль взрослого от детской может только в очаге ее локализации. У ребенка сосудистая гемангиома удаляется с видимых окружающим мест до поступления ребенка в школу. У взрослых часто встречается опухоль, расположенная под одеждой. Ранее не производилось лечение, так как врачи поставили инволюцию. Если гемангиома не мешает человеку, не травмируется и не подает признаков роста, не воспаляется, тогда ее трогать нельзя. Какая опухоль не опасна, она не становится злокачественной и не дает метастаз. Это позволяет заключить, что степень дифференциации клеток такая же, как и в период новорожденности.
В зависимости места локализации различают виды новообразования:
-
Кожная опухоль. Располагается в верхнем слое кожного покрова. Такая гемангиома не является опасной и не ведет к осложнениям, исключением становится поражение области глаз, ушей и половых органов. Кожный вид гемангиом может располагаться на голове, включая волосистую часть, на лице. У взрослых может наблюдаться на любом участке тела — руке, ноге, пальцах. Возможны множественные очаги поражения кожи небольшими гемангиомами на разных частях тела.
- Слизистых. Данная гемангиома локализуется на слизистой оболочке губ, языка и половых органов.
- Внутренняя опухоль. Поражаются паренхиматозные органы — селезенка, печень, половые железы, головной мозг и другие. На контроль берут маленькие гемангиомы в случае их остановки развития. Если опухоль имеет достаточно большие размеры, то врач назначает консервативное лечение, которое предотвращает ее рост. Атипичная форма гемангиомы чаще всего локализуется в печени.
- Гемангиома опорно-двигательной системы. Она считается менее опасной, но из-за быстрого роста, опережающего рост костей ребенка способна привести к деформации скелета.
На открытых местах тела, например, на черепе, половых органах, шее, лице, локтевых впадинах у взрослых гемангиомы невозможно увидеть. Чаще они располагаются на тех участках, которые не подвержены травмам или прикрываются одеждой. Сегодня можно увидеть заметную гемангиому только у асоциальных людей или у тех, кто в период детства не получал медицинской помощи. Но, как правило, таких людей найти в наши дни практически невозможно. Поэтому гемангиомы на кожном покрове практически всегда излечиваются или удаляются в детском возрасте.
Но медицина не коснулась внутренних локализаций опухолей. Об их наличии узнают только в случаях, когда получена травма, возникают сопутствующие патологии или производится оперативное вмешательство. У новорожденных обычно не диагностируется гемангиома, угрожающая жизни. Если с возрастом будет наблюдаться ее развитие, приводящее к нарушению роста костей или внутренних органов, тогда прибегают к лечению. До периода совершеннолетия, как правило, все опухоли, которые могут вызвать осложнения в будущем, удаляются. Поэтому у взрослых данное заболевание проявляется реже. Но есть виды, не проявляющиеся до пожилого возраста, когда появляются новые симптомы при сопутствующих заболеваниях, к примеру, остеохондроз, системный склероз и так далее.
Такая картина наблюдается при гемангиоме позвоночника. Данная локализация является сложной в случае лечения оперативным путем. Опухоль может располагаться снаружи и внутри позвоночного столба. Так как она практически недоступна, ее трудно удалить полностью, хотя из оставшихся частей она не начинает расти. Поэтому при оперативном лечении гемангиомы позвонка производится освобождение отверстий позвоночника от давления на корешки нервов с максимально полным удалением опухоли.
Лечение народными средствами при гемангиоме позвоночника невозможно, так как любое растительное вещество не способно проникнуть в нужной концентрации к месту локализации патологии.
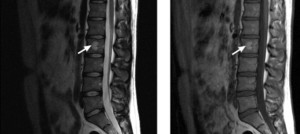
Во всех губчатых костях обнаруживается красный костный мозг. Он представляет собой разрастание сосудов, а рядом с ними находятся клетки кроветворных ростков. Возникновение опухоли происходит посредством нарушения их утилизации, ведь они становятся ненужными организму.
Симптомы не имеют специфических признаков. Как правило, они объясняются возрастными изменениями в костях. Стоит упомянуть ощущение болезненности в позвоночнике, которое возникает при длительном стоянии или неудобной позе. Но данный признак не имеет под собой основания диагностической важности, так как лишен объективности. Эти признаки могут наблюдаться у каждого здорового человека, жалующегося на боль в позвоночнике.
Осложнением гемангиомы позвоночника является перелом его в слабом месте. Опухоль не показывает хорошие показатели прочности, как кость, поэтому, если была травма, можно заподозрить ее существование. Это означает, что если обнаружена опухоль позвоночника, то следует ограничить физическую активность и воздержаться от физических нагрузок, заключающихся в занятии спортом, включая различные виды гимнастики. Так как наличие гемангиомы в позвоночнике может привести к переломам в месте ее локализации. Однако не во всех случаях следует ограничивать себя по причине того, что сосудистая опухоль в позвоночнике является редким заболеванием. Частота заболеваемости составляет 1-3 человек на 10 тысяч населения.
Методы, применяемые для установки диагноза наличия гемангиомы:
-
Исследование посредством пальпации, осмотра.
- Лабораторная диагностика.
- Неинвазивные информативные методы.
- При внутренней локализации опухоли применяют УЗИ в сочетании с допплерографией гемангиомы.
- МРТ или КТ.
- Рентген позвоночника, костей, черепа и других частей тела.
- Инвазивные способы:
- Ангиография.
- Взятие пункции с последующим исследованием морфологии.
Течение большинства гемангиом доброкачественное, что является благоприятным прогнозом. Простые опухоли могут регрессировать, многие виды не развиваются. В случаях, когда гемангиома воздействует негативно на соседние органы, нарушая их функции, тогда подбирается оптимальный способ лечения, восстанавливающий все показатели и работу органов.
источник
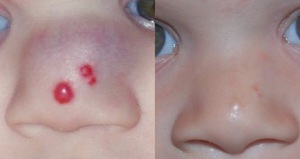 Капиллярная или ювенильная опухоль состоит из капилляров, которые расположены в один слой клеток эндотелия. Расположены на поверхности тела. Поверхностная гемангиома способна к быстрому инфильтрационному росту.
Капиллярная или ювенильная опухоль состоит из капилляров, которые расположены в один слой клеток эндотелия. Расположены на поверхности тела. Поверхностная гемангиома способна к быстрому инфильтрационному росту.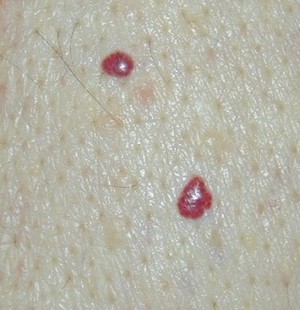 Кожная опухоль. Располагается в верхнем слое кожного покрова. Такая гемангиома не является опасной и не ведет к осложнениям, исключением становится поражение области глаз, ушей и половых органов. Кожный вид гемангиом может располагаться на голове, включая волосистую часть, на лице. У взрослых может наблюдаться на любом участке тела — руке, ноге, пальцах. Возможны множественные очаги поражения кожи небольшими гемангиомами на разных частях тела.
Кожная опухоль. Располагается в верхнем слое кожного покрова. Такая гемангиома не является опасной и не ведет к осложнениям, исключением становится поражение области глаз, ушей и половых органов. Кожный вид гемангиом может располагаться на голове, включая волосистую часть, на лице. У взрослых может наблюдаться на любом участке тела — руке, ноге, пальцах. Возможны множественные очаги поражения кожи небольшими гемангиомами на разных частях тела. Исследование посредством пальпации, осмотра.
Исследование посредством пальпации, осмотра.