С.В. МОИСЕЕВ
Кафедра терапии и профболезней Первого МГМУ им. И.М. Сеченова, кафедра внутренних болезней факультета фундаментальной медицины МГУ им. М.В. Ломоносова, Москва
Анемия часто встречается при злокачественных заболеваниях, в частности у большинства пациентов, получающих химиотерапию. В статье обсуждаются причины анемии у онкологических больных и методы ее лечения, в том числе трансфузии эритроцитарной массы, стимуляторы эритропоэза и внутривенные препараты железа.
Ключевые слова: злокачественные опухоли, анемия, гемотрансфузии, стимуляторы эритропоэза, препараты железа.
Anaemia in oncology diseases
S.V. MOISEYEV
Department of Therapy and Occupational Diseases, I.M. Sechenov First Moscow State Medical University, Department of Internal Medicine, Faculty of Fundamental Medicine, M.V. Lomonosov Moscow State University
Anemia is common in malignant diseases, particularly in most patients receiving chemotherapy. The paper discusses the causes of anemia in cancer patients, its treatments, including packed red blood cell transfusion, erythropoietic stimulants, and intravenous iron preparations.
Key words: malignant tumors, anemia, hemotransfusion, erythropoietic stimulants, iron preparations.
Анемия (снижение уровня гемоглобина 1 /3 больных злокачественными опухолями [1], а у пациентов, получающих химиотерапию, ее частота достигает 90% [2]. Эпидемиологию анемии в онкологической практике изучали в крупном многоцентровом исследовании ECAS более чем у 15 000 больных со злокачественными опухолями [3]. Частота анемии в начале исследования составила 39,3%, а во время 6-месячного наблюдения она увеличилась до 67,0%. Частота среднетяжелой и тяжелой анемии ( 100 fL), нормоцитарная (80-100 fL).
Основными причинами микроцитарной анемии являются дефицит железа и анемия хронических заболеваний. Макроцитарная анемия (в большинстве случаев мегалобластная) обусловлена дефицитом витамина В12 или фолиевой кислоты. Нормоцитарная анемия развивается при кровопотере, гемолизе, недостаточности костного мозга, хронических заболеваниях и почечной недостаточности. На следующем этапе дифференциальной диагностики рассчитывают ретикулоцитарный индекс (РИ) по формуле:
РИ = число ретикулоцитов (%) х Ht / 45%,
где Ht — гематокрит, 45% — нормальное значение гематокрита.
В норме РИ составляет 1,0-2,0. Низкое значение индекса свидетельствует о снижении образования эритроцитов, которое может быть следствием дефицита железа, витамина В12 или фолиевой кислоты, аплазии костного мозга или дисфункции костного мозга, в том числе связанной с химиотерапией. Высокий РИ соответствует нормальному или повышенному образованию эритроцитов в костном мозге, которое характерно для кровопотери или гемолитической анемии.
Лечение анемии при опухолях
Основными методами лечения анемии при онкологических заболеваниях, в том числе связанной с химиотерапией, являются трансфузии эритроцитной массы и введение препаратов эритропоэтина, стимулирующих эритропоэз. Последние необходимо сочетать с применением внутривенных препаратов железа с целью устранения функционального дефицита железа (см. ниже). При абсолютной недостаточности железа возможно введение только препаратов железа. В эпидемиологическом исследовании ECAS, проводившемся в европейских странах, лечение анемии, связанной со злокачественными опухолями, проводилось всего у 39% больных [3]. Чаще всего с лечебной целью применяли препараты эритропоэтина (44%) ± препараты железы или проводили трансфузии эритроцитной массы (38%), несколько реже назначали только препараты железа (17%). Средний уровень гемоглобина, при котором врачи начинали терапию, составлял около 10 г/дл.
Трансфузии эритроцитной массы
Основное преимущество трансфузии аллогенной эритроцитной массы перед другими методами лечения анемии — быстрое увеличение уровня гемоглобина и гематокрита. Введение одной единицы эритроцитной массы (300 мл) вызывает увеличение уровня гемоглобина в среднем на 1 г/дл или гематокрита на 3% [6, 7]. Однако трансфузия эритроцитной массы дает кратковременный эффект и при хронической анемии не может рассматриваться как альтернатива другим методам лечения. Важное значение для оценки целесообразности гемотрансфузии имеет степень снижения уровня гемоглобина. Так, в руководстве EORTC указано, что трансфузия эритроцитной массы обоснована при снижении уровня гемоглобина 10 г/дл, получающих химиотерапию, возможно лечение стимуляторами эритропоэза с целью увеличения уровня гемоглобина на 2 г/дл и профилактики дальнейшего его снижения.
При лечении стимуляторами эритропоэза целесообразно выполнять следующие практические рекомендации [22]. Если уровень гемоглобина через 4 нед после начала лечения увеличится, по крайней мере, на 1 г/дл, то можно не менять дозу эритропоэтина или снизить ее на 25-50%. При менее значительном увеличении уровня гемоглобина дозу препарата увеличивают. Увеличение уровня гемоглобина более чем на 2 г/дл через 4 нед или более 12 г/дл служит показанием к снижению дозы эритропоэтина на 25-50%. Если же уровень гемоглобина превысит 13 г/дл, то эритропоэтин на время отменяют, пока уровень гемоглобина не снизится до 12 г/дл. Затем лечение стимулятором эритропоэза возобновляют в меньшей дозе (на 25%). После завершения химиотерапии стимуляторы эритропоэза следует отменить.
Препараты железа
По данным M. Aapro [23], частота дефицита железа у онкологических больных составляет от 32 до 60%, при этом у большинства из них выявляется анемия [23]. Частота дефицита железа была выше всего (60%) у пациентов с колоректальным раком, что, вероятно, отражало более высокую частоту хронической кровопотери у таких пациентов [24]. В исследовании H. Ludwig [25] было показано, что дефицит железа не только приводит к развитию анемии, но и сам (т.е. без анемии) может ассоциироваться с ухудшением общесоматического статуса по ВОЗ. В дополнительных исследованиях [26, 27] у пациентов с хронической сердечной недостаточностью восполнение дефицита железа приводило к значительному увеличению толерантности к физической нагрузке и улучшению качества жизни независимо от наличия анемии. Причинами дефицита железа у онкологических больных могут быть не только кровопотеря или нарушение поступления железа при анорексии или после хирургического лечения опухолей желудочно-кишечного тракта, но и другие факторы, прежде всего увеличение секреции гепцидина — гормона, который образуется в печени, взаимодействует с ферропортином (белком, осуществляющим транспорт железа) и подавляет всасывание железа в кишечнике и его высвобождение из депо и макрофагов [28]. Повышение уровня гепцидина, отмечающееся при воспалении, считают основной причиной анемии хронических заболеваний. Дефицит железа может быть не только абсолютным, но и функциональным. Последний возникает в том случае, когда адекватное или даже повышенное общее содержание железа в организме оказывается недостаточным при увеличении потребности в нем костного мозга на фоне стимуляции эритропоэза под действием эритропоэтина. Пролиферирующим эритробластам необходимо все большее количество железа, что приводит к истощению лабильного пула железа и снижению сывороточного уровня ферритина. Для мобилизации и растворения железа, хранящегося в виде гемосидерина, требуется определенное время. В результате уменьшается количество поступающего в костный мозг железа, что приводит к развитию его функционального дефицита [19].
Заподозрить железодефицитную анемию позволяют следующие показатели [29]: низкий цветовой показатель, снижение среднего содержания гемоглобина в эритроците (МСН)
Список использованной литературы
источник
Анемия представляет собой патологическое состояние, для которого характерно снижение эритроцитов и/или концентрации гемоглобина в единице объема крови. Анемия не является самостоятельным заболеванием, это симптом, который характерен для самых разнообразных заболеваний, в том числе и для злокачественных опухолей.
Согласно статистике, данное состояние выявляется у каждого третьего онкологического пациента, а при прохождении химиотерапии — более чем в 90% случаев. Опасность анемии в онкологии заключается в том, что вместе с уменьшением уровня гемоглобина и эритроцитов, уменьшается и кислородная емкость крови. Этот фактор неблагоприятно сказывается на течении ракового процесса, снижает эффективность лечения и ухудшает дальнейший прогноз.
Снижение уровня эритроцитов и гемоглобина может развиваться вследствие снижения их образования, ускоренного разрушения или в результате потери. Каждой из этих причин способствуют собственные факторы, которые рассмотрим подробнее:
- Недостаточная выработка форменных элементов крови и гемоглобина может развиваться при поражении костного мозга, недостатке железа в организме или некоторых витаминов (фолиевая кислота, витамин В12). Данные состояния могут быть напрямую связаны с напрямую с онкологическим заболеванием. Например, потеря железа может развиваться в результате постоянной рвоты, отсутствия аппетита и нарушения его всасывания в кишечнике, который поражен опухолевым процессом. Некоторые виды препаратов, которые назначают при злокачественных опухолях, подавляют рост не только раковых клеток, но и клеток крови, которые активно делятся. Также анемия может развиваться при непосредственном поражении костного мозга опухолевым процессом.
- Ускоренное разрушение эритроцитов отмечается при воздействии различных лекарственных препаратов и при аномальной активности иммунной системы. Разрушение эритроцитов непосредственно в сосудах называется внутрисосудистым гемолизом. Этот процесс протекает в норме после завершения жизненного цикла эритроцитов, который составляет 120 дней. Однако при воздействии различных факторов (прием антибиотиков, цитостатиков, присоединение вторичной инфекции и др.), этот срок значительно уменьшается, что и приводит к развитию анемии.
- Кровопотеря у онкологических пациентов может быть как острой, так и хронической. Первый вариант встречается при проведении хирургического лечения рака, а также при развитии внутренних кровотечений, которые являются частым осложнением основного заболевания. Развитие анемии при хронической кровопотере отмечается в тех случаях, когда имеется скрытый источник незначительного кровотечения. Например, при колоректальном раке кровь может выделяться с калом незаметно для пациента.
Установление точной причины анемии играет решающее значение при выборе метода лечения. Кроме того, врач учитывает степень тяжести, тип анемии, общее состояние пациента и другие параметры. Получить эту информацию можно на диагностическом этапе.
Обследование традиционно начинается с опроса пациента и сбора анамнеза. Врач должен помнить, что не всегда анемия развивается вследствие основного заболевания. Возможны наследственные или любые другие причины, которые не связаны с опухолевым процессом. Также необходимо установить вид предшествующего противоопухолевого лечения, продолжительность и количество курсов, наименование препаратов, которые применялись. На следующем этапе врач проводит общий осмотр. Анемия может проявляться бледностью кожных покровов, слабостью, потерей аппетита, головокружением и другими симптомами. Очень часто эти проявления отмечаются при различных видах рака, который протекает без анемии, поэтому поставить диагноз исходя только из жалоб пациента невозможно.
Объективную информацию можно получить только при помощи лабораторных исследований. Анемия диагностируется по следующим анализам:
- Количество ретикулоцитов.
- Уровень железа сыворотки крови.
- Уровень белка трансферрина и ферритина.
- Уровень витамина В12 и фолиевой кислоты.
Отдельное внимание уделяется общему анализу крови. В нем определяется уровень гемоглобина, количество эритроцитов и гематокрит (отношение форменных элементов к жидкой составляющей крови). Также определяют средний объем эритроцита, среднее содержание гемоглобина в эритроците и среднее содержание гемоглобина во всей эритроцитарной массе.
При необходимости в программу комплексного обследования при анемии могут включаться и другие лабораторные анализы или специальные методы.
В зависимости от значения цветового показателя, степени тяжести и механизма развития, анемия разделяется на несколько категорий. Цветовой показатель крови отражает степень насыщения эритроцитов гемоглобином. Его значение в норме колеблется от 0,85 до 1,05 единиц. Снижение показателя отмечается при гипохромной анемии, а повышение — при гиперхромной. Если цветовой показатель в норме, но уровень гемоглобина все равно низкий, то говорят о нормохромной анемии.
По степени тяжести, анемия разделяется на три группы, в зависимости от концентрации гемоглобина:
- При легкой степени анемии уровень гемоглобина не опускается ниже отметки в 90 г/л.
- При средней степени анемии показатель колеблется в пределах 90-70 г/л.
- Тяжелая анемия характеризуется падением гемоглобина ниже 70 г/л.
Классификация анемии по механизму развития наиболее обширна. Среди распространенных форм отмечаются:
- Железодефицитная анемия. Развивается в результате нарушения всасывания, усиленной потери или недостаточного поступления железа в организм.
- Гемолитическая анемия. Характеризуется разрушением эритроцитов в сосудистом русле или за его пределами. Наиболее частые причины — недостаточность специфических ферментов, аутоиммунные заболевания, воздействие лекарственных препаратов.
- Постгеморрагическая анемия. Данное состояние характерно для острой или хронической кровопотери
- Апластическая анемия. Характеризуется снижением уровня клеток-предшественников эритроцитов в костном мозге. Обычно отмечается снижение и других форменных элементов — тромбоцитов и лейкоцитов.
- В12-дефицитная анемия. При недостатке витамина В12 нарушается процесс образования эритроцитов, снижается их продолжительность жизни. Дефицит витамина может быть связан как с нарушением его всасывания в кишечнике, так и с недостаточным поступлением в организм.
В большинстве случаев определить точный вид анемии можно после нескольких лабораторных тестов, но иногда приходится применять более сложные методы диагностики, например, генетическое исследование. Понимание механизма развития анемии и получение максимально полной информации об изменениях в показателях крови являются важным компонентом эффективной терапии данного симптома.
Устранить анемию у онкологических пациентов можно тремя способами: переливание эритроцитарной массы, введение эритропоэтина, назначение препаратов, содержащих железо. В отдельных случаях может применяться комбинация этих методов.
Переливание эритроцитарной массы является самым действенным методом, при помощи которого можно быстро восполнить дефицит эритроцитов, восстановить уровень гемоглобина и гематокрита. Однако без устранения причины анемии, этот способ даст лишь временный эффект. Поэтому переливание эритроцитарной массы не является альтернативой другим методикам и применяется только при наличии показаний. Одним из них является снижение уровня гемоглобина ниже 90 г/л. Переливание проводят при развитии у пациента характерных признаков анемии, среди которых отмечаются:
- Головокружение.
- Потеря сознания.
- Тахикардия.
- Быстрая утомляемость.
- Боль в груди.
- Одышка.
Данный метод лечения анемии также может применяться у пациентов, которые прошли курс химиотерапии или лучевой терапии и у которых отмечается быстрое снижение уровня гемоглобина или эритроцитов.
Стимуляторы эритропоэза при анемии увеличивают концентрацию гемоглобина и эритроцитов за счет усиления их образования в костном мозге. При сочетании с гемотрансфузиями, данный метод показывает очень хорошие результаты, но при этом имеет и ряд недостатков, которые касаются осложнений. В частности, применение стимуляторов эритропоэза для лечения анемии повышает риск развития тромботических осложнений, который и так является высоким у онкологических пациентов. По данным, полученным в ходе нескольких научных исследований, этот риск увеличивается в 1.4-1.7 раз.
В последнее время обсуждается вопрос о влиянии стимуляторов эритропоэза на выживаемость онкологических пациентов. В частности, специалисты установили, что применение препаратов данной группы при лечении анемии у пациентов с распространенным опухолевым процессом головы и шеи, шейки матки, молочной железы и других диагнозах снижает продолжительность жизни на 10-17%. В связи с этим специалисты предлагают придерживаться следующих правил:
- Если уровень гемоглобина составляет менее 100 г/л и пациент при этом проходит лечение химиопрепаратами, то стимуляторы эритропоэза могут назначаться с целью коррекции анемии и профилактики дальнейшего снижения показателей.
- Если уровень гемоглобина падает до 100 г/л и ниже, но химиотерапия при этом не проводится, то применять стимуляторы эритропоэза не рекомендуется ввиду повышенного риска развития осложнений и снижения продолжительности жизни.
- Во всех остальных случаях применять стимуляторы эритропоэза для лечения анемии у онкологических пациентов следует с осторожностью.
Также на протяжении всего времени лечения важно контролировать динамику лабораторных показателей и при увеличении уровня гемоглобина постепенно снижать дозировку стимуляторов эритропоэза.
Препараты железа применяются с целью лечения железодефицитных анемий, которые выявляются у 30-60% онкологический больных. При этом снижение уровня железа может быть связано как с самим опухолевым процессом или проводимым лечением, так и с другими факторами. Например, при назначении стимуляторов эритропоэза, существующего запаса железа в организме становится недостаточно для того, чтобы покрыть потребность, которая возникает в результате активного синтеза гемоглобина в костном мозге.
Для лечения анемии могут применяться как внутривенные, так и пероральные препараты. Второй вариант более удобен для пациента, так как таблетки проще принимать, но при этом данная форма действует медленнее и чаще приводит к осложнениям со стороны ЖКТ. Внутривенное введение позволяет добиться быстрого эффекта, что актуально при проведении химиотерапии.
Таким образом, для лечения анемии современная онкология может предложить различные методы, которые воздействуют на механизмы развития данного симптома. Точный план терапии подбирается индивидуально для каждого пациента, с учетом лабораторных показателей крови, особенностей лечения основного заболевания и других параметров.
Некоторые пациенты по разным причинам отказываются от приема описанных выше препаратов и обращаются к народной медицине. Безусловно, некоторые растения или продукты могут оказывать стимулирующее действие на систему кроветворения. Однако, учитывая основной диагноз и тяжесть анемии, этого действия крайне недостаточно для восстановления уровня гемоглобина и кислородной функции крови. В результате снижается эффективность противоопухолевого лечения, ухудшается прогноз и существенно повышается риск неблагоприятного исхода. Устранить выраженную анемию в домашних условиях при помощи народных методов невозможно. Этим должны заниматься врачи соответствующего профиля, в распоряжении которых имеются современные лекарственные препараты.
источник
Для данного заболевания характерна аномально низкая концентрация эритроцитов. В самих эритроцитах содержится гемоглобин, переносящий кислород к различным частям организма. При пониженном содержании эритроцитов возникает кислородный дефицит и разные части тела перестают нормально функционировать. Анемию (собственно падение концентрации гемоглобина) выявляют у 58,7% больных. Онкоанемия исчисляется по уровню кислородного насыщения крови, который падает до 12 г/дл и ниже. Данное состояние присутствует у некоторых онкобольных, прошедших через химиотерапевтический курс. Дефицит кислорода в кровеносной системе пагубно воздействует на общее состояние человека, ухудшая прогноз.
Эритроциты продуцируются в костном мозгу. Гормон под названием эритропоэтин, продуцируемый почками, информирует организм о необходимости повышения концентрации эритроцитов. Онкология и ее лечение могут вызвать падение концентрации гемоглобина различными способами:
• определенные химиосредства могут повреждать костный мозг, что пагубно сказывается на продуцировании эритроцитов;
• определенные типы онкопоражений, влияющие прямо на костный мозг, либо те виды рака, которые метастазируют внутрь костей, способны вытеснять нормальные клеточные компоненты костного мозга;
• химиосредства, содержащие платиновые соединения (к примеру, цисплатин), способны повреждать почки, понижая продуцирование эритропоэтина;
• лучевая обработка больших площадей тела либо тазовых костей, ног, грудины и области живота могут сильно повреждать костный мозг;
• тошнота, сопровождающая ее рвота, утрата аппетита могут спровоцировать дефицит питательных компонентов, нужных для выработки эритроцитов (в частности, возникает недостаток фолиевой кислоты и витамина B12);
• иммунный ответ на прогрессирование онкоклеток тоже способен приводить к падению гемоглобина.
Лечение анемии начинается со сдачи общего анализа крови; также, делается биохимический анализ крови. При нормальных показателях гемоглобина диагностируется отсутствие заболевания. При показателях меньше 70 г/л требуется госпитализация и последующее переливание эритроцитарной массы. При слишком сильном падении гемоглобина госпитализируют даже людей с раком 3-4 стадий. Иногда врачи отказываются проводить госпитализацию. В подобных ситуациях нужно проявлять настойчивость, ведь переливание должно быть осуществлено в обязательном порядке.
Если уровень гемоглобина выше 70 г/л, однако ниже нормы, следует смотреть на показатели MCV в результатах биохимического кровяного анализа. Так удастся определить вид анемической патологии.
Опираясь на средний объем эритроцитов, можно понять, связано ли это с недостатком железа.
• MCV меньше 80ft – это микроцитарный вид анемии, обусловленный недостатком железа.
• MCV находится в пределах 80-100ft – это нормоцитарный (здесь речь может идти о ее апластическом, гемолитическом или гемоглобинопатийном типе).
• MCV выше 100ft – это макроцитарный, обусловленный недостатком фолиевой кислоты, витамина B12, а также нутритивной недостаточностью.
Первичными показателями рассматриваемого дефекта являются резкое побледнение кожи и нарушение функциональности пищеварительной системы. Большинство больных теряет аппетит; они страдают от постоянной тошноты. Развитие онкозаболевания сопровождается поэтапным ухудшением состояния. Имеет место систематическое недомогание, слабость в мышцах, ускоренная утомляемость, утрата былой трудоспособности. Количественное обследование кровеносной системы надо осуществлять на протяжении лечения анемии определенное количество раз. Таким образом, оценивается динамика прогрессирования онкопатологии.
Главным превосходством внутривенного внедрения эритроцитных лекарств считается быстрое восстановление оптимальной концентрации гемоглобина. Однако такой подход обеспечивает краткосрочный эффект. Если рассматриваемая патология начинает проявлять симптоматику, может потребоваться переливание крови, содержащей достаточное количество эритроцитов. Часть людей с низким гемоглобином, вызванным «химией», можно лечить медикаментами эпоэтина альфа либо же дарбэпоэтина альфа. Данные медикаменты являются формами эритропоэтина, производимыми в лабораторных условиях. Они подают сигнал костному мозгу о том, что нужно увеличить продуцирование эритроцитов. В целях устранения дефицита железа данные медикаменты нужно комбинировать с внутривенными инъекциями средств, содержащих железо. По статистическим данным, в 45% случаев хороший результат достигается благодаря комбинации средств эритропоэтина и железа. Иногда даже можно обойтись лишь применением препаратов железа.
На первых этапах лечения анемии прописывается полная дозировка медикамента. Если за месяц такого лечения концентрация гемоглобина повышается на 10 г/л, дозировка понижается на четверть. Если за аналогичный временной отрезок концентрация гемоглобина возрастет на 20 г/л (и больше), дозировка понижается наполовину. Если концентрация гемоглобина превысит отметку в 130 г/л, курс приема эритропоэтина временно прекращается (пока уровень не понизится до 120 г/л). После этого курс возобновляется, однако начальная дозировка уже уменьшается на четверть.
Если месячное использование такого средства оказалось безрезультатным, дозировка увеличивается (однако она обязательно должна находиться в максимально допустимых пределах). Если падение гемоглобина спровоцировал недостаток питательных компонентов, может назначаться железо в таблетках. Кроме того, могут прописываться таблетки витамина B12 и фолиевой кислоты. Большую помощь в лечении анемии может оказать прием пищи, содержащей солидную дозу железа (красное мясо, определенные фруктовые культуры, миндаль).
Врачи полагают, что падение концентрации гемоглобина сопровождает все онкопатологии. Дефицит эритроцитов опасен тем, что может развиваться кислородное голодание всех тканевых компонентов. Помимо этого, наличие такого дефекта затрудняет курс химио-лучевой терапии.
Последствия патологии зависят от этапа первичного диагностирования онкопроцесса. Дефицит эритроцитов, обнаруженный на ранних стадиях, обычно имеет позитивный прогноз. Благоприятный исход обусловлен высокими шансами на стопроцентное излечение анемии. Онкоанемия с плохими прогнозами, как правило, присутствует у людей с раком 3-4 этапа, вызывающим интоксикацию, метастазирование и гибель человека.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
источник
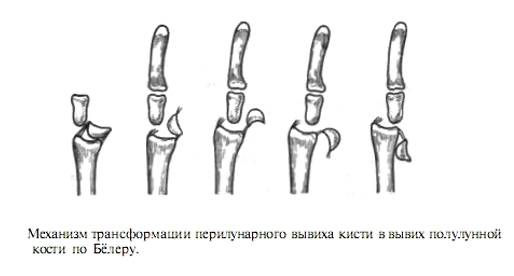
Суставы фаланг удерживают на месте связки. При сильном воздействии на соединительную ткань они растягиваются, волокна надрываются, кости смещаются, и происходит вывих. Подвывих большого пальца руки и других фаланг характеризуется неполным смещением суставных головок.
- падение с упором на кисть;
- прямой удар по руке тяжелым предметом;
- занятия видами спорта, где основная нагрузка приходится на ладони;
- рывок за пальцы;
- поднятие тяжестей;
- заболевания суставов, при которых нарушается структура соединительной ткани;
- недостаток витаминов и микроэлементов.
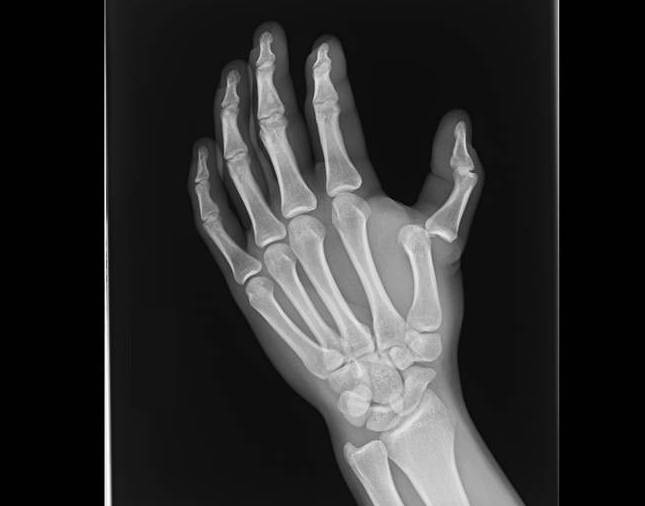
Диагностировать, когда пациент вывихнул палец, не сложно, опираясь на внешние признаки. При установлении самостоятельного диагноза можно перепутать травму с переломом. Поэтому для того, чтобы определить вывих пальца на руке, назначают рентгенологическое исследование.
Врач проводит процедуру, прощупывая палец на руке, и решает, что делать, если пациент вывихнул его. В случае тыльного смещения происходит разрыв боковых связок. Штыкообразная деформация протекает при ладонном смещении. Для ее обнаружения прощупывается основание конечности.
Для того чтобы диагностировать вывих мизинца в некоторых случаях достаточно визуального осмотра. При пальпации в области ладони прощупывается головка соответствующей пястной кости, а на тыльной части суставная поверхность основной фаланги. При повреждении средних и ногтевых фаланг мизинца чаще происходят тыльные вывихи и реже боковые.
Для подтверждения диагноза необходимо выполнить рентгенограмму пальцев кисти в двух проекциях. Если есть подозрения, что у пациента возможен отрыв сухожилья его могут отправить на компьютерную томографию.
Про перелом мизинца на руке можно подробно узнать здесь.
Вправление неосложненных вывихов мизинца проводят амбулаторно, после чего пациент может отправляться домой. Лечить такую травму нужно в условия стационара.
Диагноз врач ставит, учитывая характерные симптомы и данных осмотра. Обязательно проводится рентгенологическое исследование в двух проекциях. На рентгеновском снимке можно определить место повреждения, состояние окружающих тканей, а также выявить проявления возможного перелома кости.
Травматолог осматривает поврежденный сустав, уточняет детали травмы, каким образом произошел ушиб.
Затем пациенту делают рентген, по данным снимка ставится диагноз.
Врач назначает лечение и вправляет сустав на место. В некоторых случаях врач назначает МРТ, это необходимо, если у пациента подозрение на ущемление сустава.
Вывих сустава пальца руки может определить ортопед или травматолог. Врач выясняет причины травмы, проводит визуальный осмотр, оценивает двигательные возможности кисти. Чтобы исключить присутствие других повреждений, назначается рентгенография.
Медики разделяют вывих на несколько видов, в зависимости от сопутствующих клинических проявлений. В зависимости от точно установленного диагноза подбирается методика лечения.
- Полный вывих. Данная травма характеризуется смещением фаланги к тыльной стороне, а головка кости перемещается ближе к ладони. Такое нарушение провоцирует разрыв связок и суставной капсулы. Вправление такой травмы достаточно сложный процесс, так как кость может защемить сухожилие. При полном вывихе у человека наблюдаются следующие симптомы:
- сильная боль;
- затруднено движение пальцем;
- крайняя фаланга пальца согнута;
- отек кисти;
- наблюдается штыкообразная деформация.
Во время осмотра прощупывается головка кости. Любые, даже малейшие, движения вызывают боль. Доктор определяет признак пружинящего сопротивления.
- Подвывих фаланги. При такой травме очевидные проявления нарушения заметны меньше. Существует вероятность пассивного разгибания крайней фаланги. Данное травмирование провоцирует такие симптомы:
- деформация сустава;
- сильная болезненность;
- отечность;
- появляется чувство онемения;
- кожа становится бледной;
- если есть разрыв кровеносных сосудов, то появляются кровоподтеки.
Вывих пальцев может сопровождаться нарушением целостности кожных покровов (открытый вывих). В данном случае требуется оперативное вмешательство, чтобы восстановить работу пальца. Если кожа не повреждена, то травму называют закрытой, она хорошо поддается обычному вправлению.
Главной причиной травмы является сильное действие на сустав, которое превышает возможности мышц и связок. Замечено, что чаще всего происходит вывих большого пальца руки. Разделяют несколько видов повреждений:
- вывих указательного пальца совершается по причине сильного удара по фаланге;
- вывих большого пальца и кисти происходит при резком разгибании конечности, или когда человек во время падения пытается упереться на ладонь;
- вывих безымянного пальца на руке практически не отличается от остальных видов перелома;
- вывих среднего пальца руки приводит к ограничениям в движении;
- вывих мизинца происходит из-за слабых суставов, которые травмируются при небольшом ушибе.
Травмы диагностируются как открытые, закрытые и краевые. Самая сложная в травматологической практике – травма со смещением. Открытый вывих сопровождается повреждениями мягких тканей. В этом случае может образоваться характерный кожнопокровный дефект.
При полном вывихе сустав полностью покидает сочленение, суставные поверхности костей смещаются, и происходит разрыв суставной сумки, при этом повреждаются связки. При подвывихе они частично соприкасается.
В зависимости от того как уровень пальца поврежден вывихи классифицируют следующим образом:
- Вывих основного сустава. В этом случае суставная поверхность смещена относительно головки пястной кости;
- Вывих среднего сустава. Поверхность фаланги пальца смещается относительно основного сустава;
- Вывих ногтевой фаланги. Смещение происходит относительно среднего сустава.
В зависимости от того куда направлены смещенные суставные поверхности вывихи подразделяют на тыльные, ладонные и боковые.
На вывих мизинца указывают следующие симптомы:
- Сильная боль, в области пальца отдающая на всю кисть;
- Деформация пораженного пальца;
- Нарушение функций сгибания и разгибания пальца;
- Отек и покраснение в области травмированного сустава, при этом сам палец становится бледным и синюшным;
- В некоторых случаях палец немеет.
Вывихи классифицируют в зависимости от того в какую сторону произошло смещение суставных поверхностей:
Тыльные вывихи встречаются чаще, чем остальные. Также в зависимости от местоположения выделяют вывихи: основной фаланги, ногтевой фаланги, средней фаланги.
При вывихе шаровая часть сустава выходит из суставной сумки полностью. При этом связки, удерживающие сустав, разрываются. При подвывихе разрыв связок не происходит, и головки кости смещаются не полностью.
Лечиться вывих сустава пальца достаточно просто, но болезненно. Поэтому вправление проводится под местной анестезией. Заключается оно в возвращении сустава на свое место. Для этого врач оттягивает конец пальца до той поры, пока не услышит щелчок, свидетельствующий о том, что большой палец руки (или другой вывихнутый) вправлен.
После вправления следует наложение фиксирующей повязки и назначение мазей, имеющих обезболивающее, противоотечное и противовоспалительное действие. Благодаря им, припухлость спадает, болевой синдром купируется и вскоре конечность обретает прежнюю подвижность.
Если вывихнут средний или другой палец и параллельно повреждено сухожилие, то, скорее всего, понадобится оперативное вмешательство, после которого накладывают гипс или шину для фиксации конечности. Разрыв связок бывает в случаях, если вывих очень сильный.
Если у пациента произошел вывих большого пальца руки, то хороший результат дают физ. процедуры и щадящие упражнения, направленые на восстановление естественного функционирования пальца. Если не начать своевременно лечение возможны осложнения.
Одним из них является образование ложного сустава по истечении недели после травмы. Ложный сустав мешает нормальному функционированию фаланги, ограничивает подвижность, делает сустав кривым. Это отклонение требует лечения не только фалангового сустава, а и всего связочного аппарата.
Если у больного произошел вывих пальца руки, врачи проводят репозицию. Вправление фрагментов проходит под воздействием местной анестезии. Доктора умело вставляют фаланги до щелчка, который свидетельствует о том, что кости встали на свое место. Затем надевается гипсовая повязка на несколько недель.
После того как врач исправил вывих пальца на руке, следует продолжить лечение в домашних условиях. Для этого подойдут следующие способы:
- травяные настойки;
- чесночные компрессы;
- влажные повязки из поваренной соли.
Домашнее лечение вывиха пальца руки необходимо проводить под наблюдением врача, чтобы не получить осложнений. Поэтому как лечить вывих пальца, лучше спросить у специалиста, чтобы вылечить травму до конца и без негативных последствий.
Закрытое вправление проводится под наркозом, так как операция довольно ответственная. Внутривенная анестезия обеспечивает полное расслабление мышц. Чтобы улучшить отток крови от раны, приподнимают и фиксируют руку. Для выравнивания суставов врач отводит пострадавшую конечность в сторону и поднимает вверх.
При защемлении сухожилия конечность разворачивают к локтю, сгибая кончик верхней фаланги. После процедуры больному устанавливают гипсовый лонгет на три недели. Трудоспособность пациента возвращается спустя месяц.
При открытом повреждении больного необходимо срочно госпитализировать. Хирургическое вмешательство проводят под местной или проводниковой анестезией. Врач делает доступ к лучевой кости и старается разъединить ущемленную капсулу околосуставных тканей.
Хирургическую операцию проводят, когда больной долго ходит с проблемой без оказания медицинской помощи. В таких случаях развивается ложный сустав, который нужно удалить и восстановить связочный аппарат.

Вправление вывиха пальца осуществляется только специалистом, самостоятельно это делать запрещено. Процедура очень болезненная, поэтому проводится под анестезией. Алгоритм действий:
- Фаланга сдвигается к головке кости пясти.
- Палец немного оттягивается в сторону и вытягивается.
- Осуществляется поворот пальчика к локтю, чтобы избежать ущемления сухожилий.
- Накладывается гипс или лонгета.
Застарелый вывих мизинца, указательного пальца и других подвижных соединений кисти следует лечить оперативным методом. Операция также показана, если произошло смещение костных отломков, разрыв нервов или связок.
Цель физкультуры — восстановить подвижность пальцевых суставов и снять симптомы. Для этого рекомендуется выполнять следующий комплекс:
- сжимание кисти в кулак;
- разведение и сведение пальцев;
- вращение кистью;
- имитация движений гусеницы;
- катание мячика, подложенного под ладонь;
- сминание бумаги, пластилина, маленькой мягкой игрушки;
- собирание мелких предметов — бусинок, пуговиц, карандашей.
Вывихнутый палец в домашних условиях можно лечить компрессом из кашицы перетертых листьев полыни. Чтобы снять симптомы воспаления, знахари рекомендуют следующий рецепт из манжетки:
- Взять 100 г листьев и залить горячей водой.
- Настаивать 4 часа и профильтровать.
- Смочить ткань в готовом настое и приложить на больной сустав.
Аналогичное средство готовится из корня девясила. Сделать компресс можно из цветков пижмы. Настой готовится следующим образом:
- Взять 30 г сырья и залить кипящей водой.
- Дать настояться 60 мин., профильтровать.
- Прикладывать на больное место бинт, смоченный в настое.
Согревающий компресс из арники целители рекомендуют готовить так:
- Взять 2 ст. л. растения и добавить стакан медицинского спирта.
- Настаивать 7 дней, периодически взбалтывая настойку.
- По истечении срока натирать поврежденные суставы.

В качестве домашнего лечения рекомендуется прогревание кисти синей лампой. Прибор следует держать на расстоянии 20 см от конечности. Длительность процедуры — 20 мин. А также эффективны мешочки с теплым песком или солью.
Вывих фаланги пальца на руке требует медицинской помощи. Изначально доктор направляет пациента на рентген, чтобы точно определить степень повреждения. Благодаря установленному диагнозу, доктор подберет индивидуальную терапию.
Как правило, травма пальцев хорошо поддается обычному внутреннему вправлению. Однако если была нарушена целостность кожных покровов, может потребоваться операция. Прежде чем приступить к вправлению, пациенту делают местный наркоз, потому что это довольно болезненная процедура.
В ходе вправления травматолог старается правильно поставить фалангу в сосудистую капсулу. Однако для каждого вывиха предусмотрены определенные правила вправления, которые знает только доктор. Правильное положение пальца после процедуры фиксируют гипсом на месяц.
Реабилитационный период начинается сразу после вправления и длится несколько месяцев. На протяжении всего периода пациент получает следующие рекомендации:
- изначально палец необходимо абсолютно обездвижить, данная методика позволит избежать дополнительных травм и болезненных ощущений;
- чтобы уменьшить боль следует принимать обезболивающие препараты (Ибупрофен, Солпадеин, Анальгин, Фентанил);
- снять воспаление и отечность можно специальными мазями и кремами (Диклофенак, Лиотон, Меновазин, Гидрокортизон, Долобене, Апизатрон);
- для восстановления подвижности в суставе назначается специальная гимнастика, со временем упражнения усложняются и нагрузка увеличивается;
- физиотерапевтические процедуры снимают боль и устраняют неприятные симптомы вывиха (высокоинтенсивная и низкоинтенсивная импульсная магнитотерапия, диадинамотерапия, индуктотермия, парафиновая аппликация).
Сколько заживает травма? Во время реабилитации важно выполнять все рекомендации доктора. Соблюдение все правил поможет быстрее восстановить поврежденные суставы и вернуть им прежнюю работоспособность.
Народная медицина не должна заменять медикаментозную терапию поврежденных суставов. Старые «бабушкины» методы могут быть отличным дополнением к основному лечению. Как лечить, поврежденный палец описано ниже.
- К поврежденному участку необходимо приложить листок капусты или подорожника. Они хорошо снимут отечность и немного уменьшат боль.
- Хорошо помогают ванночки на основе лекарственных трав. Для лечения хорошо подойдут листья ореха или веточки хвойных деревьев.
- Снять боль можно с помощью холодного компресса.
От травм не застрахован никто! Однако при вывихе важно своевременно обратиться к доктору. Если этого не сделать, то будут развиваться серьезные осложнения, которые не позволят пальцу полноценно функционировать.
Терапия зависит от состояния больного и степени повреждения. Вправление пальца сопровождается сильной болью и проводится только при наркозе. Существует несколько основных методов лечения вывихнутого пальца.
При неосложненной ситуации вывих вправляют без операции. Больному внутривенно вводят наркоз или делают местную анестезию. Это обеспечит расслабление мышц.
Обычно вправление происходит быстро: руку немного приподнимают, чтобы избежать отека.
Врач берется за кончик вывихнутого пальца, аккуратно и плавно тянет его, устанавливая на место.
После характерного щелчка сустав становится на место и принимает правильное положение.
Если при вывихе наблюдается защемление сухожилий, то травматолог поворачивает палец в сторону локтя, наряду с этим сгибает ногтевую фалангу.
После того как врач вправит сустав, пациенту накладывают лонгет. Для снятия боли назначаются нестероидные противовоспалительные препараты («Парацетомол», «Диклофенак»). Для устранения отечности врачи прописывают «Диклофенак», «Фастум Гель» или «Кетонал». Важно! Мази наносят на поврежденное место несколько раз в день, согласно инструкции.
Параллельно с ношением лонгета больному прописывают физиопроцедуры: функциональная терапия и УВЧ-терапия.
Тактика вправления поврежденного сустава определяется после рентгенологического исследования. Различают консервативный (закрытый) и хирургический (открытый) методы вправления.
Этот метод применяют при вывихе без осложнений. Процедура простая, но довольно болезненная. Поэтому перед началом вправления больному проводят местную анестезию и дают миорелаксанты (для снятия мышечного спазма).
Врач фиксирует предплечье руки в приподнятом положении, чтобы уменьшить отек в месте повреждения. Затем травмированный палец аккуратно отводят в бок и тянут за кончик в направлении оси. При возвращении сустава в нормальное положение слышен характерный щелчок.
Вывих осложняется для пострадавшего тем, что он не знает, с чем столкнулся. Ведь на месте вывиха может оказаться перелом. Повреждение кожных покровов затрудняет положение.
При подозрениях на вывих следует оказать первую помощь:
- помогите пострадавшему освободить больную руку от одежды и стесняющих предметов (браслетов или колец);
- зафиксируйте руку в приподнятом состоянии – удобнее всего сделать повязку на шею;
- на место ушиба положите холодный компресс ;
- пострадавшего доставьте в ближайший травматический пункт .
Все травмпункты оснащены рентгенами, больному сделают снимок, после чего травматолог окажет помощь. Врач вправит сустав, а при необходимости наложит гипс.
Что делать при вывихе? Травмировать палец может каждый человек, поэтому важно знать, как правильно действовать в данной ситуации. При вывихе разрешены следующие самостоятельные действия:
- если на пальце есть украшения, то их можно попробовать аккуратно снять;
- поврежденный палец необходимо, с помощью бинта, надежно зафиксировать к здоровому пальцу;
- к поврежденному участку нужно приложить холод;
- к приезду скорой помощи лучше не принимать обезболивающий препарат, так как он устранит болевой синдром и медикам будет сложнее установить диагноз;
- вызвать бригаду скорой помощи или самостоятельно добраться в больницу.
Для того чтобы облегчить состояние пациента и избежать осложнений нужно выполнять следующие правила:
- Если на мизинце есть кольцо, его необходимо обязательно снять, так как в дальнейшем появится отек;
- Руку нужно освободить от сдавливающей одежды и держать в приподнятом положении.
- Для того чтобы вправить сустав необходимо обраться за помощью к врачу, поскольку попытки самостоятельно исправить ситуацию могут ее ухудшить.
- Для того чтобы зафиксировать мизинец его с помощью тугой повязки нужно закрепить к безымянному пальцу.
- При наличии повреждения кожи рану нужно промыть антисептическим раствором и наложить повязку из стерильного бинта или марли.
- Чтобы уменьшить отек и снять болевые ощущения нужно приложить к пораженному участку холодный компресс или лед. Чтобы предупредить обморожение его нужно снимать через каждые 20 минут.
- При необходимости можно также принять обезболивающий препарат на основе ибупрофена, нимесулида или диклофенака.
Самостоятельно можно вправлять вывих мизинца только в том случае, если нет никакой возможности обратиться за медицинской помощью в ближайшие часы. Для этого пострадавший человек должен положить руку на плоскую поверхность прижимая к ней ладонь.
Сильнейшая боль, которая сопровождает травму, предусматривает немедленное оказание 1-й медицинской помощи. Обладая знаниями, что делать при вывихе, можно существенно облегчить состояние потерпевшего, оказав первую помощь при вывихе или переломе.
- Для начала необходимо освободить руку от лишней одежды и украшений, загнуть рукава.
- Конечность должна находиться в приподнятом положении, чтобы не провоцировать лишнего притока крови к месту повреждения.
- Затем к руке нужно приложить лед или (если его нет) полотенце, предварительно оставленное в холодной воде примерно на 20 минут.
- Поврежденные тканевые покровы обрабатываются антисептиком.
- Для предотвращения дальнейшего смещения сустава, он фиксируется плотной повязкой до осмотра врача.
- Можно дать обезболивающее средство.
- Требуется немедленно доставить пострадавшего в больницу.
При вывихе указательного или любого другого пальца, до момента посещения врача и назначения лечения, нужно оказать первую помощь, которая заключается в следующих действиях:
- Снять с конечности все украшения, которые могут помешать лечению;
- Приложить к конечности лед или любой продукт из холодильника (на улице подойдет даже мороженое из ближайшего магазина);
- Палец, который вывихнул человек, должен быть в вертикальном положении. Это снизит болевые ощущения и будет препятствовать сильной отечности;
- Необходимо зафиксировать травмированный палец или всю кисть таким образом, чтобы не было лишних движений. Важно следить, чтоб повязка не пережимала сосуды;
- При сильной боли можно принять обезболивающий препарат согласно инструкции.
Если вывих пальца руки случился у ребенка, следует успокоить его, наложить фиксирующую повязку, приложить холод и доставить малыша к травматологу. Лечение вывиха у детей ничем не отличается от взрослой терапии, кроме использования препаратов и мазей, разрешенных к применению в детском возрасте.
Если врач подозревает повреждение сустава, пострадавшему оказывают доврачебную помощь, от которой зависит период реабилитации двигательной активности.
В домашних условиях или при оказании экстренных мероприятий на улице проводятся такие действия:
- С пострадавшей руки снимаются все аксессуары, предметы одежды и иные вещи, которые сдавливают запястье.
- Руку необходимо удерживать в приподнятом состоянии, чтобы сосуды меньше наполнялись кровью.
- Потерпевшему дают болеутоляющие лекарственные средства, например Ибупрофен, Кеторол, Анальгин и т.п.
- Если травма сопряжена с открытым повреждением, место обрабатывают антисептическим средством и накрывают стерильной марлевой салфеткой.
- Чтобы травма не усугубилась, поврежденный палец нетуго прибинтовывают к здоровому. Если имеются многочисленные деформации, то фиксирование нецелесообразно.
- К поврежденному среднему пальцу или другому прикладывают лед. В целях недопущения обморожения холод убирают каждые 15 минут на 2 минуты. Прикладывать тепло или втирать мази, гели не рекомендуется — мероприятия усилят отек в очаге травмы.
- Доставляют человека в травматологическое отделение для определения дальнейших действий. Врачи не рекомендуют самостоятельно вправлять вывихнутый сустав — увеличится вероятность осложнений.
Вывих большого пальца руки и других подвижных соединений кисти требует неотлагательных действий, поскольку отек и подкожное кровоизлияние быстро распространяются на мягкие ткани. Первая помощь оказывается следующим образом:
- Необходимо полностью обездвижить конечность.
- Приложить холодный компресс таким образом, чтобы лед напрямую не контактировал с кожей.
- Проложить ватный валик между поврежденным пальцем и здоровым.
- Зафиксировать суставы, примотав травмированную фалангу к здоровой. Большой палец фиксируется отдельно.
- Обработать раны, если травма сопровождается нарушением целостности кожи.
- Наложить тугую повязку, контролируя, чтобы она не была затянута слишком крепко.
- Дать обезболивающее.
- Транспортировать пострадавшего в травмпункт.
Если есть признаки вывиха, то следует, как можно раньше обратиться в травмпункт, а до этого оказать пострадавшему первую помощь. Чем раньше такая помощь будет оказана, тем меньше риск развития осложнений. Главные цели первой помощи это обездвиживание сустава и снижение отечности тканей в месте травмы.
Что нужно делать сразу после травмы:
- Травмированную конечность освободить от одежды, ювелирных изделий и часов.
- К суставу приложить холод на 15–20 минут.
- Обеспечить неподвижность сустава. Для этого следует прибинтовать травмированный палец к соседнему. Повязка накладывается не туго. Если деформация сустава выражена очень сильно, то такую повязку накладывать не стоит во избежание осложнений.
- Если есть повреждения кожи, то обработать рану раствором антисептика и закрыть стерильной повязкой или чистой тканью.
- Максимально быстро доставить пострадавшего в травмпункт.
- Если боль очень сильная, то можно принять обезболивающее лекарственное средство.
Подозревая вывих фаланги пальца, больному нужно обратиться к врачу. Но если такой возможности нет, то при вывихе пальца поможет первая помощь:
- снимите все кольца, сжимающие фаланги;
- отодвиньте рукава с одежды;
- при открытой ране обработайте рану антисептиком;
- зафиксируйте конечность для обездвиживания.
Для фиксации нужно не слишком туго привязать больную конечность к здоровой, используя вату и бинт. Если пострадавшего сильно беспокоит боль, предложите обезболивающие препараты. Можно приложить лед к ране, но проследите, чтобы не произошло обморожение.
Вывихи пальца на руке имеют характерные симптомы, которые помогают самостоятельно определить вид травмы. Пострадавший во всех случаях чувствует острую боль, а также наблюдаются следующие симптомы:
- усиление боли во время шевеления;
- появление отека;
- покалывания;
- искривление;
- гематома;
- онемение;
- покраснение области ушиба;
- посинение кожного покрова;
- невозможно свободно двигать конечностями.
Из-за смещения косточки проявляются такие симптомы вывиха пальца, как изменение его длины. Многие пациенты, подвернув или вывихнув палец на руке, не знают, что делать. Чтобы избежать осложнений, рекомендуется безотлагательно обратиться к врачу-травматологу.
- Повреждение сосудов в месте травмы, что приводит к развитию гематомы.
- Развитие артроза сустава. Чаще это происходит у пожилых пациентов и связано с наличием дегенеративных изменений.
- Повреждения нервных волокон, что приводит к потере чувствительности поврежденного пальца.
- Стойкая деформация сустава. Это осложнение развивается, если вывих не вправлен.
- Так называемый привычный вывих – возникновение вывиха в том же суставе, но уже при минимальном механическом воздействии.
- Ущемление сухожилия.
После того, как гипсовая повязка снята, начинается реабилитационный период. Полное восстановление функций сустава происходит в течение месяца. Для того чтобы ускорить этот процесс используют лечебную гимнастику и физиопроцедуры.
К возможным осложнениям относят:
- Разрыв мышц, сухожилий или связок;
- Травмы нервных окончаний, что может привести к сильным болевым ощущениям или потери чувствительности мизинца;
- Травмы сосудов в месте повреждения, что спровоцирует появление гематомы и отека;
- Увеличивается вероятность того, что вывих произойдет повторно, при гораздо меньшем усилии;
- Если вывих не вправлен, палец останется деформированным;
- Еще одним последствием или осложнением является артроз сустава. Он чаще развивается в пожилом возрасте и вызывает воспалительный процесс в пораженной области.
Теперь вы знаете что делать при вывихе мизинца на руке.
Самостоятельно диагностировать вывих пальца на руке не сложно, ведь поврежденный палец имеет деформированный вид. Но при получении травмы нужно обратиться к специалисту для исключения разрыва связок или перелома. У человека, получившего вывих сустава, отмечаются следующие симптомы:
- Болезненные ощущения в травмированном пальце, которые становятся сильнее во время прикосновений;
- Палец заметно деформируется за счет смещения костей;
- Поврежденные ткани сильно отекают;
- Ладонь немеет, а в кончиках пальцев ощущаются покалывания;
- Травмированная фаланга становится бледной, а кожа вокруг нее краснеет;
- Возникает невозможность согнуть и разогнуть палец, любые движения затруднительны и болезненны;
- Выбитый палец на руке становится горячим на ощупь.
В отдельных случаях, возможно повреждение кожных покровов, разрыв мышц и связок. Даже в случае полной уверенности, что нет перелома, необходимо сделать рентгенографию и в кабинете травматолога, вправить палец, после чего сделать повторный снимок.
Клиническая картина зависит от того какой палец поврежден и связки между какими фалангами разорваны.
При резких и порывистых движениях, связочный аппарат может не выдержать нагрузку. К признакам повреждения относятся следующие:
- сильная боль;
- конечность пружинит при пассивных движениях;
- поврежденный сустав увеличивается в размерах;
- палец не сгибается, его невозможно согнуть;
- кожные покровы вокруг пораженного места заметно бледнеют;
- деформация поврежденного сустава.
Также у больных наблюдается местный жар, покалывание или онемение ушибленного места.
Вывихи остальных пальцев рук (за исключением большого) немного отличаются. В большинстве случаев повреждения носят тыльный характер. Больной ощущает резкую боль в ушибленном месте. Пальцем невозможно пошевелить, он становится обездвиженным. При попытке поставить его на место, отпружинивает назад.
Ушибленный палец начинает сильно болеть, он становится полностью неподвижным. Кожа бледнеет, а сустав увеличивается в размерах и отекает. Обычно это тыльные вывихи, но иногда случаются и боковые повреждения.
Признаки вывиха: резкая болезненность в месте травмы, увеличивающаяся при прикосновении и попытках движения, отек и деформация сустава. Кожа вокруг поврежденного сустава выглядит красной и становится горячей. Реже наблюдается бледность кожных покровов. Нередко во время травмы слышен хруст в суставе.
Вывихи имеют достаточно характерную симптоматику
Определить вывих указательного или других пальцев возможно после проведения рентгенологического обследования. В момент повреждения человек испытывает боль, которая усиливается при движениях кистью и прощупывании, ограничивается свобода действий. Иногда травмы сопровождаются отрывом сухожилия.
Визуально проявляются такие признаки повреждения:
- изменяется форма фаланги;
- появляются признаки воспаления кожных покровов;
- место вывиха становится горячим;
- нарастает отечность тканей;
- палец бледнеет выше участка травмы.
Симптоматику вывиха отличают такие особенности:
- Повреждение большого пальца классифицируется по неполному или полному ограничению его подвижности. По виду травмы врачи определяют такие вывихи, как тыльный или ладонный. Первый случай отличается смещением сустава к ладони, при этом можно нащупать головку пястной кости со стороны ладонной поверхности. При втором на внешней стороне кисти пальпируется сустав главной фаланги, изменяется длина травмированного пальца.
- Смещение ко внешней части кисти чаще диагностируют при повреждении основных фаланг мизинца или других пальцев. Пострадавший человек испытывает тупую боль, ограничение подвижности, на ушибленном участке наблюдается деформация. Пальпация внутренней поверхности кисти позволяет определить положение головки пястной кости, а внешней стороны — расположение головки основной фаланги больного пальца.
- Вывих средних и ногтевых фаланг указательного и других пальцев классифицируется как тыльный и боковой. После повреждения человек лишается подвижности фаланги.
При ушибах иногда происходит повреждение сухожилия длинного сгибателя, оно ущемляется, что осложняет дальнейшее исправление сустава, или разрывается сухожилие разгибателя.
Симптомы вывиха пальца достаточно определенные. Диагностировать травму на первый взгляд не сложно – ее сопровождают признаки:
- Деформация поврежденного сустава со смещением.
- Резкая боль.
- Покраснение кожи.
- Бледность и онемение.
- Прогрессирующая отечность.
- Невозможность сгибать и разгибать поврежденную конечность.
- Жар в месте вывиха.
- Иногда возникает разрыв связок.
Несмотря на явные признаки болезни, диагноз должен поставить специалист. Самолечением заниматься нельзя, так как вместо вывиха рентгеновский снимок может показать и перелом пальца.
Диагностирование обычно проводит врач-травматолог:
- Сначала он определяет, сколько времени прошло после травмы. Свежей она считается до 2-х дней, от 1-й до 4-х – несвежая. Если прошло больше месяца, то это застарелая травма.
- Визуальный осмотр и пальпация кисти руки даст информацию об измененном положении внешних сочленений. Растяжение связок большого пальца вызывает боль вокруг пораженного места и боль при его отведении влево и вправо.
- Предполагаемый вывих фаланги пальца требует рентгеновского снимка в 2-х проекциях, по которому определяются наличие или присутствие переломов.
Если вывих осложнен и присутствует разрыв связок, врач может дополнительно назначить компьютерную или магнитно-резонансную томографию.
Открытый вывих пальца сопровождается переломом костей кисти, при котором нарушается целостность кожи. Закрытый вывих имеет следующие признаки:
- сильная боль;
- хруст, слышимый в момент травмирования;
- отечность;
- появление гематомы;
- ограниченность подвижности;
- выраженная суставная деформация;
- кожа на месте травмы горячая на ощупь.
Любое неправильное движение и силовое воздействие может закончиться вывихом сустава. С данной проблемой сталкиваются не только спортсмены, но и обычные люди. В быту человек может получить травму, например, открывая дверь, падая на скользкой поверхности или при неаккуратном движении в переполненном транспорте.
Данная проблема объясняется тем, что связки и мышцы не предназначены для резких и больших нагрузок. Другими словами они не способны удержать сустав в нужном месте, под воздействием определенной силы.
Как правило, чаще всего страдает большой палец, так как на него оказывается наибольшее силовое воздействие. При падении человек пытается защитить другие части тела от травмы, поэтому весь удар переносится на кисть руки. Также в зону риска попадает и мизинец, так как он имеет самые слабые суставы.
Вывих происходит из-за сильного механического воздействия, превышающего возможность связок удержать сустав в физиологическом положении. В результате чего происходит надрыв или разрыв связок, и выход суставных поверхностей кости из суставной сумки. Наиболее частыми причинами такого механического воздействия являются:
- Спортивная травма в результате чрезмерной нагрузки на ладони.
- Падение с упором на кисти рук.
- Прямой ушиб пальцев тяжелым предметом.
- Резкий подъем тяжестей.
- Сильное рукопожатие.
Чаще других подвержены вывихам люди с заболеваниями соединительной ткани и нехваткой в организме микроэлементов и витаминов.
Причиной травмы мизинца могут стать:
-
Падение. В этом случае человек пытаясь предотвратить ушиб мягких тканей, автоматически выставляет руки, принимая на них вес своего тела. Связочный аппарат и кисти рук не предназначены для таких сильных нагрузок, поэтому может произойти подвывих или вывих проксимальной фаланги пальца;
- Ушиб. Мизинец слабее остальных пальцев, поэтому его можно травмировать, случайно зацепившись рукой за твердую поверхность;
- Удар. При прямом ударе кулаком о твердую поверхность часто образуется вывих мизинца, безымянного, среднего и указательного пальцев;
- Насильственное разгибание. В этом случае травма возникает при попытке удержать человека за руку или при сознательно причиняемой травме, когда палец выворачивается вверх или в сторону.
источник


 Падение. В этом случае человек пытаясь предотвратить ушиб мягких тканей, автоматически выставляет руки, принимая на них вес своего тела. Связочный аппарат и кисти рук не предназначены для таких сильных нагрузок, поэтому может произойти подвывих или вывих проксимальной фаланги пальца;
Падение. В этом случае человек пытаясь предотвратить ушиб мягких тканей, автоматически выставляет руки, принимая на них вес своего тела. Связочный аппарат и кисти рук не предназначены для таких сильных нагрузок, поэтому может произойти подвывих или вывих проксимальной фаланги пальца;