Для того, чтобы выявить анемию, иногда бывает недостаточно попросить пациента явиться на сдачу общего и биохимического анализов крови. В некоторых случаях нужно проводить дополнительную диагностику, которая позволит обнаружить болезнь.
Клиническая диагностика анемии: анализы – чем они должны быть представлены? В данном разделе стоит также указать, что представляет собой дифференциальная диагностика анемий. Это определение разновидности заболевания. Почему это необходимо? Дело в том, что каждый вид анемии лечится по-разному, есть своя специфика в осуществлении терапии.
Первое, что должно быть сделано касательно лабораторной диагностики – это детерминирование показателей эритроцитов. Исходя из этого, принято выделять такие разновидности анемий как:
- Микроцитарные гипохромные. Наиболее популярной причиной такого состояния признана анемия, обусловленная дефицитом железа, неправильный синтез и утилизация порфиринов, талассемия по гетерозиготному типу;
- Нормоцитарные нормохромные анемии. Самая частая причина представлена протеканием анемии совместно с болезнями почек, анемия острая постгеморрагическая (вследствие интенсивной кровопотери), апластическая анемия, анемия, протекающая одновременно с хроническими заболеваниями);
- Макроцитарные нормохромные и гиперхромные анемии. Самые частые причины в данном случае представлены дефицитом витамина B12 и фолиевой кислоты в организме, анемией при хронических печеночных заболеваниях, аутоиммунные гемолитические анемии.
Прежде чем доктор сделает вывод о недостаточном количестве железа в организме, нужно провести диагностику полного обмена железа в организме пациента. Для этого показано исследовать такие показатели как:
- Растворимые рецепторы трансферрина;
- Железосвязывающая способность и процент насыщения железом;
- Сывороточное железо;
- Ферритин;
- Трансферрин.
Если диагностирована гипохромная или макроцитарная анемии у пациента, то необходимо измерить концентрацию в его крови гомоцистеина, витамина B12 и фолиевой кислоты.
Для более точной постановки диагноза и определения терапевтической тактики следует проводить такие дополнительные исследования на ретикулоциты, эритропоэтин, гаптоглобин, С-реактивный белок.
Таким образом, анемии: (классификация и диагностика) можно считать взаимосвязанными понятиями.
Для того, чтобы провести успешную диагностику анемии, нужно осуществить следующие диагностические процедуры:
- Исследование желудка и кишечника методом эндоскопии;
- Расширенное обследование периферической крови, которое включает в себя число эритроцитов, ретикулоцитов, гематокрит, гемоглобиновый показатель, цветной показатель, скорость оседания эритроцитов и количество тромбоцитов и лейкоцитов с формулой;
- Миелограмма. Такая процедура представляет собой пункцию костного мозга, но она проводится далеко не всегда. Как правило, такая процедура экстренно необходима в том случае, если нужно уточнить диагноз или при протекании тяжелой стадии анемии;
- Общий анализ мочи;
- Анализ крови на биохимию, позволяющий определить уровень билирубина, мочевины, креатинина, железа, электролитов, белка в крови, трансферрина и некоторых других показателей;
- Ультразвуковое исследование органов брюшины, малого таза, почек и печени;
- Электрокардиография, флюорография грудины, консультации тех специалистов, которые могут понадобиться в ходе исследования, например, эндокринолога и гастроэнтеролога.
Анемия: клиника, диагностика и лечение – это один из тех запросов в сети, который призван выяснить точную информацию по поводу лечения пациентов.
Для того, чтобы осуществить диагностику такой разновидности анемии, необходимо оценить жалобы больного и осмотреть его внешнее состояние. Далее сдаются анализы. Для того, чтобы выявить аутоиммунную анемию, нужно сдать общи анализ крови, который будет изучать показатели ретикулоцитов и тромбоцитов, общий анализ мочи, трепанобиопсию, иммуноферментный анализ, биохимический анализ крови, прямую реакцию Кумбса, стернальную пункцию, под чем подразумевается пункция из грудной клетки.
Основу диагностики такой разновидности анемии составляет анализ физических свойств гемоглобина. Наиболее традиционный метод исследования такого показателя представлен влажным мазком. Кровяной мазок смачивается метабисульфитом натрия. В результате эритроциты начинают отдавать частицы кислорода и менять свою форму. Все это можно наблюдать под микроскопом. Через сутки исследование повторяется, что необходимо для более точного подтверждения диагноза.
Иной способ, который сегодня применяется чаще, это обнаружение гемоглобина серповидных клеток по его более низкой растворимости буферных растворов. Метод удобен тем, что результаты могут быть получены уже через десять – пятнадцать минут.
С чем связано повышенное содержание сывороточного железа в крови? Как правило, это состояние говорит о том, что в организме протекают инфекционные процессы или присутствуют серьезные заболевания печени. Кроме того, это может указывать на гемохроматоз.
Повышенный уровень сывороточного железа точно указывает на то, что человек столкнулся явно не с железодефицитной анемией.
Диагностику анемий желательно осуществлять планово. Это означает, что нужно регулярно посещать врачей и сдавать анализ крови, чтобы контролировать его показатели. Это позволит избежать возможных осложнений, если началась анемия легкой стадии. Ведь если она перейдет на среднюю степень своего течения, лечение будет далеко не простым. Это нужно учитывать каждому, кто хочет сохранить здоровье и работоспособность на должном уровне.
Не стоит бояться назначаемых дополнительных процедур для диагностики анемии, например, пункции. Это позволит точнее выявить диагноз.
источник
Лабораторно-диагносточеский подход при синдроме анемии. Приведенная ниже патогенетическая классификация составляет основной материал в деле диагностирования анемии. Группировка анемий по морфологический критериям в результате гематологических исследований представляет собой одно из диагностических направлений, которое, однако, следует связать с этиопатогенетическими механизмами.
Диагноз этиопатогенетической формы осуществляется классическими исследованиями периферической крови и костного мозга во взаимосвязи с данными частных биологических исследований. Хорошо ориентирующийся в проблеме этиопатогенеза анемий клиницист запрашивает в лаборатории поэтапное проведение исследований при сопоставлении результатов которых уточняется правильное диагностическое определение.
Целью поэтапного исследования является, в первую очередь, определение синдрома анемии, как такового, затем ее этиопатогенетическую форму, тяжесть и течение.
Диагностирование синдрома анемии проводится на основе известных исследований периферической крови, таких как, определение гемоглобина, массы красных кровяных телец путем их подсчета, или, особенно, уточнением гематокрита. Это перечисление следует дополнить частными исследованиями красных кровяных телец и определением их показателей, в том числе диаметра, объема, количества гемоглобина на каждое красное кровяное тельце, процент нагрузки гемоглобином.
Морфологические сдвиги, уточненные исследованием окрашенных по Май-Грюнвальду-Гимза мазков, представляют особую ценность. Морфология эритроцитов указывает на быстроту их восстановления, нагрузку гемоглобином, а в отдельных случаях и на наличие патологического гемоглобина, как, например, при талассемии, дрепаноцитозе и т.д.
Патогенетическая классификация анемий
Довольно четко выделяются следующие виды анемии:
1) регенеративная — с молодыми красными кровяными тельцами, полихроматофилией, анизохромией, кольцами Кабо, базофильными точками; при этом рост ретикулоцитов более 2,5—3% составляет признак анемии по периферической причине, за счет геморрагии или гемолиза;
2) гипорегенеративная — за счет аплазии костного мозга, при которой выявляются состарившиеся красные кровяные тельца, в принципе нормохромные и нормоцитные, без признаков регенерации и заниженным ретикулоцитозом;
3) группа классических анемий, за счет недостатка созревания, по виду бирмеровской или железодефицитной анемии, которые, с точки зрения кроветворения также гипорегенеративные. Периферическое исследование выявляет особую характеристику красных кровяных телец мегалобластической группы с наличием макрофагов и мегалоцитов, пойкилоцитоза, а в отдельных случаях почти патогномоничное присутствие мегалобластов.
В отношении гипохромной анемии, независимо от причины, вообще обнаруживаются микроциты с анизоцитозом, также характерное наличие аннулоцитов с периферическим расположением гемоглобина. Эритроцитные показатели свидетельствуют о небольшом содержании гемоглобина, в то время как заниженный ретикулоцитоз составляет признак гипорегенерации. Наличие пигмента железа в красных кровяных тельцах отличает гипосидеремическую гипохромную анемию от сидероакктрестической.
Морфологическое исследование костного мозга уточняет следующие виды миелограммы:
1) апластический или гипопластический костный могз, характерный апластичеокой анемии;
2) гиперпластический костный могз, охватывающий два вида:
а) активный регенеративный гиперпластический костный мозг со всей эритробластической филиацией и явными признаками созревания по виду ретикулоцитов — характерный гемолитической анемии всех видов и анемии с острыми кровотечениями (анемии периферической природы);
б) гиперпластический костный мозг с множеством молодых клеток, преобладание которых указывает на недостаточность созревания; при этом различаются макромегалобластический или мегалобластический вид — подобно анемии Бирмера, эритробласти-ческий вид — как при гипохромной анемии,
Следует отметить, что макробластические отклонения наблюдаются при отдельных острых или хронических гемолитических анемиях за счет расхода факторов созревания, в то время как мегалобластические — при ночной пароксизмальной гемоглобинурии, сидероаккрестических и прочих анемиях сложной зтиологии, описанных под названием дисэритропоэтических анемий с гигантскими мегалобластами.
Специальные биологические исследования составляют обязательный этап в процессе постановки этиопатогенетического диагноза отдельных видов анемии. Эти исследования проводятся комплексными методами путем сотрудничества клинициста, морфолога, биохимика и иммунолога. В каждой группе преобладает тот или иной вид частных исследований.
Как уже говорилось, во многих анемиях морфологические периферические и центральные исследования достаточны для постановки диагноза, как, например, при апластической анемии, с дополнительной биопсией костного мозга. Некоторые исследования общего характера, организуемые на основе данных анамнеза, стремятся уточнить этиологическую — токсическую, инфекционную, раковую или пр. природу аплазии костного мозга.
Так, исследование интенсивности и скорости метаболизма железа предоставляет ценный материал, по которому определяется неспособность костного мозга использовать железо и откладывать его в отдельные органы.
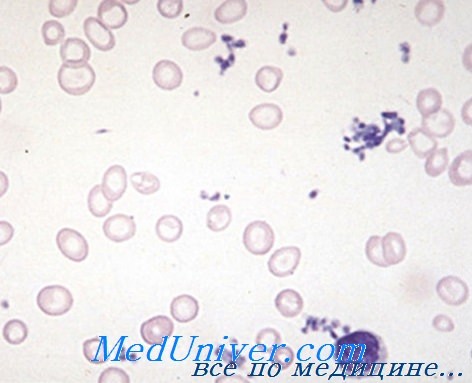
При других анемиях, как описано ниже, частные исследования необходимы для уточнения их этиопатогенетической природы.
1) Диагностика гемолитической анемии. На первом этапе при помощи исследования расплавления крови, уточняются: гипербилирубинемия, уробилинурия, повышенный показатель стеркобилина, гиперсидеремия, с увеличенными интенсивностью и скоростью метаболизма железа; иногда невысокая устойчивость кровяных клеток — как, например, при микросфероцитозе и повышенном аутогемолизе; при этом продолжительность жизни красных кровяных клеток невелика в любом из видов гемолитической анемии.
На следующем этапе частные исследования стремятся уточнить природу расплавления крови (путем эндо- или экзоэри-троцитного механизма). Так, уточняется диагностика микросфероцитоза, гемоглобинопатии или энзимопатии сопоставлением морфологических периферических сдвигов и осмотической устойчивости, аутогемолиза, методами определения гемоглобина и прямыми или косвенными испытаниями, уточняющими ферментативную недостаточность.
Наличие телец Гейнца, характерно гемолитическим анемиям за счет гемоглобинопатии, отдельных энзимопатии или токсических факторов окислительного действия на гемоглобин. Среди гемолитических экзоэритроцитных анемий особую характеристику представляют те из них, которые обусловлены свинцовым отравлением. Особо важную группу составляют изоиммунные и аутоиммунные гемолитические анемии, которые исследуются правильным применением прямой или косвенной техники Кумбса с сыворотками антигамма и антинонгамма, в теплых и холодовых условиях.
Специальные методы требуются в постановке диагноза гемолитической анемии за счет сенсибилизации к медикаментам, что определяется тестами гемолиза, в том числе реакцией Кумбса, в присутствии сенсибилизирующих препаратов.
2) Диагностика анемии за счет острого кровотечения предполагает общее исследование для уточнения внутреннего кровотечения по местным, висцеральным (язва или рак желудка, разрыв аневризмы) или общим (в рамках геморрагического, фибриногенопенического, воротногипертензивного и пр. синдромов) причинам.
3) Группа анемий за счет недостаточности созревания. Когда морфологические исследования оказываются недостаточными, необходимо прибегнуть к частным исследованиям. Так, в бирмеровской и парабирмеровской группах анемии подвергаются исследованию недостаточность выделения желудочного сока, отсутствие фактора Castle с помощью реакции Шиллинга.
В хорошо оснащенных лабораториях высокая точность диагноза достигается биологическими или радиохимическими методами в целях определения циркуляции витамина В12 и фолиегой кислоты.
4) Гипохромная анемия. Помимо текущих исследований в отдельных случаях необходимо использование и частных методов определения механизма гипохромии. Так, проводится исследование интенсивности и скорости метаболизма железа, уточняется плазматический раздел с определением трансферина, предельной насыщаемости, способности резорбции слизистой оболочкой желудка.
Затем определяются загрузка железом и его отложения в РЭС или сидеробластах, используя на то метод прямой окраски в костном мозге или радиоактивные способы.
Поэтапное проведение этих исследований входит в обязанности обычных гематологических лабораторий, которые уточняют диагностику значительного числа анемий, включительно гемолитических аутоиммунных, а косвенными способами даже гемолитических, обусловленных гемоглобине- и энзимопатией.
Применение частных способов, таких как определение продолжительности жизни, интенсивности и скорости метаболизма железа, электрофоретическая характеристика определенного патологического гемоглобина, недостаточности отдельных эритроцитных ферментов, циркуляции витамина В12 и фолиевой кислоты — возлагаются на высокоспециализированные лаборатории. Перед назначением специфической терапии рекомендуется использовать все виды исследования в целях устранения любой возможной нечеткости.
Неоправдывающие себя лечения витамином В12 и фолиевой кислотой, равно как и кортизонотерапия или лечение иммуносупрессорными средствами при предполагаемых аутоиммуных анемиях в значительной мере способствуют не правильному диагностированию заболевания.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В диагностике и лечении различных заболеваний крови специализируется врач-гематолог (записаться). Поэтому, теоретически, при анемии необходимо обращаться к врачу-гематологу, однако на практике это не совсем оправдано. Ведь часто анемия может быть вызвана заболеваниями, которые входят в компетенцию другого специалиста, и в таких случаях для успешной терапии анемии нужно одновременно принимать специфические гематологические препараты и лечить основную патологию, спровоцировавшую анемический синдром.
На практике представляется рациональным при анемии обращаться к врачу-терапевту (записаться), который назначит необходимые обследования, выявит возможную причину снижения уровня гемоглобина в крови и на основании этого предложит лечение. А если терапевт не сможет назначить лечение из-за нехватки специфических знаний, врач просто направит больного к гематологу.
Такое обращение к терапевту при анемии представляется оправданным – так как большинство анемий обусловлено дефицитом железа, фолиевой кислоты или витамина В12 или же хронической кровопотерей при заболеваниях пищеварительного тракта, с этими проблемами справится именно врач-терапевт, назначив и лечение основной патологии, и порекомендовав диету, и выписав препараты железа и необходимых витаминов. И только если анемия вызвана непосредственно патологией системы крови (например, апластические анемии), врач-терапевт направит пациента к гематологу, так как в подобной ситуации наблюдать и вести человека должен очень узкий специалист с весьма специфическими знаниями, каковым и является гематолог.
При сборе анамнеза врачу необходимо выяснить:
- место рождения и проживания пациента с анемией;
- увлечения и хобби (например, усиленные занятия спортом);
- чувствует ли больной повышенную утомляемость и слабость в повседневной жизни;
- пищевые предпочтения (необходимо выяснить, какие продукты пациент ест и которых избегает, а также оценить количество их потребления);
- какие лекарственные препараты пациент принимает на данный момент или принимал ранее в течение длительного времени;
- у женщины необходимо уточнить количество беременностей, заканчивались ли они осложненными родами, имелись ли аборты, а также характер менструаций (обильные или нет, субъективная оценка ежемесячных потерь);
- имелись ли острые или хронические кровопотери вследствие травм, ранений или заболеваний (например, язва желудка и двенадцатиперстной кишки, миома матки, раковая опухоль);
- имеются ли заболевания пищеварительной системы (например, гастриты, язва желудка и двенадцатиперстной кишки, неспецифический язвенный колит);
- имелись ли за последнее время у пациента изменения в массе тела (снижение массы тела может быть связано с наличием у больного синдрома мальабсорбции (нарушение всасывания питательных веществ в тонком кишечнике) или недавно перенесенным инфекционным заболеванием, а увеличение веса может быть вследствие гормональных нарушений);
- не беспокоит ли пациента ломкость ногтей, а также сечение или раннее поседение волос;
- ощущает ли больной жжение языка (при В12 дефицитной анемии);
- беспокоят ли больного чувство онемения в конечностях;
- имелась ли у близлежащих родственников анемия, желчекаменная болезнь, хронические заболевания желудочно-кишечного тракта или выделительной системы;
- была ли у кого-то в семье произведена спленэктомия (удаление селезенки).
- наличие у больного заболеваний сердца (например, пороки сердца), почек (например, рак почек) или печени (например, гепатит).
При осмотре пациента врач обследует:
- Кожу и слизистые оболочки. Выявляется бледность кожных покровов, неправильная пигментация или желтуха. Также на поверхности кожи у больного могут наблюдаться кровоподтеки, петехии или ангиомы (могут быть вследствие тромбоцитопении или других причин, приводящих к потере крови). В уголках рта могут присутствовать хейлиты.
- Лимфатические узлы. Их увеличение, а также болезненность может указывать на наличие воспалительного или неопластического (злокачественного) процессов.
- Пищеварительную систему. С помощью пальпации можно определить, имеются ли у пациента боли в эпигастральной зоне, увеличение размеров печени или селезенки.
- Дыхательную систему. У больного может наблюдаться увеличение количества дыхательных движений (тахипноэ), а также одышка.
- Нервную систему. Позволяет определить наличие нарушений периферической чувствительности.
- Сердечно-сосудистую систему. При измерении артериального давления у больного наблюдается гипотония, при определении частоты пульса отмечается тахикардия.
Метод диагностики, который заключается в исследовании всех видов клеток крови, в определении соотношения их объема к жидкой части крови, а также выявления уровня гемоглобина и лейкоцитарной формулы.
При анемии в общем анализе крови определяются следующие показатели:
- уровень эритроцитов, их средний объем, а также распределение по объему;
- гемоглобин;
- ретикулоциты;
- гематокрит (соотношение клеток крови к плазме);
- среднее содержание и концентрация гемоглобина в эритроците;
- уровень лейкоцитов;
- уровень тромбоцитов.
Биохимический анализ крови
Анализ, позволяющий оценить работу внутренних органов и систем организма.
При анемии определяются следующие показатели:
- уровень ферритина (определяет резервы железа в организме);
- трансферрин (белок, переносящий железо);
- сывороточное железо (определяет уровень железа в сыворотке крови);
- железосвязывающая способность сыворотки крови (указывает на способность сыворотки крови связывать железо);
- уровень витамина В12 и фолиевой кислоты;
- уровень билирубина.
Исследование, позволяющее выявить наличие кровотечения в желудочно-кишечном тракте. За три дня до сдачи анализа пациенту необходимо будет начать соблюдать диету, исключив из рациона продукты, содержащие железо (например, печень, яблоки), а также некоторые лекарственные препараты (например, слабительные и нестероидные противовоспалительные средства, препараты железа).
Собранные каловые массы исследуются с помощью бензидиновой или гваяковой пробы.
Реакция окрашивания может быть:
- слабоположительной;
- положительной;
- резко положительной.
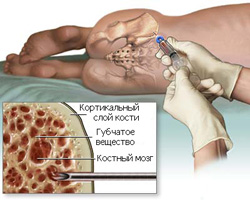
Костный мозг — это губчатое вещество, которое находится внутри костей. В большей степени оно располагается в тазовых костях, ребрах, а также грудине.
Костный мозг является важнейшим органом, отвечающим за кроветворение, так как именно здесь формируются все клетки крови.
Как производится пункция красного костного мозга?
Больного укладывают на бок (или на живот), производят местное обезболивание, после чего перпендикулярно сверлящими движениями вводят специальную иглу в гребень подвздошной кости. Проникновение иглы в кость происходит на глубину два сантиметра, после чего производится аспирация (забор) красного костного мозга. Взятый материал впоследствии наносится на предметные стекла для микроскопического исследования.
В результатах исследования определяют следующие показатели:
- индекс созревания нейтрофилов и эритробластов;
- количество клеточных элементов костного мозга;
- абсолютное содержание миелокариоцитов и мегакариоцитов.
Также во время данного исследования производится трепан-биопсия подвздошной кости. Впоследствии устанавливается соотношение паренхимы, жировой и костной ткани.
Рентгенологическое исследование легких, при котором выявляются анатомические изменения органа, костей, а также мягких тканей.
Рентген может помочь выявить заболевания, ставшие причиной развития анемии у пациента, например, туберкулез, а также рак легких.
Эндоскопическое исследование, позволяющее с помощью гастроскопа осмотреть пищевод, желудок и двенадцатиперстную кишку. Также данное исследование позволяет во время проведения процедуры взять кусочек ткани на биопсию (записаться) с последующим исследованием полученного материала под микроскопом.
С помощью данного исследования можно выявить следующие заболевания:
- варикозное расширение вен пищевода;
- атрофический гастрит;
- язва желудка и двенадцатиперстной кишки;
- полипы желудка;
- рак желудка.
Метод исследования с помощью ультразвуковых волн. Помогает изучить расположение, форму, а также структуру органов и мягких тканей.
При анемии могут исследоваться органы брюшной полости, забрюшинного пространства, а также органы малого таза:
- печень (увеличение размеров органа, цирроз);
- селезенка (увеличение размеров органа);
- почки (рак почек, наличие камней в почках, инфекционно-воспалительных заболеваний);
- матка (миома матки, внематочная беременность, рак матки).
Эндоскопический метод диагностики, позволяющий исследовать толстый кишечник. Процедура производится под общим наркозом.
Данное исследование поможет выявить следующие заболевания:
- кровоточащие язвы желудочно-кишечного тракта;
- полипы;
- неспецифический язвенный колит;
- болезнь Крона;
- дивертикулез толстого кишечника;
- злокачественную опухоль.
Метод диагностики, с помощью рентгеновского излучения позволяющий послойно исследовать органы и ткани. При необходимости перед проведением процедуры пациенту внутривенно могут ввести контрастное вещество для лучшей визуализации исследуемых органов и систем.
При анемии может быть назначено исследование:
- печени (например, гепатит, цирроз печени);
- легких (например, туберкулез, рак легких);
- почек (например, рак, туберкулез почек).
Профилактически проводить противопаразитарное лечение
Кишечные паразиты, находясь в организме человека, часто могут стать причиной развития анемии. Это происходит вследствие того, что паразиты, присасываясь к стенке органа, потребляют питательные вещества, что впоследствии может привести развитию дефицита того или иного витамина или микроэлемента. Также существуют паразиты, которые питаются клетками крови (например, шистосомы, личинки аскарид), поэтому их наличие в организме человека по истечении времени приведет к анемии. Исходя из этого, очень важно регулярно мыть руки перед едой, а также овощи и фрукты перед их употреблением. При наличии домашних животных необходимо ежегодно профилактически проводить противопаразитарное лечение.
Скудное и нерегулярное питание приводит к тому, что в организм не поступают витамины и микроэлементы, необходимые для кроветворения. С течением времени это может привести к развитию железодефицитной, В12 или фолиеводефицитной анемии. Для профилактики анемии человеку ежедневно необходимо потреблять белки (в особенности животного происхождения), так как именно они участвуют в формировании стромы эритроцитов и синтезе гемоглобина. Из-за того, что жиры подавляют кроветворение, их употребление рекомендуется снизить, в особенности жирные сорта мяса и рыбы. Предпочтение необходимо отдать таким продуктам как оливковое, подсолнечное и сливочное масла, так как данные жиры легко усваиваются. Прием углеводов должен оставаться в пределах нормы (для взрослого человека 300 – 500 грамм в сутки), в питании следует увеличить потребление меда, ягод, овощей, фруктов и различных каш (например, овсяная, гречневая, рисовая). Следует заметить, что важную роль в здоровье человека играет адекватное поступление в организм витаминов. Так, например, витамины B9 (фолиевая кислота) и В12 принимают участие в кроветворении, а такие микроэлементы как железо, медь и цинк способствуют формированию гемоглобина и эритроцитов.
Снизить контакт с ядохимикатами
Регулярный контакт с ядохимикатами (например, пестициды, бензол) приводит к кому что они, попадая в кровь, действуют негативно на ее элементы. Так, например, при хроническом отравлении бензолом (входит в состав бензина) в крови наблюдается снижение уровня эритроцитов и гемоглобина, а также увеличение ретикулоцитов. Эритроциты приобретают различную форму (пойкилоцитоз) и размер (анизоцитоз). У человека появляются такие симптомы как повышенная утомляемость, головная боль, головокружение, потеря аппетита, тошнота. Также может наблюдаться развитие маточных, десневых или носовых кровотечений. Именно поэтому человеку, по возможности, строго рекомендуется ограничивать контакт с ядохимикатами.
Курение негативно влияет на все органы и системы организма человека. Со стороны кровеносной системы табачный дым действует негативно на кровеносные сосуды, а также на состав крови, сгущает ее (увеличивает риск образования тромбов). Угарный газ, входящий в табачный дым, связываясь с гемоглобином, снижает его способность доставлять кислород к органам и тканям. Поэтому очень важно избегать контакта с посторонним сигаретным дымом, а также отказаться от самостоятельного курения.
Ежедневно выполнять умеренные физические нагрузки
Регулярное занятие спортом действует благоприятно на кровообращение, улучшая микроциркуляцию в органах и тканях, а также увеличивая количество эритроцитов в крови. Умеренные физические нагрузки снижают риск образования тромбов. Для профилактики развития анемии рекомендуется ежедневно выполнять гимнастику и осуществлять прогулки на свежем воздухе.
Своевременно лечить заболевания желудочно-кишечного тракта
Заболевания желудочно-кишечного тракта влияют на процессы переваривания и усвоения пищи, а также на всасываемость витаминов и микроэлементов. Так, например, фолиевая кислота и витамин B12 всасываются в тонком и толстом кишечнике, нарушение работы данных органов может привести к развитию недостатка данных витаминов и со временем привести к развитию В12 или фолиеводефицитной анемии. Такие заболевания как полипы желудка или кишечника, язва желудка и двенадцатиперстной кишки могут привести к развитию у человека хронического кровотечения. То есть, в течение длительного времени организм будет регулярно терять небольшое количество крови, что со временем приведет к развитию анемии. Поэтому очень важно при наличии риска развития желудочно-кишечных заболеваний (например, наследственная предрасположенность, перенесенные заболевания органов пищеварения) регулярно наблюдаться у врача, своевременно лечить имеющееся заболевание, соблюдать диету и предписанное лечение.
Соблюдать правила введения прикорма для детей
Дети попадают в группу риска развития анемии, в большинстве случаев это связано с неправильным питанием. Очень важно с самого раннего возраста организовать правильное питание и режим ребенка. Начиная с шести месяцев необходимо начать вводить в прикорм такие продукты как овощные пюре, яйца, мясо и каши. Начиная с восьми месяцев вводится рыба. Частота прикорма до восьми месяцев должна составлять три раза в день, в девять – одиннадцать месяцев четыре раза в день, в один год пять – шесть раз в день.
Правильно питаться во время беременности
Часто анемия развивается во время беременности. Дефицит железа или фолиевой кислоты может привести к серьезным осложнениям, связанным с течением беременности и развитием плода. Так, например, дефицит железа у беременной может привести к задержке развития плода, фетоплацентарной недостаточности, патологическим родам, развитию кровотечения. Беременной рекомендуется придерживаться правильного питания – ежедневно потреблять мясо, рыбу, свежие овощи и фрукты. При необходимости женщине может быть назначен прием профилактических доз препаратов железа (например, Сорбифер, Ферретаб).
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В соответствии с рекомендациями ВОЗ, стандартизованы следующие критерии диагностики железодефицитных анемий у детей:
- снижение уровня СЖ менее 12 мкмоль/л;
- повышение ОЖСС более 69 мкмоль/л;
- насыщение трансферрина железом менее 17%;
- содержание гемоглобина ниже 110 г/л в возрасте до 6 лет и ниже 120 г/л — в возрасте старше 6 лет.
Таким образом, ВОЗ рекомендует достаточно точные критерии для диагностики железодефицитной анемии, однако методы диагностики требуют забора крови из вены и проведения достаточно дорогих биохимических исследований, что не всегда возможно в украинских лечебных учреждениях. Имеются попытки минимизации критериев диагностики железо-дефицитной анемии.
Федеральная служба по заболеваемости, эпидемиологии и образованию (United States Federal Government Centers for Disease Control — CDC) со штаб-квартирой в Атланте (Джорджия, США) рекомендует использовать для диагностики железо-дефицитной анемии 2 доступных критерия: снижение концентрации гемоглобина и гематокрита (Ht) при отсутствии у больного других заболеваний. Устанавливают предположительный диагноз железодефицитной анемии и назначают лечение препаратами железа на 4 нед из расчёта 3 мг элементарного железа на 1 кг массы тела больного в сутки. Достоинство данных рекомендаций — регистрация ответа на терапию препаратами железа по строго фиксированным критериям. К концу 4-й нед лечения концентрация гемоглобина должна повыситься на 10 г/л по отношению к исходной, a Ht — на 3%. Такой ответ подтверждает диагноз «железодефицитная анемия», и лечение продолжают в течение нескольких месяцев. Если ответ не получен, рекомендуют остановить лечение препаратами железа и пересмотреть данный случай с точки зрения диагностики процесса. Перегрузка железом организма за 4 нед при приёме препаратов железа внутрь маловероятна.

Лабораторную диагностику железодефицитной анемии осуществляют с помощью:
- общего анализа крови, выполненного «ручным» методом;
- анализа крови, выполненного на автоматическом анализаторе крови;
- биохимических исследований.
При диагностике любой анемии обязательно выполнение общего анализа крови с определением количества ретикулоцитов. Врач ориентируется на гипохромный и микроцитарный характер анемии. В общем анализе крови, выполненном «ручным» методом, выявляют:
- снижение концентрации гемоглобина ( 12 /л) количество эритроцитов;
- снижение цветового показателя ( 12-16 мм/ч);
- анизоцитоз (характерны микроциты) и пойкилоцитоз эритроцитов.
Ошибка определения параметров может достигать 5% и более. Стоимость одного общего анализа крови составляет около 5 долларов США.
Точным и удобным методом диагностики и дифференциальной диагностики служит метод определения эритроцитарных показателей на автоматических анализаторах крови. Исследование проводят как в венозной, так и в капиллярной крови. Ошибка в определении параметров значительно ниже, чем при «ручном» методе, и составляет менее 1%. При развитии дефицита железараньше всего повышается показатель выраженности анизоцитоза эритроцитов — RDW (норма
Портал iLive не предоставляет медицинские консультации, диагностику или лечение.
Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом.
Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
Copyright © 2011 — 2019 iLive. Все права защищены.
источник
Комплексное исследование количественного и качественного состава форменных элементов и биохимических показателей крови, которое позволяет оценить насыщенность организма железом и обнаружить недостаточность данного микроэлемента даже до появления первых клинических признаков железодефицита.
Результаты исследований выдаются с бесплатным комментарием врача.
Колориметрический фотометрический метод, SLS (натрий лаурил сульфат) – метод, кондуктометрический метод, проточная цитофлуориметрия, иммунотурбидиметрия.
Мкмоль/л (микромоль на литр), *10^9/л, *10^12/л, г/л (грамм на литр), % (процент), фл (фемтолитр), пг (пикограмм).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за 24 часа до исследования.
- Прекратить принимать пищу за 8 часов до исследования, можно пить чистую негазированную воду.
- Не употреблять лекарственные препараты в течение 24 часов перед анализом (по согласованию с врачом).
- Исключить прием лекарственных препаратов, содержащих железо, в течение 72 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут до исследования.
Общая информация об исследовании
Нехватка железа встречается довольно часто. Около 80-90 % всех форм анемий связано с дефицитом данного микроэлемента.
Железо содержится во всех клетках организма и выполняет несколько важных функций. Основная его часть входит в состав гемоглобина и обеспечивает транспорт кислорода и углекислого газа. Некоторое количество железа является кофактором внутриклеточных ферментов и участвует во многих биохимических реакциях.
Железо из организма здорового человека постоянно выводится с потом, мочой, слущивающимися клетками, а также менструальными выделениями у женщин. Для поддержания количества микроэлемента на физиологическом уровне необходимо ежедневное поступление в организм 1-2 мг железа.
Всасывание данного микроэлемента происходит в двенадцатиперстной кишке и верхних отделах тонкой кишки. Свободные ионы железа токсичны для клеток, поэтому в организме человека они транспортируются и депонируются в комплексе с белками. В крови железо переносится белком трансферрином к местам использования или накопления. Апоферритин присоединяет железо и образовывает ферритин, который является основной формой депонированного железа в организме. Его количество в крови взаимосвязано с запасами железа в тканях.
Общая железосвязывающая способность сыворотки (ОЖСС) является непрямым показателем уровня трансферрина в крови. Она позволяет оценить максимальное количество железа, которое может присоединить транспортный белок, и степень насыщения трансферрина микроэлементом. При уменьшении количества железа крови насыщение трансферрина снижается и, соответственно, ОЖСС возрастает.
Дефицит железа развивается постепенно. Вначале возникает отрицательный баланс железа, при котором потребности организма в железе и потери данного микроэлемента превышают объемы его поступления с пищей. Это может быть связано с потерей крови, беременностью, скачками роста в период полового созревания или недостаточным употреблением продуктов, содержащих железо. В первую очередь железо мобилизируется из запасов ретикулоэндотелиальной системы для компенсации потребностей организма. Лабораторные исследования в этот период выявляют уменьшение количества ферритина сыворотки крови без изменения других показателей. Вначале клинические симптомы отсутствуют, уровень железа в крови, ОЖСС и показатели клинического анализа крови находятся в пределах референсных значений. Постепенное истощение депо железа в тканях сопровождается повышением ОЖСС.
На этапе железодефицитного эритропоэза синтез гемоглобина становится недостаточным и развивается железодефицитная анемия с клиническими проявлениями малокровия. В клиническом анализе крови обнаруживаются небольшие бледноокрашенные эритроциты, снижаются показатели МНС (среднее количество гемоглобина в эритроците), MCV (средний объем эритроцита), МСНС (средняя концентрация гемоглобина в эритроците), падает уровень гемоглобина и гематокрит. При отсутствии лечения количество гемоглобина в крови прогрессивно снижается, изменяется форма красных кровяных телец, сокращается интенсивность деления клеток в костном мозге. Чем глубже дефицит железа, тем ярче становится клиническая симптоматика. Утомляемость переходит в выраженную слабость и вялость, утрачивается трудоспособность, бледность кожных покровов становится более выраженной, изменяется структура ногтей, появляются трещины в углах губ, возникает атрофия слизистых, кожа становится сухой, шелушащейся. При дефиците железа у больного меняется способность чувствовать вкус и запах – возникает желание есть мел, глину, сырые крупы и вдыхать запахи ацетона, бензина, скипидара.
При своевременной и правильной диагностике железодефицита и причин, вызвавших его, лечение препаратами железа позволяет восполнить запасы этого элемента в организме.
Для чего используется исследование?
- Для ранней диагностики железодефицита.
- Для дифференциальной диагностики анемий.
- Для контроля за лечением препаратами железа.
- Для обследования лиц, у которых существует высокая вероятность железодефицита.
Когда назначается исследование?
- При обследовании детей в период интенсивного роста.
- При обследовании беременных.
- При симптомах недостаточности железа в организме (бледность кожных покровов, общая слабость, утомляемость, атрофия слизистой языка, изменение структуры ногтей, аномальные вкусовые предпочтения).
- При выявлении гипохромной микроцитарной анемии по данным клинического анализа крови.
- При обследовании девушек и женщин с обильными менструальными выделениями и маточными кровотечениями.
- При обследовании ревматологических и онкологических больных.
- При контроле за эффективностью применения препаратов, содержащих железо.
- При обследовании пациентов с астенией неясного генеза и выраженной утомляемостью.
источник
Цель занятия: Изучить патогенез, клинику и лабораторную диагностику анемий.
Патогенез железодефицитной анамии
Патогенез мегалобластной анамии
Патогенез анамии при хронических заболеваниях
Принципы лабораторной диагностики анемий.
Изменение гематологических показателей при различных анемиях
Правильно назначить лабораторные исследования необходимые для подтверждения диагноза анемия.
Определить характер анемии по изменениям в гематологическом исследовании.
Анемия может быть проявлением широчайшего спектра различных заболеваний и, соответственно, является одним из самых распространенных видов патологии.
Распространенность и разнообразие анемий являются предпосылками к возникновению достаточно часто встречающихся диагностических и тактических ошибок. Кроме того, до сих пор дискутируются некоторые вопросы классификации, этиологии, патогенеза, диагностики и лечения анемий. Анемия характеризуется уменьшением количества гемоглобина, которое проявляется снижением его концентрации в единице объема крови. Поэтому при определении выраженности анемии лучше ориентироваться на показатели гемоглобина.
Таким образом, для взрослых мужчин анемия — это снижение концентрации гемоглобина в периферической крови менее 135 г/л, для взрослых женщин — менее 115 г/л. У новорожденных нижней границей нормальной концентрации гемоглобина считается 150 г/л. У детей старше 3 месяцев признаком анемии будет содержание гемоглобина 110 г/л. При проведении серии исследований крови у одного больного снижение концентрации гемоглобина на 10 г/л должно расцениваться как анемия.
Концентрация гемоглобина определяется общим его содержанием в периферической крови и объемом плазмы. При дегидратации (ожоги, обильный диурез, и пр.) концентрация гемоглобина может быть нормальной даже при значительном уменьшении общего его количества. И наоборот, концентрация гемоглобина может быть снижена при нормальном общем его количестве у больных с увеличенным объемом плазмы (недостаточность кровообращения, беременность).
Как правило, анемия является проявлением какого-либо заболевания, а не самостоятельным видом патологии. Кроме того, следует подчеркнуть, что анемия обычно не является единственным синдромом данного вида патологии и важно помнить о негематологических его проявлениях.
Распросраненность анемий широко варьирует в зависимости от пола, возраста населения, а также социально-бытовых и этнографических условий. Соотношение различных видов анемий также значительно различается в разных регионах. В среднем анемия выявляется более чем у 10% населения.
КЛИНИЧЕСКИЕ ПРИЗНАКИ АНЕМИЙ
Клинические признаки анемий зависят от формы патологии, выраженности и продолжительности существования анемии. Анемия приводит к снижению оксигенации органов и тканей, которая может быть компенсирована улучшением кровоснабжения (повышением частоты сердечных сокращений и ударного объема ) и уменьшением сродства гемоглобина к кислороду с помощью 2,3-ДФГ. Выраженность анемического синдрома может широко варьировать и определяется четырьмя основными факторами:
1. Скорость развития анемии. Быстро развившаяся анемия сопровождается значительно более выраженной симптоматикой, чем медленно развившаяся, при которой есть время для адаптации сердечно-сосудистой системы и выработки нужного количества 2,3-ДФГ в эритроцитах.
2. Выраженность анемии. Умеренно выраженная анемия (содержание гемоглобина более 90 г/л) может не сопровождаться специфическими жалобами и симптомами, в то время как дальнейшее снижение гемоглобина обычно сопровождается клиническими проявлениями анемического синдрома.
3. Возраст больного. Пожилые пациенты переносят анемию хуже, чем молодые, поскольку компенсаторные возможности сердечно-сосудистой системы у них, как правило, снижены.
4. Сродство гемоглобина к кислороду. Анемия, в общем, сопровождается повышением содержания 2,3-ДФГ в эритроцитахи “сдвигом вправо” кривой диссоциации кислорода в крови, в связи счем кислород легче отдается тканям.
При сборе жалоб и анамнеза особое внимание следует обратить на следующие признаки:
признаки кровопотери (мелена, гематурия, меноррагия, метроррагия);
признаки патологии гемостаза (послеоперационные кровотечения, спонтанные крововоизлияния, кровотечения при родах и т.п.);
применение медикаментов, которые могут вызвать депрессии кроветворения, гемолиз и т.д.;
признаки поражения нервной системы и желудочно-кишечного тракта, характерные для дефицита витамина В 12 (парестезии, нарушение походки. боли в языке, зловонный стул);
признаки новообразования (снижение массы тела. немотивированная лихорадка, оссалгии и пр.);
профессиональные вредности (ионизирующие излучения, тяжелые металлы, ароматические углеводороды и т. д.);
перенесенные инфекции (гепатит при апластической анемии, индуцированные инфекцией гемолиз, красноклеточная аплазия);
характер питания (дефицит продуктов, содержащих железо, витамины В 12 , Е, фолиевую кислоту, наличие извращений вкукса придефиците железа);
Кроме того, имеет значение пол больног (наследуемые с Х хромосомой дефициты глюкозо-6-фосфатдегидрогеназы и фосфоглицераткиназы у мужчин), его возраст (анемии у новорожденных как правило связаны с врожденной патологией синтеза гемоглобина, дефицит витамина В 12 чаще встречается у пожилых и т.п.) и этническая характеристика, например, талассемии чаще встречаются у жителей Закавказья и Средней Азии. Следует выяснить, не было ли у родственников больного анемии, желтухи, желчнокаменной болезни, т.е. признаков наследственной анемии.
Объективные признаки анемий можно разделить на общие и специфические для отдельных видов анемий. К наиболее часто встречающимся общим признакам анемии можно отнести бледность кожи, слизистой полости рта, конъюнктивы, ногтевого ложа, кожных складок на ладонях и т.д. Появление бледности связано с двумя основными причинами: снижением концентрации гемоглобина и перераспределением кровотока для улучшения оксигенации жизненноважных органов. Поэтому точно определить степень анемии с помощью этих признаков трудно. Считается, что бледность конъюнктивы появляется при концентрации гемоглобина 100 г/л.
Специфичные для отдельных видов анемий объективные признаки включают койлонихии при дефиците железа, желтуху при гемолитической или мегалобластной анемии, язвы голеней при серповидноклеточной анемии, деформации костей талассемии и т.д.
При объективном исследовании больного с анемией особое внимание следует обратить на следующие признаки:
кожа: гиперпигментация ( анемия Фанкони ), желтуха (гемолитические анемии, мегалобластные анемии, апластическая анемия), подкожные кровоизлияния (апластическая анемия, инфильтрация костного мозга злокачесвенными клетками, иммунная анемия и тромбоцитопения), инфекционные экзантемы( анемия при хронических инфекционных заболеваниях);
лимфаденопатия ( инфильтрация костного мозга злокачесвенными клетками, анемия при хронических воспалительных и злокачественных заболеваниях);
болезненность костей (лейкоз, злокачественная лимфома, солидные опухоли);
ротовая полость: глоссит. (дефицит витамина В 12 , железа), ангулярный стоматит(дефицит железа), кровоизлияния(апластическая анемия, лейкоз), уремический запах ( анемия при уремии);
брюшная полость: гепатомегалия спленомегалия(лейкоз, лимфома, солидные опухоли, врожденная гемолитическая анемия, потология печени), асцит(солидные опухоли, лимфома) и другие признаки новообразования;
органы таза. прямая кишка: признаки кровотечения, новообразования;
нервная система: нарушение чувствительности. нарушение вибрационной чувствительности, неустойчивость в позе Ромберга(дефицит витамина В 12 ), менингеальные знаки (нейролейкоз);
эндокринная система: признаки гипотиреоза.
ЛАБОРАТОРНЫЕ ПРИЗНАКИ АНЕМИЙ
Лабораторные признаки анемий являются основой диагностики анемий. Особое значение имеют размеры эритроцита и его объем, содержание гемоглобина в эритроците, форма эритроцита, патологические включения в эритроцитах. в последние годы все шире в внедряется в практику применение современных автоматических анализаторов периферической крови, с помощью которых можно быстро и высокой точностью определить, помимо обычны[ параметров (концентрация гемоглобина, содержание эритроцитов, гематокрит), средний объем эритроцита, среднее содержание гемоглобина в эритроците, среднюю концентрацию гемоглобина в эритроците и индекс анизоцитоза.
1. Размер эритроцита. При анемиях эритроциты могут быть нормального размера (нормоцитарные), а также больше (макроцитарные) и меньше нормы (микроцитарные).
Аномальные размеры эритроцитов могут встречаться и при некоторых физиологических состояниях . У новорожденных в течение первых нескольких недель размеры эритроцитов значительно превышают норму, затем они становятся меньше нормы и постепенно в течение нескольких лет достигают нормальных размеров. При нормальной беременности отмечено умеренное увеличение размеров эритроцитов даже при отсутствии других причин макроцитоза например, дефиците фолиевой кислоты. В некоторых случаях можно выявить сочетание микроцитоза и макроцитоза (например, одновременный дефицит железа и витамина В 12 ), при этом средний объем эритроцитов может быть нормальным.
Определение размеров эритроцитов с помощью светового микроскопа производится при подсчете кривой Прайс-Джонса ( диаметр эритроцитов) или с помощью автоматического анализатора крови (объем эритроцитов, гистограмма, индекс анизоцитоза).
Наличие эритроцитов разных размеров называется анизоцитозом.
2. Определение цветового показателя и содержания гемоглобина в эритроците (MCH) позволяет разделить анемии на гипохромные , нормохромные и гиперхромные.
Поскольку гемоглобин составляет основную часть эритроцита , существует отчетливая зависимость между размерами эритроцита и содержанием в нем гемоглобина, т. е. микроцитарные анемии как правило гипохромные, макроцитарные — гиперхромные, а нормоцитарные — нормохромные.
Определение размеров эритроцитов и содержания в них гемоглобина позволило создать полезную для клинической работы морфологическую классификацию анемий. Эта классификация позволяет с помощью минимального количества признаков с достаточной точночтью определить патогенез анемии и выработать тактику диагностического поиска. Кроме того, аномальные показатели эритроцитов могут выявляться и при номальном или субнормальном содержании гемоглобина, например, макроцитоз на ранней стадии дефицита витаминВ 12 или фолиевой килоты. В этих случаях возможно раннее выявление и лечение патологии.
3. Форма эритроцитов имеет важное значение для диагностики анемий, особенно гемолитических.
4. Аномальные включения в эритроцитах, выявляемые при микроскопическом исследовании, также могут помочь в диагностике анемий .
5. Содержание ретикулоцитов в норме составляет 0,5-2,0% или 25-75 х 10*12/л. При сохраненном эритропоэзе снижение количества эритроцитов сорповождается выработкой эритропоэтина, ускоренным выходом ретикулоцитов в периферическую кровь и ретикулоцитозом. Эта рекция особенно выражена при гемолитических анемиях, когда развивается эритроидная гиперплазия. Другими причинами ретикулоцитоза могуть быть:
2.Восстановление ранее поврежденного эритропоэза, например, ретикулоцитарный криз после начала лечения витамином В 12 ;
3. Метастазы опухолей в костный мозг.
Отсутствие ретикулоцитоза у больного с анемией свидетельствует о нарушении эритропоэза или дефекте выраборотки эритропоэтина. У больных с выраженной анемией необходимо производить коррекцию количества ретикулоцитов в зависимовти от количества эритроцитов, иначе возможна диагностическая ошибка.
Применение автоматических анализаторов крови может сопровождаться диагностическими ошибками. Можно выделить два источника этих ошибок: технические нарушения и особенности крови больного ( при лейкоцитозе > 25 x 10*9/л искусственно повышается гемоглобин из-за снижения прозрачности; при очень высоком лейкоцитозе лейкоциты могут считаться вместе с эритроцитами; при наличии холодовых антител в высоком титре и образовании агрегатов эритроцитов искусственно снижается гемоглобин и повышается МСНС — кровь надо подогреть).
7. Исследование костного мозга обязательно при обследовании больного с любой неясной анемией. Особенно диагностическая ценность исследования костного мозга при анемии вследствие нарушения продукции эритроцитов. При этом, чем тяжелее анемия, тем выше информативность показателей морфологии костного мозга.
Показанием к проведению трепанобиопсии является диагностика апластической анемии, милопролиферативных заболеваний, остеомиелофиброза, метастазов опухолей и пр.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АНЕМИЙ
Начальную дифферинциальную диагностику анемий можно провести на основании результатов клинического обследования больного и общеклинического анализа крови. Диагностический поиск начинается с выяснения патофизиологических причин развития анемии. Прежде всего необходимо выяснить: связана ли анемия с кровопотерей, с нарушеним продукции эритроцитов или с их повышенным разрушением. Источником ошибки прииспользовании этого алгоритма может быть применение количества ретикулоцитов без коррекции.
Для более подробной диагностики анемий на основе показателей общеклинического анализа крови можно использовать предлагаемый алгоритм. В данном случае возможна ошибка в случае комбинированных дефицитов (Fe+B 12 , Fe+фолиевая кислота), когда эритроцитарные индексы могут быть нормальными.
Железодефицитная анемия, т.е. анемия, развивающаяся, когда количество железа, поступающего в костный мозг, недостаточно для нормальной продукции эритроцитов. ЖДА — наиболее распространенная причина анемии во всем мире. В европейских странах дефицит железа выявляется примерно у 20% женщин и 2% мужчин.
Железо является одним из самых распространенных элементов земной коры, и при этом его дефицит — основная причина анемий. Это кажущееся противоречие объясняется высокой частотой кровопотерь и ограниченной способностью желудочно-кишечного тракта к всасыванию железа.
Средняя суточная диета содержит 10-15 мг железа, из которого абсорбируется только 5-10%. Обычно в сутки всасывается не более 3,5 мг железа. При некоторых состояниях, например, дефиците железа или беременности,доля абсорбируемого железа может увеличиться до 20-30%, но все равно основная часть диетического железа не утилизируется.
Ежедневная потребность в железе зависит в основном от пола и возраста (таб.16), особенно она велика при беременности, у подростков и менструирующих женщин. Именно у этой категории людей наиболее высока вероятность развития дефицита железа, если возникает дополнительная его потеря или недостаточное поступление.
Главной причиной возникновения дефицита железа является хроническая кровопотеря в результате маточных и желудочно-кишечных кровотечений. Один мл цельной крови содержит примерно 0,5 мг железа, так что, несмотря на усиление всасывания железа у таких лиц, хроническая потеря даже небольших объемов крови приводит к дефициту железа. У женщин дефицит железа чаще возникает вследствие меноррагий (потеря более 80 мл крови в течение менструального цикла) или других вариантов гинекологической патологии. Тем не менее всем больным с железодефицитной анемии показано тщательное обследование желудочно-кишечного тракта для выявления возможного источника кровопотери.
Повышение потребности в железе у младенцев, подростков, беременных и кормящих грудью женщин способствует развитию дефицита железа. У новорожденных имеется запас железа из разрушающегося избыточного количества эритроцитов, однако к 3-6 месяцам эти запасы истощаются в связи с быстрым ростом, и возникает вероятность развития дефицита железа. Увеличение потребности в железе у беременных складывается из увеличения на 35% общего количества эритроцитов, передачи 300 мг железа плоду и кровопотери при родах. В общем, в ходе беременности и рождения ребенка женщина теряет примерно 500 мг железа.
Нарушение всасывания железа редко является единственной причиной железодефицитной анемии. Тем не менее, гастрэктомия (ускоренное прохождение пищи), хронический дуоденит, хронический атрофический гастрит, энтерит могут способствовать возникновению дефицита железа. Следует помнить, что сам дефицит железа способствует развитию хронического атрофического гастрита и дуоденита.
Подсчитано, что у взрослого мужчины, совсем не получающего железа из-за неадекватного поступления его с пищей или нарушения всасывания, железодефицитная анемия возникнет примерно через 8 лет. Поэтому всегда следует предусмотреть возможность одновременного существования нескольких причин дефицита железа.
Редко железодефицитная анемия может быть обусловлена нарушением инкорпорации связанного с трансферрином железа эритроидными клетками вследствие дефекта или отсутствия рецепторов к трансферрину. Эта патология может быть как врожденной, так и приобретенной вследствие появления антител к этим рецепторам.
По мере развития дефицита запасы железа в организме (ферритин, гемосидерин макрофагов ретикулоэндотелиальной системы) полностью истощаются до того как развивается анемия и возникает так называемый латентный дефицит железа. При прогрессировании дефицита возникает железодефицитный эритропоэз, а затем — анемия.
Дефицит железа приводит к развитию не только анемии, но и к негематологическим его последствиям. Они включают в себя замедление развития плода при тяжелом дефиците железа у матерей, изменения кожи, ногтей и слизистых оболочек, нарушение функции мышц, снижение толерантности при отравлениях тяжелыми металлами. Изменение поведения, снижение мотивации, интеллектуальных способностей также отмечены при дефиците железа. Известно, что негематологические проявления дефицита более выражены у детей, чем у взрослых. Восстановление запасов железа обычно приводит к исчезновению указанных изменений.
Поскольку дефицит железа обычно развивается постепенно, симптоматика его, особенно в начальном периоде, может быть скудной. По мере прогрессирования заболевания появляются признаки так называемого сидеропенического синдрома: мышечная слабость, снижение работоспособности и толерантности к физической нагрузке, извращения вкуса и обоняния (pica chlorotica — больным нравится вкус мела, извести, запах краски, бензина и пр.), своеобразные изменения кожи, ногтей, волос, слизистых оболочек (глоссит, ангулярный стоматит, легко ломающиеся ногти и пр.). Эти симптомы могут появляться при нормальном содержании гемоглобина, т.е. при латентном дефиците железа.
Снижение концентрации гемоглобина сопровождается появлением признаков анемического синдрома: общей слабости, головокружения, сердцебиения одышки при физической нагрузке и т.п.
У многих больных железодефицитной анемией часто появляются жалобы, связанные с патологией желудочно-кишечного тракта (как правило, атрофического гастрита с ахлоргидрией): боли, чувство тяжести в эпигастральной области после приема пищи, снижение аппетита и т.д.
Лабораторные исследования позволяют выявить все этапы развития дефицита железа. Латентный дефицит железа будет характеризоваться резким уменьшением или отсутствием депозитов железа в макрофагах костного мозга, которые выявляются с помощью специальной окраски. Второй признак истощения запасов железа в организме — снижение ферритина в сыворотке крови ( N: м -30-300 нг/мл, ж — 20-120нг/мл, дети — 7-140нг/мл).
Железодефицитный эритропоэз сопровождается появлением умеренного гипохромного микроцитоза при нормальной концентрации гемоглобина. Повышается уровень ненасыщенных трансферринов ( больше 2/3 от общего N=23-45 мкмоль/л), снижается содержание насыщенных трансферринов ( 12 могут определяться одновременно гипохромные микроциты и гиперхромные макроциты.
Наверное одними из самых распространенных ошибок в диагностике анемий являются ошибки в дифферинциальном диагнозе гипохромных микроцитарных анемий.
Дифферинциальный диагноз проводится с талассемией, сидеробластной анемией и анемией при хронических заболеваниях.
При сборе анамнеза следует обратить внимание на наличие признаков кровотечения, хронических воспалительных заболеваний. Сведения о наследственности или происхождении больного могут вызвать предположение о талассемии.
Клиническим отличием железодефицитных анемий от указанных является наличие сидеропеничечкого синдрома. Тщательное клиническое обследование позволяет выявить признаки хронического воспалительного или злокачественного заболеваия, увеличение сезенки при талассемии.
При дефиците железа микроцитоз и гипохромия выражены пропорциональны степени анемии. Для анемии при хронических заболеваниях характерны небольшие гипохромия и микроцитоз. Врожденные варианты сидеробластной анемии характеризуются выраженной гипохромией и микроцитозом, а для приобретенных выраженный микроцитоз нехарактерен.
При гетерозиготной бета-талассемии или вариантах альфа-талассемии микроцитоз более выражен, чем гипохромия эритроцитов. анизоцитоз меньше, чем при железодефицитной анеми6 а мишеневидность и базофильная пунктация эритроцитов больше. Содержание гемоглобина А2 повышено при бета-талассемии и снижено прижелезодефицитной анемии и альфа-талассемии. Диагноз альфа-талассемии вероятен при исключении других причин гипохромной микроцитарной анемии с нормальным количеством эритроцитов (выраженный микроцитоз).
При талассемии содержание сывороточного железа повышено или нормальное, а у больных анемиями, обусловленными хроническими заболеваниями и дефицитом железа, снижено. Определение концентрации ферритина в периферической крови и содержащих железо макрофагов в костном мозге позволяет отличить железодефицитную анемию от анемии при хронических заболеваниях. Диагноз сидеробластной анемии устанавливается на основании определениисидеробластов в костном мозге.
Если диагностика железодефицитной анемии при выполнении соответствующих исследованиях обычно не представляет существенных проблем, то определение причины ее не всегда бывает простым, а нередко требует настойчивости врача и комплексного обследования больного. Одной из наиболее часто встречающихся ошибок при обследовании и лечении больных ЖДА является невыявление источника кровотечения. Особое внимание следует обратить на больных пожилого возраста, у которых дефицит железа может быть первым признаком злокачественного новообразования.
У девочек-подростков и женщин детородного возраста основной причиной дефицита железа обычно является меноррагия и повторные беременности, хотя следует исключить и другие возможные причины. У мужчин и женщин постменопаузного возраста основной причиной дефицита железа является кровотечение из желудочно-кишечного тракта и диагностический поиск должен быть направлен на выявление его источника. Всем больным с железодефицитной анемией показано тщательное обследование желудочно-кишечного тракта с исследованием кала на скрытую кровь, проведением фиброгастродуоденоскопии, ректороманоскопии. При необходимости показано проведение рентгеноскопии пищевода и желудка, ирригоскопии, фиброколоноскопии, УЗИ и компъютерной томографии органов брюшной полости. Если анализ на скрытую кровь свидетельствует о кровотечении из желудочно-кишечного тракта, а указанные методы не привели к идентификации источника, может быть проведена ангиография сосудов брюшной полости для исключения гемангиомы. точным методом идентификации кровотечения из желудочно-кишечног тракта является прба с радиоактивным хромом, при которой эритроциты больного после инкубации с хромом реинфузируются больному, а затем в течении 5 дней производится радиоактивная оценка кала больного. Обследование желудочно-кишечного тракта позволяет одновременно выявить причины возможного нарушения всасывания железа.
Если маточная и желудочно-кишечная кровопотери не подтверждаются, следует исключить более редкие ее источники (изолированный гемосидероз легких, макрогематурию, а также гемосидеринурию вследствие хронического внутрисосудистого гемолиза),
Следует еще раз подчеркнуть,что недостаток железа в пище и нарушение его всасывания реко бывают единственной причиной дефицита железа.
АНЕМИЯ, ОБУСЛОВЛЕННАЯ ХРОНИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ
Анемия, обусловленная хроническими воспалительными и злокачественными заболеваниями — это вариант анемии, о котором относительномало сведений в нашей литературе, хотя это один из наиболее расространенных видов анемии. Анемия, обусловленная хроническими заболеваниями — это умеренно выраженная (концентрация гемоглобина обычно не менее 90 г/л) непрогрессирующая нормохромная или умеренно гипохромная анемия, которая, как правило, сочетается с гемосидерозом макрофагов ретикулоэндотелиальной системы (РЭС).
Среди заболеваний способствующих развитию таких анемий, можно выделить несколько групп.
В патогенезе анемий, обусловленными хроническими воспалительными и злокачественными заболеваниями, принимают участие по крайней мере три механизма: укорочение продолжительности жизни эритроцитов, нарушение реакции эритропоэза на анемию и нарушение способности макрофагов РЭС отдавать железо эритроидным клеткам.
Абсорбция железа в желудочно-кишечном тракте при таких анемиях нормальная или сниженная, но в любом случае достаточная для поддержания нормальных запасов железа.
Скорость снижения концентрации гемоглобина зависит от вида патологии и от выраженности воспалительного процесса. при инфекционных заболеваниях эта скорость составляет примерно 18 г/л за 1 неделю активного воспалительного периода. Достигнув определенного уровня (обычно 90 г/л), снижение концентрации гемоглобина прекращается.
Клинические признаки анемии, обусловленной хроническими воспалительными или злокачественными заболеваниями, определяются, прежде всего, проявлениями основной патологии. Поскольку снижение гемоглобина обычно небольшое, определяются признаки умеренно выраженного анемического синдрома. Клинически значимого сидеропенического синдрома у таких больных не бывает.
1. Умеренно выраженная нормоцитарная нормохромная или умеренная гипохромная анемия;
2. Непрогрессирующая анемия, выраженность которой зависит от активности основного заболевания;
3. Содержание сывороточного железа — снижено, ненасыщенных трансферринов — повышено;
4. Содержание ферритина в сыворотке нормальное или повышенное;
5. Содержание железосодержащих макрофагов в костном мозге нормальное или повышенное, количество сидеробластов снижено или они не определяются.
Дифферинциальный диагноз. Анемию, обусловленную хроническими воспалительными или злокачественными заболеваниями, следует отличать от других гипохромных анемий.
Необходимо подчеркнуть, что у таких больных патогенез анемии может быть комплексным. Например, у больных злокачественными новообразованиями желудочно-кишечного тракта хроническая кровопотеря может привести к дефициту железа, а метастазы в костный мозг — к миелофтизной анемии. Анемия хронических заболеваний при ревматоидном артрите часто сочетается с железодефицитной, вследствие хронических желудочных кровотечений на фоне применения противовоспалительных препаратов. Поэтому у каждого больного необходимо исключить все возможные причины анемии. Если содержание гемоглобина менее 90 г/л, то маловероятно, что единственной причиной его снижения является анемии, обусловленная хроническим заболеванием.
АНЕМИИ, ОБУСЛОВЛЕННЫЕ НАРУШЕНИЕМ СИНТЕЗА ДНК МЕГАЛОБЛАСТНЫЕ
Эта группа анемий характеризуется наличием в костном мозге мегалобластов — клеток эритроидного ряда, в которых вследствие нарушения синтеза ДНК развитие ядра отстает отразвития цитоплазмы. Отставание ядра приводит к образованию необычно крупных клеток с характерной “нежной” структурой ядерного хроматина и хорошо гемоглобинизированной цитоплазмой. Наиболее часто мегалобластные анемии возникают вследствие дефицита витамина В 12 или фолиевой кислоты, другие причины встречаются значительно реже.
Мегалоблатные изменения свойсвенны не только эритроидным клеткам, при соответствующих условиях они могут возникать и в других клетках костного мозга, а также в клетках эпителия желудочно-кишечного тракта и пр.
Витамин В 12 синтезируется микроорганизмами, человек получает его с пищей. Основными источниками витаминаВ 12 являются продукты животного происхождения (печень, мясо, рыба) в растительных прдуктах витамина В 12 нет.
Обычная диета содержит витамин В 12 в количестве, значительно превосходящем дневную потребность.
Витамин В 12 является коэнзимом для двух биохимических реакций: превращения гомоцистеина в метионин с помощью метилтетрагилрофолата и конверсии метилмалонил коэнзима А в сукцинил коэнзим А.
Фолиевая кислота является предшественником большой группы соединений — фолатов, играющих важную роль в метаболических реакциях организма (синтез пуринов и пиримидинов, а также превращение гомоцистеина в метионин и серина в глицин). Нарушение синтеза пиримидина, возникающее при дефиците фолиевой кислоты, приводит к нарушению синтеза ДНК и является биохимической основой мегалобластных анемий.
Вклетки организма из плазмы поступает метилтетрагидрофолат, но для дальнейших биохимических реакций необходимо его превращение в тетрагидрофолат. для этого превращения и нужен витамин В 12 .
Мегалобластные анемии, не связанные с дефицитом витамина в 12 или фолиевой кислоты, также возникают вследствие нарушения синтеза пуринов или пиримидинов.
Удвоение хромосомной ДНК при наличии дефицита пуринов или пиримидинов может нарушаться, что приводит к хромосомным поломкам, гибели клеток в “S” фазе клеточного цикла и неэффективному эритропоэзу.
Основной причиной дефицита витамина В 12 является пернициозная анемия. Значительно реже он возникает в результате недостатка его в пище, гастрэктомии или патологии кишечника. Дефицит витамина В 12 не возникает вследствие повышения потребности в нем или потери витамина из организма, поскольку запасы в организме истощаются только через 2-4 года после прекращения поступления. Кратковременную инактивацию витамина В 12 в организме может вызвать применение закиси азота при анестезии.
Причиной пернициозной анемии(ПА) является аутоиммунное поражени слизистой желудка, с развитием атрофического гастрита и наушением продукции соляной кислоты и внутреннего фактора.
ПА возникает у женщин чаще, чем (1,6:1), обычно в возрасте старше 60 лет. Нередко встречается сочетание ПА с такими заболеваниями, как аутоиммунный тиреодит, витилиго, недостаточность коры надпочечников, гипогаммаглобулинемия. ПА чаще встечается у людей с 2-ой (А) группой крови, голубыми глазами и ранней сединой. Наконец, у 2-3% больных ПА развивается рак желудка.
Наиболе частой причиной дефицита фолиевой килоты является неадекватное поступление ее с пищей, особенно в сочетании повышенной потребностью в этом витамине ( таб.25). К повышению пторебности в фолиевой кислоте приводит повышеный рост любых клеток организма, включая беременность. В связи с относительно небольшими запасами в организме дефицит фолиевой кислоты может развиться быстро.
Нередко развивается сочетанный дефицит витамина В 12 и фолиевой кислоты. Так, выраженный дефицит одного витамина может привести к поражению слизистой желудочно-кишечного тракта и, тем самым, к дефициту второго. Кроме того, дефицит витамина В 12 может быть причиной дефицита фолатов в клетках.
Поскольку фолиевая кислота и витамин В 12 принимают участие в различных биохимических процессах, их дефицит или нарушение метаболизма приводят к поражению многих органов и систем (таб.26).
Одной из причин неврологических осложнений при дефиците витамина В 12 считают дефицит метионина, что приводит к нарушению образования миелина нервных волокон. Кроме того, нарушение синтеза сукцинил-коэнзима А способствует образованию большого количества нефизиологических жирных кислот, встраивающихся в липиды нейронов, что тоже может привести к поражению нервной системы. Врезультате развивается прогрессирующая нейопатия с поражением периферических чувсвительных нервов, а также задних и боковых стволов спинного мозга (фуникулярный миелоз).
Клинические признаки дефицита витамина В 12 развиваются медленно, постепенно. Клиническая картина состоит из анемического синдрома, симптомов поражения желудочно-кишечного тракта и нервной системы. Иногда клиническая симптоматика может быть сглаженной и анемия выявляется случайно. Нередко такие больные попадают к гематологу после длительного обследования и неэффективного лечения у других специалистов.
При осмотре часто выявляется не только бледность: но и умеренно выраженная желтушность кожи и склер: связанная с с внурикостномозговым гемолизом вследствие неэффективного гемопоэза.
Поражение желудочно-кишечного тракта характеризуется неприятными ощущениями и болями в языке, появлением болезненных трещин в углу рта, снижением аппетита, ахиллическими поносами, снижением массы тела. При осмотре у таких больных выявляется ангулярный стоматит, ярко красный болезненный язык с атрофированными сосочками — “ лакированный язык“. Иногда определяется умеренно выраженные гепато- и спленомегалия.
Первыми признаками поражения нервной системы при дефиците витамина В 12 являются онемение, парестезии конечностей, затем появляются слабость, нарушение походки и координации, атаксия. Нередко больные падают в темноте. Нейропатия чаще развивается у мужчин. Выраженность рефлексов может быть повышена или снижена, выявляется положительная проба Ромберга, симптом Бабинского.
Психические нарушения варьируют от легкой раздражительности до тяжелой деменции и выраженного психоза. Редко встечается атрофия зрительного нерва.
Дефицит фолиевой кислоты проявляется анемическим синдромом и поражением желудочно-кишечного тракта, которое может быть более выражено, чем при дефиците витамина В 12 . Неврологических расстройств придефиците фолиевой кислоты не бывает.
Лабораторные признаки мегалобластных анемий:
1. Макроцитарная гиперхромная анемия (при сочетании с дефицитом железа может быть менее выраженной).
2. Пойкилоцитоз (овалоциты, дегенеративные формы эритроцитов), тельца Жоли, кольца Кебота. В тяжелых случаях определяются мегалоциты и мегалобласты.
3. Количество ретикулоцитов снижено, отсутствует ритикулоцитарная реакция на анемию.
4. Лейкопения, тромбоцитопения. Характерна гиперпигментация (6 и более сегментов) ядра нейтрофилов, иногда встречаются гигантские палочкоядерные нейтрофилы и метамиелоциты.
5. Костный мозг: выраженная гиперплазия эритроидного ростка, мегалобластный тип кроветворения — увеличение размеров эритротидных клеток, “нежная “ структура ядра отхорошо гемоглобинизированной цитоплазмы. Встечаются гигантские клетки нейтрофильного ряда аномальной формы.
6. Повышение содержания в сыворотке несвязанного билирубина, лактатдегидрогеназы; содержание сывороточного железа и ферритина нормальное.
Обследование пациента может быть проведено амбулаторно, если тяжесть анемии и поражения нервной системы не требует госпитализации. При пернициозной анемииобязательно проведение фиброгастроскопии для выявления хроническогоатрофическогогастрита и исключения рака желудка. Диагноз основывается на специфических изменениях крови и костного мозга. Выраженность лаборатоных признаков обычно пропорционально дефициту витамина В 12 или фолиевой кислоты, поэтому на ранних стадиях заболевания могут быть затруднения в диагностике. Важно помнить, что характерные изменения костного мозга исчезают через 1-2 суток после начала специфической терапии, поэтому стернальная пункция должна быть сделана до применения витамина В 12 или фолиевой кислоты.
Дифференциальный диагноз мегалобластных анемий проводится путем исключения причин дефицита витамина В 12 и фолиевой кислоты. Важно установить, с дефицитом какого именно витамина связана анемия, поскольку назначение больших доз фолиевой кислоты больным пернициозной анемией может привести не только к улучшению гематологических показателей, но и к прогрессированию неврологической симптоматики. Кроме того, больные с дефицитом фолиевой кислоты как правило не нуждаются в многолетней терапии.
При выяснении анамнеза важно оценить характер питания больных (дефицит витамина В 12 чаще бывает у вегетариацев, фолиевой кислоты — плохо питающихся людей), их социальный статус (дефицит фолиевой кислоты — признак бедности), сопутствующие заболевания (дефицит фолиевой кислоты часто возникает у алкоголиков) и ранее проведенное лечение ( препараты, влияющие на метаболизм витамина В 12 и фолиевой кислоты).
Наличие характерной неврологической симптоматики свидетествует о дефиците витамина В 12 . Обязательное инструментальное обследование желудочно-кишечного тракта помогает определить причину анемии. Для дефицита витамина В 12 характерен атрофический гастрит с ахлоргидрией. При проведении пробы сгистамином pH желудочного сока у таких больных остается более 5,0.
В сложных случаях возможно определение содержания витамина В 12 и фолиевой кислоты в плазме крови.
Апластическая анемия характеризуется панцитопенией (анемией, лейкопенией и тромбоцитопенией) и аплазией костного мозга.
Распространенность идиопатической апластической анемии широко варьирует в различных регионах и составляет 10-35 случаев на миллион населения в год. Распределение по возрасту достаточно равномерное до 60 лет, после чего частота возникновения апластической анемии возрастает. Идиопатическая апластическая анемия несколько чаще возникает у мужчин.
Классификация. Этиопатогенетически апластические анемии делят на первичные, среди которых выделяют врожденные и приобретенные, и вторичные, возникшие вследствие различных внешних воздействий (таб.11).
Кроме того, апластические анемии делят по степени тяжести. Тяжелой называют апластическую анемию при наличии по крайней мере двух из следующих критериев:
— количество гранулоцитов менее 0,5х10*9/л;
— количество тромбоцитов менее 20х10*9/л;
— количество гранулоцитов после коррекции менее 1%.
Коррекция содержания ретикулоцитов производится по формуле:
где А — количество ретикулоцитов после коррекции;
рет. — содержание ретикулоцитов в %;
эр. — содержание эриторцитов в 10*12/л.
Кроме этих критериев для тяжелой апластической анемии характерна клеточность костного мозга менее 30%. Точная диагностика тяжести апластической анемии принципиально важна для прогноза и правильного лечения заболевания.
Этиология апластической анемии определяется видом заболевания, указанным в. Более чем в 50% случаев апластической анемии этиологической фактор выявить не удается и анемия называется идиопатической. Общим для всех апластических анемий является резкое снижение количества плюрипотентных кроветворных клеток и их неспособность обеспечить полноценный гемопоэз.
Клиника апластической анемии может быть различной. Иногда заболевание возникает остро и стремительно прогрессирует. Чаще оно развиается постепенно и проявляется нарастающим анемическим синдромом. Такие больные жалуются на общую слабость, сердцебиение, снижение толерантности к физической нагрузке, одышку и т.д. Тромбоцитопения может привести к развитию геморрагического синдрома: Подкожным кровоизлияниям, кровоточивости десен, меноррагиям, повторным кровотеченям. Нейтропения может манифестировать повторными атипично протекающими инфекциями. В начале заболевания часто возникают ангина, стоматит, пневмония, парапроктит. Угрожающие жизни генерализованные инфекции в начале заболевания возникают относительно редко.
1.Нормоцитарная нормохромная или макроцитарная анемия различно степени в зависимости от тяжести болезни. Значительное снижение количества ретикулоцитов, отсутствие ритикулоцитарной реакции на анемию.
2. Лейкопения с селективным снижением количества нейтрофилов. Нередко развивается агранулоцитоз. Морфологически нейтрофилы выглядят нормально, хотя нередко определяется токсическая зернистость; содержание щелочной фосфатазы высокое. В тяжелых случаях развиваются абсолютная моноцитопения, лимфопения.
3. Тромбоцитопения очень характерна для апластической анемии, в тяжелых случаях количество тромбоцитов менее 20х10*9/л. В отличие от иммунной тромбоцитопении размеры тромбоцитов не увеличены.
4. Костный мозг малоклеточный. В миелограмме обычно резко снижено количество мегакариоцитов и миелоидных клеток, в меньшей степени выражено уменьшение количества эритроидных клеток. Характерно увеличение относительного количества клеток лимфоидного ряда и плазматических клеток. Увеличение количества бластов и клетки негематологических опухолей не определяются.
5. Трепанобиопсия является обязательным исследованием при подозрении на апластическую анемию. Характерно почти полное (более 75%) замещение жировой тканью миелоидной. В миелоидной ткани определяются небольшие группы эритроидных клеток, малочисленные гранулоциты и единичные мегакариоциты. В тяжелых случаях в костном мозге встречаются только плазматические клетки.
6. При идиопатической апластической анемии цитогенетическое исследование не выявляет характерных хромосомных аномалий, в отличие от анемии Фанкони, некоторых вариатов миелопоэтического синдрома и острого лейкоза.
Выявление у больного двух- или трехростковой цитопении является показанием для консультации гематолога. Начальное обследование может быть проведено амбулаторно при отсутствии глубокой цитопении, Клинических признаков инфекционных и геморрагических осложнений. В последних случаях необходима срочная госпитализация в специализированный стационар.
Прогноз, исходы заболевания.
Прогноз течения идиопатической апластической анемии определяются, прежде всего, тяжестью заболевания, возрастом больного и вариантом проводимого лечения. Принципиально важно определить тяжесть заболевания, поскольку 50% больных с тяжелой апластической анемией умирают в первые 6 месяцев и вероятность 3-летнего выживания для них не превышает 30%. Примерно такие же перспективы у болных апластической анемией вследствие вирусного гепатита и применения левомицетина. Основной причиной летальных исходов у этих больных являются инфекционные и геморрагические осложнения. У больных моложе 20 лет и пожилых прогноз, как правило, хуже, чем у людей среднего возраста. Применениесовременных методов лечения позволяет резко увеличить продолжительность жизни больных тяжелой апластической анемией.
Идиопатическая апластическая анемия средней степени тяжести характеризуется значительно более благоприятным течением. Возможно острое непродолжительное течение со спонтанной ремиссией. Более часто Залевание протекает хронически, и при адекватном лечении возможна полная длительная ремиссия и выздоровление, хотя нередко в течение длительного времени сохраняется тромбцитопения. При этом сохраняется вероятность рецидивов, которые могут быть тяелыми. Менее вероятна трансформация заболевания в острый лейкоз, миелодисплазию или пароксизмальную ночную гемоглобинурию.
Дифферинциальная диагностика апластической анеми проводится путем исключения других причин панцитопении. Тщательный сбор анамнеза необходим для выявления врожденных видов патологии, исключения токсического или радиационного поражения кроветворения, парксизмальной ночной гемоглобинурии, а также инфекционных и аутоиммунных заболеваний. Наличие спленомегалии и/или лимфаденопатии ставит под сомнение возможность апластической анеми. Дефицит витамина В 12 и фолиевой килоты можно исключить с учетом характерных осбенностей клеток крови и костного мозга. Исследование аспирата и трепанобиоптата костного мозга позволяет исключить миелодиспластический синдром, гемобластозы, метастазы опухолей в костный мозг, милофиброз и т. д.
Анемия может быть проявлением широчайшего спектра различных заболеваний и, соответственно, является одним из самых распространенных видов патологии. Распространенность и разнообразие анемий являются предпосылками к возникновению достаточно часто встречающихся диагностических и лечебных ошибок. Знание этиологии, патогенеза, клиники, диагностики и лечения анемий необходимо для успешной работы врача.
Справочник по гематологии: Ростов н/Д.: Феникс, 2000.
Руководство по гематологии: / Под ред. А.И.Воробьёва. – М.:Медицина, 1985.
Руководство по гематологии: в 3т. Т.1. Под ред. А.И.Воробьёва. М.: Ньюдиамед: 2002.
Окороков А.Н. – «Диагностика болезней внутренних органов». Руководство, т. 4. М., 2001 г.
Методики клинических лабораторных исследований. Справочное пособие. Т1./ Под. ред. В.В.Меньшикова — М.,Лабора.2008.-448с.
К.А.Лебедев, И.Д.Понякина. «Иммунограмма в клинической практике. – М.,Наукв.1990. – 224с.
источник
