| Дата | 03.05.2016 |
| Размер | 132.5 Kb. |
- Навигация по данной странице:
- ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ 2014 Содержание Список сокращений
- Список литературы Таблицы Список сокращений
- 1. Определение. Железодефицитная анемия (ЖДА)
- 2. Коды по МКБ-10
- 4. Факторы и группы риска.
- Пример формулировки диагноза
- Дифференциальный диагноз.
- 8. Критерии ранней диагностики.
- 9. Общие принципы терапии в амбулаторных условиях
- Критерии эффективности лечения пероральными или парентеральными препаратами железа
- 10. Показания к гемотрансфузии.
- 11. Показания к консультации гематолога.
- 12. Показания к госпитализации больного.
- 14. Прогноз.
| Беременные женщины, имеющие 3-ю и более беременность Женщины детородного возраста, имеющие обильные менструации Отсутствие в рационе красного мяса более 6-ти месяцев. | Продолжительная ахлоргидрия Резекция желудка или тонкого кишечника Хроническая кровопотеря (геморрой, диафрагмальная грыжа, дивертикулез, опухоли, язвенный колит, пептические язвы) Для скрининга ЖДА могут быть использованы клинические данные: наличие сидеропенического синдрома (извращение вкуса, изменение придатков кожи и т.д.) в сочетании с данными о факторах риска (см.выше) и данными общего анализа крови (ОАК). К данным ОАК, свидетельствующим о возможном наличии железодефицитной анемии, относятся низкий цветовой показатель (цп менее 0,86) и низкий средний корпускулярный объем эритроцита (MCV менее 80 фл). При подозрении на ЖДА следует провести исследование показателей обмена железа. Железодефицитная анемия – не самостоятельная нозологическая форма, а синдром, который может развиться при многих заболеваниях, сопровождающихся хронической кровопотерей или нарушением всасывания железа; и при вегетарианстве. ЖДА является результатом длительного отрицательного баланса железа. Выделяют три стадии развития железодефицитной анемии:
Критерии этих стадий представлены в таблице 2. Знание стадий развития хронической железодефицитной анемии позволяет проводить ее своевременную диагностику. Стадии развития дефицита железа
В зависимости от лабораторных показателей выделяют три степени тяжести железодефицитной анемии: легкую – уровень гемоглобина (НВ) более 90г/л, среднюю – гемоглобин от 70 до 90г/л тяжелую – уровень НВ менее 70г/л. Пример: Железодефицитная анемия тяжелой степени тяжести. 7. Принципы диагностики заболевания у взрослых в амбулаторных условиях. В большинстве случаев диагностика железодефицитной анемии не вызывает затруднений. Для этого достаточно клинических данных (наличие вероятного источника кровопотери и сидеропенического синдрома), исследования периферической крови с определением цветового показателя (характерно его снижение) и/или эритроцитарных индексов (MCV, MCH, MCHC – характерно их снижение), снижения уровня сывороточного железа, а также увеличения общей железосвязывающей способности сыворотки крови (ОЖСС) и снижения уровня ферритина сыворотки. У женщин фертильного возраста наиболее вероятным источником кровопотери являются менструальные кровопотери. Кровопотеря превышает физиологическую (300 мл), если имеет место хотя бы один из следующих признаков: длительность менструации превышает пять суток; в выделениях отмечается наличие сгустков; за одну менструацию используется более 10 прокладок/тампонов. У мужчин наиболее вероятным является наличие скрытой кровопотери из желудочно-кишечного тракта (ЖКТ). К источникам таковой может быть отнесен, прежде всего, хронический геморрой. При этом кровопотеря может быть минимальной, не привлекающей внимания пациента, но ее многомесячная длительность приводит к постепенному формированию отрицательного баланса железа и развитию железодефицитной анемии. К другим источникам кровопотери из ЖКТ относятся дивертикулы, полипы, грыжа пищеводного отверстия диафрагмы, язвы желудка и двенадцатиперстной кишки, неспецифический язвенный колит, болезнь Крона и т.д. Сидеропенический синдром развивается при дефиците железа в тканях. Его основными клиническими признаками являются извращение вкуса (пристрастие к глюконату кальция и др.), пристрастие к резким запахам, деформация, истончение и расслаивание ногтей, выпадение волос, дисфагия, недержание мочи у женщин. Важнейшее значение для дифференциальной диагностики анемий и определения плана дальнейшего обследования имеет определение цветового показателя и эритроцитарных индексов. Цветовой показатель отражает относительное содержание гемоглобина в одном эритроците в условных единицах. Его вычисляют при делении концентрации гемоглобина на количество эритроцитов в крови по формуле: Цп=3*НВ (г/л)/ три первые цифры количества эритроцитов Например, гемоглобин 140г/л, эритроциты-4,2*10/12/л. Цп=(3*140)/420=1,0. В норме цветовой показатель находится в пределах 0,86-1,05. В зависимости от величины цп выделяют гипохромные (цп менее 0,85), нормохромные (цп 0,86-1,05) и гиперхромные (цп более 1,05) анемии. Железодефицитная анемия относится к гипохромным анемиям. Средний корпускулярный объем эритроцитов (размер эритроцитов) (MCV- mean ctll volume) – наиболее ценный показатель для дифференциальной диагностики анемий. Вычисляют MCV по следующей формуле: MCV= гематокрит (%)*10 / количество эритроцитов в миллионах в 1 мм3 Например, гематокрит 40%, эритроциты 4,7*10/9. Следовательно, MCV составит (40*10):4,7=85 мкм3. В норме MCV составляет 80-95 фл. На основании MCV анемии разделяются на нормоцитарные (MCV в пределах 80-95фл), микроцитарные (MCV менее 75 фл) и макроцитарные (MCV более 95 фл). Железодефицитная анемия относится к микроцитарным анемиям. В практической работе необходимо дифференцировать железодефицитную анемию с другими микроцитарными гипохромными анемиями, к которым относятся анемия хронических заболеваний, сидеробластные анемии и гетерозиготные талассемии. Это необходимо помнить, так как препараты железа оказывают положительный эффект только при железодефицитных анемиях. При других микроцитарных гипохромных анемиях использование препаратов железа бесполезно, а при длительном применении в больших дозах (особенно при парентеральном введении) даже вредно, так как это может приводить к развитию вторичного гемосидероза. Анемия хронических заболеваний (АХЗ) нередко развивается при хронических воспалительных, аутоиммунных, инфекционных заболеваниях, злокачественных новообразованиях. У большинства пациентов наблюдается нормохромная нормоцитарная анемия, однако в ряде случаев возможны умеренный микроцитоз и гипохромия. При анемии хронических заболеваний ведущим в клинической картине являются проявления основной патологии (инфекционного эндокардита, ревматоидного артрита и т.д.), отсутствует сидеропенический синдром, анемия выражена умеренно (гемоглобин обычно в пределах 90-100г/л). Содержание сывороточного железа при АХЗ может быть незначительно снижено, однако, в отличие от железодефицитной анемии, отмечается также снижение уровня общих и ненасыщенных трансферринов при нормальном содержании ферритина. Сидеробластная анемия характеризуется отсутствием сидеропенического синдрома, качественными нарушениями эритропоэза, лейкопоэза и мегакариоцитопоэза, повышением количества сидеробластов в костном мозге и появлением их кольцевидных форм, увеличением содержания железа и ферритина в сыворотке крови. Выделяют врожденные и приобретенные формы сидеробластной анемии. В последнем случае она может быть самостоятельной нозологической формой (вариант миелодиспластического синдрома), либо ассоциироваться с другими заболеваниями (солидные опухоли, лейкозы), алкоголизмом, дефицитом меди, лечением некоторыми медикаментами (левомицетин, изониазид). Гетерозиготная бета-талассемия относится к наследственным гемолитическим анемиям. В России это заболевание чаще возникает у коренных жителей Северного Кавказа, однако встречается и у лиц других национальностей. Основными критериями диагностики является повышение уровня гемоглобина А2 и F при электрофорезе гемоглобина. В периферической крови отмечаются выраженный микроцитоз, увеличение количества мишеневидных эритроцитов, сывороточного железа, общих и ненасыщенных трансферринов и ферритина. Выявление пациентов с железодефицитом на ранней стадии, то есть на стадии латентного дефицита железа связано с рядом сложностей. На этой стадии пациенты часто не обращаются за медицинской помощью в связи с отсутствием ограничения переносимости физической нагрузки. В этом случае у пациентов отсутствует анемия, а есть лишь сидеропенические жалобы (извращение вкуса, изменение придатков кожи и т.д.), которые необходимо активно выявлять при наличии факторы риска. При выявлении латентного дефицита железа, его необходимо лечить, поскольку в противном случае он трансформируется в железодефицитную анемию. Для терапии используют диету, богатую красным мясом и те же препараты, что и для лечения ЖДА, но доза их уменьшается вдвое (до 1 таблетки в сутки). Для успешного лечения железодефицитной анемии необходимо установить и по возможности устранить ее причину (уменьшить объем менструальных кровопотерь, удалить геморроидальные узлы и др.). Диета должна содержать достаточное количество железа, то есть 100-200мг красного мяса в сутки. Необходимо пояснить пациенту, что к красному мясо не относятся колбасные изделия, курица, бульоны и т.п. полноценная диета препятствует прогрессированию дефицита железа, но не может устранить уже имеющуюся анемию. Для лечения ЖДА необходимо назначение медикаментозных препаратов. Пероральные препараты железа – эффективные и хорошо переносимые средства для лечения больных железодефицитной анемией. Обычно назначают препараты железа в виде сульфата или фумарата. Наиболее известными препаратами являются сорбифер (сульфат железа, содержащий 100мг железа и аскорбиновую килоту), фенюльс (сульфат железа (45мг) с аскорбиновой кислотой и рибофлавином), мальтофер (железо-полимальтозный комплекс) и феррум–лек (железо-полимальтозный комплекс). Внимания заслуживает препарат ферроплекс, поскольку он содержит всего 10мг железа и для достижения терапевтического эффекта необходимо принять 8-10 драже в сутки. Взрослым необходимо назначать 200мг железа в сутки. Прием разовой дозы более 150мг и суточной дозы более 450мг не приводит к увеличению его поступления в организм. Сульфат железа (сорбифер, фенюльс) следует принимать натощак, за полчаса до еды, так как продукты питания снижают абсорбцию железа на 40-50%. Препараты железо-полимальтозного комплекса можно принимать независимо от приема пищи. При приеме данных препаратов диспепсический синдром в качестве побочного эффекта практически не встречается. Стартовая доза 1 таблетка 2 раза в день в течение месяца. Состояние больных на фоне лечения препаратами железа часто улучшается уже к концу первой недели, однако отчетливое повышение уровней НВ и эритроцитов начинается обычно через 2,5-3 недели, поэтому контроль ОАК ранее чем через 4 недели от начала лечения не имеет смысла. Нормализация гематологических показателей происходит через 4-6, а при тяжелой анемии и через 8 недель. Через месяц после начала приема препаратов железа пациент приходит на контрольную явку с общим анализом крови. Терапия считается адекватной если к концу третьей недели лечения уровень НВ поднимается до отметки, являющейся серединой между начальным и нормальным уровнями. При наличии положительной динамики в ОАК через 1 месяц необходимо продолжить прием препаратов железа в лечебной дозе (1т*2 раза в сутки) с контролем ОАК ежемесячно до подъема уровня НВ более 120г/л. На это уходит обычно от 2 до 4 месяцев. Типичной ошибкой является прекращение приема препаратов железа до нормализации уровня НВ, поскольку самочувствие пациента нормализуется очень быстро. Однако это приводит к рецидиву анемии. После нормализации уровня НВ препараты железа не отменяются, но лишь уменьшается их доза до 1 таблетки в сутки. В такой дозе пациент принимает препараты железа еще 2-4 месяца, в зависимости от исходной глубины анемии, с целью восполнения депо. Если источник кровопотери при этом ликвидировать не удается (например, полименоррею), то рекомендован постоянный ежемесячный прием препаратов железа в дни менструального цикла. В ряде случаев лечение пероральными препаратами железа неэффективно, что может быть обусловлено: — неправильным приемом или неадекватной дозой препарата -неправильным диагнозом (анемия хронических заболеваний, талассемия, сидеробластная анемия). — комбинированным дефицитом (чаще всего – железа и витамина В12) — нарушением всасывания железа. Парентеральные препараты железа более эффективные, чем пероральные, однако, чаще сопровождаются развитием побочных реакций, иногда опасных для жизни. Показания к назначению парентеральных препаратов железа: — непереносимость пероральных препаратов железа — Необходимость быстрого восполнения запасов железа (тяжелая ЖДА, послеоперационный период, последние недели беременности, повторные кровотечения при геморрагических заболеваниях) — заболевания ЖКТ (НЯК, болезнь Крона) — нарушения всасывания железа Парентеральные препараты железа предпочтительнее вводить внутривенно, так как внутримышечное введение менее эффективно (часть железа откладывается в мышцах в виде гемосидерина) и может осложняться развитием постинъекционных инфильтратов. Начинают лечение с пробной дозы препаратов (1/ 2 ампулы), которую вводят очень медленно. К наиболее распространенным парентеральным препаратам железа относятся феррум-лек и венофер. Внутривенная форма препаратов содержит 5,0мл лекарственного вещества, внутримышечная форма феррум-лека – 2,0мл. Парентерально препараты железа назначаются по 1 инъекции через день (в амбулаторных условиях – понедельник, среда, пятница). Побочные эффекты при лечении препаратами железа развиваются у 10-20% пациентов (при лечении венофером реже, чем при лечении феррум-леком). Наиболее часто встречаются: — повышение температуры тела — боли и инфильтраты в местах инъекций (при внутримышечном введении) — аллергические реакции (вплоть до анафилактического шока). Критерии эффективности лечения пероральными или парентеральными препаратами железа: — улучшение общего состояния больного к концу первой недели лечения — увеличение количества ретикулоцитов до 30-50%% через 5-10 дней — повышение гемоглобина (обычно начинается через 2-3 недели), уровень гемоглобина нормализуется через 4-5 недель. — улучшение качественного состава эритроцитов (исчезает микроцитоз и гипохромия) — постепенная регрессия эпителиальных изменений. 10. Показания к гемотрансфузии. Трансфузии эритроцитарной массы проводятся только по жизненным показаниям. При уровне НВ менее 70г/л гемотрансфузия проводится ТОЛЬКО в том случае, если анемия сопровождается клиническими признаками тканевой гипоксии (выраженная тахикардия, тахипноэ) или перед операцией. У пожилых пациентов показания к трансфузиям эритроцитарной массы (т.е. признаки гипоксии) могут возникнуть и при более высоком уровне гемоглобина. При удовлетворительном самочувствии, отсутствии признаков гипоксии, нарушений со стороны кардиореспираторной системы и благоприятном прогноза (хроническая железодефицитная анемия при отсутствии признаков продолжающейся кровопотери) патогенетическое и симптоматическое лечение без трансфузий эр.массы может проводиться и при анемии тяжелой степени. Частота гемотрансфузий определяется в зависимости от клинических и лабораторных показателей. 11. Показания к консультации гематолога. Показаниями к консультации гематолога являются сложные случаи, когда трудно в амбулаторных условиях провести дифференциальную диагностику с такими заболеваниями, как талассемия, сидеробластная анемия. Показаниями к направлению на консультацию к гематологу также может является отсутствие положительной динамики через месяц ферротерапии, при условии, что пациенту до начала лечения проведено исследование показателей обмена железа. Неудовлетворительной можно считать тактику лечения «вслепую», когда пациенту без дообследования, на основании одного лишь общего анализа крови, «автоматически» назначаются препараты железа, которые через месяц приема оказываются неэффективными. В этом случае дальнейший их прием бессмысленен, бессмысленно также назначение дополнительно витамина В12 или фолиевой кислоты без подтвержденного диагноза. Данная тактика затрудняет диагностический поиск, удлиняет диагностический период, приводит к потере времени и средств. В случае, если пациент принимает несколько препаратов без эффекта, необходимо прекратить лечение и повторить обследование пациента не ранее, чем через 7 дней. 12. Показания к госпитализации больного. Выраженные признаки тканевой гипоксии (необходимость гемотрансфузии) Пациентам, относящимся к группам риска, а также пациентам, вылечившимся от ЖДА, рекомендована диета, богатая красным мясом: 100-200мг красного мяса не менее 5 раз в неделю. При сохраняющемся источнике кровопотери (полименоррея) обоснован прием препаратов железа ежемесячно в течение 5-7 дней. При правильном лечении, ликвидации источника кровопотери прогноз благоприятный.
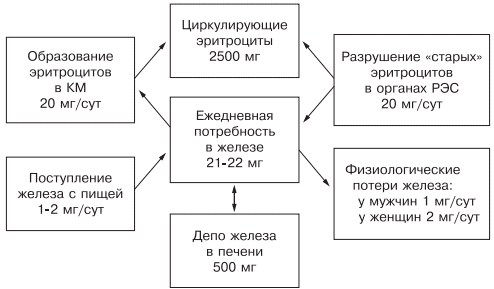
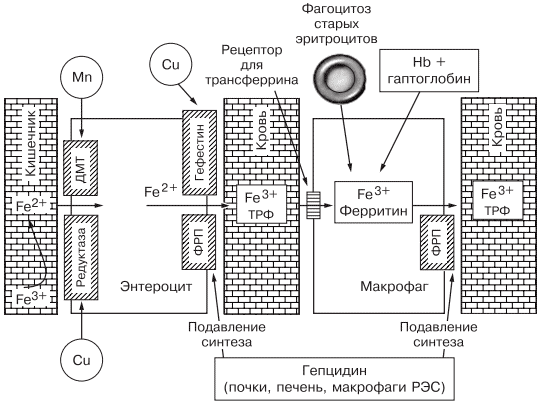
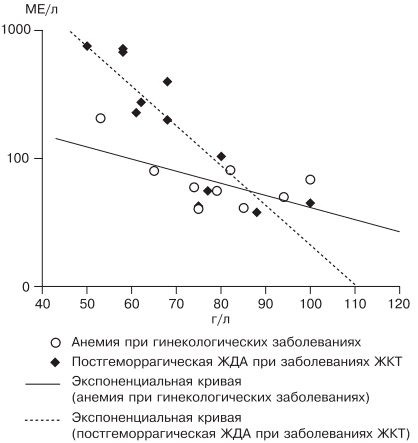
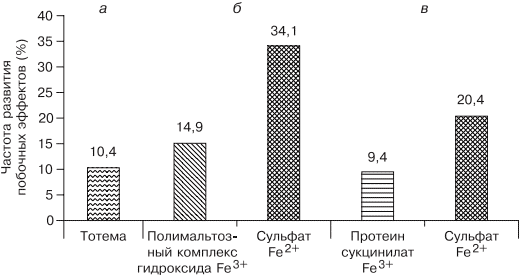
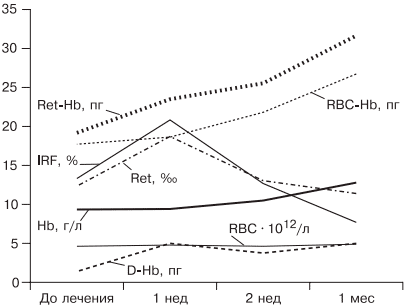
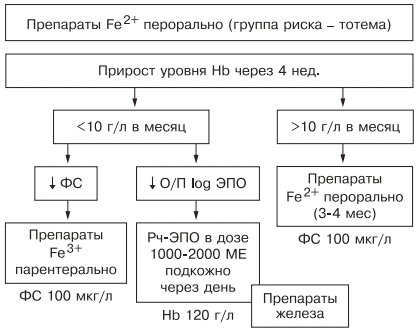
Таблица 1. Факторы риска развития железодефицитной анемии. Таблица 2. Стадии развития дефицита железа. источник Н.И. Стуклов, Е.Н. Семенова Рассмотрен современный взгляд на проблему железодефицитной анемии (ЖДА) с точки зрения эпидемиологии, этиологии, патогенеза. Описаны известные в настоящее время механизмы регуляции обмена железа, приведены наиболее важные данные литературы и результаты собственных исследований. Основываясь на рекомендациях по лечению больных ЖДА, авторы представляют описанный в литературе и собственный клинический опыт использования железосодержащих препаратов и рассматривают полученные результаты. В рамках статьи авторы объясняют механизмы низкой эффективности лечения при ЖДА и предлагают способы решения проблемы с учетом опубликованных в литературе последних научных исследований. N.I. Stuklov, E.N. Semenova Modern views of epidemiology, etiology and pathogenesis of iron deficiency anemia are considered. Mechanisms of iron metabolism regulation are described based on the most important literature data and the results of the authors ’ research. The authors present their own and literature clinical experience of using iron-containing drugs with reference to the existing recommendations on the treatment of iron deficiency anemia. Causes of low treatment efficiency are discussed and the ways to address this problem are proposed based on the published results of clinical research. Анемии (греч. αναιμια — бескровие) определяются как ряд клинических состояний, связанных со снижением уровня гемоглобина менее 120 г/л у женщин и менее 130 г/л у мужчин; (ВОЗ, 2001) и (или) гематокрита ( менее 36,4% соответственно), что обусловлено уменьшением количества эритроцитов или содержания гемоглобина в них [1]. В настоящее время железодефицитная анемия (ЖДА) является самым распространенным состоянием, связанным со снижением уровня гемоглобина, поэтому ее признают государственной проблемой более чем в 100 странах мира, где разрабатываются программы, направленные на профилактику и снижение заболеваемости. ЖДА чаще выявляется у представителей наиболее социально значимых и незащищенных слоев населения — у женщин детородного возраста и детей. Количество больных анемией в указанных группах, по данным ВОЗ (2001), превышает 1 млрд [2]. В итоге ЖДА является причиной роста материнской и детской смертности [3]. Регуляция обмена железа. Железо накапливается в органах ретикулоэндотелиальной системы (до 500 мг), остальные запасы железа на 70% сосредоточены в гемоглобине, что и обусловливает развитие ЖДА при хронической кровопотере (рис. 1). Рис. 1. Схема обмена железа. Всасывание железа происходит в верхних отделах тонкой кишки, причем этот процесс требует участия множества белков. В основном до 70—80% железа усваивается в двухвалентном состоянии (гемовое железо, содержащееся в основном в мясе, меньше — в печени и рыбе). При поступлении в кишечник растительного трехвалентного железа с помощью медьзависимой ферроредуктазы на апикальной мембране энтероцитов или под действием витамина С оно восстанавливается до двухвалентного. Двухвалентное железо через марганецзависимые белки — транспортеры двухвалентных металлов (ДМТ — двухвалентный металлотранспортер) поступает в энтероцит, а затем через белок ферропортин на базальной мембране — в кровь, где с помощью медьзависимых феррооксидаз (гефестина, расположенного на базальной мембране и связанного с ферропортином, и церулоплазмина, находящегося в плазме) окисляется до трехвалентного состояния, чтобы связаться с транспортным белком — трансферрином (рис. 2). Только очень незначительная часть железа, образуя комплекс с муцином, может поступить в энтероциты путем пиноцитоза [4, 5]. Рис. 2. Схема регуляции обмена железа. Универсальным регулятором метаболизма железа является гепцидин [6—9], который блокирует транспорт железа, причем этот механизм реализуется с помощью регуляции активности белка ферропортина, т.е. путем воздействия на высвобождение железа из клеток кишечника и макрофагов ретикулоэндотелиальной системы [10—13]. Увеличение количества железа в организме ведет к стимуляции синтеза гепцидина, что уменьшает абсорбцию железа в кишечнике и его транспорт в циркуляцию. В свою очередь уменьшение абсорбции железа в кишечнике ведет к угнетению синтеза гепцидина в печени и по обратной связи — к восстановлению захвата железа из пищи и кишечника (см. рис. 2) [14—18]. Помимо железорегуляторной функции, гепцидин оказывает выраженное бактерицидное действие, является белком воспаления, его уровень повышается при инфекционных, воспалительных, опухолевых заболеваниях, блокируя выход железа в кровь [6]. Такой эффект гепцидина отрицательно влияет на рост бактерий, опухолей, блокирует избыточный воспалительный процесс. В работе, проведенной в 2011 г. [19], доказана роль гепцидина как основного фактора развития ЖДА у женщин с гинекологическими заболеваниями без патологической кровопотери. Показатели гепцидина в указанной группе составили 108,75 ± 40,08 нг/л (референсные значения 60— 85 нг/л), что обусловило резкое уменьшение содержания ферропортина — 0,43 ± 0,21 нг/л (референсные значения 3,1 ± 0,2 нг/л) и привело к нарушению поступления железа из кишечника в кровь [19]. Железо, которое остается внутри клеток, депонируется в виде ферритина, количество которого в крови прямо пропорционально содержанию железа в депо [20]. Клиническая картина и диагностические критерии. В настоящее время выделяют несколько этапов развития дефицита железа [5, 24]. 1. Предрасположенность к развитию дефицита железа (вегетарианство, подростковый возраст в сочетании с нарушением менструального цикла у девочек, частые роды, наличие хронических болезней желудочно-кишечного тракта — ЖКТ, заболеваний женской репродуктивной системы, связанных с кровопотерей). В основе патологии эритропоэза при дефиците железа лежит нарушение синтеза гема, в результате которого уменьшается количество гемоглобина в эритрокариоцитах костного мозга, что проявляется на первом этапе гипохромией эритроцитов, а в дальнейшем — развитием гипохромной микроцитарной анемии. Клинические проявления ЖДА связаны с развитием как сидеропенического синдрома, для которого характерны выраженная мышечная слабость, нарушение целостности слизистых оболочек, кожи, ее придатков (ломкость и расслаивание ногтей, выпадение волос), снижение иммунитета, так и непосредственно симптомов анемии (головокружение, мелькание «мушек» перед глазами, сонливость, снижение работоспособности). Наиболее характерным лабораторным признаком ЖДА являются гипохромия, микроцитоз эритроцитов, анизоцитоз. О гипохромии эритроцитов свидетельствуют цветовой показатель менее 0,8, среднее содержание гемоглобина в эритроците менее 28 пг, средняя концентрация гемоглобина в эритроците менее 290 г/л. О микроцитозе говорят, когда средний диаметр эритроцита менее 7 мкм, а средний объем эритроцита — менее 80 фл [21, 22, 24]. Параметры обмена железа широко используются в клинической практике, но в связи с отсутствием четко определенных значений, доказывающих наличие ЖДА, высокой стоимостью исследования и большим количеством больных их применение не всегда оправдано. Так, показатель ферритина сыворотки (ФС) как единственный маркер, отражающий запасы железа в организме и используемый для верификации и дифференциальной диагностики ЖДА, по мнению разных исследователей [5, 20], варьирует от 15 до 100 мкг/л. Известно, что показатель ФС является положительным маркером воспаления, а количество его определяется белково-синтетической функцией печени. В настоящее время для установления диагноза ЖДА принято считать достоверным показатель ФС менее 30 мкг/л [25]. Уровень такого транспортного белка, как трансферрин, как правило, повышен при недостатке железа, однако при наличии инфекции его содержание уменьшается и не может использоваться в диагностике ЖДА [26]. Тем более изменчивы такие параметры обмена железа, как железосвязывающая способность (общая и латентная) и коэффициент насыщения трансферрина железом, так как они рассчитываются исходя из содержания трансферрина и сывороточного железа, а последний показатель вообще не имеет связи с содержанием железа в организме и зависит от времени, в которое проведено исследование, и приема пищи [21]. Значения коэффициента насыщения трансферрина железом у больных ЖДА, по опубликованным данным, могут составлять от 15 до 20%. Наиболее точным методом диагностики ЖДА в настоящее время считается подсчет растворимых рецепторов для трансферрина, однако этот метод не используется в качестве рутинного из-за отсутствия единого способа детекции, высокой стоимости исследования, невозможности интерпретировать результат при наличии любых пролиферативных процессов [26]. Наиболее частыми причинами ЖДА являются как физиологические, так и патологические состояния. В группу риска развития ЖДА входят недоношенные дети, так как у них не успевает сформироваться депо железа, и подростки, которым требуется больше железа в связи с быстрым ростом организма [27]. Наиболее часто ЖДА развивается при беременности. В период беременности, родов и лактации в среднем расходуется до 1000 мг железа, что в 2 раза больше его запасов в депо [28]. Репродуктивный возраст у женщин связан с повышенной потерей железа при менструациях; этот недостаток компенсируется увеличением всасывания железа в ЖКТ, что в настоящее время объясняется изменением влияния гепцидина. При наличии гиперполименореи, однако, такой баланс нарушается в связи с увеличением кровопотери [29, 30], при сопутствующих заболеваниях ЖКТ нарушается всасывание железа и развивается ЖДА [6, 19]. Часто у женщин меноррагии имеют органические причины: полипы, эндометрит, миома матки, аденомиоз, открывающийся в полость матки; мало того, такие заболевания, как миома матки и дисплазия шейки матки, оказывают влияние на развитие анемии и без патологической кровопотери [5, 19, 30]. Указанный механизм связан с увеличением содержания гепцидина в крови и снижением активности эритропоэза, доказанным синдромом неадекватной выработки эритропоэтина. В настоящее время продукцию эритропоэтина принято считать неадекватной при отношении определяемого эритропоэтина к предполагаемому (О/П log эритропоэтина менее 0,9) [28, 31]. Так, В.А. Бурлевым и Е.Н. Коноводовой [32] при обследовании женщин с миомой матки выявлено отношение О/П log эритропоэтина менее 0,8, а при обследовании гинекологических больных с анемией без нарушения менструальной функции в 2011 г. отношение О/П log эритропоэтина составило 0,89 (рис. 3). Для всех женщин с диагностированной ЖДА необходимо обязательное обследование у гинеколога. В случае обнаружении ЖДА у мужчин, наоборот, показано исключение заболеваний ЖКТ. Рис. 3. Зависимость между уровнем гемоглобина и сывороточного эритропоэтина (логарифмическая шкала и экспоненциальные кривые) у больных с постгеморрагической ЖДА при заболеваниях ЖКТ (предполагаемый эритропоэтин) и анемии при гинекологических заболеваниях (определяемый эритропоэтин) [5]. Помимо повышенной потребности в железе и хронической кровопотери, патологическими состояниями, способными вызывать развитие ЖДА, являются различные нарушения всасывания железа и поступления его с пищей (в том числе и обусловленные вегетарианством), нарушения транспорта железа (гипотрансферринемии при заболеваниях печени и наследственные атрансферринемии) [21]. Таким образом, гипохромная микроцитарная анемия, особенно при наличии характерной для сидеропенического синдрома клинической картины, даже без исследования обмена железа может определяться как ЖДА при условии полноценного клинического и инструментального обследования больного и установления причины ее развития [5]. Лечение. Степень абсорбции двухвалентных солей железа в несколько раз выше, чем трехвалентных, так как они пассивно диффундируют через каналы ДМТ-белков [33], поэтому препараты, содержащие двухвалентное железо, дают быстрый эффект и нормализуют уровень гемоглобина в среднем через 1—2 мес, а нормализация депо железа происходит уже через 3—4 мес от начала лечения в зависимости от степени тяжести анемии и дозы препарата. Препараты, содержащие железо в трехвалентном состоянии, требуют более длительного применения, а в случае дефицита меди в организме будут неэффективны. Нормализация уровня гемоглобина при лечении препаратом трехвалентного железа наступит только через 2—4 мес, а нормализация показателей депо железа — через 5—7 мес от начала терапии [5, 19, 33]. Степень абсорбции отражается и на частоте развития побочных эффектов. Уменьшить нежелательное влияние таблетированных препаратов железа на ЖКТ можно, принимая их во время еды, но при этом уменьшается всасывание железа. Лучше (но также с потерей эффективности) использовать формы с замедленным высвобождением, так как часть препарата будет высвобождаться в нижних отделах ЖКТ, где железо практически не всасывается [34]. Несмотря на рекомендации ВОЗ по применению для лечения ЖДА препаратов двухвалентного железа как более эффективных, препараты с низкой биодоступностью на основе трехвалентного железа активно применяются благодаря их лучшей переносимости. В современной клинической практике используются различные варианты сочетаний двухвалентного железа с витаминами С, В9, В12, что позволяет минимизировать побочные эффекты и одновременно повысить эффективность терапии, однако переносимость такого лечения до настоящего времени была основным лимитирующим фактором [20, 33]. Анализ переносимости различных препаратов железа более чем у тысячи пациентов показал, что современная жидкая форма двухвалентного железа (препарат тотема, лаборатория Иннотек Интернасиональ, Франция) по количеству побочных эффектов не превышает таковые у трехвалентного (рис. 4) [4]. Такой эффект достигается равномерным распределением препарата по слизистой оболочке желудка и его высокой биодоступностью. Двухвалентное железо равномерно и максимально эффективно проникает в энтероциты и, не накапливаясь в них, поступает в кровь. Это обусловлено наличием в составе препарата меди и марганца, которые входят в состав ДМТ-белков и гефестина, окисляющего железо, что способствует наилучшему его метаболизму (см. рис. 2) [33]. Помимо этого, указанные металлы участвуют в работе системы антиоксидантов, наиболее важными составляющими которой являются Cu, Zn-супероксиддисмутаза, Mn-супероксиддисмутаза (в митохондриях), каталаза, глутатионпероксидаза и глутатион. При уменьшении антиоксидантной защиты происходит сдвиг в сторону избыточного накопления свободных радикалов, что обусловливает их повреждающее действие на клетки. Следует понимать, что процесс активации перекисного окисления липидов запускается ионами двухвалентного железа, что проявляется частым развитием побочных эффектов при лечении препаратами железа. Наличие меди и марганца в составе тотемы уменьшает образование свободных радикалов, что улучшает переносимость препаратов железа [37]. Пациентам с заболеваниями ЖКТ назначать препараты железа перорально следует с осторожностью, причем острые заболевания, такие как язва желудка и двенадцатиперстной кишки, эрозивный гастрит, являются противопоказаниями; также не следует использовать указанный метод лечения у больных с заболеваниями тонкой кишки (болезнь Крона, целиакия, мальабсорбция) или отсутствием ее части. Рис. 4. Сравнение результатов исследований безопасности применения различных железосодержащих препаратов. При лечении больных ЖДА остро стоит вопрос оценки эффективности терапии, так как часто ЖДА диагностируется у соматически тяжелых больных с крайне низким уровнем гемоглобина. Попытки ранней диагностики, как правило, связаны с исследованием количества ретикулоцитов [38], однако в настоящее время такой подход не является доказательным, так как часто ретикулоцитоз возникает компенсаторно при наличии кровотечения. В работе [5, 9] показано, что наиболее достоверными показателями, указывающими на хороший эффект препаратов железа, служат появление молодых форм ретикулоцитов и увеличение дельты гемоглобина (разницы между средним содержанием гемоглобина в ретикулоците и эритроците) уже через 1 нед после начала лечения (рис. 5). Рис. 5. Динамика гемоглобина эритроцитов (RBC), количества ретикулоцитов (Ret), фракции незрелых ретикулоцитов (IRF-) среднего содержания гемоглобина в эритроците (RBC-Hb), среднего содержания гемоглобина в ретикулоците (Ret-Hb), дельты гемоглобина (D-Hb) при лечении ЖДА в течение 1 мес. Основным критерием положительного ответа на терапию ЖДА является прирост уровня гемоглобина через 1 мес после начала применения препаратов железа, однако рекомендации разных организаций по этому вопросу не согласуются друг с другом. Минимальным приростом уровня гемоглобина в периферической крови для признания терапии эффективной является его увеличение более чем на 10 г/л за 1 мес (Центр по контролю и профилактике заболеваний в США) [39]. В нашем исследовании, проведенном при лечении 61 пациентки с гинекологической патологией и заболеваниями ЖКТ, у которых лечение привело к полному восстановлению показателей гемоглобина и обмена железа, прирост уровня гемоглобина в течение первого месяца составил от 10 до 50 г/л с медианой прироста 30 г/л [19]. Поэтому с учетом большого количества сопутствующих заболеваний у больных ЖДА и доказанной роли гепцидина в нарушении метаболизма железа за оптимальный критерий оценки эффективности терапии лучше принять прирост уровня гемоглобина более 10 г/л за 1 мес [5]. При отсутствии прироста уровня гемоглобина, согласно указанным критериям, необходимо обязательно исследовать обмен железа, провести диагностический поиск, исключить другой механизм развития анемии. При подтверждении абсолютного дефицита железа и отсутствии злокачественной опухоли следует перейти на парентеральное применение препаратов железа со строго рассчитанной терапевтической дозой. При назначении препаратов парентерально предпочтение следует отдавать внутривенному пути введения. Наиболее часто в настоящее время используются венофер (100 мг в 5 мл), космофер, феринъект (50 мг в 1 мл). За один раз, как правило, вводят 100—200 мг, но, используя феринъект, это количество можно увеличить до 1000 мг. Эти препараты должны применяться только при наличии показаний, доказанном абсолютном дефиците железа и невозможности перорального применения. Существенным недостатком парентерального применения является то, что необходимо использовать строго рассчитанное количество препарата, врач может назначать препараты только в условиях стационара, применение препаратов ограничено из-за наличия большого количества тяжелых побочных реакций (анафилактический шок, аллергические реакции, передозировка железа, системный гемосидероз, локальный гемосидероз тканей). Кроме того, как правило, есть ограничения парентерального применения препаратов при беременности, особенно в ранние сроки. В случае отсутствия гипоферритинемии есть основания проводить лечение анемии с использованием препаратов рекомбинантного человеческого эритропоэтина, эффективность которого доказана при терапии ЖДА в поздние сроки беременности [28] и у больных с миомой матки [40, 41]. Такую тактику необходимо выбирать у больных с доказанными хроническими воспалительными или инфекционными заболеваниями, доброкачественными опухолями при наличии синдрома неадекватной степени тяжести анемии выработки эритропоэтина [5, 19, 28]. Таким образом, оптимальным у больных с наличием гипохромной микроцитарной анемии является выявление причины развития дефицита железа, после чего следует начинать лечение. Если есть сомнения в железодефицитном характере анемии, лучше проверить обмен железа, подтвердив диагноз ЖДА низкими показателями ФС и насыщения трансферрина железом. Далее следует устранить хроническое заболевание, остановить кровотечение, убрать погрешности в диете и начать пероральный прием препаратов железа (с обязательным учетом противопоказаний). Лечение следует начинать с двухвалентных препаратов железа. При наличии хронических воспалительных, пролиферативных, инфекционных заболеваний лучше использовать жидкую лекарственную форму (препарат тотема), содержащую в своем составе глюконат двухвалентного железа, медь и марганец. Через 1 мес следует определить прирост уровня гемоглобина и если он выше 10 г/л в месяц — продолжить лечение, если нет — пересмотреть диагноз (рис. 6). Рис. 6. Схема лечения ЖДА. При использовании препаратов железа необходимо ориентироваться на показатель ФС, целевое значение которого должно составлять около 100 мкг/л, после чего можно остановить лечение (поздние критерии эффективности терапии [39]). При пероральном приеме препаратов достаточно подтвердить нормализацию содержания ФС через 3 мес терапии, при назначении препаратов железа внутривенно этот показатель необходимо проверять каждую неделю. Лечение препаратами рекомбинантного человеческого эритропоэтина опасно из-за возможности развития эритроцитоза и тромботических осложнений, поэтому ориентироваться прежде всего необходимо на уровень гемоглобина, целевая концентрация которого не должна превышать 120 г/л [42]. Таким образом, ЖДА представляет собой важную социально значимую проблему, а ее диагностика и лечение до сих пор являются трудной задачей. Только выполнение современных рекомендаций позволит существенно повысить качество и эффективность оказания медицинской помощи больным ЖДА. Сведения об авторах: источник *Импакт фактор за 2017 г. по данным РИНЦ Журнал входит в Перечень рецензируемых научных изданий ВАК. Железодефицитная анемия (ЖДА) представляет собой клинико–гематологический синдром, возникающий при развитии дефицита железа вследствие различных патологических (физиологических) процессов и характеризующийся снижением уровня гемоглобина (в меньшей степени эритроцитов) наряду с клиническими признаками анемии и сидеропении. Клинические рекомендации ведения больных ЖДА включают: – выявление причины ЖДА и при необходимости – ее коррекция; – обучение больных ЖДА; – принятие решения о назначении лекарственных препаратов железа (ПЖ); – выбор лекарственного ПЖ; – путь введения ПЖ (внутрь или парентерально); – длительность лечения и необходимость поддерживающей терапии; – контроль переносимости ПЖ и коррекция при плохой переносимости; – оценку эффективности и выявление причин отсутствия или недостаточного эффекта; – коррекцию выявленных причин неэффективности. Выявление причины ЖДА и возможности ее коррекции После верификации железодефицитного характера анемии, т.е. синдрома ЖДА, необходимо выявление причины, лежащей в основе данного варианта анемического синдрома (нозологическая диагностика). Для клинициста этот этап является не менее важным и вместе с тем наиболее трудным и ответственным, поскольку в основе имеющейся ЖДА могут лежать потенциально курабельные заболевания. Наличие в МКБ–10 рубрики «Железодефицитная анемия неуточненная» оставляет для врача «лазейку» в случаях отсутствия явной причины анемии, «освобождая» его от тщательности и углубления диагностического поиска на этапе нозологической диагностики. Следует особо подчеркнуть роль врача–интерниста на этапах синдромной и нозологической диагностики, поскольку подавляющее большинство больных ЖДА (независимо от конкретной причины) обращаются прежде всего, как и многие другие пациенты, к терапевту, а не к гематологу или другому специалисту. При выявлении причины ЖДА лечение должно быть направлено на устранение этой причины (по возможности) или коррекцию имеющихся нарушений – лечение эрозивно–язвенных процессов в желудке, оперативные лечения при опухолях ЖКТ, миоме матки, лечение энтеритов, коррекция алиментарной недостаточностии т.д. Существенным компонентом ведения больных ЖДА является повышение их образовательного уровня в отношении данной патологии, создание мотивации к лечению, вовлечение пациентов в контроль за своим состоянием и лабораторными показателями. Необходимо разъяснение сущности ЖДА, причин ее возникновения, реальных возможностей коррекции дефицита железа и нормализации уровня гемоглобина. Особое значение имеют обучающие программы у беременных женщин с наличием ЖДА и пациенток, страдающих меноррагиями. У беременных должна создаваться мотивация необходимости коррекции дефицита железа с целью предотвращения недостатка железа у плода. Больные должны быть осведомлены о возможных побочных эффектах при лечении лекарственными препаратами железа, необходимости соблюдения врачебных назначений, в том числе и регулярности приема ПЖ. Следует обязательно указать на недопустимость попыток коррекции дефицита железа с помощью различных пищевых продуктов, а также на строгие показания к назначению инъекционных форм ПЖ. Принятие решения о назначении лекарственных препаратов железа Всем больным ЖДА показана патогенетическая терапия препаратами железа. Следует подчеркнуть ошибочность мнения о возможности коррекции дефицита железа с помощью пищевых продуктов с высоким содержанием железа, что является одним из мифов в представлениях о ведении больных ЖДА. Об этом должны быть осведомлены больные, что следует считать важным образовательным компонентом ведения данной категории пациентов. Разумеется, пища должна быть богата продуктами, содержащими железо. Однако следует иметь в виду неодинаковую степень всасываемости железа из различных продуктов. Так например, железо, содержащееся в мясе в виде гема, всасывается на 40–50%, в то время как из растительных продуктов, овощей, фруктов всасывается всего 3–5% содержащегося в них железа. Поэтому средством выбора для коррекции дефицита железа и уровня гемоглобина у больных ЖДА являются лекарственные препараты железа. На фармацевтическом рынке России в настоящее время имеется большой арсенал ПЖ в различных лекарственных формах, с неодинаковым содержанием в них железа, наличием дополнительных компонентов, влияющих на биодоступность железа, различной стоимостью (рис. 1). Из ПСЖ железо всасывается в двухвалентной форме, в последующем превращается в трехвалетное, которое связывается с трансферрином и используется для построения молекулы гемоглобина. В ПЖК железо находится в трехвалентной форме и всасывается как бы в готовом виде. В ПЖК, в частности, в гидрооксиполимальтозном комплексе, связано как в физиологическом состоянии в молекуле ферритина. Существуют различия в механизмах всасывания железа из ПСЖ и ПЖК. Всасывание железа из ПСЖ происходит главным образом в виде пассивной диффузии согласно градиенту концентрации и в меньшей степени активно, в то время как абсорбция железа из ПЖК является активным процессом в виде конкурентного обмена. Это ведет к различному уровню железа в сыворотке, объему распределения, константам элиминации после абсорбции. Всасывание железа из ПЖК и нарастание его концентрации в сыворотке происходит медленно, но оно быстро поступает в запасы. При применении ПСЖ могут возникать нарушения окислительных процессов (оксидативные повреждения) вследствие превращения ионов двухвалентного железа в трехвалентное, которое соединяется с трансферрином и включается в молекулу гемоглобина. При окислении образуются свободные радикалы, которые вызывают клеточные повреждения, такие как перекисное окисление липидов, нарушение структуры мембранных и клеточных белков, повреждение клеточной ДНК и РНК. ПЖК в отличие от ПСЖ не вызывают «оксидативного стресса», поскольку ионы железа не меняют свою валентность в процессе всасывания (табл. 1). Для лучшей абсорбции ПСЖ рекомендуется принимать за час до еды т.е. на пустой желудок, что может вызывать нарушения со стороны желудка, кишечника и другие побочные эффекты. Современные технологии производства препаратов железа позволяют производить ПСЖ с замедленным высвобождением железа в тонком кишечнике, что уменьшает токсическое воздействие ионов железа на слизистую желудка. Частота побочных эффектов при лечении ПЖК меньше по сравнении с ПСЖ, что обеспечивает лучший комплайенс больных ЖДА. ПСЖ взаимодействуют с некоторыми пищевыми продуктами (танин, фитаты, соли кальция) и медикаментами (пленкообразующие препараты, тетрациклины, препараты кальция), снижающими биодоступность железа. В связи с этим ПСЖ не следует принимать одновременно с указанными пищевыми продуктами и лекарственными препаратами. В то же время пища и медикаменты не оказывают влияния на всасывание железа из ПЖК. Темпы прироста показателей гемоглобина при применении ПСЖ и ПЖК примерно одинаковые. Путь введения препаратов железа В большинстве случаев для коррекции дефицита железа при отсутствии специальных показаний ПЖ следует назначать внутрь. Путь введения ПЖ у больных ЖДА определяется конкретной клинической ситуацией, в частности, состоянием кишечного всасывания и переносимостью пероральных ПЖ. Основными показаниями для парентерального введения ПЖ являются: – патологии кишечника с нарушением всасывания (различные энтериты, синдром недостаточности всасывания); – резекция тонкой кишки; – резекция желудка по Бильрот II с формированием «слепой петли»; – эрозивно–язвенные процессы в желудке (обострение язвенной болезни и др.); – непереносимость ПЖ для приема внутрь. Многие врачи обосновывают назначение парентеральных ПЖ выраженностью анемического синдрома в расчете на якобы больший их эффект, что также не имеет достаточных оснований и не подтверждается клинической практикой. Темпы прироста уровня гемоглобина при назначении ПЖ внутрь и парентерально оказались приблизительно одинаковыми, в связи с чем предпочтение ПЖ в инъекционных формах при необходимости более быстрой нормализации содержания гемоглобина (например, при подготовке к оперативному вмешательству) следует считать неоправданным. ПЖ для парентерального введения могут назначаться при плохой переносимости пероральных ПЖ, однако большинство современных ПСЖ и ПЖК переносятся сравнительно удовлетворительно. В связи с этим принятие решения о назначении парентерального ПЖ должно осуществляться только после ряда «врачебных маневров» (снижение дозы ПЖ, прием вместе с пищей, смена ПЖ для приема внутрь и т.д.). Выбор лекарственного препарата железа Выбор ПЖ и оптимального режима его дозирования должен определяться количеством и биодоступностью содержащегося в нем железа, переносимостью, стоимостью. При этом необходимо иметь в виду, что адекватный прирост показателей гемоглобина у больных ЖДА может быть обеспечен поступлением в организм от 30 до 100 мг элементарного железа . Учитывая, что при развитии ЖДА всасывание железа увеличивается по сравнению с нормой и составляет 25–30% (при нормальных запасах железа – всего 3–7%), необходимо назначать от 100 до 300 мг элементарного железа в сутки. Применение более высоких доз не имеет смысла, поскольку всасывание железа при этом не увеличивается. С учетом этого при выборе ПЖ следует ориентироваться не на содержание в нем общего количества соединения железа, а на количество элементарного железа. Например, при назначении препаратов сульфата железа с низким содержанием элементарного железа (менее 100 мг) количество принимаемых таблеток должно быть от 3 и выше (в зависимости от содержания железа в каждой таблетке), в то время как препараты сульфата, фумарата или гидроксиполимальтозного комплекса железа с содержанием 100 мг элементарного железа можно принимать в количестве 1–2 таблеток в сутки. Основные ПСЖ представлены сульфатом железа, глюконатом, хлоридом, фумаратом, глицин сульфатом. Наибольшей степенью абсорбции обладают препараты сульфата железа, а наименьшей – глицин сульфата. Многие из ПСЖ содержат вещества, например, аскорбиновую кислоту, усиливающие всасывание железа и улучшающие биодоступность препарата, а также витамины (фолиевую кислоту, цианкобаламин). Среди ПЖК на отечественно рынке имеются гидроксиполимальтозный комплекс, железо–сорбитоловый комплекс, протеин сукцинилат железа, железо–сахарозный комплекс. К новым высокоэффективным и безопасным препаратам железа относятся препараты, представляющие собой неионные соединения железа на основе гидроксиполимальтозного комплекса (ГПК) трехвалентного железа. Структура комплекса состоит из многоядерных центров гидроксида Fe (III), окруженных нековалентно связанными молекулами полимальтозы. Комплекс имеет большой молекулярный вес, что затрудняет его диффузию через мембрану слизистой кишечника. Химическая структура комплекса максимально приближена к структуре естественных соединений железа с ферритином. Абсорбция железа в виде ГПК имеет принципиально иную схему по сравнению с его ионными соединениями и обеспечивается поступлением Fe (III) из кишечника в кровь путем активного всасывания. Неионная структура комплекса обеспечивает его стабильность и перенос железа с помощью транспортного белка, что предотвращает в организме свободную диффузию ионов железа, т.е. прооксидантные реакции. Данные по безопасности, полученные во время клинических исследований препарата железа на основе гидроксида Fe (III) с полимальтозой, свидетельствуют о более низкой частоте побочных эффектов по сравнению с солевыми препаратами железа. Для лучшей переносимости ПСЖ следует принимать во время еды, хотя следует иметь в виду, что всасывание железа лучше при приеме лекарственных препаратов перед едой. Всасываниежелеза может уменьшаться под влиянием содержащихся в некоторых пищевых продуктах веществ – фитинов (рис, соя), фосфатов (рыба, морепродукты), танина (чай, кофе). Многие больные склонны запивать лекарства чаем, что в случаях приема ПЖ в виде солей недопустимо, поскольку образуются плохо растворимые комплексы с низкой их абсорбцией в кишечнике. Кроме того, всасывание железа из ПЖ в виде солей ухудшается при одновременном приеме ряда медикаментов (тетрациклины, антациды, соли магния). С учетом этого следует рекомендовать прием препаратов солей железа в различное время с другими вышеуказанными медикаментами. Препараты ПЖК, в частности, гидроксиполимальтозный комплекс лишены подобных недостатков, поскольку пищевые продукты и медикаменты не оказывают влияние на всасываемость железа (в виде трехвалентной формы) из железосодержащих комплексов. В таблице 2 представлены основные зарегистрированные в России лекарственные ПСЖ и ПЖК для приема внутрь. Оценка эффективности лечения В случаях назначения ПЖ в достаточной дозе на 7–10–й день от начала лечения наблюдается повышение количества ретикулоцитов. Достоверное повышение уровня гемоглобина отмечается через 3–4 нед. от начала лечения. Нормализация показателей гемоглобина обычно происходит в сроки 4–9 нед. Иногда наблюдается резкое скачкообразное повышение гемоглобина. Эти индивидуальные колебания могут быть обусловлены, с одной стороны, выраженностью ЖДА, степенью истощения запасов железа, а с другой – эффективностью назначенного ПЖ (количество содержащегося железа, биодоступность и др.). Имеет также значение некомплаентность больных (нерегулярность приема ПЖ, побочные эффекты). Длительность лечения и поддерживающая терапия Оптимальная тактика ведения больных ЖДА предполагает насыщающую и поддерживающую терапию ПЖ. Длительность насыщающей терапии зависит от темпов прироста и сроков нормализации показателей гемоглобина, составляя в среднем 4–6 недель. Поддерживающая терапия показана в тех ситуациях, когда причина дефицита железа сохраняется (меноррагии, беременность) или в силу различных ситуаций является трудноустранимой (патология кишечника, носовые и другие кровотечения при геморрагических диатезах). Женщинам, страдающим ЖДА на фоне меноррагий, после нормализации показателей гемоглобина рекомендуется поддерживающая терапия ПЖ в течение 5–7 дней после очередной менструации. Больным надо разъяснять необходимость поддерживающего лечения в связи с продолжающимися избыточными потерями железа. Беременные с ЖДА должны получать ПЖ до конца беременности в целях обеспечения адекватной потребности плода в железе. Переносимость препаратов железа Среди побочных эффектов на фоне применения ПЖ внутрь наиболее часто возникают тошнота, анорексия, металлический вкус во рту, запоры, реже – поносы. Развитие запоров обусловлено, по всей вероятности, связыванием в кишечнике сероводорода, являющегося одним из стимулов кишечной перистальтики. В большинстве случаев современные ПЖ вызывают незначительные побочные явления, не требующие их отмены и перехода на парентеральный путь введения. Диспептические расстройства могут уменьшаться при приеме препаратов после еды или уменьшения суточной дозы препарата. Чаще побочные эффекты регистрируютсяпри приеме ПСЖ, в то время как препараты ПЖК (гидроксиполимальтозный комплекс) переносятся лучше и имеют в связи с этим определенные преимущества. В случаях сохраняющейся плохой переносимости пероральных ПЖ показано назначение ПЖ парентерально (внутримышечно или внутривенно). На фоне лечения парентеральными ПЖ, особенно для внутривенного введения, могут возникать аллергические реакции в виде крапивницы, лихорадка, флебиты, анафилактический шок. Кроме того, при внутримышечном введении ПЖ возможно потемнение кожи в местах инъекций, инфильтраты, абсцессы. Если ПЖ для парентерального введения назначают больным гипохромной анемией, не связанной с дефицитом железа, имеется повышенный риск возникновения тяжелых нарушений из–за «перегрузки» железом различных органов и тканей (печень, поджелудочная железа и др.) с развитием гемосидероза. Причины неэффективности лечения препаратами железа В случае отсутствия или недостаточного эффекта от лечения ПЖ следует выяснить причину с целью возможности ее коррекции. Возможные причины неэффективности лечения ПЖ и способы их коррекции представлены в таблице 3. Необходима убежденность в правильной трактовке всех клинико–лабораторных признаков и в достоверности синдрома ЖДА. Причиной отсутствия или недостаточной эффективности ПЖ может быть недостаточная суточная доза железа, что обычно связано с назначением ПЖ с низким содержанием в нем железа и малым количеством принимаемых таблеток. Так, например, при лечении препаратом, в котором содержится всего лишь 10 мг двухвалентного железа, число принимаемых таблеток должно быть не менее 10 в сутки. Такой режим дозирования неудобен для больных, чем и объясняется, вероятнее всего, невыполнение ими врачебного назначения. С учетом вышесказанного для обеспечения комплаентности следует назначать ПЖ с высоким содержанием железа (не менее 100 мг). Препараты с низким содержанием железа целесообразно использовать в педиатрической практике. Одной из причин неэффективности ПЖ при назначении внутрь может быть нарушение всасывания железа, в частности, у больных с невыявленной или недооцененной кишечной патологией. В этих случаях показано назначение парентеральных ПЖ. В ряде случаев вследствие улучшения самочувствия больные начинают нерегулярно принимать ПЖ или вообще прекращают лечение. В результате показатели гемоглобина не достигают нормальных значений и ЖДА при этом остается фактически недолеченной. С учетом этого длительность насыщающей терапии ПЖ должна определяться сроками достижения нормального уровня гемоглобина, что требует постоянного лабораторного мониторинга. Ряд больных не всегда выполняют назначение врача (регулярность приема ПЖ, достаточная продолжительность и т.д.). В некоторых случаях это может быть обусловлено развитиемпобочных эффектов от ПЖ и самостоятельным прекращением лечения. Поэтому необходим контроль за лечением, эффективностью, переносимостью ПЖ со стороны врача, среднего медперсонала, родственников больных. Отсутствие эффекта от ПЖ может быть связано с неустраненными причинами ЖДА, среди которых клинически наиболее значимыми являются скрытые кровопотери из желудочно–кишечного тракта, чаще из кишечника (невыявленная опухоль!). С учетом этого в подобных ситуациях при исключении других возможных причин неэффективности ПЖ необходимо тщательное эндоскопическое исследование кишечника (в ряде случаев – повторное). Таким образом, у больных ЖДА наряду с устранением причины обязательна патогенетическая терапия ПЖ (ПСЖ и ПЖК), которые должны назначаться преимущественно внутрь. Тактика лечения ПЖ предусматривает выбор пути введения ПЖ с учетом клинической ситуации, оптимального ПЖ с достаточным содержанием в нем железа, оценку эффективности и переносимости препарата, длительность насыщающей и обоснованность поддерживающей терапии. Своевременная верификация синдрома ЖДА и выявление ее причины, адекватная патогенетическая терапия с назначением ПЖ с оптимальными фармакокинетическими свойствами, клинической эффективностью, переносимостью позволяет корригировать анемический синдром и обеспечивать достаточный уровень качества жизни у данной категории пациентов. источник |