Среди основных заболеваний крови нужно выделить два: анемию, или малокровие, — уменьшение численности эритроцитов в крови, это заболевание считается одним из самых распространенных; и лейкемию, или рак крови, при котором поражаются лейкоциты, — течение может быть очень тяжелым, если не проводить надлежащего лечения.
Анемия развивается тогда, когда в крови наблюдается снижение уровня гемоглобина. Известно, что его концентрация в крови изменяется согласно возрасту, полу и другим характеристикам. Однако можно сказать, что заболевание присутствует, если уровень гемоглобина ниже 13 г на 100 мл крови у взрослых мужчин, ниже 12 г на 100 мл крови у женщин и ниже 11 г на 100 мл крови у детей и беременных женщин. Тем не менее часто бывает, что уменьшение количества гемоглобина происходит из-за уменьшения количества эритроцитов, — это случается не всегда: у человека может не быть анемии, а количество эритроцитов уменьшится, но при этом содержание гемоглобина в каждом эритроците увеличится; и наоборот, может случиться, что количество эритроцитов останется прежним, а количество гемоглобина в каждом из них уменьшится, — тогда речь идет об анемии.
При анемии ткани организма не получают должного количества кислорода для нормальной работы. Причины анемии могут быть различны: иногда анемия является причиной кровотечений, вследствие которых человек теряет эритроциты с гемоглобином; иногда проблема заключается в неспособности организма образовывать гемоглобин или эритроциты из-за плохой наследственности или дефицита элементов, необходимых для образования гемоглобина, например железа, фолиевой кислоты или витамина В12; бывает также, что сам организм разрушает эритроциты более интенсивно, чем обычно (гемолитическая анемия) и т.д. При тяжелых формах анемии прибегают к переливанию крови.
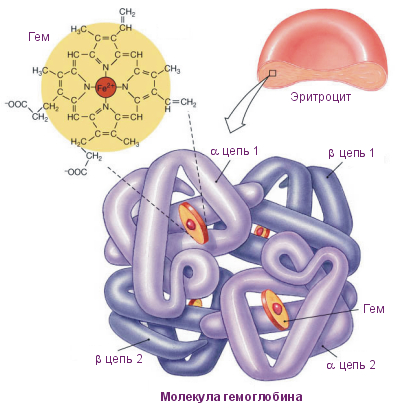
Это пигмент, окрашивающий красные кровяные тельца и переносящий кислород к тканям. Состоит из двух основных элементов, благодаря которым получил свое название: соединения железа (гемо) и белка (глобин). Именно атомы железа отвечают за присоединение кислорода, его перенос к тканям, а также за красный цвет крови. Когда в крови высоко содержание кислорода (О2) и кровь обогащается кислородом в легких, каждая молекула гемоглобина может присоединить до четырех молекул кислорода, которые соединяются с соответствующими атомами железа, — это соединение гемоглобина называется оксигемоглобином. Когда концентрация кислорода снижается и ему на смену приходит углекислый газ (С02), остаточный продукт клеточного метаболизма, гемоглобин высвобождает молекулы кислорода, чтобы обогатить ими ткани, и присоединяет молекулы углекислого газа, чтобы перенести их к легким, — такое соединение гемоглобина называется карбоксигемоглобином. В легких гемоглобин освобождается от молекул углекислого газа, которые человек выдыхает, и вновь присоединяет молекулы кислорода — таким образом, гемоглобин играет ключевую роль в газообмене и транспорте газов организма с окружающей средой.
Лейкемия — это заболевание, при котором в человеческой крови возрастает количество аномальных белых кровяных телец, которые принимают различные формы, из-за нарушения процесса образования многоядерных лейкоцитов (гранулоцитов), вырабатываемых в костном мозге, или повышения количества лимфоцитов, вырабатываемых в костном мозге и лимфатических тканях. Аномальные белые кровяные тельца, которые много раз проходят по кровотоку в больших количествах, скапливаются в костном мозге, вторгаются в костномозговую ткань и занимают место, предназначенное для формирования здоровых кровяных телец, — в этом и заключается основная причина заболевания: одновременно организм вырабатывает больше аномальных белых телец и меньше здоровых клеток крови, не только белых кровяных телец, но и эритроцитов и тромбоцитов.
Неспособность организма вырабатывать материнские клетки белых кровяных телец и их чрезвычайное увеличение возникают из-за мутации генов, причины которой неизвестны, но иногда она является следствием радиационного излучения или наличия в организме канцерогенных веществ. Результатом становятся острые формы лейкемии, которые развиваются так стремительно, что угрожают жизни человека уже через несколько недель или месяцев, и хронические, которые развиваются намного медленнее, когда первые симптомы проявляются лишь через несколько лет. В последнее время лейкемию лечат рентгено- и химиотерапией, а также посредством пересадки костного мозга — такие методы лечения помогают преодолеть заболевание и в большинстве случаев способствуют полному выздоровлению.
источник
Кровь подвержена различным заболеваниям, как и любой другой орган. Даже на общем приеме у терапевта или посмотрев на себя в зеркало, сразу их распознать невозможно. Признаки заболевания крови проявляются постепенно и этих заболеваний, к сожалению, очень много
Кроме редких случаев болезней крови, таких, как гемофилия (не свертываемость крови), которая передается по наследству по женской линии к мужчине, существуют еще и заболевания, которые встречаются у любого человека. Вот самые распространенные болезни крови.
Это заболевание возникает в двух случаях:
- Когда понижено содержание гемоглобина в эритроцитах.
- Или уменьшено количество эритроцитов в крови.
Причинами появления анемии считается пониженная продукция гемоглобина или эритроцитов, их потеря при сильных кровотечениях или ускоренное разрушение.
Также развитие этого заболевания может быть связано с неправильным питанием, гормональными нарушениями, заболеваниями желудочно-кишечного тракта, климаксом и аутоиммунными состояниями. Иногда симптомы анемии встречаются при онкологических и инфекционных заболеваниях.
Симптомы при анемии:
1. Повышенная утомляемость, слабость, сонливость, пониженная работоспособность.
2. Раздражительность, частая смена настроения.
3. Шум в ушах, головные боли, „круги” перед глазами, головокружения.
4. При небольших физических нагрузках и даже в состоянии покоя возникает одышка и усиливается сердцебиение.
Народная медицина советует при анемии:
Плоды шиповника. На 1 литр воды засыпать 5 столовых ложек шиповника и прокипятить в течение 10-15 минут. Затем обернуть в ткань и поставить на ночь в теплое место. Готовый настой можно пить как чай в любое время.
Свежая морковь. Потереть на терке 100 грамм моркови и смешать с растительным маслом или сметаной. Съедать вкусный салатик утром, натощак.
В дополнение „Здоровая жизнь” предлагает принять во внимание советы: „Как повышать гемоглобин?”.
Клетки крови, как и любые клетки нашего организма, могут перерождаться в злокачественные. Обычно такая трансформация случается с лейкоцитами, из-за чего и развивается болезнь крови — лейкоз.
Как ни странно, причину возникновения лейкозов пока установить не получается. Острый лейкоз – это быстрое бессистемное накопление несозревших белых кровяных телец в костном мозге, когда здоровые клетки замещаются опухолевыми.
Вследствие чего костный мозг теряет способность создавать здоровые клетки крови и развивается нехватка тромбоцитов, которые сворачивают кровь и эритроцитов (белых кровяных телец).
Диагностировать лейкоз можно пройдя исследование костного мозга, молекулярно-генетическое исследование, сдав биохимический и общий анализ крови, а также пройти специальное иммунофенотипирование.
Народная медицина советует при лейкозе:
Настойка из аира болотного. Смешать полкило меда, 200 грамм сушеных корней аира и поллитра коньяка. Настоять две недели в темном месте и принимать по столовой ложке 3 раза в день за полчаса до приема пищи.
Яблочный уксус снижает уровень лейкоцитов. Растворить чайную ложку уксуса в стакане воды, добавив немного меда. Принимать можно без особых ограничений.
Каштан. В стакане кипятка заварить 1 столовую ложку сухих цветков конского каштана, настоять 5-6 часов и принимать по четверти стакана несколько раз в день.
Понравилась статья? Нажмите на самую красивую кнопку!
источник

По своему характеру болезнь имеет две формы:
Первая форма имеет свои подтипы:
У хронической формы также есть свои классификации:
- хроническая лимфобластная (является самой распространенной формой);
- хроническая миелобластная.
В настоящее время найдены передовые методы терапии, а также эффективные способы лечения разных форм заболевания.
Хроническая форма миелобластной лейкемии является изначальным видом рака. Для ее лечения разрабатывался специальный терапевтический комплекс, за счет которого неоднократно удавалось справиться с заболеванием или контролировать его. Прогнозы касательно выздоровления людей с этим диагнозом значительно улучшились. Лечение 
Симптоматика лейкоза достаточно специфична и проявляется чаще при острой стадии заболевания. Хроническая же форма болезни, может несколько лет протекать абсолютно бессимптомно и выявиться на банальном общем анализе крови.
Своевременно выявить лейкемию можно за счет специфических симптомов:
- хроническая усталость;
- синий оттенок кожи;
- расстройство ЖКТ;
- кровотечения из носа, которые часто повторяются;
- стоматиты, ангина, постоянная лихорадка.
В медицине термины «лейкоз» и «лейкемия» являются словами синонимами. Это обе формы смертельного заболевания, который еще называют раком крови.
Серьезные различия существуют между лимфомой и лейкозом. При лейкозах происходит формирование системной генерализации процесса. При лимфоме поражаются лимфоидные ткани. Последней стадией патологии являются метастазы, которые происходят в косном мозге. Как правило, исходом процесса является смерть пациента. Для предотвращения этого, сразу после выявления раковых клеток, назначается химиотерапия, которая должна блокировать развитие и уничтожать онкологические зачатки.
Лимфома поражает косный мозг вторично, в то время как при лейкозе, именно в нем, происходит первичное развитие болезни. То есть разница между лимфомой и лейкозом, в первичном очаге развития патологии.

Как уже стало понятно, отличия в лейкозе и лейкемии нет, так как эти два понятия – слова-синонимы. Разница кроется лишь в характере протекания и форме заболевания.
При обострении болезни количество раковых клеток резко возрастает. Во время хронической стадии лейкоза, форменные элементы могут не в полном объеме выполнять свою работу, поэтому в начале болезни симптоматика не ярко выраженная. Характерные симптомы возникают в случае недостаточности здоровых лейкоцитов и тромбоцитов.
Как правило, хроническая лейкемия диагностируется у пациента при регулярном медицинском осмотре.
Чтобы предотвратить лейкоз, нужно иметь представление о причинах его возникновения. Первым фактором, который может спровоцировать данную болезнь, является радиационное облучение. Радиация способна поражать ДНК клетки, что приводит к мутации.
Некоторые ученые склонны считать, что курение способно провоцировать онкологические заболевания. Главным вредоносным веществом является не никотин, а смолы, что содержатся в сигарете.
Другими провоцирующими факторами могут быть канцерогены, содержащиеся в воздухе, токсины, бензолы и прочее.
К тому же риск данного онкологического заболевания повышается при синдроме Дауна, а также других наследственных заболеваниях с хромосомными нарушениями. Много клинических исследований подтвердили, что онкология редко является причиной наследственности.
Стоит помнить, что наличие факторов, вызывающих данное заболевание, необязательно приводит к таковому. Редко, когда у людей, всю жизнь проработавших в химической промышленности, развивается рак крови. Правда, часто встречаются опухоли другой локализации.
Стоит выделить ряд симптомов, при которых пройти обследование на наличие онкологических заболеваний, следует обязательно:
- хроническая усталость;
- болевые ощущения в костях;
- кровь из носа;
- синий оттенок кожи.
источник
Лейкозы. Анемия (малокровие) – это полиэтиологическое заболевание, характеризующееся понижением содержанием гемоглобина
Анемии и лейкозы у детей
Анемия (малокровие) – это полиэтиологическое заболевание, характеризующееся понижением содержанием гемоглобина, часто в сочетании с уменьшением количества эритроцитов.
Клиника.Заболевание проявляется изменением внешних признаков (бледностью кожных покровов, слизистых, склер), слабостью, головокружением, одышкой, тахикардией, нарушением памяти, появлением нарушений со стороны мышечной системы (слабости, снижения тургора тканей), отклонениями в центральной нервной системе (вялостью, апатией, легкой возбудимостью), функциональными нарушениями со стороны сердечно-сосудистой системы (расширением границ, появлением систолического шума), развитием гепатомегалии и спленомегалии, уменьшением в крови общего количества гемоглобина, эритроцитов, их осмотической стойкости.
Классификация анемий.Первичные (наследственные) и вторичные (приобретенные).
1) дефицитные анемии, железодефицитные, витаминодефицитные, протеинодефицитные;
2) гипо– и апластические анемии: врожденная анемия Фанкони, анемия Даймонда – Блекфена, приобретенные анемии;
3) гемолитические анемии: сфероцитарная, серповидно-клеточная, аутоиммунная.
1) легкая анемия – гемоглобин в пределах 90 – 110 г/л, число эритроцитов снижается до 3 млн;
2) анемия средней тяжести – гемоглобин 70 – 80 г/л, число эритроцитов снижается до 2,5 млн;
3) тяжелая анемия – гемоглобин ниже 70 г/л, число эритроцитов ниже 2,5 млн.
Железодефицитные анемиихарактеризуются снижением содержания гемоглобина из-за дефицита железа, связаны с нарушением синтеза порфиринов, талассемии, содержания эритроцитов в результате его нарушения при поступлении, усвоении или патологических потерь.
Этиология.Антенатальные причины:
1) нарушение маточно-плацентарного кровообращения, плацентарная недостаточность (токсикозы, угроза прерывания и перенашивания беременности, гипоксемический синдром, обострение соматических и острых инфекционных заболеваний);
2) фетоматеринские и фетоплацентарные кровотечения;
4) недоношенность, многоплодие;
5) глубокий и длительный дефицит железа в организме беременной.
1) фетоплацентарная трансфузия;
2) преждевременная или поздняя перевязка пуповины;
3) интернатальные кровотечения из-за травматических акушерских пособий и (или) аномалий развития плаценты и сосудов пуповины.
1) недостаточное поступление железа с пищей (раннее искусственное вскармливание, использование неадаптированных молочных смесей, вскармливание коровьим или козьим молоком, несбалансированная диета, лишенная достаточного содержания мясных продуктов);
2) повышение потребности в железе у детей с ускоренными темпами роста (недоношенные, дети с большой массой тела при рождении, дети с лимфатическим типом конституции, дети пре– и пубертатного периода);
3) повышенная потеря железа из-за кровотечений различной этиологии, нарушения кишечного всасывания (наследственные и приобретенные синдромы мальабсорбции, хронические заболевания кишечника, гемморагические маточные кровотечения у девочек в период становления менструального цикла в пубертате), нарушение обмена железа в организме из-за гормональных нарушений (пре– и пубертатный гормональный дисбаланс), нарушения транспорта железа из-за снижения активности или содержания трансферрина в организме.
Клиника.В анамнезе – недостаточное, неправильное питание, вялость, повышенная утомляемость, сухость, шероховатость кожных покровов, ломкость ногтей, искривление и поперечная исчерченность ногтей, выпадение волос, извращения вкуса и обоняния, астеновегетативные нарушения, нарушения процессов кишечного всасывания, сердцебиение, одышка при физической нагрузке. По содежанию гемоглобина и эритроцитов анемии делятся на легкие (гемоглобин в пределах 90 – 109 г/л, эритроцитов менее 4 – 3,5 x 10 12 ), анемии средней тяжести (гемоглобин в пределах 89 – 70 г/л, эритроцитов менее 3,5 x 10 12 ), тяжелые анемии (гемоглобин менее 70 г/л, эритроциты менее 2,5 x 10 12 ).
Диагностика– на основании клинических и лабораторных данных. в анализе крови – уменьшение эритроцитов, гемоглобина, концентрации сывороточного железа, уменьшение элементов крови, анизоцитоз, пойкилоцитоз. Цветовой показатель обычно низкий (иногда ниже 0,5); выраженная гипохромия эритроцитов, их анизоцитов, пойкилоцитоз; СОЭ обычно незначительно увеличена. Важнейший показатель болезни – снижение уровня железа в сыворотке (норма – 13 – 28 ммоль/л для мужчин; 11 – 26 ммоль/л для женщин). Низкий уровень сывороточного железа и ферритина, а также повышение уровня общей железосвязывающей способности сыворотки.
Лечениенапрвлено на устранение дефицита железа и восстановление необходимого его запаса в организме. Терапию необходимо начать с устранения причин ее вызывающих и организации правильного, сбалансированного питания (в рацион должны включаться продукты, богатые витаминами и железом, особенно мясные). Лечение парентерально вводимыми препаратами железа менее эффективно, чем прием его в виде таблеток внутрь.
Для внутримышечного введения применяют жектофер, фербитол, Феррум Лек и др. Последний препарат выпускают и для внутривенного введения. Показанием к парентеральному введению железа при железодефицитной анемии служат тяжелые энтериты, состояния после обширных резекций тонкой кишки (но не резекций желудка). Дозы назначают из расчета 1,5 мг железа на 1 кг массы тела в сутки. Жектофер вводят в/м по 2 мл в день больному с массой тела 60 кг. Переливание крови при содержании гемоглобина ниже 60 г/л. Прием препаратов железа усиливает костномозговую продукцию эритроцитов и сопровождается подъемом уровня ретикулоцитов в крови через 8 – 12 дней после начала терапии (факт, имеющий дифференциально-диагностическое значение).
Прогнозблагоприятный. Диспансерное наблюдение в течение 12 месяцев.
Анемии, связанные с дефицитом витамина В12независимо от причин этого дефицита характеризуются появлением в костном мозге мегалобластов, внутрикостномозговым разрушением эритроцитов, тромбоцитопенией и нейтропенией, атрофическими изменениями слизистой оболочки желудочно-кишечного тракта и изменениями нервной системы.
Этиология.Недостаточность витаминов редко бывает экзогенной (чаще эндогенной) природы, связанной с повышенным потреблением (при гельминотозах) и нарушением их всасывания различной природы (при заболеваниях желудка, синдроме мальабсорбции).
Патогенез.Дефицит витамина В12 чаще связан с нарушением выработки гликопротеина, соединяющегося с пищевым витамином В12 и обеспечивающего его всасывание (внутренний фактор). Нередко первые признаки заболевания появляются после перенесенного энтерита, гепатита. В первом случае это связано с нарушением всасывания витамина В12 в тонкой кишке, во втором – с расходованием его запасов в печени, являющейся основным депо витамина В12. Развитие В12-дефицитной анемии после тотальной гастрэктомии (когда полностью ликвидируется секреция внутреннего фактора) происходит через 5 – 8 лет и более после операции. В течение этого срока больные живут запасами витамина в печени при минимальном пополнении его за счет незначительного всасывания в тонкой кишке, не соединенного с внутренним фактором витамина. Редкой формой В12-дефицитной анемии является нарушение ассимиляции витамина при инвазии широким лентецом, когда паразит поглощает большое количество витамина В12. Причинами нарушенного всасывания витамина В12 при поражении кишечника могут быть тяжелый хронический энтерит, дивертикулез тонкой кишки, терминальный илеит, возникновение слепой петли тонкой кишки после операции на ней.
Клиникадефицита витамина В12 характеризуется поражением кроветворной ткани, пищеварительной и нервной систем. Появляются слабость, утомляемость, сердцебиения при физической нагрузке. Желудочная секреция угнетена, возможна стойкая ахлоргидрия. Нередко наблюдаются признаки глоссита – полированный язык, ощущение жжения в нем. Кожные покровы слегка желтушны, в сыворотке крови увеличен уровень непрямого билирубина (за счет повышенной гибели гемоглобинодержащих мегалобластов костного мозга). Определяется небольшое увеличение селезенки, реже печени.
Диагностика– на основании клинических и лабораторных данных. В анализе крови – гиперхромная анемия, лейкопения, тромбоцитопения, резко выраженный анизоцитоз эритроцитов наряду с очень крупными (более 12 мкм в диаметре) клетками – мегапоцитами, резчайший пойкилоцитоз, повышенное насыщение эритроцитов гемоглобином – гиперхромия, появление полисегментированных нейтрофилов, гиперхромный, реже нормохромный характер анемии, тромбоцитопения, лейкопения. Исследование костного мозга обнаруживает резкое увеличение в нем числа элементов эритроидного ряда с преобладанием мегалобластов. Клетки красного ряда, очень напоминающие мегалобласты, могут встречаться при остром эритромиелозе, который, как и В12-дефицитная анемия, сопровождается небольшой желтушностью, часто сочетается с лейко– и тромбоцитопенией. Однако при этом лейкозе нет столь выраженного анизо– и пойкилоцитоза, как при В12-дефицитной анемии, а главное – в костном мозге наряду с мегалобластоподобным и клетками встречаются в большом количестве миелобласты или недифференцируемые бласты. В сомнительных случаях следует после пункции костного мозга начать терапию витамином В12, которая при В12-дефицитной анемии через 8 – 10 дней приведет к резкому возрастанию в крови процента ретикулоцитов (рецикулоцитарный криз), подъему уровня гемоглобина, исчезновению в крови выраженного анизоцитоза, а в костном мозге – мегалобластов.
Лечение.Цианкобаламин (витамин В12) вводят ежедневно п/к в дозе 200 – 500 мгк 1 раз в день в течение 4 – 6 недель. После нормализации кроветворения и состава крови, наступающей через 1,5 – 2 месяца, витамин вводят 1 раз в неделю в течение 2 – 3 месяцев, затем в течение полугода 2 раза в месяц (в тех же дозах, что и в начале курса). В дальнейшем больных следует поставить на диспансерный учет; профилактически им вводят витамин В12 1 – 2 раза в год короткими курсами по 5 – 6 инъекций. Эта рекомендация может быть изменена в зависимости от динамики показателей крови, состояния кишечника, функции печени.
Фолиево-дефицитная анемия– мегалобластная анемия, сходная с проявлениями с В12-дефицитной анемии; развивается при дефиците фолиевой кислоты. Нарушение всасывания фолиевой кислоты наблюдается у беременных, страдающих гемолитической анемией, у недоношенных детей, при вскармливании их козьим молоком, у лиц, перенесших резекцию тонкой кишки, при целиакии, а также при длительном приеме противосудорожных препаратов типа фенобарбитала, дифенина.
Клиникааналогична, как при дефиците витамина В12.
Диагностика– на основании клинических и лабораторных данных. В анализе крови – снижение уровня фолиевой кислоты в эритроцитах и сыворотке крови.
Профилактика.Назначение фолиевой кислоты лицам, перенесшим ее дефицит, беременным, болеющим гемолитической анемией.
Гипо– и апластические анемии.В основе этого заболевания лежит уменьшение продукции клеток костного мозга.
Гемолитические анемииразвиваются вследствие разрушения эритроцитов, характеризуются увеличением в крови содержания продуктов распада эритроцитов – билирубина или свободного гемоглобина или появлением гемосидерина в моче. Важный признак – значительное нарастание в крови ретикулоцитов за счет повышения продукции клеток красной крови. Костный мозг при гемолитических анемиях характеризуется значительным увеличением числа клеток красного ряда.
Анемия постгеморрагическая острая– малокровие вследствие острой кровопотери в течение короткого срока.
Этиология.Причиной кровопотери могут быть травмы, хирургическое вмешательство, кровотечение при язве желудка или двенадцатиперстной кишки, из расширенных вен пищевода, при нарушении гемостаза, внематочной беременности, заболеваниях легких и т. п.
Патогенезскладывается из явлений острой сосудистой недостаточности, обусловленной острым опустошением сосудистого русла, потерей плазмы; при массивной кровопотере наступает и гипоксия из-за потери эритроцитов, когда эта потеря уже не может быть компенсирована ускорением циркуляции за счет учащения сердечных сокращений.
Клиника.Сосудистые нарушения (сердцебиение, одышка, падение артериального и венозного давления, бледность кожных покровов и слизистых оболочек).
Лечениеначинают с остановки кровотечения.
Наследственные анемии, связанные с нарушением синтеза порфиринов (сидероахрестические анемии), характеризуются гипохромией эритроцитов, повышением уровня сывороточного железа, отложением железа с картиной гемосидероза органов.
Патогенезсвязан с нарушением синтеза протопорфирина, что ведет к нарушению связывания железа и накоплению его в организме при резко нарушенном образовании гемоглобина.
Клиника.Жалобы отсутствуют или отмечают небольшую слабость, утомляемость. Чаще страдают мужчины. Болезнь наследуется по рецессивному типу, наследование сцеплено с Х-хромосомой. В начале болезни отмечается небольшое увеличение селезенки, в дальнейшем в связи с повышенным отложением железа в органах развивается гемосидероз печени (печень увеличивается и становится плотной), поджелудочной железы (появляется картина сахарного диабета). Накопление железа в сердечной мышце приводит к тяжелой недостаточности кровообращения, гемосидероз яичек сопровождается развитием евнухоидизма. Иногда кожа приобретает серый оттенок.
Диагностика– на основании клинических и лабораторных данных. В анализе крови – выраженная гипохромия эритроцитов (цветовой показатель 0,4 – 0,6), уровень гемоглобина снижен, в меньшей степени изменено число эритроцитов, повышен уровень сывороточного железа. Морфологически отмечают анизоцитоз, пойкилоцитоз, иногда небольшое количество мишеневидных форм. Содержание ретикулоцитов обычно нормальное.
Лечение.Назначают пиридоксин (витамин В6) по 1 мл 5%-ного раствора в/м 2 раза в день. При эффективной терапии через 1,5 недели резко возрастает содержание ретикулоцитов, а затем повышается и уровень гемоглобина.
Мегалобластные анемии– группа анемий, общим признаком которых служит обнаружение в костном мозге своеобразных эритрокариоцитов со структурными ядрами, сохраняющими эти черты на поздних стадиях дифференцировки (результат нарушения синтеза ДНК и РНК в клетках, называемых мегалобластами), в большинстве случаев мегалобластная анемия характеризуется цветовым показателем выше единицы. Поскольку синтез нуклеиновых кислот касается всех костномозговых клеток, частыми признаками болезни являются уменьшение числа тромбоцитов, лейкоцитов, увеличение числа сегментов в гранулоцитах.
Лейкозы – это общее название злокачественных опухолей возникающих из кроветворных клеток и поражающих костный мозг. Заболеваемость колеблется от 1 до 5 на 1 000 000 детского населения с пиком в возрасте от 2 до 4 лет. Хронический миелолейкоз – это опухоль, возникающая из дифференцирующихся клеток – предшественников миелопоэза.
Этиология.Не установлена, но наиболее распространенная теория – вирусно-генетическая. Роль факторов, ослабляющих реактивность организма: иммунодефицитные состояния, хромосомные аномалии, врожденная и гипопластическая анемия Фанкони, ионизирующее излучение, акселерация с лимфатизмом.
Патогенез.Лейкозные клетки являются потомством одной мутировавшей костномозговой кроветворной клетки, утратившей способность к созреванию, но сохраняющей способность к размножению.
Опухолевая прогрессия при лейкозах: угнетение нормальных ростов кроветворения, изменение морфологии пораженной кроветворной клетки и исходящего из ее клона опухолевых клеток, метастазирующих и растущих вне органов кроветворения; выделение лейкозными клетками веществ, угнетающих нормальное кроветворение; самоподдерживаемость лейкемического клона и динамичность его свойств в процессе лечения с приобретением большой агрессивности и устойчивости к действию цитостатиков.
Классификация:острые лейкозы (могут быть лимфобластными и миелобластными) и хронические лейкозы.
Клиника.Основные синдромы – это анемический, интоксикационный, геморрагический, пролиферативный, костно-суставной, поражение внутренних органов, нервной системы, инфекционные осложнения.
Диагностика– на основании клинических и лабораторных данных, анализа периферической крови, миелограммы, цитохимического исследования бластов крови и костного мозга.
Дифференциальный диагнозпроводят с инфекционным мононуклеозом, инфекционным лимфоцитозом, лейкемоидными реакциями при инфекционных заболеваниях, лекарственной болезни и отравлениях.
Лечениепрепаратами, обладающими иммунодепрессивным и цитостатическим эффектами по периодам индукции, консолидации, реиндукции. Симптоматическая терапия, лечение инфекционных осложнений.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Если у вас есть лейкемии и таких симптомов, как чрезмерная усталость, головокружение или бледность, у вас также может быть анемия. Анемия — это состояние, при котором у вас необычно низкий уровень эритроцитов. Подробнее о связи между лейкемией и анемией больше.
Bone костный мозг — это губчатый материал, обнаруженный в середине некоторых ваших костей, содержащий стволовые клетки, которые превращаются в клетки крови. Лейкемия возникает, когда в вашем костном мозге образуются раковые клетки крови и вытесняют здоровые клетки крови.
Тип вовлеченных клеток крови определяет тип лейкемии. Некоторые типы лейкемии являются острыми и быстро развиваются, а другие хронически и медленно растут.
Наиболее распространенным типом людей с анемией является железодефицитная анемия. Низкий уровень железа в организме может вызвать это. Апластическая анемия — это являются формой анемии, которая может возникнуть из-за воздействия:
- широкий спектр лекарств и химических веществ
- ионизирующая радиация
- некоторые вирусы
- аутоиммунное расстройство
Он также может быть связан с лейкемией и лечения рака.
Анемия может вызвать один или несколько из этих симптомов:
- усталость
- одышка
- головокружение
- легкомысленность
- быстрый или нерегулярный сердечный ритм
- бледная кожа
- частые инфекции
- легкие кровоподтеки
- носовые кровотечения
- кровоточащие десны
- головные боли
- разрезы, которые кровоточат чрезмерно
У вашего тела может быть недостаточно эритроцитов по ряду причин. Ваше тело не может сделать достаточно, чтобы начать или даже уничтожить эритроциты, которые у вас есть. Вы также можете быстрее потерять эритроциты, когда вы кровотечение, из-за травмы или менструации.
Если у вас лейкемия, как сама болезнь, так и процедуры лечения могут вызывать развитие анемии.
Химиотерапия, радиация и некоторые наркотики, используемые для лечения лейкемии, могут вызвать апластическую анемию. Это связано с тем, что некоторые методы лечения рака не позволяют костному мозгу создавать новые здоровые клетки крови. Сначала выпадают клетки лейкоцитов, затем количество тромбоцитов и, наконец, количество эритроцитов. Анемия из-за лечения рака может быть обратимой после окончания лечения или может продолжаться несколько недель.
Сам лейкемия также может вызывать анемию. Поскольку лейкозные клетки крови быстро размножаются, для нормальной эритроцитов остается мало места. Если количество красных кровяных телец падает слишком низко, может произойти анемия.
Лечение рака может вызвать снижение аппетита, тошноту и рвоту. Это часто затрудняет употребление питательной, богатой железом диеты. Это может привести к железодефицитной анемии.
Если ваш врач думает, что у вас анемия, они будут заказывать анализы крови, чтобы проверить уровни крови и уровни тромбоцитов. Они также могут заказать биопсию костного мозга. Во время этой процедуры небольшой образец костного мозга удаляется из большой кости, такой как ваша бедро. Образец исследуется для подтверждения диагноза анемии.
Узнать больше: 7 важных симптомов лейкемии у детей «
Лечение анемии зависит от тяжести ваших симптомов и причины вашей анемии.
Если химиотерапия вызывает анемию , ваш врач может назначать инъекционные наркотики, такие как Epogen или Aranesp. Эти препараты говорят, что ваш костный мозг вырабатывает больше эритроцитов. Они также могут вызывать серьезные побочные эффекты, такие как сгустки крови или повышенный риск смерти. В результате вы должны использовать самую низкую дозу, только если требуется, чтобы регулировать уровни эритроцитов.
Ваш доктор может рекомендовать вам принимать добавки железа для лечения железодефицитной анемии.
Если возникает анемия к кровотечению, вашему врачу необходимо будет определить причину и лечить ее. Поскольку кровоток часто встречается в желудочно-кишечном тракте, ваш врач может рекомендовать колоноскопию и эндоскопию для просмотра вашего желудка и кишечника.
Иногда переливание крови включенные в другие группировки для лечения острой анемии. Одной из переливаний может быть недостаточно для борьбы с анемией в долгосрочной перспективе.
Согласно медицине Джона Хопкинса, врачи-ученые обнаружили химиотерапевтический препарат, называемый циклофосфамидом, который помогает лечить апластическую анемию без ущерба для стволовых клеток, образующих кровь и костный мозг. Другие методы лечения апластической анемии включают переливание крови, медикаментозную терапию и трансплантацию костного мозга.
Если вы считаете, что у вас анемия, вы должны проконсультироваться с врачом. Они проанализируют ваши симптомы и закажу необходимые тесты для постановки диагноза. Не пытайтесь самостоятельно диагностировать или самостоятельно лечить анемию, особенно если у вас лейкоз или какое-либо другое заболевание. При лечении анемия управляема или излечима. Это может вызвать серьезные симптомы, если вы не получите лечения.
Если у вас есть анемия, вы можете ожидать появления симптомов, таких как усталость и слабость, до тех пор, пока количество клеток крови не улучшится. Симптомы часто быстро улучшаются после начала лечения. Тем временем выполнение следующих действий может помочь вам справиться:
- Слушайте сигналы своего тела и отдыхайте, когда вы устали или не чувствуете себя хорошо.
- Придерживайтесь обычного расписания сна.
- Обратитесь за помощью к еде и домашним работам.
- Ешьте здоровую диету, богатую питательными веществами, включая яйца, богатые железом, красное мясо и печень.
- Избегайте действий, которые могут увеличить риск кровотечения.
Если вы не испытываете облегчения при лечении или у вас одышка при покое, боль в груди или слабость, вы должны немедленно обратиться за медицинской помощью.
Если у вас есть лейкемия и развивается анемия, ваш врач будет работать с вами, чтобы облегчить ваши симптомы.Многие варианты лечения могут уменьшить побочные эффекты анемии во время лечения рака. Чем раньше вы обращаетесь за лечением, тем меньше вероятность того, что у вас возникнут серьезные осложнения.
Продолжайте читать: Лучшие лейкозные блоги года «
источник
- Апластическая анемия — тяжелая форма анемии.
- Если у вас лейкемия, раковые клетки крови могут вытеснять здоровые клетки крови.
- И лейкемия, и лечение этого могут привести к анемии.
Если у вас есть лейкемия и симптомы, такие как крайняя усталость, головокружение или бледность, у вас также может быть анемия. Анемия — это состояние, при котором у вас необычно низкий уровень эритроцитов. Подробнее о связи между лейкемией и анемией.
Костный мозг — это губчатый материал, найденный в середине некоторых ваших костей. Он содержит стволовые клетки, которые развиваются в клетки крови. Лейкемия возникает, когда раковые клетки крови формируются в вашем костном мозге и вытесняют здоровые клетки крови.
Тип вовлеченных клеток крови определяет тип лейкемии. Некоторые виды лейкемии являются острыми и быстро развиваются. Другие являются хроническими и растут медленно.
Самый распространенный тип людей с анемией — железодефицитная анемия. Низкий уровень железа в организме может вызвать это. Апластическая анемия — тяжелая форма анемии, которая может возникнуть из-за воздействия:
Знаете ли вы? Хотя лейкемия встречается чаще всего у детей в возрасте до 15 лет или взрослых старше 55 лет, это может произойти в любом возрасте.
- широкий спектр лекарств и химических веществ
- ионизирующая радиация
- некоторые вирусы
- аутоиммунное расстройство
Он также может быть связан с лейкемией и лечения рака.
Анемия может вызвать один или несколько из этих симптомов:
- усталость
- одышка
- головокружение
- легкомысленность
- быстрый или нерегулярный сердечный ритм
- бледная кожа
- частые инфекции
- легкие кровоподтеки
- носовые кровотечения
- кровоточащие десны
- головные боли
- разрезы, которые кровоточат чрезмерно
РекламаРекламаРеклама
У вашего тела может быть недостаточно эритроцитов по ряду причин. Ваше тело не может сделать достаточно, чтобы начать или даже уничтожить эритроциты, которые у вас есть. Вы также можете быстрее потерять эритроциты, когда вы кровотечение, из-за травмы или менструации.
Если у вас лейкемия, как сама болезнь, так и процедуры лечения могут вызывать развитие анемии.
Химиотерапия, радиация и некоторые наркотики, используемые для лечения лейкемии, могут вызвать апластическую анемию. Это связано с тем, что некоторые методы лечения рака не позволяют костному мозгу создавать новые здоровые клетки крови. Сначала выпадают клетки лейкоцитов, затем количество тромбоцитов и, наконец, количество эритроцитов. Анемия из-за лечения рака может быть обратимой после окончания лечения или может продолжаться несколько недель.
Сам лейкемия также может вызывать анемию.Поскольку лейкозные клетки крови быстро размножаются, для нормальной эритроцитов остается мало места. Если количество красных кровяных телец падает слишком низко, может произойти анемия.
Лечение рака может вызвать снижение аппетита, тошноту и рвоту. Это часто затрудняет употребление питательной, богатой железом диеты. Это может привести к железодефицитной анемии.
Если ваш врач думает, что у вас анемия, они будут заказывать анализы крови, чтобы проверить уровни крови и уровни тромбоцитов. Они также могут заказать биопсию костного мозга. Во время этой процедуры небольшой образец костного мозга удаляется из большой кости, такой как ваша бедро. Образец исследуется для подтверждения диагноза анемии.
Узнать больше: 7 важных симптомов лейкемии у детей »
Лечение анемии зависит от тяжести ваших симптомов и причины вашей анемии.
Если химиотерапия вызывает анемию, ваш врач может назначить инъекционные препараты, такие как Epogen или Aranesp. Эти препараты говорят, что ваш костный мозг производит больше эритроцитов. Они также могут вызывать серьезные побочные эффекты, такие как сгустки крови или повышенный риск смерти. В результате вы должны использовать самую низкую дозу, возможную только до тех пор, пока она требуется для регулирования уровней эритроцитов.
Ваш доктор может рекомендовать вам принимать добавки железа для лечения железодефицитной анемии.
Если анемия возникает из-за потери крови, вашему врачу необходимо будет определить причину и лечить ее. Поскольку кровоток часто встречается в желудочно-кишечном тракте, ваш врач может рекомендовать колоноскопию и эндоскопию для просмотра вашего желудка и кишечника.
Для лечения острой анемии иногда требуется переливание крови. Одной из переливаний может быть недостаточно для борьбы с анемией в долгосрочной перспективе.
Согласно медицине Джона Хопкинса, врачи-ученые обнаружили химиотерапевтический препарат, называемый циклофосфамидом, который помогает лечить апластическую анемию без ущерба для стволовых клеток, образующих кровь и костный мозг. Другие методы лечения апластической анемии включают переливание крови, медикаментозную терапию и трансплантацию костного мозга.
Если вы считаете, что у вас анемия, вы должны проконсультироваться с врачом. Они проанализируют ваши симптомы и закажу необходимые тесты для постановки диагноза. Не пытайтесь самостоятельно диагностировать или самостоятельно лечить анемию, особенно если у вас лейкоз или какое-либо другое заболевание. При лечении анемия управляема или излечима. Это может вызвать серьезные симптомы, если вы не получите лечения.
Если у вас есть анемия, вы можете ожидать появления симптомов, таких как усталость и слабость, до тех пор, пока количество клеток крови не улучшится. Симптомы часто быстро улучшаются после начала лечения. Тем временем выполнение следующих действий может помочь вам справиться:
- Слушайте сигналы своего тела и отдыхайте, когда вы устали или не чувствуете себя хорошо.
- Придерживайтесь обычного расписания сна.
- Обратитесь за помощью к еде и домашним работам.
- Ешьте здоровую диету, богатую питательными веществами, включая яйца, богатые железом, красное мясо и печень.
- Избегайте действий, которые могут увеличить риск кровотечения.
Если вы не испытываете облегчения при лечении или у вас одышка при покое, боль в груди или слабость, вы должны немедленно обратиться за медицинской помощью.
Если у вас есть лейкемия и развивается анемия, ваш врач будет работать с вами, чтобы облегчить ваши симптомы. Многие варианты лечения могут уменьшить побочные эффекты анемии во время лечения рака. Чем раньше вы обращаетесь за лечением, тем меньше вероятность того, что у вас возникнут серьезные осложнения.
Продолжайте читать: Лучшие лейкозные блоги года »
источник
Лейкоз (син. – лейкемия) – это онкологическое заболевание, возникающее в костном мозге вследствие мутаций стволовых клеток. Результатом подобных мутаций является потеря способности клеток крови развиваться до зрелых форм. Как любое злокачественное заболевание лейкозы имеют морфологический субстрат – бластные клетки. Неконтролируемый рост бластных клеток, их неспособность полноценно выполнять свои функции и вытеснение центров нормального кроветворения, обуславливают симптомы заболевания.
Выделяют острые лейкозы и хронические. Важно отметить, что острый лейкоз не может перейти в хронический, а хронический обостриться. Терминами острый и хронический обозначают не характер течения процесса, а абсолютно разные болезни. В зависимости от того, какие клетки костного мозга поражены, лейкозы подразделяют на лимфобластные и миелоидные формы. В свою очередь лимфоидный лейкоз может быть Т и В клеточным. В первом случае бластные клетки являются незрелыми предшественниками Т лимфоцитов, во втором – В лимфоцитов. Острый миелоидный лейкоз может быть нескольких видов: из предшественников эритроцитов, тромбоцитов, нейтрофилов и пр. В отличие от острого миелоидного лейкоза, при хронической форме, превалируют более зрелые клетки крови. Самым распространенным и благоприятным является острый лимфобластный лейкоз. Хронический лимфобластный лейкоз у детей не встречается.
Среди детских онкологических болезней лейкозы занимают первое место, что составляет около 35%. Наиболее часто болеют дети в возрасте от 2 до 5 лет. Риск развития лейкоза по статистике незначительно выше у мальчиков.
На сегодняшний день ученым еще не удалось окончательно установить причину возникновения лейкозов у детей, однако разработан ряд убедительных теорий, подтверждаемых современными научными исследованиями. Одной из наиболее распространенных теорий является генетическая . Согласно ей, в результате случайных изменений хромосом, возникающих внутриутробно у плода, формируются аномальные гены. Они запускают производство аномальных веществ, блокирующих нормальное созревание клеток крови.
Второй, не менее распространенной теорией является вирусная . Очень часто в практической деятельности врач сталкивается с ситуацией, когда лейкоз у ребенка развивается на фоне недавно перенесенной вирусной инфекции. Как правило, это инфекционный мононуклеоз, ветряная оспа, аденовирусная инфекция. Вероятнее всего вирусы приводят к возникновению лейкоза путем встраивания в клеточный геном и вызывая в нем различные поломки. Помимо этого, вирусная инфекция приводит к чрезмерно активному делению иммунных клеток, что так же можно отнести к фактору риска. Во многих лейкозных клетках можно обнаружить геном того или иного вируса, что является убедительным подтверждением данной теории.
Теория иммунодефицита . Всем известно, что иммунная система человека выполняет одну из важнейших функций – уничтожение чужеродных микроорганизмов и веществ, попавших к нам в организм. Однако помимо борьбы с агентами, попавшими извне, иммунная система направлена на уничтожение наших собственных патологически измененных клеток, в том числе и злокачественных. При снижении иммунитета эта функция не осуществляется в полном объеме, что создает благоприятную почву для неконтролируемого роста бластных клеток.
Вторичное развитие лейкозов . Современные схемы лучевой и химиотерапии позволили добиться значительных успехов в излечении детей от онкологических заболеваний. Но на обратной стороне медали скрываются отдаленные последствия подобного лечения. Речь идет о развитии вторичных опухолей, в том числе и лейкозов.
Облучение матери во время беременности (рентген, компьютерная томографя), употребление алкоголя, наркотических веществ и курение, так же является фактором риска в развитии лейкозов у детей. Также повышен риск развития лейкозов у детей уже с имеющимися генетическими заболеваниями, такими как синдром Дауна.
В течении лейкоза выделяют несколько стадий. Каждая имеет свои особенности.
1. Предлейкозный период . Этот период характеризуется отсутствием ярких, специфических симптомов. Этот факт и является причиной поздней диагностики. Основными признаками болезни, которые могут отметить родители в предлейкозном периоде, являются: слабость, утомляемость ребенка в школе или детском саду. Сниженный аппетит, пониженное настроение. Ребенок предпочитает сон и отдых подвижным играм. Так же возможны разнообразные нарушения стула, от запоров до диарейного синдрома. Часто удается зафиксировать повышение температуры тела до 37-37,5 С. Как правило, такие неспецифические симптомы трактуются родителями и врачами, как начало ОРВИ.
2. Острый период отличается яркими симптомами. Температура тела может повышаться до 38 градусов и выше. Ребенок теряет вес даже при калорийном питании. Общее самочувствие ухудшается. Одним из характерных симптомов при лейкозах является анемия (малокровие), которая проявляется бледностью кожи. Из-за снижения количества тромбоцитов в крови часто развивается кровоточивость. Как правило, это мелкоточечная сыпь на коже и слизистой оболочек полости рта. Возможны носовые кровотечения, а так же более грозные симптомы, такие как почечные и желудочно-кишечные кровотечения. Ребенок может жаловаться на боли в костях и суставах, потливость по ночам, кожный зуд. Очень часто увеличиваются лимфатические узлы в области шеи, над ключицами, в паху. В отличии от воспалительного увеличения лимфатических узлов, при лейкозах они безболезненные, кожа над ними не изменена. Больше чем у половины маленьких пациентов увеличивается в размерах печень и селезенка. Достоверно определить это может только врач, но в случае значительного увеличения этих органов у ребенка будет увеличен и деформирован живот, что сразу отметят внимательные родители.
3. После начала лечения острый период сменяет фаза ремиссии . Состояние ребенка стабилизируется, печень, селезенка и лимфатические узлы уменьшаются в размерах. Костный мозг начинает вырабатывать достаточное количество полноценных клеток, что обуславливает нормальное самочувствие ребенка.
4. После завершения всего курса лечения, как правило, ребенка можно считать полностью здоровым, но в ряде случаев возможен рецидив. Данная фаза проявляется схожими симптомами с острым периодом.
На ранних этапах болезни представляет большую трудность отличить лейкоз от вирусных инфекций, таких как инфекционный мононуклеоз, аденовирусная инфекция и банальная ОРВИ. Все они могут протекать с увеличением лимфатических узлов, слабостью, повышением температуры тела. Бледность кожи, может возникать при анемиях другой природы: железодефицитная, В12 дефицитная, апластическая. Кровоточивость часто бывает при таких заболеваниях, как гемофилия, тромбоцитопеническая пурпура. Болевой синдром в костях и суставах может развиваться при ревматологических болезнях – ювенильный ревматоидный артрит, системная красная волчанка. Учитывая тот факт, что лейкозы могут маскироваться под разнообразные заболевания, необходимо сразу обращаться за медицинской помощью и не заниматься самолечением.
При наличии подобных жалоб у ребенка, необходимо обратится к участковому педиатру. Врач в свою очередь определит, есть ли необходимость консультации более узкого специалиста – детского онколога/гематолога.
В случае, когда есть подозрение на лейкоз, ребенка обязательно госпитализируют в онкогематологический стационар. Пребывание дома при подобном заболевании или подозрении – строго противопоказано! В течении нескольких дней специалисты возьмут все необходимые анализы и выполнят все инструментальные исследования.
Первым делом берут общий и биохимический анализ крови . В общем анализе при лейкозах часто отмечается анемия (сниженное количество эритроцитов и гемоглобина), тромбоцитопения (снижение количества тромбоцитов), количество лейкоцитов может быть как снижено, так и повышено. Иногда в крови можно обнаружить бластные клетки.
Обязательно берут костный мозг и спинно-мозговую жидкость . Анализ костного мозга является самым важным, именно на его основании устанавливают или снимают диагноз лейкоза. Спинно-мозговая жидкость является зеркалом состояния центральной нервной системы. При обнаружении в ней бластных клеток применяются более интенсивные схемы лечения.
Все остальные исследования, такие как УЗИ, компьютерная томография, рентгенография являются дополнительными и необходимы для оценки распространенности процесса.
В отличие от других злокачественных заболеваний, лейкозы не имеют стадий. В данном случае оперируют понятием группа риска. От того, в какую группу попадет ребенок, будет зависеть интенсивность лечения. Например, при остром лимфобластном лейкозе их выделяют три: стандартная, средняя и высокая группа риска. Распределение осуществляется на основании возраста пациента и исследования костного мозга. Если возраст пациента от 1 до 6 лет, количество лейкоцитов на момент постановки диагноза составляет менее 20 тысяч и отсутствуют наиболее значимые хромосомные мутации в бластных клетках, то ребенка относят и лечат по протоколу для стандартного риска. В случае обнаружения генетических мутаций, так называемой филадельфийской хромосомы, ребенок автоматически попадет в группу высокого риска и получает более интенсивную химиотерапию не зависимо от возраста и других показателей. Если возраст до 1 года или старше 6 лет и/или количество лейкоцитов составляет более 20 тысяч – пациент относится к группе среднего риска. В зависимости от группы риска врач выбирает ту или иную схему лечения. В зависимости от ответа на проводимое лечение, группа риска может изменяться, но только в худшую сторону. При хороших результатах на начальных этапах лечения, пациент все равно остается в своей первоначальной группе.
За последние несколько десятилетий детская онкология значительно продвинулась вперед. Если в середине прошлого столетия от лейкозов умирало более 90% пациентов, то на сегодняшний день выживаемость составляет около 80%. Другими словами 8 из 10 детей можно считать полностью излеченными при своевременных возможностях терапии.
В отличие от других областей медицины, где врач, полагаясь на свой богатый опыт, может корректировать тактику лечения и заменять один препарат на другой, в детской онкологии дело обстоит иначе. Существуют утвержденные протоколы лечения каждого злокачественного заболевания, в частности и лейкозов, от которых врач не имеет права отступать за исключением случаев непереносимости медикаментов или устойчивости опухоли.
В схеме терапии лейкозов выделяют несколько фаз: индукционная, консолидирующая, реиндуцирующая и поддерживающая. В течении всех периодов используют гормональные и противоопухолевые препараты. Часть препаратов дают в виде таблеток, но большую часть вводят внутривенно при помощи специальных устройств, инфузоматов. Данные аппараты позволяют с высокой точностью устанавливать скорость внутривенных инфузий, что является важным условием терапии лейкозов у детей.
Для пациентов из группы высокого риска, а так же у пациентов с поражением головного мозга применяют лучевую терапию.
Как правило, весь период лечения в стационаре занимает до 3-4 месяцев. Препараты поддерживающей терапии принимаются амбулаторно. При тяжелом течении заболевания, ранних рецидивах, нечувствительности опухоли к проводимому лечению, ребенок направляется на трансплантацию стволовых клеток от родственных доноров. Данный метод позволяет в большинстве случаев добиться стойкой ремиссии.
Важным компонентом является сопроводительная терапия. Она включает в себя антибактериальные, противогрибковые препараты, так как в период лечения иммунитет ребенка значительно снижен, препараты крови, такие как эритроцитная и тромбоцитная взвеси, используемые с целью замещения. Постоянная инфузия раствора глюкозы, физиологического раствора, растворов ионов калия, поддерживают ионный баланс и способствуют дезинтоксикации.
Лечение лейкозов у детей относится к высокотехнологической помощи, полис ОМС покрывает не все затраты, какую то часть покрывают благотворительные фонды. Так же возможно получить квоты на лечение в департаменте здравоохранения. Для этого необходимы документы, подтверждающие наличие заболевания (выписной эпикриз из истории болезни, результаты анализов). Данным вопросом с родителями занимается и лечащий врач.
Инвалидность. При установленном диагнозе острый лейкоз ребенок направляется на медико-социальную экспертизу. 1 группа инвалидности определяется при первично установленном диагнозе, а так же в случае обострения лейкоза. 2 группа определяется при стойкой ремиссии не менее года при продолжении специфической терапии. 3 группа определяется при полной стойкой ремиссии после окончания специфического лечения.
Без лечения прогноз крайне неблагоприятный. Более чем в 90% случаев больной умирает.
При раннем распознавании и своевременно начатом лечении шанс добиться стойкой полной ремиссии достигает 80%! По статистическим данным наиболее благоприятный прогноз отмечается у детей от 1 до 6 лет с острым В-клеточным и лимфобластным лейкозом. Промежуточный прогноз при острых миелоидных лейкозах и менее благоприятный при хроническом миелоидном лейкозе. Так же неблагоприятным фактором является возраст ребенка до 1 года и старше 6 лет. Однако эта статистика достаточно условна, порой хороший ответ на лечение встречается при острых и хронических миелолейкозах.
Сказать достоверно, что влияет на прогноз и исход заболевания очень трудно. Вероятнее всего это зависит не только от вида опухоли и возраста ребенка, но и от характера изменений в геноме бластной клетки.
Исследовательская группа из Массачусетской многопрофильной больницы совместно с Гарвардским институтом стволовых клеток выяснили, что справиться с прогрессированием острого миелоидного лейкоза поможет ингибирование одного из ферментов, участвующих в дифференцировке опухолевых клеток. Исследователям удалось обнаружить, что у 70% людей, страдающих различными формами острого миелоидного лейкоза, нарушена экспрессия транскрипционного фактора HoxA9. Ингибиторов этого белка до последнего времени обнаружено не было.
Авторы во главе с Дэвидом Сайкесом предложили новый подход к скринингу потенциальных соединений. Они изучили более трехсот тысяч веществ, что позволило им отобрать 12 веществ, предположительно обладающих необходимыми свойствами. Одиннадцать из них подавляли дифференцировку опухолевых клеток, ингибируя работу фермента DHODH. Ранее не было известно, что этот белок участвует в процессе дифференцировки миелоидных клеток.
Ученые протестировали работу ингибитора DHODHна мышах с острым миелоидным лейкозом – препарат снижал число опухолевых клеток, увеличивал продолжительность жизни животных и, что немаловажно, не вызывал побочных эффектов, характерных для большинства химиотерапевтических препаратов. Шестинедельное лечение не смогло предотвратить рецидив, а вот десятинедельный курс привел к длительной ремиссии.
После того, как будет подробно изучен механизм действия ингибитора DHODH, ученые планируют начать проводить эксперименты с участием пациентов.
источник