Анемия (Anaemia) –малокровие, — состояние организма, при котором в единице объема крови уменьшено количество эритроцитов и снижено содержание гемоглобина, при одновременном нарушении функции и структуры органов кроветворения. Масса крови при анемии может быть нормальной, уменьшенной или даже увеличенной за счет компенсаторного восполнения недостатка жидкой части тканевой жидкостью. Наряду с количественными сдвигами при анемии происходит качественные изменения форменных элементов крови, обусловленные пониженным содержанием гемоглобина в каждом эритроците и сопровождающиеся функциональной недостаточностью системы эритроцитов.
При анемии происходит нарушение окислительных процессов в организме животных, развивается кислородное голодание тканей (гипоксия). Благодаря приспособительным реакциям организма (рефлекторное усиление сердечной деятельности, дыхания, поступления эритроцитов в кровь из кровяных депо, активизация процесса кроветворения) газообмен и окислительные процессы поддерживаются на достаточном уровне даже при значительной анемии. Однако при резко выраженной анемии даже небольшая нагрузка вызывает учащение работы сердца у животных, одышку и другие патологические явления. При хронической анемии происходит развитие дистрофических изменений паренхиматозных органах (жировая дистрофия сердечной мышцы, печени, почек), иногда бывают мелкие кровоизлияния в серозных и слизистых оболочках.
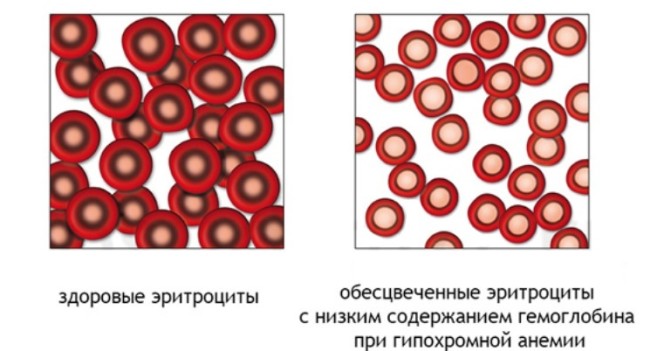
В зависимости от степени насыщения эритроцитов гемоглобином (цветной показатель) принято различать анемии нормо- , гипо- и гиперхромную.
При нормохромных анемиях содержание гемоглобина в эритроцитах, находится в переделах физиологической нормы (цветной показатель крови близок к единице).
Гипохромная анемия характеризуется появлением в крови бедных гемоглобином эритроцитов; уменьшение содержания гемоглобина выражено резче, чем уменьшение количества эритроцитов. Цветной показатель меньше единицы. Все гипохромные анемии железодефицитны.
Гиперхромная анемия характеризуется резким снижением количества эритроцитов при одновременном увеличении содержания в них гемоглобина. При этой анемии эритроциты более интенсивно окрашиваются кислыми красками. В крови наблюдаем анизоцитоз, а также нормобластоз и пойкилоцитоз.
Появление в крови мегабластов вызывается изменением типа кроветворения или обусловлено адсорбцией эритроцитами гемоглобина, который освобождается в результате разрушение эритроцитов.
Анемии, которые сопровождаются восстановительными процессами в кроветворном аппарате, называются регенеративными. Отражением регенеративных процессов, происходящих в костном мозгу при анемии, служит появление в периферической крови гипохромных и полихроматофильных эритроцитов, ретикулоцитов, эритроцитов с остатками ядра (тельца Жолли, кольца Кэбота), нормобластов. При угнетении кровообразовательной функции костного мозга, эритробластическая ткань которого постепенно замещается жировой тканью, анемия называется гипопластической (арегенеративной). Из периферической крови больного животного исчезают все молодые формы красных кровяных телец; в большинстве случаев нарушается не только эритропоэз, но и лейкопоэз.
По этиопатогенетической классификации, анемии следует подразделять на четыре основные группы.
1. Постгеморрагические анемии (анемии вследствие острых и хронических кровопотерь). После острой кропотери анемия обычно носит нормохромный характер, а по мере восстановления количества эритроцитов переходит в гипохромную анемию. Полное восстановление количества эритроцитов после острой кровопотери у животных обычно наступает через 20-30 дней. Хронические болезни, неполноценное кормление понижают регенеративную функцию костного мозга, из-за чего у животного возникает более тяжелая форма анемии.
2. Гемолитические анемии (анемии вследствие повышенного кроворазрушения):
- анемии преимущественно с внутрисосудистым гемолизом (токсическая анемия, эритробластоз, послеродовая гемоглобинурия коров, пароксизмальная гемоглобинурия телят);
- анемия преимущественно с внутриклеточным гемолизом (инфекционная анемия лошадей и др.).
3.Гипопластические анемии (анемии вследствие нарушения кроветворения):
- дефицитные анемии (алиментарные);
- миелотоксическая анемия.
4. Анапластическая анемия (анемия вследствие истощения костномозгового кроветворения).
Основные формы выше перечисленных анемий могут иметь осложненные формы: гемолитическую в сочетании с постгеморрагической, постгеморрагическую с гипопластической и апластическую с постгеморрагической.
При постановке диагноза, помимо гематологического (морфологического) исследования, большое значение имеет всесторонне обследование больного животного, с целью выявления изменений со стороны других систем и органов, так как симптоматология болезней системы крови распадается на три группы признаков:
- явления, обнаруживаемые анализом состава периферической крови;
- изменения, происходящие в органах кроветворения (костном мозге, лимфатических узлах и селезенке);
- симптомы со стороны других органов и систем живого организма.
Признаки анемии. У больного животного проявление тех или иных признаков анемии, зависит от ее выраженности. На практике ветспециалистам часто приходится иметь дело, когда у больного животного признаки анемии скрыты признаками другого хронического заболевания, при котором симптомы анемии являются одним из сопутствующих признаков, что в значительной степени усложняет ведущему прием ветспециалисту своевременно диагносцировать анемию.
Для анемии характерны следующие клинические признаки:
Больное животное много спит, становится малоактивным и апатичным на внешние раздражения. Обслуживающий персонал у такого животного отмечает заторможенность, у него ухудшается аппетит, отмечаем потерю в весе. При обследовании слизистых оболочек ротовой полости и языка отмечаем их бледность. Пульс и дыхание учащаются, при аускультации области сердца при тяжелой форме анемии регистрируем шумы. При наличие больших физических нагрузок больное анемией животное может упасть в обморок. При гемолизе эритроцитов у больного животного развивается желтуха, которая проявляется желтушностью склеры и темной мочой. В тех случаях, когда у больного анемией животного имеет место нарушение процесса свертываемости крови, при клиническом исследовании отмечаем наличие кровоизлияний под кожей и в слизистых оболочках.
источник
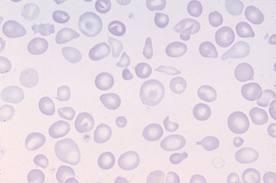
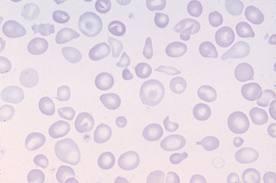
Гипохромная анемия или, как ее еще называют, гипохромия – это заболевание, которое характеризуется снижением уровня гемоглобина в крови. Обнаружить данную патологию можно благодаря простому исследованию – клиническому анализу крови.
Гипохромная анемия – это не одно заболевание. Под этим термином объединяются сразу несколько разновидностей анемий. Однако каждая из них характеризуется снижением уровня гемоглобина в крови. Гемоглобин – это белок, который содержит в своем составе железо. Гемоглобин транспортируется эритроцитами и отвечает за газовый обмен в организме. Если уровень гемоглобина в крови падает, то это приводит к развитию гипоксии органов и тканей. В результате, они не в состоянии нормально функционировать, что серьезно сказывается на здоровье человека.
Если обратиться к греческому языку, то можно узнать, что анемия переводится как малокровие. Это понятие как нельзя лучше отражает суть данного нарушения. Анемия может сопутствовать самым разнообразным заболеваниям, которые тем или иным образом связаны с системой кроветворения.
Кроме того что при гиперхромии снижается уровень гемоглобина в крови, в ней падает численность эритроцитов. Люди, страдающие анемией, в большей степени подвергаются атакам различных вирусов и бактерий. Установлено, что пациенты с анемий в 2 раза чаще обращаются к врачам по поводу кишечных и респираторно-вирусных инфекций.
Гиперхромная анемия характеризуется снижением цветового показателя крови. Эритроциты изменяют свою нормальную форму двояковогнутого диска на кольцеобразную форму. В середине таких красных кровяных телец появляется светлый круг, который окаймлен темным кольцом.
Анемия является распространенным нарушением не только среди взрослых людей, но и среди детей. Сразу после рождения ребенок имеет определенный запас железа, который он получил от матери. Если эти запасы не пополнять, то у малыша разовьется анемия.
В зависимости от разновидности анемии будут отличаться причины, приводящие к ее развитию.
Кровотечения, сопровождающиеся потерями крови в больших объемах: при длительных и обильных менструациях, во время операции или на фоне полученной травмы.
Погрешности в питании с недостаточным поступлением в организм витаминов и минералов с пищей. Зачастую по поводу анемии к врачам обращаются вегетарианцы и люди, придерживающиеся строгих диет.
Скрытые внутренние кровотечения, которые могут присутствовать на постоянной основе, либо возобновляться время от времени. Такие кровопотери человек может не замечать. Их источниками часто являются больные десна, воспаленные геморроидальные узлы, пораженные стенки кишечника или желудка, матка и яичники.
Инфекционные заболевания, имеющие хроническое течение. К ним относят туберкулез и гепатит. Железо в организме перераспределяется и плохо всасывается. У людей в преклонном возрасте к анемии часто приводят болезни почек и печени.
Отравление организма различными ядами и химикатами.
Во время вынашивания плода организм женщины нуждается в железе в большей мере, чем в обычные периоды ее жизни. Поэтому беременность всегда сопряжена с риском развития анемии.
Паразитарные инвазии, в частности, заражение глистами, могут приводить к развитию анемии.
Всевозможные патологии крови могут стать причиной развития анемии.
К гибели красных кровяных телец приводят аутоиммунные заболевания, что также способствует развитию анемии.
Отдельно нужно отметить причины анемии у малышей, недавно появившихся на свет, а также у детей, которые родились недоношенными.
Резус-конфликт матери и ребенка.
Заражение плода во время его внутриутробного развития вирусами гепатита, краснухи или иными заболеваниями.
Серьезные погрешности в меню беременной женщины.
Полученные во время родов травмы.
Если кормить ребенка неправильно, не соблюдая рекомендации педиатра, то это в обязательном порядке приведет к развитию анемии. Часто подобная ситуация наблюдается у детей, которые питаются искусственными смесями.
Подростки также находятся в группе риска по развитию анемии. Способствует этому гормональная перестройка и периоды активного роста организма.
Симптомы гипохромной анемии легкой степени тяжести можно действительно спутать с хронической усталостью, с нервным перенапряжением или физическим переутомлением. Однако тяжесть их проявления напрямую зависят от стадии анемии по гемоглобину. Чем его в крови меньше, тем заметнее будут признаки имеющегося малокровия.
К первым симптомам анемии относят:
Ухудшение самочувствия, что проявляется в легком недомогании.
Ослабление концентрации внимания.
Постоянное чувство физической усталости.
В зависимости от того, какая у человека степень тяжести анемии, будут различаться ее симптомы. Об этом можно узнать из таблицы.
Первая (легкая) степень тяжести
Зачастую симптомы нарушения отсутствуют, человек не знает о своей патологии. Возможна незначительная слабость и легкое недомогание.
У больного кружится голова.
Пациент может замечать у себя одышку, которой не было ранее.
Кожа и слизистые оболочки приобретают неестественную бледность.
Сердце начинает биться чаще.
Периодически возникает чувство онемения рук и ног.
Изменяются вкусовые предпочтения, искажается обоняние.
Если не лечить анемию, то возможен летальный исход.
У ребенка симптомы анемии могут не проявляться вовсе. Зачастую данное нарушение диагностируют только после сдачи крови на анализ. Чтобы не пропустить начало анемии, взрослые должны внимательно следить за состоянием здоровья ребенка.
Настораживать должны такие проявления, как:
Ребенок выглядит очень бледным по сравнению со своими сверстниками.
Малыш плохо спит. У него отсутствует аппетит.
В уголках рта могут появляться небольшие трещины.
Физическое и умственное развитие ребенка задерживается.
Если не лечить анемию, то она становится причиной серьезных проблем со здоровьем, а в тяжелых случаях может даже привесит к летальному исходу.
Гипохромная железодефицитная анемия может быть нескольких видов, среди которых:
Микроцитарная железодефицитная анемия. Именно этот вид анемии является самым распространенным. Развивается нарушение на фоне кровотечений, при недостаточном поступлении железа извне (с пищей), либо при условии, что организм не в состоянии этот микроэлемент адекватно усваивать. Также этот вид анемии часто диагностируется у кормящих матерей и у беременных. В группу риска входят дети и женщины детородного возраста.
Сидероахрестическая, или как ее называют, железонасыщенная анемия. Этот вид нарушения характеризуется нормальным уровнем железа в крови, но всасываться оно не может, что приводит к снижению численности молекул гемоглобина в эритроцитах. Такой анемии в большей степени подвержены пожилые люди, алкоголики, а также пациенты, перенесшие отравление ядохимикатами, либо лекарственными препаратами.
Железоперераспределительная анемия развивается в том случае, когда уровень железа в крови повышается на фоне разрушения эритроцитов. Подобное состояние нередко сопутствует туберкулезу, а также заболеваниям, сопровождающимся гнойными процессами.
Анемия смешанного типа. Такая анемия развивается на фоне нехватки в организме витамина В12 и железа. Человек, страдающий подобным нарушением, часто устает, у него ухудшается естественная защита организма, наблюдаются отеки, сосредоточенные в области рук.
У многих людей, впервые столкнувшихся с диагнозом «гипохромная анемия», возникает вопрос – что это такое: наследственное или приобретенное заболевание? На самом деле патология может передаваться по наследству и развиваться в течение жизни. Врожденная форма анемии манифестирует при наличии иных болезней крови, а приобретенная форма – это следствие оперативных вмешательств, инфекции и интоксикаций.
Всемирная организация здравоохранения приводит устрашающие статистические данные. По их сведениям, от анемии страдает каждая 3 женщина и каждый 4 мужчина на планете. Причем нарушение протекает у них в хронической форме. Причиной тому являются скрытые болезни, погрешности в рационе, что способствует нехватке железа для нормальной выработки гемоглобина. При этом сами люди не обращаются к врачам за помощью. Они считают, что их повышенная утомляемость и плохое самочувствие напрямую связано с частыми стрессами и физической усталостью.
Чтобы выставить диагноз доктор осматривает пациента и выслушивает его жалобы. В обязательном порядке врач уточняет, страдали ли от анемии ближайшие кровные родственники. Следующим этапом диагностики является проведение лабораторных исследований. Обязательно сдают кровь на анализ, чтобы подсчитать уровень эритроцитов и гемоглобина в ней.
источник
Гемоглобин (Нb) — основной пигмент, входящий в состав красных кровяных телец (эритроцитов). Гемоглобин состоит из 4 полипептидных цепей глобина и частицы гема (железосодержащего порфирина). Гем обладает высокой способностью связывать кислород (O2), углекислоту (СО2) и угарный газ (СО). Гемоглобин выполняет газотранспортную функцию. Связывая кислород в легких, гемоглобин превращается в оксигемоглобин. Попадая с током крови в разные ткани организма, гемоглобин обогащает их кислородом и, связывая углекислоту (конечный продукт тканевого дыхания), превращается в карбоксигемоглобин.
| Мужчины | 130 – 160 г/л |
| Женщины | 120 – 140 г/л |
| Дети до 1 года | 100 – 140 г/л |
| 1 – 6 лет | 110 – 145 г/л |
| 6 – 16 лет | 115 – 150 г/л> |
- Полицитемии
- Чрезмерной физической нагрузке или возбуждении
- Пребывании на большой высоте
- «Сгущении» крови (гемоконцентрации) вследствие обезвоживания, ожога, упорной рвоты, кишечной непроходимости
- У заядлых курильщиков вследствие образования неактивного гемоглобина (HbCO)
- Анемии
- Заборе крови на анализ в положении лежа
- Применении препаратов провоцирующих развитие апластической анемии или вызывающих разрушение эритроцитов
Гематокрит (гематокритная величина) ― часть объема крови, приходящаяся на эритроциты. Гематокрит отражает объем эритроцитов, но не учитывает их количество (это необходимо учитывать при оценке данного показателя) и наряду с гемоглобином и эритроцитами, применяется для оценки эритроцитарной системы.
- Полицитемии, чрезмерной физической нагрузке или возбуждении, «сгущении» крови (гемоконцентрации), после потери организмом жидкости, при упорной рвоте и диарее, пребывании на больших высотах
- Анемии, после капельницы с физиологическим раствором (при гемодилюции, например), во второй половине беременности
- Приеме α-интерферона, тромболитиков
Средний объем эритроцита (Mean Cell Volume ― MCV) ― количественный показатель объема эритроцитов. Данный показатель помогает в определении причин развития анемии. В зависимости от значений MCV, анемии делятся на микроцитарные, нормоцитарные и макроцитарные.
- Мегалобластных анемиях (витамин В12-фолиево-дефицитной), немегалобластном макроцитозе
- Анемиях после острой кровопотери, хронических гемолитических анемиях, апластической анемии, сидеробластной анемии, гипотиреозе, заболеваниях печени и диссимеляции злокачественных новообразований
- У женщин в постменопаузальном периоде, а также у лиц, принимающих оральные гормональные контрацептивы
- У людей пожилого возраста
- Злоупотреблении алкоголем, приеме зидувудина
- Приеме других лекарственных препаратов, провоцирующих развитие мегалобластной анемии, в том числе аминосалициловой кислоты, противосудорожных средств, барбитуратов, колхицина, циклосерина, эстрогенов, глутетимида, изониазида, мефенамовой кислоты, метформина, метотрексата, неомицина, нитрофуранов, пероральных контрацептивов, фенацетина, пириметамина, триамтерена, триметоприма
- Гипохромных и микроцитарных анемиях, включая железодефицитную анемию, анемии при хронических заболеваниях, талассемию
- Некоторых гемоглобинопатиях, иногда ― при гипертиреоидизме
Среднее содержание гемоглобина в эритроците (Mean Cell Hemoglobin – MCH) по клиническому значению аналогично цветовому показателю. На основании значений МСН различают нормохромные, гиперхромные и гипохромные анемии.
Средняя концентрация гемоглобина в эритроците (Mean Cell Hemoglobin Concentration — MCHC). Этот показатель характеризует степень насыщения эритроцитов гемоглобином и не зависит от объема эритроцитов, что позволяет использовать данный показатель для контроля эффективности лечения анемии.
Материалы подготовлены при информационной поддержке Медицинской лаборатории «SYNEVO» (Синево)
источник
Клинический анализ крови — наиболее простое исследование, которое помогает выявить серьёзные заболевания. Показатель низкого уровня гемоглобина является признаком гипохромной анемии, или гипохромии.
Гипохромная анемия — собирательный термин для нескольких видов анемий. Характеризуется снижением уровня гемоглобина (железосодержащий белок, присутствующий в составе клеток крови). Это приводит к кислородному голоданию органов и тканей организма. В результате нехватки кислорода они перестают выполнять свои функции, что чревато серьёзными осложнениями.
Анемия с греческого переводится как малокровие. Может встречаться при любом заболевании, которое каким-либо образом связано с поражением крови.
Важно! Люди с низким уровнем гемоглобина болеют в 2 раза чаще кишечными инфекциями и ОРЗ.
При малокровии уменьшается не только уровень гемоглобина и эритроцитов, но и изменяется цветовой показатель. Кровяные клетки также меняют размер и форму, они приобретают вид кольца с просветлением в середине и тёмным ободком по краям.
Проблема анемии часто встречается в педиатрической практике. При рождении у малыша вырабатывается определённое количество железа. В последующем его необходимо пополнять. Если этого не происходит, вероятность появления болезни повышается.
Причины зависят от вида анемии. Однако чаще всего провоцируют заболевание:
- обильные кровотечения (менструации, послеоперационные или сильные травмы);
- несбалансированное питание с недостаточным количеством витаминов, белков. Характерно для людей, которые придерживаются строгой диеты, а также для вегетарианцев;
- внутренние кровоизлияния. Кровопотери могут быть незначительными, но постоянными (частыми). К ним относятся кровоточивость дёсен, геморрой, заболевания ЖКТ. При миоме (доброкачественной опухоли) матки и кисте яичников их полости заполняются кровью, гемоглобин превращается в другие соединения и постепенно рассасывается. В медицине такое явление называется «псевдопотеря крови»;
- хронические инфекционные болезни — при туберкулёзе, энтероколите, гепатите происходит перераспределение железа или его плохое усвоение. У пожилых людей анемию часто провоцируют болезни печени, почек;
- интоксикация, отравление химическими элементами — встречается при железонасыщенной анемии;
- беременность — в этот период организму требуется повышенное количество железа;
- глисты;
- заболевания крови;
- аутоиммунные болезни провоцируют гибель эритроцитов, что приводит к снижению гемоглобина.
Анемия у новорождённых и недоношенных детей появляется при:
- резус-конфликте;
- инфицировании плода в период вынашивания вирусами герпеса, краснухи;
- неправильном питании будущей мамы;
- родовой травме.
У грудничка заболевание может развиться вследствие неправильного питания. В основном это происходит при искусственном вскармливании.
Гипохромная анемия часто встречается в подростковом возрасте, когда происходит изменение гормонального фона.
Медики выделяют несколько видов гипохромной анемии:
- железодефицитная (микроцитарная) – встречается наиболее часто. Причиной могут стать частые кровотечения, недостаток железа и его плохая усвояемость, физиологические процессы (лактация, беременность). Наблюдается больше у детей и молодых женщин;
- железонасыщенная (сидероахрестическая) – характеризуется нормальным уровнем железа в крови, однако этот элемент не всасывается, в результате чего гемоглобин не вырабатывается. Чаще встречается у людей преклонного возраста. Патология наблюдается при алкогольной интоксикации, отравлениях ядами или химическими веществами, длительном употреблении лекарственных препаратов;
- железоперераспределительная — возникает при большой концентрации железа в крови после распада эритроцитов (красных кровяных клеток). Заболевание часто встречается при туберкулёзе, гнойных инфекционных процессах;
- смешанная — развивается вследствие дефицита витамина В12 и железа. Среди основных симптомов выделяют быструю утомляемость, снижение иммунитета, отёчность верхних конечностей.
Болезнь может носить наследственный или приобретённый характер.
- Приобретённая форма возникает после перенесённых операций, инфекционных заболеваний, при отравлениях.
- Врождённая анемия встречается при болезнях крови.
По данным ВОЗ, каждая третья женщина и каждый шестой мужчина страдают хронической формой болезни. Дело в том, что хронические заболевания, несбалансированное питание, диеты приводят к недостатку железа в организме и снижению уровня гемоглобина. Больные привыкают к слабости, плохому самочувствию, объясняя это переутомлением и стрессами.
Длительное время больные не обращают внимания на ухудшение состояния, списывая плохое самочувствие на стрессы и усталость.
Симптомы полностью зависят от степени тяжести анемии. Сначала все пациенты жалуются на:
- общее недомогание;
- быструю усталость;
- нарушение внимание;
- снижение физической выносливости;
- сонливость.
Симптомы выражены слабо. Присутствуют слабость, недомогание.
- онемение конечностей;
- хрупкость ногтей;
- выпадение волос;
- нарушения вкуса и обоняния.
Эта степень заболевания может привести к смерти.
У детей, особенно грудного возраста, симптомы выражены слабо. Диагностировать заболевание часто удаётся только после сдачи анализа крови. Родителям необходимо обратить внимание на следующие признаки:
- бледные кожные покровы;
- плохой сон и аппетит;
- вялость;
- частые простудные заболевания;
- трещинки в уголках рта;
- отставание в физическом и психомоторном развитии.
Длительное игнорирование заболевание может привести к летальному исходу, поэтому патология нуждается в обязательном лечении.
В первую очередь врач проводит внешний осмотр, изучает клинические проявления, наследственные патологии. Диагноз подтверждается на основании исследования общего анализа крови, в котором показан уровень гемоглобина и количество эритроцитов (красных кровяных клеток), позволяющих определить тип анемии и цветовой показатель.
Норма гемоглобина, г/л
Патология, г/л
 Феррум Лек
Феррум Лек  Фенюльс
Фенюльс  Гемофер
Гемофер Средства народной медицины принимают только в качестве поддерживающей терапии и в комплексе с лекарственными препаратами.
- Утром рекомендуется съедать по 100–150 г тёртой моркови со сметаной.
- В течение дня употреблять по несколько кусочков варёной тыквы.
- Крапива улучшает состав крови, повышает уровень гемоглобина и эритроцитов. Для приготовления настоя необходимо измельчить 10 г листьев, запарить стаканом кипятка и настоять 10 мин. Жидкость принимать по 1 ст. л. 3 раза в день.
- Смесь из сухофруктов. Измельчить курагу, чернослив, изюм, инжир, шиповник в равных пропорциях, добавить мёд. Принимать 3–4 раза в день по 1 ст. л.
- Отвар шиповника.
В комплексе с медикаментозным лечением больным рекомендована диетотерапия.
- Ежедневно в рационе должно присутствовать не менее 130–150 г белков животного происхождения (говядина, телятина).
Белки способствуют выработке гемоглобина и эритроцитов.
- рыба, мясо, печень (нежирные);
- творог;
- грибы;
- яйца;
- чёрный и белый хлеб;
- дрожжи;
- гранатовый сок;
- бобовые (горох, фасоль, чечевица);
- ягоды и фрукты с большим содержанием витамина С — шиповник, чёрная смородина, гранатовый сок.
Употреблять в чистом виде гранатовый сок не рекомендуется, лучше разводить его со свекольным в пропорции 1:1.
Продукты, которые препятствуют всасыванию железа:
- овсянка, пшено;
- чай;
- листовая зелень;
- молочные продукты;
- кофе;
- блюда с высоким содержанием жиров.
Продукты, которые следует исключить из рациона — галерея
| I завтрак | II завтрак | Обед | Полдник | Ужин |
|
|
|
|
|
- Каша из проса. Замочить 250 г хлопьев в 500 мл яблочного сока на ночь. Утром проварить смесь в кастрюле с толстым дном в течение 10 мин. В просе содержатся микроэлементы, которые необходимы для укрепления иммунитета.
- Печёная свёкла. Овощ вымыть, обрезать побеги на высоту 1,5 см от корнеплода. Смазать обильно оливковым маслом, присолить морской солью. Запекать в духовом шкафу при температуре 175°С около 45 мин.
- Напиток из дрожжей. 10 г живой культуры растереть в 100 мл воды, оставить на 50 мин. Пить небольшими глотками.
- Ягодный салат. Для приготовления потребуется взять по 50 г малины, ежевики, клубники. Добавить 1 банан и яблоко. Фрукты смешать, сбрызнуть лимонным соком и полить жидким мёдом (1 ст. л.).
- Морс из рябины. 100 г сушёных ягод измельчить, добавить 300 г цветов рябины и 10 г мяты. Залить кипятком в пропорции 2 ст. л. на 200 мл воды. Остудить.
При своевременном обращении к врачу прогноз в большинстве случаев благоприятный. При отсутствии лечения гипохромная анемия может привести к:
- снижению иммунитета;
- задержке роста, умственного и психомоторного развития (у детей);
- развитию кардиомиопатии — при недостаточном поступлении кислорода сердце начинает работать с удвоенной силой. Это приводит к сердечной недостаточности;
- увеличению печени;
- хронической анемии.
Низкий уровень гемоглобина негативно сказывается на нервной системе.
Основной профилактической мерой считается правильное и сбалансированное питание. В рационе должны присутствовать продукты, богатые железом.
- Говяжья печень, почки.
- Перепелиные и куриные яйца.
- Свежие овощи и фрукты — брюссельская капуста, хурма, гранат, свёкла, курага.
Особое внимание на профилактику анемии следует обратить женщинам, поскольку из-за менструации они теряют крови в два раза больше, чем мужчины.
При появлении первых признаков недомогания следует сразу обратиться к врачу и пройти комплексное обследование. В противном случае гипохромная анемия может привести к серьёзным проблемам со здоровьем.
источник
Гемоглобинопатии преимущественно поражают население тропических и субтропических областей (Экваториальная Африка, Аравийский полуостров, Южная Индия, Южный Китай, Средиземноморье, Азербайджан, Грузия). Наиболее распространены и отличаются тяжестью проявлений серповидноклеточная анемия и большая талассемия, или анемия Кули. Большинство гемоглобинопатий клинически не проявляются; при некоторых — могут наблюдаться: анемия, эритроцитоз или цианоз (например, при метгемоглобинопатиях).
а) Нарушения первичной структуры глобиновых цепей гемоглобина вследствие генной мутации. Описано около 500 аномальных гемоглобинов.
Тип наследования аутосомно-рецессивный, дефект бета-глобиновых цепей, в которых в 6 положении гидрофильный глютамин заменен гидрофобным валином, образуется HbS. Восстановленная форма HbS мало растворима. При гипоксемии и снижении скорости кровотока HbSполимеризуется в длинные нерастворимые нити, растягивающие эритроциты в форме серпа. Если содержание HbS больше 45% (гомозиготное состояние), образуются эритроциты необратимо серповидной формы, склонные к агрегации, что повышает вязкость крови, вызывает закупорку сосудов (вазоокклюзию), нарушение микроциркуляции и боль.
В этом случае точечная мутация обусловливает нарушение структуры гемоглобина, гемолиз, анемию, а также закупорку сосудов и нарушение кровообращения.
Больные СКА имеют типичный вид: удлиненный нижний сегмент тела, выступающий лоб, «башенный» череп, гепато-спленомегалия. Самый характерный криз для этого заболевания — вазоокклюзионный, проявляющийся резкой болью.Окклюзия сосудов может развиваться в разных органах, поэтому клинические симптомы чрезвычайно разнообразны. В мазках крови можно обнаружить серповидные клетки.
Примерно одна треть обитателей тропических и субтропических регионов Африки (т. наз. «малярийного пояса») являются носителями признака серповидноклеточности. Они не страдают от гемолитической анемии, в то же время более устойчивы по отношению к малярии.
Талассемии — замедление или отсутствие синтеза одной из цепей глобина:
При талассемиях мутации располагаются не в структурных генах, а в генах-регуляторах, поэтому структурных нарушений нет, а результатом мутаций служит замедление или отсутствие синтеза одной из глобиновых цепей и замена ее синтезом другой цепи. Талассемия встречается в странах Средиземноморья, в Китае, Индии, в Европе, у жителей Закавказья и Средней Азии. Самая высокая заболеваемость – на Мальдивах, где носители признака составляют 18%. Гетерозиготная бета-талассемия наблюдается у 7— 10% населения в низменных районах Азербайджана.
Альфа-талассемия – полное или частичное прекращение синтеза α-цепей. Компенсаторно синтезируются: а) в пренатальный период γ-цепи — образуется тетрамер γ (Hb Барт); б) в постнатальный – тетрамер ß (HbH).
Синтез α-цепей кодируют 4 гена, поэтому степень нарушения их синтеза меньше, чем при ß-талассемии; выраженный дисбаланс развивается только тогда, когда поражены все 4 гена. Агрегаты из ß-цепей более растворимы, чем агрегаты из α -цепей, поэтому гемолиз при α-талассемии выражен слабее, чем при ß-талассемии, а эритропоэз более эффективен.
Бета-талассемияобусловлена снижением скорости синтеза ß-цепей гемоглобина (ß + -талассемия) или отсутствием их синтеза (ß 0 -талассемия). Неповрежденные α-цепи избыточно накапливаются в клетках, что ведет к повреждению мембраны и разрушению эритроидных клеток в костном мозге (неэффективный эритропоэз)и эритроцитов в крови. Деструкция эритроидных клеток способствует гиперплазии костного мозга, что отражается на структуре скелета, ведет к повышенному всасыванию железа и перегрузке организма железом.
Тяжелая гомозиготная форма ß-талассемии — болезнь Кули, или большая талассемия. Кроме того, выделяют промежуточную, малую и минимальную талассемию.
желтушность, хронические язвы на нижних конечностях, башенный череп,
уплощенная переносица. Скулы выступают, глазные щели сужены, нарушены прикус и расположение зубов.
Сканирующая электронограмма. Стрелками показаны два кодоцита («хвостатые клетки») – это другое название мишеневидных клеток.
источник

Напомним, что анемия в любом варианте, особенно при длительном воздействии на организм приводит к кислородному голоданию клеток, что не может не отразиться на их состоянии. Особенно это касается клеток головного мозга. В запущенных вариантах возможно развитие инсульта с переходом в состояние “овощ” с последующей терминальной стадией. Чаще всего такой сценарий касается женского организма.
Указанное состояние называется так, потому что только благодаря нормальному содержанию гемоглобина, а соответственно, и железа, здоровые эритроциты обладают красным цветом. А при таком синдроме, как гипохромия эритроцитов, их окраска теряется.
Помимо того, что для гипохромной анемии характерен дефицит гемоглобина в красных кровяных тельцах, также присущи следующие признаки:
- Изменение формы эритроцитов.
- Потеря цвета эритроцитами – эритроцит становится двухцветным, с темным красным наружным кольцом и обесцвеченной серединой.
- Приобретение эритроцитами аномальной формы.
При исследовании общего анализа крови на уровень гипохромии всегда необходимо обращать внимание на цветовой показатель, который непосредственно характеризует уровень гемоглобина в эритроцитах. Эти два показателя всегда должны проверяться вместе для точной постановки диагноза. Важным диагностическим признаком считается снижение цветового показателя ниже 0,8.
Общим признаком для всех гипохромных анемий является снижение уровня гемоглобина в эритроцитах.
Ведущими причинами возникновения такой патологии считаются:
- Низкий уровень железа в организме.
- Хроническая свинцовая интоксикация.
- Недостаточность витамина В6.
- Воспалительные процессы в организме (больше характерно для хронических болезней, например, гепатиты, поражения кишечника).
- Наследственность.
- Менструации.
- Обширные потери крови после травм и хирургических операций.
- Хронические внутренние кровотечения.
- Несбалансированное питание, бедное содержанием белков.
- Беременность.
- Заболевания крови.
- Глистные инвазии.
- Аутоиммунные заболевания.
- Длительное донорство.
Выделяют такое понятие, как «псевдопотеря крови». Такое явление появляется при кистозной трансформации яичников и доброкачественных новообразованиях в матке. При этом образовавшиеся полости наполняются кровью, которая застаивается. В ней гемоглобин распадается на различные соединения и со временем исчезает.
- Железодефицитная – она же микроцитарная. Является самой частой. Характерна для детей и молодых женщин. Возникает при беременности, кормлении грудью, кровотечениях, плохом всасывании и недостатке железа, длительных поносах, высокой потребности в железе, ограниченном питании (отсутствие или малое содержание мясных продуктов).
- Железонасыщенная – сидероахрестическая (сидеробластная). При таком состоянии недостатка железа в организме нет. Состояние развивается по причине того, что железо не перерабатывается. Такие изменения возникают при большом депонировании железа вследствие массовой гибели эритроцитов. Самые частые причины такого процесса – это химические интоксикации, длительное применение определенных групп лекарственных средств.
- Железораспределительная – в такой ситуации наблюдается недостаточное поступление железа в кровь. Причиной этого является его задерживание клетками. Факторами, приводящими к такой патологии, являются туберкулез, инфекционные заболевания различной этиологии и прочие воспалительные реакции
- Смешанная – включает в себя любые сочетания. Особенностью такого состояния является трудность в диагностике, так как при выявлении одной причины зачастую сразу назначается лечение, которое, к сожалению, оказывается не полностью эффективным, так как терапия действует только на одно звено развития болезни. Наиболее часто такое состояние наблюдается при недостатке цианокобаламина (витамин В12) и железа.
источник
Глобин — белок группы гистонов, в его структуру входит 4 полипептидных цепи. Известны 5 пептидных цепей (α — 141 аминокислота; β, γ, δ, ε — в каждой по 146 аминокислот). Аминокислотный состав полипептидных цепей глобина определяет вид гемоглобина.
В процессе эмбриогенеза происходит смена типа кроветворения и вида гемоглобина. Так, Нb Gower1 и Gower2 (примитивный гемоглобин — НbР), наличие которых отмечается в эритроидных клетках эмбриона, исчезают к концу 3 месяца. На смену им при кроветворении в печени начинает синтезироваться фетальный гемоглобин (НbF), составляющий примерно 75% Нb пуповинной крови новорожденных, но к концу 1 года его количество снижается до 1%. НbА1 и НbА2 начинают синтезироваться в период костномозгового кроветворения плода. На долю НbА взрослого человека приходится 96-98%, НbА2 — 2-3%.
- НbF (α2γ2) — Нb плода, в его составе 2 α-цепи и 2 γ-цепи глобина. У него высокая степень сродства к О2, он устойчив к щелочному денатурированию, что используется при химическом определении.
- НbА1 (α2β2) — основной компонент взрослого человека. Для него характерна относительно высокая скорость денатурации в щелочной и кислой среде.
- НbА2 (α2δ2) — электрофоретическая подвижность значительно меньше, чем у НbА1 поэтому определяется при электрофорезе как молоподвижный компонент.
- Аномальные Нb. В основе около 400 описанных в настоящее время аномальных Нb заложены мутации их структурных генов. Из этих мутаций около 100 сопровождаются гемолитическими нарушениями разной степени. Большинство аномальных Нb отличается заменой 1 аминокислоты в той или иной пептидной цепи глобина — это точечная мутация. Исходно нормальный и патологический Нb обозначали большими буквами алфавита: нормальный — А, фетальный — F, первый аномальный Нb назвали S, но так как аномальных Нb больше, чем букв алфавита, то решено их называть по местности, в которой они были описаны. Многие точечные мутации не сопровождаются клиническими симптомами, но некоторые вызывают гемоглобинопатию. С клинической точки зрения аномальные Hb могут обуславливать ряд синдромов — гемолитическую анемию, врожденный цианоз, семейную полицитемию и т. д.
Различают количественные и качественные гемоглобинопатии. При количественных гемоглобинопатиях происходит нарушение соотношения обычных цепей глобина. Качественные гемоглобинопатии — заболевания, при которых генетическая аномалия приводит к синтезу Hb с нарушенной структурой глобина. Основой лабораторной диагностики качественных и количественных гемоглобинопатии является электрофорез гемоглобина на ацетате целлюлозы.
Талассемии — гетерогенная группа наследственно обусловленных заболеваний, в основе которых лежит нарушение синтеза одной из полипептидных цепей глобина, что приводит к увеличению продукции других цепей и развитию дисбаланса между ними. Талассемии относят к количественным гемоглобинопатиям, так как структура цепей гемоглобина не изменена. Различают α-талассемию, когда нарушается синтез α-цепей и β-талассемию, при блокаде синтеза β-цепей глобина. Описаны также случаи γ-, δ-, и βδ-талассемии с нарушением синтеза соответствующих цепей глобина. Чаще встречаются β-талассемии. Цепи, синтезируемые в избыточном количестве, накапливаются и откладываются в эритрокариоцитах костного мозга и эритроцитах периферической крови, вызывая повреждение клеточной мембраны и преждевременную гибель клеток. Эритрокариоциты гибнут в костном мозге и это нарушает соотношение между раздраженным красным ростком и небольшим повышением ретикулоцитов. Таким образом, дисбаланс синтеза глобиновых цепей вызывает развитие неэффективного эритропоэза, гемолиз эритроцитов периферической крови и развитие гипохромной анемии различной степени тяжести.
β-Талассемия является гетерогенным заболеванием. В настоящее время известно более 100 мутаций, вызывающих β-талассемию. Обычно дефект состоит в образовании неполноценной м-РНК β-глобина. Разнообразие молекулярных дефектов приводит к тому, что так называемая гомозиготная β-талассемия нередко представляет двойное гетерозиготное состояние по разным дефектам синтеза β-глобина. В результате этого имеются существенные расхождения в клинической картине различных форм талассемии. Различают β 0 -талассемию, когда у гомозигот полностью отсутствует синтез β-цепей глобина, и β + -талассемию при частично сохраненном синтезе β-цепей. Среди β + -талассемий выделяют две основные формы: тяжелую средиземноморскую форму, при которой синтезируется около 10% нормальной цепи (большая талассемия, анемия Кули) и более легкую негритянскую форму, когда сохраняется около 50% синтеза нормальной β-цепи. В группу β-талассемий относят также δβ-талассемию и Hb Lepore.
- Большая талассемия (анемия Кули, talassemia major). Считается гомозиготной формой талассемии, хотя во многих случаях заболевание является двойным гетерозиготным состоянием по различным формам β-талассемий. Клинически заболевание проявляется к концу 1-2 года жизни ребенка спленомегалией, желтухой, бледностью кожных покровов, изменением костей — квадратный череп, уплощенная переносица, выступающие скулы, сужение глазных щелей. Дети физически плохо развиты.
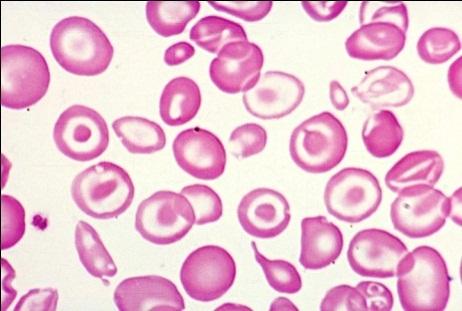
В костном мозге наблюдается гиперплазия красного ростка, выявляется значительное количество сидеробластов. В крови — гипохромная микроцитарная анемия (снижены МСV, МСН, МСНС), резкий анизоцитоз, пойкилоцитоз, мишеневидные эритроциты, шизоциты, встречаются эритроциты с базофильной пунктацией, эритрокариоциты. Даже при тяжелой анемии ретикулоцитоз не бывает высоким, так как в костном мозге выражен неэффективный эритропоэз. Отмечается повышение осмотической резистентности эритроцитов. Характерна лейкопения с относительным лимфоцитозом, в период гемолитического криза — нейтрофильный лейкоцитоз со сдвигом влево. В период криза может наблюдаться левый сдвиг.
В сыворотке крови имеет место гипербилирубинемия за счет неконъюгированного билирубина, повышено содержание сывороточного железа. Избыточное отложение железа приводит к сидерозу органов. Характерным признаком большой талассемии является выраженное увеличение концентрации фетального гемоглобина. Количество HbА варьирует в зависимости от типа талассемии. У гомозигот с β 0 -талассемией HbА практически отсутствует. При β + -талассемии (средиземноморский тип) HbА варьирует от 10 до 25%, при β + -талассемии негритянского типа содержание HbА значительно выше. Однако тяжесть заболевания не всегда коррелирует с количеством фетального гемоглобина. Содержание HbА2 может быть различным, чаще повышенным, но отношение HbА2/ HbА всегда меньше, чем 1:40. Диагноз подтверждается электрофорезом гемоглобина (уровень HbF — до 70%).
Малая талассемия (Talassemia minor) является гетерозиготной формой β-талассемии. Клинически малая талассемия характеризуется менее выраженными симптомами, чем большая талассемия, может протекать практически бессимптомно.
В костном мозге — гиперплазия эритроидного ростка, количество сидеробластов повышено или нормальное. В крови наблюдается умеренная гипохромная микроцитарная анемия: умеренное снижение гемоглобина при нормальном, а иногда и повышенном количестве эритроцитов, снижение индексов МСV, МСН, МСНС (рис. 61). В мазках крови отмечается анизоцитоз, пойкилоцитоз, мишеневидность эритроцитов, может быть базофильная пунктация эритроцитов, выявляется ретикулоцитоз.
В сыворотке крови имеет место умеренная неконъюгированная билирубинемия, содержание железа обычно нормальное или повышенное.
Диагноз устанавливается на основании результатов определения малых фракций гемоглобина HbА2 и HbF. Для больных гетерозиготной формой β-талассемии характерно повышение содержания фракции HbА2 до 3,5-8% и примерно у половины больных — HbF до 2,5-7%.
α-Талассемия возникает при делеции генов, кодирующих синтез данной цепи. Продукция α-цепей регулируется двумя парами неодинаковых по значению генов, располагающихся в 11 паре хромосом. При дефиците α-цепей в крови новорожденных накапливаются тетрамеры Hb Bart’s (γ4), а в постнатальном периоде (в том числе у взрослых) — HbН (β4). Различают 4 основные формы α-талассемии.
- Гомозиготная α-талассемия развивается вследствие полной блокады синтеза α-цепей и характеризуется отсутствием нормальных гемоглобинов (70-100% составляет Hb Bart’s). Hb Bart’s не способен переносить кислород из-за аномально повышенного сродства к нему, наступает аноксия тканей, приводящая к развитию водянки и внутриутробной гибели плода.
Н-гемоглобинопатия. Обусловнена значительным угнетением продукции α-цепей вследствие отсутствия 3-х их 4-х генов. Избыточный синтез β-цепей приводит к их накоплению и образованию тетрамеров β4 (HbН). У новорожденных 20-40% приходится на долю Hb Bart’s (γ4), который позднее меняется на HbН. Гемоглобин Н в функциональном отношении неполноценен, так как обладает очень высоким сродством к кислороду. HbН не связывается с гаптоглобином, является нестабильным, нестойким, легко подвергается окислению и осаждается в клетке по мере ее старения. При этом заболевании наблюдается повышенное образование МеtHb. Агрегация HbН вызывает изменение пластичности мембраны эритроцитов, нарушает метаболизм клеток, что сопровождается гемолизом.
Клинически гемоглобинопатия-Н протекает в форме промежуточной талассемии. Заболевание выявляется обычно к концу 1-го года жизни хронической гемолитической анемией умеренной степени тяжести, изредка наблюдается бессимптомное течение. Заболевание характеризуется сравнительно нетяжелым клиническим течением, гепатоспленомегалией, желтушностью, анемией. Изменения скелета незначительные. В костном мозге — умеренная гиперплазия эритроидного ростка, незначительный неэффективный эритропоэз. В крови — выраженная гипохромия и мишеневидность эритроцитов, небольшой ретикулоцитоз. После инкубации крови с крезиловым синим при 55 °С выпадает нестабильный гемоглобин Н в виде множества мелких фиолетово-синих включений в эритроцитах, что отличает ее от других форм α-талассемий. После спленэктомии включения HbН по внешнему виду начинают напоминать тельца Гейнца. Однако по химической структуре они отличаются от телец Гейнца тем, что состоят из преципитировавших β-цепей (β4), в то время как тельца Гейнца представляют собой осажденные молекулы HbА (α2β2) и некоторые другие нестабильные гемоглобины. При электрофорезе сыворотки крови в щелочном буфере наблюдается дополнительная фракция, движущаяся впереди HbА (быстродвигающаяся фракция). У взрослых людей значения HbН составляют 5-30%, до 18% может приходиться на долю Hb Bart’s, HbА2 снижен (1-2%), HbF в норме или слегка повышен (0,3-3%).
Малая α-талассемия (α-th2). Гетерозиготное состояние по гену α-th1. Синтез α-цепей снижен в умеренной степени. В периферической крови обнаруживаются легкая степень анемии с характерными для талассемии морфологическими изменениями эритроцитов. У новорожденных, носителей этого гена, в пуповинной крови содержание Hb Bart’s не превышает 5-6%. Продолжительность жизни эритроцитов на нижней границе нормы.
Гемолитические анемии, обусловленные носительством аномального гемоглобина
- Серповидноклеточная анемия (гемоглобин S)
Серповидноклеточная анемия (гемоглобинопатия S) — качественная гемоглобинопатия. Это самая распространенная гемоглобинопатия. Аномалия структуры гемоглобина при серповидноклеточной анемии заключается в замене в положении 6 β-цепи глютаминовой кислоты на валин, что приводит к усилению связи одной молекулы гемоглобина с другой. Гемоглобинопатия S чаще развивается у лиц, проживающих в странах, где распространена малярия (Средиземноморье, Африка, Индия, Средняя Азия). Замена одной аминокислоты на другую сопровождается тяжелыми физико-химическими изменениями и ведет к деполимеризации НbS. Дезоксигенация вызывает отложение молекул аномального гемоглобина в виде мононитей, которые агрегируют, превращаясь в кристаллы продолговатой формы, изменяя тем самым мембрану и форму эритроцитов в виде серпов (рис. 62). Средняя продолжительность жизни эритроцитов при анемии гомозиготной по гемоглобину S составляет около 17 дней. В то же время, такая аномалия делает эти эритроциты неприемлемыми для жизнедеятельности плазмодий, носители гемоглобина S не болеют малярией, что путем естественного отбора привело к распространению этой гемоглобинопатии в странах «малярийного пояса».
Гомозиготная форма клинически проявляется через несколько месяцев после рождения. Характерна резкая болезненность суставов, припухлость кистей рук, стоп, голеней, связанная с тромбозом сосудов, костные изменения (высокий рост, искривленный позвоночник, башенный череп, измененные зубы). Часты асептические некрозы головок бедренной и плечевой костей, инфаркт легких, окклюзии церебральных сосудов. У детей развивается гепатомегалия, спленомегалия.
Кровь. Отмечается невыраженная нормохромная анемия. При гемолитическом кризе имеет место резкое падение гемоглобина и гематокрита, ретикулоцитоз, нормобластоз, тельца Жолли, серповидные эритроциты (рис. 62), базофильная пунктация, мишеневидные эритроциты, пойкилоцитоз, лейкоцитоз, тромбоцитоз, ускорение СОЭ, высокий неконъюгированный билирубин.
Серповидность может быть выявлена в пробе с метабисульфитом натрия или при наложении жгута на основание пальца (снижение доступа кислорода). Окончательный диагноз устанавливается после электрофореза исследуемой крови, где наблюдается 90% НbS, 2-10% НbF, НbА отсутствует.
Гетерозиготная форма (носительство признака серповидноклеточной анемии) характеризуется доброкачественным течением заболевания. У некоторых больных единственным симптомом может быть спонтанная гематурия, связанная с мелкими инфарктами сосудов почек.
Тяжелая гипоксия развивается на больших высотах. В этих случаях могут быть тромботические осложнения. Во время криза в крови отмечается низкий гемоглобин, серповидные эритроциты, эритрокариоциты.
Тест на серповидноклеточностъ. Окисленные НbА и НbS характеризуются одинаковой растворимостью, восстановленные НbА имеет в 2 раза, НbS в 50 раз худшую растворимость, при этом НbS выпадает в виде геля, в котором образуются кристаллы удлиненной формы, которые сходны с серповидными эритроцитами. Выявляются серповидноклсточные эритроциты при пробе с 2% раствором метабисульфата натрия, переводящий Нb в восстановленную форму или при перетяжке пальца на 5 мин для создания венозного застоя с гипоксией.
Электрофорез. У гетерозигот НbS составляет 20-25%, при электрофорезе он имеет меньшую подвижность, чем НbА.
Гемолитические анемии, обусловленные носительством аномальных гемоглобинов С, D, Е
Распространенными формами стабильных гемоглобинов являются С, D, Е.
В НbС глютаминовая кислота в положении 6 заменена лизином, что ведет к его кристаллизации. В НbЕ — глютаминовая кислота в положении 26 заменена лизином, в НbD — глютаминовая кислота в положении 121 заменена на глутамин. Гетерозиготные формы протекают без клиники.
У гомозигот симптоматика обусловлена анемией: характерны легкая гемолитическая анемия, желтуха, спленомегалия. Анемия носит нормоцитарный характер, в крови от 30 до 100 мишеневидных клеток (рис. 63). Характерна склонность к кристаллизации молекул гемоглобина. Сочетание всех 3 видов гемоглобинопатий с талассемией дает тяжелую клиническую картину.
НbС распространен среди американских негров, НbЕ чаще всего встречается в Юго-Восточной Азии и среди негров. Специфического лечения не существует, анемия обычно не достигает степени, требующей гемотрансфузии.
Гемолитические анемии, обусловленные носительством аномальных нестабильных гемоглобинов
Замена аминокислот в НbА в α- или β-цепях вызывает появление аномального нестабильного гемоглобина. Замещение в этой зоне прикрепления тема вызывает молекулярную нестабильность, ведущую к денатурации и преципитации гемоглобина внутри эритроцита. Преципитированный гемоглобин прикрепляется к мембране эритроцита, что приводит к разрушению эритроцита, появлению телец Гейнца, нарушается эластичность и проницаемость клеточной мембраны. При прохождении через селезенку эритроциты теряют часть мембраны, а затем разрушаются.
Клиника. Гемолитическая анемия наблюдается с детства. Кризы могут быть вызваны лекарствами или инфекцией. В крови отмечается низкий гемоглобин, мишеневидные эритроциты, базофильная пунктация, полихромазия, ретикулоцитоз, тельца Гейнца, повышено содержание эритрокариоцитов. Осмотическая резистентность эритроцитов нормальная или немного увеличена. Исследование первичной структуры патологического гемоглобина позволяет установить тип нестабильного гемоглобина.
Аномальный гемоглобин составляет 30-40% от общего количества гемоглобина.
- Беркоу Р. Руководство по медицине The Merck manual. — М.: Мир, 1997.
- Руководство по гематологии / Под ред. А.И. Воробьева. — М.: Медицина, 1985.
- Долгов В.В., Луговская С.А., Почтарь М.Е., Шевченко Н.Г. Лабораторная диагностика нарушений обмена железа: Учебное пособие. — М., 1996.
- Козинец Г.И., Макаров В.А. Исследование системы крови в клинической практике. — М.: Триада-Х, 1997.
- Козинец Г.И. Физиологические системы организма человека, основные показатели. — М., Триада-Х, 2000.
- Козинец Г.И., Хакимова Я.Х., Быкова И.А. и др. Цитологические особенности эритрона при анемиях. — Ташкент: Медицина, 1988.
- Маршалл В.Дж. Клиническая биохимия. — М.-СПб., 1999.
- Мосягина Е.Н., Владимирская Е.Б., Торубарова Н.А., Мызина Н.В. Кинетика форменных элементов крови. — М.: Медицина, 1976.
- Рябое С.И., Шостка Г.Д. Молекулярно-генетические аспекты эритропоэза. — М.: Медицина, 1973.
- Наследственные анемии и гемоглобинопатии / Под ред. Ю.Н. Токарева, С.Р. Холлан, Ф. Корраля-Альмонте. — М.: Медицина, 1983.
- Троицкая О.В., Юшкова Н.М., Волкова Н.В. Гемоглобинопатии. — М.: Изд-во Российского университета дружбы народов, 1996.
- Шиффман Ф.Дж. Патофизиология крови. — М.-СПб., 2000.
- Baynes J., Dominiczak M.H. Medical Biochemistry. — L.: Mosby, 1999.
Источник: В.В.Долгов, С.А.Луговская, В.Т.Морозова, М.Е.Почтарь. Лабораторная диагностика анемий: Пособие для врачей. — Тверь: «Губернская медицина», 2001
источник