Основным признаком гемолитических анемий является повышенный распад эритроцитов и укорочение продолжительности их жизни. Стареющие и поврежденные эритроциты фагоцитируются макрофагами костного мозга, печени, селезенки (внутриклеточный гемолиз). Образовавшийся в результате распада эритроцитов билирубин циркулирует в крови в виде непрямого (неконъюгированного) билирубина, который транспортируется в печеночную клетку, где соединяется с глюкуроновой кислотой. Образовавшийся билирубин-диглюкуронид (конъюгированный, прямой билирубин) проникает из печеночных клеток в желчные ходы и выделяется вместе с желчью в кишечник. При гемолитических анемиях продолжительность жизни эритроцитов укорачивается до 12 — 14 дней.
Патологический гемолиз может быть внутрисосудистым, внутриклеточным или смешанным.
Усиленный гемолиз характеризуется следующими признаками:
— уровень непрямого билирубина повышен;
— желтуха – если уровень общего билирубина выше 85,5 мкмоль/л;
— увеличение стеркобилина в кале – темный цвет кала;
— повышение уровня уробилина в моче — темный цвет мочи;
— возможно повышение уровня прямого билирубина вследствие усиленного желчеобразования и развития механической желтухи;
— гемосидероз — механизмов экскреции железа не существует, поэтому железо накапливается во внутренних органах в виде гемосидерина.
Внутрисосудистый гемолиз характеризуется:
— снижением уровня гаптоглобина (белка плазмы, связывающего гемоглобин);
— появлением свободного гемоглобина в крови – при массивном гемолизе, когда уровень гемоглобина превышает гемоглобин-связывающую способность гаптоглобина;
— повышением уровня калия, появлением лактатдегидрогеназы в крови;
— появлением фрагментированных эритроцитов (шистоцитов);
— гемосидерозом клеток канальцевого эпителия почек (при массивном гемолизе).
Внесосудистый гемолиз характеризуется:
— гемосидерозом внутренних органов (не почек);
— возможным умеренным снижением гаптоглобина.
Другой особенностью гемолитических анемий является усиленный эритропоэз. Незначительно повышенный гемолиз может быть компенсирован увеличением выработки эритроцитов. Анемия формируется, если гемолиз в 6 – 8 раз превышает физиологический.
Показатели усиления эритропоэза:
— гиперплазия эритроидного ростка костного мозга, лейко-эритробластическое отношение в норме 4-2:1 изменяется на 1:1-2;
— увеличение содержания ретикулоцитов в крови, часто – присутствие эритрокариоцитов (ядросодержащих эритроидных клеток).
— косвенным показателем гиперпластических процессов в костном мозге является деформация костей при наследственных формах гемолитических анемий: «башенный череп», удлиннение трубчатых костей,
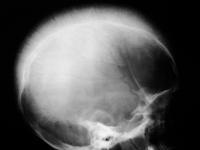
Гемолитические анемии, таким образом, регенераторные или гиперрегенераторные, чаще всего – умеренно гипохромные, нормобластические.
Общая клиническая характеристика гемолитических анемий.
Острый внутрисосудистый гемолиз – картина шока с характерными гемодинамическими нарушениями вследствие активации при цитолизе сторожевой полисистемы плазмы, резкое повышение температуры, ДВС синдром, гемоглобинурия, гиперкалиемия, приводящая к развитию аритмий.
Хронические гемолитические анемии, для них характерны гепато-спленомегалия, гемосидероз, холелитиаз, возможна иктеричность склер, желтуха, накопление железа в организме (гемосидероз), кризовое течение. Кризы:
— гемолитический (вне криза нормальное состояние крови),
— апластический (обусловлен парвовирусом В19),
— мегалобластический (дефицит фолиевой кислоты, результат усиленного потребления вследствие гиперактивного эритропоэза),
— окклюзионный (аггрегация серповидных эритроцитов при серповидноклеточной анемии),
— секвестрационный (внезапное переполнение селезенки кровью, снижение ОЦК);
Классификация гемолитических анемий
Гемолитические анемииделятся на две основные группы – наследственные и приобретенные.
Наследственные гемолитические анемии
Мембранопатии–анемии, вызванные наследуемыми нарушениями структуры мембраны эритроцитов: а) белковозависимые мембранопатии: микросфероцитоз (болезнь Минковского — Шоффара), эллиптоцитоз, стоматоцитоз; б) липидозависимые мембранопатии (акантоцитоз).
Ферментопатии– нарушения активности ферментов, обеспечивающих жизнеспособность эритроцитов: пентозофосфатного цикла, гликолиза, глютатиона, участвующих в использовании АТФ, рибофосфатпирофосфаткиназы. Наиболее частые:
а) дефицит глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ);
Гемоглобинопатии– нарушения структуры гемоглобина
а) нарушения первичной структуры цепей глобина (гемоглобинозы): серповидно-клеточная анемия (гемоглобиноз S), гемоглобиноз С;
б) замедление или отсутствие синтеза одной из цепей глобина (талассемии): альфа-талассемия, бета-талассемия.
источник
Гемолитические анемии. Определение. Этиопатогенез. Классификация. Особенности обмена билирубина при гемолитических анемиях. Клиническая картина. Диагностика. Лечение.
Гемолитическая анемия — групповое название достаточно редко встречающихся заболеваний, общим признаком которых является усиленное разрушение эритроцитов.
Эритроциты могут разрушаться под действием ядов (змеиного, грибного), химических соединений( фенилгидразин), токсинов микробов ( при сеспсисе); при тяжелых интоксикациях на фоне ожоговой болезни или уремии; под влиянием механический воздействий, например, после трансплантации искусственных клапанов сердца или протезирования сосудов, на фоне сильной вибрации и сотрясения организма ( маршевая гемаглобинурия у солдат)
повышенное разрушение эритроцитов→резкое снижение их количества в крови→↓Hb,Ht→развитие гипоксии→стимуляции продукции почками эритропоэтинов→↑гемопоэза в неповрежденном костном мозге.
Анемия имеет гиперрегенераторный характер: число ретикулоцитов в крови может увеличиваться, наблюдается нейтрофильный лейкоцитоз с гиперрегенеративным сдвигом влево
Прямой положительный тест Кумбса, который подтверждает иммунный характер гемолиза.
В мазке крови- резко выражена полихроматофилия, множество нормоцитов, анизоцитоз и пойкилоцитоз, много п/я нейтрофилов и метамиелоцитов,миелоциты
Клиника- тяжелый гипоксический синдром, гемолитическая желтуха.
В гематологии гемолитические анемии подразделяются на две большие группы: врожденные (наследственные) и приобретенные.
Наследственные гемолитические анемии включают следующие формы:
— эритроцитарные мембранопатии (микросфероцитоз – болезнь Минковского-Шоффара, овалоцитоз, акантоцитоз) – гемолитические анемии, обусловлены структурными аномалиями мембран эритроцитов
— ферментопении (энзимопении) – гемолитические анемии, вызванные дефицитом тех или иных ферментов (глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.)
— гемоглобинопатии — гемолитические анемии, связанные с качественными нарушениями структуры гемоглобина или изменением соотношения его нормальных форм (талассемия, серповидно-клеточная анемия).
Приобретенные гемолитические анемии подразделяются на:
— мембранопатии приобретенные (пароксизмальная ночная гемоглобинурия – б-нь Маркиафавы-Микели, шпороклеточная анемия)
-иммунные (ауто- и изоиммунные анемии) – обусловлены воздействием антител
-токсические – гемолитические анемии, обусловленные воздействием химических веществ, биологических ядов, бактериальных токсинов
— гемолитические анемии, вызванные механическим повреждением структуры эритроцитов (тромбоцитопеническая пурпура, маршевая гемоглобинурия)
Анемия гемолитическая всегда сопровождается усиленным разрушением эритроцитов и, как следствие, увеличением концентрации в крови свободного билирубина. Такие виды анемии могут быть врождёнными и приобретёнными. В первом случае изначально нарушена структура эритроцитов и гемоглобина в результате некоторых врождённых патологий.
Анемия характеризуется возрастанием свободного билирубина в крови, а также следующими симптомами:
· жёлтый оттенок кожи, белков глаз и слизистого эпителия;
· увеличение температуры тела;
· чувство тяжести и вздутия в левом подреберье, обусловленное увеличением селезёнки;
· головные боли, вялость высокая утомляемость — следствие недостатка кислорода в тканях;
· потемнение мочи, вплоть до тёмно-коричневого цвета — результат гибели эритроцитов во внутренней полости сосудов.
При заболеваниях, сопровождающихся гемолизом (чаще всего — при гемолитических анемиях), скорость образования билирубина повышается. Печень не успевает его удалять, и возникает желтуха с непрямой гипербилирубинемией и небольшим повышением прямого билирубина.
План лечения патологии обычно включает в себя такие мероприятия: назначение препаратов, содержащих витамин В12 и фолиевую кислоту; гемотрансфузия отмытых эритроцитов. К данной методике лечения прибегают в случае снижения концентрации красных кровяных телец до критических показателей; трансфузия плазмы и человеческого иммуноглобулина; для устранения неприятных симптомов и нормализации размеров печени и селезёнки показано применять глюкокортикоидные гормоны. Дозировку данных лекарственных средств назначает только врач исходя из общего состояния пациента, а также тяжести протекания у него недуга; при аутоиммунной гемолитической анемии план лечения дополняется цитостатиками; иногда врачи прибегают к оперативным методикам лечения недуга. Чаще всего проводят спленэктомию.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность. 10069 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Гемолитическая анемия – патология эритроцитов, отличительным признаком которой является ускоренное разрушение красных кровяных телец с высвобождением повышенного количества непрямого билирубина. Для данной группы заболеваний типично сочетание анемического синдрома, желтухи и увеличения размеров селезенки. В процессе диагностики исследуется общий анализ крови, уровень билирубина, анализ кала и мочи, УЗИ органов брюшной полости; проводится биопсия костного мозга, иммунологические исследования. В качестве методов лечения используется медикаментозная, гемотрансфузионная терапия; при гиперспленизме показана спленэктомия.
Гемолитическая анемия (ГА) — малокровие, обусловленное нарушением жизненного цикла эритроцитов, а именно преобладанием процессов их разрушения (эритроцитолиза) над образованием и созреванием (эритропоэзом). Данная группа анемий очень обширна. Их распространенность неодинакова в различных географических широтах и возрастных когортах; в среднем патология встречается у 1% населения. Среди прочих видов анемий на долю гемолитических приходится 11%. Патология характеризуется укорочением жизненного цикла эритроцитов и их распадом (гемолизом) раньше времени (через 14-21 день вместо 100-120 суток в норме). При этом разрушение эритроцитов может происходить непосредственно в сосудистом русле (внутрисосудистый гемолиз) или в селезенке, печени, костном мозге (внесосудистый гемолиз).
Этиопатогенетическую основу наследственных гемолитических синдромов составляют генетические дефекты мембран эритроцитов, их ферментных систем либо структуры гемоглобина. Данные предпосылки обусловливают морфофункциональную неполноценность эритроцитов и их повышенное разрушение. Гемолиз эритроцитов при приобретенных анемиях наступает под влиянием внутренних факторов или факторов окружающей среды, среди которых:
- Аутоиммунные процессы. Образование антител, агглютинирующих эритроциты, возможно при гемобластозах (остром лейкозе, хроническом лимфолейкозе, лимфогранулематозе), аутоиммунной патологии (СКВ, неспецифическом язвенном колите), инфекционных заболеваниях (инфекционном мононуклеозе, токсоплазмозе, сифилисе, вирусной пневмонии). Развитию иммунных гемолитических анемий могут способствовать посттрансфузионные реакции, профилактическая вакцинация, гемолитическая болезнь плода.
- Токсическое действие на эритроциты. В ряде случаев острому внутрисосудистому гемолизу предшествует отравление мышьяковистыми соединениями, тяжелыми металлами, уксусной кислотой, грибными ядами, алкоголем и др. Вызывать разрушение клеток крови может прием определенных лекарств (противомалярийных препаратов, сульфаниламидов, производных нитрофуранового ряда, анальгетиков).
- Механическое повреждение эритроцитов. Гемолиз эритроцитов может наблюдаться при тяжелых физических нагрузках (длительной ходьбе, беге, лыжном переходе), при ДВС-синдроме, малярии, злокачественной артериальной гипертензии, протезировании клапанов сердца и сосудов, проведении гипербарической оксигенации, сепсисе, обширных ожогах. В этих случаях под действием тех или иных факторов происходит травматизация и разрыв мембран изначально полноценных эритроцитов.
Центральным звеном патогенеза ГА является повышенное разрушение эритроцитов в органах ретикулоэндотелиальной системы (селезенке, печени, костном мозге, лимфатических узлах) или непосредственно в сосудистом русле. При аутоиммунном механизме анемии происходит образование антиэритроцитарных АТ (тепловых, холодовых), которые вызывают ферментативный лизис мембраны эритроцитов. Токсические вещества, являясь сильнейшими окислителями, разрушают эритроцит за счет развития метаболических, функциональных и морфологических изменений оболочки и стромы красных кровяных телец. Механические факторы оказывают прямое воздействие на клеточную мембрану. Под влиянием этих механизмов из эритроцитов выходят ионы калия и фосфора, а внутрь поступают ионы натрия. Клетка разбухает, при критическом увеличении ее объема наступает гемолиз. Распад эритроцитов сопровождаются развитием анемического и желтушного синдромов (так называемой «бледной желтухой»). Возможно интенсивное окрашивание кала и мочи, увеличение селезенки и печени.
В гематологии гемолитические анемии подразделяются на две большие группы: врожденные (наследственные) и приобретенные. Наследственные ГА включают следующие формы:
- эритроцитарные мембранопатии (микросфероцитоз – болезнь Минковского-Шоффара, овалоцитоз, акантоцитоз) – анемии, обусловлены структурными аномалиями мембран эритроцитов
- ферментопении (энзимопении) – анемии, вызванные дефицитом тех или иных ферментов (глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.)
- гемоглобинопатии— анемии, связанные с качественными нарушениями структуры гемоглобина или изменением соотношения его нормальных форм (талассемия, серповидно-клеточная анемия).
Приобретенные ГА подразделяются на:
- мембранопатии приобретенные (пароксизмальная ночная гемоглобинурия – б-нь Маркиафавы-Микели, шпороклеточная анемия)
- иммунные (ауто- и изоиммунные) – обусловлены воздействием антител
- токсические – анемии, обусловленные воздействием химических веществ, биологических ядов, бактериальных токсинов
- механические — анемии, вызванные механическим повреждением структуры эритроцитов (тромбоцитопеническая пурпура, маршевая гемоглобинурия)
Наиболее распространенной формой данной группы анемий является микросфероцитоз, или болезнь Минковского-Шоффара. Наследуется по аутосомно-доминантному типу; обычно прослеживается у нескольких представителей семьи. Дефектность эритроцитов обусловлена дефицитом в мембране актомиозиноподобного белка и липидов, что приводит к изменению формы и диаметра эритроцитов, их массивному и преждевременному гемолизу в селезенке. Манифестация микросфероцитарной ГА возможна в любом возрасте (в младенчестве, юношестве, старости), однако обычно проявления возникают у детей старшего возраста и подростков. Тяжесть заболевания варьирует от субклинического течения до тяжелых форм, характеризующихся часто повторяющимися гемолитическими кризами. В момент криза нарастает температура тела, головокружение, слабость; возникают боли в животе и рвота.
Основным признаком микросфероцитарной гемолитической анемии служит желтуха различной степени интенсивности. Вследствие высокого содержания стеркобилина кал становится интенсивно окрашенным в темно-коричневый цвет. У пациентов с болезнь Минковского-Шоффара наблюдается склонность к образованию камней в желчном пузыре, поэтому часто развиваются признаки обострения калькулезного холецистита, возникают приступы желчной колики, а при закупорке холедоха конкрементом — обтурационная желтуха. При микросфероцитозе во всех случаях увеличена селезенка, а у половины пациентов – еще и печень. Кроме наследственной микросфероцитарной анемии, у детей часто встречаются другие врожденные дисплазии: башенный череп, косоглазие, седловидная деформация носа, аномалии прикуса, готическое нёбо, полидактилия или брадидактилия и пр. Пациенты среднего и пожилого возраста страдают трофическими язвами голени, которые возникают в результате гемолиза эритроцитов в капиллярах конечностей и плохо поддаются лечению.
Энзимопенические анемии связаны с недостатком определенных ферментов эритроцитов (чаще — Г-6-ФД, глутатион-зависимых ферментов, пируваткиназы и др). Гемолитическая анемия может впервые заявлять о себе после перенесенного интеркуррентного заболевания или приема медикаментов (салицилатов, сульфаниламидов, нитрофуранов). Обычно заболевание имеет ровное течение; типична «бледная желтуха», умеренная гепатоспленомегалия, сердечные шумы. В тяжелых случаях развивается ярко выраженная картина гемолитического криза (слабость, рвота, одышка, сердцебиение, коллаптоидное состояние). В связи с внутрисосудистым гемолизом эритроцитов и выделением гемосидерина с мочой последняя приобретает темный (иногда черный) цвет. Особенностям клинического течения гемоглобинопатий — талассемии и серповидно-клеточной анемии посвящены самостоятельные обзоры.
Среди различных приобретенных вариантов чаще других встречаются аутоиммунные анемии. Для них общим пусковым фактором выступает образование антител к антигенам собственных эритроцитов. Гемолиз эритроцитов может носить как внутрисосудистый, так и внутриклеточный характер. Гемолитический криз при аутоиммунной анемии развивается остро и внезапно. Он протекает с лихорадкой, резкой слабостью, головокружением, сердцебиением, одышкой, болями в эпигастрии и пояснице. Иногда острым проявлениям предшествуют предвестники в виде субфебрилитета и артралгий. В период криза стремительно нарастает желтуха, не сопровождающаяся кожным зудом, увеличивается печень и селезенка. При некоторых формах аутоиммунных анемий больные плохо переносят холод; в условиях низких температур у них может развиваться синдром Рейно, крапивница, гемоглобинурия. Вследствие недостаточности кровообращения в мелких сосудах возможны осложнения в виде гангрены пальцев ног и рук.
Токсические анемии протекают с прогрессирующей слабостью, болями в правом подреберье и поясничной области, рвотой, гемоглобинурией, высокой температурой тела. Со 2-3 суток присоединяется желтуха и билирубинемия; на 3-5 сутки возникает печеночная и почечная недостаточность, признаками которых служат гепатомегалия, ферментемия, азотемия, анурия. Отдельные виды приобретенных гемолитических анемий рассмотрены в соответствующих статьях: «Гемоглобинурия» и «Тромбоцитопеническая пурпура», «Гемолитическая болезнь плода».
Каждый вид ГА имеет свои специфические осложнения: например, ЖКБ – при микросфероцитозе, печеночная недостаточность – при токсических формах и т.д. К числу общих осложнений относятся гемолитические кризы, которые могут провоцироваться инфекциями, стрессами, родами у женщин. При остром массивном гемолизе возможно развитие гемолитической комы, характеризующейся коллапсом, спутанным сознанием, олигурией, усилением желтухи. Угрозу жизни больного несут ДВС-синдром, инфаркт селезенки или спонтанный разрыв органа. Неотложной медицинской помощи требуют острая сердечно-сосудистая и почечная недостаточность.
Определение формы ГА на основе анализа причин, симптоматики и объективных данных относится к компетенции гематолога. При первичной беседе выясняется семейный анамнез, частота и тяжесть протекания гемолитических кризов. В процессе осмотра оценивается окраска кожных покровов, склер и видимых слизистых, производится пальпация живота для оценки величины печени и селезенки. Сплено- и гепатомегалия подтверждается при проведении УЗИ печени и селезенки. Лабораторный диагностический комплекс включает:
- Исследование крови. Изменения в гемограмме характеризуются нормо- или гипохромной анемией, лейкопенией, тромбоцитопенией, ретикулоцитозом, ускорением СОЭ. В биохимических пробах крови определяется гипербилирубинемия (увеличение фракции непрямого билирубина), увеличение активности лактатдегидрогеназы. При аутоиммунных анемиях большое диагностическое значение имеет положительная проба Кумбса.
- Анализы мочи и кала. Исследование мочи выявляет протеинурию, уробилинурию, гемосидеринурию, гемоглобинурию. В копрограмме повышено содержание стеркобилина.
- Миелограмму. Для цитологического подтверждения выполняется стернальная пункция. Исследование пунктата костного мозга обнаруживает гиперплазию эритроидного ростка.
В процессе дифференциальной диагностики исключаются гепатиты, цирроз печени, портальная гипертензия, гепатолиенальный синдром, порфирии, гемобластозы. Пациента консультируют гастроэнтеролог, клинический фармаколог, инфекционист и другие специалисты.
Различные формы ГА имеют свои особенности и подходы к лечению. При всех вариантах приобретенной гемолитической анемии необходимо позаботиться об устранении влияния гемолизирующих факторов. Во время гемолитических кризов больным необходимы инфузии растворов, плазмы крови; витаминотерапия, по необходимости – гормоно- и антибиотикотерапия. При микросфероцитозе единственно эффективным методом, приводящим к 100 % прекращению гемолиза, является спленэктомия.
При аутоиммунной анемии показана терапия глюкокортикоидными гормонами (преднизолоном), сокращающая или прекращающая гемолиз. В некоторых случаях требуемый эффект достигается назначением иммунодепрессантов (азатиоприна, 6-меркаптопурина, хлорамбуцила), противомалярийных препаратов (хлорохина). При резистентных к медикаментозной терапии формах аутоиммунной анемии выполняется спленэктомия. Лечение гемоглобинурии предполагает переливание отмытых эритроцитов, плазмозаменителей, назначение антикоагулянтов и антиагрегантов. Развитие токсической гемолитической анемии диктует необходимость проведения интенсивной терапии: дезинтоксикации, форсированного диуреза, гемодиализа, по показаниям – введение антидотов.
Течение и исход зависят от вида анемии, тяжести протекания кризов, полноты патогенетической терапии. При многих приобретенных вариантах устранение причин и полноценное лечение приводит к полному выздоровлению. Излечения врожденных анемий добиться нельзя, однако возможно достижение длительной ремиссии. При развитии почечной недостаточности и других фатальных осложнений прогноз неблагоприятен. Предупредить развитие ГА позволяет профилактика острых инфекционных заболеваний, интоксикаций, отравлений. Запрещается бесконтрольное самостоятельное использование лекарственных препаратов. Необходимо тщательная подготовка пациентов к гемотрансфузиям, вакцинации с проведением всего комплекса необходимых обследований.
источник
Распространено мнение, что повышенный билирубин в крови является верным признаком заболевания печени. Об ошибочности этого мнения говорится в первой части этой статьи — «Всегда ли повышенный билирубин свидетельствует о проблемах с печенью?». Там же узнаете том, почему при одних заболеваниях повышен прямой билирубин, а при других непрямой.
Что такое билирубин, чем отличается непрямой билирубин от прямого — об этом читайте в статье «Непрямой и прямой билирубин: особенности обмена»
Круг заболеваний, способных вызвать повышенный уровень билирубина в крови, довольно широк. Это обстоятельство делает диагностику непростой. В этой части статьи рассмотрены причины повышения непрямого билирубина. О причинах повышения прямого билирубина речь пойдет отдельно в следующей части: «Причины повышенного прямого билирубина».
Конечно, такое разделение довольно условно, ибо многие заболевания, в частности, острые вирусные гепатиты, сопровождаются повышением обеих форм билирубина. В таких ситуациях правильная интерпретация результата анализа бывает не так проста, как может показаться на первый взгляд.
В эту группу входят так называемые гемолитические анемии — заболевания, сопровождающиеся гемолизом (разрушением) эритроцитов крови. Высвободившийся гемоглобин является источником образования большого количества билирубина.
«Визитной карточкой» этого типа повышения билирубина является анемия (малокровие). В крови мало эритроцитов и гемоглобина. Организм пытается восполнить дефицит — в крови растёт число молодых, незрелых эритроцитов, т. н. «ретикулоцитов». Характерно также увеличение селезёнки, принимающей активное участие в утилизации разрушенных эритроцитов.
Печень абсолютно здорова, препятствий для выведения билирубина нет. Препятствием является само количество билирубина — вследствие массового разрушения эритроцитов его образуется так много, что печень не справляется с его выведением.
Последствие значительного накопления непрямого билирубина в организме при гемолитической анемии — гемолитическая желтуха.
| Признаки гемолитических анемий |
|---|
| Клинические симптомы малокровия — общая слабость, головокружение, бледность |
| Непрямой билирубин повышен |
| Прямой билирубин в норме |
| Пониженный гемоглобин крови |
| Ретикулоциты крови повышены |
| Селезёнка увеличена |
| Уробилиноген в моче резко повышен |
- Врождённые гемолитические анемии:
- Врождённая сфероцитарная гемолитическая анемия. Врождённое заболевание, которое начинает проявляться еще в детстве гемолитическими кризами. Причиной является низкая жизнеспособность эритроцитов вследствие повышенной проницаемости клеточной мембраны для ионов натрия. Характерна сферическая форма эритроцитов вместо нормальной двояковогнутой.
- Врождённая несфероцитарная гемолитическая анемия. Встречается преимущественно в странах Средиземноморья. Причиной заболевания является дефект ферментной системы эритроцитов, принимающей участие в процессе усвоения глюкозы. Нередко заболевание впервые проявляется после приёма аспирина, сульфаниламидов, фенацетина и других веществ-оксидантов. Диагностика возможна после исследования активности ферментов пентозофосфатного цикла.
- Серповидно-клеточная анемия. Имеет распространение в странах Африки, Среднего Востока и в Индии. Наследственное заболевание, начинается в раннем детстве. Причина — наличие в эритроцитах дефектного гемоглобина S, что приводит к снижению жизнесрособности эритроцитов и к склонности к тромбообразованию. Диагноз ставится на основании характерной серповидной формы эритроцитов и выявления гемоглобина S.
- Талассемия. Наследственное заболевание, встречающееся в странах Средиземноморья. Особая разновидность гемоглобина, т. н. гемоглобин F, в норме присутствует только у новорожденных и заменяется на обычный в течение первых месяцев жизни. У больных талассемией он остается на всю жизнь, составляя до 20% всего гемоглобина, что приводит к гемолитической анемии. Гемоглобин F выявляется при помощи электрофореза.
- Пароксизмальная ночная гемоглобинурия, или болезнь Маркьяфавы — Микеле. Характерны ночные кризы гемолитической анемии, которые сопровождаются болями в животе и наличием гемоглобина в моче.
- Приобретенные аутоиммунные гемолитические анемии. Многочисленные заболевания сопровождаются образованием антител к собственным эритроцитам, что приводит к их разрушению и к гемолитической анемии. Иммунологическое обследование обнаруживает антитела к эритроцитам. Характерной чертой этих заболеваний является отсутствие улучшения после устранения причины, а также улучшение после назначения глюкокортикоидов.
Аутоиммунную гемолитическую анемию могут провоцировать многие заболевания иммунного происхождения — диффузные заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка), язвенный колит, лимфогранулематоз, лимфолейкоз. - Некоторые инфекционные заболевания:
- Малярия. С глобальным потеплением климата это заболевание из южных широт пробирается все дальше на север. Популярность поездок на отдых в южные края также способствует распространению этой инфекции. Вызывается внутриклеточным паразитом — малярийным плазмодием, размножающимся в эритроцитах. Переносчиками малярийного плазмодия являются некоторые виды комаров — aedes, culex, anopheles. Для малярии характерны приступы лихорадки с трех- или четырехдневным циклом, сопровождающиеся массовым гемолизом пораженных эритроцитов.
- Сепсис. Генерализованное инфекционное заболевание с поражением многих органов и систем, вызываемое различными микроорганизмами, в обиходе именуется «заражение крови». Сепсис может проявиться даже спустя месяцы после незначительных инфекций, как фурункул или кариозный зуб. Сепсис может принимать как острое и тяжёлое течение, так и хроническое со стёртыми проявлениями, Массовое разрушение эритроцитов и анемия вызваны как наличием гемолизирующих антител, так и воздействием бактериальных токсинов. Диагноз ставится на основании выделения микробов при бактериологическом исследовании крови.
- Гемолитическая болезнь новорожденных. Гемолиз эритроцитов происходит вследствие иммунологической несовместимости матери и плода, чаще всего по резус-фактору.
- Лекарственные гемолитические анемии. Прием некоторых лекарственных препататов сопровождается образованием в крови комплексов «медикамент-эритроцит», что приводит к разрушению последних. К комплексу «медикамент-эритроцит» могут вырабатываться и аутоантитела. Селезёнка часто бывает неувеличенной. Отмена препарата способствует улучшению. Эффективны глюкокортикоиды.
В числе виновников лекарственной гемолитической анемии замечены многие широкоупотребимые препараты (этот список далеко не полный):- самая частая причина — цефалоспориновые антибиотики (цефазолин, цефтриаксон и др.)
- пенициллин
- левомицетин
- рифампицин
- стрептомицин
- инсулин
- нестероидные противовоспалительные средства (НПВС) — амидопирин, бутадион, индомемацин, анальгин и др.
- ацетилсалициловая кислота (аспирин)
- левофлоксацин
- нитрофурантоин
- пиридин
- противомалярийный препарат примахин
- сульфаниламидные препараты — сульфадиметоксин, сульфасалазин, сульфацил и др.
- Токсические гемолитические анемии. Гемолитические яды реализуют токсическое воздействие через разнообразные механизмы — блокирование ферментных систем, разрушение клеточной мембраны, провоцирование выработки аутоантител и др.
Гемолитические яды:
- свинец и его соединения
- мышьяк и его соединения
- соли меди. Среди них — медный купорос, главный компонент якобы безобидной «бордосской жидкости», которой дачники любят обрабатывать растения от болезней.
- нитробензол
- анилин
- нитробензол
- укусы насекомых — пауков, скорпионов
- укусы змей, в т. ч. гадюк
- отравление грибами
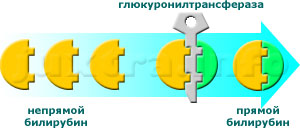
Трансформация непрямого билирубина в прямой происходит в печеночной клетке — гепатоците на пути от кровеносного капилляра к жёлчному. Врождённая несостоятельность ферментных систем печёночных клеток делает невозвожным процесс превращения билирубина из одной формы в другую и приводит к накоплению в организме непереработанного непрямого билирубина. Субстрат патологического процесса находится на субклеточном уровне, что делает диагностику чрезвычайно трудной. В отдельных случаях необходима биопсия (забор для микроскопического исследования) печёночной ткани. В отличие от непечёночных гемолитических анемий, селезёнка в этих случаях не увеличена.
Заболевания, принадлежащие к этой группе, немногочисленны и встречаются нечасто.
| Признаки повышения непрямого билирубина, вызванного заболеваниями печени |
|---|
| Непрямой билирубин повышен |
| Прямой билирубин в норме |
| Селезёнка не увеличена |
| Гемоглобин в норме |
| Ретикулоциты крови не повышены |
| Уробилиноген в моче умеренно повышен |
источник
Определить вероятную причину, по которой повышается билирубин, не всегда легко. Но, только выяснив, почему это произошло, можно определиться, чем человеку можно помочь. Основные заболевания, которые могут скрываться за гипербилирубинемией приведены в таблице.
| Фракция повышенного билирубина | Основные причины |
| Преимущественное повышение показателей непрямого билирубина. В основе лежит избыточное разрушение эритроцитарных клеток. | Гемолитическая желтуха |
| |
| Преимущественное повышение показателей прямого билирубина. В основе лежит нарушение оттока желчи. | Обтурационная желтуха |
| |
| Повышение общего билирубина с равномерным распределением фракций. Больше всего характерно для заболеваний печени. | Паренхиматозная желтуха |
|
Повышение билирубина у новорожденных детей относится к физиологическим транзиторным состояниям
Поскольку в метаболизме этого соединения имеется несколько основных этапов, повышение его уровня может быть связано с нарушением одного или нескольких из них. Выделяют ряд основных причин:
- ускоренный распад эритроцитов,
- нарушение метаболизма билирубина в печени,
- нарушение его выведения вследствие затрудненного оттока желчи.
В зависимости от того, какой именно процесс нарушен, в крови может наблюдаться повышение одной из фракций билирубина.
Ускоренный или повышенный распад эритроцитов приводит к повышению содержания гема, а соответственно и непрямого билирубина в крови. Печень не может обезвреживать токсичный несвязанный билирубин в таких больших количествах, поэтому в крови наблюдается повышение уровня его непрямой фракции.
Основная причина этого состояния – гемолитическая анемия. Это большая группа заболеваний, при которых нарушается жизненный цикл эритроцитов. Выделяют две большие группы гемолитических анемий: приобретенные и врожденные (наследственные). Первая группа в большинстве случаев связана с воздействием на организм внешних факторов, в результате чего происходит усиленный распад эритроцитов (некоторые болезни, например малярия, облучение, токсины, лекарственные препараты, антитела и др.). Вторая группа связана с наличием врожденных генетических дефектов мембран эритроцитов (болезнь Минковского–Шоффара, наследственный стоматоцитоз и овалоцитоз) или с нарушением активности ферментов в них.На развитие гемолитической анемии могут указывать следующие симптомы:
- иктеричность (желтуха) кожных покровов, слизистых оболочек и склер;
- дискомфорт, тяжесть в левом подреберье, обусловленные спленомегалией (увеличением селезенки) ;
- иногда увеличена печень;
- длительно сохраняющаяся субфебрильная лихорадка;
- повышенная утомляемость, головокружение, головные боли;
- тахикардия;
- замедленное физическое развитие и нарушение строения лицевого черепа у детей с врожденными гемолитическими анемиями.
К основным симптомам повышенного билирубина можно отнести головную боль , тошноту, головокружение, зуд, повышенную утомляемость, а также заметную желтушность кожных покровов и слизистых. Поскольку билирубин, который образуется вне печени, всегда соединен с сывороточным альбумином, то он транспортируется кровью и обязательно захватывается печенью.
Необходимо отметить, что значительная его часть примерно около 75% в печени связывается с немаловажной глюкуроновой кислотой, при этом происходит образование парного соединения билирубин-глюкуроната, или, иначе говоря, глюкуронида билирубина. Затем приблизительно 15% билирубина образует типичное парное соединение с серной кислотой. Такая форма называется билирубинсульфат.
Для точного определения количества билирубина в моче всегда используют пробу Гаррисона, которая представляет собой качественную реакцию, основанную на окислении билирубина при его взаимодействии с реактивом Фуше до биливердина. Необходимо соединить трихлоруксусную кислоту в обязательной определенной пропорции с хлорным железом. Помимо этого также чувствительной качественной пробой считается и проба Гаррисона (чувствительность варьируется от 0,5 до 1,7 мг/100 мл).
Узнайте больше: Восстановление печени — список гепатопротекторов
Диагностика анемии начинается с общего (клинического) анализа крови. Что он показывает? В первую очередь, разумеется, собственно наличие и степень анемии.
Анемией легкой степени тяжести считается снижение гемоглобина до 90 г/л, средней степени — 90-60 г/л и тяжелой — ниже 60 г/л.
Впрочем, это не относится к острой кровопотери (при ней в первые часы гемоглобин бывает нормальным, а порой даже повышенным). Кроме того, надо помнить о таком понятии, как псевдоанемия — состояние, когда гемоглобин снижен не за счет уменьшения его количества, а за счет разжижения крови (при выраженных отеках, иногда у беременных).
Кроме количества гемоглобина и эритроцитов, в общем анализе крови определяются такие показатели, как средний объем и средний диаметр эритроцита, среднее содержание в них гемоглобина. Эти показатели возрастают при дефиците витамина В12 (гиперхромная макроцитарная анемия) и снижаются при железодефиците (гипохромная микроцитарная). Кроме того, важное значение имеет такой показатель, как ретикулоцитоз (количество ретикулоцитов — незрелых эритроцитов). По их количеству можно косвенно судить об активности костного мозга. В норме ретикулоцитоз составляет 0,2-1,2%, он достигает 1,5% при хронической кровопотере и 6-10% при гемолитических анемиях и падает почти до нуля при угнетении костного мозга — при апластических анемиях, лучевой болезни, острых лейкозах.Если анализ крови выполняется вручную (что рекомендуется в неясных случаях), то хороший лаборант может обратить внимание на аномальные формы эритроцита (так диагностируется микросфероцитоз, серповидно-клеточная анемия и ряд других заболеваний).
Иногда существенными для диагностики оказываются также и показатели крови, не связанные с эритроцитами. Так, снижение количества тромбоцитов позволяет предположить хроническую железодефицитную анемию на фоне повышенной кровоточивости, а если при этом снижены и лейкоциты — заставляет заподозрить апластическую анемию. Появление бластных клеток практически однозначно свидетельствует об остром лейкозе, а плазматических клеток — о миеломной болезни.
Кроме общего анализа крови, значение имеет также и биохимический. В нем можно выявить повышение билирубина, характерное для гемолитических анемий. При разных формах гемолитической анемии может быть более значительно повышен свободный или связанный билирубин. Для железодефицитной анемии характерно снижение сывороточного железа, для В12-дефицитной анемии — повышение. Кроме того, при железодефиците возрастает железосвязывающая способность крови.
Наиболее достоверно диагностировать различные заболевания крови, в том числе и анемии, позволяет стернальная пункция. При этом исследовании в верхней части грудины делают прокол специальной иглой (как правило, под местной анестезией) и берут несколько капель костного мозга. Анализ стернального пунктата позволяет достоверно исключить лейкоз или апластическую анемию, его рекомендуют делать при В12-дефицитных анемиях.
Чтобы знать, как быстро понизить уровень билирубина в крови у человека, изначально нужно выяснить конкретную причину его повышения. Оптимальную методику лечения может назначить только врач, поскольку каждая из них имеет свои определенные показания.
Инфузионная терапия является основной методикой снижения билирубина в крови. Она предполагает внутривенное вливание дезинтоксикационных медикаментов и глюкозы, что способствует выведению билирубина и продуктов его распада из организма пациента. К данной действенной мере современные специалисты обычно прибегают при серьезных тяжелых состояниях.
Другой методикой можно отметить фототерапию, которая представляет собой облучение пациента специальными безвредными лампами. Токсичный непрямой билирубин разрушается под их воздействием, превращаясь в свою прямую простую форму, а затем без труда выводится из организма. Как правило, к такой фототерапии нередко прибегают, если необходимо быстро снизить уровень билирубина у младенцев. Для них эта мера является самой эффективной.
Когда причина повышения билирубина именно в серьезных нарушениях выведения желчи, то в большинстве случаев назначают определенные фармацевтические препараты, которые способствуют нормализации этого процесса. Другим способом можно отметить изменение повседневной диеты.
Рекомендуется помимо очищающих препаратов употреблять активированный уголь и особые гели, выводящие токсины. Необходимо снизить нагрузку на печень, что подразумевает исключение из рациона жареной и острой пищи, а также сладких газированных напитков.
Если повышение билирубина вызвано гепатитом, то в первую очередь назначают препараты, которые способны полноценно защитить печень пациента. Непосредственное лечение самого гепатита стимулирует снижение билирубина.
Узнайте больше: Признаки, симптомы и генотипы гепатита С, причины заражения
Лечение анемий так же разнообразно, как и их причины. Однако поскольку самая распространенная анемия — железодефицитная, то про ее лечение и профилактику имеет смысл поговорить подробнее.
Профилактика железодефицитной анемии требует прежде всего правильного и своевременного лечения заболеваний желудочно-кишечного тракта, а также миомы и других заболеваний женской репродуктивной сферы. Часто люди недооценивают опасность кровоточащего геморроя или долгих и обильных менструаций, а порой просто стесняются идти к врачу с таким «пустяком». Такое отношение к своему здоровью в корне неправильно.
Билирубин как крайне токсичное соединение вызывает интоксикацию организма и нарушение функционирования важных органов. Самыми чувствительными в этом отношении считаются такни головного мозга. Все остальные системы (сердце, печень, почки) более устойчивы к его действию и длительное время способны функционировать в условиях повышенной концентрации билирубина. Все зависит от степени выраженности такого повышения, которое называют гипербилирубинемией.
В отношении конкретных цифр повышения билирубина крови можно отметить такие степени и закономерности:
- Незначительное превышение нормативного показателя. К такому виду гипербилирубинемии можно отнести повышение уровня общего билирубина до 50-70 мкмоль/л. Непосредственной угрозы жизни оно не несет, так как не вызывает тяжелой интоксикации и токсического поражения внутренних органов. Человек длительно может жить с таким билирубином, но обязательно нужно определить причины этого состояния;
- Выраженное повышение билирубина в крови. К таким цифрам можно отнести его концентрацию до 150-170 мкмоль/л. Подобные состояния опасны, но не критические. Длительное существование такой гипербилирубинемии вызывает выраженную интоксикацию, которая должна быть ликвидирована в ближайшее время;
- Тяжелая гипербилирубинемия. О ней говорят, когда уровень билирубина повышается до 300 мкмоль/л. При таких цифрах этого показателя существует непосредственная угроза жизни больного в связи с выраженной интоксикацией и нарушением функционирования внутренних органов;
- Крайне тяжелая гипербилирубинемия. Цифры билирубина, которые превышают 300 мкмоль/л не совместимы с жизнью. Если причина подобного повышения не будет устранена в течении нескольких дней, это приведет к гибели больного.
Важно помнить! Главным показателем билирубинового обмена в организме служит общий билирубин. Степень его повышения определяет опасность для жизни и здоровья человека. Показатели прямого и непрямого билирубина позволяют ориентировочно определиться с причиной отклонений от нормы!
Желтушность склер и кожи – главный симптом повышения билирубина
источник
Гемолитические анемии – это группа заболеваний, которые объединены одним общим признаком, а именно, укороченным циклом жизни эритроцитов. В ходе гибели красных кровяных телец происходит потеря клетками гемоглобина. Он, оказавшись в свободном состоянии, тоже подвергается разрушению. Этот процесс носит название гемолиза. Гемолиз является основной гемолитической анемии. Это единственное, что объединяет два этих патологических процесса, этиология и патогенез гемолиза и гемолитической анемии различаются. Это же касается их симптомов и прогноза.
«Гемолитическая анемия – что это простыми словами?» — вот один из частых вопросов, которые задают пациенты врачу, впервые столкнувшись с подобным диагнозом. Это не удивительно, ведь патология встречается редко, не более, чем у 1% населения всего мира. Однако в структуре остальных видов анемий, гемолитические анемии занимают 11%. Итак, гемолитическая анемия, говоря простыми словами, — это болезнь эритроцитов (красных кровяных телец), которые в результате этой болезни разрушаются и высвобождают в кровь большое количество непрямого билирубина.
На картинке ниже изображен гемолиз эритроцита:
Продолжительность жизни эритроцитов у здорового человека составляет от 80 дней до 4 месяцев. Если у него развивается гемолитическая анемия, то максимальный срок жизни красных кровяных телец сокращается до 50 дней. При тяжелом течении заболевания, этот период вовсе составляет 14 дней.
Гемолиз – это процесс, который означается массовую раннюю гибель эритроцитов. Он не является нормой для человека.
Гемолиз может протекать внутри клеток органов и тканей, то есть вне сосудистого русла. Страдает в первую очередь, печень, селезенка, красный костный мозг. Также гемолиз может стартовать внеклеточно, внутри сосудистого русла. Еще этот процесс называют интраваскулярным гемолизом.
Естественно, что досрочная гибель эритроцитов не может протекать бессимптомно. Признаки болезни легко определить как во время осмотра пациента, так и с помощью лабораторных тестов.
Разрушение эритроцитов вне сосудистого русла осуществляется преимущественно в селезенке. Они гибнут, так как на них оказывают воздействие мононуклеарные фагоциты (макрофаги). Обратить внимание на то, что с организмом не все в порядке может сам человек. Ведь его кожные покровы и испражнения меняют цвет. Обращение к доктору позволит подтвердить диагноз.
Итак, симптомы, которые указывают на внутриклеточный гемолиз при анемии:
Кожные покровы и слизистые оболочки становятся желтого цвета. Интенсивность окраса зависит от массивности разрушения эритроцитов. В крови будет заметно значительное повышение уровня свободного билирубина.
Так как уровень билирубина отличается патологическим ростом, печень направляет усилия на его нейтрализацию. Это приводит к тому, что желчь окрашивается в яркий насыщенный цвет. Уровень желчных пигментов в ней повышается, что влечет за собой высокую вероятность появления камней в желчном пузыре.
Высококонцентрированная желчь попадает в кишечник, что приводит к увеличению уровня уробилиногена и стеркобилина. В результате, кал приобретает очень темный цвет.
Моча темнеет по причине повышения в ней концентрации уробилина.
В крови снижается уровень эритроцитов. Красный костный мозг пытается перекрыть потребности организма и начинает с удвоенной силой синтезировать молодые эритроциты, которые называются ретикулоцитами. Это приводит к тому, что их уровень в крови повышается.
Если эритроциты начинают разрушаться в кровеносных сосудах, то это выражается следующими симптомами:
Повышается уровень гемоглобина в крови, он высвобождается из разрушенных эритроцитов.
В крови гемоглобин может оставаться в неизменном виде или в форме гемосидерина. Из крови он попадает в мочу, придавая ей нехарактерный цвет: черный, бурый или красный.
Часть гемоглобина, который распадается, не выводится с мочой, он сохраняется в организме. Этот пигмент, содержащий железо, накапливается в костном мозге и во внутренних органах.
Ранее существовала классификация гемолитической анемии лишь по месту разрушения эритроцитов. То есть, выделяли внутрисосудистую и внутриклеточную анемию. Современная медицина рассматривает гемолитическую анемию несколько с иной точки зрения.
В зависимости от того, какова этиология и патогенез гемолитической анемии, различают следующие ее разновидности:
Гемолитические анемии, полученные по наследству. Они, в свою очередь, делятся на: мембранопатии (микросфероцитоз и овалоцитоз), гемоглобинопатиии (серповидно-клеточная анемия и талассемия) и на анемии, обусловленные дефектами ферментов с дефицитом Г-6-ФДС.
Приобретенные в течение жизни гемолитические анемии разграничивают в зависимости от того, по причине влияния какого патологического фактора они развились. Так, к разрушению эритроцитов могут приводить воздействие на них антител, ядовитые соединения, их механические повреждения.
Чаще остальных, у людей развиваются гемолитические анемии, обусловленные аутоиммунными процессами в организме.
Итак, приобретенные в течение жизни гемолитические анемии имеют ряд различий, а именно:
Анемии, которые манифестируют на фоне воздействия антиэритроцитарных антител на эритроциты (аутоиммунная гемолитическая анемия). Также сюда относится гемолитическая болезнь новорожденных, которая манифестирует при попадании в организм ребенка изоантител.
Анемии, которые развиваются при соматических мутациях, которые нарушают мембрану эритроцитов. Ярким примером такой анемии является пароксизмальная холодовая ночная гемоглобинурия.
Анемия, развивающаяся по причине воздействия на организм человека различными химическими соединениями. Опасность в этом плане представляют яды, соли тяжелых металлов, органические кислоты.
Нехватка витамина Е может приводить к развитию гемолитической анемии.
Гемолитическая анемия может выступать в качестве симптома болотной лихорадки. Приводят к ней паразитарная болезнь – малярия, которой человек заражается из-за проникновения в кровь малярийного плазмодия. Происходит это при укусе инфицированного комара.
Талассемия – это анемия, которая основывается на врожденном дефекте транспортной РНК или гена-регулятора. Также нарушается скорость выработки одного из цепей глобина – альфа, бета или гамма. Все это, в совокупности, приводит к развитию талассемии. Чаще остальных у людей встречается нарушение в продукции бета-цепей, поэтому выставленный диагноз звучит преимущественно, как бета-талассемия. Концентрация нормального гемоглобина при этом снижается, а концентрация аномального гемоглобина повышается (HbF и HbA2).
Эритроциты, которые являются транспортировщиками видоизмененного аномального гемоглобина, имеют очень тонкие стенки, они нежные и быстро распадаются. Часто они не в состоянии проникнуть в капилляры, так как их стенка оказывается слишком тонкой. Как итог, у человека развиваются симптомы талассемии.
Есть два варианта течения болезни:
Гомозиготная форма или болезнь Кули, которая развивается в детском возрасте.
Гетерозиготная форма или малая талассемия. Заболевание чаще всего обнаруживают случайно, во время проведения анализа крови. Диагностируется нарушение во взрослом возрасте.
Малая талассемия может вовсе себя не проявлять, поэтому человек иногда даже не подозревает об имеющихся нарушениях в его организме. Течение патологии легкое. Большая талассемия имеет тяжелое течение, развивается она у детей первого года жизни, дает множественные осложнения.
На болезнь Кули будут указывать следующие симптомы:
Бледная кожа, ее желтый окрас, который может быть весьма интенсивным.
Слабость, утомляемость и вялость.
Увеличение селезенки в размерах, что в детском возрасте особенно заметно. Также в размерах может увеличиваться печень.
Уровень эритроцитов в крови может сохраняться в норме, а уровень гемоглобина понижается.
Ребенок будет несколько отставать в развитии, такие дети позже начинают ползать, у них нарушен аппетит, ребенок плохо ходит.
Иногда болезнь Кули можно спутать с гепатитом. Чтобы выставить дифференциальный диагноз, необходимо изучить семейный анамнез, а также обратить внимание на такой показатель крови, как билирубин. При болезни Кули уровень свободного билирубина, а также уровень фракций билирубина HbF и HbA2 будет повышен. Кроме того, в крови увеличивается концентрация ретикулоцитов, а в моче появляется уробилин.
Терапия сводится к реализации следующих шагов:
Переливание эритроцитарной массы, при условии, если уровень гемоглобина значительно снижается.
Прохождение курса десфералотерапии, что позволяет не дать развиться гемосидерозу.
Ферротерапию не назначают при талассемии.
Болезнь Минковского-Шоффара (микросфероцитарная мембранопатия) передается по аутосомно-доминантному типу. При этом у больного имеется врожденный дефект оболочек эритроцитов, при котором они приобретают сферическую форму. В то время как нормальные здоровые эритроциты имеют форму диска. Это дает им возможность проникать через самые узкие проходы капиллярной сети. Эритроциты, имеющие сферическую форму, протиснуться через мелкие сосуды не могут, а при попытке сделать это, они разрушаются. Более того, сферические эритроциты пропускают внутрь себя большее количество ионов натрия, чем это необходимо. В результате, красные кровяные тельца тратят максимальное количество энергии, что также сокращает продолжительность их жизни.
Манифестировать патология может в любом возрасте, но чем младше ребенок, тем тяжелее будет ее течение. Особенно опасна болезнь Минковского-Шоффара в период новорожденности.
Гемолитический синдром является главным симптомом болезни Минковского-Шоффара. Развиваться он может без видимых на то причин, либо на фоне повышенных нагрузок, после полученных травм, либо после выраженного переохлаждения организма. Патология входит в фазу обострения, а затем сменяется периодом затишья. Кроме того, заболевание приводит к таким аномалиям развития, как: башенный череп, заячья губа, дефекты внутренних органов, пороки сердца.
Иные симптомы наследственного микросфероцитоза:
Выраженная желтизна кожных покровов. Если у больного развивается острая гемолитическая анемия, то не заметить изменение цвета кожи будет просто невозможно.
Высокая температура тела, которая достигает пиковых значений во время острой фазы.
Боли в мышцах, боли в правом подреберье, в животе.
Тахикардия, падение уровня артериального давления, шумы в сердце.
Увеличение селезенки в размерах.
Потемнение урины и каловых масс.
Если при первом осмотре больного врач может спутать анемию с вирусным гепатитом, то результаты лабораторных тестов этот диагноз опровергнут.
Проведенный общий анализ крови обнаружит снижение уровня гемоглобина и эритроцитов в крови. Причем большинство красных кровяных телец будут иметь форму сферы, а их размеры уменьшаются.
Кроме того повышается уровень ретикулоцитов, растет аутогемолиз, билирубина крови в крови становится больше, а осмотическая резистентность эритроцитов снижается. В анализе кала будет превышен уровень стеркобилина, а в анализе мочи – уровень уробилина.
Если заболевание протекает тяжело, то больному переливают эритроцитарную массу. Витамины группы В и препараты железа при этой разновидности анемии не назначают, так как их эффективность будет нулевой. Чтобы улучшить состояние больного требуется удаление селезенки, но полностью решить проблему эта операция не позволяет.
Безусловно, кроме двух описанных болезней, существуют и иные наследственные гемолитические анемии. Встречаются они достаточно редко.
К таким заболеваниям относят:
Серповидоклеточная анемия. Это заболевание имеет схожесть с талассемией, но при кризе серповидоклеточной анемии происходит массивное разрушение эритроцитов. Гемолиз также будет достаточно интенсивным. В детском возрасте этот вид анемии может быть спровоцирован инфекционными заболеваниями. Анемия сопряжена с риском таких осложнений, как: отек и инфаркт легкого, паралич, цирроз печени, кардиомегалия. Во взрослом возрасте кризы наблюдаются реже, но вероятность возникновения тяжелых последствий сохраняется.
Овалоцитоз. Это наследственное заболевание схоже с микросфероцитозом в плане развития симптомов анемии. Однако эритроциты при овалоцитозе имеют овальную форму.
Дефицит активности Г-6-ФДГ – это наследственное заболевание, которое базируется на нарушении выработки эритроцитов. Течение патологии может быть самым разнообразным. Иногда симптомы анемии выражены едва заметно, а иногда болезнь провоцирует тяжелейшие осложнения. Развивается она как у младенцев, так и у взрослых людей. Чем меньше ребенок, тем тяжелее будут нарушения со стороны нервной системы. Кризы чаще всего развиваются на фоне приема лекарственных препаратов, при беременности, после или во время инфекционных заболеваний, при попадании в организм аллергенов. Если вовремя не диагностировать такой криз, то возможно развитие ДВС-синдрома или острой почечной недостаточности, что может закончиться летальным исходом.
Видео: лекция по гемолитическим анемиям:
АИГА или аутоиммунная гемолитическая анемия – это патология, которая развивается на фоне продукции антител на антигены эритроцитов. По какой-то причине иммунная система воспринимает собственные красные кровяные тельца за вредоносных агентов и начинает атаковать их.
Симптоматическая анемия, которая манифестирует по причине иных заболеваний, например, на фоне гепатита, системной красной волчанки, ревматоидного артрита и пр.
Идиопатическая анемия, которая может быть спровоцирована самыми разнообразными причинами, но установить, какими именно, чаще всего не удается. Это могут быть перенесенные травмы, роды, инфекции, прием лекарственных средств и пр. Анемия развивается по причине того, что на эритроцитах оседают гаптены, но какой из них вызвал подобную реакцию, выяснить не представляется возможным.
Часто АИГА возникает после аборта, после пищевого отравления, либо после приема препаратов, которые не назначал доктор. В этом плане очень опасно самолечение.
Развивается аутоиммунная гемолитическая анемия согласно следующей схеме:
Антигенная структура красных кровяных телец изменяется из-за воздействия на нее патологических факторов. Это могут быть аллергены, бактерии, вирусы, лекарственные вещества.
На измененные эритроциты организм начинает направлять собственные антитела, с целью их уничтожения. Из поврежденных эритроцитов высвобождается гемоглобин, развивается анемия.
Антитела, которые способны привести к иммунологической реакции:
Неполные тепловые агглютинины. Они прикрепляются к поверхности эритроцитов и начинают активно «работать». При этом в крови пораженные эритроциты не погибают, а отправляются «умирать» в селезенку. Чаще всего такими агглютининами являются иммуноглобулины класса lgG. Они проявляют максимальную активность при температуре 37 градусов.
Холодовые неполные агглютинины, которые атакуют эритроциты при температуре 32 градуса. Они разрушают красные кровяные тельца, когда те находятся в капиллярах. Именно в этих сосудах температура тела понижается до нужных значений. Страдают пальцы рук и ног, нос, ушные раковины. К таим агглютининам относится класс М – lgM.
Двухфазные гемолизины, которые могут встретиться со своим антигеном во время охлаждения температуры тела. Они прикрепляются к эритроцитам и ждут того момента, пока температура тела повысится до 37 градусов. В этот период они начинают проявлять свои агрессивные качества, которые приводят к гемолизу. К таким гемолизинам относится класс G – lgG.
Симптомы аутоиммунной гемолитической анемии могут различаться.
Это во многом зависит от того, какие именно факторы спровоцировали ее развитие:
Манифестировала ли анемия на фоне криза, либо на фоне здоровья.
Тепло или холод необходим агрессорам для развития патологической реакции.
Где именно происходит процесс гибели красных кровяных телец.
Имеются ли у человека патологические изменения внутренних органов.
Имеется ли какое-либо хроническое заболевание.
Основными симптомами, которые будут указывать на гемолитическую анемию, выступают: гемолитический криз с пожелтением кожных покровов, увеличение температуры тела, увеличение селезенки в размере. Также у больного падает уровень гемоглобина и эритроцитов в крови, а в урине гемоглобин, напротив, начинает повышаться.
Косвенными признаками гемолитической аутоиммунной анемии являются: повышенная слабость и утомляемость, увеличение печени в размерах.
Во время диагностики, врач отправит пациента на сдачу крови на биохимический и общий анализ, а также на общий анализ мочи. Обязательно проводится проба Кумбаса, которая дает информацию о типе антител, атакующих эритроциты.
Если у больного развивается острая гемолитическая анемия аутоиммунной природы, то его помещают в стационар. Лечение требует введения кортикостероидов и иммунодепрессантов. Если это не помогает, то требуется операция, направленная на удаление селезенки.
Автор статьи: Шутов Максим Евгеньевич | Врач-гематолог
Образование: В 2013 году закончен Курский государственный медицинский университет и получен диплом «Лечебное дело». Спустя 2 года окончена ординатура по специальности «Онкология». В 2016 году пройдена аспирантура в Национальном медико-хирургическом центре имени Н. И. Пирогова.
Рецепт здоровья — имбирь с лимоном и мёдом: как приготовить имбирный лимонад?
источник