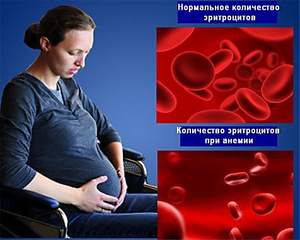
Современные мамочки начинают паниковать, как только слышат этот диагноз. Но стоит ли так сильно пугаться? Давайте попробуем разобраться, насколько велика опасность, если понижен гемоглобин при беременности и как его можно повысить.
Гемоглобин способен удерживать и присоединять молекулы кислорода благодаря тривалентному железу, находящемуся в центре белка. При окислении железа кислород высвобождается внутри клетки, чем обеспечивается клеточное дыхание. По этой причине низкий гемоглобин при беременности рассматривается врачами как патология, способная привести к серьезным последствиям.
Когда речь заходит о пониженном гемоглобине, тогда врачи подразумевают анемию. Это заболевание бывает трех видов:
- Гемолитическая анемия. Этот вид заболевания может быть как врожденным, так и приобретенным. Если патология врожденная, то первые ее признаки станут заметны сразу после рождения ребенка.
- Постгеморрагическая.
- Дефицитная анемия.
Основные причины низкого гемоглобина при беременности:
- Хроническая кровопотеря. Из-за нее развивается постгеморрагическая анемия. При этом кровопотеря должна быть постоянной настолько, чтобы скорости роста новых эритроцитов не хватало для ее компенсации. Чаще всего такая анемия у беременных развивается на фоне язвенной болезни желудка и кишечника.
- Недостаток витамина B 12. То есть, гемоглобин может падать из-за авитаминоза. При ограниченном или несбалансированном питании плод будет оставлять матери недостаточное количество витаминов и микроэлементов. На фоне этого и развивается патология. Также причиной B -12 дефицитной анемии может быть атрофический гастрит, приводящий к нарушению строения ЖКТ.
- Недостаток железа. Это самая распространенная причина снижения гемоглобина при беременности. Причины недостатка могут быть различными: недостаток продуктов питания, содержащих железо; нехватка ферментов, переносящих железо для производства эритроцитов в костном мозге.
- Болезни ЖКТ, при которых возможны диарея и кровопотеря.
- Болезни, связанные с изменением функций всасывания в органах пищеварения.
- Недостаточное питание.
- Патологии, связанные с обменными процессами.
- Прием некоторых лекарственных средств.
Женщинам, которые связаны с одним из этих факторов, рекомендуется регулярное наблюдение у врачей, с целью предотвращения или быстрого купирования возможной анемии. Кроме того, такие женщины должны сбалансировать свой рацион и добавить в его больше витаминных продуктов.
- Для беременности на раннем сроке нормальным считается уровень гемоглобина от 112 до 160 г/л.
- Во втором триместре от 106 до 144 г/л.
- На позднем сроке до 100 г/л.
Естественно, подобная динамика тщательно отслеживается врачами. Но если гемоглобин 105 при беременности на ранних сроках, то это говорит о развитии анемии.

Постгеморрагическая анемия имеет смазанную симптоматику, так как болезнь развивается медленно. Первым заметным признаком патологии является бледность кожных покровов. Его нельзя назвать специфическим, потому что он может проявляться при любом виде анемии. Другой неспецифический симптом – обмороки. Они развиваются на фоне гипоксии мозга, вызванной недостатком гемоглобина.
При B 12-дефицитной анемии у женщины могут появляться боли в животе и рвота. При этом беременная будет стремительно терять в весе. Специфический симптом такой анемии – изменение окраса языка. Он становится ярко-красным.
При железодефицитной анемии недостаток проявляется изменением вкусовых предпочтений. Женщины неожиданно начинают есть мел и глину. Другой верный признак низкого гемоглобина – белые полоски на ногтях.
К общим симптомам низкого гемоглобина можно отнести:
- Головокружение.
- Вялость.
- Сонливость.
- Отсутствие аппетита.
- Тахикардия.
Если снижение гемоглобина у беременных происходит не по естественным причинам, а из-за патологии, то это может привести к следующим последствиям:
- Преждевременные роды.
- Ослабленные схватки.
- Развитие позднего токсикоза.
- Сильные кровотечения.
- Гибель ребенка в первые сутки после рождения.
- Снижение иммунитета матери и ребенка и возможное развитие инфекций.
- Патологические изменения в органах и тканях.
- Отеки нижних конечностей.
- Увеличение печени.
- После рождения ребенок может отставать в умственном развитии.
Как видите, последствия низкого гемоглобина могут быть самыми печальными, поэтому пренебрегать советами медиков не следует.

- Венофер. В этом лекарственном средстве содержится гидроксид железа. Его вводят внутривенно. Если препарат применяется без нарушений, то женщины переносят его легко. Следует помнить, что Венофер может назначать только врач, начиная со второго триместра беременности.
- Феррум лек. Этот препарат в отличие от Венофера выпускается не только форме инъекций, то также в форме таблеток и сиропа. Его нельзя использовать для лечения женщин с ранним сроком беременности, а также с инфекциями почек.
- Фенюльс. Это средство чаще всего используется в качестве поддерживающего средства. Выпускается препарат в виде капсул и таблеток и содержит сульфат железа, витамины группы В, а также аскорбиновую кислоту.
- Сорбифер. Это лекарство чаще всего применяется для лечения железодефицитной анемии.
Все перечисленные выше препараты повышать гемоглобин в короткие сроки.

Повышать гемоглобин народная медицина предлагает отварами и морсами из лекарственных растений. Делать их несложно.
- Чай из листьев ежевики. Его пьют по несколько раз в день.
- Отвар из плодов шиповника. Его следует принимать не менее 3-х раз в сутки.
- Морс из свежей клюквы и свекольного сока. Этот напиток нельзя пить чаще 3 раз в день.

- фисташки;
- сушеные грибы;
- халва;
- свинина;
- перепелиные яйца;
- икра;
- лук;
- топинамбур;
- сельдерей и др.
В профилактических целях беременных женщинам нужно больше гулять. Двигательная активность усиливает кровоток, а интенсивное дыхание обогащает кровь кислородом. Кроме того, спокойная атмосфера во время прогулок позволяет избежать стрессов.
Не забывайте о своем здоровье, правильно питайтесь, ведите здоровый образ жизни и ваш ребенок большим, крепким и здоровым.
источник
Редкие формы анемий
У беременных женщин могут быть все варианты анемий, диагностируемые в популяции. Однако большинство из них встречаются очень редко. Практическое значение помимо ЖДА имеют апластическая анемия, мегалобластная анемия и гемолитическая анемия. В том случае, если лечение анемии у беременной препаратами железа не дает результата, целесообразно еще раз уточнить этиологию анемии, провести дифференциальный диагноз с другими формами ее, например, с указанными выше.
Апластическая (гипопластическая) анемия характеризуется тотальным угнетением кроветворения: анемией, лейкопенией и тромбоцитопенией.
Причиной апластической анемии может быть влияние ионизирующей радиации, некоторых болезней (вирусный гепатит), ряда лекарственных препаратов (левомицетина, бутадиона, аминазина, цитостатиков и др.), химических веществ (бензола, мышьяка), причем не всегда развитие процесса зависит от дозы, имеет значение индивидуальная чувствительность. В ряду неблагоприятных факторов находится и беременность; она может быть причиной иммунного конфликта. Существует наследственная форма апластической анемии — анемия Фанкони. В тех случаях, когда не удается выявить какие-то причины возникновения болезни, ее относят к идиопатической апластической анемии.
Заболевание может начаться остро и быстро прогрессировать, но возможно и постепенное развитие. В клинической картине преобладают три синдрома: анемический, геморрагический и септико-некротический.
Больные бледны, иногда несколько желтушны. На коже видны геморрагические элементы от мелкой сыпи до крупных экстравазатов. Пациентки жалуются на сердцебиение, одышку, кровоточивость десен, носовые и маточные кровотечения. На верхушке сердца выслушивается систолический шум. Вследствие нейтропении возникают инфекционные процессы в мочевых путях, органах дыхания. Селезенка и печень не увеличены.
Лабораторные показатели характеризуются резко выраженной анемией — гемоглобин снижен до 30-50 г/л; лейкопенией — количество лейкоцитов падает до 0,2х10 9 /л, (нейтропения с относительным лимфоцитозом); тромбоцитопенией, иногда полным исчезновением тромбоцитов. Анемия нормохромная (средняя концентрация гемоглобина в эритроците 33 -36%) и макроцитарная (средний эритроцитарный объём больше 95 мкм 3 ). Число ретикулоцитов снижено. Сывороточное железо нормальное или повышенное. Насыщение трансферрина близко к 100%. СОЭ резко увеличена. Удлиняется время кровотечения, развивается геморрагический синдром.
Характерна картина костного мозга, в котором миелоидная ткань почти полностью замещена жировой, имеются лишь небольшие очажки кроветворения.
Во многих случаях заболевание бурно прогрессирует, несмотря на лечение, и быстро заканчивается смертью больной. Возможно и более спокойное течение болезни со сменой периодов обострений и ремиссий.
Сочетание апластической анемии и беременности наблюдается не часто. Прогноз для матери в этом случае плохой, летальность достигает 45%.
Особенно плохой прогноз в том случае, если заболевание возникло во время беременности. Чаще оно выявляется во второй её половине. Быстро ухудшаются гематологические показатели, развивается геморрагический диатез, присоединяются инфекционные осложнения. Прерывание беременности не останавливает прогрессирование болезни. Лечение мало эффективно. Продолжительность болезни от начала до смерти 3-11 мес.
Беременность, возникшая на фоне гипопластической анемии, как правило, вызывает обострение болезни. Срочное уточнение диагноза и, если выявлена апластическая или гипопластическая анемия, в ранние сроки показано прерывание беременности с последующей спленэктомией, так как болезнь сопряжена с риском для жизни матери и плода.
Неблагоприятными признаками являются уменьшение уровня гемоглобина ниже 60 г/л, количества лейкоцитов менее 1,5х10 9 /л, нейтрофилов — менее 20%, стойкий относительный лимфоцитоз (более 60%), а также наличие геморрагий, тяжелых инфекционных процессов. В этих случаях показано прерывание беременности.
При выявлении гипопластической анемии в поздние сроки беременности должен быть индивидуальный подход к вопросу о родоразрешении путем кесарева сечения в сочетании со спленэктомией. При наличии адаптации организма беременной к состоянию гемопоэза возможно сохранение беременности до самопроизвольного родоразрешения.
Описаны единичные наблюдения беременности у женщин, страдающих гипопластической анемией с благоприятным ближайшим исходом. У потомства в первые месяцы жизни диагностируется железодефицитная анемия. Мы наблюдали 12 женщин, успешно лечившихся по поводу гипопластической анемии, ремиссия у которых продолжалась 10 и более лет. Все они благополучно перенесли период беременности и родили здоровых детей.
В лечении больных апластической анемией важная роль принадлежит заместительной терапии: переливанию крови и ее фракций — эритроцитарной, тромбоцитарной и лейкоцитарной масс. Разовая доза эритроцитарной массы — 100-125 мл, крови — 200-250 мл. Переливают отмытые эритроциты. Трансфузия крови производится на фоне преднизолона и гепарина. При инфекционных осложнениях назначают антибиотики широкого спектра действия.
Глюкокортикоидные гормоны обладают стимулирующим влиянием на кроветворение и тормозят иммунологические реакции. Преднизолон назначают в высоких дозах (60-80мг/сут), при отсутствии эффекта — в небольших дозах с гемостатической целью — по 20-40 мг в день на протяжении 4-6 недель.
Если указанная терапия не оказывает эффекта, производят спленэктомию. Она показана при менее тяжелых формах болезни — отсутствии большой кровоточивости и признаков сепсиса. Эффект наступает через 2-5 мес после операции, но кровоточивость прекращается сразу.
Применяют также антилимфоцитарный глобулин, обычно после спленэктомии по 120-160 мг в вену 10-15 раз.
Наилучший эффект в лечении апластической анемии дает трансплантация аллогенного костного мозга, особенно при тяжелых формах болезни: уровень тромбоцитов ниже 20х10 9 /л, нейтрофилов менее 0,5х10 8 /л, количество ретикулоцитов после коррекции менее 1% и числа клеток костного мозга менее 25% от общего объема.
Гемолитические анемии — большая группа заболеваний, основным отличительным признаком которых является укорочение жизни эритроцитов вследствие гемолиза их. Гемолитические анемии разнообразны по своей природе. Выделяют две основные группы: наследственные, связанные с врожденным дефектом мембраны эритроцитов, с дефицитом ферментов эритроцитов, с нарушением синтеза цепей глобина или со структурными нарушениями глобина. Вторую группу представляют приобретенные гемолитические анемии, вызванные различными причинами. У беременных встречаются, главным образом, врожденная анемия, связанная с дефектом мембраны эритроцитов и приобретенная аутоиммунная анемии.
Наиболее распространенной наследственной гемолитической анемией является микросфероцитарная анемия — болезнь Минковского-Шафара. Она встречается в Европе с частотой 1 случай на 5000 человек (Л.И.Идельсон, 1985). Болезнь наследуется по аутосомно-доминантному типу. При микросфероцитарной анемии имеется дефект структур мембраны эритроцитов — отсутствует одна из белковых фракций (спектрин), обладающих ферментативными свойствами. Мембрана эритроцита повышенно проницаема для натрия и воды, которые избыточно проникают в клетку из плазмы, клетка приобретает шаровидную форму. Шаровидные эритроциты не способны свободно проходить в узкие синусы селезенки, они повреждаются и разрушаются, наступает гемолиз.
Внесосудистый, внутриклеточный (в селезенке) распад эритроцитов обусловливает появление основных признаков болезни: анемию, желтуху и спленомегалию. Анемия нерезко выражена, желтуха почти постоянна, хотя может ограничиваться только иктеричностью склер. Анемия и желтуха усиливаются во время инфекционных заболеваний, беременности, после травм. Спленомегалия, иногда очень значительная, наболюдается почти у всех больных. Микросфероцитарной анемии свойственно камнеобразование в желчном пузыре, камни преимущественно билирубиновые, но могут быть и холестериновыми. Желчнокаменной болезнью обусловлены боли в правом подреберье. Закупорка желчных путей камнем приводит к обтурационной желтухе , что не связано с обострением гемолитической анемии.
Болезнь, начавшаяся в детстве, вызывает характерные изменения скелета: башенный квадратный череп, высокое нёбо, микрофтальмия, изменение расположения зубов.
Лабораторные данные характеризуются умеренной анемией (гемоглобин 100-90 г/л). Диаметр эритроцитов уменьшен (кривая Прайс-Джонса сдвинута влево), толщина их увеличена. Многие эритроциты имеют шаровидную форму. Нормальное соотношение диаметра и толщины колеблется в пределах 3,4-3,9, при микросфероцитозе оно значительно меньше. Содержание гемоглобина в эритроцитах нормальное или несколько увеличено. Цветовой показатель близок к единице. Содержание ретикулоцитов увеличено, но вне обострения болезни не превышает 10%, после гемолитического криза ретикулоцитоз повышается до 50-60%. В мазке крови обнаруживают 3 популяции эритроцитов: микросфероциты, нормоциты и полихроматофильные ретикулоциты, в выраженных случаях микросфероциты преобладают. Характерно снижение осмотической резистентности эритроцитов, спонтанный лизис эритроцитов — аутогемолиз — после двухсуточной инкубации (в норме через 48 ч разрушается 0,4-4,5% эритроцитов, а при микросфероцитозе — 30-50%) клеток).
В костном мозге выявляется гиперплазия эритробластического ростка до 50% и более.
Общее содержание билирубина в крови вне обострения может быть несколько увеличено — 35-120 мкмоль/л, за счет непрямой фракции. В период гемолитического криза уровень непрямого билирубина быстро повышается. При появлении обтурационной желтухи резко увеличивается уровень прямого билирубина. Содержание уробилина в моче может быть повышенным или нормальным. Проба Кумбса отрицательная.
Заболевание протекает циклически: ремиссии сменяются обострениями. При обострении (гемолитическом кризе) повышается температура тела, так как происходит интенсивный распад крови, усиливается желтуха, увеличивается объём селезенки, появляются боли в левом подреберье (периспленит), значительно более выраженной становится анемия. В начальной фазе гемолитичекого криза сфероцитоз резко выражен, ретикулоциты снижаются; в конечной фазе в результате массового распада эритроцитов наблюдаются исчезновение сфероцитоза и повышение ретикулоцитоза как ответная реакция на усиленный распад крови. Во время криза определяется умеренный лейкоцитоз (до 10-15х10 9 /л), может быть некоторое снижение содержания тромбоцитов (до 100х10 9 /л).
При ведении беременных с микросфероцитарной гемолитической анемией имеет большое значение, была ли произведена до беременности спленэктомия. По нашим наблюдениям, если селезенка у больной цела, беременность протекает с тяжелыми гемолитическими кризами, особенно во второй половине: выражена анемия (гемоглобин 62 г/л), желтуха (непрямой билирубин 126,5 мкмоль/л), лихорадка, боли в левом подреберье. В связи с ухудшением течения болезни больным производилась спленэктомия во время беременности. После операции наступала клиническая и гематологическая ремиссия, беременность заканчивалась рождением живых детей. При умеренной анемизации возможно спокойное течение беременности у женшин с сохраненной селезенкой, хотя такой вариант встречается реже.
У женщин, которым спленэктомия была произведена до беременности, обострения болезни в гестационном периоде, как правило, не наблюдается. Беременность и роды протекали без осложнений.
Поскольку заболевание носит наследственный характер, необходимо гематологическое обследование новорожденных.
Основным методом лечения микросфероцитоза служит спленэктомия, поскольку в селезенке происходит разрушение эритроцитов. Показанием к спленэктомии являются постоянная или возникающая в виде кризов анемия, значительная гипербилирубинемия даже без анемии. После спленэктомии гемолиз прекращается, анемия исчезает, уровень билирубина нормализуется. После операции микросфероцитоз уменьшается; исчезают наиболее мелкие формы микросфероцитов.
Имунные гемолитические анемии — большая группа заболеваний, общим для которых является участие антител в преждевременной гибели эритроцитов. Женщины чаще болеют аутоиммунной гемолитической анемией. Это такая форма болезни, при которой антитела вырабатываются против собственного неизмененного антигена; иммунная система воспринимает собственный антиген как чужой и вырабатывает против него антитела. Антитела могут вырабатываться против эритроцитов периферической крови или эритрокариоцитов костного мозга.
Подразделяют симптоматические и идиопатические аутоиммунные гемолитические анемии. Симптоматические (вторичные) формы возникают на фоне таких заболеваний как системная красная волчанка, ревматоидный артрит, хронический активный гепатит, неспецифический язвенный колит, гемобластозы, злокачественные опухоли. Аутоиммунные гемолитические анемии, возникающие без явной причины, относят к идиопатическим (первичным) формам. К ним относится и аутоиммунная гемолитическая анемия, развившаяся во время беременности или после родов, поскольку гестационный процесс не является причиной этого заболевания.
Клиническая картина одинакова при симптоматической и идиопатической формах анемии. Можно выделить симптомы собственно анемии (бледность, головокружение, одышка, увеличение сердца, систолический шум на верхушке и в пятой точке, тахикардия) и признаки, характерные для гемолитической анемии (желтуха, увеличение печени и селезенки).
При гемолитическом кризе выражены резкая слабость, боли в пояснице, в области сердца, одышка, сердцебиение, тахикардия, повышение температуры тела, быстро нарастающая желтуха. Во время обострения болезни может выделяться черная моча -гемоглобинурия
Лабораторные показатели во время криза характеризуются резким падением числа эритроцитов, гемоглобина (до 50 г/л) и средней концентрации гемоглобина в эритроците; вне обострения эти показатели изменены менее существенно, в частности, гемоглобин снижен до 90 г/л. Анемия нормохромная или умеренно гиперхромная. Содержание ретикулоцитов повышено до 10%, а у некоторых больных до 80%. При гемолитическом кризе увеличивается число лейкоцитов. Количество тромбоцитов не изменяется. В костном мозге находят резкое увеличение эритроцитарного ростка. В сыворотке крови повышено содержание непрямого билирубина (до 102,6 мкмоль/л), а в кале — стеркобилина. Во время криза вследствие внутрисосудистого гемолиза в плазме крови увеличивается количество гемоглобина, тогда же появляется гемоглобинурия; вне криза этих симптомов может не быть. Фиксированные на эритроцитах неполные тепловые антитела выявляют прямой пробой Кумбса, которая положительна у большинства больных, но и отрицательная проба не исключает заболевания, так как может наблюдаться в период наибольшей остроты болезни.
Для диагностики аутоиммунной гемолитической анемии существенно отсутствие семейного анамнеза и признаков наследственной патологии.
Сочетание беременности и аутоиммунной гемолитической анемии встречается нечасто. Заболевание во время беременности у многих женщин протекает с тяжелыми гемолитическими кризами и прогрессирующей анемией. Нередко наблюдается угроза прерывания беременности. Прогноз для матери благоприятный, искусственное прерывание беременности большинству женщин не показано. Однако, имеются наблюдения повторяющейся аутоиммунной гемолитической анемии при каждой новой беременности. В подобных случаях рекомендуется прерывание беременности и производство стерилизации. Предпочтительна консервативная тактика ведения родов.
Основным средством лечения аутоиммунной гемолитической анемии являются глюкокортикоиды. При обострении болезни требуется большая доза преднизолона — 1-2 мг/кг в сутки.
При тяжелых обострениях болезни нередко требуется трансфузионная терапия. Однако гемотрансфузии следует назначать только по жизненным показаниям (сильная одышка, шок, быстрое падение гемоглобина до 40-50 г/л). Трансфузии эритроцитов проводят после тщательного индивидуального подбора.
При недостаточно эффективном медикаментозном лечении аутоиммунной гемолитической анемии применяют спленэктомию с целью удаления главного источника продукции антител. Спленэктомия в этом случае менее эффективна, чем при врожденной гемолитической анемии.
Цитостатики (азатиоприн, хлорбутин и др.) беременным противопоказаны.
При симптоматической аутоиммунной гемолитической анемии эффект терапии во многом зависит от успеха лечения основного заболевания.
Мегалобластные анемии — это заболевания, характеризующиеся наличием в костном мозге мегалобластов — больших клеток красного ряда со своеобразной структурой ядра и цитоплазмы. При мегалобластных анемиях нарушается синтез ДНК и РНК вследствие дефицита витамина В12 (цианокоболамина) или фолиевой кислоты. Одновременный их дефицит редок, обычно имеется недостаток в организме либо витамина В12, либо фолиевой кислоты.
Причинами дефицита витамина В12 являются нарушение его всасывания вследствие отсутствия секреции внутреннего фактора, поражение тонкой кишки, конкурентное поглощение большого количества витамина В12 в кишечнике широким лентецом. Внутренний фактор — гликопротеид, секретируемый желудком, который необходим для переноса и всасывания в кишечнике внешнего фактора — цианокоболамина. Имеет значение наследственная предрасположенность.
Витамин В12 содержится в пище животного происхождения: печени, почках, мясе, молоке и практически не разрушается при термической обработке продуктов, в отличие от фолиевой кислоты. Запасы его в депо организма велики, их хватает на 3-5 лет, поэтому у беременных мегалобластная анемия, связанная с дефицитом цианокоболамина встречается редко, только при глистной инвазии, у больных хроническим энтеритом, перенесших резекцию тонкой кишки или тотальное удаление желудка (при резекции 2/3 его внутренний фактор сохраняется).
Значительно чаще у беременных мегалобластная анемия является следствием дефицита фолатов. Фолиевая кислота содержится преимущественно в растительной пище и усваивается только при еде сырых овощей и фруктов, поскольку разрушается при кипячении. Имеется значительное количество фолиевой кислоты также в печени и молоке. Суточная потребность в фолиевой кислоте у небеременных ограничивается 50-100 мкг. У беременных она увеличена до 400 мкг, у лактирующих женщин — 300 мкг (ВОЗ, 1971). Запасы фолиевой кислоты в организме невелики (5-12 мг), их хватает при таком расходе на 3 мес.
Дефицит фолиевой кислоты может развиться при еде только вареных овощей, хроническом энтерите (болезнь Крона), алкоголизме (нарушается всасывание), использовании противосудорожных, снотворных средств, при наследственной гемолитической анемии, талассемии (резко активирован эритропоэз), при частых беременностях, многоплодии, длительном приеме гормональных контрацептивов. Скрытый дефицит фолиевой кислоты имеется у 4-33% беременных, однако мегалобластная фолиеводефицитная анемия составляет всего 1% всех анемий беременных.
Общие клинические признаки анемии неспецифичны: слабость, утомляемость, сердцебиения, одышка при движении, бледность кожи и слизистых, субиктеричность склер, у некоторых больных субфебрилитет. При дефиците витамина В12 у части больных появляются признаки глоссита, малиновый (лаковый) язык, симптомы поражения нервной системы -(парестезии, полиневриты, расстройства чувствительности и др.) При дефиците фолиевой кислоты глоссита и фуникулярного миелоза не бывает. Но может быть жжение языка, рвота, диарея, геморрагический диатез на коже и слизистых, у 1/3 больных увеличена селезенка.
В анализах крови выражены признаки гиперхромной анемии: число эритроцитов уменьшено значительнее, чем количество гемоглобина, среднее содержание гемоглобина в эритроците повышено, цветовой показатель больше 1 из-за увеличения среднего эритроцитарного объема (макроцитоз).
В мазках крови выявляют большие, слегка овальные эритроциты, в некоторых видны остатки ядра: тельца Жолли, кольца Эббота. Типичны анизоцитоз, базофильная пунктуация эритроцитов, пойкилоцитоз. Гиперхромию эритроцитов характеризует отсутствие центрального просветления в эритроцитах при просмотре мазка. Мегалоциты выглядят как огромные эритроциты (диаметр более 8 мкм). Число ретикулоцитов низкое.
В костном мозге активизирован эритроидный росток. Характерны крупные клетки мегалобласты, своеобразного строения. Увеличены в размерах также клетки гранулоцитарного ряда, гигантские мегакариоциты.
Наиболее серьезным фактором, приводящим к развитию фолиеводефицитной анемии у беременных, является недостаточное поступление с пищей фолиевой кислоты, несмотря на то, что биосинтез в кишечнике может восполнить 50% всей потребности в ней. Синтез фолиевой кислоты в кишечнике повышается при приеме растительной пищи.
Мегалобластная фолиеводефицитная анемия чаще всего развивается в III триместре беременности, нередко перед родами и в первую неделю послеродового периода. Анемия редко бывает выраженной (гемоглобин в пределах 80-100 г/л) и не поддается лечению препаратами железа.
Дефицит фолиевой кислоты у беременной не только приводит к развитию мегалобластной анемии, но и сопровождается осложнениями беременности. Наблюдаются самопроизвольные выкидыши, аномалии развития плода, большая частота позднего токсикоза и осложнений в родах. Как правило, после родов анемия проходит, но возможно повторение ее при новой беременности, если дефицит, возникший во время беременности и лактации, не был восполнен. Анемия у новорожденных отсутствует.
Лечение и профилактика фолиеводефицитной мегалобластной анемии заключается в полноценном питании, прежде всего включающем свежую зелень, овощи и фрукты в сыром виде. Фолиевая кислота назначается в дозе 5-15 мг/сут. до нормализации показателей крови. В дальнейшем дозу уменьшают до 1 мг/сут и эту дозу принимают до окончания лактации. Одновременно назначают аскорбиновую кислоту по 100 мг/сут.
Лечение мегалобластной анемии, связанной с дефицитом витамина В12, производят цианокоболамином внутримышечно по 200-500 мкг/сут в течение недели, затем через день; курс лечения продолжается 4-5 недель.
Об эффекте лечения можно судить по уровню ретикулоцитов, их число начинает увеличиваться с 3-4 дня, максимальный подъем (ретикулоцитарный криз) наблюдается на 5-7 день, что свидетельствует об эффективности терапии. Полное восстановление показателей крови происходит через 1,5-2 мес.
В заключение приводим таблицу дифференциального диагноза анемий, чаще всего встречающихся у беременных (таблица № 5).
Дифференциально-диагностические признаки анемий
источник
Гемолитическая анемия – собирательный термин, объединяющий в себе целую группу заболеваний, характеризующихся повышенным разрушением красных кровяных клеток – эритроцитов, при этом их разрушение значительно превышает их продуцирование. При недостаточном количестве эритроцитов будет страдать весь организм. Из-за пониженного количества гемоглобина нарушается процесс транспорта кислорода к тканям.
Единственно верного ответа на вопрос, от чего может быть гемолитическая анемия, не существует. Есть множество причин, которые могут вызвать разрушение эритроцитов в организме беременной женщины. Как правило, врождённая анемия рассматриваемого типа выявляется ещё в раннем детстве и обуславливается наследственными заболеваниями. Также, есть вероятность наблюдения за тем, как проявляется анемия уже во взрослом возрасте. Таким образом, поиск основной причины осуществляется не только на уровне системы кровоснабжения, но и в других частях организма. Это обуславливается тем, что уничтожение эритроцитов может быть не самостоятельной патологией, а последствием или симптомом иного заболевания.
Основные причины, которые могут вызвать развитие гемолитической анемии – это:
- воздействие токсических и ядовитых веществ в результате проникновения в кровь из-за контакта с химикатами или пестицидами, укуса змей и др.
- механическое уничтожение после длительного бега или хождения, установки искусственного сердечного клапана и др.
- процесс диссмеминирования свёртываемости крови на уровне сосудов.
- аномальное строение эритроцитов, приобретённое в виду наследственных болезней.
- некоторые аутоиммунные и инфекционные болезни типа малярии и т. д.
- наличие хронического гломерулонефрита, некоторых видов гепатита, витаминной недостаточности.
- переливания донорской крови.
- сепсиса на фоне гнойной тяжёлой инфекции и т. д.
Первые признаки и дальнейшие проявления заболевания могут быть представленными в рамках анемического или гемолитического синдромов. В то время как гемолитическая анемия является лишь признаком основного заболевания, симптомы проявляются гораздо сложнее и в больших объёмах.
С точки зрения анемического синдрома, можно распознать следующие симптомы заболевания:
- Кожа будущей мамы становится заметно бледнее. Процесс затрагивает и кожные покровы, и слизистые оболочки.
- Беременная женщина чувствует частые головокружения и общую слабость.
- Женщина быстро устаёт, несмотря на то, что объёмы физических и интеллектуальных нагрузок остаются прежними.
- Любые физические нагрузки вызывают сильную одышку.
- Ритм сердца ускоряется, одновременно с этим учащается и пульс.
В свою очередь гемолитический синдром помогает определить болезнь по следующим проявлениям:
- Начинается постепенное окрашивание кожи и слизистых оболочек в бледновато-желтый цвет.
- Моча приобретает тёмный оттенок, варьирующийся от алого до коричневого.
- Селезёнка увеличивается, но процесс может не вызывать болезненности.
- Болевые ощущения локализуются в области левого подреберья.
Постановка диагноза происходит в 2 этапа, где на первом, врачами подтверждается сам факт гемолиза на уровне сосудистого русла и селезёнки, а второй предусматривает поиск причины уничтожения эритроцитов. Диагностировать гемолиз можно с помощью исследования следующих показателей в рамках лабораторных анализов:
- гемоглобинемии,
- гемосидеринурии,
- гемоглобинурии.
Дополнительно выполняется забор крови для общего и биохимического анализа, а также мазок периферической крови. Если факт гемолиза не подтверждается, то причины болезни иные и врачи переходят ко второму этапу диагностики.
Чем опасная гемолитическая анемия на первом триместре или поздних сроках беременности? Заболевание характеризуется высокими рисками развития:
- сердечно-сосудистой недостаточности,
- почечной недостаточности вплоть до дисбаланса,
- инфаркта,
- повреждения селезёнки,
- синдрома свёртывания крови внутри сосудов с последующими кровотечениями,
- гемолитической комы.
Ни на ранних сроках беременности, ни на последнем триместре, будущая мама не должна пренебрегать первой помощью со стороны специалистов. Необходимо обратиться к врачу и узнать, что делать, чтобы полностью вылечить заболевание без риска для здоровья матери и малыша. В противном случае, анемия станет показанием для искусственного прерывания периода беременности.
Лечить заболевание необходимо как можно раньше. В некоторых случаях, когда разрушение происходит слишком быстро, терапия начинается ещё до установления точной причины. В качестве экстренной помощи, врачи выполняют переливание крови донора или восполняют недостаток отмытыми эритроцитами. В зависимости от вида заболевания, лечить его может гематолог (идиопатическая или вторичная анемия), инфекционист (анемия на фоне инфекционного заболевания), иммунолог (анемия из-за системных болезней) и т. д.
В процессе борьбы с гемолитической анемией может использоваться медикаментозная терапия или хирургическое лечение.
Для того чтобы предотвратить развитие анемии необходимо избегать:
- инфицирования,
- переохлаждения или перегревания,
- укусов змей,
- длительного пребывания в помещении или местности с токсичной «атмосферой»,
- прочих провоцирующих факторов.
источник
Гемоглобин — это белок крови, транспортирующий кислород по всему организму. Носителями гемоглобина являются красные тельца эритроциты. По их концентрации в крови и определяется уровень гемоглобина, необходимый для нормального функционирования органов и обеспечения их кислородом. А в период беременности от уровня гемоглобина в крови матери напрямую зависит здоровье и жизнь ребенка.
Нормой считается уровень гемоглобина 110 г/л и выше. В остальных случаях речь идет об анемии или, как ее еще называют в народе — малокровии. Различают три степени тяжести анемии:
- легкая степень: гемоглобин 110-90 г/л
- средняя степень: гемоглобин 90-70 г/л
- тяжелая степень: гемоглобина меньше 70 г/л
Малокровию подвержены около 40% беременных. К счастью, частые обязательные сдачи лабораторных анализов дают возможность вовремя выявить осложнения. Однако существует ряд симптомов, по которым будущая мама сама может предположительно диагностировать у себя анемию. А чем раньше вы начнете принимать необходимые меры для нормализации уровня гемоглобина, тем меньшие риски вас ожидают.
- бледность кожных покровов и слизистых оболочек
- головокружение, «мушки» перед глазами
- слабость, быстрая утомляемость
- обморочные состояния
- учащенное сердцебиение
- одышка при физических нагрузках
- шум в ушах
- головная боль
- бессонница
- бледность кожи
- ломкость волос и ногтей
- сухость кожи
- синюшность губ
- запоры
- извращенные вкусовые предпочтения
Из-за увеличения объемов крови концентрация в ней гемоглобина естественным образом снижается. Много железа перетягивает на себя растущий плод, особенно велика вероятность развития анемии при многоплодной беременности. Дефицит меди, цинка, фолиевой кислоты, витамина В12 также могут быть причиной анемии, поскольку усвояемость железа в таком случае ухудшается. Поэтому сбалансированное полноценное питание матери играет важнейшую роль в профилактике анемии.
Причины низкого гемоглобина при беременности могут быть самые разные:
- заболевания внутренних органов (гепатит, пороки сердца, пиелонефрит);
- токсикоз в начале беременности;
- небольшой промежуток между беременностями (запас железа в организме женщины восстанавливается примерно через 3 года после родов);
- гормональные изменения;
Обычно, железодефицит наступает во второй половине беременности. Начиная с 20-ой недели, существенно возрастают объемы крови и потребность плода в железе. Максимально гемоглобин падает к 32-34 неделе беременности. Падение гемоглобина к концу срока считается вполне нормальным и не требует специального лечения. Ведь объемы крови матери значительно увеличиваются, а при сохранении прежней вязкости ее циркуляция была бы затруднена. В таком «разбавленном» состоянии естественно понижается концентрация эритроцитов, и гемоглобин падает. Но непосредственно перед родами уровень гемоглобина самостоятельно возрастает.
Однако следует отличать естественное падение гемоглобина (физиологическое) от анемии, требующей предприятия мер. Из-за низкого гемоглобина плод испытывает дефицит питательных веществ, в частности кислорода, вследствие чего развивается гипоксия. Анемия представляет угрозу вынашиванию ребенка, может стать причиной позднего токсикоза и несвоевременного излития околоплодных вод. Возможны также усложнения при родах: слабая родовая деятельность, преждевременные роды, обильные кровотечения и даже гибель ребенка в течение первых суток жизни. Нередко такие детки рождаются незрелыми, с низким весом и впоследствии становятся более восприимчивыми к инфекциям. У них может быть нарушена кроветворная функция организма, наблюдается угнетение роста клеток крови.
Именно поэтому врачи решительно заявляют, что анемию необходимо лечить. Причем важно знать уровень гемоглобина женщины до беременности, чтобы вычислит скорость его падения.
Самым разумным и идеальным вариантом было бы не допустить развитие анемии. Для этого всем беременным рекомендуют уже с первых недель принимать витаминные комплексы. Кроме того ежедневный рацион матери должен содержать достаточное количество белка и продуктов, богатых железом. Среди таких гречневая крупа, мясо, печень, рыба, яйца, черствый хлеб, рожь, толокно, свекла, какао, персики, абрикосы, курага, орехи, зеленые яблоки, шпинат, гранаты и гранатовый сок, хурма, морковь, петрушка, сушеные грибы, бобовые. Возьмите во внимание, что лучше всего железо усваивается из животной пищи: из мяса всасывается 6% железа, из растительной пищи — только 0,2%. Также этому способствуют прогулки на свежем воздухе, фолиевая и аскорбиновая кислоты.
Питание с повышенным количеством железосодержащих продуктов может помочь повысить уровень гемоглобина при незначительном его падении. Но при низких показателях врач пропишет вам препараты железа и, возможно, дополнительные компоненты, улучшающие его всасывание. Многие неохотно принимают такую идею, опасаясь синтетических медикаментов. Однако считается, что железодефицит несет в себе большую угрозу для матери и плода, чем сами таблетки. Принимать их следует после еды, запивая большим количеством жидкости, так как они могут вызывать расстройства пищеварения и тошноту.
Врачи утверждают, что без препаратов железа лечение анемии невозможно в принципе, Поскольку с едой усваивается очень незначительный процент железа. Лечение протекает на протяжении нескольких месяцев, а первые ощутимые результаты наступают только после 3-х недель применения лекарств. Причем в случае тяжелой степени анемии или непереносимости таблеток необходимо делать инъекции. Но переживать не стоит: врач подберет наиболее подходящее для вас лечение.
источник
Период вынашивания малыша связан с многочисленными изменениями в организме будущей матери. Низкий гемоглобин при беременности – частая патология у женщин, ведь уровень железа в крови может падать относительно нормы по самым разным причинам. Такой диагноз слышат многие будущие мамы, но не все осознают его опасность. Ознакомиться с причинами состояния и последствиями для здоровья полезно каждой женщине.
Данный термин слышали практически все, но немногие знают, что он означает. Гемоглобин – это специальный железосодержащий белок, который находится в эритроцитах (красных кровяных тельцах). Главная его функция – доставка кислорода из легких человека к внутренним органам и тканям и транспортировка углекислого газа в обратном направлении. Отдельно от эритроцитов гемоглобин очень токсичен и может вызвать почечную недостаточность у человека.
Чтобы вовремя начать бороться с патологией, важно знать, какая концентрация эритроцитов в крови считается нормой. Немного понижен гемоглобин при беременности у всех женщин. Его нормальный уровень составляет 120–140 г/л. Процесс ожидания ребенка предусматривает другие показатели гемоглобина, в зависимости от срока беременности:
- первый триместр: от 112 до 160 г/л;
- второй триместр: от 106 до 144 г/л;
- третий триместр: допускается падения уровня до 100 г/л.
Диагностируется данное нарушение по определенным симптомам анемии. Кроме того, врачи назначают будущей маме регулярную сдачу анализов для контроля состояния пациентки. Слишком низкий гемоглобин во время беременности – повод для прохождения следующих видов лабораторных исследований:
- Чтобы подтвердить железодефицитную анемию, проверяется содержание железа в сыворотке крови. Выявляются железосвязывающие способности крови.
- Если подозревают В-12 дефицитную анемию, пациентку проверяют на нехватку витамина и фолиевой кислоты в организме.
- Для подтверждения гемолитических анемий проводят исследования, определяющие осмотическую стойкость эритроцитов и содержание свободного, связанного билирубина в крови и моче женщины.
- Дополнительные исследования проводятся для выявления наличия хронических или приобретенных патологий, следствием которых может стать низкий гемоглобин у беременных.
Если в организме беременной снижается концентрация гемоглобина, заподозрить нарушение можно по определенным признакам. У пациентки меняется цвет кожи и слизистых на желтоватый или более бледный. Кроме того, при пониженном гемоглобине наблюдаются следующие симптомы малокровия:
- отдышка;
- головокружение;
- шум в ушах;
- сонливость;
- повышенная утомляемость;
- обморочные состояния;
- плохой аппетит;
- вкусовые патологии;
- желание употребить такие продукты, как зола, песок, мел, сера;
- нарушение обоняния беременной, при котором приятными становятся запахи нафталина, выхлопных газов, краски, ацетона;
- невнимательность;
- беспричинное повышение температуры тела;
- проблемы с памятью.
Падение уровня эритроцитов при беременности встречается очень часто. Как правило, об анемии начинают говорить до 20 недели или на поздних сроках. Железодефицитное нарушение вызывают привычки питания и способы усвоения еды в организме будущей мамы:
- недоедание;
- недостаток железа в рационе беременной;
- нехватка животного белка, получаемого с пищей;
- высокое содержание в рационе кальция, из-за которого железо плохо усваивается организмом;
- скрытые кровотечения;
- патологии ЖКТ.
Низкий гемоглобин при беременности может стать и следствием следующих специфических причин:
- сильного токсикоза;
- многоплодной беременности;
- обострения в период вынашивания плода хронических заболеваний;
- короткого срока между беременностями;
- гормональных сбоев, при которых возрастают объемы эстрогенов;
- постоянных стрессов и нервных перенапряжений.
В настоящее время выделяют 3 степени низкого гемоглобина при беременности:
- Легкая анемия. При таком диагнозе уровень эритроцитов может падать до 90-110 гр/л. Нарушение часто не имеет клинических проявлений.
- Анемия средней степени тяжести. Отмечается падение гемоглобина до 70-90 гр/л. При такой степени низкого уровня эритроцитов в крови проявляются первые признаки патологии, на которые женщины часто не обращают внимания.
- Тяжелая анемия. При таком нарушении снижение гемоглобина достигает показателей меньше 70 гр/л. Патология сопровождается практически всеми клиническими проявлениями, увеличивается риск прерывания беременности. Состояние грозит будущей матери серьезными осложнениями.
Многие женщины легкомысленно относятся к уровню содержания гемоглобина в крови. Однако этот диагноз негативно влияет на здоровье малыша и будущей мамы. К последствиям анемии относятся следующие ситуации:
- Гестоз – осложнения в третьем триместре беременности. Низкие запасы железа приводят к нарушению работы печени, водного обмена, синтеза белка. Тяжелая форма гестоза приводит к дефициту кислорода в мозге, преэклампсии, головным болям, эклампсии, в связи с чем беременность прерывают, независимо от срока, по медицинским показаниям.
- Задержка внутриутробного развития малыша из-за гипоксии плода.
- Повышение риска преждевременных родов. Низкий уровень эритроцитов провоцирует отслойку плаценты, что приводит к гибели плода при отсутствии своевременной помощи.
- Тяжелая форма анемии вызывает мертворождение в 12 % случаев.
- Осложнения при родах (кровотечения, слабая родовая деятельность).
- Повышение риска инфекционных осложнений в послеродовом периоде.
- Отсутствие грудного молока или его недостаток.
Важно поднять гемоглобин при беременности, чтобы избежать негативных последствий для здоровья малыша. Дети у женщин с такой патологией рождаются преимущественно с низким весом и слабым иммунитетом. Как правило, дефицит эритроцитов у мамы вызывает угнетение роста клеток крови у ребенка и нарушение процесса кроветворения. Тяжелая анемия беременных приводит к серьезным задержкам развития малыша, он может родиться с заболеваниями ЦНС.
Сразу после появления признаков нарушения, на ранних стадиях нужно начинать терапию. Правильное лечение должно сочетать сбалансированный рацион питания с приемом препаратов. Для нормализации гемоглобина важно устранить причину малокровия. Лечение только железом является неэффективным. Накопление этого компонента в организме может иногда серьезно навредить. Часто для устранения патологии требуется лечение заболеваний кишечника, которые мешают железу усваиваться.
Для достижения нормальных показателей гемоглобина нужно следовать следующим рекомендациям специалистов:
- На начальной стадии лучше повышать уровень эритроцитов естественными способами за счет правильного питания с железосодержащими продуктами.
- Если у пациентки уровень гемоглобина ниже 90 мг/л, врачи назначают препараты и витаминные комплексы: Феррум Лек, Сорбифер, Тотему, Тардиферон.
- При уменьшении уровня железа в крови ниже 70 мг/л могут назначать инъекции специальных препаратов, которые помогают быстро повышать его показатели.
Достичь высокого показателя гемоглобина при помощи только применения таблеток не удастся. Как правило, синтез специальных белков в крови достигается правильным питанием. Рекомендуется делать упор на следующие продукты:
- зелень;
- печень;
- постное мясо;
- злаки;
- бобовые;
- грецкие орехи;
- сухофрукты;
- овощи – свекла, тыква, помидоры, капуста;
- фрукты – яблоки, персики, гранат, бананов;
- смородину;
- клюкву.
Гемоглобин при беременности может упасть по разным причинам. Лечение назначается в зависимости от конкретного случая. Тотема – одно из популярных средств в форме раствора. Препарат помогает повышать норму гемоглобина в крови, содержит элементарное железо, марганец, медь. Принимают раствор при анемии и для профилактики от 1 до 4 ампул ежедневно. Преимуществом средства является его удобная форма и состав. Среди недостатков стоит выделить побочные эффекты в виде тошноты, рвоты и нарушений работы кишечника.
Сорбифер дурулес – комбинированный препарат против анемии в форме таблеток. В составе присутствует сульфат железа и витамин C, за счет чего средство лучше усваивается. Преимущество препарата – высокая биодоступность и постепенное высвобождение в просвете кишечника, за счет чего таблетки не травмируют слизистую. Недостатком средства являются побочные эффекты, такие как тошнота, запор, диарея.
Думая о том, чем поднять гемоглобин при беременности, стоит рассмотреть и домашние рецепты, эффективность которых доказана несколькими поколениями. Однако перед применением народных средств нужно проконсультироваться с врачом. Популярные рецепты представлены ниже:
- Соединяют измельченные грецкие орехи с гречкой, заливают медом. Употребляют по 1 ложке каждый день.
- Смешивают равные доли изюма, кураги, орехов, добавляют мед. Употребляют ежедневно не более 3 ложек.
- Измельчить блендером чернослив, курагу, финики, изюм, лимонную цедру. Залить жидким медом, употреблять по 3 ложки каждый день.
Еще до того как забеременеть, женщинам стоит позаботиться о своем здоровье, восполнить дефицит витаминов и железа в организме. Для этого важно принимать специальные витаминно-минеральные комплексы, йод, фолиевую кислоту. На этапе планирования беременности нужно соблюдать особую диету. На всех сроках будущая мама должна избегать стрессов, часто гулять на свежем воздухе.
источник
Насколько опасен низкий гемоглобин при беременности? Эффективные способы восстановить показатели гемоглобина при беременности
В организме женщины беременность провоцирует множество изменений, которые подтверждаются отклонениями от норм некоторых показателей здорового человека. Но всегда ли эти отклонения являются признаком патологии, и в каком случае нужно бить тревогу?
Диагноз «низкий гемоглобин» при беременности слышит практически каждая будущая мамочка, панически реагируя, узнав результаты анализов.
Несомненно, анемия опасна для здоровья не только взрослого организма, но и еще не родившегося малыша.
Но прежде, чем бежать в аптеку за препаратами железа, стоит разобраться – где именно опасная грань пониженного гемоглобина при беременности, что стоит за появлением такого диагноза и каким образом можно предотвратить патологию.
Каждая клеточка организма нуждается в питании и, конечно, кислороде. Транспортную функцию газа осуществляет именно гемоглобин. Ионы железа, входящие в состав частицы, вступая в реакцию с кислородом, обеспечивают крови ее красный цвет. Эритроциты, которые переносят гемоглобин, имея пластичную структуру и отсутствие ядра, способны проникать через самые тонкие капилляры и обеспечивать и ткани будущей мамочки, и плод кислородом. На обратном пути гемоглобин захватывает отработанный углекислый газ, чтобы успешно вывести его из организма. На уровне гемоглобина отражаются многие факторы, и показатель по естественным причинам не может быть стабильным. Угрозу организму низкий гемоглобин при беременности представляет, когда изменения спровоцированы патологическими факторами.
Естественные причины снижения гемоглобина при беременности
Объем крови при беременности постепенно увеличивается. Это связано с ростом плода и необходимостью обеспечения его питания. Если бы этот объем оставался на прежнем уровне, несмотря на увеличение сосудов и капилляров, была невозможна циркуляции из-за слишком большой вязкости. Но при увеличении крови ее составляющие появляются не пропорционально. В этом случае плазма преобладает над эритроцитами. Естественные изменения начинают происходить после 20 недели. Соответственно очередной анализ показывает низкий гемоглобин при беременности. Перед родами постепенно увеличивается вязкость крови, и показатель приходит в норму.
Поэтому показатели будут отличаться от общепринятых норм и изменяться в зависимости от сроков. Если в естественном состоянии для женщин считается нормой показатель 120–140 г/л, то колебания во время беременности варьируются:
• в начале беременности от 112 до 160 г/л;
• в течение второго триместра от 106 до 144 г/л;
• во время третьего может снижаться до 100 г/л.
Показатель отслеживается в динамике и тревогу вызывает гемоглобин, который не снижается во время беременности или повышен, что также может свидетельствовать о патологиях.
Патологические причины низкого гемоглобина во время беременности
Говорить об анемии начинают при снижении гемоглобина во время беременности до 20-й недели или в более поздние сроки ниже установленной нормы. Чаще всего у беременных диагностируется железодефицитная анемия, которая может быть спровоцирована привычками питаниями и тем, как пища усваивается:
• несбалансированным рационом, не обеспечивающим достаточный уровень железа;
• низким содержанием в питании животного белка;
• повышенным содержанием в рационе кальция, препятствующему усвоению железа;
• патологиями желудка или кишечника, не дающими элементу усваиваться в полном объеме или, имеющие скрытые кровопотери.
К специфическим причинам низкого гемоглобина при беременности относят состояния в виде:
• короткого срока между беременностями;
• обострений хронических заболеваний;
• гормональных сбоев, сопровождающихся значительным увеличением эстрогенов;
• хронических стрессов или нервного перенапряжения.
Не стоит забывать, что низкий гемоглобин при беременности может свидетельствовать и о серьезных заболеваниях, которые проявились именно в этот период. Кроме железодефицитной анемии, гемоглобин может падать при следующих ситуациях:
При В-12 дефицитной анемии, которая объясняется нехваткой витамина В-12, участвующего в кроветворении, и может быть спровоцирована:
• заболеваниями желудка, кишечника;
• нарушениями усвоения питательных веществ;
• медикаментами, влияющими на кислотность;
• гельминтами, способными уничтожать витамины;
Вследствие проявлений аплестической анемии с угнетением образования новых частиц крови из-за нарушения способностей стволовых клеток под воздействием:
При ускоренной гибели эритроцитов. Гемолитическая анемия при беременности имеет приобретенный характер и может возникать:
• по причине иммунных сбоев;
• под воздействием ядов, химикатов, инфекций, токсических и вирусных соединений.
Заподозрить уменьшение гемоглобина во время беременности позволяют изменения цвета кожных покровов и слизистых на более бледный или желтоватый, а также внешние проявления в виде:
• слабости, утомляемости и сонливости;
• исчезновения аппетита, иногда отвращения к еде;
• вкусовых патологий, выраженных желанием отведать неестественную пищу (мел, золу, серу, песок);
• патологий обоняния, при которых становятся приятны отталкивающие «ароматы», такие как запах ацетона, краски, выхлопных газов, нафталина;
• повышений температуры, неимеющих причин;
• проблем с памятью или вниманием.
Более серьезные патологии могут вызывать:
• вздутия живота или метеоризм;
• увеличение печени или селезенки.
Однако медики не диагностируют анемию только по внешним признакам. Чтобы не пропустить момент снижения гемоглобина и отслеживать показатель в постоянной динамике беременным назначают ежемесячные обследования крови, которые и фиксируют уровень гемоглобина.
При обнаружении анемических признаков, медик обязан назначить расширенное обследование, которое может включать:
1. Для подтверждения железодефицитной анемии анализы на выявление содержания железа в сыворотке крови, а также желесосвязывающие способности.
2. При подозрении на В-12 дефицитную анемию понадобится исследование на уровень витамина В12, а также фолиевой кислоты.
3. Гемолитические анемии требуют лабораторных исследований, определяющих содержание свободного, связанного билирубина в моче и крови, а также осматическую стойкость эритроцитов.
Могут понабиться и дополнительные методы диагностики на выявление хронических или приобретенных патологий, спровоцировавших снижение гемоглобина.
Пониженный гемоглобин при беременности – довольно опасное состояние, которое отражается не только на самочувствии будущей мамочки, но и вызывает кислородное голодание у плода и может стать причиной:
• позднего или тяжело протекающего раннего токсикоза;
• слабой родовой деятельности;
• низкого гемоглобина у младенца после рождения.
Поэтому к лечению приступают незамедлительно.
Прежде всего, лечение направлено на устранение причины, провоцирующей снижение гемоглобина. Поэтому важно знать происхождение заболевания. Широко распространенный миф о лечении анемии только железом неэффективен в более чем половине случаев. А при некоторых состояниях накопление железа может даже навредить. Может понадобиться лечение патологий кишечника и других хронических заболеваний, не дающих усваиваться элементам.
Если все-таки подтверждается дефицит железа, медики рекомендуют:
1. На начальной стадии не увлекаться медикаментами, а отрегулировать питание, насытив его железосодержащими продуктами.
2. При понижении гемоглобина ниже 90 мг/л рекомендовано принятие витаминных комплексов в виде Феррум Лека, Тотема, Сорбифера, Тардиферона. Дозировку, курс и вид препарата подбирает врач.
3. При гемоглобине ниже 70 мг/л могут понадобиться инъекции препаратов железа.
Стоит учитывать, что железо не усваивается в сочетании с кальцием. Поэтому прием препаратов лучше не сочетать с молочными блюдами. Однако витамин С, а также кислота фолиевая ускоряет процесс. Эти элементы часто присутствуют в комплексных препаратах или назначаются дополнительно.
Не стоит игнорировать многолетний опыт женщин, успешно применявших домашние рецепты. Однако перед домашними экспериментами стоит проконсультироваться со своим медиком.
Можно попробовать не только эффективные, но и вкусные приемы лечения низкого гемоглобина при беременности в виде:
1. Размельченных грецких орехов и гречки, залитых медом в равных количествах. Лекарство употребляют ежедневно по ложке.
2. Меда, кураги, изюма и орехов, смешанных в одинаковом объеме. Употребление до трех ложек каждый день поможет отрегулировать гемоглобин.
3. Для этого целебного лакомства нужно запастись финиками, черносливом, курагой и изюмом, которые перемолоть блендером и добавить к ним мед и цедру лимона. Ежедневное употребление трех ложек станет подспорьем в повышении гемоглобина.
На первом месте, конечно, стоит питание, которое не только помогает повысить гемоглобин при анемии, но и предотвратить развитие патологии. Стоит сделать упор на продуктах, которые богаты железом, отдавая предпочтение:
• разнообразным кашам, прежде всего гречке;
• овощам в виде свеклы, помидоров, тыквы, картофеля, любого вида капусты;
• фруктам в виде персиков, яблок, бананов, смородины, клюквы, гранатов;
Беременным поможет избежать понижения гемоглобина частое пребывание на воздухе, способствующие насыщению кислородом, двигательная активность, позволяющая усилить кровоток и спокойная атмосфера, не дающая поводов для стрессов.
Способов лечения анемии и предотвращения низкого гемоглобина при беременности достаточно. Не стоит забывать, что и ваше здоровье, и будущего малыша в большинстве случаев зависит от питания, образа жизни, и своевременного контроля над важными показателями, в том числе и гемоглобином.
источник


