Железодефицитная анемия – клинико-гематологический синдром, обусловленный недостатком железа в организме человека, что влечет нарушение нормального синтеза гемоглобина и гипоксию тканей.
Патология широко распространена. По статистическим данным, у 8-10% женщин детородного возраста диагностируется железодефицитная анемия, а у 30% женщин – латентный дефицит железа. В раннем детском возрасте признаки железодефицитной анемии выявляются у каждого второго ребенка. В структуре всех анемий на долю железодефицитной приходится 90%.
В основе развития железодефицитной анемии лежит отрицательный баланс обмена железа. К этому могут приводить разные факторы, но чаще всего причиной дефицита железа становится хроническая кровопотеря:
- кровотечения из геморроидальных узлов или анальных трещин;
- дисфункциональные маточные кровотечения;
- обильные менструации;
- желудочно-кишечные кровотечения (из эрозий и язв слизистой оболочки желудка или кишечника).
Другие причины кровопотери:
- гельминтозы;
- гемосидероз легких;
- геморрагические диатезы (болезнь Виллебранда, гемофилия);
- гемоглобинурия;
- обширные травмы и операции;
- частая сдача крови (донорство).
Нередко железодефицитная анемия развивается и у пациентов с хронической почечной недостаточностью, находящихся на программном гемодиализе.
При железодефицитных состояниях происходит снижение активности IgA; в результате у пациентов зачастую возникают кишечные и респираторные инфекции.
Недостаток железа в организме также может сформироваться в результате недостаточного поступления его из пищи по следующим причинам:
- низкий уровень жизни;
- вегетарианство;
- соблюдение диеты, ограничивающей употребление мясных продуктов;
- анорексия;
- искусственное вскармливание детей грудного возраста, особенно при позднем введении прикорма.
Ряд заболеваний и патологических состояний органов пищеварительной системы может приводить к нарушению всасывания железа и развитию железодефицитной анемии:
- гастерэктомия;
- состояние после резекции тонкой кишки;
- синдром мальабсорбции;
- хронический энтерит;
- гипоацидный гастрит;
- кишечные инфекции.
Железодефицитная анемия развивается и у пациентов, страдающих хроническими гепатитами или циррозом печени. В данном случае нарушается транспорт железа из депо.
Железодефицитная анемия может также появиться на фоне повышенной потребности в железе (в период полового созревания, беременности либо лактации) или при значительных потерях этого элемента (при онкологических, инфекционных заболеваниях).
В зависимости от причины железодефицитные анемии делятся следующим образом:
- алиментарные;
- постгеморрагические;
- связанные с нарушением транспорта железа, недостаточностью его резорбции или повышенным расходом;
- обусловленные врожденным (исходным) дефицитом железа.
По степени выраженности лабораторных и клинических признаков железодефицитные анемии бывают:
- легкими (гемоглобин выше 90 г/л);
- средней тяжести (гемоглобин от 70 до 90 г/л);
- тяжелыми (гемоглобин менее 70 г/л).
Железодефицитная анемия легкой степени в большинстве случаев протекает без-каких либо клинических проявлений или с минимальной их выраженностью. Тяжелая форма сопровождается развитием гематологического, сидеропенического и циркуляторно-гипоксического синдромов.
В течении железодефицитной анемии выделяют несколько стадий:
- Предлатентный железодефицит – истощается депонированное железо, гемоглобиновые и транспортные запасы сохранены.
- Латентный железодефицит – происходит снижение запасов содержащегося в плазме крови транспортного железа.
- Собственно железодефицитная анемия – истощение всех метаболических запасов железа (эритроцитарного, транспортного и депонированного).
В клинической картине железодефицитной анемии выделяют синдромы:
- циркуляторно-гипоксический;
- сидеропенический;
- астеновегетативный.
Возникающие на фоне железодефицитной анемии циркуляторно-гипоксические нарушения ухудшают течение сопутствующих заболеваний сердечно-сосудистой и дыхательных систем.
Развитие циркуляторно-гипоксического синдрома обусловлено нарушением синтеза гемоглобина, в результате чего страдает транспорт кислорода и развивается тканевая гипоксия. Клинически это проявляется:
- общей слабостью;
- сонливостью;
- головокружениями;
- шумом в ушах;
- преходящими обмороками;
- учащенным сердцебиением;
- повышенной чувствительностью к низкой температуре;
- одышкой, возникающей при физических нагрузках, а при тяжелой анемии – и в состоянии покоя.
Механизм развития сидеропенического синдрома связан с дефицитом железосодержащих тканевых ферментов (цитохромов, пероксидазы, каталазы). Недостаток названных ферментов становится причиной наблюдаемых на фоне железодефицитной анемии трофических расстройств со стороны слизистых оболочек и кожных покровов. Признаки сидеропенического синдрома:
- сухость кожи;
- деформация, повышенная ломкость и поперечная исчерченность ногтей;
- выпадение волос;
- атрофический гастрит;
- дисфагия;
- ангулярный стоматит;
- глоссит;
- искажения вкуса (желание употреблять в пищу несъедобные предметы, например глину или зубной порошок);
- дизурические расстройства;
- диспепсия;
- мышечная слабость.
Астеновегетативный синдром характеризуется эмоциональной лабильностью, повышенной раздражительностью, ухудшением памяти, снижением работоспособности.
Клиническая картина железодефицитной анемии у детей неспецифична, преобладает один из следующих синдромов:
- Астеновегетативный. Связан с кислородным голоданием тканей нервной системы. Проявляется снижением мышечного тонуса и задержкой психомоторного развития ребенка. При тяжелой степени железодефицитной анемии и отсутствии необходимой терапии возможна интеллектуальная недостаточность. К другим проявлениям астеновегетативного синдрома относят энурез, обморочные состояния, головокружение, раздражительность и плаксивость.
- Эпителиальный. Характеризуется изменениями со стороны кожи и ее придатков. Кожные покровы становятся сухими, в области коленей и локтей развивается гиперкератоз, волосы теряют блеск и активно выпадают. Часто развиваются хейлит, глоссит, ангулярный стоматит.
- Диспепсический. Снижается аппетит вплоть до полного отказа от еды, наблюдаются неустойчивость стула (поносы, чередующиеся с запорами), вздутие живота, дисфагия.
- Сердечно-сосудистый. Развивается на фоне тяжелой железодефицитной анемии и проявляется одышкой, снижением артериального давления, тахикардией, шумами в сердце и дистрофическими изменениями в миокарде.
- Синдром иммунодефицита. Характеризуется немотивированным повышением температуры до субфебрильных значений. Дети подвержены респираторным кишечным инфекциям с тяжелым и (или) затяжным течением.
- Гепатолиенальный. Наблюдается на фоне выраженной железодефицитной анемии, особенно сочетающейся с другими видами анемий или рахитом. Проявляется увеличением размеров печени и селезенки.
В раннем детском возрасте признаки железодефицитной анемии выявляются у каждого второго ребенка.
Диагностика состояния, а также определение степени его тяжести осуществляются по результатам лабораторных исследований. Для железодефицитной анемии характерны следующие изменения:
- снижение содержания гемоглобина в крови (норма для женщин – 120–140 г/л, для мужчин – 130–150 г/л);
- пойкилоцитоз (изменение формы эритроцитов);
- микроцитоз (наличие в крови аномально маленьких по своим размерам эритроцитов);
- гипохромия (цветовой показатель – менее 0,8);
- снижение концентрации сывороточного железа (норма для женщин – 8,95–30,43 мкмоль/л, для мужчин – 11,64–30,43 мкмоль/л);
- уменьшение концентрации ферритина (норма для женщин – 22–180 мкг/л, для мужчин – 30–310 мкг/л);
- уменьшение насыщения трансферрина железом (норма – 30%).
Для эффективного лечения железодефицитной анемии важно установить причину, ее вызвавшую. С целью обнаружения источника хронической кровопотери показано проведение:
- ФЭГДС;
- рентгенографии желудка с контрастированием;
- колоноскопии;
- ирригоскопии;
- ультразвукового исследования органов малого таза;
- исследования кала на скрытую кровь.
По статистическим данным, у 8-10% женщин детородного возраста диагностируется железодефицитная анемия, а у 30% женщин – латентный дефицит железа.
В сложных диагностических случаях выполняют пункцию красного костного мозга с последующим гистологическим и цитологическим исследованием полученного пунктата. Значительное снижение в нем сидеробластов свидетельствует о наличии железодефицитной анемии.
Дифференциальная диагностика проводится с другими видами гипохромных анемий (талассемией, сидеробластной анемией).
Принципы терапии железодефицитной анемии:
- устранение источника хронической кровопотери;
- коррекция рациона;
- восполнение недостатка железа.
Важную роль играет диетотерапия. В рацион включают язык, печень, мясо кролика, баранину, говядину, телятину – продукты, богатые гемовым железом. Для улучшения всасывания железа из желудочно-кишечного тракта необходимы аскорбиновая, янтарная и лимонная кислоты, которые в большом количестве содержатся в свежих фруктах и ягодах. Исключают шоколад, молоко, соевый протеин, чай, кофе, поскольку они ингибируют всасывание железа.
Но только лишь диетой восполнить уже образовавшийся дефицит железа невозможно. Пациенты с железодефицитной анемией проходят заместительную терапию ферропрепаратами длительным курсом (не менее 2-2,5 месяцев).
При тяжелой форме железодефицитной анемии и выраженном циркуляторно-гипоксическом синдроме возникают показания к проведению гемотрансфузии.
Возникающие на фоне железодефицитной анемии циркуляторно-гипоксические нарушения ухудшают течение сопутствующих заболеваний сердечно-сосудистой и дыхательных систем.
При железодефицитных состояниях происходит снижение активности IgA; в результате у пациентов зачастую возникают кишечные и респираторные инфекции.
На фоне длительного течения тяжелой формы железодефицитной анемии у больных может развиться миокардиодистрофия.
Прогноз благоприятный при условии своевременной коррекции дефицита железа и устранения причины развития анемии.
Профилактика железодефицитной анемии включает:
- полноценное рациональное питание;
- ежегодный контроль содержания гемоглобина в крови;
- своевременное устранение источников хронической кровопотери;
- профилактический прием препаратов железа лицами из группы риска.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
В.Ю. Сельчук, С.С. Чистяков, Б.О. Толокнов, Л.В. Манзюк, мгмсу М.П. Никулин, Т.В. Юрьева, П.В. Кононец, Г.В. Титова
МГМСУ
Реферат: обсуждаются вопросы современного лечения железодефицитных анемий, включая препарат для внутривенного введения — карбоксимальтозат железа, который быстро восстанавливает дефицит железа, не вызывает реакции гиперчувствительности, характерные для препаратов, содержащих декстран, и обеспечивает медленное высвобождение железа, что снижает риск токсических эффектов.
Ключевые слова: железодефицитная анемия, лечение, карбоксимальтозат железа
Анемия — это клинико-гематологический синдром, характеризующийся уменьшением количества эритроцитов и гемоглобина в крови. Снижение содержания гемоглобина до уровня менее 120 г/л рассматривается как анемия [Aapro, 2008]. Самые разнообразные физиологические и патологические процессы могут служить основой развития анемических состояний, в связи с чем анемии в большинстве случаев рассматриваются как симптом, а не основное заболевание. Анемии наблюдаются при многих терапевтических, хирургических, онкологических и других заболеваниях. Различают железодефицитные, сидероахрестические (с избытком железа), В12— и фолиеводефицитные, гемолитические, анемии при костномозговой недостаточности, постгеморрагические, анемии, связанные с перераспределением железа, комбинированные анемии. Однако 80% всех анемий связано с дефицитом железа. Железо в организме человека участвует в регуляции обмена веществ, в процессах переноса кислорода, в тканевом дыхании и оказывает огромное влияние на состояние иммунологической резистентности.
Почти все железо в организме человека входит в состав различных белков и ферментов. Можно выделить две его основные формы: гемовое (входящее в состав гема — составной части гемоглобина и миоглобина) и негемовое. Железо гема мясных продуктов всасывается без участия соляной кислоты. Однако ахилия может в определенной мере способствовать развитию железодефицитной анемии (ЖДА) при наличии значительных потерь железа и высокой потребности в нем.
Всасывание железа осуществляется преимущественно в двенадцатиперстной кишке и верхних отделах тощей кишки. Степень всасывания железа зависит от потребности организма в нем. При выраженном дефиците железа всасывание его может происходить и в остальных отделах тонкого кишечника. При уменьшении потребности организма в железе происходит снижение скорости поступления его в плазму крови и увеличивается отложение в энтероцитах в виде ферритина, который элиминируется при физиологическом слущивании эпителиальных клеток кишечника. В крови железо циркулирует в комплексе с плазменным трансферрином. Этот белок синтезируется преимущественно в печени. Трансферрин захватывает железо из энтероцитов, а также из депо в печени и селезенке и переносит его к рецепторам на эритрокариоцитах костного мозга. В норме трансферрин насыщен железом приблизительно на 30%. Комплекс трансферрин-железо взаимодействует со специфическими рецепторами на мембране эритрокариоцитов и ретикулоцитов костного мозга, после чего путем эндоцитоза проникает в клетки, и железо переносится в их митохондрии, где включается в протопорфирин и таким образом участвует в образовании гема. Освободившийся от железа трансферрин неоднократно участвует в переносе железа. Количество железа, которое расходуется на эритропоэз, составляет 25 мг/сут., что значительно превышает возможности всасывания железа в кишечнике. В связи с этим для гемопоэза постоянно используется железо, освобождающееся при распаде эритроцитов в селезенке. Хранение (депонирование) железа осуществляется в депо в составе белков ферритина и гемосидерина.
Наиболее распространенная форма депонирования железа в организме — ферритин. Ферритин представляет собой водорастворимый гликопротеиновый комплекс, в центре которого расположено железо, покрытое белковой оболочкой из апоферритина. Каждая молекула ферритина содержит от 1000 до 3000 атомов железа. Ферритин определяется почти во всех органах и тканях, но наибольшее его количество обнаруживается в макрофагах печени, селезенки, костного мозга, эритроцитах, сыворотке крови, слизистой оболочке тонкой кишки. При нормальном балансе железа в организме устанавливается своеобразное равновесие между содержанием ферритина в плазме и депо (прежде всего в печени и селезенке). Уровень ферритина в крови отражает количество депонированного железа. Ферритин создает запасы железа в организме, которые могут быстро мобилизоваться при повышении потребности тканей в железе.
Другая форма депонирования железа — гемосидерин. Это малорастворимое производное ферритина с более высокой концентрацией железа, состоящее из агрегатов кристаллов железа, не имеющих апоферритиновой оболочки. Гемосидерин накапливается в макрофагах костного мозга, селезенки, купферовских клетках печени.
Общепринято выделять две формы железодефицитных состояний: латентный дефицит железа и ЖДА. Латентный дефицит железа характеризуется уменьшением количества железа в его депо и снижением уровня транспортного железа крови при нормальных показателях гемоглобина и эритроцитов. ЖДА — гипохромная микроцитарная анемия, развивающаяся вследствие дефицита железа в сыворотке крови, костном мозге и депо — печени и селезенке. ЖДА возникает как правило, при хронической потере крови и (или) недостаточном поступлении железа в организм.
По данным Всемирной организации здравоохранения (ВОЗ), дефицит железа в организме человека является одним из наиболее распространенных дефицитов питательных веществ в организме человека во всем мире [Benoist B. et al., 2008; WHO, 2001]. Анемия относится к числу глобальных проблем современного здравоохранения. В мире анемией страдают около 1,6 млрд человек, или 24,8% от общего населения. Частота встречаемости анемии оказалась высокой во всех группах и составила 25,4-47,4% у детей дошкольного и школьного возраста, 41,8% — у беременных женщин, 30,2% — у небеременных женщин репродуктивного возраста, 23,9% — у пожилых людей и 12,7% — у мужчин.
Хотя среди взрослого населения анемия чаще всего развивалась у женщин во время беременности, тем не менее в популяции основную долю пациентов с анемией составляли небеременные женщины репродуктивного возраста (468 млн человек). По крайней мере в половине случаев причиной анемии служит дефицит железа [WHO, 2001], который может быть следствием хронической кровопотери (менструации, оккультные кровотечения при опухолях желудочно-кишечного тракта (ЖКТ), неспецифические и специфические воспалительные заболевания тонкой и толстой кишки, другие причины), недостаточного поступления железа с пищей или нарушения его усвояемости (например, при хроническом алкоголизме), повышенной потребности (детский и подростковый возраст, беременность, послеродовый период), нарушения всасывания.
Дефицит железа бывает не только абсолютным, но и функциональным. Последний возникает, когда адекватное или даже повышенное общее содержание железа в организме оказывается недостаточным у больных при увеличении потребности в железе костного мозга на фоне стимуляции эритропоэза. Важную роль в регуляции обмена железа играет гепсидин — гормон, который образуется в печени, взаимодействует с ферропортином (белком, осуществляющим транспорт железа) и подавляет всасывание железа в кишечнике, а также его высвобождение из депо и макрофагов. Повышение уровня гепсидина, отмечающееся при воспалении, считают основной причиной анемии при хронических заболеваниях. Кроме того, уровень гепсидина повышается при хронической болезни почек, что способствует развитию нефрогенной анемии и резистентности к стимуляторам эритропоэза. При усилении эритропоэза под действием эритропоэтина скорость мобилизации железа из депо становится недостаточной для обеспечения возросших потребностей костного мозга. Пролиферирующим эритробластам необходимо все большее количество железа, что приводит к истощению лабильного пула железа и снижению сывороточного уровня ферритина. Для мобилизации и растворения железа из гемосидерина требуется определенное время. В результате количество поступающего в костный мозг железа уменьшается, что вызывает развитие его функционального и абсолютного дефицита.
В соответствии с Международной классификацией болезней 10-го пересмотра (МКБ-10) учитывают следующие формы анемий, связанных с абсолютным и относительным дефицитом железа:
Классификация, клиника и диагностика ЖДА
Общепризнанной классификации ЖДА не существует. Имеются клиническая классификация ЖДА и классификация по стадиям и тяжести протекания анемии.
Клиническая классификация ЖДА:
1. ЖДА постгеморрагические. Эту группу составляют анемии, развивающиеся на почве повторных небольших кровопотерь, — метроррагии, эпистаксис, гематурия и т.д.
2. ЖДА беременных. Причины возникновения анемий данной группы различны: дисбаланс питания беременных и связанное с этим ухудшение утилизации железа, передача организмом матери значительного его количества развивающемуся плоду, потери железа в период лактации и др.
3. ЖДА, связанные с патологией ЖКТ. К ним относятся анемии, возникающие после гастрэктомии, обширных резекций тонкой кишки, при различных энтеропатиях. По своей сути это ЖДА, обусловленные грубым, тяжелым нарушением функции всасывания железа -проксимальном отделе двенадцатиперстной кишки.
4. ЖДА вторичные, возникающие при инфекционных, воспалительных или опухолевых болезнях. Анемии в этих случаях развиваются вследствие больших потерь железа при гибели клеток опухолей, распаде тканей, микро- и даже макрогеморрагиях, повышении потребности в железе в очагах воспаления.
5. Эссенциальная (идиопатическая) ЖДА, при которой самый тщательный анамнестический и лабораторный поиск не выявляет общеизвестные причины возникновения дефицита железа. У большинства больных имеет место особая форма нарушения всасывания железа.
6. Ювенильная ЖДА — анемия, развивающаяся у молодых девушек (и чрезвычайно редко — у юношей). Данная форма железодефицитного малокровия связана с генетическими или фенотипическими дисгормональными явлениями.
7. ЖДА сложного генеза. В эту группу входят анемии алиментарные.
ЖДА также классифицируют по стадиям и тяжести протекания.
I стадия — потеря железа превышает его поступление, постепенное истощение запасов, всасывание в кишечнике компенсаторно увеличивается;
II стадия — истощение запасов железа (уровень сывороточного железа — ниже 50 мкг/л, насыщение трансферрина — ниже 16%) препятствует нормальному эритропоэзу, эритропоэз начинает падать;
III стадия — развитие анемии легкой степени (100-120 г/л гемоглобина, компенсированной), с незначительным снижением цветового показателя и других индексов насыщения эритроцитов гемоглобином;
IVстадия — выраженная (менее 100 г/л гемоглобина, субкомпенсированная) анемия с явным снижением насыщения эритроцитов гемоглобином;
Vстадия — тяжелая анемия (60-80 г/л гемоглобина) с циркуляторными нарушениями и тканевой гипоксией.
Клиническая картина ЖДА
Клиническими проявлениями ЖДА являются два важнейших синдрома — анемический и сидеропенический.
Анемический синдром обусловлен снижением содержания гемоглобина и уменьшением количества эритроцитов, недостаточным обеспечением тканей кислородом и представлен неспецифическими симптомами. Больные жалуются на общую слабость, повышенную утомляемость, снижение работоспособности, головокружение, шум в ушах, мелькание мушек перед глазами, сердцебиения, одышку при физической нагрузке, появление обморочных состояний. Может появляться снижение умственной работоспособности, ухудшение памяти, сонливость. Субъективные проявления анемического синдрома вначале беспокоят больных при физической нагрузке, а затем и в покое (по мере развития анемии).
При объективном исследовании обнаруживается бледность кожи и видимых слизистых оболочек, нередко — некоторая пастозность в области голеней, стоп, лица. Характерны утренние отеки — «мешки» вокруг глаз. Анемия обусловливает развитие синдрома миокардиодистрофии, который проявляется одышкой, тахикардией, часто аритмией, умеренным расширением границ сердца влево, глухостью тонов сердца, негромким систолическим шумом во всех аускультативных точках. При тяжелой и длительной анемии миокардиодистрофия может привести к выраженной недостаточности кровообращения. ЖДА развивается постепенно, поэтому организм больного адаптируется к низкому уровню гемоглобина, и субъективные проявления анемического синдрома не всегда бывают ярко выражены.
Сидеропенический синдром (синдром гипосидероза) обусловлен тканевым дефицитом железа, что приводит к снижению активности многих ферментов (цитохромоксидаза, пероксидаза, сукцинат-дегидрогеназа и др.). Сидеропенический синдром проявляется многочисленными симптомами, такими как:
Лабораторные данные
Диагностика латентного дефицита железа
Латентный дефицит железа диагностируется на основании следующих признаков:
Диагностика ЖДА
При снижении содержания гемоглобинового железа появляются характерные для ЖДА изменения общего анализа крови:
Наиболее часто используемыми в практике критериями ЖДА являются:
— низкий цветовой показатель;
— гипохромия эритроцитов, микроцитоз;
— снижение уровня сывороточного железа;
— повышение ОЖСС;
— снижение содержания ферритина в сыворотке.
При биохимическом исследовании крови, кроме снижения уровня сывороточного железа и ферритина, выявляются также изменения, обусловленные основным онкологическим или другим заболеванием.
Лечение
В настоящее время существует следующие этапы лечения ЖДА:
Не так давно гемотрансфузия являлась одним из самых распространенных способов коррекции анемии даже легкой степени у больных после операционной кровопотери и кровопотери при других клинических ситуациях (роды, маточные кровотечения, геморрой, опухоли ЖКТ и др.). Считалось, что надо остановить кровотечение и перелить донорскую кровь или эритроцитную массу. Необходимое для переливания количество эритроцитов определяли исходя из объема кровопотери и уровня гемоглобина. Однако ориентация на достижение нормального уровня гемоглобина иногда приводила к переливанию значительных количеств (до 5-6 л) донорской крови, что сопровождалось развитием синдрома массивной трансфузии, рецидивом кровотечения, появлением признаков полиорганной недостаточности с высокой смертностью.
В последнее время получила распространение новая трансфузионная тактика — компонентная гемотерапия, в связи с чем переливание эритроцитной массы заняло доминирующее место в лечении не только хронической, но и острой кровопотери. Однако отсутствие детально разработанных и сформулированных показаний к гемотерапии с учетом индивидуальных особенностей пациентов нередко приводит к необоснованным, неоправданным трансфузиям, которых, к сожалению, еще много. В современных условиях оправдана тенденция к ограничению переливания препаратов крови в связи с ростом числа таких осложнений, как перенос инфекций, формирование ложных групповых антител, подавление эндогенного эритропоэза.
Лечебная программа при ЖДА включает:
При выявлении причины развития ЖДА основное лечение должно быть направлено на ее устранение (оперативное лечение опухоли желудка, кишечника, лечение энтерита, коррекция алиментарной недостаточности и др.). В целом ряде случаев радикальное устранение причины ЖДА не представляется возможным, например, при продолжающихся меноррагиях, наследственных геморрагических диатезах, проявляющихся носовыми кровотечениями, у беременных и в некоторых других ситуациях. В таких случаях основное значение приобретает патогенетическая терапия железосодержащими лекарственными препаратами.
Путь введения препарата больному ЖДА определяется конкретной клинической ситуацией. При проведении купирующей терапии применяются пероральное и парентеральное введение препаратов железа (ПЖ) больному.
Первый путь — пероральный — является наиболее распространенным, хотя и дающим более отсроченные результаты.
Основными принципами лечения ПЖ для приема внутрь являются следующие:
— назначение ПЖ с достаточным содержанием трехвалентного железа;
— нецелесообразность одновременного назначения витаминов группы В (в том числе В12), фолиевой кислоты без специальных показаний;
— избегание назначения ПЖ внутрь при наличии признаков нарушения всасывания в кишечнике;
— достаточная продолжительность насыщающего курса терапии (не менее 3-5 мес.);
— необходимость проведения поддерживающей терапии ПЖ после нормализации показателей гемоглобина в соответствующих ситуациях.
Для адекватного прироста показателей гемоглобина у больных необходимо назначать от 100 до 300 мг трехвалентного железа в сутки. Применение более высоких доз не имеет смысла, поскольку всасывание железа при этом не увеличивается. Индивидуальные колебания в количестве необходимого железа обусловлены степенью его дефицита в организме, истощения запасов, скоростью эритропоэза, всасываемостью, переносимостью и некоторыми другими факторами. С учетом этого при выборе лекарственного ПЖ следует ориентироваться не только на содержание в нем общего количества, но и, главным образом, на количество трехвалентного железа, которое только и всасывается в кишечнике.
Причины неэффективности терапии ПЖ для приема внутрь:
— отсутствие дефицита железа (неправильная трактовка природы гипохромной анемии и ошибочное назначение ПЖ);
— недостаточная дозировка ПЖ (недоучет количества трехвалентного железа в препарате);
— недостаточная длительность лечения ПЖ;
— нарушение всасывания ПЖ, назначаемых внутрь больным с соответствующей патологией;
— одновременный прием препаратов, нарушающих всасывание железа;
— наличие хронических (оккультных) кровопотерь, чаще всего из органов ЖКТ;
— сочетание ЖДА с другими анемическими синдромами (В12-дефицитной, фолиеводефицитной).
Второй путь введения ПЖ — парентеральное введение, которое может быть внутримышечным и внутривенным. Показаниями для применения ПЖ парентерально могут быть следующие клинические ситуации:
— нарушение всасывания при патологии кишечника (энтериты, синдром недостаточности всасывания, резекция тонкого кишечника, резекция желудка по методу Бильрот II с выключением двенадцатиперстной кишки);
— обострение язвенной болезни желудка или двенадцатиперстной кишки;
— непереносимость ПЖ для приема внутрь, не позволяющая дальнейшее продолжение лечения;
— необходимость более быстрого насыщения организма железом, например, у больных ЖДА, которым предстоят оперативные вмешательства (миома матки, геморрой и др.).
В отличие от ПЖ для приема внутрь в инъекционных препаратах железо всегда находится в трехвалентной форме. Лечение больных с ЖДА имеет свои особенности в зависимости от конкретной клинической ситуации с учетом многих факторов, в том числе характера основного заболевания и сопутствующей патологии, возраста больных (дети, пожилые люди), выраженности анемического синдрома, дефицита железа, переносимости ПЖ и др. Общая ориентировочная доза ПЖ для внутримышечного введения, необходимая для коррекции дефицита железа и анемии, может быть рассчитана по формуле:
А = KxF (100 — 6 Х Hb) F = 0,0066,
где А — число ампул, К — масса больного в кг, НЬ — содержание гемоглобина в г %.
При парентеральном введении ПЖ возможны развитие флебитов, инфильтратов, потемнение кожи в местах инъекций, аллергических реакций, в том числе тяжелых (анафилактический шок). Внутримышечные инъекции болезненны, в некоторых случаях они ассоциировались с развитием саркомы ягодичной мышцы [Grasso P, 1973; Greenberg G., 1976]. По мнению некоторых авторов [Auerbach M. et al., 2007], от внутримышечного введения ПЖ следует отказаться.
В последнее время особенно большой интерес вызывают ПЖ для внутривенного введения с целью терапии постгеморрагических анемий. В нескольких работах показано, что внутривенное введение ПЖ более эффективно при сравнении с приемом железа внутрь при тех же показаниях. Помимо этого, внутривенная терапия позволяет избежать возникновения как побочных эффектов со стороны ЖКТ, наблюдающихся при приеме ПЖ внутрь, так и некоторых осложнений, вызываемых при внутримышечном введении ПЖ, однако требует определенного уровня реанимационной службы учреждения, в котором вводятся препараты.
ПЖ для внутривенного введения
Для внутривенного введения в России применяют карбоксимальтозат железа (Феринжект®), сахарат железа (Венофер), глюконат железа и декстран железа, которые представляют собой сферические железоуглеводные коллоиды. Углеводная оболочка придает комплексу стабильность, замедляет высвобождение железа и поддерживает образующиеся формы в коллоидной суспензии.
Внутривенное введение декстрана железа вызывает большое число анафилактических реакций, сопровождающихся летальностью в 13,5% случаев [Faich G. еt Strobos J., 1999], и в настоящее время применяется ограниченно. Применение натриевого комплекса глюконата железа в сукрозе вызывает значительно меньше осложнений и, как правило, не сопровождается смертельными исходами. Однако токсические эффекты, связанные с поступлением свободного железа в организм, существенно ограничивают применение препарата в ежедневной практике терапии ЖДА.
Сахарат железа (III) (Венофер®) является популярным препаратом для лечения синдрома ЖДА. Это связано с безопасностью и высокой переносимостью комплекса трехвалентного железа с сахаратом в отличие от декстрана железа и глюконата железа. Данный препарат одобрен для применения, в том числе и в период беременности. Венофер следует вводить только в учреждениях, располагающих оборудованием для сердечно-легочной реанимации, так как часто могут отмечаться сердечно-сосудистые осложнения в виде гипотонии. Максимальная разовая парентеральная доза сахарата железа (III) составляет 500 мг, предпочтительно развести препарат в 100 мл 0,9% раствора NaCl для введения в форме инфузии. Продолжительность инфузии составляет приблизительно 4,5 ч с использованием внутривенного доступа (следует помнить, что высокая скорость инфузии связана с риском развития гипотензивной реакции). В зависимости от исходных значений уровня гемоглобина внутривенное введение повторяют 1-3 раза/нед. до повышения уровня гемоглобина >105 г/л. Затем пациента можно перевести на прием пероральных ПЖ для поддерживающей терапии. Оснований ожидать возможной передозировки железом не имеется.
Комплекс железа с карбоксимальтозой (Феринжект®) — новый недекстрановый комплекс железа, преимуществом которого является возможность введения высоких доз (до 1000 мг за 1 введение) в короткий промежуток времени (на 1 инфузию требуется 15 мин.). Благодаря этому отсутствует необходимость в дорогостоящих повторных инфузиях небольших доз железа, при этом Феринжект® характеризуется хорошей переносимостью. Феринжект® также одобрен для применения, в том числе и в период беременности. На сегодняшний день (как и в случае сахарата железа) не проводилось масштабных рандомизированных исследований для оценки безопасности применения данного препарата для плода. По этой причине перед назначением любых ПЖ внутривенно необходимо тщательно оценить соотношение пользы и рисков.
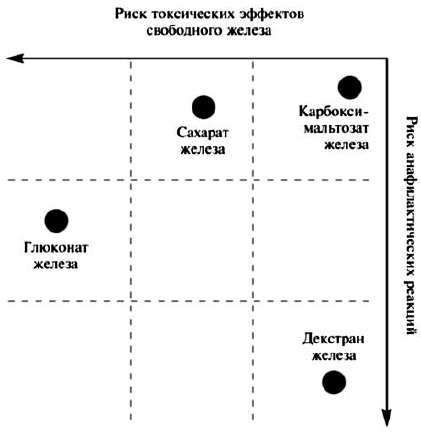
Эффективность и безопасность внутривенного введения ПЖ зависят от их молекулярной массы, стабильности и состава. Комплексы с низкой молекулярной массой, такие как глюконат железа, менее стабильны и быстрее высвобождают в плазму железо, которое в свободном виде может катализировать образование реактивных форм кислорода, вызывающих перекисное окисление липидов и повреждение тканей. Значительная часть дозы подобных препаратов выводится через почки в первые 4 ч после приема и не используется для эритропоэза. Хотя декстран железа обладает высокими молекулярной массой и стабильностью, его недостатком является повышенный риск развития аллергических реакций. Карбоксимальтозат железа сочетает в себе положительные свойства высокомолекулярных комплексов железа, но не вызывает реакции гиперчувствительности, наблюдающиеся при применении препаратов, содержащих декстран, и, в отличие от сахарата и глюконата железа, может вводиться в более высокой дозе [Geisser P., 2009]. Схема оценки риска токсических эффектов и анафилактических реакций препаратов свободного железа для внутривенного введения представлена на рисунке 1 [С.В. Моисеев, 2012].
Рис. 1. Риск токсических эффектов и анафилактических реакций при применении внутривенных препаратов железа
Из рисунка 1 видно, что глюконат железа может вызывать анафилактические реакции и одновременно обладает выраженным токсическим эффектом. Декстран железа, не являясь препаратом с выраженными токсическими эффектами, способен вызывать анафилаксию. Сахарат железа не приводит к развитию анафилактических реакций у больных с ЖДА, но обладает токсическими свойствами. Карбоксимальтозат железа — Феринжект® характеризуется сниженным риском возникновения как токсических эффектов свободного железа, так и анафилактических реакций.
Применение карбоксимальтозата железа позволяет вводить за 1 инфузию до 1000 мг железа (внутривенно капельно в течение 15 мин.), в то время как максимальная доза железа в виде сахарата составляет 500 мг и вводится в течение 4,5 ч, а длительность инфузии декстрана железа достигает 6 ч. Причем в двух последних случаях перед началом инфузии необходимо ввести тестовую дозу препарата. Введение большой дозы железа позволяет сократить необходимое число инфузий и затраты на лечение. Карбоксимальтозат железа отличается не только удобством применения, но и низкой токсичностью, а также отсутствием оксидативного стресса, которые определяются медленным и физиологичным высвобождением железа из стабильного комплекса с углеводом, по структуре сходного с ферритином.
Также, Феринжект® вводят внутривенно в виде болюса (максимальная доза — 4 мл, или 200 мг железа, не более 3 раз/нед.) или капельно (максимальная доза -20 мл, или 1000 мг железа, не чаще 1 раза/нед.). Перед началом лечения необходимо рассчитать оптимальную кумулятивную дозу препарата, которую не следует превышать. Кумулятивную дозу, необходимую для восстановления уровня гемоглобина в крови и восполнения запасов железа в организме, вычисляют по формуле Ганзони:
Кумулятивный дефицит железа (мг) = масса тела (кг) х (целевой НЬ — фактический НЬ) (г/дл) х 2,4 + содержание депонированного железа (мг), где целевой уровень гемоглобина (НЬ) у человека с массой тела или = 35 кг 15 г/дл (9,3 ммоль/л), соответственно, депо железа у человека с массой тела >35 кг и = 35 кг = 500 мг и ЛИТЕРАТУРА
1. Worldwide prevalence of anaemia 1993-2005. WHO global database of anaemia. Edited by de Benoist В. et al. World Health Organisation. 2008.
2. Iron deficiency anaemia: assessment, prevention, and control. A guide for programme managers. Geneva, WHO, 2001 (WH0/NHD/01.3).
3. Grasso P. Sarcoma after intramuscular iron injection // Br. Med. J. 1973. Vol. 2. Р. 667.
4. Greenberg G. Sarcoma after intramuscular iron injection // Br. Med. J. 1976. Vol. 1. Р. 1550-1550.
5. Auerbach M, Ballard H., Glaspy J. et al. Clinical update: intravenous iron for anaemia // Lancet. 2007. Vol. 369. Р. 1502-1504.
6. Geisser P. The pharmacology and safety profile of ferric carboxymaltose (Ferinjecf): structure/reactivity relationships of iron preparations // Port.. J. Nephrol. Hypert. 2009. Vol. 23 (1). Р. 11-16.
7. Моисеев С.В. Железа карбоксимальтозат (Феринжект) — новый внутривенный препарат для лечения железодефицитной анемии // Клиническая фармакология и терапия. 2012. № 21 (2). С. 2-7.
8. Faich G., Strobos J. //Am. J. Kidney Dis. 1999. Vol. 33. No. 3. P. 464-470.
9. Beshara S., Sorensen J., Lubberink M. et al. Pharmacokinetics and red cell utilization of 52Fe/59Fe-labelled iron polymaltose in anaemic patients using positron emission tomography// Br. J. Haematol. 2003. Vol. 120. Р. 853-859.
источник
Железодефицитные анемии — группа анемий, обусловленных нарушением синтеза гемоглобина в результате снижения содержания железа в организме. Это наиболее часто встречающаяся форма анемий. В европейских странах дефицит железа выявляется у 20% женщин и 2% мужчин. Особенно часто данная патология наблюдается у грудных детей. Это обусловлено тем, что при неправильном вскармливании (питание с низким содержанием железа) через 5-6 месяцев у ребенка истощается запас железа, полученный от матери во внутриутробном периоде, что приводит к развитию дефицита железа, а затем и к анемии.
В организме здоровой женщины содержится 35 мг железа на 1 кг массы тела, у мужчины — 50 мг/кг. Дефицит железа развивается при снижении его содержания в организме, возрастании потерь железа и отсутствии адекватного поступления.
Основные причины дефицита железа:
1.Хронические кровопотери. Это наиболее важная и частая причина железодефицитных анемий. Источниками кровопотери у женщин обычно являются меноррагии, у мужчин — кровотечения из желудочно-кишечного тракта. Необходимо иметь в виду, что “обычные” для женщины менструальные кровопотери могут постепенно истощать запасы запасы железа и приводить к развитию железодефицитной анемии через несколько лет. Нельзя забывать также, что если по поводу повторных носовых, десневых, гематурии, кровохарканья большинство больных обращается к врачу задолго до развития анемического синдрома, то хроническая кровопотеря из желудочно-кишечного тракта может незаметно приводить к анемии (установлено, например, что геморрой с ежедневной потерей 5 мл крови через несколько недель приводит к железодефицитной анемии). Важнейшими причинами желудочно-кишечных кровотечений являются: геморрой, язвенная болезнь, грыжа пищеводного отверстия диафрагмы, доброкачественные и злокачественные опухоли (полипы, рак желудка или толстой кишки), эзофагит, неспецифический язвенный колит, дивертикулез, прием медикаментов (нестероидные противовоспалительные препараты и др.).
2.Неадекватное поступление железа с пищей (бедность, религиозные убеждения, вегетарианство, нервная анорексия, “диета подростков” – чипсы и кола).
3.Увеличение потребности при ускоренном росте (детский и подростковый периоды) или интенсивной потере железа (во время менструаций женщины теряют более 2 мг железа в сутки, во время беременности и период лактации — 3,5 мг/сутки).
4.Нарушение всасывания железа (малабсорбция). Это состояние развивается у 50-80% больных, перенесших резекцию желудка или гастроеюностомию. Причинами малабсорбции у этих пациентов являются: а)потеря резервуарной функции желудка (его содержимое поступает в тонкую кишку, минуя проксимальный отдел двенадцатиперстной кишки, где всасывание железа максимально); б)прекращение секреции хлористоводородной кислоты.
Несмотря на нарушение всасывания пищевого железа, всасывание его растворимых солей не ухудшается.
5.Нарушение транспорта железа (атрансферринемия, дефицит меди)
Этапы развития дефицита железа:
I — истощение запасов железа или прелатентный дефицит железа. Для данного этапа характерно снижение уровня ферритина в сыворотке; уровень гемоглобина и сывороточного железа остаются нормальными.
II — железодефицитный эритропоэз. Это стадия латентного дефицита железа, которая диагностируется при снижении уровня железа в сыворотке и нормальной концентрации гемоглобина.
III — появление лабораторных и клинических признаков железодефицитной анемии.
Основным местом всасывания железа является 12-перстная кишка, в меньшей степени — тощая кишка. Возможности слизистой оболочки по абсорбции железа ограничены: из продуктов питания всасывается лишь 1,5 мг, максимум 3,5 мг железа в сутки. При дефиците железа всасываемость увеличивается до 10 мг/сутки из продуктов питания, а из лекарственных препаратов — до 20 мг/сутки. Абсорбция железа снижается при уменьшении количества гемового железа, поступающего с пищей; ограничении его биодоступности и увеличении запасов железа в организме. Пищевой дефицит может возникать у лиц, относящихся к группам риска (скудность пищевого рациона у инвалидов и одиноких, бедность, стойкое отвращение к определенным пищевым продуктам).
Железо, входящее в состав гема, всасывается в виде интактного порфиринового кольца и обладает высокой биодоступностью практически во всех мясных продуктах. Пищевое железо во всех остальных продуктах (негемовое железо) растворяется, не успев всосаться, и становится компонентом общего пищевого пула желудочно-кишечного тракта. Состав пищи оказывает существенное влияние на всасывание железа. Более полному всасыванию способствуют животная пища, аскорбиновая кислота (окисляет трехвалентное железо в более растворимое двухвалентное), низкий молекулярный вес растворимых хелатов, двухвалентное железо, дефицит железа, интенсификация эритропоэза (например, после кровопотери). Способствует активному всасыванию железа и состояние слизистой оболочки кишечника. Клетки слизистой оболочки кишечника имеют специфические рецепторы, способствующие активному транспорту железа через клеточную мембрану в плазму. Гем поступает в клетки в неизмененном виде, разрушается внутриклеточно под действием оксигеназы, после чего железо становится компонентом общего внутриклеточного транзитного пула железа. При этом часть железа (1 мг) находится в циркуляции в комплексе с трансферрином, часть остается в клетках эпителия кишечника (около 3 мг) и поступает в плазму при дефиците железа. При слущивании эпителия кишечника это железо выводится с калом.
Снижают абсорбцию железа уменьшение количества гемового железа и животной пищи (вегетарианство), увеличение количества трехвалентного железа, чай, кофе, щелочные растворы (молоко, сок поджелудочной железы), фосфаты, десферал, увеличение запасов железа в организме, гемохроматоз, редукция эритропоэза, острые или хронические инфекции. Установлено, что с возрастом всасывание неорганического железа снижается, что обусловлено уменьшением продукции хлористоводородной кислоты и атрофией слизистой оболочки желудка; всасывание гемового железа и растворимых солей двухвалентного железа по мере старения не изменяется.
Выделяют три степени тяжести железодефицитной анемии:
I (легкая) — уровень выше 90 г/л;
II (средней степени тяжести) — гемоглобин в пределах 70-90 г/л;
III (тяжелая) — уровень гемоглобина менее 70 г/л.
Для больных железодефицитными анемиями характерно наличие двух синдромов: а)анемического, который характерен для любой анемии и зависит от выраженности и скорости ее развития; б)сидеропенического, обусловленного снижением уровня железа в сыворотке крови.
Сидеропенический синдром проявляется изменениями эпителиальных тканей (сухость кожи и слизистых оболочек, трещины на руках и ногах, ломкость ногтей, уплощение ногтей — койлонихия, выпадение волос, двусторонний ангулит), извращениями вкуса и обоняния (pica chlorotica). Развитие pica chlorotica характерно прежде всего для женщин и подростков и может проявляться употреблением в пищу мела, зубного порошка, глины, песка, льда, сырого мясного фарша; нередко отмечается пристрастие к запаху бензина, керосина, ацетона, мочи, выхлопных газов автомобиля.
В ряде случаев больные жалуются на дисфагию (синдром Патерсона-Келли, или Пламмера-Винсона). Морфологическим эквивалентом этого синдрома являются дистрофические изменения в пищеводе на уровне ниже перстневидного хряща. Сидеропеническая дисфагия чаще встречается у женщин и симулирует рак пищевода (с которым необходимо проводить дифференциальную диагностику!). Частым симптомом является уменьшение мышечной силы, не соответствующее степени тяжести анемии, что обусловлено низким уровнем альфа-глицерофосфатдегидрогеназы. При тяжелом дефиците железа могут наблюдаться неврологические нарушения (парестезии, головные боли, воспаление соска зрительного нерва), а у детей — изменения поведения (плаксивость, раздражительность), замедление умственного и физического развития в связи с нарушением обмена аминокислот в тканях головного мозга.
Наиболее характерные клинические особенности железодефицитной анемии: 1)преимущественно страдают женщины; 2)развитию анемии обычно предшествует сидеропенический синдром с характерной клинической картиной; 3)заболевание чаще всего впервые манифестирует во время первых месячных, первой беременности, при лактации, в климактерическом периоде, после перенесенной инфекции; 4)длительностьзаболевания исчисляется годами; 5)в анамнезе обычно отмечается эффективность лечения препаратами железа.
При объективном обследовании отмечается характерная алебастровая (жемчужная, мраморная) бледность кожи, бледность склер и слизистых оболочек, проявления сидеропенического синдрома. При исследовании сердечно-сосудистой системы обычно выявляются тахикардия, ослабление I тона на верхушке сердца, систолический шум на верхушке и в проекции клапана легочной артерии, шум “волчка” на яремных венах. У некоторых больных выявляются периферические отеки, атрофический глоссит, одышка. Периферические лимфатические узлы, печень и селезенка не увеличены.
Необходимо иметь в виду, что при хронических железодефицитных анемиях легкой или средней степени тяжести клиническая симптоматика может отсутствовать либо ограничивается умеренными проявлениями сидеропении.
Лабораторные и инструментальные данные.
Клинический анализ крови. Для железодефицитной анемии характерно прежде всего снижение уровня гемоглобина и гематокрита, в меньшей степени — эритроцитов. Снижены также цветовой показатель, MCH и MCHС (гипохромная анемия). Микроцитоз проявляется уменьшением MCV эритроцитов менее 80 фл. Морфологическое исследование эритроцитов позволяет выявить гипохромию, анизо- и пойкилоцитоз (степень анизоцитоза более 15%), в небольшом количестве могут встречаться мишеневидные эритроциты и эллипсоциты. Содержание ретикулоцитов в пределах нормы или несколько повышено (через несколько дней после меноррагий или кровотечения иной локализации). При адекватной терапии препаратами железа на 4-8-й день количество ретикулоцитов в большинстве случаев повышается до 30-40%о. Количество лейкоцитов и лейкоцитарная формула обычно не изменяются. В некоторых случаях отмечаются умеренная лейко- и нейтропения, исчезающие на фоне лечения препаратами железа. Число тромбоцитов в норме, реже наблюдается умеренный тромбоцитоз (после кровопотери).
Биохимическое исследование сыворотки крови позволяет выявить снижение сывороточного железа, ферритина и насыщенных трансферринов (менее 16%), увеличение общей железосвязывающей способности сыворотки (общие трансферрины) и уровня ненасыщенных трансферринов.
Концентрация сывороточного ферритина коррелирует с величиной запасов железа в организме: 1 мкг/л ферритина плазмы соответствует приблизительно 10 мг железа запасов. Снижение уровня сывороточного ферритина ниже 12 мкг/л является диагностическим признаком железодефицитного состояния (когда анемия еще отсутствует).
В подавляющем большинстве случаев диагностика железодефицитной анемии не вызывает затруднений. Для этого достаточно клинических данных, исследований периферической крови и уровня сывороточного железа.
Исследование миелограммы при железодефицитных анемиях не относится к обязательным методам исследования. Показаниями для стернальной пункции являются резистентность к проводимой терапии препаратами железа, а также наличие лейко- и/или тромбоцитопении. В миелограмме при железодефицитной анемии выявляется нормальное количество миелокариоцитов, умеренная гиперплазия эритроидного ростка, нормобластический тип кроветворения с признаками нарушения гемоглобинизации клеток эритроидного ряда (увеличение количества базофильных и полихроматофильных нормоцитов и уменьшение — оксифильных форм. Кроме того, отмечается снижение количества сидероцитов и сидеробластов вплоть до полного их отсутствия (истощение запасов железа).
Инструментальные исследования необходимы для выяснения генеза анемии. С этой целью по показаниям проводятся исследование кала на скрытую кровь, ультразвуковое исследование органов брюшной полости и малого таза, рентгенография органов грудной полости, фиброгастроскопия, ректороманоскопия, ирригоскопия, при необходимости — колоноскопия, внутривенная урография.
Для уточнения генеза железодефицитной анемии показаны также консультации специалистов ( прежде всего гинеколога,и уролога).
Дифференциальный диагноз. При обследовании больного железодефицитной анемией сложностей в дифференциальной диагностике с нормохромными (нормоцитарными) и гиперхромными (макроцитарными) анемиями обычно не возникает. Сложнее проводить дифференциальный диагноз железодефицитной анемии с другими микроцитарными гипохромными анемиями , к которым относятся анемии при хронических воспалительных заболеваниях, сидеробластные анемии и гетерозиготные талассемии.
1.Анемии при хронических воспалительных заболеваниях.
Чаще всего это анемии легкой степени (гемоглобина выше 90 г/л), нормохромные и нормоцитарные, но иногда имеются умеренный микроцитоз и гипохромия. При анемии хронического воспаления ведущими в клинической картине являются проявления основного заболевания (например, ревматоидного артрита), отсутствует сидеропенический синдром, уровень сывороточного железа незначительно снижен.
Дифференциальный диагноз между железодефицитными анемиями (ЖДА) и анемиями при хронических воспалениях (АХВ)
(Williams W.J., 1988, с изменениями).
Запасы железа в костном мозге
В отличие от железодефицитных анемий, при анемии хронического воспаления железосвязывающая способность сыворотки снижена, а ферритин сыворотки в пределах нормы (таблица 7.1.)
2.Сидеробластная анемия характеризуется отсутствием сидеропенического синдрома, качественными нарушениями эритро-, лейко- и мегакариоцитопоэза, повышением количества сидеробластов в костном мозге и появлением их кольцевидных форм, увеличением содержания железа и ферритина в сыворотке крови. Железосвязывающая способность сыворотки не изменена, протопорфирин эритроцитов повышен или в норме. Сидеробластная анемия бывает врожденной и приобретенной. В последнем случае она может быть самостоятельной нозологической формой (вариант миелодиспластического синдрома), ассоциироваться с другими заболеваниями (острые и хронические лейкозы, множественная миелома, рак,) либо с лечением некоторыми медикаментами (левомицетин, противотуберкулезные средства).
3.Гетерозиготная бета-талассемия относится к наследственным гемолитическим анемиям. В России это заболевание встречается редко. Основными критериями диагностики данной патологии является повышение уровня гемоглобина А2 и F при электрофорезе гемоглобина. В периферической крови отмечаются выраженный микроцитоз, увеличение количества мишеневидных эритроцитов, сывороточного железа, общих и ненасыщенных трансферринов и ферритина.
Лечение. Прежде всего необходимо устранение причины, вызвавшей дефицит железа и развитие анемии (уменьшение объема меноррагий, удаление кровоточащих геморроидальных узлов и др.). Диета должна содержать достаточное количество железа и включать белки животного происхождения (мясо, печень), поскольку даже из растительных продуктов с высоким содержанием железа его всасывается не более 3%. Необходимо иметь в виду, что такая диета препятствует дальнейшему прогрессированию дефицита железа, но не может устранить уже имеющуюся анемию. Для лечения железодефицитной анемии необходимо назначение медикаментозных препаратов. При определенных показаниях препараты железа могут использоваться и профилактически, при признаках дефицита железа (у беременных, недоношенных детей, при продолжающихся кровопотерях).
Основным методом лечения является длительный (не менее 4-6 мес) прием пероральных препаратов железа. Методом выбора является назначение per os комплексных препаратов железа в виде сульфата, глюконата, лактата, фумарата или карбоната железа в суммарной дозе 400-600 мг в день (за 2-3 приема). Препараты железа назначаются натощак, так как продукты питания снижают абсорбцию железа на 20-70%. Дозу для детей назначают из расчета 3 мг железа на 1 кг веса ребенка в день. После достижения лечебного эффекта (нормализация уровня гемоглобина и сывороточного железа), наступающего в среднем через 4 недели, вплоть до окончания лечения переходят на поддерживающие дозы препаратов железа, которые в 2-3 раза меньше начальных.
Существует большое количество комплексных препаратов солей железа для приема внутрь. К наиболее распространенным относятся: а) ферромед (Ferromed) — капсулированный комбинированный препарат сульфата железа и фолиевой кислоты; б). ферроплекс (Ferroplex) — 1 драже содержит 0,05 г сульфат железа и 0,03 г аскорбиновой кислоты; в)фесовит (Fesovit) — комбинированный препарат сульфата железа (0,15 г в капсуле) и комплекса витаминов; г)ферро-градумент (Ferro-gradument) — сульфат железа (0,525 г) – используется для поддерживающего лечения.
В ряде случаев лечение пероральными препаратами железа оказывается безрезультатным, что может быть связано со следующими причинами: а)продолжающаяся кровопотеря; б)неправильный прием и неадекватная доза препарата; в)использование неэффективного препарата (ретардированные формы, в частности, ферроградумент, не всасываются в 12-перстной кишке и поступают более проксимальные отделы, где всасывание железа значительно снижено); г)неправильный диагноз (анемия хронических заболеваний, талассемия, сидеробластная анемия); д)комбинированный дефицит (дефицит железа и фолиевой кислоты или витамина В12 ); е)нарушение всасывания железа (редко).
У 15-20% больных лечение пероральными препаратами железа приходится отменять в связи с развитием побочных эффектов со стороны желудочно-кишечного тракта (тошнота, рвота, отсутствие аппетита, боли в животе, дискомфорт в эпигастральной области, вздутие живота, нарушения стула).
Показания к терапии парентеральными препаратами железа: а)необходимость быстрого восполнения запасов железа (тяжелая железодефицитная анемия, операция, последние недели беременности); б)нарушение всасывания железа; в)непереносимость пероральных препаратов железа; г)желудочно-кишечные заболевания (неспецифический язвенный колит, болезнь Крона); д)врожденная телеангиоэктазия, сопровождающаяся значительными повторными кровотечениями.
При назначении парентеральных препаратов железа предпочтительнее использовать медикаменты, вводимые внутривенно, так как внутримышечное введение менее эффективно (часть железа откладывается в мышцах в виде гемосидерина) и может осложняться развитием постинъекционных инфильтратов. Начинают лечение с пробной дозы препарата (1/2 ампулы), которую вводят очень медленно.
К наиболее распространенным препаратам железа для парентерального применения относятся феррум лек и феррлецит.
Феррум Лек (Ferrum Lek) — 1 ампула содержит 0,1 г трехвалентного железа с мальтозой для внутримышечного введения или железа сахарат для внутривенного введения. Общая доза (количество ампул) рассчитывается по формуле: масса тела больного (кг) х (100 — концентрация гемоглобина в г/%) х 0,0066.
Феррлецит (Ferrlecit) — 1 ампула содержит 0,0625 г натрий-железоглюконатный комплекс. Курсовая доза препарата вычисляется по формуле: масса тела больного (кг) х концентрация гемоглобина в крови (г/100мл) х 2,5.
Возможные побочные эффекты парентеральных препаратов железа: а)тошнота; б)лихорадка; в)артралгии; г)локальные боли и инфильтраты в местах инъекций (при внутримышечном введении);д)флебиты (при внутривенном введении); е)аллергические реакции (вплоть до анафилактического шока). ж) гемохроматоз (при передозировке).
Трансфузии эритроцитарной массы не относятся к обязательным методам лечения и должны проводиться лишь при тяжелой анемии, сопровождающейся изменениями в сердечно-сосудистой и дыхательной системах или предстоящем оперативном вмешательстве.
Оценка эффективности проводимой терапии:
1) улучшение общего состояния больного с 4-5-го дня терапии;
2) увеличение количества ретикулоцитов до 30-50%о на 4-8-й день;
3) повышение гемоглобина обычно начинается через 2-3 недели и еженедельно возрастает на 5г/л (возможно и скачкообразное повышение к концу 4-й недели лечения);
4) улучшение качественного состава эритроцитов (исчезает микроцитоз и гипохромия);
5) постепенная регрессия эпителиальных изменений.
Железодефицитные анемии — группа анемий, обусловленных нарушением синтеза гемоглобина в результате снижения содержания железа в организме.
Основные диагностические критерии .
2.Мраморная бледность кожи.
3.Снижение MCH, MCHС, цветового показателя, MCV менее 80 фл, RDW более 15%.
4.Снижение сывороточного железа, ферритина и насыщенных трансферринов (менее 16%), увеличение общей железосвязывающей способности и ненасыщенных трансферринов.
5.В миелограмме — умеренная гиперплазия эритроидного ростка, нормобластический тип кроветворения, снижение количества сидероцитов и сидеробластов.
Основные принципы профилактики и лечения.
1.Ликвидация причины, вызвавшей дефицит железа.
2.Диета с высоким содержанием железа (мясо, печень).
3.Профилактический прием препаратов железа в группах риска.
4.Длительный прием пероральных препаратов железа (4-6 мес).
5.Парентеральные препараты железа (по показаниям).
6.Трансфузии эритроцитарной массы при тяжелой анемии, сопровождающейся нарушениями сердечно-сосудистой и дыхательной систем, либо перед операцией.
источник