Н.И. Стуклов, Е.Н. Семенова
ФГБОУ ВПО Российский университет дружбы народов, Москва
Рассмотрен современный взгляд на проблему железодефицитной анемии (ЖДА) с точки зрения эпидемиологии, этиологии, патогенеза. Описаны известные в настоящее время механизмы регуляции обмена железа, приведены наиболее важные данные литературы и результаты собственных исследований. Основываясь на рекомендациях по лечению больных ЖДА, авторы представляют описанный в литературе и собственный клинический опыт использования железосодержащих препаратов и рассматривают полученные результаты. В рамках статьи авторы объясняют механизмы низкой эффективности лечения при ЖДА и предлагают способы решения проблемы с учетом опубликованных в литературе последних научных исследований.
Ключевые слова: анемия; обмен железа; сидеропенический синдром; лечение железодефицитной анемии.
N.I. Stuklov, E.N. Semenova
Russian University of People’s Friendship, Moscow, Russia
Modern views of epidemiology, etiology and pathogenesis of iron deficiency anemia are considered. Mechanisms of iron metabolism regulation are described based on the most important literature data and the results of the authors ’ research. The authors present their own and literature clinical experience of using iron-containing drugs with reference to the existing recommendations on the treatment of iron deficiency anemia. Causes of low treatment efficiency are discussed and the ways to address this problem are proposed based on the published results of clinical research.
Key words: anemia; iron metabolism; sideropenic syndrome; treatment of iron deficiency anemia.
Анемии (греч. αναιμια — бескровие) определяются как ряд клинических состояний, связанных со снижением уровня гемоглобина менее 120 г/л у женщин и менее 130 г/л у мужчин; (ВОЗ, 2001) и (или) гематокрита ( менее 36,4% соответственно), что обусловлено уменьшением количества эритроцитов или содержания гемоглобина в них [1]. В настоящее время железодефицитная анемия (ЖДА) является самым распространенным состоянием, связанным со снижением уровня гемоглобина, поэтому ее признают государственной проблемой более чем в 100 странах мира, где разрабатываются программы, направленные на профилактику и снижение заболеваемости. ЖДА чаще выявляется у представителей наиболее социально значимых и незащищенных слоев населения — у женщин детородного возраста и детей. Количество больных анемией в указанных группах, по данным ВОЗ (2001), превышает 1 млрд [2]. В итоге ЖДА является причиной роста материнской и детской смертности [3].
Регуляция обмена железа.
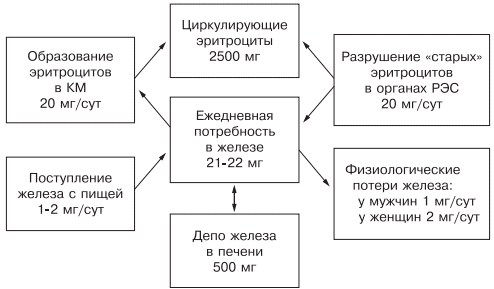
Ежедневно организму для нормальной жизнедеятельности требуется 20—25 мг железа, причем экзогенного железа необходимо только 1— 2 мг: женщинам — 2 мг (из-за физиологической кровопотери), а мужчинам — 1—1,5 мг. Около 20 мг железа поступает из «старых» разрушенных эритроцитов, столько же расходуется на синтез нового гемоглобина.
Железо накапливается в органах ретикулоэндотелиальной системы (до 500 мг), остальные запасы железа на 70% сосредоточены в гемоглобине, что и обусловливает развитие ЖДА при хронической кровопотере (рис. 1).
Рис. 1. Схема обмена железа.
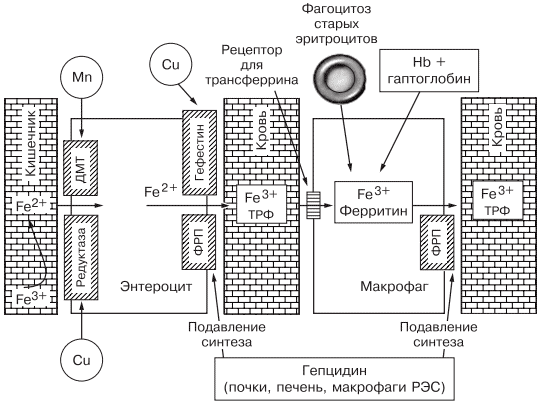
Всасывание железа происходит в верхних отделах тонкой кишки, причем этот процесс требует участия множества белков. В основном до 70—80% железа усваивается в двухвалентном состоянии (гемовое железо, содержащееся в основном в мясе, меньше — в печени и рыбе). При поступлении в кишечник растительного трехвалентного железа с помощью медьзависимой ферроредуктазы на апикальной мембране энтероцитов или под действием витамина С оно восстанавливается до двухвалентного. Двухвалентное железо через марганецзависимые белки — транспортеры двухвалентных металлов (ДМТ — двухвалентный металлотранспортер) поступает в энтероцит, а затем через белок ферропортин на базальной мембране — в кровь, где с помощью медьзависимых феррооксидаз (гефестина, расположенного на базальной мембране и связанного с ферропортином, и церулоплазмина, находящегося в плазме) окисляется до трехвалентного состояния, чтобы связаться с транспортным белком — трансферрином (рис. 2). Только очень незначительная часть железа, образуя комплекс с муцином, может поступить в энтероциты путем пиноцитоза [4, 5].
Рис. 2. Схема регуляции обмена железа.
Универсальным регулятором метаболизма железа является гепцидин [6—9], который блокирует транспорт железа, причем этот механизм реализуется с помощью регуляции активности белка ферропортина, т.е. путем воздействия на высвобождение железа из клеток кишечника и макрофагов ретикулоэндотелиальной системы [10—13]. Увеличение количества железа в организме ведет к стимуляции синтеза гепцидина, что уменьшает абсорбцию железа в кишечнике и его транспорт в циркуляцию. В свою очередь уменьшение абсорбции железа в кишечнике ведет к угнетению синтеза гепцидина в печени и по обратной связи — к восстановлению захвата железа из пищи и кишечника (см. рис. 2) [14—18]. Помимо железорегуляторной функции, гепцидин оказывает выраженное бактерицидное действие, является белком воспаления, его уровень повышается при инфекционных, воспалительных, опухолевых заболеваниях, блокируя выход железа в кровь [6]. Такой эффект гепцидина отрицательно влияет на рост бактерий, опухолей, блокирует избыточный воспалительный процесс. В работе, проведенной в 2011 г. [19], доказана роль гепцидина как основного фактора развития ЖДА у женщин с гинекологическими заболеваниями без патологической кровопотери. Показатели гепцидина в указанной группе составили 108,75 ± 40,08 нг/л (референсные значения 60— 85 нг/л), что обусловило резкое уменьшение содержания ферропортина — 0,43 ± 0,21 нг/л (референсные значения 3,1 ± 0,2 нг/л) и привело к нарушению поступления железа из кишечника в кровь [19].
Железо, которое остается внутри клеток, депонируется в виде ферритина, количество которого в крови прямо пропорционально содержанию железа в депо [20].
Клиническая картина и диагностические критерии.
Дефицит железа приводит к нарушению синтеза гемоглобина в эритрокариоцитах костного мозга, уменьшению содержания миоглобина в мышцах, активности цитохромов и каталаз в митохондриях клеток, миелопероксидазы в нейтрофилах [21—23].
В настоящее время выделяют несколько этапов развития дефицита железа [5, 24].
1. Предрасположенность к развитию дефицита железа (вегетарианство, подростковый возраст в сочетании с нарушением менструального цикла у девочек, частые роды, наличие хронических болезней желудочно-кишечного тракта — ЖКТ, заболеваний женской репродуктивной системы, связанных с кровопотерей).
2. Предлатентный дефицит железа. На этой стадии нет никаких лабораторных критериев дефицита железа, однако можно определить повышение абсорбции трехвалентного железа в ЖКТ, которое может превышать 50% (в норме 10—15%).
3. Латентный дефицит железа характеризуется развитием сидеропенического синдрома и уменьшением запасов железа в организме (по данным лабораторных исследований).
4. ЖДА. Диагноз устанавливается при уровне гомоглобина менее 120 г/л у женщин и 130 г/л у мужчин. Выделяют следующие стадии ЖДА:
В основе патологии эритропоэза при дефиците железа лежит нарушение синтеза гема, в результате которого уменьшается количество гемоглобина в эритрокариоцитах костного мозга, что проявляется на первом этапе гипохромией эритроцитов, а в дальнейшем — развитием гипохромной микроцитарной анемии.
Клинические проявления ЖДА связаны с развитием как сидеропенического синдрома, для которого характерны выраженная мышечная слабость, нарушение целостности слизистых оболочек, кожи, ее придатков (ломкость и расслаивание ногтей, выпадение волос), снижение иммунитета, так и непосредственно симптомов анемии (головокружение, мелькание «мушек» перед глазами, сонливость, снижение работоспособности).
Наиболее характерным лабораторным признаком ЖДА являются гипохромия, микроцитоз эритроцитов, анизоцитоз. О гипохромии эритроцитов свидетельствуют цветовой показатель менее 0,8, среднее содержание гемоглобина в эритроците менее 28 пг, средняя концентрация гемоглобина в эритроците менее 290 г/л. О микроцитозе говорят, когда средний диаметр эритроцита менее 7 мкм, а средний объем эритроцита — менее 80 фл [21, 22, 24].
Параметры обмена железа широко используются в клинической практике, но в связи с отсутствием четко определенных значений, доказывающих наличие ЖДА, высокой стоимостью исследования и большим количеством больных их применение не всегда оправдано. Так, показатель ферритина сыворотки (ФС) как единственный маркер, отражающий запасы железа в организме и используемый для верификации и дифференциальной диагностики ЖДА, по мнению разных исследователей [5, 20], варьирует от 15 до 100 мкг/л. Известно, что показатель ФС является положительным маркером воспаления, а количество его определяется белково-синтетической функцией печени. В настоящее время для установления диагноза ЖДА принято считать достоверным показатель ФС менее 30 мкг/л [25]. Уровень такого транспортного белка, как трансферрин, как правило, повышен при недостатке железа, однако при наличии инфекции его содержание уменьшается и не может использоваться в диагностике ЖДА [26]. Тем более изменчивы такие параметры обмена железа, как железосвязывающая способность (общая и латентная) и коэффициент насыщения трансферрина железом, так как они рассчитываются исходя из содержания трансферрина и сывороточного железа, а последний показатель вообще не имеет связи с содержанием железа в организме и зависит от времени, в которое проведено исследование, и приема пищи [21]. Значения коэффициента насыщения трансферрина железом у больных ЖДА, по опубликованным данным, могут составлять от 15 до 20%. Наиболее точным методом диагностики ЖДА в настоящее время считается подсчет растворимых рецепторов для трансферрина, однако этот метод не используется в качестве рутинного из-за отсутствия единого способа детекции, высокой стоимости исследования, невозможности интерпретировать результат при наличии любых пролиферативных процессов [26].
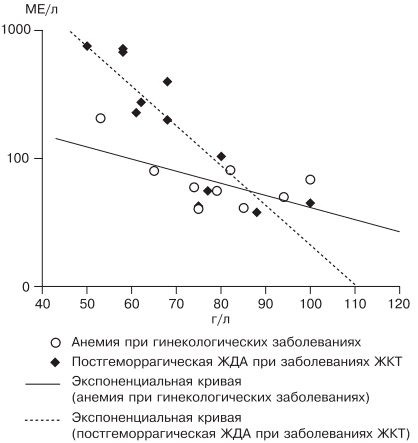
Наиболее частыми причинами ЖДА являются как физиологические, так и патологические состояния. В группу риска развития ЖДА входят недоношенные дети, так как у них не успевает сформироваться депо железа, и подростки, которым требуется больше железа в связи с быстрым ростом организма [27]. Наиболее часто ЖДА развивается при беременности. В период беременности, родов и лактации в среднем расходуется до 1000 мг железа, что в 2 раза больше его запасов в депо [28]. Репродуктивный возраст у женщин связан с повышенной потерей железа при менструациях; этот недостаток компенсируется увеличением всасывания железа в ЖКТ, что в настоящее время объясняется изменением влияния гепцидина. При наличии гиперполименореи, однако, такой баланс нарушается в связи с увеличением кровопотери [29, 30], при сопутствующих заболеваниях ЖКТ нарушается всасывание железа и развивается ЖДА [6, 19]. Часто у женщин меноррагии имеют органические причины: полипы, эндометрит, миома матки, аденомиоз, открывающийся в полость матки; мало того, такие заболевания, как миома матки и дисплазия шейки матки, оказывают влияние на развитие анемии и без патологической кровопотери [5, 19, 30]. Указанный механизм связан с увеличением содержания гепцидина в крови и снижением активности эритропоэза, доказанным синдромом неадекватной выработки эритропоэтина. В настоящее время продукцию эритропоэтина принято считать неадекватной при отношении определяемого эритропоэтина к предполагаемому (О/П log эритропоэтина менее 0,9) [28, 31]. Так, В.А. Бурлевым и Е.Н. Коноводовой [32] при обследовании женщин с миомой матки выявлено отношение О/П log эритропоэтина менее 0,8, а при обследовании гинекологических больных с анемией без нарушения менструальной функции в 2011 г. отношение О/П log эритропоэтина составило 0,89 (рис. 3). Для всех женщин с диагностированной ЖДА необходимо обязательное обследование у гинеколога. В случае обнаружении ЖДА у мужчин, наоборот, показано исключение заболеваний ЖКТ.
Рис. 3. Зависимость между уровнем гемоглобина и сывороточного эритропоэтина (логарифмическая шкала и экспоненциальные кривые) у больных с постгеморрагической ЖДА при заболеваниях ЖКТ (предполагаемый эритропоэтин) и анемии при гинекологических заболеваниях (определяемый эритропоэтин) [5].
Помимо повышенной потребности в железе и хронической кровопотери, патологическими состояниями, способными вызывать развитие ЖДА, являются различные нарушения всасывания железа и поступления его с пищей (в том числе и обусловленные вегетарианством), нарушения транспорта железа (гипотрансферринемии при заболеваниях печени и наследственные атрансферринемии) [21].
Таким образом, гипохромная микроцитарная анемия, особенно при наличии характерной для сидеропенического синдрома клинической картины, даже без исследования обмена железа может определяться как ЖДА при условии полноценного клинического и инструментального обследования больного и установления причины ее развития [5].
Лечение.
Современная тактика лечения при ЖДА в настоящее время направлена на устранение этиологического фактора и восполнение запасов железа в организме [4, 5]. Наиболее оправдано более физиологическое пероральное применение препаратов железа; парентерально препараты можно использовать только при доказанном дефиците железа. Перорально следует назначать препараты железа в высоких дозах (от 200 до 300 мг/сут), что, однако, может приводить к возникновению диспепсических явлений, поэтому (особенно в детской и акушерской практике) рекомендуется постепенное повышение дозы до терапевтической, а при достижении нормальных значений уровня гемоглобина — ее снижение [20].
Степень абсорбции двухвалентных солей железа в несколько раз выше, чем трехвалентных, так как они пассивно диффундируют через каналы ДМТ-белков [33], поэтому препараты, содержащие двухвалентное железо, дают быстрый эффект и нормализуют уровень гемоглобина в среднем через 1—2 мес, а нормализация депо железа происходит уже через 3—4 мес от начала лечения в зависимости от степени тяжести анемии и дозы препарата. Препараты, содержащие железо в трехвалентном состоянии, требуют более длительного применения, а в случае дефицита меди в организме будут неэффективны. Нормализация уровня гемоглобина при лечении препаратом трехвалентного железа наступит только через 2—4 мес, а нормализация показателей депо железа — через 5—7 мес от начала терапии [5, 19, 33]. Степень абсорбции отражается и на частоте развития побочных эффектов. Уменьшить нежелательное влияние таблетированных препаратов железа на ЖКТ можно, принимая их во время еды, но при этом уменьшается всасывание железа. Лучше (но также с потерей эффективности) использовать формы с замедленным высвобождением, так как часть препарата будет высвобождаться в нижних отделах ЖКТ, где железо практически не всасывается [34]. Несмотря на рекомендации ВОЗ по применению для лечения ЖДА препаратов двухвалентного железа как более эффективных, препараты с низкой биодоступностью на основе трехвалентного железа активно применяются благодаря их лучшей переносимости.
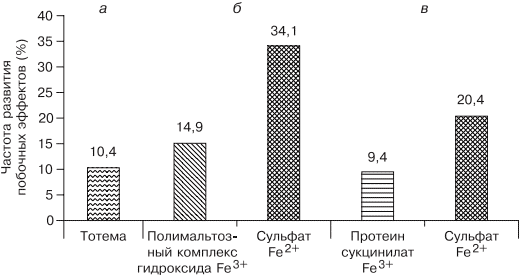
В современной клинической практике используются различные варианты сочетаний двухвалентного железа с витаминами С, В9, В12, что позволяет минимизировать побочные эффекты и одновременно повысить эффективность терапии, однако переносимость такого лечения до настоящего времени была основным лимитирующим фактором [20, 33]. Анализ переносимости различных препаратов железа более чем у тысячи пациентов показал, что современная жидкая форма двухвалентного железа (препарат тотема, лаборатория Иннотек Интернасиональ, Франция) по количеству побочных эффектов не превышает таковые у трехвалентного (рис. 4) [4]. Такой эффект достигается равномерным распределением препарата по слизистой оболочке желудка и его высокой биодоступностью. Двухвалентное железо равномерно и максимально эффективно проникает в энтероциты и, не накапливаясь в них, поступает в кровь. Это обусловлено наличием в составе препарата меди и марганца, которые входят в состав ДМТ-белков и гефестина, окисляющего железо, что способствует наилучшему его метаболизму (см. рис. 2) [33]. Помимо этого, указанные металлы участвуют в работе системы антиоксидантов, наиболее важными составляющими которой являются Cu, Zn-супероксиддисмутаза, Mn-супероксиддисмутаза (в митохондриях), каталаза, глутатионпероксидаза и глутатион. При уменьшении антиоксидантной защиты происходит сдвиг в сторону избыточного накопления свободных радикалов, что обусловливает их повреждающее действие на клетки. Следует понимать, что процесс активации перекисного окисления липидов запускается ионами двухвалентного железа, что проявляется частым развитием побочных эффектов при лечении препаратами железа. Наличие меди и марганца в составе тотемы уменьшает образование свободных радикалов, что улучшает переносимость препаратов железа [37].
Пациентам с заболеваниями ЖКТ назначать препараты железа перорально следует с осторожностью, причем острые заболевания, такие как язва желудка и двенадцатиперстной кишки, эрозивный гастрит, являются противопоказаниями; также не следует использовать указанный метод лечения у больных с заболеваниями тонкой кишки (болезнь Крона, целиакия, мальабсорбция) или отсутствием ее части.
Рис. 4. Сравнение результатов исследований безопасности применения различных железосодержащих препаратов.
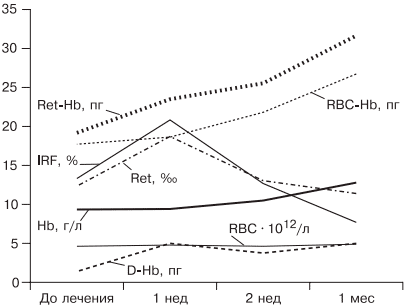
При лечении больных ЖДА остро стоит вопрос оценки эффективности терапии, так как часто ЖДА диагностируется у соматически тяжелых больных с крайне низким уровнем гемоглобина. Попытки ранней диагностики, как правило, связаны с исследованием количества ретикулоцитов [38], однако в настоящее время такой подход не является доказательным, так как часто ретикулоцитоз возникает компенсаторно при наличии кровотечения. В работе [5, 9] показано, что наиболее достоверными показателями, указывающими на хороший эффект препаратов железа, служат появление молодых форм ретикулоцитов и увеличение дельты гемоглобина (разницы между средним содержанием гемоглобина в ретикулоците и эритроците) уже через 1 нед после начала лечения (рис. 5).
Рис. 5. Динамика гемоглобина эритроцитов (RBC), количества ретикулоцитов (Ret), фракции незрелых ретикулоцитов (IRF-) среднего содержания гемоглобина в эритроците (RBC-Hb), среднего содержания гемоглобина в ретикулоците (Ret-Hb), дельты гемоглобина (D-Hb) при лечении ЖДА в течение 1 мес.
Основным критерием положительного ответа на терапию ЖДА является прирост уровня гемоглобина через 1 мес после начала применения препаратов железа, однако рекомендации разных организаций по этому вопросу не согласуются друг с другом. Минимальным приростом уровня гемоглобина в периферической крови для признания терапии эффективной является его увеличение более чем на 10 г/л за 1 мес (Центр по контролю и профилактике заболеваний в США) [39]. В нашем исследовании, проведенном при лечении 61 пациентки с гинекологической патологией и заболеваниями ЖКТ, у которых лечение привело к полному восстановлению показателей гемоглобина и обмена железа, прирост уровня гемоглобина в течение первого месяца составил от 10 до 50 г/л с медианой прироста 30 г/л [19]. Поэтому с учетом большого количества сопутствующих заболеваний у больных ЖДА и доказанной роли гепцидина в нарушении метаболизма железа за оптимальный критерий оценки эффективности терапии лучше принять прирост уровня гемоглобина более 10 г/л за 1 мес [5].
При отсутствии прироста уровня гемоглобина, согласно указанным критериям, необходимо обязательно исследовать обмен железа, провести диагностический поиск, исключить другой механизм развития анемии. При подтверждении абсолютного дефицита железа и отсутствии злокачественной опухоли следует перейти на парентеральное применение препаратов железа со строго рассчитанной терапевтической дозой. При назначении препаратов парентерально предпочтение следует отдавать внутривенному пути введения. Наиболее часто в настоящее время используются венофер (100 мг в 5 мл), космофер, феринъект (50 мг в 1 мл). За один раз, как правило, вводят 100—200 мг, но, используя феринъект, это количество можно увеличить до 1000 мг. Эти препараты должны применяться только при наличии показаний, доказанном абсолютном дефиците железа и невозможности перорального применения. Существенным недостатком парентерального применения является то, что необходимо использовать строго рассчитанное количество препарата, врач может назначать препараты только в условиях стационара, применение препаратов ограничено из-за наличия большого количества тяжелых побочных реакций (анафилактический шок, аллергические реакции, передозировка железа, системный гемосидероз, локальный гемосидероз тканей). Кроме того, как правило, есть ограничения парентерального применения препаратов при беременности, особенно в ранние сроки.
В случае отсутствия гипоферритинемии есть основания проводить лечение анемии с использованием препаратов рекомбинантного человеческого эритропоэтина, эффективность которого доказана при терапии ЖДА в поздние сроки беременности [28] и у больных с миомой матки [40, 41]. Такую тактику необходимо выбирать у больных с доказанными хроническими воспалительными или инфекционными заболеваниями, доброкачественными опухолями при наличии синдрома неадекватной степени тяжести анемии выработки эритропоэтина [5, 19, 28].
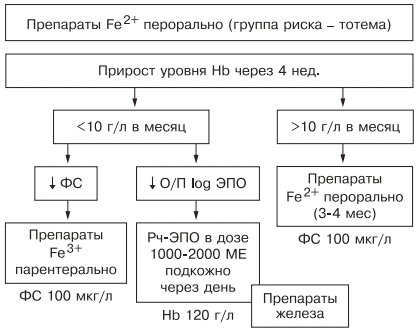
Таким образом, оптимальным у больных с наличием гипохромной микроцитарной анемии является выявление причины развития дефицита железа, после чего следует начинать лечение. Если есть сомнения в железодефицитном характере анемии, лучше проверить обмен железа, подтвердив диагноз ЖДА низкими показателями ФС и насыщения трансферрина железом. Далее следует устранить хроническое заболевание, остановить кровотечение, убрать погрешности в диете и начать пероральный прием препаратов железа (с обязательным учетом противопоказаний). Лечение следует начинать с двухвалентных препаратов железа. При наличии хронических воспалительных, пролиферативных, инфекционных заболеваний лучше использовать жидкую лекарственную форму (препарат тотема), содержащую в своем составе глюконат двухвалентного железа, медь и марганец. Через 1 мес следует определить прирост уровня гемоглобина и если он выше 10 г/л в месяц — продолжить лечение, если нет — пересмотреть диагноз (рис. 6).
Рис. 6. Схема лечения ЖДА.
При использовании препаратов железа необходимо ориентироваться на показатель ФС, целевое значение которого должно составлять около 100 мкг/л, после чего можно остановить лечение (поздние критерии эффективности терапии [39]). При пероральном приеме препаратов достаточно подтвердить нормализацию содержания ФС через 3 мес терапии, при назначении препаратов железа внутривенно этот показатель необходимо проверять каждую неделю. Лечение препаратами рекомбинантного человеческого эритропоэтина опасно из-за возможности развития эритроцитоза и тромботических осложнений, поэтому ориентироваться прежде всего необходимо на уровень гемоглобина, целевая концентрация которого не должна превышать 120 г/л [42].
Таким образом, ЖДА представляет собой важную социально значимую проблему, а ее диагностика и лечение до сих пор являются трудной задачей. Только выполнение современных рекомендаций позволит существенно повысить качество и эффективность оказания медицинской помощи больным ЖДА.
Сведения об авторах:
Российский университет дружбы народов, Москва
Кафедра госпитальной терапии с курсом клинической лабораторной диагностики Стуклов Николай Игоревич — д-р мед. наук, проф. кафедры; руководитель курса гематологии;
Семенова Елена Николаевна — учебный мастер кафедры.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Ш ирокий спектр самых разнообразных заболеваний, приводящих к анемии наряду с различными механизмами развития анемического синдрома позволяет считать целесообразным осуществление диагностического поиска в определенной последовательности с решением конкретной диагностической задачи на каждом из этапов поиска.
На начальном этапе диагностического поиска основной целью является определение так называемого патогенетического варианта анемии (АН), т.е. основного механизма, обусловливающего снижение уровня гемоглобина у конкретного пациента.
На основании преобладающего механизма (не причины!) формирования различных видов анемий можно условно выделить несколько патогенетических вариантов:
– сидероахрестические (железонасыщенные) АН
– В12– дефицитные и фолиеводефицитные АН
– анемии при костно–мозговой недостаточности
– анемии при уменьшении объема циркулирующей крови
– анемии со смешанным механизмом развития.
На данном этапе фактически речь идет о синдромной диагностике, так как каждый из патогенетических вариантов представляет собой лишь отдельный анемический синдром (синдром железодефицитной, синдром гемолитической анемии и т.д.). Указанные варианты отражают лишь ведущий патогенетический механизм, в то время как причины развития АН при каждом патогенетическом варианте могут быть различными. Например, причиной железодефицитной анемии могут быть хронические кровопотери из ЖКТ, патология кишечника с нарушением всасывания, алиментарная недостаточность и др. Сидероахрестические анемии могут развиваться у больных хронической свинцовой интоксикацией, на фоне лечения некоторыми лекарственными препаратами (изониазид и др.).
На следующем этапе диагностического поиска после определения патогенетического варианта анемии задачей врача является распознавание заболевания или патологического процесса, лежащего в основе имеющегося анемического синдрома, т.е. выявление причины анемии у конкретного больного. Данный этап диагностического поиска может быть условно обозначен, как нозологическая диагностика. Последняя приобретает важное значение, поскольку позволяет во многих случаях проводить не только патогенетическую терапию анемии, например, препаратами железа, но и воздействовать на основное заболевание (устранение хронической кровопотери при железодефицитной анемии, купирование инфекционно–воспалительного процесса и т.д.).
Основным патогенетическим механизмом развития железодефицитной анемии (ЖДА) является недостаток в организме железа – главного строительного материала для построения молекулы гемоглобина, в частности, его железосодержащей части – гема. Основными критериями ЖДА являются следующие:
– низкий цветовой показатель
– гипохромия эритроцитов, микроцитоз
– снижение уровня сывороточного железа
– повышение общей железосвязывающей способности сыворотки
– снижение содержания ферритина в сыворотке.
На этапе нозологической диагностики поиск причины ЖДА должен проводиться с использованием наиболее информативных методов исследования для конкретной клинической ситуации (данные анамнеза, объективного обследования, дополнительные методы и т.д.) (рис. 1).
Рис. 1. Алгоритм диагностического поиска при гипохромной и нормо-/гиперхромной анемии
Основные причины развития ЖДА:
1. Хронические кровопотери различной локализации:
1. Хронические кровопотери различной локализации:
– желудочно–кишечные (гастроэзофагальная рефлюксная болезнь, эрозивно–язвенные поражения желудка, опухоли желудка и толстой кишки, терминальный илеит, неспецифический язвенный колит, дивертикулиты, кровоточащий геморрой и др.);
– маточные (меноррагии различной этиологии, миома, эндометриоз, внутриматочные контрацептивы;
– носовые (наследственная геморрагическая телеангиэктазия и другие геморрагические диатезы);
– почечные (IgA–нефропатия, геморрагический нефрит, опухоли почек, перманентный внутрисосудистый гемолиз);
– ятрогенные и искусственные кровопотери (частые кровопускания и заборы крови для исследований, лечение гемодиализом, донорство и др.).
2. Нарушение всасывания железа (энтериты различного генеза, синдром недостаточности всасывания, резекции тонкой кишки, резекция желудка с выключением 12–перстной кишки).
3. Повышенная потребность в железе (беременность, лактация, интенсивный рост и пубертатный период, В12 –дефицитная анемия, леченная цианокобаламином).
4. Нарушение транспорта железа (гипопротеинемии различного генеза).
5. Алиментарная недостаточность.
Лечение. При выявлении причины развития ЖДА основное лечение должно быть направлено на ее устранение (оперативное лечение опухоли желудка, кишечника, лечение энтерита, коррекция алиментарной недостаточности и др.). В целом ряде случаев (меноррагии и др.) основное значение приобретает патогенетическая терапия лекарственными препаратами железа (ПЖ).
В клинической практике ПЖ применяются внутрь или парентерально. Путь введения препарата у больных ЖДА определяется конкретной клинической ситуацией. В большинстве случаев для коррекции дефицита железа при отсутствии специальных показаний ПЖ следует назначать внутрь. На российском фармацевтическом рынке имеется широкий выбор ПЖ для приема внутрь. Они различаются количеством содержащихся в них солей железа, в том числе двухвалентного железа, наличием дополнительных компонентов (аскорбиновая и янтарная кислоты, витамины, фруктоза и др.), лекарственными формами (таблетки, драже, сиропы, растворы), переносимостью, стоимостью (табл. 1)
Клинические рекомендации лечения ПЖ для приема внутрь:
– назначение ПЖ в виде солей внутрь с достаточным содержанием двухвалентного железа;
– назначение ПЖ в виде солей внутрь с достаточным содержанием двухвалентного железа;
– назначение ПЖ, содержащих вещества, усиливающие всасывание железа;
– нежелательность одновременного приема пищевых веществ и лекарственных препаратов, уменьшающих всасывание железа;
– целесообразность назначения препаратов железа, содержащих фолиевую кислоту, цианокобаламин при наличии смешанного характера анемии;
– назначение препаратов железа парентерально при нарушении кишечного всасывания;
– достаточная продолжительность насыщающего курса терапии (не менее 1–1,5 мес);
– необходимость проведения поддерживающей терапии ПЖ в соответствующих ситуациях.
При выборе лекарственного ПЖ следует ориентироваться на содержание в нем двухвалентного железа, которое только и всасывается в кишечнике. Входящие в состав многих лекарственных форм ПЖ аскорбиновая кислота, цистеин, фруктоза усиливают всасывание железа. Назначение препаратов железа в высоких дозах (300 мг в сутки) не приводит к увеличению всасывания ионов железа, однако вызывает значительное увеличение числа побочных эффектов. С учетом этого комбинированные препараты, содержащие в своем составе фолиевую кислоту, как необходимый компонент для нормального синтеза и созревания эритроцитов, и цианокобаламин, необходимый для нормального обмена фолиевой кислоты, являющийся основным фактором образования из нее активной формы, приводят к значительному увеличению скорости синтеза гемоглобина и повышают эффективность терапии железодефицитной анемии. Всем этим критериям удовлетворяет комплексный антианемический препарат Ферро–фольгамма, содержащий в своем составе, кроме сульфата железа, 100 мг аскорбиновой кислоты, 10 мкг цианокобаламина, 5 мг фолиевой кислоты. Так, например, при назначении препарата с низким содержанием двухвалентного железа количество принимаемых таблеток должно быть не менее 8–10 в сутки, в то время как препараты с высоким содержанием двухвалентного железа (Ферро–фольгамма) можно принимать в количестве 1–2 таблеток в сутки. Необходимо учитывать, что всасывание железа может уменьшаться под влиянием некоторых содержащихся в пище веществ (фосфорная кислота, соли кальция и др.), а также при одновременном применении ряда медикаментов (тетрациклины, соли магния). Во избежание этого в препарате Ферро–фольгамма все активные компоненты находятся в специальной нейтральной оболочке, обеспечивающей их всасывание главным образом в верхнем отделе тонкой кишки. Отсутствие местного раздражающего действия на слизистую желудка способствует хорошей переносимости.
Среди побочных проявлений на фоне применения ПЖ внутрь наиболее часто возникают тошнота, анорексия, металлический привкус во рту, запоры, реже – поносы.
Показаниями для применения ПЖ парентерально могут быть следующие клинические ситуации:
– непереносимость ПЖ для приема внутрь, не позволяющая дальнейшее продолжение лечения;
– необходимость более быстрого насыщения организма железом, например, перед оперативным вмешательством (миома матки, геморрой и др.).
Алгоритм ведения больших ЖДА представлен на рисунке 2.
Рис. 2. Алгоритм ведения больных железодефицитной анемией
Существует группа гипохромных анемий, при которых содержание железа в организме и его запасы в депо находятся в пределах нормы или даже повышены, однако включение железа в молекулу гемоглобина (в силу различных причин) нарушено, в связи с чем железо не используется для синтеза гема. Такие анемии обозначаются, как сидероахрестические («ахрезия» – неиспользование). Их удельный вес в структуре гипохромных анемий невелик. Тем не менее верификация сидероахрестической («железонасыщенной») анемии и ее дифференциальная диагностика с ЖДА имеют важное практическое значение. Ошибочная диагностика ЖДА у больных с сидероахрестическими анемиями обычно влечет за собой неоправданное назначение препаратов железа, которые в данной ситуации не только не оказывают эффекта, но еще больше «перегружают» запасы железа в депо. Критериями сидероахрестических анемий являются следующие:
Существует группа гипохромных анемий, при которых содержание железа в организме и его запасы в депо находятся в пределах нормы или даже повышены, однако включение железа в молекулу гемоглобина (в силу различных причин) нарушено, в связи с чем железо не используется для синтеза гема. Такие анемии обозначаются, как сидероахрестические («ахрезия» – неиспользование). Их удельный вес в структуре гипохромных анемий невелик. Тем не менее верификация сидероахрестической («железонасыщенной») анемии и ее дифференциальная диагностика с ЖДА имеют важное практическое значение. Ошибочная диагностика ЖДА у больных с сидероахрестическими анемиями обычно влечет за собой неоправданное назначение препаратов железа, которые в данной ситуации не только не оказывают эффекта, но еще больше «перегружают» запасы железа в депо. следующие:
– низкий цветовой показатель;
– повышенное (реже нормальное) содержание железа в сыворотке;
– нормальная или сниженная железосвязывающая способность сыворотки;
– нормальное или повышенное содержание ферритина в сыворотке;
– повышенное количество сидеробластов в костном мозге;
– повышенная экскреция железа с мочой после введения десферала;
– отсутствие эффекта от препаратов железа.
Сидероахрестические анемии представляют собой гетерогенную группу и возникают в результате различных причин. Поэтому нозологический этап диагностического поиска при сидероахрестических анемиях должен проводиться с учетом как клинической ситуации, так и знания основных заболеваний и патологических процессов, сопровождающихся развитием данного анемического синдрома. Известны несколько форм сидероахрестических анемий:
– наследственные формы (аутосомные и рецессивные, чувствительные и рефрактерные к применению пиридоксина);
– связанные с дефицитом фермента гемсинтетазы (обеспечивающей включение железа в молекулу гема);
– связанные с нарушением синтеза гемоглобина из–за патологии его глобиновой части (талассемия). Это заболевание рассматривается обычно в группе гемолитических анемий;
– приобретенные формы (алкогольная интоксикация, хроническая свинцовая интоксикация, воздействие некоторых медикаментов, миелопролиферативные заболевания, кожная порфирия, идиопатические формы).
Клинические рекомендации ведения больных сидероахрестическими анемиями:
– коррекция основного патологического процесса (отмена подозреваемого медикамента, ЭДТА при свинцовой интоксикации и др.);
– назначение пиридоксина при некоторых формах (наследственных);
– назначение десфериоксиамина при высоком уровне сывороточного железа;
– трансфузии эритроцитов по строгим показаниям (выраженная анемия у больных с сопутствующей патологией);
– противопоказание к назначению препаратов железа.
Среди гипохромных анемий определенное место занимают анемии при различных воспалительных заболеваниях как инфекционного, так и неинфекционного происхождения. При всем многообразии патогенетических механизмов анемий в данных ситуациях одним из основных считается перераспределение железа в клетки макрофагальной системы, активирующейся при различных воспалительных (инфекционных и неинфекционных) или опухолевых процессах. Поскольку истинного дефицита железа при этих анемиях не наблюдается, более оправданно говорить о железоперераспределительных анемиях.
Критерии железоперераспределительных АН:
- умеренно гипохромный характер анемии;
- нормальное или умеренно сниженное содержание сывороточного железа;
- нормальная или сниженная железосвязывающая способность сыворотки;
- повышение содержания ферритина в сыворотке;
- повышение количества сидеробластов в костном мозге;
- клинико–лабораторные признаки активного процесса (воспалительного, опухолевого);
- отсутствие эффекта от препаратов железа.
Выделение данного патогенетического варианта и осведомленность о нем практических врачей имеет важное значение ввиду сходства железоперераспределительных анемий с ЖДА и некоторыми сидероахрестическими анемиями (табл. 2), хотя сущность и терапевтические подходы при этих анемиях различны.
Наиболее частыми инфекционно–воспалительными заболеваниями, при которых возникают железоперераспределительные анемии, являются активный туберкулез различной локализации, инфекционный эндокардит, нагноительные заболевания (абсцессы брюшной полости, легких, почек, эмпиема и др.), инфекции мочевыводящих путей, холангит. Среди неинфекционных заболеваний подобный вариант анемий может развиваться при ревматических заболеваниях (ревматоидный артрит и инфекционные артриты с высокой активностью), хронических гепатитах, опухолях различной локализации при отсутствии хронических и острых кровопотерь. Назначение препаратов железа, цианокобаламина в этих ситуациях обычно неэффективно и лишь затягивает своевременное выявление основной причины анемии и соответствующую терапию. Основным способом коррекции анемии у данной категории пациентов является лечение активного воспалительного процесса.
В12 – дефицитные и фолиеводефицитные анемии
В основе данного патогенетического варианта лежит дефицит витамина В12, реже – фолиевой кислоты, возникающий вследствие различных причин. В результате дефицита происходит нарушение синтеза ДНК в кроветворных клетках, развивается неэффективный мегалобластический эритропоэз (в норме существует только у плода) с продукцией нестойких мегалоцитов и макроцитов.
Критерии В12– дефицитной АН:
– высокий цветовой показатель;
– эритроциты с остатками ядер (тельца Жолли, кольца Кэбота);
– повышение содержания железа в сыворотке;
– мегалобластическое кроветворение в костном мозге;
– неврологические нарушения и психические расстройства.
На этапе синдромной диагностики основным методом является исследование костного мозга, при котором выявляется мегалобластический эритропоэз. Данное исследование должно проводиться до назначения цианокобаламина, который широко и часто необоснованно назначается по поводу неясных АН или различной неврологической симптоматики. При невозможности выполнить диагностическое исследование костного мозга (отказ больных и др.) допустимо пробное назначение цианокобаламина с последующим обязательным исследованием количества ретикулоцитов через 3–5 дней (не позже), приобретающим диагностическое значение. Если АН связана с дефицитом витамина В12, то под влиянием нескольких инъекций препарата происходит трансформация мегалобластического кроветворения в нормобластическое, что отражается в периферической крови значительным увеличением количества ретикулоцитов по сравнению с исходным (ретикулоцитарный криз).
Основными причинами развития В12–дефицитной анемии, на исключение которых должен ориентироваться врач на этапе нозологической диагностики, являются следующие:
– нарушение всасывания витамина В12 (атрофический гастрит, рак желудка, операция гастрэктомии, резекция тонкой кишки, наложение кишечных анастомозов с формированием «слепой петли», энтериты с нарушением всасывания, спру, целиакия, селективный дефект (аутосомно–рецессивный) всасывания в сочетании с протеинурией, проявляющийся в раннем детском возрасте (синдром Имерслунд);
– повышенная потребность в витамине В12 (инвазия широким лентецом, дивертикулез толстой кишки, дисбактериоз кишечника, быстрый рост у детей, гипертиреоз, хронические заболевания печени);
– нарушение транспорта витамина В12 (дефицит транскобаламина II (аутосомно–рециссивно наследуемый дефект, проявляющийся в раннем детском возрасте);
– нарушение использования при приеме некоторых медикаментов (ПАСК, неомицин, метформин);
– алиментарная недостаточность (редкая причина) главным образом в детском возрасте, при длительном парентеральном питании без дополнительного введения витаминов.
Фолиево–дефицитные АН по своим гематологическим признакам (макроцитоз, мегалобластический эритропоэз) напоминают В12– дефицитные АН, но встречаются значительно реже и имеют несколько иной спектр вызывающих эти АН заболеваний. Среди причин фолиеводефицитных анемий основными следует считать:
– алиментарную недостаточность (частая причина у пожилых);
– энтериты с нарушением всасывания;
– прием некоторых медикаментов, угнетающих синтез фолиевой кислоты (метотрексат, триамтерен, противосудорожные, барбитураты, метформин);
– хроническую алкогольную интоксикацию;
– повышенную потребность в фолиевой кислоте (злокачественные опухоли, гемолиз, эксфолиативный дерматит, беременность).
Алгоритм ведения больных с макроцитарной анемией неясного происхождения представлен на рисунке 3.
Рис. 3. Алгоритм ведения больных макроцитарной анемией неустановленной причины
Основным патогенетическим механизмом развития гемолитической АН (ГАН) является укорочение продолжительности жизни эритроцитов (в норме 100–120 дней) и их преждевременный распад под воздействием различных причин.
Основным патогенетическим механизмом развития гемолитической АН (ГАН) является укорочение продолжительности жизни эритроцитов (в норме 100–120 дней) и их преждевременный распад под воздействием различных причин.
Критериями ГАН являются следующие:
– нормальный цветовой показатель (низкий при талассемии);
– наличие в крови ядросодержащих эритроидных клеток (эритрокариоцитов);
– увеличение числа эритрокариоцитов в костном мозге (свыше 25%);
– повышение содержания непрямого билирубина в сыворотке с наличием желтухи или без таковой;
– повышение содержания железа в сыворотке;
– наличие в моче гемосидерина (при некоторых формах с внутрисосудистым гемолизом);
– повышение содержания свободного гемоглобина в плазме (при внутрисосудистом гемолизе);
– увеличение селезенки (при некоторых формах).
Большинство ГАН являются нормо– или гиперхромными за исключением ГАН, связанной с нарушением синтеза глобина (талассемия), которая является гипохромной.
Направление диагностического поиска на назологическом этапе определяется особенностями клинической ситуации (возраст больного, наличие и характер фоновой патологии, прием медикаментов, семейные случаи, острый или хронически протекающий гемолиз и т.д.). Следует различать наследственные и приобретенные ГАН.
Наследственные ГАН связаны с различными генетическими дефектами, в частности, с дефектом мембраны эритроцитов (наследственный микросфероцитоз, овалоцитоз), дефицитом некоторых ферментов в эритроцитах (глюкозо–6–фосфат–дегидрогеназа, пируваткиназа и др.), нарушением синтеза цепей глобина (талассемия), наличием нестабильных гемоглобинов.
Талассемию следует заподозрить у больных гипохромной анемией с нормальным или высоким содержанием сывороточного железа в сочетании с признаками гемолиза, а также при отсутствии эффекта от препаратов железа, нередко по ошибке назначаемых таким больным. Для подтверждения диагноза и определения формы талассемии необходимо электрофоретическое исследование гемоглобина.
Среди приобретенных ГАН наиболее распространенными являются аутоиммунные ГАН (симптоматические и идиопатические). Симптоматические аутоиммуные ГАН возникают на фоне лимфопролиферативных заболеваний (хронический лимфолейкоз, лимфогранулематоз и др.), системных васкулитов (системная красная волчанка, ревматоидный артрит), хронического активного гепатита, некоторых инфекций, в частности; вирусных, при приеме ряда медикаментов. Если причина аутоиммунного гемолиза не выявляется, то говорят об идиопатических ГАН. К приобретенным ГАН относятся болезнь Маркиафавы (перманентный внутрисосудистый гемолиз), микроангиопатические ГАН (гемолиз вследствие ДВС–синдрома на фоне различных заболеваний), механический гемолиз при протезированных сосудах и клапанах сердца, маршевой гемоглобинурии, ГАН при воздействии различных токсических веществ (уксусная кислота, мышьяк и др.).
Ведение больных аутоиммунными ГАН определяется вариантом ГАН (симптоматический или идиопатический) На рисунке 4 представлен алгоритм ведения больных аутоиммунной ГАН.
Рис. 4. Алгоритм лечения аутоиммунной гемолитической анемии
Анемии при костно–мозговой недостаточности
В основе данного патогенетического варианта АН лежит нарушение нормальной продукции эритроидных клеток в костном мозге. При этом часто одновременно с угнетением эритропоэза имеет место нарушение продукции клеток гранулоцитарного и тромбоцитарного ростков, что отражается на составе периферической крови (панцитопения) и служит ориентиром в распознавании возможного механизма развития АН.
В основе данного патогенетического варианта АН лежит нарушение нормальной продукции эритроидных клеток в костном мозге. При этом часто одновременно с угнетением эритропоэза имеет место нарушение продукции клеток гранулоцитарного и тромбоцитарного ростков, что отражается на составе периферической крови (панцитопения) и служит ориентиром в распознавании возможного механизма развития АН.
Критерии АН при костно–мозговой недостаточности:
– нормохромная (реже гиперхромная) АН;
– ретикулоцитопения (вплоть до полного отсутствия ретикулоцитов при некоторых формах);
– лейкопения за счет снижения содержания нейтрофильных гранулоцитов (гранулоцитопения);
– тромбоцитопения различной степени выраженности;
– лихорадка, инфекционные осложнения, язвенно–некротические поражения слизистых;
– изменения картины костно–мозгового кроветворения в соответствии с характером основного патологического процесса (замещение жировой тканью, инфильтрация бластными клетками и др.).
На рисунке 5. представлен диагностическаий алгоритм у больных с различными вариантами цитопенического синдрома (панцитопения, бицитопения). На рисунке 6 представлен алгоритм ведения больных с апластической анемией.
Рис. 5. Алгоритм диагностического поиска у больных панцитопенией
Рис. 6. Алгоритм ведения больных апластической анемией
Клинические рекомендации ведения больных апластической анемией:
- устранение выявленной причины (отмена лекарственного препарата, удаление тимомы, лечение вирусных инфекций и т.д.);
- HLA–типирование родных братьев и сестер больных с целью подбора донора костного мозга;
- трансфузии тромбоцитов при количестве тромбоцитов ниже 10х10 9 /л или при менее глубокой тромбоцитопении, но выраженном геморрагическом синдроме;
- трансфузии тромбоцитов от HLA–совместимых доноров при профузных кровотечениях;
- трансфузии эритроцитов при снижении Нв ниже 70 г/л или при менее глубокой анемии у пожилых и стариков;
- нецелесообразны трансфузии компонентов крови от родственников–потенциальных доноров костного мозга;
- эффективность антитимоцитарного глобулина и циклоспорина оценивается через 3–6 месяцев;
- назначение глюкокортикоидов в качестве монотерапии нецелесообразно;
- недоказанная эффективность рекомбинантных препаратов ростковых факторов (Г–КСФ, ГМ–КСФ, ИЛ–1, ИЛ–3);
- обеспечение условий, предупреждающих инфекционные осложнения.
Анемии с сочетанными патогенетическими механизмами
В клинической практике нередко встречаются АН, в развитии которых могут иметь значение два или более патогенетических механизма. Сочетанный патогенетический вариант может встречаться у больных пожилого и старческого возраста (например, железодефицитная анемия в сочетании с фолиеводефицитной анемией). В таких ситуациях оправдано назначение препаратов, содержащих железо и фолиевую кислоту.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Код протокола:
Код(ы) МКБ-10:
D 50 Железодефицитная анемия
D 50.0 Постгеморрагическая (хроническая) анемия
D 50.8 Другие железодефицитные анемии
D 50.9 Железодефицитная анемия неуточненная
Дата разработки протокола: 2013г.
Сокращения, используемые в протоколе:
ДЖ – дефицит железа
ДНК – дезоксирибонуклеиновая кислота
ЖДА – железодефицитная анемия
ЖДС – железодефицитное состояние
ЦП – цветовой показатель
Категория пациентов*: взрослые
Пользователи протокола: врач-гематолог, терапевт, гастроэнтеролог, хирург, гинеколог
Общепринятой классификации железодефицитной анемии на данный момент не существует.
Клиническая классификация железодефицитной анемии (для Казахстана).
В диагнозе железодефицитной анемии необходимо выделить 3 момента:
Этиологическую форму (будет уточнена после дообследования)
— Вследствие хронических кровопотери (хроническая постгеморрагическая анемия)
— Вследствие повышенного расхода железа (повышенной потребности в железе)
— Вследствие недостаточного исходного уровня железа (у новорожденных и детей младшего возраста)
— Алиментарная (нутритивная)
— Вследствие недостаточного всасывания в кишечнике
— Вследствие нарушения транспорта железа
Стадии
А. Латентная: снижено Fe в сыворотке крови, дефицит железа без клиники анемии (латентная анемия)
Б. Клинически развернутая картина гипохромной анемии.
Степень тяжести
Легкая (содержание Hb 90-120 г/л)
Средняя (содержание Hb 70-89 г/л)
Тяжелая (содержание Hb ниже 70 г/л)
Пример: Железодефицитная анемия, постгастрорезекционная, стадия Б, тяжелой степени тяжести.
Перечень основных диагностических мероприятий:
- Общий анализ крови (12 параметров)
- Биохимический анализ крови (общий белок, билирубин, мочевина, креатинин, АЛТ, АСТ, билирубин и фракции)
- Сывороточное железо, ферритин, ОЖСС, ретикулоциты крови
- Общий анализ мочи
Перечень дополнительных диагностических мероприятий:
- Флюорография
- Эзофагогастродуоденоскопия,
- УЗИ брюшной полости, почек,
- Рентгенологическое исследование органов ЖКТ по показаниям,
- Рентгенологическое исследование органов грудной клетки по показаниям,
- Фиброколоноскопия,
- Ректороманоскопия,
- УЗИ щитовидной железы.
- Стернальная пункция для дифференциальной диагностики, после консультации гематолога, по показаниям
Диагностические критерии*** (описание достоверных признаков заболевания в зависимости от степени тяжести процесса).
1) Жалобы и анамнез:
Сведения из анамнеза:
Хронические постгеморрагические ЖДА
1. Маточные кровотечения. Меноррагии различного генеза, гиперполименорея (menses более 5 дней, особенно при появлении первых менструаций до 15 лет, при цикле менее 26 дней, наличие сгустков крови более суток), нарушение гемостаза, аборты, роды, миома матки, аденомиоз, внутриматочные контрацептивы, злокачественные опухоли.
2. Кровотечения из желудочно-кишечного тракта. При выявлении хронической кровопотери проводится тщательное обследование пищеварительного тракта «сверху донизу» с исключением заболеваний ротовой полости, пищевода, желудка, кишечника, глистная инвазия анкилостомой. У взрослых мужчин, женщин после менопаузы основной причиной железодефицита являются кровотечения из ЖКТ, которые могут спровоцировать: язвенная болезнь, диафрагмальная грыжа, опухоли, гастриты (алкогольные или вследствие лечения салицилатами, стероидами, индометацином). Нарушения в системе гемостаза могут привести к кровотечениям из ЖКТ.
3. Донорство (у 40% женщин приводит к скрытому дефициту железа, а иногда, главным образом, у женщин-доноров с многолетним стажем (более 10 лет) — провоцирует развитие ЖДА.
4. Другие кровопотери: носовые, почечные, ятро-генные, искусственно вызванные при психических заболеваниях.
5. Кровоизлияния в замкнутые пространства: легочный гемосидероз, гломические опухоли, особенно при изъязвлении, эндометриоз.
ЖДА, связанные с повышенной потребностью в железе:
Беременность, лактация, период полового созревания и интенсивного роста, воспалительные заболевания, интенсивные занятия спортом, лечение витамином В12 у больных с В12 дефицитной анемией.
Одним из наиболее важных патогенетических механизмов развития анемии беременных является неадекватно низкая продукция эритропоэтина. Помимо состояний гиперпродукции провоспалительных цитокинов, вызванных собственно беременностью, возможна их гиперпродукция при сопутствующих хронических заболеваниях (хронические инфекции, ревматоидный артрит и др.).
ЖДА, связанные с нарушением поступления железа
Неполноценное питание с преобладанием мучных и молочных продуктов. При сборе анамнеза необходимо учитывать особенности питания (вегетарианство, соблюдение постов, диеты). У некоторых больных, нарушенная абсорбция железа в кишечнике может маскироваться общими синдромами, такими как стеаторрея, спру, целиакия или диффузный энтерит. Недостаточность железа часто возникает после резекции кишечника, желудка, гастроэнтеростомии. Атрофический гастрит и сопутствующая ахлоргидрия также могут уменьшать всасывание железа. Плохой абсорбции железа могут способствовать снижение продукции соляной кислоты, уменьшение времени, необходимого для всасывания железа. В последние годы изучается роль хеликобактерной инфекции в развитии ЖДА. Отмечено, что в некоторых случаях обмен железа в организме при эрадикации хеликобактера может нормализоваться и без дополнительных мер.
ЖДА, связанные с нарушением транспорта железа
Эти ЖДА связаны с врожденной антрансферринемией, наличием антител к трансферрину, снижением трансферрина за счет общего дефицита белка.
a. Общеанемический синдром: слабость, повышенная утомляемость, головокружение, головные боли (чаще в вечернее время), одышка при физической нагрузке, ощущение сердцебиения, синкопальные состояния, мелькание «мушек» перед глазами при невысоком уровне артериального давления, Часто наблюдается умеренное повышение температуры, нередко сонливость днем и плохое засыпание ночью, раздражительность, нервность, конфликтность, плаксивость, снижение памяти и внимания, ухудшение аппетита. Выраженность жалоб зависит от адаптации к анемии. Лучшей адаптации способствует медленный темп анемизации.
b. Сидеропенический синдром:
— изменение кожи и ее придатков (сухость, шелушение, легкое образование трещин, бледность). Волосы тусклые, ломкие, «секутся», рано седеют, усиленно выпадают, изменения ногтей: истончение, ломкость, поперечная исчерченность, иногда ложкообразная вогнутость (койлонихии).
— Изменения слизистых оболочек (глоссит с атрофией сосочков, трещины в углах рта, ангулярный стоматит).
— Изменения со стороны желудочно-кишечного тракта (атрофический гастрит, атрофия слизистой пищевода, дисфагия). Затруднение глотания сухой и твердой пищи.
— Мышечная система. Миастения (вследствие ослабления сфинктеров появляются императивные позывы на мочеиспускание, невозможность удерживать мочу при смехе, кашле, иногда ночное недержание мочи у девочек). Следствием миастении могут быть и невынашивание беременности, осложнения в процессе беременности и родов (снижение сократительной способности миометрия
Пристрастие к необычным запахам.
Извращение вкуса. Выражается в стремлении есть что-либо малосъедобное.
— Сидеропеническая миокардиодистрофия — склонность к тахикардии, гипотонии.
— Нарушения в иммунной системе (снижается уровень лизоцима, В-лизинов, комплемента, некоторых иммуноглобулинов, снижение уровня Т- и В-лимфоцитов, что способствует высокой инфекционной заболеваемости при ЖДА и появлению вторичного иммунодефицита комбинированного характера).
2) физикальное обследование:
• бледность кожных покровов и слизистых;
• «синева» склер вследствие их дистрофических изменений, лёгкая желтизна области носогубного треугольника, ладоней как результат нарушения обмена каротина;
• койлонихии;
• хейлит (заеды);
• неотчётливая симптоматика гастрита;
• непроизвольное мочеиспускание (следствие слабости сфинктеров);
• симптомы поражения сердечно-сосудистой системы: сердцебиение, одышка, боли в груди и иногда отёки на ногах.
3) лабораторные исследования
Лабораторные показатели при ЖДА
| Лабораторный показатель | Норма | Изменения при ЖДА | |
| 1 | Морфологические изменения эритроцитов | нормоциты – 68% микроциты – 15,2% макроциты – 16,8% | Микроцитоз сочетается с анизоцитозом, пойкилоцитозом, в наличии анулоциты, плантоциты |
| 2 | Цветовой показатель | 0,86 -1,05 | Гипохромия показатель менее 0,86 |
| 3 | Содержание гемоглобина | Женщины – не менее 120 г/л Мужчины – не менее 130 г/л | Уменьшено |
| 4 | МСН | 27-31 пг | Менее 27 пг |
| 5 | МСНС | 33-37% | Менее 33 % |
| 6 | МСV | 80-100 фл | Снижен |
| 7 | RDW | 11,5 – 14,5% | Увеличен |
| 8 | Средний диаметр эритроцитов | 7,55±0,099 мкм | Уменьшен |
| 9 | Количество ретикулоцитов | 2-10:1000 | Не изменено |
| 10 | Коэффициент эффективного эритропоэза | 0,06-0,08х10 12 л/сутки | Не изменен или уменьшен |
| 11 | Железо сыворотки | Женщины – 12-25 мкмль/л Мужчины –13-30 мкмоль/л | Снижено |
| 12 | Общая железосвязывающая способность сыворотки крови | 30-85 мкмоль/л | Повышена |
| 13 | Латентная железосвязывающая способность сыворотки | Менее 47 мкмоль/л | Выше 47 мкмоль/л |
| 14 | Насыщение трансферрина железом | 16-15% | Уменьшено |
| 15 | Десфераловый тест | 0,8-1,2 мг | Уменьшение |
| 16 | Содержание протопорфиринов в эритроцитах | 18-89 мкмоль/л | Повышено |
| 17 | Окраска на железо | В костном мозге присутствуют сидеробласты | Исчезновение сидеробластов в пунктате |
| 18 | Уровень ферритина | 15-150 мкг/л | Уменьшение |
4) инструментальные исследования (рентгенологические признаки, ЭГДС — картина).
С целью выявления источников кровопотери, патологии других органов и систем:
— рентгенологическое исследование органов ЖКТ по показаниям,
— рентгенологическое исследование органов грудной клетки по показаниям,
— фиброколоноскопия,
— ректороманоскопия,
— УЗИ щитовидной железы.
— Стернальная пункция для дифференциальной диагностики
5) показания для консультации специалистов:
гастроэнтеролога – кровотечение из органов желудочно-кишечного тракта;
стоматолога – кровотечение из десен,
лор – носовые кровотечения,
онколога – злокачественное поражение, которое является причиной кровотечения,
нефролога – исключение заболеваний почек,
фтизиатра – кровотечение на фоне туберкулеза,
пульмонолога – кровопотери на фоне заболеваний бронхолегочной системы, гинеколога- кровотечение из половых путей,
эндокринолога – снижение функции щитовидной железы, наличие диабетической нефропатии,
гематолога – для исключения заболеваний системы крови, неэффективности проводимой ферротерапии
проктолога – ректальные кровотечения,
инфекциониста – при наличии признаков гельминтоза.
| Критерии | ЖДА | МДС (РА) | В12-дефицитная | Гемолитические анемии | |
| Наслед-ственные | АИГА | ||||
| Возраст | Чаще молодой, до 60 лет | Старше 60 лет | Старше 60 лет | — | После 30 лет |
| Форма эритроцитов | Анизоцитоз, пойкилоцитоз | Мегалоциты | Мегалоциты | Сферо-, овалоцитоз | Норма |
| Цветовой показатель | Снижен | Норма или повышен | Повышен | Норма | Норма |
| Кривая Прайс-Джонса | Норма | Сдвиг вправо или норма | Сдвиг вправо | Норма или сдвиг вправо | Сдвиг влево |
| Длительность жизни Эритр. | Норма | Норма или укорочена | Укорочена | Укорочена | Укорочена |
| Проба Кумбса | Отриц. | Отриц. иногда положительная | Отриц. | Отриц. | Положит. |
| Осмотическая стойкость Эр. | Норма | Норма | Норма | Повышена | Норма |
| Ретикулоциты периферической крови | Относит. увеличение, абсолют. уменьшение | Уменьшено или повышено | Понижены, на 5-7 день лечения ретикулоцитарный криз | Увеличены | Увеличение |
| Лейкоциты периферической крови | Норма | Снижены | Возможно понижение | Норма | Норма |
| Тромбоциты периферической крови | Норма | Снижены | Возможно понижение | Норма | Норма |
| Сывороточное железо | Снижено | Повышено или норма | Повышено | Повышено или в норме | Повышено или норма |
| Костный мозг | Увеличение полихромато-филов | Гиперплазия всех ростков кроветворения, признаки дисплазии клеток | Мегалобласты | Повышение эритропоэза с увеличением зрелых форм | |
| Билирубин крови | Норма | Норма | Возможно повышение | Повышение непрямой фракции билирубина | |
| Уробилин мочи | Норма | Норма | Возможно появление | Стойкое повышение уробилина мочи | |
Дифференциальная диагностика железодефицитной анемии проводится с другими гипохромными анемиями, вызванными нарушением синтеза гемоглобина. К ним относятся анемии, связанные с нарушением синтеза порфиринов (анемия при свинцовом отравлении, при врожденных нарушениях синтеза порфиринов), а также талассемии. Гипохромные анемии в отличие от железодефицитных анемий протекают с высоким содержанием железа в крови и депо, которое не используется для образования гема (сидероахрезия), при этих заболеваниях отсутствуют признаки тканевого дефицита железа.
Дифференциальным признаком анемии, обусловленной нарушением синтеза порфиринов, является гипохромная анемия с базофильной пунктацией эритроцитов, ретикулоцитов, усиленным эритропоэзом в костном мозге с большим количеством сидеробластов. Для талассемии характерны мишеневидная форма и базофильная пунктация эритроцитов, ретикулоцитоз и наличие признаков повышенного гемолиза
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Цели лечения:
— Коррекция дефицита железа.
— Комплексное лечение анемии и осложнений, связанных с ней.
— Ликвидация гипоксических состояний.
— Нормализация гемодинамики, системных, обменных и органных нарушений.
Тактика лечения***:
немедикаментозное лечение
При железодефицитной анемии больному показана диета, богатая железом. Максимальное количество железа, которое может всосаться из пищи в желудочно-кишечном тракте, — 2 г в сутки. Железо из продуктов животного происхождения всасывается в кишечнике в значительно больших количествах, чем из растительных продуктов. Лучше всего всасывается двухвалентное железо, входящее в состав гема. Железо мяса всасывается лучше, а железо печени — хуже, поскольку железо в печени содержится преимущественно в виде ферритина, гемосидерина, а также в виде гема. В малом количестве железо всасывается из яиц, фруктов. Больному рекомендуются следующие продукты, содержащие железо: говяжье мясо, рыба, печень, почки, легкие, яйца, крупа овсяная, гречневая, бобы, белые грибы, какао, шоколад, зелень, овощи, горох, фасоль, яблоки, пшеница, персики, изюм, чернослив, сельдь, гематоген. Целесообразен прием кумыса в суточной дозе 0.75-1 л, при хорошей переносимости — до 1.5 л. В первые два дня больному на каждый прием дают не более 100 мл кумыса, с 3-го дня больной принимает по 250 мл 3-4 раза в день. Лучше принимать кумыс за 1 ч до и через 1 ч после завтрака, за 2 ч до и через 1 ч после обеда и ужина.
При отсутствии противопоказаний (сахарный диабет, ожирение, аллергия, диарея) больному следует рекомендовать мед. В меде имеется до 40% фруктозы, которая способствует повышению всасывания железа в кишечнике. Лучше всего всасывается железо из телятины (22%), из рыбы (11%); из яиц, фасоли, фруктов всасывается 3% железа, из риса, шпината, кукурузы — 1%.
медикаментозное лечение
Отдельно перечислить
— перечень основных лекарственных средств
— перечень дополнительных лекарственных средств
***в данных разделах необходимо приведение ссылки на источник, имеющий хорошую доказательную базу, с указанием уровня достоверности. Ссылки указывать в виде квадратных скобок с нумерацией по мере встречаемости. Данный источник должен быть указан в списке литературы под соответствующим номером.
Лечение ЖДА должно включать следующие этапы:
- Купирование анемии.
Б. Терапия насыщения (восстановление запасов железа в организме).
B. Поддерживающая терапия.
Суточная доза для профилактики анемии и лечения лёгкой формы заболевания составляет 60–100 мг железа, а для лечения выраженной анемии — 100–120 мг железа (для железа сульфата).
Включение аскорбиновой кислоты в солевые препараты железа улучшает его всасывание. Для железа (III) гидроксид полимальтозата дозы могут быть выше, примерно в 1,5 раза по отношению к последним, т.к. препарат неионный, переносится существенно лучше солей железа, при этом всасывается только-то количество железа, которое необходимо организму и только активным путем.
Необходимо отметить, что железо лучше всасывается при «пустом» желудке, поэтому рекомендовано принимать препарат за 30-60 мин до приема пищи. При адекватном назначении препаратов железа в достаточной дозе подъём ретикулоцитов отмечают на 8–12 день, содержание Hb увеличивается к концу 3-й недели. Нормализация показателей красной крови наступает только через 5–8 нед лечения.
Все препараты железа разделяют на две группы:
1. Ионные железосодержащие препараты (солевые, полисахаридные соединения двухвалентного железа – Сорбифер, Ферретаб, Тардиферон, Максифер, Ранферон-12, Актиферин и т.д.).
2. Неионные соединения, к которым относятся препараты трехвалентного железа, представленные железо-протеиновым комплексом и гидроксид-полимальтозным комплексом (Мальтофер). Железо (III)-гидроксид полимальтозный комплекс (Венофер, Космофер, Феркайл)
Таблица. Основные лекарственные препараты железа для приёма внутрь
| Препарат | Дополнительные компоненты | Лекарственная форма | Количество железа, мг |
| Монокомпонентные препараты | |||
| Аристоферон | сульфат железа | сироп — 200 мл, 5 мл — 200 мг | |
| Ферронал | глюконат железа | табл., 300 мг | 12% |
| Ферроглюконат | глюконат железа | табл., 300 мг | 12% |
| Гемофер пролонгатум | сульфат железа | табл., 325 мг | 105 мг |
| Железное вино | сахарат железа | раствор, 200 мл 10 мл — 40 мг | |
| Хеферол | фумарат железа | капсулы, 350 мг | 100 мг |
| Комбинированные препараты | |||
| Актиферин | сульфат железа, D,L -серин сульфат железа, D,L -серин, глюкоза, фруктоза сульфат железа, D,L -серин, глюкоза, фруктоза, калия сорбат | капс., 0,11385 г сироп, 5 мл-0,171 г капли, 1 мл — 0,0472 г | 0,0345 г 0,034 г 0,0098 г |
| Сорбифер — дурулес | сульфат железа, аскорбиновая кислота | табл., 320 мг | 100 мг |
| Феррстаб | фумарат железа, фолиевая кислота | табл., 154 мг | 33% |
| Фолфетаб | фумарат железа, фолиевая кислота | табл., 200 мг | 33% |
| Ферроплект | сульфат железа, аскорбиновая кислота | табл., 50 мг | 10 мг |
| Ферроплекс | сульфат железа, аскорбиновая кислота | табл., 50 мг | 20% |
| Фефол | сульфат железа, фолиевая кислота | табл., 150 мг | 47 мг |
| Ферро- фольгамма | сульфат железа, фолиевая кислота, цианокобаламин | капс., 100 мг | 20% |
| Тардиферон — ретард | сульфат железа, аскорбиновая | драже, 256,3 мг | 80 мг |
| кислота, мукопротеоза | |||
| Гино-тардиферон | сульфат железа, аскорбиновая кислота, мукопротеоза, фолиевая кислота | драже, 256,3 мг | 80 мг |
| 2Макрофер | глюконат железа, фолиевая кислота | шипучие табл., 625 мг | 12% |
| Фенюльс | сульфат железа, аскорбиновая кислота, никотинамид, витамины группы В | капс., | 45 мг |
| Ировит | сульфат железа, аскорбиновая кислота, фолиевая кислота, цианокобаламин, лизин моногидро- хлорид | капс., 300 мг | 100 мг |
| Ранферон-12 | Фумарат железа, аскорбиновая кислота, фолиевая кислота, цианокобаламин, сульфат цинка | Капс., 300 мг | 100 мг |
| Тотема | Глюконат железа, марганца глюконат, меди глюконат | Ампулы с раствором для питья | 50 мг |
| Глобирон | Фумарат железа, фолиевая кислота, цианокобаламин, пиридоксин, докузат натрия | Капс., 300 мг | 100 мг |
| Гемсинерал-ТД | Фумарат железа, фолиевая кислота, цианокобаламин | Капс., 200 мг | 67 мг |
| Феррамин-Вита | Аспарагинат железа, аскорбиновая кислота, фолиевая кислота, цианокобаламин, сульфат цинка | Табл., 60 мг | |
| Мальтофер | полимальтозный гидроксильный комплекс железа | Капли, сироп, 10 мг Feв 1 мл; Табл. жевательные 100 мг | |
| Мальтофер Фол | полимальтозный гидроксильний комплекс железа, фолиевая кислота | Табл. жевательные 100 мг | |
| Феррум Лек | полимальтозный гидроксильный комплекс железа | Табл. жевательные 100 мг |
Для купирования легкой степени ЖДА:
Сорбифер по 1 таб. х 2 р. в д. 2-3 недели, Максифер по 1 таб. х 2 раза в день, 2–3 недели, Мальтофер 1 таблетка 2 раза в день – 2-3 недели, Феррум-лек по 1 таб х 3 р. в д. 2-3 недели;
Средняя степень тяжести: Сорбифер по 1 таб. х 2 р. в д. 1-2 месяца, Максифер по 1 таб. х 2 раза в день, 1-2 месяца, Мальтофер 1 таблетка 2 раза в день – 1-2 месяца, Феррум-лек по 1 таб х 3 р. в д. 1-2 месяца;
Тяжелая степень тяжести: Сорбифер по 1 таб. х 2 р. в д. 2-3 месяца, Максифер по 1 таб. х 2 раза в день, 2-3 месяца, Мальтофер 1 таблетка 2 раза в день – 2-3 месяца, Феррум-лек по 1 таб х 3 р. в д. 2-3 месяца.
Конечно же, на продолжительность терапии оказывает влияние уровень гемоглобина на фоне ферротерапии, а также положительная клиническая картина!
Таблица. Препараты железа для парентерального введения.
| Торговое наименование | МНН | Лекарственная форма | Количество железа, мг |
| Венофер в/в | Железо III гидроксид сахарозный комплекс | Ампулы 5,0 | 100 мг |
| Феркайл в/м | Железа III декстран | Ампулы 2,0 | 100 мг |
| Космофер в/м, в/в | Железа III гидроксид-декстрановый комплекс | Ампулы 2,0 | 100 мг |
| Новофер-Д в/м, в/в | Железа III гидроксид-декстрановый комплекс | Ампулы 2,0 | 100 мг/2мл |
Показания к парентеральному введению препаратов железа:
• Непереносимость препаратов железа для приёма внутрь;
• Нарушение всасывания железа;
• Язвенная болезнь желудка и двенадцатиперстной кишки в период обострения;
• Тяжелая анемия и жизненная необходимость быстрого восполнения дефицита железа, например подготовка к оперативному вмешательству (отказ от гемокомпонентной терапии)
Для парентерального введения используют препараты трёхвалентного железа.
Курсовую дозу препаратов железа для парентерального введения рассчитывают по формуле:
А = 0,066 М (100 — 6 Нb),
где А — курсовая доза, мг;
М— масса тела больного, кг;
Нb — содержание Нb в крови, г/л.
Схема лечения ЖДА:
1. При уровне гемоглобина 109-90 г/л, гематокрита 27-32% назначить комбинацию препаратов:
— Диета, включающую богатые железом продукты – говяжий язык, мясо кролика, курицы, белые грибы, гречневую или овсяную крупы, бобовые, какао, шоколад, чернослив, яблоки;
— Солевые, полисахаридные соединения двухвалентного железа, железо (III)-гидроксид полимальтозный комплекс в суммарной суточной дозе 100 мг (пероральный прием) в течение 1,5 месяцев с контролем общего анализа крови 1 раз в месяц, при необходимости продление курса лечения до 3 месяцев;
— аскорбиновая кислота по 2 др. х 3 р. в д. 2 недели
2. При уровне гемоглобина ниже 90 г/л, гематокрита ниже 27% провести консультацию гематолога.
Солевые или полисахаридные соединения двухвалентного железа или железо (III)-гидроксид полимальтозный комплекса в стандартной дозировке. Дополнительно к проводимой ранее терапии назначить железо (III)-гидроксид полимальтозный комплекс (200 мг/10 мл) внутривенно через день количество вводимого железа должна рассчитываться по формуле, приводимой в инструкциях производителя или декстран железа III (100 мг/2 мл) один раз в сутки, внутримышечно (расчет по формуле), с индивидуальным подбором курса в зависимости от гематологических показателей, в этот момент прием пероральных препаратов железа временно прекращают;
3. При нормализации уровня гемоглобина более 110 г/л и гематокрита более 33% назначить комбинацию препаратов солевых или полисахаридных соединений двухвалентного железа или железо (III)-гидроксид полимальтозный комплекса 100 мг 1 раз в неделю в течение 1 месяца, под контролем уровня гемоглобина, аскорбиновая кислота по 2 др. х 3 р. в д. 2 недели (неприменимо при патологии со стороны ЖКТ – эрозии и язвы пищевода, желудка), фолиевая кислота по 1 таб. х 2 р. в д. 2 недели.
4. При уровне гемоглобина менее 70 г/л стационарное лечение в гематологическом отделении, в случае исключения острой гинекологической или хирургической патологии. Обязательный предварительный осмотр гинеколога и хирурга.
— При выраженном анемическом и циркуляторно-гипоксическом синдромах лейкофильтрованная эритроцитарная взвесь, дальнейшие трансфузии строго по абсолютным показаниям, согласно Приказа Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501. О внесении изменений в приказ и.о. Министра здравоохранения Республики Казахстан от 6 ноября 2009 года № 666 «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализации крови и ее компонентов, а также Правил хранения, переливания крови, ее компонентов и препаратов»
— В предоперационном периоде в целях скорейшей нормализации гематологических показателей трансфузия лейкофильтрованной эритроцитарной взвеси, согласно приказа № 501;
— Солевые или полисахаридные соединения двухвалентного железа или железо (III)-гидроксид полимальтозный комплекс (200 мг/10 мл) внутривенно через день согласно расчетов по инструкции и под контролем гематологических показателей.
Например, схема расчета количества вводимого препарата относительно Космофера:
Общая доза (Fe мг) = масса тела (кг) х (необходимый Нb — действительный Нb) (г/л) х 0.24 + 1000 мг (запас Fe). Фактор 0.24 = 0.0034 (содержание железа в Hb составляет 0.34%) х 0.07 (объем крови 7% массы тела) х 1000 (переход от г к мг). Курсовая доза в мл (при железодефицитной анемии) в пересчете на массу тела (кг) и в зависимости от показателей Hb (г/л), который соответствует:
60, 75, 90, 105 г/л:
60 кг — 36, 32, 27, 23 мл соответственно;
65 кг — 38, 33, 29, 24 мл соответственно;
70 кг — 40, 35, 30, 25 мл соответственно;
75 кг — 42, 37, 32, 26 мл соответственно;
80 кг — 45, 39, 33, 27 мл соответственно;
85 кг — 47, 41, 34, 28 мл соответственно;
90 кг — 49, 42, 36, 29 мл соответственно.
При необходимости лечение расписывается по этапам: неотложная помощь, амбулаторный, стационарный.
Другие виды лечения — нет
Хирургическое вмешательство
Показаниями к хирургическому лечению является продолжающееся кровотечение, нарастание анемии, вследствие причин, которые не могут быть устранены путем медикаментозной терапии.
Первичная профилактика проводится в группах лиц, у которых нет в данный момент анемии, но имеются предрасполагающие к развитию анемии обстоятельства:
• беременные и кормящие грудью;
• девочки-подростки, особенно с обильными менструациями;
• доноры;
• женщины с обильными и длительными менструациями.
Профилактика железодефицитной анемии у женщин с обильными и длительными менструациями.
Назначаются 2 курса профилактической терапии длительностью б недель (ежедневная доза железа составляет 30-40 мг) или после менструации в течение 7-10 дней ежемесячно в течение года.
Профилактика железодефицитной анемии у доноров, детей спортивных школ.
Назначаются 1-2 курса профилактического лечения в течение 6 недель в сочетании с антиоксидантным комплексом.
В период интенсивного роста мальчиков может развиться железодефицитная анемия. В это время также следует проводить профилактическое лечение препаратами железа.
Вторичная профилактика проводится лицам с ранее излеченной железодефицитной анемией при наличии условий, угрожающих развитием рецидива железодефицитной анемии (обильные менструации, фибромиома матки и др.).
Этим группам больных после проведенного лечения железодефицитной анемии рекомендуется профилактический курс длительностью 6 недель (суточная доза железа – 40 мг), затем проводятся два 6-недельных курса в год или прием 30-40 мг железа ежедневно в течение 7-10 дней после менструации. Кроме того, необходимо ежедневно употреблять не менее 100 г мяса.
Все больные железодефицитной анемией, а также лица, имеющие факторы риска этой патологии, должны находиться на диспансерном учете у терапевта в поликлинике по месту жительства с обязательным проведением не менее 2 раз в год общего анализа крови и исследованием содержания сывороточного железа. Одновременно осуществляется также диспансерное наблюдение с учетом этиологии железодефицитной анемии, т.е. больной находится на диспансерном учете по поводу заболевания, вызвавшего железодефицитную анемию.
Дальнейшее ведение
Клинические анализы крови следует проводить ежемесячно. При анемии тяжёлой степени проводят лабораторный контроль каждую неделю, при отсутствии положительной динамики гематологических показателей показано углубленное гематологическое и общеклиническое обследование.
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- Список использованной литературы: 1. ВОЗ. Официальный ежегодный отчет. Женева, 2002. 2. Iron deficiency anemia assessment, prevention and control. A guid for programme managers — Geneva: World Health Organization, 2001 (WHO/NHD/01.3). 3. Дворецкий Л.И. ЖДА. Ньюдиамид-АО. М.: 1998. 4. Ковалева Л. Железодефицитная анемия. М.: Врач. 2002; 12:4-9. 5. G. Perewusnyk, R. Huch, A. Huch, C. Breymann. British Jornal of Nutrition. 2002; 88: 3-10. 6. Strai S.K.S., Bomford A., McArdle H.I. Iron transport across cell membranes:molecular uderstanding of duodenal and placental iron uptake. Best Practise & Research Clin Haem. 2002; 5: 2: 243-259. 7. Шеффер Р.М., Гаше К., Хух Р., Краффт А. Железное письмо: рекомендации по лечению железодефицитной анемии. Гематология и трансфузиологияю 2004; 49 (4): 40-48. 8. Долгов В.В., Луговская С.А., Морозова В.Т., Почтарь М.Е. Лабораторная диагностика анемий. М.: 2001; 84. 9. Новик А.А., Богданов А.Н. Анемии (от А до Я). Руководство для врачей/под ред. Акад. Ю.Л. Шевченко. – СПб.: «Нева», 2004. – 62-74 с. 10. Папаян А.В., Жукова Л.Ю. Анемии у детей: рук. Для врачей. – СПб.: Питер, 2001. – 89-127 с. 11. Алексеев Н.А. Анемии. – СПб.: Гиппократ. – 2004. – 512 с. 12. Льюис С.М., Бэйн Б., Бэйтс И. Практическая и лабораторная гематология / пер. с англ. под ред. А.Г. Румянцева. — М.: ГЭОТАР-Медиа, 2009. — 672 с.
Список разработчиков протокола с указанием квалификационных данных
А.М. Раисова — зав. отд. терапии, к.м.н.
О.Р. Хан — ассистент кафедры терапии постдипломного образования, врач-гематолог
Указание на отсутствие конфликта интересов: нет
Указание условий пересмотра протокола: каждые 2 года.
источник