Поделиться статьей в социальных сетях:
Повышенное СОЭ – понижен гемоглобин, и наоборот: показатели СОЭ практически всегда зависят от количества гемоглобина. Если железосодержащий белок в крови повышен, то СОЭ всегда понижается. Но не многие из пациентов понимают взаимосвязь этих двух показателей и хотят узнать, почему низкий гемоглобин и повышенное СОЭ считаются признаками патологии?
Скорость оседания эритроцитов принято измерять по параметру высоты (в мм) столбца, который образовывается при осаждении эритроцитов в особой лабораторной трубке за один час.
Важно: уровень РОЭ (реакция оседания эритроцитов), отличающийся от принятых норм, трактуется как косвенный показатель патологического изменения в содержании белков и концентрации иммуноглобулинов.
Белки, которые можно отнести к «острой фазе» — это гетерогенная группа, в нее входят ингибиторы протеаз и фибриноген.
Синтезирование организмом «острых» белков – это специфический ответ печени на текущий процесс воспаления. Воспалительный цитокин (интерлейкин-6) представляется в виде самого сильного медиатора, стимулирующего в печени производство белков «острой фазы».
При любом состоянии, сопряженном с резким количественным возрастанием белков «острой фазы» или возрастанием количества гаммаглобулинов (мононо- и поликлональная гипергаммаглобулинемия) – увеличивается показатель скорости оседания эритроцитов (благодаря повышению диэлектрической плазменной константы), а это неизбежно приводит к снижению уровня гемоглобина.
Важно: низкий гемоглобин и СОЭ взаимосвязаны, поскольку происходит уменьшение межэритроцитарных отталкивающих сил, и это способствует эритроцитарной агрегации, ускоряя их оседание.
РОЭ может увеличится и вне зависимости от воспалительных процессов, такое состояние характерно для пациентов в пожилом возрасте, беременных и постоперационных больных.
Такое сочетание показателей трактуется медиками как аномальное состояние и требует незамедлительной консультации у гематолога. Бывает, что уже в первые дни лечения, если удается поднять количественный показатель гемоглобина, то показатели РОЭ приходят в норму самостоятельно.
Понижение уровня гемоглобина связано с железодефицитом, а он, в свою очередь, развивается из-за:
- Анемичных синдромов. Самый часто встречающийся тип которых – железодефицитные анемии. Чтобы подтвердить такое заболевание, больной должен сделать ряд дополнительных тестов и пройти дообследование, например, нужно установить уровень ферритина в его крови (сыворотка).
- Потеря крови или болезни кроветворящих органов.
Повышение СОЭ при анемии всегда является «камнем преткновения» для врача, и этот может расцениваться как признак неблагополучного процесса, протекающего в организме. СОЭ повышается в таких ситуациях:
- Хронический воспалительный процесс. Являются наиболее распространенной причиной того, что понижен гемоглобин и повышена СОЭ. Эти состояния характерны для пациентов при ангинах, артрите, пневмонии и иных заболеваниях инфекционной и неинфекционной этиологии. Показатели СОЭ у таких больных всегда будут выше нормы. И чем интенсивнее воспаление, тем больше тканей в него вовлечено, и тем выше будет уровень СОЭ. При грамотном лечении состояние стабилизируется и СОЭ снизится.
- Высокий СОЭ и низкий гемоглобин не во всех случаях являются следствием заболевания. Этот показатель может вырасти после хирургического вмешательства, при частых переливаниях крови и даже при курсовом лечении некоторыми лекарственными препаратами.
- В ходе беременности процесс метаболизма претерпевает серьезные изменения, поэтому низкий гемоглобин и высокое СОЭ у женщины, вынашивающей ребенка – не считается отклонением или патологией.
Важно: но если реакция оседания эритроцитов по скорости больше 40 мм/ч, то причиной является не просто анемичное состояние, а серьезная патология.
Анемия и повышенное СОЭ, причины которого нетипичны, могут привести к тяжелым последствиям. Такие ситуации требуют специальной коррекционной терапии. СОЭ (оно же РОЭ) гораздо выше установленной нормы, значит, что нужно проводить дополнительные анализы, поскольку только один этот показатель оценки состава крови не может являться дифференциально значимым критерием.
Казалось бы, что когда ничего не болит, то и повода для беспокойства нет. Но повышение скорости оседания эритроцитов и понижение уровня гемоглобина может быть спровоцировано даже глистными инвазиями, не говоря уже о скрытых вирусных поражениях и внутренних воспалениях.
Важно: в крайне редких случаях анемия и повышенное СОЭ не являются взаимосвязанными и представляются симптомами или следствием нескольких разных заболеваний.
Что будет делать врач, когда развернутый анализ крови покажет повышенную РОЭ:
- Соберет анамнез, назначит объективное обследование и стандартные скрининг-тесты в лаборатории. Например, клинический и биохимический анализ крови, тест на печеночную ферментацию, клинический анализ мочи.
- Если СОЭ повышено, анемия диагностирована, но при этом первый этап исследований не дал никакого результата, то переходят к следующей стадии: повторно определяют показатель СОЭ, что позволяет исключить ошибку сотрудника лаборатории и подтверждает повышенный уровень; просматривают амбулаторную карту пациента для сравнения текущего показателя СОЭ с предыдущими анализами, если таковые были ранее; определяют количество фибриногена, концентрацию белков в сыворотке и СРБ, используют эти показатели как признак «острой фазы»; выполняют электрофорез сывороточных белков и определяют количественное содержание иммуноглобулинов. Это позволяет подтвердить или исключить миеломную болезнь и поликлональную гаммапатию.
- Если все целесообразные обследования проведены, но все еще не ясно, чем спровоцирована железодефицитная анемия, СОЭ нужно будет проконтролировать в динамике, назначив пациенту симптоматичную терапию, купирующую признаки малокровия. Повторять анализы рекомендуется с интервалом в два месяца. При устранении железодефицита показатели СОЭ нормализируются у 80% больных.
Важно: нельзя назначать лечение основываясь только на уровне скорости оседания эритроцитов, поскольку это нецелесообразно.
Для начала достаточно купировать явные признаки анемичного состояния, например, СОЭ 72 мм/ч при низком гемоглобине – это критично и проявится в виде тошноты, общей слабости, головокружений, мышечной атонии и тахикардии. Начинать нужно с устранения этих явлений, попутно занимаясь лечением и самой причины железодефицита.
Увеличение СОЭ, анемия, железодефицит и кислородное голодание органов – все это хоть и опосредовано, но взаимосвязано. Поэтому и взрослым, и детям желательно сдавать развернутый анализ крови минимум два раза в год. Это поможет не только обнаружить патологию на ее ранней стадии, но и предупредить развитие малокровия.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Общий анализ крови при беременности женщины сдают не менее четырех раз. Он относится к исследованиям, очень важным не только при интересном положении. Основываясь на него, врач может узнать о том, происходят в организме функциональные отклонения или нет. Но некоторые женщины, беспокоясь о своем будущем ребенке, очень хотят сами разобраться в своих анализах. Самостоятельно расшифровка общего и биохимии крови проводится довольно легко.
Во время вынашивания плода анализы крови включают в себя контроль числа эритроцитов и других тел, учёт формулы лейкоцитарных клеток, уровень гемоглобина, а также СОЭ, определение цветового показателя и гематокрита. Во всем этом можно разобраться и самому. Это дает возможность мнительным женщинам самим понять, все ли в порядке в их организме.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Впервые гинеколог выписывает направление на общий анализ крови у беременных, когда ставит женщину на учет. Второе —на сроке 20 недель, если беременность протекала нормально. В случае каких-либо нарушений такой анализ сдают раньше. При норме третий раз анализ крови сдается уже на сроке тридцать недель. При нормально протекающем вынашивании плода общие анализы назначают всего четыре раза. А при отклонении каких-либо показателей или выявлении патологий это делают чаще.
Исследовав клинический анализ крови, можно «увидеть», есть ли у пациентки в организме начинающиеся патологические изменения или воспалительные процессы. В интернете есть таблица, в которой указаны все показатели в норме, но она не расшифровывает их.
Анализ крови беременной несколько отличается от аналогичного анализа здоровой женщины, не пребывающей в интересном положении. Отличия есть во всех показателях общего анализа крови при беременности.
Из анализа врач узнает количество тромбоцитов в крови. Они ответственны за свертываемость кровяной жидкости. Если женщина не пребывает в интересном положении, их количество колеблется в пределах (от 180 до 320) ∙ 109кл./л. В случае снижения их количества у пациентки наступает тромбоцитопения, повышающая риск возникновения кровотечений. Увеличение же количества тромбоцитов нередко вызывает образование тромбов в сосудах.
Для определения скорости свёртываемости крови беременным женщинам рекомендуют пройти коагулограмму. Но небольшие отклонения количества тромбоцитов не должны беспокоить.
Для уточнения числа тромбоцитов рекомендуется сдать анализ несколько раз.
Следует помнить, что при длительных приступах рвоты и регулярных расстройствах ЖКТ из организма теряется жидкость. А в результате наступает сгущение крови, растет число тромбоцитов, что влечет увеличение процента тромбоцитов. Потому жидкость нужно восполнять, выпивая больше обычного минеральной воды.
А в случае плохого питания, перенесенных инфекций вирусной природы, аллергий и кровотечения число тромбоцитов резко уменьшается. По этим причинам следует соблюдать режим питания и не забывать о лечении инфекций. В случае серьезных нарушений этого показателя крови необходима консультация гематолога, а часто и лечение у него.
Эти беловатые клетки служат для защиты внутри организма. Лейкоциты по этой причине называют белыми кровяными тельцами. Они способны распознавать инородные тельца в крови и их обезвреживать. Клетки отвечают за иммунитет от разных бактерий и могут устранять их, убивая. При полном здоровье в организме их количество колеблется в границах 3,2 – 10,2 •109 клеток/л.
Лейкоциты составляют значимую часть нашей иммунной защиты. Они нужны для того, чтобы защищать человека от микроорганизмов. Их увеличенное количество в крови указывает на борьбу организма с инфекционной патологией. Повышенное количество лейкоцитов показывает также на наличие воспалительного процесса.
Большое число белых клеток в крови называют лейкоцитозом, а низкое – лейкопенией. Последняя нередко возникает на фоне инфекционных болезней, к примеру, тифа, сепсиса, кори и пр.
Лейкоциты разделяются на несколько видов: нейтрофилы, эозинофилы, а также моноциты и лимфоциты. Каждый из них играет свою роль. Дисбаланс каждого вида лейкоцитов указывает на определенную патологию.
Это красного цвета тельца, которые окрашивают кровь. Это происходит по той причине, что основным компонентом эритроцитов является гемоглобин с железосодержащим белком. Они отвечают за перенос кислорода в сосуды легких и углекислого газа из легких. В норме их количество должно колебаться в пределах (3,5 – 5,6) ∙ 1012 клеток/л. Если их больше нормы, это означает, что в организме идет воспалительный процесс. Небольшое увеличение числа красных телец бывает вызвано диуретиками и при потере организмом жидкости, например, при сильном жаре, рвоте, продолжительном жидком стуле и пр. Понижают уровень эритроцитов в этом случае, восполняя потерянную жидкость. Для этого выпивают не менее двух литров минералки в сутки.
Повышение количества эритроцитов возникает в случае курения, а также при ожирении или частых и длительных стрессах.
Недостаток телец сигнализирует о том, что пациентка страдает анемией или перенесла сильную кровопотерю. Снижение показателя эритроцитов происходит иногда в случаях использования препаратов, снимающих отеки. Дает такой эффект еще и недостаток железа или витаминов группы В12 и фолиевой кислоты. Исправить ситуацию поможет употребление витаминов.
Нередко на число эритроцитов влияют токсические вещества, какими-либо путями попадающие в кровь. Из-за множественного распада красных телец возникает гемолиз. Он бывает не только по причине болезни крови, а и в результате наследственности.
По уровню эритроцитов можно также определить вид анемии (микроцитарная, нормоцитарная или макроцитарная), если она обнаружена. А иногда, наоборот, появляется такое заболевание, как эритремия, которое влечет резкое увеличение эритроцитов.
Так называются несозревшие эритроциты, находящиеся в кровяной жидкости. Их при нормальных показателях бывает не больше 1,5 %. После разрушения взрослых красных телец формируются новые, молодые, и какое-то время они являются ретикулопитами, которые через некоторый промежуток времени созревают, становятся взрослыми эритроцитами и выполняют функции красных телец. Если ретикулопитов больше нормы, это сигнал о начале дефицита железа или фолиевой кислоты, т. е. анемии, у вынашивающих ребенка женщин.
Резкий рост числа ретикулоцитов у женщины, которая лечится или проходит профилактический курс от анемии, сигнализирует о результативности лечения. В период приема лекарств от анемии увеличивается не только процент эритроцитов в кровяной жидкости, растет и показатель гемоглобина. Число юных красных телец тоже увеличивается. Рост их числа указывает на то, что женщина, возможно, не принимает препараты для лечения анемии. Кроме того, такой эффект может быть вызван малярией.
После устранения опасности выкидыша число ретикулоцитов также повышено, хотя и незначительно. Но при серьезном падении уровня этого показателя возможно тяжелое заболевание крови или почек. При патологических отклонениях в крови этот показатель порой снижается до нулевой отметки.
Этот показатель указывает на количество белка, содержащего железо, в одной клетке эритроцита. Кровь имеет красный цвет благодаря присутствию гемоглобина в красных тельцах. Потому этот показатель говорит о содержании железа в белке. Норма его – 0,85 – 1,2. По цвету крови можно судить и о количестве гемоглобина в ней, поскольку именно он обеспечивает окраску крови.
Нормальной величиной этого показателя в крови является уровень 0,85 – 1,1.
Гипохромия меньше 0,8 – это признак дефицита железа. Повышение же показателя цвета говорит о недостатке витаминов В9 и В12.
Этот показатель в последнее время заменяют другими исследованиями: MCH, MCHC или MCV. Первый указывает на абсолютный процент гемоглобина в одном тельце. Гемоглобиновых клеток в эритроците должно присутствовать 24 – 30. А индекс МСНС указывает на насыщенность гемоглобином в %. По этому показателю определяется относительный процент содержания гемоглобина в каждом эритроците. И его нормальный показатель равен 30 – 37 %.
MCV определяется по формуле: гематокрит в %, умноженный на 10, и означает число эритроцитов в одном мкм3.
Этот элемент крови переносит кислород. Показатель его содержания указывает на уровень железа в кровяной жидкости. Норма этого показателя для беременной 120 – 140 г/л. Низкий уровень указывает на развивающуюся анемию, а повышенный может подтверждать гипервитаминоз, кишечную непроходимость, наличие диабета, нарушение процесса кровообразования и пр. Может стать причиной нарушения баланса гемоглобинового компонента и наличие сердечной или легочной недостаточности. При лейкозах уровень гемоглобина не просто сильно падает, а и попытки его восстановить обречены на неудачу.
Гемоглобин, входящий в эритроциты, в лёгких связывается с кислородом и переносятся в другие ткани. А там он высвобождает кислород, связывается с углекислым газом и переносится назад в лёгкие. Для беременных нормальным является его уровень выше 110 г/л, а фактически он должен в каждом триместре немного отличаться: 112 – 160 г/л – в первом, 108 – 144 г/л – во втором и 100 – 140 г/л – в третьем.
Если анализ показал низкий уровень этого компонента крови, это сигнализирует о дефиците железа у плода, отставании в развитии или кислородном голодании для будущего малыша, а также может повлечь за собой угрозу ранних родов и большой потери крови. Поддерживать нормальный уровень гемоглобина можно с помощью специального питания, которое содержит продукты, богатые железом. К таким относятся гречка, говяжье мясо, любые сорта рыбы, птица, зеленые яблоки, клюквенные ягоды, орехи и др.
Например, обед может быть составлен из кусочка отварной говядины с гречневой крупой и стакана томатного сока. На десерт можно съесть яблоко, горсть орехов или сухофрукты, а на ужин подойдут куриное филе и апельсиновый сок. Следует учесть, что употреблять в пищу продукты с большим содержанием кальция не стоит одновременно с железосодержащими продуктами по той причине, что они затрудняют усвоение железа.
Но не следует думать, что высокий уровень гемоглобина полезен. Увеличение его количества происходит по разным причинам. К примеру, при сгущении крови, в случае обезвоживания организма, непроходимости кишечника. Может наступить повышение уровня гемоглобина после больших нагрузок, при избытке витаминов группы В, а также при наличии диабета или наследственных факторов.
Незначительное колебание этого показателя у беременных бывает после прогулки на улице, особенно в горных регионах.
Этот параметр в анализе косвенно указывает на уровень белка в составе плазмы. Расшифровывается такая аббревиатура так: скорость оседания эритроцитов. По ней определяется наличие воспаления в организме. Нормальной считается скорость в пределах 10 – 45 мм/ч. Возможно небольшое превышение уровня СОЭ в течение пары недель после родов. Низкий показатель СОЭ иногда свидетельствует о таких патологиях, как хроническая недостаточность кровоснабжения, повышенное количество желчной кислоты и пр.
Во время вынашивания плода скорость оседания эритроцитов постоянно изменяется, но все же есть предельная верхняя граница для беременных. Она равна 45 мм/час. Если СОЭ превосходит предел, значит, в организме будущей мамы происходит развитие инфекционного или воспалительного процесса.
Этот показатель является сигналом о соотношении числа эритроцитов ко всему количеству крови, выраженном в процентах. Он определяет степень анемии. Нормой врачи считают гематокрит в пределах около 32 – 50 %.
Понижен гематокрит не только при анемии. Это происходит после кровотечения или ускоренной гибели эритроцитов. Снижается гематокрит при реакции организма на беременность. При этом наступает неравномерное увеличение количества крови и числа красных телец.
Повышение показателя наступает и в случаях обезвоживания вследствие частой рвоты, отёков и поздних токсикозов. Бывает такой эффект и во время чрезмерного употребления солёных продуктов. Возможно и наследственное высокое содержание эритроцитов.
Из всего выше сказанного следует, что исследованием анализа крови всегда можно вовремя определить начало патологических нарушений в организме и провести своевременное лечение и профилактику. Не стоит пренебрегать такими анализами, чтобы не пропустить начинающееся заболевание, которое может навредить не только организму матери, а и ребенку.
Раньше ее называли РОЭ, хотя некоторые до сих пор по привычке употребляют эту аббревиатуру, теперь именуют СОЭ, но в большинстве случаев применяют к ней средний род (повышенное или ускоренное СОЭ). Автор с позволения читателей будет употреблять современную аббревиатуру (СОЭ) и женский род (скорость).
СОЭ (скорость оседания эритроцитов), вкупе с другими рутинными лабораторными тестами, относят к главным диагностическим показателям на первых этапах поиска. СОЭ – неспецифический индикатор, повышающийся при многих патологических состояниях абсолютно разного происхождения. Люди, которым приходилось попадать в приемный покой с подозрением на какую-то болезнь воспалительного характера (аппендицит, панкреатит, аднексит), наверняка помнят, что первым делом у них берут «двойку» (СОЭ и лейкоциты), которая через уже час позволяет несколько прояснить картину. Правда, новая лабораторная техника умеет сделать анализ и за меньшее время.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Норма СОЭ в крови (а где ж ей еще быть?) в первую очередь зависит от пола и возраста, однако особым разнообразием не отличается:
- У детей до месяца (новорожденные здоровые малыши) СОЭ бывает 1 или 2 мм/час, другие значения встречаются редко. Скорее всего, это связано с высоким гематокритом, низкой концентрацией белка, в частности, его глобулиновой фракции, гиперхолестеринемией, ацидозом. Скорость оседания эритроцитов у младенцев до полугода резко начинает отличаться – 12-17 мм/час.
- У детей постарше СОЭ несколько выравнивается и составляет 1-8 мм/ч, соответствуя приблизительно норме СОЭ взрослого человека мужского пола.
- У мужчин СОЭ не должна превышать 1-10 мм/час.
- Норма для женщин – 2-15 мм/час, ее более широкий диапазон значений обусловлен влиянием андрогенных гормонов. Кроме этого в разные периоды жизни СОЭ у женского пола имеет свойство меняться, например, при беременности с начала 2 триместра (4 месяц) она начинает неуклонно расти и доходит до максимума к родам (до 55 мм/ч, что считается абсолютно нормальным явлением). К своим прежним показателям скорость оседания эритроцитов возвращается после родов где-то через недели три. Наверное, повышенная СОЭ в данном случае объясняется увеличением объема плазмы при беременности, возрастанием содержания глобулинов, холестерина, падением уровня Са2++ (кальций).
Ускоренная СОЭ не всегда является следствием патологических изменений, среди причин повышения скорости оседания эритроцитов можно отметить и другие факторы, не имеющие отношения к патологии:
- Голодные диеты, ограничение потребления жидкости, вероятно, повлечет распад тканевых белков, а, следовательно, повышение в крови фибриногена, глобулиновых фракций и, соответственно – СОЭ. Однако следует заметить, что прием пищи тоже ускорит СОЭ физиологически (до 25 мм/час), поэтому отправляться на анализ лучше натощак, чтобы попусту не волноваться и не сдавать кровь заново.
- Некоторые лекарственные препараты (высокомолекулярные декстраны, контрацептивы) могут ускорять скорость оседания эритроцитов.
- Интенсивная физическая нагрузка, повышающая все обменные процессы в организме, скорее всего, повысит и СОЭ.
Так приблизительно выглядит изменение СОЭ в зависимости от возраста и половой принадлежности:
Скорость оседания эритроцитов (мм/час)
Скорость оседания эритроцитов ускоряется, прежде всего, за счет увеличения уровня фибриногена и глобулинов, то есть, основной причиной повышения считают белковый сдвиг в организме, который, впрочем, может свидетельствовать о развитии воспалительных процессов, деструктивных изменений соединительной ткани, образовании некрозов, зарождении злокачественного новообразования, нарушениях иммунного характера. Длительное необоснованное увеличение СОЭ до 40 мм/час и более приобретает уже не только диагностическое, но и дифференциально-диагностическое значение, поскольку в комплексе с другими гематологическими показателями помогает найти истинную причину высокой СОЭ.
Если взять кровь с антикоагулянтом и дать ей постоять, то через какой-то промежуток времени можно заметить, что красные клетки крови опустились вниз, а сверху осталась желтоватая прозрачная жидкость (плазма). Какое расстояние пройдут эритроциты за один час – и есть скорость оседания эритроцитов (СОЭ). Этот показатель широко используют в лабораторной диагностике, который зависит от радиуса эритроцита, его плотности и вязкости плазмы. Формула расчета – лихо закрученный сюжет, который вряд ли заинтересует читателя, тем более что на деле все намного проще и, пожалуй, сам пациент сможет воспроизвести порядок действий.
Лаборант берет кровь из пальца в специальную стеклянную трубочку, называемую капилляром, помещает ее на предметное стекло, а затем набирает опять в капилляр и ставит в штатив Панченкова, чтобы через час зафиксировать результат. Столбик плазмы, следующий за осевшими эритроцитами и будет скоростью их оседания, она измеряется в миллиметрах в час (мм/час). Этот старый метод называется СОЭ по Панченкову и по сей день применяется большинством лабораторий на постсоветском пространстве.
Более широко распространено на планете определение данного показателя по Вестергрену, первоначальный вариант которого очень мало отличался от нашего традиционного анализа. Современные автоматизированные модификации определения СОЭ по Вестергрену считаются более точными и позволяют получить результат в течение получаса.
Главным фактором, ускоряющим СОЭ, по праву считают изменение физико-химических свойств и состава крови: сдвиг белкового А/Г (альбуминово-глобулинового) коэффициента в сторону снижения, повышение водородного показателя (рН), активное насыщение красных кровяных телец (эритроцитов) гемоглобином. Плазменные белки, которые осуществляют процесс оседания эритроцитов, получили название агломеринов.
Увеличение уровня глобулиновой фракции, фибриногена, холестерина, повышение агрегационных способностей красных клеток крови, происходит при многих патологических состояниях, которые и считают причинами высокой СОЭ в общем анализе крови:
- Острые и хронические воспалительные процессы инфекционного происхождения (пневмония, ревматизм, сифилис, туберкулез, сепсис). По данному лабораторному тесту можно судить о стадии болезни, затихании процесса, эффективности терапии. Синтез белков «острой фазы» в остром периоде и усиленная продукция иммуноглобулинов в разгар «военных действий» значительно повышают агрегационные способности эритроцитов и образование ими монетных столбиков. Следует отметить, что бактериальные инфекции дают более высокие цифры по сравнению с вирусными поражениями.
- Коллагенозы (ревматоидный полиартрит).
- Поражения сердца (инфаркт миокарда – повреждение сердечной мышцы, воспаление, синтез белков «острой фазы», в том числе, фибриногена, повышение агрегации красных клеток крови, образование монетных столбиков – повышение СОЭ).
- Болезни печени (гепатиты), поджелудочной железы (деструктивный панкреатит), кишечника (болезнь Крона, язвенный колит), почек (нефротический синдром).
- Эндокринная патология (сахарный диабет, тиреотоксикоз).
- Гематологические заболевания (анемии, лимфогранулематоз, миеломная болезнь).
- Травмирование органов и тканей (хирургические операции, ранения и переломы костей) – любое повреждение повышает способность эритроцитов к агрегации.
- Отравления свинцом или мышьяком.
- Состояния, сопровождаемые выраженной интоксикацией.
- Злокачественные новообразования. Конечно, вряд ли тест может претендовать на роль главного диагностического признака при онкологии, однако его повышение так или иначе создаст много вопросов, на которые придется найти ответ.
- Моноклональные гаммапатии (макроглобулинемия Вальденстрема, иммунопролиферативные процессы).
- Высокий уровень холестерина (гиперхолестеринемия).
- Воздействие некоторых лекарственных средств (морфий, декстран, витамин Д, метилдофа).
Однако в разные периоды одного процесса или при различных патологических состояниях СОЭ изменяется не одинаково:
- Очень резкое повышение СОЭ до 60-80 мм/час характерно для миеломы, лимфосаркомы и других опухолей.
- Туберкулез на начальных этапах скорость оседания эритроцитов не меняет, но если его не остановить или присоединится осложнение, то показатель быстро поползет вверх.
- В остром периоде инфекции СОЭ начнет повышаться только со 2-3 дня, но может не снижаться довольно долго, например, при крупозной пневмонии – кризис миновал, болезнь отступает, а СОЭ держится.
- Вряд ли способен помочь данный лабораторный тест и в первые сутки острого аппендицита, поскольку будет находиться в нормальных пределах.
- Активный ревматизм может долго протекать с повышением СОЭ, но без пугающих цифр, однако ее снижение должно насторожить в плане развития сердечной недостаточности (сгущение крови, ацидоз).
- Обычно при затихании инфекционного процесса первыми в норму приходит общее количество лейкоцитов (эозинофилы и лимфоциты остаются, чтобы закончить реакцию), СОЭ несколько запаздывает и снижается позже.
Между тем, длительное сохранение высоких значений СОЭ (20-40, а то и 75 мм/час и выше) при инфекционно-воспалительных заболеваниях любого рода, скорее всего, натолкнет на мысль об осложнениях, а при отсутствии явных инфекций – о наличии каких-то скрытых и, возможно, очень серьезных болезней. И, хотя не у всех онкологических пациентов болезнь начинается с повышения СОЭ, однако высокий ее уровень (70 мм/час и выше) при отсутствии воспалительного процесса чаще всего бывает при онкологии, ведь опухоль рано или поздно нанесет значительный вред тканям, повреждение которых в конечном итоге начнет повышать скорость оседания эритроцитов.
Наверное, читатель согласится, что мы мало придаем значению СОЭ, если цифры находятся в пределах нормы, однако уменьшение показателя с учетом возраста и половой принадлежности до 1-2 мм/час все же будет вызывать у особо любопытных пациентов ряд вопросов. Например, общий анализ крови женщины репродуктивного возраста при неоднократном исследовании «портит» уровень скорости оседания эритроцитов, не укладывающийся в физиологические параметры. Почему это происходит? Как и в случае с повышением, уменьшение СОЭ тоже имеет свои причины, обусловленные снижением или отсутствием способности эритроцитов к агрегации и образованию монетных столбиков.
К факторам, приводящим к подобным отклонениям, следует отнести:
- Повышенную вязкость крови, которая при увеличении количества эритроцитов (эритремия) вообще может остановить процесс оседания;
- Изменение формы красных клеток крови, которые в принципе из-за неправильной формы не могут укладываться в монетные столбики (серповидность, сфероцитоз и др.);
- Изменение физико-химических показателей крови со сдвигом рН в сторону снижения.
Подобные изменения крови характерны для следующих состояний организма:
- Высокий уровень билирубина (гипербилирубинемия);
- Механическая желтуха и как следствие – высвобождение большого количества желчных кислот;
- Эритремия и реактивный эритроцитоз;
- Серповидноклеточная анемия;
- Хроническая недостаточность кровообращения;
- Снижение уровня фибриногена (гипофибриногенемия).
Впрочем, снижение скорости оседания эритроцитов клиницисты не относят к важным диагностическим показателям, поэтому данные приведены именно для особо любознательных людей. Понятно, что у мужчин это снижение вообще заметить не представляется возможным.
Определить у себя повышение СОЭ без укола в палец однозначно не получится, но предположить ускоренный результат вполне возможно. Учащение сердцебиения (тахикардия), повышение температуры тела (лихорадка), другие симптомы, указывающие на приближение инфекционно-воспалительного заболевания, могут быть косвенными признаками изменения многих гематологических показателей, в том числе, и скорости оседания эритроцитов.
- Классификация по МКБ
- Клиническая классификация
- Причины
- Патогенез заболевания
- Клинические проявления в детском возрасте
- Проявления приобретенной анемии
- Течение болезни
- Картина крови и степени тяжести
- От каких болезней следует отличать
- Какое обследование проводят для диагностики
- Лечение
- Прогноз
Заболевание крови — апластическая анемия, или панмиелофтиз, – связано с угнетением ростка кровяных телец в костном мозге, отвечающего за продукцию эритроцитов, тромбоцитов и лейкоцитов гранулоцитарного ряда. Болезнь чаще встречается у лиц после 50–55 лет, практически не зависит от пола. У детей обнаруживают наследственные формы анемии.
Ежегодно выявляется 5 случаев на миллион населения. Смертельный исход наступает в 60% случаев (некоторые авторы указывают на 80%).
Согласно Международной классификации болезней (МКБ-10), апластическую анемию включают в группу «других анемий» с кодом D61. В зависимости от доказанной этиологии допускается уточнение:
- D61.0 Конституциональная (включая наследственные формы).
- D61.1 Медикаментозная (отдельный код присваивается поражающему лекарству).
- D61.2 Вызванная внешними причинами, исключая медикаменты.
- D61.3 Идиопатическая, если причины неизвестны.
- D61.8 Другие формы с уточненными факторами.
- D61.9 Неуточненная форма.
Клиническая классификация делит все виды апластической анемии на наследственные и приобретенные.
К наследственным относят анемии с полным поражением кроветворения, имеющие 2 подвида:
- Фанкони — в сочетании с врожденными пороками развития;
- Эстрена-Дамешека — без пороков.
А также анемию с частичным или избирательным поражением только эритроцитарного ростка (Даймонда-Блекфена).
Приобретенная апластическая анемия (гипопластическая) включает случаи:
- острого, подострого и хронического угнетения общего производства клеток крови;
- с поражением только эритроцитов — парциальную, красноклеточную анемию.
По разным статистическим данным, конкретные причины не удается установить в 49–78% случаев заболевания.
Наиболее изученными оказались врожденные формы: при анемии Фанкони отмечена четкая связь с изменениями в парных хромосомах №1 и №7. В случаях анемии Даймонда-Блекфена обнаружены мутации генов № 1, 16, 19 и 13. Возможными активаторами считают воздействие свободных радикалов-окислителей.
Другие причины делят на наружные и внутренние.
Экзогенные (наружные) включают:
- Химические агенты — производные бензола, ртути, нефтепродукты.
- Физическое воздействие проникающей радиации.
- Лекарственные препараты — противотуберкулезные средства (Изониазид, ПАСК), Анальгин, цитостатики, сульфаниламиды, некоторые антибиотики (Стрептомицин, Тетрациклин, Левомицетин).
- Инфекция — в ряде случаев доказана связь с перенесенными инфекционными заболеваниями (гриппом, ангиной, мононуклеозом), подавляющим действием на клетки крови обладают вирусы гепатита С, герпеса, Эпштейна-Барра, цитомегаловирус.
К внутренним причинам относятся:
- эндокринные нарушения — выявлена связь со сниженной функцией щитовидной железы, кистозными изменениями яичников у женщин;
- иммунные сдвиги — в связи с потерей в пожилом возрасте регулирующей роли тимуса (вилочковой железы).
Большинство ученых придерживается мнения, что у заболевшего человека, кроме одного или более факторов, формируется индивидуальная реакция на антигены.
О роли эндокринных изменений говорит достижение длительной ремиссии у женщин с выявленной апластической анемией во время беременности, прерыванием по медицинским показаниям.
Апластическая анемия вызвана подавлением процесса производства кровяных телец в костном мозге. Возможен повышенный уровень разрушения и уничтожения клеток собственными антигенами. Изучается механизм апоптоза (самопроизвольного уничтожающего процесса эритроцитов). Его приравнивают к «запрограммированному суициду».
Установлена повышенная активность ферментов деструктивного действия в крови, дефицит нуклеиновых кислот.
Разрушение эритроцитов наблюдается внутри костного мозга на всех уровнях созревания. Снижается продолжительность жизни красных кровяных клеток.
Поскольку утилизация железа нарушается, излишки откладываются в печени и селезенке.
Образуется повышение уровня гормона эритропоэтина, но костный мозг не реагирует на его приказы.
Со снижением гранулоцитов блокируется их функция по участию в иммунной защите организма. Соответственное проявление сниженной свертываемости происходит из-за тромбоцитопенического синдрома.
Количество лимфоцитов увеличено. Костный мозг становится «пустым» (панмиелофтиз).
Симптомы апластической анемии наследственного происхождения зависят от формы болезни.
При анемии Фанкони у ребенка обнаруживаются врожденные дефекты в костной системе (нет первого пальца на кисти руки, искривлены или отсутствуют лучевые кости). К порокам добавляются аномалии сердца и почек, маленькие глазные яблоки.
Апластическая анемия у детей начинает проявляться с четырех лет, реже в раннем возрасте. Ребенок жалуется на головные боли, усталость. Подвержен частым простудным инфекциям, носовым кровотечениям. При обследовании выявляют характерную картину крови. Болезнь принимает хроническое течение с периодами обострений.
Летальный исход возможен от присоединения инфекции или острого кровотечения.
При анемии Эстрена-Дамешека наблюдается только патология крови. Случаи очень редкие.
Анемия Даймонда-Блекфена поражает исключительно эритроцитарный росток крови. Реже наблюдались изменения костей скелета и глаз. Кровоточивость отсутствует. Кожные покровы бледные с сероватым оттенком. Рано увеличивается селезенка и печень. В анализе крови уровень тромбоцитов и лейкоцитов снижается только при значительном поражении селезенки. Обычное соотношение лейкоцитов и эритроцитов у больного 100:1 при норме до 4:1. Хроническое тяжелое течение болезни не позволяет дожить до 20-ти лет.
Симптомы апластической анемии проявляются в периоды обострения, а болезнь приобретает прогрессирующее медленное течение. Все признаки можно подразделить на основные синдромы, в зависимости от угнетения конкретного ростка клеток крови.
- Анемия — характеризуется выраженной слабостью, жалобами на головокружение, шумом в ушах, приступами сердцебиения, одышкой.
- Геморрагические проявления — на коже видны синяки, не связанные с травмированием, десны рыхлые и кровоточат. Пациентов беспокоят частые носовые кровотечения. В тяжелых случаях возможно кровоизлияние в мозг.
- Сниженный уровень гранулоцитов вызывает падение защитных иммунных механизмов. Пациенты часто заражаются инфекционными болезнями. Любые ранения у них осложняются присоединением нагноения окружающих тканей. Ангина протекает в язвенно-некротической форме. После инъекций образуются абсцессы. Стоматит приводит к язвам в полости рта. Тяжелым осложнением является общий сепсис.
При осмотре врач обращает внимание на бледность кожи, синюшность губ, кровоподтеки на теле, иногда мелкоточечную сыпь.
Артериальное давление понижено. Прослушивается характерный шум в сердце, частота сокращений выше нормы.
Увеличение печени происходит в тяжелой стадии, зависит от выраженности сердечной недостаточности.
Клиническое течение апластической анемии отличается по форме болезни.
Острая форма заболевания протекает бурно, начинается резко с выраженного геморрагического синдрома (кровотечения разных видов). Присоединяется инфекция с высокой температурой (ангина, воспаление легких). Через несколько дней наступает крайняя степень опустошения костного мозга, угнетение эритроцитарного ростка. В крови обнаруживается относительный лимфоцитоз, значительное ускорение СОЭ. Летальный исход наступает через 1–1,5 месяца.
Протекает менее быстро. Не слишком выражены геморрагии. Критические изменения крови наступают через 3 месяца или год.
Болезнь начинается постепенно и медленно прогрессирует. У человека появляется головокружение, бледность, непостоянные кровоподтеки. При осмотре не определяется увеличение селезенки. Возможна пальпация болезненных лимфоузлов. При правильном лечении удается приостановить процесс гибели костного мозга. Ремиссии длятся до нескольких лет. Обострение провоцируется любой инфекцией, стрессами.
В периферической крови, взятой из пальца, обнаруживают:
- снижение эритроцитов, изменение их формы и размеров;
- низкий уровень гемоглобина;
- снижение относительного и абсолютного количества тромбоцитов и гранулоцитов;
- ускоренную СОЭ;
- относительный лимфоцитоз;
- рост числа ретикулоцитов.
Умеренно тяжелой формой анемии считается болезнь с содержанием нейтрофилов от 0,2 до 0,5 х 109 в литре крови.
К тяжелым случаям относят случаи при количестве гранулоцитов мене 0,5 х 109, тромбоцитов — менее 10 х 109, ретикулоцитов — до 1%; при этом в костномозговом пунктате должно быть клеток, не образующих кровяные элементы, более 65%, а предшественников эритроцитарного ростка — единицы.
Крайне тяжелой называют стадию болезни, если нейтрофилов менее 0,2 х 109.
Угнетение костного мозга обнаруживается не только при апластической анемии, но и при других заболеваниях. Правильно определить диагноз помогает сопоставление симптомов и результатов обследования.
- Лейкозы — чаще обнаруживается увеличение селезенки, в костном мозге много бластных клеток предшественников лейкоцитов.
- Агранулоцитозы — не вызывают анемию и снижение тромбоцитов.
- Болезни с увеличением печени и селезенки — гепатиты, цирроз, тромбофлебит селезеночной вены — выявляется желтушность кожи и склер, нарушение печеночных проб.
- Редкое заболевание, пароксизмальная ночная гемоглобинурия (ПНГ) возникает в возрасте от 30 до 35 лет. Вызвана отсутствием определенных видов белков. Клетки, в которых при проведении иммунотипирования не находят этих структур, называют ПНГ клонами. Клинически болезнь проявляется внутрисосудистым гемолизом с кровью в моче, снижением гемоглобина, повышением билирубина, недостаточностью клеток костного мозга. У 40% больных наблюдается тромбоз крупных вен и артерий. Это и является причиной смерти.
В схему обследования необходимо включить проведение следующих исследований:
- общий анализ крови с подсчетом ретикулоцитов, тромбоцитов, определением гематокрита;
- группа крови и резус-фактор пациента для подготовки к переливанию крови;
- исследование пунктата из костного мозга, а при подозрении на врожденные формы — костей черепа;
- иммунологические анализы на антитела к клеткам крови, определение количества иммуноглобулинов, проведение реакции бласттрансформации лимфоцитов;
- биохимические тесты: билирубин и его формы; общий белок с протеинограммой; «печеночные пробы» АЛТ, ACT; содержание сывороточного железа;
- проведение рентгенографического исследования костей черепа, грудной клетки, кистей рук;
- УЗИ органов брюшной полости позволит определить размеры печени и селезенки.
При подозрении на врожденное заболевание потребуется обследование близких родственников.
При наличии инфекционных проявления нужна консультация стоматолога, отоларинголога, хирурга.
Лечение апластической анемии, несмотря на кажущиеся одинаковыми симптомы, врачи назначают в зависимости от предполагаемого главного фактора в этиологии болезни.
- переливание донорской крови или отдельных элементов с замещающей целью;
- пересадка костного мозга;
- лекарства, активизирующие кроветворение.
Для переливания используют цельную кровь, эритроцитарную и тромбоцитарную массу, гранулоциты. Их готовят на «Станциях переливания» из крови доноров. Метод считается временным, поскольку просто восполняет недостающее количество собственных кровяных клеток, но не действует на костный мозг. Если доказан аутоиммунный механизм патологии, его применять нельзя. Организм вырабатывает антитела на чужеродные клетки.
Частые переливания приводят к накоплению железа и его отложению во внутренних органах, нарушая их работу. Это вынуждает добавлять препараты, способствующей выведению железа из крови.
Трансплантация костного мозга является самым результативным способом лечения. Перед процедурой прекращают переливания крови, чтобы снизить возможность отторжения. Донором может стать родственник с одногруппной кровью и индивидуальной совместимостью. Метод более показан в молодом возрасте пациента.
Перед пересадкой проводится лучевая и химиотерапия. Необходимо подавить возможный иммунный ответ на отторжение стволовых клеток донора. Метод проводится только в специализированных отделениях, является дорогостоящим.
В качестве иммунодепрессантов используют: Циклоспорин, антимоноцитарный и антилимфоцитарный глобулины. Комплексным препаратом этой группы является Атгам (содержит необходимые антиглобулины). Он показан в случаях невозможности пересадки костного мозга. Для предупреждения анафилактических реакций применяют кортикостероиды.
Стимуляцию кроветворения в костном мозге осуществляют применением таких препаратов, как Филграстим, Лейкомакс. Они активизируют выработку гранулоцитов, поэтому показаны только при лейкопении. Курс лечения – две недели.
Доказана способность мужских половых гормонов (андрогенов) стимулировать все ростки крови. Для лечения мужчин применяются длительные курсы Тестостерона пропионата, Сустанона.
Удаление селезенки дает эффект у 85% больных. Метод основан на механизме прекращения выработки антител на собственные клетки. Можно проводить всем пациентам, не имеющим инфекционных осложнений.
Если у больного имеется кровоточивость, вводятся кровоостанавливающие средства: Дицинон, Аминокапроновая кислота.
Выведения железа из организма добиваются с помощью Десферала.
От лечения апластической анемии народными средствами следует отказаться. Эта патология требует очень вдумчивого и точного учета лекарственных препаратов. А как можно просчитать полезные составляющие в растениях? Есть упоминания о стимулирующем действии чеснока, лугового клевера, редьки, моркови и свеклы. Но оно настолько мало, что применение только вызывает необоснованные надежды у пациентов и родственников.
На сегодняшний день так и не найдено универсальное средство лечения, поэтому прогноз для жизни пациента остается неблагоприятным.
Наиболее высокая смертность в группе больных с тяжелой формой болезни. Восстановить кроветворение не удается, а больные погибают от общего сепсиса.
При менее тяжелом течении и хорошей реакции на пересадку стволовых клеток и иммунодепрессанты положительные результаты получают от половины до 90% случаев.
Без трансплантации костного мозга и применении только иммуноглобулинов и Циклоспорина ремиссия наступает у 60% пациентов.
Хроническая ишемия головного мозга 1 степени
Наследственные и врожденные гемолитические анемии у детей и взрослых
источник
О.А.Эттингер, О.В.Ускова, Г.Е.Гендлин, Г.И.Сторожаков
Российский государственный медицинский университет, Москва
Прогностическое значение анемии у пациентов с хронической сердечной недостаточностью
Среди множества коморбидных состояний и осложнений хронической сердечной недостаточности (ХСН) анемия наименее изучена. Это состояние, несомненно, ухудшает прогноз, усложняя течение кардиологических заболеваний и увеличивая смертность. Однако в отношении распространенности анемии и адекватной ее коррекции существует много нерешенных вопросов, связанных с недостаточно четкими представлениями о ее патогенезе, неоднозначностью результатов клинических исследований с использованием препаратов, стимулирующих эритропоэз (эритропоэтинов), и с малым количеством и различным дизайном исследований с применением препаратов железа. Все это не способствует созданию четкой схемы (стандарта) диагностики и лечения анемии у пациентов с ХСН.
Распространенность анемии у пациентов с ХСН составляет от 10 до 50% и более, что зависит от изучаемой популяции, тяжести сердечной недостаточности (СН) и используемых критериев оценки степени анемии. Особенно часто (до 80%) она развивается у больных с IV функциональным классом ФК по NYHA, рефрактерных к медикаментозной терапии [1-6], тогда как при высокой толерантности к физической нагрузке (I-II ФК по NYHA) ее частота может не достигать l0% [2].
Актуальность данной проблемы обусловлена независимым влиянием анемии на прогноз у пациентов с сердечно-сосудистыми заболеваниями (ССЗ), которое было продемонстрировано в достаточно большом числе исследований. Так, она была ассоциирована с ростом заболеваемости и смертности при ХСН независимо от возраста, пола, наличия сахарного диабета (СД) и ФК СН [3, 7]. В исследовании PRAISE показано, что при снижении гематокрита на 1% (в пределах от 25 до 37%) риск смертельного исхода у пациентов с тяжелой ХСН (III-IV ФК, ФИ 16г/дл и 2,39 (1,37-4,27) при гемоглобине менее 10 г/дл (рис. 1).
Рис. 1. Относительный риск смерти пациентов с ХСН в ретроспективной и проспективной когортах в Олмстедском исследовании в зависимости от уровня гемоглобина в регрессионной модели Кокса (А – с поправкой на возраст, пол, ИБС, СД, табакокурение, опухоли в анамнезе, ИМТ, клиренс креатинина. Б – с поправкой на мозговой НУП, ФИ, ФК по NYHA) (*р > 17 г/дл) уровни гемоглобина ассоциированы с повышенным риском смертельного исхода, подобным с показателями больных с легкой анемизацией (гемоглобин 11-11,9 г/дл) в сравнении с больными с уровнем гемоглобина от 13,0 до 13,9 г/дл [13]. Подобная J-образная зависимость была продемонстрирована также у пожилых больных с фибрилляцией предсердий, наблюдаемых в системе Medicare [14]. В свете вышеизложенных фактов решение вопроса о безопасных целевых уровнях гемоглобина у пациентов с ССЗ, особенно с ХСН, несомненно, одна из главных в лечении анемии.
Причины и патогенез анемии у пациентов с ХСН
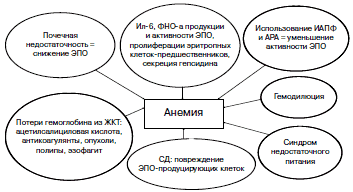
Анемия у пациентов с заболеванием сердца может быть как сопутствующим состоянием, так и развивающимся вследствие прогрессирования СН. Значимые этиопатогенетические факторы представлены на рис. 2.
Рис. 2. Причины анемии при ХСН.
Наиболее часто анемия при ХСН связана с недостаточным уровнем, низкой активностью или снижением чувствительности к эритропоэтину (ЭПО). Повышение провоспалительных цитокинов (ФНО-α, ИЛ-6, ИЛ-2) при СН снижает синтез и активность ЭПО путем влияния на ЭПО-продуцирующие клетки, белок ферропортин в энтероцитах и макрофагах, в результате чего железо не поступает в костный мозг. Препараты, уменьшающие активность и синтез ангиотензина (ИАПФ и АРА), стимулятора эритропоэза, также могут влиять на развитие анемии при ХСН, как и повреждение ЭПО-продуцирующих клеток при СД, снижение их чувствительности к гипоксии, изменение строения и функции рецепторов к ЭПО [1, 7, 15, 21]. Свой вклад в снижение синтеза ЭПО вносит почечная дисфункция. Почечная недостаточность и анемия часто осложняют течение ХСН и определяют прогрессирование заболевания путем вовлечения множества патогенетических механизмов, приводящих к тканевому повреждению. Они повышают активность механизмов прогрессирования СН, ренин-ангиотензиновой системы, симпатической нервной системы, факторов окислительного стресса, воспаления. По сути эти три фактора усугубляют друг друга, что привело к предложению Д.Сильвербергом и соавт. термина «синдром кардиоренальной анемии» [16]. Исходя из этой модели адекватное лечение ХСН и анемии может предотвратить прогрессирование и сердечно-сосудистой патологии, и поражения почек. Риск смерти у больных с анемией, ХСН и хронической болезнью почек (ХБП) существенно выше в сравнении с пациентами, у которых функция почек нормальна, что было продемонстрировано в ряде клинических наблюдений и исследований [1, 6].
Роль дефицита железа при ХСН
Как было показано выше, синтез гепсидина под влиянием системного воспаления снижает доступное для костного мозга железо. Кроме того, провоспалительные цитокины усиливают связывание трансферрина его растворимым рецептором на макрофагах, поступление железа в макрофаг через влияние на двухвалентный металлотранспортер (DMT-1), депонирование железа макрофагами в виде ферритина, что также снижает количество доступного для синтеза гемоглобина железа. При этом возможно нарушение всасывание железа из ЖКТ и его прямые потери вследствие кровотечений. Таким образом, при ХСН может развиться как истинный, так и функциональный дефицит железа [17]. Последний ответствен за недостаточно быстрый прирост гемоглобина при лечении пациентов препаратами рекомбинантного ЭПО (рЭПО) из-за невозможности быстрого высвобождения железа из депо, снижения его всасывания и нарушения транспортировки в костный мозг (табл. 1).
Таблица 1. Признаки истинного и функционального дефицита железа
| Показатель | Норма | Функциональный дефицит | Абсолютный дефицит |
| Железо, мкмоль/л | 6–27 | Норма/снижено | Снижено |
| Трансферрин, мкмоль/л | 25–45 | Норма/снижено | Повышен |
| Насыщение трансферрина, % | 20–45 | Снижен | Снижен |
| Ферритин, мкг/л | 100-300 | Норма/повышен | Снижен |
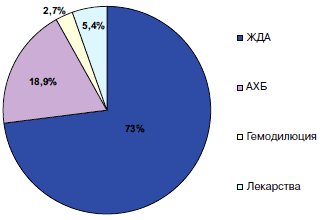
Из этого ряда выбивается небольшая работа (37 больных с ХСН IV ФК), в которой для верификации причин анемии использовали биопсию костного мозга. При таком достаточно травматичном, но достоверном диагностическом подходе частота диагностики железодефицитного состояния существенно возросла (рис. 4).
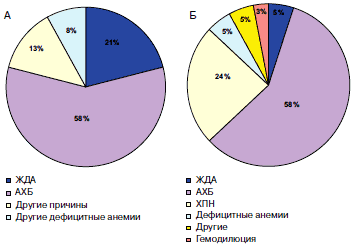
Рис. 3. Этиология анемий: А – когортное популяционное исследование 12 065 пациентов с ХСН (всего 17% больных с анемией) [6], Б – популяционное исследование 148 больных с ХСН (из них у 30% – почечная дисфункция) (ЖДА – железодефицитная анемия, АХБ – анемия хронических болезней) [18].
Рис. 4. Дефицит железа как ведущая причина анемии при тяжелой ХСН [19].
Железо участвует в энергетическом метаболизме, образовании активных форм кислорода и АТФ, пролиферации клеток, активности мышц. Железодефицит в экспериментальных исследованиях приводил к развитию диастолической дисфункции ЛЖ, его гипертрофии, дилатации и фиброзу, а развивающийся при ЖДА повышал склонность к тромбозам. В недавнем крупном проспективном обсервационном исследовании 546 пациентов с низкой ФИ ЛЖ в многофакторном анализе именно недостаток железа (но не анемия) был сильным независимым предиктором смерти/трансплантации сердца (ОР 1,58,/КО,01) [20].
Таким образом, анемия при ХСН может развиваться при воздействии группы факторов, среди которых ведущее место занимают недостаточный синтез/резистентность к ЭПО и функциональный дефицит железа, что и определяет стратегию лечения (применение рЭПО, внутривенных препаратов железа или их комбинация).
Результаты лечения анемии при ХСН препаратами рЭПО
Коррекция анемии рЭПО при ХСН улучшала ФК по NYHA, ФИ ЛЖ, значимо снижала дозы мочегонных препаратов, частоту госпитализаций, улучшала качество жизни, повышала пиковое потребление кислорода, снижала уровни В-типа НУП и улучшала функцию почек, что было показано в отдельных клинических исследования и подтверждено результатами метаанализа 11 исследований с участием 794 пациентов [22-25]. Результаты другого метаанализа (7 исследований, 650 больных) продемонстрировали безопасность использования рЭПО при ХСН (ни одно из исследований не было завершено досрочно, не выявлено разницы с плацебо в отношении частоты смертельных исходов, развития тромбоза глубоких вен нижних конечностей или легочной артерии, артериальной гипертензии; при значимом уменьшении частоты госпитализаций в сравнении с группой плацебо) [26]. Тем не менее получены и менее обнадеживающие результаты: в исследовании STAMINA-HeFT использование дарбопоэтина-а не привело ни к повышению переносимости физической нагрузки, ни к уменьшению ФК ХСН, ни к улучшению качества жизни [27]. Побочные эффекты терапии рЭПО были сравнимы с плацебо. Однако нельзя не принимать во внимание возможность развития артериальной гипертензии, повышения концентрации внутриклеточного кальция и антифибринолитической активности плазмы (тромбозы, судороги), а также активации эндотелия [1]. Лимитирующими факторами исследований, где была показана несомненная польза от использования рЭПО, является малое количество больных. Алгоритм использования рЭПО у пациентов с анемией и ХСН не разработан. В настоящее время в 60 странах проводится крупное рандомизированное плацебо-контролируемое исследование для оценки влияния на заболеваемость и смертность дарбопоэтина-а с участием 3400 пациентов с ХСН и анемией (RED-HF), которое планируется завершить к 2012 г., когда, по-видимому, можно будет более объективно оценить пользу от препаратов рЭПО у кардиологических больных [28].
Использование препаратов железа в лечении ХСН
Польза от назначения при ХСН препаратов железа в виде монотерапии или в комбинации с препаратами ЭПО в настоящее время клинически подтверждена в основном небольшими по объему исследованиями у пациентов с преимущественно низкой ФИ ЛЖ (табл. 2).
Таблица 2. Исследования по применению в/в препаратов железа у пациентов с ХСН [29–35]
| Автор, год, число пациентов, дизайн | Дизайн, критерии включения | Результаты | |
| D.Silverberg, 2001 г. n=32, III–IV ФК по NYHA, ФИ 40%, Hb 10–11,5 г/дл, 2 группы (n=16) | Оценка влияния коррекции анемии при ХСН на функциональные показатели и частоту госпитализаций при использовании рЭПО и в/в железа (целевой Hb > 12,5 г/дл) в сравнении с плацебо | Улучшение ФК, снижение срока госпитализации, уменьшение дозы фуросемида, отсутствие прогрессирования ХБП | |
| D.Silverberg, 2001 г. n=126, III–IV ФК по NYHA, из них 90,1% – со снижением функции почек, Hb 11,5 г/дл | Комбинированная терапия рЭПО п/к 4000–5000 ЕД с коррекцией дозы (Hb>12,5 г/дл) (средняя доза 5100±3100 ЕД) и в/в железом (Венофер ® , ViforInternational) 200 мг каждые 1–2 нед с коррекцией дозы (месячная доза на протяжении исследования снижалась с 264±130 мг до 107±99 мг и 60±69 мг каждые 6 мес.). Продолжительность исследования – от 5 до 27 мес | Значимое улучшение функционального состояния почек, ФК по NYHA, ФИ ЛЖ, уменьшение тяжести ХСН (слабость/одышка с использованием ВАШ), частоты госпитализаций | |
| A.Bolger, 2006 г. n=16, II–III ФК по NYHA, ФИ 26±13%, анемия. Период наблюдения ≈3 мес | Исследование эффективности в/в железа (Венофер ® ) у пациентов с анемией и ХСН | Достоверное повышение гемоглобина. Улучшение качества жизни по данным Миннесотского опросника, увеличение дистанции 6-минутной ходьбы (оба параметра коррелировали с уровнем Hb) | |
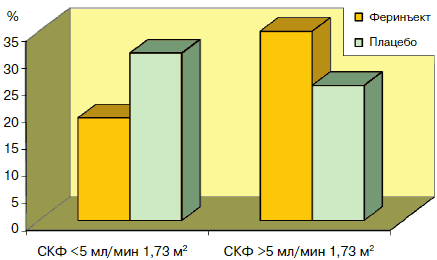
| J.Toblli, 2007 г. n=40, Hb 35% | Двойное слепое, рандомизированное, плацебо-контролируемое исследование у больных с ХСН и умеренным снижением СКФ. 5 нед 200 мг Венофера ® /нед или плацебо. Период наблюдения – 6 мес | Достоверное улучшение гематологических параметров, CrCl, маркера дисфункции ЛЖ, параметров системного воспаления. Отрицательная корреляция СРБ и NT- проНУП с Hb при скрининге в обеих группах, через 6 мес – только в группе плацебо. Достоверное увеличение ФВ, улучшение качества жизни, 6-минутного теста. Уменьшение частоты госпитализаций (ОР=2,33, р ® 200 мг/нед до достижения ферритина>500 нг/мл, далее 200 мг в месяц против плацебо | Достоверное увеличение ферритина, рV02, ФК по NYHA и Общей оценки состояния здоровья. У пациентов с анемией: значимый рост V02 и V02/кг (р=0,01), без анемии – ФК по NYHA |
| R.Usmanov, 2008 г. n=32, III–IV ФК по NYHA, Hb ® 26 нед | Достоверное Hb, уменьшение КДО и КДР ЛЖ, ММЛЖ, увеличение ФВ у пациентов с III ФК ХСН. У 47,4 % (р 40% (NYHA II) или 45% (NYHA III); дефицит железа в сочетании с анемией или без нее (Hb: 9,5–13,5 г/дл, ферритин ® Nycomed (304 пациента), против плацебо (155 пациентов). Основные критерии: изменение качества жизни и симптомов при самооценке общего состояния здоровья (PGA) и по функциональному классу NYHA на 24-й неделе. Дополнительные критерии: изменение переносимости нагрузки при оценке с помощью теста 6-минутной ходьбы. Безопасность и переносимость лечения (по опросникам KCCQ, EQ-5D) | Достоверное улучшение функционального статуса, симптоматики, качества жизни (р ® Nycomed) и Fe (III) гидроксид карбоксимальтозный комплекс (Феринъект ® Nycomed). Оба препарата по структуре подобны ферритину, стабильны, обладают низкой токсичностью, не вызывают аллергических реакций, не выделяются почками. Отличие Феринъекта ® большая доза в 1 мл (50 мг элементарного Fe против 20 мг в Венофере ® ), отсутствие лимита дозы в сравнении с сахаратом железа (можно быстро ввести до 1000 мг препарата, не более 1 раза в неделю, или использовать в дозе 200 мг 3 раза в неделю). Эффективность Феринъект ® была продемонстрирована в двойном слепом рандомизированном плацебо-контролируемом исследовании FAIR-HF с участием 459 пациентов с ХСН II-ШФК по NYHA. Дозу железа рассчитывали по формуле Ганзони и корригировали в зависимости от показателей гемоглобина, степени насыщения трансферрина, ферритина сыворотки крови. Эффективность терапии была оценена в конце лечения с помощью самооценки общего состояния здоровья (PGA), определения функционального класса ХСН по NYHA, толерантности к физической нагрузке (тест 6-минутной ходьбы), оценке качества жизни по опросникам. Помимо этого, задачей исследования была грамотная оценка безопасности и переносимости лечения [5, 36]. Феринъект ® продемонстрировал высокую эффективность, переносимость и безопасность. Самооценка общего состояния здоровья улучшилась в значительной или умеренной степени у 50% пациентов в группе Феринъекта ® и всего у 27% пациентов в группе плацебо (ОР улучшения 2,51 (95% ДИ 1,75; 3,61,р ® и к 24-й неделе пациентов с I и II ФК ХСН было на 17% больше, чем в группе плацебо (ОР улучшения на один класс составил 2,4, 95% ДИ 1,55; 3,71, р ® улучшилось также функциональное состояние почек, а число больных с прогрессированием ХБП было существенно меньше, чем в группе плацебо (рис. 6). Рис. 6. Динамика функционального состояния почек на 24-й неделе лечения Нежелательные явления (табл. 3) в группе активной терапии достоверно не отличались от группы плацебо, а сердечно-сосудистые побочные эффекты в группе плацебо зарегистрированы достоверно чаще (р ® (n=305) | Плацебо (n=154) |
| Смерть | 5 (3,4) | 4 (5,5) | 0,47 |
| Сердечно-сосудистая смерть | 4 (2,7) | 4 (5,5) | 0,31 |
| Смерть от ухудшения ХСН | 3 (4,1) | – | |
| Первая госпитализация | 25 (17,7) | 17 (24,8) | 0,3 |
| Любая госпитализация/смерть | 30 (21,2) | 19 (27,7) | 0,38 |
Таким образом, в данном исследовании была показана эффективность и безопасность терапии препаратом Феринъект ® у пациентов с умеренно тяжелой симптоматической ХСН и доказанным дефицитом железа.
Несмотря на то что распространенность ЖДА при ХСН, по мнению большинства авторов, не превышает 21%, дефицит железа является значимым сопутствующим состоянием. При выявлении анемии у пациента с ХСН необходимо прежде всего установить ее причину, используя, в частности, для диагностики возможного железодефицитного состояния наиболее объективные показатели — степень насыщения трансферрина железом, транферрин и ферритин сыворотки крови, растворимый рецептор к трансферрину, доля гипохромных эритроцитов.
Необходимо отметить, что, хотя проведенные клинические исследования лечения препаратами железа у пациентов с ХСН показали их эффективность и хорошую переносимость, по-прежнему остается неясной целесообразность лечения препаратами железа у пациентов с нетяжелой ХСН (I-ПФК). Для применения железа внутрь у пациентов с функциональным дефицитом железа и ХСН нет достаточных оснований, поскольку единственное сравнительное исследование внутривенных и пероральных препаратов железа не завершено (и, кроме того, в качестве препарата в этом протоколе используется сульфат железа, более токсичный карбоксимальтозат).
В настоящее время не существует специальных стандартов для лечения анемии или железодефицитных состояний при ХСН. Большинство стандартов принято для пациентов с ХБП: NKFK/DOQI 2007 г., Европейские стандарты лучшей клинической практики 2004 г. не рекомендуют повышать уровень гемоглобина более 11 — 12 г/дл. Стандарты FDA 2007 г. рекомендуют уровень гемоглобина 10-12 г/дл, подчеркивая необходимость этиотропного лечения анемии, особенно у пожилых пациентов, поскольку у них риск осложнений терапии рЭПО выше, и в отношении их использования тактика должна быть выжидательной. В нашей стране рекомендации ВНОК (2008 г.) «Функциональное состояние почек и прогнозирование сердечнососудистого риска» рекомендуют лечение рЭПО при уровне Hb 110 г/дл, не рекомендуют добиваться Hb>120 г/л у больных с ХСН III-IV ФК, СД типа 2, особенно при макроангиопатии, хотя допускают более высокие значения у больных с хроническими заболеваниями легких [37-39].
Требует дальнейшего изучения вопрос о том, может ли коррекция железодефицита оказывать положительный эффект на долгосрочное высвобождение факторов системного воспаления, улучшать ремоделирование желудочков сердца, снижать частоту госпитализаций по поводу ХСН, улучшать выживаемость. Но даже при отсутствии таких данных продемонстрированное на фоне лечения препаратами железа улучшение качества жизни и переносимости физических нагрузок очень важно для пациентов. Дополнительные контролируемые исследования помогут лучше отбирать пациентов с вероятной пользой от терапии железом и рЭПО, выяснить оптимальный путь введения препаратов железа, сроки начала и продолжительность терапии, целевые уровни показателей гемоглобина, гематокрита и обмена железа, а также обеспечить понимание возможных механизмов эффективности проводимого лечения.
Список использованной литературы
- Kaldara-Papatheodorou EE, TerrovitisJV, Nanus JN. Anemia in heartfailure: should we supplement iron in patients with chronic heart failure?PolArch Med Wewn 2010; 120 (9): 354-60.
- Silverberg DS, Wexler D, Blum M, Keren G et al. The use of subcutaneous erythropoietin and intravenous ironfor the treatment of the anemia of severe, resistant congestive heart failure improves cardiac and renal function and functional cardiac class, and markedly reduces hospitalizations. J Am Coll Cardiol 2000;35 (7): 1737-44.
- Mozaffarian D, Nye R, Levy WC. Anemia predicts mortality in severe heart failure: the prospective randomized amlodipine survival evaluation (PRAISE). J Am Coll Cardiol 2003; 41 (11): 1933-9.
- Anand I, McMurray JJ, Whitmore J, Warren M et al. Anemia and its relationship to clinical outcome in heart failure. Circulation 2004; 110 (2): 149-54
- Anker SD, Comin Colet J, Filippatos G, Willenheimer R et al. FAIR-HF Trial Investigators. Ferric carboxymaltose in patients with heart failure and iron deficiency. N Engl J Med. 2009; 361 (25): 2436-48.
- Ezekowitz JA, McAister FA, Armstrong PW. Anemia is common in heart failure and is associated with poor outcomes. Circulation 2003; 107:223-5
- Anand IS. Anemia and chronic heart failure implications and treatment options. J Am Coll Cardiol 2008; 52 (7): 501-11.
- He SW, Wang LX. The impact of anemia on the prognosis of chronic heartfailure: a meta-analysis and systemic review. Congest Heart Fail 2009; 15 (3): 123-30.
- Groenveld HF, JanuzziJL, Damman K et al. Anemia and mortality in heart failure patients a systematic review and meta-analysis. J Am Coll Cardiol2008; 52 (10): 818-27
- Muzzarelli S, Pfisterer M. TIME Investigators. Anemia as independent predictor of major events in elderly patients with chronic angina. Am Heart J 2006; 152 (5): 991-6.
- Vaglio J, Safley DM, Rahman M et al. Relation of anemia at discharge to survival after acute coronary syndromes. Am J Cardiol 2005; 96 (4): 496-9
- Dunlay SM, Weston SA, Redfield MS et al. Anemia and heart failure: A community study. Am J Med 2008; 121 (8): 726-32.
- Go AS, Yang J, Ackerson LM et al. Hemoglobin level, chronic kidney disease, and the risks of death and hospitalization in adults with chronic heart failure: the Anemia in Chronic Heart Failure: Outcomes and Resource Utilization (ANCHOR) Study. Circulation 2006; 113 (23): 2713-23
- Sharma S, Gage BF, Deych E et al. Anemia: an independent predictor of death and hospitalizations among elderly patients with atrialfibrillation. Am Heart J2009; 157 (6): 1057-63.
- Anand IS, Kuskowski MA, Rector TS, Florea VG et al. Anemia and change in hemoglobin over time related to mortality and morbidity in patients with chronic heartfailure: results from Val-HeFT. Circulation 2005; 112 (8): 1121-7.
- Silverberg DS, Wexler D, Iaina A, Schwartz D. The interaction between heartfailure and other heart diseases, renal failure, and anemia. Semin Nephrol 2006; 26 (4): 296-306.
- Левина АА, Казюкова Т.Е., Цветаева НВ, Сергеева АН. и др. Гепсидин как регулятор гомеостаза железа. Педиатрия. 2008; 87 (1): 67-74
- Opasich C, Cazzola M, Scelsi L, De Feo S et al. Blunted erythropoietin production and defective iron supply for erythropoiesis as major causes of anaemia in patients with chronic heart failure. Eur Heart J 2005; 26 (21): 2232-7
- NanasJN, MatsoukaC, KarageorgopoulosD, LeontiA et al. Etiology of anemia in patients with advanced heart failure. J Am Coll Cardiol 2006; 48 (12): 2485-9
- JankowskaEA, RozentrytP, WitkowskaA, NowakJ et al. Iron deficiency: an ominous sign in patients with systolic chronic heartfailure. Eur HeartJ 2010; 31 (15): 1872-80.
- VanderPutten K, Braam B, Jie KE, Gaillard CA. Mechanisms of Disease: erythropoietin resistance in patients with both heart and kidney failure. Nat Clin Pract Nephrol 2008; 4 (1): 47-57.
- Mancini DM, Katz SD, Lang CC et al. Effect of erythropoietin on exercise capacity in patients with moderate to severe chronic heartfailure. Circulation 2003; 107:294-9
- Silverberg DS, Wexler D, Blum M et al. The effect of correction of anemia in diabetics and non-diabetics with severe resistant congestive heart failure and chronic renal failure by subcutaneous erythropoietin and intravenous iron. Nephrol Dial Transplant 2003; 18:141-6.
- Palazzuoli A, Silverberg D, Iovine F, Capobianco S et al. Erythropoietin improves anemia exercise tolerance and renalfunction and reduces B-type natriuretic peptide and hospitalization inpatients with heartfailure and anemia. Am HeartJ2006; 152 (6): 1096 e9-15.
- Ngo K, Kotecha D, Walters JA, Manzano L et al. Erythropoiesis-stimulating agents for anaemia in chronic heartfailure patients. Cochrane Database Syst Rev 2010; (1): CD007613.
- Van der Meer P, Lipsic E, van Gilst WH, van Veldhuisen DJ. Anemia and erythropoietin in heart failure. Heart Fail Monit 2008; 6 (1): 28-33
- Ghali JK, Anand IS, Abraham WT, Fonarow GC et al. Study of Anemia in Heart Failure Trial (STAMINA-HeFT) Group. Randomized double-blind trial of darbepoetin alfa in patients with symptomatic heart failure and anemia. Circulation 2008; 117 (4): 526-35
- McMurray JJ, Anand IS, Diaz R Maggioni AP et al. RED-HF Committees and Investigators. Design of the Reduction of Events with Darbepoetin alfa in Heart Failure (RED-HF): a Phase III, anaemia correction, morbidity-mortality trial. Eur J Heart Fail 2009; 11 (8): 795-801.
- Okonko DO, Grzeslo A, Witkowski T, Mandal AK et al. Effect of intravenous iron sucrose on exercise tolerance in anemic and nonanemic patients with symptomatic chronic heartfailure and iron deficiency FERRIC-HF: a randomized, controlled, observer-blinded trial.J Am Coll Cardiol 2008; 51 (2): 103-12.
- Silverberg DS, Wexler D, Sheps D, Blum M et al. The effect of correction of mild anemia in severe, resistant congestive heart failure using subcutaneous erythropoietin and intravenous iron: a randomized controlled study.]Am Coll Cardiol 2001; 37 (7): 1775-80.
- Silverberg DS, Wexler D, Blum M, Sheps D. Aggressive therapy of congestive heart failure and associated chronic renal failure with medications and correction of anemia stops or slows the progression of both diseasesPerit Dial Int 2001; 21 (Suppl. 3): S236-40.
- Bolger AP, Bartlett FR, Penston HS, OLeary J et al. Intravenous iron alone for the treatment of anemia in patients with chronic heart failure. J Am Coll Cardiol2006; 48 (6): 1225-7
- Toblli JE, LombraЦa A, Duarte P, Di Gennaro F. Intravenous iron reduces NT-pro-brain natriuretic peptide in anemic patients with chronic heart failure and renal insufficiency. J Am Coll Cardiol 2007; 50 (17): 1657-65
- Beck-da-Silva L, Rohde LE, Pereira-Barretto AC, de Albuquerque D et al. Card Fail. Rationale and design of the IRON-HF study: a randomized trial to assess the effects of iron supplementation in heartfailure patients with anemia. 2007; 13 (1): 14-7
- Usmanov RI, Zueva EB, Silverberg DS et al. Intravenous iron without erythropoietin for the treatment of iron deficiency anemia in patients with moderate to severe congestive heart failure and chronic kidney insufficiency. J Nephrol 2008; 21 (2): 236-42.
- Ganzoni AM. Intravenous iron-dextran: therapeutic and experimental possibilities. Schweiz Med Wochenschr1970; 100 (7): 301-3
- Функциональное состояние почек и прогнозирование сердечно-сосудистого риска. Кардиоваск. тер. и профилакт. 2008; 7 (6) Прил. 3
- KDOQI Clinical Practice Guideline and Clinical Practice Recommendations for Anemia in Chronic Kidney Disease: 2007 Update of Hemoglobin Target. kidney.org/professionals/KDOQI/guidelines_anemiaUP…
- Locatelli F, Aljama P, Canaud B, Covic A et al. Anaemia Working Group of European Renal Best Practice (ERBP). Target haemoglobin to aim for with erythropoiesis-stimulating agents: a position statement by ERBP following publication of the Trial to reduce cardiovascular events with Aranesp therapy (TREAT) study. Nephrol Dial Transplant 2010; 25 (9): 2846-50.
Индекс лекарственных препаратов:
Карбоксимальтоза железа: Феринъект (Никомед)
источник