От работы сердечной мышцы зависит жизнь человека. Но нормальное кровообращение может быть обеспечено только в том случае, если клапаны сердца функционируют правильно. Наибольшая нагрузка приходится на аортальный клапан, который после некоторых перенесенных заболеваний может перестать нормально функционировать. Так развивается порок сердца, который приводит к серьезным нарушениям в кровообращении, а значит, и в работе всего организма.
Замена клапана аортального в настоящее время вполне возможна. В статье рассмотрим, какие показания для этого существуют, как проводится операция и каковы ее последствия.
Этот клапан располагается между левым желудочком и аортой, которая понесет по всему организму обогащенную кислородом кровь. Во время процесса наполнения кровью сердечной мышцы этот клапан должен находиться в закрытом состоянии. Когда сокращается желудочек, он открывается и пропускает кровь в аорту.
Замена аортального клапана сердца необходима тогда, когда он не может правильно функционировать, что приводит к нарушению кровообращения. Иногда деформация аортального клапана наблюдается с самого рождения – это врожденный порок. Но бывают случаи, когда он много лет работал нормально, а потом начинает не полностью открываться и закрываться, тогда говорят о приобретенной патологии аортального клапана. Такое может случиться по причине изнашивания с возрастом, в результате наращивания солей кальция на клапане, что и нарушает его работу.
К нарушению работы клапана могут привести и некоторые заболевания, к таковым можно отнести:
- Осложнения после перенесенных заболеваний, например, стрептококковая инфекция вполне может оказать негативное влияние на работу клапана.
- Эндокардит, когда инфекция затрагивает сердце и его клапаны.
- Аневризма аорты.
- Кровоизлияние в стенку аорты.
- Стеноз аортального клапана, при котором он настолько жесткий, что даже кровь под давлением не способна его полностью открыть.
- Состояние, когда клапан не способен закрыться полностью после выброса крови, и часть ее вновь возвращается в желудочек.
Все эти заболевания и патологии могут привести к тому, что потребуется операция по замене аортального клапана.
Такого вида оперативные вмешательства считаются наиболее сложными. Провести операцию на открытом сердце сможет далеко не каждый хирург. Для проведения такого вмешательства требуется современное оборудование и высокая квалификация врачей.
В настоящее время в нашей стране нет достаточного количества клиник, оснащенных по последнему слову техники, поэтому нет возможности оказать помощь своевременно всем нуждающимся в таких операциях. Замена аортального клапана сердца – это для многих единственная возможность сохранить жизнь, но, к большому сожалению, не все дожидаются своей очереди.
Но есть и зарубежные кардиологические центры, которые готовы принимать иностранных пациентов и оказывать им необходимую помощь, тем самым спасая жизнь.
Даже возможности современной науки и техники до сих пор не позволяют создать идеальный клапан. У тех разновидностей, которые используют сейчас, имеются свои плюсы и минусы. Для замены хирурги используют несколько видов протезов:
- Механические клапаны. Создают их из современных сплавов высокой прочности. Плюсом их является их бессрочность функционирования, но пациенту придется на протяжении всей жизни принимать антикоагулянты, чтобы не допустить образования тромбов.
- Биологические протезы делают из клапанов животных. После их установки прием препаратов, разжижающих кровь, не требуется, но срок службы протеза составляет всего 10-15 лет, а затем нужна повторная операция.
Когда требуется замена клапана аортального, то выбор разновидности зависит от некоторых факторов:
- Возрастной группы пациентов.
- Общего состояния здоровья.
- По какой причине требуется замена клапана.
- Наличие других хронических заболеваний.
- Есть ли у пациента возможность пожизненно принимать антикоагулянты.
После того как вид клапана выбран, предстоит сложная операция по его замене.
До недавнего времени операция по замене аортального клапана на сердце обязательно требовала остановки сердечной мышцы и вскрытия грудной клетки. Это так называемые открытые операции. Во время хирургического вмешательства жизнь больного поддерживается с помощью аппарата искусственного кровообращения.
Но в настоящее время в некоторых клиниках возможна замена аортального клапана без вскрытия грудной клетки. Это малоинвазивные операции, при которых остановка сердца не требуется, равно как и большие разрезы.
Конечно, надо сказать, что проведение таких оперативных вмешательств требует от хирурга настоящего мастерства. Например, клиники Израиля славятся своими кардиохирургами, поэтому многие пациенты, если позволяют средства, отправляются в эту страну для проведения такой операции.
Замена клапана аортального требует тщательной подготовки пациента. После обращения к врачу пациенту назначают ряд исследований:
- Первым делом проводится осмотр врачом.
- Сдаются анализы крови.
- Проводится эхокардиограмма, при которой выясняется движение сердца и его клапанов.
- Проводится электрокардиограмма, чтобы проследить сердечный ритм.
За несколько дней до операции пациенту необходимо соблюдать следующие рекомендации:
- Прекратить прием противовоспалительных препаратов и аспирина.
- Не принимать антикоагулянты.
- За день до оперативного вмешательства в рацион должна входить только легкая пища.
- В день операции кушать вообще нельзя.
- Одежда должна быть подготовлена не стесняющая движений.
Только после всех необходимых приготовлений к операции врач назначает время оперативного вмешательства и будет произведена замена клапана аортального.
Когда пациент оказывается на операционном столе, ему дают общий наркоз, и он засыпает. Если операция проводится со вскрытием грудной клетки, то в середине хирург делает разрез и раздвигает грудную клетку таким образом, чтобы можно было добраться до сердца.
Требуется остановка сердца, чтобы возможно было осуществить замену, поэтому пациента подсоединяют к аппарату искусственного кровообращения. Врач в аорте делает разрез, удаляет изношенный или поврежденный клапан и на его место устанавливает новый. После этого аорта зашивается, сердечная мышца запускается, грудная клетка соединяется и зашивается.
Как только операция завершена, пациента отправляют в палату интенсивной терапии. Здесь его выводят из наркоза и осуществляют контроль за жизненно важными функциями:
- Определяется частота сердечных сокращений.
- Отслеживается дыхание и артериальное давление.
- Проверяется содержание кислорода в крови.
После замены аортального клапана пациент обычно проводит в больнице 5-7 дней, если нет никаких осложнений.
Оперативное вмешательство на сердце – это всегда большой риск. Когда планируется замена аортального клапана, осложнения возможны следующие:
- Занесение инфекции.
- Возможное кровотечение в процессе операции.
- Появление сгустков, если был инсульт или имеются проблемы с почками.
- Осложнения анестезии.
Есть еще факторы, которые повышают риск развития осложнений в процессе оперативного вмешательства:
- Наличие заболеваний сердца.
- Болезни легких.
- Гипертония.
- Сахарный диабет.
- Ожирение.
- Курение.
- Наличие инфекций в организме.
Для любого хирурга важен не только сам процесс операции и ее исход, но и восстановительный период, который также может сопровождаться серьезными осложнениями:
- Разрастание рубцовой ткани. Бывают случаи, когда после операции у пациента на месте замены клапана быстро разрастается фиброзная рубцовая ткань. Этот процесс даже не зависит от разновидности клапана и может привести к тромбозу. Но благодаря современным методикам проведения операции, такое осложнение встречается достаточно редко.
- Кровотечение на фоне приема антикоагулянтов. Причем оно может возникнуть не только в области клапана, но и в любом органе, например, в желудке.
- Тромбоэмболия. Распознать ее можно по следующим проявлениям:
- У пациента появляется одышка.
- Помутнение сознания.
- Теряется зрение и слух.
- Онемение и слабость в теле.
- Головокружение.
4. Инфекция поставленного клапана. Даже самый стерильный клапан, попав внутрь, может подвергнуться инфицированию. Именно поэтому, если вдруг повышается температура тела, появляются респираторные проблемы, то надо срочно сообщить врачу, чтобы провести анализы и исключить инфицирование клапана.
5. Гемолитическая анемия. При ней происходит повреждение большого количества эритроцитов во время контакта с материалом клапана. Появляется сильная слабость, усталость, которая не проходит после отдыха.
Как правило, при наличии порока сердца пациент имеет ту или иную группу инвалидности. Все это определяется специальной комиссией врачей. Если произведена замена аортального клапана, инвалидность может быть снята, если консилиум врачей посчитает, что вы здоровы и специальных выплат от государства вам не требуется. В некоторых случаях оставляют 3 группу.
На протяжении нескольких дней пациенту после операции по замене клапана делают инъекции обезболивающих препаратов, чтобы уменьшить боль. Но через некоторое время их отменяют. К тому же больной может столкнуться еще со следующими проблемами:
- Отек конечностей.
- Болевые ощущения в области разреза.
- Воспалительный процесс в том месте, где делали разрез.
- Тошнота.
- Присоединение инфекции.
Если все эти проявления продолжаются слишком долго, то стоит сказать врачу. Операции по замене аортального клапана (отзывы пациентов об этом говорят) приносят заметные улучшения уже через пару недель. Существенные положительные сдвиги наступают через несколько месяцев.
После проведения операции врачи рекомендуют соблюдать режим труда и отдыха и строго дозировать физическую нагрузку.
Лучше всего, если восстановительный период пациент проведет не дома, а в специализированном учреждении, например, в санатории или в кардиологическом восстановительном центре.
Там под присмотром врачей идет восстановление организма, каждому подбирается индивидуальная программа. Реабилитация может занимать различное по продолжительности время. Все зависит от общего состояния пациента, сложности операции и восстановительных способностей организма.
В обязательном порядке врач пациенту после оперативного вмешательства назначает лекарственные препараты. Их прием необходимо осуществлять строго по схеме и отменять самостоятельно нельзя.
Если требуются различные физиотерапевтические процедуры, медицинские вмешательства, то следует обязательно сообщить, что стоит искусственный аортальный клапан.
Если имеются сопутствующие заболевания сердца, то замена клапана их не излечивает, поэтому необходимо посещать кардиолога и проводить соответствующую терапию.
Если у больного нет возможности отправиться для восстановления после операции в санаторий, то следует строго соблюдать все рекомендации врача дома.
- Если установлен механический клапан, то в обязательном порядке надо принимать антикоагулянты, причем делать это придется всю жизнь.
- Если предстоит стоматологическое вмешательство или другие хирургические операции, то обязательно принимать перед ними антибактериальные препараты, чтобы не допустить воспаления в области клапана.
- Обязательно надо контролировать баланс жидкости в организме.
- Делать специальные упражнения по рекомендации доктора, которые помогут нормализовать дыхательную функцию.
- Проводить аппаратную профилактику пневмонии.
Только соблюдение всех рекомендаций доктора поможет сделать жизнь после замены аортального клапана нормальной и полноценной.
Любое оперативное вмешательство на сердечной мышце требует кардинального пересмотра своего образа жизни. Замена аортального клапана (отзывы это только подтверждают) — не исключение. Пациентам приходится после операции:
- Исключить из своей жизни все вредные привычки, если, конечно, дорога жизнь. Курение, прием алкоголя и употребление в больших количествах кофеина не совместимо с искусственным клапаном, да и вообще с патологиями сердца.
- Придется из своего рациона практически исключить жирную пищу.
- Снизить до минимума потребление соли, в день не более 6 грамм.
- Питание должно быть сбалансированным и содержать больше свежих овощей и фруктов.
- Употреблять достаточное количество чистой воды, но без газа.
- Постепенно вводить нагрузки, которые будут способствовать укреплению сердечной мышцы.
- Каждый день в любую погоду совершать прогулки на свежем воздухе.
- Исключить из своей жизни психоэмоциональные перегрузки, стрессы.
- Составить совместно с врачом распорядок дня и придерживаться его.
- Употреблять витаминные препараты, чтобы поддерживать минеральный баланс.
Если просмотреть отзывы пациентов, которые перенесли операцию по замене клапана, то можно убедиться, что большая часть смогла вернуться к нормальному образу жизни. Исчезли неприятные симптомы, которые не давали покоя, нормализовалась работа сердца.
Замена аортального клапана (отзывы подтверждают это) не является препятствием для будущей беременности. Многие женщины, страдающие пороком сердца, даже и не надеялись стать мамочками, а такая операция дает им такую возможность.
В такой ситуации самое главное — это найти грамотного специалиста, тогда можно быть уверенным в положительном исходе операции. Современная наука и медицина позволяют не ставить на своей жизни крест даже при наличии серьезных патологий в сердце, поэтому не стоит опускать руки. Надо всегда надеяться на лучшее, и чудо свершится – ваше сердце будет работать долго и надежно. Берегите себя и будьте здоровы.
источник
Хирургическая коррекция клапанов сердца, в том числе имплантация клапанов, довольно распространенный метод лечения. Оперированные пациенты нуждаются в регулярном наблюдении по месту жительства кардиологом или при его участии. В то же время врачи амбулаторной практики, в том числе и кардиологи, недостаточно осведомлены о рациональных методах ведения таких больных.
Имплантация искусственного клапана приносит больным с пороком сердца выраженное клиническое улучшение. Если до операции эти пациенты имели ХСН III—VI ФК со значительно измененной гемодинамикой, то после операции большинство из них относятся к I—II ФК.
Однако после успешно проведенной операции увеличенным остается левое предсердие, особенно это относится к пациентам, оперированным по поводу митральной недостаточности, у которых размер левого предсердия близок к 6 см. Клиническая картина ХСН у больных с митральным протезом зависит именно от размера левого предсердия. У больных с жалобами на одышку, снижающую переносимость нагрузки до уровня III ФК, размер левого предсердия превышает, как правило, 6 см.
Качество жизни больных после изолированного аортального протезирования оказалось лучше, чем у пациентов, оперированных на митральном клапане. В результате имплантации аортального протеза как по поводу аортального стеноза, так и по поводу аортальной недостаточности, полость ЛЖ практически нормализуется, размеры левого предсердия у этих пациентов также приближаются к нормальной величине, по сравнению с больными с митральным пороком, повышается сердечный выброс ЛЖ. Как правило, у этих пациентов сохраняется синусовый ритм. Всем этим и объясняются более высокие результаты этого вида протезирования.
В то же время масса миокарда у больных после аортального протезирования часто остается увеличенной в течение длительного периода времени и снижается умеренно. Отсюда следует, что большинство таких пациентов нуждаются в постоянной коррекции симптомов ХСН, включая диуретики, ингибиторы АПФ, в-адреноблокаторы, при наличии мерцания предсердий — сердечные гликозиды.
Что касается физической активности в отдаленном послеоперационном периоде, то при нормальных размерах камер сердца и сохраненной систолической функции сердца, особенно при сохраненном синусовом ритме, физическая активность может не ограничиваться. Однако таким больным не следует участвовать в соревновательных видах спорта и переносить предельные для них нагрузки.
При увеличенном левом предсердии и/или сниженной систолической функции следует исходить из соответствующих рекомендаций, касающихся больных с левожелудочковой недостаточностью. В этом случае при умеренных изменениях этих показателей и незначительной задержке жидкости рекомендуется ходьба в обычном темпе 3-5 раз в неделю с постепенным увеличением нагрузки (табл. 11).
При значительном снижении фракции выброса (40% и ниже) рекомендуются прогулки в медленном темпе. При низкой ФВ начинают с 20-45-минутных нагрузок на уровне 40% от максимально переносимой мощности нагрузки 3-5 раз в неделю и доводить ее следует очень постепенно до 70% уровня.
Все пациенты с протезированными клапанами сердца постоянно должны получать антикаоагулянты — варфарин в начальной дозе 2,5-7,5 мг/сут, желательный уровень MHO (>2) наступает на 4-5-й день. В это время для «прикрытия» больного одновременно с варфарином вводится гепарин.
Первая доза составляет 5 000 ЕД в/в, затем по 5 000 ЕД под кожу 4 раза в день под контролем активированного частичного тромбопластинового времени или хотя бы времени свертывания крови. Но лучше использовать низкомолекулярные гепарины: эноксипарин (клексан) — 40 мг (0,4 мл 1 раз в сутки или фраксипарин — 0,3 мл 1 раз в день. Гепарин вводится до увеличения MHO >2,5.
Поддерживающая доза варфарина составляет 2,5-7,5 мг/сут. При лечении дозу варфарина титрируют под обязательным контролем MHO. Этот показатель у пациентов с механическими протезами клапанов должен быть равен 2-3. Дальнейшее увеличение MHO увеличивает риск кровотечения.
Контроль MHO: определяется исходная величина, затем этот анализ делается ежедневно, пока не будет достигнут уровень 2,5-3,5. Затем MHO нужно определять 2—3 раза в неделю в течение 2 недель подряд. В последующем исследовании выполняется 1 раз в месяц, в зависимости от постоянства MHO. Поскольку забор крови должен производиться через 8-10 ч после приема варфарина, прием последнего следует проводить в 21-22 ч. Если определение MHO невозможно, следует использовать «устаревший» протромбиновый показатель, его следует снижать до 40-50%.
Побочные действия варфарина: возможные кровотечения, риск развития инсульта (антикоагулянты даже в обычных дозах увеличивают риск инсульта в 7-10 раз), тошнота, рвота, понос, экзема, выпадение волос.
Противопоказания: кровотечения в анамнезе, язвенная болезнь желудка и 12-перстной кишки, бактериальный эндокардит, механическая желтуха, сахарный диабет, AT III степени, алкоголизм, беременность, планируемые хирургические вмешательства, гиперчувствительность к препарату.
После выписки из кардиохирургического отделения больные должны наблюдаться участковым терапевтом, лучше 1-й год после операции у кардиолога (табл. 12).
При очередном приеме больного следует обращать внимание на наличие передозировки антикоагулянтами (немотивированные синяки, кровотечение из порезов, цвет кала, месячных, диспепсические расстройства). При физикальном исследовании осматривают кожу, губы, конъюнктиву (кровоизлияния, цианоз). Из лабораторных показателей обязательны: анализ крови (с подсчетом эритроцитов и тромбоцитов), MHO, анализ мочи (гематурия), остальные анализы по показаниям.
Вопросы трудоустройства решаются ипдивидуально. При всех видах протезирования клапанов сердца от 90 до 100% больных считают результаты операции хорошими или отличными. Как следует в этих случаях поступать? На один год непосредственно после операции протезирования клапанов сердца должна определяться нерабочая II группа инвалидности, так как миокард после операционной травмы восстанавливается примерно в течение одного года.
Кроме того, группа инвалидности должна устанавливаться при потере или снижении квалификации и/или невозможности выполнять работу но той специальности, которую имел больной перед заболеванием. Причины стойкой утраты трудоспособности у больных после кардиохирургических операций могут быть связаны не с низкой переносимостью физической нагрузки, а с результатом когнитивных расстройств и снижением мнестических функций после длительных операций с применением искусственного кровообращения.
Высокая толерантность к физической нагрузке при однократном исследовании на тредмиле и/или на велоэргометре не означает безвредность регулярной мышечной работы, и, по-видимому, не стоит при любых обстоятельствах позволять пациенту с искусственным клапаном сердца выполнять работу, требующую высокого физического напряжения. На второй год и в последующем, если труд не связан с средней и тяжелой степенью физической нагрузки или нервно-психическими нагрузками возможен перевод на III группу инвалидности, хотя это необязательно. Нельзя работать на дачном участке. Беременность противопоказана.
источник

Он пропускает обогащенную кислородом кровь в аорту, основную артерию человеческого организма.
При любых сбоях функционирования этого участка сердца человек чувствует серьезное недомогание, которое может привести к непоправимым последствиям и летальному исходу.
По этой причине пациентам часто необходима соответствующая операция, в ходе которой устанавливается протез аорты или проводится замена аортального клапана.

Замена производится для того, чтобы предотвратить разрыв, растяжение или расслоение поврежденного участка аорты.
Более щадящая методика, которая используется при несложных поражениях – пластика аортального клапана (соединение створок с помощью шовного материала, резекция створок, баллонная вальвулопластика и т.д.).
Операция на аортальном клапане проводится пациентам с повреждениями аортального клапана, врожденными или приобретенными.
Дефекты могут образовывать после следующих заболеваний и патологий:
-
Ревматическая лихорадка как осложнение стрептококковой инфекции горла.
- Эндокардит, или попадание инфекции в сердечные клапаны.
- Расслоение или аневризма аорты.
- Стеноз аортального клапана.
- Регуртация клапана (клапан перестает закрываться, из-за чего кровь из аорты возвращается обратно в сердце);
- Отложения солей кальция на клапане вследствие старения организма.
Средняя продолжительность жизни у пациентов, имеющих дефекты аортального клапана, составляет 4 года, а при периодических остановках сердца данный срок сокращается до 2-х лет.
Операция на аорте сердца, пластика клапана или его протезирование позволяют увеличить срок и качество жизни у таких больных.
Протезирование сердечного клапана может выполняться открытым способом (со вскрытием грудной клетки), а также методами малоинвазивной хирургии. Протез, который устанавливается в ходе процедуры, может быть механическим, биологическим или донорским.
-
Механический клапан. Пациентам с таким протезом придется принимать препараты для разжижения крови в течение всей жизни, но механический клапан сердца после операции не нужно менять.
- Биологический протез. Основное показание для установки биологического протеза – нарушение свертываемости крови. Они функционируют 10-15 лет, после чего больному необходима повторная операция по замене клапана.
- Донорский клапан. Пересадка донорских тканей (иногда тканей собственного организма, то есть замена аортального клапана другим) проводится в тех случаях, когда существует риск отторжения искусственного протеза. В данном случае больным придется принимать средства, которые подавляют иммунитет.
Протезирование клапана может проводиться открытым способом или эндоваскулярным, то есть без вскрытия грудной клетки.

Чтобы избежать больших кровопотерь больного подключают к аппарату искусственного кровообращения.
Данный вид операции показан пациентам в пожилом возрасте или при наличии противопоказаний к хирургическому вмешательству.
Продолжительность операции составляет от 3 до 6 часов, в случае использования малоинванзивной хирургии – около 90 минут.
Цена замены аортального клапана включает в основном стоимость протеза, работу хирургов и пребывание в медицинском учреждении.
Цена искусственного клапана может варьироваться в зависимости от материала изготовления и других особенностей (клапан в Москве может стоить от 65 до 600 тыс. рублей).

Цена операции в разных странах и медицинских учреждениях также может быть разной.
| Страна | Стоимость операции, евро |
|---|---|
| США | 120000 |
| Израиль | 50000 |
| Сингапур | 30000 |
| Испания | 24000 |
| Польша | 20000 |
| Турция | 10000 |
| Мексика | 9000 |
| Индия | 4000 |
Любая операция на сердце представляет собой сложную хирургическую процедуру, которая иногда влечет за собой осложнения:
-
Разрастание рубцовой ткани на месте протеза.
- Кровотечение вследствие приема антикоагулянтов (препаратов, разжижающих кровь).
- Тромбоэмболия, или тромбоз искусственного клапана.
- Инфицирование имплантата.
- Неправильная работа клапана.
- Гемолитическая анемия (редкое осложнение, которое выражается в повреждении большого количества красных кровяных телец).
Симптомами послеоперационных осложнений являются одышка, головокружение, повышение температуры, слабость, потеря работоспособности.
При наличии любого из этих признаков больному следует немедленно обратиться к врачу.
После проведения операции у человека возможны непривычные ощущения, включая эйфорию или депрессию, потерю аппетита, расстройства аппетита и сна, отеки нижних конечностей.
Подобные реакции считаются вариантом нормы и самостоятельно проходят на протяжении месяца.
-
При установке механического или донорского клапана необходим пожизненный прием препаратов (антикоагулянтов, иммуноподавляющих средств).
- Перед проведением любых медицинских процедур необходимо сообщить врачу о наличии искусственного клапана – возможно, понадобятся дополнительные лекарственные средства.
- Диета после замены аортального клапана подразумевает уменьшение потребления жирного, жареного, соленого и копченого, а также отказ от фастфуда и продуктов, которые содержат большое количество холестерина и соли. После имплантации биологического протеза нельзя злоупотреблять продуктами, которые содержат кальций, так как переизбыток этого элемента может уменьшить срок службы клапана.
-
Пациенту необходимо регулярное наблюдение у врача-кардиолога, ЛФК (на первых этапах) и легкие физические нагрузки в дальнейшем.
- Тяжелые физические нагрузки, а также профессиональные занятия спортом необходимо отложить на несколько лет.
- Искусственный клапан сердца и алкоголь, наркотики, а также никотин несовместимы.
Если восстановление после хирургического вмешательства прошло нормально и без осложнений, человек вскоре может вернуться к ведению нормального образа жизни. Однако не стоит забывать, что установка искусственного клапана не излечивает имеющиеся заболевания сердечно-сосудистой системы – для этого необходимы отдельные лечебные мероприятия.

Чаще всего после протезирования митрального клапана или другого участка сердца наблюдается улучшение работы сердечно-сосудистой системы и общего самочувствия больных.
Арсений: Мне заменяли митральный клапан 15 лет назад, до сих пор жив-здоров. Мой знакомый вообще 20 лет ходит с искусственным клапаном на сердце, тоже настроен оптимистично. Причем, он сам работает кардиохирургом. Вообще, клапан такой рассчитан как минимум на 50 лет – об этом даже сами врачи говорят. Главное – не бойтесь жить активно, ведите здоровый образ жизни и все будет хорошо.
Роман: Мне 24 года, после операции на сердце прошло полгода. Тяжеловато жить в ограничениях, и первый год после замены, как говорят врачи, всегда не простой. Наблюдаюсь у кардиолога, кардиограмма нормальная. Но все равно чувство непонятное. Жару плохо переношу, спиртное нельзя – непривычно в общем.
Оксана: Чувствую себя неважно. Мешает постоянное цоконье в груди, да и состояние словно ватное. Возможно, это от лекарств. Но в целом работа сердца улучшилась – симптомы недостаточности исчезли. Двойственное ощущение. Настасья: Моему сыну поставили двустворчатый аортальный клапан, сначала очень переживала за его жизнь, но пообщалась с другими сердечниками, расспросила об их жизни после операции и поняла, что не все так страшно. Живут, женятся, детей рожают – так что надежда на лучшее есть.
Мне 58 ,после операции на сердце прошло 1,5 года, заменили аортальный клапан и провели коронарное шунтирование ! Стараюсь выполнять рекомендации врачей, занимаюсь спортом! Главное поставить перед собой цель — жить и будет все хорошо!
Я, опишу за себя. Мне сделали операцию на сердце, 1,5 года тому назад, заменили на искусственный Аортальный клапан, и сделали 3 шунта (сосуды брали с ног, ноги порезаны обе до колен) Но лучше мне не стало, появилась, сильная задышка, пройти 20 метров без отдыха не могу, слабость, нету силы даже ходить, делать или работать в стоячем положение тоже не могу (например мыть посуду, когда мою её, мне надо находить точку опоры, упираюсь головой в посудный шкаф, который напротив, или локоть ложу на раковину, а боком об стенку опираюсь, то так мою или делаю, что нибудь, или стоять у газовой печке, долго тоже не могу, не могу поднять кастрюлю полную с борщём, чайник, жду пока зто всё остынет, чтоб не обвариться? Стала плохая кровь, гемоглобин 90-100, выше не бывает, МНО-1ед, а надо 2,5 ед, появился кашель, в магазины не могу заходить-задыхаюсь и закашливаюсь и слёзы текут, поставили новый диангоз-хронический бронхит с асматическим аллергическим уклоном 2 ст.Да еще и гипертония у меня была 3 ст, 4 риск, всё время давит давление. Ну вообщем без таблеток не живу, постоянно пью их! Начал побаливать желудок! Одна нога от взятие сосудов, до сих пор ещё не прошла, она у меня не чувствует, даже когда я её глажу.Да, была у меня 2 гр, а после операции сказали, что я уже выздоровила и её сняли, и дали 3гр Матевируют врачи тем, что у них план и им приказ с области, за год, надо нескольким больным, группы по низить ! Вот такие вот дела, бывает после операции, кому то здоровым, дают пожизненно, а у больных людей снимают инвалидности…
Здравствуйте, меня зовут Григорьев Виктор Васильевич. 1951 года рождения. У меня обнаружилась аневризма восходящего отдела аорты и в 2003 году мне была выполнена операция по протезированию восходящего отдела аорты клапано содержащим кондуитом по Бенталлу. Операцию, в С-Петербургской Военно медицинской Академии, выполнил замечательный хирург профессор Хубилава Геннадий Георгиевич. Я жив здоров до сего дня, 17 ноября 20017 года. Живу полноценной жизнию. Выражаю безграничную благодарность профессору и и всем кто кто так или иначе помог мне продолжить жить. Спасибо огромадное за их труд и всего самого наилучщего.
Мужу сделали операцию на аортальном клапане. Выписали из больницы. Чувствовал себя неважно. Через месяц стало плохо вызвали скорую. Неделю прожил в реанимации и скончался_ недостаточность желудочка. Стоило ли делать операцию?
источник
Пороки сердца при отсутствии лечения часто приводят к тяжелым последствиям вплоть до летального исхода. Наиболее распространенным нарушением считается недостаточность клапана аорты, при котором происходит неполное смыкание створок. По МКБ 10 неревматические поражения имеют код I35.0 (1,2,8,9). Еще недавно его замена аортального клапана считалась серьезной операцией, и выполнялась она в исключительных случаях. Сегодня такие манипуляции проводятся регулярно, облегчая жизнь многим пациентам. Для минимизации риска развития осложнений и сокращения реабилитационного периода специалисты отдают предпочтение малоинвазивным методикам.
Аортальный клапан представляет собой элемент внутреннего каркаса сердца. Располагается он на границе левого желудочка и самого крупного коронарного сосуда кровеносной системы, несущего обогащенную кислородом кровь по всему организму. Конструкция состоит из фиброзного кольца и трех полулунных створок, которые распахиваются во время выталкивания порции крови в аорту и препятствуют ее обратному возврату. В результате такого процесса камеры имеют возможность поочередно отдыхать.
О замене аортального клапана врачи говорят, когда он уже не в состоянии правильно функционировать, и возникает опасность нарушения кровообращения. Благодаря инновационным технологиям операция выполняется быстро с минимальными рисками для пациента. Большой выбор протезов позволяет подобрать идеальный вариант и продлить человеческую жизнь.
Нарушения работы аортального клапана могут возникнуть по многим причинам. Прежде всего, это врожденный порок – деформация наблюдается с момента появления человека на свет. Часто такое случается в зрелом возрасте, когда на фоне многолетнего бесперебойного функционирования происходит неполное смыкание створок, что повышает нагрузку на сердечную мышцу. В этом случае речь идет о приобретенной патологии. Показания к операции:
- Инфекционный или бактериальный эндокардит. Вегетация микроорганизмов на створках клапанов и внутренней оболочке миокарда.
- Симптомы сердечной недостаточности после проведенной операции аортокоронарного шунтирования.
- Аневризма аорты, которая характеризуется выпячиванием в виде мешка и приводит к деформации клапана.
- Стеноз аортального отверстия. Сужение препятствует полному раскрытию перегородки, из-за чего замедляется выброс крови из желудочка.
- Дегенеративные процессы. Изменения в структуре и форме обусловлены возрастным старением.
На работу клапана могут повлиять и некоторые заболевания, сопровождающиеся характерными симптомами сердечно-сосудистой недостаточности – одышкой, болью в груди, обморочными состояниями.
Протезирование митрального клапана не всегда назначается врачом при существующих проблемах. В некоторых ситуациях имеются противопоказания к ее проведению.
- Инфаркт миокарда.
-
Инсульт – острое нарушение мозгового кровообращения.
- Инфекционные заболевания в острой форме.
- Хронические патологии в период обострения (сахарный диабет, бронхиальная астма).
Хирургическое вмешательство противопоказано при тяжелой форме сердечной недостаточности, когда встает вопрос о пересадке сердца.
С конца прошлого столетия аортальные протезы претерпели значительные изменения. Клапаны на основе шариковых соединений считаются давно устаревшими. На смену пришли более удобные и современные конструкции в виде двустворчатых шарнирных протезов.
- Механические. Изготавливаются из гипоаллергенного материала, который не отторгается организмом. Они имеют форму настоящего органа и сохраняют длительный срок эксплуатации.
- Биологические. При повышенном риске тромбообразования для замены поврежденной перегородки используются ксенотрансплантанты, изготовленные из перикарда телят или сердца свиней, а также ткани некоторых других животных.
- Аллотрансплантаты. Извлекаются из донорского сердца и вживляются в мышцу пациента.
В редких случаях недееспособный клапан заменяется аналогичным, который располагается в легочном стволе, а на место последнего уже устанавливается протез.
На сегодняшний день замена аортального клапана без вскрытия грудной клетки выполняется довольно часто, особенно при незначительных повреждениях. Как и замена митрального клапана больного сердца, операция занимает много времени – приблизительно 5-6 часов. Чаще всего процедуру стараются проводить малоинвазивными методами, и лишь в редких случаях при тяжелом течении заболевания прибегают к открытому вмешательству.
- Миниторакотомия. Проводится под общим наркозом. Выполняется несколько небольших разрезов ниже груди пациента. Протез аортального клапана вживляется обычным способом с применением аппарата искусственного кровообращения.
- Эндоваскулярный метод. Данный вид операции выполняется с использованием местной анестезии и применением рентгена. Он предполагает введение микропротеза с помощью катетера посредством небольших надрезов в плечевой артерии, но чаще в бедренном сосуде нижней конечности. Он устанавливается на место, после чего вспомогательная трубка выводится наружу через ногу.
- MitraClip. На русский язык переводится как коррекции митрального клапана при повреждениях любой сложности. Операция выполняется по традиционной схеме.
После принятия решения о проведении хирургического вмешательства пациент обязан пройти ряд исследований, которые помимо осмотра врачом включают следующие процедуры.
- Делается анализ крови на все необходимые показатели.
- Проводится электрокардиограмма для установления сердечного ритма.
- Выполняется эхокардиограмма с целью выявления движения миокарда и его клапанов.
- Делается катетеризация сердца: через тонкую трубку вводится контрастное вещество, чтобы определить проблему функционирования аортального клапана.
При необходимости рекомендуется пройти консультацию у гинеколога, уролога, стоматолога, ЛОР-врача с целью исключения инфекции. За некоторое время до выполнения плановой операции пациенту показано сделать следующее
- исключить прием антикоагулянтов;
- прекратить употребление аспирина и противовоспалительных препаратов;
- накануне назначенной даты употреблять в пищу только легкие блюда;
- воздержаться от еды в день мероприятия;
- надеть удобное просторное белье.
Пациент должен иметь при себе паспорт, страховой полис, СНИЛС, направление лечащего врача, результаты обследования. После того, как все указания будут соблюдены, врач назначает время операции.
Операция на открытом сердце — классический метод, и проводится она под общей анестезией. Ход ее определяется в несколько этапов.
- Выполняется срединная стенотомия – большой разрез на груди.
- Пациент подключается к аппарату искусственного кровообращения.
-
Производится охлаждение сердца с целью замедления его биения.
- Хирург производит удаление поврежденного клапана, после его устанавливает протез.
- Выполняется наложение швов.
- Производится поэтапное отключение больного от устройства.
В силу распространенности и доступности, процедура считается привычной и относительно несложной. Уже спустя несколько дней пациент может постепенно возвращаться к нормальной жизни, где единственным напоминанием о перенесенной операции будет шрам.
В редких случаях операция по замене митрального и аортального клапана может привести к развитию некоторых осложнений. Наиболее распространенными считаются тромбоэмболические. Для предупреждения образования сгустков крови назначается прием антикоагулянтов и антиагрегантов, то есть препаратов, препятствующих быстрой свертываемости крови и способствующих ее разжижению. К ним относятся «Аспирин», «Варфарин», инъекции «Гепарина». В дальнейшем же лекарства следует принимать при любом хирургическом лечении или малоинвазивном вмешательстве при урогинекологических проблемах, в стоматологии.
Не менее опасным считается развитие или рецидивирование инфекционного эндокардита, причем риск возрастает в несколько раз при установке биологического протеза. В качестве профилактических и лечебных мероприятий в постоперационный период пациенту назначается курс антибиотиков. Характерными признаками начинающегося процесса являются:
- озноб, лихорадка;
- повышение температуры тела;
- появление симптомов сердечной недостаточности вследствие нарушения работы клапана.
В редких случаях осложнения проявляются в виде таких явлений:
- кровотечений после приема антикоагулянтов;
- разрастаний рубцовой ткани;
- гемолитической анемии.
Своевременное выявление этих состояний позволяет быстро провести повторную операцию или иные мероприятия по их устранению.
После проведения операции пациенты обязаны оставаться 5-8 суток в медицинском учреждении для прохождения кардиологической реабилитации и общего восстановления организма, которое представляет комплекс эффективных мероприятий:
-
курс лечения медикаментами;
- физиотерапевтические процедуры;
- умеренные физические нагрузки для дозированной тренировки сердца;
- подробная консультация профильного врача относительно изменения образа жизни;
- рекомендации диетолога по коррекции питания.
В послеоперационный период человек должен стараться избегать посещения бань, саун, бассейнов.
В большинстве случаев операция по замене аортального клапана проводится бесплатно. Это обусловлено наличием квот, которые предоставляет здравоохранение РФ по системе ОМС. Но если воспользоваться такой квотой нет возможности, или по каким-либо причинам пациент получил отказ, у него имеется вариант проведения операции за свой счет. Хирургические вмешательства такого рода считаются вполне доступными для рядовых граждан и проводятся во всех крупных городах России.
Стоимость оперативного лечения варьируется в диапазоне 90-200 тысяч рублей. В Москве этот показатель немного отличается и составляет 65-600 тыс. Причем увеличение цены напрямую зависит от объема и сложности манипуляций.
Стандарты протезирования клапана сердца за границей на порядок выше, поэтому зачастую пациенты выбирают зарубежные клиники. В различных странах стоимость операции по замене имеет существенные отличия.
| Страна | Стоимость/евро |
|---|---|
| США | 120000 |
| Израиль | 50000 |
| Сингапур | 30000 |
| Испания | 24000 |
| Польша | 20000 |
| Турция | 10000 |
| Мексика | 9000 |
| Индия | 4000 |
Учитывая многочисленные отзывы пациентов, можно сделать вывод, что лечение как за рубежом, так и в РФ отличается высоким качеством и проводится на достойном уровне.
Прогноз после проведения операции по замене клапана сердца любого вида считается благоприятным. Риск инвалидности и смертности от сердечной недостаточности значительно снижается, а продолжительность жизни, наоборот, существенно увеличивается.
После замены клапана пациенту предлагается кардинально изменить условия жизни. В течение первого года после проведении операции он должен посещать врача ежемесячно, на втором году значительно меньше – раз в полгода. Во все остальное время обращаться к специалисту с целью осмотра нужно не реже одного раза в год. При каждом визите рекомендуется проходить ЭКГ и ЭхоКГ.
Независимо от срока, который прошел после операции, в течение оставшейся жизни рекомендуется придерживаться несложных правил.
-
Отказаться от употребления крепких напитков, в том числе и кофе.
- Избавиться от вредных привычек.
- Скорректировать рацион питания, соблюдать щадящую диету.
- Периодически принимать витаминно-минеральные комплексы для поддержания их оптимального баланса в организме.
Необходимо сформировать правильный распорядок дня: выделить не более 8 часов на трудовую деятельность, не меньше указанного периода – на отдых и сон. Остальное время разделить между приемами пищи, прогулкой на свежем воздухе и занятиями лечебной гимнастикой, которая направлена на укрепление сердечной мышцы.
По отзывам пациентов, которым было произведено протезирование аортального или митрального клапана, большая часть из них вернулась к прежнему образу жизни. Исчезли неприятные ощущения, работа сердца полностью восстановилась. Многие женщины с патологией сердечного каркаса после операции смогли обрести счастье материнства.
Современная наука и развитая медицина позволяет заботиться о своем здоровье и рассчитывать на улучшение его состояния даже при тяжелых сердечных патологиях. Большую роль в этом процессе играет государство, которое беспокоиться о своих гражданах и облегчает многим из них выполнение сложных и дорогостоящих операций. Поэтому не стоит опускать руки в трудной ситуации, а следует надеяться на лучшее.
источник
- Что такое Гемолитические анемии, связанные с механическим повреждением эритроцитов
- Диагностика Гемолитических анемий, связанных с механическим повреждением эритроцитов
- Лечение Гемолитических анемий, связанных с механическим повреждением эритроцитов
- К каким докторам следует обращаться если у Вас Гемолитические анемии, связанные с механическим повреждением эритроцитов
Механическое разрушение эритроцитов при протезировании сосудов или клапанов сердца. Вероятно, в основе данной формы анемии лежит механическая травма эритроцитов из-за резкого сжатия мелких кровеносных сосудов. Механическая гемолитическая анемия отмечена при гемолитико-уремическом синдроме, злокачественной гипертонии, метастатическом раке, ангиосаркомах.
Впервые в 1954 г. была описана гемолитическая анемия у больных с протезом клапана аорты. В 1961 г. описывают больного с острым разрушением эритроцитов после пластической операции по восстановлению межпредсердной перегородки при помощи тефлона. Пришлось прибегнуть к повторной операции, установившей у больного недостаточность митрального клапана. Во время систолы кровь попадает на тефлоновую перегородку с участком, лишенным эндотелия. На этом участке был небольшой мешок, вероятно, вызывавший завихрения крови. Во время повторной операции мешок зашили и прикрыли оголенный участок тефлона эндотелием, после чего признаки повышенного разрушения эритроцитов исчезли. С того времени было много сообщений об остром гемолитическом синдроме после подобной операции.
Судя по данным литературы, наиболее часто острая гемолитическая анемия наступает в случаях протезирования аортального клапана. Описана гемолитическая анемия, развившаяся через 8 ч после операции. В других случаях разрушение эритроцитов развивалось лишь через несколько дней и даже недель после операции. Иногда гемолитическая анемия развивалась после протезирования митрального клапана.
Степень анемии может быть различной в зависимости от выраженности процесса разрушения эритроцитов. Имеются изменение формы и размеров эритроцитов, полихромазия (способность окрашиваться как основными, так и кислыми красителями). Нередко обнаруживаются признаки фрагментации эритроцитов, появляется большое количество треугольных эритроцитов, шизоцитов (обломки эритроцитов), эритроцитов с шипами. Возможны гипохромия эритроцитов и снижение цветового показателя, связанные с длительной потерей железа с мочой. Количество лейкоцитов и тромбоцитов в большинстве случаев в пределах нормы. Содержание билирубина бывает несколько повышенным. Содержание железа сыворотки нормальное или несколько сниженное. Не исключено, что при механической травме на измененной мембране эритроцитов иногда неспецифически фиксируются различные сывороточные белки, в том числе и иммуноглобулины.
Таким образом, главным фактором в механизме развития острой гемолитической анемии у лиц, перенесших операции на сердце и протезирование, является механическое разрушение эритроцитов при соприкосновении с поверхностью протеза. Несомненно, играют роль не только обработка протеза и материал, из которого он сделан, но и гемодинамические условия: скорость кровотока в области протеза, образование завихрений.
- на данных анамнеза;
- на обнаружении в мазках фрагментов эритроцитов и большого количества шизоцитов;
- на признаках внутрисосудистого разрушения эритроцитов (таких как повышение свободного гемоглобина плазмы, гемосидерина мочи, повышение активности ЛДГ сыворотки в результате выхода фермента из эритроцитов).
У больного с механической гемолитической анемией продолжительность жизни перелитых эритроцитов здорового человека резко укорочена. Такое исследование информативнее определения продолжительности жизни собственных эритроцитов больного. Ее укорочение может быть следствием разных причин, тогда как укорочение продолжительности жизни эритроцитов здорового человека связано с механическим разрушением, если в сыворотке нет алло- или аутоантител к эритроцитам донора.
Лечение симптоматическое; при тяжелой гемолитической анемии показаны переливание эритроцитов, иногда повторная операция. Нетяжелая гемолитическая анемия лечения не требует, постепенно ее признаки уменьшаются. При симптомах железодефицитной анемии рекомендуется лечение препаратами железа.
источник
Приобретенная механическая гемолитическая анемия, вызванная дисфункцией имплантированных сердечных клапанов
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
В условиях хирургической коррекции клапанов сердца становится актуальной проблема послеоперационной анемии, которая может носить различный характер. Вероятность развития у такого рода больных приобретенной механической гемолитической анемии во многом определяет течение послеоперационного периода. В связи с улучшением методологии оперативных вмешательств, а также с модернизацией искусственных клапанов сердца (ИКС) сердечно-сосудистый риск при операциях на сердце в течение последних десятилетий существенно снизился во всех возрастных группах. Использование протезов нового поколения снизило частоту гемолитической анемии до 1%. В современных условиях наиболее часто выраженные признаки гемолиза наблюдаются при дисфункции протеза, например, вследствие образования параклапанной фистулы. Разрушение эритроцитов с развитием гемолиза связано с нарушением кровотока через дефектный протез и увеличением повреждения эритроцитов его створками. Синдром механического гемолиза подтверждается обнаружением в мазке крови больного фрагментов (обломков) эритроцитов (Fragmentes Red Cell (FRC)) или шистоцитов.
Ключевые слова: анемия, искусственные клапаны сердца, сердечно-сосудистая хирургия, послеоперационная анемия, механический гемолиз, шистоциты.
Для цитирования: Николенко Л.А. Приобретенная механическая гемолитическая анемия, вызванная дисфункцией имплантированных сердечных клапанов // РМЖ. 2018. №1(II). С. 126-128
Acquired mechanical hemolytic anemia, caused by dysfunction of implanted heart valves (with a description of clinical cases)
Nikolenko L.A.
Federal Center of Cardiovascular Surgery, Chelyabinsk
Surgical correction of the heart valves makes urgent the problem of postoperative anemia, which can have a different character. The course of the postoperative period in such patients largely depends on the possibility of developing the acquired mechanical hemolytic anemia. In connection with the improvement of the methodology of surgical interventions, as well as with the modernization of prosthetic heart valve (HV), cardiovascular risk in heart operations during the last decades has significantly decreased in all age groups. Using a new generation of prostheses has reduced the frequency of hemolytic anemia to 1%. In modern conditions, the most frequently expressed signs of hemolysis are caused by the prosthesis dysfunction, for example, due to the formation of para-valvular fistula. The destruction of erythrocytes with the development of hemolysis is associated with a violation of blood flow through the defective prosthesis and an increased damage to erythrocytes by the valves. The syndrome of mechanical hemolysis is confirmed by the detection the fragments of erythrocytes (Fragmentes Red Cell (FRC)) or schistocytes in the patient’s blood smear.
Key words: anemia, prosthetic heart valves, cardiovascular surgery, postoperative anemia, mechanical hemolysis, schistocytes.
For citation: Nikolenko L.A. Acquired mechanical hemolytic anemia, caused by dysfunction of implanted heart valves (with a description of clinical cases) // RMJ. 2018. № 1(II). P. 126–128.
Статья посвящена проблеме приобретенной механической гемолитической анемии, вызванной дисфункцией имплантированных сердечных клапанов. Показано, что в современных условиях наиболее часто выраженные признаки гемолиза наблюдаются при дисфункции протеза, например, вследствие образования параклапанной фистулы. Представлены клинические случаи.
В настоящее время благодаря современным возможностям сердечно-сосудистой хирургии операция протезирования клапанов сердца стала повседневной в работе специализированных кардиохирургических центров. В мире живут десятки тысяч пациентов с имплантированными сердечными протезами. В условиях хирургической коррекции клапанов становится актуальной проблема послеоперационной анемии, которая может носить различный характер. Вероятность развития у такого рода больных приобретенной механической гемолитической анемии во многом определяет течение послеоперационного периода. Большое значение в достижении хороших отдаленных результатов приобретают квалифицированный контроль и лечение этих пациентов у врача поликлиники по месту жительства [1].
Данные о воздействии протезов на эритроциты и на возникновение гемолиза противоречивы. По данным некоторых исследователей, гемолиз бывает клинически невыраженным, в других работах имеются указания на значительные клинические проявления гемолиза [1–4]. Степень клинических проявлений гемолиза зависит как от состояния самих эритроцитов, так и от механических свойств протезов [5, 6]. Несомненно, играют роль не только обработка протеза и материал, из которого он сделан, но и гемодинамические условия: скорость кровотока в области протеза, образование завихрений.
В связи с улучшением методологии оперативных вмешательств, а также с модернизацией искусственных клапанов сердца (ИКС) сердечно-сосудистый риск при операциях на сердце в течение последних десятилетий существенно снизился во всех возрастных группах. В 1960–1970-е гг. после введения в практику протезирования клапанов сердца гемолитическая анемия развивалась у 5–15% прооперированных пациентов, особенно после имплантирования механических шаровых протезов [2, 5]. Использование протезов нового поколения снизило частоту гемолитической анемии до 1% [2, 6]. Современные искусственные клапаны сердца разработаны на основе клинических данных использования нескольких поколений протезов. Они изготовлены из новейших материалов и имеют уникальную конструкцию [7, 8]. Однако компенсированный гемолиз может возникнуть при любом типе протеза. Наиболее часто выраженные признаки гемолиза наблюдаются при нарушении функции протеза, например, вследствие образования параклапанной фистулы. Разрушение эритроцитов с развитием гемолиза связано с нарушением кровотока через дефектный протез и увеличением повреждения эритроцитов его створками [3, 7]. Клинически гемолиз может проявляться симптомами сердечной недостаточности и анемии. Наблюдаются бледность кожных покровов, желтуха, моча может приобретать коричневый или черный цвет. Содержание билирубина повышено, особенно непрямая фракция, могут быть ретикулоцитоз, повышение активности лактатдегидрогеназы (ЛДГ) и уровня свободного гемоглобина в плазме крови. Синдром механического гемолиза подтверждается обнаружением в мазке крови больного фрагментов (обломков) эритроцитов (Fragmentes Red Cell (FRC)) или шистоцитов (син. — шизоциты). Наблюдаются анизопойкилоцитоз (изменение формы и размеров эритроцитов), полихромазия (способность окрашиваться как основными, так и кислыми красителями). При длительно протекающем гемолизе развивается дефицит железа.
В отечественной и зарубежной литературе описано очень мало случаев макроангиопатической гемолитической анемии, связанной с механическим повреждением эритроцитов у пациентов с ИКС. Мы приводим собственные наблюдения о гемолизе, вызванном дисфункцией механического двустворчатого протеза МедИнж (ЗАО НПП «МедИнж», Россия).
Пациентка, 65 лет.
Диагноз: сочетанный приобретенный порок митрального, аортального и трикуспидального клапанов. Проведено протезирование аортального (МедИнж 23) и митрального (МедИнж 29) клапанов, аннулопластика трикуспидального клапана по Де Вега-2.
До оперативного вмешательства у пациентки показатели красной крови не выходили за пределы соответствующих референтных интервалов: эритроциты — 4,16×1012/л; гемоглобин — 124 г/л; гематокрит — 36%; средний объем эритроцитов — 86,6 фл; среднее содержание гемоглобина в эритроците — 29,8 пг; средняя концентрация гемоглобина в эритроците — 344 г/л; ширина распределения эритроцитов по объему — 13,7%. На 10-е сут после операции у нее наблюдалась нормохромная анемия: эритроциты — 2,74×1012/л; гемоглобин — 83,2 г/л; гематокрит — 23,7%; средний объем эритроцитов — 86,7 фл; среднее содержание гемоглобина в эритроците — 30,4 пг; средняя концентрация гемоглобина в эритроците — 351 г/л; ширина распределения эритроцитов по объему — 16,1%. Через 1 мес. признаки анемии сохранялись: эритроциты — 2,54×1012/л; гемоглобин — 80,2 г/л; гематокрит — 23%; средний объем эритроцитов — 82,3 фл; среднее содержание гемоглобина в эритроците — 27,4 пг; средняя концентрация гемоглобина в эритроците — 351 г/л; ширина распределения эритроцитов по объему — 17,1%. На фоне приема сульфата железа и аскорбиновой кислоты 200 мг/сут эффекта не наблюдалось.
Пациентку беспокоили одышка при минимальной физической нагрузке, в положении лежа, отеки, повышенная утомляемость. Через 6 мес. после операции в связи с сохранением жалоб, признаков анемии (гемоглобин — 70–80 г/л) находилась на лечении в терапевтическом отделении. У пациентки был повышен уровень непрямого билирубина (40,4 мкмоль/л), проба Кумбса отрицательная, отмечалось периодическое выделение мочи черного цвета. Эффекта от преднизолона не было. Была обследована у гематолога, диагностирована приобретенная гемолитическая анемия, обусловленная механическим повреждением эритроцитов протезированными клапанами сердца. Направлена в кардиохирургический стационар для решения вопроса о повторном оперативном вмешательстве.
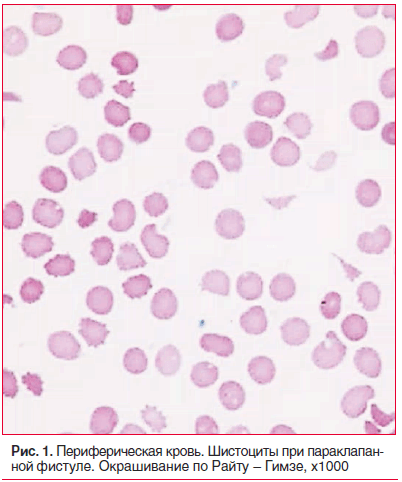
При поступлении в стационар состояние тяжелое. Кожные покровы бледные, желтушные. Живот увеличен за счет асцита. Пастозность стоп, лодыжек. Тоны сердца приглушены, аритмичные. Мелодия протеза четкая, систолический шум во всех точках. На эхокардиографии: в проекции аортального клапана протез без признаков дисфункции; в проекции митрального клапана диагностирована трансклапанная регургитация 1–2 степени, по задней части протеза — параклапанная фистула 2 степени. Показатели красной крови: эритроциты — 2,76×1012/л; гемоглобин — 90 г/л; гематокрит — 26,3%; средний объем эритроцитов — 95,6 фл; среднее содержание гемоглобина в эритроците — 32,2 пг; средняя концентрация гемоглобина в эритроците — 342 г/л; ширина распределения эритроцитов по объему — 24,3%, при микроскопии окрашенного мазка — полихромазия, шистоциты (2,0%) (рис. 1), ретикулоциты — 2,5%. Билирубин общий — 98,5 мкмоль/л, билирубин непрямой — 50,4 мкмоль/л, свободный гемоглобин — 0,6 г/л.
К сожалению, ввиду наличия у пациентки аортального протеза эндоваскулярное закрытие параклапанной фистулы митрального протеза было технически невыполнимо. В настоящее время пациентка наблюдается у кардиолога и гематолога по месту жительства. При снижении гемоглобина ниже 60 г/л ей проводятся трансфузии эритроцитосодержащих компонентов крови.
Пациентка, 60 лет. Диагноз: приобретенный порок митрального и трикуспидального клапанов. Проведены протезирование митрального (МедИнж 29) клапана, аннулопластика трикуспидального клапана по Де Вега.
Через 1 год после оперативного вмешательства у пациентки наблюдалось ухудшение состояния: одышка при минимальной физической нагрузке, отеки на ногах, последние 6 мес. — желтушность склер. В анализах, выполненных по месту жительства, — билирубин до 134 мкмоль/л. По данным чреспищеводной эхокардиографии в проекции митрального клапана — параклапанная фистула 1 степени.
Пациентка была госпитализирована в кардиохирургический стационар для устранения дефекта. При поступлении: билирубин — 110 мкмоль/л, непрямой билирубин — 22,7 мкмоль/л, свободный гемоглобин — 0,3 г/л. Наблюдалась гипохромная анемия: эритроциты — 4,6×1012/л; гемоглобин — 100 г/л; гематокрит — 36%; средний объем эритроцитов — 73,9 фл; среднее содержание гемоглобина в эритроците — 21,7 пг; средняя концентрация гемоглобина в эритроците — 291 г/л; ширина распределения эритроцитов по объему — 24,4%, шистоциты — 1,3%. Пациентке было проведено эндоваскулярное закрытие параклапанной фистулы окклюдером с положительной динамикой, с постепенным снижением уровня общего и непрямого билирубина, повышением уровня гемоглобина. При выписке гемоглобин — 128 г/л.
Таким образом, при подозрении на гемолиз у больных с ИКС всегда необходимо исключать механическую причину повреждения эритроцитов. Степень анемии в зависимости от степени и выраженности гемолиза может быть различной. Чаще всего анемия нормохромная, но при длительно протекающем гемолизе может носить гипохромный характер, с изменением морфологии красных клеток крови и присутствием шистоцитов либо только с присутствием шистоцитов как изолированным проявлением пойкилоцитоза. Рабочая группа Международного совета стандартизации в гематологии (МССГ (ICSH)) подготовила рекомендации для стандартизации, идентификации, подсчета и описания шистоцитов. Рекомендации определяют морфологическое описание шистоцитов, основанное на соответствующих критериях (в виде шлема; маленькие, неправильной треугольной формы, с наличием 2–3 углов; в форме полумесяца, с заостренными выступами, а также с отсутствием просветления в центре) [9–11]. В качестве полезного дополнения к микроскопу рекомендуется автоматизированный подсчет FRC. К сожалению, не все современные гематологические анализаторы демонстрируют сигналы тревоги («флаги»), сигнализирующие о наличии шистоцитов, а тем более проводят их подсчет. Да и специфичность автоматического метода очень низка (около 20%), требуется микроскопическое исследование для их подтверждения [9]. Поэтому общий анализ крови у пациентов с ИКС при подозрении на гемолиз необходимо дополнять микроскопией окрашенного мазка крови с описанием морфологии эритроцитов.
Выявленный шистоцитоз требует от врача-клинициста безотлагательных действий по установлению диагноза. При наличии клинической картины, лабораторных признаков гемолиза, нарастании в динамике процентного содержания шистоцитов диагноз механического разрушения эритроцитов становится очевидным. При подтверждении механической гемолитической анемии оправданным методом лечения является своевременное репротезирование клапанов сердца.
источник
 Ревматическая лихорадка как осложнение стрептококковой инфекции горла.
Ревматическая лихорадка как осложнение стрептококковой инфекции горла. Механический клапан. Пациентам с таким протезом придется принимать препараты для разжижения крови в течение всей жизни, но механический клапан сердца после операции не нужно менять.
Механический клапан. Пациентам с таким протезом придется принимать препараты для разжижения крови в течение всей жизни, но механический клапан сердца после операции не нужно менять. Разрастание рубцовой ткани на месте протеза.
Разрастание рубцовой ткани на месте протеза. При установке механического или донорского клапана необходим пожизненный прием препаратов (антикоагулянтов, иммуноподавляющих средств).
При установке механического или донорского клапана необходим пожизненный прием препаратов (антикоагулянтов, иммуноподавляющих средств). Пациенту необходимо регулярное наблюдение у врача-кардиолога, ЛФК (на первых этапах) и легкие физические нагрузки в дальнейшем.
Пациенту необходимо регулярное наблюдение у врача-кардиолога, ЛФК (на первых этапах) и легкие физические нагрузки в дальнейшем.
 Инсульт – острое нарушение мозгового кровообращения.
Инсульт – острое нарушение мозгового кровообращения. Производится охлаждение сердца с целью замедления его биения.
Производится охлаждение сердца с целью замедления его биения. курс лечения медикаментами;
курс лечения медикаментами; Отказаться от употребления крепких напитков, в том числе и кофе.
Отказаться от употребления крепких напитков, в том числе и кофе.