Седьмой месяц начинается с 28-й, а завершается на 31-й акушерской неделе. Согласно таблице беременности по месяцам, в календарных значениях этот срок составляет 30 недель и 6 дней.
Считается, что 7 месяц является периодом «вития гнезда», так как на этом сроке будущая мама уже осознает приближающиеся роды, которые еще несколько месяцев назад казались ей лишь событием из далекого будущего.
К седьмому месяцу живот достигает внушительных размеров. Матка уже возвышается на 28-30 см над лоном, в результате чего все внутренние органы оказываются передавленными и подпертыми. Из-за активного роста малыша и увеличения объема матки начинает чаще болеть и тянуть низ живота — этот физический дискомфорт можно устранять с помощью специального бандажа. Если же боли не проходящие, то необходимо проконсультироваться с гинекологом, чтобы исключить угрозу преждевременных родов.
К 30-й неделе плод продолжает активно набирать вес и уже полностью заполняет матку. Его шевеления становятся более ощутимыми. Из-за толчков малыша матка все чаще входит в тонус, живот сильно твердеет — это нормальное явление, которое не должно вызывать поводов для беспокойства.
Изменяется и внешний вид живота — появляется темная полоска, проходящая посередине от груди до лобка, и на коже образуются растяжки. Эти процессы связаны с гормональной перестройкой, снижающей эластичность кожных покровов, а также с особенностями интересного положения (крупный плод, многоводие, большая прибавка в весе).
Нередки случаи, когда к 7 месяцу животик остается маленьким, что тревожит женщин. Поводов для паники нет, если ваш вес и высота дна матки соответствуют норме. При этом врач может назначить дополнительное УЗИ, чтобы исключить задержку роста у плода и маловодие.
К 28-й неделе ребенок уже окончательно сформировался и уже может жить вне животика мамы. Его вес достигает 1,5 кг, а рост — 38-40 см, кожа приобретает розовый оттенок, а жировая ткань продолжает накапливаться.
Развитие плода:
- легочная система завершает формирование — малыш уже может делать первые дыхательные движения, но система вентиляции легких пока еще недостаточно развита;
- у плода полностью сформированы половые органы;
- малыш уже хорошо слышит и различает голоса;
- на его головке появляются первые волоски;
- головной мозг и нервные клетки активно функционирует, за счет чего кроха может ощущать боль;
- хорошо развит полный спектр чувств — осязание, обоняние, вкус и зрение;
- ребенок очень энергичен, а иногда даже гиперактивен.
К седьмому месяцу малыш занимает уже правильную позу перед родами, ложится головкой вниз. К 32-й неделе ему становится тесно в животике мамы и он начинает набираться сил перед родовым процессом, в связи с чем реже толкается.
Чаще всего повышенная активность или затишье ребенка в животике у мамы считается нормой, но гинеколог может назначить дополнительное УЗИ, чтобы убедиться в отсутствии гипоксии плода и задержки в его развитии.
Седьмой месяц имеет свои «капризы», чреватые дискомфортом и неудобствами. Его основными симптомами являются ложные схватки, изжога и запоры, возникающие на фоне стремительного увеличения живота.
- К 30-й неделе могут вернуться симптомы первого триместра — легкая тошнота и головокружение.
- Повышенное потоотделение, учащенное сердцебиение.
- Нарастающая «неповоротливость» — движения мамы становятся неуклюжими.
- Усиление болей в спине и пояснице.
- Появление отеков.
- Бессонница.
- Геморрой.
- Головокружение.
- Колики в боку.
- Частое мочеиспускание.
Все эти симптомы являются нормой, если проявляются в легкой форме и быстро проходят. Тревогу должны вызывать рвота и постоянная тошнота — они могут сигнализировать об отравлении или позднем токсикозе, которые опасны для плода.
Главной опасностью седьмого месяца являются преждевременные роды, которые наступают с 28-й по 36-ю неделю. Они становятся настоящим испытанием для мамы и малыша, который еще не полностью готов к самостоятельной жизни. После появления на свет недоношенные дети нуждаются в длительном и тщательном уходе, так как их «незрелые» легкие не способны полноценно дышать.
Причинами рождения ребенка на 7 месяце могут стать:
- неконтролируемый прием лекарственных препаратов;
- простуда, сопровождающаяся кашлем;
- чрезмерный набор веса (в норме к этому моменту беременная набирает 8-10 кг);
- инфекция;
- активная половая жизнь, поднятие тяжестей;
- стресс и неполноценное питание;
- патологии шейки матки и предлежание плаценты.
Последствия преждевременных родов серьезны и опасны для женщины и младенца. Для мамы они выливаются в послеродовую депрессию, а для малыша чреваты разными патологиями.
В любом случае паниковать не стоит. Современные роддома оснащены палатами интенсивной терапии для недоношенных деток — в них имеются специальные аппараты, с помощью которых обеспечивается вентиляция легких, питание и жизнедеятельность ребенка, рожденного раньше срока. И хотя маме и неонатологам придется потратить много времени и сил на то, чтобы выходить малыша, исход в большинстве случаев положительный — со временем младенец полностью восстановится и не будет ничем отличаться от доношенных детей.
Аборт (искусственные роды) на 7 месяце проводится только по медицинским показаниям. В любом другом случае легально провести его невозможно — прерывание беременности на поздних сроках преследуется законом.
Главным показанием к проведению медикаментозного аборта на позднем сроке является выкидыш или замирание плода, генетические патологии и опасные инфекционные заболевания мамы, при которых выносить здорового ребенка невозможно.
Выделения на 7 месяц начинают буквально «заливать» женщину. Это явление считается нормой, если выделения не имеют выраженного оттенка и запаха, не пенятся и не творожатся.
Стоит обратить внимание, если появились:
- кровянистые выделения, они могут быть симптомом преждевременных родов или отслоения плаценты;
- розовые выделения, которые могут означать подтекание околоплодных вод;
- коричневые выделения, сигнализирующие о патологиях у плода;
- желтые или зеленые выделения — это признак инфекции.
Во всех этих случаях необходима срочная консультация гинеколога, который даже при открывшемся кровотечении сможет оперативно провести соответствующую терапию, направленную на предотвращение начала родового процесса.
Часто к 30-й недели выделения появляются и в груди — это молозиво, имеющее желтоватый оттенок и густую, тянущуюся консистенцию. Появление молозива говорит о том, что в груди стартовал подготовительный процесс с грядущим родам и вскармливанию малыша.
Если у вас не выделяется молозиво, то это тоже считается нормой и не значит, что после рождения ребенка молоко не появится. Этот процесс носит индивидуальный характер, поэтому судить по нему «молочность» будущей мамочки не стоит.
Вздутие живота и легкая тошнота — почти постоянные спутники беременной на 30-й неделе. В большинстве случаев эти симптомы проявляются из-за физиологических изменений, связанных с увеличением объема матки, не позволяющей нормально функционировать внутренним органам беременной. Ощутимое подташнивание на позднем сроке не опасно и достаточно легко переносится мамами.
Срочно бить тревогу следует, если тошнота имеет выраженный характер, проявляется постоянно и сопровождается рвотой. Это могут быть признаки позднего токсикоза, опасного для малыша.
Почему может возникнуть поздний токсикоз? Из-за неправильного питания, содержащего недостаточное количество белка и витаминов, почечной и печеночной недостаточности, нездорового образа жизни.
На поздних сроках организм активно готовится к родам, поэтому активно проводит «болевые учения». Чаще всего в период 28-32 недель боли могут возникать в пояснице, спине и животе. Они являются следствием давления матки на внутренние органы и суставы женщины. Не стоит беспокоиться и волноваться из-за каждого неприятного ощущения — если боли имеют невыраженный и непродолжительный характер, то считаются нормой.
Нередко к седьмому месяцу начинает болеть пупок. Это тоже нормальное явление, вызванное активным ростом матки. Причиной возникновения боли в середине живота бывает также ослабление мышц пресса, из-за чего пупок может даже выворачиваться наружу. Поводов для паники нет — после родов все станет на свои места и боли пройдут.
Сексуальную жизнь на позднем сроке лучше всего прекратить, так как любое неосторожное движение или сокращение матки во время оргазма могут спровоцировать преждевременные роды.
Но если сексуальное желание не дает вам спокойно жить, то вопрос допустимости секса можно обсудить с гинекологом — врач сможет адекватно оценить ваше состояние, исключит возможные угрозы, и даст рекомендации по интимной жизни.
Нередки случаи, когда во время беременности женщины задумываются о мастурбации, особенно если супруг категорически отказывается на «контакт», беспокоясь о малыше. На этот вопрос также нет однозначного ответа — психологи считают, что беременным можно и даже нужно мастурбировать, так как все, что доставляет удовольствие маме, полезно для плода, но гинекологи предупреждают, что даже самоудовлетворение допустимо только при отсутствии противопоказаний.
К седьмому месяцу, когда наступил долгожданный декретный отпуск, многие мамочки планируют путешествие, понимая, что в ближайшее время за заботой о малыше отдыхать им не придется. Можно ли путешествовать и летать на поздних сроках? Однозначного ответа на этот вопрос нет — все зависит от протекания беременности.
Опасности перелета в 28-32 недели:
- перепады давления, которые могут привести к преждевременным родам;
- нехватка кислорода, возникающая в самолете во время полета;
- застой крови при длительном сидении;
- возможное воздействие радиации;
- травмоопасность.
Нежелательны на этом сроке и поездки на море. Солнце и экзотика к 30-й неделе считаются не самыми лучшими друзьями беременной.
Меню на поздних сроках практически не отличается от общего беременного меню, на которое женщинам рекомендуют переходить сразу же после зачатия ребенка. Тем не менее будущая мама должна понимать, что сейчас должна кушать за двоих, но не в количественном, а в качественном формате.
В рацион должны входить:
- полноценные белки;
- продукты, богатые жирными кислотами;
- железосодержашие продукты;
- «правильные» углеводы;
- «поставщики» клетчатки.
Допустимы на этом сроке и всякого рода «вкусняшки»: мороженое, шоколадный батончик, пирожное — все это можно, но осторожно, без злоупотреблений.
К 30-й неделе после оформления декретного отпуска будущие мамы начинают активно готовиться к родам — делать ремонт в детской, заниматься перестановкой мебели, «генералить» квартиру, забывая об элементарных правилах предосторожности.
Помните! Полноценный отдых и прогулки на поздних сроках более важны для вас и малыша, чем уборка. Поэтому лучше посвятите это время подбору гардероба для будущего наследника, посещению школы для беременных, где вас морально подготовят к грядущему процессу.
Категорические «нельзя» седьмого месяца:
- курение и алкоголь;
- физические нагрузки;
- переутомление и стресс;
- прием лекарств без назначений врача;
- тесная одежда и высокие каблуки;
- контакт с бытовой химией;
- подъем тяжестей.
И самое главное, помните — беременность в 7 месяцев означает, что до встречи с долгожданным малышом осталось всего 8-10 недель. По истечению этого срока вам надолго придется забыть о тишине и спокойствии. Поэтому наслаждайтесь этим благодатным временем, отдыхайте и берегите силы перед грядущими родами.
источник
На 7 – ом месяце беременности наблюдается активный рост мышц, ребенок совершает за счет этого более активные движения; периоды бодрствования чередуются с периодами сна. При проведении УЗИ можно зафиксировать момент, как малыш улыбается во сне или сосет пальчик.
Пушковые волосы, находящиеся на коже туловища, начинают исчезать. Исключение составляет область плеч. На этом сроке наблюдается активное формирование волосяного покрова головы. Однако носовые и ушные хрящи еще мягкие, а ногти не доходят до кончиков пальцев рук и ног.
В стремительном темпе развивается головной мозг ребенка. В коре увеличивается количество извилин, полушария увеличиваются в размере. Начиная с этого срока, малыш может видеть сновидения.
Практически все системы органов (мочевыделительная, пищеварительная, дыхательная, кровеносная) к этому сроку сформированы настолько, что при преждевременных родах на 7 – ом месяце новорожденный при тщательном уходе без сопутствующей патологии может выжить. Уже на седьмом месяце работает терморегуляторный центр, контролирующий температуру тела, дыхательный центр, отвечающий за работу легких. Вполне вероятно, что после родов на этом сроке даже не понадобится переводить малыша на ИВЛ — искусственную вентиляцию легких.
К концу 7 – го месяца беременности рост малыша достигает 37 см, а вес— 1150 г.
Высота стояния дна матки – приблизительно на два поперечных пальца выше пупка. Рост и увеличение матки вызывают сильное чувство дискомфорта у матери.
Увеличение объема плазмы и гематокрита достигают своих максимальных показателей. В том числе наблюдается увеличение массы эритроцитов (начиная с 10 недели), темпы этого увеличения достигают от 18 до 30 % от исходного уровня. В связи с таким стремительным ростом этих показателей у женщин могут формироваться отеки, увеличиваться артериальное давление.
Увеличение жидкой части крови происходит в большей пропорции, чем массы гематокрита. Это означает, что происходит физиологическое уменьшение вязкости крови и снижение содержания в единице ее объема форменных элементов, в том числе эритроцитов. Это проявляется физиологической анемией беременных.
К этому сроку наблюдается увеличение почечного кровотока на 10 %. Из – за давления матки на мочевой пузырь может наблюдаться затруднение мочеиспускания. В моче может обнаруживаться белок.
У женщины на этом сроке высокий риск появления обморочных состояний в положении на спине, которые исчезают при смене позы. Это связано с тем, что увеличенная матка может вызывать сдавление нижней полой вены, нарушая тем самым приток крови к правым отделам сердца, и, следственно, оксигенацию (насыщение кислородом) крови.
Поэтому женщинам на этом сроке выполнение любых физических упражнений на спине противопоказано, а оптимальная поза для сна – на левом боку, так как нижняя полая вена находится справа.
На протяжении 7 – го месяца, как и всего триместра, в связи с увеличением нагрузки на легкие беременную может беспокоить одышка; а в связи с поддавливанием маткой органов ЖКТ – запоры и изжога.
У женщин, начиная с 7 – го месяца беременности, появляются более выраженные, чем раньше, частые смены настроения, повышенная капризность, чрезмерная раздражительность и бессонница.
К 7 – ому месяцу беременности молочные железы женщины значительно увеличились в размерах, из сосков выделяется молозиво. Прибавка в весе беременной на этом сроке составляет около 2- 3 кг.
Дно матки на 7 – ом месяце располагается на два пальца выше уровня пупка. На 7-ом месяце женщину могут беспокоить более частые кратковременные схватки продолжительностью 1-2 минуты, чем ранее. Беспокоиться не следует, так как это физиологический процесс, подготавливающий мускулатуру матки к сокращениям во время родов.
На протяжении третьего триместра живот беременной женщины имеет определенную форму. Иногда по форме живота можно определить положение плода.
При нормально протекающей беременности и правильном положении плода живот приобретает овоидную (яйцевидную) форму; при многоводии формируется шарообразный живот, а поперечное положение плода приводит к форме живота в виде поперечного овала. Если у женщины узкий таз, то ее живот может приобретать «остроконечную» форму, немного заостренную кверху. Если у женщины уже были роды, то живот может быть немного отвислым.
Рост матки может приводить к формированию более выраженных растяжек на коже (стрий). Для замедления темпа их роста можно использовать крема с добавлением витаминов А и Е, простые увлажняющие крема и массаж, противопоказанный при высоком риске прерывания беременности. Техника выполнения массажа проста: нужно поглаживать живот по часовой стрелке и пощипывать кожу на периферии.
На последних сроках наблюдается появление белых или желтоватых выделений из влагалища – лейкорреи. При слишком обильных выделениях рекомендуется пользоваться прокладками, а колготки и нижнее белье должны быть хлопковыми.
На ногах (голенях и лодыжках) и пальцах рук, а также запястьях часто может наблюдаться образование отеков. Основная рекомендация в данной ситуации – это ограничение приема соленой и жирной пищи, острых блюд и газированных напитков. Потребление жидкости в течение суток – 20 мл/кг, то есть около 1, 2 – 1, 5 л, включая соки, молоко, кефир и супы (жидкую пищу).
Для ног можно делать ванночки из ромашки, а также проводить массаж ступней. Иногда, в самых тяжелых случаях, можно порекомендовать прием фиточаев, обладающих мочегонным эффектом. Перед применением необходимо проконсультироваться с врачом!
На этом сроке женщину может беспокоить частая смена настроения, капризность, плаксивость, тревожность, даже депрессия. Основные страхи беременных, которые начинают «закрадываться» к ним на поздних сроках:
- боязнь не выдержать боль: правильная подготовка и помощь женщине во время родов снижает к минимуму болевые ощущения во время родоразрешения;
- страх «порваться» без эпизиотомии: эпизиотомиия представляет собой рассечение промежности для избегания ее произвольных разрывов во время сложных родов. Необходимо перед родами проконсультироваться со своим врачом насчет проведения эпизиотомии и наличия к ней показаний. За несколько недель до родов можно порекомендовать проводить упражнения для укрепления мышц промежности;
- страх перед операцией кесарева сечения: на сегодняшний день большой процент родоразрешений проходит с помощью кесарева сечения, так что подобный страх оправдан. Перед родами необходимо проконсультироваться с акушером – гинекологом, ведущим беременность, насчет самой техники родоразрешения и наличия показаний и противопоказаний к кесареву сечению именно у Вас.
Основные нормы потребления питательных веществ:
- Белок — 2 г на 1 кг массы тела,
- Жиры — 1, 5 г на 1 кг массы тела,
- Углеводы — 6, 5 г на 1 кг массы тела.
Основным источником белков должны служить продукты животного происхождения: молоко, мясо, яйца, сыр.
Норма потребляемого железа — 30-60 мг/cут. При низком уровне гемоглобина беременной рекомендуется железообогащенная диета, включающая печень и красное мясо (говядину, телятину). Из продуктов растительного происхождения рекомендуются сушеные бобы, яблоки, зеленый горошек, гречка, сушеные фрукты. Дозировка назначаемых препаратов железа — 300 мг/сут.
Норма потребляемого кальция — 2000-2500 мг/сутки. Основные источники — молоко, сыр и йогурт.
Норма потребляемой фолиевой кислоты – 800 мкг/сут. Дефицит чреват отслойкой плаценты, преэклампсией, дефектами невральной трубки у плода.
Норма потребляемого витамина В12 – 2,8 мкг/сут. Источник – только животная пища. Обязательный прием в случае, если до беременности женщина была вегетарианкой. Дефицит чреват развитием мегалобластической анемии у плода.
Норма потребляемого витамина С –800 мг/сут. Основной источник: фрукты семейства цитрусовых, капуста, лук.
При возникновении запоров на поздних сроках применение слабительных противопоказано. Рекомендуется рацион, богатый свежими, тушеными, печеными овощами и фруктами.
Питание – 5- 6 раз в сутки, интервал между приемами пищи – 2 – 3 часа.
Потребление жидкости в сутки – 20 мл/кг, то есть около 1, 2 – 1, 5 л, включая соки, молоко, кефир и супы (жидкую пищу). Норма поступаемой в организм соли – 3- 4 г/кг/cут.
Ограничение физической нагрузки на протяжении седьмого месяца беременности – 30 %. Рекомендуется выполнение упражнений в положении лежа или сидя в замедленном темпе. Нагрузку на корпус и ноги, а также тазовый пояс рекомендуется уменьшить, нагрузку на плечевой пояс и руки необходимо, наоборот, увеличить. Во время физической нагрузки нельзя уставать, лимит времени выполнения упражнений – 45 минут!
Рекомендуется физическая нагрузка за счет:
- ходьбы пешком. Не только предотвращает развитие отеков, но и способствует общему укреплению организма. Желательно проводить пешие прогулки до 3 – х раз в день, обувь – без каблука. Поскольку на 6 – ом месяце беременности живот достигает больших размеров, то можно использовать специальный бандаж для беременных;
- силовые упражнения. При выполнении упражнений данного рода используемые тяжести должны весить не более 3 кг.;
- плавание. Быстрое погружение и прыжки в воду абсолютно противопоказаны. Плавание в открытых водоемах запрещено, посещать нужно только бассейн. Плавать нужно в спокойном темпе, без резких поворотов;
- йога. В последнее время довольно популярный вид занятий, развивающий гибкость, поддерживающий мышечный тонус и снимающий стресс.
На выполнение дыхательной гимнастики должно уходить около 15 – 20 минут в день. Комплекс упражнений включает:
- развитие грудных мышц, задействованных в дыхании: дышать только с помощью колебательных движений грудной клетки. Дыхание через нос. Чередование 3 – ех глубоких и 3 – ех поверхностных вдохов и выдохов;
- тренировка диафрагмы и мышц брюшной стенки, задействованных в дыхании: рекомендуется совершать глубокие вдохи и выдохи в течение 5 – 10 секунд;
- дыхание по-собачьи: дыхание частое и ритмичное в положении на четвереньках с высунутым языком.
Путешествия на протяжении 7 – го месяца и позже – только с разрешения врача! Ведение половой жизни разрешено, но с максимальной осторожностью.
Рекомендуется режим работы с чередованием умственного и физического труда. Так как увеличенная матка сдавливает нижнюю полую вену, то для профилактики тромбоза женщина должна двигаться каждые 2 часа. Перед сном обязательно проветривание помещения, принятие воздушных ванн. Продолжительность сна – не менее 8 –ми часов.
- плановый осмотр акушера – гинеколога, ведущего беременность, включающий: осмотр матки (дно матки на уровне 2 пальца выше пупка), выслушивание сердцебиений плода (на этих сроках возможно с помощью стетоскопа), измерение окружности живота, измерение АД и веса женщины;
- мазок на флору – микроскопия отделяемого из влагалища;
- УЗИ плода – основная цель – оценка положения плода и его предлежания, а также выявление аномалий положения плаценты (если таковые имеются), оценка количества и качества околоплодных вод;
- допплерография – помогает в неинвазивном и быстром определении степени нарушения состояния плода в случае его патологических состояний (задержке внутриутробного развития, хронической гипоксии, плацентарной недостаточности, диабетической фетопатии, внутриутробном инфицировании, гемолитической болезни), определяет наличие гестоза и степени его тяжести;
- исследование общих анализов мочи и крови, измерение артериального давления и веса женщины;
- анализы крови на RW, ВИЧ.
В анализе крови особенное внимание уделяется уровню гемоглобина и количеству эритроцитов для диагностики анемии беременных. В анализе мочи особое внимание уделяется количеству белка.
На 7 – ом месяце (в 30 недель) женщине оформляется декретный отпуск продолжительностью 70 дней — до родов и 56 дней — после родов. На руки выдается обменная карта, где находятся все результаты обследований и анализов.
Женщина должна иметь с собой на руках обменную карту всегда, так как роды могут начаться в любой момент, а без обменной карты ее могут принять не в ближайший роддом, а в специализированный роддом, куда поступают иногородние женщины либо женщины без определенного места жительства и прописки.
Уже на этом месяце можно определить положение плода в матке с помощью методики УЗИ. Правильное положение – такое, при котором длинник плода совпадает с осью матки.
При пересечении осью плода оси матки под углом возникает неправильное положение плода, характеризующееся опасным течением родов для матери и плода. Определение положения, позиции плода важно для определения тактики ведения родов.
Основные виды неправильного положения:
- поперечное положение плода: его ось пересекает под прямым углом ось матки;
- косое положение плода: ось плода пересекает под острым углом ось матки.
При этом в практике определяют и позицию плода (по головке): если она находится слева, то это первая позиция, в случае, если она справа – то это вторая позиция.
Еще один опасный момент на данном сроке – возникновение истмико — цервикальной недостаточности из — за быстрого роста плода и невозможности его удержания в полости матки с увеличением риска выкидыша. Для его профилактики можно наложить шов до наступления родов на шейку матки. Процедура безболезненна.
Кроме того, с частотой 1:1000 встречается такая патология, как преждевременная отслойка плаценты, сопровождающаяся клиникой внутреннего кровотечения. В этом случае проводится экстренная операция кесарева сечения.
- декомпенсация имеющихся хронических заболеваний у беременной (артериальная гипертензия, сахарный диабет);
- нарушения работы ЖКТ в виде частых запоров, изжоги;
- любое вагинальное кровотечение;
- обморочное состояние;
- признаки анемии: частые головокружения, общая слабость;
- «помутнение» в глазах;
- преждевременное отхождение вод;
- инфицирование половых путей: тянущие неприятные ощущения в низу живота, патологические выделения, ранее не наблюдавшиеся;
- внезапная, резкая боль внизу живота.
Назад к статьямСледующая статья
Перед использованием информации, предоставляемой сайтом medportal.org, пожалуйста, ознакомьтесь с условиями пользовательского соглашения.
Сайт medportal.org предоставляет услуги на условиях, описанных в настоящем документе. Начиная пользоваться веб-сайтом Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения до начала пользования сайтом, и принимаете все условия данного Соглашения в полном объеме. Пожалуйста, не пользуйтесь веб-сайтом, если Вы не согласны с данными условиями.
Описание услуги
Вся информация, размещённая на сайте, носит справочный характер, информация взята из открытых источников является справочной и не является рекламой. Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск лекарственных средств в данных, полученных от аптек в рамках соглашения между аптеками и сайтом medportal.org. Для удобства пользования сайтом данные по лекарственным средствам, БАД систематизируются и приводятся к единому написанию.
Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск клиник и другой информации медицинского характера.
Ограничение ответственности
Размещенная в результатах поиска информация не является публичной офертой. Администрация сайта medportal.org не гарантирует точность, полноту и (или) актуальность отображаемых данных. Администрация сайта medportal.org не несет ответственности за вред или ущерб, который Вы могли понести от доступа или невозможности доступа к сайту или от использования или невозможности использования данного сайта.
Принимая условия настоящего соглашения, Вы полностью понимаете и соглашаетесь с тем, что:
Информация на сайте носит справочный характер.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно заявленного на сайте и фактического наличия товара и цен на товар в аптеке.
Пользователь обязуется уточнить интересующую его информацию телефонным звонком в аптеку или использовать предоставленную информацию по своему усмотрению.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно графика работы клиник, их контактных данных – номеров телефонов и адресов.
Ни Администрация сайта medportal.org, ни какая-либо другая сторона, вовлеченная в процесс предоставления информации, не несет ответственности за вред или ущерб, который Вы могли понести от того, что полностью положились на информацию, изложенную на этом веб-сайте.
Администрация сайта medportal.org предпринимает и обязуется предпринимать в дальнейшем все усилия для минимизации расхождений и ошибок в предоставленной информации.
Администрация сайта medportal.org не гарантирует отсутствия технических сбоев, в том числе в отношении работы программного обеспечения. Администрация сайта medportal.org обязуется в максимально короткие сроки предпринять все усилия для устранения каких-либо сбоев и ошибок в случае их возникновения.
Пользователь предупрежден о том, что Администрация сайта medportal.org не несет ответственности за посещение и использование им внешних ресурсов, ссылки на которые могут содержаться на сайте, не предоставляет одобрения их содержимого и не несет ответственности за их доступность.
Администрация сайта medportal.org оставляет за собой право приостановить действие сайта, частично или полностью изменить его содержание, внести изменения в Пользовательское соглашение. Подобные изменения осуществляются только на усмотрение Администрации без предварительного уведомления Пользователя.
Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения , и принимаете все условия данного Соглашения в полном объеме.
Рекламная информация, на размещение которой на сайте имеется соответствующее соглашение с рекламодателем, имеет пометку «на правах рекламы».
источник
В организме будущей мамы большое значение имеет такой элемент, как железо. При его недостатке наступает малокровие или анемия при беременности. Это патологическое состояние, при котором происходит кислородное голодание мамы и ребенка.
При малокровии снижается уровень гемоглобина в крови. По степени тяжести анемия бывает:
Основные виды анемии при беременности:
- железодефицитная;
- апластическая;
- гемолитическая.
90 % беременных женщин страдают железодефицитной анемией. Она может протекать как самостоятельно, так и быть признаком других болезней.
При снижении уровня железа происходит нарушение образования гемоглобина в крови. Вследствие этого уменьшается количество эритроцитов и появляется анемия у беременных.
Способность переносить кислород – это своего рода химическая реакция окисления железом. Именно благодаря этому элементу гемоглобин выполняет дыхательную функцию. В организм женщины железо попадает вместе с пищей.
В первом триместре беременности потребность в железе не велика. Это связано с тем, что у женщины прекращаются кровопотери (менструации). Начиная со второго триместра, организму требуется больше железа (4 грамма в сутки).
Легкое течение может не ощущаться и внешне даже не проявляться. Как правило, обнаружить его можно лишь при лабораторных исследованиях. Симптомы анемии при беременности проявляются при средней степени тяжести. Их можно разделить на две группы:
- общеанемический синдром;
- сидеропенический синдром.
При общеанемическом синдроме у беременной появляются такие признаки, как повышенная утомляемость, головокружения, головные боли. Также у женщины бледная кожа, ощущение сердцебиения и могут быть обмороки. У беременной отмечается плаксивость, нервозность, раздражительность и сонливость.
Признаки сидеропенического синдрома:
- Шелушение и сухость кожи. Из-за недостатка железа на ней легко образуются трещины. Волосы становятся ломкими, тусклыми, выпадают. У некоторых беременных (20 %) ногти становятся ломкими.
- Появляется тахикардия, гипотония и одышка.
- Изменение и поражение желудочно-кишечного тракта.
- Ангулярный стоматит. При нехватке железа в организме поражаются слизистые оболочки, что приводит к трещинам в углах рта.
- Происходит изменение вкуса, и извращается обоняние.
- Нарушается иммунная система.
- Недостаточность печени.
Диагноз анемия при беременности ставят во втором триместре. В третьем количество женщин с малокровием увеличивается. Это происходит по причине того, что в организме беременной становится больше циркулирующей крови.
По результатам анализов определяют тех, которые попадают в группу риска. Если в первом триместре у женщины гемоглобин ниже нормы, то ей назначают профилактику. В группу риска попадают беременные, которые имеют хронические заболевания. Сюда относят гастрит, гепатиты, глистные инвазии, пиелонефрит.
Если женщина придерживается вегетарианской диеты или ее питание низкокалорийное, несбалансированное – у нее также может быть анемия. В группу риска попадают беременные, у которых были аборты, выкидыши и кровотечения. Заболевания свертывания крови, многоплодная беременность влияют на появление малокровия. Если возраст женщины старше 32 лет, или ей до 18 лет, у нее может быть анемия.
Врач ставит диагноз железодефицитной анемии по результатам общего анализа крови. Снижение гемоглобина еще не свидетельствует о наличии малокровия, потому как он снижается в I и во II триместре. Если уровень гемоглобина 110 г/л в I триместре – это ниже нормы. Во II триместре врач может поставить диагноз малокровия, если это значение ниже 105 г/л.
Для окончательного диагноза анемия беременных проводят дополнительные анализы. Прежде всего, исследуют объем циркулирующей крови. Важными признаками являются гипохромия эритроцитов и содержание сывороточного железа. Также оценивают объемы циркулирующих плазмы и эритроцитов.
При снижении гемоглобина необходимо провести все исследования. Анемия опасна как для матери, так и для плода. Ранний токсикоз, выкидыш, преждевременные роды – все это ее негативные последствия. Если анемия длительная – у плода может развиться гипотрофия. К негативным последствиям анемии относят также слабую родовую деятельность и кровопотери.
Часто анемия 1 степени при беременности не проявляется, пока нет анализа крови. Тем не менее, плод ощущает нехватку кислорода. При снижении гемоглобина беременные начинают паниковать. У женщины в этот период увеличивается объем циркулирующей крови. Происходит ее разжижение, а значит, снижается концентрация эритроцитов. Организм работает с нагрузкой, и он приспосабливается. При планировании беременности стоит об этом помнить и провести профилактику.
Следует помнить, что если поставлен диагноз железодефицитная анемия у беременных, одной диетой не обойтись. Используют в основном препараты железа орального применения. Назначают сульфат железа, актиферрин, ферроплекс и другие.
Лечение начинают с момента выявления малокровия и продолжают в течение месяца. Таблетки и капсулы запивают цитрусовыми соками. При лечении анемии у беременных используют дополнительные препараты, которые способствуют всасыванию железа. Большую роль в этом процессе играет аскорбиновая кислота. Фолиевая кислота усиливает нуклеиновый обмен, но вместе с ней необходимо применять цианокобаламин. Эти препараты повышают эффективность терапии.
Врач может назначить капсулы «Ферро – Фольгамма». В его состав входят: сульфат железа, аскорбиновая кислота, фолиевая кислота и цианокобаламин. Если имеется патология кишечника, непереносимость лекарства при приеме внутрь, при тяжелых формах назначают инъекции.
При проведении лечения анемии у беременных важно устранить причины дефицита железа. Продукты, которые уменьшают всасываемость железа, следует исключить из рациона. При диете не включают:
- отруби, сою, кукурузу, хлебные злаки;
- молоко, кофе, красное вино, чай.
Если это необходимо, проводят профилактику. Назначают препараты железа на 12-15 неделе беременности.
Если диагноз анемия беременных, необходимо включать в диету мясо. Больше всего железа содержится в баранине, говядине, индейке, телятине, кролике, курице и говяжьем языке.
Рацион питания будущей мамы должен включать яичный желток, сыр, творог, кисломолочные продукты. Большое содержание железа в горбуше, треске, спарже, яблоках, черной смородине, гречке и крупе «Геркулес».
Беременной требуются различные продукты, содержащие витамины и минералы. Ее организм является источником питания для ребенка. Во время беременности большую роль играет разнообразная и полноценная пища. Диета будущей мамы должна содержать белок, кальций и железо.
Первый завтрак должен включать любые два продукта:
- яйца всмятку (2 шт.);
- рыба отварная;
- жареная печень;
- отварное мясо;
- котлета на пару;
- твердый сыр;
- овощное пюре;
- любая каша;
- чай с молоком.
При диете обязательно организуют второй завтрак, который может включать следующие продукты:
- отварную рыбу;
- тушеные овощи;
- отвар шиповника.
Обед беременной должен обязательно включать супы из овощей, борщ. Диета будущей мамы состоит из вторых блюд:
- мясо, отварное, запеченное;
- овощные котлеты;
- жареные печень, почки.
На гарнир предлагается каша.
Рекомендуется употреблять два блюда при диете, такие как:
- сыр;
- яйца всмятку;
- мясо отварное;
- рагу из овощей;
- рыба отварная;
- творожная запеканка;
- отвар шиповника.
Сбалансированная диета необходима женщине, начиная с первых недель беременности. Даже если у нее нет признаков анемии, это будет профилактикой и залогом рождения здорового ребенка.
источник
В статье обсуждаем анемию при беременности. Вы узнаете какую роль в организме будущей мамы играет гемоглобин, и какие существуют признаки его нехватки. Мы расскажем, чем опасна анемия в период вынашивания ребенка и рассмотрим способы лечения и профилактики низкого уровня гемоглобина.
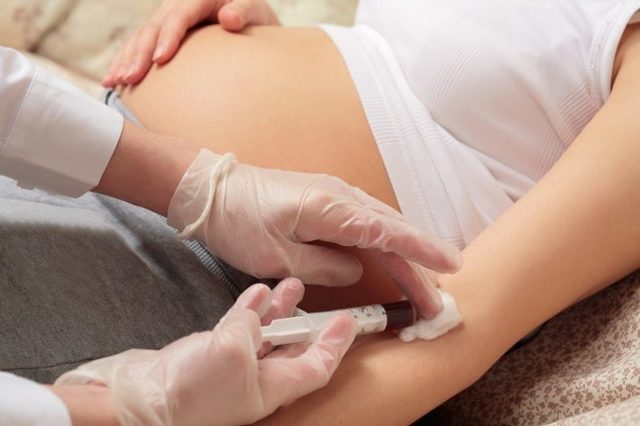
Железо отвечает за транспортировку кислорода красными кровяными клетками. Нарушения уровня гемоглобина при беременности провоцируют проблемы со здоровьем не только будущей мамы, но и малыша, и могут привести к анемии плода при беременности.
В период ожидания малыша объем крови в организме женщины увеличивается. За счет этого она разжижается, и уровень гемоглобина снижается. При этом нижняя граница нормы железа в этот период немного ниже, чем до беременности.
Минимальное содержание гемоглобина в крови будущей мамы не должно опускаться ниже 110 г/л. Если показатели снизились, значит, мы имеем дело с анемией у беременных. Расскажем подробнее, что это такое.
Анемия во время беременности — это острая нехватка гемоглобина в крови будущей мамы. Обычно контроль уровня железа проводят раз в месяц. Если в динамике наблюдается снижение уровня гемоглобина, то врач может назначить профилактическую терапию по его восстановлению, чтобы не дожидаться анемии.
По статистике, железодефицитная анемия развивается примерно у 30% женщин. Согласно международной классификации болезней (МКБ) 10-го пересмотра, анемия при беременности имеет код О99.0.
Различают три степени тяжести анемии по гемоглобину у беременных:
При анемии легкой степени при беременности уровень гемоглобина снижается до 90 г/л. По статистике Минздрава, этим недомоганием страдают до ⅓ всех будущих мам. Анемия 1 степени при беременности самая распространенная.
При средней степени тяжести диагностируют снижение уровня железа до 70 г/л, при тяжелой — до 40 г/л. При таком низком уровне гемоглобина будущую маму кладут на сохранение в стационар.
Гестационная анемия при беременности может быть вызвана рядом патологических процессов. Такие виды анемии крайне опасны как для мамы, так и для малыша.
Патологические формы анемии:
- Гемолитическая анемия у беременных — наследственное или приобретенное заболевание, вследствие которого сокращается продолжительность жизни эритроцитов. Причинами патологии могут быть волчанка, гемобластоз, хронический гепатит, язвенный колит.
- Апластическая анемия у беременных — возникает вследствие угнетения кроветворной функции костного мозга. Причинами патологии являются хронические инфекционные заболевания (пиелонефрит, вирусный гепатит), токсические вещества, попадающие в организм будущей мамы (мышьяк, бензол), лекарственные препараты (аминазин, левомицетин).
- Нормохромная анемия при беременности — патология, при которой резко уменьшается количество эритроцитов. Подобное состояние может появиться в результате кровопотери, хронических инфекционных заболеваний, воспалительных и злокачественных процессов в организме.
- Нормоцитарная нормохромная анемия при беременности — заболевание, при котором снижается количество эритроцитов в крови, при этом их размер остается в пределах нормы. Причины патологии — почечная недостаточность, малокровие, онкологические заболевания крови.
Вы узнали, что такое анемия при беременности. Теперь расскажем, какую опасность для будущей мамы и малыша несет низкий уровень гемоглобина.
Главная опасность анемии при беременности — недостаточное количество кислорода в клетках и тканях. Это приводит к снижению артериального давления, упадку сил, отслойке плаценты и преждевременным родам.
Негативное влияние недостаток железа оказывает и на плод. Опасные последствия для ребенка при анемии при беременности заключаются в развитии гипоксии. Недостаток кислорода приводит к нарушениям развития плода и может передаться ребенку как наследственное заболевание.
- Причин появления железодефицитной анемии у беременных множество. В первую очередь это несбалансированное питание с минимальным набором витаминов. Однообразная еда, диеты и низкий уровень жизни приводят к нехватке гемоглобина.
- Заболевания ЖКТ снижают степень усвоения витаминов в организме, вследствие чего может наступить анемия. Если при этом наблюдаются кровотечения, то уровень гемоглобина снижается очень быстро. Такие заболевания требуют срочного лечения.
- Длительный токсикоз также может стать причиной образования железодефицитной анемии. Частые приступы тошноты не позволяют будущей маме полноценно питаться, что в свою очередь приводит к недостатку витаминов и плохому усвоению железа.
- Признаки анемии при беременности могут появиться после частых родов с минимальным промежутком между ними. Организм просто не успевает восстановиться.
Каждая будущая мама должна знать симптомы анемии при беременности. Это поможет своевременно обратиться к врачу и предупредить ряд осложнений.
Симптомы анемии у женщин при беременности:
- головокружения;
- потеря сознания;
- слабость, быстрая утомляемость;
- шум в ушах;
- мигрени;
- нарушения сна;
- тахикардия;
- одышка.
Признаки анемии у беременных во 2 триместре: сухость кожи, изменения структуры ногтей. При этом усиливается выпадение волос, они становятся более сухими и ломкими. В это время могут появиться синяки под глазами и стоматиты.
В 3 триместре к признакам анемии у беременных добавляются заеды в уголках рта, воспаления области вокруг губ. Кожа становится более сухой, появляются трещины. Если до беременности у женщины был низкий уровень гемоглобина, то все вышеперечисленные признаки могут появиться даже на ранних сроках.
Вы узнали симптомы и последствия анемии при беременности. Теперь расскажем, как лечить недуг и какие профилактические меры можно использовать, чтобы предотвратить его развитие.

В зависимости от уровня гемоглобина в крови будущей мамы врач назначает лечение анемии при беременности. Это может быть корректировка питания и прием витаминно-минеральных комплексов. Тяжелые стадии железодефицитной анемии лечат в условиях стационара посредством внутривенных инъекций.
Если выявлена нехватка гемоглобина, то одной диетой не обойтись. Врачи назначают железосодержащие препараты при анемии при беременности. Они позволяют быстро восстановить уровень железа.
Таблетки при анемии при беременности должны содержать витамин С или фолиевую кислоту. Эти вещества помогают железу быстрее усваиваться организмом. Кальций наоборот снижает степень усвоения, поэтому при анемии необходимо сократить потребление молочных продуктов, особенно за полчаса до и спустя час после приема железосодержащих препаратов.
Чаще всего назначают при анемии беременных Курантил и Сорбифер. Дозировку и курс лечения врач подбирает индивидуально. Обычно это 1 таблетка 2 раза в сутки.
Согласно клиническим рекомендациям, анемию беременных лечат от 3 до 6 месяцев. Столь длительный курс лечения связан с медленным темпом восстановления запасов железа в организме. Продолжительность терапии зависит от стадии заболевания.
Диету при анемии беременных важно соблюдать для лечения и профилактики нехватки гемоглобина. Рацион будущей мамы должен содержать большое количество железосодержащих продуктов.
Продукты, богатые железом при анемии беременных:
При этом следует помнить, что из растений железо усваивается всего на 3-5%, в то время, как из продуктов животного происхождения — на 40-50%. Приверженцам растительной пищи следует пристальнее следить за своим рационом, ведь для того, чтобы железо усвоилось, необходимо за один прием пищи получать достаточное количество витамина С.
Многие будущие мамы задаются вопросом — можно ли гематоген беременным при анемии? Врачи рекомендуют употреблять его в качестве комплексного лечения недостатка железа. Гематоген содержит большое количество гемоглобина в легко усвояемой форме, поэтому его также полезно включить в рацион беременной.
Для профилактики анемии у беременных необходимо следить за рационом питания и принимать железосодержащие витамины. Для этой цели подойдут БАДы. Перед применением ознакомьтесь с инструкцией и изучите состав. Он должен содержать соли железа и аскорбиновую кислоту для лучшего усвоения.
В целях профилактики анемии в послеродовый период врач может рекомендовать продолжать прием железосодержащих препаратов, назначенных ранее. В этом случае дозу снижают вдвое и продолжают прием еще 3 месяца.
- Если уровень гемоглобина падает ниже 110 г/л, то диагностируется железодефицитная анемия.
- Код по МКБ 10 анемии беременных — О99.0.
- Эта патологии оказывает негативное действие как на организм женщины, так и плод. Она приводит к гипоксии и преждевременным родам.
- Для лечения анемии назначают железосодержащие препараты и корректируют питание будущей мамы.
Кроме того, что во время беременности возрастает потребность женского организма в железе, существуют и другие причины появления анемии. Основными из них являются:
- Нарушения гормонального фона будущей мамы;
- Обострения хронических заболеваний, при которых нарушается усвоение железа организмом;
- Нерациональное питание, при котором организм не получает достаточного количества продуктов, содержащих железо, фолиевую кислоту, витамины группы В;
- Частые беременности, между которыми проходит менее двух лет;
- Многоводная или многоплодная беременность;
- Возраст женщины меньше 17 лет или старше 35 лет;
- Пониженное артериальное давление в течение длительного времени;
- Выкидыши или кровотечения во время предыдущих беременностей.
Вышеперечисленные состояния и заболевания присутствуют практически у всех женщин. Этим объясняется столь частое диагностирование анемии у беременных.
Кроме того, врачи называют факторы, которые провоцируют развитие данного заболевания. К ним относятся:
- Токсикоз беременных (частая рвота уменьшает всасывание железа в организме);
- Гинекологические заболевания женщины;
- Приверженность вегетарианству, частые диеты до беременности;
- Заболевания системы кроветворения у женщины.
В зависимости от уровня гемоглобина в крови, различают такие степени анемии:
- Легкая – содержание гемоглобина в крови 110-90 г/л;
- Средняя – уровень гемоглобина равен 89-80 г/л;
- Тяжелая – уровень гемоглобина менее 80 г/л.
При анемии у беременных легкой степени признаки заболевания могут совсем отсутствовать. Поэтому будущая мама может узнать о своем состоянии только после проведения анализа крови. Но ребенок уже почувствует такое изменение в организме матери, ощущая легкое кислородное голодание.
Симптомы анемии при беременности начинают проявляться при средней и тяжелой стадии данной патологии. Специалисты различают два синдрома проявления анемии – общеанемический (связанный с дефицитом кислорода в тканях организма) и сидеропенический (возникает в результате нарушения тканевого питания).
Общеанемический синдром включает в себя утомляемость, слабость, головные боли, головокружение, бледность кожи и слизистых тканей, ощущение сердцебиения, появление одышки, мелькание «мушек» перед глазами. Женщина становится плаксивой, раздражительной у нее снижается концентрация внимания и память.
Сидеропенический синдром анемии у беременных женщин характеризуется изменениями кожи (шелушение, сухость, появление трещин), ухудшением состояния волос, которые становятся тусклыми, ломкими, ломаются, секутся. Ногти женщины тоже ощущают недостаток железа, они ломаются, слоятся.
Кроме того, беременная женщина страдает от поражений желудочно-кишечного тракта, атрофического гастрита, дисфагии (затруднение или боль при глотании). Иногда у будущей мамы наблюдается изменение обоняния, вкуса, при котором ей хочется есть несъедобные предметы (мел, глину, штукатурку.
Как известно, гемоглобин является основным поставщиком кислорода и питательных веществ организму плода. При его дефиците у малыша развивается кислородное голодание, недостаток необходимых для роста и развития питательных веществ.
Таким образом, возможны следующие последствия анемии при беременности:
- Гипоксия (кислородное голодание) плода;
- Выкидыш или преждевременные роды;
- Резкое снижение артериального давления;
- Ранняя отслойка плаценты (частичное или полное отделение плаценты от слизистой оболочки матки), которая может привести к осложнениям беременности и гибели плода;
- Раннее излитие околоплодных вод;
- Внутриутробные патологии развития плода;
- Ослабление родовой деятельности;
- Кровотечение во время родов;
- Предрасположенность к инфекционным заболеваниям после родов у женщины и ребенка.
Для успешного лечения анемии при беременности важно своевременно ее диагностировать. С этой целью беременной женщине назначается анализ крови на гемоглобин, который проводится в первой половине беременности один раз в месяц, а во второй половине – каждые две недели до родов.
- Терапия данного заболевания, как правило, проводится комплексно и в течение длительного времени. Она включает в себя прием препаратов железа, витаминов, специальную диету.
- Для каждой беременной женщины индивидуально подбирается железосодержащий препарат.
- Врач определяет дозировку средства, продолжительность курса лечения, в зависимости от степени аллергии, общего состояния женщины, наличия сопутствующих заболеваний.
- Железосодержащие лекарства рекомендуется запивать соком из цитрусовых, так как в нем содержится много витамина С, который способствует лучшему усвоению железа.
- Кроме того, лечение анемии при беременности предполагает назначение женщине витаминных комплексов. В их состав должна входить фолиевая кислота, витамины С, группы В.
- Большое значение в борьбе с анемией принадлежит специальной диете. С ее помощью можно избавиться от этой патологии при легкой степени тяжести. В остальных случаях такая диета является обязательной частью эффективного лечения.
- Особенностью диеты при анемии у будущей мамы является присутствие в ее рационе достаточного количества продуктов, богатых железом и белком.
- Меню женщины, страдающей от анемии при беременности, должно включать в себя рыбу (150-250 г в сутки), мясо (120-200 г в сутки), одно яйцо в день.
- Кроме того в дневном рационе женщины должно быть около 800 г овощей и фруктов (гранат, яблоки, капуста, морковь, черная смородина, абрикосы, спаржа). Суточная норма молочных продуктов (молоко, кефир, йогурт, творог, сыр) – 500-800 г.
- Также будущим мамам для лечения и профилактики анемии рекомендуется вводить в меню субпродукты, миндаль, грецкие орехи, какао.
- Существуют продукты питания, которые мешают усвоению железа, поэтому во время беременности их употребление следует свести к минимуму. К таким продуктам относятся отруби, бобовые и зерновые, черный и зеленый чай, листовые овощи зеленого цвета (щавель, шпинат), продукты, содержащие консерванты, красители, ароматизаторы.

При беременности чаще всего встречается анемия, связанная с дефицитом железа. Но причиной анемии может быть и недостаток в организме витамина В12 и фолиевой кислоты. Встречается и анемия, вызванная дефицитом и железа, и витамина В12.
В группе риска по анемии женщины: у которых с момента предыдущих родов прошло менее двух лет; имеющие некоторые хронические заболевания; вынашивающие двойню, тройню; длительно принимающие антацидные препараты; вегетарианки.
Согласно классификации Всемирной Организации Здравоохранения в зависимости от уровня гемоглобина при беременности анемия бывает лёгкой (гемоглобин 100—109 г/л), умеренной (70— 99 г/л) и тяжёлой (менее 70 г/л).
Нормальный уровень гемоглобина для будущих мам более 110 г/л. Но если уровень гемоглобина меньше 110 г/л — это ещё не означает, что у вас анемия. Последнее время в акушерстве по одному показателю крови диагноз «анемия» не ставится, так как при беременности происходит значительные изменения со стороны крови.
У многих беременных женщин, несмотря на снижение уровня гемоглобина, размер, окраска эритроцитов и содержание в них железа не меняется, а значит способность красных кровяных телец переносить кислород не снижается.
Поэтому при постановке диагноза анемия при беременности учитываются также такие показатели: количество эритроцитов, цветовой показатель крови (при анемии он будет менее 0,86), среднее содержание гемоглобина в эритроците, средний объём эритроцита и другие.
Кроме того, следует сдать анализ крови как минимум дважды, ведь разовое понижение гемоглобина может быть просто лабораторной ошибкой. Более точные показатели крови получают из образца, взятого из вены.
Симптомы анемии при беременности могут быть похожими на обычные жалобы беременных женщин. Например, слабость, повышенную утомляемость, головокружение может испытывать совершенно здоровая беременная женщина. Такой симптом как пониженное давление также часто наблюдается при нормально протекающей беременности во втором триместре и связан с перераспределением объёма крови.
Какие симптомы при беременности должны насторожить женщину и заподозрить анемию? Прежде всего это бледность кожи и слизистых оболочек, голубая склера глаз, тахикардия (учащённое сердцебиение), одышка, боли в сердце.
Также симптомом анемии при беременности может быть сухость кожи, выпадение и ломкость волос, появление заед в уголках рта. У женщины могут появиться странные вкусовые пристрастия, например, желание есть мел.
Конечно, игнорировать неприятные симптомы при беременности нельзя, особенно если у женщины во время беременности были кровотечения (маточные, желудочные, носовые), будущая мама носит двойню или имеет системные заболевания с нарушением всасывания железа.
В любом случае при наличии нескольких симптомов анемии при беременности желательно обратиться к доктору и провести диагностику. Даже лёгкую анемию нельзя оставлять без внимания, ведь уровень гемоглобина может продолжать снижаться.
- Опасность анемии при беременности в том, что органы и ткани недостаточно обеспечиваются кислородом. Для матери это чревато нарушением функций сердечно-сосудистой, нервной, иммунной системы. Ухудшается самочувствие и внешний вид женщины, понижается работоспособность.
- Анемия в тяжёлой форме в третьем триместре беременности повышает риск послеродовых воспалительных заболеваний и кровотечений во время и после родов. Высока вероятность того, что и после родов женщина будет страдать анемией.
- Последствием анемии при беременности для ребёнка может стать нарушение функции плаценты. В такой ситуации малыш страдает от недостатка кислорода и питательных веществ, возникает задержка роста.
- Тяжёлая анемия может приводить к преждевременным родам, рождению детей с низким весом. Смертность и заболеваемость таких новорожденных гораздо выше.
- Конечно, негативных последствий анемии при беременности можно избежать, если вовремя её выявить и начать лечение.
В основном анемия при беременности лечится диетой и железосодержащими препаратами. Препараты железа должны приниматься длительно, только тогда от них будет эффект. Решение о назначении лекарств принимает врач в зависимости от степени анемии, состояния беременной и плода, наличия у женщины сопутствующих заболеваний.
Добавки железа могут вызывать различные побочные эффекты, в частности, запоры, тошноту, аллергические реакции, поэтому принимать их самостоятельно недопустимо! Если же вам назначили железосодержащие препараты, необходимо наблюдать за своим состоянием и при любых жалобах обращаться к врачу.
К сожалению, препараты железа у будущих мам усваиваются плохо, поэтому лечение анемии всегда включает в себя и коррекцию питания. Лучше всего железо усваивается из мяса, поэтому вегетарианство при беременности — не совсем разумно.
Как для лечения, так и для профилактики анемии при беременности рекомендуется употреблять продукты с высоким содержанием железа: говядина, курица, яичный желток, гречка, сухофрукты, гранаты, абрикосы, зелёные овощи, свежая зелень, тёмный мёд.
Чай, кофе, зерновые, молочные продукты и консервы препятствуют усвоению железа, поэтому их нужно употреблять отдельно от железосодержащей пищи. Наоборот, помогает усваиваться железу витамин С, желательно добавить в свой рацион капусту, сладкий перец, цитрусовые, клубнику, вишню, смородину.
Как и любое заболевание, анемию при беременности легче предупредить, чем лечить. С первых дней беременности полноценно питайтесь, гуляйте на свежем воздухе и вовремя посещайте своего врача.
Развитие патологии связано с увеличением потребности организма у беременных в железе, которое идет на формирование плаценты, дополнительного объема крови для маточно-плацентарного кровотока и на развитие плода. При этом его расход значительно превышает количество, которое может быть усвоено из пищи.
Железо в организме человека выполняет несколько функций:
- входя в состав гемоглобина, способствует связыванию и транспортировке двуокиси углерода из тканей в легкие, а также транспортировке кислорода, который нужен для деления клеток и получения энергии, из легких к тканям;
- является компонентом огромного количества ферментов, необходимых для полноценного метаболизма.
Причина железодефицитной анемии одна – организм получает мало железа. Но факторов, которые приводят к такой ситуации, много:
- сниженное содержание железа в рационе (вегетарианство, анорексия);
- заболевания печени (гепатиты), при которых нарушаются накопление и транспортировка железа;
- внутренние кровотечения при язвенной болезни, геморрое и неспецифическом язвенном колите;
- инфекционные и паразитарные болезни;
- патологии, сопровождающиеся частыми носовыми кровотечениями;
- гинекологические заболевания, при которых возникают обильные маточные кровотечения;
- хронические патологии (пиелонефрит, пороки сердца, ревматизм и др.);
- отягощенный акушерский анамнез (кровотечения в предыдущих родах, выкидыши, женщины, которые много рожали);
- осложнения текущей беременности (многоплодие, гестоз, первородящая старше 30 лет или, наоборот, слишком юный возраст, низкое артериальное давление, предлежание плаценты или ее преждевременная отслойка).
- при 1 степени уровень гемоглобина 110 – 100 г/л;
- при 2 степени – гемоглобин 99 – 90 г/л;
- 3 степень – уровень 89 г/л и ниже.
Симптомы анемии у беременных ничем не отличаются от проявлений заболевания у других людей. Все признаки разделены специалистами на две большие группы:
- анемические – возникающие в результате снижения гемоглобина в крови;
- сидеропенические – связанные с нарушениями выработки и функционирования ферментов, основным компонентом которых является железо.
- головокружение и частые обмороки;
- шум в ушах;
- головная боль;
- постоянная сонливость;
- повышенная утомляемость;
- бессонница;
- тахикардия;
- легкая одышка при физической активности.
Сидеропенические симптомы – непосредственные проявления заболевания, которые характерны только для железодефицитной анемии:
- бледность, сухость, сильное шелушение кожи;
- «заеды» – мелкие трещины в уголках рта;
- ломкость волос, секущиеся кончики, повышенное выпадение;
- изменение ногтей – ломкость, расслаивание;
- извращенный вкус – желание есть мел, сырые овощи, странные сочетания продуктов;
- нездоровое пристрастие к резким запахам (например, бензина, ацетона);
- беспокойство, неадекватное поведение и бурные реакции;
- субфебрильная температура;
- боль и тяжесть в животе;
- недержание мочи при кашле или смехе, ночной энурез.
Анемия может существенно повлиять на течение беременности и вызвать ухудшение состояния женщины и нарушения в развитии плода. В частности, возможен риск развития ряда осложнений. Осложнения в состоянии беременной:
- токсикоз;
- появление отеков из-за нарушений белкового обмена;
- из-за тканевой гипоксии и нарушений в обмене веществ возможны дистрофические изменения в сердечной мышце и ухудшение ее сократительной способности;
- сниженное артериальное давление.
Осложнения в течении беременности:
- выкидыш или преждевременные роды;
- дистрофические процессы в матке и плаценте, которые могут спровоцировать плацентарную недостаточность, в результате чего возникают гипоксия плода и его гипотрофия – замедление во внутриутробном развитии;
- преждевременная отслойка плаценты;
- появление у ребенка различных врожденных дефектов.
Во время родового процесса возможно развитие кровотечения. Осложнения анемии в послеродовом периоде:
- снижение выработки грудного молока;
- повышенный риск развития воспалительных инфекционных процессов;
- появление маточных кровотечений.
Последствия для ребенка, который родился на фоне железодефицитной анемии у матери:
- слабая иммунная система, и как результат – повышенная чувствительность к инфекциям;
- недостаточный вес тела;
- сниженная активность малыша по шкале Апгар.
- уменьшение количества эритроцитов;
- снижение уровня гемоглобина;
- снижение цветового показателя;
- низкий уровень сывороточного железа;
- микроцитоз (появление в крови эритроцитов малых размеров);
- гипохромия эритроцитов (пониженное содержание гемоглобина в красных кровяных тельцах);
- повышенная общая связывающая способность сыворотки;
- уменьшение количества ферритина в плазме.
Дополнительные методы диагностики:
- исследование костномозгового гемопоэза;
- гемостазиограмма с акцентом на числе тромбоцитов и их функционировании.
Тактика лечения зависит от степени анемии, а также от состояния женщины и плода. Основная терапия заключается в применении препаратов, содержащих железо, предпочтительно одновременно с витамином С, который улучшает усвоение железа и участвует во всех процессах его метаболизма в организме.
Эта группа лекарств абсолютно безопасна для плода и практически не имеет побочных явлений. Препараты от анемии принимают внутрь или парентерально. Курс лечения назначает врач.
Обычно прием препаратов длится несколько месяцев. И хотя улучшение состояния и анализов может наблюдаться уже к концу второй-третьей недели, бросать лечение нельзя.
Только по истечении 2 – 3-х месяцев врач может вдвое уменьшить дозу препарата.
При анемии также необходима коррекция питания. Диета для беременных должна содержать продукты, богатые витаминами и железом. В первую очередь, это мясо, рыба, печень, овощи и фрукты (особенно яблоки и морковь), гречневая каша и соки (гранатовый, яблочный и морковный). В некоторых случаях при слишком низком уровне гемоглобина может понадобиться госпитализация беременной в стационар.
Лечение народными средствами анемии даже первой степени без приема специальных препаратов железа малоэффективно.
- Мегалобластная анемия, возникшая в результате нехватки витамина В12 или Вс (фолиевой кислоты). При беременности встречается нечасто (всего 1% случаев). Симптомы заболевания – снижение веса, боль в ротовой полости, гладкий язык, парестезии и шаткая походка. Недостаточное количество фолиевой кислоты может привести к развитию пороков у плода, а также его гипотрофии. Лечение – назначение препаратов с фолиевой кислотой и витамина В12.
- Гипо- или апластическая анемии. Возникают при угнетении органов кроветворения. Причиной могут быть радиация, прием некоторых лекарств (цитостатиков, левомицетина, аминазина), отравление организма химическими веществами (мышьяком, бензолом), хронические инфекционные процессы и аутоиммунные патологии. При этой форме анемии очень высока летальность (до 45%). Беременность противопоказана. Как только диагноз с помощью пункции костного мозга будет подтвержден, рекомендуется ее прерывание. Лечение – трансплантация костного мозга и прием препаратов, замещающих дефицит клеток крови.
- Гипохромные анемии (кроме железодефицитной). Развиваются при паразитарных и инфекционных заболеваниях, а также при патологиях пищеварительной системы.
- Гемолитическая гипохромная анемия. Наследственное заболевание. Характеризуется повышенным гемолизом эритроцитов (разрушением красных клеток). Прогноз для женщины благоприятный.
- Железораспределительные анемии. Эта форма анемии сопровождает различные воспалительные заболевания с хроническим течением. Основное лечение – антибактериальная терапия с определением чувствительности к препаратам.
- Физиологическая («ложная») анемия. В результате компенсаторной реакции организма происходит увеличение объема циркулирующей крови, преимущественно за счет плазмы, а количество форменных элементов крови при этом (в том числе и эритроцитов) остается прежним. Такой тип анемии не нуждается в лечении.
Анемия при беременности является достаточно распространенным явлением, которое может встречаться одинаково часто у женщин из разных слоев общества.
Патологическое состояние является опасным, так как часто приводит к развитию осложнений и последствий для организма матери и развивающегося плода, которые могут иметь необратимый характер.
Современная тенденция эффективной терапии включает выполнение профилактических мероприятий, а также раннее выявление анемии с назначением своевременного лечения до стадии развития осложнений.
Развитие анемии при беременности является полиэтиологическим состоянием, которое является результатом воздействия значительного количества различных причин. Для удобства диагностики они были разделены на несколько групп:
- Особенности протекания беременности – дефицит железа и развитие анемии часто встречается у женщин с коротким интервалом времени между первой и второй беременностью, при этом организм не успевает полностью восстановиться и создать запасы железа. Для достаточного восстановления организма женщины требуется период времени не менее 4-5 лет. Молодой возраст женщины (недостаточные запасы железа), многоплодная беременность (повышенный расход микроэлементов и питательных веществ) при нормальном течении беременности также способствуют развитию анемии.
- Нарушение процессов усваивания железа с последующим синтезом гемоглобина в организме беременной женщины – следствие развития некоторых патологических процессов, к которым относится тяжелое течение раннего токсикоза, гестоз, нарушение функционального состояния печени на фоне воспалительной реакции (гепатит), гестационный сахарный диабет (сахарный диабет беременных).
- Недостаточное поступление железа в организм женщины с едой – нерациональное питание женщины, применение жестких диет для похудания, вегетарианство. Недостаточное содержание в рационе питания таких продуктов, как мясо, печень, куриные яйца, рыба, орехи, зелень, фрукты (яблоки, гранат) способствует дефициту железа. Рациональное питание является важным профилактическим мероприятием, которое женщина должна выполнять и до беременности. Диеты для похудания, которые на сегодняшний день очень популярны среди молодых женщин, относятся к одной из самых частых причин последующего развития анемии при беременности.
- Хронические соматические или воспалительные патологические процессы в организме женщины, приводящие к повышенной потере железа – некоторые заболевания структур желудочно-кишечного тракта (язвенная болезнь с локализацией в желудке или двенадцатиперстной кишке, геморрой, эрозии различной локализации), дисфункциональные маточные кровотечения приводят к развитию железодефицитной анемии.
- Патологическое недостаточное усваивание железа из кишечника – хронический панкреатит, энтерит, функциональные нарушения кишечника, недостаточное поступление витамина С с пищей (аскорбиновая кислота является важным компонентом, необходимым для нормального всасывания ионов железа из кишечника в кровь).
Самыми частыми причинами развития анемии беременных являются особенности течения беременности, а также недостаточное поступление железа с пищей после изнуряющих диет для похудения. Также для выявления других возможных патологических причин врач может назначать дополнительное лабораторное, функциональное и инструментальное исследование.
Анемия при беременности приводит к недостаточному уровню железа в тканях, а также гипоксии в них (термин гипоксия определяет недостаточное насыщение кислородом тканей организма). Это сопровождается появлением достаточно характерных клинических признаков патологического процесса, к ним относятся:
- Не мотивируемая слабость, быстрая утомляемость, после отдыха женщина не ощущает прилива сил.
- Периодические головные боли различной степени интенсивности, которые являются результатом спазма сосудов головного мозга.
- Головокружение и шум в ушах – признаки недостаточного поступления кислорода в ткани структур головного мозга.
- Снижение уровня системного артериального давления.
- Неприятное ощущение сердцебиения в грудной клетке.
- Нарушения сна, которые характеризуются сонливостью днем и бессонницей ночью.
- Бледность кожи, конъюнктив и видимых слизистых оболочек.
- Одышка смешанного характера, сопровождающаяся ощущением нехватки воздуха.
- Нарушения сознания в виде кратковременных обмороков.
Наряду с признаками гипоксии появляются специфические признаки нехватки железа в тканях:
- Сухость кожи с образованием небольших трещин.
- Ломкие, слоящиеся ногти.
- Воспалительные процессы, развивающиеся в области каймы губ, заеды, трещины в уголках рта.
- Сухие, ломкие волосы, их выпадение.
- Частое развитие воспаления слизистой оболочки рта (стоматиты).
Интенсивность клинических проявлений зависит от степени анемии. В зависимости от выраженности снижения концентрации гемоглобина в единице объема крови выделяется 3 степени тяжести патологического процесса:
- 1 (легкая) степень – уровень гемоглобина составляет 90-110 г/л (грамм в 1 л крови), состояние характеризуется преимущественным развитием признаков недостаточности железа в тканях (сухость кожи, выпадение волос, расслоение ногтей).
- 2 (средняя) степень – гемоглобин в крови снижается до уровня 70-90 г/л, это приводит к появлению признаков недостаточного поступления кислорода в ткани, в частности головокружения, одышки, общей слабости.
- 3 (тяжелая) степень – концентрация гемоглобина колеблется в пределах 40-70 г/л, что является причиной серьезных функциональных нарушений, в клинической картине присутствуют все специфические симптомы анемии с выраженной одышкой и бледностью. Состояние несет непосредственную опасность для организма развивающегося плода, вплоть до его гибели, поэтому оно требует немедленного начала адекватных терапевтических мероприятий.
Деление анемии на степени позволяет врачу быстро оценить тяжесть патологического процесса, а также назначить адекватное лечение, направленное на скорейшую нормализацию уровня гемоглобина в крови.
Заподозрить наличие анемии при беременности лечащему врачу позволяет появление соответствующей симптоматики патологического процесса.
Для выяснения выраженности снижения концентрации гемоглобина в крови, а также степени тяжести патологического состояния в обязательном порядке назначается клинический анализ крови, при помощи которого определяется концентрация гемоглобина.
Клинический анализ крови также назначается в ходе плановых профилактических исследований, которые назначаются на определенных сроках течения беременности.
Снижение оксигенации тканей организма матери приводит к обострению хронических соматических или инфекционных заболеваний, эндокринным нарушениям, а также изменениям функционального состояния практически всех органов и систем. Это может стать причиной развития дегенеративно-дистрофических изменений в тканях, которые при длительном течении анемии могут иметь необратимые последствия.
Анемия оказывает непосредственное влияние на течение беременности, а также состояние организма плода, что характеризуется возможным развитием следующих последствий:
- Гестоз (поздний токсикоз), с почечной недостаточностью у матери, повышением уровня системного артериального давления и высоким риском отслойки плаценты.
- Преждевременная отслойка плаценты, которая может быть спровоцирована не только развитием гестоза, а являться результатом гипоксии тканей.
- Преждевременные роды.
- Пороки развития плода (нарушение становления и дозревания различных органов, в первую очередь нервной и сердечно-сосудистой системы), которые могут быть несовместимыми с жизнью и стать причиной выкидыша.
- Угроза прерывания беременности на любом сроке при нормальном развитии организма плода.
- Задержка внутриутробного развития плода.
В большинстве случаев при развитии анемии у беременной женщины после рождения у ребенка также определяется снижение уровня гемоглобина и количества эритроцитов в единице объема крови.
Основной целью лечения анемии при беременности является нормализация уровня гемоглобина и количества эритроцитов в крови женщины. Это будет способствовать нормализации всех метаболических процессов в организме матери и плода. Терапевтические мероприятия являются комплексными и включают несколько направлений:
- Диетические рекомендации – в рацион питания женщины в достаточном количестве обязательно должны входить продукты животного происхождения (мясо, печень, молочные продукты). Они содержат в своем составе двухвалентное железо, которое более легко усваивается в кровь из кишечника (в растительной пище содержится трехвалентное железо, которое практически не всасывается в кровь). Железо в организме человека усваивается в присутствии витамина С, поэтому в рацион питания должны обязательно входить зелень, фрукты и овощи.
- Достаточная двигательная активность с прогулками на свежем воздухе, которые стимулируют синтез гемоглобина.
- Медикаментозная терапия – в зависимости от степени тяжести патологического процесса врач назначает пероральные (таблетки или капсулы) или парентеральные (раствор для внутримышечного введения) формы препаратов. Длительность терапии, а также дозировка определяются только в индивидуальном порядке с обязательным лабораторным контролем уровня гемоглобина и количества эритроцитов в единице объема крови.
Лечение анемии при беременности назначает только врач. Попытка самостоятельной терапии чревата негативными последствиями для организма развивающегося плода.
Анемия при беременности – осложнение, которое регистрируется нередко. Основной характеристикой такого состояния будет снижение количества гемоглобина в крови беременной, который и переносит кислород. Последствия анемии у беременной опасны и для ребенка, ведь именно организм матери обеспечивает всем необходимым для полноценного роста и развития.
Основная причина анемии при беременности – увеличение потребности и расходования определенных минералов и витаминов организмом, например железа и фолиевой кислоты.
Эти вещества необходимы для полноценного существования собственного организма и развития плода. Природой заложено так, что первостепенно, удовлетворяются потребности малыша, даже в ущерб своему собственному организму.
Именно по такому сценарию и формируются разные виды анемий.
Как правило, первые симптомы анемии появляются после 20 недель гестации, и к числу основных симптомов можно отнести:
- Ухудшение общего самочувствия – слабость, утомляемость, появление сильных головокружений;
- Одышка;
- Усиление сердцебиения;
- Бледность кожных покровов;
- Непреодолимое желание кушать мел, побелку и, иногда, даже мыло.
Появление этих симптомов, и снижение показателей гемоглобина в крови, являются показанием для назначения дополнительного приема витаминов и минералов.
Стоит помнить, что при легкой степени тяжести, когда уровень гемоглобина сохраняется в пределах 110 – 90 г/л со стороны матери симптомы могут отсутствовать, но сохраняется негативное влияние на внутриутробное развитие плода и даже вынашивание беременности.
Развитие анемии при беременности будет оказывать негативное последствие не только на ребенка, но и на саму беременность, роды, послеродовой период. Анемия напрямую связана с формированием поздних токсикозов, и может спровоцировать начало преждевременных родов.
Гипоксия, влияет на плод внутриутробно, из-за чего могут формироваться:
- Выкидыш и преждевременные роды;
- Отслойка плаценты с обильным кровотечением, которое угрожает жизни ребенка, плацентарная недостаточность;
- Поздние токсикозы;
- Гестоз, из-за нарушения белкового обмена;
- Слабость родовой деятельности;
- Предрасположенность для присоединения инфекции в послеродовом периоде;
- Снижение выработки грудного молока.
Анемия имеет свое влияние и на плод. За счет снижения количества гемоглобина, начинает страдать его основная функция – перенос кислорода к тканям и плоду. Хроническая гипоксия плода – само по себе опасное состояние, которое может стать причиной задержки внутриутробного развития, вплоть до его остановки и самопроизвольного выкидыша.
Именно в период внутриутробного развития, в организме плода формируются стратегические запасы некоторых жизненноважных микроэлементов, например железа. Железодефицитная анемия у матери, не даст возможности сформировать полноценные запасы, вследствие чего значительно повышается риск формирования подобной патологии у новорожденного.
Кроме того, анализ данных показывает, что у матерей с данный заболеванием, дети рождаются маловесные, характерно затяжное течение желтухи новорожденных, формируются иммунодефициты, и происходят нарушения становления баланса микрофлоры в кишечнике.
Все эти последствия могут стать причиной задержки психического и физического развития ребенка. И чем тяжелее протекает анемия у беременной, тем серьезнее будет угроза для малыша, вплоть до формирования пороков развития не совместимых с жизнью.
источник
